DETERMINAN KEJADIAN DEMAM BERDARAH DENGUE (DBD) DI KECAMATAN MEDAN TEMBUNG
TESIS
Oleh
DIAN MAYA SARI 117032068/IKM
PROGRAM STUDI S2 ILMU KESEHATAN MASYARAKAT FAKULTAS KESEHATAN MASYARAKAT
UNIVERSITAS SUMATERA UTARA MEDAN
DETERMINAN KEJADIAN DEMAM BERDARAH DENGUE (DBD) DI KECAMATAN MEDAN TEMBUNG
TESIS
Diajukan Sebagai Salah Satu Syarat
untuk Memperoleh Gelar Magister Kesehatan (M.Kes) dalam Program Studi S2 Ilmu Kesehatan Masyarakat Minat Studi Administrasi Kesehatan Komunitas/Epidemiologi
pada Fakultas Kesehatan Masyarakat Universitas Sumatera Utara
Oleh
DIAN MAYA SARI 117032068/IKM
PROGRAM STUDI S2 ILMU KESEHATAN MASYARAKAT FAKULTAS KESEHATAN MASYARAKAT
UNIVERSITAS SUMATERA UTARA MEDAN
Judul Tesis : DETERMINAN KEJADIAN DEMAM
BERDARAH DENGUE (DBD) DI KECAMATAN MEDAN TEMBUNG
Nama Mahasiswa : Dian Maya Sari Nomor Induk Mahasiswa : 117032068
Program Studi : S2 Ilmu Kesehatan Masyarakat
Minat Studi : Administrasi Kesehatan Komunitas/Epidemiologi
Menyetujui Komisi Pembimbing
Tanggal Lulus : 22 Juli 2013
(drh. Hiswani, M.Kes) Anggota
(Prof. dr. Sori Muda Sarumpaet, M.P.H) Ketua
Dekan
Telah diuji
Pada tanggal : 22 Juli 2013
PANITIA PENGUJI TESIS
Ketua : Prof. dr. Sori Muda Sarumpaet, M.P.H Anggota : 1. drh. Hiswani, M.Kes
PERNYATAAN
DETERMINAN KEJADIAN DEMAM BERDARAH DENGUE (DBD)
DI KECAMATAN MEDAN TEMBUNG
TESIS
Dengan ini saya menyatakan bahwa dalam tesis ini tidak terdapat karya yang pernah diajukan untuk memperoleh gelar kesarjanaan di suatu perguruan tinggi, dan sepanjang pengetahuan saya juga tidak terdapat karya atau pendapat yang pernah ditulis atau diterbitkan oleh orang lain, kecuali yang secara tertulis diacu dalam naskah ini dan disebutkan dalam daftar pustaka.
Medan, Juli 2013 Penulis
ABSTRAK
Penyakit Demam Berdarah Dengue (DBD) merupakan penyakit menular yang belum ada antivirus khusus untuk membasmi virus penyebabnya. DBD disebabkan oleh virus dengue melalui gigitan nyamuk Aedes aegypti dan Aedes albopictus. Gejalanya berupa demam, perdarahan, dan syok. Menurut WHO (2010), DBD endemik di Asia Tenggara. Sejak 1968-2010, WHO mencatat Indonesia dengan kasus DBD tertinggi di Asia Tenggara. Kota Medan merupakan wilayah dengan kejadian DBD yang cukup tinggi setiap tahun dan tahun 2011 mencapai 2.384 kasus (IR=113/100.000 penduduk). Tahun 2011 dan 2012, kasus DBD di Kecamatan Medan Tembung masing-masing sebanyak 152 dan 60 kasus.
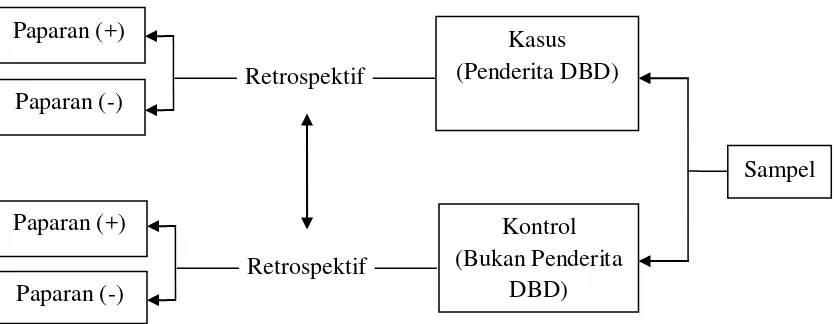
Penelitian ini bertujuan menganalisis determinan yang memengaruhi kejadian DBD di Kecamatan Medan Tembung. Metode penelitian adalah analitik observasional dengan desain case control. Sampel penelitian sebanyak 86 orang kasus dan 86 orang kontrol. Pengumpulan data melalui wawancara dan observasi yang berpedoman pada kuesioner. Analisis data dilakukan secara univariat, bivariat mengggunakan uji Chi-Square, dan multivariat menggunakan uji Regresi Logistik Berganda.
Hasil analisis bivariat menunjukkan bahwa variabel yang merupakan determinan kejadian DBD adalah keberadaan jentik, tata rumah, non TPA, tanaman hias/tumbuhan, membersihkan TPA, menggantung pakaian, kebiasaan tidur, dan menggunakan anti nyamuk/repellent. Hasil analisis multivariat menunjukkan variabel yang paling berpengaruh terhadap kejadian DBD adalah non TPA.
Disarankan kepada masyarakat agar mau dan mampu melakukan reuse, reduse, dan recycle terhadap barang-barang bekas; Puskesmas Sering dan Mandala tetap mempertahankan bahkan meningkatkan program Pemberantasan Sarang Nyamuk (PSN) DBD melalui kegiatan penyuluhan, 3M Plus, dan Jumat Bersih.
ABSTRACT
Dengue Hemorrhagic Fever (DHF) is a contagious disease without special antivirus to stamp out the virus causing it. DHF is spread by dengue virus through the bites of Aedes aegypti and Aedes albopictus. The symptoms are fever, bleeding, and shock. According to WHO (2010), DHF is endemic in Southeast Asia and Indonesia was noted as a country with the highest case of DHF from 1968 to 2010. The City of Medan is an area with the adequately high DHF case annualy and in 2011 it had 2,384 cases (IR = 113/100.000 persons). In 2011 and 2012, the case of DHF in Medan Tembung Subdistrict was 152 and 60 respectively.
The purpose of this analytical observational study with case control design was to analyze the determinants influencing the incidence of DHF in Medan Tembung Subdistrict. The sample for this study were 86 persons for case group and 86 persons for control group. The data for this study were obtained through observation and questionnaire-based interview. The data obtained were analyzed through univariate analysis, bivariate analysis with Chi-Square test, and multivariate analysis with Multiple Logistic Regression test.
The result of bivariate analysis showed that the variables playing a role as the determinants influencing the incidence of DHF were the presence of mosquito larvae, house layout, non Garbage Dump Site, ornamental plants/vegetation, cleaning Garbage Dump Site, hanging clothes, sleeping habits, and using repellent. The result of multivariate analysis showed that the most influencing variable on the incident of DHF was non Garbage Dump Site.
The community members are suggested to be willing and able to reuse, reduse, and recycle their used goods. Puskesmas Sering and Puskesmas Mandala maintain and even improve the DHF mosquito breeding place eradication program through extension, 3M Plus, and Clean Friday activities.
KATA PENGANTAR
Bismillaahirrahmaanirrahiim
Alhamdulillah, puji dan syukur penulis panjatkan kehadirat Allah SWT yang
telah memberikan Rahmat dan Hidayah serta Karunia-Nya sehingga penulis dapat
menyelesaikan penelitian dan penyusunan tesis ini dengan judul “Determinan
Kejadian Demam Berdarah Dengue(DBD) di Kecamatan Medan Tembung”. Penyusunan tesis ini merupakan salah satu persyaratan akademik untuk
menyelesaikan Pendidikan Program Studi S2 Ilmu Kesehatan Masyarakat
Universitas Sumatera Utara (Minat Studi Administrasi Kesehatan
Komunitas/Epidemiologi).
Penulis menyadari begitu banyak mendapat dukungan, bimbingan, bantuan,
dan kemudahan dari berbagai pihak sehingga tesis ini dapat diselesaikan. Untuk itu,
dalam kesempatan ini penulis ingin mengucapkan terimaksih kepada berbagai pihak.
Terkhusus, ucapan terimakasih yang tulus dan ikhlas kepada kedua orangtua
tercinta Ayahanda H. Mukhtar Siregar S.H dan Ibunda Dra. Hj. Asnawiah yang telah
membesarkan dengan penuh pengorbanan, hati yang ikhlas, serta selalu memberikan
doa, semangat, dukungan moril dan materi bagi penulis dalam menyelesaikan seluruh
jenjang pendidikan.
Terimakasih kepada keluarga tercinta, Abangda Zainuddin Siregar S.P, Yan
Indra Siregar S.Pd, M.Pd, Irwansyah Siregar S.Pd, M.Pd serta Kakanda Sari
Nuri S.Pd atas segala doa dan dukungan yang telah diberikan. Terimakasih pula
penulis sampaikan kepada Dimas Septi Bima Sakti, S.H atas kesetiaan, bantuan, doa,
dan dukungan yang telah diberikan. Semoga kita semua selalu bersama dalam suka
dan duka.
Dengan ketulusan hati, penulis menyampaikan ucapan terima kasih, semoga
sehat, bahagia, dan selalu dalam lindungan Tuhan kepada Prof. dr. Sori Muda
Sarumpaet, M.P.H dan drh. Hiswani, M.Kes selaku komisi pembimbing yang dengan
sabar dan tulus telah banyak memberikan perhatian, dukungan, pengertian, dan
pengarahan sejak awal hingga terselesaikannya tesis ini.
Terima kasih tiada terkira juga penulis sampaikan dengan tulus kepada
drh. Rasmaliah, M.Kes dan Drs. Jemadi, M.Kes selaku komisi penguji yang telah
memberi masukan dan arahan sehingga dapat meningkatkan kesempurnaan tesis ini.
Disamping itu, penulis mengucapkan terima kasih yang sebesar-besarnya
kepada :
1. Rektor Universitas Sumatera Utara, Prof. Dr. dr. Syahril Pasaribu, DTM & H,
M.Sc (CTM), Sp.A(K).
2. Dr. Drs. Surya Utama, M.S selaku Dekan Fakultas Kesehatan Masyarakat
Universitas Sumatera Utara.
3. Dr. Ir. Evawany Aritonang, M.Si selaku Sekretaris Program Studi S2 Ilmu
4. drg. Hj. Usma Polita Nasutinon, M.Kes selaku Kepala Dinas Kesehatan Kota
Medan yang telah memberikan izin bagi penulis untuk memperoleh data dari
Dinas Kesehatan yang diperlukan sehubungan dengan tesis ini.
5. dr. Hj. Rosita Nurjannah selaku Kepala Puskesmas Sering yang telah
memberikan izin bagi penulis untuk memperoleh data dari Puskesmas Sering
yang diperlukan sehubungan dengan tesis ini.
6. dr. H. Erwin Hakim Lubis selaku Kepala Puskesmas Mandala yang telah
memberikan izin bagi penulis untuk memperoleh data dari Puskesmas Mandala
yang diperlukan sehubungan dengan tesis ini.
7. H. Khairuddin Burhan Lubis, S.E selaku Camat Medan Tembung yang telah
memberikan izin bagi penulis untuk melakukan penelitian di Kecamatan Medan
Tembung.
8. Seluruh dosen dan pegawai di Program Studi S2 Ilmu Kesehatan Masyarakat
Universitas Sumatera Utara. Semoga ilmu pengetahuan dan bantuan yang
diberikan selama penulis belajar menjadi amal ibadah dan mendapat balasan dari
Allah SWT.
9. Rekan-rekan mahasiswa di lingkungan Program Studi S2 Ilmu Kesehatan
Masyarakat Universitas Sumatera Utara khususnya Minat Studi Administrasi
Kesehatan Komunitas/Epidemiologi.
Tak lupa penulis ucapkan terimakasih kepada para sahabat terkasih atas
persahabatan, perhatian, bantuan, doa, dan dukungan penuh yang telah diberikan.
Akhirnya kepada seluruh pihak yang tidak dapat penulis sebutkan satu
persatu yang telah memberikan bantuan baik moril maupun materi, penulis ucapkan
terima kasih. Semoga Allah SWT melimpahkan rahmat-Nya.
Penulis menyadari bahwa apa yang disajikan dalam tesis ini masih jauh dari
sempurna dan memiliki banyak kekurangan. Untuk itu, penulis mengharapkan kritik
dan saran yang bersifat membangun dari berbagai pihak. Semoga tesis ini dapat
bermanfaat.
Medan, Juli 2013 Penulis
RIWAYAT HIDUP
Dian Maya Sari, lahir pada tanggal 19 Maret 1988 di Medan, beragama Islam,
dan merupakan anak kelima dari lima bersaudara dari pasangan Bapak H. Mukhtar
Siregar, S.H dan Ibu Dra. Hj. Asnawiah. Belum menikah dan sekarang menetap di
Jalan Tegal Sari Dusun VI/Anggrek Desa Laut Dendang Kecamatan Percut Sei Tuan
Kabupaten Deli Serdang.
Pendidikan formal penulis dimulai dari pendidikan di Sekolah Dasar (SD)
Swasta Tamansiswa Medan pada tahun 1994 dan diselesaikan pada tahun 2000,
Sekolah Lanjutan Tingkat Pertama (SLTP) Negeri 12 Medan pada tahun 2000 dan
diselesaikan pada tahun 2003, Sekolah Menengah Atas (SMA) Negeri 3 Medan pada
tahun 2003 dan diselesaikan pada tahun 2006, Fakultas Kesehatan Masyarakat
Universitas Sumatera Utara pada tahun 2006 dan diselesaikan pada tahun 2010, Strata
Dua (S2) di Program Studi S2 Ilmu Kesehatan Masyarakat Fakultas Kesehatan
Masyarakat Universitas Sumatera Utara dengan Minat Studi Administrasi Kesehatan
DAFTAR ISI
1.3 Tujuan Penelitian... 8
1.3.1 Tujuan Umum ... 8
1.3.2 Tujuan Khusus ... 8
1.4 Hipotesis ... 9
1.5 Manfaat Penelitian ... 10
BAB 2. TINJAUAN PUSTAKA ... 11
2.1 Penyakit Demam Berdarah Dengue (DBD)... 11
2.1.1 Definisi Penyakit DBD ... 11
2.1.2 Etiologi ... 12
2.1.3 Patogenesis dan Patofisiologi ... 12
2.1.4 Tanda dan Gejala Klinik ... 14
2.1.5 Siklus Penularan dan Penyebaran Penyakit DBD ... 17
2.2 Vektor Penular Penyakit DBD ... 19
2.2.1 Morfologi dan Metamorfosa Nyamuk Aedes aegypti ... 20
2.2.2 Bionomik Vektor ... 24
2.2.3 Pengamatan Kepadatan Populasi Vektor ... 26
2.3 Epdemiologi Penyakit DBD ... 30
2.3.1 Distribusi Penyakit DBD ... 30
2.3.2 Determinan Penyakit DBD ... 36
2.4 Pencegahan dan Pengendalian DBD ... 39
2.4.1 Manajemen Lingkungan ... 39
2.4.2 Pengendalian Biologis ... 41
2.4.3 Pengendalian Kimiawi ... 42
2.4.4 Partisipasi Masyarakat ... 43
2.4.6 Peraturan Perundangan ... 44
3.5 Variabel dan Definisi Operasional ... 56
3.5.1 Variabel Penelitian ... 56
3.5.2 Definisi Operasional ... 57
3.6 Metode Pengukuran ... 59
3.7 Metode Analisis Data ... 60
3.7.1 Analisis Univariat ... 60
3.7.2 Analisis Bivariat ... 61
3.7.3 Analisis Multivariat... 62
BAB 4. HASIL PENELITIAN ... 63
4.1 Deskripsi Lokasi Penelitian ... 63
4.2 Analisis Univariat ... 64
4.5 Population Attributable Risk... 79
BAB 5. PEMBAHASAN ... 81
5.1 Distribusi Proporsi Karakteristik Subjek Studi ... 81
5.2 Hubungan Keberadaan Jentik dengan Kejadian DBD ... 82
5.3 Faktor Lingkungan ... 84
5.3.1 Hubungan Tata Rumah dengan Kejadian DBD... 85
5.3.2 Hubungan Keberadaan TPA dengan Kejadian DBD ... 86
5.3.4 Hubungan Keberadaan TPA Alami dengan Kejadian
DBD ... 88
5.3.5 Hubungan Keberadaan Kawat Kasa pada Ventilasi dengan Kejadian DBD... 89
5.3.6 Hubungan Keberadaan Tanaman Hias/Tumbuhan dengan Kejadian DBD ... 91
5.4 Faktor Kebiasaan ... 92
5.4.1 Hubungan Kebiasaan Membersihkan / Menguras TPA dengan Kejadian DBD... 93
5.4.2 Hubungan Kebiasaan Menutup TPA dengan Kejadian DBD ... 94
5.4.3 Hubungan Kebiasaan Menabur Bubuk Abate dengan Kejadian DBD ... 96
5.4.4 Hubungan Kebiasaan Menggantung Pakaian dengan Kejadian DBD ... 97
5.4.5 Hubungan Kebiasaan Tidur dengan Kejadian DBD ... 99
5.4.6 Hubungan Kebiasaan Menggunakan Obat Anti Nyamuk/ Repellent dengan Kejadian DBD ... 101
5.5 Faktor yang Paling Dominan ... 102
5.6 Keterbatasan Penelitian ... 104
BAB 6. KESIMPULAN ... 106
6.1 Kesimpulan ... 106
6.2 Saran ... 107
DAFTAR PUSTAKA ... 108
DAFTAR TABEL
No. Judul Halaman
3.1. Cara Ukur, Alat Ukur, Skala Ukur, dan Katagori Masing-Masing
Variabel Penelitian... 59
3.2. Rancangan Tabel Analisis Biavariat ... 61
4.1. Distribusi Proporsi Karakteristik Subjek Studi di Kecamatan
Medan Tembung ... 65
4.2. Tabulasi Silang antara Keberadaan Jentik dan Kejadian DBD di
Kecamatan Medan Tembung... 67
4.3. Tabulasi Silang antara Faktor Lingkungan dan Kejadian DBD di
Kecamatan Medan Tembung... 68
4.4. Tabulasi Silang antara Faktor Kebiasaan dan Kejadian DBD di
Kecamatan Medan Tembung... 72
4.5. Hasil Akhir Uji Regresi Logistik Ganda Pengaruh Variabel Tata Rumah, Non TPA, Tanaman Hias/Tumbuhan, Tidur Siang, dan Menggunakan Anti Nyamuk/Repellent terhadap Kejadian DBD
DAFTAR GAMBAR
No. Judul Halaman
2.1. Siklus Penularan DBD ... 17
2.2. Nyamuk Aedes aegypti ... 20
2.3. Siklus Hidup Nyamuk Aedes aegypti ... 21
2.4. Proporsi Kasus DBD Berdasarkan Kelompok Umur Tahun 1993- 2009 ... 31
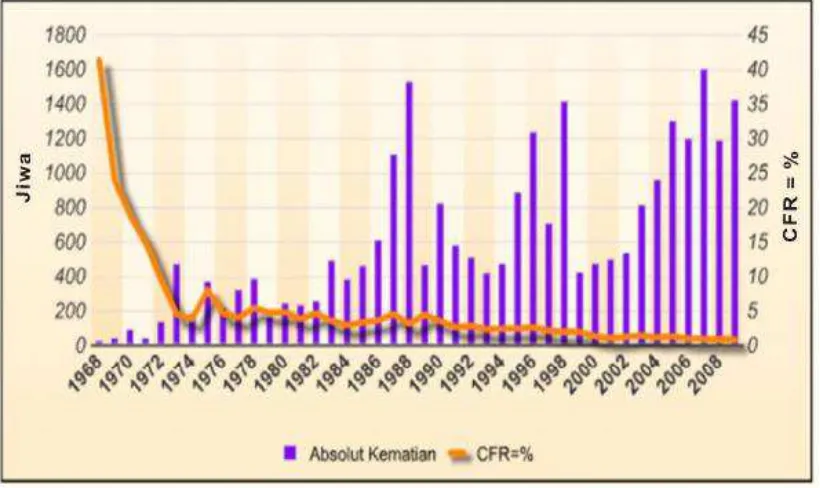
2.5. Jumlah Absolut Kematian DBD dan Angka Kematian di Indonesia Tahun 1968 – 2009 ... 35
2.6. Model Klasik Kausasi Segitiga Epidemiologi... 46
2.7. Kerangka Konsep Penelitian ... 49
DAFTAR LAMPIRAN
No. Judul Halaman
1. Tabel dan Grafik Jumlah Kasus DBD di Kecamatan Medan
Tembung Bulan Januari 2012 - April 2013... 113
2. Pernyataan Kesediaan Menjadi Responden ... 114
3. Kuesioner Penelitian ... 115
4. Jadwal Penelitian ... 120
5. Master Data ... 121
6. Output Analisis Univariat ... 127
7. Output Analisis Bivariat... 130
8. Output Analisis Multivariat ... 150
9. Perhitungan House Index dan Container Index ... 163
10. Surat Izin Penelitian dari Program Studi S2 IKM USU Medan ... 164
11. Surat Izin Penelitian dari Kecamatan Medan Tembung ... 165
ABSTRAK
Penyakit Demam Berdarah Dengue (DBD) merupakan penyakit menular yang belum ada antivirus khusus untuk membasmi virus penyebabnya. DBD disebabkan oleh virus dengue melalui gigitan nyamuk Aedes aegypti dan Aedes albopictus. Gejalanya berupa demam, perdarahan, dan syok. Menurut WHO (2010), DBD endemik di Asia Tenggara. Sejak 1968-2010, WHO mencatat Indonesia dengan kasus DBD tertinggi di Asia Tenggara. Kota Medan merupakan wilayah dengan kejadian DBD yang cukup tinggi setiap tahun dan tahun 2011 mencapai 2.384 kasus (IR=113/100.000 penduduk). Tahun 2011 dan 2012, kasus DBD di Kecamatan Medan Tembung masing-masing sebanyak 152 dan 60 kasus.
Penelitian ini bertujuan menganalisis determinan yang memengaruhi kejadian DBD di Kecamatan Medan Tembung. Metode penelitian adalah analitik observasional dengan desain case control. Sampel penelitian sebanyak 86 orang kasus dan 86 orang kontrol. Pengumpulan data melalui wawancara dan observasi yang berpedoman pada kuesioner. Analisis data dilakukan secara univariat, bivariat mengggunakan uji Chi-Square, dan multivariat menggunakan uji Regresi Logistik Berganda.
Hasil analisis bivariat menunjukkan bahwa variabel yang merupakan determinan kejadian DBD adalah keberadaan jentik, tata rumah, non TPA, tanaman hias/tumbuhan, membersihkan TPA, menggantung pakaian, kebiasaan tidur, dan menggunakan anti nyamuk/repellent. Hasil analisis multivariat menunjukkan variabel yang paling berpengaruh terhadap kejadian DBD adalah non TPA.
Disarankan kepada masyarakat agar mau dan mampu melakukan reuse, reduse, dan recycle terhadap barang-barang bekas; Puskesmas Sering dan Mandala tetap mempertahankan bahkan meningkatkan program Pemberantasan Sarang Nyamuk (PSN) DBD melalui kegiatan penyuluhan, 3M Plus, dan Jumat Bersih.
ABSTRACT
Dengue Hemorrhagic Fever (DHF) is a contagious disease without special antivirus to stamp out the virus causing it. DHF is spread by dengue virus through the bites of Aedes aegypti and Aedes albopictus. The symptoms are fever, bleeding, and shock. According to WHO (2010), DHF is endemic in Southeast Asia and Indonesia was noted as a country with the highest case of DHF from 1968 to 2010. The City of Medan is an area with the adequately high DHF case annualy and in 2011 it had 2,384 cases (IR = 113/100.000 persons). In 2011 and 2012, the case of DHF in Medan Tembung Subdistrict was 152 and 60 respectively.
The purpose of this analytical observational study with case control design was to analyze the determinants influencing the incidence of DHF in Medan Tembung Subdistrict. The sample for this study were 86 persons for case group and 86 persons for control group. The data for this study were obtained through observation and questionnaire-based interview. The data obtained were analyzed through univariate analysis, bivariate analysis with Chi-Square test, and multivariate analysis with Multiple Logistic Regression test.
The result of bivariate analysis showed that the variables playing a role as the determinants influencing the incidence of DHF were the presence of mosquito larvae, house layout, non Garbage Dump Site, ornamental plants/vegetation, cleaning Garbage Dump Site, hanging clothes, sleeping habits, and using repellent. The result of multivariate analysis showed that the most influencing variable on the incident of DHF was non Garbage Dump Site.
The community members are suggested to be willing and able to reuse, reduse, and recycle their used goods. Puskesmas Sering and Puskesmas Mandala maintain and even improve the DHF mosquito breeding place eradication program through extension, 3M Plus, and Clean Friday activities.
BAB 1
PENDAHULUAN
1.1 Latar Belakang
Pembangunan kesehatan bertujuan untuk mewujudkan derajat kesehatan
masyarakat yang setinggi-tingginya sebagai investasi bagi pembangunan sumber daya
manusia yang produktif secara sosial dan ekonomis. Untuk mencapai derajat
kesehatan masyarakat yang optimal tersebut, Program Pemberantasan Penyakit
menitikberatkan kegiatannya pada upaya mencegah berjangkitnya penyakit,
menurunkan angka kesakitan dan kematian, serta mengurangi akibat buruk dari
penyakit menular maupun tidak menular (UU Kesehatan No. 36 Tahun 2009).
Penyakit Demam Berdarah Dengue (DBD) atau Dengue Haemorrhagic Fever (DHF) yang dapat bermanifestasi sebagai Dengue Shock Syndrome (DSS) merupakan
salah satu jenis penyakit menular tidak langsung. Sampai saat ini, belum ada antivirus
khusus untuk membasmi virus Dengue. Pengobatan penyakit hanya mengandalkan pemberian cairan dan tambahan darah (Nadesul, 2004).
Infeksi virus Dengue telah ada sejak abad ke -18, seperti yang dilaporkan oleh David Bylon seorang dokter berkebangsaan Belanda. Pada masa itu, infeksi virus
Dengue di Asia Tenggara hanya merupakan penyakit ringan yang tidak pernah menimbulkan kematian. Tetapi sejak tahun 1952, di Filipina, infeksi virus Dengue
menimbulkan penyakit dengan manifestasi klinis berat dengan gejala-gejala panas,
28 diantaranya meninggal (CFR = 48,28%). Beberapa tahun kemudian, penyakit ini
mulai merambah ke beberapa negara Asia, seperti Thailand tahun 1958, Vietnam
Utara tahun 1958, Singapura tahun 1960, Laos tahun 1962, dan India tahun 1963
(Depkes RI, 2004a).
Menurut World Health Organization (WHO), DBD merupakan kejadian
endemik di banyak negara di wilayah Asia Tenggara yang berarti bahwa kasus DBD
terjadi setiap tahun meskipun ada variasi yang signifikan antar negara. Sampai
dengan tahun 2010, Republik Demokratik Rakyat Korea adalah satu-satunya negara
di Asia Tenggara yang tidak memiliki laporan penderita DBD pribumi.
Jumlah kasus DBD yang dilaporkan pada tahun 2010 di negara-negara
kawasan Asia Tenggara antara lain : Bangladesh terjadi 76 kasus (Incidence Rate/IR = 0,05 per 100.000 penduduk dan Case Fatality Rate/CFR = 0,00%); Bhutan terjadi
16 kasus (IR = 2,29 per 100.000 penduduk dan CFR = 12,50%); India terjadi 9.357
kasus (IR = 0,79 per 100.000 penduduk dan CFR = 0,31%); Maldives terjadi 550
kasus (IR = 180,33 per 100.000 penduduk dan CFR = 0,00%); Myanmar terjadi
11.704 kasus (IR = 21,92 per 100.000 penduduk dan CFR = 0,82%); Nepal terjadi 2
kasus (IR = 0,01 per 100.000 penduduk dan CFR = 0,00%); Sri Lanka terjadi 27.142
kasus (IR = 131,12 per 100.000 penduduk dan CFR = 0,77%); Thailand terjadi
57.948 kasus (IR = 85,09 per 100.000 penduduk dan CFR = 0,12%); dan Timor Leste
terjadi 473 kasus (IR = 39,42 per 100.000 penduduk dan CFR = 0,21%) (WHO,
Di Indonesia penyakit DBD pertama kali dilaporkan pada tahun 1968 berupa
KLB di Jakarta dan Surabaya, tercatat 54 kasus dengan 24 kematian (CFR = 41,5%).
Sejak saat itu, penyakit tersebut menyebar ke berbagai daerah hingga sampai tahun
1980 seluruh propinsi di Indonesia telah terjangkit penyakit DBD (Depkes RI, 2007).
Peraturan Menteri Kesehatan Nomor 1501 Tahun 2010 menyebutkan bahwa
penyakit DBD merupakan salah satu jenis penyakit menular yang dapat menimbulkan
wabah dan menyebabkan malapetaka bagi masyarakat Indonesia. Selain itu, dalam
SK Menteri Kesehatan Nomor 1457 Tahun 2003 tentang Standar Pelayanan Minimal
Bidang Kesehatan di Kabupaten/Kota, DBD merupakan salah satu penyakit menular
yang dicantumkan sebagai masalah yang wajib menjadi prioritas oleh daerah.
Terhitung sejak tahun 1968 hingga tahun 2009, WHO mencatat negara
Indonesia sebagai negara dengan kasus DBD tertinggi di Asia Tenggara (Kemenkes
RI, 2010). Berdasarkan laporan Direktorat Jenderal Pengendalian Penyakit dan
Penyehatan Lingkungan Kementerian Kesehatan Indonesia (Ditjen PP&PL
Kemenkes RI), pada tahun 2005 terjadi 80.837 kasus (IR = 43,38 per 100.000
penduduk dan CFR = 1,36%); tahun 2006 terjadi 104.656 kasus (IR = 52,48 per
100.000 penduduk dan CFR = 1,04%); tahun 2007 terjadi 140.000 kasus (IR = 71,78
per 100.000 penduduk dan CFR = 1,01%); tahun 2008 terjadi 137.469 kasus (IR =
59,02 per 100.000 penduduk dan CFR = 0,86%); tahun 2009 terjadi 154.855 kasus
(IR = 68,22 per 100.000 penduduk dan CFR = 0,89%); dan tahun 2010 terjadi
Pada tahun 2011, lima propinsi di Indonesia dengan jumlah kasus DBD
tertinggi adalah : Jawa Timur dengan jumlah kasus sebesar 3.152 kasus (IR = 8,32
per 100.000 penduduk); Jawa Tengah dengan jumlah kasus sebesar 2.345 kasus (IR =
7,14 per 100.000 penduduk); Sumatera Utara dengan jumlah kasus sebesar 2.066
kasus (IR = 15,88 per 100.000 penduduk); DKI Jakarta dengan jumlah kasus sebesar
1.954 kasus (IR = 23,18 per 100.000 penduduk); dan Bali dengan jumlah kasus
sebesar 1.949 kasus (IR = 56,16 per 100.000 penduduk) (Kemenkes RI, 2012).
Di propinsi Sumatera Utara sendiri, penyakit DBD telah menyebar luas ke
seluruh wilayah sebagai KLB dengan angka kesakitan dan kematian yang relatif
tinggi. Berdasarkan data Dinas Kesehatan (Dinkes) Propinsi Sumatera Utara, terdapat
8 daerah endemis DBD di wilayah Propinsi Sumatera Utara, yaitu; Kota Medan,
Kabupaten Deli Serdang, Kota Binjai, Kabupaten Langkat, Kabupaten Asahan, Kota
Tebing Tinggi, Kota Pematang Siantar, dan Kabupaten Karo. Angka kejadian DBD di
Propinsi Sumatera Utara terus meningkat. Pada tahun 2005 terjadi 3.790 kasus
dengan kematian 68 orang (CFR = 1,8%), tahun 2006 terjadi 2.222 kasus dengan
kematian 34 orang (CFR = 1,5%), tahun 2007 terjadi 4.427 kasus dengan kematian 41
orang (CFR = 1%), tahun 2008 terjadi 4.401 kasus dengan kematian 50 orang (CFR =
1,1%), tahun 2009 terjadi 4.705 kasus dengan kematian 58 orang (CFR = 1,2%),
tahun 2010 terjadi 8.889 kasus dengan kematian 87 orang (CFR=1%), dan tahun 2011
terjadi 5.987 kasus dengan kematian 78 orang (CFR=1,3%).
Kota Medan sebagai Ibu kota propinsi Sumatera Utara adalah salah satu
ada di Kota Medan semuanya sudah merupakan daerah endemis DBD. Pada tahun
2011, Kecamatan Medan Denai, Medan Sunggal, Medan Helvetia, Medan Tembung,
Medan Amplas, Medan Kota, Medan Johor, Medan Marelan, Medan Barat, dan
Medan Deli merupakan 10 kecamatan dengan kasus DBD terbanyak di kota Medan
(Dinkes Kota Medan, 2012).
Adapun angka kejadian DBD di Kota Medan yang telah dirilis oleh Dinkes
Kota Medan dari tahun ke tahun adalah sebagai berikut; tahun 2002 sebanyak 212
kasus dengan kematian 2 orang (CFR = 0,9%), tahun 2003 sebanyak 594 kasus
dengan kematian 9 orang (CFR = 1,5%), tahun 2004 sebanyak 742 kasus dengan
kematian 61 orang (CFR = 8,2%). Lonjakan kasus yang menonjol (KLB) terjadi pada
tahun 2005 yaitu sebanyak 1.960 kasus dengan kematian 24 orang (CFR = 1,2%),
tahun 2006 sebanyak 1.378 kasus dengan kematian 21 orang (CFR = 1,5%), tahun
2007 sebanyak 1.917 kasus dengan kematian 17 orang (CFR = 0,9%), tahun 2008
sebanyak 1.545 kasus dengan kematian 14 orang (CFR = 0,9%), dan tahun 2009
sebanyak 1.940 kasus dengan kematian 14 orang (CFR = 0,7%).
Vektor DBD di Indonesia adalah nyamuk Aedes aegypti sebagai vektor utama dan Aedes albopictus sebagai vektor sekunder. Spesies tersebut merupakan nyamuk
pemukiman yang stadium pradewasanya mempunyai habitat perkembangbiakan di
tempat penampungan air (TPA)/wadah yang berada di permukiman dengan air yang
relatif jernih. Nyamuk Aedes aegypti lebih banyak ditemukan berkembangbiak di tempat-tempat penampungan air buatan antara lain bak mandi, ember, vas bunga,
Sementara itu, Aedes albopictus lebih banyak ditemukan di penampungan air alami di luar rumah, seperti axilla daun, lubang pohon, potongan bambu, dan sejenisnya
terutama di wilayah pinggiran kota dan pedesaan (Sukowati, 2010).
Beberapa faktor etiologik yang ditemukan berhubungan dengan penyakit
DBD adalah faktor host (umur, jenis kelamin, mobilitas), faktor lingkungan
(kepadatan rumah, adanya tempat perindukan nyamuk, tempat peristirahatan nyamuk,
kepadatan nyamuk, angka bebas jentik, curah hujan), serta faktor perilaku (pola tidur
dan kegiatan pemberantasan sarang nyamuk) (Wahyono dkk, 2010). Curah hujan
yang tinggi saat musim penghujan misalnya, dapat menimbulkan banjir dan genangan
air di suatu wadah/media yang menjadi tempat perkembangbiakan nyamuk, seperti
cekungan di pagar bambu, pepohonan, kaleng bekas, ban bekas, atap atau talang
rumah) (Kemenkes RI, 2010).
Penelitian Roose (2008) menunjukkan bahwa variabel yang berhubungan
dengan kejadian DBD adalah variabel pendidikan, pekerjaan, jarak rumah, TPA
bukan untuk keperluan sehari-hari, TPA alami, dan tanaman hias/pekarangan serta
dari hasil analisis multivariat diketahui bahwa variabel yang paling dominan
berhubungan dengan kejadian DBD adalah variabel mobilisasi (p=0,000;
mOR=20,90). Sementara itu, hasil penelitian Sitio (2008) menunjukkan bahwa
faktor-faktor yang berhubungan dengan kejadian DBD adalah kebiasaan
menggunakan anti nyamuk di siang hari (p=0,026; OR=4,343) dan kebiasaan
Kecamatan Medan Tembung memiliki kondisi lingkungan yang berisiko
untuk berjangkitnya penyakit DBD karena banyak terdapat TPA, Non TPA, dan TPA
alami di sekitar pemukiman masyarakat sehingga dapat menjadi tempat bagi
perindukan nyamuk Aedes aegypti. Selain itu, kecamatan ini mempunyai jumlah penduduk dan pemukiman yang padat sehingga akan meningkatkan risiko
penularan DBD. Kecamatan ini juga termasuk daerah semi perkotaan sehingga
karakteristik lingkungannya masih banyak terdapat kebun/tumbuh-tumbuhan yang
dapat menjadi habitat bagi nyamuk Aedes albopictus sebagai vektor sekunder bagi penularan DBD.
Kecamatan Medan Tembung merupakan salah satu kecamatan yang menjadi
daerah endemis DBD di kota Medan dan temasuk dalam kriteria Rawan I berdasarkan
stratifikasi daerah DBD yang ditetapkan oleh Departemen Kesehatan Republik
Indonesia (Depkes RI). Sejak 5 tahun terakhir, kasus DBD di Kecamatan Medan
Tembung cukup tinggi dan masuk ke dalam 10 kecamatan dengan kasus DBD
tertinggi di kota Medan. Berdasarkan laporan Dinas Kesehatan Kota Medan, pada
tahun 2011, jumlah kasus DBD di Kecamatan Medan Tembung mencapai 152 kasus
yang menjadikan kecamatan ini berada pada peringkat keempat dari sepuluh
kecamatan dengan kasus DBD terbanyak di kota Medan. Pada tahun 2012, jumlah
kasus DBD di Kecamatan Medan Tembung mencapai 60 kasus. Meskipun jumlahnya
menurun, hal ini tetap perlu diwaspadai mengingat DBD merupakan penyakit
tepat. Selain itu, tingginya angka kesakitan penyakit ini akan menimbulkan kerugian
ekonomi baik bagi keluarga penderita maupun negara.
Berdasarkan latar belakang masalah diatas dapat diketahui bahwa telah terjadi
kasus DBD yang cukup tinggi setiap tahunnya, khususnya di Kecamatan Medan
Tembung yang telah menjadi daerah endemis DBD. Untuk itu, perlu dilakukan
penelitian epidemiologi analitik terhadap determinan kejadian DBD di Kecamatan
Medan Tembung dan diharapkan dapat menjadi informasi bagi masyarakat, khusunya
pengelola program dalam rangka menanggulangi masalah ini.
1.2 Permasalahan
Berdasarkan uraian latar belakang di atas maka dapat dirumuskan
permasalahan penelitian ini adalah : “Determinan apa saja yang memengaruhi
kejadian DBD di Kecamatan Medan Tembung?”
1.3 Tujuan Penelitian
1.3.1 Tujuan Umum
Menganalisis determinan yang memengaruhi kejadian DBD di Kecamatan
Medan Tembung.
1.3.2 Tujuan Khusus
a) Mendeskripsikan karakteristik subjek studi berdasarkan umur, jenis kelamin,
b) Mengamati keberadaan jentik nyamuk yang mengindikasikan adanya vektor
DBD di Kecamatan Medan Tembung serta menghitung besarnya House Index
dan Container Index.
c) Mengetahui apakah keberadaan jentik merupakan determinan kejadian DBD di
Kecamatan Medan Tembung.
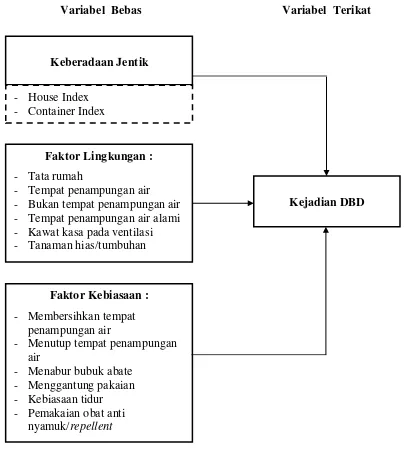
d) Mengetahui apakah faktor lingkungan (tata rumah, tempat penampungan air,
bukan tempat penampungan air, tempat penampungan air alami, kawat kasa pada
ventilasi, dan tanaman hias/tumbuhan) merupakan determinan kejadian DBD di
Kecamatan Medan Tembung.
e) Mengetahui apakah faktor kebiasaan (membersihkan tempat penampungan air,
menutup tempat penampungan air, menabur bubuk abate, menggantung pakaian,
kebiasaan tidur, dan pemakaian obat anti nyamuk/repellent) merupakan
determinan kejadian DBD di Kecamatan Medan Tembung.
f) Mengetahui besarnya risiko masing-masing determinan terhadap kejadian DBD
di Kecamatan Medan Tembung.
1.4 Hipotesis
a) Ada pengaruh keberadaan jentik terhadap kejadian DBD di Kecamatan Medan
Tembung.
b) Ada pengaruh faktor lingkungan (tata rumah, tempat penampungan air, bukan
ventilasi, dan tanaman hias/tumbuhan) terhadap kejadian DBD di Kecamatan
Medan Tembung.
c) Ada pengaruh faktor kebiasaan (membersihkan tempat penampungan air,
menutup tempat penampungan air, menabur bubuk abate, menggantung pakaian,
kebiasaan tidur, dan pemakaian obat anti nyamuk/repellent) terhadap kejadian
DBD di Kecamatan Medan Tembung.
1.5 Manfaat Penelitian
1.5.1 Bagi Puskesmas dan Dinas Kesehatan Setempat
Memberikan informasi mengenai determinan kejadian DBD di Kecamatan
Medan Tembung sehingga pengambil keputusan dapat menyusun rencana dan
strategi yang efektif dalam penanggulangan kasus DBD.
1.5.2 Bagi Masyarakat
Sebagai dasar pengetahuan dan pemikiran serta menjadi informasi dalam
upaya pencegahan dan pemberantasan penyakit DBD.
1.5.3 Bagi Ilmu Pengetahuan
Sebagai sumber informasi mengenai determinan kejadian DBD sehingga
dapat dimanfaatkan sebagai bahan kepustakaan dalam pengembangan
keilmuan.
1.5.4 Bagi Peneliti Selanjtnya
Sebagai sumber informasi dalam melakukan penelitian yang berkaitan dengan
BAB 2
TINJAUAN PUSTAKA
2.1 Penyakit Demam Berdarah Dengue (DBD) 2.1.1 Definisi Penyakit DBD
Penyakit DBD adalah penyakit menular yang disebabkan oleh virus dengue
dan ditularkan melalui gigitan nyamuk Aedes aegypti atau Aedes albopictus. Penyakit ini dapat menyerang semua orang dan dapat mengakibatkan kematian, serta sering
menimbulkan wabah. Jika nyamuk menggigit orang dengan demam berdarah, virus
dengue masuk ke tubuh nyamuk bersama darah yang dihisapnya. Di dalam tubuh nyamuk, virus berkembang biak dan menyebar ke seluruh bagian tubuh nyamuk dan
sebagian besar berada di kelenjar liur. Selanjutnya ketika nyamuk menggigit orang
lain, air liur bersama virus dengue dilepaskan terlebih dahulu agar darah yang akan
dihisap tidak membeku, dan pada saat inilah virus dengue ditularkan ke orang lain (Soegijanto, 2006).
Demam Dengue (Dengue Fever) adalah penyakit febris - virus akut, seringkali
ditandai dengan sakit kepala, nyeri tulang atau sendi dan otot, ruam, dan leukopenia
sebagai gejalanya sedangkan penyakit DBD (Dengue Haemoragick Fever/DHF)
ditandai dengan empat gejala klinis utama, yaitu demam tinggi, fenomena haemoragi,
sering dengan hepatomegali, dan pada kasus berat disertai tanda-tanda kegagalan
Syok ini disebut Dengue Shock Syndrome (DSS) dan sering menyebabkan fatal (WHO, 1999).
2.1.2 Etiologi
DBD disebabkan oleh virus dengue yang temasuk kelompok B Arthropoda borne virus (Arboviroses). Dikenal sebagai genus Flavivirus, famili Flaviviridae,dan
mempunyai 4 jenis serotipe, yaitu : DEN-1, DEN-2, DEN-3, dan DEN-4 (Soedarto,
2010).
Infeksi salah satu serotipe akan menimbulkan antibodi terhadap serotipe yang
bersangkutan sedangkan antibodi yang terbentuk terhadap serotipe lain sangat kurang
sehingga tidak dapat memberikan perlindungan yang memadai terhadap serotipe yang
lain tersebut. Dengan kata lain, infeksi oleh satu serotipe virus dengue menimbulkan imunitas protektif terhadap serotipe virus tersebut, tetapi tidak ada ”cross protective”
terhadap serotipe virus yang lain (Soegijanto, 2006).
Seseorang yang tinggal di daerah endemis dengue dapat terinfeksi oleh 3 atau
4 serotipe selama hidupnya. Keempat serotipe virus dengue dapat ditemukan di berbagai daerah di Indonesia. Serotipe DEN-3 merupakan serotipe yang dominan dan
diasumsikan banyak menunjukkan manifestasi klinis yang berat. Serotipe DEN-3
berasal dari Asia, ditemukan pada populasi dengan tingkat imun rendah dengan
tingkat penyebaran yang tinggi (Depkes RI, 2004a).
2.1.3 Patogenesis dan Patofisiologi
limfaticus, sumsum tulang, serta paru-paru. Sel-sel monosit dan makrofag mempunyai peranan besar pada infeksi ini. Dalam peredaran darah, virus tesebut akan
difagosit oleh sel monosit perifer (Soegijanto, 2006).
Virus dengue mampu bertahan hidup dan mengadakan multiplikasi di dalam sel. Infeksi virus dengue dimulai dengan menempelnya virus, genomnya masuk ke
dalam sel dengan bantuan organel-organel sel, genom virus membentuk
komponen-komponennya, baik komponen antara maupun komponen struktural virus. Setelah
komponen struktural dirakit, virus dilepaskan dari dalam sel. Proses perkembangan
virus dengue terjadi di sitoplasma sel (Soegijanto, 2006).
Menurut Gubler dalam Soegijanto (2006), patofisiologi primer DBD dan DSS
adalah peningkatan akut permebilitas vaskuler yang mengarah ke kebocoran plasma
ke dalam ruang ekstravaskuler sehingga menimbulkan hemokonsentrasi dan
penurunan tekanan darah. Volume plasma menurun lebih dari 20% pada kasus-kasus
berat, hal ini didukung penemuan post-mortem meliputi efusi serosa, efusi pleura,
hemokonsentrasi, dan hipoproteinemi. Perubahan hemostasis pada DBD dan DSS
melibatkan 3 faktor yaitu perubahan vaskuler, trombositopeni, dan kelainan
koagulasi. Hampir semua penderita DBD mengalami peningkatan fragilitas vaskuler
dan trombositopeni, serta banyak di antara penderita menunjukkan koagulogram yang
abnormal.
Pada autopsi, semua pasien yang telah meninggal karena DBD menunjukkan
suatu tingkatan hemoragi. Berdasarkan frekuensi hemoragi ditemukan pada kulit dan
serosa dengan kandungan protein tinggi umumnya terdapat pada rongga pleural dan
abdomen (WHO, 2004).
2.1.4 Tanda dan Gejala Klinik
Menurut Soegijanto (2006), gejala klinik utama pada DBD adalah demam dan
manifestasi perdarahan. Untuk menegakkan diagnosis klinis DBD, WHO dalam
Soegijanto (2006) menentukan beberapa patokan gejala klinis dan laboratorium
meliputi :
a) Gejala Klinis :
- Demam mendadak yang berlangsusng selama 2-7 hari
- Manifestasi perdarahan
o Uji torniquet positif
o Perdarahan spontan berbentuk peteki, purpura, ekimosis, epistaksis,
perdarahan gusi, hematemesis, melena
- Hepatomegali
- Renjatan, nadi cepat dan lemah, tekanan nadi menurun (< 20 mmHg) atau nadi
tak teraba, kulit dingin, dan anak gelisah
b) Laboratorium
- Trombositopeni (< 100.000 sel/ml)
- Hemokonsentrasi (kenaikan Ht ≥ 20%)
Bila patokan hemokonsentrasi dan trombositopeni menurut kriteria WHO
pengawasan. Untuk mengantisipasi hal ini, Kelompok Kerja DBD sepakat jumlah
trombosit < 150.000 sel/ml sebagai batas tombositopeni.
Selain patokan trombositopeni dan hemokonsentrasi, diagnosis laboratoris
DBD juga dapat ditegakkan melalui pemeriksaan serologis. Pemeriksaan serologis
didasarkan atas timbulnya antibodi pada penderita yang terjadi setelah infeksi.
Pemeriksaan serologis terdiri dari (Depkes RI, 2007) :
a) HI (Haemaglutination Inhibition)
Pemeriksaan HI sampai saat ini dianggap sebagai gold standard. Namun pemeriksaan ini memerlukan dua sampel darah (serum) dimana spesimen kedua
harus diambil pada fase konvalensen (penyembuhan) sehingga tidak dapat
memberikan hasil yang cepat. Konfirmasi serologi tergantung pada kenaikan titer
yang jelas (4 kali atau lebih) antibodi spesifik dari sampel serum antara fase akut
dan fase konvalensen.
b) ELISA (IgM/IgG)
Infeksi dengue dapat dibedakan dengan menentukan rasio limit antibodi dengue IgM terhadap IgG. Uji antibodi dengue IgM dan IgG dapat dilakukan hanya dengan menggunakan satu sampel darah (serum) saja, yaitu darah akut sehingga
WHO dalam Soegijanto (2006) membagi derajat DBD dalam 4 (empat)
tingkat, yaitu sebagai berikut:
- Derajat I : Demam dan tourniquet positif.
- Derajat II : Demam dan perdarahan spontan, pada umumnya di kulit dan atau
pendarahan lain.
- Derajat III : Demam, perdarahan spontan, disertai atau tidak disertai
hepatomegali, dan ditemukan gejala-gejala kegagalan sirkulasi meliputi nadi yang
cepat dan lemah, tekanan nadi menurun (< 20 mmHg), atau hipotensi disertai
ekstremitas dingin dan gelisah.
- Derajat IV : Demam, perdarahan spontan, disertai atau tidak disertai
hepatomegali, dan ditemukan gejala renjatan hebat (nadi tak teraba dan tekanan
darah tak terukur).
Dalam pelaksanaan sehari-hari diagnosis DBD dapat ditegakkan jika
didapatkan demam, manifestasi perdarahan, trombositopeni, dan hemokonsentrasi
atau tanda-tanda kebocoran plasma lainnya seperti efusi pleura, ascites, dan
hipoalbuminemi. Adanya renjatan disertai Ht yang tinggi dan trombostopeni
2.1.5 Siklus Penularan dan Penyebaran Penyakit DBD
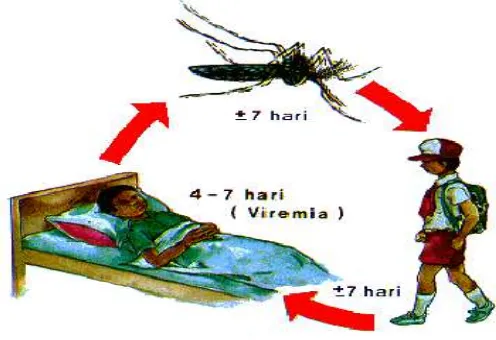
Gambar 2.1. Siklus Penularan DBD
Sumber : Depkes RI, 2007
Terdapat tiga faktor yang memegang peranan pada penularan infeksi virus
dengue, yaitu manusia, virus, dan vektor perantara. Virus dengue ditularkan kepada
manusia melalui gigitan nyamuk Aedes aegypti atau Aedes albopictus (Depkes RI, 2004a).
Nyamuk Aedes betina biasanya terinfeksi virus dengue pada saat menghisap darah dari seseorang yang sedang berada pada tahap demam akut (viraemia). Setelah
melalui periode inkubasi ekstrinsik selama 8 sampai 10 hari, kelenjar ludah Aedes akan menjadi terinfeksi dan virusnya akan ditularkan ketika nyamuk menggigit dan
mengeluarkan cairan ludahnya ke dalam luka gigitan pada tubuh orang lain. Setelah
masa inkubasi instrinsik selama 3-14 hari (rata-rata selama 4-6 hari) timbul gejala
awal penyakit secara mendadak yang ditandai dengan demam, pusing, myalgia (nyeri
nausea (mual-mual), muntah, dan rash (ruam pada kulit). Viraemia biasanya muncul pada saat atau persis sebelum gejala awal penyakit tampak dan berlangsung selama
kurang lebih 5 hari setelah dimulainya penyakit. Saat-saat tersebut merupakan masa
kritis dimana penderita dalam masa sangat infektif untuk vektor nyamuk yang
berperan dalam siklus penularan (WHO, 2004).
Lebih jelasnya Depkes RI (2007) menjelaskan mekanisme penularan penyakit
DBD dan tempat potensial penularannya sebagai berikut :
a) Mekanisme Penularan DBD
Seseorang yang di dalam darahnya mengandung virus dengue merupakan sumber penular DBD. Virus dengue berada dalam darah selama 4-7 hari. Bila
penderita DBD digigit nyamuk penular maka virus dalam darah akan ikut terhisap
masuk ke dalam lambung nyamuk. Selanjutnya virus akan memperbanyak diri dan
tersebar di berbagai jaringan tubuh nyamuk, termasuk di dalam kelenjar liurnya.
Kira-kira 1 minggu setelah menghisap darah penderita, nyamuk tersebut siap untuk
menularkan kepada orang lain (masa inkubasi ekstrinsik). Virus ini akan berada
dalam tubuh nyamuk sepanjang hidupnya. Oleh karena itu, nyamuk Aedes yang telah menghisap virus dengue menjadi penular sepanjang hidupnya. Penularan ini terjadi
karena setiap kali nyamuk menusuk (menggigit) sebelum menghisap darah, ia akan
mengeluarkan air liur melalui alat tusuknya (proboscis) agar darah yang dihisap tidak
b) Tempat Potensial bagi Penularan DBD
Penularan DBD dapat terjadi di semua tempat yang terdapat nyamuk
penularnya. Beberapa tempat yang paling potensial untuk terjadinya penularan DBD
adalah :
- Wilayah yang banyak kasus DBD (rawan/endemis).
- Tempat-tempat umum yang menjadi tempat berkumpulnya orang-orang yang
datang dari berbagai wilayah sehingga kemungkinan terjadinya pertukaran
beberapa tipe virus dengue yang cukup besar, seperti sekolah, RS/Puskesmas dan sarana pelayanan kesehatan lainnya, serta tempat umum lainnya (hotel, pertokoan,
pasar, restoran, tempat ibadah, dan lain-lain).
- Pemukiman baru di pinggir kota. Penduduk pada lokasi ini umumnya barasal dari
berbagai wilayah maka ada kemungkinan diantaranya terdapat penderita yang
membawa tipe virus dengue yang berbeda dari masing-masing lokasi.
2.2 Vektor Penular Penyakit DBD
Virus dengue ditularkan dari satu orang ke orang lain oleh nyamuk Aedes dari
subgenus Stegomyia. Aedes aegypti merupakan vektor epidemik yang paling penting sedangkan spesies lain seperti Aedes albopictus, Aedes polynesiensis, anggota
kelompok Aedes scutellaris, dan Aedes niveus diputuskan sebagai vektor sekunder. Walaupun mereka merupakan vektor bagi virus dengue, epidemi yang ditimbulkan
2.2.1 Morfologi dan Metamorfosa Nyamuk Aedes aegypti
Gambar 2.2. Nyamuk Aedes aegypti
Sumber : http://pedulidbd.com/tag/aedes-aegypti
Nyamuk Aedes aegypti disebut black-white mosquito karena tubuhnya
ditandai dengan pita atau garis-garis putih keperakan di atas dasar hitam. Di
Indonesia, nyamuk ini sering disebut sebagai salah satu dari nyamuk-nyamuk rumah
(WHO, 2004).
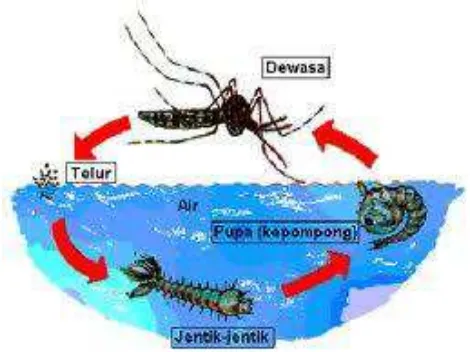
Dalam siklus hidupnya, nyamuk Aedes aegypti dapat dibagi menjadi 4 tahap yaitu telur, larva/jentik, pupa, dan dewasa sehingga termasuk dalam metamorfosis
sempurna (WHO, 2004).
Telur nyamuk Aedes aegypti di dalam air dengan suhu 20-40oC akan menetas
menjadi larva dalam waktu 1-2 hari. Pada kondisi optimum, larva berkembang
menjadi pupa dalam waktu 4-9 hari, kemudian pupa berkembang menjadi nyamuk
pupa, dan nyamuk dewasa memerlukan waktu kurang lebih 7-14 hari (Soegijanto,
2006).
Gambar berikut menunjukkan siklus hidup nyamuk Aedes aegypti
Gambar 2.3. Siklus Hidup Nyamuk Aedes aegypti
Sumber : Depkes RI, 2007 a) Telur
Telur nyamuk Aedes aegypti berbentuk elips atau oval memanjang, warna hitam, ukuran 0,5-0,8 mm, permukaan poligonal, tidak memiliki alat pelampung, dan
diletakkan satu persatu pada benda-benda yang terapung atau pada dinding bagian
dalam tempat penampungan air (TPA) yang berbatasan langsung dengan permukaan
air. Dari telur yang dilepas, sebanyak 85% melekat di dinding TPA sedangkan 15%
lainnya jatuh ke permukaan air.
b) Larva/Jentik
Larva/jentik nyamuk Aedes aegypti berbentuk memanjang tanpa kaki dengan
dan perkembangannya mengalami 4 kali pergantian kulit (ecdysis) dan larva yang terbentuk berturut-turut disebut larva instar I, II, III, dan IV. Larva instar I tubuhnya
sangat kecil, warna transparan, panjang 1-2 mm, duri-duri (spinae) pada dada (thorax) belum begitu jelas, dan corong pernapasan (siphon) belum menghitam. Larva instar II bertambah besar, ukuran 2,5-3,9 mm, duri dada belum jelas, dan
corong pernapasan sudah berwarna hitam. Larva nstar IV telah lengkap struktur
anatominya dan tubuh dapat dibagi menjadi kepala (chepal), dada (thorax), dan perut
(abdomen).
Pada bagian kepala terdapat sepasang mata majemuk, sepasang antena tanpa
duri-duri, dan alat-alat mulut tipe pengunyah (chewing). Bagian dada tampak paling
besar dan terdapat bulu-bulu yang simetris. Perut tersusun atas 8 ruas, ruas perut ke-8
memiliki alat untuk bernapas yang disebut corong pernapasan. Corong pernapasan
tanpa duri-duri, berwarna hitam, dan ada seberkas bulu-bulu. Ruas ke-8 juga
dilengkapi dengan seberkas bulu-bulu sikat (brush) di bagian ventral dan gigi-gigi
sisir (comb) yang berjumlah 15-19 gigi yang tersusun dalam 1 baris. Larva ini tubuhnya langsing dan bergerak sangat lincah, bersifat fotaksis negatif, dan waktu
istirahat membentuk sudut hampir tegak lurus dengan bidang permukaan air.
c) Pupa
Pupa nyamuk Aedes aegypti bentuk tubuhnya bengkok dengan bagian
kepala-dada (cephalothorax) lebih besar dibandingkan dengan bagian perutnya sehingga
tampak seperti tanda baca “koma”. Pada bagian punggung (dorsal) dada terdapat alat
yang berguna untuk berenang. Alat pegunyah tersebut berjumbai panjang. Pupa
adalah bentuk tidak makan, tampak gerakannya lebih lincah bila dibandingkan
dengan larva. Waktu istirahat, posisi pupa sejajar dengan bidang permukaan air.
d) Nyamuk Dewasa
Tubuh nyamuk Aedes aegypti dewasa tersusun atas tiga bagian yaitu kepala,
dada, dan perut. Pada bagian kepala terdapat sepasang mata majemuk dan antena
yang berbulu. Bagian mulut nyamuk betina merupakan tipe penususk-pengisap
(piercing-sucking) dan termasuk lebih menyukai manusia (anthropophagus) sedangkan nyamuk jantan bagian mulutnya lebih lemah sehingga tidak mampu
menembus kulit manusia karena itu tergolong lebih menyukai tumbuhan
(phytophagus).
Dada nyamuk ini terdiri dari 3 ruas yaitu porothorax, mesothorax, dan
metathorax. Setiap ruas dada memiliki sepasang kaki yang terdiri dari femur (paha), tibia (betis), dan tarsus (tampak). Pada ruas-ruas kaki ada gelang-gelang putih tetapi
pada bagian tibia kaki belakang tidak ada gelang putih. Pada bagian dada juga
terdapat sepasang sayap tanpa noda-noda hitam. Pada bagian punggung (mesontum) ada gambaran garis-garis putih yang dapat dipakai untuk membedakan dengan jenis
lain. Gambaran punggung nyamuk Aedes aegypti berupa sepasang garis lengkung putih pada tepinya dan sepasang garis submedian di tengahnya. Perut terdiri dari 8
ruas dan pada ruas-ruas tersebut terdapat bintik-bintik putih. Waktu istirahat, posisi
2.2.2 Bionomik Vektor
Menurut Sitio (2008), pengetahuan tentang bionomik vektor sangat diperlukan
dalam perencanaan pengendalian vektor. Bionomik vektor meliputi tempat
perindukan (breeding habit), kebiasaan menggigit (feeding habit), kebiasaan istirahat (resting habit), jarak terbang, dan lama hidup.
a) Tempat Perindukan (Breeding Places)
Tempat perindukan yang paling potensial adalah TPA yang digunakan
sehari-hari seperti drum, tempayan, bak mandi, bak WC, ember, dan sejenisnya. Tempat
perindukan tambahan disebut non-TPA, seperti tempat minum hewan, barang bekas,
vas bunga, perangkap semut, dan lainnya sedangkan TPA alamiah seperti lubang
pohon, lubang batu, pelepah daun, tempurung kelapa, kulit kerang, pangkal pohon
pisang, potongan bambu, dan lainnya. Nyamuk Aedes aegypti lebih tertarik
meletakkan telurnya pada TPA berair yang berwarna gelap, paling menyukai warna
hitam, terbuka lebar, dan terutama terletak di tempat-tempat yang terlindung dari
sinar matahari langsung (Soegijanto, 2006).
b) Kebiasaan Menggigit (Feeding Habit)
Berdasarkan pendapat Soegijanto (2006) dan WHO (2004) dapat disimpulkan
bahwa nyamuk Aedes aegypti sangat antropofilik, walaupun ia juga bisa makan dari hewan berdarah panas lainnya; sebagai hewan diurnal, nyamuk betina memiliki dua
periode aktivitas menggigit dan menghisap darah, yaitu antara pukul 08.00-12.00 dan
c) Kebiasaan Istirahat (Resting Habit)
Nyamuk Aedes aegypti palingsuka beristirahat di tempat yang gelap, lembab,
dan tersembunyi di dalam rumah atau bangunan, termasuk kamar tidur, kamar mandi,
kamar kecil, maupun dapur. Dapat juga ditemukan di luar rumah, di tumbuhan, atau
di tempat terlindung lainnya. Di dalam ruangan, permukaan istirahat yang disukainya
adalah di bawah furnitur, benda yang tergantung seperti baju dan korden, serta di
dinding (WHO, 2004).
d) Jarak Terbang
Menurut Sitio (2008) yang mengutip pernyataan Chapman, pergerakan
nyamuk dari tempat perindukan ke tempat mencari mangsa dan selanjutnya ke tempat
untuk beristirahat ditentukan oleh kemampuan terbang nyamuk. Pada waktu terbang
nyamuk memerlukan oksigen lebih banyak sehingga penguapan air dari tubuh
nyamuk menjadi lebih besar. Untuk mempertahankan cadangan air di dalam tubuh
dari penguapan maka jarak terbang nyamuk menjadi terbatas. Aktifitas dan jarak
terbang nyamuk dipengaruhi oleh 2 faktor yaitu: faktor eksternal dan faktor internal.
Eksternal meliputi kondisi luar tubuh nyamuk seperti kecepatan angin, temperatur,
kelembaban, dan cahaya. Adapun faktor internal meliputi suhu tubuh nyamuk,
keadaan energi, dan perkembangan otot nyamuk. Meskipun Aedes aeegypti kuat terbang tetapi tidak pergi jauh-jauh karena tiga macam kebutuhannya yaitu tempat
perindukan, tempat mendapatkan darah, dan tempat istirahat ada dalam satu rumah.
km dari tempat perindukannya, hal tersebut disebabkan oleh pengaruh angin atau
terbawa alat transportasi.
e) Lama Hidup
Nyamuk Aedes aegypti dewasa memiliki rata-rata lama hidup hanya 8 hari. Selama musim hujan, saat masa bertahan hidup lebih panjang, risiko penyebaran
virus semakin besar. Dengan demikian, diperlukan lebih banyak penelitian untuk
mengkaji survival alami Aedes aegypti dalam berbagai kondisi lingkungan (WHO,
2004).
2.2.3 Pengamatan Kepadatan Populasi Vektor
Untuk mengetahui kepadatan vektor disuatu lokasi dapat dilakukan beberapa
survei meliputi survei nyamuk, survei jentik, dan survei perangkap telur.
a) Survei Nyamuk
Sampling vektor nyamuk dewasa dapat memberikan data yang berharga untuk
mengetahui kecenderungan populasi musiman, dinamika penularan, risiko penularan,
dan evaluasi terhadap usaha pemberantasan nyamuk. Beberapa cara untuk survei
nyamuk dewasa antara lain (Depkes RI, 2007) :
- Landing Bitting Collection
Survei nyamuk dilakukan dengan cara penangkapan nyamuk dengan umpan
orang di dalam atau diluar rumah masing-masing 20 menit per rumah. Angka hasil
tangkapan dengan menggunakan jaring tangan atau aspirator saat nyamuk melekat
- Resting Collection
Pada periode inaktif, nyamuk dewasa istirahat di dalam rumah terutama di
kamar tidur dan di tempat yang gelap seperti tempat gantungan pakaian dan
tempat-tempat terlindung. Jumlah nyamuk dewasa yang tertangkap istirahat dengan aspirator
per rumah disebut resting rate.
b) Survei Jentik
Survei jentik dilakukan dengan cara pemeriksaan terhadap semua tempat air di
dalam dan di luar rumah dari 100 (seratus) rumah yang diperiksa di suatu daerah
dengan mata telanjang untuk mengetahui ada tidaknya jentik. Dalam pelaksanaan
survei ada dua metode yang meliputi (Depkes RI, 2007) :
b.1) Metode Single Larva
Metode ini dilakukan dengan mengambil satu jentik di setiap tempat genangan
air yang ditemukan ada jentiknya untuk dilakukan identifikasi lebih lanjut jenis
jentiknya.
b.2) Metode Visual
Metode ini dilakukan dengan melihat ada atau tidaknya jentik di setiap tempat
penyakit DBD, survei jentik yang biasa digunakan adalah cara visual dan ukuran
yang dipakai untuk mengetahui kepadatan jentik yaitu :
- Angka Bebas Jentik (ABJ) : persentase pemeriksaan jentik yang dilakukan di
semua desa/kelurahan setiap 3 bulan oleh petugas Puskesmas pada rumah-rumah
penduduk yang diperiksa secara acak.
- House Index (HI) : presentase rumah yang ditemukan jentik terhadap seluruh
rumah yang diperiksa.
- Container Index (CI) : presentase antara kontainer yang ditemukan jentik terhadap seluruh kontainer yang diperiksa.
- Breteau Index (BI) : jumlah kontainer positif perseratus rumah yang diperiksa.
Angka Bebas Jentik dan House Index lebih menggambarkan luasnya
penyebaran nyamuk di suatu daerah. Tidak ada teori yang pasti yang menyebutkan
Angka Bebas Jentik dan House Index yang dipakai sebagai standard. Hanya saja,
rumah yang diperiksa jentiknya harus negatif. Ukuran tersebut digunakan sebagai
indikator keberhasilan pengendalian nyamuk penularan DBD (Depkes RI, 2007).
c) Survei Perangkap Telur
Menurut Ditjen PP&PL (2007), survei telur menggunakan ovitrap yaitu
berupa potongan bambu atau kontainer lain yang mudah diperoleh (bekas kaleng susu
dicat hitam, gelas plastik, tempurung kelapa atau lainnya) yang diberi air dan diberi
lubang ±1 cm dari tepi atas untuk menggantung ovitrap pada paku dan untuk
mencegah air agar tidak meluap. Kemudian ovitrap diberi padel yang berupa
potongan bambu atau kain yang berwarna gelap sebagai tempat meletakkan telur bagi
nyamuk. Jumlah pemasangan ovitrap pada setiap rumah adalah 2 buah, 1 buah
dipasang di dalam rumah dan 1 buah lagi dipasang di luar rumah. Jumlah ovitrap
yang dipasang minimal 160 buah di 80 rumah. Pengamatan ada atau tidak adanya
telur dilakukan seminggu sekali dengan cara pemeriksaan adanya telur di padel atau
bisa juga dengan pemeriksaan adanya jentik di dalam ovitrap. Pada waktu
pemeriksaan padel, air di dalam ovitrap dibuang dan diganti air baru. Bila air tidak
diganti maka jentik yang ada akan menetas menjadi nyamuk.
2.3 Epidemiologi Penyakit DBD
2.3.1 Distribusi Penyakit DBD
a) Orang (Person)
Umur adalah salah satu faktor yang memengaruhi kepekaan terhadap infeksi
virus dengue. Pada awal epidemi di Filipina, Thailand, Indonesia, dan Malaysia
penyakit DBD kebanyakan menyerang anak-anak dan 95% kasus yang dilaporkan
berumur < 15 tahun. Walaupun demikian, berbagai negara melaporkan bahwa
kasus-kasus dewasa meningkat selama terjadi KLB (Soegijanto, 2006).
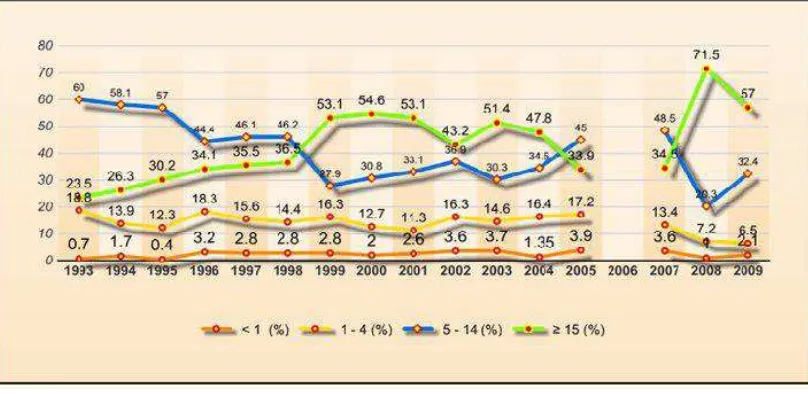
Berdasarkan Kemenkes (2010), kasus DBD per kelompok umur di Indonesia
mengalami pergeseran dari tahun 1993-2009. Dari tahun 1993-1998 kelompok umur
terbesar kasus DBD adalah kelompok umur < 15 tahun sedangkan tahun 1999-2009
kelompok umur terbesar kasus DBD cenderung pada kelompok umur ≥ 15 tahun. Hal
Gambar 2.4. Proporsi Kasus DBD Berdasarkan Kelompok Umur Tahun 1993-2009
Sumber : Ditjen PP&PL Depkes RI, 2009
Sejauh ini tidak ditemukan perbedaan kerentanan terhadap serangan DBD
dikaitkan dengan perbedaan jenis kelamin (gender). Di Filipina dilaporkan bahwa rasio antar jenis kelamin adalah 1:1. Di Thailand tidak ditemukan perbedaan
kerentanan terhadap serangan DBD antara laki-laki dan perempuan meskipun
ditemukan angka kematian yang lebih tinggi pada anak perempuan, tetapi perbedaan
angka tersebut tidak signifikan (Kusriastuti dalam Duma, 2007).
Distribusi kasus berdasarkan jenis kelamin di Indonesia pada tahun 2008
menunjukkan bahwa proporsi penderita laki-laki dan perempuan hampir sama.
Jumlah penderita berjenis kelamin laki-laki adalah 10.463 orang (53,78%) dan
perempuan berjumlah 8.991 orang (46,23%). Hal ini menunjukkan bahwa risiko
terkena DBD untuk laki-laki dan perempuan hampir sama, tidak tergantung jenis
Singapura dan Malaysia pernah mencatat adanya perbedaan angka kejadian
infeksi di antara kelompok etnik. Kelompok penduduk Cina banyak terserang DBD
dari pada yang lain. Penemuan ini dijumpai pada awal epidemi (Soegijanto, 2006).
Mobilitas penduduk juga memegang peranan penting pada transmisi
penularan infeksi virus dengue. Salah satu faktor yang memengaruhi penyebaran
epidemi dari Queensland ke New South Wales pada tahun 1942 adalah perpindahan personil militer dan angkatan udara karena jalur transportasi yang mereka lewati
merupakan jalur penyebaran virus dengue (Sutaryo, 2005).
b)Tempat (Place)
Penyakit akibat infeksi virus dengue ditemukan tersebar luas di berbagai
negara terutama di negara tropik dan subtropik yang terletak antara 30º Lintang Utara
dan 40º Lintang Selatan seperti Asia Tenggara, Pasifik Barat, dan Caribbean dengan
tingkat kejadian sekitar 50-100 juta kasus setiap tahunnya (Djunaedi dalam Duma,
2007). Data dari seluruh dunia menunjukkan bahwa Asia menempati urutan pertama
dalam jumlah penderita DBD setiap tahunnya (Kemenkes RI, 2010).
Penyakit DBD dapat menyebar pada semua tempat kecuali tempat-tempat
dengan ketinggian 1.000 meter dari permukaan laut karena pada tempat yang tinggi
dengan suhu yang rendah, siklus perkembangan Aedes aegypti menjadi tidak sempurna (Depkes RI, 2004b). Namun, pernah dilaporkan dilaporkan pada ketinggian
2.121 meter di India, pada 2.200 meter di Kolombia yang suhu rata-rata tahunannya
Dibandingkan dengan daerah pedesaan, nyamuk Aedes aegypti memang lebih banyak di daerah perkotaan. Hal ini disebabkan karena habitat perindukan nyamuk
adalah air yang relatif bersih, yaitu penampungan air untuk keperluan sehari-hari,
barang-barang bekas sepeti botol, ban, kaleng, plastik, dan sebagainya yang
merupakan lingkungan buatan manusia terutama di kota-kota. Namun, dengan
semakin majunya mobilisasi manusia dan pesatnya transportasi, nyamuk juga
berimigrasi sampai ke daerah pedesaan. Selain itu, di daerah pedesaan memang
banyak terdapat nyamuk Aedes albopictus (nyamuk kebun) yang juga dapat menularkan virus dengue (Nadesul, 2004).
Di India misalnya, Aedes aegypti merupakan vektor di perkotaan dan
populasinya berubah-ubah sesuai dengan curah hujan dan kebiasaan penyimpanan air.
Di negara-negara Asia Tenggara yang curah hujan tahunannya lebih dari 2000 mm,
menjadikan populasi Aedes aegypti lebih stabil di perkotaan, semi perkotaan, dan pedesaan. Adanya kebiasaan penyimpanan air secara tradisional di Indonesia dan
Thailand menyebabkan kepadatan populasi nyamuk di daerah semi perkotaan lebih
besar dibandingkan dengan daerah perkotaan. Di Singapura, indeks Aedes aegypti paling tinggi ditemukan di perumahan kumuh (Ditjen PP&PL dalam Sukamto, 2007).
Di Thailand, wabah DBD pertama terjadi di Bangkok dalam pola siklus 2
tahun, kemudian selanjutnya dalam siklus yang tidak teratur dengan area penyebaran
penyakit di seluruh negeri. DBD kemudian menjadi endemik di banyak kota besar di
Thailand dan akhirnya menyebar ke kota-kota kecil dan desa-desa selama periode
Di Indonesia, DBD pertama kali ditemukan di kota Surabaya pada tahun
1968. Sebanyak 58 orang terinfeksi dan 24 orang diantaranya meninggal dunia (CFR
= 41,5%). Sejak saat itu, penyakit ini menyebar luas ke seluruh Indonesia. Persebaran
jumlah provinsi dan kabupaten/kota yang endemis DBD mengalami peningkatan.
Dari 2 provinsi dan 2 kota pada tahun 1968, menjadi 32 provinsi (97%) dan 382
kabupaten/kota (77%) yang endemis pada tahun 2009 (Kemenkes RI, 2010).
c) Waktu (Time)
Selama abad ke-18, 19, dan awal abad ke-20 epidemi penyakit yang
menyerupai dengue tercatat menyerang seluruh dunia, baik di wilayah tropis maupun di beberapa wilayah beriklim sedang. KLB penyakit dengue serupa dengan DBD
yang dicatat pertama kali terjadi di Australia tahun 1897. Penyakit perdarahan serupa
juga berhasil dicatat pada tahun 1928 saat terjadi epidemi di Yunani dan kemudian di
Taiwan tahun 1931. Epidemi DBD pertama yang berhasil dipastikan, dicatat di
Filipina tahun 1953-1954. Selama 20 tahun terakhir terjadi peningkatan yang tajam
pada insidensi dan penyebaran penyakit secara geografis. Di beberapa negara Asia
Tenggara saat ini, epidemi terjadi setiap tahun (WHO, 2004).
Awal KLB DBD terjadi setiap lima tahun. Selanjutnya mengalami perubahan
menjadi tiga tahun, dua tahun, dan akhirnya setiap tahun diikuti dengan adanya
kecenderungan peningkatan infeksi virus dengue pada bulan-bulan tetentu
(Soegijanto, 2006).
Terhitung sejak tahun 1968 hingga tahun 2009, WHO mencatat negara