PASIEN PASCAOPERASI APENDIKTOMI DI RS PKU MUHAMMADIYAH GAMPING YOGYAKARTA
Diajukan untuk Memenuhi sebagai Syarat Memperoleh Derajat Sarjana Keperawatan
pada Fakultas Kedokteran dan Ilmu Kesehatan Universitas Muhammadiyah
Yogyakarta
Disusun Oleh PATHIMATUZ ZUHRA
20120320135
PROGRAM STUDI ILMU KEPERAWATAN FAKULTAS KEDOKTERAN DAN ILMU KESEHATAN
vii DAFTAR ISI
HALAMAN JUDUL ... i
HALAMAN PENGESAHAN ... ii
PERNYATAAN KEASLIAN PENELITIAN ... iii
HALAMAN MOTTO ... iv
HALAMAN PERSEMBAHAN ... v
KATA PENGANTAR ... vi
DAFTAR ISI ... vii
DAFTAR TABEL ... ix
DAFTAR GAMBAR ... x
DAFTAR LAMPIRAN ... xi
ABSTRAK ... xii
INTISARI ... xiii
BAB I PENDAHULUAN A.Latar Belakang ... 1
B. Rumusan Masalah ... 7
C.Tujuan Penelitian ... 7
D.Manfaat Penelitian ... 7
E. Penelitian Terkait ... 8
BAB II TINJAUAN PUSTAKA A. Landasan Teori ... 10
1. Discahrge Planning... 10
a. Definisi ... 10
b. Pemberi Layanan Discharge Planning ... 11
c. Penerima Discharge Planning ... 12
d. Tujuan Discharge Planning ... 12
e. Manfaat Discharge Planning ... 14
f. Prinsip Discharge Planning ... 15
g. Proses Discharge Planning ... 15
h. Cara mengukur Discharge Planning ... 19
i. Discharge Planning Association ... 19
j. Informasi Pasien Pascaperasi ... 20
k. Faktor-faktor yang mempengaruhi Discharge Planning ... 21
2. Pascaoperasi ... 23
A. Definisi ... 23
B. Jenis Operasi ... 24
C. Tahapan Perawatan Pascaoperasi ... 26
D. Komplikasi ... 27
3. Apendiktomi ... 28
A. Definisi ... 28
B. Persiapan Pembedahan Apendiktomi ... 29
viii
B. Kerangka Konsep ... 37
BAB III METODE PENILITIAN A. Desain Penelitian ... 38
B. Populasi dan Sampel Penelitian ... 38
C. Lokasi dan Waktu Penelitian ... 40
D. Variabel Penelitian ... 40
E. Definisi Operasional ... 40
F. Instrument Penelitian ... 42
G. Uji Validitas dan Reliabilitas ... 42
H. Cara Pengumpulan Data ... 43
I. Pengelolaan Data ... 44
J. Analisa Data ... 44
K. Etika Penelitian ... 45
BAB IV HASIL PENELITIAN DAN PEMBAHASAN A. Gambaran Umum Lokasi Penelitian ... 47
B. Hasil Penelitian ... 49
C. Pembahasan ... 51
BAB V KESIMPULAN DAN SARAN A. Kesimpulan ... 58
B. Saran ... 59
xii
Pathimatuz Zuhra1, Novita Kurnia Sari2
Mahasiswa Program Studi Ilmu Keperawatan FKIK UMY.
Dosen Program Ilmu Keperawatan Universitas Muhammadiyah Yogyakarta
Abstract
Beckground: Discharge planning is a planning done for the patient and family before the patient leaves the hospital. Complications or failure to provide discharge planning will be at risk of disease severity. The determine whether overview of the implementation of the discharge planning to postsurgery patients of appendectomy in PKU Muhammadiyah Gamping Yogyakarta Hospital.
Methods: The research used observational descriptive. The sample in this study 30 respondents implementation of discharge planning was done by the nurses in undergoing post-surgery patients of appendectomy in PKU Muhammadiyah Gamping Hospital.
Result: The results of this study indicate that discharge planning actions at the beginning of the current assessment of patients admitted to the hospital there were 7 respondents (23.34%) did discharge planning and 23 respondents (76.66%) did not, the implementation of discharge planning for hospitalized patient, five respondents (16.66%) did the discharge planning and 25 respondents (83.34%) did not, and the implementation of discharge planning preparation for the repatriation, 12 respondents (40%) did the discharge planning and 18 respondents (60%) did not.
Conclusion: Based on the result the Implementation of discharge planning in postsurgery patients of appendectomy at PKU Muhammadiyah Gamping Hospital, is not optimal because the nurses not really details with the discharge planning.
xiii
GAMBARAN PELAKSANAAN DISCHARGE PLANNING PASIEN PASCAOPERASI APENDIKTOMI DI RS PKU MUHAMMADIYAH
GAMPING YOGYAKARTA
Pathimatuz Zuhra1, Novita Kurnia Sari2
Mahasiswa Program Studi Ilmu Keperawatan FKIK UMY.
Dosen Program Ilmu Keperawatan Universitas Muhammadiyah Yogyakarta
INTISARI
Latar belakang: Discharge planning adalah perencanaan yang dilakukan untuk pasien dan keluarga sebelum pasien meninggalkan rumah sakit. Komplikasi atau kegagalan dalam memberikan discharge planning akan beresiko terhadap beratnya penyakit, ancaman hidup, dan disfungsi fisik. Selama ini perawat hanya melakukan discharge planning hanya di akhir saja. Penelitian ini bertujuan untuk mendapatkan gambaran proses pelaksanaan discharge planning yang dilakukan oleh perawat pada pasien pascaoperasi apendiktomi di PKU Muhammadiyah Gamping Yogyakarta.
Metode: Penelitian ini adalah deskriptif observasional. Sampel dalam penelitian ini 30 responden pelaksanaan discharge planning yang dilakukan perawat pada pasien pascaoperasi apendiktomi yang menjalani perawatan di RS PKU Muhammadiyah Gamping Yogyakarta.
Hasil: Penelitian ini menunjukan bahwa tindakan discharge planning pada assessment awal saat pasien masuk rumah sakit sebanyak 7 responden (23,34%) melakukan, 23 responden (76,66%) tidak melakukan. Pelaskanaan discharge planning saat di rawat inap 5 responden (16,66%) melakukan, 25 responden (83,34%) tidak melakukan, pelaksanaan discharge planning persiapan hari pemulangan 12 responden (40%) melakukan, 18 responden (60%) tidak melalukan tindakan
discharge planning.
Kesimpulan: Pelaksanaan discharge planning pasien pascaoperasi apendiktomi di RS PKU Muhammadiyah Gamping Yogyakarta tidak optimal dikarenakan perawat hanya melaksanakan discharge planning di akhir dan hanya melakukan tindakan yang penting-penting saja tanpa memperhatikan secara detail dari tindakan discharge planning.
1 A. Latar Belakang
Tindakan operasi merupakan pengalaman yang sulit bagi sebagian pasien
karena kemungkinan hal buruk yang membahayakan pasien bisa saja terjadi,
sehingga dibutuhkan peran penting perawat dalam setiap tindakan pembedahan
dengan melakukan intervensi keperawatan yang tepat untuk mempersiapkan
pasien baik secara fisik maupun psikis (Rondhianto, 2008 dalam Siahaan 2009).
Tindakan operasi dibagi menjadi beberapa klasifikasi antara lain,
diagnostik, kuratif, dan rekonstruksi. Tindakan diagnostik merupakan tindakan
biopsi ataupun laparatomi eksploratif, kuratif merupakan tindakan mengeksisi
seperti eksisi masa tumor dan mengangkat apendiks (apendiktomi) yang
mengalami inflamasi serta rekonstruksi merupakan sebuah tindakan untuk
memperbaiki bentuk tubuh seperti tindakan perbaikan pada wajah (Smeltzer &
Bare, 2002).
Berdasarkan Data Tabulasi Nasional Departemen Kesehatan Republik
Indonesia tahun 2009, menjabarkan bahwa tindakan bedah menempati urutan
ke-11 dari 50 pola penyakit di Indonesia dengan persentase 12,8% dan diperkirakan
32% diantaranya merupakan bedah laparatomi. Hasil studi pendahuluan di RS
2
pada tahun 2015 sebesar 2.471 tindakan operasi. Tindakan operasi yang paling
banyak dilakukan adalah operasi apendiktomi.
Apendiktomi adalah pembedahan dengan cara pengangkatan apendiks.
Apendisitis merupakan indikasi tersering pengangkatan apendiks, walaupun
pembedahan ini dapat juga dilakukan untuk tumor (nainggolan 2013). Di
Indonesia apendisitis merupakan penyakit urutan ke emapat terbanyak dari tahun
2006. Setiap tahunnya sekitar 700.000 pasien dengan usus buntu atau apendisitis
diruang gawat darurat untuk pengobatan termasuk apendiktomi (Clynton, 2009
dalam Wijaya 2012).
Pelayanan bedah merupakan pelayanan yang sering menimbulkan cedera
medis selain itu proses operasi juga dapat menimbulkan komplikasi seperti
infeksi, syok, emboli pulmonal, retensi urin yang dapat mengakibatkan ketidak
normalan mental seperti anoksia serebral dan tromboembolisme sehingga dapat
membahayakan nyawa pasien (Hasri dkk, 2012).
Cedera medis pada pasien post apendiktomi dapat menimbulkan nyeri,
resiko terjadinya infeksi yang disebabkan karena stress yang sangat serius yang
akan mengakibatkan sistem imun tubuh menurun sehingga tubuh rentan terkena
infeksi seperti peritonitis, abses peritoneal. Oleh karena itu perlu diberikan
informasi kepada pasien dan keluarga agar mampu mengenali tanda bahaya
sehingga dapat dilaporkan kepada petugas medis (Healthnotes, 2005).
Hasil studi terbaru di rumah sakit Amerika serikat menunjukkan terdapat
terjadi setelah operasi. SSI menjadi penyebab terbesar morbiditas dan mortalitas
di rumah sakit dengan tingkat kematian sebesar 3% tidak berhubungan langsung
dengan SSI dan sebesar 75% berkaitan langsung dengan SSI (CDC, 2015). Pada
tahun 2011 prevalensi infeksi bedah terkait dengan operasi rawat inap
diperkirakan mencapai 157.500. Untuk meminimalkan terjadinya infeksi pada
pasien post pembedahan, (WHO, 2009) menerapkan Surgical Safety Checklist
(SSC) di bangsal bedah dan anestesi untuk meningkatkan kualitas, menurunkan
kematian dan komplikasi akibat pembedahan. SSC adalah sebuah daftar periksa
untuk memberikan pembedahan yang aman dan berkualitas pada pasien dan
merupakan alat komunikasi untuk keselamatan pasien yang digunakan oleh tim
profesional di ruang operasi.
Faktor- faktor yang mempengaruhi proses perawatan pasien pasca-operasi
adalah faktor instrinsik dan faktor ekstrinsik. Faktor instrinsik meliputi umur,
penyakit penyerta, status nutrisi, oksigenasi dan perfusi jaringan serta merokok.
Faktor ekstrinsik terdiri dari teknik operasi/pembedahan yang buruk, mobilisasi,
pemenuhan nutrisi yang tidak adekuat, obat-obatan, manajemen luka yang tidak
tepat dan infeksi (Potter & Perry, 2006).
Tindakan yang dapat dilakukan untuk meningkatkan pengembalian fungsi
tubuh dan mengurangi nyeri pada pasien apendiktomi, pasien dianjurkan
melakukan mobilisasi dini, yaitu latihan gerak sendi, gaya berjalan, dan toleransi
aktivitas sesuai kemampuan. Ambulasi dini dapat dilakukan secara bertahap
4
Mobilisasi dini yang dilakukan adalah menggerakkan lengan, tangan,
menggerakkan ujung jari kaki, dan memutar pergelangan kaki. Setalah 6-10 jam
pasien diharuskan untuk dapat miring ke kiri dan ke kanan untuk mencegah
thromboemboli, setelah 24 jam pasien dianjurkan untuk dapat mulai belajar
duduk setelah pasien dapat duduk, dianjurkan untuk belajar berjalan. Hal tersebut
dapat meningkatkan sirkulasi darah yang memicu penurunan nyeri dan
penyembuhan luka lebih cepat, serta memulihkan fungsi tubuh tidak hanya pada
bagian yang mengalami cedera tapi pada seluruh anggota tubuh (Widianto,
2014). Faktor –faktor tersebut mempengaruhi proses perawatan serta hal-hal
tersebut dapat dikendalikan dengan melaksanakan discharge planning dengan
baik pada pasien pasca-operasi.
Discharge planning adalah perencanaan yang dilakukan untuk pasien dan
keluarga sebelum pasien meninggalkan rumah sakit dengan tujuan agar pasien
dapat mencapai kesehatan yang optimal dan mengurangi biaya rumah sakit
(Rakhmawati dkk, 2012). Sebelum pemulangan pasien keluarga harus
memahami dan mengetahui cara menajemen pemberian perawatan yang dapat
dilakukan di rumah seperti perawatan pasien yang berkelanjutan, sehingga dapat
mengurangi komplikasi (Perry & Potter, 2006).
Komplikasi atau kegagalan dalam memberikan discharge planning akan
beresiko terhadap beratnya penyakit, ancaman hidup, dan disfungsi fisik
(Nursalam, 2009), selain dari pada itu pasien yang tidak mendapatkan discharge
rumah seperti konseling kesehatan atau penyuluhan dan pelayanan komunitas,
biasanya akan kembali ke instalasi gawat darurat dalam 24-48 jam. Dalam
kondisi ini tentunya sangat merugikan pasien, keluarga dan rumah sakit (Istiyati,
dkk 2014). Oleh karena itu pasien perlu dipersiapkan dalam menghadapi
pemulangan.
Menurut Orem (1985) di dalam Alligood & Tommy (2006) menyatakan
bahwa intervensi keperawatan dibutuhkan karena ketidakmampuan dalam
melakukan perawatan diri sebagai akibat dari adanya keterbatasan. Oleh karena
itu diperlukan discharge planning. Seorang perawat memiliki andil besar dalam
pelaksanaan discharge planning. Tugas perawat dalam pelaksanaan discharge
planning antara lain mempersiapkan kebutuhan pulang pasien seperti obat
sehingga sebelum pasien pulang pasien telah mengetahui obat yang harus di
konsumsi, menyiapkan lingkungan yang nyaman, perawat juga harus
memastikan pengobatan pasien dapat berlanjut setelah di rumah, memberikan
pendidikan kesehatan tentang diet sehingga dapat mempertahankan kesehatannya
serta menjelaskan tanda dan gejala yang mengharuskan pasien menghubungi
tenaga kesehatan (Perry & Potter, 2006).
Sesuai dengan klinikal pathway yang ada di RS PKU Muhammadiyah
Unit II Yogyakarta, tindakan yang harus dilakukan seorang perawat pada pasien
pasca operasi apendiktomi antaralain mentoring tanda-tanda vital, mentoring
bising usus, mentoring luka pascaoperasi dan melakukan mobilisasi. Sebelum
6
yang dilakukan dan pada hari pemulangan pasien diberikan surat pengantar
kontrol.
Hasil penelitian Setyowati (2011) menunjukkan perawat yang melakukan
indikator discharge planing atau perencanaan pulang klien sebesar 84,22%
sedangkan perawat yang melakukan perencanaan pulang pada indikator
persiapan kepulangan klien sebesar 73% dan perawat yang melakukan indikator
pada hari kepulangan klien sebesar 89,47%. Dari data tersebut dapat
disimpulkan pelaksanaan discharge planning yang dilakukan perawat kurang
maksimal karena perawat lebih banyak melakukan discharge planning pada saat
hari kepulangan pasien dibandingkan dengan pada saat pasien sedang menjalani
perawatan di rumah sakit.
Berdasarkan hasil wawancara dengan perawat di rumah sakit PKU
Muhammadiyah Yogyakarta Unit II didapatkan bahwa perawat melakukan
discharge planning sejak pasien pertama masuk dengan melakukan pengkajian
dan memberitahuakan rencana perawatan pasien yang akan dilakukan tindakan
operasi. Pada saat setelah pasien operasi pasien diajarkan cara mobilisasi, tehnik
relaksasi untuk mengurangi nyeri dan ketika hari pemulangan pasien
diberitahukan obat yang akan dibawa pulang serta waktu untuk pasien kontrol.
Sehingga dalam penelitian ini peneliti ingin mengetahui gambaran pelaksanaan
Discharge Planing di Rumah sakit PKU Muhammadiyah Gamping Yogyakarta
discharge planning pada pasien pasca operasi di RS PKU Muhammadiyah
Gamping Yogyakarta.
B. Rumusan Masalah
Berdasarkan latar belakang di atas, rumusan masalah penelitian ini adalah
bagaimana gambaran pelaksanaan discharge planning secara lebih mendalam
pada pasien post operasi apendiktomi di RS PKU Muhammadiyah Gamping
Yogyakarta.
C. Tujuan Penelitian
Penelitian ini bertujuan untuk mendapatkan gambaran proses pelaksanaan
discharge planning yang dilakukan oleh perawat pada pasien post operasi
apendiktomi di PKU Muhammadiyah Gamping Yogyakarta.
D. Manfaat Penelitian
Hasil dari penelitian ini diharapkan dapat memberi manfaat kepada:
1. Institusi Rumah Sakit
Penelitian ini dapat berguna sebagai bahan dalam rangka meningkatkan
profesionalisme dalam pelaksanaan discharge planning.
2. Profesi Keperawatan
Penelitian ini dapat berguna sebagai bahan masukan bagi perawat rumah
sakit dalam mengevaluasi pelaksanaan discharge planning serta untuk
8
E. Penelitian Terkait
1. Ardiyanti.(2012).Gambaran Pelaksanaan Discharge Planning Oleh Perawat
pada Pasien Diabetes Mellitus di RSUD Kota Salatiga. Penelitian
menggunakan metode penelitian kualitatif. Pengambilan sample
menggunakan metode purposive sampling menggunakan pada 4 bangsal
rawat inap dengan jumlah keseluruhan perawat 63. Diambil 8 perawat dengan
2 perawat dari masing-masing ruangan dengan hasil mengungkapkan bahwa
partisipan memahami discharge planning sebagai sarana untuk memberikan
informasi tentang kebutuhan kesehatan berkelanjutan setelah pasien pulang
dari rumah sakit. Terdapat persamaan dengan penelitian yang dilakukan yaitu
variabel pelaksanaan discharge planning, sedangkan perbedaan dengan
penelitian yang dilakukan adalah dari metode yang digunakan, subyek,
perbedaan tempat, dan waktu pelaksanaan penelitian.
2. Wahyuni.(dkk).(2012). Kesiapan Pulang Pasien Penyakit Jantung Koroner
melalui Penerapan Discharge Planning. Metode penelitian ini menggunakan
desain quasi experiment dengan penekatan non-equivalent post-test only
control group design, dengan jumlah sample 32 orang yang terdiri
masing-masing 16 orang untuk kelompok control dan intervensi dengan hasil
menunjukkan bahwa terdapat perbedaan yang bermakna antara kesiapan
pulang pasien PJK yang terdiri dari status personal, pengetahuan, kemampuan
koping dan dukungan antara kelompok control dan kelompok intervensi.
discharge planning, sedangkan perbedaan dengan penelitian yang dilakukan
adalah dari metode yang digunakan, subyek, perbedaan tempat, dan waktu
pelaksanaan penelitian.
3. Rofi’i.(dkk).2012. Faktor Personil dalam Pelaksanaan Discharge planning
pada Perawat Rumah Sakit di Semarang. Metode penelitian ini menggunakan
desain korelasi deskriptif dengan pendekatan cross sectional. Sample
penelitian adalah 147 perawat pelaksana, dengan metode pengambilan sample
total sampling dengan cara membagikan kuesioner kepada perawat pelaksana
dan melakukan observasi pada pendokumentasian asuhan keperawatan dengan
hasil terdapat hubungan antara faktor personil discharge planning dengan
pelaksanaan discharge planning. Terdapat persamaan dengan penelitian yang
dilakukan yaitu variabel pelaksanaan discharge planning, sedangkan
perbedaan dengan penelitian yang dilakukan adalah dari metode yang
59 BAB V
KESIMPULAN DAN SARAN
A. KESIMPULAN
Berdasarkan analisa data dan pembahasan maka dapat ditarik
kesimpulan sebagai berikut:
1. Pelaksanaan discharge planning di RS PKU Muhammadiyah Gamping
Yogyakarta masih kurang optimal, sebagian besar tindakan discharge
planning dilakukan pada hari pemulangan.
2. Sebanyak (76,66%) tindakan discharge planning assessment awal saat
pasien masuk rumah sakit tidak dilakukan.
3. Sebanyak (83,34%) tindakan discharge planning saat di ruang rawat tidak
dilakukan.
4. Sebanyak (60%) tindakan discharge planning persiapan pada hari
pemulangan tidak dilakukan.
B. SARAN
BerdasarkanhasilpenelitianGambaranPelaksanaan Discharge Planning
PasienPascaOperasiApendiktomi di RS PKU MuhammadiyahGamping
Yogyakarta maka saran yang disampaikan oleh peneliti adalah:
1. Bagi Institusi Rumah sakit
Rumah sakit lebih mengembangkan discharge planning sebagai program
berisikan formasi kesehatan untuk memasilitasi tenaga kesehatan dalam
memberikan discharge planning.
2. Bagi Perawat
Sesama perawat harus lebih memotivasi untuk melakukan discharge
Planning sesuai dengan ketentuan yang digunakan di RS PKU
Muhammadiyah Gamping Yogyakarta.
3. Bagi peneliti selanjutnya disarankan untuk melanjutkan penelitian ini
dengan mengetahui tingkat pengetahuan tentang discharge planning pada
38 BAB III
METODOLOGI PENELITIAN
A. Desain Penelitian
Metode penelitian deskriptif kuantitatif adalah suatu metode yang bertujuan
untuk membuat gambar atau deskriptif tentang suatu keadaan secara objektif
yang menggunakan angka, mulai dari pengumpulan data, penafsiran terhadap
data tersebut serta penampilan dan hasilnya (Arikunto, 2006). Jenis Penelitian ini
adalah kuantitatif dengan menggunakan rancangan penelitian deskriptif
observasional. Penelitian digunakan untuk melihat gambaran dari fenomena,
deskripsi kegiatan dilakukan secara sistematis dan lebih menekankan pada data
factual dari pada penyimpulan (Nursalam, 2013). Penelitian observasi merupakan
penelitian yg tidak melakukan manipulasi atau intervensi pada subyek peneliti.
penelitian ini hanya melakukan pengamatan (observasi) pada subjek penelitian.
B. Populasi dan Sampel 1. Populasi
Populasi merupakan keseluruhan sumber data yang yang diperlukan
dalam waktu penelitian (Saryono, 2011). Populasi target dalam penelitian ini
adalah pelaksanaan discharge planning yang dilakukan perawat pada pasien
apendiktomi di bangsal di RS PKU Muhammadiyah Gamping Yogyakarta.
2. Sampel
Sampel adalah sebagian atau wakil populasi yang diteliti (Arikunto,
2010). Sampel adalah sebagian untuk diambil dari keseluruhan obyek yang
diteliti dan dianggap mewakili seluruh populasi (Notoatmodjo, 2010). Sample
dalam penelitian ini dipilih dengan menggunakan metode. Sample dalam
penelitian ini dipilih dengan menggunakan metode consecutive sampling
merupakan suatu teknik penetapan sampel dengan menetapkan subjek yang
memenuhi kriteria penelitian sampai kurun waktu tertentu (Sastroasmono &
Ismail,1995 dalam Nursalam 2013). Sampel yang digunakan dalam penelitian
ini adalah pelaksanaan discharge planning yang dilakukan perawat pada
pasien pascaoperasi apendiktomi yang menjalani perawatan di RS PKU
Muhammadiyah Gamping Yogyakarta dari awal pasien masuk sampai pasien
pulang selama dua bulan.
Ada beberapa kriteria untuk sampel yang dipakai dalam penelitian ini.
a. Kriteria inklusi
1) Tindakan discharge planning yang dilakukan perawat pada pasien
pascaoperasi apendiktomi di RS PKU Muhammadiyah Gamping
Yogyakarta
b. kriteria Ekslusi:
40
C. Lokasi dan waktu Penelitian 1. Lokasi Penelitian
Penelitian akan dilakukan di RS PKU Muhammadiyah Gamping Yogyakarta.
RS PKU muhammadiyah Gamping Yogyakarta merupakan salah RS yang
bekerjasama dengan FKIK UMY serta berdasarkan hasil studi pendahuluan
pasien operasi apendiktomi mempunyai prosentase paling banyak diantara
pasien operasi yang lainnya.
2. Waktu Penelitian
Penelitian akan dilaksanakan pada tanggal April - Mei 2016.
D. Variabel Penelitian
Variabel dalam penelitian ini adalah variabel tunggal yaitu discharge
planning pada pasien pascaoperasi apendiktomi.
E. Definisi Operasional
Tabel 1 Definisi Operasional Pelaksanaan Discharge Planning
Variabel Definisi Operasional Alat Ukur Hasil Ukur Skala 1.Pengertian
Discharge Planning
-Tindakan keperawatan
yang mengenai
perencanaan pasien pulang sejak pasien masuk ke Rumah Sakit sampai pasien pulang.
-Checklist Discharge Planning
Optimal = 32
Tidak Optimal < 32
Nominal
Variabel Definisi Operasional Alat Ukur Hasil Ukur Skala
t keperawatan yang -Discharge 8 awal saat
pasien masuk rumah sakit
dilakukan pada awal pasien berada dirumah sakit, seperti mengidentifikasi
persiapan dan
rancangan Discharge Planning, peninjauan ulang rekam medis, asessment kebutuhan perawatan
pasien,kondisi rumah serta mengidentifikasi siapa pendamping pasien.
Planning Tidak dilakukan skor < 8
3. Saat di ruang Rawat Inap
-Suatu tindakan keperawatan yang bertujuan
mempersiapkan pasien pada saat dirumah seperti
memprioritaskan hal-hal yang dibutuhkan pasien, mengobservasi tanda-tanda vital, melakukan mobilisasi, melaporkan tanda-tanda infeksi, serta memberikan
pendidikan kesehatan dan mendiskusikan rencana pulang pasien.
- Checklist Discharge Planning
Dilakukan = 16
Tidak dilakukan <16 Nominal 4. Persiapa n pemulan gan
-Suatu tindakan evaluasi akhir sebelum pasien
pulang dan
memberikan informasi tempat perawatan selanjutnya dan rencana control.
- Checklist Discharge Planning
Dilakukan =8
Tidak dilakukan <8
42
F. Instrumen Penelitian
Penelitian ini menggunakan dua instrumen penelitian yaitu:
1. Kuesioner
Merupakan lembaran yang berisi data demografi respon seperti nama/inisial,
jenis kelamin.
2. Checklist
Checklist yang digunakan dalam penelitian ini adalah dengan lembar
observasi berupa checklist dengan pengukuran data yang digunakan yaitu
skalla Guttman. Berdasarkan tingkat kemampuan perawat dalam
melaksanakan tindakan pemberian discharge planningdengan jawaban “tidak
dilakukan” mendapatkan skor 0 dan jawaban “dilakukan” mendapatkan skor
1. Hasil berupa prosentase untuk menilai prosedur pemberian tindakan
discharge planning.
G. Uji Validitas dan Reliabilitas
Penelitian ini menggunakan instrumen panduan pelaksanaan discharge
planning Rumah Sakit yang berlaku, sehingga peneliti tidak melakukan uji
validitas dan reliabilitas.
H. Cara pengumpulan data
1. Penelitian mengurus surat etik penelitian dan menunggu surat izin peneliti
keluar. Penelitian rencana akan dilakukan pada bulan April setelah surat izin
penelitian dan surat etik keluar.
2. Pemohonan izin yang diperoleh dikirimkan ke tempat penelitian (PKU
Muhammadiyah Gamping Yogyakarta).
3. Peneliti akan memberikan surat tembusan penelitian kepada masing-masing
kepala ruang dan memberikan penjelasan tentang alur penelitian yang akan
dilakukan
4. Peneliti menghubungi pasien yang menjadi responden.
5. Peneliti menjelaskan kepada calon responden tentang tujuan, manfaat
penelitian, dan prosedur pengumpulan data.
6. Peneliti mengikuti perawat yang sudah bersedia menjadi responden untuk
mendapatkan data, kemudian peneliti mengobservasi dan mencatat
pelaksanaan discharge planning pada pasien pascaoperasi apendiktomi dan
hasil observasi di masukkan ke dalam map pribadi peneliti. Peneliti
mengumpulkan data dilakukan dengan cara mengobservasi perawat dalam
memberikan asuhan keperawatan discharge planning pada pasien
pascaoperasi apendiktomi, dengan menggunakan checklist.
I.Pengelolaan Data 1. Editing
Pengumpulan data yang telah dilakukan dalam proses ini, data dijumlahkan
44
2. Coding
Pemberian kode pada setiap variabel, coding adalah mengklasifikasikan
jawaban dalam kategori tertentu (Setiadi, 2007).
Pelaksanaan discharge planning oleh perawat
Tidak dilakukan : 0
Dilakukan : 1
3. Prosesing
Proses memasukkan data ke dalam program yang ada dikomputer (Setiadi,
2007). Data diproleh setelah peneliti melakukan observasi terhadap perawat.
4. Cleaning
Peneliti akan melakukan analisa kembali data yang telah selesai dimasukkan.
J. Analisa Data 1. Analisa Univariat
Analisa univariat adalah cara analisis untuk variabel tunggal (Lapau,
2012). Analisa univariat digunakan untuk menjelaskan atau mendeskripsikan
karekteristik setiap variabel penelitian (Notoatmojo, 2010). Bentuk analisis
univariat tergantung jenis datanya. Data numeric digunakan nilai mean dan
median. Pada umumnya dalam analisa ini hanya menghasilkan distribusi
frekuensi dan prosentase dari setiap variabel. Jenis data pada penilaian ini
adalah data nimerik (kuantitatif), jadi nilai yang digunakan adalah mean
median dan standar deviasi (Notoatmojo, 2010). Kemudian hasilnya di analisa
K. Etika Penelitian
Peneliti harus memperhatikan prinsip-prinsip etika dalam
penelitian.secara umum etika penelitian yang digunakan peneliti adalah sebagai
berikut:
1. Autonomy
Responden mempunyai hak untuk memutuskan apakah bersedia
menjadi subjek penelitian tanpa adanya paksaan dari pihak manapun. Peneliti
memberikan penjelasan yang meliputi tujuan penelitian dan manfaat
penelitian (penjelasan penelitian) kepada perawat yang berjaga pada jadwal
dinas saat peneliti datang. Peneliti memberikan lembar persetujuan (informed
consent) kepada kepala bangsal yang ada di RS PKU Muhammadiyah
Gamping Yogyakarta.
2. Confidentiality (kerahasiaan)
Kerahasian informasi responden dijamin peneliti, hanya kelompok data
tertentu yang dilaporkan sebagai hasil penelitian. Setelah peneliti
mendapatkan data secara lengkap kemudian penelitian selesai, file data
disimpan ditempat yang hanya peneliti yang mengetahuinya. Berkas-berkas
yang didapat tidak diletakkan di sembarang tempat.
46
Untuk menjaga kerahasiaan, peneliti tidak mencantumkan nama
responden, tetapi lembar tersebut diberi kode. Peneliti tidak memberikan atau
mencantumkan nama responden pada lembar observasi dan hanya menuliskan
47 A. Gambaran Umum Lokasi Penelitian
1. Rumah Sakit PKU Muhammadiyah Yogyakarta
Penelitian ini dilakukan di Rumah Sakit PKU Muhammadiyah
Gamping Yogyakarta yang berlokasi di kecamatan gamping, Kabupaten
Sleman, Yogyakarta. Rumah Sakit PKU Muhammadiyah Gamping
Yogyakarta di resmikan pada tanggal 15 Februari 2009, rumah sakit ini
merupakan pengembangan dari Rumah Sakit PKU Muhammadiyah
Gamping Yogyakarta yang berlokasi di jalan K.H Ahmad Dahlan No. 20
Yogyakarta. Rumah Sakit PKU Muhammadiyah Gamping Yogyakarta
adalah salah satu rumah sakit swasta di Yogyakarta yang merupakan amal
usaha Pimpinan Pusat Penyerikatan Muhammadiyah, selain memberikan
pelayanan kesehatan juga digunakan sebagai tempat pendidikan bagi dokter
dan perawat.
Rumah Sakit PKU Muhammadiyah Gamping Yogyakarta
menyediakan berbagai macam jenis pelayanan salah satu pelayanan yang
ditawarkan adalah ruang rawat inap. Ruang rawat yang terdapat di RS PKU
Muhammadiyah Gamping Yogyakarta memiliki berbagai macam kelas
48
kelas I, ruang perawatan kelas II dan ruang perawatan kelas III. Ruang rawat
inap yang terdapat di PKU Muhammadiyah Gamping Yogyakarta yaitu
bangsal Al Kautsar, Wardah, Naim, Zaitun, dan Ar-Royan.Peneliti
Melakukan penelitian di semua bangsal yang berada di Rumah Sakit PKU
Muhammadiyah Gamping Yogyakarta karena di PKU Muhammadiyah
Gamping Yogyakarta pasien pascaoperasi tidak ditempatkan di satu bangsal
melainkan disemua bangsal.
Perawat yang bekerja di RS PKU Muhammadiyah Gamping
Yogyakarta sebanyak 95 perawat yang terdiri dari 20 perawat S1 dan 75
perawat DIII, lebih banyak dua kali dari jumlah dokter, di mana jumlah
dokter spesialis dan dokter umum sebanyak 41 orang.Rumah Sakit PKU
Muhammadiyah Gamping Yogyakarta dalam pelaksanaan pemulangan
pasien memiliki panduan rencana pemulangan pasien.
Tatalaksana asesmen awal dilakukan saat pasien masuk rumah sakit
yang dimulai dari mengidentifikasi, perisapan, dan rancangan discharge
planning sampai dengan memverifikasi availabilitas tempat perawatan
pasien setelah pulang dari rumah sakit selanjutnya pada saat pasien di ruang
rawat inap perawat akan menetapkan prioritas mengenai hal-hal yang
dibutuhkan oleh pasien dan keluarga selama perawatan dan memberikan
pendidikan kesehatan dan pada saat pasien akan dipulangkan dari rumah
sakit pasien telah dilakukan penilaian secara menyeluruh hingga menentukan
B. Hasil Penelitian
1. Gambaran pelaksanaan Discharge Planning
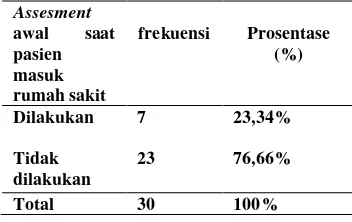
Tabel 4.1 Distribusi Frekuensi Pelaksanaan Discharge Planning Assesment
awal di RS PKU Muhammadiyah Gamping Yogyakarta, April-Mei 2016 (n=30)
Assesment awal saat pasien masuk rumah
sakit
frekuensi Prosentase (%)
Dilakukan 7 23,34
Tidak dilakukan 23 76,66
Total 30 100
Berdasarkan Tabel 4.1 diketahui bahwa aspek pelaksanaan discharge
Planning pada tahap tindakan assesment awal saat pasien masuk rumah sakit
dilakukan sebanyak 23,34% dan yang tidak dilakukan sebanyak 76,66%.
Sehingga dapat disimpulkan bahwa pelaksanaan discharge Planning pada
tahap tindakan assesment awal tidak dilakukan secara optimal.
Tabel 4.2 Distribusi Frekuensi Pelaksanaan Discharge PlanningSaat di Ruang Rawat di RS PKU Muhammadiyah Gamping Yogyakarta, April-Mei2016 (n=30)
Saat di Ruang
Rawat frekuensi
Prosentase (%)
Dilakukan 5 16,66
Tidak Dilakukan 25 83,34
50
Berdasarkan Tabel 4.2 diketahui bahwa aspek pelaksanaan discharge
Planning pada tahap saat di rawat inap dilakukan sebanyak 16,66% dan yang
tidak dilakukan sebanyak 83,34%. Sehingga dapat disimpulkan pelaksanaan
discharge Planning pada tahap saat di rawat inap tidak dilakukan secara
optimal.
Tabel 4.3 Distribusi FrekuensiPelaksanaan Discharge Planningtahap persiapan hari pemulangan di RS PKU Muhammadiyah Gamping Yogyakarta, April-Mei 2016 (n=30)
Persiapan Hari Pemulangan
frekuensi Prosentase (%)
Dilakukan 12 40
Tidak Dilakukan 18 60
Total 30 100
Berdasarkan Tabel 4.3 diketahui bahwa aspek pelaksanaan discharge
Planning pada tahap persiapan hari pemulangan pasien dilakukan sebanyak
40% dan tindakan yang tidak dilakukan sebanyak 60%. Sehingga dapat
disimpulkan pelaksanaan discharge Planning pada tahap persiapan hari
pemulangan pasien tidak dilakukan secaara optimal.
Tabel 4.4 Distribusi Frekuensi Hasil akhir pelaksanaan discharge planning pasien pascaoperasi apendiktomi di PKU Muhammadiyah Gamping Yogyakarta, April-Mei 2016 (n=30)
Subvariabel frekuensi Prosentase (%)
total
Tidak Optimal
[image:30.612.168.469.316.403.2] [image:30.612.168.497.615.672.2]Berdasarkan dari beberapa tabel diatas pelaksanaan discharge planning pada
pasien pascaoperasi apendiktomi masih kurang optimal dikarenakan beberapa
dari item tindakan discharge planningmasih belum dilakukan secara
maksimal.
C. Pembahasan
Berdasarkan hasil penelitian yang dilakukan pelaksanaan discharge
planning yaitu assesment awal saat pasien masuk rumah sakit yang
mencakup asuhan keperawatan dan pengkajian kebutuhanpasientidak
dilakukan sebanyak 76,66%, pelaksanaannya masih sering diabaikan atau
jarang dilakukan karena perawat hanya melakukan pada tahap-tahap yang
panting saja.Dalam proses discharge planning pengkajian awal sangat
penting untuk mendukung pengambilan keputusan intervensi yang
dibutuhkan pasien secepat mungkin, kategori masalah yang harus dilaporkan
terutama mobilitas, kegiatan rumah tangga, dan perawatan mandiri yang
konsisten setelah rawat inap dan pasien yang dirujuk ke pelayananan
kesehatan disekitar rumah.
Mengidentifikasi pasien sejak awal dengan banyak masalah akan
memudahkan rumah sakit memaksimalkan waktu yang tersedia dalam
melaksanaandischarge planning untuk mengidentifikasi sumber daya yang
tersedia dan mampu memenuhi kebutuhan perawatan dan menjamin
kelangsungan perawatan (Holland, 2013).Hal tersebut juga akan
52
kembalinya pasien kerumah sakit (Pemila, 2011). Menurut teori yang
dikemukakan oleh Perry & Potter (2005), sejak pasien masuk harus
mengkaji kebutuhan pemulangan pasien dengan menggunakan riwayat
keperawatan, berdiskusi dengan pasien, pada pengkajian berkelanjutan
terhadap kesehatan fisik pasien, status fungsional, system pendukung sosial,
sumber-sumber financial, nilai kesehatan, latar belakang budaya dan etnis
serta hambatan selama perawatan.
Berdasarkan tabel 4.1gambaran pelaksanaan discharge planningpada
assesment awaltindakan yang paling sering dilakukan adalah peninjauan
ulang rekam medis pasien (anamnesis, hasil pemeriksaan fisik, diagnosis dan
tata laksana).Hal tersebut merupakan hal penting sebagai data awal pasien
ketika masuk kerumah sakit serta memudahkan perawat dalam
melaksanakan asuhan keperawatan yang tepat dansesuai dengan kebutuhan
pasien. Pada tahap pengkajian seperti kegiatan menilai ketergantungan klinis
merupakan tahap pengkajian awal untuk melanjutkan tindakan keperawatan
selanjutnya. Apabila tahap pengkajian ini tidak dilakukan secara
keseluruhan, maka akan berdampak terhadap tindakan keperawatan
selanjutnya, begitupun sebaliknya apabila dilakukan baik akan memudahkan
dalam tahap kegiatan yang akan diberikan selanjutnya (Dedi, dkk , 2013)
Tindakan yang paling jarang dilakukan adalah mengientifikasi
pendamping utama, asesmen mengenai kondisi rumah atau tempat tinggal,
kognitif, mobilisasi juga jarang dilakukan sehingga pelaksanaan discharge
planninguntuk tahap awal masih kurang optimal. Sejalan dengan hasil
penelitian penelitian yang dilakukan Shofiana (2014) perencanaan pulang
sejak awal pasien masuk masih kadang-kadang atau sering dilakukan
perawat. Hasil penelitian lain juga menunjukkan bahwa perencanaan pulang
yang dilaksanakan perawat di RSUP dr. Hasan Sadikin Bandung masih
kurang optimal (Setyowati, 2011).
Berdasarkan hasil penelitian pelaksanaan discharge planning Saat di
Ruang Rawat masih banyak yang belum dilakukan.Pelaksanaan perencanaan
pulang yang tampak kecil seperti menginformasikan mengenai pengaturan
fisik di rumah, sumber pelayanan kesehatan di sekitar rumah, membantu
klien saat meninggalkan rumah sakit dan mencatat kepulangan pasien masih
diabaikan oleh perawat.
Menurut Potter & Perry (2002) bahwa pada tahap perencanaan
perawat harus mempersiapkan pasien atau keluarga untuk mampu
menjelaskan bagaimana pelayanan kesehatan di rumah, pasien mampu
mendemonstrasikan aktivitas perawatan diri (atau keluaga mampu
melakukan perawatan), dan hambatan terhadap pergerakan pasien dan
ambulasi telah diubah sesuai keadaan rumah sehingga tidak membahayakan
pasien. Memberikan sumber-sumber dan informasi tentang sumber-sumber
pelayanan kesehatan.Selain itu penatalaksanaan penjelasan manfaat minum
54
pemberian obat dan pentingnya kontrol ulang setelah pulang dari rumah
sakit.
Berdasarkan tabel 4.2 didapatkan hasil tindakan yang paling sering
dilakkukan adalah menetapkan priotas mengenai hal-hal yang dibutuhkan
oleh pasien dan keluarga serta melakukan observasi tanda-tanda vital untuk
mengetahui terjadinya perdarahan, syok, hipertermia, atau gangguan
pernapasan sesuai dengan clinical pathway.clinical pathwaymerupakan
suatukonsep perencanaan pelayanan terpadu yang merangkum setiap
langkah yang diberikan kepada pasien berdasarkan standar pelayanan medis
dan asuhan keperawatan yang berbasis buktidengan hasil yang terukur dan
dalam jangka waktu tertentu selama di rumah sakit.
RS PKU Muhammadiyah Gamping Yogyakarta.memiliki standar
clinical pathwaypada pasien pascaoperasi anataralain mentoring tanda-tanda
vital, mentoring bising usus, mentoring luka pascaoperasi dan melakukan
mobilisisasi.Tindakan yang paling jarang dilakukan oleh perawat adalah
melakukan mobilisasi pada hari pertama operasi. Berdasarkan dari clinical
pathway yang dimiliki RS PKU muhammadiyah Gamping pasien pasca
operasi harus dilakukan mobilisasi segera pada hari pertama post operasi
yang berfungsi untuk mengurangi nyeri, mempertahankan fungsi tubuh dan
memperlancar peredaran darah.
Memberikan leaflet, Leaflet adalah bentuk penyampean informasi
tidak pernah dilakukan dikarenakan dari rumah sakit sendiri belum
menyediakan leaflet untuk dibagikan.Leaflet penting bagi pasien dan
keluarga ketika berda di rumah sebagai informasi, pencegahan, perawatan
setelah berada di rumah.
Pemberian informasi nutrisi bagi keluarga dan pasien pascaoperasi
sangat penting. Nutrisi merupakan salah satu faktor yang mempengaruhi
penyembuhan luka pasien pascaoperasi maka dibutuhkan informasi yang
tepat.Pengobatan melalui diet dan nutrisi pasca operasi sangat penting dalam
kesuksesan operasi dan penyembuhan pasien.Nutrisi yang dibutuhkan adalah
makanan yang mengandung karbohidrat, protein, lemak, vitamin, mineral
dan air yang cukup.
Sejalan dengan penelitian yang dilakukan Meilany,dkk(2012)
menyebutkan bahwa 55-60% kebutuhan kalori total tubuh berasal dari
karbohidrat. Kepentingan karbohidrat untuk luka sebagai faktor struktural
lubrikan, fungsi transport, imunologi, hormonal dan enzimatik.Karbohidrat
juga merupakan komponen utama glikoprotein dalam penyembuhan luka
dan aktivitas enzim heksokinase dan sintesa sitrat dalam reaksi
penyembuhan luka.Penyediaan energi dari karbohidrat juga dapat melalui
penggunaan laktat.Laktat sebagai produk metabolik glukosa penting untuk
efek penyembuhan luka.Laktat menstimuli sintesis kolagen dan aktivator
56
diketahui diperlukan untuk penyembuhan luka dan apabila kekurangan maka
akan menghambat penyembuhan baik luka akut maupun kronis.
Pemeberian nomer telepon yang bisa dihubungi saat pasien
membutuhan bantuan perawat masih jarang dilakukan karena perawat hanya
menganjurkan kembali kerumah sakit untuk kontrol tanpa memberikan
nomor telepon yang bisa langsung dihubungi.Pelaksanaan yang kurang
optimal tersebut akanmeningkan resiko jumlah pasien yang kembali ke
rumah sakit dengan keluhan yang sama atau kekambuhan akan meningkat
(Purnamasari, 2012).
Berdasarkan tabel 4.3 Pelaksanaan discharge planning pada tahap
persiapan pada hari pemulangan sudah optimal kerena semua tindakan
discharge planningsudah dilakukan Penelitian ini didukung oleh penelitian
Purnamasari dan Repyanto (2012) menyatakan pada tahap perencanaan
pulang pada hari pemulangan pasien di RSUD Tugurejo Semarang sudah
baik karena tidak ada perawat yang tidak melakukan tindakan discharge
planning. Penelitian yang dilakukan namun dari hasil obserbasi perawat
melakukan semua tindakan discharge planning di akhir
Penelitian ini menunjukkan dari beberapa tahap discharge planning
pelaksanaannya masih kurang optimalnya pelaksanaan perencanaan pulanng
(discharge planning) dikarenakan detail-detail kecil perencanaan pulang
terkadang terabaikan oleh perawat.Selain itu hasil observasi yang dilakukan
planningbaik dari assessment awal, selama di ruang rawat dan pada saat
pemulangan hanya dilakukan pada saat pasien akan pulang ke rumahnya.
Kurang optimalnya pelaksanaandischarge panning dapat terjadi
karena kurangnya motivasi kerja dan masih minimnya manajemen
keperawatan di rumah sakit. Menurut Emery dan Darragh (2011) faktor yang
mempengaruhi tidak optimalnya pelaksanaan discharge planning
adalahpersonil pelaksanaan discharge planning, sejalan dengan penelitian
yang dilakukan (Rofii, 2013) terdapat hubungan antara personil discharge
planning dengan pelaksanaan discharge planning karena tanggung jawab
pada discharge planning di rumah saki adalah tanggung jawab staff
keperawatan dan bertanggung jawab untuk bekerja sama dengan pasien dan
penyedia layanan kesehatan di masyarakat.
Selain itu faktor lainyang mempengaruhi discharge planning belum
dilaksanakan secara optimal adalah motivasi kerja, manajemen keperawatan,
dan beban kerja yang dilakukan. Sejalan dengan penelitian yang dilakukan
(Riayanti,2015) bahwa perawat membutuhkan motivasi kerja yang tinggi
untuk mendukung kerja yang baik serta mempengaruhi kualitas kerja dan
perorma perawat.sehingga discharge planning tidak dilakukan kepada pasien
dengan optimal.
Menurut Notoadmodjo (2003) faktor yang berasal dari perawat yang
mempengaruhi keberhasilan dalam pemberian pendidikan kesehatan adalah
58
baik akan mempengaruhi penyampaian informasi kepada pasien,
pengendalian emosi juga mempengaruhi karena dengan pengendalian emosi
yang baik baik akan mengarahkan perawat untuk lebih bersikap sabar,
hati-hati dan telaten. Dengan demikian informasi yang disampaikan lebih mudah
diterima pasien dan perawat harus memiliki pengetahuan yang baik juga
akan mengarahkan perawat pada kegiatan pembelajaran pasien dengan
memberikan informasi-informasi. Selain dari pada itu. Pengalaman masa
lalu perawat berpengaruh terhadap gaya perawat dalam memberikan
informasi sehingga informasi yang diberikan akan lebih terarah sesuai
dengan kebutuhan pasien. Perawat juga lebih dapat membaca situasi pasien
berdasarkan pengalaman yang mereka miliki.
D. Kekuatan dan Hambatan 1. Kekuatan penelitian
a. Belum ada penelitian mengenai pelaksanaan discharge planning pada
pasien pascaoperasi apendiktomi.
b. Penelitian ini sangat menjaga kerahasiaan responden.
2. Kelemahan Penelitian
a. Penelitian ini hanya melihat gambaran pelaksanaan discharge
planning pada pasien pascaoperasi apendiktomi tanpa melihat
DAFTAR PUSTAKA
Arikunto, S. (2006). Prosedur Penelitian Suatu Pendekatan Praktek Edisi Revisi V. Jakarta : Rineka Cipta.
Arikunto, S. (2013). Prosedur Penelitian Suatu Pendekatan Praktek Edisi Revisi.
Jakarta : Rineka Cipta.
Cawthorn, L. (2005). Discharge Planning Under The Umbrella of Advance
Nursing Practice Case Manager. Canada:Longwoods Publishing.
CDC/NHSN Protocol Corrections, April 2013 Clarification, and Additions. diakses 10 Juni 20 http://www.cdc.gov/nhsn /PDFs/pscManual /9pscSSIcurrent.pdf
Dedi, B dkk.(2013) Gambaran Pelaksanaan Discharge Planning Oleh Perawat Pada Klien Diabetes mellitus di Rumah Sakit Bhayangkara Sartika Asih Bandung. Downloads/333-346%20Blacius%20Dedi.pdf
Dermawan, Deden (2010). Keperawatan Medical Bedah Sistem Pencernaan. Yogyakarta. Gosyen Publishing, 2010.
Dewi L. Purnamasar, dkk (2012). Evaluasi Pelaksanaan Perencanaan Pulang.
JURNAL NURSING STUDIES. diakses 10 Juni 2015.
http://download.portalgaruda.org/article.php?Article=74198&val =4707
Epiana, R. (2014). Hubungan Motivasi dengan Latihan Mobilisasi pada Pasien Post Operasi Appendicitis di RSUD Moewardi.Karya Tulis Ilmiah strata satu, Sekolah Tinggi Ilmu Kesehatan PKU Muhammadiyah Surakarta.
Haryanti Lina, dkk 2013. Prevalens dan Faktor Risiko Infeksi Luka Operasi Pasca-bedah. Sari Pediatri. Vol. 15, No. 4.
Hasri E. T. dkk 2012. Praktik Keselamatan Pasien Bedah Di Rumah Sakit Daerah
Jurnal Manajemen Pelayanan Kesehatan, diakses 10 Juni 2015.http://saripediatri.idai.or.id/pdfile/15-4-2.pdf
61
Holland , D.E 2013.dkk Targeting Hospitalized Patients for Early Discharge Planning intervention. National institutes of health.http://www.ncbi.nlm. nih.gov/pmc /articles/PMC3775892/
Istiyati, S., dkk 2014 Pelaksanaan Discharge Planning pada Pasien Post Sectio Caesaria.diakses 5 November 2015 http://ejournal.say.ac.id/ejournal/ index.php/jkk/article/view/54
Kozier, B.,et al (2004).Fundamental of Nursing Consepts Prosess and Practice. 1 st volume, 6 th edition New Jersey: person/prentice Hall.
Nainggolan, E. (2013). Hubungan Mobilisasi Dini Dengan Llamanya Penyembuhan Luka Pascaoperasi Apendiktomi. jurnal Keperawatan HKBP Belige, 1. (2). 98.105.
Notoadmodjo, S. 2003. Pengantar pendidikan kesehatan dan ilmu perilaku. Yogyakarta: Andi Offset.
Notoatmodjo, S. (2005). Metodologi Penelitian Kesehatan. Jakarta : Rineka Cipta.
Notoatmodjo, S. 2010. Metodologi Penelitian Kesehatan. Jakarta: Rineka Cipta.
Notoatmojo, S.2012. Metodologi Penelitian Kesehatan. Jakarta: Rineka Cipta.
Nursalam, 2013. Konsep dan Penerapan Metodologi Penelitian Ilmu keperawatan. Jakarta: salemba medika.
Nursalam. (2009). Manajemen Keperawatan: Aplikasi dalam Praktik Keperawatan Profesional. Jakarta: Salemba Medika.
Nursalam, dan Efendi, F. 2008. Pendidikan Dalam Keperawatan. Jakarta: Salemba Medika.
Nursalam. (2000). Konsep Dan Penerapan Metodologi Penelitian Ilmu Keperawatan. Jakarta : Salemba Medika.
Mansjoer, A. (2007). Kapita Selekta Kedokteran. Jakarta.: Media Euculapcius UI.
Pemila U. (2006). Konsep Discharge Planning. Diakses pada tanggal 13 Juli 2016 melalui: http://www.fik.ui.ac.id/.
Perry & Potter. (2005). Fundamental Keperawatan. Volume 1. Jakarta: Penerbit Buku Kedokteran EGC.
Poglitsch, L.A, Emery, M & Darragh A. 2011. A qualitative study of the determinants of successful discharge for older adult inpatients. Jurnal of American Physical Therapy Association. (ISSN 1538-6724).
Pristahayuningtyas Rr.C.Y. (2015). Pengaruh Mobilisasi Dini Terhadap Perubahaan Tingkat Nyeri Klien Post OPerasi Apendektomi Di ruang Bedah Mawar Rumah Sakit Baladhika Husada Kabupaten Jember.Karya Tulis Ilmiah strata satu, Universitas Jember.http://jurnal.unej.ac.id/index. php/JPK/article/viewFile/2510/2026
Purnama, S. D. dkk (2012). Evaluasi Pelaksanaan Perencanaan Pulang. Jurnal Nursing Studies. http://portalgaruda.org/ article. Php.articl e=74198&val= 4707
Rakhmawati N. Dian,dkk (2013). Pengaruh Discharge Planning Terhadap Penambahan Berat Badan Pada BBLR Dalam 3 Bulan Pertama Di Kota Semarang Jurnal Keperawatan Anak.Volume 1, No. 2, November 2013; 127-134.
Rhudy LM, Holland DE & Bowles KH, (2010). Illuminating hospital discharge planning: staff nurse decision making. Applied Nursing Research. 23, 198– 206.http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3014219/pdf/nihms257 452.pdf.
Rismalia, R. (2010). Gambaran Pengetahuan dan Perilaku Pasien Pasca Operasi Appendectomy tentang Mobilisasi Dini di RSUP Fatmawati.Kerya Tulis Ilmiah Strata satu.diakses 2 Januari 2014 http://perpus.fkik.uinjkrt .ac.id/filedigital/skripsi %20lengkap.pdf
Riyanti R. D. (2015). Hubungan Antara Motivasi Kerja Perawat Dengan Pelaksanaan Discharge Planning di Ruang Rawat Inap RSU PKU Muhammadiyah Bantul. http://opac.unisayogya.ac .id/147/1/NASKAH %20PUBLIKASI.pdf
Rofi’i Muhamad dkk, (2013). Faktor Personil Dalam Pelaksanaan Discharge
63
Saryono. (2011). Metodologi Penelitian Kesehatan. Jogjakarta: Mitra Cendikia Pres.
Setiadi. (2007). Konsep Dan Penulisan Riset Keperawatan. Yogyakarta: Graha.
Sjamsuhidayat, (2005). Buku Ajar Ilmu Bedah.Jakarta, EGC.
Setyowati T, (2011). Pelaksanaan Discharge Planning oleh Perawat Pada Pasien di Ruang Syaraf dan Bedah Syaraf Gedung Kemuning Rumah Sakit Umum Pusat dr. Hasan Sadikin Bandung. 2011
Shofiana Ana M. (2014). Hubungan Persepsi Perawat TentangManfaat Discahrge Planning Dengan Pelaksanaan Discharge planning di Ruang Rawat Inap Rumah Sakit PKU Muhammadiyah Yogyakarta. Naskah Publikasi.
http://opac.unisayogya.ac.id/245/1/ANA% 20MARIA % 20
SHOFIANA_201010201142_NASKAH \% 20PUBLIKASI.pdf
Siahaan, M. (2009). Pengaruh Discharge Planning yang Dilakukan oleh Perawat Terhadap Kesiapan Pasien Pasca Bedah Abdominal Menghadapi Pemulangan DI RSUP H.Adam Malik Medan.
Smeltzer, S.C., dan Bare, B.G. (2002). Buku Ajar Keperawatan Medikal Bedah.
Swearingen, P.L. (2000). Seri Pedoman Praktis Keperawatan Medical Bedah
Edisi 2.Jakarat.EGC.
Tirtabayu Eva Hasr, dkk ( 2012) Praktik Keselamatan Pasien Bedah Di Rumah Sakit Daerah Jurnal Manajemen Pelayanan Kesehatan, Vol. 15, No. 4 Desember 2012.
Untari T. (2010). Hubungan Pengetahuan dengan Pelaksanaan DischargePlanning
oleh Perawat di RSUD Wates Kulon Progo Yogyakarta.
KepadaYth.
Sdra/i Responden
Dengan hormat,
Saya yang bertanda tangan di bawah ini :
Nama : Pathimatuz Zuhra
NIM : 20120320135
Adalah mahasiswa Program Studi Ilmu Keperawatan Fakultas Kedokteran
dan Ilmu Kesehatan Universitas Muhammadiyah Yogyakarta yang akan
melaksanakan penelitian dengan judul “Gambaran Pelaksanaan Discharge
Planning Pasien Pascaoperasi Apendiktomi di RS PKU Muhammadiyah Yogyakarta Unit II”.
Peneliti menjamin bahwa penelitian ini tidak merugikan Bapak/Ibu. Bila
selama penelitian ini Bapak/Ibu merasakan ketidaknyamanan, maka Saudara
berhak untuk berhenti menjadi responden penelitian. Kerahasiaan semua
informasi yang diberikan juga akan dijaga dan hanya akan digunakan untuk
kepentingan penelitian.
Dengan penjelasan ini peneliti mengharapkan partisipasi Bapak/Ibu. Atas
perhatian dan partisipasinya dalam penelitian ini, kami ucapkan terima kasih.
Peneliti
Lampiran 2
LEMBAR PERSETUJUAN MENJADI RESPONDEN
Saya yang bertanda tangan di bawah ini:
Inisial Nama :
Menyatakan bersedia untuk menjadi responden pada penelitian yang akan
dilakukan oleh pathimzatuz Zuhra Mahasiswa Program Studi Ilmu Keperawatan
Fakultas Muhammadiyah Yogyakarta yang berjudul “Gambaran Pelaksanaan
Discharge Planning Pasien Pascaoperasi Apendiktomi di RS PKU Muhammadiyah Yogyakarta Unit II”dan saya akan mengikuti proses penelitian.
Oleh karena itu, saya menyatakan bahwa saya bersedia untuk menjadi responden
pada penelitian ini dengan sukarela dan tanpa paksaan dari pihak manapun.
Yogyakarta, April 2016
Responden
rumah sakit
a. Mengidentifikasi, persiapan, dan rancang Discharge planning
b. Peninjauan ulang rekam medis pasien (anamnesis, hasil
pemeriksaan fisik,
diagnosis dan tata laksana)
c. Asesmen kebutuhan perawatan
pasien apendiktomi
d. Asesmen mengenai kemampuan
fungsional pasien saat ini, misalnya
fungsi kognitif, mobilitas.
e. Asesmen mengenai kondisi rumah /
tempat tinggal pasien
f. Identifikasi siapa pendamping
utama / penanggung jawab
perawatan pasien
g. Diskusikan mengenai kebutuhan
pasien dan pendamping utama /
penanggung jawab perawatan
pasien.
h. Libatkan pasien dan keluarga
dalam perencanaan Discharge
planning (karena pasien yang
paling tahu mengenai apa yang
dirasakannya dan ingin dirawat
oleh siapa)
a. Tetapkan prioritas mengenai
hal-hal yang dibutuhkan oleh pasien
dan keluarga
b. Lakukan observasi tanda-tanda
vital untuk mengetahui terjadinya
pendarahan, syok, hipertermia,
atau gangguan pernapasan.
c. Lakukan mobilisasi pada hari
pertama post operasi.
d. Melaporkan tanda-tanda gejala
terjadinya infeksi luka seperti
kemerahan menetap, bengkak,
drainase purulen, hangat pada area
luka, bau busuk, dan nyeri.
e. Berikan pendidikan kesehatan mengenai diet untuk
meningkatkan pemeliharaan
nutrisi dan cairan. Diet yang
dianjurkan diantaranya daging,
telur, ikan, buah, sayuran, susu,
keju, serela dan roti. Serta
pemenuhan cairan sedikitnyaa 2-3
L/hari.
f. Perawatan insisi, penggantian
balutan, dan izin untuk mandi atau
mandi pancuran jika jahitan sudah
diangkat.
g. Berikan informasi tentang hasil
pengkajian medis, diagnosis,
tatalaksana, prognosis, rencana
i. Pemberitahuan tanggal rencana
pemulangan pasien
j. Tanda dan gejala yang perlu di
laporkan
k. Tindakan / pengobatan yang dapat
dilakukan sebelum ke rumah sakit
l. Pemberian Nomor telepon yang
bisa di hubungi saat pasien
membutuhkan bantuan
m. Pemberian leaflet edukasi
kesehatan
n. Pemberian informasi pada pasien /
PJ perawatan pasien di rumah
tentang aktivitas pasien
o. Pemberian edukasi tentang nutrisi
p. Pemberian edukasi tentang
pemberian obat-obatan
Persiapan Pemulangan
a. Tempat perawatan selanjutnya
b. Obat untuk di rumah
c. Alat bantu / peralatan kesehatan
untuk di rumah
d. Rencana Kontrol
e. Format ringkasan pulang / resume
medis yang sudah terisi
f. Format ringkasan keperawatan
g. Alat transportasi yang digunakan
untuk pulang : ambulance / mobil
pribadi
GAMBARAN PELAKSANAAN DISCHARGE PLANNING
PASIEN PASCAOPERASI APENDIKTOMI DI RS PKU MUHAMMADIYAH GAMPING YOGYAKARTA
NASKAH PUBLIKASI
Diajukan untuk Memenuhi Sebagai Syarat Memperoleh Derajat Sarjana Keperawatan pada Fakultas Kedokteran dan Ilmu Kesehatan Universitas Muhammadiya
Yogyakarta
Disusun Oleh PATHIMATUZ ZUHRA
20120320135
PROGRAM STUDI ILMU KEPERAWATAN FAKULTAS KEDOKTERAN DAN ILMU KESEHATAN
THE DESCRIPTIONS OF DISCHARGE PLANNING IMPLEMENTATION FOR PATIENT POSTOPERATIVE APENDIKTOMI IN PKU
MUHAMMADIYAH GAMPING YOGYAKARTA HOSPITAL
Pathimatuz Zuhra1, Novita Kurnia Sari2
Mahasiswa Program Studi Ilmu Keperawatan FKIK UMY.
Dosen Program Ilmu Keperawatan Universitas Muhammadiyah Yogyakarta
Abstract
Beckground: Discharge planning is a planning done for the patient and family before the patient leaves the hospital. Complications or failure to provide discharge planning will be at risk of disease severity. The determine whether overview of the implementation of the discharge planning to postsurgery patients of appendectomy in PKU Muhammadiyah Gamping Yogyakarta Hospital.
Methods: The research used observational descriptive. The sample in this study 30 respondents implementation of discharge planning was done by the nurses in undergoing post-surgery patients of appendectomy in PKU Muhammadiyah Gamping Hospital.
Result: The results of this study indicate that discharge planning actions at the beginning of the current assessment of patients admitted to the hospital there were 7 respondents (23.34%) did discharge planning and 23 respondents (76.66%) did not, the implementation of discharge planning for hospitalized patient, five respondents (16.66%) did the discharge planning and 25 respondents (83.34%) did not, and the implementation of discharge planning preparation for the repatriation, 12 respondents (40%) did the discharge planning and 18 respondents (60%) did not.
Conclusion: Based on the result the Implementation of discharge planning in postsurgery patients of appendectomy at PKU Muhammadiyah Gamping Hospital, is not optimal because the nurses not really details with the discharge planning.
Pathimatuz Zuhra1, Novita Kurnia Sari2
Mahasiswa Program Studi Ilmu Keperawatan FKIK UMY.
Dosen Program Ilmu Keperawatan Universitas Muhammadiyah Yogyakarta
INTISARI
Latar belakang: Discharge planning adalah perencanaan yang dilakukan untuk pasien dan keluarga sebelum pasien meninggalkan rumah sakit. Komplikasi atau kegagalan dalam memberikan discharge planning akan beresiko terhadap beratnya penyakit, ancaman hidup, dan disfungsi fisik. Selama ini perawat hanya melakukan discharge planning hanya di akhir saja. Penelitian ini bertujuan untuk mendapatkan gambaran proses pelaksanaan discharge planning yang dilakukan oleh perawat pada pasien pascaoperasi apendiktomi di PKU Muhammadiyah Gamping Yogyakarta.
Metode: Penelitian ini adalah deskriptif observasional. Sampel dalam penelitian ini 30 responden pelaksanaan discharge planning yang dilakukan perawat pada pasien pascaoperasi apendiktomi yang menjalani perawatan di RS PKU Muhammadiyah Gamping Yogyakarta.
Hasil: Penelitian ini menunjukan bahwa tindakan discharge planning pada assessment awal saat pasien masuk rumah sakit sebanyak 7 responden (23,34%) melakukan, 23 responden (76,66%) tidak melakukan. Pelaskanaan discharge planning saat di rawat inap 5 responden (16,66%) melakukan, 25 responden (83,34%) tidak melakukan, pelaksanaan discharge planning persiapan hari pemulangan 12 responden (40%) melakukan, 18 responden (60%) tidak melalukan tindakan
discharge planning.
Kesimpulan: Pelaksanaan discharge planning pasien pascaoperasi apendiktomi di RS PKU Muhammadiyah Gamping Yogyakarta tidak optimal dikarenakan perawat hanya melaksanakan discharge planning di akhir dan hanya melakukan tindakan yang penting-penting saja tanpa memperhatikan secara detail dari tindakan discharge planning.
PENDAHULUAN
Tindakan operasi merupakan pengalaman yang sulit bagi sebagian pasien karena kemungkinan hal buruk yang membahayakan pasien bisa saja terjadi, sehinggga dibutuhkan peran penting perawat dalam setiap tindakan pembedahan dengan melaukan intervensi keperawatan yang tepat untuk mempersiapkan pasien baik secara fisik maupun psikis (Rondhianto, 2008 dalam Siahaan 2009).
Berdasarkan data Tabulasi Nasional Departemen Kesehatan Republik Indonesia tahun 2009, menjabarkan bahwa tindakan bedah menempati urutan ke 11 dari 50 pola penyakit di Indonesia engan persentase 12,8% dan diperkirakan 32% diantaranya merupakan bedah laparatomi. Hasil studi pendahuluan di RS PKU Muhammadiyah Gamping Yogyakarta didapatkan angka kejadian operasi pada tahun 2015 sebesar 2.471 tindakan operasi. Tindakan operasi yang paling banyak dilakukan adalah operasi apendiktomi.
Apendiktomi adalah pembedahan dengan cara pengangkatan apendiks. Apendisitis merupakan indikasi tersering pengangkatan apendiks, walaupun pembedahan ini dapat juga dilakukan untuk tumor (nainggolan 2013). Di Indonesia apendisitis merupakan penyakit urutan ke emapat terbanyak dari tahun 2006. Setiap tahunnya sekitar 700.000 pasien dengan usus buntu atau apendisitis diruang gawat darurat untuk pengobatan termasuk apendiktomi (Clynton, 2009 dalam Wijaya 2012).
Cedera medis pada pasien post
apendiktomi dapat menimbulkan nyeri, resiko terjadinya infeksi yang disebabkan karena stress yang sangat serius yang
akan mengakibatkan sistem imun tubuh menurun sehingga tubuh rentan terkena infeksi seperti peritonitis, abses peritoneal. Oleh karena itu perlu diberikan informasi kepada pasien dan keluarga agar mampu mengenali tanda bahaya sehingga dapat dilaporkan kepada petugas medis (Healthnotes, 2005).
Faktor- faktor yang mempengaruhi proses perawatan pasien pasca-operasi adalah faktor instrinsik dan faktor ekstrinsik. Faktor instrinsik meliputi umur, penyakit penyerta, status nutrisi, oksigenasi dan perfusi jaringan serta merokok. Faktor ekstrinsik terdiri dari teknik operasi/pembedahan yang buruk, mobilisasi, pemenuhan nutrisi yang tidak adekuat, obat-obatan, manajemen luka yang tidak tepat dan infeksi (Potter & Perry, 2006).
Tindakan yang dapat dilakukan untuk meningkatkan pengembalian fungsi tubuh dan mengurangi nyeri pada pasien apendiktomi, pasien dianjurkan melakukan mobilisasi dini, yaitu latihan gerak sendi, gaya berjalan, dan toleransi aktivitas sesuai kemampuan. Ambulasi dini dapat dilakukan secara bertahap setelah operasi, pada 6 jam pertama pasien harus tirah baring terlebih dahulu. Mobilisasi dini yang dilakukan adalah menggerakkan lengan, tangan, menggerakkan ujung jari kaki, dan memutar pergelangan kaki. Setalah 6-10 jam pasien diharuskan untuk dapat miring ke kiri dan ke kanan untuk mencegah
dengan melaksanakan discharge planning
dengan baik pada pasien pasca-operasi.
Discharge planning adalah
perencanaan yang dilakukan untuk pasien dan keluarga sebelum pasien meninggalkan rumah sakit dengan tujuan agar pasien dapat mencapai kesehatan yang optimal dan mengurangi biaya rumah sakit (Rakhmawati dkk, 2012). Sebelum pemulangan pasien keluarga harus memahami dan mengetahui cara menajemen pemberian perawatan yang dapat dilakukan di rumah seperti perawatan pasien yang berkelanjutan, sehingga dapat mengurangi komplikasi (Perry & Potter, 2006).
Komplikasi atau kegagalan dalam memberikan discharge planning akan