HUBUNGAN PELAKSANAAN STRATEGI
DIRECTLY 0BSERVED TREATMENT SHORTCOURSE (DOTS) DENGAN TINGKAT KEBERHASILAN PENGOBATAN
PADA PASIEN TUBERKULOSIS PARU
DI BALAI PENGOBATAN PENYAKIT PARU-PARU (BP4) MEDAN
Oleh: M. FAHMY H
070100185
FAKULTAS KEDOKTERAN UNIVERSITAS SUMATERA UTARA
HUBUNGAN PELAKSANAAN STRATEGI
DIRECTLY 0BSERVED TREATMENT SHORTCOURSE (DOTS) DENGAN TINGKAT KEBERHASILAN PENGOBATAN
PADA PASIEN TUBERKULOSIS PARU
DI BALAI PENGOBATAN PENYAKIT PARU-PARU (BP4) MEDAN
Karya Tulis Ilmiah ini diajukan sebagai salah satu syarat untuk memperoleh kelulusan Sarjana Kedokteran
Oleh: M. FAHMY H NIM: 070100185
FAKULTAS KEDOKTERAN UNIVERSITAS SUMATERA UTARA
LEMBAR PENGESAHAN
Hubungan Pelaksanaan Strategi Directly Observed Treatment Shortcourse (DOTS)
dengan Tingkat Keberhasilan Pengobatan pada Pasien Tuberkulosis Paru
di Balai Pengobatan Penyakit Paru-Paru (BP4) Medan
Nama : M. Fahmy H
NIM : 070100185
Pembimbing
(Prof. Dr. dr. Rozaimah Zain-Hamid, MS, Sp-FK) NIP. 19530417 198003 2 001
Penguji I
(dr. Yunita Sari Pane, Msi) NIP. 19710620 200212 2 001
Penguji II
(dr. Nelly Efrida Samosir, Sp.PK) NIP. 19690906 200501 2 002
Medan, 29 November 2010 Dekan
Fakultas Kedokteran Universitas Sumatera Utara
ABSTRAK
Angka kesakitan akibat tuberkulosis (TB) paru masih sangat tinggi di kalangan masyarakat, terutama di Indonesia ( ke-3 tertinggi jumlah penyakit TB di dunia). Solusi untuk meningkatkan angka kesembuhan penyakit TB tersebut, salah satunya dengan menggunakan Directly Observed Treatment Shortcourse (DOTS) sebagai strategi penanggulangan yang melaksanakan pemberian obat anti tuberkulosis dan diawasi oleh pengawas minum obat (PMO) secara terus menerus sampai jangka waktu yang telah ditentukan. Hal ini diharapkan dapat meningkatkan tingkat keberhasilan pengobatan dan menekan angka kesakitan TB paru akan menurun. Namun sampai saat ini kejadian TB paru masih sangat tinggi di kalangan masyarakat.
Penelitian ini bersifat deskriptif analitik dengan desain cross sectional.Sampel dalam penelitian ini adalah pasien TB paru di BP4 Medan yang telah menjalani pengobatan minimal 3 bulan dan bukan pasien yang telah berobat berpindah-pindah, MDR-TB dan pasien HIV-TB. Sampel diambil dengan menggunakan teknik consecutive sampling.
Penelitian ini bertujuan untuk mengetahui tingkat keberhasilan pengobatan dengan strategi DOTS pada pasien TB paru di BP4 Medan serta faktor-faktor yang mempengaruhinya.
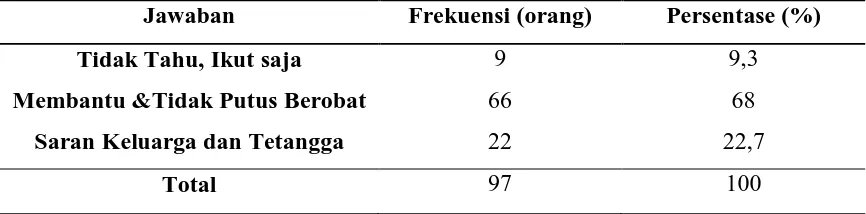
Pada penelitian didapatkan bahwa tingkat keberhasilan pengobatan TB paru dengan menggunakan strategi DOTS di BP4 Medan adalah 87 orang (87,6%) dari 97 pasien yang menjadi responden. Sedangkan responden yang pengobatannya tidak berhasil adalah 12 orang (27,4%). Angka ini melewati angka target global 85% dari WHA. Dengan α = 0,05 dapat disimpulkan bahwa terdapat hubungan antara tingkat keberhasilan pengobatan pasien dengan pengetahuan pasien (p value = 0,004), dengan keteraturan berobat (p value < 0,0001), dengan status Drop out pasien (p value < 0,0001) dan dengan komitmen PMO (p value < 0,0001).
Kepada para pembuat kebijakan pengobatan untuk terus mempertimbangkan cara pengobatan TB paru yang lebih efektif dan tepat. Kepada pelayanan kesehatan, agar meningkatkan kinerjanya dalam program penanggulangan TB paru.
ABSTRACT
Morbidity due to tuberculosis (TB) tuberculosis is still very high in many communities, particularly in Indonesia (the 3rd highest number of TB disease in the world). Solutions to improve the cure rate of TB disease, one of them by using the Directly Observed Treatment Shortcourse (DOTS) as a prevention strategy that implement anti-tuberculosis drug administration and supervised by the supervisor taking medication continuously until a specified time period. This is expected to increase treatment success rate and reduce morbidity of pulmonary tuberculosis will decline. But until recently the incidence of pulmonary TB is still very high in the community.
This study is a descriptive analytic cross sectional.Sampel design in this study were pulmonary TB patients in Medan BP4 who had undergone treatment at least 3 months and no patients have been treated sedentary, MDR-TB and HIV-TB patients. Samples were taken by using consecutive sampling technique.
This study aims to determine treatment success rate with DOTS strategy in patients with pulmonary tuberculosis in BP4 Medan and the factors that influence it. It was found that the treatment success rate of pulmonary TB using the DOTS strategy in Medan BP4 were 87 men (87.6%) of 97 patients who were respondents. While respondents failed treatment were 12 people (27.4%). This figure exceeded the global target of 85% of
the WHA. With α = 0.05 can be concluded that there is a relationship between
treatment success rate of patients with the knowledge of patients (p value = 0.004), with the regularity of medication (p value <0.0001), with status Drop out of patients (p value <0.0001 ) and with the commitment of PMO (p value <0.0001).
To policy makers continue to consider ways of treatment for pulmonary TB treatment more effective and appropriate. To health services, to improve its performance in pulmonary TB control program.
KATA PENGANTAR
Puji dan syukur penulis panjatkan kehadirat Allah SWT yang Maha Pengasih lagi
Maha Penyayang atas segala rahmat dan karunia-Nya sehingga penulis dapat
menyelesaikan karya tulis ilmiah ini, sebagai salah satu syarat untuk memperoleh kelulusan
sarjana kedokteran Program Studi Pendidikan Dokter Fakultas Kedokteran Universitas
Sumatera Utara
Karya tulis ilmiah ini berjudul “Hubungan Pelaksanaan Strategi Directly Observed Treatment Shortcourse (DOTS) dengan Tingkat Keberhasilan Pengobatan
pada Pasien Tuberkulosis Paru di Balai Pengobatan Penyakit Paru-Paru (BP4) Medan”. Dalam penyelesaian penulisan karya tulis ilmiah ini, penulis banyak menerima
bantuan dari berbagai pihak. Untuk itu penulis ingin menyampaikan ucapan rasa terima
kasih dan penghargaan setinggi-tingginya kepada:
1. Bapak Prof. dr. Gontar Alamsyah Siregar, Sp.PD-KGEH, selaku Dekan Fakultas
Kedokteran Universitas Sumatera Utara.
2. Ibu Prof. Dr. dr. Rozaimah Zain-Hamid, MS, Sp-FK, sebagai Dosen
Pembimbing saya yang telah banyak memberi arahan dan masukan kepada penulis,
sehingga karya tulis ilmiah ini dapat diselesaikan dengan baik.
3. Ibu dr. Yunita Sari Pane, Msi & Ibu dr. Nelly Efrida Samosir, Sp.PK selaku Dosen
Penguji yang telah meluangkan waktu dan pemikiran untuk kesempurnaan karya
tulis ilmiah ini.
4. Bapak dr. Adlan Lufti Sp.P selaku Kepala Balai Pengobatan Penyakit Paru-Paru
(BP4) Medan.
5. Ibu Rita sebagai Kepala Bagian Penelitian Penyakit Paru di Balai Pengobatan
Penyakit Paru-Paru (BP4) Medan.
6. Para dosen dan staf pegawai di lingkungan Fakultas Kedokteran Universitas
7. Rasa hormat dan terima kasih yang tiada terhingga saya persembahkan kepada
kedua orang tua saya, ayahanda Drs. H. Abu Hanifah Siregar dan ibunda saya
Hj. Mirliaty Hasibuan serta saudara-saudara saya atas doa, semangat dan bantuan
yang diberikan kepada penulis selama ini.
8. Seluruh pasien TB paru di BP4 Medan yang telah bersedia menjadi responden dan
meluangkan waktu untuk menjawab kuesioner pada penelitian ini.
9. Seluruh teman-teman saya khususnya teman-teman Stambuk 2007 yang tidak bisa
saya sebutkan satu persatu, terima kasih atas dukungan dan bantuannya selama
mengikuti pendidikan.
Penulis menyadari bahwa karya tulis ilmiah ini masih jauh dari sempurna. Untuk
itu penulis mengharapkan masukan berupa kritik dan saran yang membangun demi
kesempurnaan karya tulis ilmiah ini. Semoga karya tulis ilmiah ini dapat berguna bagi kita
semua.
Medan, November 2010
Penulis,
DAFTAR ISI
2.1.1Definisi dan Klasifikasi Tuberkulosis Paru ... 5
2.1.2Morfologi dan Biomolekuler Mycobacterium tuberculosis ... 8
2.1.3Patogenesis Tuberkulosis Paru ... 9
2.1.4Manifestasi Klinis & Penegakan Diagnosis Tuberkulosis Paru .... 12
2.1.5Penatalaksanaan Tuberkulosis Paru... 16
2.1.6Evaluasi Pengobatan Tuberkulosis Paru ... 19
2.2 Strategi DOTS ... 21
2.2.6Tingkat Keberhasilan ... 25
2.2.7Kendala Pelaksanaan DOTS ... 26
BAB 3 KERANGKA KONSEP DAN DEFINISI OPERASIONAL ... 27
3.1 Kerangka Konsep Penelitian ... 27
3.2 Definisi Operasional ... 27
BAB 4 METODE PENELITIAN ... 30
4.1 Jenis Penelitian ... 30
4.2 Lokasi dan Waktu Penelitian ... 30
4.3 Populasi dan Sampel Penelitian ... 30
4.4 Metode Pengumpulan Data ... 31
4.5 Metode Analisis Data ... 33
BAB 5 HASIL PENELITIAN DAN PEMBAHASAN ... 34
5.1 Hasil Penelitian ... 34
5.1.1 Deskripsi Lokasi Penelitian ... 34
5.1.2 Deskripsi Karakteristik Responden ... 37
5.1.3 Hasil Analisis Data ... 38
5.1.4 Analisis Hasil Penelitian ... 54
5.2 Pembahasan ... 56
5.2.1 Pengetahuan Pasien TB Paru di BP4 Medan ... 56
5.2.2 Keteraturan Pasien TB Paru untuk Berobat di BP4 Medan ... 58
5.2.3 Status Drop Out Pasien TB Paru di BP4 Medan ... 60
5.2.4 Komitmen PMO kepada Pasien TB Paru ... 62
5.2.5 Hubungan Pengetahuan Responden dengan Tingkat Keberhasilan Pengobatan .. 63
5.2.6 Hubungan Pasien Berobat Teratur dengan Tingkat Keberhasilan Pengobatan .... 65
5.2.7 Hubungan Status Drop Out Pasien dengan Tingkat Keberhasilan Pengobatan ... 66
5.2.8 Hubungan Komitmen PMO dengan Tingkat Keberhasilan Pengobatan ... 67
BAB 6 KESIMPULAN DAN SARAN ... 69
6.1 Kesimpulan ... 69
6.2 Saran ... 71
DAFTAR TABEL
Nomor Judul Halaman
2.1 Dosis Obat Anti Tuberkulosis 16 2.2 Efek Samping Obat Anti Tuberkulosis 17 2.3 Pemberian Obat Dosis Tetap 18 4.1 Hasil Uji Validitas dan Reliabilitas Kuesioner Penelitian 32 5.1 Distribusi frekuensi dan persentase berdasarkan jenis kelamin 37 5.2 Distribusi frekuensi dan persentase berdasarkan umur responden 37 5.3 Distribusi Frekuensi dan Persentase Pengetahuan Pasien tentang Penyebab TB Paru 38 5.4 Distribusi Frekuensi dan Persentase Pengetahuan Pasien tentang
Cara Penularan TB Paru 39
5.5 Distribusi Frekuensi dan Persentase Pengetahuan Pasien tentang Cara Pemeriksaan 39 5.6 Distribusi Frekuensi dan Persentase Pengetahuan Pasien tentang Pelaksanaan DOTS 40 5.7 Distribusi Frekuensi dan Persentase Pengetahuan Pasien tentang Alasan Pasien
Mengikuti Program DOTS 40
5.8 Distribusi Frekuensi dan Persentase Pengetahuan Pasien tentang Jenis Obat
yang Digunakan dalam Program DOTS 41 5.9 Distribusi Frekuensi dan Persentase Pengetahuan Pasien tentang Efek Samping Obat yang Menimbulkan Urin Berwarna Merah 41 5.10 Distribusi Frekuensi dan Persentase Pengetahuan Pasien tentang Tindakan
Bila Terjadi Efek Samping Obat 42 5.11 Distribusi Frekuensi dan Persentase Pengetahuan Pasien tentang Sumber Informasi 42 5.12 Distribusi Frekuensi dan Persentase Pengetahuan Pasien tentang Tindakan Pasien
Bila Berat Badan Mulai Naik 43 5.13 Distribusi Frekuensi dan Persentase Pengetahuan Pasien tentang TB Paru dan DOTS 43 5.14 Distribusi Frekuensi dan Persentase Sikap Pasien dalam Berobat 44 5.15 Distribusi Frekuensi dan Persentase Waktu Pasien untuk Datang atau
Periksa Ulang Kembali 44
5.19 Distribusi Frekuensi dan Persentase Sikap Pasien dalam Mengikuti Program DOTS 46 5.20 Distribusi Frekuensi dan Persentase Jawaban Pasien tentang Hal yang Paling Penting
dalam Pengobatan TB Paru 47 5.21 Distribusi Frekuensi dan Persentase tentang Lama Minimal Pengobatan TB Paru dengan
Strategi DOTS 48
5.22 Distribusi Frekuensi dan Persentase Tindakan Pasien Ketika Bosan Minum
Obat Setiap Hari 48
5.23 Distribusi Frekuensi dan Persentase Jawaban Pasien tentang Waktu yang Paling Tepat untuk Berhenti Minum Obat 49 5.24 Distribusi Frekuensi dan Persentase Tanggapan Pasien tentang Akibat
dari Minum Obat Tidak Teratur 49 5.25 Distribusi Frekuensi dan Persentase Drop Out Pasien 49 5.26 Distribusi Frekuensi dan Persentase Orang yang Menjadi PMO Pasien 50 5.27 Distribusi Frekuensi dan Persentase Tanggapan Pasien tentang Fungsi dari PMO 50 5.28 Distribusi Frekuensi dan Persentase Orang yang Menyuruh Pasien untuk Minum OAT 51 5.29 Distribusi Frekuensi dan Persentase Tindakan yang Dilakukan PMO
Ketika Pasien Minum Obat 51 5.30 Distribusi Frekuensi dan Persentase Tanggapan PMO Ketika Pasien
Menyampaikan Keluhan Selama Pengobatan 52 5.31 Distribusi Frekuensi dan Persentase tentang Komitmen PMO 52 5.32 Distribusi Frekuensi dan Persentase Tingkat Keberhasilan Pengobatan TB Paru di BP4 53 5.33 Hubungan Tingkat Pengetahuan Pasien Tentang TB Paru & DOTS dengan Tingkat Keberhasilan
Pengobatan 54
DAFTAR GAMBAR
Nomor Judul Halaman
Gambar 2.1 Dosis Obat Anti Tuberkulosis……… 15
DAFTAR LAMPIRAN
1. Riwayat Hidup Peneliti
2. Kuesioner
3.Informed consent
4.Ethical Cleareance
5.Surat Izin Penelitian
ABSTRAK
Angka kesakitan akibat tuberkulosis (TB) paru masih sangat tinggi di kalangan masyarakat, terutama di Indonesia ( ke-3 tertinggi jumlah penyakit TB di dunia). Solusi untuk meningkatkan angka kesembuhan penyakit TB tersebut, salah satunya dengan menggunakan Directly Observed Treatment Shortcourse (DOTS) sebagai strategi penanggulangan yang melaksanakan pemberian obat anti tuberkulosis dan diawasi oleh pengawas minum obat (PMO) secara terus menerus sampai jangka waktu yang telah ditentukan. Hal ini diharapkan dapat meningkatkan tingkat keberhasilan pengobatan dan menekan angka kesakitan TB paru akan menurun. Namun sampai saat ini kejadian TB paru masih sangat tinggi di kalangan masyarakat.
Penelitian ini bersifat deskriptif analitik dengan desain cross sectional.Sampel dalam penelitian ini adalah pasien TB paru di BP4 Medan yang telah menjalani pengobatan minimal 3 bulan dan bukan pasien yang telah berobat berpindah-pindah, MDR-TB dan pasien HIV-TB. Sampel diambil dengan menggunakan teknik consecutive sampling.
Penelitian ini bertujuan untuk mengetahui tingkat keberhasilan pengobatan dengan strategi DOTS pada pasien TB paru di BP4 Medan serta faktor-faktor yang mempengaruhinya.
Pada penelitian didapatkan bahwa tingkat keberhasilan pengobatan TB paru dengan menggunakan strategi DOTS di BP4 Medan adalah 87 orang (87,6%) dari 97 pasien yang menjadi responden. Sedangkan responden yang pengobatannya tidak berhasil adalah 12 orang (27,4%). Angka ini melewati angka target global 85% dari WHA. Dengan α = 0,05 dapat disimpulkan bahwa terdapat hubungan antara tingkat keberhasilan pengobatan pasien dengan pengetahuan pasien (p value = 0,004), dengan keteraturan berobat (p value < 0,0001), dengan status Drop out pasien (p value < 0,0001) dan dengan komitmen PMO (p value < 0,0001).
Kepada para pembuat kebijakan pengobatan untuk terus mempertimbangkan cara pengobatan TB paru yang lebih efektif dan tepat. Kepada pelayanan kesehatan, agar meningkatkan kinerjanya dalam program penanggulangan TB paru.
ABSTRACT
Morbidity due to tuberculosis (TB) tuberculosis is still very high in many communities, particularly in Indonesia (the 3rd highest number of TB disease in the world). Solutions to improve the cure rate of TB disease, one of them by using the Directly Observed Treatment Shortcourse (DOTS) as a prevention strategy that implement anti-tuberculosis drug administration and supervised by the supervisor taking medication continuously until a specified time period. This is expected to increase treatment success rate and reduce morbidity of pulmonary tuberculosis will decline. But until recently the incidence of pulmonary TB is still very high in the community.
This study is a descriptive analytic cross sectional.Sampel design in this study were pulmonary TB patients in Medan BP4 who had undergone treatment at least 3 months and no patients have been treated sedentary, MDR-TB and HIV-TB patients. Samples were taken by using consecutive sampling technique.
This study aims to determine treatment success rate with DOTS strategy in patients with pulmonary tuberculosis in BP4 Medan and the factors that influence it. It was found that the treatment success rate of pulmonary TB using the DOTS strategy in Medan BP4 were 87 men (87.6%) of 97 patients who were respondents. While respondents failed treatment were 12 people (27.4%). This figure exceeded the global target of 85% of
the WHA. With α = 0.05 can be concluded that there is a relationship between
treatment success rate of patients with the knowledge of patients (p value = 0.004), with the regularity of medication (p value <0.0001), with status Drop out of patients (p value <0.0001 ) and with the commitment of PMO (p value <0.0001).
To policy makers continue to consider ways of treatment for pulmonary TB treatment more effective and appropriate. To health services, to improve its performance in pulmonary TB control program.
BAB 1 PENDAHULUAN
1.1.Latar Belakang
Tuberkulosis (TB) adalah penyakit infeksi yang disebabkan oleh bakteri
Mycobacterium tuberculosis. TB sudah ditemukan sejak ribuan tahun sebelum masehi, dan
dikenal sebagai penyakit yang mematikan (Rouillon, 2010).
Pada tahun 1993, World Health Organization (WHO) telah mencanangkan TB
sebagai Global Health Emergency (Rouillon, 2010). Dengan demikian, TB merupakan
salah satu masalah kesehatan masyarakat yang penting di dunia. Laporan WHO (2010a)
menyatakan bahwa pada tahun 2008 terdapat 8,9-9,9 juta kasus TB dan 5,7 juta
diantaranya menunjukkan Basil Tahan Asam (BTA) positif / TB (+). Berdasarkan data dari
regional WHO, jumlah kasus TB yang terjadi di Asia Tenggara adalah 33 % dari seluruh
kasus TB di dunia, dan bila dilihat dari jumlah penduduk terdapat 182 kasus per 100.000
penduduk, sedangkan di Afrika hampir 2 kali jumlah kasus di Asia tenggara, yaitu 350 per
100.000 penduduk.
Pengobatan penyakit ini dilakukan dengan mengikuti program penanganan TB secara
internasional dan memerlukan waktu yang cukup lama yang berkisar 6 - 9 bulan atau
bahkan lebih, sehingga perlu dilakukan pemberian obat secara berkala dan diikuti dengan
pengawasan (follow up) yang baik. Oleh karena itu, pada tahun 1995 WHO telah
merekomendasikan strategi Directly Observed Treatment Shortcourse (DOTS) sebagai
strategi pengobatan TB secara internasional (Rouillon, 2010). Di dalam strategi
DOTS terdapat pengawas minum obat (PMO) yang mempunyai tugas untuk mengawasi
pasien TB agar menelan obat secara teratur sampai selesai pengobatan, memberi dorongan
dan semangat kepada pasien, mengingatkan pasien untuk periksa ulang dahak pada waktu
yang telah ditentukan serta memberi penyuluhan sehingga pasien mengetahui, mengerti,
dan patuh terhadap pengobatan yang diberikan. DOTS memiliki beberapa tujuan yaitu
serta mencegah terjadinya multidrug resistance (MDR), agar jumlah penderita TB dapat
dikontrol. Dengan menggunakan strategi DOTS ini, diharapkan tingkat keberhasilan
pengobatan TB khususnya di Indonesia akan terus meningkat (Gerdunas-TB, 2007).
Pengobatan TB dengan strategi DOTS dinilai berhasil bila memenuhi beberapa
kriteria, yaitu pasien selalu diawasi minum obat oleh PMO, pasien minum obat secara
teratur, pasien tidak putus berobat (drop out), dan mendapat penjelasan tentang TB
sehingga pasien sembuh dilihat pada pemeriksaan dahak hasilnya TB (-), dan adanya
perbaikan klinis berupa hilangnya batuk, penambahan nafsu makan dan berat badan
(WHO, 2010c).
Penelitian WHO (2010a) tentang tingkat keberhasilan pengobatan dengan DOTS
ditemukan angka keberhasilan pengobatan tertinggi adalah 86% yaitu pada tahun 2007. Itu
adalah pertama kalinya pengobatan dengan DOTS melewati angka target global yaitu 85%
sesuai dengan ketetapan World Health Assembly (WHA) tahun 1991. Asia Tenggara
memiliki angka keberhasilan 88% sedangkan di daerah Eropa masih sangat rendah yaitu
67%.
Kesungguhan pemerintah dalam pemberantasan TB telah ditunjukkan dengan
dicanangkannya Gerakan Terpadu Nasional untuk Pemberantasan Tuberkulosis
(Gerdunas-TB) oleh Menteri Kesehatan Indonesia tanggal 24 Maret 1999 yang masih berlanjut hingga
sekarang. Pada program ini, semua pihak dilibatkan dalam penanggulangan penyakit TB
secara tuntas (Gerdunas-TB, 2007).
Berdasarkan data dari Dinas Kesehatan Sumatera Utara (2008), TB paru di Sumatera
Utara pada tahun 2007, tercatat sebanyak 90.207 kasus, dan 11.102 kasus TB (+). Pasien
TB yang telah diobati sebanyak 12.179 orang, dengan angka kesembuhan 9.140 (75,05%).
Di sisi lain, data dari Dinas Kesehatan Kota Medan (2009) menunjukkan bahwa kasus TB
paru di kota Medan tahun 2008 mengalami peningkatan dari tahun 2007. TB paru klinis
pada tahun 2008 sebesar 10.508 kasus sedangkan pada tahun 2007 sebesar 9.411. Selain
itu, pasien TB paru tahun 2008 yang diobati hanya 2.505 dengan angka kesembuhan hanya
masih sangat rendah meskipun telah dilakukan pengobatan dengan strategi DOTS sehingga
harus menjadi perhatian yang baik dalam pelaksanaannya.
Balai Pengobatan Penyakit Paru – Paru (BP4) merupakan salah satu tempat yang
menjadi wadah dalam pengobatan pasien TB secara berkala. Pengobatan yang dilakukan di
BP4 telah mengikuti program pemberantasan tuberkulosis nasional yaitu dengan
menerapkan strategi DOTS, yang dianggap mampu meningkatkan keberhasilan pengobatan
dan memutus rantai penularan TB.
1.2.Rumusan Masalah
Oleh karena permasalahan tuberkulosis yang tidak habis-habisnya di masyarakat,
meskipun telah diobati dengan strategi DOTS, maka penulis menganggap perlu dilakukan
penelitian tentang tingkat keberhasilan pelaksanaan strategi DOTS dalam pemberantasan
TB, agar diperoleh angka keberhasilan strategi DOTS.
Berdasarkan fakta dan latar belakang masalah yang telah dikemukakan di atas, dapat
dirumuskan pertanyaan penelitian sebagai berikut :
1. Apakah pelaksanaan strategi DOTS di BP4 Medan berhasil meningkatkan
kepatuhan pasien dalam mengkonsumsi OAT?
2. Apakah pasien TB paru yang mendapat pengobatan dengan strategi DOTS berhasil
menyelesaikan pengobatan dan tidak drop out?
3. Apakah pasien TB paru mendapat penjelasan dari dokter ataupun PMO tentang
penyakit TB paru dan cara pengobatannya sehingga pasien mengerti dan patuh
dalam mengikuti program DOTS tersebut?
4. Bagaimana pengawasan dan keseriusan PMO dalam pelaksanaan DOTS di BP4
Medan?
1.3.Tujuan Penelitian
Mengetahui tingkat keberhasilan srategi DOTS pada pasien TB paru di BP4 Medan.
1.3.2. Tujuan Khusus
Yang menjadi tujuan khusus dalam penelitian ini adalah :
1. Memperoleh data mengenai tingkat kepatuhan pasien TB paru dalam
mengkonsumsi OAT selama mengikuti program DOTS di BP4 medan.
2. Mengetahui tingkat pengetahuan pasien yang mengikuti program DOTS dan
hubungannya dengan tingkat keberhasilan pengobatan di BP4 Medan.
3. Mengetahui keteraturan berobat pasien yang mengikuti program DOTS dan
hubungannya dengan tingkat keberhasilan pengobatan di BP4 Medan.
4. Mengetahui status drop out pasien yang mengikuti program DOTS dan
hubungannya dengan tingkat keberhasilan pengobatan di BP4 Medan.
5. Mengetahui tindakan pengawasan dan keseriusan PMO dalam pelaksanaan DOTS
dan hubungannya dengan tingkat keberhasilan pengobatan di BP4.
1.4.Manfaat Penelitian
Hasil penelitian ini diharapkan dapat memberikan manfaat yaitu :
1. Memberi rujukan bagi pembuat kebijakan pengobatan untuk mempertimbangkan
cara pengobatan TB paru yang efektif dan tepat.
2. Memberi rujukan bagi pelayanan kesehatan untuk melakukan pengobatan TB paru
dengan cara yang benar dan sesuai standar pengobatan.
3. Menambah perhatian kelompok keilmuan terhadap penanggulangan TB di
masyarakat dan mendorong untuk melakukan penelitian lebih lanjut demi mencari
BAB 2
TINJAUAN PUSTAKA
2.1.Tuberkulosis Paru
2.1.1. Definisi dan Klasifikasi Tuberkulosis Paru
Tuberkulosis adalah suatu penyakit infeksi menular yang disebabkan oleh basil
Mycobacterium tuberculosis dengan gejala klinik yang sangat bervariasi dan menyerang
pada bagian atau organ tubuh tertentu misalnya paru-paru, kelenjar getah bening, selaput
otak, tulang, ginjal, kulit dan lain-lain. Tuberkulosis paru merupakan salah satu penyakit
saluran pernapasan bagian bawah dan termasuk penyakit infeksi terpenting setelah
penyakit malaria (Mukty, 2005). Tuberkulosis paru mencakup 80% dari keseluruhan
kejadian penyakit tuberkulosis, sedangkan 20% selebihnya merupakan tuberkulosis
ektrapulmonar (Djojodibroto, 2009)
Perhimpunan Dokter Paru Indonesia (PDPI) (2006), mengklasifikasikan
tuberkulosis paru berdasarkan 2 hal yaitu Berdasarkan hasil pemeriksaan dahak atau basil
tahan asam (BTA) dan berdasarkan golongan pasien. Klasifikasinya yaitu :
2.1.1.1. Berdasarkan hasil pemeriksaan dahak (BTA)
TB paru dibagi atas:
a. Tuberkulosis paru BTA (+) adalah:
- Sekurang-kurangnya 2 dari 3 spesimen dahak menunjukkan hasil BTA positif.
- Hasil pemeriksaan satu spesimen dahak menunjukkan BTA positif dan kelainan
radiologi menunjukkan gambaran tuberkulosis aktif.
- Hasil pemeriksaan satu spesimen dahak menunjukkan BTA positif dan biakan
b. Tuberkulosis paru BTA (-)
- Hasil pemeriksaan dahak 3 kali menunjukkan BTA negatif, gambaran klinis dan
kelainan radiologi menunjukkan tuberkulosis aktif.
- Hasil pemeriksaan dahak 3 kali menunjukkan BTA negatif dan biakan
Mikobakterium tuberkulosis.
2.1.1.2. Berdasarkankan golongan pasien
Tipe pasien ditentukan berdasarkan riwayat pengobatan sebelumnya. Ada beberapa tipe
pasien yaitu :
a. Kasus baru
Adalah pasien yang belum pernah mendapat pengobatan dengan OAT atau sudah pernah
menelan OAT kurang dari satu bulan.
b. Kasus kambuh (relaps)
Adalah pasien tuberkulosis yang sebelumnya pernah mendapat pengobatan tuberkulosis
dan telah dinyatakan sembuh atau pengobatan lengkap, kemudian kembali lagi berobat
dengan hasil pemeriksaan dahak BTA (+) atau biakan positif. Bila BTA negatif atau biakan
negatif tetapi gambaran radiologi dicurigai lesi aktif / perburukan dan terdapat gejala klinis
maka harus dipikirkan beberapa kemungkinan :
- Lesi nontuberkulosis (pneumonia, bronkiektasis, jamur, keganasan dll).
- TB paru kambuh yang ditentukan oleh dokter spesialis yang berkompeten menangani
kasus tuberkulosis.
c. Kasus defaulted atau drop out (lalai)
Adalah pasien yang telah menjalani pengobatan > 1 bulan dan tidak mengambil obat 2
d. Kasus gagal
Adalah pasien BTA positif yang masih tetap positif atau kembali menjadi positif pada
akhir bulan ke-5 (satu bulan sebelum akhir pengobatan) atau akhir pengobatan.
e. Kasus kronik
Adalah pasien dengan hasil pemeriksaan BTA masih positif setelah selesai pengobatan
ulang dengan pengobatan kategori 2 dengan pengawasan yang baik.
f. Kasus Bekas TB
Hasil pemeriksaan BTA negatif (biakan juga negatif bila ada) dan gambaran radiologi paru
menunjukkan lesi TB yang tidak aktif, atau foto serial menunjukkan gambaran yang
menetap. Riwayat pengobatan OAT adekuat akan lebih mendukung. Pada kasus dengan
gambaran radiologi meragukan dan telah mendapat pengobatan OAT selama 2 bulan serta
pada foto toraks ulang tidak ada perubahan gambaran radiologi.
Pembagian Tuberkulosis menurut WHO didasarkan pada terapi yang terbagi menjadi 4
kategori yaitu :
Kategori I, ditujukan terhadap :
• Kasus baru dengan dahak positif
• Kasus baru dengan bentuk TB berat Kategori II, ditujukan terhadap :
• Kasus kambuh
• Kasus gagal dengan dahak BTA positif Kategori III, ditujukan terhadap :
• Kasus BTA negatif dengan kelainan paru yang tidak luas
2.1.2.
Genom Mycobacterium Tuberculosis mempunyai ukuran 4,4 Mb (mega base) dengan
kandungan guanin (G) dan sitosin (C) terbanyak. Dari hasil pemetaan gen, telah diketahui
lebih dari 165 gen dan penanda genetik yang dibagi dalam 3 kelompok. Kelompok 1 gen
Morfologi dan Biomolekuler Mycobacterium tuberculosis
Mycobacterium tuberculosis ditemukan oleh Robert Koch (1882) yaitu kuman yang
berbentuk batang lurus atau sedikit melengkung, tidak berspora dan tidak berkapsul.
Bakteri ini berukuran lebar 0,3 – 0,6 mm dan panjang 1 – 4 mm. Kuman akan tumbuh
optimal pada suhu sekitar 37° C dengan tingkat pH optimal pada 6,4 sampai 7,0. Untuk
membelah diri dari satu sampai dua kuman membutuhkan waktu 14-20 jam (Aditama,
2006). Dinding Mycobacterium tuberculosis sangat kompleks, terdiri dari lapisan lemak
cukup tinggi (60%). Penyusun utama dinding selnya ialah asam mikolat, lilin kompleks
(complex-waxes), trehalosa dimikolat yang disebut cord factor, dan mycobacterial
sulfolipids yang berperan dalam virulensi. Asam mikolat merupakan asam lemak berantai
panjang (C60 – C90) yang dihubungkan dengan arabinogalaktan oleh ikatan glikolipid dan
dengan peptidoglikan oleh jembatan fosfodiester. Unsur lain yang terdapat pada dinding sel
bakteri tersebut adalah polisakarida seperti arabinogalaktan dan arabinomanan. Struktur
dinding sel yang kompleks tersebut menyebabkan bakteri Mycobacterium tuberculosis
bersifat tahan asam, yaitu apabila sekali diwarnai akan tetap tahan terhadap upaya
penghilangan zat warna tersebut dengan larutan asam alkohol.
Karakteristik antigen Mycobacterium tuberculosis dapat diidentifikasi dengan
menggunakan antibodi monoklonal . Saat ini telah dikenal purified antigens dengan berat
molekul 14 kDa (kiloDalton), 19 kDa, 38 kDa, 65 kDa yang memberikan sensitivitas dan
spesifisitas yang bervariasi dalam mendiagnosis TB. Ada juga yang menggolongkan
antigen Mycobacterium tuberculosis dalam kelompok antigen yang disekresi dan yang
tidak disekresi (somatik). Di lapisan luar dinding sel ditemukan suatu lipid yang terbentuk
dari asam mikolat berantai panjang. Asam mikolat ini mengalami esterifikasi sehingga
terdapat tiga elemen dinding basil TB, yaitu lipid yang berasal dari asam mikolat,
yang merupakan sikuen DNA mikobakteria yang selalu ada (conserved) sebagai DNA
target, kelompok II merupakan sikuen DNA yang menyandi antigen protein, sedangkan
kelompok III adalah sikuen DNA ulangan seperti elemen sisipan.
2.1.3.
Jika droplet tadi terhirup oleh orang lain yang sehat, droplet akan terdampar pada
dinding saluran pernapasan. Droplet besar akan terdampar pada saluran pernapasan bagian
atas, droplet kecil akan masuk ke dalam alveoli di lobus mana pun; tidak ada prediksi
lokasi terdamparnya droplet kecil. Pada tempat terdamparnya, basil tuberkulosis akan
membentuk suatu focus infeksi primer berupa tempat pembiakan basil tuberkulosis tersebut
dan tubuh penderita akan memberikan reaksi inflamasi. Basil TB yang masuk tadi akan
mendapatkan perlawanan dari tubuh, jenis perlawanan tubuh tergantung kepada
Patogenesis Tuberkulosis Paru
Penyakit tuberkulosis ditularkan melalui udara secara langsung dari penderita TB
kepada orang lain. Dengan demikian, penularan penyakit TB terjadi melalui hubungan
dekat antara penderita dan orang yang tertular (terinfeksi), misalnya berada di dalam
ruangan tidur atau ruang kerja yang sama. Penderita penyakit TB sering tidak tahu bahwa
ia menderita sakit tuberkulosis (Djojodibraoto, 2009). Sumber penularan adalah pasien
dengan TB BTA (+) yang pada saat batuk atau bersin, pasien menyebarkan kuman ke
udara dalam bentuk dahak (droplet nuclei). Sekali batuk pasien tersebut dapat
menghasilkan sekitar 3000 percikan dahak. Umumnya penularan terjadi dalam ruangan
dimana percikan / partikel dahak berada dalam waktu yang lama. Ventilasi dapat
mengurangi jumlah percikan, sementara sinar matahari dapat langsung membunuh kuman.
Daya penularan seorang pasien ditentukan oleh banyaknya kuman yang dikeluarkan dari
parunya. Makin tinggi derajat kepositifan hasil pemeriksaan dahak, makin menular pasien
tersebut. Faktor yang memungkinkan seseorang terpajan kuman TB ditentukan oleh
konsentrasi percikan dalam udara dan lamanya menghirup udara tersebut (Gerdunas-TB,
pengalaman tubuh, yaitu pernah mengenal basil TB atau tidak pernah sama sekali
(Djojodibroto, 2009).
2.1.3.1. Tuberkulosis Primer
Individu yang terinfeksi basil TB untuk pertama kalinya hanya memberikan reaksi
seperti jika terdapat benda asing di saluran pernapasan. Selama tiga minggu, tubuh hanya
membatasi fokus infeksi primer melalui mekanisme peradangan, tetapi kemudian tubuh
juga mengupayakan pertahanan imunitas selular (delayed hypersensitivity). Setelah 3
minggu terinfeksi basil TB, tubuh baru mengenal seluk-beluk basil TB. Setelah 3-10
minggu, basil TB akan mendapat perlawanan yang berarti dari mekanisme sistem
pertahanan tubuh ditandai dnegan timbulnya reaktivitas dan peradangan spesifik. Proses
pembentukan pertahanan imunitas selular akan lengkap setelah 10 minggu. Kuman
tuberkulosis yang masuk melalui saluran napas akan bersarang di jaringan paru sehingga
akan terbentuk suatu sarang pneumoni, yang disebut sarang primer atau afek primer.
Sarang primer ini mungkin timbul di bagian mana saja di dalam paru, berbeda dengan
sarang reaktivasi. Dari sarang primer akan kelihatan peradangan saluran getah bening
menuju hilus (limfangitis lokal). Peradangan tersebut diikuti oleh pembesaran kelenjar
getah bening di hilus (limfadenitis regional). Sarang primer limfangitis lokal bersama-sama
dengan limfangitis regional dikenal sebagai kompleks primer (Sudoyo, 2007). Kompleks
primer ini selanjutnya dapat menjadi beberapa pilihan sebagai berikut :
1. Sembuh dengan tidak meninggalkan cacat sama sekali (restitution ad integrum). Ini
yang paling banyak terjadi.
2. Sembuh dengan meninggalkan sedikit bekas berupa garis – garis fibrotik, kalsifikasi di
hilus, keadaan ini terdapat pada lesi pneumonia yang luasnya > 5 mm dan ± 10% di
antaranya dapat terjadi reaktivasi lagi karena kuman yang dormant.
a. Perkontinuitatum, menyebar ke sekitarnya. Salah satu contoh adalah epituberkulosis,
yaitu suatu kejadian penekanan bronkus, biasanya bronkus lobus medius oleh kelenjar
hilus yang membesar sehingga menimbulkan obstruksi pada saluran napas
bersangkutan, dengan akibat atelektasis.
b. Penyebaran secara bronkogen, penyebaran pada paru yang bersangkutan maupun ke
paru di sebelahnya. Kuman dapat juga tertelan bersama dahak dan ludah sehingaa
menyebar ke usus.
c. Penyebaran secara hematogen dan limfogen. Penyebaran ini berkaitan dengan daya
tahan tubuh, jumlah dan virulensi kuman Penyebaran ini dapat menimbulkan
tuberkulosis pada alat tubuh lainnya, misalnya tulang, ginjal, anak ginjal, genitalia dan
sebagainya. Komplikasi dan penyebaran ini mungkin berakhir dengan :
- Sembuh dengan meninggalkan sekuele (misalnya pertumbuhan terbelakang pada anak
setelah mendapat ensefalomeningitis, tuberkuloma ) atau
- Meninggal.
Sebagian besar orang yang terkena infeksi basil tuberkulosis dapat berhasil
mengatasinya, hanya beberapa orang saja (3-4% dari yang terinfeksi) yang tidak berhasil
menanggulanginya keganasan basil TB (Djojodibroto, 2009).
2.1.3.2. Tuberkulosis Post-Primer (Tuberkulosis Sekunder)
TB post-primer akan muncul bertahun-tahun kemudian sebagai infeksi endogen
setelah TB primer, biasanya terjadi pada usia 15-40 tahun. TB post-primer mempunyai
nama yang bermacam-macam yaitu TB bentuk dewasa, localized tuberculosis, TB
menahun, dan sebagainya. Bentuk TB inilah yang terutama menjadi masalah kesehatan
masyarakat karena dapat menjadi sumber penularan. TB sekunder terjadi karena imunitas
menurun seperti malnutrisi, alkohol, penyakit malignan, diabetes, AIDS, gagal ginjal. TB
post-primer dimulai dengan sarang dini, yang umumnya terletak di segmen apikal pesterior
lobus superior maupun lobus inferior. Invasinya adalah ke daerah parenkim paru-paru dan
Sarang dini ini awalnya berbentuk suatu sarang pneumoni kecil. Sarang pneumoni
ini akan mengikuti salah satu jalan sebagai berikut :
1. Dihisap / reabsorbsi kembali dan sembuh tanpa meninggalkan cacat.
2. Sarang tersebut akan meluas dan segera terjadi proses penyembuhan dengan penyebukan
jaringan fibrosis. Selanjutnya akan terjadi pengapuran dan akan sembuh dalam bentuk
perkapuran. Sarang tersebut dapat menjadi aktif kembali dengan membentuk jaringan
keju dan menimbulkan kaviti bila jaringan keju dibatukkan keluar.
3. Sarang pneumoni meluas, membentuk jaringan keju (jaringan kaseosa). Kaviti akan
muncul dengan dibatukkannya jaringan keju keluar. Kaviti awalnya berdinding tipis,
kemudian dindingnya akan menjadi tebal (kaviti sklerotik).
2.1.4. Manifestasi Klinis & Penegakan Diagnosis Tuberkulosis Paru
Keluhan yang dirasakan pasien TB dapat bermacam-macam atau malah banyak
pasien ditemukan TB paru tanpa keluhan sama sekali dalam pemeriksaan kesehatan. Gejala
respiratorik berupa batuk kering ataupun batuk produktif merupakan gejala yang paling
sering terjadi dan merupakan indikator yang sensitif untuk penyakit ini. Bila bronkus
belum terlibat dalam proses penyakit, maka pasien mungkin tidak ada gejala batuk. Batuk
yang pertama terjadi karena iritasi bronkus, dan selanjutnya batuk diperlukan untuk
membuang dahak ke luar. Gejala sesak napas timbul jika terjadi pembesaran nodus limfa
pada hilus yang menekan bronkus, atau terjadi efusi pleura, ekstensi radang parenkim atau
miliar. Nyeri dada biasanya bersifat nyeri pleuritik karena terlibatnya pleura dalam proses
penyakit. Demam dapat terjadi menetap dan naik turun sehingga pasien merasa tidak
pernah terbebas dari serangan demam ini. Keadaan ini sangat dipengaruhi oleh daya tahan
tubuh pasien dan berat ringannya infeksi kuman TB yang masuk. Gejala malaise sering
ditemuka n berupa anoreksia tidak nafsu makan, badan makin kurus (berat badan turun),
sakit kepala, ,meriang, nyeri otot, keringat malam dan lain-lain. Gejala malaise ini makin
Proses penegakan diagnosis diawali dengan anamnesis tentang gejala – gejala yang
ada kemudian dilanjutkan dengan pemeriksaan fisik. Setelah itu akan dilakukan
pemeriksaan dahak untuk mencari ada tidaknya kuman TB dalam bentuk basil tahan asam
(BTA) (CDC, 2010). Untuk mendapatkan hasil yang akurat diperlukan rangkaian kegiatan
yang baik, mulai dari cara batuk untuk mengumpulkan dahak, pemilihan bahan dahak yang
akan diperiksa, teknik pewarnaan dan pengolahan sediaan serta kemampuan membaca
sediaan di bawah mikroskop. Harus diketahui bahwa untuk mendapatkan BTA (+) di
bawah mikroskop diperlukan jumlah kuman yang tertentu, yaitu sekitar 5.000 kuman/ml
dahak (Aditama, 2006).
Pemeriksaan dahak berfungsi untuk menegakkan diagnosis, menilai keberhasilan
pengobatan dan menentukan potensi penularan. Pemeriksaan dahak untuk menegakkan
diagnosis dengan mengumpulkan 3 bahan dahak yang dikumpulkan dalam dua hari
kunjungan yang berurutan yang dikenal dengan konsep Sewaktu-Pagi-Sewaktu (SPS).
Sewaktu : dahak dikumpulkan pada saat pasien yang diduga TB dating berkunjung pertama
kali. Saat pulang suspek membawa pot penampung dahak..
Pagi : dahak dikumpulkan di rumah pada pagi hari kedua, segera setelah bangun tidur.
Pot penampung dibawa sendiri kembali.
Sewaktu : dahak dikumpulkan pada hari kedia, saat pasien menyerahkan dahak pagi hari.
Pemeriksaan dahak BTA lazimnya dilakukan 3 X berturut-turut untuk menghundari
faktor kebetulan. Bila hasil pemeriksaan dahak minimal 2 X positif, maka pasien sudah
dapat dipastikan sakit TB paru (Hudoyo, 2008).
Untuk interpretasi pemeriksaan mikroskopis dahak pasien dapat dibaca dengan
skala IUATLD (rekomendasi WHO). Skala IUATLD (International Union Against
Tuberculosis and Lung Disease) yaitu :
- Tidak ditemukan BTA dalam 100 lapang pandang, disebut negatif
- Ditemuka n 1-9 BTA dalam 100 lapang pandang, ditulis jumlah kuman yang ditemukan
- Ditemukan 10-99 BTA dalam 100 lapang pandang disebut + (1+)
- Ditemukan >10 BTA dalam 1 lapang pandang, disebut +++ (3+)
Pada pemeriksaan foto toraks, TB dapat memberi gambaran bermacam-macam
bentuk (multiform). Gambaran radiologi yang dicurigai sebagai lesi TB aktif:
- Bayangan berawan di segmen apikal dan posterior lobus atas paru dan segmen superior
lobus bawah.
- Kaviti, terutama lebih dari satu, dikelilingi oleh bayangan opak berawan / nodular.
- Bayangan bercak milier.
- Efusi pleura unilateral (umumnya) atau bilateral (jarang).
Pada sebagian besar TB paru, diagnosis terutama ditegakkan dengan pemeriksaan
dahak secara mikroskopis dan tidak memerlukan foto toraks karena pemeriksaan
mikroskopis sangat spesifik (98%) untuk TB paru (WHO, 2002) . Namun pada kondisi
tertentu pemeriksaan foto toraks sangat perlu dilakukan sesuai dengan indikasi (Gambar
2.1) sebagai berikut:
• Hanya 1 dari 3 spesimen dahak SPS hasilnya BTA positif. Harus dilakukan pemeriksaan
foto toraks dada untuk mendukung diagnosis TB paru BTA (+)
• Ketiga spesimen dahak hasilnya tetap negatif setelah 3 spesimen dahak SPS pada
pemeriksaan sebelumnya hasilnya BTA negatif dan tidak ada perbaikan setelah diberi
pengobatan dengan antibiotik non-OAT.
•Pasien tersebut diduga mengalami komplikasi sesak nafas berat yang memerlukan
penanganan khusus (seperti: pneumotorak, pleuritis eksudativa, efusi perikarditis atau
Gambar 2.1. Alur Penegakan Diagnosis Tuberkulosis Paru
(Gerdunas-TB, 2007. Pedoman Nasional Penanggulangan Tuberkulosis. Available from
2.1.5.
Dosis yang dianjurkan oleh International Union Against Tuberculosis (IUAT) adalah
dosis pemberian setiap hari dan dosis pemeberian intermitten. Perlu diingat bahwa dosis
Penatalaksanaan Tuberkulosis Paru
Pengobatan TB menggunakan obat anti tuberkulosis (OAT) harus adekuat dan
minimal 6 bulan. Setiap Negara harus mempunyai pedoman dalam pengobatan TB yang
disebut National Tuberculosis Programme (Program Pemberantasan TB). Prinsip
pengobatan TB adalah menggunakan multidrugs regimen. Hal ini bertujuan untuk
mencegah terjadinya resistensi basil TB terhadap obat. OAT dibagi dalam dua golongan
besar, yaitu obat lini pertama dan obat lini kedua (PDPI, 2006).
Obat lini pertama (utama) adalah isonoazid (H), etambutol (E), pirazinamid (Z),
rifampisin (R), sedangkan yang termasuk obat lini kedua adalah etionamide, sikloserin,
amikasin, kanamisin kapreomisin, klofazimin dan lain-lain yang hanya dipakai pada pasien
pemberian setiap hari berbeda dengan dosis intermitten yang lebih lama berkisar 3 hari 1 X
[Tabel 2.1]. Setiap obat memiliki efek samping tertentu begitu juga dengan OAT, maka
harus diperhatiakn cara penanganannya [Tabel 2.2].
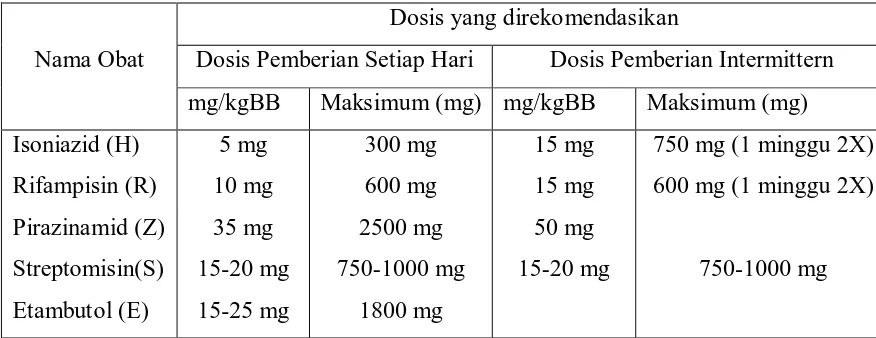
Tabel 2.1. Dosis Obat Anti Tuberkulosis Paru
Nama Obat
Dosis yang direkomendasikan
Dosis Pemberian Setiap Hari Dosis Pemberian Intermittern
mg/kgBB Maksimum (mg) mg/kgBB Maksimum (mg)
Isoniazid (H)
(Djojodibroto, D., 2009. Respirologi (Respiratory Medicine). Jakarta: EGC.)
Tabel 2.2. Efek Samping Obat Anti Tuberkulosis
Efek samping Penyebab Tatalaksana
MINOR OAT DITERUSKAN
Tidak nafsu makan, mual, sakit
perut
Rifampisin Obat diminum malam sebelum tidur
Nyeri sendi Pirazinamid Beri aspirin/ allopurinol
Kesemuran s/d rasa terbakar di
kaki
INH Beri vitamin B6 (piridoksin) 1 x 100
mg perhari
Warna kemerahan pada air seni Rifampisin Beri penjelasan, tidak perlu diberi
apa-apa
MAYOR HENTIKAN OBAT
OAT ketat
Tuli Streptomisin Streptomisin dihentikan
Gangguan keseimbangan
(vertigo & nistagmus)
Streptomisin Streptomisin dihentikan
Ikterik / hepatitis imbas obat
(penyebab lain disingkirkan)
Sebagian
besar OAT
Hentikan semua OAT sampai ikterik
menghilang dan boleh diberikan
hepatoprotektor
Muntah dan confusion Sebagian
besar OAT
Hentikan semua OAT dan lakukan
uji fungsi hati
Gangguan penglihatan Etambutol Hentikan etambutol
Kelainan sistemik, termasuk
syok dan purpura
Rifampisin Hentikan rifampisin
(Perhimpunan Dokter Paru Indonesia, 2006. Tuberkulosis: Pedoman Diagnosis & Penatalaksanaan di Indonesia. Available from:
Pengembangan pengobatan TB paru yang efektif merupakan hal yang penting untuk
menyembuhkan pasien dan menghindari MDR TB. International Union Against
Tuberculosis and Lung Disease (IUALTD) dan WHO menyarankan untuk mengganti
paduan obat tunggal dengan kombinasi dosis tetap yang terdiri dari fase intensif dengan
fase lanjutan [Tabel 2.3] dalam pengobatan TB primer pada tahun 1998. Keuntungan
kombinasi dosis tetap antara lain:
1. Penatalaksanaan sederhana dengan kesalahan pembuatan resep minimal
2. Peningkatan kepatuhan dan penerimaan pasien dengan penurunan kesalahan pengobatan
yang tidak disengaja.
3. Peningkatan kepatuhan tenaga kesehatan terhadap penatalaksanaan yang benar dan
standar.
4. Perbaikan manajemen obat karena jenis obat lebih sedikit.
5. Menurunkan risiko penyalahgunaan obat tunggal dan MDR akibat penurunan
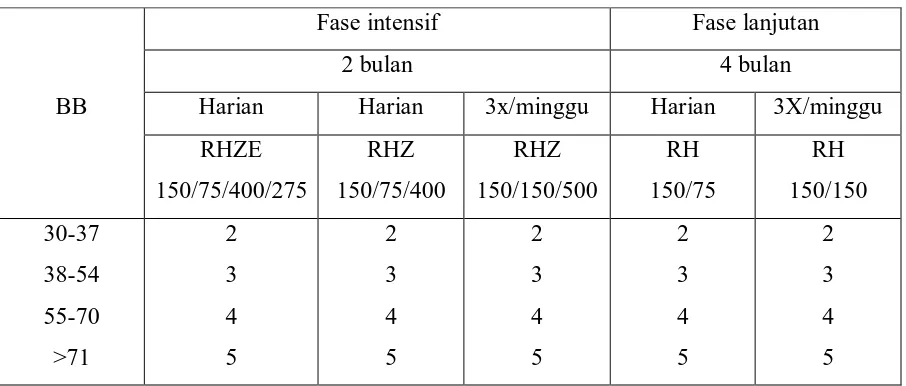
Tabel 2.3. Pemberian Obat Dosis Tetap
BB
Fase intensif Fase lanjutan
2 bulan 4 bulan
Harian Harian 3x/minggu Harian 3X/minggu
RHZE
(Perhimpunan Dokter Paru Indonesia, 2006. Tuberkulosis: Pedoman Diagnosis & Penatalaksanaan di Indonesia. Available from:
Penentuan dosis terapi kombinasi dosis tetap 4 obat berdasarkan rentang dosis yang
telah ditentukan oleh WHO merupakan dosis yang efektif atau masih termasuk dalam batas
dosis terapi dan non toksik. Pada kasus yang mendapat obat kombinasi dosis tetap tersebut,
bila mengalami efek samping serius harus dirujuk ke rumah sakit atau dokter spesialis paru
ataupun fasiliti yang mampu menanganinya. Paduan obat anti TB menurut program
pemberantasan TB paru yang dipergunakan di Indonesia sesuai dengan rekomendasi WHO
ada tiga:
Kategori 1 : 2HRZE/ 4H3R3
Pada pasien baru TB paru (+), pasien TB paru BTA(-) foto toraks (+)
Kategori 2 :2HRZES/HRZE/5H3R3E3
Pada pasien kambuh, gagal dan pada pasien dengan pengobatan terputus.
Kategori 3 :2HRZ/4H3R3
Evaluasi pasien meliputi evaluasi klinis, bakteriologi, radiologi, dan efek samping obat,
serta evaluasi keteraturan berobat (PDPI, 2006).
Evaluasi klinik
- Pasien dievaluasi setiap 2 minggu pada 1 bulan pertama pengobatan selanjutnya setiap
1 bulan.
- Evaluasi : respons pengobatan dan ada tidaknya efek samping obat serta ada tidaknya
komplikasi penyakit.
- Evaluasi klinis meliputi keluhan , berat badan, pemeriksaan fisis.
Evaluasi bakteriologik (0 - 2 - 6 /9 bulan pengobatan)
· Tujuan untuk mendeteksi ada tidaknya konversi dahak
· Pemeriksaan & evaluasi pemeriksaan mikroskopik harus selalu dilakukan yaitu :
- Sebelum pengobatan dimulai
- Setelah 2 bulan pengobatan (setelah fase intensif)
- Pada akhir pengobatan
· Bila ada fasiliti biakan : dilakukan pemeriksaan biakan dan uji resistensi
Evaluasi radiologik (0 - 2 – 6/9 bulan pengobatan)
Pemeriksaan dan evaluasi foto toraks dilakukan pada:
· Sebelum pengobatan
· Setelah 2 bulan pengobatan (kecuali pada kasus yang juga dipikirkan kemungkinan
keganasan dapat dilakukan 1 bulan pengobatan)
· Pada akhir pengobatan
Evalusi keteraturan berobat
· Yang tidak kalah pentingnya adalah evaluasi keteraturan berobat dan minum obat
penyakit dan keteraturan berobat. Penyuluhan atau pendidikan dapat diberikan kepada
pasien, keluarga dan lingkungannya.
· Ketidakteraturan berobat akan menyebabkan timbulnya masalah resistensi.
Kriteria Sembuh
- BTA mikroskopis negatif dua kali (pada akhir fase intensif dan akhir pengobatan) dan
telah mendapatkan pengobatan yang adekuat.
- Pada foto toraks, gambaran radiologi serial tetap sama/ perbaikan.
- Adanya perbaikan klinis berupa hilangnya batuk, penambahn berat badan dan lain-lain
- Bila ada fasiliti biakan, maka kriteria ditambah biakan negatif.
2.2. Strategi DOTS
2.2.1. Pengertian DOTS
Directly Observed Treatment Shortcourse (DOTS) adalah suatu stategi pengobatan TB
paru dengan OAT yang mengutamakan pengawasan minum obat selama masa pengobatan,
mencegah pasien drop out (putus berobat) serta pencarian dan penemuan kasus baru di
masyarakat. Dalam program ini terdapat pengawas minum obat (PMO) yang mempunyai
tugas untuk PMO mengawasi pasien TB agar menelan obat secara teratur sampai selesai
pengobatan, memberi dorongan dan semangat kepada pasien, mengingatkan pasien untuk
periksa ulang dahak pada waktu yang telah ditentukan serta memberi penyuluhan kepada
pasien. Organisasi kesehatan dunia, WHO (2010c) menyatakan bahwa kunci keberhasilan
program penanggulangan TB adalah dengan menerapkan strategi DOTS, yang juga telah
dianut oleh negara kita. Oleh karena itu pemahaman tentang DOTS merupakan hal yang
sangat penting agar TB dapat ditanggulangi dengan baik.
Menurut WHO (2010b), DOTS mengandung lima komponen penting, yaitu :
1. Komitmen pemerintah untuk menjalankan program TB nasional.
2. Penemuan kasus TB dengan pemeriksaan BTA mikroskopis, utamanya dilakukan pada
mereka yang datang ke fasilitas kesehatan karena keluhan paru dan pernapasan.
3. Pemberian obat jangka pendek yang diawasi secara langsung, dikenal dengan istilah
DOT (Directly Observed Therapy). Pasien diawasi secara langsung ketika menelan
obatnya, obat yang diberikan harus sesuai dengan standar. Seperti diketahui,
pengobatan TB memakan waktu 6 bulan. Setelah makan obat 2 atau 3 bulan tidak
jarang keluhan pasien telah menghilang, ia merasa dirinya telah sehat, dan
menghentikan pengobatannya. Karena itu, harus ada suatu sistem yang menjamin
pasien mau menyelesaikan seluruh masa pengobatannya sampai selesai. Orang yang
melakukan pengawasan dapat dilakukan oleh petugas kesehatan, keluarga, ataupun
kader disebut PMO.
4. Pengadaan OAT secara berkesinambungan (tersedia). Masalah uatama dalam hal ini
adalah perencanaan dan pemeliharaan stok obat pada berbagai tingkat daerah.
5. Monitoring serta pencatatan dan pelaporan yang baku /stándar. Setiap pasien TB yang
diobati harus mempunyai satu kartu identitas pasien yang kemudian tercatat di catatan
TB yang ada di fasilitas kesehatan tersebut.
2.2.3. Pelaksanaan DOTS
Untuk meningkatkan pelaksanaan DOTS, saat ini telah terdapat 6 elemen kunci dalam
strategi stop TB yang direkomendasi oleh WHO dan IUALTD (WHO, 2006) yaitu:
1. Peningkatan dan ekspansi DOTS yang bermutu, meningkatkan penemuan kasus dan
penyembuhan melalui pendekatan yang efektif terhadap seluruh pasien terutama pasien
tidak mampu.
2. Memberikan perhatian pada kasus HIV, MDR-TB, dengan aktiviti gabungan
3. Kontribusi pada sistem kesehatan, dengan kolaborasi bersama program kesehatan yang
lain dan pelayanan umum.
4. Melibatkan seluruh praktisi kesehatan, masyarakat, swasta dan non-pemerintah dengan
pendekatan berdasarkan Public-Private Mix (PPM) untuk mematuhi International
Standards of TB Care.
5. Mengikutsertakan pasien dan masyarakat yang berpengaruh untuk berkontribusi pada
pemeliharaan kesehatan yang efektif.
6. Memungkinkan dan meningkatkan penelitian untuk pengembangan obat baru, alat
diagnostik dan vaksin. Penelitian juga dibutuhkan untuk meningkatkan keberhasilan
program.
Pencatatan dan pelaporan merupakan salah satu elemen yang juga sangat berperan
dalam sistem informasi penanggulangan TB. Semua unit pelaksana pengobatan TB
harus melaksanakan suatu sistem pencatatan dan pelaporan yang baku. Untuk itu
pencatatan dibakukan berdasarkan klasifikasi dan tipe penderita serta menggunakan
formulir yang sudah baku pula.
Pencatatan yang dilaksanakan di unit pelayanan kesehatan meliputi beberapa
item/formulir yaitu :
1. Kartu pengobatan TB
2. Kartu identitas penderita TB
3. Register laboratorium TB
4. Formulir pindah penderita TB bila pasien pindah pengobatan
5. Formulir hasil akhir pengobatan dari penderita TB pindahan
2.2.4. Pengawas Minum Obat ( PMO)
Salah satu komponen DOTS yang paling penting adalah pengobatan paduan OAT
jangka pendek dengan pengawasan langsung minum obat. Untuk menjamin keteraturan
pengobatan diperlukan seorang Pengawas Minum Obat (PMO). Syarat-syarat PMO antara
• Seseorang yang dikenal, dipercaya dan disetujui, baik oleh petugas kesehatan maupun pasien, selain itu harus disegani dan dihormati oleh pasien.
• Bersedia dilatih dan atau mendapat penyuluhan bersama-sama dengan pasien. Sebaiknya PMO adalah petugas kesehatan, misalnya Bidan di Desa, Perawat, Pekarya,
Sanitarian, Juru Immunisasi, dan lain lain. Bila tidak ada petugas kesehatan yang
memungkinkan, PMO dapat berasal dari kader kesehatan, guru, anggota PPTI, PKK,
atau tokoh masyarakat lainnya.
PMO merupakan kunci dari keberhasilan DOTS tersebut. PMO memiliki beberapa tugas
penting yaitu:
• Mengawasi pasien TB agar menelan obat secara teratur sampai selesai pengobatan (6-9 bulan)
• Memberi dorongan dan semangat kepada pasien berupa nasehat – nasehat
• mengingatkan pasien untuk periksa ulang dahak pada waktu yang telah ditentukan ataupun bila terdapat indikasi lain
• Memberi penyuluhan kepada pasien & keluarga pasien mengenai penyakit TB dan mengawasi keluarga pasien yang mempunyai gejala-gejala mencurigakan TB agar
melakukan pemeriksaan.
Tugas seorang PMO bukanlah untuk mengganti kewajiban pasien mengambil obat dari unit
pelayanan kesehatan (Depkes, 2006)
Informasi penting yang perlu dipahami PMO untuk disampaikan kepada pasien dan
keluarganya:
• TB dapat disembuhkan dengan berobat teratur.
• TB bukan penyakit keturunan atau kutukan.
• Cara penularan TB, gejala-gejala yang mencurigakan dan cara pencegahannya.
• Cara pemberian pengobatan pasien (tahap intensif dan lanjutan).
• Kemungkinan terjadinya efek samping obat dan perlunya segera meminta pertolongan ke
pelayanan kesehatan.
2.2.5.
• Sesuaikan dengan program kesehatan yang sudah ada
Tindakan Penyuluhan
Pemberian penyuluhan tentang penyakit TB dan cara pengobatannya juga harus
dilakukan. penyuluhan dapat dilakukan secara :
· Peroranga/Individu
Penyuluhan terhadap perorangan (pasien maupun keluarga) dapat dilakukan di unit
rawat jalan, di apotek saat mengambil obat ataupun di rumah-rumah penduduk.
· Kelompok
Penyuluhan kelompok dapat dilakukan terhadap kelompok pasien, kelompok keluarga
pasien, masyarakat pengunjung rumah sakit, balai pengobatan dan lain-lain
Cara memberikan penyuluhan
• Materi yang disampaikan perlu diuji ulang untuk diketahui tingkat penerimaannya sebagai bahan untuk penatalaksanaan selanjutnya
• Beri kesempatan untuk mengajukan pertanyaan, terutama hal yang belum jelas
• Gunakan bahasa yang sederhana dan kalimat yang mudah dimengerti, kalau perlu dengan alat peraga (brosur, leaflet dan lain-lain)
2.2.6.
Tingkat keberhasilan pengobatan dengan DOTS merupakan hal yang sangat
penting diperhatikan. Nilai ini akan menunjukkan apakah strategi DOTS tersebut berhasil
atau gagal dilaksanakan. Menurut laporan WHO (2010a), keberhasilan DOTS antara
tahun 1995 sampai 2008 adalah 36 juta orang tetapi lebih dari 6 juta orang lainnya gagal
diobati dan meninggal. Angka ini menunjukkan masih banyak kasus TB yang tidak
tertangani walaupun dengan menggunakan strategi DOTS. Pada penelitian tingkat
keberhasilan strategi DOTS pada pasien TB (+) baru (pertama kali berobat) oleh WHO
(2010a) ditemukan angka keberhasilan pengobatan adalah 86% yaitu pada tahun 2007. Itu
adalah pertama kalinya pengobatan dengan DOTS melewati angka target global yaitu
85% sesuai dengan ketetapan World Health Assembly (WHA) tahun 1991. Asia Tenggara
memiliki angka keberhasilan 88% sedangkan di daerah Eropa masih sangat rendah yaitu
67%..
Di Indonesia, keberhasilan strategi DOTS dinilai cukup berhasil. Data dari WHO
(2010a) menunjukkan keberhasilan DOTS terus meningkat dari tahun ke tahun. Pada
tahun 2007, keberhasilan DOTS mencapai 91% pada kasus TB (+) baru. Angka ini
menunjukkan kemajuan yang sangat berarti dari pengobatan TB paru dengan DOTS.
Di kota Medan, tingkat kesembuhan pasien TB paru pada tahun 2008 sangat rendah
yaitu 770 orang dari 2.505 kasus (30,74%). Banyak hal yang menyebabkan kasus TB di
kota Medan tidak sembuh atau gagal berobat (Depkes, 2009).
2.2.7. Kendala Pelaksanaan DOTS
Masih banyak kendala dalam pelaksanaan DOTS merupakan faktor yang
mempersulit dalam pemberantasan TB. Salah satu kendala yang paling sering terjadi
adalah rendahnya compliance dan pengetahuan penderita yaitu pasien TB paru tidak
mengerti dan tidak sadar akan pentingnya pengobatan yang berkelanjutan dan teratur
yang diberikan kepadanya sehingga pasien biasanya tidak begitu peduli mengikuti
prosedur pengobatan (Gitawati, 2002).
Kendala lain yang ditemukan dalam pengobatan dengan DOTS antara lain :
2. Pasien merasa bosan dengan pengobatan yang sangat lama sehingga menolak untuk
minum obat lagi. Hal ini seharusnya bisa diatasi dengan pemberian penjelasan dari awal
pengobatan.
3. Ketersedian obat juga salah satu kendala pengobatan khususnya pada daerah yang sulit
Pengobatan dengan Strategi DOTS
drop out rendah
Keberhasilan Pengobatan Berobat teratur
Pengetahuan Pasien tentang TB paru &
DOTS
Komitmen PMO
BAB 3
KERANGKA KONSEP PENELITIAN DAN DEFINISI OPERASIONAL
3.1. Kerangka Konsep
Berdasarkan tujuan penelitian, maka kerangka konsep penelitian ini adalah:
INDEPENDENT VARIABLE DEPENDENT VARIABLE
3.2. Definisi Operasional
a. DOTS adalah suatu stategi pengobatan TB paru dengan OAT selama 6 – 9 bulan yang
mengutamakan pengawasan minum obat selama masa pengobatan, mencegah pasien
drop out (putus berobat) serta pencarian dan penemuan kasus baru di masyarakat
b. Pengetahuan pasien tentang TB paru dan DOTS adalah segala sesuatu yang diketahui
pasien mengenai TB paru dan pelaksanaan strategi DOTS karena setiap pasien TB
paru yang menjalani pengobatan dengan DOTS seharusnya telah diberi penjelasan
tentang penyakit TB paru yang dideritanya dan strategi pengobatan DOTS oleh dokter,
petugas kesehatan ataupun PMO. Dinilai pengetahuan pasien dan sumber informasinya
mengenai penyakit TB paru dan strategi pengobatan DOTS yang dijalaninya.
Cara ukur : wawancara
Alat ukur : kuesioner, pertanyaan yang diajukan adalah 10 pertanyaan dengan 3 pilihan
- Jawaban yang benar diberi skor 2
- Jawaban yang salah diberi skor 0
Kategori : * pengetahuan baik (total skor 11-20)
* pengetahuan buruk (total skor 0-10)
c. Berobat teratur artinya pasien TB paru mengkonsumsi obat secara tepat waktu dan
tepat dosis yang berkelanjutan sesuai dengan pemberian dan saran dokter serta
melakukan pemeriksaan secara berkala. Dinilai kepatuhan pasien dalam
mengkonsumsi OAT dan melakukan pemeriksaan ulang selama pengobatan.
Cara ukur : wawancara
Alat ukur : kuesioner, pertanyaan yang diajukan adalah 5 pertanyaan dengan 3 pilihan
jawaban
- Jawaban yang benar diberi skor 2
- Jawaban yang salah diberi skor 0
Kategori : * Berobat teratur (total skor 6-10)
* Berobat tidak teratur (total skor 0-5)
d. Drop out rendah artinya pasien terus dipantau, diikuti dan diawasi sehingga pasien
tidak putus berobat dan jumlah kasus putus berobat menjadi rendah. Dapat dinilai dari
rekam medis dan kartu berobat pasien TB paru selama menjalani pengobatan.
Cara ukur : wawancara
Alat ukur : kuesioner, pertanyaan yang diajukan adalah 5 pertanyaan dengan 3 pilihan
jawaban
- Jawaban yang benar diberi skor 2
- Jawaban yang salah diberi skor 0
Kategori : * drop out (-) (total skor 6-10)
d. Komitmen PMO artinya keseriusan pengawas minum obat dalam menjalankan
tugasnya yaitu mengawasi dan memberi nasehat kepada pasien selama pengobatan
berlangsung.
Cara ukur : wawancara
Alat ukur : kuesioner, pertanyaan yang diajukan adalah 5 pertanyaan dengan 3 pilihan
jawaban
- Jawaban yang benar diberi skor 2
- Jawaban yang salah diberi skor 0
Kategori : * Komitmen PMO baik (total skor 6-10)
* Komitmen PMO buruk (total skor 0-5)
f. Keberhasillan pengobatan adalah hasil akhir dari strategi pengobatan minimal 6 bulan
pengobatan dengan kriteria sembuh yaitu:
- Pada pemeriksaan dahak BTA hasilnya adalah TB (-)
- Pada foto toraks, gambaran radiologi tetap sama / adanya perbaikan
- Adanya perbaikan klinis pada pasien berupa meningkatnya nafsu makan,
penambahan berat badan, dan hilangnya keluhan batuk dan malaise.
- Bila ada fasilitas biakan, maka kriteria ditambah biakan negatif.
Dinilai dengan melihat kartu status penderita TB paru dan rekam medis pasien.
3.3. Hipotesa
Tingkat keberhasilan pengobatan TB paru dengan menggunakan strategi DOTS masih rendah di BP4 Medan
Terdapat hubungan pengetahuan pasien dengan tingkat keberhasilan pengobatan
Terdapat hubungan keteraturan berobat pasien dengan tingkat keberhasilan pengobatan
Terdapat hubungan status drop out pasien dengan tingkat keberhasilan pengobatan
BAB 4
METODE PENELITIAN
4,1. Jenis Penelitian
Jenis penelitian yang digunakan adalah deskriptif analitik dengan menggunakan
desain cross sectional yaitu pengambilan data penelitian dalam satu waktu di rentang
waktu tertentu.
4.2. Lokasi dan Waktu Penelitian
Lokasi penelitian adalah Balai Pengobatan Penyakit Paru-Paru (BP4) Medan yang
merupakan suatu wadah pemerintah provinsi Sumatera Utara yang khusus melayani
penyakit paru khususnya TB paru yang masih menjadi masalah penting di masyarakat.
Pengobatan TB paru di BP4 sudah menggunakan strategi pengobatan yang ingin
diteliti yaitu strategi DOTS yang dianggap akan berhasil di Indonesia. Pelaksanaan dan
pengumpulan data penelitian telah dilakukan selama beberapa bulan yaitu bulan Juli -
November tahun 2010 di BP4 Medan.
4.3. Populasi dan Sampel Penelitian
Populasi target adalah pasien TB paru yang menjalani pengobatan dengan strategi
DOTS. Sedangkan populasi terjangkau adalah pasien TB paru yang menjalani
pengobatan dengan strategi DOTS di BP4 Medan.
Sampel diambil setelah memenuhi kriteria inklusi dan eksklusi. Kriteria inklusi
adalah pasien TB paru yang telah mendapatkan pengobatan dengan strategi DOTS dan
telah menjalani pengobatan minimal 3 bulan dihitung sejak pemberian dan
pengawasan minum OAT oleh PMO pertama kali karena sampel di BP4 Medan
cenderung drop out pada bulan kedua selama pengobatan. Kriteria eksklusi adalah
pasien TB paru yang telah berobat berpindah-pindah, pasien MDR-TB dan pasien
Menurut Sastroasmoro (2008), jumlah sampel yang akan digunakan dalam
penelitian dihitung dengan menggunakan rumus :
2
Z = tingkat kemaknaan [ ditetapkan]
P = proporsi penyakit atau keadaan yang akan dicari, P [ dari pustaka ]
Q = 1-P
d = tingkat ketepatan absolute yang dikehendaki
dalam penilitian ini proporsi (P) sebelumnya tidak diketahui, maka dapat ditetapkan
P= 0,50 dengan tingkat kemaknaan 1,96 dan ketepatan absolut yang dikehendaki
adalah 10% maka dapat dihitung :
2
n = 96,04 (dibulatkan menjadi 97 orang)
Sampel diambil dengan menggunakan teknik non-probability sampling yaitu dengan
consecutive sampling. Semua subjek yang memenuhi kriteria pemilihan akan dimasukkan
dalam penelitian sampai jumlah subjek yang diperlukan terpenuhi.
4.4. Metode Pengumpulan Data
4.4.1. Data Primer
Pada penelitian ini, digunakan data primer yang didapat langsung dari responden.
Teknik pengumpulan data yang digunakan adalah wawancara dengan alat pengumpulan
data berupa kuesioner. Pertanyaan - pertanyaan di dalam kuesioner ditanyakan langsung
responden terhadap pengobatan dengan strategi DOTS. Pertanyaan – pertanyaan di dalam
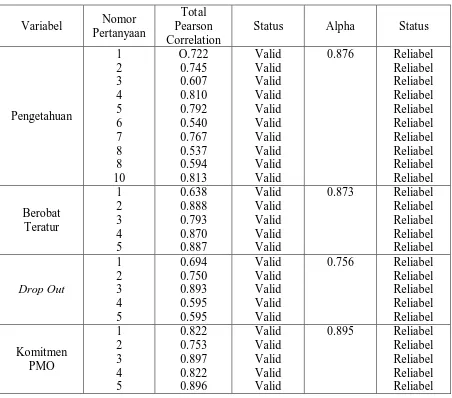
kuesioner telah diuji validitas dan reliabilitasnya [Tabel 4.1] dengan menggunakan SPSS.
Tabel 4.1 Hasil Uji Validitas dan Reliabilititas Kuesioner Penelitian
Variabel Nomor
Data sekunder yang digunakan adalah data yang didapatkan dari BP4 Medan
4.5. Metode Analisis Data
Pengolahan data dilakukan melalui beberapa tahapan, tahap pertama adalah editing
yaitu mengecek nama dan kelengkapan identitas maupun data responden serta memastikan
bahwa semua jawaban telah diisi sesuai petunjuk, tahap kedua adalah coding yaitu
memberi kode atau angka tertentu pada kuesioner untuk mempermudah waktu mengadakan
tabulasi dan analisa, tahap ketiga entry yaitu memasukkan data dari kuesioner ke dalam
program komputer dengan menggunakan program SPSS, tahap keempat adalah melakukan
cleaning yaitu memeriksa kembali data yang telah di entry untuk mengetahui ada
kesalahan atau tidak.
Hasil perhitungan disajikan dalam tabel distribusi frekuensi untuk melihat gambaran
pengetahuan, kepatuhan berobat, dan tanggapan responden terhadap pengobatan dengan
strategi DOTS. Kemudian akan dilakukan juga analisa mengenai hubungan berobat teratur,
drop out rendah, komitmen PMO dan pengetahuan pasien (independent variable) dengan
keberhasilan pengobatan (dependent variable) menggunakan tabel 2x2 sehingga akan
BAB 5
HASIL PENELITIAN DAN PEMBAHASAN
5.1 Hasil Penelitian
5.1.1 Deskripsi Lokasi Penelitian
Lokasi penelitian ini di Balai Pengobatan Penyakit Paru – Paru (BP4) Medan yang dapat
dideskripsikan sebagai berikut:
5.1.1.1 Kedudukan BP4 Medan
Dalam PERDA No. 3 Tahun 2001 dan Keputusan Gubernur Sumatera Utara No.
061-437.K/Tahun 2002 dinyatakan bahwa kedudukan BP4 adalah Unit Pelaksana Teknis di
bidang kesehatan paru dalam lingkungan Pemerintah Provinsi Sumatera Utara yang berada
di bawah dan bertanggung jawab kepada kepala Dinas Kesehatan Provinsi Sumatera Utara.
5.1.1.2 Tugas BP4
Melaksanakan upaya kesehatan yang menyeluruh (preventif, promotif, kuratif,
rehabilitatif) terhadap gangguan kesehatan paru masyarakat akibat infeksi bakteri, virus,
jamur , parasit, pengaruh kebiasaan, lingkungan hidup dan pekerjaan, serta dalam upaya
pengembangan kesehatan paru masyarakat.
5.1.1.3 Fungsi BP4
Dalam melaksanakan tugas pokok tersebut, BP4 menyelenggarakan fungsi:
a. Perencanaan, pelaksanaan, koordinasi, pelaksanaan, monitoring dan evaluasi
pencegahan, pengobatan dan pelayanan penunjang kesehatan paru masyarakat.
b. Perencanaan, pelaksanaan, koordinasi, pelaksanaan, dan evaluasi