PENANGANAN PENDERITA SLEEP APNEA DAN
KEBIASAAN MENDENGKUR
SKRIPSI
Diajukan untuk memenuhi tugas dan melengkapi
syarat guna memperoleh gelar Sarjana Kedokteran Gigi
Oleh :
DORINDA NIM : 060600126
FAKULTAS KEDOKTERAN GIGI
UNIVERSITAS SUMATERA UTARA
Fakultas Kedokteran Gigi
Departemen Bedah Mulut dan Maksilofasial
Tahun 2010
Dorinda
Penanganan Penderita Sleep Apnea dan Kebiasaan Mendengkur
Ix + 44 halaman
Gangguan pernafasan saat tidur merupakan gangguan pernafasan abnormal
secara luas yang memiliki karakteristik berupa berhentinya nafas secara berulang
selama tidur. Sleep apnea didefinisikan sebagai suatu kelainan yang memiliki
karakteristik pernafasan abnormal berupa berhentinya nafas selama tidur serta
memiliki konsekuensi rasa kantuk di siang hari dan terganggunya fungsi kognitif,
termasuk terganggunya ingatan. Kebiasaan mendengkur adalah bernafas selama tidur
dengan suara parau yang disebabkan vibrasi atau getaran dari palatum lunak.
Sleep apnea dapat diklasifikasikan atas 3 tipe yaitu sentral sleep apnea,
obstuktif sleep apnea, dan campuran sleep apnea. Sentral sleep apnea didefinisikan
sebagai ketiadaan aliran udara akibat kurangnya usaha ventilasi yang disebabkan oleh
reduksi impuls dari sistem saraf pusat ke otot pernafasan. Obstruktif sleep apnea
merupakan gangguan pernafasan saat tidur yang paling sering terjadi, yang
didefinisikan sebagai ketiadaan aliran udara meskipun terdapat usaha ventilasi yang
ditandai dengan adanya kontraksi otot pernafasan (diafragma). Campuran sleep apnea
Pemeriksaan yang diperlukan untuk menegakkan diagnosa yaitu pemeriksaan
riwayat medis pasien, pemeriksaan radiografi, fiberoptic nasopharyngoscopy dan
polisomnografi.
Perawatan sleep apnea dapat berupa perawatan non bedah dan perawatan
bedah. Perawatan non bedah mencakup perubahan gaya hidup, continuous positive
airway pressure dan pemakaian oral appliance, sedangkan perawatan bedah
mencakup trakeostomi, bedah nasal, uvulopalatopharingoplasty, laser assisted
uvulopalatoplasty dan bedah ortognatik.
PERNYATAAN PERSETUJUAN
Skripsi ini telah disetujui untuk dipertahankan di hadapan tim penguji skripsi
Medan, 05 Januari 2010
Pembimbing : Tanda tangan
TIM PENGUJI SKRIPSI
Skripsi ini telah dipertahankan di hadapan tim penguji pada tanggal 05 Januari 2010
TIM PENGUJI
KETUA : Abdullah, drg
ANGGOTA : 1. Olivia Avriyanti Hanafiah, drg., Sp.BM
2. Indra Basar Siregar, drg., M.Kes
KATA PENGANTAR
Puji dan syukur penulis panjatkan kepada Tuhan Yang Maha Esa atas rahmat
dan karunia-Nya yang diberikan sehingga penulis dapat menyelesaikan skripsi ini
sebagai salah satu syarat untuk memperoleh gelar Sarjana Kedokteran Gigi.
Dalam penulisan skripsi ini, penulis banyak mendapatkan bimbingan dan
bantuan dari berbagai pihak. Untuk itu, dengan segala kerendahan hati dan
penghargaan yang tulus, penulis menyampaikan terima kasih kepada :
1. Eddy Anwar Ketaren, drg., Sp.BM selaku Ketua Departemen dan seluruh
staf pengajar di Departemen Bedah Mulut dan Maksilofasial Fakultas Kedokteran
Gigi Universitas Sumatera Utara.
2. Olivia Avriyanti Hanafiah, drg., Sp.BM selaku dosen pembimbing yang
telah begitu banyak meluangkan waktu, tenaga dan pikiran untuk membimbing
penulis sehingga skripsi ini dapat diselesaikan dengan baik.
3. Seluruh staf pengajar dan pegawai Departemen Ilmu Bedah Mulut Fakultas
Kedokteran Gigi Universitas Sumatera Utara yang telah memberikan saran dan
masukan dalam penyelesaian skripsi.
4. Siti Chadidjah Az, drg selaku dosen pembimbing akademik yang telah
membimbing dan mengarahkan penulis selama menjalani pendidikan di Fakultas
Kedokteran Gigi Universitas Sumatera Utara.
Pada kesempatan ini, penulis juga ingin menyampaikan terima kasih kepada
doa, dan dukungan serta segala bantuan baik berupa moril maupun materil yang tidak
akan terbalas oleh penulis. Tidak lupa penulis ucapkan terima kasih kepada kakak
Novi dan adik Melvin yang telah memberikan dukungan kepada penulis, serta
Malinda dan Edward Gozali yang selalu menemani dan memotivasi penulis dalam
suka dan duka.
Teman-teman terbaik penulis Olivia, Yumira, Steffie, Jupita, Nelly, Lenny,
Amanda, drg. Suwandi, serta teman-teman terutama stambuk 2006 yang tidak dapat
disebutkan satu persatu atas bantuan dan dukungannya.
Seluruh staf pengajar dan pegawai di Fakultas Kedokteran Gigi Universitas
Sumatera Utara yang telah mendidik, membimbing, dan membantu penulis selama
menuntut ilmu dimasa pendidikan.
Penulis menyadari kelemahan dan keterbatasan ilmu yang penulis miliki
menjadikan skripsi ini kurang sempurna, tetapi penulis mengharapkan semoga skripsi
ini dapat memberikan sumbangan pikiran yang berguna bagi fakultas, pengembangan
ilmu pengetahuan, dan masyarakat.
Medan, 2 September 2009 Penulis
DAFTAR ISI
Halaman
HALAMAN JUDUL ...
HALAMAN PERSETUJUAN ...
HALAMAN TIM PENGUJI SKRIPSI ...
3.2.3 Uvulopalatopharingoplasty ... 28
3.2.4 Laser Assisted Uvulopalatoplasty ... 30
3.2.5 Bedah Ortognatik ... 31
3.2.5.1 Maxillomandibular Advancement ... 32
3.2.5.2 Maxillomandibular expansion ... 34
3.2.5.3 Genioglossus Advancement ... 38
BAB 4 KESIMPULAN ... 40
DAFTAR GAMBAR
Gambar Halaman
1 Obstruktif sleep apnea ... 5
2 Progresif kolaps pada level velofaring selama Müller Manuver ... 11
3 Progresif kolaps pada level orofaring selama Müller Manuver ... 11
4 Progresif kolaps pada level retroglosal selama Müller Manuver ... 11
5 Polisomnografi ... 14
10 Desain dan insisi kulit yang digambar dengan pola horizontal H dengan perpanjangan flap superior secara lateral ... 22
11 Elevasi lemak ... 23
12 Trakea diinsisi dengan pola vertikal H ... 23
14 Trakeostomi setelah penjahitan flap dinding trakea ke flap kulit .. 24
15 Tube Montgomery trakeostomi ... 25
16 Cara memperbaiki septum deviasi septum nasal. ... 26
17 Uvulopalatopharyngoplasty ... 27
18A Insisi vertikal dan pembuatan neo-uvula ... 29
18B Pembuatan U-shape pada pilar posterior ... 41
19A Maxillomandibular advancement sebelum operasi ... 31
19B Maxillomandibular advancement sesudah operasi ... 31
20A Gambaran radiografi sefalometri Maxillomandibular advancement sebelum operasi ... 31
20B Gambaran radiografi sefalometri Maxillomandibular advancement sesudah operasi... 31
21 Osteotomi maksila untuk memfasilitasi pelebaran maksila ... 33
22A Pelebaran maksila (sebelum) ... 33
22B Pelebaran maksila (sesudah) ... 33
23A Pelebaran mandibula (sebelum) ... 34
23B Pelebaran mandibula (sesudah) ... 34
24 Gambaran klinis yang menunjukkan pelebaran maksila ... 35
25 Gambaran radiografi menunjukkan pelebaran mandibula ... 35
26A Fragmen tulang dari rahang bawah yang ditarik kedepan dan ditahan pada tempatnya dengan menggu nakan titanium screw ... 37
Fakultas Kedokteran Gigi
Departemen Bedah Mulut dan Maksilofasial
Tahun 2010
Dorinda
Penanganan Penderita Sleep Apnea dan Kebiasaan Mendengkur
Ix + 44 halaman
Gangguan pernafasan saat tidur merupakan gangguan pernafasan abnormal
secara luas yang memiliki karakteristik berupa berhentinya nafas secara berulang
selama tidur. Sleep apnea didefinisikan sebagai suatu kelainan yang memiliki
karakteristik pernafasan abnormal berupa berhentinya nafas selama tidur serta
memiliki konsekuensi rasa kantuk di siang hari dan terganggunya fungsi kognitif,
termasuk terganggunya ingatan. Kebiasaan mendengkur adalah bernafas selama tidur
dengan suara parau yang disebabkan vibrasi atau getaran dari palatum lunak.
Sleep apnea dapat diklasifikasikan atas 3 tipe yaitu sentral sleep apnea,
obstuktif sleep apnea, dan campuran sleep apnea. Sentral sleep apnea didefinisikan
sebagai ketiadaan aliran udara akibat kurangnya usaha ventilasi yang disebabkan oleh
reduksi impuls dari sistem saraf pusat ke otot pernafasan. Obstruktif sleep apnea
merupakan gangguan pernafasan saat tidur yang paling sering terjadi, yang
didefinisikan sebagai ketiadaan aliran udara meskipun terdapat usaha ventilasi yang
ditandai dengan adanya kontraksi otot pernafasan (diafragma). Campuran sleep apnea
Pemeriksaan yang diperlukan untuk menegakkan diagnosa yaitu pemeriksaan
riwayat medis pasien, pemeriksaan radiografi, fiberoptic nasopharyngoscopy dan
polisomnografi.
Perawatan sleep apnea dapat berupa perawatan non bedah dan perawatan
bedah. Perawatan non bedah mencakup perubahan gaya hidup, continuous positive
airway pressure dan pemakaian oral appliance, sedangkan perawatan bedah
mencakup trakeostomi, bedah nasal, uvulopalatopharingoplasty, laser assisted
uvulopalatoplasty dan bedah ortognatik.
BAB 1
PENDAHULUAN
Gangguan pernafasan saat tidur merupakan pola pernafasan abnormal yang
menyebabkan individu sering terbangun, namun hal ini tidak disadari oleh individu
yang bersangkutan karena terjadi dalam waktu yang relatif singkat. Adapun beberapa
gangguan pernafasan tersebut, yaitu kebiasaan mendengkur dan sindrom sleep apnea.
Young, dkk (1993) melaporkan prevalensi penderita apnea menurut indeks
apnea-hipopnea adalah 9% pada wanita dan 24% pada pria. Hal ini menunjukkan bahwa
gangguan pernafasan lebih sering terjadi pada pria daripada wanita.1,2
Data epidemiologis menunjukkan bahwa sindrom sleep apnea merupakan
sindrom yang paling sering terjadi dalam walaupun dalam bentuk ringan. Laporan
Sleep Commision (1993) memperkirakan bahwa sekitar 20 juta penduduk Amerika
menderita sleep apnea dan mayoritas tidak terdiagnosa sehingga tidak terawat.
Dengan meningkatnya pengetahuan tenaga medis dan keperdulian masyarakat maka
pengenalan terhadap kelainan ini juga meningkat. Namen, dkk (2002) dalam survei
National Ambulatory Care menyatakan adanya peningkatan sebesar 12 kali lipat
diagnosa dan laporan sleep apnea pada tahun 1990–1998.3,4
Sindrom sleep apnea dapat diklasifikasikan atas 3 tipe yaitu sleep apnea tipe
sentral, tipe obstruktif dan tipe campuran. Sleep apnea tipe obstruktif merupakan tipe
yang paling sering terjadi. Manifestasi utama dari sleep apnea tipe obstruktif saat
tidur adalah suara dengkuran yang keras sehingga mengganggu teman tidur,
berlebihan, defek pada neurokognitif dan depresi. Hal ini mempengaruhi seluruh
sistem di dalam tubuh, menyebabkan insiden hipertensi, penyakit jantung, stroke,
hipertensi pulmonari, kardiak aritmia dan fungsi imun yang terganggu. Insiden
kecelakaan kerja dan lalu lintas juga meningkat pada penderita ini sehingga
menurunkan kualiatas hidup.1,3,4,5,6
Adapun tujuan perawatan sleep apnea tipe obstruktif adalah mengurangi
kerentanan kolapsnya saluran nafas bagian atas saat tidur. Saat ini, Nasal Continuous
Positive Airway Pressure (CPAP) merupakan perawatan yang paling sering
dilakukan, namun yang menjadi permasalahan adalah ketidaknyamanan yang
ditimbulkan sehingga penderita menolak perawatan tipe ini. Oleh karena itu,
perawatan bedah merupakan alternatif pada penderita obstruktif sleep apnea.4,7
Adanya penurunan kualitas hidup yang disebabkan oleh penderita sleep apnea
dan kebiasaan mendengkur, maka pada skripsi ini akan dibahas mengenai
BAB 2
SLEEP APNEA DAN KEBIASAAN MENDENGKUR
Setiap individu menghabiskan 30% dari hidupnya dengan tidur. Sejak tahun
1970, para ahli telah meneliti konsekuensi gangguan tidur yang disebabkan pola
pernafasan abnormal yang didefinisikan sebagai gangguan pernafasan saat tidur.
Gangguan pernafasan saat tidur merupakan gangguan pernafasan abnormal secara
luas yang memiliki karakteristik berupa berhentinya nafas secara berulang selama
tidur. Walaupun gangguan ini sering terjadi pada populasi masyarakat, namun
kebanyakan tidak terdiagnosa.1,7,8
2.1. Definisi
Sleep apnea didefinisikan sebagai suatu kelainan yang memiliki karakteristik
pernafasan abnormal berupa berhentinya nafas selama tidur serta memiliki
konsekuensi rasa kantuk di siang hari dan terganggunya fungsi kognitif, termasuk
terganggunya ingatan.9 Berhentinya nafas dapat dikategorikan sebagai apnea bila terjadi sekurangnya 10 detik.4 Keparahan sleep apnea dapat dinilai dengan index
henti nafas atau apnea-hypopnea index (AHI); ringan bila AHI berkisar 5–15
kali/jam, sedang bila AHI berkisar 15–29 kali/ jam, dan parah bila AHI lebih dari 30
kali/jam.10
Kebiasaan mendengkur menurut Random House Dictionary of English
Language adalah bernafas selama tidur dengan suara parau yang disebabkan vibrasi
Diagnostic and Coding Manual mendefinisikan kebiasaan mendengkur sebagai suara
yang keras pada saluran pernafasan atas pada saat tidur tanpa adanya apnea atau
hipoventilasi.7 Pasien dengan kebiasaan mendengkur memiliki AHI index lebih kecil
dari 5 kali/jam dan tanpa disertai rasa kantuk yang berlebihan di siang hari.2
2.2. Tipe-tipe Sleep apnea
Sleep apnea dapat diklasifikasikan atas 3 tipe yaitu sentral sleep apnea,
obstuktif sleep apnea, dan campuran sleep apnea.4,5,8,11 Namun menurut International
Classification of Sleep Disorder-2nd edition (ICSD 2), 2 kategori utama sleep apnea
adalah sentral sleep apnea dan obstruktif sleep apnea.9
2.2.1. Sentral Sleep apnea
Sentral sleep apnea merupakan kelainan yang jarang terjadi dibanding
obstruktif sleep apnea. Sentral sleep apnea didefinisikan sebagai ketiadaan aliran
udara akibat kurangnya usaha ventilasi yang disebabkan oleh reduksi impuls dari
sistem saraf pusat ke otot pernafasan.1,9 Kelainan ini terjadi pada pasien dengan insufisiensi sistem saraf pusat yang mempengaruhi aliran keluar dari pusat pernafasan
ke diafragma dan otot-otot pernafasan lainnya. Kelainan sistem saraf yang
dihubungkan dengan sentral sleep apnea meliputi neoplasma batang otak, infark
batang otak, bulbar encephalitis, bedah spinal, cervical cordotomy, dan primary
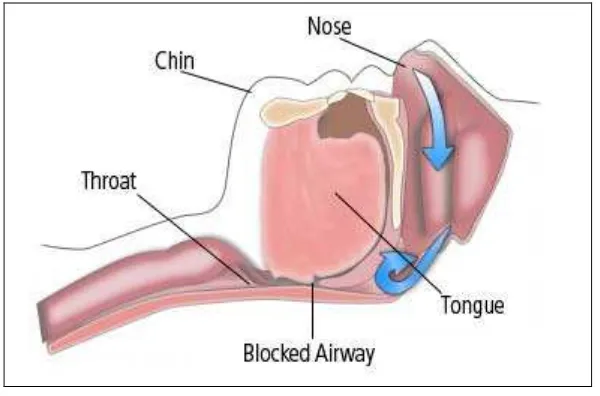
2.2.2. Obstruktif Sleep apnea
Obstruktif sleep apnea merupakan gangguan pernafasan saat tidur yang paling
sering terjadi, yang didefinisikan sebagai ketiadaan aliran udara meskipun terdapat
usaha ventilasi yang ditandai dengan adanya kontraksi otot pernafasan (diafragma).1 Kelainan ini dapat disebabkan oleh penyempitan dan penutupan saluran nafas bagian
atas saat tidur.7 Obstruktif sleep apnea sering dikaitkan dengan peningkatan
morbiditas dan mortalitas kardiovaskular. Akibat psikomotor pada obstruktif sleep
apnea adalah rasa kantuk berlebihan dan lelah pada siang hari serta kualitas tidur
yang buruk karena pasien sering terbangun saat tidur.12
Gambar 1. Obstruktif sleep apnea13
2.2.3. Campuran Sleep apnea
Campuran sleep apnea merupakan kombinasi dari sentral sleep apnea dan
obstruktif sleep apnea. Pola ini dimulai dengan setral sleep apnea yang ditandai oleh
aktivitas otot pernafasan. Pola diakhiri dengan obstruktif sleep apnea yang ditandai
dengan penghentian udara pada mulut dan hidung.1,4
2.3 Patofisiologi
Pada manusia, jalur udara di daerah orofaring dan hipofaring hampir tidak
memiliki dukungan tulang yang kaku sehingga jalur udara dipertahankan tetap ada
dengan adanya fungsi otot dilator faring. Otot-otot utama tersebut adalah otot
genioglosus dan tensor palatina.1,14
Pasien dengan obstruktif sleep apnea memiliki penyempitan jalur nafas
bagian atas. Dengan adanya penyempitan jalan nafas tersebut, terjadi percepatan
aliran udara (efek Venturi). Tekanan negatif ditimbulkan tepi arus aliran udara.
Semakin cepat aliran udara, semakin besar tekanan negatif (Prinsip Bernauli). Pada
saat terbangun, tekanan negatif pada pasien obstruktif sleep apnea diambil alih oleh
peningkatan aktivitas otot genioglosus dan tensor palatina yang menjaga jalan udara
tetap ada. Selama tidur, kompensasi muskular hilang dan aktivitas otot kembali ke
level yang sama pada individu tanpa obstruktif sleep apnea. Kehilangan tonus otot
paling nyata selama fase rapid eye movement. Kombinasi penyempitan anatomi dan
kehilangan kontrol neuromuskular menyebabkan kolapsnya jalan udara dan hambatan
aliran udara.1,15
Adanya obstruksi nasal merupakan patogenesis gangguan pernafasan saat
tidur termasuk obstruktif sleep apnea. Perubahan pola pernafasan hidung menjadi
pernafasan mulut mengubah dinamika saluran pernafasan atas yang merupakan
hidung menjadi hilang. Selain itu, hambatan nasal juga meningkatkan tekanan negatif
saat inspirasi, serta menambah kolapsnya jalur udara secara anatomis.1
Kebiasaan mendengkur disebabkan oleh vibrasi jaringan lunak faring yang
terjadi akibat resistensi oleh adanya gumpalan udara yang bergerak cepat. Tekanan
udara yang ditarik ke dalam dan resistensi menyebabkan kerasnya suara dengkuran,
sedangkan titi nada dipengaruhi oleh kelebatan dan konsistensi jaringan yang
bergetar. Tepi posterior palatum lunak, uvula dan pilar tonsil merupakan area yang
paling sering menyebabkan suara dengkuran.1
Hambatan maupun pengurangan aliran udara selama apnea menyebabkan
hipoksia dan hiperkabnia. Untuk mengatasi resistensi jalan udara selama pernafasan,
diperlukan peningkatan usaha inspirasi. Kombinasi hipoksia, hiperkabnia dan
peningkatan usaha ventilasi menyebabkan fragmentasi tidur dan terbangun. Pada saat
pasien terbangun, otot faring menjadi aktif kembali dan jalur udara terbuka. Pasien
kemudian mengadakan hiperventilasi untuk memperbaiki kekacauan gas dalam darah
lalu kembali tertidur dan siklus tersebut berulang kembali.1
2.4 Manifestasi Klinis
Manifestasi utama obstruktif sleep apnea adalah gangguan selama tidur dan
gangguan setelah terbangun. Adapun gangguan selama tidur yaitu suara dengkuran
yang keras yang menyebabkan pasangan tidur terganggu. Suara dengkuran penderita
obstruktif sleep apnea memiliki variasi makin lama makin keras yang menunjukkan
keparahan penyempitan jalan udara. Adapun gejala di siang hari yaitu rasa kantuk
mereka mengantuk dan berkata bahwa mereka tertidur hanya pada saat duduk atau
bosan. Oleh sebab itu, pasien obstruktif sleep apnea cenderung beresiko tinggi pada
kecelakaan.6 Pasien dengan obstruktif sleep apnea mengalami peningkatan insiden
kecelakaan lalu lintas, kecelakaan kerja, hasil kerja yang buruk, depresi, perselisihan
keluarga, dan penurunan kualitas hidup.1 Keluhan lain pasien adalah sakit kepala pada pagi hari dan mual yang merupakan akibat dari hiperkabnia, sulit
berkonsentrasi, cepat lelah serta penurunan libido.4,7
Kategori utama yang kedua terjadinya morbiditas dari sleep apnea adalah
disfungsi kardiovaskular. Hipertensi sistemik telah dilaporkan pada lebih dari 50
persen penderita dengan sleep apnea. Rata-rata terjadi kenaikan tekanan darah di pagi
hari setara dengan meningkatnya aktivitas apnea baik pada penderita obesitas
maupun tidak. Kardiak aritmia juga diasosiasikan dengan sleep apnea tipe obstruktif.
Hipoksemia, aritmia dan peningkatan tekanan darah sistemik dapat memicu ishkemia
miokardial dan mungkin infarksi miokardial. Hipertensi pulmonari, polycithemia, dan
cor pulmonale dapat dipercepat oleh hiperkabnia dan hipoksemia pada kasus
obstruktif sleep apnea yang parah. Pasien dengan gangguan pernafasan saat tidur
meningkatkan resiko stroke walaupun tanpa adanya obstruktif sleep apnea. Hasil
akhir adalah meningkatnya mortalitas dan memperpendek harapan hidup bagi
penderita obstruktif sleep apnea, khususnya bagi mereka dengan AHI > 20 kali per
2.5 Diagnosa
Pemeriksaan yang diperlukan untuk menegakkan diagnosa yaitu pemeriksaan
riwayat medis pasien, pemeriksaan radiografi, fiberoptic nasopharyngoscopy dan
polisomnografi. Informasi tambahan didapat dari tes darah di laboratorium. Alat
diagnostik tambahan untuk mendiagnostik pasien sleep apnea mencakup pemeriksaan
darah rutin, serum elektrolit dan tes fungsi tiroid.1,4,6
2.5.1 Riwayat Medis
Langkah utama untuk mengevaluasi individu yang menderita sleep apnea
adalah riwayat medis yang lengkap. Pasien ditanya mengenai kebiasaan tidur, rasa
kantuk yang berlebihan di siang hari dan fatique. Penting untuk membedakan antara
rasa kantuk, fatique atau rasa lelah, yang mana dapat mengacu pada masalah medis
lainnya seperti depresi, anemia maupun gagal jantung. Suara dengkuran yang keras
dan lama, khususnya jika disertai dengan terbangunnya pasien pada malam hari serta
termegap-megap menunjukkan sleep apnea. Informasi tambahan berupa faktor resiko
seperti kenaikan berat badan, konsumsi alkohol, merokok, penggunaan obat tidur dan
sedasi. Kondisi medis predisposisi dan riwayat keluarga juga harus diperoleh dari
pasien.1
Riwayat medis dapat diperoleh dari pasangan tidur pasien karena pasien
cenderung tidak menyadari apa yang terjadi di saat tidur. Pasangan tidur mungkin
melaporkan adanya dengkuran apnea dan tidur yang tidak lelap. Lebih lanjut, anggota
keluarga dapat memberikan informasi yang berharga mengenai rasa kantuk di siang
2.5.2 Pemeriksaan Fisik
Setelah diperoleh riwayat medis yang lengkap, diperlukan pemeriksaan
lengkap terhadap pasien.4 Pemeriksaan fisik dapat dibagi menjadi dua yaitu
pemeriksaan umum dan pemeriksaan spesifik terhadap saluran nafas bagian atas.
Pemeriksaan umum bertujuan untuk mendeteksi faktor predisposisi terhadap penyakit
obstruktif sleep apnea seperti obesitas, hipertensi, abnormal endokrin, dan kelainan
sistemik. Obesitas, terutama penumpukan lemak pada tubuh bagian atas sering
diasosiasikan dengan keberadaan dan keparahan penyakit obstruktif sleep apnea.
Berat badan, tinggi badan dan lingkar leher dicatat dan Body Mass Index
dikalkulasi.1,2,6,10
Pemeriksaan saluran nafas bagian atas bertujuan untuk menentukan penyebab
dan lokasi penyempitan saluran nafas serta mendeteksi abnormalitas anatomi.
Pemeriksaan hidung mencakup deviasi septum nasal dan pembesaran turbin. Adanya
mikrognatia, retrognatia dan makroglosia dapat ditemukan pada pemeriksaan rongga
mulut. Retrognatia dan mikrognatia menyebabkan penempatan lidah pada daerah
posterior sehingga terjadi penyempitan jalur nafas pada faring. Keberadaan massa
tumor pada nasofaring dan hipofaring juga harus diperiksa. Pada faring, hipertrofi
adenotonsilar, palatum lunak yang panjang, dasar lidah yang besar dan mukosa faring
yang berlebihan merupakan penyebab obstruksi yang potensial. Pemeriksaan laring
mencakup selaput pita suara dan paralisa pita suara.1,4,6
Fiberoptic nasopharyngoscopy memberikan informasi yang berharga pada
Pasien disuruh menarik nafas kuat-kuat pada akhir ekspirasi. Lokasi dan derajat
kolapsnya saluran nafas diperiksa. Pemeriksaan ini dilakukan saat pasien dalam
posisi duduk maupun terlentang. Penampilan saluran nafas faring dan derajat
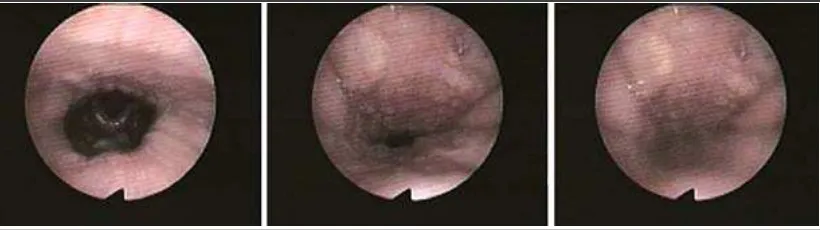
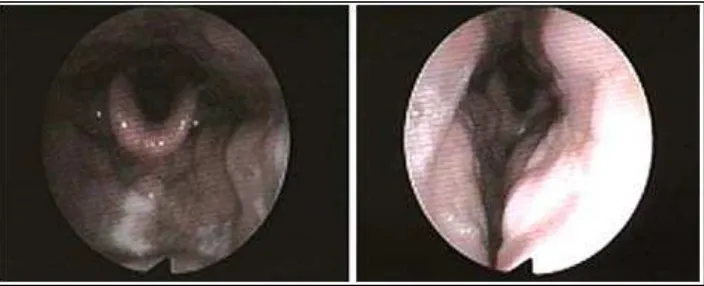
kolapsnya dinding faring dinilai dengan Müller Manuver.1,4,16 Teknik ini diusulkan oleh Borowiecki dan Sassin. Teknik ini mencoba menghasilkan kolapsnya
saluran nafas atas pada level retroglosal dan retropalatal, yang mirip dengan kolaps
yang terjadi sewaktu tidur. Manuver ini dilakukan dengan meminta pasien
menghasilkan inspirasi yang kuat dengan mulut dan hidung tertutup.
Gambar 2. Progresif kolaps pada level velofaring selama Müller Manuver16
Gambar 4. Progresif kolaps pada level retroglosal selama Müller Manuver16
2.5.3 Pemeriksaan Radiografi
Peranan radiografi dalam menegakkan diagnosa masih kontroversial. Tujuan
utama pemeriksaan radiografi adalah untuk mengidentifikasi lokasi dan keparahan
kolapsnya saluran nafas bagian atas khususnya hipofaring. Radiografi saluran nafas
bagian atas meliputi radiografi sefalometri lateral, komputer tomografi dan magnetic
resonance imaging.1,2
Sefalometri merupakan metode yang paling sering digunakan untuk
mengevaluasi jaringan lunak dan skeletal pada kepala dan leher. Gambaran dua
dimensi ini memberikan informasi mengenai deformintas skeletal seperti retrognatia.
Keuntungan penggunaan sefalometri adalah mudah dilakukan, tidak mahal dan
pemaparan radiografi yang minimal, sedangkan keterbatasan sefalometri yaitu tidak
dapat mengevaluasi secara tiga dimensi.1,4,6,12
Posisi maksila dan mandibula dapat dievaluasi dengan berbagai metode
termasuk sudut SNA dan SNB. Pasien dengan defisiensi skeletal kebanyakan
menyatakan bahwa pasien obstruktif sleep apnea memiliki posisi tulang hyoid yang
lebih inferior, palatum lunak yang lebih panjang dari normal dan penyempitan dasar
lidah. 1,4,12
Komputer tomografi merupakan metode alternatif selain sefalometri yang
digunakan untuk menilai saluran nafas bagian atas secara kuantitatif. Dengan
menggunakan rekonstruksi CT secara tiga dimensi, Lowe dkk melaporkan bahwa
penderita obstruktif sleep apnea memiliki permukaan lidah yang lebih besar dan
permukaan saluran nafas yang lebih kecil.1,4
Magnetic Resonance Imaging (MRI) memberikan resolusi jaringan lunak
yang lebih tinggi, radiografi multi bidang, rekonstruksi tiga dimensi, teknik radiografi
ultrafast dan pemaparan radiografi yang minimal. MRI juga digunakan untuk
mengevaluasi efikasi bedah jaringan lunak, namun bukan untuk memprediksi hasil
bedah pasien sleep apnea.1
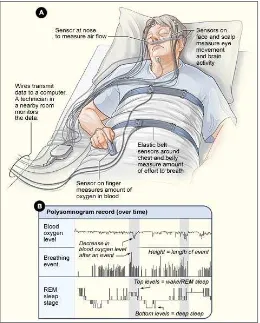
2.5.4 Polisomnografi
Polisomnografi merupakan alat diagnosa yang penting untuk mendiagnosa
sleep apnea, melihat keparahan sleep apnea dan menentukan kesuksesan perawatan.
Polisomnografi dilakukan di laboratorium tidur dengan memonitor tidur pasien
sepanjang malam. Total waktu tidur yang dicatat paling sedikit 4 jam. Komponen
polisomnogram adalah electroencephalogram (EEG), electrooculogram (EOG),
electromyogram (EMG) dan electrocardiogram (ECG). Tahapan dan pola tidur
ditentukan oleh gambaran EEG, EOG, dan EMG. Kardiak disritmia yang berpotensi
arteri dari nilai normal adalah signifikan selama episode apnea ataupun hipopnea.
Usaha respirasi dan pola pernafasan diukur dengan respiratory inductive
plethysmography ataupun dengan pengukuran perubahan tekanan intrathoraks dengan
balon kateter esofagus. Perbedaan antara sentral sleep apnea dan obstruktif sleep
apnea adalah hubungan antara aliran udara hidung dan mulut dengan pergerakan otot
respirasi abdomen dan toraks. Sentral sleep apnea terjadi jika aliran udara dan
pergerakan otot respiratori berhenti secara simultan, sedangkan obstruktif sleep apnea
terjadi jika aliran udara pada mulut dan hidung terhambat namun otot respiratori pada
toraks dan abdomen tetap bergerak tanpa berfungsi.1,4,17
BAB 3
PERAWATAN
Tujuan perawatan sleep apnea adalah mengurangi morbiditas dan mortalitas
serta memperbaiki kualitas hidup. Perawatan yang ada saat ini bertujuan untuk
memperlebar jalan udara faring, mengurangi kecenderungan kolaps dan menjaga
jalan udara tetap terbuka.7 Perawatan tersebut dapat berupa perawatan non bedah dan perawatan bedah. Perawatan non bedah mencakup perubahan gaya hidup, continuous
positive airway pressure dan pemakaian oral appliance, sedangkan perawatan bedah
mencakup trakeostomi, bedah nasal, uvulopalatopharingoplasty, laser assisted
uvulopalatoplasty dan bedah ortognatik.1
3.1 Perawatan Non Bedah
Perawatan penderita sleep apnea harus dipertimbangkan dari berbagai segi
termasuk menganalisa faktor individual yang berperan dalam penyakit tersebut. Gaya
hidup penderita seperti obesitas merupakan faktor kontribusi terhadap penyakit sleep
apnea. Pemakaian beberapa obat-obatan dan juga alkohol dapat memperparah sleep
apnea. Selain perubahan gaya hidup, perawatan non bedah lainnya adalah pemakaian
oral appliance dan continuous positive airway pressure.3,4,18,19
3.1.1 Perubahan Gaya hidup
Obesitas, terutama adanya lemak pada leher merupakan faktor resiko utama
badan dapat memperparah index henti nafas hingga 30 persen namun penurunan 10
persen berat badan dapat menurunkan index henti nafas hingga 20 persen. Oleh
karena itu, gaya hidup sehat dan diet yang mendorong penurunan berat badan sangat
diperlukan. Namun sangat disesalkan bahwa kebanyakan penderita obstruktif sleep
apnea mudah lelah dan tidak memiliki banyak energi untuk berolahraga.4,18
Pemakaian alkohol, sedatif, narkotik, anastesi dan antihistamin sedasi, serta
semua obat yang memberi efek depresi pada sistem saraf pusat harus dihindari.
Penderita juga harus dimotivasi untuk menghentikan kebiasaan merokok. Penderita
harus memperoleh tidur yang cukup dan teratur karena kekurangan tidur dapat
memperparah apnea.1,6,18
Pada beberapa kasus, sleep apnea menjadi lebih parah pada posisi telentang.
Mencegah posisi telentang dapat mengurangi keparahan apnea.1,6,18,19
Beberapa obat-obatan telah digunakan untuk perawatan obstruktif sleep apnea
dengan berbagai hasil. Carbonic anhydrase inhibitor acetazolamide menstimulasi
respirasi dengan memproduksi asidosis metabolik. Obat ini mengurangi apnea dan
menurunkan keparahan desaturasi oksigen pada penderita sentral sleep apnea. Namun
pada beberapa kasus, acetazolamide yang diberikan pada penderita obstruktif sleep
apnea menyebabkan durasi obstruktif sleep apnea yang lama. Oleh karena itu,
acetazolamide mungkin tidak diindikasikan untuk penanganan obstruktif sleep
apnea.4
Trisiklik antidepresan protriptyline merupakan obat yang paling efektif dan
REM. Protriptyline juga memberikan efek menguntungkan berupa stimulasi tonus
otot saluran nafas bagian atas, serta menurunkan presentase waktu yang dihabiskan
pada fase tidur REM, sehingga mengurangi apnea REM yang lebih parah.4
3.1.2 Continuous Positive Airway Pressure
Continuous Positive Airway Pressure (CPAP) merupakan terapi obstruktif
sleep apnea yang pertama kali dilakukan oleh dokter Collin Sullivan pada tahun
1981. Sejak saat itu CPAP menjadi pilihan yang paling banyak digunakan untuk
merawat penderita obstruktif sleep apnea.3,19 Cara kerja CPAP yaitu menyediakan tekanan udara positif melalui sebuah face mask / nasal mask yang menciptakan
pneumatic splint pada faring untuk mencegah kolapsnya jalan udara faring. Mesin
CPAP meniupkan udara yang dipanaskan dan dilembabkan melalui pipa ke mask.
Mask harus dikenakan dengan rapat untuk mencegah kebocoran udara. Terdapat
beberapa tipe mask yang berbeda yaitu nasal mask, nasal pillow dan full face mask.
Mesin CPAP berukuran sedikit lebih besar daripada alat pemanggang roti sehingga
dapat dibawa dalam perjalanan.9,19
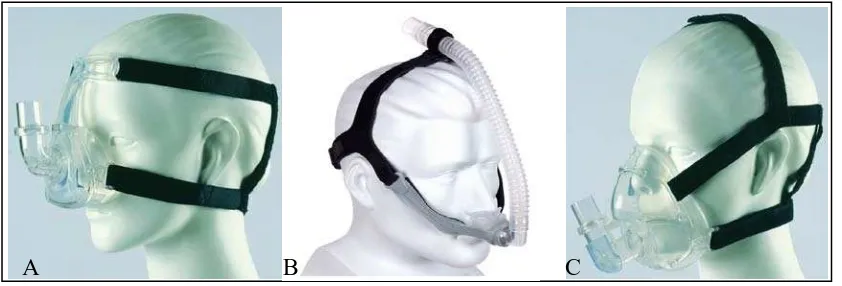
A B C
A B
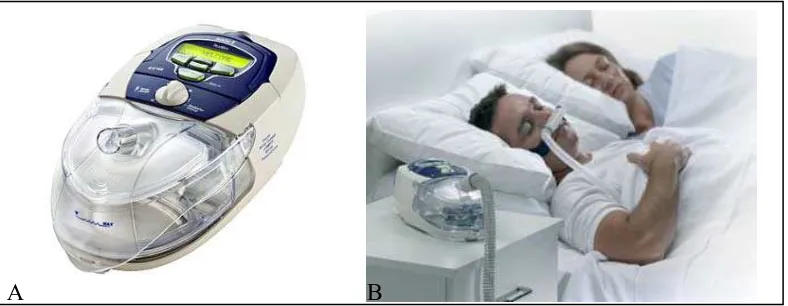
Gambar 7. Mesin CPAP. A. Mesin CPAP. B. Penggunaan mesin CPAP sewaktu tidur21
Pemakaian CPAP menunjukkan penurunan frekuensi apnea dan desaturasi
oksigen, serta mengurangi keparahan dan gangguan tidur dan rasa kantuk berlebihan
di siang hari pada penderita obstruktif sleep apnea. CPAP dapat mencegah morbiditas
kardiovaskular. CPAP juga dapat memperbaiki abnormalitas neuropsikiatrik seperti
penyakit psikiatrik, terganggunya fungsi kognitif, penampilan dan mengurangi
insiden kecelakaan motor dan memperbaiki kualitas hidup.3,9,18,19
Efek samping pemakaian CPAP yaitu kekeringan pada hidung maupun mulut,
bersin-bersin dan keluarnya tetesan dari hidung, kongesti nasal, klautrofobia,
terbangun pada malam hari, ketidaknyamanan mask, konjungtivitas akibat kebocoran
udara, abrasi kulit, sulit menghembuskan nafas, aerofagi, ketidaknyamanan dada dan
intoleransi pasangan tidur. Keluhan utama yang paling banyak yaitu kongesti nasal
dan intoleransi mask.1,3,9
3.1.3 Oral appliance
Kebanyakan oral appliance dipakai untuk merawat kebiasaan mendengkur
Administration untuk perawatan obstruktif sleep apnea.3 American Sleep Disorders
Association menyatakan bahwa oral appliance dapat digunakan untuk merawat
kebiasaan mendengkur, obstruktif sleep apnea ringan dan obstruktif sleep apnea
sedang hingga parah yang menolak perawatan CPAP.4 Cara kerja oral appliance dilaporkan dapat memperbaiki gejala siang hari. Beberapa efek samping pemakaian
oral appliance adalah salivasi berlebihan, serostomia, iritasi jaringan lunak,
ketidaknyamanan sementara pada gigi dan TMJ, serta perubahan minor temporer
terhadap oklusi. Komplikasi yang lebih serius adalah perubahan oklusal permanen
dan ketidaknyamanan TMJ yang signifikan.1,4,9
Tongue retaining device (TRD) dapat menarik lidah maju tanpa memajukan
mandibula dan telah digunakan secara sukses untuk merawat penderita dengan
obstruktif sleep apnea ringan hingga sedang. TRD berfungsi dengan menempatkan
lidah pada sebuah gelembung yang diletakkan antara gigi-gigi anterior. Adanya
adhesi permukaan menjaga lidah tetap pada tempatnya. Satu kerugian TRD yaitu
lidah tidak selalu berada pada posisi maju karena tegangan permukaan lidah pada
gelembung menjadi hilang seiring waktu. Penggunaan TRD mengharuskan
pernafasan hidung oleh penderita sehingga mungkin akan menyulitkan bagi penderita
Gambar 8. Tongue retaining device22
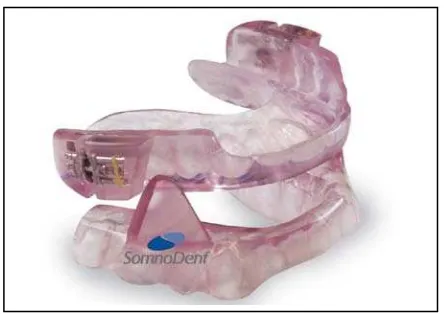
Mandibular repositioning appliance (MRA) merupakan tipe oral appliance
yang paling banyak digunakan dan diteliti oleh peneliti. MRA diindikasikan pada
penderita obstruktif sleep apnea ringan sampai sedang. MRA menstabilkan
mandibula ke depan dan ke bawah dan secara tidak langsung mereposisi lidah dan
palatum lunak sehingga dimensi jalan nafas bagian atas meningkat.17 Tipe two-piece adjustable MRA merupakan tipe yang paling populer digunakan karena
memungkinkan derajat optimal dalam memajukan mandibula. Tipe one-piece, tipe
monoblok MRA dibuat dengan mandibula berada dalam posisi fixed. Penyesuaian
alat dilakukan di laboratorium dental dimana komponen alat rahang atas dan rahang
bawah dipisah dan difiksasi pada posisi baru setelah pembuatan gigitan yang baru.
MRA tersedia dalam 2 bentuk sediaan yaitu MRA yang dibuat pabrik dan MRA yang
dibuat dokter gigi. MRA yang dibuat dokter gigi dengan membuat cetakan individual
dan mengambil gigitan pasien kemudian dikirim ke lab dental, sedangkan MRA
Gambar 9. Mandibular repositioning appliance25
Jenis oral appliance lain yang juga sering digunakan dan efektif adalah
Herbst appliance yang merupakan alat untuk memajukan mandibula ke depan. Alat
ini terdiri dari 2 komponen akrilik menyeruluh yang dikatupkan pada gigi maksila
dan mandibula yang dihubungkan dengan perlekatan dua batang pipa yang
memungkinkan pembukaan vertikal, protusi, keterbatasan pergerakan lateral dan
tidak adanya pergerakan retrusif.4
3.2 Perawatan Bedah
Perawatan bedah lebih efektif pada penderita obstruktif sleep apnea dengan
abnormalitas kraniofasial yang diskret daripada penderita dengan sampel obesitas.
Berbagai prosedur bedah tersedia saat ini dan kebanyakan diarahkan langsung pada
lokasi obstruksi. Prosedur bedah untuk merawat obstruktif sleep apnea meliputi
trakeostomi, bedah nasal, uvulopalatopharyngoplasty dan beberapa prosedur bedah
ortognatik. Pemilihan prosedur bedah untuk penderita ditentukan oleh keparahan
sleep apnea, keberadaan defisiensi skeletal dan maksilofasial, lokasi obstruksi dan
3.2.1 Trakeostomi
Trakeostomi merupakan prosedur bedah pertama yang paling efektif untuk
merawat penderita obstruktif sleep apnea. Prosedur ini dilakukan pertama kali oleh
Kuhlo dkk pada tahun 1969. Tingkat keefektifannya hampir mencapai 100 persen
dalam mengurangi tanda dan gejala obstruktif sleep apnea karena tidak melewati
semua lokasi yang berpotensi obstruksi pada saluran nafas bagian atas. Setelah
trakeostomi terjadi pengurangan yang cepat pada rasa kantuk siang hari dan
perubahan pola tidur serta pengurangan frekuensi terbangunnya penderita.4,6
Penggunaan trakeostomi saat ini bermanfaat sebagai tindakan sementara
untuk proteksi jalan udara pada penderita dengan sleep apnea berat dengan obesitas
yang tidak normal atau anomali kraniofasial yang signifikan. Trakeostomi permanen
sebagai perawatan jangka panjang untuk obstruktif sleep apnea menjadi suatu pilihan
bagi penderita obesitas yang tidak normal dengan obesitas hipoventilasi sindrom atau
bagi pasien dengan anomali kraniofasial signifikan yang telah gagal semua perawatan
non-bedah maupun bedah.12
Konsep prosedur ini adalah apabila terdapat hambatan pernafasan dari hidung
ke kotak suara, maka dibuat suatu lubang pada trakea yang dihubungkan dengan pipa
udara. Lubang pada trakea disebut stoma. Stoma harus dijaga bersih dan diinsersi
dengan pipa. Pipa trakeostomi harus dijaga bersih supaya tidak terjadi infeksi nyeri
pada stoma, selain itu pipa udara dapat terhambat oleh sekresi.26
Prosedur bedah trakeostomi dimulai dengan insisi horizontal berbentuk H
ke-5, tergantung panjang trakea yang mudah tersingkap pada leher (gambar 11).
Pasien yang membutuhkan flap trakeostomi kebanyakan menderita obesitas dan
mempunyai retraksi trakea bagian atas tepat di bawah level klavikula.16
Jika diindikasikan, lipektomi submental dapat dilakukan melalui insisi ini.
Pengambilan lemak yang tidak dibutuhkan ini mempermudah flap berada pada posisi
yang lebih baik pada otot pengikat dan membuat stoma lebih mudah diatur.16
Bagian anterior trakea secara penuh tersingkap dengan adanya retraksi otot
pengikat. Glandula tiroid dibagi pada midline dengan jahitan pada tiap lobus untuk
mencegah pendarahan pada ujung bebas. Diseksi tajam dan tumpul pada fascia
pretrakeal menyingkapkan keseluruhan anterior trakea. Trakea diinsisi dengan pola
vertikal H (gambar 12), membentuk flap superior dan inferior yang diputar sehingga
bertemu dengan kulit dan dilakukan penjahitan antara kulit leher dan dinding trakea
dengan benang absorbable (gambar 13, 14).16
Setelah penyelesaian operasi, dilakukan pemasangan double-cannulated
cuffed tube trakeostomi dengan balon. Jika tube asli yang ditempatkan pada saat
pembedahan memuaskan, dapat diganti dengan noncuffed tube dengan ukuran yang
sama setelah 5 – 14 hari.16
Terdapat beberapa variasi teknik standar yang sering digunakan, namun yang
paling sering digunakan adalah suatu insisi melintang yang ditempatkan di
pertengahan antara cricoid dan sternal notch. Insisi ini memberikan estetis yang lebih
baik, meminimalkan dead space dan mengurangi resiko pembentukan seroma.
Tujuan utama trakeostomi pada penderita sleep apnea adalah menjaga stoma tertutup
dan berfungsi secara fisiologis. Kancing stoma dilepas pada malam hari sebelum tidur
untuk mencegah gejala obstruktif sleep apnea.16
Kanula trakea Montgomery telah digunakan dengan sukses pada pasien
dengan nafas yang pendek. Kanula ini memberikan drainase luka pada fase awal
penyembuhan dan tidak begitu mudah lepas dengan adanya cincin multipel. Pada
stoma yang matang, tube montgomery yang lebih lunak dan pendek dapat digunakan.
Tube ini digunakan pada pasien tanpa komplikasi luka dan sukses meminimalkan
granulasi luka di kemudian hari. Tube Montgomery harus diganti setidaknya setiap 3
– 6 bulan.16
Gambar 11. Elevasi lemak16
Gambar 13. Flap di putar untuk bertemu dengan kulit dan dijahit dengan benang absorbable antara kulit leher dan dinding trakea16
Gambar 15. Tube Montgomery trakeostomi.16
Kelemahan prosedur trakeostomi adalah kebanyakan penderita mengalami
depresi biologis karena estetis yang tidak baik dan pemaparan terhadap komplikasi
lokal seperti pendarahan, infeksi, nyeri dan pembentukan jaringan granulasi.
Penderita juga mengalami peningkatan resiko terhadap komplikasi serius berupa
stenosis trakea dan erosi pembuluh darah di sekitarnya. Karena kelemahan dan
komplikasi yang ditimbulkan, trakeostomi permanen hanya dilakukan pada kasus
parah pada obstruktif sleep apnea dengan tanda kardiovaskular. Simon dkk
menyatakan bahwa prosedur trakeostomi merupakan terapi primer untuk penderita
memiliki disritmia kardiak yang mengancam selama sleep apnea.4,6
3.2.2 Bedah Nasal
Obstruksi nasal dapat menyebabkan rasa kantuk yang berlebihan di siang hari,
fragmentasi tidur, hipopnea dan pernafasan periodik selama tidur. Penderita dengan
penyebab. Obstruksi nasal dapat berupa deviasi septum nasal, polip nasal atau
pembesaran konka. Prosedur nasal yang paling banyak dilakukan adalah septoplasti
dan reduksi konka. Prosedur lain yang mungkin berguna untuk merawat obstruksi
nasal yaitu nasal polipektomi ataupun turbinektomi. Pengaruh utama dari bedah nasal
adalah peningkatan subjektif yang nyata dari nasal dan reduksi nasal untuk keperluan
CPAP. 1,4,12,27
Gambar 16. Cara memperbaiki septum deviasi septum nasal.28
3.2.3 Uvulopalatopharingoplasty
Uvulopalatopharyngoplasty (UPPP) telah digunakan untuk merawat sleep
apnea sejak 25 tahun yang lalu. Prosedur uvuloplasti dapat memperbesar jalan udara
faring dan membuat kaku dinding faring, serta mengurangi kolapsnya saluran nafas
bagian atas. Prosedur uvulopalatopharyngoplasty mencakup eliminasi obstruksi
lateral faring yang berlebihan dan pemotongan 8-15 mm sepanjang margin posterior
palatum lunak.1,4,6,12
Teknik bedah UPPP bervariasi, namun tujuan utama adalah memperpendek
palatum dan memperbesar jalan udara posterior. Insisi mukosa dibuat dengan
elektrokauteri pada bagian permukaan anterior palatum lunak. Diseksi dilakukan dari
lateral mencakup tonsil palatina. Dasar tonsil dikoagulasi untuk hemostasis. Otot
palatal dieksisi dan mukosa nasofaring ditarik ke depan untuk mendapatkan kerapatan
primer. Penjahitan dengan teknik multipel interrupted resorbable. Jika tonsil diambil,
mukosa dinding anterior ditutupkan ke dinding posterior. Hal ini berguna untuk
menghilangkan jaringan faring yang berlebihan dan melonggarkan ataupun
mempererat dinding faring.4
Komplikasi yang mungkin ditimbulkan oleh prosedur UPPP adalah perubahan
fungsi palatum, insufisiensi velofaringeal, stenosis dan disfagia. Penderita juga
merasakan adanya reflux cairan ke hidung dan keluarnya udara hidung selama
berbicara. Rasa sakit pascaoperasi adalah signifikan, oleh karena itu analgesia harus
diberikan.4,6,12
3.2.4 Laser Assisted Uvulopalatoplasty
Laser Assisted Uvulopalatoplasty (LAUP) adalah prosedur bedah yang
digunakan untuk merawat kebiasaan mendengkur dan obstruktif sleep apnea dengan
cara membentuk dan mengkontur kembali palatum lunak di bawah anastesi lokal
dengan menggunakan laser CO2. LAUP diperkenalkan pertama kali pada tahun 1980
oleh dokter Yves-Victor Kamami. Tujuan utama LAUP adalah mengurangi obstruksi
jalan nafas faring dengan mengurangi volume jaringan pada uvula, palatum lunak dan
bagian teratas dari dinding faring posterior.29
Pada awalnya prosedur bedah LAUP merupakan teknik multiple stage yang
melibatkan empat atau lima sesi yang memiliki interval per bulan. Seiring dengan
waktu, prosedur tersebut dipersingkat dan hanya melibatkan satu tahap yang disebut
teknik single stage. Prosedur ini diawali dengan pembuatan dua insisi vertikal
paramedian dengan ketinggian 2-3 cm pada lateral uvula yang diperluas ke pertemuan
antara palatum keras dan palatum lunak. Basis uvula ditarik ke lateral dengan Kocher
clamp supaya insisi horizontal dapat dibuat tepat di bawah basis uvula, uvula pada
Uvula yang baru bergantung pada bagian belakang palatum keras sehingga dapat
mencegah bekas luka sentripetal.4,11,29
A B
Gambar 18. LAUP single stage. A. Insisi vertikal dan pembuatan neo-uvula. B. Pembuatan U-shape pada pilar posterior.29
Biasanya tidak terdapat komplikasi serius yang terjadi selama operasi maupun
selama fase pascaoperasi LAUP. Observasi pascaoperasi pada unit rawat medis tidak
diperlukan. Tidak ada perubahan klinis yang teridentifikasi sewaktu bicara ataupun
fungsi velofaring. Infeksi jarang terjadi kecuali bila terdapat kandidiasis oral.29
3.2.5 Bedah Ortognatik
Berbagai prosedur bedah ortognatik telah dilakukan untuk merawat obstruktif
sleep apnea. Mayoritas obstruksi jalan udara pada palatum lunak dan basis lidah.
Prosedur bedah ortognatik dapat mengubah ukiran jalan udara di berbagai regio.
Mandibular advancement dan genial advancement bekerja dengan mengubah posisi
3.2.5.1 Maxillomandibular Advancement (MMA)
Abnormalitas tulang maksilofasial diketahui sebagai faktor resiko obstruktif
sleep apnea. MMA dinyatakan sebagai perawatan jangka panjang yang paling sukses
pada penderita obstruktif sleep apnea, dengan tingkat kesuksesan rata-rata hampir
mencapai 90 persen. Walaupun MMA merupakan prosedur bedah yang invasif,
namun resiko akibat pembedahan adalah rendah mencakup pembedahan, infeksi,
maloklusi dan kebas permanen.1,9
Teknik bedah MMA mencakup osteotomi standar Le Fort I yang
dikombinasikan dengan split sagital osteotomi pada mandibula untuk memajukan
maksila dan mandibula. Osteotomi Le Fort I pada maksila dilakukan diatas apikal
gigi. Maksila difrakturkan ke bawah setelah separasi pterygomaksilari. Arteri palatina
harus dijaga. Maksila dimobilisasi dengan memajukan kira-kira 10-14 mm. Selama
mobilisasi, integritas arteri palatina harus tetap dipertahankan. Jika terdapat tegangan
berlebihan, arteri harus dipotong dan dibagi untuk mencegah pendarahan berlebihan
akibat rusaknya pembuluh darah. Fiksasi rigid dengan 4 lempeng (plate). Susunan
gigi maksila dan mandibula, pertumbuhan gigi dan wajah adalah penting sekali untuk
oklusi yang dapat diterima dan estetis. Osteotomi mandibula dilakukan dengan teknik
split sagital. Korteks medial dan lateral diseparasi pada regio ramus dengan menjaga
keutuhan nervus inferior alveolar. Segmen mandibula dimajukan sejauh maksila
sehingga oklusi direstorasi. Fiksasi rigid didapat dengan 3 screw yang ditempatkan
pada tiap sisi (plates sering digunakan untuk menjembatani sisi osteotomi untuk
A B
Gambar 19. Maxillomandibular advancement. A. Sebelum operasi. B. Sesudah operasi.16
3.2.5.2 Maxillomandibular Expansion
Adanya konstriksi maksila disertai palatum keras yang tinggi dan sempit
sering ditemukan pada penderita obstruktif sleep apnea. Berbagai peneliti
menyatakan bahwa ekspansi maksila dapat memperbaiki obstruktif sleep apnea pada
anak-anak, remaja maupun dewasa. Penderita obstruktif sleep apnea dengan
konstriksi maksila cenderung disertai dengan konstriksi mandibula, oleh karena itu
perawatan obstruktif sleep apnea dengan ekspansi maksila dan mandibula lebih
menguntungkan dalam mengurangi keparahan obstruktif sleep apnea. Pada pasien
anak-anak, prosedur ini tidak memerlukan tindakan bedah karena sutura palatina
mediana belum mengalami osifikasi. Namun fusi sutura palatina terjadi setelah
remaja, oleh karena itu osteotomi dibutuhkan untuk ekspansi12,16
Prosedur bedah dilakukan diruang operasi dibawah anastesi umum. Ekspansi
maksila dilakukan dengan osteotomi terbatas pada Le Fort I tanpa memfrakturkan
maksila ke bawah. Osteotomi yang terbatas pada midline maksila juga dilakukan.
Alat distraksi biasanya ditempatkan oleh ahli ortodonti sebelum pembedahan dan
diaktivasi sebesar 0,5 mm pada penyelesaian operasi. Pada mandibula, osteotomi
Gambar 21. Osteotomi maksila untuk memfasilitasi pelebaran maksila16
A B
Gambar 23. Pelebaran mandibula. A. Sebelum. B. Sesudah16
Diikuti periode laten selama 5-7 hari. Alat tersebut diaktivasi dua sampai
empat kali sehari untuk mendapatkan perpanjangan tulang 1 mm setiap hari. Total
ekspansi yang dihasilkan ditentukan oleh anatomi pasien, pertumbuhan gigi,
penampilan wajah dan keparahan obstruktif sleep apnea. Biasanya ekspansi sebesar
5-10 mm dapat dicapai. Setelah penyelesaian distraksi (sekitar 1-3 minggu), alat
distraksi dipertahankan lebih kurang 2-3 bulan agar osifikasi terjadi. Alat distraksi
maksila dapat dilepas ahli ortodonti dan alat distraksi mandibula dilepaskan di bawah
Gambar 24. Gambaran klinis yang menunjukkan pelebaran maksila16
3.2.5.3 Genioglossus Advancement (GA)
Penempatan posisi lidah dan mandibula lebih ke anterior menunjukkan
perbaikan obstruktif sleep apnea. Genioglossus advancement merupakan suatu
prosedur untuk memajukan geniotubercle dan insersi genioglossus tanpa
memindahkan mandibula. Prosedur ini menimbulkan ketegangan pada otot lidah
sehingga membatasi pergerakan ke posterior selama tidur. Prosedur GA terdiri dari
osteotomi berbentuk empat persegi panjang pada bagian apikal gigi dengan
mempertahankan batas inferior mandibula sehingga genial tubercle dan perlekatan
ototnya dapat dimajukan secara maksimal dengan perubahan kecantikan yang
minimal. Insisi mukosa vestibular yang dimodifikasi ke bawah ke bagian anterior
mandibula. Osteotomi bikortikal berbentuk segi empat persegi panjang dengan
ukuran 2 cm x 1 cm dilakukan dengan gergaji. Pemotongan harus dilakukan 5 mm
atau lebih di bawah apeks akar. Osteotomi didesain menyerupai bentuk laci sehingga
otot genial dapat ditarik keluar. Tulang harus cukup lebar sehingga dapat dirotasikan
± 20 – 90°. Bagian terluar tulang kortikal dan kanselous yang berbentuk segi empat
dapat dibuang sedangkan korteks bagian dalam difiksasi dengan bone screw.
A. B.
BAB 4
KESIMPULAN
Sleep apnea merupakan kelainan gangguan tidur yang sering terjadi dan
memiliki karakteristik berupa penghentian nafas secara berulang selama tidur dan
menyebabkan rasa kantuk yang berlebihan di siang hari, terganggunya fungsi kognitif
termasuk terganggunya memori yang berdampak terhadap kualitas hidup pasien.1,9 Terdapat 3 tipe sleep apnea yaitu sleep apnea tipe sentral, obstruktif dan
campuran.4,9,11 Sleep apnea tipe obstruktif merupakan sleep apnea yang paling sering terjadi dan ditandai dengan adanya obstruksi saluran nafas bagian atas. Diagnosa
sleep apnea didasarkan pada riwayat medis, pemeriksaan fisik dan pemeriksaan
radiografi.1,2
Morbiditas sleep apnea dapat dikurangi dengan perawatan yang tepat.
Berbagai perawatan sleep apnea telah tersedia saat ini. Perawatan bervariasi dari
perubahan gaya hidup, penggunaan CPAP, hingga perawatan bedah. Pemilihan
perawatan sangat kompleks tergantung variasi anatomi dan fisiologi penderita,
pilihan penderita, keparahan penyakit dan ketersediaan perawatan.1,15,18 Perawatan bedah merupakan jenis perawatan yang dilakukan bila perawatan dengan CPAP
gagal. Yang termasuk perawatan bedah yaitu trakeostomi, bedah nasal,
uvulopalatopharyngoplasty, laser assisted uvulopalatoplasty dan bedah ortognatik
yang terdiri dari maxillomandibular advancement, maxillomandibular expansion dan
dan kotak suara, maka dibuat suatu lubang pada trakea. Kerugian trakeostomi yaitu
pasien mengalami depresi psikologis dengan pemakaian trakeostomi jangka panjang
akibat tidak estetis. Komplikasi trakeostomi lainnya berupa pendarahan, infeksi, nyeri
dan pembentukan jaringan granulasi.4,21 Prosedur bedah nasal adalah prosedur yang dilakukan untuk merawat obstruksi nasal berupa deviasi septum nasal, nasal polip dan
pembesaran turbin. Teknik bedah lain yang digunakan untuk mengeliminasi obstruksi
orofaring yaitu uvulopalatopharyngoplasty. Prosedurnya meliputi tonsilektomi dan
adenoidektomi, mengeksisi uvula, mengambil mukosa lateral faring serta memotong
margin posterior palatum lunak. Laser assisted uvulopalatoplasty yaitu prosedur
untuk mengambil uvula dan bagian palatum lunak dengan insisi laser CO2 dan
vaporisasi.12 Salah satu perawatan yang cukup efektif untuk obstruktif sleep apnea
adalah Maxillomandibular advancement, walaupun prosedurnya cukup invasif.
Secara umum prosedur ini dapat diterima dan hanya menimbulkan komplikasi
minimal.9,12,15 Maxillomandibular expansion adalah prosedur yang kurang invasif dibandingkan prosedur dibanding maxillomandibular advancement. Prosedur ini
terdiri dari osteotomi terbatas untuk membesarkan maksila dan mandibula dengan
distraktor.12 Genioglossus advancement merupakan salah satu prosedur yang bertujuan untuk membesarkan jalan nafas posterior pada regio hipofaring dasar lidah.
DAFTAR RUJUKAN
1. Lee KJ. Essential otolaryngology. 8th ed. New York: McGraw-Hill
Companies., 2001: 57-65
2. Troell RJ, Terris DJ. Sleep apnea and sleep-disordered breathing. In:
Cummings CW, Flint PW, Harker LA et al eds. Cummings otolaryngology
head & neck surgery. Vol II. 4th ed. Philadelphia: Mosby, Inc., 2005: 1701-16
3. Qureshi A, Ballard RD. Current reviews of allergy and clinical immunology. J
Allergy Clin Immunol 2003; 112(4): 643-51
4. Tiner BD, Waite PD. Surgical and nonsurgical management of obstructive
sleep apnea. In: Miloro M, Ghali GE, Larsen PE, Waite PD. Peterson’s
principles of oral and maxillofacial surgery. 2nd ed. Hamilton: BC Decker
Inc., 2004: 1297-313
5. Lumbantobing SM. Gangguan tidur. Jakarta: Balai Penerbit Fakultas
Kedokteran Universitas Indonesia, 2004: 20-5
6. Rodriguez HP, Berggen DV. Biology and treatment of sleep apnea. In: Water
TRVD, Staecker H. Otolaryngology basic science and clinical review.
NewYork: Thieme Medical Publishers,Inc., 2006: 71-82
7. Budev MM, Golish JA. Sleep disorder breathing.
8. Lavie P. Insomnia and sleep-disordered breathing. Sleep Medicine 2007; 4:
9. Banno K, Kryger MH. Sleep apnea: clinical investigation in humans. Sleep
Medicine 2007; 8: 400-26
10.Friedman. Sleep apnea and snoring. Philadelphia: Elsevier Inc., 2009: 45-6
11.Romero OF, Berdinas BG, Betanzos AA, Bonillo VM. A new method for
sleep apnea classification using wavelets and feedforward neural networks.
Artificial Intelligence in Medicine 2005; 34: 65-76
12.Li KK. Surgical therapy for adult obstructive sleep apnea . Sleep Medicine
Review 2005; 9: 201-9
13.Golish JA. Diagnosing obstructive sleep apnea. <http://www.mysleep
test.com
14.Kushida CA. Obstructive sleep apnea. 4nd. California: Informa Healthcare,
2007: 36
> (5 November 2009)
15.Pack AI. Sleep apnea pathogenesis, diagnosis, and treatment. New York:
Marcel Dekker Inc., 2002: 218-9
16.Kountakis SE, Onerci M. Rhinologic and sleep apnea surgical techniques.
Berlin: Springer, 2007: 255-376
17.Randerath WJ, Sanner BM, Somers VK. Sleep apnea current diagnosis and
treatment. Vol 35. Basel: S. Karger AG, 2006 :151-9
18.Sanchez AI, Martinez P, Miro E, Bardwell WA, Buela-Casal G. Cpap and
behavioral therapies in patients with obstructive sleep apnea: effects on
daytime sleepiness, mood, and cognitive function. Sleep Medicine Review
2009; 13:223-33
20.Anonymous. CPAP Mask. 21. Anonymous. CPAP machine 22. Anonymous. Tongue retaining device.
2009)
23.Ferguson KA, Cartwright R, Rogers R, Schmidt-Nowara W. Oral appliances
for snoring and obstructive sleep apnea: a review. Sleep 2006; 29(2): 244-61
24.Moore KE. Oral appliances treatment for obstructive sleep apnea. Operative
Techniques in Otolaryngology 2007; 18: 52-6
25.Anonymous. Mandibular repositioning appliance. Oktober 2009)
26.Anonymous. Surgical treatment of obstructive sleep apnea.
27.Kereiakes TJ. Indication for UPPP in snoring and sleep apnea. In: Pensak
ML. controversies in otolaryngology. New York: Thieme Medical Publisher,
Inc, 2001: 57-65
28.Ghorayeb BY. Otolaryngology houston. Septoplasty (submucous resection).
29.Kamami YV. Outpatient treatment of snoring and sleep apnea syndrome with
CO2 laser : laser-assisted uvulopalatoplasty. In: Clayman L, Kuo P,eds. Laser
in maxillofacial surgery and dentistry. New York: Thieme Medical
Publishers,Inc., 1997: 111-20
30.Anonymous. Tongue region procedures. Genioglossus advancement. 2009.
Fakultas Kedokteran Gigi
Departemen Bedah Mulut dan Maksilofasial
Tahun 2010
Dorinda
Penanganan Penderita Sleep Apnea dan Kebiasaan Mendengkur
Ix + 44 halaman
Gangguan pernafasan saat tidur merupakan gangguan pernafasan abnormal
secara luas yang memiliki karakteristik berupa berhentinya nafas secara berulang
selama tidur. Sleep apnea didefinisikan sebagai suatu kelainan yang memiliki
karakteristik pernafasan abnormal berupa berhentinya nafas selama tidur serta
memiliki konsekuensi rasa kantuk di siang hari dan terganggunya fungsi kognitif,
termasuk terganggunya ingatan. Kebiasaan mendengkur adalah bernafas selama tidur
dengan suara parau yang disebabkan vibrasi atau getaran dari palatum lunak.
Sleep apnea dapat diklasifikasikan atas 3 tipe yaitu sentral sleep apnea,
obstuktif sleep apnea, dan campuran sleep apnea. Sentral sleep apnea didefinisikan
sebagai ketiadaan aliran udara akibat kurangnya usaha ventilasi yang disebabkan oleh
reduksi impuls dari sistem saraf pusat ke otot pernafasan. Obstruktif sleep apnea
merupakan gangguan pernafasan saat tidur yang paling sering terjadi, yang
didefinisikan sebagai ketiadaan aliran udara meskipun terdapat usaha ventilasi yang
ditandai dengan adanya kontraksi otot pernafasan (diafragma). Campuran sleep apnea
Pemeriksaan yang diperlukan untuk menegakkan diagnosa yaitu pemeriksaan
riwayat medis pasien, pemeriksaan radiografi, fiberoptic nasopharyngoscopy dan
polisomnografi.
Perawatan sleep apnea dapat berupa perawatan non bedah dan perawatan
bedah. Perawatan non bedah mencakup perubahan gaya hidup, continuous positive
airway pressure dan pemakaian oral appliance, sedangkan perawatan bedah
mencakup trakeostomi, bedah nasal, uvulopalatopharingoplasty, laser assisted
uvulopalatoplasty dan bedah ortognatik.