KARAKTERISTIK PENDERITA HIV/AIDS DI RSUD DR. DJASAMEN SARAGIH PEMATANGSIANTAR
TAHUN 2013 – 2014
SKRIPSI
OLEH
JANNI TOGUMAITO BUTARBUTAR NIM. 111000147
FAKULTAS KESEHATAN MASYARAKAT UNIVERSITAS SUMATERA UTARA
KARAKTERISTIK PENDERITA HIV/AIDS DI RSUD DR. DJASAMEN SARAGIH PEMATANGSIANTAR
TAHUN 2013 – 2014
Skripsi ini diajukan sebagai salah satu syarat untuk memperoleh gelar
Sarjana Kesehatan Masyarakat
OLEH
JANNI TOGUMAITO BUTARBUTAR NIM. 111000147
FAKULTAS KESEHATAN MASYARAKAT UNIVERSITAS SUMATERA UTARA
HALAMAN PERNYATAAN KEASLIAN SKRIPSI
Dengan ini saya menyatakan bahwa skripsi saya berjudul ―KARAKTERISTIK
PENDERITA HIV/AIDS DI RSUD DR. DJASAMEN SARAGIH PEMATANGSIANTAR TAHUN 2013–2014” ini beserta seluruh isinya adalah benar karya saya sendiri dan saya tidak melakukan penjiplakan atau pengutipan
dengan cara-cara yang tidak sesuai dengan etika keilmuan yang berlaku dalam
masyarakat keilmuan. Atas pernyataan ini saya siap menanggung resiko atau
sanksi yang dijatuhkan kepada saya apabila kemungkinan ditemukan adanya
pelanggaran terhadap etika keilmuan dalam karya saya ini atau klaim dari pihak
lain terhadap karya saya ini.
Medan, Oktober 2015
ABSTRAK
AIDS (Acquired Imunne Deficiency Syndrome) merupakan kumpulan gejala penyakit (sindrom) spesifik yang disebabkan rusaknya sistem kekebalan tubuh yang berkaitan dengan infeksi HIV (Human Imunnodeficiency Virus). Prevalensi AIDS di Indonesia tahun 2014 sebesar 23,48 dengan CFR 1,67%,. Penelitian ini bertujuan untuk mengetahui karakteristik penderita HIV/AIDS di RSUD Dr. Djasamen Saragih Pematangsiantar tahun 2013-2014.
Penelitian ini bersifat desktiptif dengan desain case series. Populasi dan sampel adalah seluruh penderita HIV/AIDS sebanyak 145 kasus. Jenis data yang dikumpulkan data sekunder yang dianalisis dengan uji Chi-Square.
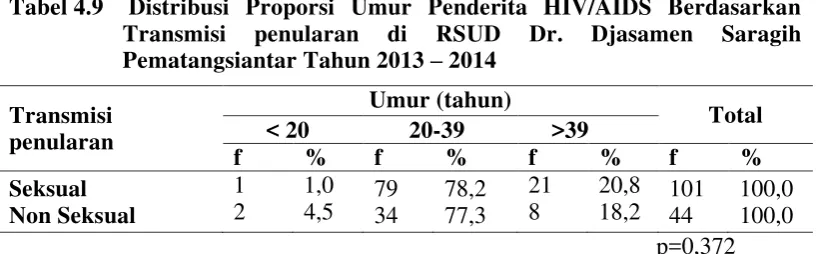
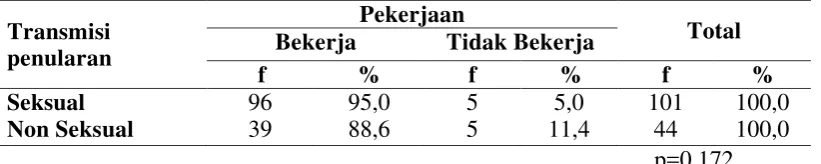
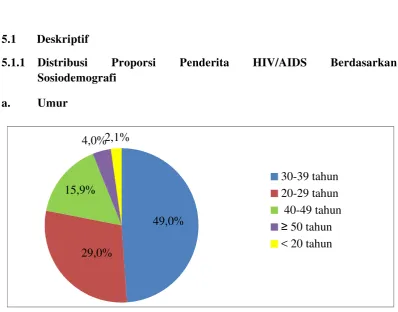
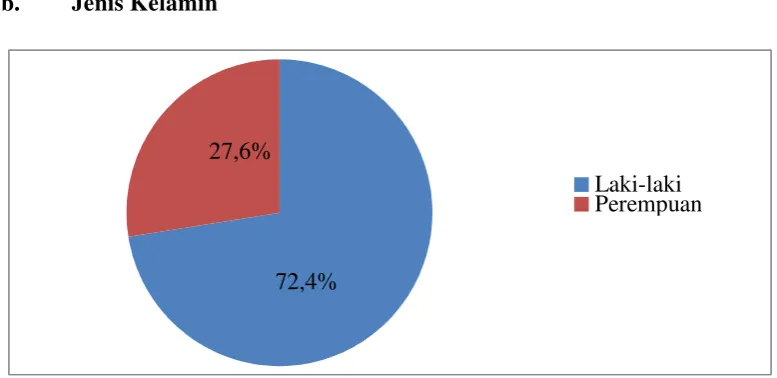
Hasil penelitan menunjukkan karakteristik berdasarkan sosiodemografi tertinggi adalah kelompok umur 30-39 tahun (49,0%), laki-laki (72,4%), tamat SLTA (55,2%), wiraswasta (53,1%), menikah (66,9%), bertempat tinggal di Kota Pematangsiantar (57,9%). Transmisi penularan tertinggi heteroseksual (65,5%), keadaan klinis tidak ada IO (54,5%), jenis IO tuberkulosis (48,5%), jumlah CD4 <200 sel/μl (60,0%), tahap terapi ARV stop (64,1%), keadaan terakhir penderita hidup (76,6%). Ditemukan tidak ada perbedaan proporsi yang bermakna antara umur berdasarkan transmisi penularan (p=0,372), jenis kelamin berdasarkan keadaan terakhir (p=0,297), status pekerjaan berdasarkan transmisi penularan (p=0,172), status pernikahan berdasarkan transmisi penularan (p=0,190), serta ada perbedaan proporsi yang bermakna antara jenis kelamin berdasarkan transmisi penularan (p<0,001) dan keadaan klinis berdasarkan keadaan terakhir (p<0,001).
Kepada masyarakat harus setia pada satu pasangan (be faithful) untuk mencegah penularan melalui heteroseksual berganti-ganti pasangan, kepada tokoh masyarakat, khususnya tokoh agama untuk ikut berperan dalam pendidikan moral masyarakat, kepada petugas Poliklinik HIV/AIDS untuk meningkatkan pelaksanaan pendampingan ODHA, memantau kepatuhan mengonsumsi ARV pasien serta mencatat informasi lebih rinci mengenai jenis infeksi oportunistik yang dimiliki oleh penderita, dan kepada pemerintah setempat untuk menutup lokalisasi di Bukit Maraja.
Kata Kunci: Karakteristik, HIV/AIDS
ABSTRACT
AIDS (Acquired Immune Deficiency Syndrome) is specific illness (syndrome) collecting caused by damaging immune system which is related to HIV (Human Immunodeficiency Virus). Prevalance rate of AIDS in Indonesia in 2014 was 23,48 with CFR of AIDS was 1,67. The main purpose of this research is to know characteristic of HIV/AIDS patients.
This research is descriptive study with case series design. The population and sample was all HIV/AIDS patients as many as 145 cases. Type of data collected is secondary data which is analyced by chi square-test.
The result of research showed the characteristic based on highest demograhy social with the age 30-39 years (49,0%), male (72,4%), Senior High School passed (55,2%), enterpreuner (53,1%), married (66,9%), Pematangsiantar Living (57,9%), highest infection transmission of heterosexual (65,5%), Clinic with no opportunity Infection (OI) (54,5%), Tuberculosis as OI type (48,5%), number of CD4<200 (60,0%), stop therapy phase (64,1%), alive living (76,6%). It is faound that no significant and different proportion between age and infection transmission (p=0,372), sex and last living (p=0,297), work status and infection transmission (p=0,172), marrige status and infection transmission (p=0,190). There is significant difference proportion between sex and infection transmission (p<0,001), and also clinic and last living (p<0,001).
It is suggested for society to be faithful to one person as living mate to prevent transmission through heterosexual in promiscuity, to public figure especially to public religion to get involved in morality education for education for society. It is suggested for staff of HIV/AIDS Poly clinic to monitor patient obedience in consuming ARV and to record information more detail about type of opportunity infection of patients. It is suggested to local government to close prostitution place in Bukit Maraja.
KATA PENGANTAR
Puji syukur penulis ucapkan kepada Tuhan karena berkat dan kasih-Nya
yang senantiasa berlimpah sehingga penulis dapat menyelesaikan penulisan
skripsi dengan judul: “Karakteristik Penderita HIV/AIDS di Rumah Sakit Umum Daerah Dr. Djasamen Saragih Pematangsiantar Tahun 2013 – 2014” yang merupakan salah satu prasyarat untuk meraih gelar Sarjana Kesehatan
Masyarakat di Universitas Sumatera Utara.
Dalam penulisan skripsi ini tidak terlepas bantuan dan dukungan dari
berbagai pihak, baik secara moril maupun materil. Pada kesempatan ini penulis
ingin menyampaikan ucapan terima kasih terkhusus kepada Ibu dr. Rahayu Lubis, M.Kes., Ph. D selaku Dosen Pembimbing I dan Ibu drh. Hiswani, M.Kes. selaku Dosen Pembimbing II yang telah meluangkan waktu dan pikirannya dalam memberikan bimbingan, saran, dan petunjuk kepada penulis
sehingga skripsi ini dapat diselesaikan. Penuis juga mengucapkan terima kasih
kepada:
1. Bapak Dr. Drs. Surya Utama, MS selaku Dekan Fakultas Kesehatan
Masyarakat Universitas Sumatera Utara.
2. Ibu drh. Rasmaliah, M.Kes. selaku Ketua Departemen Epidemiologi
Fakultas Kesehatan Masyarakat Universitas Sumatera Utara.
3. Bapak dr. M. Makmur Sinaga, M.S. selaku Dosen Penguji II yang telah
memberikan saran dan masukan dalam penyelesaian skripsi ini.
4. Bapak Drs. Jemadi, M.Kes selaku Dosen Penguji III yang telah memberikan
5. Ibu Dr. Ir. Zulhaida Lubis, M.Kes. selaku Dosen Pembimbing Akademik
dan Pembantu Dekan 1 Fakultas Kesehatan Masyarakat Universitas
Sumatera Utara.
6. Direktur RSUD Dr. Djasamen Saragih Pematangsiantar dr.Ria Talumbanua,
M.Kes., dan Koordinator CST dr. Saiden Saragih, MM dan Koordinator
VCT dr. Robby Sebayang beserta seluruh staf Poliklinik HIV/AIDS yang
telah banyak membantu penulis dalam menyelesaikan penelitian.
7. Seluruh Bapak/Ibu dosen dan staf Fakultas Kesehatan Masyarakat
Universitas Sumatera Utara khususnya Departemen Epidemiologi.
8. Teristimewa kepada orangtua tercinta Junner M. Butarbutar dan Tiurlena
Hasugian yang dengan penuh kasih selalu mendoakan, memberikan semangat serta memberikan didikan dalam menjalani hidup ini.
9. Saudara-saudaraku terkasih , kakak-kakakku (Marlina, SKM, Mardina S.P.)
dan adik-adikku (Sihol; Paskah; Alice) atas doa, perhatian, dan semangat
yang diberikan kepada penulis dalam menyelesaikan skripsi ini.
10. Sahabat dan saudaraku ―Tujuh‖ (Lamtiur, Elisabeth, Jane, Medis, Riris, dan
Sri Dewi) yang selalu memberikan semangat, serta waktunya untuk
sama-sama berjuang dan bertumbuh di dunia mahasiswa, seluruh ipar-ipar (bang
Lafandy, Tomcat, Bang Potan, Bang Tomcong, Bang Ario) dan mommy
(Desima Hutapea) si perfeksionis beserta Daddy (Fredy Bukit) si cuek berat.
11. PK GMKI Masa Bakti 2012 – 2013 (Bang Hotman, Kak Les, Kak Nancy,
Kak Sikap, Kak Sri, Bang Lucky, Kak Asni, Bang Manda, Lamtiur, Anjela,
Yolela, Yanti, Welsa, Rizky Manggor dan ‗beliaunya‘ Dedy) Kak Rini, Kak
Kristine, Kak Devi, Kak Raisa serta seluruh civitas GMKI FKM USU yang
telah memberikan motivasi dan menghabiskan waktu bersama dalam
melayani Dia Sang Kepala Gerakan. Serta semua orang yang tidak bisa
penulis sebutkan satu per satu.
Akhir kata penulis berharap semoga skripsi ini bermanfaat bagi para
pembaca khususnya keluarga besar Fakultas Kesehatan Masyarakat Universitas
Sumatera Utara.
Medan, Oktober 2015
DAFTAR ISI
2.6.1 Distribusi dan Frekuensi HIV/AIDS... 32
3.2.2 Waktu Peneltian ... 46
4.1.1 RSUD Dr. Djasamen Saragih Pematangsiantar ... 52
4.1.2 Poliklinik HIV/AIDS RSUD Dr. Djasamen Saragih Pematangsiantar ... 54
4.2 Analisis Univariat ... 55
4.2.1 Sosiodemografi Penderita HIV/AIDS ... 56
4.2.2 Transmisi Penularan Penderita HIV/AIDS ... 58
4.2.3 Keadaan Klinis Penderita ... 58
4.2.4 Jenis Infeksi Oportunistik Penderita ... 59
4.2.5 Jumlah CD4 Penderita ... 60
4.2.6 Tahap Terapi Antiretroviral (ARV) ... 60
4.2.7 Keadaan Terakhir Penderita HIV/AIDS ... 61
4.3 Analisis Bivariat ... 61
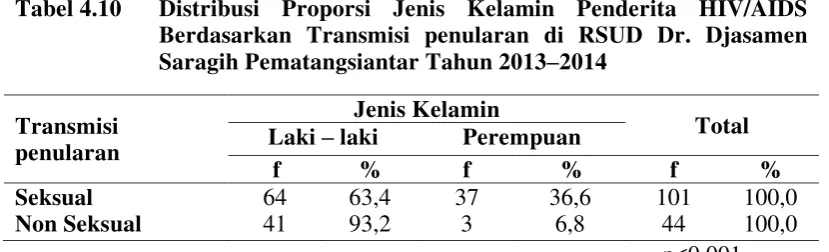
4.3.1 Umur Berdasarkan Transmisi Penularan ... 61
4.3.2 Jenis Kelamin Berdasarkan Transmisi Penularan ... 62
4.3.3 Jenis Kelamin Berdasarkan Keadaan Terakhir ... 63
4.3.4 Status Pekerjaan Berdasarkan Transmisi Penularan .. 64
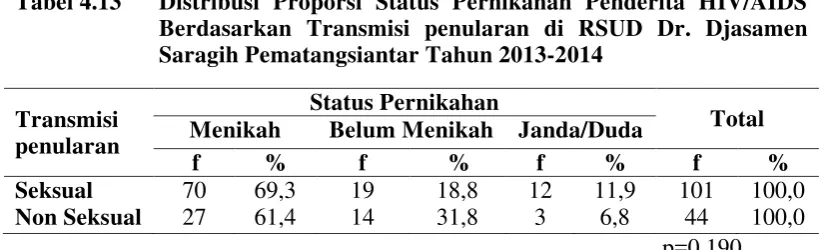
4.3.5 Status Pernikahan Berdasarkan Transmisi Penularan . 65 4.3.6 Jumlah CD4 Berdasarkan Transmisi Penularan ... 66
4.3.7 Keadaan Klinis Berdasarkan Keadaan Terakhir Penderita ... 66
BAB 5 PEMBAHASAN ... 67
5.1 Deskriptif ... 67
5.1.1 Distribusi Proporsi Penderita HIV/AIDS Berdasakan Sosiodemografi ... 67
5.1.2 Distribusi Proporsi Penderita HIV/AIDS Berdasar – kan Transmisi Penularan ... 73
5.1.3 Distribusi Proporsi Penderita HIV/AIDS Berdasarkan Keadaan Klinis Penderita ... 74
5.1.4 Distribusi Penderita HIV/AIDS Berdasarkan Jenis Infeksi Oportunistik ... 75
5.1.5 Distribusi Penderita HIV/AIDS Berdasarkan Jumlah CD4 Penderita ... 76
5.1.6 Distribusi Proporsi Penderita HIV/AIDS Berdasar kan Tahap Terapi ARV ... 77
5.1.7 Distribusi Proporsi Penderita HIV/AIDS Berdasarkan Keadaan Terakhir Penderita... 79
5.2.1 Umur Berdasarkan Transmisi Penularan ... 80
5.2.2 Jenis Kelamin Berdasarkan Transmisi Penularan ... 81
5.2.3 Jenis Kelamin Berdasarkan Keadaan Terakhir Penderita ... 82
5.2.4 Status Pekerjaan Berdasarkan Transmisi Penularan ... 83
5.2.5 Status Pernikahan Berdasarkan Transmisi Penularan ... 84
5.2.6 Jumlah CD4 Penderita Berdasarkan Transmisi Penularan ... 85
5.2.7 Keadaan Klinis Berdasarkan Keadaan Terakhir Penderita ... 86
BAB 6 KESIMPULAN DAN SARAN ... 88
6.1 Kesimpulan ... 88
6.2 Saran ... . 89
DAFTAR TABEL
Tabel 4.1 Susunan Petugas Poliklinik HIV/AIDS RSUD Dr. Djasamen Saragih Pematangsiantar………... 55
Tabel 4.2 Distribusi Proporsi Sosiodemografi Penderita HIV/AIDS di RSUD Dr. Djasamen Saragih Pematangsiantar Tahun 2013– 2014 ... 57
Tabel 4.3 Distribusi Proporsi Berdasarkan Transmisi Penularan Penderita HIV/AIDS di RSUD Dr. Djasamen Saragih Pematangsiantar Tahun 2013 – 2014 ... 58
Tabel 4.4 Distribusi Proporsi Penderita HIV/AIDS Berdasarkan Keadaan Klinis Penderita di RSUD Dr. Djasamen Saragih Pematangsiantar Tahun 2013 – 2014 ... 59
Tabel 4.5 Distribusi Jenis Infeksi Oportunistik Pada Penderita HIV/AIDS di RSUD Dr. Djasamen Saragih Pematangsiantar Tahun 2013–2014 ... 59
Tabel 4.6 Distribusi Penderita HIV/AIDS Berdasarkan Jumlah CD4 Penderita di RSUD Dr. Djasamen Saragih Pematangsiantar Tahun 2013–2014 ... 60
Tabel 4.7 Distribusi Proporsi Penderita HIV/AIDS Berdasarkan Tahap Terapi Antiretroviral (ARV) di RSUD Dr. Djasamen Saragih Pematangsiantar tahun 2013 – 2014... 60
Tabel 4.8 Distribusi Proporsi Penderita HIV/AIDS Berdasarkan Keadaan Terakhir Penderita HIV/AIDS di RSUD Dr. Djasamen Saragih Pematangsiantar Tahun 2013–2014 ... 61
Tabel 4.9 Distribusi Proporsi Umur Penderita HIV/AIDS Berdasarkan Transmisi Penularan di RSUD Dr. Djasamen Saragih Pematangsiantar Tahun 2013–2014 ………...…. 62
Tabel 4.10 Distribusi Proporsi Jenis Kelamin Penderita HIV/AIDS Berdasarkan Transmisi Penularan di RSUD Dr. Djasamen Saragih Pematangsiantar Tahun 2013–2014 …... 63
Tabel 4.12 Distribusi Proporsi Status Pekerjaan Penderita HIV/AIDS Berdasarkan Transmisi Penularan di RSUD Dr. Djasamen Saragih Pematangsiantar Tahun 2013–2014 …….……... 64
Tabel 4.13 Distribusi Proporsi Status Pernikahan Penderita HIV/AIDS Berdasarkan Transmisi Penularan di RSUD Dr. Djasamen Saragih Pematangsiantar Tahun 2013–2014 .…... 65
DAFTAR GAMBAR
Gambar 5.1 Diagram Pie Proporsi Penderita HIV/AIDS Berdasarkan Umur di RSUD Dr. Djasamen Saragih Pematangsiantar Tahun 2013-2014 ... 67
Gambar 5.2 Diagram Pie Proporsi Penderita HIV/AIDS Berdasarkan Jenis Kelamin di RSUD Dr. Djasamen Saragih Pematangsiantar Tahun 2013-2014 ... 68
Gambar 5.3 Diagram Pie Proporsi Penderita HIV/AIDS Berdasarkan Tingkat Pendidikan di RSUD Dr. Djasamen Saragih Pematangsiantar Tahun 2013-2014 ... 69
Gambar 5.4 Diagram Bar Proporsi Penderita HIV/AIDS Berdasarkan Pekerjaan di RSUD Dr. Djasamen Saragih Pematangsiantar Tahun 2013-2014 ... 70
Gambar 5.5 Diagram Pie Proporsi Penderita HIV/AIDS Berdasarkan Status Pernikahan di RSUD Dr. Djasamen Saragih Pematangsiantar Tahun 2013-2014... 71
Gambar 5.6 Diagram Pie Proporsi Penderita HIV/AIDS Berdasarkan Daerah Tempat Tinggal di RSUD Dr. Djasamen Saragih Pematangsiantar Tahun 2013-2014 ... 72
Gambar 5.7 Diagram Pie Proporsi Penderita HIV/AIDS Berdasarkan Transmisi Penularan di RSUD Dr. Djasamen Saragih Pematangsiantar Tahun 2013-2014 ... 73
Gambar 5.8 Diagram Pie Proporsi Penderita HIV/AIDS Berdasarkan Keadaan Klinis Penderita di RSUD Dr. Djasamen Saragih Pematangsinatar Tahun 2013 – 2014 ... 74
Gambar 5.10 Diagram Pie Distribusi Penderita HIV/AIDS Berdasarkan Jumlah CD4 di RSUD Dr. Djasamen Saragih Pematangsiantar Tahun 2013–2014 ... 76
Gambar 5.11 Diagram Pie Proporsi Penderita HIV/AIDS Berdasarkan Tahap Terapi ARV Tahun 2013-2014 di RSUD Dr. Djasamen Saragih Pematangsiantar ... 77
Gambar 5.12 Diagram Pie Proporsi Penderita HIV/AIDS Berdasarkan Keadaan Terakhir Penderita di RSUD Dr. Djasamen Saragih Pemtangsiantar Tahun 2013-2014 ... 79
Gambar 5.13 Diagram Bar Proporsi Umur Berdasarkan Transmisi Penularan pada Penderita HIV/AIDS di RSUD Dr. Djasamen Saragih Pematangsiantar Tahun 2013-2014 ... 80
Gambar 5.14 Diagram Bar Proporsi Jenis Kelamin Berdasarkan Transmisi Penularan Penderita HIV/AIDS di RSUD Dr. Djasamen Saragih Tahun 2013 – 2014... 81
Gambar 5.15 Diagram Bar Proporsi Jenis Kelamin Berdasarkan Keadaan Terakhir Penderita HIV/AIDS di RSUD Dr. Djasamen Saragih Tahun 2013 – 2014 ... 82
Gambar 5.16 Diagram Bar Proporsi Status Pekerjaan Berdasarkan Transmisi Penularan Penderita HIV/AIDS di RSUD Dr. Djasamen Saragih Pematangsiantar Tahun 2013-2014 ... 83
Gambar 5.17 Diagram Bar Proporsi Status Pernikahan Berdasarkan Transmisi Penularan Penderita HIV/AIDS di RSUD Dr. Djasamen Saragih Pematangsiantar Tahun 2013-2014 ... 84
DAFTAR LAMPIRAN
Lampiran 1. Surat Izin Penelitian ……… 96
Lampiran 2. Surat Keterangan Selesai Penelitian ………... 97
Lampiran 3. Master Data ……….………... 98
DAFTAR RIWAYAT HIDUP
Nama : Janni Togumaito Butarbutar
Tempat Lahir : Pematangsiantar
Tanggal Lahir : 16 Januari 1993
Suku Bangsa : Batak Toba
Jenis Kelamin : Perempuan
Anak ke : 3 dari 6 bersaudara
Agama : Kristen Protestan
Nama Ayah : Junner M. Butarbutar
Suku Bangsa Ayah : Batak Toba
Nama Ibu : Tiurlena Hasugian
Suku Bangsa Ibu : Batak Toba
Pendidikan Formal
1. SD/ Tamat Tahun : SD Swasta Budi Mulia 1 Pematangsiantar / 2005
2. SMP/ Tamat Tahun : SMP Swasta Budi Mulia Pematangsiantar / 2008
3. SMA/ Tamat Tahun : SMA Negeri 3 Pematangsiantar / 2011
4. Akademi/ Tamat Tahun : Fakultas Kesehatan Masyarakat USU/ 2015
ABSTRAK
AIDS (Acquired Imunne Deficiency Syndrome) merupakan kumpulan gejala penyakit (sindrom) spesifik yang disebabkan rusaknya sistem kekebalan tubuh yang berkaitan dengan infeksi HIV (Human Imunnodeficiency Virus). Prevalensi AIDS di Indonesia tahun 2014 sebesar 23,48 dengan CFR 1,67%,. Penelitian ini bertujuan untuk mengetahui karakteristik penderita HIV/AIDS di RSUD Dr. Djasamen Saragih Pematangsiantar tahun 2013-2014.
Penelitian ini bersifat desktiptif dengan desain case series. Populasi dan sampel adalah seluruh penderita HIV/AIDS sebanyak 145 kasus. Jenis data yang dikumpulkan data sekunder yang dianalisis dengan uji Chi-Square.
Hasil penelitan menunjukkan karakteristik berdasarkan sosiodemografi tertinggi adalah kelompok umur 30-39 tahun (49,0%), laki-laki (72,4%), tamat SLTA (55,2%), wiraswasta (53,1%), menikah (66,9%), bertempat tinggal di Kota Pematangsiantar (57,9%). Transmisi penularan tertinggi heteroseksual (65,5%), keadaan klinis tidak ada IO (54,5%), jenis IO tuberkulosis (48,5%), jumlah CD4 <200 sel/μl (60,0%), tahap terapi ARV stop (64,1%), keadaan terakhir penderita hidup (76,6%). Ditemukan tidak ada perbedaan proporsi yang bermakna antara umur berdasarkan transmisi penularan (p=0,372), jenis kelamin berdasarkan keadaan terakhir (p=0,297), status pekerjaan berdasarkan transmisi penularan (p=0,172), status pernikahan berdasarkan transmisi penularan (p=0,190), serta ada perbedaan proporsi yang bermakna antara jenis kelamin berdasarkan transmisi penularan (p<0,001) dan keadaan klinis berdasarkan keadaan terakhir (p<0,001).
Kepada masyarakat harus setia pada satu pasangan (be faithful) untuk mencegah penularan melalui heteroseksual berganti-ganti pasangan, kepada tokoh masyarakat, khususnya tokoh agama untuk ikut berperan dalam pendidikan moral masyarakat, kepada petugas Poliklinik HIV/AIDS untuk meningkatkan pelaksanaan pendampingan ODHA, memantau kepatuhan mengonsumsi ARV pasien serta mencatat informasi lebih rinci mengenai jenis infeksi oportunistik yang dimiliki oleh penderita, dan kepada pemerintah setempat untuk menutup lokalisasi di Bukit Maraja.
Kata Kunci: Karakteristik, HIV/AIDS
ABSTRACT
AIDS (Acquired Immune Deficiency Syndrome) is specific illness (syndrome) collecting caused by damaging immune system which is related to HIV (Human Immunodeficiency Virus). Prevalance rate of AIDS in Indonesia in 2014 was 23,48 with CFR of AIDS was 1,67. The main purpose of this research is to know characteristic of HIV/AIDS patients.
This research is descriptive study with case series design. The population and sample was all HIV/AIDS patients as many as 145 cases. Type of data collected is secondary data which is analyced by chi square-test.
The result of research showed the characteristic based on highest demograhy social with the age 30-39 years (49,0%), male (72,4%), Senior High School passed (55,2%), enterpreuner (53,1%), married (66,9%), Pematangsiantar Living (57,9%), highest infection transmission of heterosexual (65,5%), Clinic with no opportunity Infection (OI) (54,5%), Tuberculosis as OI type (48,5%), number of CD4<200 (60,0%), stop therapy phase (64,1%), alive living (76,6%). It is faound that no significant and different proportion between age and infection transmission (p=0,372), sex and last living (p=0,297), work status and infection transmission (p=0,172), marrige status and infection transmission (p=0,190). There is significant difference proportion between sex and infection transmission (p<0,001), and also clinic and last living (p<0,001).
It is suggested for society to be faithful to one person as living mate to prevent transmission through heterosexual in promiscuity, to public figure especially to public religion to get involved in morality education for education for society. It is suggested for staff of HIV/AIDS Poly clinic to monitor patient obedience in consuming ARV and to record information more detail about type of opportunity infection of patients. It is suggested to local government to close prostitution place in Bukit Maraja.
BAB 1 PENDAHULUAN
1.1Latar Belakang
Human Imunnodeficiency Virus (HIV)/ Acquired Imunne Deficiency Syndrome (AIDS) adalah masalah besar yang mengancam banyak negara di seluruh dunia. Tidak ada negara yang terbebas dari penyakit ini. HIV/AIDS
menyebabkan berbagai krisis secara bersamaan, menyebabkan krisis kesehatan,
krisis pembangunan negara, krisis ekonomi, pendidikan dan juga krisis
kemanusiaan. Hal ini menunjukkan bahwa HIV/AIDS menyebabkan krisis
multidimensi (Djoerban, 2010).
Penderita AIDS pertama kali ditemukan pada tahun 1981 di Amerika
Serikat dan sampai saat ini telah berkembang menjadi masalah kesehatan global.
Berdasarkan data dari Joint United Nation Program on HIV/AIDS (UNAIDS) tahun 2008 terdapat 33,4 juta penderita HIV di dunia dengan proporsi pada
anak-anak <15 tahun sebesar 6.29%. Jumlah kasus baru 2,7 juta orang dengan proporsi
pada anak-anak <15 tahun 14,81% (430.000 orang), proporsi pada orang dewasa
85,19% (2,3 juta orang). Dengan CFR akibat AIDS sebesar 5,99%, dan dengan
proporsi 85% diantaranya adalah orang dewasa (UNAIDS, 2009).
Sub Sahara Afrika merupakan wilayah dengan kasus HIV/AIDS tertinggi
di dunia dengan 22,4 juta orang menderita HIV/AIDS, kasus baru 1,9 juta orang,
Prevalens Rate (PR) pada penderita dewasa 5,2%. Sedangkan CFR akibat AIDS
Barat terdapat 2,3 juta penderita HIV/AIDS dengan kasus baru 75.000 orang dan
jumlah kematian 38.000 orang dengan CFR 1,65 % (UNAIDS, 2009).
Berdasarkan data WHO (2014), 15 juta orang meninggal karena HIV di
dunia pada tahun 2013 (CFR 42,86 %). Diperkirakan 35.000.000 orang hidup
dengan HIV sampai dengan akhir tahun 2013 dan 21.000.000 orang di dunia
terinfeksi HIV pada tahun 2013. Sub-Sahara Afrika merupakan wilayah dengan
kasus tertinggi, yaitu 24.700.000 orang terinfeksi HIV pada tahun 2013. Jumlah
kasus ini merupakan 70% dari seluruh kasus baru HIV di dunia pada tahun 2013
(WHO, 2014).
Menurut CDC (Centers for Disease Control and Prevention) pada tahun 2013 terdapat 2.100.000 kasus baru HIV tersebar di seluruh dunia. Sebanyak
35.000.000 orang hidup dengan HIV dan 12.900.000 orang telah mendapatkan
antiretroviral therapy (ARV). Diestimasi 1.500.000 orang meninggal karena AIDS dan 39.000.000 orang dengan AIDS telah meninggal sejak epidemik terjadi
pertama kali di seluruh dunia. Sub-Sahara Afrika merupakan bagian dunia dengan
kasus HIV/AIDS tertinggi, dengan proporsi 70% dari seluruh kasus baru HIV
yang terjadi di dunia. Asia Pasifik, Amerika Latin dan Karibia, serta Eropa Barat
dan Asia Tengah merupakan bagian dunia dengan kasus HIV/AIDS yang cukup
signifikan (CDC, 2013).
Di Indonesia, kasus AIDS pertama kali dilaporkan pada 1987, yang terjadi
pada seorang warga negara asing di Bali. Tahun berikutnya mulai dilaporkan
adanya kasus di berbagai provinsi. Perkembangan penyakit HIV/AIDS terus
menunjukkan peningkatan (BAPPENAS,2013). Semakin tingginya mobilitas
Indonesia, meningkatnya perilaku seksual yang tidak aman, dan meningkatnya
penyalahgunaan NAPZA (Narkota, Psikotropika, dan Zat Adiktif lainnya) melalui
suntikan secara simultan telah memperbesar tingkat risiko penyebaran HIV/AIDS.
Saat ini Indonesia telah digolongkan sebagai negara dengan tingkat epidemis yang
terkonsentrasi (consentrated level epidemic) (Depkes RI, 2004).
HIV di Indonesia telah berkembang dari sejumlah kasus kecil HIV dan
memasuki tahap epidemis dengan beberapa sub-populasi beresiko tinggi yang
memiliki angka insiden di atas 5%. Salah satu hal yang ada di Indonesia adalah
tingginya variasi spesial tingkat kemunculan kasus ini. Angka tertinggi terjadi di
Propinsi Irian Jaya/Papua, Jakarta, Bali, Riau, dan Sulawesi Utara. Kondisi di
Propinsi Irian Jaya/Papua merupakan hal yang paling mengganggu dengan
tingginya tingkat infeksi yang tercatat di beberapa wilayah di propinsi ini dan
pada penduduk berisiko tinggi (Hugo, 2001).
Jumlah penderita HIV/AIDS dapat digambarkan sebagai fenomena gunung
es (iceberg phenomena), yaitu jumlah penderita yang dilaporkan jauh lebih kecil daripada jumlah penderita yang sebenarnya. Hal ini berarti bahwa jumlah
penderita HIV/AIDS di Indonesia yang sebenarnya belum diketahui dengan pasti.
Jumlah kumulatif kasus HIV yang dilaporkan sejak tahun 2000 sampai dengan 31
Desember 2004 sebanyak 3.368 kasus. Sedangkan untuk kumulatif kasus AIDS
sejak tahun 1998-2004 adalah 2.682 kasus. Terdapat 740 kasus dari seluruh kasus
di tahun 2000-2004 telah meninggal dunia (CFR 21,97%). Kasus AIDS tertinggi
dilaporkan dari Provinsi DKI Jakarta disusul Papua, Jawa Timur dan Bali. Sesuai
penduduk secara nasional sebesar 1,33. Rate tertinggi terjadi di Papua diikuti DKI
Jakarta, Bali, Maluku, dan Sulawesi Utara (Depkes RI, 2004).
Setelah tiga tahun berturut—turut yaitu sejak 2010 – 2012, jumlah kasus
HIV positif di Indonesia cukup stabil. Perkembangan jumlah kasus baru HIV
positif pada tahun 2013 kembali mengalami peningkatan secara signifikan,
dengan kenaikan mencapai 35% dibanding tahun 2012 yaitu dari 21.511 kasus
menjadi 29.037 kasus. Namun sejak tahun 2004 CFR akibat AIDS cenderung
menurun. Pada tahun 2013 CFR AIDS di Indonesia sebesar 1,67%, menurun
2,12% dari tahun sebelumnya (Kemenkes RI, 2014).
Lebih dari dua per lima provinsi (14 provinsi) di Indonesia memiliki
jumlah kasus HIV>440, meliputi seluruh provinsi di Pulau Papua dan Pulau Jawa
Bali serta berbagai provinsi di Sumatera (salah satunya Sumatera Utara),
Kalimantan, dan Sulawesi. Jumlah kasus HIV pada kelompok tersebut
menyumbang hampir 90% dari seluruh jumlah kasus HIV di Indonesia. Provinsi
dengan jumlah HIV tertinggi adalah DKI Jakarta, Papua dan Jawa Timur
(Kemenkes RI, 2014).
Menurut Laporan Ditjen PP & PL (2014) bahwa kasus tertinggi HIV dan
AIDS berada di provinsi Papua dengan Prevalensi kasus AIDS per 100.000
penduduk sebesar 359,43, diikuti Provinsi Papua Barat dengan prevalensi 228,03,
Provinsi Bali (prevalensi 109,52), Kalimantan Barat (Prevalensi 38,65).
Sedangkan prevalensi kasus AIDS per 100.000 penduduk Indonesia pada tahun
2014 adalah sebesar 23,48 (Ditjen PP & PL, 2014).
Di Sumatera Utara pada tahun 2010 terdapat jumlah kasus baru untuk
546 kasus (prevalensi per 100.000 penduduk 4,17). Penambahan kasus baru pada
tahun 2011 menyebabkan peningkatan jumlah kasus HIV/AIDS secara
keseluruhan menjadi 3.237 kasus. Pada tahun 2012, kasus baru HIV sebesar 821
dan kasus baru AIDS sebesar 643. Hal ini mengakibatkan jumlah kasus
HIV/AIDS meningkat tajam menjadi 6.430 kasus dengan rincian, 2.189 kasus
HIV dan 4.241 kasus kumulatif kasus AIDS. Maka, prevalensi HIV per 100.000
penduduk adalah 6,21 dan prevalensi AIDS sebesar 4,87 (Dinkes Sumut, 2012).
Keadaan ini belum merupakan jumlah keseluruhan kasus. Namun masih
banyak kasus yang tidak terlihat. Hal ini dikarenakan oleh fenomena gunung es
“ice berg fenomen” yang memperlihatkan jumlah kasus yang ditemukan lebih
sedikit dari jumlah sebenarnya di dalam populasi. Kasus baru HIV/AIDS
tertinggi di 4 Kabupaten/Kota di Sumatera Utara tahun 2012 secara berturut-turut
adalah kota Medan yaitu 506 kasus atau sekitar 34,56%, Kabupaten Karo 347
kasus (23,70%), Kabupaten Deli Serdang sebanyak 172 kasus (11,75%) dan Kota
Pematangsiantar sebanyak 85 kasus (5,8%) dari total seluruh penderita baru
(Dinkes Sumut, 2012).
Berdasarkan karakteristik penderita HIV/AIDS di Sumatera Utara (2012)
diketahui penderita terbanyak adalah pria dengan proporsi 75%, sedangkan
proporsi pada wanita yaitu 25%. Sumber penularan terbanyak melalui hubungan
heteroseksual 65% dan pengguna jarum suntik (IDUs) 26%. Presentase penularan
dari ibu ke bayi (prenatal) meningkat dari 0,6% pada tahun 2007 menjadi 1,6% pada tahun 2012. Berdasarkan golongan umur yaitu 84% adalah kelompok usia
20-39 tahun. Berdasarkan kewarganegaraan diketahui 99,2% adalah Warga
Menurut penelitian yang dilakukan oleh Purnama di Puskesmas Tanjung
Morawa sejak Agustus 2006 – Mei 2010, dilaporkan bawa jumlah kasus
HIV/AIDS sebanyak 97 orang (Sidebang, 2008). Sedangkan penelitian yang
dilakukan oleh Desima di Klinik VCT Rumah Sakit Umum HKBP Balige tahun
2008 – 2012, dilaporkan bahwa jumlah kasus HIV/AIDS sebanyak 145 orang,
yaitu 37 kasus HIV dan 108 kasus AIDS (Hutapea, 2013).
Berdasarkan hasil survei pendahuluan yang dilakukan di RSUD Djasamen
Saragih Pematangsiantar, diperoleh jumlah kasus HIV/AIDS dari tahun
2013-2014 terdapat 145 kasus , 61 kasus dari 543 orang yang melakuan tes pada tahun
2013 dan 84 kasus dari 506 orang yang melakukan tes tahun 2014. Jumlah kasus
ini diperoleh dari data pengunjung Poliklinik HIV/AIDS yang melakukan tes HIV.
Berdasarkan uraian di atas maka perlu dilakukan penelitian untuk
mengetahui karakteristik penderita HIV/AIDS di RSUD Dr. Djasamen Saragih
Pematangsiantar tahun 2013 – 2014.
1.2 Rumusan Masalah
Belum diketahui karakteristik penderita HIV/AIDS di RSUD Djasamen
Saragih Pematangsiantar tahun 2013 – 2014.
1.3 Tujuan Penelitian 1.3.1 Tujuan Umum
Mengetahui karakteristik penderita HIV/AIDS di RSUD Djasamen
1.3.2 Tujuan Khusus
a. Mengetahui distribusi proporsi penderita HIV/AIDS berdasarkan
sosiodemografi (umur, jenis kelamin, tingkat pendidikan, pekerjaan, status
pernikahan, dan daerah tempat tinggal).
b. Mengetahui distribusi proporsi penderita HIV/AIDS berdasarkan transmisi
penularan.
c. Mengetahui distribusi proporsi penderita HIV/AIDS berdasarkan keadaan
klinis penderita.
d. Mengetahui distribusi proporsi penderita HIV/AIDS berdasarkan jenis
infeksi oportunistik.
e. Mengetahui distribusi proporsi penderita HIV/AIDS berdasarkan jumlah
CD4 penderita.
f. Mengetahui distribusi penderita HIV/AIDS berdasarkan tahap terapi
Antiretroviral (ARV) yang diterimanya.
g. Mengetahui distribusi penderita HIV/AIDS berdasarkan keadaan terakhir
penderita.
h. Mengetahui distribusi proporsi umur penderita HIV/AIDS berdasarkan
transmisi penularan.
i. Mengetahui distribusi proporsi jenis kelamin penderita HIV/AIDS
berdasarkan transmisi penularan.
j. Mengetahui distribusi proporsi jenis kelamin penderita HIV/AIDS
berdasarkan keadaan terakhir penderita.
k. Mengetahui distribusi proporsi status pekerjaan penderita HIV/AIDS
l. Mengetahui distribusi proporsi status pernikahan penderita HIV/AIDS
berdasarkan transmisi penularan.
m. Mengetahui distribusi proporsi jumlah CD4 penderita berdasarkan transmisi
penularan.
n. Mengetahui distribusi proporsi keadaan klinis penderita berdasarkan
keadaan terakhir penderita.
1.4 Manfaat Penelitian
a. Sebagai bahan masukan bagi pihak rumah sakit dalam meningkatkan
pelayanan kesehatan bagi penderita HIV/AIDS di Rumah Sakit Umum
Daerah Djasamen Saragih Pematangsiantar.
b. Sebagai sarana meningkatkan pengetahuan masyarakat mengenai
HIV/AIDS sehingga masyarakat mau dan mampu melakukan perubahan
perilaku dalam mencegah penularan HIV/AIDS.
c. Sebagai sarana meningkatkan wawasan penulis mengenai HIV/AIDS dan
sebagai salah satu syarat untuk menyelesaikan studi di Fakultas Kesehatan
Masayarakat USU Medan.
d. Sebagai bahan referensi bagi peneliti lain yang berguna dalam
pengembangan Ilmu Kesehatan Masyarakat khususnya mengenai
BAB 2
TINJAUAN PUSTAKA
2.1 Definisi HIV dan AIDS 2.1.1 Definisi HIV
HIV (Human Imunnodeficiency Virus) merupakan oportunis sistem imun yang dapat menggunakan aktivitas sistem imun untuk replikasinya. Virus ini dapat
melumpuhkan sebagian besar komponen respons imun penjamu melalui
mekanisme langsung maupun tidak langsung (Alam, 2012). HIV merupakan virus
golongan retrovirus yang termasuk dalam famili lentivirus. Seperti retrovirus yang
lain, HIV menginfeksi tubuh dengan periode inkubasi yang panjang (klinik-laten),
dan utamanya menyebabkan munculnya tanda dan gejala AIDS. HIV
menyebabkan beberapa kerusakan sistem imun dan menghancurkannya. Hal
tersebut terjadi dengan menggunakan DNA dari CD4 dan limfosit untuk
mereplikasi diri. Dalam proses ini, virus tersebut menghancurkan CD4 dan
limfosit (Kurniawati, 2011).
Virus ini pertama kali diisolasi pada tahun 1983 oleh ilmuwan Prancis
Montagnier (Institute Pasteur, Paris). Beliau mengisolasi virus dari pasien dengan
gejala limfadenopati dan menemukan virus HIV, sehingga virus ini dinamakan
lymphadenopathy associated virus (LAV). Pada tahun 1984 Gallo (National Institute of Health, USA) menemukan virus human T lymphotropic (HTLV-III) yang juga menyebabkan AIDS. Pada tahun 1986 di Afrika ditemukan beberapa
tipe HIV, yaitu HIV-1 yang sering menyerang manusia dan HIV-2 yang
Virion HIV berukuran sekitar 100 nm dan mengandung dua kopi genom
RNA single-stranded. Genom RNA ini dilapisi oleh protein nukleokapsid (NC) dan kompleks protein-RNA ini dilapisi oleh kapsid (CA). Sama seperti virus
dengan envelope lainnya, membran virus didapatkan selama proses budding dari sel penjamu, tetapi komponen protein permukaan dan glikoprotein transmembran
merupakan hasil pengkodean genom virus. Selain protein stuktural ini, virion juga
mengandung tiga protein spesifik yang penting untuk proses replikasi, yaitu
reverse transcriptase (RT), protase (PR), dan integrase (IN) (Alam, 2012).
2.1.2 Definisi AIDS
AIDS adalah singkatan dari Acquired Imunne Deficiency Syndrome. Acquired berarti didapat, ditularkan dari satu orang ke orang lain. Bukan penyakit bawaan. Imunne berarti kebal, sistem pertahanan/kekebalan tubuh, yang melindungi tubuh terhadap infeksi. Deficiency berarti kekurangan, menunjukkan adanya kadar atau nilai yang lebih rendah dari normal/biasanya. Dan Syndrome berarti sindrom, suatu kumpulan tanda atau gejala yang bila didapatkan secara
bersamaan, menunujukkan bahwa seseorang mengidap suatu penyakit/keadaan
tertentu. AIDS merupakan kumpulan gejala penyakit (sindrom) spesifik yang
disebabkan rusaknya sistem kekebalan tubuh maupun spektum keseluruhan
masalah kesakitan yang berkaitan dengan infeksi HIV (Ditjen PP&PL RI, 1989).
Acquired Imunne Deficiency Syndrome adalah penyakit yang disebabkan oleh virus yang disebut HIV. Pada umumnya AIDS disebabkan HIV-1, dan
beberapa kasus seperti di Afrika tengah disebabkan HIV-2 (Baratwidjaja,K.G.,
2006). Virus ini menyerang dan merusak sel-sel limfosit T CD4 sehingga
suatu penyakit saja, tetapi merupakan gejala-gejala penyakit yang disebabkan oleh
infeksi berbagai jenis mikroorganisme seperti; infeksi bakteri, virus, jamur,
bahkan timbulnya keganasan akibat menurunnya daya tahan tubuh penderita
(Murtiastutik, 2008).
2.2 Etiologi dan Patogenesis HIV/AIDS
Retrovirus merupakan virus RNA single-stranded dengan envelope. Virus ini akan mengkode reverse transkriptase (RNA-dependent DNA polymerase) yang mengkopi genom virus menjadi DNA double strainded dan akan berintegrasi dengan genom pejamu. Retrovirus sangat sensitif terhadap faktor-faktor yang dapat mempengaruhi tekanan permukaan, sehingga tidak dapat
ditransmisikan melalui udara dan debu, tetapi membutuhkan kontak erat dengan
sumber infeksi. Secara garis besar, retrovirus terdiri atas dua kelompok besar, yaitu oncovirus dan lentivirus. Virus HIV termasuk dalam kelompok lentivirus. Lentivirus dapat bertahan selama bertahun-tahun dalam keadaan laten tanpa menyebabkan kematian sel dan kemudian akan bersifat sitolik saat sel yang
terinfeksi mendapat stimulasi tertentu (Alam, 2012).
Secara sederhana sel HIV terdiri dari:
1. Inti-RNA dan enzim transkriptase reversi (polimerase), protease, dan
integrase.
2. Kapsid – antigen p24.
3. Sampul (antigen p17) dan tonjolan glikoprotein (gp120 dan gp41).
HIV menempel pada limfosit sel induk melalui gp120 sehingga akan
terjadi fusi membran HIV dengan sel induk. Inti HIV kemudian masuk ke dalam
HIV melalui enzim polimerase. Enzim integrasi kemudian akan membantu DNA
HIV untuk berintegrasi dengan DNA sel induk (Widoyono, 2008).
DNA virus yang dianggap oleh tubuh sebagai DNA sel induk, akan
membentuk RNA dengan fasilitas sel induk. Sedangkan mRNA dalam sitoplasma
akan diubah oleh enzim protease menjadi partikel HIV. Partikel ini selanjutnya
mengambil selubung dari bahan sel induk untuk dilepaskan sebagai virus HIV
lainnya. Mekanisme penekanan pada sistem imun (imunosupresi) ini akan
menyebabkan pengurangan dan terganggunya jumlah dan fungsi sel limfosit T
(Widoyono, 2008).
HIV menyerang CD4, baik secara langsung maupun tidak langsung.
Secara langsung, sampul HIV yang mempunyai efek toksik akan menghambat
fungsi sel T (toxic HIV). Secara tidak langsung, lapisan luar protein HIV yang disebutkan sampul gp120 dan anti p24 berinteraksi dengan CD4 yang kemudian
menghambat aktivitas sel yang mempresentasikan antigen (APC). Setelah HIV
melekat melalui reseptor CD4 dan co-reseptor bagian sampul tersebut melakukan fusi dengan membran sel dan bagian intinya masuk ke dalam sel membran. Pada
bagian ini terdapat enzim reverse transcriptase yang terdiri atas DNA polimerase dan ribonuklease. Pada inti yang mengadung RNA, enzim DNA polimerase
menyusun kopi DNA dari RNA tersebut. Enzim ribonuklease memusnahkan RNA
asli. Enzim polimerase kemudian membentuk kopi DNA kedua dari DNA pertama
yang tersusun sebagai cetakan (Baratawidjaja, K.G., 2006).
Setelah terbentuk, kode genetik DNA berupa untaian rantai ganda akan
masuk ke inti sel. Kemudian enzim integrase, DNA kopi dari virus disisipkan
bereplikasi menyebabkan sel limfosit CD4 mengalami sitolisis. Selain itu, virus
HIV yang telah berhasil masuk dalam tubuh pasien juga menginfeksi berbagai
macam sel, terutama monosit, makrofag, sel-sel mikroglia di otak, sel-sel bobfour plasenta, sel-sel dedrit pada kelenjar limfa, sel-sel epitel pada usus, dan sel
Langerhans di kulit (Kurniawati, 2011).
Patogenesis infeksi HIV merupakan proses yang kompleks dan
multifaktoral yang melibatkan faktor penjamu dan virus. Tingkat replikasi virus
in vivo menggambarkan keseimbangan antara faktor positif dan negatif yang mengatur ekspresi virus. Tingkat replikasi virus juga berhubungan erat dengan
tingkat depresi sel limfosit CD4 dan kecepatan progresi penyakit (Alam, 2012).
Perjalanan klinis pasien dari tahap terinfeksi HIV sampai tahap AIDS,
sejalan dengan penurunan derajat imunitas pasien, terutama imunitas seluler dan
menunjukkan gambaran penyakit kronis. Penurunan imunitas biasanya diikuti
adanya peningkatan risiko dan derajat keparahan infeksi oportunistik serta
penyakit keganasan. Dari semua orang yang terinfeksi HIV, sebagian berkembang
menjadi AIDS pada 3 tahun pertama, 50% menjadi AIDS sesudah 10 tahun, dan
hampir 100% pasien HIV menunjukkan gejala AIDS setelah 13 tahun
(Kurniawati, 2011).
Dalam tubuh ODHA, partikel virus akan bergabung dengan DNA sel
pasien, sehingga orang yang terinfeksi HIV seumur hidup akan tetap terinfeksi.
Sebagian pasien memperlihatkan gejala tidak khas seperti demam, nyeri menelan,
pembengkakan kelenjar getah bening, ruam diare, atau batuk pada 3-6 minggu
Infeksi primer berkaitan dengan periode waktu di mana HIV pertama kali
masuk ke dalam tubuh. Pada fase awal proses infeksi (imunokompeten) akan
terjadi respon imun berupa peningkatan aktivitas imun, yaitu pada tingkat seluler
(HLA-DR; sel T; IL-2R); serum atau humoral (beta-2 mikroglobulin, neopterin,
CD8, IL-R) dan antibodi unpregulation (gp 120, anti p24; IgA). Infeksi HIV akan menghancurkan sel-sel T, sehingga T-helper tidak dapat memberikan induksi kepada sel-sel efektor sistem imun. Dengan tidak adanya T-helper, sel-sel efektor sistem imun seperti T8 sitotoksik, sel NK, monosit dan sel B tidak dapat berfungsi
secara baik. Daya tahan tubuh menurun sehingga pasien jatuh ke dalam stadium
lebih lanjut (Kurniawati, 2011).
Pada fase infeksi primer ini, darah pasien menunjukkan jumlah virus yang
sangat tinggi, yang berarti banyak virus lain di dalam darah. Sejumlah virus dalam
darah atau plasma per milimeter mencapai 1 juta. Orang dewasa yang baru
terinfeksi sering menunjukkan sindrom retroviral akut. Tanda dan gejala dari
sindrom retroviral akut ini meliputi: panas, nyeri otot, sakit kepala, mual, muntah,
diare, berkeringat di malam hari, kehilangan berat badan, serta timbul ruam.
Tanda dan gejala tersebut biasanya terjadi 2 – 4 minggu setelah infeksi, kemudian
hilang atau menurun setelah beberapa hari dan sering salah terdeteksi sebagai
influenza atau infeksi mononukleosis (Kurniawati, 2011).
Selama infeksi akut, jumlah limfosit CD4 dalam darah menurun dengan
cepat. Target virus ini adalah limfosit CD4 pada nodus limfa dan thymus selama waktu tersebut. Individu yang terinfeksi HIV akan mungkin terkena infeksi
Tes antibodi HIV menggunakan enzym linked imunoabsorbent away (ELISA) yang akan menunjukkan hasil positif (Kurniawati, 2011).
Setelah infeksi akut, dimulailah infeksi HIV asimptomatik (tanpa gejala).
Masa tanpa gejala ini berlangsung selama 8-10 tahun. Tetapi ada sekelompok
orang yang perjalanan penyakitnya sangat cepat, hanya sekitar 2 tahun, dan ada
pula yang perjalanannya sangat lambat (Kurniawati, 2011).
Seiring dengan makin memburuknya kekebalan tubuh, ODHA mulai
menampakkan gejala akibat infeksi oportunistik (penurunan berat badan, demam
lama, pembesaran kelenjar getah bening, diare, tuberkulosis, infeksi jamur,
herpes, dan lain-lain). Fase ini disebut dengan imunodefisiensi. Pada fase ini
ditemukan adanya faktor supresif berupa antibodi terhadap proliferasi sel T di
dalam serum pasien yang terinfeksi HIV. Adanya supresif pada proliferasi sel T
tersebut dapat menekan sintesis dan sekresi limfokin, sehingga sel T tidak mampu
memberikan respons terhadap mitogen, terjadi disfungsi imun yang ditandai
dengan penurunan kadar CD4, sitokin (IFNχ; IL-2; IL-6); antibodi down regulation (gp120; anti p-24); TNF α; antinef (Kurniawati, 2011).
Perjalanan penyakit lebih progresif pada pengguna narkoba. Lamanya
penggunaan jarum suntik berbanding lurus dengan infeksi pneumonia dan
tuberkulosis. Infeksi oleh kuman lain akan membuat HIV membelah lebih cepat.
Selain itu dapat mengakibatkan reaktivasi virus di dalam limfosit T sehingga
2.3 Transmisi HIV/AIDS
Pola transmisi yang berhubungan dengan unsur tempat ke luar dan
masuknya agen adalah transmisi seksual yang berhubungan dengan semen dan
cairan vagina/seviks, serta transmisi non seksual yang berhubungan dengan darah.
Hal ini juga terjadi pada transmisi HIV (Ditjen PP&PL, 1989). Proses penularan
virus HIV melalui berbagai cara yaitu: secara horizontal melalui hubungan
seksual dan melalui darah yang terinfeksi, atau secara vertikal penularan dari
ibunya ke bayi yang dikandungnya (Murtiastutik, 2008).
Penularan HIV/AIDS terjadi akibat masuknya cairan tubuh yang
mengandung virus HIV melalui hubungan seksual, baik homoseksual maupun
heteroseksual, jarum suntik pada penggunaan narkoba, transfusi komponen darah
dan dari ibu yang terinfeksi HIV ke bayi yang dilahirkannya. Oleh karena itu
kelompok risiko tinggi terhadap HIV/AIDS adalah pengguna narkotika, pekerja
seks komersial dan pelanggannya, serta narapidana (Djoerban, 2010).Penyebaran
HIV saat ini masih terkonsentrasi pada populasi kunci dimana penularan terjadi
melalui penderita yang berisiko seperti penggunaan jarum suntik yang tidak steril
pada kelompok penasun dan perilaku seks yang tidak aman baik pada hubungan
heteroseksual maupun homoseksual (KPA, 2009).
2.3.1 Transmisi Seksual
Penularan utama dari HIV adalah melalui hubungan seksual dengan orang
terinfeksi. Virus HIV dapat memasuki tubuh melalui vagina, vulva, penis, rektum
atau mulut saat melakukan hubungan seksual. Hal ini karena pada area-area
tersebut, kulit sangat tipis dan dapat mudah robek sehingga menjadi pintu
Hubungan seksual secara vaginal, anal, dan oral dengan penderita HIV
tanpa alat pelindung bisa menularkan HIV. Selama hubungan seksual
berlangsung, air mani, cairan vagina, dan darah dapat mengenai selaput lendir
vagina, penis, dubur atau mulut sehingga HIV yang terdapat dalam cairan tersebut
masuk ke aliran darah. Selama berhubungan juga bisa terjadi lesi mikro pada
dinding vagina, dubur, dan mulut yang bisa menjadi jalan HIV untuk masuk ke
aliran darah pasangan seksual (Kurniawati, 2011).
Hubungan seksual (penetrative sexual intercourse) baik vaginal maupun oral merupakan cara transmisi yang paling sering terutama pada pasangan seksual
pasif yang menerima ejakulasi semen pengidap HIV. Diperkirakan ¾ dari jumlah
pengidap HIV di dunia mendapatkan infeksi dengan cara ini. HIV dapat
ditularkan melalui hubungan seksaul dari pria-wanita, wanita-pria, dan pria-pria
(Irianto, 2014).
Pada hubungan seksual ano-genital, yang dilakukan oleh para homoseks,
mukosa rektum mudah mengalami perlukaan karena lapisan mukosa tipis dan
tidak diperuntukkan untuk hubungan seksual seperti halnya dinding vagina
(Irianto, 2014). Cara hubungan seksual ano-genital merupakan perilaku seksual
dengan risiko tertinggi, khususnya bagi mitra seksual yang pasif menerima
ejakulasi semen dari seorang pengidap HIV, karena mukosa rektum sangat tipis
dan mudah sekali mengalami perlukaan saat berhubungan seksual secara
ano-genital. Risiko ini bertambah bila terjadi perlukaan dengan tangan (fisting) pada anus/rektum. Tingkat risiko kedua adalah hubungan oro-genital termasuk menelan
semen dari mitra seksual pengidap HIV. Dan tingkat risiko ketiga adalah
Transmisi HIV melalui hubungan heteroseks dapat terjadi dari pria-wanita
maupun sebaliknya. Di negara-negara Afrika, kebanyakan pengidap HIV/AIDS
mendapat infeksi melalui hubungan heteroseks. Data yang ada menunjukkan
bahwa transmisi dari pria pengidap HIV/AIDS kepada wanita pasangannya lebih
sering terjadi dibandingkan dari wanita pengidap HIV kepada pria pasangannya.
Hal ini diperkuat dengan adanya penelitian yang melaporkan bahwa 10 wanita
pasangan seks telah terinfeksi HIV yang berasal dari 55 pria pengidap HIV dan
hanya 2 pasangan seks terinfeksi HIV dari 25 wanita pengidap HIV (Irianto,
2014).
Berbagai aktivitas seksual memberikan risiko penularan HIV yang
berbeda-beda. Berdasakan urutan (gradasi) kemungkinan risiko penularan HIV
dari yang paling tinggi sampai yang terendah pada berbagai aktivitas seksual
adalah sebagai berikut:
1. Hubungan seksual lewat liang dubur (ano-genital).
2. Hubungan seksual lewat liang vagina (genito-gaenital).
3. Kontak dengan menggunakan mulut (oro-genital).
4. Hubungan seksual menggunakan kondom.
5. Ciuman mulut dengan mulut (Irianto, 2014).
2.3.2 Transmisi Non-seksual
Menurut Murtiastutik (2008), penularan virus HIV non seksual terjadi
melalui jalur pemidahan darah atau produk darah (seperti; transfusi darah, alat
suntik, alat tusuk tato, tindik, alat bedah, dan melalui luka kecil di kulit), jalur
transplantasi alat tubuh, jalur transplasental yaitu penularan dari ibu hamil dengan
Transmisi melalui transfusi darah/produk darah telah di deteksi di
negara-negara barat sebelum tahun 1985 dan di negara-negara-negara-negara berkembang terutama
Afrika yang sampai saat ini umumnya belum melakukan pemeriksaan/donor darah
terhadap HIV. Penularan HIV melalui produk darah juga terjadi di negara yang
mendapatkan produk darah dari negara barat, terutama pada penderita hemofilia
(Irianto, 2014).
HIV bisa ditularkan melalui jarum suntik yang terkontaminasi. Jarum
suntik yang digunakan di fasilitas kesehatan, maupun yang digunakan oleh para
pengguna narkoba (Injecting Drugs User-IDU) sangat berpotensi menularkan HIV. Transmisi HIV non seksual lewat jarum suntik banyak terjadi di negara barat
pada kelompok penyalah guna obat bius/narkotika (Sonenklar, 2011).
Pengguna narkoba yang menggunakan jarum suntik yang tidak steril dan
dipakai bersama merupakan salah satu jalur penularan. Penularan dapat
berlangsung akibat terjadi perpindahan sejumlah kecil darah yang tertinggi pada
jarum/semprit dari satu orang ke orang lain. Irianto (2014) menyebutkan jumlah
penderita AIDS di Amerika Serikat pada kelompok penyalah guna obat bius
dengan suntikan menempatkan urutan kedua sesudah kelompok homo/biseksual
pria. Jumlah penyalah guna obat bius dengan suntikan saja sekitar 16,7%. Bila
disertai dengan ―risk behavior‖ homo/biseksual jumlahnya 7,4% (Irianto, 2014). Pengguna NAPZA suntik berkontibusi terhadap sepertiga penyebab kasus AIDS
di Amerika (Sonenklar, 2011).
Penularan HIV dari ibu bisa terjadi pada saat kehamilan. Prevalensi
penularan HIV dari ibu ke bayi adalah 0,01% sampai 0.7%. Bila ibu terinfeksi
sampai 35%, sedangkan kalau gejala AIDS sudah jelas pada ibu kemungkinannya
mencapai 50%. Penularan juga bisa terjadi selama proses persalinan melalui
transfusi fetomaternal atau kontak antara kulit atau membran mukosa bayi dengan darah atau sekresi maternal saat melahirkan. Semakin lama proses persalinan,
semakin besar risiko penularan. Transmisi lain terjadi selama periode post partum melalui ASI. Risiko bayi tertular melalui ASI dari ibu yang positif sekitar 10%
(Kurniawati, 2011).
Penularan HIV pada neonatus selama proses kelahiran terjadi melalui
infeksi membran fetus dan cairan amnion dari vagina atau serviks yang berada di
bawahnya melalui masuknya darah ibu penderita HIV pada bayinya saat
persalinan serta melalui kontak langsung kulit dan mukosa membran bayi dengan
sekresi genital dan darah ibu yang menderita HIV saat persalinan berlangsung
(Murtiastutik, 2008).
2.4 Gejala Klinis HIV/AIDS
Ada dua sistem klasifikasi yang biasa digunakan untuk klasifikasi gejala
infeksi HIV yaitu menurut WHO (World Health Organization) dan CDC (Centre for Diseases Control and Prevention) (Kurniawati, 2011).
Gejala dari infeksi akut HIV menyerupai mononucleosis infeksiosa,
meliputi demam, ruam di kulit, pembengkakan kelenjar getah bening, rasa tidak
enak badan yang berlangsung 3-14 hari. Sebagian besar gejala akan menghilang,
meskipun pembengkakan kelenjar getah bening masih terjadi. Seiring dengan
penurunan imunitas tubuh, penderita akan memperlihatkan gejala-gejala kronis
seperti diare lebih dari satu bulan, berat badan menurun hingga 10% dalam satu
pada lidah (kandidiasis oral). Ketika sistem imun sudah semakin buruk, maka
muncul penyakit oportunistik berat yang sangat bervariasi atau neoplasma yang
tidak umum, terutama sarkoma kaposi. Penderita pada tahap ini sudah
dikategorikan ke dalam AIDS (Sonenklar, 2011).
2.4.1 Klasifikasi menurut CDC
CDC mengklasifikasikan HIV/AIDS pada remaja (>13 tahun dan dewasa)
berdasarkan dua sistem, yaitu dengan melihat jumlah supresi kekebalan tubuh
yang dialami pasien serta stadium klinis. Jumlah supresi kekebalan tubuh
ditunjukkan oleh limfosit CD4. Sistem ini didasarkan pada tiga kisaran CD4 dan
tiga kategori klinis, yaitu:
1. Klasifikasi berdasarkan tiga kisaran CD4
a. Kategori 1 : ≥ 500 sel/μl
b. Kategori 2 : 200-499 sel/μl
c. Kategori 3 : ≤ 200 sel/μl
Klasifikasi tersebut didasarkan pada jumlah limfosit CD4 yang terendah
dari pasien. (Kurniawati, 2011).
2. Klasifikasi Berdasarkan Kategori Klinis
a. Kategori Klinik A (Klinik Laten)
Meliputi infeksi HIV tanpa gejala (asimptomatik), limfadenopati
generalisata yang menetap, dan infeksi HIV akut primer dengan penyakit
penyerta atau adanya riwayat infeksi HIV akut (Kurniawati, 2011).
Individu yang terinfeksi HIV tidak akan menunjukkan tanda dan
berlangsung selama 8-10 tahun. HIV-ELISA dan Western Blot atau Imunofluorescence Assay (IFA) menunjukan hasil positif dengan jumlah limfosit CD4> 500 sel/μl (Kurniawati, 2011).
b. Kategori B (Simptomatik)
Terdiri atas kondisi dengan gejala (simptomatik) pada remaja atau
orang dewasa yang terinfeksi HIV yang tidak termasuk dalam kategori C dan
memenuhi paling sedikit satu dari kriteria berikut yaitu keadaan yang
dihubungkan dengan infeksi HIV atau adanya kerusakan kekebalan dengan
perantara sel (cell mediated immunity), atau kondisi yang dianggap oleh dokter telah memerlukan penanganan klinis atau membutuhkan
penatalaksanaan akibat komplikasi infeksi HIV. Termasuk kedalam kategori
ini yaitu Angiomatosis basilari, Kandidiasis orofaringeal, Kandidiasis
vulvovaginal, Displasia leher rahim, Herpes zoster, Neuropati perifer,
penyakit radang panggul, listeriosis, oral hairy leukoplakia,purpura idiopatik trombositopenik, serta demam 38,5ᵒ atau diare lebih dari satu bulan
(Kurniawati, 2011).
Individu yang terinfeksi HIV dapat nampak sehat selama beberapa
tahun dan tanda dan gejala minor dari infeksi HIV mulai nampak. Jumlah
virus dalam darah akan menunjukkan peningkatan, sementara pada saat yang
sama jumlah limfosit CD4 menurun hingga mencapai 500 sel/μl. Individu
dengan kondisi kategori B, akan tetap dalam kategori B. Tapi keadaan ini
bersifat tidak tetap karena dapat berkembang menjadi kategori C apabila
terjadi kondisinya semakin parah, dan juga tidak dapat kembali lagi ke
c. Kategori C (AIDS)
Meliputi gejala yang ditemukan pada pasien AIDS. Pada tahap ini,
individu yang terinfeksi HIV menunjukkan perkembangan infeksi dan
keganasan yang mengancam kehidupan, meliputi: Kandidiasis bronki, trakea,
dan paru, kandidiasis esophagus, kanker leher rahim invasif,
Coccidiodomycosis menyebar atau di paru, kriptokokosis di luar paru, retinitis virus stimegalo, ensefalopati yang berhubungan dengan HIV, Herpes simpleks dan ulkus lebih dari sebulan lamanya, bronkitis, esofagitis atau pneumonia, histoplasmosis menyebar atau di luat paru, Isosporiasi intestinal
kronis lebih sebulan lamanya, Sarkoma Kaposi, Limfoma Burkitt, Limfoma
imunoblastik, Limfoma primer di otak, Mycobacterium avium complex atau M. kansassi tersebar atau di luar paru, Mikobakterium jenis lain atau jenis yang tidak dikenal menyebar atau di luar paru, Pneumonia Pneumocystis carinii, Pneumonia yang berulang, Leukoensefalopati multifokal progresif, Toksoplasmosis di otak, serta Septikemia Salmonella yang berulang (Kurniawati, 2011).
CDC juga membagi kategori C (AIDS) ke dalam 2 tahapan, yaitu;
tahap tanda dan gejala lanjut HIV serta tahap akhir penyakit HIV. Tahap
Tanda dan Gejala Lanjut HIV, individu yang terinfeksi HIV menunjukkan
infeksi dan keganasan yang mengancam kehidupan. Perkembangan
pneumonia (Pneumocystis carinii), toxoplasmosis, cyptosporidiosis, dan infeksi oportunistik lainnya yang biasa terjadi. Individu dapat pula mengalami
limfosit CD4 menurun hingga <200 sel/μl. Pada keadaan ini individu akan
dinyatakan sebagai penderita AIDS (Kurniawati, 2011).
Sedangkan pada tahap akhir penyakit HIV, Individu yang terinfeksi
HIV menunjukkan perkembangan infeksi oportunistik baru seperti infeksi
sitomegalovirus, kompleks Mycobacterium avium, Meningitis cyptococcal, Leukoencephalophaty multyfocal yang progresif, dan infeksi lain yang biasanya terjadi sekunder terhadap penurunan sistem imun. Jumlah virus
sangat meningkat dan jumlah limfosit CD4 < 50 sel/μl. Kematian bisa
dikatakan sudah sangat dekat. Sekali kondisi kategori C ini terjadi, maka
individu akan tetap pada kategori ini walaupun ada kemungkinan kondisi ini
dapat berubah (Kurniawati, 2011).
Klasifikasi CDC juga bisa digunakan untuk surveilans penyakit, penderita
yang dikategorikan ke kelas A3, B3, C1-3 dikategorikan AIDS. Sekali dilakukan
klasifikasi, maka pasien tidak dilakukan klasifikasi ulang, meskipun terjadi
perbaikan status imunologi misalnya peningkatan nilai CD4 karena pengaruh
terapi atau faktor fisik (Kurniawati, 2011).
2.4.2 Klasifikasi Menurut WHO
Pada beberapa negara, pemeriksaan limfosit CD4 tidak tersedia, dalam hal
ini seseorang dapat didiagnosis berdasarkan gejala klinis, yaitu berdasarkan tanda
dan gejala mayor dan minor. Dua gejala mayor ditambah dua gejala minor
didefinisikan sebagai infeksi HIV simptomatik (Kurniawati, 2011).
Gejala mayor terdiri dari: penurunan berat badan >10%, demam yang
dari: kandidiasis orofaringeal, batuk menetap lebih dari 1 bulan, kelemahan tubuh,
berkeringat malam, hilang nafsu makan, infeksi kulit generalisata, limfadenopati
generalisata, herpes zoster, infeksi herpes simplex kronis, pneumonia, sarkoma kaposi (Widoyono, 2008).
Klasifikasi klinis HIV pada orang dewasa menurut WHO dibagi menjadi 4
stadium klinis, yaitu :
a. Stadium I
Bersifat asimptomatik, aktivitas normal dan dijumpai adanya
Limfadenopati Generalisata Persisten (LGP): yakni pembesaran kelenjar getah bening di beberapa tempat yang menetap (Kurniawati, 2011).
b. Stadium II
Simptomatik, aktivitas normal, berat badan menurun <10%, terdapat
kelainan kulit dan mukosa yang ringan seperti Dermatitis seroboik, Prorigo,
Onikomikosis, Ulkus yang berulang dan Kheilitis angularis, Herpes zoster dalam 5 tahun terakhir, adanya infeksi saluran nafas bagian atas seperti
Sinusitis bakterialis (Kurniawati, 2011).
c. Stadium III
Pada umumnya kondisi tubuh lemah, aktivitas di tempat tidur <50%,
berat badan menurun >10%, terjadi diare kronis yang berlangsung lebih dari 1
bulan, demam berkepanjangan lebih dari 1 bulan, terdapat Kandidiasis
d. Stadium IV
Pada umumnya kondisi tubuh sangat lemah, aktivitas di tempat tidur
>50%, terjadi HIV wasting syndrome, semakin bertambahnya infeksi oportunistik seperti Pneumonia Pneumocystis carinii, Toksoplasmosis otak, Diare Kriptosporidiosis lebih dari 1 bulan, Kriptosporidiosis ekstrapulmonal,
Retinitis virus sitomegalo, Herpes simpleks mukomutan >1 bulan,
Leukoensefalopati multifocal progresif, Mikosis diseminata seperti
histopasmosis, Kandidiasis di esophagus, trakea, bronkus, dan paru,
Tuberkulosis di luar paru, Limfoma, Sarkoma Kaposi, serta Ensefalopati HIV
(Kurniawati, 2011).
2.5 Diagnosa HIV/AIDS
HIV ditemukan dalam cairan tubuh terutama pada darah, cairan sperma,
cairan vagina, dan ASI. Penyebaran infeksi HIV sudah bisa terjadi sejak penderita
belum menampakkan gejala klinis. Tanda dan gejala pada infeksi HIV awal bisa
sangat tidak spesifik dan menyerupai infeksi virus lain yaitu: letargi, malaise, sakit
tenggorokan, mialgia (nyeri otot), demam dan berkeringat. Oleh karena itu,
diperlukan sistem diagnosis yang baik bagi penderita, sehingga status HIV positif
bisa diketahui dan penyebaran infeksi bisa dikendalikan (Kurniawati, 2011).
Metode yang umum untuk menegakkan diagnosis HIV meliputi:
1. ELISA (enzyme-linked immunoabsorbent assay)
Tes skrining yang digunakan untuk mendiagnosis HIV adalah ELISA
penyakit lain bisa juga menunjukkan hasil positif. Beberapa penyakit yang
bisa menyebabkan false positif, antara lain adalah penyakit autoimun, infeksi virus, atau keganasan hematologi. Kehamilan juga bisa menyebabkan false positif (Kurniawati, 2011). Tes ini mempunyai sensitivitas tinggi yaitu sebesar 98,1 %-100%. Biasanya tes ini memberikan hasil positif 2-3 bulan
setelah infeksi. Namun ELISA mempunyai sensitivitas rendah untuk HIV-2
(Widoyono, 2008).
2.Western Blot
Western Blot merupakan elektroforesis gel poliakrilamid yang digunakan untuk mendeteksi rantai protein yang spesifik terhadap DNA. Jika
tidak ada rantai protein yang ditemukan, berarti hasil tes negatif. Sedangkan
bila hampir atau semua rantai protein ditemukan, berarti hasil tes positif. Tes
Western Blot mungkin juga tidak bisa menyimpulkan seseorang menderita HIV atau tidak. Oleh karena itu, tes harus diulang lagi setelah dua minggu
dengan sampel yang sama. Jika tes Western Blot tetap tidak bisa disimpulkan, maka tes Western Blot harus diulang lagi setelah 6 bulan. Jika tes tetap negatif maka pasien dianggap HIV negatif (Kurniawati, 2011). Western Blot mempunyai spesifisitas tinggi yaitu 99,6%-100%. Pemerikasaannya cukup
sulit, mahal, dan membutuhkan waktu sekitar 24 jam (Widoyono, 2008).
Tes Western Blot merupakan pemeriksaan konfirmasi untuk memastikan adanya infeksi oleh HIV. Tes ini dilakukan jika pemeriksaan
penyaringan menyatakan hasil yang reaktif. Dengan kata lain, tes ini
Dalam proses ini, protein virus dipisahkan dengan elektoforesis dan
kemudian ditransfer ke nitrocellulose paper serta diinkubasikan dengan antisera. Antibodi yang terikat antigen akan dideteksi dengan enzyme-labeled anti-human globulin sera. Serum penderita yang terinfeksi mengandung antibodi yang bereaksi dengan glikoprotein envelope atau protein inti, atau keduanya. Tes ini untuk medeteksi HIV-1 dapat
mendeteksi infeksi HIV-2 dengan tingkat akurasi 60-90% (Alam, 2012).
Interpretasi hasil Western Blot; negatif bila tidak ditemukan adanya band protein, positif bila ditemukan minimal 2 band (dari 3 protein p24, gp41, atau gp120), tiga tau lebih band, dan salah satunya dari gag, pol, env, serta band p24 atau p31 dan p41 atau gp120. Interminate jika ditemukan satu dari 3 band utama. Hasil interminate harus diulang dan bila tidak berubah harus dikonfirmasi dengan tes virulogi (Alam, 2012).
3. PCR (Polymerase chain reaction)
PCR untuk DNA dan RNA virus HIV sangat sensitif dan spesifik
untuk infeksi HIV. Tes ini sering digunakan bila hasil tes yang lain tidak
jelas (Kurniawati, 2011). PCR digunakan untuk tes HIV pada bayi. Hal ini
dikarenakan zat antimaternal masih ada pada bayi yang dapat menghambat
pemeriksaan secara serologis. Seorang ibu yang menderita HIV akan
membentuk zat kekebalan untuk melawan penyakit tersebut. Zat kekebalan
itulah yang diturunkan pada bayi melalui plasenta yang akan membuat
hasil pemeriksaaan seolah-olah sudah ada infeksi pada bayi tersebut.
Selain itu, PCR juga digunakan untuk menetapkan status infeksi individu
berisiko tinggi sebelum terjadi serokonversi, dan tes konfirmasi untuk
HIV-2 (Widoyono, 2008).
a. PCR HIV DNA
Jumlah sel yang terinfeksi dapat diukur dengan deteksi DNA
HIV-1 menggunakan PCR. Pemerikasaan PCR DNA dari PBMC
memiliki sentitifitas dan spesifitas yang sebading dengan kultur.
Pemeriksaan ini bernilai progresif infeksi HIV. Peningkatan 1-2 kali
lipat jumlah sel yang terinfeksi dalam darah perifer biasanya terjadi
pada penderita yang progresif. Pemerikasaan ini tetap positif pada
penderita yang mendapat terapi HAART, walaupun RNA plasma tidak
terdeteksi. Spesifisitas pemeriksaan ini mencapai 100%. Walaupun
demikian, hasil negatif palsu maungkin terjadi bila penderita terinfeksi
virus dengan strain berbeda (Alam, 2012). b. PCR HIV RNA
Pengukuran sel dengan mRNA HIV dalam darah perifer,
walaupun sulit, dapat memprediksi progresi penyakit menjadi HIV,
bahkan pada penderita dengan infeksi tahap awal dan jumlah sel CD4
yang relatif tinggi. Tes ini lebih tepat dipergunakan untuk pemantauan
progresi penyakit. Penggunaan tes ini untuk penegakan diagnosis
masih belum banyak diteliti. Metode pemeriksaan PCR HIV RNA