UIN SYARIF HIDAYATULLAH JAKARTA
GAMBARAN KEJADIAN NYARIS CEDERA (KNC)
PADA PELAYANAN KEFARMASIAN DI APOTEK
RAWAT INAP RUMKITAL Dr. MINTOHARDJO
PERIODE APRIL
–
MEI 2016
SKRIPSI
KHAERUNNISA APRIANI
1112102000023
PROGRAM STUDI FARMASI
FAKULTAS KEDOKTERAN DAN ILMU KESEHATAN
UIN SYARIF HIDAYATULLAH JAKARTA
UIN SYARIF HIDAYATULLAH JAKARTA
GAMBARAN KEJADIAN NYARIS CEDERA (KNC)
PADA PELAYANAN KEFARMASIAN DI APOTEK
RAWAT INAP RUMKITAL Dr. MINTOHARDJO
PERIODE APRIL
–
MEI 2016
SKRIPSI
Diajukan Sebagai Salah Satu Persyaratan Guna Memperoleh
Gelar Sarjana Farmasi (S.Far)
KHAERUNNISA APRIANI
1112102000023
PROGRAM STUDI FARMASI
FAKULTAS KEDOKTERAN DAN ILMU KESEHATAN
UIN SYARIF HIDAYATULLAH JAKARTA
Skripsi ini adalah hasil karya sendiri dan semua sumber baik yang dikutip
maupun dirujuk telah saya nyatakan dengan benar
Nama : Khaerunnisa Apriani
NIM : 1112102000023
Tanda Tangan :
Nama : Khaerunnisa Apriani
Program Studi : Strata-1 Farmasi
Judul Skripsi : Gambaran Kejadian Nyaris Cedera (KNC)
pada Pelayanan Kefarmasian di Apotek Rawat
Inap Rumkital Dr. Mintohardjo Periode
April-Mei 2016
KNC merupakan suatu kesalahan akibat melaksanakan suatu tindakan
(commission) atau tidak melakukan tindakan yang seharusnya diambil (ommission)
yang dapat mencederai pasien, tetapi cedera serius tidak terjadi, yang disebabkan karena keberuntungan, pencegahan, atau peringanan (Komite Keselamatan Pasien-Rumah Sakit, 2008). Dalam bidang kefarmasian, peran KTD dan KNC sangat penting dalam keselamatan pasien. Tujuan dari penelitian ini adalah untuk melihat angka KNC melalui beberapa parameter pada tahap pelayanan kefarmasian dan untuk menentukan upaya-upaya yang dilakukan agar angka KNC di apotek rawat inap dapat diminimalkan. Ada 3 tahap yang diamati, yaitu tahap peresepan, penyiapan dan pemberian obat. Penelitian ini merupakan penelitian deskriptif observasional terhadap seluruh resep dan obat yang ada di apotek rawat inap Rumkital Dr. Mintohardjo. Pengumpulan data dilakukan dari bulan April sampai Mei 2016 dengan menggunakan teknik total sampling sebanyak 1800 resep. Hasil penelitian menunjukkan bahwa KNC terjadi pada ketiga tahap tersebut. Masing-masing untuk tahap peresepan obat yakni nomor rekam medik pasien tidak ada 9,05%, ketidaktepatan nama, dosis, aturan pakai, dan bentuk sediaan obat 1%, ketidaksesuaian identitas pasien di resep dan di lembar Surat Eligibilitas Peserta (SEP) BPJS 0,38%, resep atau perintah pengobatan tidak terbaca 0,16%, tidak ada signa obat 0,11%, tidak ada dosis obat 0,11%, dan adanya duplikasi obat 0,05% . Pada penyiapan obat, KNC terjadi karena obat tidak tersedia di apotek 9,4%, tidak lengkap dalam memberi label atau etiket 0,77%. dan salah dalam mengambil dan meracik obat 0,11%. Pada pemberian obat, KNC terjadi karena tidak adanya pemberian informasi terkait obat 1,55%.
Name : Khaerunnisa Apriani
Major : 1-Strata Pharmacy
Judul Skripsi : An Overview of Near-Miss Incident in Pharmaceutical Service at Inpatient Pharmacy of Dr. Mintohardjo Navy Hospital During April-Mei 2016
Near-miss incident is an error due to carry out an action (commission) or
doesn’t implement the actions that should be taken (omission) that can harm the patient, but serious injury doesn’t occur, caused by luck, prevention, or mitigation.
In pharmacy, the role of near-miss and adverse events are very important in patient safety. This study aims to look at the percentage of near-miss incident through some parameters and to determine the efforts made to keep the percentage of near-miss incident in inpatient pharmacy can be minimized. There are three stage observed; prescribing, dispensing and drug administration. This study is an observational descriptive study of all prescriptions and drugs in Inpatient Pharmacy Dr. Mintohardjo Navy Hospital. The data were collected from April to May 2016 and using total-sampling technique as much as 1800 prescriptions.. The results showed that near-miss incident occured at all stage of pharmaceutical services. On drug prescribing, near-miss incident occur caused of patient medical record number
doesn’t exist 9,05%, name, dosage, instructions, dosage forms and the amount of drugs irrelevance 1%, patient identity mismatch in prescriptions and in the Eligibility Participants Sheet of BPJS 0,38%, prescription or medication orders illegible 0,16%, no drug signa 0,11%, no drug dose 0,11%, and drug duplication 0,05%. On drug dispensing, near-miss incident occur caused of drugs are unavailable in pharmacy 9,4%, incomplete in labeling 0,77%, and error in taking and dispensing medicine 0,11%. On drug administration, near-miss incident occur caused of the drug-related information absence to patient 1,55%.
rahmat dan karunia, skripsi yang berjudul Gambaran Kejadian Nyaris Cedera (KNC) pada Pelayanan Kefarmasian di Apotek Rawat Inap Rumkital Dr. Mintohardjo Periode April-Mei 2016 dapat diselesaikan. Shalawat serta salam senantiasa terlimpahkan kepada junjungan kita Nabi Muhammad SAW, yang merupakan suri tauladan bagi kita semua.
Penulis banyak menerima bantuan, bimbingan dan pengarahan dari berbagai pihak pada proses penyusunan. Oleh karena itu, penulis ingin menghaturkan ucapan terima kasih yang mendalam kepada :
1. Allah SWT. Ucap syukur yang tak terhingga kepada-Nya atas semua kebaikan dan kemudahan yang senantiasa tercurahkan kepada penulis.
2. Ibu Dr. Azrifitria, M.Si., Apt sebagai Pembimbing I dan Ibu Siti Fauziyah, M.Farm.,Apt sebagai Pembimbing II yang telah memberikan ilmu, waktu, tenaga serta arahan selama penelitian dan penyusunan skripsi ini.
3. Bapak Yardi, Ph.D.,Apt sebagai Penguji I dan Bapak Karyadi, M.Kep.,Ph.D sebagai Penguji II yang telah memberikan ilmu, masukan dan saran terhadap skripsi ini.
4. Bapak Prof. Dr. H. Arif Sumantri, S.KM., M.Kes. selaku Dekan Fakultas Kedokteran dan Ilmu Kesehatan Universitas Islam Negeri (UIN) Syarif Hidayatullah Jakarta.
5. Ibu Nurmeilis, M.Si.,Apt selaku Ketua Program Studi Farmasi Fakultas Kedokteran dan Ilmu Kesehatan Universitas Islam Negeri (UIN) Syarif Hidayatullah Jakarta.
8. Bapak Eddy Sigit, Bapak Aritonang, Bapak Febri, Ibu Andini, Mbak Enda, dan Sersan Irma, serta Bapak Ibu pegawai di Apotek Rumkital Dr. Mintohardjo yang telah memberikan bantuan selama penulis melakukan penelitian.
9. Kedua orang tua tercinta, Ayahanda Drs. Taufik dan Ibunda Surdiah yang selalu memberikan kasih sayang dan doa di setiap waktu serta dukungan, baik moral maupun material.
10.Teman seperjuangan selama penelitian di Rumkital Dr. Mintohardjo, Apriliana Nur Ritonga, atas bantuan, motivasi dan semangat yang selalu diberikan kepada penulis selama penelitian dan penyusunan skripsi ini.
11.Sahabat-sahabatku tersayang, Via, Wati, Imas, dan Tyo yang selalu menyemangati, mendukung dan menghibur penulis di setiap waktu.
12.Mas Whisnu, yang selalu membantu, memotivasi dan mendukung penulis kapanpun dan dimanapun. Terima kasih banyak atas waktu, tenaga dan doa yang telah diberikan kepada penulis.
13.Teman-teman seperjuangan farmasi angkatan 2012. Terima kasih atas kebersamaannya selama 4 tahun yang indah ini.
14.Semua pihak yang telah membantu penulis selama melakukan penelitian dan penyusunan yang tidak dapat disebutkan satu per satu.
Penulis menyadari bahwa skripsi ini masih jauh dari sempurna. Oleh karena itu, kritik dan saran yan sifatnya membangun sangat diharapkan demi kesempurnaan skripsi ini. Penulis berharap hasil penelitian ini dapat bermanfaat untuk banyak pihak, khususnya untuk ilmu pengetahuan. Akhir kata, penulis berharap Allah SWT berkenan membalas segala kebaikan semua pihak yang telah membantu penulis.
Tangerang, 05 Agustus 2016
Sebagai sivitas akademik Universitas Islam Negeri (UIN) Syarif Hidayatullah Jakarta, Saya yang bertanda tangan di bawah ini :
Nama : Khaerunnisa Apriani
NIM : 1112102000023
Program Studi : Farmasi
Fakultas : Kedokteran dan Ilmu Kesehatan (FKIK)
Jenis Karya : Skripsi
Demi pengembangan ilmu pengetahuan, saya menyetujui skripsi/karya ilmiah saya dengan judul :
GAMBARAN KEJADIAN NYARIS CEDERA (KNC) PADA PELAYANAN
KEFARMASIAN DI APOTEK RAWAT INAP RUMKITAL Dr.
MINTOHARDJO PERIODE APRIL-MEI 2016
Untuk dipublikasikan atau ditampilkan di internet atau media lain yaitu Digital Library Perpustakaan Universitas Islam Negeri (UIN) Syarif Hidayatullah Jakarta untuk kepentingan akademik sebatas sesuai dengan Undang-Undang Hak Cipta.
Dengan demikian persetujuan publikasi karya ilmiah ini saya buat dengan sebenarnya.
Dibuat di : Ciputat
Pada tanggal : 05 Agustus 2016
Yang menyatakan,
HALAMAN PERSETUJUAN PEMBIMBING………….……… iv
HALAMAN PENGESAHAN……….……… v
ABSTRAK………..……… vi
ABSTRACT………..……… vii
KATA PENGANTAR……….……… viii
HALAMAN PERNYATAAN PUBLIKASI………..……… x
DAFTAR ISI……… xi
DAFTAR LAMPIRAN……… xiii
DAFTAR TABEL……… xiv
DAFTAR GAMBAR……….. xv
BAB 1 PENDAHULUAN 1.1 Latar Belakang……… 1
1.2 Rumusan Masalah………. 5
1.3 Pertanyaan Penelitian……… 6
1.4 Tujuan Penelitian……….. 6
1.5 Manfaat Penelitian……… 6
BAB 2 TINJAUAN PUSTAKA 2.1 Keselamatan Pasien……….... 2.1.1 Definisi Keselamatan Pasien………. 2.1.2 Tujuan Keselamatan Pasien……….. 2.1.3 Tujuh Langkah Keselamatan Pasien……….. 2.1.4 Standar Keselamatan Pasien Rumah Sakit……… 2.1.5 Faktor-faktor yang Mempengaruhi Keselamatan Pasien……….. 2.1.6 Analisis Matriks Grading Risiko……….. 8 2.2 Pelayanan Kefarmasian Rumah Sakit……… 20 2.3 Kesalahan Pengobatan (Medication Errors)……….
2.3.1 Definisi Kesalahan Pengobatan………. 2.3.2 Klasifikasi Kesalahan Pengobatan……… 2.3.3 Tipe-tipe Kesalahan Pengobatan……….. 2.3.4 Faktor-faktor yang Menyebabkan Kesalahan
Pengobatan……….
2.3.5 Upaya-upaya Pencegahan Kesalahan Pengobatan……. 21 2.4 Kejadian Nyaris Cedera (KNC) ………
2.4.1 Definisi Kejadian Nyaris Cedera (KNC)/Near-Miss
Event………
3.2 Definisi Operasional ……… 36
BAB 4 METODE PENELITIAN 4.1 Tempat dan Waktu Penelitian……… 42
4.2 Jenis dan Rancangan Penelitian………. 42
4.3 Populasi dan Sampel Penelitian………. 42
4.4 Prosedur Penelitian………. 43
4.5 Alat Pengumpulan Data………. 45
4.6 Teknik Pengolahan dan Analisis Data……… 45
BAB 5 HASIL DAN PEMBAHASAN 5.1 Hasil Penelitian………... 5.1.2 Hasil analisis matriks grading risk………. 50 53 5.2 Pembahasan……… 5.2.1 Identifikasi KNC Pada Tahap Peresepan Obat……….. 5.2.2 Identifikasi KNC Pada Tahap Penyiapan Obat……….. 5.2.3 Identifikasi KNC Pada Tahap Pemberian Obat………. 54 55 59 66 BAB 6 KESIMPULAN DAN SARAN 6.1 Kesimpulan……… 70
6.2 Saran……….. 71 DAFTAR PUSTAKA……….
DAFTAR LAMPIRAN
Lampiran Halaman
1 Surat Izin Penelitian……… 75
2 Lembar rekapitulasi data KNC……… 76 3 Denah dan Alur Perjalanan Resep di Apotek Rawat
Inap Rumkital Dr. Mintohardjo……….. 77 4 Analisis Matriks Grading Risiko KNC pada bulan
April-Mei 2016……… 78
5 Penjabaran Ketidaklengkapan Obat Secara Klinis…… 90 6 Penjabaran Ketidaktepatan Nama, Dosis, Aturan Pakai
dan Bentuk Sediaan Obat……… 91
7 Penjabaran Kesalahan dalam Mengambil dan Meracik
Obat………. 93
8 Contoh Resep……….. 94
9 Tempat Penyimpanan Obat Injeksi dan Infus…………. 95 10 Tempat Penyimpanan Obat High Alert……….. 96
11 Tempat Entry Resep……… 97
12 Contoh Etiket Obat……….. 97
13 Dokumentasi Sosialisasi KNC pada Tanggal 12 Mei
Tabel Halaman 2.1 Faktor-faktor manusia dalam keselamatan pasien. 17 2.2 Penilaian dampak klinis/konsekuensi/severity…… 18 2.3 Penilaian probabilitas/frekuensi……… 18 2.4 Matriks grading risiko……… 19 2.5 Tindakan sesuai tingkat dan bands risiko……….. 20 2.6 Taksonomi dan kategorisasi kesalahan
pengobatan………. 22
2.7 Tipe-tipe medication error menurut Guideline
ASHP……… 24
3.1 Definisi Operasional……… 37
4.1 Rincian variabel penelitian……… 44 4.2 Penilaian probabilitas/frekuensi KNC pelayanan
kefarmasian……… 46
4.3 Penilaian dampak klinis KNC pelayanan
kefarmasian……… 47
4.4 Matriks grading risiko KNC pelayanan
kefarmasian……… 48
5.1 Jumlah kejadian dan persentase KNC peresepan
obat……… 50 5.2 Jumlah kejadian dan persentase KNC penyiapan
obat……… 51 5.3 Jumlah kejadian dan persentase KNC pemberian
Gambar Halaman 2.1 Diagram kesalahan pengobatan menurut
NCC-MERP……… 24 3.1 Kerangka Kerja KNC Pelayanan Kefarmasian... 35 5.1 Persentase insiden KNC pelayanan kefarmasian
pada bulan April-Mei 2016……… 52 5.2 Model diagram fishbone KNC pelayanan
BAB 1
PENDAHULUAN
1.1. Latar Belakang
Keselamatan pasien merupakan salah satu tantangan yang paling penting dalam menghadapi masalah pelayanan kesehatan hingga kini. Penelitian yang dilakukan di Inggris, Amerika dan Australia menyatakan bahwa 1 dari 10 pasien yang dirawat di rumah sakit menderita suatu peristiwa yang merugikan. (Institute of Medicine, 2000).
Menurut The National Coordinating Council for Medication Error
and Prevention (NCCMERP), kesalahan pengobatan (medication error)
merupakan berbagai kejadian yang dapat dicegah, menyebabkan penggunaan medikasi yang tidak tepat atau membahayakan pasien, sementara obat berada dalam pengawasan tenaga kesehatan atau pasien. Kesalahan pengobatan melibatkan tenaga professional, produk perawatan kesehatan, prosedur dan sistem yang meliputi : peresepan obat; komunikasi antar sesama tenaga profesional kesehatan; pelabelan, pengemasan dan pemberian nama produk; peracikan; penyiapan; distribusi; pemberian obat; edukasi; monitoring dan penggunaan obat.
Berdasarkan Laporan Peta Nasional Insiden Keselamatan Pasien (Kongres PERSI September 2006), dari 10 besar insiden yang dilaporkan, kesalahan dalam pemberian obat menduduki peringkat pertama (24,8%). Jika disimak lebih lanjut, dalam proses penggunaan obat yang meliputi
prescribing, transcribing, dispensing, dan administering, maka dispensing
tidak melakukan tindakan yang seharusnya diambil (ommission) yang dapat mencederai pasien, tetapi cedera serius tidak terjadi, yang disebabkan karena keberuntungan, pencegahan, atau peringanan (Komite Keselamatan Pasien-Rumah Sakit, 2008). Berdasarkan Peraturan Menteri Kesehatan Republik Indonesia Nomor 1691/Menkes/Per/VIII/2011, KNC adalah terjadinya insiden yang belum sampai terpapar ke pasien.
Dalam bidang kefarmasian, peran KTD dan KNC sangat penting dalam keselamatan pasien. Apoteker atau tenaga kesehatan lain yang menemukan atau terlibat dalam insiden tersebut wajib menindaklanjuti (mencegah atau menangani) dan melaporkan setiap bentuk insiden yang sudah terjadi, berpotensial terjadi ataupun yang nyaris terjadi kepada penanggung jawab yang tergabung dalam Komite Keselamatan Pasien-Rumah Sakit (KKP-RS). Menurut Anderson (2010), pelaporan tentang KNC dapat digunakan untuk mengurangi terjadinya kesalahan pengobatan. Hal itu disebabkan karena data KNC dapat direview dan dianalisis untuk mengidentifikasi keadaan yang menyebabkan masalah dan strategi pengurangan kesalahan yang tepat agar dapat diimplementasikan. Selain itu, adanya pengurangan angka KNC akan berdampak pula pada penurunan angka KTD sehingga terjadinya kesalahan pengobatan pun dapat diminimalkan.
jatuh (5,15%). Menurut data dari National Health Service (NHS), pada tahun 2004, jumlah KTD dan KNC mencapai kurang lebih 885.832 insiden, sedangkan pada tahun 2005, jumlah KTD dan KNC mencapai 974.000 insiden. Berdasarkan hasil pelaporan diatas dapat terlihat bahwa KNC dan KTD semakin meningkat di setiap tahunnya.
Ballard (2003) menyatakan bahwa keselamatan pasien merupakan komponen penting dan vital dalam asuhan yang berkualitas. Pelayanan yang bermutu merupakan suatu hal yang diharapkan oleh setiap individu yang bersentuhan dengan pelayanan kesehatan. Menurut Peraturan Menteri Kesehatan Republik Indonesia Nomor 58 tahun 2014 tentang Standar Pelayanan Kefarmasian di Rumah Sakit, pengendalian mutu pelayanan kefarmasian merupakan kegiatan yang dapat dilakukan terhadap kegiatan yang sedang berjalan maupun yang sudah berlalu dan dapat dilakukan melalui monitoring dan evaluasi dengan tujuan untuk menjamin pelayanan kefarmasian yang sudah dilaksanakan sesuai dengan rencana dan upaya perbaikan kegiatan yang akan datang.
Rumkital Dr. Mintohardjo memiliki jumlah peresepan rawat inap yang tiap harinya mencapai kira-kira 100-150 resep. Di apotek rawat inap, terdapat dua sistem distribusi obat kepada pasien, yakni sistem Unit Dispensing Dose (UDD) dan sistem Non UDD (individual prescriptions). Sistem UDD merupakan sistem distribusi obat kepada pasien rawat inap yang disiapkan dalam bentuk dosis terbagi siap pakai untuk penggunaan selama 24 jam, sedangkan sistem non UDD merupakan sistem distribusi obat oleh apotek sesuai dengan resep yang tertulis oleh dokter dan disiapkan oleh apotek untuk setiap pasien. Ruang rawat inap yang memiliki sistem non UDD berjumlah 7 ruang yang diantaranya ICU, ICCU, Pulau Laut (rawat inap anak), Pulau Subi (rawat inap neonatus), Paviliun Anggrek, Paviliun Melati (VVIP), dan VK (rawat inap post
partum). Banyaknya resep yang masuk ke Unit Farmasi di Rumah Sakit
Tanggung Jawab Apoteker terhadap Keselamatan Pasien yang diterbitkan oleh Depkes RI pada tahun 2008. Mekanisme KNC dapat terjadi pada tahap peresepan, penyiapan dan pemberian obat. Apoteker yang menemukan atau terlibat dalam terjadinya KNC pada ketiga tahap tersebut, maka harus menindaklanjutinya. Setelah ditindaklanjuti, apoteker segera melaporkan insiden KNC dalam formulir yang telah dibuat kepada Apoteker Penanggung Jawab untuk diperiksa dan dilakukan grading risiko terhadap insiden tersebut sebelum diserahkan kepada Tim Keselamatan Pasien (KP) di RS.
Pada tanggal 6 Januari 2016, Depertemen Farmasi Rumkital Dr. Mintohardjo telah melakukan sosialisasi penulisan resep yang rasional kepada seluruh dokter, yang bertujuan untuk meminimalisir KNC, KTD dan kesalahan pengobatan lainnya, baik yang tampak maupun yang bersifat potensial. Sosialisasi tersebut juga menunjukkan pentingnya pencegahan KNC dilakukan untuk mengurangi risiko pasien mengalami cedera atau insiden yang berkaitan dengan pelayanan kesehatan, khususnya terkait penggunaan obat sehingga kualitas hidup pasien dapat meningkat.
Berdasarkan alasan-alasan yang telah dikemukakan diatas, peneliti terdorong untuk melakukan kajian secara mendalam tentang KNC yang terjadi di apotek rawat inap di Rumkital Dr. Mintohardjo setelah diberlakukannya sosialisasi penulisan resep yang rasional. Adapun sistem distribusi obat yang diamati oleh peneliti adalah sistem non UDD karena alur pelayanan kefarmasiannya berada dalam satu ruangan besar, sehingga memudahkan peneliti untuk mengamati dan mencatat insiden KNC di setiap proses pelayanan kefarmasian. Metode yang dilakukan dalam penelitian ini berupa studi observasional yang bersifat deskriptif. Variabel-variabel yang diamati dalam studi prospektif ini yaitu tahap peresepan, penyiapan dan pemberian obat untuk pasien rawat inap.
10.00 hingga pukul 14.00 karena pada jangka waktu tersebut merupakan puncak dari banyaknya resep yang masuk, sehingga kemungkinan terjadinya KNC pun besar. Pengolahan data kualitatif dilakukan dengan menggunakan diagram fishbone (tulang ikan) dan analisis matriks grading
risiko.
Data kualitatif KNC yang telah diolah tersebut, kemudian dievaluasi faktor-faktor yang paling berkontribusi menyebabkan terjadinya KNC serta penelusuran upaya-upaya yang sebaiknya dilakukan agar meminimalkan terjadinya KNC berdasarkan jurnal-jurnal terkait, sehingga penelitian ini diharapkan dapat membantu meningkatkan kualitas pelayanan kefarmasian agar pasien mendapatkan terapi yang optimal serta mendukung pelaksanaan patient safety di Rumkital Dr. Mintohardjo.
1.2. Rumusan Masalah
Salah satu program yang menjadi dasar keselamatan pasien adalah menurunkan KNC dan KTD serta pelaporan insiden dan tindak lanjutnya (Depkes, 2008). Berdasarkan temuan adanya beberapa insiden KNC yang terjadi kepada pasien rawat inap di Rumkital Dr. Mintohardjo dan minimnya dokumentasi yang berkaitan dengan keselamatan pasien, khususnya KNC yang disebabkan oleh faktor manusia, menunjukkan bahwa upaya-upaya pencegahan KNC masih memerlukan perhatian dan perbaikan.
1.3. Pertanyaan Penelitian
Dari uraian yang telah dikemukakan pada latar belakang diatas, maka dapat dirumuskan beberapa pertanyaan penelitian sebagai berikut :
1. Apa sajakah aspek-aspek yang menimbulkan KNC dan berapa persentasenya jika dilihat dari tahap peresepan, penyiapan dan pemberian obat di apotek rawat inap Rumkital Dr. Mintohardjo periode April-Mei 2016?
2. Apa saja upaya-upaya yang sebaiknya dilakukan untuk meminimalkan terjadinya KNC?
1.4. Tujuan Penelitian
1. Tujuan Umum
Tujuan umum dari penelitian ini yaitu untuk memberikan gambaran KNC di apotek rawat inap di Rumkital Dr. Mintohardjo.
2. Tujuan Khusus
Tujuan khusus dari penelitian ini yaitu :
a. Untuk mengetahui apa saja faktor-faktor yang berkontribusi menyebabkan terjadinya insiden KNC beserta persentasenya melalui beberapa parameter pada tahap peresepan, penyiapan dan pemberian obat
b. Untuk menentukan upaya-upaya yang dilakukan agar angka KNC di apotek rawat inap dapat diminimalkan.
1.5. Manfaat Penelitian
1. Bagi Peneliti
Menjelaskan informasi terkait KNC yang terjadi di apotek rawat inap pada periode April-Mei 2016 sebagai upaya dalam meningkatkan jaminan mutu pelayanan kesehatan pasien. Menentukan upaya-upaya yang dilakukan agar KNC dapat
2. Bagi Rumah Sakit TNI AL Dr. Mintohardjo
Mendapatkan informasi terkait KNC di apotek rawat inap periode April sampai Mei 2016.
BAB 2
TINJAUAN PUSTAKA
2.1 Keselamatan Pasien
Perawatan kesehatan merupakan industri beresiko tinggi yang telah ada sejak satu dekade atau lebih dalam perhatiannya untuk memastikan keselamatan dasar. Keselamatan merupakan langkah awal yang penting dalam meningkatkan kualitas kepedulian. Penelitian Praktik Kedokteran Harvard, studi penelitian pada fokus ini, telah diterbitkan hampir sepuluh tahun yang lalu; penelitian lainnya telah menguatkan fokus ini dan hingga kini, beberapa tindakan nyata untuk meningkatkan pasien keselamatan dapat ditemukan (Institute Of Medicine, 2000).
Memastikan keselamatan setiap orang yang berhubungan dengan pelayanan kesehatan merupakan salah satu tantangan yang paling penting dalam menghadapi masalah pelayanan kesehatan hingga kini. Penelitian yang dilakukan di Inggris, Amerika dan Australia menyatakan bahwa 1 dari 10 pasien yang dirawat di rumah sakit menderita suatu peristiwa yang merugikan. Saat ini, beberapa kejadian merugikan akan menjadi komplikasi pengobatan yang tak terelakkan. Namun, setidaknya setengah dari kejadian merugikan ini dapat dicegah. Berdasarkan bukti statistik dalam National Health Service (NHS), 1 dari 20 pasien mengalami kejadian merugikan yang dapat dicegah dan 8% laju mortilitas yang dilihat dari 400.000 lebih kejadian dalam NHS tiap tahunnya membiarkan lebih dari 34.000 pasien meninggal dunia (Improving Patient Safety : Insights
from American, Australian and British Healthcare, 2002).
Dampak sosial pada rendahnya keselamatan pasien jelas tinggi, akan tetapi ada juga dampak ekonomi yang besar, yakni biaya menetap di rumah sakit dinyatakan lebih dari 2 milyar Poundsterling (Improving
Patient Safety in the EU, 2008).
Building a Safer Health System (2000), bahwa sebuah kejadian yang berakibat atau berisiko membahayakan pasien jauh lebih mungkin dihasilkan dari kegagalam sistemik daripada aksi individual tenaga kesehatan. Upaya untuk meningkatkan keselamatan pasien tidak seharusnya fokus pada hukuman secara individual terhadap kesalahannya, melainkan pada penghilangan aspek “penyebab error” pada proses pelayanan kesehatan. Hal ini memerlukan penggeseran dari “budaya saling menyalahkan” dalam insiden yang sekiranya memicu sifat saling menyalahkan pada tiap individu tenaga kesehatan (House of Commons
Health Committee : Patient Safety, 2009).
2.1.1. Definisi Keselamatan Pasien
Menurut Peraturan Menteri Kesehatan Republik Indonesia Nomor 1691 tahun 2011 tentang Keselamatan Pasien Rumah Sakit, keselamatan pasien rumah sakit adalah suatu sistem dimana rumah sakit membuat asuhan pasien lebih aman yang meliputi asesmen risiko, identifikasi dan pengelolaan hal yang berhubungan dengan risiko pasien, pelaporan dan analisis insiden, kemampuan belajar dari insiden dan tindak lanjutnya serta implementasi solusi untuk meminimalkan timbulnya risiko dan mencegah terjadinya cedera yang disebabkan oleh kesalahan akibat melaksanakan suatu tindakan atau tidak mengambil tindakan yang seharusnya diambil.
tingkatan, dari diagnosis, pengobatan, sampai tingkat preventive
care.
Definisi tentang keselamatan pasien juga diungkapkan dalam Australian Commission in Patient Safety in Primary Health Care pada tahun 2010, yaitu pengurangan risiko bahaya yang tak perlu terjadi, yang berkaitan dengan pelayanan kesehatan, sampai ke batas minimal yang dapat diterima.
2.1.2. Tujuan Keselamatan Pasien
Tujuan keselamatan pasien adalah terciptanya budaya keselamatan pasien di rumah sakit, meningkatnya akutanbilitas rumah sakit terhadap pasien dan masyarakat, menurunnya kejadian tidak diharapkan (KTD) di rumah sakit, terlaksananya program-program pencegahan sehingga tidak terjadi pengulangan kejadian tidak diharapkan (Depkes, 2006). Hal ini juga diungkapkan oleh
Joint Commission Internasional tahun 2012 bahwa tujuan
penanganan keselamatan pasien, antara lain untuk mengidentifikasi pasien dengan tepat, meningkatkan komunikasi yang efektif, meningkatkan keamanan obat siaga tinggi, memastikan benar tempat, benar prosedur, dan benar pembedahan pasien, mengurangi risiko infeksi dari pekerja kesehatan, mengurangi risiko terjadinya kesalahan yang lebih buruk pada pasien.
Keselamatan adalah lebih dari sekedar ketiadaan kesalahan. Keselamatan memiliki beberapa dimensi, termasuk yang berikut : a. Pandangan yang mengakui bahwa perawatan kesehatan adalah
kompleks dan berisiko dan bahwa solusi ditemukan dalam sistem konteks yang lebih luas;
b. Serangkaian proses yang mengidentifikasi, mengevaluasi, terus meningkat dan meminimalkan bahaya, dan
2.1.3. Tujuh Langkah Keselamatan Pasien
Keselamatan pasien telah menjadi perhatian semua orang di
National Health Service (NHS) di Inggris, baik itu dalam bidang
klinis maupun non-klinis. Tujuh langkah keselamatan pasien yang dicanangkan oleh organisasi NHS mendeskripsikan langkah-langkah yang perlu diambil dalam meningkatkan keselamatan pasien dan membantu dalam merencanakan aktivitas, serta mengukur kemampuan dalam keselamatan pasien. Tujuh langkah itu diantaranya adalah (Seven Steps to Patient Safety, 2004) :
1. Bangun kesadaran akan nilai keselamatan pasien
Sebuah kesadaran akan nilai keselamatan pasien adalah di mana staf dalam suatu organisasi memiliki kesadaran konstan dan potensi aktif untuk hal-hal yang salah.
2. Pimpin dan dukung tenaga kesehatan
Dalam langkah ini, dijelaskan bagaimana kepemimpinan yang baik dapat membantu membangun fokus keselamatan pasien yang jelas dan kuat melalui sebuah organisasi. Hal ini bertujuan untuk menunjukkan bahwa keselamatan merupakan prioritas dan bahwa pengelolaan organisasi berkomitmen untuk melakukan perbaikan, staf eksekutif harus terlihat dan aktif dalam memimpin program peningkatan keselamatan pasien.
3. Integrasikan aktivitas manajemen risiko
4. Kembangkan sistem pelaporan
Pelaporan insiden keselamatan pasien dan insiden nasional yang dicegah memberikan kesempatan untuk memastikan bahwa pembelajaran yang diperoleh dari pengalaman pasien di salah satu bagian dari suatu negara digunakan untuk mengurangi risiko terjadinya sesuatu yang mirip dengan pasien lain di masa yang akan datang dan di tempat lain. Analisis statistik dari
National Reporting and Learning System (NRLS) akan
mengidentifikasi tema, pola dan cluster dalam data. Ini akan membentuk dasar untuk penentuan skala dan tingkat keparahan umum dari suatu masalah.
5. Ikut terlibat dan berkomunikasi dengan pasien dan
dengan masyarakat umum
Pasien ingin terlibat sebagai mitra dalam perawatan mereka. Staf kesehatan perlu melibatkan pasien dalam mencapai diagnosis yang tepat, memutuskan pengobatan yang tepat, membahas risiko dan memastikan pengobatan yang diberikan sudah benar, memantau pasien dan ditaati oleh pasien. Bersifat terbuka tentang apa yang telah terjadi dan segera membahas masalah dengan pasien, dan bersifat penuh kasih dapat membantu pasien menjadi lebih baik setelah munculnya efek-efek yang tidak diinginkan.
6. Pelajari dan berbagi pengalaman tentang
keselamatan
7. Implementasikan solusinya untuk mencegah bahaya Pada langkah ini, dipromosikan pentingnya menerjemahkan pembelajaran dari insiden menjadi solusi praktik jangka panjang. Solusi harus realistis, berkelanjutan dan hemat biaya. Solusi tersebut juga perlu untuk ditrarik dari pengalaman staf kesehatan, pasien dan masyarakat untuk memastikan solusinya dapat tercapai dalam praktik. Sebelum pelaksanaan, solusi tersebut harus menjalani penilaian dan evaluasi risiko.
2.1.4. Standar Keselamatan Pasien Rumah Sakit
Komite Keselamatan Pasien Rumah Sakit (KKP-RS) yang dibentuk oleh Persatuan Rumah Sakit Indonesia (PERSI) menyusun standar keselamatan pasien yang mengacu pada “Hospital Patient Safety
Standards” yang dikeluarkan oleh Joint Commision on Accreditation of
Health Organizations. Standar keselamatan pasien ini terdiri dari tujuh
standar, yaitu antara lain : 1. Hak pasien
2. Mendidik pasien dan keluarga
3. Keselamatan pasien dan kesinambungan pelayanan
4. Penggunaan metoda-metoda peningkatan kinerja untuk melakukan evaluasi dan program peningkatan keselamatan pasien
5. Peran kepemimpinan dalam meningkatkan keselamatan pasien 6. Mendidik staf tentang keselamatan pasien
7. Komunikasi merupakan kunci bagi staf untuk mencapai keselamatan pasien
1. Hak pasien
Pasien dan keluarganya mempunyai hak untuk mendapatkan informasi tentang rencana dan hasil pelayanan termasuk kemungkinan terjadinya Kejadian Tidak Diharapkan. 2. Mendidik pasien dan keluarga
Rumah sakit harus mendidik pasien dan keluarganya tentang kewajiban dan tanggung jawab pasien dalam asuhan pasien.
3. Keselamatan pasien dan kesinambungan pelayanan
Rumah Sakit menjamin kesinambungan pelayanan dan menjamin koordinasi antar tenaga dan antar unit pelayanan. 4. Penggunaan metoda-metoda peningkatan kinerja untuk
melakukan evaluasi dan program peningkatan keselamatan pasien
Rumah sakit harus mendesign proses baru atau memperbaiki proses yang ada, memonitor dan mengevaluasi kinerja melalui pengumpulan data, menganalisis secara intensif Kejadian Tidak
Diharapkan, dan melakukan perubahan untuk meningkatkan kinerja serta keselamatan pasien.
5. Peran kepemimpinan dalam meningkatkan keselamatan pasien a. Pimpinan mendorong dan menjamin implementasi program
keselamatan pasien secara terintegrasi dalam organisasi melalui penerapan “Tujuh Langkah Menuju Keselamatan Pasien Rumah Sakit ”.
b. Pimpinan menjamin berlangsungnya program proaktif untuk identifikasi risiko keselamatan pasien dan program menekan atau mengurangi Kejadian Tidak Diharapkan. c. Pimpinan mendorong dan menumbuhkan komunikasi dan
d. Pimpinan mengalokasikan sumber daya yang adekuat untuk mengukur, mengkaji, dan meningkatkan kinerja rumah sakit serta meningkatkan keselamatan pasien.
e. Pimpinan mengukur dan mengkaji efektifitas kontribusinya dalam meningkatkan kinerja rumah sakit dan keselamatan pasien.
6. Mendidik staf tentang keselamatan pasien
a. Rumah sakit memiliki proses pendidikan, pelatihan dan orientasi untuk setiap jabatan mencakup keterkaitan jabatan dengan keselamatan pasien secara jelas
b. Rumah sakit menyelenggarakan pendidikan dan pelatihan yang berkelanjutan untuk meningkatkan dan memelihara kompetensi staf serta mendukung pendekatan interdisiplin dalam pelayanan pasien.
7. Komunikasi merupakan kunci bagi staf untuk mencapai keselamatan pasien
a. Rumah sakit merencanakan dan mendesain proses manajemen informasi keselamatan pasien untuk memenuhi kebutuhan informasi internal dan eksternal.
b. Transmisi data dan informasi harus tepat waktu dan akurat.
2.1.5. Faktor-faktor yang Mempengaruhi Keselamatan Pasien
Dalam penerapannya, keselamatan pasien harus dikelola dengan pendidikan sistemik. Sistem ini dapat dilihat sebagai suatu sistem terbuka, dimana sistem terkecil akan dipengaruhi, bahkan tergantung pada sistem yang lebih besar (Koen Virawan, 2012).
Sumber : Human Factors in Patient Safety : Review of Topics and Tools, 2009)
Tabel 2.1 Faktor-faktor manusia dalam keselamatan pasien
Organisasional/ Manajerial TOPIK
1. Nilai kesadaran akan keselamatan 2. Kepemimpinan Manajer
3. Komunikasi Workgroup/ Tim
4. Teamwork - struktur/ proses (dinamis)
5. Tim kepemimpinan (Supervisors)
Pekerja Individu
Kemampuan kognitif (berfikir) 6. Kesadaran situasi
Sumber daya pribadi 7. Membuat keputusan
8. Stress 9. Lelah
Lingkungan pekerjaan
10. Lingkungan pekerjaan dan bahayanya
2.1.6. Analisis Matriks Grading Risiko
Menurut Komite Keselamatan Pasien Rumah Sakit (KKP-RS), penilaian matriks risiko adalah suatu metode analisa kualitatif untuk menentukan derajat risiko suatu insiden berdasarkan dampak dan probabilitasnya.
a. Dampak (Consequences)
Tabel 2.2 Penilaian Dampak Klinis/Konsekuensi/Severity
b. Probabilitas/Frekuensi/Likelihood
Penilaian tingkat probabilitas/frekuensi risiko adalah seberapa seringnya insiden tersebut terjadi (tabel 2.3).
Tabel 2.3 Penilaian Probabilitas/Frekuensi
Setelah nilai dampak dan probabilitas diketahui, dimasukkan dalam Tabel Matriks Grading Risiko untuk menghitung skor risiko dan mencari warna bands risiko.
a. Skor Risiko
SKOR RISIKO = Dampak x Probability
Cara menghitung skor risiko :
1. Tetapkan frekuensi pada kolom kiri
2. Tetapkan dampak pada baris ke arah kanan,
3. Tetapkan warna bandsnya, berdasarkan pertemuan antara frekuensi dan dampak.
b. Bands Risiko
Bands risiko adalah derajat risiko yang digambarkan dalam empat
warna yaitu : Biru, Hijau, Kuning dan Merah. Warna “bands” akan menentukan investigasi yang akan dilakukan : (tabel 2.5)
Bands BIRU dan HIJAU : Investigasi sederhana
Bands KUNING dan MERAH : Investigasi Komprehensif/RCA
Contoh :
Pasien jatuh dari tempat tidur dan meninggal, kejadian seperti ini di RS X terjadi pada 2 tahun yang lalu
Nilai dampak : 5 (katastropik ) karena pasien meninggal
Nilai probabilitas : 3 (mungkin terjadi) karena pernah terjadi 2 thn lalu Skoring risiko : 5 x 3 = 15
Warna Bands : Merah (ekstrim)
Tabel 2.4 Matriks Grading Risiko
Tabel 2.5 Tindakan sesuai tingkat dan bands risiko
2.2. Pelayanan Kefarmasian Rumah Sakit
Dalam Undang-Undang Nomor 44 Tahun 2009 tentang Rumah Sakit dinyatakan bahwa Rumah Sakit harus memenuhi persyaratan lokasi, bangunan, prasarana, sumber daya manusia, kefarmasian, dan peralatan. Persyaratan kefarmasian harus menjamin ketersediaan Sediaan Farmasi, Alat Kesehatan, dan Bahan Medis Habis Pakai yang bermutu, bermanfaat, aman, dan terjangkau. Selanjutnya dinyatakan bahwa pelayanan Sediaan Farmasi di Rumah Sakit harus mengikuti Standar Pelayanan Kefarmasian yang selanjutnya diamanahkan untuk diatur dengan Peraturan Menteri Kesehatan.
Dalam Peraturan Pemerintah Nomor 51 Tahun 2009 tentang Pekerjaan Kefarmasian juga dinyatakan bahwa dalam menjalankan praktek kefarmasian pada Fasilitas Pelayanan Kefarmasian, Apoteker harus menerapkan Standar Pelayanan Kefarmasian yang diamanahkan untuk diatur dengan Peraturan Menteri Kesehatan.
Pelayanan Kefarmasian di Rumah Sakit merupakan bagian yang tidak terpisahkan dari sistem pelayanan kesehatan Rumah Sakit yang berorientasi kepada pelayanan pasien, penyediaan Sediaan Farmasi, Alat Kesehatan, dan Bahan Medis Habis Pakai yang bermutu dan terjangkau bagi semua lapisan masyarakat termasuk pelayanan farmasi klinik. (Depkes, 2014).
mencegah, dan menyelesaikan masalah terkait obat. Tuntutan pasien dan masyarakat akan peningkatan mutu pelayanan kefarmasian, mengharuskan adanya perluasan dari paradigma lama yang berorientasi kepada produk
(drug oriented) menjadi paradigma baru yang berorientasi pada pasien
(patient oriented) dengan filosofi pelayanan kefarmasian (pharmaceutical
care).
Pengaturan Standar Pelayanan Kefarmasian di Rumah Sakit bertujuan untuk:
a. meningkatkan mutu Pelayanan Kefarmasian;
b. menjamin kepastian hukum bagi tenaga kefarmasian; dan
c. melindungi pasien dan masyarakat dari penggunaan obat yang tidak rasional dalam rangka keselamatan pasien (patient safety). Pelayanan Kefarmasian di Rumah Sakit meliputi 2 (dua) kegiatan, yaitu kegiatan yang bersifat manajerial berupa pengelolaan Sediaan Farmasi, Alat Kesehatan, dan Bahan Medis Habis Pakai dan kegiatan pelayanan farmasi klinik. Kegiatan tersebut harus didukung oleh sumber daya manusia, sarana, dan peralatan.
2.3. Kesalahan Pengobatan (Medication Error)
(professional risk), maupun risiko lingkungan (environment risk) pelayanan dalam risiko manajemen (Depkes, 2008).
2.3.1. Definisi Kesalahan Pengobatan
Menurut Australia Commission on Safety and Quality in
Health Care dalam Patient Safety in Primary Health Care, definisi
kesalahan pengobatan adalah kejadian yang dapat dicegah yang dapat mengakibatkan penggunaan medikasi yang tak tepat atau membahayakan pasien ketika pengobatannya masih dalam kendali tenaga kesehatan, pasien, atau penggunanya.
Menurut The National Coordinating Council for
Medication Error and Prevention (NCCMERP), kesalahan
pengobatan salah satunya melibatkan prosedur dan sistem yang meliputi : peresepan obat; komunikasi antar sesama tenaga profesional kesehatan; pelabelan, pengemasan dan pemberian nama produk; peracikan; penyiapan; distribusi; pemberian obat; edukasi; monitoring dan penggunaan obat.
Hal tersebut juga diungkapkan oleh Departemen Kesehatan RI dalam Surat Keputusan Menteri Kesehatan RI Nomor 1027/MENKES/SK/IX/2004 yang menyebutkan bahwa kesalahan pengobatan merupakan kejadian yang merugikan pasien, akibat pemakaian obat selama dalam penanganan tenaga kesehatan, yang sebetulnya dapat dicegah.
2.3.2. Klasifikasi Kesalahan Pengobatan
National Coordinating Council for Medication error
Reporting and Prevention (NCC MERP) mengklasifikasikan
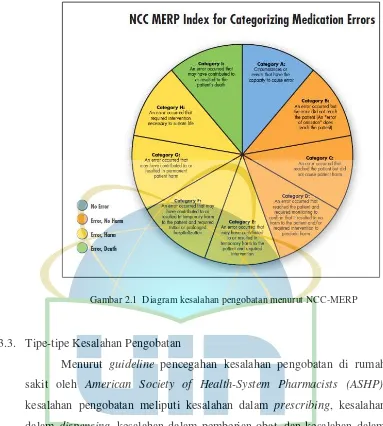
Tabel 2.6 : Taksonomi dan kategorisasi kesalahan pengobatan
Tipe error Kategori Keterangan
No Error A Keadaan atau kejadian yang
berpotensial menyebabkan error. Error-No Harm B Error terjadi, namun tidak sampai
ke pasien.
C Error terjadi dan telah sampai ke
pasien, namun tidak
membahayakan pasien.
Obat telah sampai ke pasien dan telah diberikan.
Obat telah sampai ke pasien dan belum diberikan.
D Error terjadi dan diperlukan monitoring terhadap pasien, tetapi tidak membahayakan pasien. Error-Harm E Error terjadi dan berkontribusi
atau menghasilkan bahaya sementara pada pasien dan memerlukan intervensi.
F Error terjadi dan berkontribusi atau menghasilkan bahaya sementara pada pasien dan memerlukan perawatan atau perpanjangan perawatan di rumah sakit.
G Error terjadi dan berkontribusi atau menghasilkan bahaya yang permanen terhadap pasien.
H Error terjadi dan nyaris menimbulkan kematian.
Gambar 2.1 Diagram kesalahan pengobatan menurut NCC-MERP
2.3.3. Tipe-tipe Kesalahan Pengobatan
Menurut guideline pencegahan kesalahan pengobatan di rumah sakit oleh American Society of Health-System Pharmacists (ASHP), kesalahan pengobatan meliputi kesalahan dalam prescribing, kesalahan dalam dispensing, kesalahan dalam pemberian obat, dan kesalahan dalam kepatuhan pasien. Tipe-tipe spesifik pada kesalahan pengobatan dapat dikategorikan sebagai berikut :
Tabel 2.7 Tipe-tipe kesalahan pengobatan menurut Guideline ASHP
Tipe medication error Definisi
Kesalahan dalam peresepan (prescribing error)
Pemilihan obat yang tak tepat (berdasarkan indikasi, kontraindikasi, alergi yang diketahui, terapi obat yang sudah ada, dan faktor lain), dosis, bentuk sediaan, jumlah, rute, konsentras, laju pemberian, atau instruksi untuk penggunaan obat yang diperintahkan atau diresepkan oleh Dokter (atau peresep sah lainnya); resep yang tidak terbaca atau perintah medikasi yang mengakibatkan terjadinya error pada pasien.
Kesalahan karena kurangnya stok obat
(Omission error)
Kegagalan dalam mengelola dosis yang diresepkan ke pasien sampai pada dosis yang selanjutnya, jika ada.
Kesalahan dalam waktu pemberian
(wrong-time error)
Pemberian obat diluar dari waktu pemberian yang telah terjadwalkan (interval waktu ini seharusnya ditetapkan oleh tiap fasilitas perawatan kesehatan).
Kesalahan obat yang tidak sah
(Unauthorized drug error)
Pemberian obat ke pasien yang tidak disahkan oleh peresep yang seharusnya (Dokter).
Kesalahan dosis yang tidak tepat
(Improper dose error)
Pemberian obat ke pasien dengan dosis yang lebih besar atau kurang dari yang diresepkan oleh Dokter atau pemberian duplikasi dosis kepada pasien, contoh : ada satu atau lebih unit dosis yang ditambahkan dari yang diresepkan.
Kesalahan bentuk sediaan obat
(Wrong dosage-form error)
Pemberian kepada pasien produk obat dalam bentuk sediaan yang berbeda dengan yang diresepkan.
Kesalahan penyiapan obat
(Wrong drug preparation error)
Produk obat yang tidak diformulasikan dengan tepat atau dimanipulasi sebelum diberikan.
Kesalahan teknik pemberian obat
(Wrong administration-technique error)
Prosedur atau teknik yang tidak tepat dalam pemberian obat kepada pasien.
Kesalahan obat yang buruk
(Deteriorated drug error)
Pemberian obat yang telah melewati masa kadaluwarsa obat atau yang bentuk sediaan obat yang telah rusak secara fisik atau pun kimiawi.
Kesalahan pemantauan
(Monitoring error)
diresepkan.
Kesalahan dalam kepatuhan
(Compliance error)
Perilaku pasien yang tidak tepat mengenai kepatuhan terhadap rejimen obat yang diresepkan.
Kesalahan medikasi lainnya
(Other medication error)
Setiap kesalahan pengobatan yang tidak masuk ke dalam salah satu kategori yang telah ditetapkan di atas.
2.3.4. Faktor-faktor yang Menyebabkan Kesalahan Pengobatan
Masalah-masalah dan sumber kesalahan pengobatan merupakan multidisiplin dan multifaktorial. Jarang sekali tindakan dari satu individu menjadi penyebab dari medication errror, melainkan salah satu jenis faktor kontribusi yang bergabung untuk menjadi penyebab insiden (Anonymous, 2001).
Kesalahan dapat terjadi pada beberapa langkah, dimulai dari pemberian resep sampai penyediaan akhir obat ke pasien. Penyebab umum kesalahan medikasi meliputi diagnosis yang tidak tepat, kesalahan pemberian resep, kekeliruan dalam penghitungan dosis, praktek distribusi obat yang buruk, masalah terkait obat dan perangkatnya, pemberian obat yang tidak tepat, adanya kegagalan komunikasi antar tenaga kesehatan dan kurangnya edukasi pasien (AMCP, 2010).
Menurut American Society of Health-System Pharmacists (ASHP)
dalam Guideline on Preventing Medication Errors in Hospitals, penyebab-penyebab umum yang memicu terjadinya kesalahan pengobatan, yaitu diantaranya :
1. Adanya ambigu pada penunjukkan di label atau di dalam pengemasan.
2. Nomenklatur produk obat [Look-Alike-Sound-Alike (LASA) , penggunaan huruf atau nomor prefiks dan sufiks dalam nama obat]
3. Adanya kegagalan atau kerusakan pada alat kesehatan 4. Resep yang tak terbaca
8. Menggunakan singkatan yang tidak dimengerti dalam resep 9. Kesalahan dalam pelabelan
10.Beban kerja yang berlebihan
11.Penyimpangan dalam kerja individu 12.Tidak tersedianya obat
2.3.5. Upaya-upaya Pencegahan Kesalahan Pengobatan
Upaya intervensi untuk meminimalkan insiden belum sempurna tanpa disertai upaya pencegahan. Upaya pencegahan akan lebih efektif jika dilakukan bersama dengan tenaga kesehatan lain (multidisiplin) terkait penggunaan obat, terutama dokter dan perawat. Perlu menjadi pertimbangan bahwa errors dapat berupa kesalahan laten (latent errors) misalnya karena kebijakan, infrastruktur, biaya, SOP, lingkungan kerja maupun kesalahan aktif (active errors) seperti sikap masa bodoh, tidak teliti, sengaja melanggar peraturan) dan umumnya active errors berakar dari latent errors (pengambil kebijakan) (Depkes, 2008).
Menurut The Academy of Managed Care Pharmacy (AMCP), terdapat kunci-kunci untuk mencegah kesalahan pengobatan, yang diantaranya :
1. Edukasi kepada pasien
Tenaga kesehatan professional harus menyediakan pendidikan pasien yang adekuat tentang tata cara penggunaan obat yang tepat sebagai bagian dari program pencegahan kesalahan pengobatan. Beberapa contoh instruksi kepada pasien yang dapat membantu mencegah kesalahan pengobatan, antara lain : a. Mengetahui nama dan indikasi pengobatan yang sedang
dijalani
b. Membaca informasi obat di lembaran yang disediakan oleh Apoteker
c. Tidak berbagi obat
g. Pelajari tentang peringatan dan interaksi obat
2. Prior Authorization
Program prior authorization digunakan oleh sistem perawatan kesehatan sebagai alat untuk membantu dalam menyediakan kualitas, keuntungan peresepean obat yang ekonomis dan efektif. Meningkatkan keselamatan pasien dengan cara mempromosikan penggunaan obat yang tepat merupakan fungsi integral dari program prior authorization ini. Kesalahan pengobatan dapat dikurangi oleh sistem prior
authorization dengan berbagai cara.
Prior authorization dapat digunakan untuk melindungi
terjadinya kejadian yang tidak diinginkan pada populasi yang rentan terjadi kontraindikasi. Sebagai contoh, prior approval diperlukan untuk Accutane® untuk memasikan bahwa tidak ada wanita hamil yang menerima obat ini karena mengakibatkan cacat lahir. Sebuah program prior authorization
juga dapat digunakan untuk memastikan bahwa pasien tersebut tidak menerima obat-obat tertentu, seperti antibiotik, untuk jangka panjang yang pasien dapat menempatkan pasien pada resiko kejadian yang tidak diinginkan.
3. Teknologi elektronik
a. Bar coding
Salah satu cara di mana teknologi elektronik dapat meningkatkan keselamatan pasien dan mengurangi kesalahan pengobatan adalah melalui penggunaan kode yang dapat dibaca mesin standar ("bar kode"). Pengobatan
bar coding adalah alat yang dapat membantu memastikan
bahwa obat yang tepat dan dosis yang tepat diberikan kepada pasien yang tepat. NCCMERP merekomendasikan
US Food and Drug Administration (FDA), the United
States Pharmacopeia (USP), and pharmaceutical
teknologi bar coding dengan cara menanamkan informasi berikut ke dalam bar kode obat :
Kode Obat Nasional (NDC) : nomor yang mengidentifikasikan obat, bentuk sediaan dan kekuatan obat.
Lot/Kontrol/Nomor Batch : untuk membantu jika ada kasus penarikan obat.
Tanggal kadaluwarsa : untuk membantu memastikan bahwa pasien tidak menerima obat yang kadaluwarsa.
b. Electronic Prescription Record (EPR)
Sebuah rekam resep elektronik (EPR) mengandung semua data legal yang diperlukan untuk diisi, diberi label, disiapkan dan/atau untuk memasukkan permintaan pembayaran untuk peresepan. Apoteker menggunakan EPR sebagai alat untuk mengurangi kesalahan pengobatan dengan cara memperhatikan interaksi obat, duplikasi obat dan kontraindikasi. EPR ini juga dapat membantu mengurangi kesalahan pengobatan dengan cara membantu Apoteker dalam memonitor dan mengaudit penggunaan obat dan dengan cara memfasilitasi komunikasi diantara tenaga kesehatan untuk meningkatkan pelayanan kepada pasien.
c. E-prescribing
tulisan tangan secara signifikan. E-prescribing dan CPOE
dapat mengurangi kesalahan medik dengan cara menghilangkan resep tulisan tangan yang tak terbaca, memastikan terminologi dan singkatan-singkatan yang tepat, dan mencegah adanya resep yang ambigu dan informasi yang hilang pada resep.
d. Electronic Drug Utilization Review (DUR)
Proses DUR online memungkinkan Apoteker untuk mengatur sebuah review dari urutan resep pada saat diperlukan dalam kegiatan penyiapan obat dan secara pro aktif dalam mengatasi masalah obat, seperti interaksi obat-obat, penggunaan obat yang berlebihan, penggunaan obat yang kurang dan masalah alergi. Teknologi ini juga memungkinkan Apoteker untuk menilai urutan resep pada saat meracik dan menggunakan informasi dari rekam medik dan/atau apotek, dan untuk menentukan kesesuaian terapi obat yang diresepkan.
e. Automated Medication Dispensing
Sistem dispensing otomatis saat ini digunakan secara luas sebagai metode penyiapan obat yang intensif dan sedikit menggunakan tenaga kerja. Sistem dispensing otomatis lebih efisien dalam melakukan tugas-tugas Apoteker yang membosankan, gerakan yang berulang, yang membutuhkan konsentrasi tinggi dan tugas pencatatan, dimana hal-hal tersebut dapat menyebabkan dispensing errors.
4. Prosedur Kontrol Kualitas Internal
2.4. Kejadian Nyaris Cedera (KNC)
2.4.1. Definisi Kejadian Nyaris Cedera (KNC)/Near-Miss Event
Kejadian Nyaris Cedera (KNC)/Near miss adalah suatu insiden yang tidak menyebabkan cedera pada pasien akibat melaksanakan suatu tindakan (commission) atau tidak mengambil tindakan yang seharusnya diambil (omission), dapat terjadi karena “keberuntungan”, (misalnya pasien terima suatu obat kontraindikasi tetapi tidak timbul reaksi obat), karena “pencegahan” (suatu obat dengan overdosis lethal akan diberikan, tetapi staf lain mengetahui dan membatalkannya sebelum obat diberikan), atau “peringanan” (suatu obat dengan overdosis lethal diberikan, diketahui secara dini lalu diberikan antidotumnya (KPP-RS, 2008).
Menurut National Safety Council, kejadian nyaris cedera merupakan kejadian tak terencana yang tidak menghasilkan cedera, penyakit atau kerusakan, tetapi memiliki potensial untuk terjadi dan hanya suatu keberuntungan yang dapat mencegah terjadinya cedera, penyakit atau kerusakan. Sebuah proses atau sistem manajemen yang selalu salah adalah akar penyebab adanya peningkatan risiko yang mengarah ke KNC dan harus menjadi fokus perbaikan.
Definisi tentang KNC juga diungkapkan oleh Canadian
Council on Health Service Accreditation bahwa KNC merupakan
suatu peristiwa atau keadaan yang memiliki potensi untuk menyebabkan cedera fisik atau psikologis yang serius, kematian tak terduga, atau kerusakan properti yang signifikan, tapi tidak teraktualisasi karena kebetulan, tindakan korektif, dan/atau adanya intervensi tepat waktu.
2.4.2. Prevalensi KNC
yaitu dari total 28.998 insiden yang terjadi, sebanyak 41% pasien tergelincir, tersandung dan jatuh, 9% insiden manajemen pengobatan, 8% insiden terkait sumber dan fasilitas, 7% insiden terkait pengobatan. Sebanyak 138 katastropik dan 260 KTD telah dilaporkan. Insiden pasien tergelincir, tersandung dan jatuh merupakan insiden yang paling besar persentasenya, dengan n = 11.766.
Dua penelitian besar yang dilaksanakan di Utah dan Colorado menemukan bahwa KNC terjadi sebanyak 2,9%, dimana 6,6%-nya menyebabkan kematian. Dalam kedua penelitian tersebut, lebih dari setengahnya dihasilkan dari kesalahan medik yang sebenarnya dapat dicegah. Sebanyak 44.000 orang Amerika meninggal setiap tahunnya akibat kesalahan medik. Lebih banyak orang meninggal setiap tahun sebagai akibat dari kesalahan medik daripada karena insiden kecelakaan kendaraan bermotor (43.458), kanker payudara (42.297) atau AIDS (16.516) (IOM, 2000).
Di Indonesia data tentang KTD apalagi KNC masih langka, namun dilain pihak terjadi peningkatan tuduhan “mal praktek”, yang belum tentu sesuai dengan pembuktian akhir. KNC lebih banyak dilaporkan sebesar 47,6% dibandingkan dengan KTD sebesar 46,2% (KKP-RS, 2008).
2.5. ROOT CAUSE ANALYSIS (RCA) 2.5.1. Definisi RCA
Metode root cause analysis merupakan suatu analisis sistematis dari semua faktor yang mempengaruhi atau memiliki potensi untuk mencegah suatu kesalahan. Metode ini dapat diaplikasikan untuk insiden berbahaya kepada pasien yang sifatnya dapat dihindari, atau dalam KNC, dimana merupakan suatu kejadian yang menempatkan pasien pada risiko berbahaya (WHO, 2008).
RCA adalah suatu metode yang digunakan untuk menunjukkan sebuah masalah atau ketidaksesuaian, agar mendapatkan akar penyebab dari suatu masalah. RCA ini digunakan sehingga dapat mengoreksi atau mengeliminasi penyebab suatu masalah, dan mencegahnya agar tidak terulang kembali (Quality Management and Training, 2008).
2.5.2. Alat dan Teknik RCA
Menurut Quality Management and Training, terdapat beberapa alat dan teknik yang digunakan untuk melakukan RCA, yang diantaranya :
a. 5-Mengapa (Gemba Gembutsu)
5-Mengapa kadang-kadang disebut sebagai Gemba Gembutsu, dimana artinya adalah tempat dan informasi dalam bahasa Jepang. 5-Mengapa biasanya mengacu pada praktik bertanya sebanyak 5 kali, mengapa kegagalan telah terjadi, agar mendapatkan akar penyebab dari suatu masalah. 5-Mengapa digunakan untuk menyelesaikan metode RCA yang sederhana.
b. Analisis Pareto
c. Diagram Tulang Ikan (Fishbone)
Diagram fishbone merupakan teknik yang sangat berguna untuk RCA yang lebih kompleks. Tipe diagram ini mengidentifikasikan semua proses dan faktor potensial yang berkontribusi pada suatu masalah.
d. Brainstorming atau Wawancara
Kebanyakan orang familiar dengan teknik brainstorming atau wawancara. Kumpulkan semua ide sebanyak mungkin dari semua partisipan tanpa adanya kritik atau penghakiman ketika partisipan menyampaikan idenya.
e. Analisis Proses, Pemetaan dan Flow Chart
Flowchart mengatur informasi tentang sebuah proses secara
grafis sehingga terlihat jelas dampak yang akan muncul dalam suatu proses.
f. Pohon Kesalahan (Fault Tree)
Metode ini merupakan teknik grafis yang menyediakan deskripsi sistemik pada kombinasi kejadian yang mungkin dalam suatu sistem, yang dapat mengakibatkan hasil yang tak diinginkan. Metode ini dapat mengombinasikan kegagalan sistem dan manusia.
g. Lembar Pengecekan (Check Sheets)
BAB 3
KERANGKA KERJA DAN DEFINISI OPERASIONAL
3.1 Kerangka Kerja
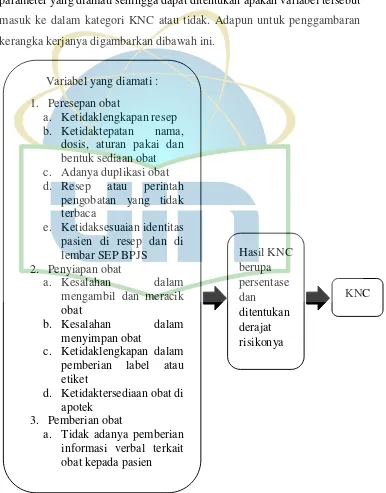
Kerangka kerja merupakan suatu langkah-langkah yang dilakukan dalam melaksanakan penelitian. Kerangka kerja pada penelitian ini terdiri dari variabel-variabel KNC pelayanan kefarmasian beserta parameter-parameter yang diamati sehingga dapat ditentukan apakah variabel tersebut masuk ke dalam kategori KNC atau tidak. Adapun untuk penggambaran kerangka kerjanya digambarkan dibawah ini.
Variabel yang diamati : 1. Peresepan obat
a. Ketidaklengkapan resep b. Ketidaktepatan nama,
dosis, aturan pakai dan bentuk sediaan obat c. Adanya duplikasi obat d. Resep atau perintah
pengobatan yang tidak terbaca
e. Ketidaksesuaian identitas pasien di resep dan di lembar SEP BPJS
2. Penyiapan obat
a. Kesalahan dalam mengambil dan meracik obat
b. Kesalahan dalam menyimpan obat
c. Ketidaklengkapan dalam pemberian label atau etiket
d. Ketidaktersediaan obat di apotek
3. Pemberian obat
3.2 Definisi Operasional
Tabel 3.1 Definisi Operasional
No. Variabel Parameter yang
diamati
Definisi operasional Alat
penilaian adalah sebuah aspek-aspek yang seharusnya ada di dalam resep, tetapi tidak diisi lengkap oleh penulis resep. Sebuah resep seharusnya lengkap secara administrasi, farmasetik, dan klinis.
Lengkap secara
administrasi meliputi data pasien yang berupa nama,
b. Ketidaktepatan nama, dosis, aturan pakai, dan bentuk sediaan obat.
Nama obat, dosis, aturan pakai, dan bentuk sediaan obat tercantum di resep, akan tetapi penulisan nama obat, dosis yang tercantum, aturan pakai yang dianjurkan dan bentuk sediaan obatnya tidak tepat.
c. Adanya duplikasi obat
singkatan yang tidak resep dan di lembar Surat Eligibilitas Peserta (SEP) BPJS
b. Kesalahan dalam
penyimpanan obat look-alike-sounds-alike
Tidak terisi lengkapnya komponen etiket dan tidak sesuai dengan perintah atau aturan pakai yang memadai.
Tidak tersedianya obat-obat yang dicover BPJS atau obat yang dibeli mandiri oleh pasien di apotek yang sesuai dengan resep dan formularium rumah sakit
atau kosongnya stok obat yang diminta oleh penulis resep.
BAB 4
METODE PENELITIAN
4.1. Tempat dan Waktu Penelitian
Penelitian dilakukan di apotek rawat inap Rumkital Dr. Mintohardjo yang beralamat di Jl. Bendungan Hilir No 17 Jakarta Pusat 10210 dan waktu pengumpulan data dilakukan pada bulan April sampai Mei 2016.
4.2. Jenis dan Rancangan Penelitian
Penelitian ini merupakan jenis penelitian observasional yang bersifat deskriptif. Maksud dari penelitian deskriptif yaitu data yang telah didapatkan kemudian dideskripsikan secara objektif dengan memaparkan fenomena yang terjadi dengan bantuan tabel atau gambar.
4.3. Populasi dan Sampel Penelitian
4.3.1. Populasi
Populasi dalam penelitian ini adalah seluruh resep dan obat non-UDD (Unit Dispensing Dose) yang masuk di apotek rawat inap Rumkital Dr. Mintohardjo.
4.3.1. Sampel
Sampel yang digunakan dalam penelitian ini adalah seluruh resep dan obat non-UDD yang masuk di apotek rawat inap Rumkital Dr. Mintohardjo pada periode April – Mei 2016.
Adapun kriteria inklusi dan eksklusi yang digunakan dalam penelitian ini adalah :
a. Kriteria inklusi
b. Kriteria eksklusi
Kriteria eksklusi dalam penelitian ini adalah resep-resep dan obat untuk permintaan pribadi atau untuk persediaan di ruangan.
4.4. Prosedur Penelitian
Terdapat tiga tahapan penelitian yang dilakukan, yaitu tahap perencanaan, pengumpulan data, dan pengolahan data.
4.4.1. Tahap perencanaan dan persiapan
Tahap perencanaan dimulai dengan penentuan masalah yang akan diteliti. Di dalam penentuan masalah, diidentifikasi faktor penyebab terjadinya KNC pelayanan kefarmasian, dalam hal ini KNC pada peresepan, penyiapan dan pemberian obat. Tahap persiapan dimulai dengan membuat dan menyerahkan surat permohonan izin pelaksanaan penelitian (Lampiran 1) dari Fakultas Kedokteran dan Ilmu Kesehatan UIN Syarif Hidayatullah Jakarta kepada Rumkital Dr. Mintohardjo.
4.4.2. Tahap pengumpulan data
Pengumpulan data secara prospektif dilakukan dengan melakukan observasi langsung di apotek rawat inap Rumkital Dr. Mintohardjo. Proses dari masuknya resep hingga pengecekan akhir berada dalam satu ruangan yang besar (Lampiran 3), sehingga peneliti hanya stay di tempat pengecekan akhir obat-obat yang telah disiapkan sebelum diserahkan ke pasien. Peneliti mengobservasi setiap resep yang masuk, memverifikasi obat-obat yang telah disiapkan pada akhir tahap penyiapan obat dan mengamati tahap pemberian obat yang dilakukan oleh petugas apotek.
rekapitulasi (Lampiran 2) yang telah disiapkan sebagai data yang nantinya akan diolah. Adapun rincian dari variabel-variabel penelitian tertera pada tabel 3.1 berikut.
Tabel 4.1. Rincian variabel penelitian
Variabel Parameter yang diamati
Peresepan Obat
1. Ketidaklengkapan resep
Tidak lengkap secara administrasi (data pasien yang berupa nama, tanggal lahir, alamat/nomor telepon, dan nomor rekam medik pasien dan paraf dokter)
Tidak lengkap secara farmasetik (bentuk sediaan dan ketercampuran obat).
Tidak lengkap secara klinis (nama obat, dosis, signa, dan frekuensi pemberian obat).
2. Ketidaktepatan nama, dosis, aturan pakai, dan bentuk sediaan obat
3. Adanya duplikasi obat
4. Resep atau perintah pengobatan yang tidak terbaca
5. Ketidaksesuaian identitas pasien di resep dan di lembar Surat Eligibilitas Peserta (SEP) BPJS
Penyiapan Obat
1. Kesalahan dalam mengambil dan meracik obat
Terjadi kesalahan dalam mengambil obat
Melakukan teknik peracikan yang tidak benar
Menyiapkan dan meracik obat di tempat yang banyak gangguan (interupsi, cahaya kurang, bising, terlalu panas atau dingin).
2. Kesalahan dalam menyimpan obat
Penyimpanan obat tanpa identitas yang jelas
Susunan obat yang membingungkan
Penyimpanan obat look-alike-sounds-alike (LASA) yang berdekatan
Menyimpan obat kadaluwarsa.
3. Ketidaklengkapan dalam pemberian label atau etiket
Menuliskan etiket secara tidak lengkap dan tidak sesuai dengan perintah atau aturan pakai yang memadai
4. Ketidaktersediaan obat di apotek
Tidak tersedianya obat-obat di apotek yang sesuai dengan resep dan formularium rumah sakit atau kosongnya stok obat yang diminta oleh penulis resep.
Pemberian Obat
1. Tidak adanya pemberian informasi terkait obat kepada pasien.
4.4.3. Tahap manajemen data
Manajemen data dilakukan dengan cara mentranskrip data yang telah didapat menjadi data rekapitulasi KNC yang dikumpulkan ke dalam komputer.
4.5. Alat Pengumpulan Data
Alat yang dipakai dalam pengumpulan data ini adalah lembar rekapitulasi KNC yang dipakai untuk memperoleh data seluruh variabel penelitian dan seluruh resep yang masuk ke apotek rawat inap di Rumkital Dr. Mintohardjo yang dibantu dengan alat tulis dan alat-alat yang digunakan untuk mendokumentasikan penelitian, seperti foto dan lain-lain. Data yang dikumpulkan merupakan data sekunder yang diperoleh dari insiden KNC yang dilaporkan dalam lembar rekapitulasi KNC dan seluruh resep non-UDD yang masuk di apotek rawat inap Rumkital Dr. Mintohardjo pada bulan April-Mei 2016.
4.6. Teknik Pengolahan dan Analisis Data
Teknik pengolahan data dilakukan dengan tahapan sebagai berikut : 4.6.1 Editing data
Editing data merupakan kegiatan pengecekan data di lembar rekapitulasi KNC, apakah data yang didapat sudah lengkap dan jelas. Apabila data yang didapat masih memiliki kekurangan, maka dapat segera dilengkapi.
4.6.2 Coding data