HUBUNGAN WAKTU, DURASI, DAN INTENSITAS HIPERGLIKEMIA DENGAN LAMA RAWATAN DAN MORTALITAS PADA
PASIEN ANAK DENGAN PENYAKIT KRITIS DI UNIT PERAWATAN INTENSIF
TESIS
YULIA LUKITA DEWANTI 067103003
PROGRAM MAGISTER KEDOKTERAN KLINIK-SPESIALIS ILMU KESEHATAN ANAK FAKULTAS KEDOKTERAN UNIVERSITAS SUMATERA UTARA
HUBUNGAN WAKTU, DURASI, DAN INTENSITAS HIPERGLIKEMIA DENGAN LAMA RAWATAN DAN MORTALITAS PADA
PASIEN ANAK DENGAN PENYAKIT KRITIS DI UNIT PERAWATAN INTENSIF
TESIS
Untuk Memperoleh Gelar Magister Kedokteran Klinik(Anak) dalam Program Magister Kedokteran Klinik
Konsentrasi Kesehatan Anak-Spesialis pada Fakultas Kedokteran Universitas Sumatera Utara
YULIA LUKITA DEWANTI 067103003
PROGRAM MAGISTER KEDOKTERAN KLINIK-SPESIALIS ILMU KESEHATAN ANAK FAKULTAS KEDOKTERAN UNIVERSITAS SUMATERA UTARA
Judul Tesis : Hubungan waktu, durasi, dan intensitas hiperglikemia dengan lama rawatan dan mortalitas pada pasien anak dengan
penyakit kritis di unit perawatan intensif Nama : Yulia Lukita Dewanti
Nomor Induk Mahasiswa : 067103003
Program Magister : Magister Kedokteran Klinik Konsentrasi : Kesehatan Anak
Komisi Pembimbing
Prof. Dr. H. Chairul Yoel, Sp.A(K) Ketua
Prof. Dr. H. Munar Lubis, Sp.A(K) Anggota
Ketua Program Magister Ketua TKP-PPDS
PERNYATAAN
HUBUNGAN WAKTU, DURASI, DAN INTENSITAS HIPERGLIKEMIA DENGAN LAMA RAWATAN DAN MORTALITAS PADA
PASIEN ANAK DENGAN PENYAKIT KRITIS DI UNIT PERAWATAN INTENSIF
TESIS
Dengan ini saya menyatakan bahwa dalam tesis ini tidak terdapat karya yang pernah diajukan untuk memperoleh gelar kesarjanaan di suatu perguruan tinggi, dan sepanjang pengetahuan saya juga tidak terdapat karya atau pendapat yang pernah ditulis atau diterbitkan oleh orang lain, kecuali yang secara tertulis diacu dalam naskah ini dan disebutkan dalam daftar pustaka
Medan, April 2010
Telah diuji pada
Tanggal:
PANITIA PENGUJI TESIS
Ketua : Prof. Dr. H. Chairul Yoel, Sp.A(K) ...
Anggota : 1. Prof. Dr. H. Munar Lubis, Sp.A(K) ……...
2. Prof. Dr. H. M. Sjabaroeddin Lubis, Sp.A(K) ……...
3. Dr. H. Hasanul Arifin, Sp. An(K) …………
UCAPAN TERIMA KASIH
Assalamualaikum Wr. Wb.
Puji dan syukur kehadirat Allah SWT yang telah melimpahkan rahmat
dan hidayahNya serta telah memberikan kesempatan kepada penulis
sehingga dapat menyelesaikan penulisan tesis ini.
Tesis ini dibuat untuk memenuhi persyaratan dan merupakan tugas
akhir pendidikan Magister Kedokteran Klinik Konsentrasi Kesehatan Anak di
FK-USU / RSUP H. Adam Malik Medan.
Penulis menyadari penelitian dan penulisan tesis ini masih jauh dari
kesempurnaan sebagaimana yang diharapkan, oleh sebab itu dengan segala
kerendahan hati penulis mengharapkan masukan yang berharga dari semua
pihak di masa yang akan datang.
Pada kesempatan ini perkenankanlah penulis menyatakan
penghargaan dan ucapan terima kasih yang sebesar-besarnya kepada :
1. Pembimbing utama Prof. Dr. H. Chairul Yoel Sp.A(K), yang telah
memberikan bimbingan, bantuan serta saran-saran yang sangat
berharga dalam pelaksanaan penelitian dan penyelesaian tesis ini.
2. Prof. Dr. H. Munar Lubis Sp.A(K), selaku pembimbing tesis dan juga
Ketua Program Pendidikan Spesialis Anak FK USU yang telah
dan telah memberikan banyak kesempatan untuk mengikuti kegiatan
akademik lainnya selama masa pendidikan.
3. Dr. Rina AC Saragih, MKed(Ped), Sp.A, Dr. Gema Nazri Yanni,
MKed(Ped), Sp.A dan Dr. Yunnie Trisnawati, MKed(Ped), Sp.A yang
telah sangat banyak membimbing serta membantu saya dalam
menyelesaikan penelitian serta tesis ini
4. Prof. Dr. H. Guslihan Dasa Tjipta, Sp.A(K), selaku Kepala BIKA
Fakultas Kedokteran USU/RSUP H. Adam Malik Medan periode
2003-2006 dan Dr. H. Ridwan M Daulay, Sp.A(K), selaku Ketua
Departemen Ilmu Kesehatan Anak Fakultas Kedokteran USU/RSUP
H. Adam Malik Medan periode 2006-2009, yang telah memberikan
bantuan dalam penelitian dan penyelesaian tesis ini.
5. Seluruh staf pengajar di Bagian Ilmu Kesehatan Anak FK USU /
RSUP H. Adam Malik Medan, yang telah memberikan sumbangan
pikiran dalam pelaksanaan penelitian dan penulisan tesis ini
6. Rektor Universitas Sumatera Utara Prof. Dr. H. Chairuddin P Lubis,
DTM&H, Sp.A(K) dan Dekan FK-USU yang telah memberikan
kesempatan untuk mengikuti program pendidikan Dokter Spesialis
Anak di FK- USU.
7. DR. Ir. Erna Mutiara, M.Kes, sebagai pembimbing statistik dalam
8. Anna Triana, Astri Nurhayati, Fellycia Tobing, Jeanida Mauliddina,
Erlina Masniari Napitupulu, Armila Ramadhani, dan Pranoto
Trilaksono yang selama empat setengah tahun bersama-sama dalam
suka dan duka serta teman sejawat PPDS DIKA dan semua pihak
yang telah memberikan bantuan selama pendidikan dan
terlaksananya penelitian serta penulisan tesis ini.
Teristimewa untuk orangtua yang tercinta, Drs. H. A. Loekman
Hakim, MBA, dan dr. Hj. Suasti Djamil, abang Ir. Ika Wahyudi Putra,
dan Tri Restu Ramadhan, SE, kakak Ir. Dwi Mukti Yunita Wardhani
serta adik Noviandri Lukmanul Hakim, SE, Ak, MM yang selalu
mendoakan, memberikan dorongan, bantuan moril dan materil selama
penulis mengikuti pendidikan ini.
Kepada dr. H. Zulbahri, Sp.B dan dr. Hj. Nurhaida Djamil, Sp.M,
om dan tante beserta keluarga yang telah menerima untuk tinggal
dan memberikan dukungan penuh semangat selama pendidikan.
Kepada keluarga besar H. M. Djamil, sepupu-sepupu yang telah
mendukung dengan semangat dan harapan yang besar untuk
menyelesaikan pendidikan ini. Terima kasih atas doa, pengertian, dan
dukungan selama penulis menyelesaikan pendidikan ini, semoga budi
Akhirnya penulis mengharapkan semoga penelitian dan tulisan
ini bermanfaat bagi kita semua, Amin.
Wassalamualaikum Wr. Wb.
Medan, April 2010
DAFTAR ISI
Daftar Gambar xiii
Daftar Singkatan xiv
1.5.2. Di Bidang Pelayanan dan Pengembangan 3 Masyarakat
BAB 2. TINJAUAN PUSTAKA
2.1. Definisi 4
2.2. Hiperglikemia pada Keadaan Kritis 4
2.3. Patofisiologi Hiperglikemia pada Keadaan kritis 5
2.4. Kadar gula darah yang bermakna 9
2.5. Penatalaksanaan 11
3.2. Tempat dan Waktu penelitian 15
3.3. Populasi penelitian 15
3.4. Perkiraan Besar Sampel 15
3.4.1. Lama rawatan 15
3.4.2. Mortalitas 16
3.5. Kriteria Penelitian 17
3.6. Persetujuan/Informed consent 18
3.7. Etika Penelitian 18
3.8. Cara Kerja dan Alur Penelitian 18
3.9. Identifikasi Variabel 20
3.10. Definisi Operasional 20
3.11. Pengolahan dan Analisis Data 22
BAB 4. HASIL PENELITIAN 23
BAB 5. PEMBAHASAN 33
BAB 6. KESIMPULAN DAN SARAN
6.1 Kesimpulan 41
6.2 Saran 41
Ringkasan 42
Daftar Pustaka 46
Lampiran
1. Lembar Persetujuan Setelah Penjelasan 49
2. Lembar Penjelasan Kepada Orangtua 50 3. Lembar Isian Sampel 51
4. Lembar Persetujuan Komite Etik 52
DAFTAR TABEL
Halaman
Tabel 4.1. Karakteristik dasar sampel penelitian 25 Tabel 4.2. Karakteristik KGD sampel penelitian 26
Tabel 4.3. Analisis univariat hubungan waktu, durasi dan 27
Intensitas hiperglikemia terhadap lama rawatan Tabel 4.4. Analisis univariat faktor-faktor yang berhubungan 28
dengan lama rawatan
Tabel 4.5. Analisis univariat hubungan waktu, durasi dan 29 intensitas hiperglikemia terhadap mortalitas
Tabel 4.6. Analisis univariat faktor-faktor yang berhubungan 30
dengan mortalitas
DAFTAR GAMBAR
Halaman
Gambar 2.1. Mekanisme hiperglikemia menyebabkan 9
kerusakan sel
Gambar 2.4. Kerangka konseptual penelitian 14
Gambar 3.1. Alur penelitian 19
DAFTAR SINGKATAN
AGE : Advance Glycation End product
BB : Berat badan
Co. Ltd : Corporate Limited
CGMS : Continous Glucose Monitoring System
D 10% : Dextrose 10%
ISPAD : International Society for Pediatrics and Adolescent
Diabetes
mg : milligram
mmol : milimol
NADPH : Nicotinamid Adenosine Dinucleotide Phosphate
NICE-SUGAR : Normoglycemia in Intensive Care Evaluation-
Survival Using Glucose Algorithm Regulation
DAFTAR LAMBANG
n : besar sampel
s : simpangan baku
Xa-X0 : perbedaan klinis yang diinginkan untuk lama hari rawat (clinical judgement)
Zα : tingkat kemaknaan
Zβ : power penelitian
Po : proporsi populasi standard Qo : 1- P0
Pa-Po : perbedaan klinis yang diinginkan untuk mortalitas (clinical judgement)
> : lebih besar dari
< : lebih kecil dari
ABSTRACT
Background Hyperglycemia in critical care populations has been shown to be a risk factor for increased morbidity and mortality. There are still controversies about the relation between time, duration and intensity of hyperglycemia with length of stay and mortality of patient in Pediatric Intensive Care Unit (PICU), especially with wide variety setting.
Objective To evaluate relation between time, duration and intensity of hyperglicemia of critically ill children with length of stay and mortality in PICU.
Methods An observational study was performed in PICU of Haji Adam Malik Hospital Medan on July 2009-January 2010. Consecutive samples were 1 month -18 years old non-diabetic children indicated to be treated in PICU, with blood glucose level 126 mg/dL at the time of admissions. Blood glucose examinations were performed at 12, 24, 48 hours after admission and every 24 hour until the patient discharge or death. Time of higher glucose level, duration and intensity of hyperglycemia with length of stay and patients conditions at the end of their intensive care will be noted.
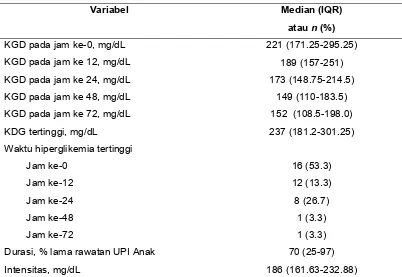
Results 30 samples admitted from July-Januari 2009, 63% of them were death. Median of peak hyperglycemia was 237(181.2 - 301.25) mg/dL, Highest hyperglycemia happened at the first time patient admitted (53%), median duration of hyperglycemia comparing to PICU stay was 70 (25-97)%, median intensity was 186 (161.63 – 232.88) mg/dL. Only duration have significant relation with length of stay (P= 0.009) and mortality (P= 0.030).
Conclusion Duration of hyperglycemia have significant relation to length of stay and mortality
xvii
ABSTRAK
Latar Belakang Hiperglikemia pada pasien kritis merupakan faktor risiko terhadap meningkatnya angka morbiditas dan kematian. Hubungan antara waktu terjadinya hiperglikemia, durasi dan intensitas hiperglikemia dengan lama rawatan dan mortalitas pasien anak di unit perawatan intensif (UPI) masih merupakan kontroversi, terutama pada
setting UPI dengan variabilitas pasien yang luas.
Tujuan Untuk mengetahui hubungan antara waktu terjadinya hiperglikemia tertinggi, durasi serta intensitas hiperglikemia dengan lama rawatan dan mortalitas pada pasien anak dalam keadaan kritis di UPI Anak.
Metode Suatu penelitian observasional dilakukan di UPI Anak RSUP. H. Adam Malik Medan sejak bulan Juli 2009 sampai Januari 2010. Sampel konsekutif adalah anak berusia 1 bulan sampai 18 tahun dengan hiperglikemia non diabetik yang diindikasikan untuk rawatan UPI Anak, dengan kadar gula darah (KGD) 126 mg/dL saat pertama kali masuk. Pemeriksaan KGD dilanjutkan pada jam ke- 12, 24, 48 rawatan dan setiap 24 jam sampai pasien keluar rawatan atau meninggal. Dicatat waktu terjadinya hiperglikemia tertinggi, durasi dan intensitas hiperglikemia.
Hasil Didapatkan 30 sampel selama periode penelitian, 63% diantaranya meninggal. Median hiperglikemia tertinggi adalah 237(181.2 - 301.25) mg/dL, hiperglikemia tertinggi terjadi pada saat pasien pertama kali pasien masuk, median durasi hiperglikemia dibandingkan dengan lamanya rawatan UPI adalah 70 (25-97)%, median intensitas adalah 186 (161.63 – 232.88). Hanya durasi yang berhubungan secara signifikan dengan lama rawatan (P= 0.009) dan mortalitas (P= 0.030).
Kesimpulan Durasi hiperglikemia berhubungan secara signifikan dengan lama rawatan dan mortalitas.
ABSTRACT
Background Hyperglycemia in critical care populations has been shown to be a risk factor for increased morbidity and mortality. There are still controversies about the relation between time, duration and intensity of hyperglycemia with length of stay and mortality of patient in Pediatric Intensive Care Unit (PICU), especially with wide variety setting.
Objective To evaluate relation between time, duration and intensity of hyperglicemia of critically ill children with length of stay and mortality in PICU.
Methods An observational study was performed in PICU of Haji Adam Malik Hospital Medan on July 2009-January 2010. Consecutive samples were 1 month -18 years old non-diabetic children indicated to be treated in PICU, with blood glucose level 126 mg/dL at the time of admissions. Blood glucose examinations were performed at 12, 24, 48 hours after admission and every 24 hour until the patient discharge or death. Time of higher glucose level, duration and intensity of hyperglycemia with length of stay and patients conditions at the end of their intensive care will be noted.
Results 30 samples admitted from July-Januari 2009, 63% of them were death. Median of peak hyperglycemia was 237(181.2 - 301.25) mg/dL, Highest hyperglycemia happened at the first time patient admitted (53%), median duration of hyperglycemia comparing to PICU stay was 70 (25-97)%, median intensity was 186 (161.63 – 232.88) mg/dL. Only duration have significant relation with length of stay (P= 0.009) and mortality (P= 0.030).
Conclusion Duration of hyperglycemia have significant relation to length of stay and mortality
xvii
ABSTRAK
Latar Belakang Hiperglikemia pada pasien kritis merupakan faktor risiko terhadap meningkatnya angka morbiditas dan kematian. Hubungan antara waktu terjadinya hiperglikemia, durasi dan intensitas hiperglikemia dengan lama rawatan dan mortalitas pasien anak di unit perawatan intensif (UPI) masih merupakan kontroversi, terutama pada
setting UPI dengan variabilitas pasien yang luas.
Tujuan Untuk mengetahui hubungan antara waktu terjadinya hiperglikemia tertinggi, durasi serta intensitas hiperglikemia dengan lama rawatan dan mortalitas pada pasien anak dalam keadaan kritis di UPI Anak.
Metode Suatu penelitian observasional dilakukan di UPI Anak RSUP. H. Adam Malik Medan sejak bulan Juli 2009 sampai Januari 2010. Sampel konsekutif adalah anak berusia 1 bulan sampai 18 tahun dengan hiperglikemia non diabetik yang diindikasikan untuk rawatan UPI Anak, dengan kadar gula darah (KGD) 126 mg/dL saat pertama kali masuk. Pemeriksaan KGD dilanjutkan pada jam ke- 12, 24, 48 rawatan dan setiap 24 jam sampai pasien keluar rawatan atau meninggal. Dicatat waktu terjadinya hiperglikemia tertinggi, durasi dan intensitas hiperglikemia.
Hasil Didapatkan 30 sampel selama periode penelitian, 63% diantaranya meninggal. Median hiperglikemia tertinggi adalah 237(181.2 - 301.25) mg/dL, hiperglikemia tertinggi terjadi pada saat pasien pertama kali pasien masuk, median durasi hiperglikemia dibandingkan dengan lamanya rawatan UPI adalah 70 (25-97)%, median intensitas adalah 186 (161.63 – 232.88). Hanya durasi yang berhubungan secara signifikan dengan lama rawatan (P= 0.009) dan mortalitas (P= 0.030).
Kesimpulan Durasi hiperglikemia berhubungan secara signifikan dengan lama rawatan dan mortalitas.
BAB 1. PENDAHULUAN
1.1. Latar belakang
Hiperglikemia sering terjadi pada keadaan setelah trauma ataupun pada
keadaan kritis, dan terjadi akibat respon dari stres yang merefleksikan
beratnya suatu penyakit akut.1,2 Beberapa penelitian sebelumnya menyebutkan hiperglikemia sebagai faktor risiko dari mortalitas dan
morbiditas serta faktor prediktor independen untuk hasil yang buruk pada
pasien dengan keadaan kritis.1,3,4 Berawal dari hal tersebut, hiperglikemia dianggap sebagai keadaan yang patut diperhatikan, dan berkembang
pemikiran mengenai tatalaksana hiperglikemia dalam keadaan kritis, serta
hubungannya dengan lama rawatan dan mortalitas.
Suatu penelitian terhadap pasien Unit Perawatan Intensif (UPI) Anak,
mendapatkan hiperglikemia dengan kadar gula darah (KGD) >200 mg/dL
terjadi pada 35.2%, dimana 68% diantaranya meninggal.5 Penelitian lain
mengemukakan prevalensi hiperglikemia pada pasien UPI Anak sebesar
16.7% sampai 75% dengan nilai batas gula darah sewaktu bervariasi antara
120 mg/dL, 150 mg/dL, dan 200 mg/dL. Risiko kematian meningkat sebesar
2.5 kali pada pasien dengan KGD >150 mg/dL dalam 24 jam, dan meningkat
5.68 kali pada kadar KGD>120 mg/dL dalam 10 hari.6
Sampai saat ini, nilai glukosa yang dapat dijadikan nilai ambang
merupakan hal yang diperdebatkan. Penelitian-penelitian yang ada dilakukan
pada pasien anak kristis dengan setting yang spesifik, seperti trauma kepala
berat,7,8 neonatal dengan enterokolitis nekrotikans,9 post operasi jantung,10 pasien anak dengan infus vasoaktif dan atau ventilasi mekanik,3,11 serta pasien dengan syok septik.. 12,13 Namun terdapat dua penelitian retrospektif
dilakukan pada seluruh pasien anak kritis di UPI anak.5,6 Studi yang ada kebanyakan retrospektif dan kesulitan dalam memperhitungkan faktor
perancu seperti penggunaan obat-obatan dan nutrisi. Nilai hiperglikemia
yang dijadikan acuan masih memakai acuan pada dewasa dan belum
diketahui apakah dapat diterapkan pada anak-anak.
Kesulitan dalam menentukan nilai pasti dari hiperglikemia yang
bermakna menyebabkan berkembangnya pendapat yang mengemukakan
apakah waktu, intensitas, ataupun durasi terjadinya hiperglikemia lebih
relevan untuk dijadikan patokan dalam memulai suatu tatalaksana
hiperglikemia.
1.2. Rumusan masalah
Berdasarkan latar belakang di atas maka dapat dirumuskan masalah
penelitian, apakah waktu, durasi dan intensitas hiperglikemia berhubungan
1.3. Hipotesis
Waktu, durasi dan intensitas hiperglikemia berhubungan dengan lama
rawatan dan mortalitas pada pasien anak dengan penyakit kritis di UPI Anak.
1.4. Tujuan Penelitian
1.4.1. Tujuan umum: Menurunkan lama rawatan dan mortalitas pasien UPI
Anak.
1.4.2. Tujuan khusus: Mengetahui hubungan antara waktu, durasi, dan
intensitas hiperglikemia dengan lama rawatan dan mortalitas pada pasien
anak dengan penyakit kritis di UPI Anak.
1.5. Manfaat Penelitian
1.5.1. Di bidang akademik/ilmiah: meningkatkan pengetahuan di bidang
perawatan intensif, khususnya mengenai hiperglikemia dan hubungannya
dengan lama rawatan dan mortalitas.
1.5.2. Di bidang pelayanan dan pengembangan masyarakat: meningkatkan
kualitas pelayanan kesehatan terutama peranan hiperglikemia pada pasien
anak dengan penyakit kritis dengan memberi masukan terhadap UPI Anak
dengan variabilitas pasien yang luas, mengenai pengaruh hiperglikemia
terhadap pasien anak dengan penyakit kritis dengan mempertimbangkan
waktu, durasi ataupun intensitas hiperglikemia sebagai parameter
BAB 2. TINJAUAN PUSTAKA
2.1.Definisi
Hiperglikemia menurut definisi berdasarkan kriteria diabetes melitus yang
dikeluarkan oleh International Society for Pediatrics and Adolescent Diabetes
(ISPAD) adalah KGD sewaktu ≥11.1 mmol/L (200 mg/dL) ditambah dengan
gejala diabetes atau KGD puasa (tidak mendapatkan masukan kalori
setidaknya dalam 8 jam sebelumnya) ≥7.0 mmol/L (126 mg/dL).14 Definisi lain hiperglikemia menurut World Health Organization (WHO) adalah KGD
≥126 mg/dL (7.0 mmol/L), dimana KGD antara 100 dan 126 mg/dL (6,1
sampai 7.0 mmol/L) dikatakan suatu keadaan toleransi abnormal
glukosa.3,15
Keadaan kritis didefinisikan sebagai semua kondisi yang memerlukan
penanganan khusus untuk kegagalan sistim organ vital.12,16,17
Stres hiperglikemia didefinisikan sebagai suatu keadaan hiperglikemia pada
pasien dengan keadaan kritis. 4,15,18
2.2. Hiperglikemia pada keadaan kritis
Hiperglikemia yang terjadi pada keadaan kritis adalah suatu stres
Intensive Insulin Therapy Trial, KGD lebih dari 110 mg/dL sudah dianggap
sebagai stres hiperglikemia.13,15,19
Hiperglikemia pada masa kritis dianggap menguntungkan karena
menyediakan suplai glukosa untuk energi yang adekuat untuk organ-organ
tubuh yang bergantung glukosa seperti otak, jantung dan sel-sel darah,
selain itu hiperglikemia juga mengkompensasi kehilangan volume dengan
meningkatkan pergerakan cairan intraseluler ke dalam kompartemen
intravaskular dan membebaskan ikatan air dengan glikogen.2 Hiperglikemia selain juga disebabkan oleh keadaan stres, pada pasien kritis, penggunaan
obat-obatan, seperti kotekolamin, kortikosteroid, dekstrosa intravena, dan
pemberian nutrisi diduga juga berpengaruh pada angka kejadian serta gejala
klinis hiperglikemia.3,12
Selain efek positifnya, hiperglikemia yang menetap atau
berkepanjangan pada masa kritis dapat meningkatkan risiko kematian akibat
gagal jantung, infark miokard, stroke iskemik, hemoragik dan lainnya yang
berakhir dengan gagal fungsi organ multipel.1,2,6
2.3. Patofisiologi hiperglikemia pada keadaan kritis
Pada keadaan kritis, terdapat stres dimana terjadi aktivasi sistim aksis
hipothalamus-pituatary-adrenal (HPA) dengan dilepaskannya kortisol dari
kelenjar adrenal. Peningkatan kortisol mengakibatkan peningkatan dari
tersebut merupakan komponen yang esensial dalam adaptasi terhadap suatu
penyakit dan stres untuk memelihara homeostasis sel dan organ. Milieu
metabolik hiperglikemia yang disebabkan oleh stres terjadi pada pasien
nondiabetik dengan keadaan kritis sangat kompleks. Kombinasi dari
berbagai faktor, termasuk adanya pelepasan yang berlebihan dari hormon
counter regulatory seperti glukagon, growth hormone, katekolamin,
glukokortikoid, dan sitokin seperti interleukin (IL) -1, IL-6, dan tumor necrosis
factor-α (TNF–α) ditambah dengan pemberian katekolamin, dektrosa dan
nutrisi sebagai terapi penunjang pada pasien dengan keadaan kritis, serta
terjadinya defisiensi insulin relatif, dan lemahnya pengambilan glukosa
perifer memegang peranan penting dari terjadinya hiperglikemia pada
keadaan stres.10,18,21
Glukagon adalah mediator hormonal primer dari glukoneogenesis.
Pada pasien dengan keadaan kritis, kadar glukagon serum meningkat secara
signifikan, hal ini disebabkan oleh stimulasi adrenergik oleh katekolamin dan
oleh sitokin. Sitokin seperti TNF-α dan IL-1 dan katekolamin secara
independen dan sinergis juga berperan dalam meningkatkan produksi
glukosa hati. Kadar insulin biasanya normal ataupun menurun, walaupun
didapatkan resistensi insulin perifer. Diduga pelepasan insulin terhambat
akibat peningkatan aktivasi dari reseptor pankreatik alfa. Penyebab resistensi
transporter insulin. Glukokortikoid mengganggu pengambilan glukosa pada
otot-otot rangka dan growth hormone menghambat jalur insulin dengan
mengurangi reseptor. 5,12,16,17
Pada anak dengan keadaan kritis, belum ada data yang jelas mengenai
respon terhadap stres dan efek dari hiperglikemia pada jaringan, karenanya
mekanisme hiperglikemia yang dapat menyebabkan kerusakan jaringan
pada dewasa, dianggap sama dengan yang terjadi pada anak.3,18,21
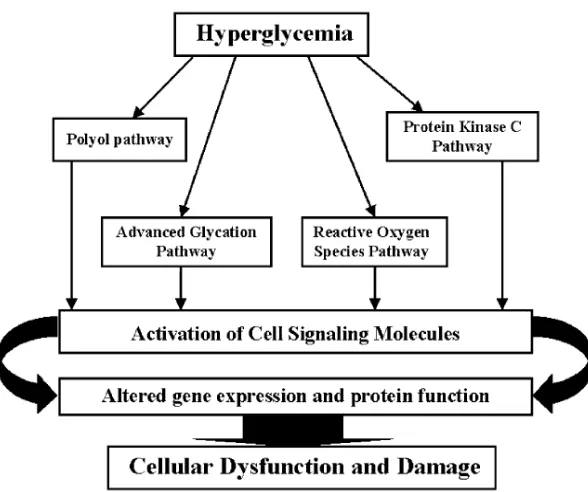
Mekanisme yang menyebabkan kerusakan sel akibat hiperglikemia
adalah akibat penumpukan intraseluler dari spesimen oksigen reaktif
(Reactive Oxygen Specimen=ROS). KGD yang tinggi meningkatkan
perbedaan potensial akibat tingginya proton pada rantai respiratori
mitokondria, yang mengakibatkan perpanjangan hidup dari
superoxide-generating electron transport intermediates, sehingga terjadilah penumpukan
ROS. Saat terjadi penumpukan ini, terjadi 4 mekanisme yang menyebabkan
kerusakan sel, yaitu: 12,18
1. Peningkatan aliran jalur polyol: hiperglikemia menyebabkan peningkatan
konversi glukosa menjadi sorbitol polialkohol, bersaman dengan
penurunan nicotineamid adenosine dinucleotide phosphate (NADPH) dan
2. Peningkatan pembentukan advance glycation end product (AGE):
pembentukan dari AGE bertentangan dengan intergritas target sel dalam
modifikasi fungsi protein atau dengan menginduksi produksi
receptor-mediated dari reactive oxygen species, yang dapat menyebabkan
perubahan pada ekspresi gen.
3. Aktivasi dari isoform protein kinase C (PKC): hiperglikemia menyebabkan
peningkatan konversi glukosa menjadi sorbitol, yang dimetabolisir
menjadi fruktosa oleh sorbitol dehidrogenase, meningkatkan rasio
NADH/NAD+. Hal ini menyebabkan triose fosfat yang teroksidasi dan
sintesis de novo dari diacylglycerol (DAG). Peningkatan DAG
mengaktifkan PKC.
4. Peningkatan aliran jalur hexosamine :pada hiperglikemia, glukosa
semakin banyak memasuki hexosamine-pathway. Produk akhir dari jalur
ini, UDP-N-acetylglucosamine, adalah substart yang diperlukan untuk
faktor transkripsi intraseluler, yang mempengaruhi ekspresi dari banyak
gen. Jalur ini berhubungan dengan disfungsi endotelial dan
mikrovaskular.
Gambar 2.1. Mekanisme hiperglikemia menyebabkan kerusakan sel1
2.4. Kadar gula darah yang bermakna
Pada anak belum didapatkan nilai pasti KGD yang dianggap
membahayakan dan kadar yang diinginkan. Para dokter biasanya
memberikan terapi terhadap hiperglikemia hanya setelah konsentrasi gula
darah melebihi ambang batas ginjal untuk resorpsi glukosa (200 mg/dL
sampai 250 mg/dL [11,1mmol/L sampai 13,8 mmol/L]). Hal ini berdasarkan
pada keyakinan bahwa usaha untuk melawan peningkatan kadar glukosa
yang dianggap normal dapat merugikan. Alasan lain adalah penghindaran
terhadap hipoglikemia dan konsekuensinya lebih penting dibandingkan
Suatu penelitian terhadap anak dengan syok septik mengemukakan
adanya hubungan yang bermakna antara KGD tertinggi dengan mortalitas.12
Penelitian lain mendapatkan KGD >150 mg/dL memiliki rasio odds terhadap
kematian meningkat sebesar 2.6 kali pada kelompok pasien yang
meninggal.6
Dengan sulitnya menentukan nilai KGD yang dianggap berbahaya,
terdapat beberapa bagian hiperglikemia yang dipertimbangkan sebagai
keadaan yang bermakna, antara lain adalah waktu terjadinya hiperglikemia,
durasi serta intensitas hiperglikemia.
Waktu terjadinya hiperglikemia dianggap berpengaruh terhadap lama
rawatan dan kematian pasien.1 Suatu penelitian mendapatkan waktu hiperglikemia yang terjadi saat pertama kali masuk rawatan tidak
berpengaruh terhadap lama rawatan dan mortalitas.2 Namun, pada pasien anak kritis dengan trauma kepala ditemukan pasien dengan hiperglikemia
tertinggi pada saat masuk rawatan lebih banyak didapatkan pada kelompok
yang meninggal.7,13
Terdapat kontroversi mengenai apakah lebih berbahaya hiperglikemia
dengan kadar gula darah yang lebih tinggi, atau keadaan hiperglikemia yang
menetap atau berkepanjangan.12 Selain efek positifnya, hiperglikemia yang menetap atau berkepanjangan pada masa kritis dapat meningkatkan risiko
ada mengemukakan kadar hiperglikemia yang dianggap berarti adalah yang
menetap setelah 24 jam pertama dan akan menimbulkan mortalitas yang
tinggi bila menetap sampai 10 hari perawatan di UPI.6 Penelitian pada pasien anak dengan ventilator dan infus vasoaktif mendapatkan durasi hiperglikemia
lebih lama pada kelompok yang meninggal dan berpengaruh terhadap lama
rawatan dan kematian 3
Intensitas hiperglikemia adalah kekerapan terjadinya hiperglikemia
pada suatu rawatan UPI.3,6 Penelitian pada pasien UPI Anak yang ada mendapatkan pada kelompok pasien yang meninggal, hiperglikemia secara
signifikan lebih intens , median KGD>150 mg/dL pada 48 jam pertama
rawatan UPI berhubungan dengan peningkatan 3 kali risiko kematian
dibandingkan dengan median KGD <150 mg/dL. 3
2.5. Penatalaksanaan
Pada pasien dengan keadaan kritis di UPI Anak, target gula darah yang
diinginkan adalah sedekat mungkin dengan angka < 110 mg/dL.21 Dengan dilakukannya beberapa studi baru, maka saat ini nilai yang lebih permisif
pada anak adalah 90-140 mg/dL (5-7.7 mmol/L).22 Beberapa sentra sedang melakukan uji coba klinis lebih lanjut mengenai kontrol glukosa kepada
2.5.1. Kontrol glukosa konvensional versus kontrol glukosa intensif Terdapat dua macam penatalaksanaan hiperglikemia yang sedang
berkembang pada pasien dalam keadaan kritis, yaitu kontrol glukosa
konvensional (conventional glycemic control), dimana insulin digunakan
setelah KGD melewati ambang batas tertentu (kebanyakan menggunakan
angka ≥200 mg/dL, pada anak diambil angka ≥150 mg/dL, pada neonati
>250 mg/dL) 4,15,23,24 dan kontrol glukosa intensif (tight glycemic control) ,
dimana dilakukan pemberian insulin saat KGD melebihi batas nilai normal
(≥126 mg/dL).4,15,18
Suatu studi yang dilakukan terhadap pasien UPI Dewasa
mendapatkan infus insulin intensif secara signifikan menurunkan morbiditas
namun tidak mortalitas pada pasien UPI.4,15 Peneltian lain yang dikenal
dengan NICE SUGAR study, menyatakan kontrol glukosa intensif dengan
target gula darah ≤180 mg/dL menyebabkan mortalitas yang lebih rendah
dibandingkan dengan target gula darah 81 sampai 180 mg/dL.25
2.5.2. Penggunaan insulin
Insulin meningkatkan sintesis protein, sintesis glikogen, pengambilan glukosa
oleh sel, dan memfasilitasi proliferasi selular dengan efek apoptosis. Selain
itu, insulin juga memperbaiki dislipidemia, mempengaruhi efek anabolik
pada otot-otot rangka, memperbaiki serta memperlambat apoptosis, serta
memberikan proteksi terhadap gagal ginjal akut dan mencegah terjadinya
polineuropati.1,16,19
Insulin regular (short acting) intravena adalah regimen insulin yang
digunakan untuk pemberian intravena.2, 26-30 Terapi insulin dapat dimulai dengan dosis 0.05-0.1 unit/kg/jam, diberikan secara drip tanpa diawali
dengan bolus.27,31 Pemberian secara bolus masih dilakukan pada neonati, dimulai dengan bolus 0.005-0.1 unit/kg dilanjutkan dengan drip 0.01-0.2
unit/kg/jam.32,33
Satu studi menyimpulkan pemberian insulin yang meningkat
berhubungan positif dengan kematian, dimana kematian tersebut
berhubungan dengan hipoglikemia.34 Penelitian lain menyatakan peningkatan risiko komplikasi yang berhubungan dengan hipoglikemia pada pasien kritis
dengan sepsis yang diberikan terapi insulin intensif. Penelitian ini bahkan
dihentikan untuk alasan keamanan. 35 2.5.3. Pemantauan
Penggunaan insulin dalam tatalaksana pasien hiperglikemia memerlukan
pemeriksaan gula darah yang sering, bahkan dapat berulang setiap jam
sampai kadar gula stabil, setelahnya dapat setiap 4-6 jam.14,20 Diperlukan perhatian khusus dalam terapi ini untuk mencegah dan mengkoreksi
hipoglikemia serta penyesuaian dosis insulin.18,36 Saat ini telah digunakan
monitor glukosa secara kontinyu dengan menggunakan Continous Glucose
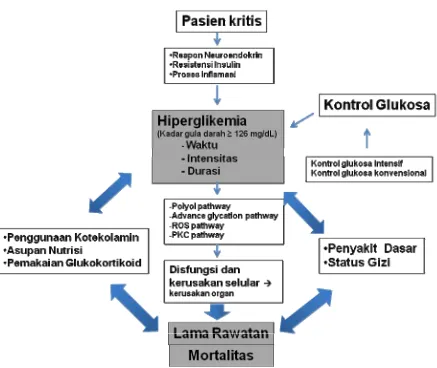
2.6. Kerangka Konseptual
BAB 3. METODOLOGI
3.1. Disain Penelitian
Metode yang digunakan adalah observasional cross sectional dengan
menilai hubungan waktu, durasi, dan intensitas hiperglikemia dengan lama
rawatan dan mortalitas.
3.2. Tempat dan Waktu Penelitian
Penelitian dilakukan di UPI Anak RSUP. H. Adam Malik. Waktu penelitian
November- Januari 2009.
3.3. Populasi Penelitian
Populasi target adalah semua pasien kritis yang dirawat di UPI Anak.
Populasi terjangkau adalah populasi target yang di rawat di UPI Anak RSUP.
H. Adam Malik selama periode penelitian. Sampel adalah populasi
terjangkau yang memenuhi kriteria.
3.4. Perkiraan Besar Sampel 3.4.1. Lama rawatan
Besar sampel untuk lama hari rawatan dihitung dengan menggunakan rumus
(Zα + Zβ) s 2 n =
(Xa-X0)
(1,96 + 0,842) 8 2
= = 16,6
(4,5-10)
Keterangan :
n= besar sampel
s=simpangan baku populasi untuk lama rawatan = 8.6
Xa-X0 = perbedaan klinis yang diinginkan (clinical judgement)
Zα = tingkat kemaknaan = 1.96 (untuk α 0.05)
Zβ = power penelitian, 80 %= 0.842 (untuk β 0.2)
3.4.2. Mortalitas
Besar sampel untuk mortalitas dihitung dengan menggunakan rumus uji
hipotesis proporsi suatu populasi:39
n = (Zα P0Q0 + Zβ PaQa ) 2
(Pa-P0)2
= (1,96 0.15 . 0.85 + Zβ0.35 . 0.65 ) 2 = 30
Keterangan :
n= besar sampel
Po = Proporsi populasi standard = 15 % (0,15) .3 Qo = 1- P0 = 0,85
Pa-Po = perbedaan klinis yang diinginkan (clinical judgement)
Zα = tingkat kemaknaan = 1.96 (untuk α 0.05)
Zβ = power penelitian, 80 %= 0.842 (untuk β 0.2)
Dari hasil perhitungan diperoleh besar sampel minimal adalah 30 pasien anak kritis.
3.5. Kriteria Penelitian 3.5.1. Kriteria inklusi:
Setiap pasien yang dirawat di UPI Anak dengan:
- Usia 1 bulan sampai18 tahun
- KGD sewaktu 126 mg/dL
3.5.2. Kriteria eksklusi:
- Anomali kongenital multipel
- Pasien paska pembedahan yang dirawat kurang dari 24 jam untuk
observasi rutin
- Pasien dengan diabetes mellitus
- Pasien yang diberikan terapi insulin sebagai tatalaksana
- Pasien yang tidak bersedia diperiksa atau tidak mau mengikuti
penelitian
3.6. Persetujuan/ informed concent
Semua subyek penelitian akan diminta persetujuan dari orang tua setelah
dilakukan penjelasan terlebih dahulu mengenai kondisi penyakit yang
dialami, dan efek yang akan diobservasi (lama rawatan dan mortalitas).
3.7. Etika Penelitian
Penelitian ini disetujui oleh Komite Etik Kesehatan dari Fakultas Kedokteran
Universitas Sumatera Utara.
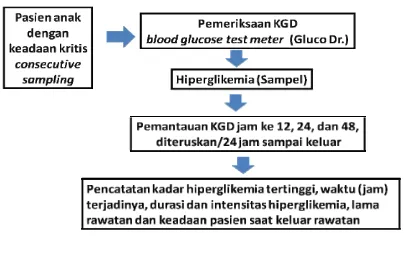
3.8. Cara Kerja dan Alur Penelitian
Subyek dikumpulkan secara consecutive sampling. Semua sampel yang
memenuhi kriteria diobservasi lamanya rawatan dan mortalitas di UPI Anak.
Semua pasien dengan penyakit kritis yang masuk UPI Anak dilakukan
pemeriksaan KGD. Pasien dengan hiperglikemia diikutsertakan sebagai
sampel dan dilakukan pemantauan KGD pada jam ke 12, 24, dan 48
berikutnya. Pemeriksaan KGD akan diteruskan setiap 24 jam sampai pasien
keluar dari UPI Anak.
hiperglikemia serta lamanya rawatan dan keadaan pasien saat keluar dari
UPI Anak (meninggal atau perbaikan).
Alat ukur kadar glukosa yang digunakan adalah blood glucose test
meter merk Gluco Dr. (Medicus Co. Ltd) Sampel darah yang diambil adalah
darah perifer, diambil pada ujung digiti 2, 3, atau 4 dengan menggunakan
hemolet. Nilai KGD dikonfirmasikan dengan hasil KGD dari laboratorium
Patologi Klinik RSUP. H. Adam Malik untuk konfirmasi diagnosis. Alur
penelitian tergambar pada gambar 3.1.
3.9. Identifikasi Variabel
Variabel bebas Skala
Waktu rasio
Intensitas gula darah rasio
Durasi hiperglikemia rasio
Variabel tergantung Skala
Lama rawatan rasio
Mortalitas nominal dikotom
Variabel perancu Skala
Infus vasoaktif nominal dikotom
Nutrisi parenteral nominal
Pemberian steroid nominal dikotom
Diagnosis nominal
Status nutrisi ordinal
3.10. Definisi Operasional
1. Hiperglikemia : KGD sewaktu 126 mg/dL.7
2. Keadaan kritis : semua kondisi yang memerlukan support untuk
kegagalan sistim organ vital dan atau memerlukan perawatan UPI
3. Kadar hiperglikemia tertinggi: KGD tertinggi selama dirawat di UPI
5. Intensitas hiperglikemia: median KGD sewaktu (hiperglikemia) pada
0, 12, 24, atau 48 jam rawatan UPI Anak (mg/dL)
6. Durasi hiperglikemia: persentase lamanya hiperglikemia menetap
dibandingkan dengan lama rawatan UPI Anak
7. Lama rawatan : waktu mulai pasien masuk UPI Anak hingga keluar
rawatan (jam)
8. Mortalitas : pasien meninggalselama dilakukan pemantauan di UPI
9. Infus vasoaktif: Penggunaan vasoaktif intravena (dopamin, dobutamin,
epinephrin) selama perawatan UPI
10. Pemakaian steroid: Pemberian steroid (prednison ataupun
deksametahason) selama perawatan UPI
11. Nutrisi parenteral: Pemberian nutrisi parenteral dengan minimal
dekstrosa 10% dengan atau tanpa minimal asam amino 5% dan atau
lemak 10%
12. Diagnosis: Penyakit dasar pasien yang dirawat di UPI Anak
13. Status nutrisi: Status gizi pasien yang dirawat di UPI Anak, terbagi
atas: gizi baik (BB/TB= 90-100%), gizi kurang (BB/TB< 90), gizi
3.11. Pengolahan dan Analisis Data
Data yang terkumpul diolah, dianalisis, dan disajikan dengan menggunakan
program komputer (SPSS versi 15). Interval kepercayaan yang digunakan
adalah 95% dan batas kemaknaan P < 0.05.
Untuk menilai hubungan antara waktu, intensitas, durasi,dengan lama
rawatan digunakan uji hipotesis regresi logistik ganda. Untuk menilai
hubungan antara waktu, intensitas, durasi dengan mortalitas digunakan uji
BAB 4. HASIL
Dari 146 pasien yang masuk ruang rawat intensif anak selama periode
penelitian, didapatkan 35 pasien (23.4%) menderita hiperglikemia, dimana 5
dieksklusikan (3 karena anomali kongenital multipel, 1 diabetes mellitus, 1
post operasi yang dirawat <24 jam). Didapatkan 30 orang sebagai sampel,
dimana 19 orang (63%) meninggal selama rawatan UPI Anak.
Setelah dilakukan uji abnormalitas data, maka didapatkan data
dengan skala rasio terdistribusi di tidak normal, sehingga data disajikan
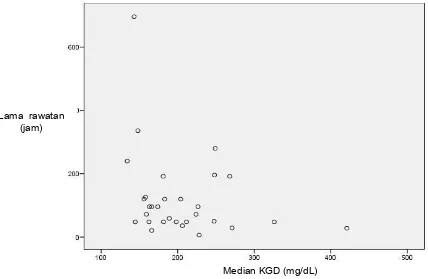
dalam median. Median lama rawatan di UPI Anak pada penelitian ini adalah
84 (48-142.5) jam. Distribusi median KGD sampel dapat dilihat pada grafik
4.1.
Median usia pada sampel adalah 22.5 bulan (3.75 - 118.5). Penyakit
terbanyak adalah penyakit kardiovaskular sebanyak 8 orang (26.7%) diikuti
penyakit infeksi susunan saraf pusat sebanyak 7 orang (23.3%). Sebagian
besar pasien berada dalam status nutrisi gizi baik (73.3%). Karakteristik
Lama rawatan (jam)
Median KGD (mg/dL)
Gambar 4.1. Distribusi median KGD sampel
Pada penelitian ini, kadar hiperglikemia tertinggi adalah 632 mg/dL,
dengan median KGD tertinggi adalah 237 (181.2 - 301.25) mg/dL. KGD
tertinggi didapatkan pada saat pasien pertama kali masuk ke UPI Anak, yaitu
terdapat pada 16 orang (53.3%).
Median intensitas hiperglikemia adalah 186 (161.63 - 232.88) mg/dL.
Median durasi pasien menderita hiperglikemia adalah 48 (24-72) jam.
Median durasi hiperglikemia dibandingkan dengan lama rawatan UPI Anak
Tabel 4.2. Karakteristik KGD sampel penelitian
Variabel Median (IQR)
atau n (%)
Durasi, % lama rawatan UPI Anak Intensitas, mg/dL
hubungan antara waktu hiperglikemia tertinggi, KGD tertinggi, intensitas dan
durasi hiperglikemia dengan lama rawatan dan mortalitas. Terdapat beberapa
variabel perancu, yaitu diagnosa pasien, infus vasoaktif, pemberian nutrisi
parenteral dan status gizi. Dilakukan pula analisis multivariat terhadap
variabel perancu ini. Pada analisis univariat, variabel akan diikutkan ke
Tabel 4.3 menunjukkan analisis univariat variabel independen dengan
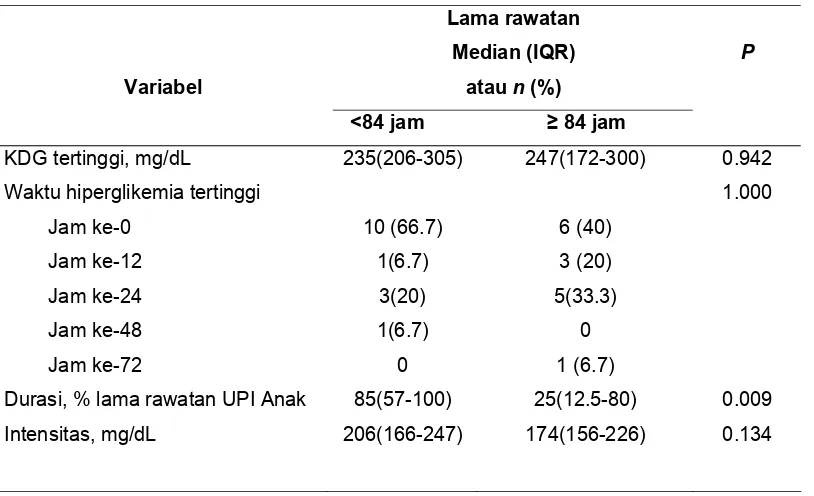
lama rawatan, dimana variabel yang berhubungan dengan lama rawatan
dalam analisis univariat adalah durasi hiperglikemia (P = 0.009). Intensitas
diikutkan ke dalam analisis multivariat (P=0.134).
Tabel 4.3. Analisis univariat hubungan waktu, durasi, dan intensitas hiperglikemia terhadap lama rawatan
Lama rawatan
Durasi, % lama rawatan UPI Anak Intensitas, mg/dL
dengan lama rawatan. Terlihat tidak ada variabel perancu yang berhubungan
bermakna dengan lama rawatan. Status nutrisi diikutkan dalam analisis
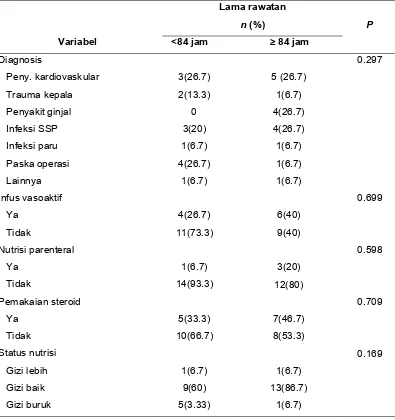
Tabel 4.4. Analisis univariat faktor-faktor yang berhubungan dengan lama rawatan
Peny. kardiovaskular Trauma kepala
Analisis univariat untuk menilai hubungan antara waktu, durasi dan intensitas
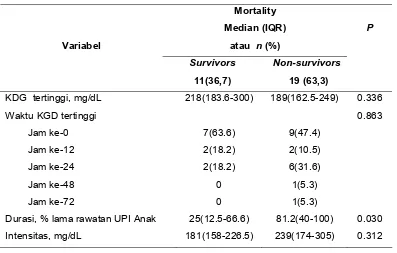
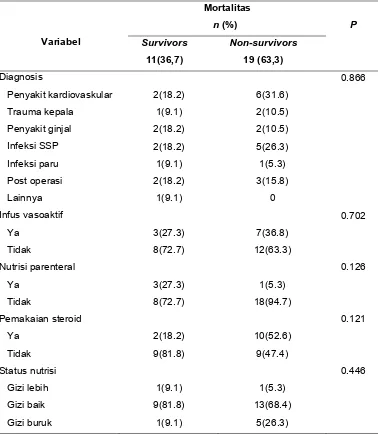
hiperglikemia dengan mortalitas dapat dilihat pada tabel 4.5. Variabel yang
Tabel 4.5. Analisis univariat hubungan waktu, durasi dan intensitas hiperglikemia
Durasi, % lama rawatan UPI Anak Intensitas, mg/dL
Hubungan faktor perancu dengan mortalitas dalam analisis univariat dapat
dilihat dalam tabel 4.6. Tidak ada faktor perancu yang bermakna terhadap
mortalitas, namun nutrisi parenteral (P 0.126) dan pemakaian steroid (P=
Tabel 4.6. Analisis univariat faktor-faktor yang berhubungan dengan mortalitas
Tabel 4.7. dan 4.8. menunjukkkan hasil analisis multivariat variabel
yang berhubungan dengan lama rawatan dan mortalitas.
Tabel 4.7. Hasil analisis multivariat terhadap lama rawatan
Variabel B P
bahwa variabel yang berhubungan dengan lama rawatan setelah dilakukan
kontrol terhadap intensitas dan status nutrisi adalah durasi hiperglikemia.
Variabel yang paling besar kontribusinya terhadap lama rawatan adalah gizi
kurang.
Tabel 4.8. Hasil analisis multivariat terhadap mortalitas
Dari tabel 4.8. didapatkan hasil analisis multivariat menunjukkan
bahwa variabel yang berhubungan dengan mortalitas setelah dilakukan
kontrol terhadap nutrisi parenteral dan pemakaian steroid adalah durasi
hiperglikemia. Variabel yang paling besar kontribusinya terhadap kematian
BAB 5. PEMBAHASAN
Penelitian ini adalah penelitian yang mencari hubungan antara durasi, waktu,
dan intensitas hiperglikemia dengan lama rawatan dan mortalitas pasien UPI
Anak. Penelitian ini dilakukan pada pasien anak dalam keadaan kritis dengan
hiperglikemia yang dirawat di UPI Anak. Hiperglikemia sering terjadi pada
pasien dalam keadaan kritis, dimana dianggap sebagai respon adaptif dari
stres.1,12
UPI Anak pada penelitian ini adalah UPI Anak RSUP H. Adam Malik
dengan variabilitas pasien yang luas, berada pada tempat dimana hanya
sedikit UPI Anak yang ada, dan diindikasikan untuk semua pasien termasuk
pasien paska operasi, baik yang memerlukan penggunaan ventilator maupun
tidak. Studi lain yang ada mengkhususkan pada pasien UPI anak maupun
dewasa dengan diagnosis rawat tertentu.7-11 Kebanyakan studi yang ada dilakukan pada pasien dengan sepsis, dikarenakan sepsis adalah penyebab
utama kematian pada UPI dan penyebab peningkatan lama hari rawat.13,40 Sampai saat ini belum diketahui angka kejadian pasti hiperglikemia
pada anak dalam keadaan kritis. Angka prevalensi yang ada dilaporkan
adalah 3 sampai 71%.16 Penelitian yang dilakukan terhadap 353 pasien non diabetik mendapatkan angka kejadian hiperglikemia dengan kriteria KGD >
rawatan UPI Anak selama periode penelitian. Sebanyak 63% meninggal
selama rawatan UPI Anak, berbeda dengan studi lainnya dimana rerata
mortalitas pasien UPI Anak dengan hiperglikemia non diabetes adalah
sebesar 2.2%-16.4%.6
Kriteria hiperglikemia yang digunakan pada penelitian ini adalah
keadaan dimana KGD ≥126 mg/dL (7.0 mmol/L), hal ini sesuai definisi
hiperglikemia dari WHO. Pemeriksaan KGD dilakukan pada waktu pertama
kali masuk ke UPI Anak (jam ke-0), jam ke-12, jam ke-24, jam ke-48 dan jam
ke-72. Studi yang dilakukan pada pasien UPI Anak dengan ventilator
mendapatkan bahwa hiperglikemia sering terjadi pada pasien UPI Anak dan
terjadi pada saat awal pasien dirawat.11 Studi lain mengatakan risiko kematian meningkat pada pasien hiperglikemia dalam 24 jam pertama dan
KGD tertinggi yang terjadi dalam dalam 48 jam pertama rawatan UPI Anak
pada pasien dengan infus vasoaktif juga berpengaruh terhadap kematian.3 Studi pada pasien UPI Anak dengan sepsis meningococcal mengemukakan
hiperglikemia terjadi pada 72 jam pertama rawatan UPI Anak berhubungan
erat dengan mortalitas.6,13
Hiperglikemia pada penelitian ini banyak terjadi pada pasien dengan
penyakit kardiovaskular (26.7%), diikuti dengan infeksi susunan saraf pusat
(23.3%). Studi lain pada setting UPI ANAK yang luas, hiperglikemia terjadi
meningkat juga dapat diakibatkan oleh penggunaan katekolamin (infus
vasoaktif diantaranya epinefrin, dopamin dan dobutamin) pada pasien
dengan penyakit kardiovaskular maupun paska operatif kardiovaskular, yang
diketahui dapat meningkatkan kadar glukosa darah. Katekolamin memacu
glikogenolisis dan dan glukoneogenesis, juga menyebabkan terjadinya
inhibisi pada α adrenergik receptor mediated yang dapat menurunkan
pelepasan insulin di pankreas. Katekolamin juga menurunkan pengambilan
glucose insulin mediated pada jaringan perifer sehingga terjadi resistensi
insulin. Hal ini menyebabkan menyebabkan produksi glukosa bertambah
sehingga dapat terjadi hiperglikemia.41
Demikian pula halnya dengan penggunaan kortikosteroid yang banyak
digunakan pada pasien penyakit infeksi susunan saraf pusat dimana
diberikan prednison ataupun deksametason pada tatalaksananya.
Glukokortikoid meningkatkan produksi growth hormone sehingga juga
berperan dalam menambah berat keadaan hiperglikemia.442 Glukokortikoid,
berupa kortisol dan kortikosteroid meningkatkan keluaran glukosa hepar
dengan menstimulasi katabolisme dari lemak serta protein perifer yang
dibutuhkan untuk glukoneogenesis.443
Penggunaan infus vasoaktif dan pemberian steroid, nutrisi parenteral
dan status nutrisi dianggap dapat mempengaruhi lamanya rawatan dan
sakit.3 Penelitian yang dilakukan di Inggris terhadap pasien dengan keadaan kritis menyatakan malnutrisi sebagai ko morbid tingginya mortalitas
dan lama rawatan UPI Anak, dan terjadi pada 45% pasien UPI Anak.3 Hal ini tidak terjadi pada penelitian ini, dimana 22 anak (73.3%) berada dalam
kondisi gizi baik.
Nutrisi parenteral berpengaruh dalam lama rawatan dan angka
kematian pasien. Nutrisi yang adekuat diperlukan untuk proses
kesembuhan, dan nutrisi parenteral diberikan pada pasien yang tidak
mungkin mendapatkan asupan nutrisi yang adekuat melalui oral.
Konsentrasi glukosa plasma darah akan meningkat pada pasien yang
diberikan infus glukosa dengan kadar yang lebih tinggi.17,45 Nutrisi parenteral pada UPI Anak dalam penelitian ini cenderung diberikan kepada pasien
yang dipuasakan lebih dari 3 hari ataupun pasien dengan klinis berat dan
tidak memungkinkan diberikan peroral. Adapun sediaan yang diberikan
adalah D10% , Aminofusin® 5% dan Ivelip® 10%. Pada penelitian ini hanya
4 anak(13.3%) yang diberikan nutrisi parenteral.
Studi yang dilakukan terhadap pasien UPI Anak dengan hiperglikemia
mendapatkan bahwa baik infus vasoaktif, pemberian steroid, maupun nutrisi
parenteral yang diberikan berhubungan dengan lamanya rawatan dan
kematian.3Berbeda dengan penelitian ini, dimana tidak ada faktor-faktor
(52.6%) diantaranya meninggal. Pasien yang diberikan steroid lebih banyak
dibandingkan pemberian infus vasoaktif (diberikan pada 10 anak, 7 anak
(38.8%) meninggal) maupun nutrisi parenteral (diberikan pada 4 anak, 1
anak(5.3%) meninggal).
Hiperglikemia pada pasien kritis dianggap menguntungkan karena
menyediakan suplai glukosa untuk energi yang adekuat untuk organ-organ
tubuh yang bergantung glukosa,2 namun hiperglikemia juga dapat
meningkatkan risiko kematian akibat gagal jantung, infark miokard, stroke
iskemik, hemoragik dan lainnya yang berakhir dengan gagal fungsi organ
multipel.1,2,6 Sampai saat ini, nilai KGD berapa yang menjadi ambang batas
yang berbahaya dan yang dijadikan batasan dalam memulai terapi
hiperglikemia pada keadaan kritis masih diperdebatkan.16,25,46 Suatu ulasan
mendapatkan waktu terjadinya hiperglikemia tertinggi, durasi hiperglikemia
ataupun variabilitas serta intensitas hiperglikemia lebih relevan dalam
menentukan dimulainya suatu terapi terhadap hiperglikemia.1
Suatu penelitian terhadap anak dengan syok septik yang tidak respon
terhadap pemberian cairan, mendapatkan KGD >178 mg/dL menunjukkan
sensitivitas dan spesifisitas terbaik dalam mengidentifikasi pasien yang
memiliki risiko tinggi untuk meninggal. Studi ini mengemukakan adanya
hubungan yang bermakna antara KGD tertinggi dengan mortalitas.12 Studi
lain mendapatkan KGD >150 mg/dL memiliki rasio odds terhadap kematian
237 (181.2 - 301.25) mg/dL dan tidak berhubungan dengan lama rawatan
dan mortalitas.
Penelitian yang dilakukan terhadap pasien UPI Anak dengan
hiperglikemia non diabetik menyatakan tidak ada hubungan antara KGD
pada saat awal masuk rawatan UPI Anak dengan risiko kematian.6 Pada
penelitian ini didapatkan hiperglikemia tertinggi paling banyak terjadi pada
pasien saat masuk UPI Anak (221mg/dL (171.25-295.25)) dan terjadi pada
53.3% pasien, namun waktu terjadinya hiperglikemia tidak berhubungan
dengan lama rawatan dan mortalitas.
Hiperglikemia yang menetap terbukti dapat merugikan dan
berhubungan dengan meningkatnya risiko infeksi, polineuropati, sindroma
disfungsi organ multipel bahkan kematian pada pasien anak maupun
dewasa.13 Penelitian terhadap pasien anak paska operasi jantung menyatakan durasi hiperglikemia berhubungan dengan lama rawatan di UPI
maupun bangsal, dimana semakin lama durasi hiperglikemia, lama rawatan
semakin bertambah.2 Penelitian lain mengemukakan hiperglikemia akan menimbulkan mortalitas yang lebih tinggi bila menetap sampai 10 hari
perawatan di UPI Anak.6 Pada penelitian kami, median durasi hiperglikemia dibandingkan dengan lama rawatan adalah 70 (25-95)% dari hari rawatan
UPI Anak, dimana durasi lebih lama pada pasien yang meninggal yaitu 81
penelitian kami berhubungan dengan lama rawatan (P= 0.025) maupun
mortalitas (P= 0.023). .
Studi mengenai hipoglikemia, hiperglikemia dan variabilitas KGD
menyatakan variabilitas dari hiperglikemia berhubungan dengan
meningkatnya lama rawatan dan mortalitas.5 Pada penelitian lain mengenai
intensitas hiperglikemia didapatkan kelompok yang meninggal memiliki
intensitas hiperglikemia yang lebih tinggi pada 48 jam pertama dibandingkan
dengan kelompok yang hidup, dan intensitas hiperglikemia pada analisa
univariat berhubungan dengan mortalitas, namun setelah dilakukan analisa
multivariat, intensitas hiperglikemia tidak berhubungan dengan mortalitas.3
Pada penelitian kami, intensitas hiperglikemia lebih tinggi pada kelompok
yang meninggal, namun tidak berhubungan dengan mortalitas.
Dari analisa multivariat didapatkan gizi kurang mempunyai kontribusi
terbesar dalam lama rawatan pada studi ini. Hal ini dimungkinkan karena,
pada UPI Anak kami, anak dengan gizi kurang cenderung mengalami
penyakit dengan tingkat keparahan lebih tinggi dibanding yang lainnya, dan
pasien dengan keadaan demikian cenderung lebih lama dikeluarkan dari
rawatan UPI Anak dengan alasan perbaikan nutrisi dengan sediaan yang
hanya bisa didapatkan di UPI Anak.
Pada analisa multivariat terhadap mortalitas, didapatkan pemberian
Hal ini dapat mungkin dapat terjadi, karena pada UPI Anak kami, nutrisi
parenteral diberikan pada pasien yang keadaan umumnya lebih buruk.
Penelitian ini masih mempunyai kelemahan-kelemahan seperti desain
penelitian yang hanya bersifat observasional, cara pengambilan sampel,
waktu yang sempit dan jumlah sampel yang sedikit. Selain itu, keparahan
penyakit hanya dinilai dengan diagnosis, tanpa adanya penilaian dengan
sistem skoring untuk tingkat keparahan penyakit. Oleh karena itu, perlu
dilakukan penelitian lebih lanjut dengan disain studi yang lebih baik dan
BAB 6. KESIMPULAN DAN SARAN
6.1. Kesimpulan
Dari 146 pasien yang masuk UPI Anak selama periode penelitian,
didapatkan 35 pasien (23.4%) menderita hiperglikemia, dimana 5
dieksklusikan (3 karena anomali kongenital multipel, 1 diabetes mellitus, 1
post operasi yang dirawat <24 jam). Didapatkan 30 orang sebagai sampel,
dimana 19 orang (63%) meninggal selama rawatan UPI Anak. Median KGD
tertinggi adalah 237 mg/dL. KGD tertinggi terbanyak terjadi pada saat pasien
masuk ke UPI Anak sebanyak 53.3%. Median intensitas hiperglikemia adalah
186 mg/dL, dan median durasi hiperglikemia selama 70 % waktu rawatan
UPI Anak.
Pada penelitian ini ditemukan hanya durasi hiperglikemia yang
berhubungan dengan lama rawatan dan mortalitas.
6.2. Saran
Hiperglikemia pada anak dengan penyakit kritis sering terjadi dan harus lebih
diwaspadai. Durasi hiperglikemia dapat dijadikan pertimbangan untuk
DAFTAR PUSTAKA
1. Klein GW, Hojsak JM, Rapaport R. Hyperglycemia in the pediatric intensive care unit. Curr Opin Clin Nutr Metab Care 2007;10:187-92
2. Yates AR, Dyke PC, Taeed R,dkk. Hyperglycemia is a marker for poor outcome in the postoperative pediatric cardiac patient. Pediatr Crit Care Med 2006;7:351-5
3. Srinivasan V, Spinella PC, Drott HR, Roth CL, Helfaer MA, Nadkarny V. Association of timing, duration, and intensity of hyperglycemia with intensive care unit mortality in critically ill children. Pediatr Crit Care Med 2004;5:329-36
4. Van den Berghe G, Wouters P, Weekers F, Verwaest C, et al. Intensive insulin therapy in critically ill patients. N Engl J Med 2001;345:1359-67 5. Wintergerst KA, Buckingham B, Gandrud L, Wong BJ, Kache S, Wilson
DM.Association of hypoglycemia, hyperglycemia, and glucose variability with morbidity and death in the pediatric intensive care unit. Pediatrics. 2006;118:173-9
6. Faustino EV, Apkon M. Persistent hyperglycemia in critically ill children. J Pediatr. 2005;14630-4
7. Chiaretti A, De Benedictis R, Langer A,dkk. Prognostic implications of hyperglicemia in pediatric head injury. Childs Nerv Syst 1998; 14: 455-9 8. Cochran A, Scaife ER, Hansen KW, Downey EC. Hyperglycemia and
outcomes from pediatric traumatic brain injury. J Trauma 2003;55:1035-8 9. Hall NJ, Peters M, Eaton S, Prerro A. Hyperglicemia is associated with
increased morbidity & mortality rates in neonates with necrotizing enterocolitis. J Pediatr Surg 2004;39: 898-901
10. Pittas AG, Siegel RD, Lau J. Isulin therapy for critically ill hospitalized patients. Arch Intern Med 2004;164:2005-11.
11. Yung M, Wilkins B, Norton L, Slater A. Glucose control, organ failure, and mortality in pediatric intensive care. Pediatr Crit Care Med 2008;9(2):147-52
12. Branco RG, Garcia PCR, Piva JP, Casartelli CH, Seibel V, Tasker RC. Glucose level and risk of mortality in pediatric septic shock. Pediatr Crit Care Med. 2005;6:470-2
13. Van Waardenburg DA, Jansen TC, Vos GD, Buurman WA. Hyperglycemia in children with meningococcal sepsis and septic shock: the relation between plasma levels of insulin and inflammatory mediators. J Clin Endocrinol Metab 2006;91:3916-21
16. Van den Berghe G. Ednocrine consequences of systemic disease: critical illness. Dalam: Brook C, Clayton P, Brown R, penyunting. Brook’s Clinical pediatric endocrinology. Edisi ke-5. Massachussetts:Blackwell publishing; 2005.h.492-503
17. DiCarlo JV. Nutritional stabilization. Dalam: Kliegman RM, Behrman RE, Jenson HB, Stanton BF, penyunting. Nelson textbook of pediatrics. Edisi ke-8. Philadelphia:Saunders Elsevier. 2007.h. 437-8
18. Krinskley JS. Association between hyperglycemia and increased hospital mortality in a heterogenous population of critically illpatients. Mayo clin proc. 2003;78:1471-8
19. Marik PE, Raghavan M. Stress-hyperglicemia, insulin and immunomodulation in sepsis. Intensive Care M ed 2004;30: 748-56
20. Nasraway SA. Hyperglicemia during critical illness. Journal of parenteral and enteral nutrition.2006;30:254-8
21. Szumita PM, Greenwood B, Anger K, Pendergrass M. Prevention and treatment of hyperglycemia in hospitalized patients. Pharmacy times. 2007;4:5-11
22. Ulate KP, Falcao GCL, Bielefeld MR, Morales JM, Rotta AT. Strict glycemic targets need not be so strict: a more permissive glycemic range for critically ill children. Pediatrics 2008;122:e898-904
23. Vlasselaers D, Milants I, Desmet L, Wouters PJ, Vanhorebeek I, Van de Heuvel I, dkk. Intensive insuline therapy for patients in paediatric intensive care: a prospective, randomised controlled study. Lancet 2009;373:547-56
24. Hirshberg E, Lacroix J, Sward K, Willson D, Morris AH. Blood glucose control in critically ill adults and children. Chest 2008;133: 1328-35
25. The NICE-SUGAR study investigaros. Intensive versus conventional glucose control in critically ill patients. N Engl J Med 2009; 360: 1283-97 26. Krinskley JS. Effect of an intensive glucose management protocol on the
mortality of critically ill adult patients. Mayo clin proc 2004;79(8):992-1000 27. Bragstad HJ, Danne T, Deeb LC, Jarozs-Chobot P,Urakami T, Hanas R.
ISPAD clinical practice consensus guidelines 2006-1007 insulin treatment. Pediatric diabetes 2007;8: 88-102
28. Brink S, Laffel L, Likitmaskul S, Liu L, Olsen B, Silink M, dll. ISPAD clinical practice consensus guidelines 2006-1007 sick day management in children and adolescent with diabetes.. Pediatric diabetes 2007;8: 88-102 29. Malhotra A, Jacobi J, Kriensley J. Insulin therapy in ICU: The role of long-acting insulin. Presented at the 2007 Congress of Society of critical care medicine. February 2007
31. Alemzadeh R, Wyatt DT. Diabetes Mellitus in children Dalam: Kliegman RM, Behrman RE, Jenson HB, Stanton BF, editor. Nelson textbook of pediatrics. Edisi 18. Philadelphia:Saunders Elsevier 2007.h. 2404-31 32. Wilker RE. Hypoglycemia and hyperglycemia. Dalam: Cloherty JP,
Eichenwald EC, Stark AR, editor. Manual of neonatal care. Edisi 6. Philadelphia: Wolters Kluwer Lippincott Williams & Wilkins: 2008.h. 546-9 33. Richard GE. Diabetic Ketoacidosis.Dalam: Fuhrman BP,Zimmerman J,
editors.Pediatric critical care.Edisi ke-3.Philadelphia:Elsevier 2006. h.1125-34
34. Finney SJ, Zekvel C, Elia A, Evans PW. Glucose control and mortality in critically ill patient.JAMA 2003;290:2041-7
35. Brunkhorst FM, Engel C, Bloos F, Meier-Hellman A, Ragaller M, Weiler N dkk. Intensive insulin therapy and pentastarch resuscitation in severe sepsis. N Engl J Med 2008;358:125-39
36. Vanhorebeek I, Langouche L, Van den Berghe G. Tight blood glucose control: what is the evidence?. Crit care med 2007;35(9):s496-502
37. Allen HF, Rake A, Roy M, Dennis Brenner. Prospective detection of hyperglycemia in critically ill children using continuous glucose monitoring. Pediatr Crit Care Med 2008;9(2):153-8
38. Madiyono B. Perkiraan besar sampel. Dalam: Sastroasmoro S, Ismael S, penyunting. Dasar-dasar metodologi penelitian klinis. Edisi ke-2. Jakarta: Sagung seto;2002.h. 257-86
39. Madiyono B, Moechlisan S, Sastroasmoro S, Budiman I, Purwanto SH. Perkiraan besar sampel. Dalam:Sastroasmoro S, Ismael S, penyunting. Dasar-dasar metodologi penelitian klinis. Edisi ke-3.Jakarta:Sagung seto; 2008.h.302-30
40. Gropper MA. Evidence-based management of critically ill patients: analysis and implementation. Anesth Analg 2004;99:566-72
41. McPhee SJ. Disorders of the adrenal medulla. Dalam: McPhee SJ, Ganong WF, penyunting. Pathophysiology of disease an introduction to clinical medicine. Edisi ke-5. New York: McGraw-Hill;2006.h.327-37
42. Funk JL. Disorders of the endocrine pancreas. Dalam: McPhee SJ,
Ganong WF, editor. Pathophysiology of disease: an introduction to clinical medicine. 5th ed. New York: McGraw-Hill 2006. h.531-2
43. McPhee SJ. Disorders of the adrenal cortex. Dalam: McPhee SJ, Ganong WF, penyunting. Pathophysiology of disease an introduction to clinical medicine. Edisi ke-5. New York: McGraw-Hill;2006.h.589-623
44. Branco RG, Tasker RC, Garcia PC, Piva JR, Xavier LD. Glycemic control and insulin therapy in sepsis and critical illness. Jornal de Pediatria 2007;83(5):s128-36
Lampiran 1
LEMBAR PERSETUJUAN SETELAH PENJELASAN
( INFORM CONSENT )
Yang bertandatangan di bawah ini : Nama :
Umur :
Pekerjaan
Alamat :
Orang tua dari (nama anak):...
Telah menerima dan mengerti penjelasan dokter tentang penelitian
“HUBUNGAN WAKTU, DURASI, DAN INTENSITAS HIPERGLIKEMIA DENGAN LAMA RAWATAN DAN MORTALITAS PAD APASIEN ANAK DENGAN PENYAKIT KRITIS DI UNIT PERAWATAN INTENSIF” termasuk tujuan, keuntungan serta efek samping yang dapat ditimbulkannya. Dengan
penuh kesadaran serta tanpa paksaan, saya bersedia menjadi peserta
penelitian tersebut.
Demikianlah surat persetujuan ini saya perbuat dengan penuh
kesadaran dan tanpa paksaan siapapun.
Medan, 2009
Lampiran 2
Penjelasan dan Kepada Orang Tua Selamat pagi / siang / malam Bapak / Ibu
Sebelumnya saya ingin memperkenalkan diri, nama saya dr.Yulia Lukita
Dewanti. Saat ini saya sedang mengikuti Program Pendidikan Spesialis Anak
di FK-USU dan sedang melakukan penelitian di Divisi Pediatri Gawat Darurat
Intensive Care Departemen Ilmu Kesehatan Anak FK USU / RSUP H.
Adam Malik Medan, dengan judul “Hubungan waktu, durasi, dan intensitas hiperglikemia dengan lama rawatan dan mortalitas pada pasien anak dengan penyakit kritis di unit perawatan intensif” yang bertujuan untuk mengetahui pengaruh hiperglikemia terhadap lama rawatan
dan angka kematian pasien PICU.
Anak Bapak / Ibu akan dilakukan pemeriksaan kadar gula darah
melalui jarí tangan atau telapak kaki dengan menggunakan glucostick pada
saat masuk PICU, dan 12, 24, 48 jam kemudian, dan diteruskan setiap 24
jam sampai keluar dari unit rawat intensif. Dari penelitian yang ada, tidak
ditemukan bukti yang dapat membahayakan bayi. Tetapi, bila Bapak / Ibu
tidak berkenan, maka tidak akan mempengaruhi prosedur perawatan
terhadap Bayi Bapak/Ibu. Adapun biaya penelitian ini tidak akan dibebankan
kepada Bapak / Ibu dan data ini akan saya rahasiakan.
Bila ditemukan hal-hal yang tidak diinginkan, ataupun yang ingin
ditanyakan, silahkan menghubungi saya :
Nama : dr.Yulia Lukita Dewanti
Alamat : KompleksTamanSetia BudiIndah blok B no.71
Telfon : (061) 77373242
Demikian yang saya sampaikan, atas perhatian dan kerjasama yang Bapak /
Lampiran 3
Lembar Isian Sampel
No. /MR. :...
Nama Pasien:………...………L/P…….…..
Alamat:……….
Diagnosa masuk:………...
Diagnosa keluar:………...
BB/PB: ...
STATUS GIZI: ...
TERAPI YANG DIBERIKAN:
...
.
...
.
...
.
...
.
Tgl. Masuk/Tgl. Keluar………
Lama Rawatan:...
Hidup/Meninggal
KADAR GULA DARAH SEWAKTU
Lampiran 4
53
Lampiran 5
RIWAYAT HIDUP
Nama lengkap : Yulia Lukita Dewanti
Tanggal lahir : 4 Juli 1981
Tempat lahir : Jakarta
Alamat : Kompleks Taman Setia Budi Indah
Blok B no. 71 Medan
Nama orang tua : Drs. H. A. Loekman hakim, MBA
Dr. Ny. H. Suasti Djamil
Pendidikan
1. Sekolah Dasar Lambung Mangkurat Banjarmasin
2. Sekolah Dasar Islam Al-Ikhlas Jakarta, tamat tahun 1992
3. Sekolah Menegah Pertama Islam Al-Ikhlas Jakarta, tamat tahun
1995
4. Sekolah Menegah Atas Negeri 34 Jakarta, tamat tahun 1998
5. Fakultas Kedokteran Trisakti Jakarta, tamat tahun 2005
Riwayat Pekerjaan
1. Dokter umum SMF Anak RSUP POLRI Katamso, 2005
Pendidikan Spesialis
Adaptasi di BIKA FK. USU : 01-09-2005 s/d 31-12-2005
Pendidikan Tahap I : 01-01-2006 s/d 31-12-2006
Pendidikan Tahap II : 01-01-2007 s/d 28-02-2008
Pendidikan Tahap III : 01-03-2008 s/d 15-01-2010