HUBUNGAN KARAKTERISTIK INDIVIDU, SANITASI LINGKUNGAN RUMAH, DAN PERILAKU TERHADAP KEJADIAN TB PARU
DI WILAYAH KERJA PUSKESMAS PADANGMATINGGI KOTA PADANGSIDIMPUAN
TAHUN 2014
Skripsi
Oleh
NURMALA SYARI LUBIS NIM.121021065
FAKULTAS KESEHATAN MASYARAKAT UNIVERSITAS SUMATERA UTARA
HUBUNGAN KARAKTERISTIK INDIVIDU, SANITASI LINGKUNGAN RUMAH, DAN PERILAKU TERHADAP KEJADIAN TB PARU
DI WILAYAH KERJA PUSKESMAS PADANGMATINGGI KOTA PADANGSIDIMPUAN
TAHUN 2014
SKRIPSI
Diajukan Sebagai Salah Satu Syarat Untuk Memperoleh Gelar Sarjana Kesehatan Masyarakat
Oleh :
NURMALA SYARI LUBIS NIM.121021065
FAKULTAS KESEHATAN MASYARAKAT UNIVERSITAS SUMATERA UTARA
HALAMAN PENGESAHAN
Judul Skripsi : HUBUNGAN KARAKTERISTIK INDIVIDU
SANITASI LINGKUNGAN RUMAH DAN
PERILAKU TERHADAP KEJADIAN TB PARU DI WILAYAH KERJA PUSKESMAS PADANG
MATINGGI KOTA PADANGSIDIMPUAN
TAHUN 2014
Nama Mahasiswa : NURMALA SYARI LUBIS
Nomor Induk Mahasiswa : 121021065
Program Studi : Ilmu Kesehatan Masyarakat
Peminatan : Kesehatan Lingkungan
Tanggal Lulus : 28 Januari 2015
Disahkan Oleh : Komisi Pembimbing
Pembimbing I Pembimbing II
dr. Surya Dharma, MPH Dr.dr. Wirsal Hasan, MPH
NIP. 195804041987021001 NIP. 194911191987011001
ABSTRAK
Tuberkulosis paru adalah penyakit menular langsung yang disebabkan oleh Mycobacterium Tuberculosis. Sebagian besar kuman TB menyerang paru, tetapi dapat juga mengenai organ tubuh lainnya. Infeksi TB terjadi melalui udara, yaitu melalui inhalasi droplet yang mengandung kuman-kuman basil tuberkel yang berasal dari orang yang terinfeksi.
Penelitian ini bertujuan untuk menganalisis hubungan karakteristik individu, sanitasi lingkungan rumah dan perilaku terhadap kejadian TB Paru di Wilayah Kerja Puskesmas Padangmatinggi Kota Padangsidimpuan Tahun 2014.
Jenis penelitian yang digunakan adalah desain kasus kontrol dengan sampel terdiri dari 49 sampel kasus, yaitu responden penderita TB Paru yang tercatat dalam buku register TB Paru, dan 49 sampel kontrol yaitu responden yang merupakan tetangga dari penderita TB Paru yang matching dengan kasus dalam hal umur dan jenis kelamin.
Hasil penelitian menunjukkan bahwa ada hubungan yang signifikan antara penghasilan keluarga, status gizi responden, ventilasi rumah dan pencahayaan alami rumah. Hasil uji chi-square menunjukkan variabel penghasilan keluarga (p=0,001 OR=5,339), status gizi responden (p=0,001 OR=13,473), ventilasi rumah (p=0,001 OR=0,105), pencahayaan alami rumah (p=0,001 OR=0,192).
Kesimpulan dari penelitian ini adalah ada hubungan antara penghasilan keluarga, status gizi responden, ventilasi rumah, dan pencahayaan alami rumah di Wilayah Kerja Puskesmas Padangmatinggi Kota Padangsidimpuan. Disarankan bagi petugas Puskesmas Padangmatinggi untuk meningkatkan upaya promosi kesehatan khususnya tentang gizi dan sanitasi lingkungan rumah dan melakukan pemantauan fisik rumah secara berkala untuk mencegah penularan serumah terhadap kejadian TB paru.
ABSTRACT
Tuberculosis is a transmitted infectious disease caused by Mycobacterium Tuberculosis. In most cases, TB attacks the lungs; however, it also attacks organs. TB infection spread through the air, such as through droplet inhalation which contains bacil tubercle microbes derived from infectious person.
This study purpose is to analyze relationship among individual characteristic, home environmental sanitation and behavior in the incidence of pulmonary TB at Padangmatinggi health center working area in Padangsidimpuan city 2014.
Types the research used is case control design with samples consist of 49 samples of case, who suffered from pulmonary TB written in pulmonary TB book register and 49 samples control the respondent constituted the neighbours of the pulmonary TB sufferer with the matching by the case in terms of age and gender. The result of this research shows significant relationship among family income, respondent nutritional status, home ventilation and home natural exposure. Based on chi-square test it is known family income (p=0,001 OR=5,339), respondent nutritional status (p=0,001 OR=13,473), home ventilation (p=0,001 OR=0,105), home natural exposure (p=0,001 OR=0.192).
The conclusion of this research is that there is relationship among family income, respondent nutritional status, home ventilation and home natural exposure with pulmonary TB incidence in Padangmatinggi health center working area at Padangsidimpuan city. It is recommended that Padangmatinggi health center employe improve health promotion effort, specially about nutrition and home environment sanitation as well as home sanitation monitoring to prevent transmission of pulmonary TB at home.
DAFTAR RIWAYAT HIDUP
Nama : Nurmala Syari Lubis
Tempat/Tanggal Lahir : Medan, 28 Oktober 1990
Jenis Kelamin : Perempuan
Agama : Islam
Status Perkawinan : Belum Menikah
Anak ke : 1 dari 3 bersaudara
Alamat Rumah : Jl. ST.Batang Ari Harahap Gg. H.Oloan Kelurahan Padangmatinggi Kecamatan
Padangsidimpuan Selatan, Kota Padangsidimpuan, Provinsi Sumatera Utara
RIWAYAT PENDIDIKAN
1. Tahun 1996-2002 : SD Negeri 2 Padangsidimpuan
2. Tahun 2002-2005 : SMP Negeri 5 Padangsidimpuan
3. Tahun 2005-2008 : SMA Negeri 3 Padangsidimpuan
4. Tahun 2008-2011 : D3 Keperawatan USU
5. Tahun 2012-2014 : Fakultas Kesehatan Massyarakat Universitas
KATA PENGANTAR
Puji dan syukur penulis panjatkan atas kehadirat Allah SWT karena berkat
rahmat dan karunia-Nya penulis dapat menyelesaikan skripsi yang berjudul “
Hubungan Karakteristik Individu, Sanitasi Lingkungan Rumah dan Perilaku terhadap Kejadian TB Paru di Wilayah Kerja Puskesmas Padangmatinggi Kota Padangsidimpuan Tahun 2014”.
Dalam penyusunan skripsi ini, penulis banyak memperoleh bimbingan,
bantuan, dan dukungan dari beberapa pihak, oleh karena itu penulis mengucapkan
terima kasih kepada :
1. Bapak Dr. Drs. Surya Utama, M.S, selaku Dekan Fakultas Kesehatan Masyarakat
Universitas Sumatera Utara
2. Ibu Ir. Evi Naria, M.Kes, selaku Ketua Departemen Kesehatan Lingkungan
Fakultas Kesehatan Masyarakat Universitas Sumatera Utara, serta Dosen Penguji
II yang telah meluangkan waktu untuk memberikan bimbingan dan arahan
kepada penulis dalam penulisan skripsi ini.
3. Bapak dr. Surya Dharma, MPH, sebagai Pembimbing I yang telah banyak
membantu dan meluangkan waktu membimbing dalam penyelesaian skripsi ini.
4. Bapak Dr.dr. Wirsal Hasan, MPH, sebagai Pembimbing II yang telah banyak
membantu dan meluangkan waktu membimbing dalam penyelesaian skripsi ini.
5. Ibu Prof.Dr.Dra. Irnawati Marsaulina, MS, sebagai Penguji I yang telah
memberikan bimbingan, saran, serta masukan kepada penulis dalam perbaikan
6. Ibu dr. Rusmalawaty, M.Kes, selaku Dosen Pembimbing Akademik.
7. Seluruh Dosen serta Staf Fakultas Kesehatan Masyarakat USU, khususnya Dosen
dan Staf Departemen Kesehatan Lingkungan yang telah memberikan bekal ilmu
kepada penulis selama mengikuti perkuliahan.
8. Ibu dr.Pajariah selaku Kepala Puskesmas Padangmatinggi Kota
Padangsidimpuan beserta staf yang telah membantu dan memberi izin melakukan
penelitian.
9. Kepeda Kesbangpol, Dinas Kesehatan, Lurah yang ada di Wilayah Kerja
Puskesmas Padangmatinggi Kota Padangsidimpuan yang telah memberikan
bahan sebagai referensi dan izin untuk melakukan penelitian.
10. Teristimewa untuk orang tuaku tercinta, Ayahanda “Mahlil Lubis” dan Ibunda
“Yetti Arnila” yang telah memberikan dukungan, doa, dan segalanya kepada
penulis. Kasih sayang yang telah diberikan kepada penulis tidak akan pernah
tergantikan dan terlupakan.
11. Buat adik-adikku tersayang “Armi Avriyanti Lubis” dan Arni Ariyanti Lubis” yang memberikan dukungan dan doa sehingga penulis dapat menyelesaikan
skripsi ini.
12. Buat “ Rachmat Saleh Hasibuan “ yang telah memberikan dukungan dan doa.
13. Buat sahabat-sahabatku “ Destari umairo siregar, Devi eni pohan, Marlina sari, Rizki sarjani, Mira, Kak Nur, Nisa, Fitri, dan semua teman-teman FKM yang
Penulis menyadari bahwa skripsi ini masih jauh dari kesempurnaan, untuk itu
penulis menerima kritik dan saran yang bersifat membangun. Akhirnya penulis
berharap semoga skripsi ini dapat bermanfaat bagi kita semua.
Medan, Januari 2015
Penulis,
DAFTAR ISI
Halaman
Halaman Persetujuan. ... i
Abstrak ... ii
Abstract ... iii
Riwayat Hidup Penulis ... iv
Kata Pengantar ... v
Daftar Isi ... vii
Daftar Tabel ... xi
Daftar Lampiran ... xi
BAB 1. PENDAHULUAN ... .... 1
1.1 Latar Belakang ... 1
1.2 Rumusan Masalah ... 6
1.3 Tujuan Penelitian ... 6
1.3.1 Tujuan Umum ... 6
1.3.2 Tujuan Khusus ... 6
1.4 Manfaat Penelitian ... 7
BAB 2. TINJAUANPUSTAKA ... 8
2.1 Tuberkulosis Paru ... 8
2.1.1 Definisi ... 8
2.1.2 Penyebab Tuberkulosis ... 8
2.1.3 Gejala Tuberkulosis ... 9
2.1.4 Cara Penularan ... 10
2.1.5 Penemuan Pasien Tuberkulosis ... 11
2.1.6 Pemeriksaan Tuberkulosis Paru ... 12
2.1.7 Upaya Pencegahan, Pemberantasan dan Pengobatan Tuberkulosis ... 14
2.2 Pengaruh Karakteristik Individu terhadap Penyakit Tuberkulosis Paru ... 16
2.2.1 Umur ... 16
2.2.2 Jenis Kelamin ... 17
2.2.3 Status Gizi ... 17
2.2.4 Status Ekonomi ... 19
2.2.5 Pekerjaan ... 20
2.2.6 Status Imunisasi BCG ... 21
2.3 Pengaruh Sanitasi Lingkungan Rumah terhadap Penyakit Tuberkulosis Paru ... 21
2.3.1 Rumah Sehat ... 21
2.3.3 Kepadatan Hunian ... 24
2.3.4 Lantai Rumah ... 25
2.3.6 Ventilasi ... 26
2.3.7 Pencahayaan ... 27
2.4 Pengaruh Perilaku terhadap Penyakit Tuberkulosis Paru ... 29
2.4.1 Pengetahuan (knowledge) ... 31
2.4.2 Sikap (attitude) ... 33
2.4.3 Praktik atau Tindakan (practice) ... 35
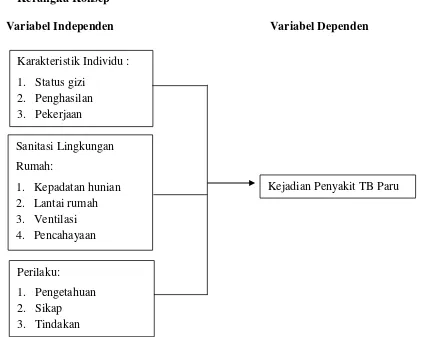
2.5 Kerangka Konsep ... 36
2.6 Hipotesis Penelitian ... 37
BAB 3. METODE PENELITIAN ... 38
3.1 Jenis Penelitian……… 38
3.2 Lokasi dan Waktu Penelitian ... 38
3.2.1 Lokasi Penelitian ... 38
3.2.2 Waktu Penelitian ... 38
3.3 Populasi dan Sampel... 38
3.3.1 Populasi... 38
3.3.2 Sampel ... 39
3.4 Teknik Pengumpulan Data ... 41
3.4.1 Data Primer ... 41
3.4.2 Data Sekunder ... 41
3.5 Variabel dan Definisi Operasional ... 41
3.5.1 Variabel Penelitian ... 41
3.5.2 Definisi Operasional ... 42
3.6 Metode Pengukuran ... 43
3.6.1 Pengukuran Pengetahuan ... 43
3.6.2 Pengukuran Sikap ... 44
3.6.3 Pengukuran Tindakan ... 44
3.6.4 Pengukuran Sanitasi Lingkungan Rumah ... 45
3.6.5 Pengukuran Karakteristik Individu ... 47
3.7 Metode Pengolahan Data dan Analisa Data ... 48
3.7.1 Pengolahan Data ... 48
3.7.2 Analisa Data ... 48
BAB 4. HASIL PENELITIAN ... 49
4.1 Gambaran Umum Lokasi Penelitian ... 49
4.2 Analisis Univariat ... 50
4.2.1 Karakteristik Responden ... 50
4.2.1.1 Jenis Kelamin ... 50
4.2.1.2 Kelompok Umur ... 51
4.2.1.3 Penghasilan Keluarga ... 52
4.2.1.4 Pekerjaan Responden ... 53
4.2.1.5 Status Gizi Responden ... 53
4.2.2.1 Pengetahuan Responden ... 54
4.2.2.2 Sikap Responden ... 57
4.2.2.3 Tindakan Responden ... 60
4.2.3 Kondisi Lingkungan Rumah Responden ... 63
4.2.3.1 Kepadatan Hunian Kamar Tidur ... 63
4.2.3.2 Ventilasi Rumah Responden ... 64
4.2.3.3 Lantai Rumah Responden ... 65
4.2.3.4 Pencahayaan Alami Rumah ... 66
4.3 Analisis Bivariat ... 67
4.3.1 Hasil Analisa Bivariat Faktor-Faktor yang Berhubungan dengan Kejadian TB Paru di Wilayah Kerja Puskesmas Padangmatinggi Kota Padangsidimpuan Tahun 2014 ... 67
BAB 5. PEMBAHASAN ... 72
5.1 Karakteristik Responden ... 72
5.2 Hubungan Penghasilan Keluarga dengan Kejadian TB Paru di Wilayah Kerja Puskesmas Padangmatinggi Kota Padangsidimpuan ... 75
5.3 Hubungan Status Gizi Responden dengan Kejadian TB Paru di Wilayah Kerja Puskesmas Padangmatinggi Kota Padangsidimpuan ... 77
5.4 Hubungan Pekerjaan dengan Kejadian TB Paru di Wilayah Kerja Puskesmas Padangmatinggi Kota Padangsidimpuan ... 79
5.5 Hubungan Kepadatan Hunian Kamar Tidur dengan Kejadian TB Paru di Wilayah Kerja Puskesmas Padangmatinggi Kota Padangsidimpuan ... 80
5.6 Hubungan Ventilasi Rumah dengan Kejadian TB Paru di Wilayah Kerja Puskesmas Padangmatinggi Kota Padangsidimpuan ... 81
5.7 Hubungan Lantai Rumah dengan Kejadian TB Paru di Wilayah Kerja Puskesmas Padangmatinggi Kota Padangsidimpuan ... 84
5.8 Hubungan Pencahayaan Alami Rumah dengan Kejadian TB Paru di Wilayah Kerja Puskesmas Padangmatinggi Kota Padangsidimpuan ... 86
5.9 Hubungan Pengetahuan dengan Kejadian TB Paru di Wilayah Kerja Puskesmas Padangmatinggi Kota Padangsidimpuan ... 89
5.10 Hubungan Sikap dengan Kejadian TB Paru di Wilayah Kerja Puskesmas Padangmatinggi Kota Padangsidimpuan ... 91
5.11 Hubungan Tindakan dengan Kejadian TB Paru di Wilayah Kerja Puskesmas Padangmatinggi Kota Padangsidimpuan ... 92
BAB 6. KESIMPULAN DAN SARAN ... 95
6.1 Kesimpulan ... 95
6.2 Saran ... 95
LAMPIRAN
DAFTAR TABEL
Tabel 2.1 Kategori Ambang Batas Masa Tubuh (IMT) untuk Indonesia
Tabel 4.1. Distribusi Kelurahan di Wilayah Kerja Puskesmas Padangmatinggi Tahun 2013
Tabel 4.2. Distribusi Responden Berdasarkan Jenis Kelamin di Wilayah Kerja Puskesmas Padangmatinggi Kota Padangsidimpuan Tahun 2014
Tabel 4.3. Distribusi Responden Berdasarkan Kelompok Umur di Wilayah Kerja
Puskesmas Padangmatinggi Kota Padangsidimpuan Tahun 2014
Tabel 4.4. Distribusi Responden Berdasarkan Penghasilan Keluarga di Wilayah Kerja Puskesmas Padangmatinggi Kota Padangsidimpuan Tahun 2014
Tabel 4.5. Distribusi Responden Berdasarkan Pekerjaan Responden di Wilayah Kerja Puskesmas Padangmatinggi Kota Padangsidimpuan Tahun 2014
Tabel 4.6. Distribusi Responden Berdasarkan Status Gizi Responden di Wilayah
Kerja Puskesmas Padangmatinggi Kota Padangsidimpuan Tahun 2014
Tabel 4.7. Distribusi Pengetahuan Responden tentang Tuberkulosis Paru
Tabel 4.8 Distribusi Responden Berdasarkan Pengetahuan terhadap Kejadian TB
Paru dan Sanitasi Lingkungan Rumah di Wilayah Kerja Puskesmas Padangmatinggi Kota Padangsidimpuan Tahun 2014
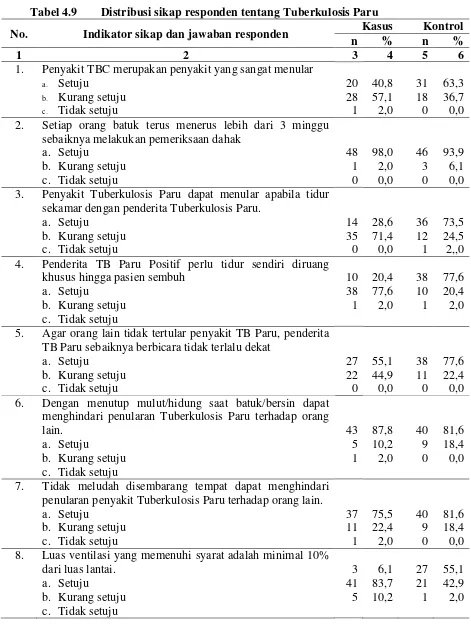
Tabel 4.9 Distribusi sikap responden tentang Tuberkulosis Paru
Tabel 4.10. Distribusi Responden Berdasarkan Sikap tentang Kejadian TB Paru Sanitasi Lingkungan Rumah di Wilayah Kerja Puskesmas Padangmatinggi Kota Padangsidimpuan Tahun 2014
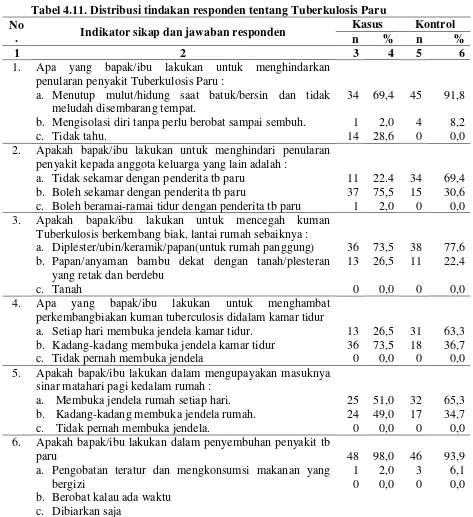
Tabel 4.11 Distribusi tindakan responden tentang Tuberkulosis Paru
Tabel 4.12. Distribusi Responden Berdasarkan Tindakan Responden tentang Kejadian TB Paru dan Sanitasi Lingkungan Rumah di Wilayah Kerja Puskesmas Padangmatinggi Kota Padangsidimpuan Tahun 2014
Tabel 4.14. Distribusi Responden Berdasarkan Ventilasi Rumah Responden di Wilayah Kerja Puskesmas Padangmatinggi Kota Padangsidimpuan Tahun 2014
Tabel 4.15. Distribusi Responden Berdasarkan Lantai Rumah Responden di Wilayah Kerja Puskesmas Padangmatinggi Kota Padangsidimpuan Tahun 2014
Tabel 4.16. Distribusi Responden Berdasarkan Pencahayaan Alami Rumah Responden di Wilayah Kerja Puskesmas Padangmatinggi Kota Padangsidimpuan Tahun 2014
Tabel 4.17. Hasil Analisa Bivariat Faktor-Faktor yang Berhubungan dengan
DAFTAR LAMPIRAN
Lampiran 1. Kuesioner
Lampiran 2. Master Data
Lampiran 3. Print Out data SPSS
Lampiran 4. Dokumentasi Penelitian
Lampiran 5. Surat Permohonan Izin Penelitian
Lampiran 6. Surat Telah Selesai Penelitian dari Puskesmas Padangmatinggi
ABSTRAK
Tuberkulosis paru adalah penyakit menular langsung yang disebabkan oleh Mycobacterium Tuberculosis. Sebagian besar kuman TB menyerang paru, tetapi dapat juga mengenai organ tubuh lainnya. Infeksi TB terjadi melalui udara, yaitu melalui inhalasi droplet yang mengandung kuman-kuman basil tuberkel yang berasal dari orang yang terinfeksi.
Penelitian ini bertujuan untuk menganalisis hubungan karakteristik individu, sanitasi lingkungan rumah dan perilaku terhadap kejadian TB Paru di Wilayah Kerja Puskesmas Padangmatinggi Kota Padangsidimpuan Tahun 2014.
Jenis penelitian yang digunakan adalah desain kasus kontrol dengan sampel terdiri dari 49 sampel kasus, yaitu responden penderita TB Paru yang tercatat dalam buku register TB Paru, dan 49 sampel kontrol yaitu responden yang merupakan tetangga dari penderita TB Paru yang matching dengan kasus dalam hal umur dan jenis kelamin.
Hasil penelitian menunjukkan bahwa ada hubungan yang signifikan antara penghasilan keluarga, status gizi responden, ventilasi rumah dan pencahayaan alami rumah. Hasil uji chi-square menunjukkan variabel penghasilan keluarga (p=0,001 OR=5,339), status gizi responden (p=0,001 OR=13,473), ventilasi rumah (p=0,001 OR=0,105), pencahayaan alami rumah (p=0,001 OR=0,192).
Kesimpulan dari penelitian ini adalah ada hubungan antara penghasilan keluarga, status gizi responden, ventilasi rumah, dan pencahayaan alami rumah di Wilayah Kerja Puskesmas Padangmatinggi Kota Padangsidimpuan. Disarankan bagi petugas Puskesmas Padangmatinggi untuk meningkatkan upaya promosi kesehatan khususnya tentang gizi dan sanitasi lingkungan rumah dan melakukan pemantauan fisik rumah secara berkala untuk mencegah penularan serumah terhadap kejadian TB paru.
ABSTRACT
Tuberculosis is a transmitted infectious disease caused by Mycobacterium Tuberculosis. In most cases, TB attacks the lungs; however, it also attacks organs. TB infection spread through the air, such as through droplet inhalation which contains bacil tubercle microbes derived from infectious person.
This study purpose is to analyze relationship among individual characteristic, home environmental sanitation and behavior in the incidence of pulmonary TB at Padangmatinggi health center working area in Padangsidimpuan city 2014.
Types the research used is case control design with samples consist of 49 samples of case, who suffered from pulmonary TB written in pulmonary TB book register and 49 samples control the respondent constituted the neighbours of the pulmonary TB sufferer with the matching by the case in terms of age and gender. The result of this research shows significant relationship among family income, respondent nutritional status, home ventilation and home natural exposure. Based on chi-square test it is known family income (p=0,001 OR=5,339), respondent nutritional status (p=0,001 OR=13,473), home ventilation (p=0,001 OR=0,105), home natural exposure (p=0,001 OR=0.192).
The conclusion of this research is that there is relationship among family income, respondent nutritional status, home ventilation and home natural exposure with pulmonary TB incidence in Padangmatinggi health center working area at Padangsidimpuan city. It is recommended that Padangmatinggi health center employe improve health promotion effort, specially about nutrition and home environment sanitation as well as home sanitation monitoring to prevent transmission of pulmonary TB at home.
BAB I PENDAHULUAN
1.1 Latar Belakang
Tuberkulosisadalah penyakit menular langsung yang disebabkan oleh kuman
TB (Mycobacterium Tuberculosis) (Depkes RI, 2011). Mycobacrterium tuberculosis
bersifat tahan asam dan berbentuk batang aerobik yang merupakan organisme
patogen maupun saprofit dan berukuran 0,3 x 2 sampai 4 mm, ukuran ini lebih kecil
dari pada sel darah merah. Sebagian besar kuman TB menyerang paru, tetapi dapat
juga mengenai organ tubuh lainnya. Tempat masuknya kuman ini melalui saluran
pernafasan, saluran pencernaan, dan luka terbuka pada kulit. Infeksi TB terjadi
melalui udara, yaitu melalui inhalasi droplet yang mengandung kuman – kuman basil
tuberkel yang berasal dari orang yang terinfeksi (Price dan Standridge, 2006).
Tuberkulosis menyerang sepertiga dari 1,9 miliar penduduk dunia dewasa ini.
Setiap tahun terdapat 8 juta penderita TB baru, dan akan ada 3 juta meninggal setiap
tahunnya. Di Negara maju diperkirakan hanya 10 hingga 20 kasus baru tuberkulosis
di antara 100.000 penduduk, sedangkan angka kematian hanya berkisar antara 1
hingga 5 kematian per 100.000 penduduk. Sementara di Afrika diperkirakan
mencapai 165 orang di antara 100.000 penduduk, dan di Asia 110 orang penderita
baru per 100.000 penduduk. Penduduk Asia lebih besar dibanding Afrika, sehingga
jumlah absolut yang terkena TB paru di Benua Asia 3,7 kali lebih banyak dari pada
Afrika (Achmadi, 2010).
Menurut WHO dalam kutipan Kunoli (2013), kasus TB Paru diperkirakan
sebanyak 3 juta orang pertahun dari seluruh kematian tersebut dan 25% terjadi di
negara berkembang. Sebanyak 75% dari penderita tersebut berusia 15-50 tahun (usia
produktif).
Menurut Depkes RI (2012), kasus BTA+ pada laki-laki hampir 1,5 kali
dibandingkan kasus BTA+ pada wanita. Sebesar 59,4% kasus BTA+ yang ditemukan
berjenis kelamin laki-laki dan 40,6% kasus berjenis kelamin perempuan. Kasus TB
Paru juga ditemukan paling banyak pada kelompok umur 25-34 tahun yaitu sebesar
21,72% diikuti kelompok umur 35-44 tahun sebesar 19,38% dan pada kelompok
umur 45-54 tahun sebesar 19,26%. Sedangkan kasus TB Paru untuk kelompok umur
0-14 tahun merupakan proporsi yang paling rendah.
Tuberkulosis Paru juga merupakan salah satu emerging diseases. Indonesia
termasuk ke dalam kelompok high burden countries, menempati urutan ketiga setelah
India dan China berdasarkan laporan WHO tahun 2009 (Profil Kesehatan Indonesia,
2011). Di Indonesia meningkatnya infeksi HIV/AIDS maka penderita TB paru
cenderung meningkat pula. Diperkirakan setiap tahun terdapat 500.000 kasus baru TB
paru, yaitu sekitar 200.000 penderita terdapat disekitar puskesmas, sedangkan
200.000 ditemukan pada pelayanan rumah sakit atau klinik pemerintah dan swasta
serta sisanya belum terjangkau unit pelayanan kesehatan (Notoatmodjo, 2011).
Penyebab utama meningkatnya beban masalah tuberkulosis paru antara lain
kemiskinan pada berbagai kelompok masyarakat (seperti pada negara-negara yang
sedang berkembang), kegagalan program TB yang diakibatkan oleh tidak
BCG, perubahan demografik karena meningkatnya penduduk dunia dan perubahan
struktur umur kependudukan, serta dampak pandemi HIV (Depkes RI, 2011).
Penyakit tuberkulosis juga dapat berkembang jika memburuknya kondisi
sosial ekonomi. Dimana keadaan ini mengarah pada perumahan yang terlampau padat
atau kondisi kerja yang buruk. Keadaan ini juga dapat menurunkan daya tahan tubuh
dan memudahkan terjadinya infeksi (Achmadi, 2012). Menurut Tobing (2008),
kondisi lingkungan terutama kondisi rumah juga memiliki peranan dalam penyebaran
bakteri TB paru ke orang yang sehat. Bakteri TB paru yang terdapat di udara saat
penderita TB paru bersin akan dapat bertahan hidup lebih lama jika keadaan udara
lembab dan kurang cahaya. Penyebaran bakteri TB paru akan lebih cepat menyerang
orang sehat jika berada dalam rumah yang lembab, kurang cahaya dan padat hunian.
Mikobakterium sangat sensitif terhadap sinar matahari. Cahaya matahari
berperan besar dalam membunuh kuman di lingkungan. Oleh sebab itu, ventilasi
rumah sangat penting dalam manajemen TB paru berbasis keluarga atau wilayah.
Genteng kaca juga dipercaya dapat membantu masuknya sinar matahari ke dalam
kamar dan mengeliminasi kuman – kuman atau bakteri yang berada di lantai atau
tempat tidur (Achmadi, 2012).
Berdasarkan penelitian yang dilakukan oleh Manullang (2011), tentang
hubungan pengetahuan, sikap dan tindakan tentang faktor lingkungan fisik rumah
terhadap kejadian tuberkulosis paru didapatkan bahwa, ventilasi ruangan rumah,
sirkulasi udara dan cahaya matahari yang masuk kedalam rumah yang buruk
dipengaruhi tindakan dan sikap masyarakat akibat pengetahuan yang kurang,
Penelitian yang dilakukan oleh Ghea (2011), tentang hubungan perilaku
penderita TB Paru dan kondisi rumah terhadap tindakan pencegahan potensi
penularan TB Paru pada keluarga memperlihatkan bahwa dari lima variabel
independen, empat variabel yang mempunyai hubungan yang bermakna dengan
tindakan pencegahan TB Paru yaitu : Pengetahuan, sikap, ventilasi, pencahayaan.
Pengetahuan merupakan faktor yang paling dominan berhubungan dengan tindakan
pencegahan potensi penularan TB Paru pada keluarga mempunyai nilai p value paling
kecil yaitu, p = 0,000.
Menurut Survei Kesehatan Rumah Tangga (2004) dalam kutipan Achmadi
(2010), menunjukkan bahwa prevalensi TB Paru berdasarkan pemeriksaan
mikroskopik BTA Positif sebesar 104 per 100.000 dengan batas bawah 66 dan batas
atas 142 pada selang kepercayaan 95%. Perbedaan yang bermakna ditemukan antara
kawasan Jawa Bali yakni 59 per 100.000 dengan luar Jawa Bali 174 per 100.000.
kawasan luar Jawa Bali memberikan angka yang lebih tinggi yaitu 189 per 100.000
dibanding Sumatera sebesar 160 per 100.000.
Hasil pendataan Dinas Kesehatan Provinsi Sumatera Utara selama Tahun
2012, tercatat 82,57 persen penderita TB Paru BTA Positif di Sumatera Utara atau
sebanyak 17.459 kasus. Angka penemuan kasus TB Paru BTA (+) di kota
Padangsidimpuan pada tahun 2011 sebesar 291 kasus, tahun 2012 sebesar 308 dan
pada tahun 2013 sebesar 352. Hal ini menunjukkan setiap tahun angka kejadian TB
Paru di kota Padangsidimpuan mengalami peningkatan (Dinas Kesehatan Kota
Wilayah kerja Puskesmas Padangmatinggi Kota Padangsidimpuan penderita
TB Paru meningkat setiap tahunnya, pada tahun 2010 jumlah penderita TB Paru
sebanyak 106 orang, pada tahun 2011 jumlah penderita TB Paru sebanyak 131 orang,
pada tahun 2012 jumlah penderita TB Paru sebanyak 121 orang dan pada tahun 2013
penderita TB Paru sebanyak 135 orang (Data Puskesmas Padangmatinggi, 2013).
Berdasarkan survei awal yang peneliti lakukan pada tanggal 6 sampai 9
Oktober 2014 terhadap 10 penderita TB Paru yang di observasi dan di wawancara
dilapangan, ada 5 orang penderita TB Paru Positif saat bersin dan batuk tidak
menutup mulutnya baik dengan kertas tissue, lap tangan ataupun dengan tangan dan
membuang ludah atau dahak di sembarangan tempat. Dari hasil wawancara peneliti
juga dapatkan jawaban terdapat 6 atau 60% diantaranya memiliki kondisi sanitasi
rumah yang kurang baik. Sedangkan tingkat pengetahuan, sikap dan tindakan tentang
TB Paru masih rendah yaitu 5 orang atau 50% dari 10 penderita berperilaku kurang
sehat.
Berdasarkan latar belakang diatas, peneliti tertarik untuk melakukan
penelitian dengan judul “ Hubungan karakteristik individu, sanitasi lingkungan rumah
dan perilaku terhadap kejadian TB Paru di wilayah kerja Puskesmas Padangmatinggi
Kota Padangsidimpuan tahun 2014”.
1.2 Rumusan Masalah
Diketahui bahwa salah satu penyebab terjadinya penyakit TB Paru adalah
kondisi lingkungan yang kurang baik, kurangnya tindakan masyarakat dalam
pencegahan TB paru yang dikerenakan pengetahuan masyarakat yang kurang,
penelitian-penelitian terdahulu diduga ada hubungan karakteristik individu, sanitasi lingkungan
rumah dan perilaku terhadap kejadian TB Paru di Wilayah Kerja Puskesmas
Padangmatinggi Kota Padangsidimpuan tahun 2014 “
1.3. Tujuan Penelitian 1.3.1. Tujuan Umum
Tujuan penelitian ini adalah menganalisis hubungan karakteristik individu,
sanitasi lingkungan rumah dan perilaku terhadap kejadian TB Paru di wilayah kerja
Puskesmas Padangmatinggi Kota Padangsidimpuan tahun 2014.
1.3.2. Tujuan Khusus
a. Mendeskripsikan karakteristik individu meliputi umur, jenis kelamin, pekerjaan,
dan sosial ekonomi penderita TB Paru yang berkunjung di Puskesmas
Padangmatinggi
b. Mendeskripsikan karakteristik lingkungan meliputi kepadatan hunian, ventilasi
lantai dan pencahayaan dari penderita TB Paru yang berkunjung di Puskesmas
Padangmatinggi
c. Mendeskripsikan perilaku individu yang meliputi pengetahuan, sikap dan
tindakan penderita TB Paru yang berkunjung ke Puskesmas Padangmatinggi
d. Mengetahui angka kejadian TB paru yang berkunjung di Puskesmas
Padangmatinggi
e. Menganalisis hubungan karakteristik individu dengan kejadian TB paru yang
berkunjung di Puskesmas Padangmatinggi
f. Menganalisis hubungan lingkungan dengan kejadian TB paru yang berkunjung di
g. Menganalisis hubungan perilaku individu dengan kejadian TB Paru yang
berkunjung di Puskesmas Padangmatinggi.
1.4 Manfaat Penelitian
a. Bagi Puskesmas Padangmatinggi, sebagai informasi mengenai masalah yang
berkaitan dengan hubungan karakteristik individu, sanitasi lingkungan rumah dan
perilaku terhadap kejadian TB Paru di wilayah kerja Puskesmas Padangmatinggi
Kota Padangsidimpuan.
b. Bagi penderita, sebagai acuan dalam rangka meningkatkan karakteristik individu,
sanitasi lingkungan rumah dan perilaku terhadap kejadian TB Paru.
c. Secara teoritis dapat mendukung pengembangan ilmu pendidikan kesehatan dan
ilmu perilaku, serta dapat dimanfaatkan sebagai acuan ilmiah untuk
pengembangan ilmu kesehatan khususnya tentang TB Paru.
d. Sebagai bahan masukan untuk penelitian selanjutnya baik dengan variabel yang
BAB II
TINJAUAN PUSTAKA
2.1 Tuberkulosis Paru 2.1.1. Definisi
Tuberkulosis (TB) adalah penyakit infeksi menular yang disebabkan oleh
Mycobacterium tuberculosis. Penyakit ini merupakan salah satu penyakit saluran
pernafasan bagian bawah. Sebagian besar basil mikobakterium tuberkulosis masuk ke
dalam jaringan paru melalui airborne infection dan selanjutnya mengalami proses
yang dikenal sebagai fokus primer dari Ghon (Alsagaff dan Mukty, 2005).
Menurut Wolinsky (1985), Tuberkulosis adalah suatu pernyakit infeksius
yang kronik yang disebabkan oleh mikobakteria dari tuberkulosis yang kompleks
yang disebut dengan mikobakterium tuberkulosis. Sedangkan menurut Price dan
Standridge (2006), tuberkulosis adalah penyakit infeksi menular yang disebabkan
oleh mycobacterium tuberculosis.
2.1.2 Penyebab Tuberkulosis
Tuberkulosis disebabkan oleh mycobacterium tuberculosis. Kuman batang
aerobik dan tahan asam ini, dapat merupakan organisme patogen maupun saprofit.
Basil Tuberkel ini berukuran 0,3 x 2 sampai 4 mm, ukuran ini lebih kecil daripada sel
darah merah. Kuman akan tumbuh optimal pada suhu sekitar 37º C dengan tingkat
PH optimal pada 6,4 sampai 7,0. Untuk membelah diri satu sampai dua (generation
time) kuman membutuhkan waktu 14 – 20 jam (Aditama, 2002).
Dinding kuman tuberkulosis terdiri atas asam lemak (lipid), kemudian
terhadap asam (asam alkohol) sehingga disebut bakteri tahan asam (BTA) dan juga
lebih tahan terhadap gangguan kimia dan fisis. Sifat lain dari kuman ini adalah aerob.
Sifat ini menunjukkan bahwa kuman lebih menyenangi jaringan yang tinggi
kandungan oksigennya. Tekanan oksigen pada bagian apikal paru – paru lebih tinggi
dari bagian lain, sehingga bagian apikal ini merupakan tempat predileksi penyakit
tuberkulosis (Amin dan Bahar, 2010).
2.1.3 Gejala Tuberkulosis
Gejala klinis penyakit tuberkulosis paru menurut Amin dan Bahar (2010),
adalah:
a. Batuk/ Batuk Darah
Gejala batuk timbul paling dini dan merupakan gangguan yang paling sering
dikeluhkan. Batuk terjadi karena adanya iritasi pada bronkus. Sifat batuk dimulai dari
batuk kering (non-produktif) kemudian setelah timbul peradangan menjadi produktif
(menghasilkan sputum). Keadaan yang lanjut adalah berupa batuk darah karena
terdapat pembuluh darah yang pecah. Kebanyakan batuk darah pada tuberkulosis
terjadi pada kavitas, tetapi dapat juga terjadi pada ulkus dinding bronkus.
b. Demam
Biasanya menyerupai demam influenza. Tetapi terkadang panas badan dapat
mencapai 40-41º C. Sering kali panas badan sedikit meningkat pada siang maupun
sore hari. Panas badan meningkat atau menjadi lebih tinggi bila proses berkembang
menjadi progresif sehingga penderita merasakan badannya hangat atau muka terasa
panas. Keadaan ini sangat dipengaruhi oleh daya tahan tubuh pesien dan berat
c. Sesak napas
Pada penyakit yang ringan belum dirasakan sesak napas. Sesak napas akan
ditemukan pada penyakit yang sudah lanjut, yang infiltrasinya sudah meliputi
setengah bagian paru – paru.
d. Nyeri dada
Gejala ini agak jarang ditemukan. Nyeri dada timbul bila infiltrasi radang
sudah sampai ke pleura sehingga menimbulkan pleuritis. Bila nyeri bertambah berat
berarti telah terjadi pleuritis luas (nyeri dikeluhkan di daerah aksila, di ujung scapula
atau di tempat – tempat lainnya). Hal ini terjadi karena gesekan kedua pleura sewaktu pasien menarik/ melepaskan napasnya.
e. Malaise
Penyakit tuberkulosis bersifat radang yang menahun. Gejala malaise sering
ditemukan berupa anoreksia tidak ada nafsu makan, badan makin kurus, sakit kepala,
meriang, nyeri otot, keringat malam dll. Gejala malaise ini makin lama makin berat
dan terjadi hilang timbul secara tidak teratur.
2.1.4 Cara Penularan
Cara penularan dari TB Paru adalah melalui inhalasi dari droplet segar atau
debu dari sputum yang kering yang dikeluarkan oleh seseorang yang memiliki kasus
TB Paru. Hal tersebut akan diketahui dalam waktu yang lama setelah infeksi
tuberkulosis bermanifestasi didalam tubuh penderita (Walter, J.B., 1982). Menurut
Crofton (2002), Penderita TB Paru saat batuk akan mengeluarkan sejumlah percikan
ludah yang tersembur ke udara dimana percikan ludah tersebut mengandung kuman
ruangan baik. Namun jika di dalam ruangan yang tertutup, di dalam gubuk atau di
dalam ruangan sempit maka percikan ludah tersebut melayang di udara dan akan
bertambah jumlahnya setiap kali orang tersebut batuk. Orang yang berada di ruangan
yang sama dengan orang yang batuk tersebut dan menghirup udara yang sama akan
berisiko menghirup kuman tuberculosis.
Faktor yang mempengaruhi kemungkinan seseorang menjadi pasien
Tuberkulosis adalah daya tahan tubuh yang rendah, diantaranya infeksi HIV/AIDS
dan malnutrisi (gizi buruk). Infeksi HIV mengakibatkan kerusakan luas sistem daya
tahan tubuh seluler (cellular immunity), dan merupakan faktor resiko paling kuat bagi
yang terinfeksi TB untuk menjadi sakit TB (TB Aktif). Bila jumlah orang terinfeksi
HIV meningkat, maka jumlah pasien TB akan meningkat, dengan demikian penularan
TB di masyarakat akan meningkat pula (Depkes RI, 2011).
2.1.5 Penemuan Pasien Tuberkulosis
Menurut Depkes RI (2011), penemuan pasien merupakan langkah pertama
dalam kegiatan program penanggulangan tuberkulosis. Penemuan dan penyembuhan
pasien tuberkulosis menular secara bermakna akan dapat menurunkan kesakitan dan
kematian akibat tuberkulosis, penularan tuberkulosis di masyarakat dan sekaligus
merupakan kegiatan pencegahan penularan tuberkulosis yang paling efektif di
masyarakat.
Penemuan kasus baru bertujuan untuk mendapatkan kasus TB melalui
serangkaian kegiatan mulai dari penjaringan terhadap aspek TB, pemeriksaan fisik
dan laboratoris, menentukan diagnose dan menentukan klasifikasi penyakit dan tipe
penyakitnya kepada orang lain. Kegiatan penemuan pasien terdiri dari penjaringan
suspek, diagnosis, penentuan klasifikasi penyakit dan tipe pasien (Depkes RI, 2011).
Pasien tuberkulosis yang sakit dengan dahak positif akan mengunjungi suatu
tempat pelayanan kesehatan (puskesmas, rumah sakit, poliklinik, atau dokter praktik),
tetapi akan terdiagnosis hanya bila dahaknya diperiksa terhadap TB secara rutin. Hal
ini merupakan penemuan kasus secara pasif. Penemuan kasus secara aktif yaitu
dengan mengunjungi rumah-rumah penduduk dan meminta dahak untuk diperiksa
(Crofton, 2002).
2.1.6 Pemeriksaan Tuberkulosis Paru
a. Pemeriksaan Laboratorium
1. Darah
Pemeriksaan darah tidak dapat dipakai sebagai pegangan untuk menyokong
diagnosa tuberkulosis paru, karena hasil pemeriksaan darah tidak menunjukkan
gambaran yang khas. Gambaran darah terkadang dapat membantu menentukan
aktivitas penyakit (Alsagaff dan Mukty, 2005).
2. Sputum
Pemeriksaan sputum adalah penting karena dengan ditemukannya kuman
BTA, diagnosa tuberkulosis sudah dapat dipastikan. Pemeriksaan ini mudah dan
murah sehingga dapat dikerjakan di lapangan (puskesmas). Pemeriksaan
mikroskopi dahak dapat membantu menemukan etiologi. Kriteria sputum BTA
sediaan. Dengan kata lain diperlukan 5.000 kuman dalam 1 mL sputum (Amin
dan Bahar, 2010).
3. Tes Tuberkulin
Uji tuberkulin merupakan pemeriksaan guna menunjukkan reaksi imunitas
seluler yang timbul setelah 4-6 minggu penderita mengalami infeksi pertama
dengan basil tuberkulosis (Alsagaff dan Mukty, 2005).
Pemeriksaan ini masih banyak dipakai untuk membantu menegakkan
diagnosis tuberkulosis terutama pada anak-anak (balita). Biasanya dipakai tes
mantoux yakni dengan menyuntikkan 0,1 cc tuberkulin P.P.D (Purified Protein
Derivative) intrakutan berkekuatan 5 T.U (Intermediate strength). Tes tuberkulin
hanya menyatakan apakah seseorang individu sedang atau pernah mengalami
infeksi M.tuberculosis, M.bovis, vaksinasi BCG dan Mycobacteria patogen
lainnya (Amin dan Bahar, 2010). Menurut Price dan Standridge (2006), bila
derivate protein tuberkulin yang telah dimurnikan (PPD) disuntikkan ke dalam
kulit individu yang limfositnya sensitif terhadap tuberkuloprotein maka limfosit
yang sensitif akan mengadakan reaksi dengan ekstrak tersebut dan menarik
magrofak ke daerah tersebut
b. Pemeriksaan Radiologi
Pemeriksaan radiologi dada merupakan cara yang praktis untuk menemukan
lesi tuberkulosis. Lokasi lesi tuberkulosis umumnya di daerah apeks paru (segmen
apikal lobus atas atau segmen apikal lobus bawah), tetapi dapat juga mengenai lobus
bawah (bagian inferior) atau di daerah hilus menyerupai tumor paru (misalnya pada
kutipan Price dan Standridge (2006), pada orang dewasa, segmen apeks dan posterior
lobus atas atau segmen superior lobus bawah merupakan tempat-tempat yang sering
menimbulkan lesi yang terlihat homogen dengan densitas yang lebih pekat.
Ketidaknormalan apa pun pada foto dada seseorang yang positif HIV dapat
mengindikasikan adanya penyakit tuberkulosis.
2.1.7 Upaya Pencegahan, Pemberantasan dan Pengobatan Tuberkulosis Paru
Program pencegahan dan pemberantasan penyakit bertujuan untuk
menurunkan angka kesakitan, kematian dan kecacatan dari penyakit menular dan
mencegah penyebaran serta mengurangi dampak sosial akibat penyakit sehingga
tidak menjadi masalah kesehatan (Entjang, 2000).
Menurut Alsagaff dam Mukty (2005), pencegahan infeksi TB paru meliputi :
a. Pencegahan terhadap infeksi TB paru yaitu pencegahan terhadap sputum yang
infeksius dengan cara melakukan foto toraks dan uji tuberkulin secara mantoux,
melakukan isolasi penderita dan mengobati penderita serta ventilasi harus baik
dan juga kepadatan penduduk dikurangi.
b. Meningkatkan daya tahan tubuh dengan cara memperbaiki standar hidup dengan
makan makanan yang mengandung 4 sehat 5 sempurna, lengkapi perumahan
dengan ventilasi yang cukup, usahakan setiap hari tidur cukup dan teratur dan
Menurut Entjang (2000), keberhasilan usaha pemberantasan Tuberkulosis
paru juga tergantung pada :
a. Keadaan sosial ekonomi masyarakat.
Makin buruk keadaan sosial ekonomi masyarakat, sehingga nilai gizi dan
sanitasi lingkungan jelek, yang mengakibatkan rendahnya daya tahan tubuh
mereka sehingga mudah menjadi sakit bila tertular Tuberkulosis.
b. Kesadaran berobat si penderita.
Kadang-kadang walaupun penyakitnya agak berat si penderita tidak merasa
sakit, sehingga tidak mau mencari pengobatan.
c. Pengetahuan penderita, keluarga dan masyarakat pada umumnya tentang penyakit
Tuberkulosis.
Tujuan program pemberantasan tuberkulosis di Indonesia adalah memutuskan
mata rantai penularan tuberkulosis sampai pada prevalensi yang tidak menjadi
masalah kesehatan masyarakat.
Menurut Depkes RI (2011), Pengobatan TB bertujuan untuk menyembuhkan
pasien, mencegah kematian, mencegah kekambuhan, memutuskan rantai penularan
dan mencegah terjadinya resistensi kuman terhadap Obat Anti Tuberkulosis (OAT).
Pengobatan tuberkulosis dilakukan dengan prinsip - prinsip sebagai berikut:
1. OAT harus diberikan dalam bentuk kombinasi beberapa jenis obat, dalam jumlah
cukup dan dosis tepat sesuai dengan kategori pengobatan. Jangan gunakan OAT
tunggal (monoterapi). Pemakaian OAT-Kombinasi Dosis Tetap (OAT-KDT)
2. Untuk menjamin kepatuhan pasien menelan obat, dilakukan pengawasan
langsung (DOT = Directly Observed Treatment) oleh seorang Pengawas Menelan
Obat (PMO).
3. Pengobatan TB diberikan dalam 2 tahap, yaitu tahap intensif dan lanjutan.
2.2 Pengaruh Karakteristik Individu terhadap Penyakit Tuberkulosis Paru
Beberapa karakteristik individu yang dapat menjadi faktor risiko terhadap
kejadian penyakit TB paru adalah umur, jenis kelamin, status gizi, status ekonomi
keluarga, pekerjaan, status imunisasi BCG.
2.2.1 Umur
Variabel umur berperan dalam kejadian penyakit TB paru. Dari hasil
penelitian yang di laksanakan di New York pada panti penampungan orang-orang
gelandangan menunjukkan bahwa kemungkinan mendapat infeksi TB paru aktif
meningkat secara bermakna sesuai umur. Prevalensi TB paru tampaknya meningkat
seiring dengan peningkatan usia. Pada wanita prevalensi mencapai maksimum pada
usia 40-50 tahun dan kemudian berkurang sedangkan pada pria prevalensi terus
meningkat sampai sekurang-kurangnya mencapai usia 60 tahun (Crofton, 2002).
2.2.2 Jenis Kelamin
Dari catatan statistik meski tidak selamanya konsisten, mayoritas penderita
TB Paru adalah wanita. Diduga jenis kelamin wanita merupakan faktor resiko yang
masih memerlukan evidence pada masing-masing wilayah, sebagai dasar
pengendalian atau dasar manajemen (Achmadi, 2010).
Tuberkulosis menyerang perempuan lebih banyak daripada semua kasus
satu juta perempuan per tahun lebih banyak daripada penyakit-penyakit infeksi
manapun, dan lebih dari seperempat juta di antara mereka masih produktif secara
ekonomi (Aditama, 2002).
2.2.3 Status Gizi
Status gizi merupakan variabel yang sangat berperan dalam timbulnya
kejadian TB Paru. Kuman TB Paru merupakan kuman yang suka “tidur” hingga
bertahun-tahun, apabila memiliki kesempatan untuk “bangun” dan menimbulkan penyakit, maka timbullah kejadian penyakit TB Paru. Oleh sebab itu salah satu
kekuatan daya tangkal adalah status gizi yang baik (Achmadi, 2010).
Terdapat hubungan timbal balik antara kekurangan gizi dan morbiditas
penyakit infeksi yaitu kekurangan gizi yang berperan dalam sistem kekebalan tubuh
seperti protein dan zat besi, menyebabkan seseorang rentan terhadap penyakit infeksi
(Dahlan, 2001).
Di Indonesia khususnya, cara pemantauan dan batasan berat badan normal
orang dewasa belum jelas mengacu pada patokan tertentu. Sejak tahun 1985
berdasarkan laporan FAO/WHO/UNU bahwa batasan berat badan normal orang
dewasa ditentukan berdasarkan nilai Body Mass Indeks (BMI). Di Indonesia istilah
Body Mass Indeks diterjemahkan menjadi Indeks Masa Tubuh (IMT). IMT
merupakan alat yang sederhana untuk memantau status gizi orang dewasa khususnya
yang berkaitan dengan kekurangan dan kelebihan berat badan. Penggunaan IMT
hanya berlaku untuk orang dewasa berumur di atas 18 tahun, IMT tidak dapat
Rumus perhitungan IMT adalah sebagai berikut:
Berat badan (kg) IMT =
Tinggi badan (m) x Tinggi Badan (m)
Tabel 2.1 Kategori Ambang Batas Masa Tubuh (IMT) untuk Indonesia
Kategori Keterangan IMT
Kurus
Kekurangan berat badan tingkat berat <17,0
Kekurangan berat badan tingkat ringan 17,0 – 18,5
Normal >18,5 – 25,0
Gemuk
Kelebihan berat badan tingkat ringan >25,0 – 27,0
Kelebihan berat badan tingkat berat >27,0
Sumber : Depkes RI, 1994
Hasil penelitian Supriyo (2011), tentang pengaruh perilaku dan status gizi
terhadap kejadian TB paru di Kota Pekalongan menunjukkan bahwa seseorang
dengan status gizi kurang mempunyai risiko meningkatkan kejadian tuberkulosis paru
sebanyak 7,583 kali lebih besar dibanding dengan status gizi baik (OR = 7,583).
Hasil penelitian Rukmini (2010), tentang faktor-faktor yang berpengaruh terhadap
kejadian tb paru dewasa di indonesia bahwa terdapat hubungan kejadian TB paru
dengan status gizi (p = 0,003), yaitu orang yang gizi kurang/buruk mempunyai risiko
terkena TB 2,184 kali lebih besar dibandingkan dengan yang gizi baik, bermakna
2.2.4 Status Ekonomi
Secara ekonomi, penyebab utama berkembangnya bakteri mycobacterium
tuberculosis di Indonesia disebabkan karena masih rendahnya pendapatan perkapita.
Sejalan dengan kenyataan bahwa pada umumnya yang terserang penyakit TB Paru
adalah golongan masyarakat yang berpenghasilan rendah (Tjiptoherijanto, 2008).
Menurut WHO (2003) dalam kutipan Achmadi (2010), menyebutkan 90% penderita
TB paru di dunia menyerang kelompok dengan sosial-ekonomi lemah atau miskin.
Hubungan antara kemiskinan dengan TB paru bersifat timbal balik, TB paru
merupakan penyebab kemiskinan dan karena miskin maka manusia menderita TB
paru.
Pendapatan adalah tingkat penghasilan penduduk, semakin tinggi penghasilan
semakin tinggi pula persentase pengeluaran yang dibelanjakan untuk barang,
makanan, juga semakin tinggi penghasilan keluarga semakin baik pula status gizi
masyarakat (BPS, 2006)
Hasil penelitian Kurniasari (2011), tentang faktor resiko kejadian tuberkulosis
paru di Kecamatan Baturento Kabupaten Wonogiri menunjukkan bahwa status
ekonomi yang kurang menyebabkan mereka tidak memiliki kemampuan untuk
membuat rumah yang sehat atau memenuhi syarat, kurangnya pengetahuan untuk
mendapatkan informasi kesehatan, kurangnya mendapat jangkauan pelayanan
kesehatan dan kurangnya pemenuhan gizi yang berakibat pada daya tahan tubuh yang
2.2.5 Pekerjaan
Pekerjaan dalam arti luas adalah aktivitas utama yang dilakukan oleh
manusia. Dalam arti sempit istilah pekerjaan digunakan untuk suatu tugas atau kerja
yang menghasilkan uang bagi seseorang. Pekerjaan bisa mempengaruhi seseorang
terserang penyakit atau tidak. Seseorang yang bekerja terlalu padat dapat lupa dengan
jadwal minum obatnya. Selain itu seseorang yang bekerja pada lingkungan yang
mengandung banyak debu, polusi asap, akan mempengaruhi waktu yang dibutuhkan
dalam penyembuhan penyakit TB (Notoatmodjo,2003)
Jenis pekerjaan menentukan faktor risiko apa yang harus dihadapi setiap
individu. Bila pekerja bekerja di lingkungan yang berdebu paparan partikel debu di
daerah terpapar akan mempengaruhi terjadinya gangguan pada saluran pernafasan.
Paparan kronis udara yang tercemar dapat meningkatkan morbiditas, terutama
terjadinya gejala penyakit saluran pernafasan dan umumnya TB Paru (Corwin, 2009).
Hasil penelitian Supriyo (2011), tentang pengaruh perilaku dan status gizi
terhadap kejadian TB paru di Kota Pekalongan menunjukan bahwa berdasarkan jenis
pekerjaan, proporsi jenis pekerjaan responden paling banyak adalah buruh batik
sebanyak 49 orang terdiri dari kasus 28 orang (40 %) dan kontrol 21 orang (30%),
sedangkan pada kelompok kasus yang paling banyak adalah buruh batik yaitu 28
orang (40%) dan pada kelompok kontrol adalah buruh batik juga yaitu 21 orang
2.2.6 Status imunisasi BCG
Imunisasi BCG adalah vaksin yang terdiri dari basil yang hidup yang telah
dilemahkan atau dihilangkan virulensinya, Basil ini berasal dari suatu strain
tuberkulosis bovin yang dibiakkan selama beberapa tahun dalam laboratorium.
Vaksin BCG merangsang kekebalan, meningkatkan daya tahan tubuh tanpa
menyebabkan kerusakan. basil tuberkulosis dapat memasuki tubuh akan tetapi pada
kebanyakan kasus daya pertahanan tubuh yang meningkat akan mengendalikan dan
membunuh kuman-kuman tersebut (Crofton, 2002 ).
2.3 Pengaruh Sanitasi Lingkungan Rumah terhadap Penyakit Tuberkulosis Paru
2.3.1 Rumah Sehat
Menurut UU No.4/1992 tentang Perumahan dan Pemukiman, rumah adalah
bangunan yang berfungsi sebagai tempat tinggal atau hunian dan sarana pembinaan
keluarga (Sarudji, 2010). Rumah sehat adalah rumah idaman. Rumah sehat adalah
kondisi fisik, kimia, biologi di dalam rumah dan perumahan sehingga memungkinkan
penghuni atau masyarakat memperoleh derajat kesehatan yang optimal. Oleh karena
itu rumah haruslah sehat dan nyaman agar penghuninya dapat berkarya untuk
meningkatkan produktivitas (Syafrudin, Damayani & Delmaifanis, 2011).
Menurut Rumah sehat adalah sebuah rumah yang dekat dengan air bersih,
berjarak lebih dari 100 meter dari tempat pembuangan sampah, dekat dengan sarana
pembersihan, serta berada ditempat dimana air hujan dan air kotor tidak menggenang.
Menurut APHA (American Public Health Assosiation) rumah yang memenuhi
dari penyakit menular dan terhindar dari kecelakaan-kecelakaan (Mubarak, 2009).
Kondisi rumah yang baik penting untuk mewujudkan masyarakat yang sehat.
Menurut Kepmenkes No.829/Menkes/SK/VII/1999 rumah dikatakan sehat apabila
memenuhipersyaratan empat hal pokok berikut:
1. Memenuhi kebutuhan fisiologis seperti pencahayaan, penghawaan, ruang gerak
yang cukup dan terhindar dari kebisingan yang mengganggu.
2. Memenuhi kebutuhan psikologis seperti “privacy” yang cukup dan komunikasi yang baik antar penghuni rumah.
3. Memenuhi persyaratan pencegahan penyakit menular yang meliputi penyediaan
air bersih, pembuangan tinja dan air limbah rumah tangga, bebas dari vector
penyakit, kepadatan hunian yang tidak berlebihan, sinar matahari yang cukup,
makanan dan minuman yang terlindung dari pencemaran serta pencahayaan dan
penghawaan yang cukup.
4. Memenuhi persyaratan pencegahan terjadinya kecelakaan baik yang berasal dari
dalam maupun dari luar rumah.
Sanitasi lingkungan adalah status kesehatan suatu lingkungan yang mencakup
perumahan, pembuangan kotoran, penyediaan air bersih dan sebagainya
(Notoatmodjo, 2011). Sedangkan lingkungan rumah adalah segala sesuatu yang
berada di dalam rumah. Lingkungan rumah terdiri dari lingkungan fisik yaitu
ventilasi, suhu, kelembaban, lantai, dinding serta lingkungan sosial yaitu kepadatan
penghuni. Rumah yang ruangan terlalu sempit atau terlalu banyak penghuninya akan
terjadinya penyakit sehingga penularan penyakit saluran pernapasan seperti TB paru
akan mudah terjadi di antara penghuni rumah (Notoatmodjo, 2003).
2.3.2 Syarat Rumah Sehat
Persyaratan kesehatan rumah tinggal menurut Keputusan Menteri Kesehatan
RI Nomor : 829/Menkes/SK/VII/1999 adalah sebagai berikut :
1. Tidak terbuat dari bahan yang dapat melepaskan zat-zat yang dapat
membahayakan kesehatan, seperti :
a. Debu total tidak lebih dari 150 µg m3.
b. Asbes bebas tidak melebihi 0,5 fiber/m3/4jam
c. Timah hitam tidak melebihi 300 mg/kg.
2. Tidak terbuat dari bahan yang dapat menjadi tumbuh dan berkembangnya
mikroorganisme patogen.
Perumahan yang tidak memenuhi persyaratan fisik akan menimbulkan
gangguan kesehatan antara lain yang erat kaitannya dengan penyebaran penyakit
Tuberkulosis paru. Menurut Achmadi (2010) faktor resiko lingkungan adalah
kepadatan hunian, lantai rumah, ventilasi, pencahayaan, kelembapan.
2.3.3 Kepadatan hunian
Kepadatan merupakan pre-requisite untuk proses penularan penyakit.
Semakin padat, maka perpindahan penyakit, khususnya penyakit melalui udara, akan
semakin mudah dan cepat. Oleh sebab itu, kepadatan dalam rumah tempat tinggal
merupakan variabel yang berperan dalam kejadian TB paru (Achmadi, 2010).
Menurut Mukono (2005), kepadatan penghuni merupakan luas lantai dalam rumah
Kepadatan penghuni dalam satu rumah tinggal akan memberikan pengaruh
bagi penghuninya. Luas rumah yang tidak sebanding dengan jumlah penghuninya
akan menyababkan overcrowded. Hal ini tidak sehat karena di samping menyebabkan
kurangnya konsumsi oksigen, juga bila salah satu anggota keluarga menderita suatu
penyakit infeksi terutama TB paru akan mudah menular kepada anggota keluarga
yang lain, karena seorang penderita rata-rata dapat menularkan kepada dua sampai
tiga orang di dalam rumahnya (Notoatmodjo, 2003).
Menurut Depkes RI (1993) dalam kutipan mukono (2005), kepadatan
penghuni dikategorikan menjadi memenuhi standar (2 orang per 8 m²) dan kepadatan
tinggi (lebih 2 orang per 8 m² dengan ketentuan anak <1 tahun tidak diperhitungkan
dan umur 1-10 tahun dihitung setengah). Menurut Keputusan Menteri Kesehatan
Republik Indonesia No. 829/Menkes/SK/VII/ 1999 tentang Persyaratan Kesehatan
Perumahan, luas kamar tidur minimal 8 m² dan tidak dianjurkan digunakan lebih dari
2 orang tidur dalam satu ruangan.
Hasil penelitian Putra (2011) tentang hubungan perilaku dan kondisi sanitasi
rumah dengan kejadian TB paru di Kota Solok menunjukkan bahwa responden yang
memiliki kondisi kepadatan hunian rumah yang kurang beresiko 5,95 kali tertular TB
Paru dibandingkan responden yang mempuyai kondisi kepadatan hunian yang baik
(OR = 5.95).
2.3.4 Lantai Rumah
Lantai merupakan dinding penutup ruangan bagian bawah, konstruksi lantai
rumah harus rapat air dan selalu kering agar mudah di bersihkan dari kotoran dan
mencegah masuknya air ke dalam rumah, maka lantai rumah sebaiknya di naikkan 20
cm dari permukaan tanah. Keadaan lantai rumah perlu dibuat dari bahan yang kedap
terhadap air sehingga lantai tidak menjadi lembab dan selalu basah seperti tegel,
semen dan keramik (Suyono, 2005). Secara hipotesis jenis lantai tanah memiliki
peran terhadap proses kejadian TB paru, melalui kelembapan dalam ruangan. Lantai
tanah, cenderung menimbulkan kelembapan, dengan demikian viabilitas kuman TB
paru di lingkungan juga sangat dipengaruhi. (Achmadi, 2010).
Lantai yang tidak memenuhi syarat dapat dijadikan tempat hidup dan
perkembangbiakan bakteri terutama bakteri Mycobacterium tuberculosis. Menjadikan
udara dalam ruangan lembab, pada musim panas lantai menjadi kering sehingga
menimbulkan debu yang berbahaya bagi penghuninya (Suyono, 2005). Menurut
Keputusan Menteri Kesehatan Republik Indonesia No. 829/Menkes/SK/VII/ 1999
tentang Persyaratan Kesehatan Perumahan, lantai rumah tidak terbuat dari bahan
yang dapat menjadi tumbuh dan berkembangnya mikroorganisme patogen, lantai
kedap air dan mudah dibersihkan.
Hasil penelitian Adnani (2006), tentang hubungan kondisi rumah dengan
penyakit TBC Paru di wilayah kerja Puskesmas Karangmojo II Kabupaten
Gunungkidul menunjukkan bahwa risikountuk menderita TBC Paru 3 – 4 kali lebih
tinggi pada penduduk yang tinggal pada rumah yang lantainya tidak memenuhi syarat
kesehatan (OR = 3,75).
2.3.6 Ventilasi
Ventilasi bermanfaat bagi sirkulsi pergantian udara dalam rumah serta
Kelembapan dalam ruang tertutup dimana banyak terdapat manusia di dalamnya lebih
tinggi dibandingkan kelembapan diluar ruang (Achmadi, 2010). Menurut Sarudji
(2010), rumah harus memiliki sistem pertukaran udara yang baik, karena penghuni
memerlukan udara yang segar. Setiap ruang/ kamar memerlukan ventilasi yang cukup
untuk menjamin kesegaran dan menyehatkan penghuninya.
Rumah dengan luas ventilasi yang tidak memenuhi syarat kesehatan akan
membawa pengaruh bagi penghuninya. Salah satu fungsi ventilasi adalah menjaga
aliran udara dalam rumah tersebut tetap segar. Fungsi kedua ventilasi adalah untuk
membebaskan udara ruangan dari bakteri-bakteri, terutama bakteri patogen, karena
disitu selalu terjadi aliran udara yang terus-menerus dan bakteri yang terbawa oleh
udara akan selalu mengalir (Notoatmodjo, 2003). Menurut Mubarak dan Chayatin
(2009), ada dua macam ventilasi yaitu ventilasi alamiah dan ventilasi buatan. Aliran
udara dalam ruangan pada ventilasi alamiah terjadi secara alami melalui jendela,
pintu, lubang-lubang dinding, angina-angin, dan sebagainya. Sedangkan pada
ventilasi buatan aliran udara terjadi karena adanya alat-alat khusus untuk mengalirkan
udara seperti mesin penghisap (AC) dan kipas angin.
Pengaruh buruk berkurangnya ventilasi adalah berkurangnya kadar oksigen,
bertambahnya kadar gas CO2, adanya bau pengap, suhu udara ruangan naik, dan
kelembapan udara ruangan bertambah (Mukono, 2005). Menurut Keputusan Menteri
Kesehatan Republik Indonesia No. 829/Menkes/SK/VII/ 1999 tentang Persyaratan
Kesehatan Perumahan, luas ventilasi alamiah yang permanen minimal 10% dari luas
Hasil penelitian Firdiansyah (2012), tentang pengaruh faktor sanitasi dan
sosial ekonomi terhadap kejadian penyakit TB paru BTA positif di Kecamatan
Genteng Kota Surabaya menunjukkan bahwa responden yang memiliki ventilasi
buruk kemungkinan untuk sakit TB Paru BTA Positif sebesar 3,12 kali lebih besar
daripada responden yang memiliki ventilasi baik (OR = 3,12).
2.3.7 Pencahayaan
Rumah yang sehat memerlukan cahaya yang cukup, tidak kurang dan tidak
terlalu banyak (Achmadi, 2008). Menurut Notoatmodjo (2003), kurangnya cahaya
yang masuk ke dalam ruangan rumah, terutama cahaya matahari disamping kurang
nyaman, juga merupakan media atau tempat yang baik untuk hidup dan
berkembangnya bibit-bibit penyakit. Sebaliknya terlalu banyak cahaya didalam
rumah akan menyebabkan silau, dan akhirnya dapat merusakan mata.
Menurut Notoatmodjo (2011), cahaya dapat dibedakan menjadi 2, yakni :
a. Cahaya alamiah, yakni matahari.
Cahaya ini sangat penting, karena dapat menbunuh bakteri-bakteri patogen
dalam rumah, misalnya baksil TB paru. Oleh karena itu, rumah yang sehat harus
mempunyai jalan masuk cahaya yang cukup. Jalan masuk cahaya (jendela) luasnya
sekurang-kurangnya 15% sampai 20% dari luas lantai yang terdapat dalam ruangan
rumah. Perlu diperhatikan dalam membuat jendela diusahakan agar sinar matahari
dapat langsung masuk kedalam ruangan, tidak terhalang oleh bangunan lain. Fungsi
jendela disini, di samping sebagai ventilasi, juga sebagai jalan masuknya cahaya.
Lokasi penempatan jendela pun harus diperhatikan dan diusahakan agar sinar
itu harus ditengah-tengah tinggi dinding (tembok). Jalan masuknya cahaya alamiah
juga diusahakan dengan genteng kaca. Genteng kaca pun dapat dibuat secara
sederhana, yakni dengan melubangi genteng biasa pada waktu pembuatannya,
kemudian menutupnya dengan pecahan kaca.
b. Cahaya buatan, yaitu menggunakan sumber cahaya yang bukan alamiah, seperti
lampu minyak tanah, listrik, dan sebagainya.
Rumah dengan pencahayaan yang buruk sangat berpengaruh terhadap
kejadian penyakit TB paru. Bakteri Mycobacterium tuberculosis dapat bertahan hidup
pada tempat yang sejuk, lembab dan gelap tanpa sinar matahari bertahun-tahun
lamanya, dan mati bila terkena sinar matahari, lisol, sabun, karbon dan kapas api,
bakteri ini akan mati dalam waktu dua jam.
Menurut Keputusan Menteri Kesehatan Republik Indonesia No.
829/Menkes/SK/ VII/1999 tentang Persyaratan Kesehatan Perumahan, pencahayaan
alami dan atau buatan langsung maupun tidak langsung dapat menerangi seluruh
ruangan dengan intensitas penerangan minimal 60 lux dan tidak menyilaukan mata.
Hasil penelitian Putra (2011), tentang hubungan perilaku dan kondisi sanitasi
rumah dengan kejadian TB paru di Kota Solok menunjukkan bahwa responden yang
memiliki kondisi pencahayaan yang kurang beresiko 5,95 kali tertular TB Paru
dibandingkan responden yang mempuyai pencahayaan yang baik (OR = 5,95).
2.4 Pengaruh Perilaku terhadap Penyakit Tuberkulosis Paru
Skinner (1938) dalam Notoatmodjo (2012), seorang ahli psikologi,
merumuskan bahwa perilaku merupakan respon atau reaksi seseorang terhadap
Berdasarkan batasan perilaku dari skinner, maka perilaku kesehatan dapat
diklasifikasikan menjadi 3 kelompok.
a. Perilaku pemeliharaan kesehatan (health maintenance) adalah perilaku atau
usaha-usaha seseorang untuk memelihara dan menjaga kesehatan agar tidak sakit
dan usaha untuk penyembuhan bilamana sakit. Oleh sebab itu, perilaku
pemeliharaan kesehatan ini terdiri dari tiga aspek, yaitu perilaku pencegahan
penyakit, perilaku meningkatkan kesehatan, dan perilaku gizi (makanan) dan
minuman.
b. Perilaku pencarian dan penggunaan system atau fasilitas pelayanan kesehatan,
atau sering disebut perilaku pencarian pengobatan (health seeking behavior).
Perilaku ini menyangkut upaya atau tindakan seseorang pada saat menderita
penyakit dan atau kecelakaan. Tindakan atau perilaku ini dimulai dari mengobati
sendiri (self treatment) sampai mencari pengobatan ke luar negeri.
c. Perilaku kesehatan lingkungan
Seorang ahli lain Becker (1979) dalam kutipan Notoatmodjo (2012),
membuat klasifikasi lain tentang perilaku kesehatan.
1. Perilaku hidup sehat (healthy life style) yaitu perilaku-perilaku yang berkaitan
dengan upaya atau kegiatan seseorang untuk mempertahankan dan meningkatkan
kesehatannya atau pola/gaya hidup sehat (healthy life style).
2. Perilaku sakit (illness behavior) yaitu perilaku sakit yang mencakup respons
seseorang terhadap sakit dan penyakit, persepsinya terhadap sakit, pengetahuan
3. Perilaku peran sakit (the sick role behavior) yaitu orang sakit mempunyai peran
yang mencakup hak-hak orang sakit (right) dan kewajiban sebagai orang sakit
(obligation). Hak dan kewajiban ini harus diketahui oleh orang sakit sendiri
maupun orang lain (terutama keluarganya), yang selanjutnya disebut perilaku
peran orang sakit (the sick role).
Benyamin Bloom (1908) dalam Notoatmodjo (2012), seorang ahli psikologi
pendidikan membagi perilaku manusia itu ke dalam tiga domain, sesuai dengan
tujuan pendidikan. Bloom menyebutnya ranah atau kawasan yakni: a) kognitif
(cognitive), b) afektif (affective), c) psikomotor (psychomotor). Dalam
perkambangannya, teori Bloom ini dimodifikasi untuk pengukuran hasil pendidikan
kesehatan yaitu pengetahuan, sikap dan tindakan.
2.4.1 Pengetahuan (knowledge)
Pengetahuan merupakan hasil dari tahu, dan ini terjadi setelah orang
melakukan pengindraan terhadap suatu objek tertentu. Pengetahuan atau ranah
kognitif merupakan domain yang sangat penting dalam membentuk tindakan
seseorang (overt behavior). Pengetahuan yang tercakup dalam domain kognitif
mempunyai enam tingkatan.
a. Tahu (know)
Tahu diartikan sebagai mengingat suatu materi yang telah dipelajari
sebelumnya. Termasuk ke dalam pengetahuan tingkat ini adalah mengingat kembali
(recall) sesuatu yang spesifik dan seluruh bahan yang dipelajari atau rangsangan yang
telah diterima. Oleh sebab itu, tahu ini merupakan tingkat pengetahuan yang paling
b. Memahami (comprehension)
Memahami diartikan sebagai suatu kemampuan untuk memperjelas secara
benar tentang objek yang diketahui, dan menginterpretasikan materi tersebut secara
benar.
c. Aplikasi (aplication)
Aplikasi diartikan sebagai kemampuan untuk menggunakan materi yang telah
dipelajari pada situasi atau kondisi real (sebenarnya). Aplikasi disini dapat diartikan
sebagai aplikasi atau penggunaan hukum-hukum, rumus, metode, prinsip, dan
sebagainya dalam konteks atau situasi yang lain.
d. Analisis (analysis)
Analisis adalah suatu kemampuan untuk menjabarkan materi atau suatu objek
ke dalam komponen-komponen, tetapi masih di dalam satu struktur organisasi dan
masih ada kaitannya satu sama lain.
e. Sintesis (synthesis)
Sintesis menunjuk kepada suatu kemampuan untuk meletakkan atau
menghubungkan suatu bagian-bagian di dalam suatu bentuk keseluruhan yang baru.
Dengan kata lain sintesis adalah suatu kemampuan untuk menyusun formulasi baru
dari formulasi-formulasi yang ada.
f. Evaluasi (evaluation)
Evaluasi ini berkaitan dengan kemampuan untuk melakukan justifikasi atau
penilaian terhadap suatu materi atau objek. Penilaian-penilaian itu didasarkan pada
suatu kriteria yang ditentukan sendiri, atau menggunakan kriteria-kriteria yang telah