xvi BAB 2
TINJAUAN PUSTAKA
2.1. Kusta
2.1.1. Pengertian Kusta
Penyakit kusta adalah penyakit kulit yang disebabkan oleh Mycobacterium
leprae (M. leprae) yang bersifat tahan asam dan gram positif. M. leprae merupakan
parasit obligat intrasellular dan terutama berada pada makrofag (Remme, et al, 2006).
Penyakit kusta merupakan penyakit infeksi yang kronik dan penyebabnya adalah M.
leprae yang bersifat intraselular obligat. Saraf perifer sebagai afinitas pertama, lalu
kulit dan ukosa traktus respiratorius bagian atas, kemudian dapat ke organ lain
kecuali susunan saraf pusat (Kosasih, dkk, 2013).
2.1.2. Etiologi
Rees (1994) dalam Djuanda, dkk (1997), Mycobacterium leprae atau basil
Hansen adalah kuman penyebab penyakit kusta yang ditemukan oleh sarjana dari
Norwegia GH Armauer Hansen pada tahun 1873. Basil ini bersifat tahan asam,
berbentuk batang, dengan ukuran 1-8 mikron (µ), biasanya berkelompok dan ada
yang tersebar satu-satu, hidup dalam sel terutama jaringan yang bersuhu dingin dan
tidak dapat dikultur dalam media buatan. Basil ini juga dapat menyebabkan infeksi
xvi
Susanto, dkk (2013), M. Leprae mempunyai ukuran panjang 2-7 mikrometer
dan lebar 0,3-0,4 mikrometer. M. Leprae mempunyai dinding sel yang banyak
mengandung lemak dan lapisan lilin, sehingga mengakibatkan bakteri ini tahan asam.
Penentuan M. Leprae tahan asam atau tidak, dengan cara pewarnaan teknik
iehl-Neelsen dengan menggunakan larotan Karbol Fuhsi, asam alkohol, dan Metilen Blue.
2.1.3. Patogenesis
Meskipun belum pasti cara masuk M. Leprae kedalam tubuh, beberapa
penelitian telah memperlihatkan bahwa yang tersering ialah melalui kulit yang lecet
pada bagian tubuh yang bersuhu dingin dan pada mukosa nasal. Pengaruh M. Leprae
terhadap kulit bergantung pada faktor imunitas seseorang, pengaruh kemampuan
hidup M. Leprae pada suhu tubuh yang rendah, waktu regenerasi yang lama, sifat
basal yang avirulen dan nontoksis (Djuanda, 1997).
Sampai saat ini hanya manusia satu-satunya yang dianggap sebagai sumber
penularan walaupun kuman kusta dapat hidup pada armadillo, simpanse dan pada
telapak kaki tikus yang tidak mempunyai kelenjar tymus (Athymic nude mouse).
Kuman kusta mempunyai masa inkubasi selama 2-5 tahun, akan tetapi dapat juga
bertahun-tahun. Penularan terjadi apabila M. Leprae yang utuh (hidup) keluar dari
tubuh penderita dan masuk kedalam tubuh orang lain. Belum diketahui secara pasti
bagaimana cara penularan penyakit kusta. Secara teoritis penularan ini dapat terjadi
dengan cara kontak yang lama dengan penderita. Penderita yang sudah minum obat
sesuai regimen WHO tidak menjadi sumber penularan kepada orang lain (Depkes RI,
2007).
xvi
M. Leprae sebenarnya mempunyai patogenitas dan daya invasi yang rendah,
sebab penderita yang mengandung kuman lebih banyak belum tentu memberikan
gejala yang lebih berat, bahkan dapat sebaliknya. Ketidakseimbangan antara derajat
infeksi dengan derajat penyakit, tidak lain disebabkan oleh respon imun yang
berbeda, yang menggugah timbulnya reaksi granuloma setempat atau menyeluruh
yang dapat sembuh sendiri atau progresif. Oleh karena itu penyakit kusta dapat
disebut sebagai penyakit imunologik. Gejala klinisnya lebih sebanding dengan tingkat
reaksi selularnya daripada intensitas infeksinya (Djuanda, 2013).
Teori-teori tentang mekanisme penularan M. Leprae pada tubuh manusia yang
dikemukakan oleh Sehgal (2006) diantaranya adalah melalui kontak langsung dengan
penderita kusta, sekret pernapasan yang terinfeksi, melalui bersin, dan juga dapat
ditularkan melalui tanah yang terinfeksi M. Leprae. Perkembangan penyakit kusta
pada tubuh seseorang sangat bergantung pada tinggi rendahnya sistem imun seluler
(cellular mediated immune) seseorang. Penyakit kusta akan menjadi tuberkolid ketika
seseorang mempunyai imunitas yang tinggi.
2.1.4. Diagnosis dan Tanda Klinis Kusta 1. Diagnosa
Penyakit kusta adalah penyakit menular, menahun dan disebebkan oleh kuman
kusta (mycobacterium leprae) yang menyerang saraf tepi, kulit dan jaringan tubuh
lainnya kecuali susunan saraf pusat. Atas dasar definisi tersebut maka untuk
mendiagnosa kusta dicari kelainan – kelainan yang berhubungan dengan gangguan
xvi
Penyakit kusta adalah penyakit menular yang memerlukan waktu cukup lama
untuk menularkannya kepada orang lain. Jadi, penyakit kusta atau penderita kusta
tidak perlu ditakuti, diasingkan, atau dikucilkan. Penyakit menyerang kulit dan saraf,
tetapi bisa timbul di seluruh badan, lengan, paha, kaki, dan lain-lain. Bila penderita
kusta ditemukan tanda-tandanya sedini mungkin, segera obati dengan teratur agar
dapat sembuh dengan baik dan tidak timbul cacat. Penyebab kusta adalah kuman
kusta. Kuman kusta tidak dapat dilihat dengan mata biasa, tetapi harus menggunakan
mikroskop (Irianto, 2012).
Depkes RI (2007), untuk menetapkan diagnosis penyakit kusta perlu dicari
tanda-tanda utama atau cardinal sign, yaitu:
2. Lesi (kelainan) kulit yang mati rasa
Kelainan kulit/lesi dapat berbentuk bercak keputih-putihan (hypopigmentasi)
atau kemerah-merahan (erithematous) yang mati rasa (anasthesi).
3. Penebalan saraf tepi yang disertai gangguan fungsi saraf.
Gangguan fungsi saraf ini merupakan akibat dari peradangan kronis saraf tepi
(neuritis perifer). Gangguan fungsi saraf ini bisa berupa:
a. Gangguan fungsi sensoris : mati rasa
b. Gangguan fungsi motoris : kelemahan otot (parese) atau kelumpuhan (paralise)
c. Gangguan fungsi otonom : kulit kering dan retak-retak.
1. Adanya bakteri tahan asam (BTA) di dalam kerokan jaringan kulit (BTA positif).
Seseorang dinyatakan sebagai penderita kusta bilamana terdapat satu dari
xvi
dengan pemeriksaan klinis. Namun demikian pada penderita yang meragukan dapat
dilakukan pemeriksaan kerokan kulit. Apabila hanya ditemukan cardinal sign kedua
perlu dirujuk kepada wasor atau ahli kusta, jika masih ragu orang tersebut dianggap
sebagai penderita yang dicurigai (suspek) (Depkes RI, 2007).
2. Tanda Klinis Penyakit Kusta
Depkes RI (2007), penderita penyakit kusta juga memiliki tanda-tanda pada
kulit yaitu sebagai berikut:
1. Kelainan pada kulit berupa bercak kemerahan, keputihan, atau benjolan
2. Kulit mengkilap
3. Bercak yang tidak gatal
4. Adanya bagian tubuh yang tidak berkeringat dan tidak berambut
5. Lepuh tapi tidak nyeri
Tanda-tanda pada syaraf adalah sebagai berikut:
1. Rasa kesemutan, tertusuk-tusuk dan nyeri pada anggota badan atau muka
2. Gangguan kerak pada anggota badan atau bagian muka
3. Adanya kecacatan (deformitas) pada bagian tubuh
4. Luka (ulkus) yang tidak mau sembuh.
2.1.5. Klasifikasi Kusta
Agusni & Menaldi (2003), diagnosis penyakit kusta didasarkan gambaran
klinis, bakterioskopis, dan histopatologis, dan serologis. Diantara ketiganya,
diagnosis secara klinislah yang terpenting dan paling sederhana. Hasil bakterioskopis
xvi
Kalau memungkinkan dapat dilakukan tes lepromin (mitsuda) untuk mementukan
penentuan tipe, yang hasilnya baru dapat diketahui setelah 3 minggu. Tujuan
klasifikasi penyakit kusta adalah untuk menentukan rejimen pengobatan, prognosis,
komplikasi dan perencanaan operasional. Bila kuman M. Leprae masuk kedalam
tubuh seseorang, dapat timbul gejala klinis sesuai kerentanan orang tersebut. Bentuk
tipe klinis bergantung pada sistem imunitas selular (SIS) penderita. Bila SIS baik
akan tampak gambaran klinis kearah tuberkuloid, sebaliknya SIS rendah memberikan
gambaran lepromatosa.
Menurut Agusni & Menaldi (2003), klasifikasi penyakit kusta terdiri dari
klasifikasi Ridley dan Jopling tahun 1962 klasifikasi madrid (klasifikasi
internasional) tahun 1953 dan klasifikasi WHO pada tahun 1981. Ridley dan Jopling
memperkenalkan istilah spektrum pada penyakit kusta yang terdiri atas berbagai tipe
atau bentuk, yaitu:
a. Tuberkuloid polar (TT), bentuk yang stabil.
b. Borderline tuberculoid (BT), bentuk yang labil
c. Mid borderline (BB), bentuk yang labil
d. Borderline lepromatous (BL), bentuk yang labil
e. Lepramatosa polar (LL), bentuk yang stabil.
Klasifikasi Internasional (Madrid 1953) terdiri dari:
a. Indeterminate (I)
b. Tuberkuloid (T)
xvi d. Lepramatosa (L)
WHO pada tahun 1982, kusta dibagi menjadi multibasiler (MB) dan
pausibasilar (PB). Yang termasuk dalam tipe multibasilar adalah tipe LL, BL dan BB
pada klasifikasi Ridley-Jopling dengan indeks bakteri (IB) lebih dari 2+ sedangkan
pausibasilar adalah tipe I, TT dan BT dengan IB kurang dari 2+. Untuk kepentingan
pengobatan pada tahun 1987 telah terjadi perubahan. Yang dimaksud dengan kusta
PB adalah kusta dengan BTA negatif pada pemeriksaan kerokan jaringan kulit, yaitu
tipe-tipe I, TT, dan BT menurut klasifikasi Ridley-Jopling. Bila pada tipe-tipe
tersebut disertai BTA positif, maka akan dimasukkan kedalam kusta MB. Sedangkan
kusta MB adalah semua penderita kusta tipe BB, BL dan LL atau adapun klasifikasi
klinisnya dengan BTA positif, harus diobati dengan rejimen MDT-MB.
Menurut Depkes RI (2012) pada tahun 1982 jenis klasifikasi World Health
Organization (WHO) yang dipakai oleh petugas kesehatan diseluruh Indonesia untuk
menentukan tipe penderita kusta yaitu tipe paucibacilar dan multibacilar. Pedoman
untuk menentukan penyakit kusta tersebut menurut klasifikasi World Health
Organization (WHO) yaitu:
Tabel 2.1. Pedoman Utama untuk Menentukan Klasifikasi/Tipe Penyakit Kusta Menurut WHO
Tanda Utama PB MB
Bercak kusta Jumlah 1 s/d 5 Jumlah > 5 Penebalan saraf tepi yang disertai
dengan gangguan fungsi (gangguan fungsi bisa berupa kurang/mati rasa atau kelemahan otot yang dipersarafi oleh saraf yang bersangkutan).
xvi
Sediaan apusan BTA negatif BTA positif
Sumber : Pedoman Nasional Pengendalian Penyakit Kusta (Depkes RI, 2012)
Tabel 2.2. Tanda Lain yang Dapat Dipertimbangkan dalam Penentuan Klasifikasi Penyakit Kusta
Kelainan Kulit dan
Hasil Pemeriksaan PB MB
1. Bercak (makula) mati rasa
a. Ukuran Kecil dan besar Kecil-kecil b. Distribusi Unilateral atau bilateral
asimetris
Bilateral simetris
c. Konsistensi Kering dan kasar Halus, berkilat
d. Batas Tegas Kurang tegas
e. Kehilangan rasa pada bercak
Selalu ada dan jelas Biasanya tidak jelas, jika ada, terjadi pada yang sudah lanjut
f. Kehilangan kemampuan
berkeringat, rambut rontok pada bercak.
Selalu ada dan jelas Biasanya tidak jelas, jika ada, terjadi pada yang sudah lanjut
2. Infiltrat
a. Kulit Tidak ada Ada, kadang-kadang tidak
ada b. Membran mukosa
(hidung tersumbat, perdarahan di hidung).
Tidak pernah ada Ada, kadang-kadang tidak ada
3. Ciri-ciri Central healing
(penyembuhan di tengah)
- Punched out lession (lesi bentuk seperti donat)
- Madarosis - Ginekomasti - Hidung pelana - Suara sengau
4. Nodulus Tidak ada Kadang-kadang ada
5. Deformitas Terjadi dini Biasanya simetris, terjadi lambat
xvi 2.1.6. Epidemiologi Kusta
2.1.6.1. Distribusi Menurut Orang (Person) a. Etnik atau suku
Dalam satu negara atau wilayah yang sama kondisi lingkungannya,
didapatkan bahwa faktor etnik memengaruhi distribusi tipe kusta. Di Myanmar
kejadian kusta lepromatosa lebih sering terjadi pada etnik Burma dibandingkan
dengan etnik India. Situasi di Malaysia juga mengindikasikan hal yang sama,
kejadian kusta lepromatosa lebih banyak pada etnik China dibandingkan etnik
Melayu atau India (Depkes RI, 2012). Pada ras kulit hitam insidens bentuk
tuberkuloid lebih tinggi. Pada kulit putih lebih cenderung tipe lepromatosa (Siregar,
2005).
b. Faktor sosial ekonomi
Faktor sosial ekonomi berperan penting dalam kejadian kusta, hal ini terbukti
pada negara-negara di Eropa. Dengan adanya peningkatan sosial ekonomi, maka
kejadian kusta sangat cepat menurun bahkan hilang. Kasus kusta yang masuk dari
negara lain ternyata tidak menularkan kepada orang yang sosial ekonominya tinggi
(Depkes RI, 2012).
c. Distribusi menurut umur
Kebanyakan penelitian melaporkan distribusi penyakit kusta menurut umur
berdasarkan prevalensi, hanya sedikit yang berdasarkan insiden karena pada saat
xvi
terkait pada umur saat ditemukan daripada saat timbulnya penyakit. Pada penyakit
kronik seperti kusta, angka prevalensi penyakit berdasarkan kelompok umur tidak
menggambarkan risiko kelompok umur tertentu untuk terkena penyakit. Kusta
diketahui terjadi pada semua usia berkisar antara bayi sampai usia lanjut (3 minggu
sampai lebih dari 70 tahun). Namun yang terbanyak adalah pada usia muda dan
produktif (Depkes RI, 2012). Kelompok umur terbanyak adalah 25-35 tahun,
dibawah itu jarang (Siregar, 2005).
d. Distribusi menurut jenis kelamin
Kusta dapat mengenai laki-laki dan perempuan. Berdasarkan laporan,
sebagian besar negara di dunia kecuali di beberapa negara di afrika menunjukkan
bahwa laki-laki lebih banyak terserang daripada perempuan. Rendahnya kejadian
kusta pada perempuan kemungkinan karena faktor lingkungan dan sosial budaya.
Pada kebudayaan tertentu akses akses perempuan ke layanan kesehatan sangat
terbatas (Depkes RI, 2012).
Penelitian Selum dan Chatarina (2012) di Kabupaten Pemekasan Provinsi
Jawa Timur ditemukan data penelitian menunjukkan jumlah responden penderita
kusta yang berjenis kelamin laki-laki sebanyak 33 orang (66,0%) dan yang berjenis
kelamin perempuan sebanyak 17 orang (34,0%).
2.1.6.2. Distribusi Menurut Tempat (Place)
Jumlah kasus baru kusta di dunia pada tahun 2011 adalah sekitar 219.075
xvi
(160.132) diikuti regional Amerika (36.832), regional Afrika (12.673), dan sisanya
berada di regional lain di dunia.
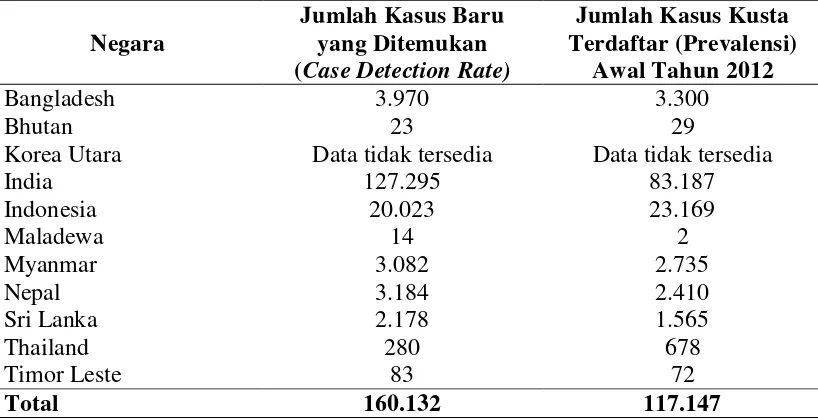
Tabel 2.3. Situasi Kusta Menurut Regional WHO pada Awal Tahun 2012 (di Luar Regional Eropa)
Regional WHO
Jumlah Kasus Baru yang Ditemukan
(Case Detection Rate)
Jumlah Kasus Kusta Terdaftar (Prevalensi)
Awal Tahun 2012 Afrika
Sumber : Depkes RI (2012)
Sementara itu di Regional Asia Tenggara distribusi kasus kusta bervariasi
berdasarkan penemuan kasus baru dan prevalensi seperti terlihat dalam tabel di
bawah ini.
Tabel 2.4. Situasi Kusta Menurut Regional Asia Tenggara pada Awal Tahun 2012
Negara
Jumlah Kasus Baru yang Ditemukan
(Case Detection Rate)
Jumlah Kasus Kusta Terdaftar (Prevalensi)
Awal Tahun 2012 Bangladesh
Data tidak tersedia 127.295
xvi Sumber : Depkes RI (2012)
Penyakit kusta masih menjadi masalah di Indonesia. Berdasarkan laporan total
kasus baru penyakit kusta tahun 2011 adalah 20,023 (rate: 8,3/100.000). Provinsi
Aceh menempati urutan ke sebelas dari 22 provinsi dengan CDR > 10/100.000 atau
kasus baru > 1000, jumlah penderita baru 592 (13,0%) (Depkes RI, 2012).
2.1.6.3. Distribusi Menurut Waktu (Time)
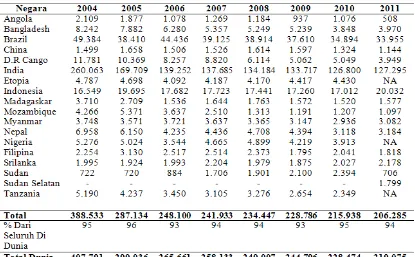
Penemuan kasus baru pada 17 negara yang melaporkan 1000 atau lebih kasus
baru selama tahun 2011. Tujuh belas negara ini mempunyai kontribusi 94% dari
seluruh kasus baru di dunia. Secara global terjadi penurunan penemuan kasus baru,
akan tetapi beberapa negara seperti India, Indonesia, Myanmar, Srilanka
menunjukkan peningkatan deteksi kasus baru.
Tabel 2.5. Penemuan Kasus Baru pada 17 Negara yang Melaporkan > 1000 Kasus Selama Tahun 2011 Dibandingkan dengan Tahun 2004
xvi Sumber : Depkes RI (2012)
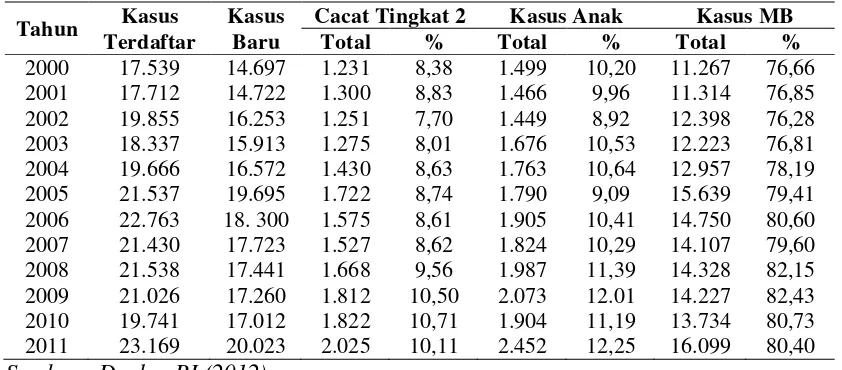
Dalam dua belas tahun terakhir (2000-2011), situasi penyakit kusta di
Indonesia tidak mengalami perubahan. hal ini ditunjukkan dari data pada tabel berikut
Tabel 2.6. Tren Kasus Kusta di Indonesia Tahun 2000-2011
Tahun Kasus Sumber : Depkes RI (2012)
2.1.7. Determinan Kusta
A. Faktor Agent (Penyebab Penyakit Kusta)
Penyebab penyakit kusta M. Leprae untuk pertama kali ditemukan oleh G.H.
Armauer Hansen pada tahun 1873. M. Leprae hidup intaseluler dan mempunyai
afinitas yang besar pada sel saraf (schwan cell) dan sel dari sistem Retikula
Endotelial. Waktu pembelahannya sangat lama, yaitu 2-3 minggu. Di luar tubuh
manusia (dalam kondisi tropis) kuman kusta dari sekret nasal dapat bertahan sampai 9
hari. Pertumbuhan optimal in vivo kuman kusta pada tikus pada suhu 27°-30° C
xvi B. Faktor Host
Hanya sedikit orang yang akan terjangkit kusta setelah kontak dengan
penderita, hal ini disebabkan karena adanya imunitas. M. Leprae termasuk kuman
obligat intraseluler dan sistem kekebelan yang efektif adalah sistem kekebalan
seluler. Faktor fisiologik seperti pubertas, menopause, kehamilan serta faktor infeksi
dan malnutrisi dapat meningkatkan perubahan klinis penyakit kusta. Dari studi
keluarga kembar didapatkan bahwa genetik memengaruhi tipe penyakit yang
berkembang setelah infeksi. Sebagian besar (95%) manusia kebal terhadap kusta,
hanya sebagian kecil yang dapat ditulari (5%). Dari 5% yang tertular tersebut, sekitar
70% dapat sembuh sendiri dan hanya 30% yang menjadi sakit (Depkes RI, 2007).
C. Faktor Environment (Lingkungan)
Penyakit kusta merupakan manifestasi kemiskinan karena kenyataannya
sebagian besar penderita kusta berasal dari golongan ekonomi lemah. Penyakit kusta
apabila tidak ditangani dengan cermat dapat menyebabkan cacat, dan keadaan ini
menjadi penghalang bagi pasien kusta dalam menjalani kehidupan bermasyarakat
untuk memenuhi kebutuhan sosial ekonominya (Widoyono, 2011). Kelompok yang
beresiko terkena kusta adalah yang tinggal di daerah endemik dengan kondisi yang
buruk seperti lingkungan tempat tinggal yang tidak memadai, air yang tidak bersih,
asupan gizi yang buruk, dan adanya penyertaan penyakit lain seperti HIV yang dapat
xvi 2.1.8. Pencegahan Penyakit Kusta
2.1.8.1. Pencegahan primer
Pencegahan primer dapat dilakukan dengan :
a. Penyuluhan kesehatan
Pencegahan primer dilakukan pada kelompok orang sehat yang belum terkena
penyakit kusta dan memiliki resiko tertular karena berada disekitar atau dekat
dengan penderita seperti keluarga penderita dan tetangga penderita, yaitu dengan
memberikan penyuluhan tentang kusta. Penyuluhan yang diberikan petugas
kesehatan tentang penyakit kusta adalah proses peningkatan pengetahuan,
kemauan dan kemampuan masyarakat yang belum menderita sakit sehingga
dapat memelihara, meningkatkan dan melindungi kesehatannya dari penyakit
kusta. Sasaran penyuluhan penyakit kusta adalah keluarga penderita, tetangga
penderita dan masyarakat (Depkes RI, 2006).
b. Pemberian imunisasi
Sampai saat ini belum ditemukan upaya pencegahan primer penyakit kusta
seperti pemberian imunisasi. Dari hasil penelitian di Malawi tahun 1996
didapatkan bahwa pemberian vaksinasi BCG satu kali dapat memberikan
perlindungan terhadap kusta sebesar 50%, sedangkan pemberian dua kali dapat
memberikan perlindungan terhadap kusta sebanyak 80%, namun demikian
penemuan ini belum menjadi kebijakan program di Indonesia karena penelitian
xvi (Depkes RI, 2006).
2.1.8.2. Pencegahan Sekunder
Pencegahan sekunder dapat dilakukan dengan :
a. Pengobatan pada penderita kusta
Pengobatan pada penderita kusta untuk memutuskan mata rantai penularan,
menyembuhkan penyakit penderita, mencegah terjadinya cacat atau mencegah
bertambahnya cacat yang sudah ada sebelum pengobatan. Pemberian MDT pada
penderita kusta terutama pada tipe MB karena tipe tersebut merupakan sumber
kuman menularkan kepada orang lain (Depkes RI, 2006).
2.1.8.3. Pencegahan Tertier a. Pencegahan cacat kusta
Pencegahan tersier dilakukan untuk pencegahan cacat kusta pada penderita.
Upaya pencegahan cacat terdiri atas (Depkes RI, 2006) :
1. Upaya pencegahan cacat primer meliputi penemuan dini penderita sebelum
cacat, pengobatan secara teratur dan penangan reaksi untuk mencegah
terjadinya kerusakan fungsi saraf.
2. Upaya pencegahan cacat sekunder meliputi perawatan diri sendiri untuk
mencegah luka dan perawatan mata, tangan, atau kaki yang sudah mengalami
gangguan fungsi saraf.
b. Rehabilitasi kusta
Rehabilitasi merupakan proses pemulihan untuk memperoleh fungsi penyesuaian
xvi
fisik, mental, sosial dan kekaryaan untuk suatu kehidupan yang penuh sesuai
dengan kemampuan yang ada padanya. Tujuan rehabilitasi adalah penyandang
cacat secara umum dapat dikondisikan sehingga memperoleh kesetaraan,
kesempatan dan integrasi sosial dalam masyarakat yang akhirnya mempunyai
kualitas hidup yang lebih baik (Depkes RI, 2006). Rehabilitasi terhadap penderita
kusta meliputi :
1) Latihan fisioterapi pada otot yang mengalami kelumpuhan untuk mencegah
terjadinya kontraktur.
2) Bedah rekonstruksi untuk koreksi otot yang mengalami kelumpuhan agar
tidak mendapat tekanan yang berlebihan.
3) Bedah plastik untuk mengurangi perluasan infeksi.
4) Terapi okupsi (kegiatan hidup sehari-hari) dilakukan bila gerakan normal
terbatas pada tangan.
5) Konseling dilakukan untuk mengurangi depresi pada penderita cacat.
2.1.9. Pengobatan Penyakit Kusta
Kemoterapi kusta dimulai tahun 1949 dengan dapson (DDS) sebagai obat
tunggal (monoterapi DDS). DDS harus diminum selama 3-5 tahun untuk PB,
sedangkan untuk MB 5-10 tahun, bahkan seumur hidup. Kekurangan monoterapi
DDS adalah terjadinya resistensi, timbulnya kuman persisters serta terjadinya pasien
defaulter. Pada tahun 1964 ditemukan resistensi terhadap dds. Oleh sebab itu pada
tahun 1982 WHO merekomendasikan pengobatan kusta dengan MDT untuk tipe PB
xvi
Depkes RI (2007), MDT dua atau lebih obat anti kusta, yang salah satunya
harus terdiri dari atas rifampisin sebagai anti kusta yang sifatnya bakterisid kuat
dengan obat anti kusta lain yang bisa bersifat bakteriostatik. Berikut ini merupakan
kelompok orang-orang yang membutuhkan MDT:
1. Penderita baru yaitu mereka dengan tanda kusta yang belum pernah mendapat
pengobatan MDT.
2. Ulangan, termasuk didalamnya adalah:
a. Relaps penderita diobati kembali dengan regimen pengobatan PB dan MB
b. Masuk kembali setelah default adalah penderita yang datang kembali setelah
dinyatakan default (baik PB maupun MB)
c. Pindahan (pindah masuk), harus dilengkapi dengan surat rujukan berisi
catatan pengobatan yang telah diterima hingga saat tersebut, penderita ini
hanya membutuhkan sisa pengobatan yang belum lengkap
d. Ganti tipe, penderita dengan perubahan klasifikasi.
Depkes RI (2012), MDT tersedia dalam bentuk blister. Ada empat macam
blister untuk PB dan MB dewasa serta PB dan MB anak yaitu:
1. Obat MDT terdiri atas:
a. DDS (dapson)
1) Singkatan dari Diamino Diphenyl Sulphone
2) Sediaan berbentuk tablet warna putih 50 mg dan 100 mg
3) Bersifat bakteriostatik yaitu menghambat pertumbuhan kuman kusta
xvi b. Lampren (B663) juga disebut klofaimin
1) Sediaan berbentuk kapsul lunak 50 mg dan 100 mg warna coklat
2) Bersifat bakteriostatik, bakterisidal lemah, dan antiinflamasi
3) Cara pemberian secara oral, diminum sesudah makan untuk menghindari
gangguan gastrointestinal.
c. Rifampisin
1) Sediaan berbentuk kapsul 150 mg, 300 mg, 450 mg dan 600 mg
2) Bersifat bakterisidal, 99 % kuman kusta mati dalam satu kali pemberian
3) Cara pemberian secara oral, diminum setengah jam sebelum makan, agar
penyerapan lebih baik.
2. Obat penunjang (vitamin/roboransia)
Obat neurotropik seperti vitamin B1, B6, dan B12 dapat diberikan.
Menurut WHO (2012), regimen pengobatan MDT di Indonesia sesuai dengan
regimen pengobatan yang direkomendasikan oleh WHO, regimen tersebut adalah
sebagai berikut:
1. Pasien Pausibasiler (PB)
a. Dewasa
1) Pengobatan bulanan: hari pertama (obat diminum di depan petugas)
a) 2 kapsul rifampisin @ 300 mg (600 mg)
b) 1 tablet dapson/DDS 100 mg.
2) Pengobatan harian: hari ke 2-28
xvi
Satu blister untuk 1 bulan. Dibutuhkan 6 blister yang diminum selama 6-9 bulan.
2. Pasien Multibasiler (MB)
a. Dewasa
1) Pengobatan bulanan: hari pertama (obat diminum di depan petugas)
a) 2 kapsul rifampisin @ 300 mg (600 mg)
b) 1 tablet lampren @ 100 mg (300 mg)
c) 1 tablet dapson/DDS 100 mg.
2) Pengobatan harian: hari ke 2-28
a) 1 tablet lampren 50 mg
b) 1 tablet dapson/DDS 100 mg
Satu blister untuk 1 bulan. Dibutuhkan 12 blister yang diminum selama 12-18
bulan.
3. Dosis MDT PB untuk anak (umur 1-15 tahun)
a. Pengobatan bulanan : hari pertama (obat diminum didepan petugas)
1) 2 kapsul rifampisin 150 mg dan 300 mg
2) I tablet dapson/DDS 50 mg
b. Pengobatan harian : hari ke 2-28
1) 1 tablet dapson/DDS 50 mg
Satu blister untuk 1 bulan. Dibutuhkan 6 blister yang diminum selama 6-9 bulan.
4. Dosis MDT MB untuk anak (umur 10-15 tahun)
a. Pengobatan bulanan : hari pertama (obat diminum didepan petugas)
xvi 2) 3 tablet lampren @ 50 mg (150 mg)
3) 1 tablet dapson/DDS 50 mg
b. Pengobatan harian : hari ke 2-28
1) 1 tablet lampren 50 mg selang sehari
2) 1 tablet dapson/DDS 50 mg
Satu blister untuk 1 bulan. Dibutuhkan 12 blister yang diminum selama 12-18
bulan.
Bagi dewasa dan anak usia 10-14 tahun tersedia paket dalam bentuk blister. Dosis
anak-anak disesuaikan dengan berat badan :
1. Rifampisin : 10-15 mg/kgBB
2. Dapson : 1-2 mg/kgBB
3. Lampren : 1 mg/kgBB
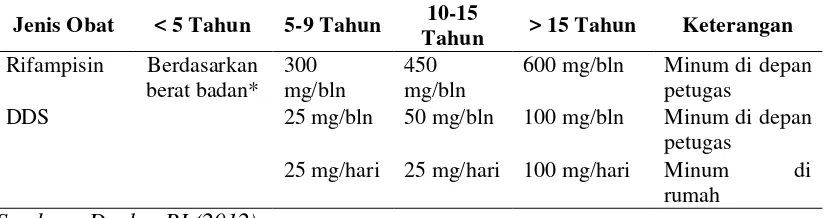
Sebagai pedoman praktis untuk dosis MDT bagi pasien kusta digunakan tebel
sebagai berikut:
Tabel 2.7. Pedoman Praktis untuk Dosis MDT Bagi Pasien Kusta Tipe PB
Jenis Obat < 5 Tahun 5-9 Tahun 10-15
Tahun > 15 Tahun Keterangan
Rifampisin Berdasarkan
berat badan* Sumber : Depkes RI (2012)
* Sesuaikan dosis bagi anak-anak yang lebih kecil dari 10 tahun. Misalnya, dapson 25
xvi
Tabel 2.8. Pedoman Praktis untuk Dosis MDT bagi Pasien Kusta Tipe MB
Jenis Obat < 5 Tahun 5-9 Tahun 10-15
Tahun > 15 Tahun Keterangan
Rifampisin Berdasarkan
berat badan*
Sumber : Depkes RI (2012)
* Sesuaikan dosis bagi anak-anak yang lebih kecil dari 10 tahun. Misalnya, dapson 25
mg/hari dan rifampisin 300 mg/bulan (diawasi), lampren 100 mg/bulan (diawasi).
2.1.9.1. Release From Treatmen (RFT)
Penderita kusta tipe PB dan MB setelah menyelesaikan pengobatan sesuai
dengan aturan maka dinyatakan RFT tanpa diperlukan pemeriksaan laboratium yang
artinya dianggap sudah sebuh. Petugas harus memberikan keterangan tentang arti dan
maksud RFT kepada penderita bahwa tipe PB pengobatan 6 dosis selesai dalam
waktu 6-9 bulan langsung dinyatakan sembuh untuk tipe MB pengobatan 12 dosis
selesai dalam waktu 12-18 bulandinyatakan sembuh atau RFT. Walaupun sudah
sembuh petugas tetap meyakinkan penderita bahwa bercak yang akan ada akan
berangsur hilang dan menjelaskan cara mencengah terjadinya luka jadi terjadi
xvi
melihat bercak kulit yang baru atau tanda – tanda baru mereka harus datang kembali
kontrol atau pemeriksaan ulang ke puskesmas.
2.1.10. Konsep Perilaku 2.1.10.1. Pengertian
Perilaku adalah kumpulan reaksi, perbuatan, aktivitas, gabungan gerakan,
tanggapan ataupun jawaban yang dilakukan seseorang, seperti proses berpikir,
bekerja, hubungan seks, dan sebagainya. Prilaku merupakan interelasi stimulus
eksternal dengan stimulus internal yang memberikan respon eksternal. Stimulus
internal adalah stimulus-stimulus yang berkaitan dengan kebutuhan fisik dan
psikologis. Adapun stimulus eksternal segala macam reaksi seseorang akibat faktor
luar diri atau dari lingkungan (Pieter dan Lumongga, 2010).
Perilaku dan gejala perilaku yang tampak pada kegiatan organisme tersebut
dipengaruhi baik oleh faktor genetik keturunan dan lingkungan. Secara umum dapat
dikatakan bahwa faktor genetik dan lingkungan itu merupakan penentu dari perilaku
makhluk hidup termasuk termasuk perilaku perilaku manusia. Hereditas atau faktor
keturunan adalah konsepsi dasar atau modal untuk perkembangan perilaku makhluk
hidup itu untuk selajutnya. Sedangkan lingkungan adalah kondisi atau lahan untuk
perkembangan perilaku tersebut. Suatu mekanisme pertemuan antara kedua faktor
dalam rangka terbentuknya perilaku disebut proses belajar (learning process)
xvi 2.1.10.2. Prosedur Pembentukan Perilaku
Seperti telah disebutkan di atas bagian besar perilaku manusia adalah operant
respons. Untuk itu untuk membentuk jenis respons atau perilaku ini perlu diciptakan
adanya suatu kondisi tertentu yang disebut operant conditioning ini menurut Skiner
(1939) dalam Notoadmojo (2010) adalah sebagai berikut:
1. Melakukan identifikasi tentang hal – hal yang an merupakan penguat atau
reinforcer berupa hadiah – hadiah atau rewards bagi perilaku yang akan dibentuk.
2. Melakukan analisis untuk mengidentifikasi komponen – komponen kecil yang
membentuk perilaku yang dikehendaki , kemudian komponen – komponen
tersebut disusun dalam urutan yang tepat untuk menuju kepada terbentuknya
perilaku yang dimaksud.
3. Dengan menggunakan secara urut komponen – komponen itu sebagai tujuan –
tujuan sementara mengidentifikasi reinforcer atau hadiah untuk masing – masing
komponen tersebut.
4. Melakukan pembentukan perilaku dengan menggunakan urutan komponen yang
telah tersusun itu. Apabila komponen pertama telah dilakukan, maka hadiahnya
diberikan hal ini akan mengakibatkan komponen atau perilaku tindakan tersebut
cenderung akan sering dilakukan kalau perilaku ini sudah terbentuk kemudian
dilakukan komponen (perilaku) yang kedua yang diberi hadiah kompoonen
pertama tidak memerlukan hadiah lagi) demikian berulang ulang, sampai
komponen kedua terbentuk. Setelah itu dilanjutkan dengan komponen ketiga,
xvi 2.1.10.3. Bentuk perilaku
Menurut Notoadmojo (2010), secara lebih operasional perilaku dapat diartikan
suatu respons organisme atau seseorang terhadap rangsangan (stimulus) dari luar
objek tersebut. Respons ini berbentuk dua macam, yakni:
1. Bentuk pasif adalah respons internal, yaitu yang terjadi di dalam diri manusia
dan tidak secara langsung dapat terlihat oleh rang lain, misalnya berpikir
tanggapan atau sikap batin dan pengetahuan. Misalnya seorang ibu tahu bahwa
imunisasi itu dapat mencegah suatu penyakit tertentu, meskipun ibu tersebut
tidak membawa anaknya kepuskesmas untuk diimunisasi. Contoh lain, seorang
yang menganjurkan orang lain untuk mengikuti keluarga berencana meskipun ia
sendiri tidak ikut keluarga berencana. Dari kedua contoh tersebut terlihat bahwa
si ibu telah tahu gunanya imunisasi dan contoh kedua orang tersebut telah
mempunyai sikap yang positif unuki mendukung keluarga berencana, meskipun
mereka sendiri belum melakukan secara konkret terhadap kedua hal tersebut.
Oleh sebab itu perilaku mereka ini masih terselubung (covert behavior).
2. Bentuk aktif, yaitu apabila perilaku itu jelas dapat diobservasi secara langsung,
oleh karena itu perilaku mereka sudah tampak dalam bentuk tindakan nyata,
maka disebut overt behaviour.
2.1.10.4. Perilaku Kesehatan
Menurut Notoadmojo (2007), perilaku kesehatan pada dasarnya adalah suatu
respon seseorang (organisme) terhadap stimulus yang berkaitan dengan sakit dan
xvi
manusia, baik bersifat pasif maupun aktif. Sedangkan stimulus atau rangsangan
terdiri dari 4 unsur pokok, yakni sakit dan penyakit, sistem pelayanan kesehatan dan
lingkungan. Dengan demikian secara terinci perilaku kesehatan mencakup :
1. Perilaku seseorang terhadap sakit dan penyakit, yaitu bagaimana manusia
berespon baik secara pasif (mengetahui, bersikap, dan mempersepsi penyakit dan
rasa sakit yang ada pada dirinya dan diluar dirinya, maupun aktif (tindakan) yang
dilakukan sehubungan dengan penyakit dan sakit tersebut. Perilaku terhadap sakit
dan penyakit ini dengan sendirinya sesuai dengan tingkat pencegahan penyakit,
yakni:
a. Perilaku sehubungan dengan peningkatan dan pemeliharaan kesehatan (health
promotion behaviour). Misalnya makanan bergizi, olahraga dan sebagainya).
b. Perilaku pencegahan penyakit (health prevention behaviour) adalah respon
untuk melakukan pencegahan penyakit, misalnya : tidur memakai kelambu
untuk mencegah gigitan nyamuk malaria, imunisasi dan sebagainya.
Termasuk juga perilaku tidak menularkan penyakit kepada orang lain.
c. Perilaku yang berhubungan dengan pencarian pengobatan (health seeking
behaviour) yaitu perilaku untuk melakukan atau mencari pengobatan,
misalnya berusaha mengobati sendiri penyakitnya, maupun mencari
pengobatan kefasilitas-fasilitas kesehatan modern.
d. Perilaku sehubungan dengan pemulihan kesehatan (health rehabilitation
xvi
kesehatan setelah sembuh dari penyakit. Misalnya melakukan diet, mematuhi
anjuran dokter dalam rangka pemulihan kesehatannya.
2. Perilaku terhadap sistem pelayananan kesehatan adalah respon seseorang terhadap
sistem pelayanan kesehatan baik sistem pelayanan kesehatan modern maupun
tradisional.
3. Perilaku terhadap makanan (nutrition behaviour) yakni respon seseorang terhadap
makanan sebagai kebutuhan vital bagi kehidupan. Perilaku ini meliputi
pengetahuan, persepsi, sikap dan praktik kita terhadap makanan serta unsur-unsur
yang terkandung didalamnya (zat gizi).
4. Perilaku terhadap lingkungan kesehatan (environmental health behaviour) adalah
respon seseorang terhadap lingkungan sebagai determinan kesehatan manusia.
Lingkup perilaku ini mencakup:
a. Perilaku sehubungan dengan air bersih, termasuk didalamnya komponen,
manfaat, dan penggunaan air bersih untuk kepentingan kesehatan
b. Perilaku sehubungan dengan pembuangan air kotor, yang menyangkut segi
higien pemeliharaan teknik dan penggunaannya.
c. Perilaku sehubungan dengan limbah, baik limbah padat maupun limbah cair.
d. Perilaku sehubungan dengan rumah sehatyang meliputi ventilasi,
pencahayaan, lantai dan sebagainya
e. Perilaku sehubungan dengan pembersihan sarang-sarang nyamuk (vektor) dan
xvi
2.1.10.5. Perilaku Kepatuhan Berobat Penderita Kusta
Pengobatan yang dilakukan penderita kusta dengan memberikan obat-obat
yang dapat membunuh kuman kusta, dengan demikian pengobatan akan memutuskan
mata rantai penularan, menyembuhkan penyakit penderita, mencegah terjadinya cacat
atau mencegah bertambahnya cacat yang sudah ada sebelum pengobatan. Pengobatan
penderita kusta ditujukan untuk mematikan kuman kusta sehingga tidak berdaya
merusak jaringan tubuh dan tanda-tanda penyakit jadi kurang aktip sampai akhirnya
hilang. Dengan hancurnya kuman maka sumber penularan dari penderita terutama
tipe MB ke orang lain terputus. Penderita yang sudah dalam keadaan cacat permanen,
pengobatan hanya dapat mencegah cacat lebih lanjut (Depkes RI, 2007).
Dalam hal pengobatan pada penderita penyakit kusta, adalah tujuan yang
harus dicapai untuk menyembuhkan penderita kusta dan mencegah timbulnya cacat.
Pada penderita tipe pausi basiler yang berobat dini dan teratur akan cepat sembuh
tanpa menimbulkan cacat. Akan tetapi bagi penderita yang sudah dalam keadaan
cacat permanen pengobatan hanya dapat mencegah cacat yang lebih lanjut. Bila
penderita kusta tidak minum obat secara teratur, maka kuman kusta dapat menjadi
aktip kembali, sehingga timbul gejala-gejala baru pada kulit dan saraf yang dapat
memperburuk keadaan. Di sinilah pentingnya pengobatan sedini mungkin dan teratur
(Depkes RI, 2012).
Dalam pengobatan penyakit kusta ini perlu juga diperhatikan memutuskan
mata rantai penularan dari penderita kusta terutama tipe yang menular kepada orang
xvi
tidak berdaya merusak jaringan tubuh, dan tanda-tanda penyakit menjadi kurang aktif
dan akhirnya hilang. Dengan hancurnya kuman maka sumber penularan dari
penderita terutama tipe MB keorang lain terputus. Pada tahun 1997 WHO
memperkenalkan pengobatan kombinasi yang terdiri paling tidak dua obat anti kusta
yang efektif. Sayangnya anjuran ini tidak diikuti dilapangan dengan beberapa alasan.
Oleh karena itu pada tahun 1981 WHO Study Group on Chemotherapy of Leprosy
secara resmi mengeluarkan rekomendasi pengobatan kusta dengan regimen MDT.
Sejak januari 1982, pengobatan kusta di Indonesia mengikuti keputusan WHO yaitu
dengan pengobatan kombinasi DDS, lampren dan rifampisin (Kemenkes RI, 2011).
Kepatuhan klien terhadap pengobatan kusta ditunjukkan melalui mentaati
aturan pemberian obat. Klien kusta dalam mentaati pemberian obat kusta berkaitan
dengan waktu minum obat dan dampak positif pengobatan kusta yang diterimanya.
Kepatuhan penderita dalam minum obat MDT menunjukkan manajemen terapetik
yang efektif pada pengobatan kusta (Susanto, dkk, 2013).
Pengobatan untuk tipe PB diberikan secara teratur dalam waktu 6 bulan. Jika
pengobatan tidak teratur maka 6 bulan regimen bulanan MDT maka harus
diselesaikan dalam waktu 9 bulan. Pengobatan untuk tipe MB diberikan secara teratur
selama 12 bulan. Jika pengobatan tidak teratur maka 12 bulan regimen bulanan MDT
harus diselesaikan dalam waktu 18 bulan (Depkes RI, 2012).
Kepatuhan berobat penderita kusta dinyatakan dengan RFT (Release From
Treatmen). RFT dapat dinyatakan setelah dosis dipenuhi tanpa harus pemeriksaan
xvi
(Pausibasilar) yang telah mendapat pengobatan 6 dosis (blister) dalam waktu 6-9
bulan dinyatakan RFT, tanpa harus pemeriksaan laborotarium. Pasien MB
(multibasiler) yang telah mendapat pengobatan MDT 12 dosis (blister) dalam waktu
12-18 bulan dinyatakan RFT, tanpa harus pemeriksaan laborotarium. Jika seorang
pasien PB tidak mengambil atau minum obatnya lebih dari 3 bulan dan pasien MB
lebih dari 6 bulan secara komulatif (tidak mungkin baginya untuk menyelesaikan
pengobatan sesuai waktu yang ditetapkan), maka penderita kusta dikatakan default
atau lalai dalam pengobatan (Depkes RI, 2012).
Beberapa regimen yang direkomendasikan untuk pengobatan kusta, yaitu
Multi Drug Therapy (MDT), yaitu kombinasi dua atau lebih obat anti kusta, yang
salah satunya terdiri atas Rifampisin sebagai anti kusta yang sifatnya bakterisid kuat
dengan obat anti kusta lain yang bisa bersifat bakteriosttik. Pelaksanaan monitoring
dan evaluasi pengobatan dilakukan oleh petugas kesehatan dengan memonitor tanggal
pengambilan obat, jika terlambat petugas harus melacak penderita tersebut, dan
melakukan pengamatan pemberian obat untuk tipe PB 6 dosis (bilster) dalam jangka
waktu 6-9 bulan, dan untuk penderita MB dengan 12 dosis dalam jangka waktu 12-18
bulan dan jika penderita sudah minum obat sesuai anjuran, maka dinyatakan Relase
From Treatment tanpa perlu pemeriksaan laboratorium (Depkes RI, 2006).
Harjo (2002) menunjukkan hasil penelitian ketidakteraturan berobat klien
kusta sebesar 32,31% dan yang teratur berobat sebesar 67,69% dari 208 responden
kusta di Majelengka. Hal ini berhubungan dengan pengetahuan, sikap klien, peran
xvi
klien dalam berobat kusta. Penelitian yang dilakukan oleh Hutabarat (2008),
menunjukkan hasil penelitian tingkat kepatuhan klien kusta di Kabupaten Asahan,
pasien kusta yang patuh berobat sebesar 60,7% dan sebesar 39,3% tidak patuh
berobat. Hal ini berhubungan dengan faktor usia, jenis kelamin, pendidikan,
pengetahuan, sikap, kepercayaan, dukungan keluaraga, dukungan petugas kesehatan,
lama berobat, efek samping obat, cacat kusta terhadap kepatuhan berobat pada
penderita kusta
2.1.10.6. Faktor-faktor yang Memengaruhi Perilaku Kepatuhan Berobat Penderita Kusta
Proses pembentukan atau perubahan perilaku dipengaruhi oleh beberapa
faktor yang berasal dari dalam dan dari luar individu itu sendiri faktor–faktor tersebut
antara lain; susunan saraf pusat persepsi sikap emosi, proses belajar lingkungan dan
sebagainya (Notoadmojo, 2010).
Faktor-faktor yang memengaruhi terbentuknya perilaku dibedakan menjadi
dua yakni, faktor-faktor intern dan ekstern. Faktor intern mencakup: pengetahuan
kecerdasan, persepsi, emosi, sikap, dan sebagainya yang berfungsi untuk mengelolah
rangsangan dari luar. Sedangkan faktor ekstern meliputi lingkungan sekitar, baik
fisik maupun non fisik seperti: iklim, manusia, sosial–ekonomi, kebudayaan dan
sebagainya. Setiap individu sejak lahir terkait dalam suatu kelompokan terutama
kelompok keluarga. Dalam keterkaitannya dengan kelompok ini mumbuka
kemungkinan untuk di pengaruhi dan memengaruhi anggota–anggota kelompok lain.
xvi
sosial tertentu, maka perilaku tiap individu anggota kelompok berlangsung dalam
suatu jaringan normatif. Demikian pula perilaku individu tersebut terhadap masalah–
masalah kesehatan (Notoadmojo, 2005).
Kosa dan Robertson mengatakan bahwa perilaku kesehatan seseorang
cenderung dipengaruhi oleh kepercayaan orang yang bersangkutan terhadap kondisi
kesehatan yangdiinginkan dan kurang mendasarkan pada pengetahuan biologi.
Memang kenyataannya demikian setiap individu mempunyai cara yang berbeda
dalam mengambil tindakan penyembuhan atau pencengahan berbeda miskipun
gangguan kesehatan sama. Pada umumnya tindakan yang diambil berdasarkan
penilaian individu atau mungkin dibantu oleh orang lain terhadap gangguan tersebut.
Penilaian semacam ini menunjukkan bahwa gangguan yang dirasakan individu
menstimulasikan dimulainya suatu proses sosial psikologis. Proses semacam ini
menggambarkan berbagai tindakan yang dilakukan si penderita mengenai gangguan
yang dialami,dan merupakan bagian intergral interaksi sosial pada umumnya
(Notoadmojo, 2010).
Menurut Sofiarini (2004) dalam Firmansyah (2012), banyak faktor yang
memengaruhi penderita untuk pergi ke pelayanan kesehatan dan berobat secara
teratur, antara lain seperti pengetahuan dan sikap penderita maupun keluarganya.
Faktor sosial ekonomi juga sangat berpengaruh, karena penyakit ini menular biasanya
penderita merasa malu untuk pergi berobat disamping banyak yang menganggap
bahwa biaya berobat itu mahal, serta masih banyak faktor lain seperti dukungan sosial
xvi
keterjangkauan jarak dan peran petugas dalam proses pengobatan serta dalam
memberikan penyuluhan tentang penyakit kusta.
Berbagai upaya dalam melakukan pengobatan dipengaruhi oleh perilaku
kesehatan penderita. Menurut teori Lawrence Green (1980, perilaku kesehatan
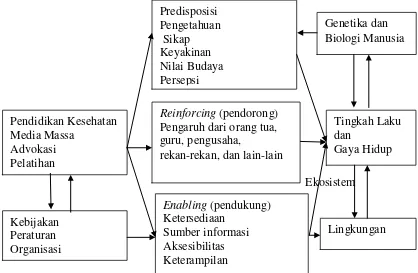
dipengaruhi oleh tiga faktor utama yaitu:
a. Faktor-faktor predisposisi (predisposing factors) yang terwujud dalam
pengetahuan, sikap, kepercayaan, keyakinan, nilai-nilai dan sebagainya.
b. Faktor-faktor pendukung (enabling factors) yang terwujud dalam lingkungan
fisik, tersedia atau tidak tersedianya fasilitas-fasilitas atau sarana-sarana
kesehatan, misalnya puskesmas, obat-obatan, alat-alat kontrasepsi, jamban dan
sebagainya.
c. Faktor-faktor pendorong (reinforcing factors) yang terwujud dalam sikap dan
perilaku petugas atau petugas lain yang merupakan kelompok referensi dari
perilaku masyarakat.
Adapun faktor-faktor yang memengaruhi prilaku kepatuhan berobat penderita
kusta adalah:
1. Faktor-faktor predisposisi (predisposing factors)
a. Pengetahuan
Pengetahuan adalah hasil tahu dan ini terjadi setelah orang melakukan
pengindraan terhadap suatu objek tertentu. Pengindraan terjadi melalui panca
indra manusia, yakni indra penglihatan, pendengaran, penciuman, rasa dan
xvi
telinga. Pengetahuan atau kognitif merupakan domain yang sangat penting
untuk terbentuknya tindakan seseorang (overt behavior). Perilaku yang
didasarkan pengetahuan akan lebih langgeng daripada perilaku yang tidak
didasari oleh pengetahuan (Notoadmojo, 2010).
Penelitian yang dilakukan oleh Salum dan Chatarina (2012) di
Kabupaten Pemekasan Provinsi Jawa Tengah diperoleh adanya hubungan
antara pengetahuan terhadap keteraturan berobat penderita kusta dengan
signifikansi 0,005 dan or 6,6. Sementara penelitia Harjo (2002) di Kabupaten
Majalengka tahun 2002 diperoleh hasil adanya hubungan pengetahuan
dengan ketidakteraturan berobat penderita kusta dengan nilai OR 2,62.
b. Sikap
Sikap merupakan reaksi atau respon seseorang yang masih tertutup
terhadap suatu stimulus atau objek. Manifestasi sikap tidak dapat langsung
dilihat, tetapi hanya dapat ditafsirkan terlebih dahulu dari perilaku yang
tertutup. Sikap secara nyata menunjukkan konotasi adanya kesesuaian reaksi
terhadap stimulus tertentu. Newcomb adalah seorang ahli psikologi sosial
menyatakan bahwa sikap merupakan kesiapan atau kesediaan untuk
bertindak, dan bukan merupakan pelaksana motif tertentu. Sikap belum
merupakan suatu tindakan atau aktivitas, akan tetapi merupakan pre-disposisi
tindakan atau perilaku (Notoadmojo, 2007).
Penelitian yang dilakukan oleh Harjo (2002) memperoleh hasil adanya
xvi
2,76. Hasil penelitian Fajar (2002) di Kabupaten Gresik pada penderita kusta
hasilnya dimana pada penelitian tersebut ada pengaruh sikap penderita
terhadap pengobatan dini dan pengobatan teratur, karena dengan pengobatan
yang teratur dan patuh minum obat si penderita akan mengalami
kesembuhan.
c. Kepercayaan
Kepercayaan adalah komponen kognitif dari faktor sosio-psikologis.
Kepercayaan merupakan keyakinan bahwa sesuatu itu benar atau salah.
Kepercayaan sering dapat bersifat rasional atau irrasional. Kepercayaan yang
rasional apabila kepercayaan orang terhadap sesuatu tersebut masuk diakal.
Orang percaya bahwa dokter pasti dapat menyembuhkan penyakitnya. Hal ini
adalah rasional karena memang dokter tersebut telah bertahun-tahun belajar
ilmu kedokteran atau penyembuhan penyakit. Sebaliknya seseorang
mempunyai kepercayaan irrasional bila ia mempercayakan air putih yang
diberi mantera oleh seorang dukun bisa menyembuhkan penyakitnya
(Notoadmojo, 2010).
Kepercayaan dibentuk oleh pengetahuan, kebutuhan dan kepentingan.
Hal ini dimaksudkan bahwa orang percaya kepada sesuatu dapat disebabkan
karena ia mempunyai pengetahuan tentang itu. Kepercayaan karena
kebutuhan disebabkan karena ia butuh sekali. Misalnya orang yang menderita
penyakit tertentu, dan telah berobat kemana-mana tidak sembuh. Kemudian
xvi
mengobati berbagai macam penyakit, maka orang tersebut pergi ke dukun
tersebut karena ia butuh kesembuhan yang didambakan bertahun-tahun, dan
dukun tersebut penting bagi kesembuhannya. Kepercayaan yang tidak
didasarkan pada pengetahuan yang benar dan lengkap, akan menyebabkan
kesalahan bertindak (Notoadmojo, 2010).
Kepercayaan adalah sikap untuk menerima suatu pertanyaan atau
pendirian tanpa menunjukkan sikop pro atau anti. Menurut Krech dkk dalam
Sarwono (1997) kepercayaan dapat tumbuh jika orang berulang – ulang kali
mendapat informasi yang sama. Dari hasil penelitian kualitatif oleh
Rachmalia dan Sunanti (1999) di Kabupaten Bangkalan kepada penderita
kusta mengatakan mereka terpaksa berobat ke petugas kesehatan karena malu
akan penyakitnya dan keluarga mereka percaya bahwa penyakit kusta itu
disebabkan guna–guna, penyakit kutukan dan sihir, sehingga setelah penyakit
parah terpaksa mereka berobat kepada petugas kesehatan.
2. Faktor-faktor pendukung (enabling factors)
Merupakan faktor yang memungkinkan atau memfasilitasi perilaku atau
tindakan artinya bahwa faktor pemungkin adalah sarana dan prasarana atau
fasilitas untuk terjadinya perilaku kesehatan. Dimana lingkungan yang jenuh atau
jarak dari pelayanan kesehatan yang memberikan kontribusi rendahnya
kepatuhan.
Sulitnya pelayanan kesehatan dijangkau secara fisik akan menurunkan demand
xvi
pedesaan dipengaruhi oleh keterjangkauan dengan fasilitas kesehatan. Hal ini
menunjukkan pada penderita kusta yang jarak tempat tinggalnya jauh, tidak
terjangkau dari segi transportasi dan dana mempunyai kecendrungan untuk tidak
patuh minum obat.
Yusdianto (2009), klasifikasi wilayah dalam analisis pola jangkauan
wilayah permukiman dan biaya transportasi penduduk ke fasilitas pelayanan
kesehatan adalah sebagai berikut:
a. Wilayah sangat dekat, jika masuk dalam wilayah dengan jarak 0-1000 meter
dari fasilitas pelayanan kesehatan dan jarak 0-200 meter dari jalan.
b. Wilayah dekat, jika masuk dalam wilayah dengan jarak 1001-2000 meter
dari fasilitas pelayanan kesehatan dan jarak 0-200 meter dari jalan, atau jika
masuk dalam wilayah dengan jarak 0-1000 meter dari fasilitas pelayanan
kesehatan dan jarak 201-500 meter dari jalan.
c. Wilayah sedang, jika masuk dalam wilayah dengan jarak 2001-3000 meter
atau lebih dari fasilitas pelayanan kesehatan dan jarak 0-200 meter dari jalan,
atau jika masuk dalam wilayah dengan jarak 1001-2000 meter dari fasilitas
pelayanan kesehatan dan jarak 201-500 meter dari jalan, atau jika masuk
dalam wilayah dengan jarak 0-1000 meter dari fasilitas pelayanan kesehatan
dan jarak 501-1000 meter atau lebih dari jalan.
d. Wilayah jauh, jika masuk dalam wilayah dengan jarak 2001-3000 meter atau
xvi
atau jika masuk dalam wilayah dengan jarak 1001-2000 meter dari fasilitas
pelayanan kesehatan dan jarak 501-1000 meter atau lebih dari jalan.
e. Wilayah sangat jauh, jika masuk dalam wilayah dengan jarak 2001-3000
meter atau lebih dari fasilitas pelayanan kesehatan dan jarak 501-1000 meter
atau lebih dari jalan.
Oleh karena besar biaya transportasi tiap penduduk ke suatu fasilitas
pelayanan kesehatan ditentukan oleh faktor aksesibilitas dari suatu fasilitas
pelayanan kesehatan, yaitu jarak jangkauan fasilitas pelayanan kesehatan dan
jarak ke jalan utama, maka penentuan biaya transportasi didasarkan pada
klasifikasi wilayah jangkauan. Besaran biaya transportasi tiap penduduk pada
wilayah jangkauan:
a. Sangat dekat diasumsikan sebesar 1.000 rupiah
b. Dekat diasumsikan sebesar 2.000 rupiah
c. Sedang diasumsikan sebesar 3.000 rupiah
d. Jauh diasumsikan sebesar 4.000 rupiah
e. Sangat jauh diasumsikan sebesar 5.000 atau lebih rupiah.
3. Faktor-faktor pendorong (reinforcing factors)
a. Dukungan keluarga
Keluarga sebagai lembaga sosial akan menanamkan nilai-nilai dan
ideologi kepada anggota keluarganya. Nilai tersebut akan digunakan dalam
penanganan persoalan-persoalan di dalam keluarga yang akan memberikan
xvi
mendapat perhatian dan dukungan dari keluarga akan lebih patuh terhadap
pelayanan kesehatan (Notosoedirjo dan Latipun, 2005 dalam Hutabarat,
2008).
Dukungan keluarga adalah dukungan antar keluarga yang bersifat
suportif yang dapat berupa bantuan langsung yang berkesenimbungan dan
terus menerus sepanjang kehidupan (Friedman, 1998). Di dalam suatu
keluarga harus saling mendukung diantara seluruh anggota keluarga, orang
yang hidup di lingkungan yang bersifat supportif kondisi kesehatan jiwa lebih
baik daripada mereka yang hidup tidak adanya dukungan dari keluarga sosial
dapat berefek pada adaptasi kesehatan seseorang (Friedman, 1998).
Jenis dukungan keluarga terdiri dari empat jenis atau dimensi dukungan
menurut Friedman (1998) antara lain :
1) Dukungan emosional
Keluarga sebagai sebuah tempat yang aman dan damai untuk istirahat dan
pemulihan serta membantu penguasaan terhadap emosi yang meliputi
ungkapan empati, kepedulian dan perhatian terhadap anggota keluarga
yang menderita Kusta.
2) Dukungan penghargaan (penilaian)
Keluarga bertindak sebagai bimbingan umpan balik, membimbing dan
menengahi pemecahan dan sebagai sumber dan validator identitas
anggota. Terjadi lewat ungkapan hormat (penghargaan) positif untuk
xvi
perasaan individu dan perbandingan positif penderita Kusta dengan yang
lain seperti misalnya orang-orang yang kurang mampu atau lebih buruk
keadaannya.
3) Dukungan instrumental
Keluarga merupakan sebuah sumber pertolongan praktis dan konkrit yang
mencakup bantuan seperti dalam bentuk uang, peralatan, waktu,
modifikasi lingkungan maupun menolong dengan pekerjaan waktu
mengalami stres.
4) Dukungan informatif
Keluarga berfungsi sebagai sebuah kolektor dan diseminator (penyebar)
informasi tentang dunia yang mencakup dengan memberi nasehat,
petunjuk-petunjuk, sarana-sarana atau umpan balik. Bentuk dukungan
yang diberikan oleh keluarga adalah dorongan semangat, pemberian
nasehat atau mengawasi tentang pola makan sehari-hari dan pengobatan.
Dukungan keluarga juga merupakan perasaan individu yang mendapat
perhatian, disenangi, dihargai dan termasuk bagian dari masyarakat.
Ma’rifatul Khotimah (2013) memperoleh hasil penelitian ada
hubungan dukungan keluarga dengan kepatuhan minum obat penderita kusta
dengan nilai p value (0,001) dan nilai OR (6,909). Sementara hasil penelitian
Rachmalina dan Sunanti (1999) di kabupaten bangkalan menyatakan bahwa
xvi b. Dukungan petugas kesehatan
Pelayanan yang baik dari petugas kesehatan dapat menyebabkan
berperilaku positip. Perilaku petugas yang ramah dan segera mengobati
pasien tanpa menunggu lama-lama, segera memberi obat setelah diperiksa
oleh dokter terlebih dahulu, maka penderita merasa dihargai datang ke
puskesmas, penderita diberi penjelasan tentang obat yang diberikan dan
pentingnya makan obat yang teratur. Kebanyakan orang hanya
kadang-kadang datang ke tenaga kesehatan, karena hampir semua orang mempunyai
keluhan yang menakutkan tentang kunjungan pada petugas kesehatan (Smeet,
(1994).
Ma’rifatul Khotimah (2013) memperoleh hasil penelitian ada
hubungan dukungan petugas kesehatan dengan kepatuhan minum obat
penderita kusta dengan nilai p value (0,0001) dan nilai OR (3,143). Dari hasil
penelitian Rachmalina dan Sunanti (1999) di Kabupaten Bangkalan peran
petugas kesehatan sangat berpengaruh terhadap ketaatan penderita minum
obat.
2.2. Landasan Teori
Penyakit kusta merupakan salah satu penyakit menular yang menimbulkan
masalah yang sangat kompleks. Masalah yang dimaksud bukan hanya dari segi medis
tetapi meluas sampai masalah sosial, ekonomi, budaya, keamanan dan ketahanan
xvi
kronik progresif, mula-mula menyerang saraf tepi, dan kemudian terdapat manifestasi
kulit. Penyakit kusta disebabkan oleh mycobacterium leprae, basil tahan asam.
Melalui pengobatan, penderita diberikan obat-obat yang dapat membunuh
kuman kusta, dengan demikian pengobatan akan memutuskan mata rantai penularan,
menyembuhkan penyakit penderita, mencegah terjadinya cacat atau mencegah
bertambahnya cacat yang sudah ada sebelum pengobtan. Pengobatan penderita kusta
ditujukan untuk mematikan kuman kusta sehingga tidak berdaya merusak jaringan
tubuh dan tanda-tanda penyakit jadi kurang aktip sampai akhirnya hilang. Dengan
hancurnya kuman maka sumber penularan dari penderita terutama tipe MB ke orang
lain terputus. Penderita yang sudah dalam keadaan cacat permanen, pengobatan
hanya dapat mencegah cacat lebih lanjut. Bila penderita kusta tidak minum obat
secara teratur, maka kuman kusta dapat menjadi aktip kembali, sehingga timbul
gejala-gejala baru pada kulit dan saraf yang dapat memperburuk keadaan. Di sinilah
pentingnya pengobatan sedini mungkin dan teratur.
Kepatuhan berobat penderita kusta dinyatakan dengan RFT (Release From
Treatmen). RFT dapat dinyatakan setelah dosis dipenuhi tanpa harus pemeriksaan
laborotarium . Setelah RFT pasien dikeluarkan dari register kohort. Pasien PB
(Pausibasilar) yang telah mendapat pengobatan 6 dosis (blister) dalam waktu 6-9
bulan dinyatakan RFT, tanpa harus pemeriksaan laborotarium. Pasien MB
(multibasiler) yang telah mendapat pengobatan MDT 12 dosis (blister) dalam waktu
12-18 bulan dinyatakan RFT, tanpa harus pemeriksaan laborotarium. Jika seorang
xvi
lebih dari 6 bulan secara komulatif (tidak mungkin baginya untuk menyelesaikan
pengobatan sesuai waktu yang ditetapkan), maka penderita kusta dikatakan default
atau lalai dalam pengobatan (Depkes RI, 2012).
Menurut Sofiarini (2004) dalam Firmansyah (2012), banyak faktor yang
memengaruhi penderita untuk pergi ke pelayanan kesehatan dan berobat secara
teratur, antara lain seperti pengetahuan dan sikap penderita maupun keluarganya.
Faktor sosial ekonomi juga sangat berpengaruh, karena penyakit ini menular biasanya
penderita merasa malu untuk pergi berobat disamping banyak yang menganggap
bahwa biaya berobat itu mahal, serta masih banyak faktor lain seperti dukungan sosial
termasuk didalamnya pengetahuan, sikap dan peran keluarga penderita,
keterjangkauan jarak dan peran petugas dalam proses pengobatan serta dalam
memberikan penyuluhan tentang penyakit kusta.
Penelitian yang dilakukan oleh Harjo (2002), menunjukkan hasil penelitian
tingkat kepatuhan klien kusta di Kabupaten Asahan, pencapaian persentase
ketidakteraturan berobat penderita kusta di Kabupaten Majalengka pada tahun 2000
sebesar 32,31% sehingga RFT hanya sebesar 67,69%. Penelitian dilakukan ini
dengan desain cross sectional dan menggunakan data primer. Responden berjumlah
208 orang yang merupakan seluruh populasi yang memenuhi kriteria sampel. Hasil
penelitian menunjukan bahwa secara statistik diperoleh hubungan yang bermakna
pengetahuan penderita kusta (OR: 2,62, 95%CI : 1,44 - 4,76), sikap (OR 2,76,
95%C1 : 1,51 -5,05), ketersediaan obat di puskesmas (OR : 3,34, 95%CI : 1,64 -
xvi
ketidakteraturan berobat penderita kusta. Pada penelitian ini tidak ditemukan adanya
interaksi pada faktor risiko yang berhubungan dengan ketidakteraturan berobat
penderita kusta.
Berbagai upaya dalam melakukan pengobatan dipengaruhi oleh perilaku
kesehatan penderita. Menurut Berbagai upaya dalam melakukan pengobatan
dipengaruhi oleh perilaku kesehatan penderita. Menurut teori Lawrence Green
(1980) perilaku kesehatan dipengaruhi oleh tiga faktor utama yaitu:
a. Faktor-faktor predisposisi (predisposing factors) yang terwujud dalam
pengetahuan, sikap, kepercayaan, keyakinan, nilai-nilai dan sebagainya.
b. Faktor-faktor pendukung (enabling factors) yang terwujud dalam lingkungan
fisik, tersedia atau tidak tersedianya fasilitas-fasilitas atau sarana-sarana
kesehatan, misalnya puskesmas, obat-obatan, alat-alat kontrasepsi, jamban dan
sebagainya.
c. Faktor-faktor pendorong (reinforcing factors) yang terwujud dalam sikap dan
perilaku petugas atau petugas lain yang merupakan kelompok referensi dari
xvi
Kerangka teori berdasarkan Green L.W and Ottoson (2005) adalah sebagai
berikut:
Ekosistem
Gambar 2.1 Kerangka Teori Menurut Green. L.W and Ottoson, J.M (2005) Precede-Proceed Model-JASP
Keterangan :
Teori Green : Faktor yang memengaruhi prilaku (faktor predisposisi, reinforcing
(pendorong) & Enabling (pendukung).
Teori Ottoson : Genetika dan Biologi Manusia, Kebijakan, Peraturan, Organisasi,
Tingkah Laku dan Gaya Hidup serta Lingkungan memengaruhi
Perilaku manusia. Pengaruh dari orang tua, guru, pengusaha,
rekan-rekan, dan lain-lain
xvi 2.3. Kerangka Konsep
Berdasarkan landasan teori diatas, maka kerangka konsep penelitian ini
adalah:
Variabel independen Varabel dependen
Gambar 2.2. Kerangka Konsep Penelitian
Variabel independen yaitu faktor predisposisi (pengetahuan, sikap dan
kepercayaan), faktor pendukung (keterjangkauan ke pelayanan kesehatan) dan faktor
pendorong (dukungan keluarga dan dukungan petugas kesehatan) memengaruhi
variabel dependen (kepatuhan minum obat penderita kusta). Predisposing factors :
-Pengetahuan -Sikap -Kepercayaan
Prilaku Kepatuhan Minum Obat Penderita Kusta :
- Patuh - Tidak Patuh
Reinforcing factors : - Dukungan Keluarga
- Dukungan petugas kesehatan Enabling factors :