BAB 2
TINJAUAN PUSTAKA
2.1. Jantung dan Pembuluh Darah Jantung
2.1.1. Anatomi Jantung dan Pembuluh Darah Jantung
Sistem kardiovaskuler merupakan sistem sirkulasi untuk pertukaran zat dalam tubuh manusia yang terdiri dari jantung sebagai pompa dan pembuluh darah sebagai pipa yang mengedarkan darah ke dan dari seluruh tubuh (Saladin,2007). Organ jantung terletak dalam ruang toraks, dengan arah oblik (45o dari garis sagital) tepat di tengah daerah mediastinum, dan di atas diafragma. Mediastinum adalah daerah di antara kedua paru-paru (Ellis,2006). Batas atas jantung setinggi tulang rawan kosta ketiga di sebelah kanan dan ruang interkosta kedua di sebelah kiri dari sternum. Batas kanan jantung melebar dari tulang rawan kosta ketiga sampai mendekati tulang rawan kosta keenam. Batas kiri jantung berjalan turun dari ruang interkosta kedua sampai ke apeks yang terletak dekat garis midklavikula di ruang interkosta kelima. Sedangkan batas bawah jantung dari sternum di sebelah kanan tulang rawan kosta keenam sampai apeks di ruang interkosta kelima dekat garis midklavikula (Drake, et al.,2007).
Jantung orang dewasa memiliki panjang 12 cm dari basis ke apeks. Diameter transversal jantung yang paling luas adalah 8-9 cm dan diameter anterior ke posteriornya adalah 6 cm. Jantung memiliki berat yang bervariasi rata-rata 300 gram untuk pria dan rata-rata 250 gram untuk wanita. Berat dewasa tersebut dicapai ketika berumur 17 sampai 20 tahun.
jantung tanpa gesekan antara kedua lapisan viseral dan parietal ketika jantung berdenyut (Standring,2008). Ruang ini disebut kavitas perikardial.
Dinding tiap ruang jantung terdiri dari 3 lapisan utama, yaitu lapisan yang paling luar adalah epikardium yang merupakan perikardium serosa bagian viseral yang berdinding tipis, lapisan di tengahnya adalah miokardium yang berdinding tebal yang berisi otot-otot jantung yang berguna untuk memompa jantung, dan lapisan paling dalam adalah endokardium yang merupakan lapisan yang tipis mirip jaringan ikat endotel dan subendotel (Moore, et al.,2010). Kebanyakan lapisan dinding jantung terdiri oleh miokardium, khususnya di ventrikel. Ketika jantung berkontraksi, khususnya ventrikel, miokardium akan memproduksi gerakan seperti memeras karena serat otot jantungnya yang berbentuk double helix (Torrent-Guasp, et al.,2001 dalam Moore, et al.,2010). Gerakan ini menyebabkan volume ruang ventrikel mengecil sehingga darah terpompa masuk ke aorta atau arteri pulmonaris (Moore, et al.,2010).
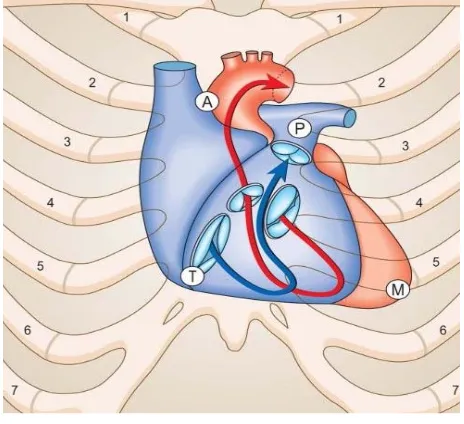
Gambar 2.1. Letak Jantung dalam Rongga Toraks dan Tempat Mendengarkan Suara Katup Jantung, A = Aorta, P = Pulmonal, M = Mitral, T = Triskupid
Sumber: Standring, S. 2008. Gray’s Anatomy: The Anatomical Basic of Clinical Practice. 14th ed. Amsterdam: Churchill Livingstone Elsevier.
ventrikel dipisahkan oleh septum interventrikuler. Atrium dan ventrikel sebelah kanan dipisahkan oleh katup trikuspid dan yang sebelah kiri dipisahkan oleh katup biskupid atau yang lebih dikenal dengan katup mitral. Katup trikuspid dan katup mitral berfungsi mencegah darah yang telah dipompakan atrium ke ventrikel kembali lagi ke atrium ketika ventrikel berkontraksi. Ujung-ujung katup ini diikat oleh korda tendinea ke muskulus papillaris. Darah dari ventrikel kanan akan dipompa ke paru melalui arteri pulmonaris. Sedangkan darah dari ventrikel kiri akan dipompakan ke seluruh tubuh melalui aorta dan sebagian kecil akan dipompakan ke jantung untuk menyuplai oksigen dan nutrisi untuk otot jantung melalui arteri koroner.
Gambar 2.2. Struktur Anatomi Jantung Bagian Dalam
Sumber: Tortora, G. J., Derrickson, B., 2009. Principles of Anatomy and Physiology. 12th ed. Hoboken: John Wiley & Sons.
Adakalanya, bagian dari pembuluh darah ini menjadi tertanam dalam miokardium. Pembuluh darah di jantung mendapat pengaruh inervasi dari sistem saraf simpatis dan parasimpatis (Moore, et al.,2010).
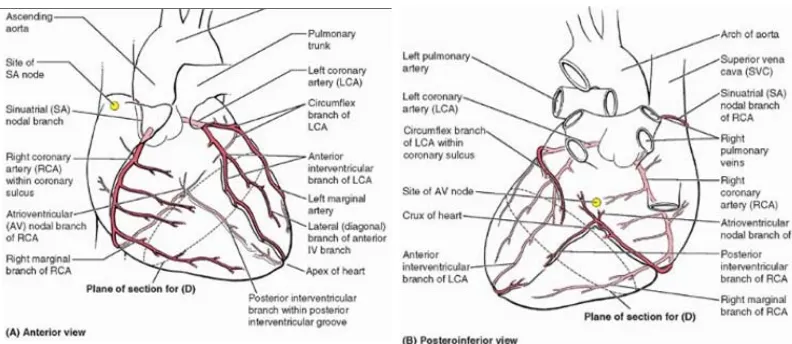
Suplai darah jantung berasal dari arteri koroner yang merupakan cabang pertama aorta yang menyuplai darah ke miokardium dan epikardium baik atrium maupun ventrikel, yang memiliki 2 cabang, yaitu arteri koroner kanan dan kiri yang cabang utamanya terletak di sulkus interventrikuler dan atrioventrikuler. Arteri koroner kanan muncul dari sinus aorta anterior dan berjalan ke depan melalui trunkus pulmonaris dan atrium kanan, serta menyelusuri sulkus atrioventrikuler bagian kanan (Ellis,2006). Dekat dengan asalnya, arteri koroner kanan selalu memberikan percabangan ke nodus sinoatrial (SA node) yang memberikan percabangan ke nodus tersebut. Arteri koroner kanan kemudian berjalan turun melalui sulkus koroner dan bercabang menjadi arteri marginalis kanan, yang menyuplai darah ke bagian pinggir kanan jantung, dan berjalan ke apeks jantung, tetapi tidak mencapainya. Setelah memberikan percabangan ini, arteri koroner kanan berbelok ke kiri dan terus menyelusuri sulkus koroner ke arah posterior jantung. Pada bagian posterior, dimana pertemuan antara septum interatrial dan septum interventrikuler di antara 4 ruang jantung, arteri koroner kanan memberikan percabangan ke nodus atrioventrikuler (AV node) untuk menyuplai darah ke sana. Nodus sinoatrial dan atrioventrikuler merupakan bagian dari sistem konduksi listrik di jantung.
Gambar 2.3. Letak Arteri Koroner (A) Anterior (B) Posterior
Sumber: Moore, K. L., Dalley, A. F, and Agur, A. M. R.. 2010. Clinically Oriented Anatomy. 6th ed. Philadelphia: Lippincott Williams & Wilkins.
Diameter arteri koroner kiri lebih besar dari diameter arteri koroner yang kanan dan menyuplai darah lebih banyak ke miokardium termasuk seluruh ruang jantung dan septum interventrikuler, kecuali yang right dominance (dominan kanan) dimana arteri koroner kanan yang menyuplai bagian posterior jantung memiliki 2 percabangan utama, yaitu arteri sirkumfleksi dan arteri interventrikuler anterior. Arteri koroner kiri yang keluar dar aorta jarang memberikan percabangan ke SA node dan ketika mencapai sulkus atrioventrikuler, bercabang menjadi 2 atau 3 cabang utama. Arteri interventrikuler anterior merupakan cabang pertamanya yang sering digambarkan sebagai kelanjutan dari arteri koroner kiri. Arteri ini berjalan ke bawah, oblik, depan, dan ke kiri di sulkus interventrikuler dan mencapai apeks jantung. Adakalanya, terdapat variasi dari pembuluh darah ini, yaitu arteri ini berjalan terus ke apeks dan bertemu dengan cabang arteri interventrikuler posterior. Arteri ini juga bercabang menjadi cabang ventrikuler anterior kanan-kiri dan cabang septum anterior. Sedangkan arteri sirkumfleksi berjalan melalui sulkus atrioventrikuler, terus berjalan mengitari sampai ke bagian posterior jantung, dan berakhir di sebelah kiri dari pertemuan 4 ruang jantung. Arteri sirkumfleksi juga memiliki cabang, yaitu arteri marginalis kiri yang menyuplai darah ke batas kiri ventrikel kiri sampai ke apeks (Standring,2008).
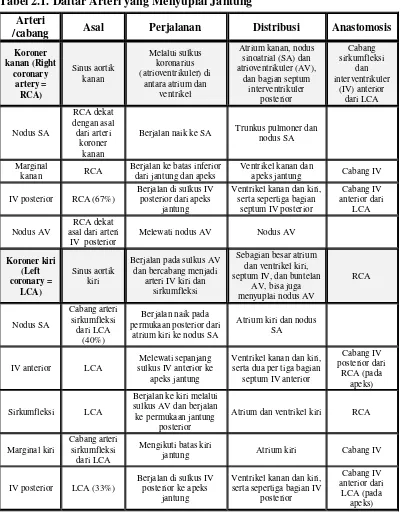
Tabel 2.1. Daftar Arteri yang Menyuplai Jantung Arteri
/cabang Asal Perjalanan Distribusi Anastomosis
Koroner
Berjalan naik ke SA Trunkus pulmoner dan nodus SA
Marginal
kanan RCA
Berjalan ke batas inferior dari jantung dan apeks
Ventrikel kanan dan
apeks jantung Cabang IV
IV posterior RCA (67%)
Berjalan di sulkus IV posterior dari apeks
jantung
Ventrikel kanan dan kiri, serta sepertiga bagian
Melewati nodus AV Nodus AV
Koroner kiri
Berjalan pada sulkus AV dan bercabang menjadi
arteri IV kiri dan sirkumfleksi
Sebagian besar atrium dan ventrikel kiri, septum IV, dan buntelan
AV, bisa juga
atrium kiri ke nodus SA
Atrium kiri dan nodus SA
IV anterior LCA
Melewati sepanjang sulkus IV anterior ke
apeks jantung
Ventrikel kanan dan kiri, serta dua per tiga bagian
septum IV anterior
Berjalan ke kiri melalui sulkus AV dan berjalan ke permukaan jantung
posterior
Atrium dan ventrikel kiri RCA
Marginal kiri
Cabang arteri sirkumfleksi
dari LCA
Mengikuti batas kiri
jantung Atrium kiri Cabang IV
IV posterior LCA (33%)
Berjalan di sulkus IV posterior ke apeks
jantung
Ventrikel kanan dan kiri, serta sepertiga bagian IV
posterior Oriented Anatomy. 6th ed. Philadelphia: Lippincott Williams & Wilkins.
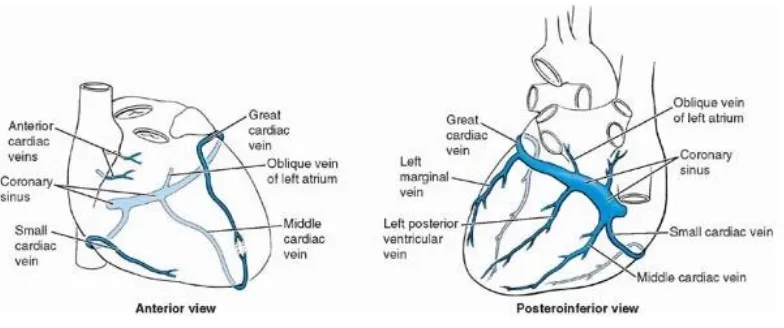
Gambar 2.4. Vena Kardial
Sumber: Moore, K. L., Dalley, A. F., and Agur, A. M. R.. 2010. Clinically Oriented Anatomy. 6th ed. Philadelphia: Lippincott Williams & Wilkins.
2.1.2. Fisiologi Jantung dan Pembuluh Darah Jantung a. Siklus Jantung
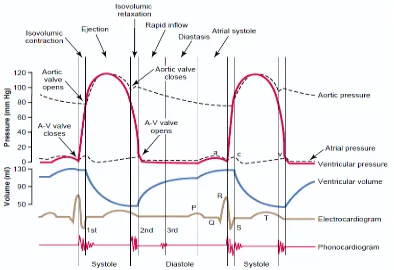
Siklus jantung adalah siklus yang dimulai dari satu detakan jantung ke awal dari detakan selanjutnya. Setiap siklus dimulai dari aksi potensial yang terbentuk spontan dari SA node, yang terletak di dinding lateral superior dari atrium kanan dekat dengan pintu masuk vena cava superior. Aksi potensial berjalan dari SA node melalui kedua atrium dan kemudian melalui A-V bundle ke ventrikel. Karena suatu sistem rancangan dalam sistem konduksi dari atrium ke ventrikel, ada perlambatan lebih dari 0,1 detik dari hantaran listrik dari atrium ke ventrikel. Ini memungkinkan atrium untuk berkontraksi duluan untuk mengisi darah ke ventrikel sebelum kontraksi ventrikel yang kuat dimulai.
130 ml pada akhir periode relaksasi dan volume darah tersebut disebut volume akhir diastolik atau end-diastolic volume (EDV). Kompleks QRS pada EKG menandakan awal dari depolarisasi ventrikel.
Gambar 2.5. Siklus Jantung
Sumber: Guyton, A. C., Hall, J. E.. 2006. Textbook of Medical Physiology. 11th ed. Philadelphia: Elsevier Saunders.
Setelah itu, dilanjutkan sistol dari ventrikel yang disebabkan depolarisasi ventrikel. Selama sistol ventrikel, yang berlangsung 0,3 detik, ventrikel berkontraksi dan pada waktu yang bersamaan, atrium mengalami relaksasi pada diastol atrium. Ketika sistol ventrikel dimulai, tekanan meningkat di dalam ventrikel dan mendorong darah melalui katup atrioventrikuler sehingga katupnya tertutup. Untuk sekitar 0,05 detik, baik katup semilunar dan atrioventrikuler tertutup. Periode ini disebut kontraksi isovolumetrik.
pada ventrikel kanan. Periode ketika katup semilunar terbuka disebut ejeksi ventrikuler dan berlangsung selama 0,25 detik. Darah yang dipompakan baik ke aorta maupun ke arteri pulmonaris sebanyak 70 ml. Volume ini disebut volume sekuncup (stroke volume) dan sisanya sebanyak 60 ml disebut volume akhir sistol (end-systolic volume). Gelombang T dalam EKG menandakan awal dari repolarisasi ventrikel (Tortora,2009).
b. Aliran Darah Koroner (Coronary Blood Flow)
Aliran darah koroner yang normal pada manumur rata-rata sekitar 225 mililiter/menit, dimana jumlah ini sekitar 4-5% dari jumlah curah jantung total. Selama aktivitas berat, jantung orang dewasa muda meningkat curah jantungnya menjadi 4-7 kali lipat dan memompa darah melawan tekanan arteri yang lebih tinggi dari normalnya. Akibatnya, kerja jantung dalam kondisi yang berat meningkat 6-9 kali lipat. Pada waktu yang sama, aliran darah koroner meningkat 3-4 kali lipat untuk menyuplai nutrisi lebih banyak yang dibutuhkan jantung, tetapi ini tidak sebanding dengan kerja jantung yang meningkat dimana berarti rasio energi yang dikeluarkan jantung dengan aliran darah koroner meningkat. Jadi, efisiensi energi oleh digunakan jantung meningkat dan tidak sebanding dengan suplai darah yang relatif kurang (Guyton & Hall,2006)
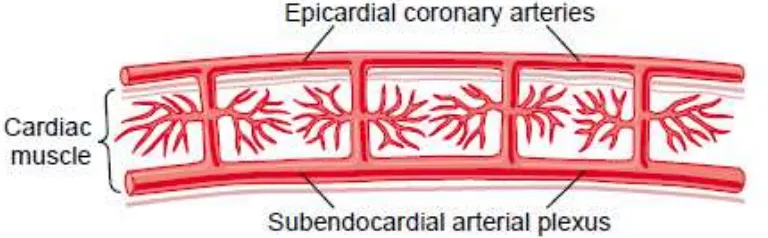
Gambar 2.6. Diagram Vaskularisasi Jantung pada Lapisan Epikardial, Intramuskular, dan Subendokardial
Sumber: Guyton, A. C., Hall, J. E.. 2006. Textbook of Medical Physiology. 11th ed. Philadelphia: Elsevier Saunders.
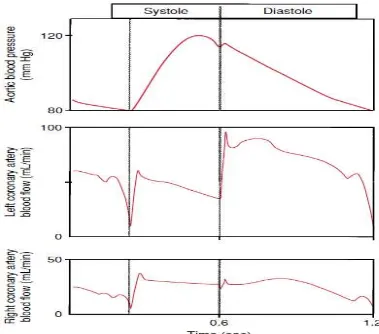
kiri menurun sampai jumlah yang minimal ketika otot jantung berkontraksi karena pembuluh darah kecil, terutama di daerah miokardium terkompresi oleh kontraksi otot jantung. Aliran darah pada arteri koroner kiri selama fase sistol hanya 10-30 % dari jumlah darah ketika fase diastol dimana otot jantung mengalami relaksasi dan banyak aliran darah terjadi. Efek kompresi dari sistol pada aliran darah koroner sangat kecil pada atrium kanan sebagai akibat dari tekanan ventrikel yang lebih rendah sehingga kompresi pada arteri koronernya sangat sedikit.
Perubahan aliran darah koroner selama siklus jantung pada orang yang sehat tidak terlalu berdampak walaupun sewaktu aktivitas berat. Berbeda dengan orang yang memiliki gangguan pada arteri koroner, sedikit peningkatan denyut jantung yang mengurangi waktu diastol, akan mengganggu aliran darah koroner. Otot jantung mendapat perfusi nutrisi dari permukaan epikardial (luar) ke permukaan endokardial (dalam). Selama sistol, gaya kompresi lebih berefek pada aliran darah koroner pada lapisan miokardium dimana gaya kompresi lebih tinggi dan tekanan pembuluh darah jantung lebih rendah sehingga aliran darah koroner bagian miokardium menurun (Williams & Wilkins,2013). Tetapi pembuluh darah besar pada pleksus subendokardial yang normal dapat mengompensasi hal tersebut (Guyton & Hall,2006).
Menurut Guyton & Hall (2006), ada beberapa hal yang mempengaruhi aliran darah koroner, yaitu:
1. Hasil metabolisme dari otot lokal
Gambar 2.7. Aliran Darah Koroner Kiri dan Kanan selama Siklus Jantung
Sumber: Guyton, A. C., Hall, J. E.. 2006. Textbook of Medical Physiology. 11th ed. Philadelphia: Elsevier Saunders.
2. Kebutuhan akan oksigen
Aliran darah koroner diregulasi juga oleh proporsi kebutuhan oksigen. Normalnya, sekitar 70% oksigen pada darah arteri koroner dipakai oleh otot jantung ketika istirahat dan meningkat atau menurun seiring dengan aktivitas yang dilakukan. Dengan meningkatnya aktivitas yang tidak diimbangi oleh suplai oksigen, berbagai substansi, seperti adenosin, ATP, ion kalium, ion hidrogen, karbon dioksida, bradikinin, prostaglandin, dan nitrit oksida, terlepas dan menyebabkan vasodilatasi arteri koroner.
3. Kontrol sistem saraf otonom
Pengaktifan sistem saraf simpatis menyebabkan pelepasan norepnefrin
kontraksi dan denyut jantung. Itu menyebabkan peningkatan hasil metabolisme otot jantung dan mengaktifkan mekanisme regulasi oleh hasil metabolisme dan menyebabkan vasodilatasi. Sebaliknya, pengaktifan sistem parasimpatis menyebabkan pengeluarkan
asetilkolin dan merangsang reseptor β sehingga menurunkan kontraksi
dan denyut jantung. Itu menyebabkan penurunan hasil metabolisme otot jantung dan menyebabkan vasokonstriksi arteri koroner.
2.2. Penyakit Jantung Koroner 2.2.1. Definisi
Menurut Garko (2012), penyakit jantung koroner atau penyakit arteri koroner adalah sebuah penyakit jantung di mana dinding endotel bagian dalam pada satu atau lebih arteri koroner menjadi sempit baik sebagian ataupun total akibat akumulasi kronis dari plak ateromatous yang mengurangi aliran darah yang kaya nutrisi dan oksigen dari paru-paru ke otot jantung sehingga merusak struktur dan fungsi dari jantung dan meningkatkan resiko dari berbagai kejadian pada jantung seperti nyeri dada (contohnya angina pektoris) dan serangan jantung (infark miokard).
2.2.2. Etiologi
Penyebab tersering dari penyakit jantung koroner adalah deposit ateroma di jaringan subintima pada arteri koroner besar dan sedang (aterosklerosis). Penyakit jantung koroner juga dapat disebabkan spasme dari arteri koroner, vaskulitis (bisa karena systemic lupus erythematosus (SLE) atau sifilis), dan penyakit-penyakit yang mengenai arteri koroner, seperti emboli, diseksi, dan aneurisma, tetapi jarang menyebabkan penyakit jantung koroner (Porter & Kaplan,2011).
berhubungan dengan faktor lingkungan dan genetik dimana faktor tersebut akhirnya akan berubah menjadi faktor resiko dari penyakit jantung koroner (Sayols-Baixeras, et al.,2014). Walaupun kejadian penyakit jantung koroner muncul di dekade ke-5 pada laki-laki dan dekade ke-6 pada perempuan, sesungguhnya proses aterosklerosis telah dimulai dari awal kehidupan, bahkan dari masa perkembangan janin (Lavezzi,2009 dalam Sayols-Baixeras, et al.,2014).
2.2.3. Epidemiologi a. Prevalensi
Menurut Roger, et al. (2012) dalam Garko (2012), diperkirakan sekitar 16,3 juta orang (7% populasi orang Amerika dewasa di atas 20 tahun) menderita penyakit jantung koroner. Dari total populasi yang terdiagnosis penyakit jantung koroner, sekitar 8,3% adalah laki-laki dan 6,1% adalah perempuan. Diprediksi pada tahun 2030, sekitar 8 juta populasi Amerika dewasa yang lain akan terdiagnosis penyakit jantung koroner. Jumlah ini mencerminkan peningkatan prevalensi sebesar 16,6% dari prevalensi pada tahun 2010.
Prevalensi penyakit jantung di Indonesia adalah 0,5% yang terdiagnosis oleh dokter dan sekitar 1,5% bila jumlah yang terdiagnosis ditambah dengan pasien yang memiliki gejala yang mirip dengan penyakit jantung koroner. Di Sumatera Utara, prevalensi penyakit jantung koroner yang terdiagnosis dokter adalah 0,5%, sedangkan yang terdiagnosis dokter pasien dengan gejala mirip penyakit jantung koroner adalah 1,1% (Riskesdas,2013).
b. Insidensi
(2004), perkiraan insidensi penyakit jantung koroner di Indonesia adalah 1,05 juta kasus baru pada tahun 2004.
c. Mortalitas
Setiap 25 detik, seorang di Amerika akan mengalami pengalaman kejadian yang berhubungan dengan koroner dan setiap menitnya, ada satu orang yang akan mendapat pengalaman ke,jadian jantung yang fatal, biasanya serangan jantung (Roger, et al.,2012).
Berdasarkan data WHO (2011), kematian akibat penyakit jantung koroner di Indonesia mencapai 234 ribu atau 17,05% total kematian di Indonesia. Angka kematian yang sesuai umur (age adjusted death rate) adalah 150,77 per 100.000 populasi yang menempatkan Indonesia sebagai peringkat 51 di dunia.
2.2.4. Klasifikasi
Penyakit jantung koroner termasuk dalam penyakit jantung iskemik kronis (ICD-10CM I25) memiliki kode I25.1 dengan nama atherosclerotic heart disease of native coronary artery (penyakit jantung aterosklerosis dari arteri koroner itu sendiri), memiliki klasifikasi, yaitu:
1. Atherosclerotic heart disease of native coronary artery without angina pectoris (ICD-10CM I25.10)
2. Atherosclerotic heart disease of native coronary artery with angina pectoris
(ICD-10CM I25.11) dibagi 4, terdiri dari :
a) Atherosclerotic heart disease of native coronary artery with unstable angina pectoris (ICD-10CM I25.110)
b)Atherosclerotic heart disease of native coronary artery with angina pectoris with documented spasm (ICD-10CM I25.111)
c) Atherosclerotic heart disease of native coronary artery with other forms of angina pectoris (ICD-10CM I25.118)
2.2.5. Faktor resiko
Faktor resiko dari penyakit jantung koroner dibagi menjadi 2, yaitu: 1. Faktor resiko utama
Faktor resiko utama adalah faktor resiko yang menurut banyak penelitian memberikan hasil yang bermakna dalam meningkatkan resiko dari penyakit jantung koroner, yang terbagi menjadi 2 bagian, yaitu:
b) Faktor resiko utama yang tidak dapat dimodifikasi, terdiri dari : 1) Penambahan umur
minggu (AHA,2013). Pada setiap umur, ditemukan juga perbedaan pada faktor resiko yang meningkatkan resiko penyakit jantung. Pada dewasa muda, faktor resiko yang berperan, yaitu stress dan serba kecukupan, sedangkan pada dewasa pertengahan, faktor resiko yang berperan bertambah lebih banyak, yaitu stress, merokok, aktivitas fisik yang kurang, obesitas, pria, dan pengangguran. Dan pada umur tua, faktor yang berperan dalam menyebabkan penyakit jantung bertambah lebih banyak lagi, yaitu stress, riwayat merokok, aktivitas fisik yang kurang, obesitas, laki-laki, pengangguran, kulit putih, dan kemiskinan (Wang & Wang,2013).
2) Jenis kelamin
kehamilan 20 minggu juga beresiko 2 kali terkena penyakit jantung koroner dibandingkan wanita dengan normotensi selama masa kehamilan (Bellamy, et al.,2007 dalam Maas & Appleman,2010). Menopause yang awal pada seorang wanita akan meningkatkan resiko terkena penyakit jantung koroner atau stroke sebesar 2 kali lipat dan meningkatkan resiko mortalitas akibat penyakit jantung koroner sebesar 1,5 sampai 2 kali lipat dibandingkan dengan wanita dengan waktu menopause yang normal (Wellons, et al.,2012). Wanita juga dapat hidup lebih lama dari pria dan memunyai kecenderungan ke salah faktor resiko utama dari penyakit jantung koroner, yaitu diabetes melitus dibandingkan pria (Lee, et al.,2013) dan hipertensi (Jamee,2013).
3) Genetik (termasuk ras)
menderita pernyakit jantung. Itu dikarenakan mereka memiliki angka obesitas dan diabetes yang tinggi (AHA,2013).
c) Faktor resiko utama yang dapat dimodifikasi, terdiri darah :
1) Merokok
cerutu (Yathish, et al.,2011). Wanita yang merokok memunyai resiko 25% lebih besar terkena penyakit jantung koroner dibandingkan dengan pria yang merokok bila bebas dari faktor resiko yang lain (Huxley & Woodward,2011).
2) Kadar lemak yang abnormal (kolesterol dan trigliserida)
retensi LDL, dan upregulation dari pengekspresian plasminogen activator inhibitor (PAI-I). Serum lp(a) didapati lebih rendah pada umur 20-30 tahun dan lebih tinggi pada umur 50-60 tahun (Sharma, et al.,2012). Hal lain yang berperan penting dari komponen LDL adalah lipoprotein-associated phospholipase A2
(Lp-PLA2), yaitu sebuah enzim yang diekspresikan oleh sel
inflamasi pada plak aterosklerotik dan dibawa oleh sirkulasi dengan berikatan utamanya dengan LDL. Lp-PLA2 menghidrolisis
fosfolipid yang teroksidasi menjadi produk proinflamasi yang berperan dalam disfungsi endotel, proses inflamasi pada plak, dan pembentukan inti nekrotik pada plak (Thompson, et al.,2010). Komponen yang lain adalah trigliserida. Bila dalam darah terdapat jumlah lemak yang berlebih, terutama trigliserida, biasanya akan berpasangan dengan kadar HDL yang rendah (HeartUK,2012). Rasio non-HDL kolesterol, trigliserida, dan total kolesterol dengan HDL kolesterol lebih berhubungan erat dengan resiko penyakit jantung koroner pada masa depan dibandingkan hanya LDL kolesterol. Di sini juga ditemukan pada kadar LDL dalam berbagai level, individu dengan salah satu rasio peningkatan level non-HDL kolesterol, atau peningkatan level trigliserida, atau dengan peningkatan total kolesterol dibandingkan dengan level HDL kolesterol juga berpeluang berkembang menjadi penyakit jantung koroner (Arsenault, et al.,2010).
3) Tekanan darah tinggi
jantung koroner melalui 2 cara. Pertama, hipertensi menyebabkan kerusakan pada endotel yang akan menyebabkan senyawa vasodilator tidak dapat keluar dan membuat penumpukan okigen reaktif serta penumpukan faktor-faktor inflamasi yang mendukung perkembangan dari aterosklerosis, trombosis, dan penyumbatan pembuluh darah. Kedua, hipertensi menyebabkan peningkatan
afterload yang menyebabkan hipertropi dari ventrikel kiri. Itu menyebabkan meningkatnya kebutuhan oksigen miokardium dan menurunnya aliran darah koroner. Semua hal di atas mendukung terjadinya penyakit jantung koroner, gagal jantung, stroke, dan kematian jantung tiba-tiba (Olafiranye, et al.,2011). Orang dengan hipertensi memiliki resiko lebih besar terkena penyakit jantung koroner sebesar 3 kali lipat dibandingkan yang normotensi. Hipertensi juga secara signifikant berkaitan dengan perkembangan penyakit jantung koroner (Ram & Trivedi,2012(b)). Pulse pressure
(PP), tekanan sistol, tekanan diastol, dan mean arterial pressure
(MAP) merupakan prediktor kuat dari gejala penyakit jantung pada seseorang dengan hipertensi dan penyakit jantung koroner (Bangalore, et al.,2009). Pada seseorang dengan hipertensi, terjadi penurunan tekanan diastol padahal suplai nutrisi dan oksigen terjadi fase diastol, sehingga terjadi penurunan perfusi dan membuat otot jantung rentang terkena iskemik. Penurunan diastol meningkatkan besar rentang pulse pressure (Nogueira,2013).
4) Aktivitas fisik yang kurang
Aktvitas fisik dibagi 2 jenis, yaitu aktivitas fisik pekerjaan yang kadang-kadang dapat merusak kesehatan dan aktivitas fisik pada waktu santai (misalnya olahraga) yang bermanfaat bagi kesehatan. Aktivitas fisik pekerjaan sedang dapat menurunkan resiko penyakit jantung, berbeda halnya dengan aktivitas fisik yang berat yang tidak memberikan efek protektif terhadap penyakit jantung (Lie & Siegrist,2012). Ada peran olahraga terhadap sistem hemodinamik yang mempengaruhi interaksi endotel pembuluh darah dan otot polos (Newcomer, et al.,2011) dimana meningkatkan fungsi dan perbaikan dari pembuluh darah dengan cara meningkatkan
endothelial progenitor cell (EPC) (Lenk, et al.,2010). Aktivitas fisik yang kurang meningkatkan resiko penyakit jantung koroner sebesar 2 kali lipat dan dapat memperburuk faktor-faktor resiko yang lain, seperti tekanan darah tinggi, kadar kolesterol dan trigliserida yang tinggi, diabetes, dan berat badan yang berlebih (NHLBI,2011). Seseorang dengan aktivitas fisik sedang yang intensif selama 150 menit/minggu dan tambahan 300 menit/minggu akan menurunkan resiko penyakit jantung koroner sebesar 14% dibandigkan dengan orang yang tidak melakukan aktivitas fisik (Sattelmair, et al.,2011).
5) Berat badan berlebih (obesitas dan overweight)
leptin dimana leptin berperan dalam mengatur rasa kenyang dan juga mengaktifkan sistem renin angiotensin aldosteron yang akan meningkatkan tekanan darah (Landsberg, et al.,2013). Obesitas berhubungan dengan inflamasi derajat rendah yang kronis itu dikarenakan berbagai substansi yang disekresikan oleh sel adiposa (sel lemak), seperti IL-1, IL-6, TNF-α, resistin, prostaglandin, angiotensinogen, endotelin, PAI-I, dan c-reactive protein (CRP) (Wang & Nakayama,2010). Pada orang obesitas, didapati kadar sirkulasi berbagai tanda-tanda inflamasi, seperti CRP, secretory phospholipase A2 (sPLA2), fibrinogen, dan adiponektin,
berhubungan linear dengan aktivitas fisik yang kurang dan pertambahan lingkar pinggang (Rana, et al.,2011). Orang dengan kelebihan lemak tubuh, terutama di daerah pinggang, beresiko berkembang menjadi penyakit jantung dan stroke jika tidak memunyai faktor resiko yang lain bahkan memperparah faktor resiko yang sudah ada. Berat badan berlebih akan meningkatkan kerja jantung karena meningkatkan jumlah tahanan perifer total sehingga tekanan darah menjadi tinggi (NHLBI,2011) dan menyebabkan penebalan dinding ventrikel tanpa pelebaran ruangan ventrikel sehingga terjadi peningkatan massa pada ventrikel terutama ventrikel kiri (Artham, et al.,2009). Selain meningkatkan tekanan darah, obesitas dapat meningkatkan level kolesterol dan trigliserida, serta menurunkan HDL (NHLBI,2011). Peningkatan 10 kg berat badan akan meningkatkan tekanan sistol sebesar 3 mmHg dan tekanan diastol sebesar 2,5 mmHg (Artham, et
al.,2009) dan setiap peningkatan IMT sebesar 4 kg/m2
6) Diabetes melitus
Kadar gula darah yang tinggi akan menyebabkan peningkatan pembentukan plak ateromatous pada arteri (NHLBI,2011). Hiperglikemi pada orang diabetes menyebabkan banyak perubahan pada biomolekuler tubuh, yaitu peningkatan reduksi nicotinamide adenine dinucleotide (NAD+) menjadi NADH yang belum terbukti sebagai stressor oksidatif seluler, peningkatan produksi uridine diphosphate (UDP) N-acetyl glucosamine yang diperkirakan mengubah fungsi enzimatik seluler, dan pembentukan advanced glycation end product (AGE) yang secara langsung menganggu fungsi sel endotel dan mempercepat aterosklerosis, serta peningkatan reactive oxygen species (ROS) yang menganggu produksi nitrit oksida endotel dan menipiskan plak aterosklerosis sehingga mudah ruptur (Chiha, et al.,2012). Itu menyebabkan kematian pasien dengan diabetes melitus sering disebabkan serangan sindrom koroner akut dibandingkan yang tidak memiliki diabetes melitus (Unachukwu & Ofori,2012). Yang lebih penting lagi, glikolisasi dari protein pada dinding arteri yang diperkirakan berkonstribusi dalam pembentukan aterosklerosis diabetik (Chiha, et al.,2012). Pada tikus pada uji eksperimental memperlihatkan hiperinsulinemia menstimulasi sintesis asam lemak dengan meningkatkan transkripsi gen enzim lipogenik di hati. Asam lemak tersebut memacu produksi dari very low density lipoprotein
lipat, terlepas dari faktor resiko lainnya (Sarwar, et al.,2010). Bahkan ketika kadar glukosa dalam darah dapat dikontrol, diabetes tetap akan meningkatkan resiko penyakit jantung dan stroke walaupun tidak separah yang tidak terkontrol kadar gula darahnya. Sekitar 65% orang yang terkena diabetes meninggal karena berbagai penyakit pada jantung dan pembuluh darah (AHA,2013). 2. Faktor resiko pendukung
Faktor resiko pendukung adalah faktor yang berhubungan dengan peningkatan resiko penyakit jantung koroner, tetapi hasilnya tidak terlalu bermakna, terdiri dari:
1) Stres
mengalami stres berat beresiko terkena penyakit jantung koroner sebesar 1,27 kali dibanding yang mengalami stres ringan (Richardson, et al.,2012). Menurut penelitian Orth-Gomér, et al. (2009), wanita dengan penyakit jantung koroner yang menerima program berbasis grup untuk menurunkan stres didapati angka harapan hidupnya 3 kali lebih besar 3 kali lipat dibandingkan yang mendapat perawatan yang biasa.
2) Alkohol
Minum alkohol dalam jumlah sedang dapat menyebabkan penurunan resiko penyakit jantung (HeartUK,2012). Alkohol dengan dosis 15 g/hari untuk wanita dan dosis 30 g/hari secara signifikan bermanfaat meningkatkan meningkatkan level HDL, apolipoprotein A1, adiponektin, dan menurunkan level fibrinogen, tetapi tidak berefek pada level trigliserida (Brien,et al.,2010). Tetapi bila berlebihan, alkohol dapat menyebabkan peningkatan tekanan darah sehingga menyebabkan gagal jantung dan memicu stroke (AHA,2013). Manfaat alkohol dalam menurunkan resiko penyakit jantung koroner hanya berlaku pada dewasa muda dan tidak bermanfaat bahkan merugikan pada dewasa pertengahan dan umur lebih tua (Hvidtfeldt, et al.,2010).
3) Diet dan Nutrisi yang tidak sehat
dimakan akan dapat berefek pada faktor resiko yang dapat dimodifikasi, seperti kolesterol, tekanan darah, diabetes, dan obesitas. Diet yang tidak sehat, seperti tinggi gula, lemak, dan garam, akan menyebabkan peningkatan berat badan, tekanan darah, kadar lemak dalam tubuh, dan kadar gula darah sehingga meningkatkan resiko penyakit jantung koroner (NHLBI,2011).
2.2.6. Patogenesis
Penyebab utama penyakit jantung koroner adalah aterosklerosis (Porter & Kaplan,2011). Aterosklerosis merupakan penyakit inflamasi kronis yang kompleks yang ditandai dengan remodeling dan penyempitan arteri koroner yang menyuplai oksigen ke jantung (Sayols-Baixeras, et al.,2014). Aterosklerosis melibatkan pembentukan plak yang terdiri dari sejumlah lipoprotein, matriks ekstraseluler (kolagen, proteoglikan, glikosaminoglikan), kalsium, sel otot polos pembuluh darah, sel inflamasi (monosit yang berubah menjadi makrofag, limfosit T, sel mast, sel dendrit), dan pembuluh darah yang baru (angiogenesis) (Porter & Kaplan,2011).
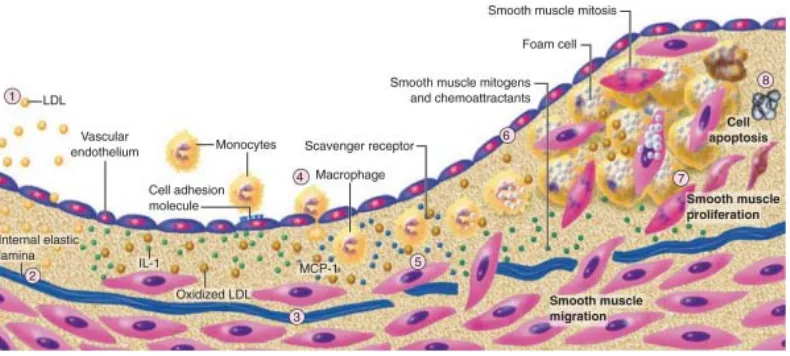
Proses aterosklerosis ini ditandai dengan efluks LDL ke ruang subendotelial dimana kemudian LDL tersebut dapat dimodifikasi dengan cara dioksidasi dan diglikasi oleh berbagai jenis agen di sekitar arteri pembuluh darah ((1) pada gambar 2.8.). Partikel LDL yang telah termodifikasi atau teroksidasi adalah molekul kemotaksis poten yang menginduksi aktivasi dari molekul perlengketan sel vaskuler (vascular cell adhesion molecule) dan molekul perlengketan intraseluler (intracellular adhesion molecule) di lapisan endotel ((2) pada gambar 2.8.) dan memicu perlengketan monosit dan chemoattractant molecule merangsang migrasi monosit ke ruang subendotel ((3) pada gambar 2.8.). Monosit yang memasuki dinding arteri sebagai respon kepada
dan memunyai fungsi proinflamasi, termasuk pelepasan sitokin-sitokin, seperti interleukin (IL) dan tumor necrosis factor (TNF). Sel busa juga melepaskan molekul efektor, seperti asam hipoklorit, anion superoksida (O2-), dan matriks
metaloproteinase. Hasil akhir dari proses ini adalah pembentukan lesi aterosklerotik pertama yang khas, yaitu lapisan lemak (fatty streak) dimana sel busa berada di ruang subendotel (Sayols-Baixeras, et al.,2014 dan Libby, et al.,2007).
Gambar 2.8. Skema Perkembangan Plak Aterosklerotik
Sumber: Libby, P., Bonow, R. O., Mann, D.L., Zipes, D. P.. 2007. Braunwald’s Heart Disease: A Textbook of Cardiovascular Medicine. 8th ed. Vol. 1. Philadelphia: Elsevier Saunders.