1 BAB II
TINJAUAN PUSTAKA
2.1 Anak
2.1.1 Definisi Anak
Menurut WHO (1989), seorang anak setiap manusia dibawah usia 18 tahun, kecuali jika, dibawah undang- undang yang berlaku bagi anak, mayoritas umur lebih awal. Di Indonesia, definisi tentang anak dikemukakan oleh Pasal 1 ayat (2) Undang-undang Nomor 23 Tahun 2002 Tentang Perlindungan Anak. Undang-Undang-undang tersebut menyebutkan anak adalah seorang yang belum berusia 18 (delapan belas) tahun termasuk anak yang ada dalam kandungan.
2.1.2 Kelompok Anak Berdasarkan Fase Perkembangan
Menurut Hockenberry dan Wilson (2009) anak dapat mengelompokkan menurut fase perkembangannya. Fase perkembanan anak menurut Hockenberyy dan Wilson (2009) terdiri dari fase prenatal, fase neonatal, fase infant, fase toddler, fase prasekolah, fase sekolah dan fase remaja. Fase prenatal mencakup masa kehamilan sampai anak dilahirkan. Fase neonatal merupakan masa saat bayi lahir sampai usia 28 hari. Fase infant adalah fase saat bayi berusia 1 bulan sampai 12 bulan. Fase toddler merupakan saat anak berusia 1-3 tahun. Setelah fase ini akan memasuki fase pra sekolah yaitu saat anak memasuki usia 3- 6 tahun. Fase sekolah merupakan fase anak berusia 6- 12 tahun, dan terakhir fase remaja yaitu saat anak memasuki memasuki usia 13- 18 tahun.
2.1.3 Pertumbuhan dan Perkembangan Anak Usia Prasekolah
Masa prasekolah yang terdiri atas periode usia 3 sampai 6 tahun, merupakan waktu yang dianggap kritis untuk perkembangan emosi , intelektual, dan psikologis (Wong, 2008). Masa ini merupakan masa yang paling penting bagi perkembangan anak, karena pada periode ini pertumbuhan dan perkembangan otak terjadi sangat cepat, sehingga masa ini sering dinamakan periode mas (the golden age). Apabila pada periode emas ini anak tidak mendapatkan perhatian yang optimal, maka akan mempengaruhi pertumbuhan dan perkembangan pada periode selanjutnya (Mansur, 2009). Selama masa emas ini sistem kekebalan tubuhnya belum berkembang sempurna sehingga rentan terhadap berbagai serangan penyakit. Penyakit yang menyerang anak tersebut mengharuskan anak untuk mendapatkan perawatan baik di rumah maupun di rumah sakit. Maka penanganan anak sakit khususnya yang dirawat di rumah sakit perlu mendapat perhatian secara khusus (Potter dan Perry, 2005)
2.1.4 Pertumbuhan dan Perkembangan Anak Usia Sekolah
Masa kanak-kanak pertengahan yaitu usia 6 sampai 12 tahun sering disebut sebagai usia sekolah. Pada tahap perkembangan ini anak diarahkan menjauh dari kelompok keluarga dan berpusat di dunia hubungan dan teman sebaya yang lebih luas. Pada tahap ini terjadi perkembangan fisik, mental dan sosial yang berkelanjutan, disertai penekanan pada perkembangan kompetensi keterampilan. Periode ini merupakan periode kritis dalam perkembangan konsep diri dan itelektual (Wong, 2009).
Anak usia sekolah merupakan masa belajar atau disebut periode memanjang. Pada masa ini dibutuhkan asupan nutrisi yang adekuat untuk menghindari masalah-masalah yang dapat mengganggu pertumbuhan dan perkembangan mereka sehingga memungkinkan pertumbuhan fisik, dan perkembangan otak menjadi optimal (Suyatno, 2009).
2.2 Kanker pada Anak 2.2.1 Pengertian Kanker
Kanker merupakan kumpulan sel abnormal yang terbentuk oleh sel-sel yang tumbuh secara terus menerus, tidak terbatas, tidak terkoordinasi dengan jaringan sekitarnya dan tidak berfungsi fisiologis (Price & Wilson, 2005). Secara umum sel kanker timbul karena adanya mutasi genetik pada sel germinal maupun sel somatik. Hal ini dapat terjadi karena faktor keturunan dan atau faktor lingkungan (Baggot, et
al. 2002). Kanker pada anak biasanya tidak terdeteksi sampai dokter menegakkan
diagnose berdasarkan hasil pemeriksaan lengkap (Bowden, Dickey & Greenberg, 2010).
2.2.2 Tanda dan Gejala Kanker pada Anak
Tanda dan gejala kanker pada anak sulit dideteksi karena kurang spesifik. Secara umum Bowden, Dickey dan Greenberg (2010) menjelaskan beberapa tanda dan gejala kanker pada anak. Gejala tersebut diantaranya adalah (1) gejala kompresi, infiltrasi dan obstruksi oleh sel tumor, (2) perubahan dalam proses sel darah, (3)
adanya sekresi substansi sel tumor, (4) adanya perubahan metabolik, elektrolit, hormonal dan imunologis akibat kematian sel atau metabolisme sel tumor.
Tanda dan gejala kanker pada anak dapat digali dengan mengkaji informasi mengenai keluhan utama pada anak. Sumber informasi tersebut dapat didapatkan dari anak ataupun orang tua (Nurhidayatun, 2012).
2.2.3 Penatalaksanaan Kanker pada Anak
Kanker pada anak harus ditangani secara sistematik dan menyeluruh. Menurut Bowden, Dickey & Greenberg (1998), beberapa intervensi yang dapat dilakukan dalam penatalaksanaan kanker pada anak adalah pembedahan, terapi radiasi (radioterapi), biotherapy, transplantasi sumsum tulang dan kemoterapi. Selain itu, intervensi berupa supportive care dan palliative care penting dilakukan terutama pada anak dengan kanker yang sudah lanjut.
2.3 Kemoterapi pada Anak 2.3.1 Definisi Kemoterapi
Kemoterapi adalah pemberian segolongan obat-obatan sitostatika yang dapat menghambat pertumbuhan atau bahkan membunuh sel kanker (NHS, 2007). Menurut Bowden, Dickey dan Greenberg (2010) kemoterapi tindakan untuk menangani kanker anak secara sistematik. Kemoterapi merupakan pengobatan utama pada kanker otak, leukemia dan kanker lainnya. Obat-obat sitostatik dalam kemoterapi akan berinteraksi dengan reseptor sel kanker. Hal tersebut akan mencegah pembelahan dan menyebabkan kematian sel kanker (NHS, 2007).
2.3.2 Tujuan Kemoterapi
Tujuan pemberian kemoterapi adalah untuk membunuh sel kanker atau mengurangi gejala kanker (palliative). Hal tersebut dicapai dengan pemberian obat-obat sitotoksik yang akan membunuh atau menghambat pertumbuhan sel kanker (Birmingham children’s Hospital, 2007).
2.3.3 Prinsip Kerja Kemoterapi
Dalam penanganan kanker anak terutama pada anak kanker darah, kemoterapi merupakan terapi pilihan utama selain transplantasi sumsum tulang. Kemoterapi dapat diberikan sebagai terapi primer, adjuvant, neoadjuvant dan terapi kombinasi. Pada prinsipnya kemoterapi dilakukan dengan memberikan sejumlah agen kemoterapi yaitu obat-obat anti kanker yang bersifat sitoktoksik terhadap sel (Bowden, Dickey & Greenberg, 2010).
2.3.4 Agen Kemoterapi
Secara umum agen kemoterapi terbagi dalam dua kategori yaitu agen siklus sel spesifik (cell specific) dan agen siklus sel non-spesifik (cell
cycle-nonspesific). Agen kemoterapi yang bersifat cell cycle-specific memberikan efek
maksimal selama fase tertentu dalam siklus sel terutama pada fase pembelahan sel (mitosis) (Baggot, et al. 2001). Di lain pihak agen cell cycle-nonspecific bekerja terhadap sel yang tidak spesifik pada masa tertentu jadi berlaku pada seluruh fase.
2.3.5 Siklus Kemoterapi
Kemoterapi akan diberikan dalam suatu siklus tertentu. Menurut Bowden, Dickey dan Greenberg (2010) siklus kemoterapi terdiri dari beberapa fase yaitu fase induksi, fase konsolidasi, fase pemeliharaan (maintenance) dan fase observasi. Fase induksi merupakan fase awal dimana terapi diberikan secara intensif, tujuannya untuk membunuh sel-sel kanker sehingga dapat tercapai remisi. Fase kedua adalah fase konsolidasi. Pada fase ini terapi diberikan secara intensif untuk membunuh sisa-sisa sel kanker yang masih ada. Selanjutnya anak akan mendapatkan fase pemeliharaan (maintenance) yaitu fase lanjutan untuk membunuh sel-sel kanker yang masih ada. Fase ini dapat berlangsung selama beberapa tahun. Fase terakhir adalah fase observasi. Selama fase ini, terapi akan diakhiri dan anak akan terus diawasi terhadap kemungkinan kekambuhan (relapas) serta efek samping kemoterapi.
2.3.6 Efek Samping Kemoterapi
Selain memiliki efek terapeutik, kemoterapi juga dapat mengakibatkan efek samping yang berbahaya pada anak. . Efek samping kemoterapi yang sering terjadi pada anak adalah mual, muntah, diare, fatique, kerusakan system saraf, konstipasi, kerusakan folikel rambut, risiko infeksi dan disfungsi rongga mulut (Gralla, Houlihan & Messner, 2010; Bowden, Dickey & Greenberg, 2010).
Mual dan muntah merupakan komplikasi kemoterapi yang bisa terjadi pada anak. Biasanya efek samping ini diakibatkan karena penggunaan obat – obatan seperti
Massner, 2010; Nurhidayah, 2011). Mual dan muntah lebih sering terjadi pada anak- anak atau lansia. Mual dan muntah dapat terjadi akut (segera) terjadi dalam 24 jam setelah kemoterapi atau dalam onset lambat (delayed) terjadi dalam 48-72 jam setelah kemoterapi (Tipton, el al. 2007; Nurhidayah, 2011).
Efek samping kemoterapi berikutnya adalah diare. Diare adalah suatu keadaan dimana frekuensi buang air besar terjadi lebih dari 3 kali per hari disertai dengan konsistensi feses yang encer (Nurhidayah, 2011). Menurut Muehlbauer, et al. dalam Nurhidayah, (2011) agen kemoterapi yang dapat menyebabkan diare adalah
fluorouracil (5-FU), irinotecan (camptosar atau yang lainnya), erlotinib (tarceva) dan gefitinib (iressa). Diare dapat terjadi pada anak 50%-80% anak yang sedang
menjalani kemoterapi (Muehlbauer, et al. 2009; Nurhidayah, 2011). Diare dapat menyebabkan ketidakseimbangan cairan dan elektrolit, malnutrisi, dehidrasi, perawatan yang lebih lama dan pada akhirnya akan menyebabkan gangguan kardiovaskuler serta kematian. Selain itu diare juga dapat menyebabkan pengurangan dosis kemoterapi yang akan memperlama periode kemoterapi (Nurhidayah, 2011).
Selain mual-muntah dan diare, agen kemoterapi juga dapat menyebabkan
fatique. Fatique adalah perasaan lelah yang mungkin terjadi pada anak dengan
kanker. Fatique pada anak kanker dipengaruhi oleh beberapa hal, antara lain proses perjalanan penyakit, proses pengobatan dan aspek emosional anak (Gralla, Houlihan & Massner, 2010; Nurhidayah 2011).
Manifestasi lain efek samping kemoterapi adalah kerusakan sistem saraf. Gangguan yang sering terjadi adalah gangguan neuropati perifer seperti kesemuutan,
baal dan kebas. Gejala lain seperti neuropati perifer yang mungkin terjadi pada anak adalah kesulitan untuk mengambil dan memegang objek, gangguan keseimbangan tubuh, kesulitan berjalan, nyeri rahang, penurunan ketajaman penglihatan dan pendengaran. Kerusakan sistem saraf ini biasanya terjadi sementara dan akan berkurang bila kemoterapi dihentikan (Gralla, Houlihan & Massner, 2010; Nurhidayah 2011).
Konstipasi juga bisa terjadi akibat kemoterapi. Konstipasi didefinisikan sebagai suatu keadaan dimana frekuensi buang air besar kurang dari 3 kali per minggu. Gejala ini dapat terjadi akibat agen kemoterapi seperti vinorelbine,
(navelbine), vincristine dan temozolamie. Konstipasi dapat diperburuk dengan
inaktifitas, kurangnya asupan cairan selama menjalani kemoterapi, kurangnya asupan serat dalam diet anak, efek samping pemberian obat – obatan anti mual dan muntah, serta penggunaan obat – obat anti nyeri golongan opiate (Gralla, Houlihan & Massner, 2010; Nurhidayah 2011).
Folikel rambut juga dapat dirusak oleh kemoterapi. Hal tersebut menyebabkan kerontokan dan kebotakan. Kerontokan rambut dapat menyebabkan perubahan pada citra tubuh dan harga diri anak. Kerontokan rambut biasanya terjadi pada 7-21 hari setelah fase kemoterapi awal, tetapi rambut akan kembali tumbuh setelah pengobatan dihentikan (Gralla, Houlihan & Massner, 2010; Nurhidayah 2011). Anak juga mungkin mengalami perubahan pada warna dan tekstur rambut, tetapi biasanya gejala ini berlangsung sementara. Orang tua, perawat serta dokter harus bekerjasama untuk membantu anak melakukan koping positif terhadap efek samping ini. Penggunaan
penutup kepala seperti topi, scraft dan rambut palsu (wig) membantu anak melawan rasa malu dan meningkatkan harga diri anak (Nurhidayah, 2011).
Anak yang sedang menjalani kemoterapi juga sangat rentan mengalami risiko infeksi. Hal ini terjadi karena obat-obat sitotoksik dapat menyebabkan depresi sumsum tulang sehingga menyebabkan penurunan dan gangguan produksi sel – sel darah yaitu leukosit, trombosit, dan eritrosit. Gangguan produksi leukosit dapat menyebabkan neutropenia dan selanjutnya dapat mengakibatkan risiko infeksi pada anak (Gralla, Houlihan & Massner, 2010; Nurhidayah 2011).
Disfungsi rongga mulut akibat kemoterapi merupakan hal yang sangat sering terjadi. Disfungsi rongga mulut tersebut dapat berupa mukositis oral atau biasa disebut stomatitis, glositis, gingivitis, perubahan sensasi rasa dan nyeri. Gangguan-gangguan tersebut dapat menyebabkan komplikasi sekunder seperti kesulitan makan dan ketidakseimbangan nutrisi(Nurhidayatun, 2012).
2.4 Disfungsi Rongga Mulut Akibat Kemoterapi 2.4.1 Definisi Disfungsi Rongga Mulut
Disfungsi rongga mulut adalah suatu keadaan dimana bibir, mukosa mulut, gusi, gigi, lidah dan ototnya serta palatum keras dan lunak menjadi sakit oleh karena invasi dari mikroorganisme tertentu (Potter & Perry, 2005). Hal tersebut menyebabkan berbagai gangguan. Gangguan tersebut diantaranya adalah mukositis, glositis, gingivitis kesulitan mengunyah, menelan, berbicara, perdarahan, mulut
kering (xerostomia) dan hilangnya sensasi rasa (hypogeusia dan ageusia) (Eilers, 2004).
Mukosoitis merupakan suatu istilah yang digunakan untuk menggambarkan keadaan sel mukosa yang berwarna kemerahan, erosif, mengalami inflamasi dan ulserasi (Dodd, 2004). Mukositis dapat terjadi pada mukosa mulut (oral), faring, esophagus dan traktus gastrointestinal. Glositis adalah peradangan lidah hasil karena penyakit infeksi atau cedera seperti luka bakar atau gigitan. Gingivitis adalah peradangan gusi, biasanya karena higiene mulut yang buruk atau terjadi tanda leukimia, defisiensi vitamin atau diabetes militus (Potter & Perry, 2005).
2.4.2 Penyebab Disfungsi Rongga Mulut
Menurut Tomlinson dan Kline (2005) dalam Nurhidayatun (2012) disfungsi rongga mulut disebabkan oleh iatrogenik, bakteri, virus dan jamur. Penyebab iatrogenik adalah disfungsi rongga mulut yang disebabkan karena pemberian kemoterapi, yang mengakibatkan komplikasi pada mulut berupa langsung karena efek stomatotoksik dari obat – obat antineoplasman yang menyebabkan disfungsi rongga mulut dan juga efek tidak langsung yang berupa mielosupresi yang mengakibatkan perdarahan dan infeksi pada rongga mulut (Tomlinson & Kline 2005; UKCCSG-PONF, 2006; Nurhidayatun, 2012).
Bakteri yang sering menyebabkan disfungsi rongga mulut pada pasien anak dengan kanker adalah bakteri anaerob gram negative, Klebseila, Enterobacter,
Sarratia, Proteus dan Escherichia coli (Tomlinson & Kline 2005; Nurhidayatun,
2012).
2.4.3 Patofisiologi Disfungsi Rongga Mulut
Patofisiologi disfungsi rongga mulut dapat dibagi menjadi 2 (dua) yaitu secara langsung dan tidak langsung(Tomlinson & Kline 2005; Nurhidayatun, 2012). Secara langsung disfungsi rongga mulut terjadi pada sel – sel epitel mukosa mulut yang mengalami perubahan, dan melalui mekanisme toksisitas langsung pada sel – sel mukosa. Kemoterapi dan radioterapi memenuhi kematangan dan pertumbuhan sel – sel epitel mukosa mulut sehingga menyebabkan perubahan pada mukosa yang normal dan kematian sel (Otto, 2001; McCorkle, Grant, Frank-Stomborg & Baird,1996; Nurhidayatun, 2012).
Disfungsi rongga mulut secara tidak langsung disebabkan oleh invasi dari bakteri gram negative dan jamur, serta terjadi melalui mekanisme tidak langsung pada sumsum tulang yang menyebabkan granulositopenia sehingga mempermudah terjadinya infeksi dan perdarahan pada mukosa (McCorkle, Grant, Frank-Stomborg & Baird,1996; Nurhidayatun, 2012). Lapisan mukosa mulut yang diyakini sebelumnya akan sangat rentan terhadap kerusakan selama menjalani terapi kanker, dikarenakan sebagian besar perawatan untuk kanker tidak dapat membedakan antara sel- sel sehat dan sel kanker. Kemoterapi juga biasanya menyebabkan pembelahan pada sel seperti sel mukosa mulut, dan tenggorokan, sehingga sel menjadi rusak selama pengobatan (Sonis, 2007; Nurhidayatun, 2012).
2.4.4 Faktor – faktor yang Mempengaruhi Disfungsi Rongga Mulut
Secara umum risiko terjadinya disfungsi rongga mulut pada pasien pasca kemoterapi dipengaruhi oleh berbagai faktor. Faktor-faktor tersebut adalah jenis keganasan, umur, riwayat disfungsi rongga mulut sebelumnya, jenis terapi yang diberikan, adanya penyakit lain yang menyertai (AIDS, DM), status nutrisi, serta penggunaan alkohol dan kebiasaan merokok (Cancer Care Nova Stovia, 2008; Sonis, 1998 dalam Dodd, 2004).
Menurut Dodd (2004) anak yang menderita kanker darah akan lebih sering mengalami disfungsi rongga mulut dibanding anak yang menderita tumor solid. Hal tersebut terjadi karena sebagian besar agen kemoterapi untuk kanker darah memiliki tingkat mukosatoksik tinggi. Selain itu siklus kemoterapinya juga lebih sering dibanding pasien kanker lain.
Menurut Beck (1999) dalam Nurhidayatun (2012) pada anak – anak dan lansia mempunyai resiko lebih tinggi mengalami disfungsi rongga mulut dibandingkan dengan kelompok usia yang lainnya. Pada anak – anak sel –sel epitel pada membran mukosa lebih sensitive mengalami toksisitas dan keganasan hematologi mengakibatkan mielosupresi yang mempengaruhi terjadinya disfungsi rongga mulut. Sedangkan pada lansia juga berisiko mengalami disfungsi rongga mulut lebih berat karena pada lansia kemampuan perbaikan jaringan lebih sulit, sehingga lansia juga rentan mengalami disfungsi rongga mulut (Dodd, et al. 2000; Nurhidayatun, 2012).
Selain itu kebiasaan dalam menjaga kebersihan mulut berkontribusi terhadap terjadinya disfungsi rongga mulut. Anak dengan oral hygiene yang buruk lebih berisiko mengalami disfungsi rongga mulut. Menurut Cancer Care Nova Stovia atau CCNS (2008), disfungsi rongga mulut dapat terjadi pada 40-80% pasien yang menjalani kemoterapi.
2.4.5 Penatalaksanaan Disfungsi Rongga Mulut
Menurut Harris, Harriman dan Maxwell (2008) serta Eilers (2004), beberapa intervensi yang dapat dilakukan untuk menangani disfungsi rongga mulut akibat kemoterapi atau radioterapi adalah oral care yang baik, pemberian mouth rinses,
cryotherapi, pelindung mukosa (mucosal protectant), agen antiseptic, agen anti
inflamasi, agen topical, cytokinelike agents dan growth factors. a. Oral Care Protocol
Oral care atau perawatan kavitas oral merupakan salah satu tindakan yang
bertujuan menjaga kesehatan mulut serta meminimalkan efek disfungsi rongga mulut akibat kemoterapi (Rubenstein, et al. 2004). Oral care dapat mengurangi jumlah mikroflora, nyeri dan perdarahan serta mencegah infeksi. Menurut Harris, Harriman dan Maxwell (2008) beberapa penelitian menunjukkan bahwa oral care saja kurang signifikan mencegah disfungsi rongga mulut. Oral Care harus disertai dengan penggunaan agen yang topical.
b. Agen Kumur (mouth rinses)
Agen kumur atau mouth rinses sering digunakan dalam pencegahan disfungsi rongga mulut (Eilers, 2004). Agen kumur harus memiliki karakteristik sebagai pembersih yang non-iritatif dan tidak membuat mulut kering (non-dehydrating). Zat yang dapat berperan sebagai pembersih mulut antara lain normal saline, sodium bikarbonat, campuran normal saline dengan sodium bikarbonat, madu, dan beberapa jenis herbal tertentu. Penggunaan cairan kumur yang mengandung alcohol dan chlorhexidine tidak dianjurkan karena dapat menyebabkan iritasi dan hipersensitivitas.
c. Cryotherapy
Cryotherapy merupakan intervensi memberikan butiran-butiran es atau popsicles
pada saat melakukan infus kemoterapi. Cryotherapy diharapkan dapat menyebabkan vasokontriksi pada sel epitel, sehingga meminimalkan masuknya obat kemoterapi pada sel. Intervensi ini masih dalam perdebatan karena pemberian
cryotherapy dalam jangka waktu lama dapat mengakibatkan vasokontriksi
pembuluh darah yang berlebihan (Eilers, 2004). d. Pelindung Mukosa
Pelindung mukosa memiliki efek cryoprotective yang diharapkan dapat meningkatkan proses penyembuhan dan regenerasi sel. Beberapa agen yang berperan sebagai pelindung mukosa adalah prostaglandin E2, hydroxypropyl
aminofostine. Menurut Eilers (2004) penggunaan agen ini masih dalam penelitian,
karena agen ini hanya melindungi beberapa bagian mukosa saja. e. Agen Antiseptik
Agen yang termasuk kategori ini adalah chlorhexidine, hydrogen peroksida dan
povidone iodine. Beberapa penelitian double-blind dan placebocontrol trial
menunjukan bahwa chlorhexidine tidak efektif jika dibandingkan dengan normal
saline untuk menurunkan insidensi, onset dan tingkat disfungsi rongga mulut
(Eilers, 2004). f. Agen Anti Inflamasi
Agen anti inflamsi yang berfungsi untuk mengurangi inflamsi akibat disfungsi rongga mulut adalah kamilosan liquid, chamomile dan kortikosteroid oral. Namun agen tersebut kurang signifikan (Eilers, 2004)
g. Agen Topikal
Agen topical agen yang diberikan untuk memberikan proteksi mukosa secara topical. Menurut Eilers (2004) yang termasuk agen topical adalah lidocaine,
capsaicine (candy based) dan morfin topikal. Pemberian agen topikal memiliki
beberapa tujuan. Lidokain dan morfin topikal digunakan untuk mengurangi nyeri.
Capsaicine yang diekstrak dari cabai ditujukkan untuk meningkatkan re-epitelisasi
membrane mukosa dan meningkatkan ambang batas nyeri pada area yang dioleskan (NCI, 2003; Berger, et al. 1995).
h. Cytokine-like Agent dan Growth Factors (GF)
Growth factors (GF) berfungsi sebagai agen anti toksisitas yang dapat
menghambat respon mukosa, meningkatkan keratinosit dan pertumbuhan fibroblast (Shih, et al. 2002).
2.4.6 Dampak Disfungsi Rongga Mulut pada Anak
Disfungsi rongga mulut dapat menimbulkan rasa nyeri di sekitar mulut, perdarahan, ulserasi, ketidaknyamanan pada mulut, dan penurunan sekresi di mulut (Tomlison & Kline, 2010; Garcia & Caple, 2011, Nurhidayatun, 2012). Selain itu disfungsi rongga mulut juga menyebabkan anak menjadi sulit makan dan dapat memperberat gejala anoreksia, karena proses makan menjadi tidak menyenangkan (Hockenberry & Wilson, 2009). Keadaan sulit makan tersebut akan mempengaruhi nutrisinya sehingga menyebabkan penurunan status nutrisi anak, ditandai dengan penurunan berat badan sekitar 10% dari berat badan sebelumnya (Garcia & Caple, 2011, Nurhidayatun, 2012).
Anoreksia yang dialami anak yang mengalami disfungsi rongga mulut dapat mempengaruhi proses tumbuh kembang anak, terutama pada tumbuh kembang fisiknya, yaitu mengalami keterlambatan peningkatan berat badan. Hal ini akan mempengaruhi kebutuhan energi yang dibutuhkan anak, terutama energy untuk meningkatkan kemampuan motorik halus dan motorik kasarnya (Hockenberry & Wilson, 2009).
Disfungsi rongga mulut juga dapat menimbulkan kesulitan bicara, karena mulut yang tidak nyaman dan penurunan atau peningkatan saliva (Garcia & Caple, 2011, Nurhidayatun, 2012).
Disfungsi rongga mulut akibat kemoterapi secara keseluruhan dapat menurunkan kualitas hidup anak. Beberapa penelitian menunjukkan bahwa efek disfungsi rongga mulut bukan hanya mengakibatkan gangguan menelan dan nyeri. Disfungsi rongga mulut ternyata berimbas pada fungsi-fungsi yang lain, seperti pola tidur, bicara dan menurunkan perasaan senang serta merubah mood (Syrjala, et al. 2004).
2.5 Penatalaksanaan Systematic oral care 2.5.1 Definisi Systematic oral care
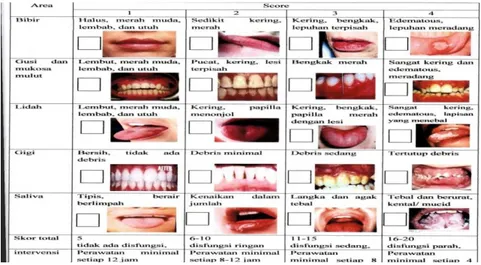
Systematic oral care adalah suatu tindakan oral care untuk mempertahankan
kebersihan mulut (oral hygiene) dengan menyikat gigi, flossing dan berkumur, yang dikembangkan untuk pasien kritis/ketergantungan total yang lebih terstrusktur. Frekuensi untuk oral care menggunakan systemaic oral care ditentukan oleh skor
Beck Oral Assessment Scale (BOAS) setidaknya setiap 12 jam. Menurut literature lain
yaitu American Academi of Pediatic Denistry atau AAPD (2008) anak yang sedang menjalani kemoterapi sebaiknya dilakukan oral care dasar dengan menyikat gigi dan lidah 2 sampai 3 kali sehari sesuai dengan status hematologi pasien. Beck Oral
Assessment Scale (BOAS) adalah teknik menilai fungsi dari rongga mulut dan gigi
perawatan mulut dengan evaluasi BOAS pasien dinilai terlebih dahulu tingkat kesadarannya, kemudian dilakukan penilaian untuk perdarahan pada gusi dengan teknik palpasi menggunakan jari tangan yang telah dilapisi kasa kemudian dilakukan penyikatan gigi secara sistematis.
2.5.2 Manfaat Systematic oral care
Adapun manfaat penilaian kebutuhan oral care dengan menggunakan metode BOAS yaitu:
a. Mengurangi mikroorganisme didalam mulut dan gigi b. Menurunkan resiko penyakit rongga mulut
c. Mengurangi penumpukan sisa makanan pada gigi d. Meningkatkan selera dan cita rasa makanan e. Meningkatkan rasa nyaman oral pasien
f. Menstimulasi sirkulasi ke jaringan oral, lidah dan gusi.
2.5.3 Beck Oral Assessment Scale (BOAS)
Setelah dilakukan pengkajian oral dengan metode BOAS skor yang di peroleh dapat diinterperatsikan yaitu sebagai berikut:
1). Skor 1-5 : tidak ada disfungsi 2). Skor 6-10 : disfungsi ringan 3). Skor 11-15 : disfungsi sedang 4). Skor 16-20: disfungsi berat
2.5.4 Pedoman Systematic oral care a. Pengkajian
1. Cuci tangan
2. Berikan penjelasan kepada klien dan keluarga klien tentang tindakan yang dilakukan.
3. Pakai sarung tangan bersih
4. Lakukan suction mulut (jika diperlukan untuk pasien tidak sadar) 5. Letakkan alat-alat di dekat pasien
6. Pasang tong spatel
7. Basahi kasa dengan air matang, bungkuskan pada jari telunjuk kemudian secara lembut palpasi dengan gerakan jari yang terbungkus kasa dari gusi bagian atas dari kiri ke kanan kemudian gusi bagian bawah dari kanan ke kiri
9. Jika saat palpasi ada perdarahan tidak boleh dilakukan sikat gigi tetapi membersihkan mulut dan gigi menggunakan deprees/kassa
b. Tindakan Sikat Gigi
1. Tong spatel tetap dipertahankan dengan tangan yang tidak dominan 2. Lembabkan sikat gigi dengan air matang
3. Bersihkan gigi depan dengan menempelkan sikat gigi pada garis sudut 450 dari sisi gusi. Gerakkan sikat gigi dengan tekanan lembut, gerakkan dengan arah atas bawah pada seluruh gigi bagian depan.
4. Bersihkan gigi depan bagian dalam, anjurkan anak untuk membuka mulut agak lebar, kemudian tempatkan sikat gigi secara vertical pada gigi depan bagian dalam. Gerakkan sikat gigi dengan arah atas – bawah, lakukan untuk gigi atas dan gigi bawah.
5. Bersihkan gigi bagian belakang, sikat bagian dalam dan bagian depannya, gerakan denga arah atas – bawah, pastikan semua gigi telah tersikat seluruhnya.
6. Bersihkan sikat gigi dengan air, kemudian sikat lidah anak dengan lembut. Sikat lidah dengan arah dari bagian belakang ke bagian depan. 7. Setelah prosedur menyikat gigi selesai, berikan kumur dengan air
minum biasa
8. Lakukan prosedur ini sesuai hasil pengkajian menggunakan Back Oral Assessment Scale (BOAS)
c. Tindakan menyikat gigi dengan kassa lembab : 1. Lembabkan kassa dengan air hangat
2. Lilitkan kassa pada jari tengah
3. Bersihkan seluruh permukaan gigi bagian depan dan bagian belakang secara perlahan – lahan
4. Lakukan prosedur ini sesuai hasil pengkajian menggunakan Back Oral
Assessment Scale (BOAS)
d. Tindakan berkumur (Mouth – Washing)
1. Ambil larutan madu kumur yang telah dipersiapkan
2. Anjurkan anak untuk berkumur dengan cairan kumur madu
3. Anjurkan anak untuk menggerakkan cairan madu di seluruh rongga mulut dengan menggerakkan cairan madu kumur di dalam mulut (seperti gerakan menghisap lalu meniup bola)
4. Orang tua atau perawat dapat mencontohkan gerakan berkumur pada anak.
5. Anjurkan anak untuk berkumur dengan larutan kumur madu sekitar 30 – 60 detik.
6. Setelah berkumur, larutan madu dibuang.
e. Tindakan memberikan madu topikal setelah selesai menyikat gigi 1. Cuci tangan dan gunakan sarung tangan bersih
2. Ambil 20 ml madu pada tempat yang bersih 3. Anjurkan anak untuk membuka mulut
4. Oleskan madu pada mukosa buccal, mukosa labial dan mukosa palatum secara merata.
5. Jika sulit mengoleskan, maka berikan madu topikal dengan menggunakan sendok dan anjurkan anak menggerakkan madu ke seluruh permukaan mulut
6. Madu dapat ditelan setelah madu dioleskan selama 5 menit atau seluruh bagian mulut terpapar dengan madu.
f. Tindakan perawatan bibir (lip care)
1. Bersihkan bibir dan sudut bibir dengan menggunakan kassa basah, kemudian keringkan dengan kassa kering
2. Oleskan madu pada seluruh permukaan bibir
3. Madu dapat dioleskan kapan saja saat anak menginginkan 4. Lakukan cuci tangan setelah melakukan seluruh tindakan
2.6 Penggunaan Madu dalam Penanganan Disfungsi Rongga Mulut 2.6.1 Definisi Madu
Menurut Suratno (2007) madu adalah cairan yang dihasilkan dari lebah. Madu merupakan produk dari nectar bunga yang telah mengalami aerodigestive di dalam traktus gastrointestinal lebah. Madu kemudian dikonsentrasikan melalui dehydrating
process di sarang lebah (Mottalebnejad,et al. 2008). Nectar merupakan larutan gula
sampai 80% (Bogdanov, 2010). Komposisi gula dalam nectar madu sangat lengkap yaitu mengandung sukrosa, glukosa dan fruktosa.
2.6.2 Karakteristik Fisik Madu
Madu mempunyai karakteristik yang khas diantaranya adalah madu berbentuk cairan kental, kekentalan cairan madu tergantung dari komposisi madu terutama kandungan airnya (Suratno, 2007; Bogdanov, 2010; Nurhidayatun, 2012). Selain itu madu juga memiliki sifat lambat dalam menyerap suhu lingkungan, tergantung dari komposisi dan derajat pengkristalannya (Suratno, 2007; Nurhidayatun, 2012).
Madu memiliki warna yang bervariasi mulai dari transparan hingga tidak berwarna seperti air, dari warna terang hingga hitam. Warna dasar madu adalah kuning kecoklatan seperti gula caramel. Komposisi zat aromatic dalam madu bervariasi, sehingga warna madu pun menjadi unik dan spesifik (Suratno, 2007; Bogdanov, 2010; Nurhidayatun, 2012).
Rasa madu yang khas ditentukan oleh kandungan asam organic dan karbohidratnya dan dipengaruhi oleh sumber nektarnya. Kebanyakan madu rasanya manis dan agak asam. madu cenderung mengkristal pada proses penyimpanan di suhu kamar, madu yang mengkristal merupakan akibat dari pembentukan kristal glukosa monohidrat, tergantung dari komposisi dan kondisi penyimpanan madu. Makin rendah kandungan airnya dan makin tinggi kadar glukosanya, maka makin cepat terjadi pengkristalan (Suratno, 2007; Bogdanov, 2010; Nurhidayatun, 2012).
2.6.3 Jenis Madu
Jenis madu dibagi berdasarkan sumber nektarnya, letak geografi dan teknologi pemrosesnya. Karakteristik madu berdasarkan sumber nektarnya contohnya : madu jeruk, madu cengkih, madu kapas, madu sage, madu bunga bakau, madu kopi, madu wild flower dan madu campuran. Sedangakn sesuai dengan letak geografisnya, dimana madu tersebut diproduksi. Misalnya madu Cina, madu Yaman, Madu Salandia Baru dan lain – lain. Jenis madu berdasarkan teknologi perolehannya dibedakan menjadi madu peras dan madu ekstrasi (Suratno, 2007; Bogdanov, 2010; Nurhidayatun, 2012).
2.6.4 Komposisi Kimia dan Biologi Madu
Komposisi terbesar dari madu adalah fruktosa dan glokosa (70%), yang merupakan gula sederhana yang mudah diabsorbsi oleh membrane mukosa saluran pencernaan. Komposisi terbesar kedua setelah gula adalah air atau kelembaban yaitu sekitar 17%, kandungan air dalam madu merupakan hal yang penting terutama pada proses penyimpanan (Bogdanov, 2010, Nurhidayatun, 2012). Madu juga merupakan salah satu sumber energy, dalam satu kilogram madu mengandung 3.280 kalori atau setara dengan 50 butir telur ayam, 5,7 liter susu, 25 buah pisang, 40 buah jeruk, 4 kg kentang dan 1,68 kg daging (Suratno, 2007; Nurhidayatun, 2012)
Secara mikrobiologi, madu mengandung enzim invertase, diastase, katalase, oksidase, dan peroksidase. Enzim invertase berfungsi untuk memecah sukrosa menjadi fruktosa dan glukosa; enzim diastase berfungsi mengubah zat tepung
dekstrin dan maltose; Enzim oksidasi berfungsi mengubah glukosa menjadi glukonolaktone, yang akan menghasilkan asam glukonat dan hydrogen peroksida; Enzim katalase berfungsi mengubah hydrogen peroksidase yang akan menimbulkan efek antibakteri (Bogdanov, 2010; Nurhidayatun, 2012).
Madu juga mengandung asam amino esensial yang penting untuk tubuh, seperti proline, tirosin, fenilalanin, glutamine dan asam asparat,kandungan asam amino berkisar antara 0 – 500 mg dalam 100 gram madu. Selain itu madu juga kaya akan vitamin dan mineral. Elemen mineral madu merupakan yang paling lengkap dan tinggi diantara produk organik lainnya (Bogdanov, 2010; Nurhidayatun, 2012).
2.6.5 Efek Terapeutik Madu a. Agen anti mikroba
Menurut Evans dan Flavin (2008), efek madu sebagai anti mikroba di peroleh dengan dua cara yaitu secara langsung (direct antimicrobial
action) dan tidak langsung (indirect antimicrobial action). Madu dapat
membunuh mikroba secara langsung karena madu mengandung zat-zat yang akan membunuh mikroba secara langsung. Di lain pihak, madu juga dapat membunuh mikroba secara tidak secara langsung. Hal ini berkaitan dengan kemampuan madu untuk mengaktivasi sistem imun, mekanisme kerja sifat anti inflamasi dan aktivitas prebiotik madu.
b. Agen Anti Oksidan
Madu memiliki fungsi sebagai anti oksidan yang memiliki kemampuan untuk melindungi jaringan dari stress oksidatif (Bogdanov, 2010). Selain itu madu juga dapat menghambat anion superoksida, anion superoksida diketahui dapat menyebabkan kerusakan jaringan karena radikal bebas (Berg, et al. 2008; Nurhidayatun, 2012)
c. Agen Anti Inflamasi
Evans dan Flavin (2008) mengatakan bahwa madu dapat mengurangi gejala inflamasi. Respon anti infasmasi pada madu berkaitan dengan pembentukan redikal bebas oleh hindrogen peroksida. Madu juga memiliki zat anti hitsamin. Anti histamin bekerja untuk mengurangi pemeabilitaskan kapiler, mengurangi oedema dan mengurangi aktifitas
free nerve ending pembawa sensasi nyeri (Al Waili dan Boni, 2003).
d. Agen Anti Mutagenik dan Anti Tumor
Penelitian Orsolic dan Basic (2004) menunjukkan bahwa madu juga memiliki efek anti metastasis. Pemberian madu topikal pada pasien dengan kanker payudara ternyata dapat menurunkan resiko metastasis sel kanker. Hal tersebut merupakan efek sekunder dari zat-zat anti oksidan dan anti inflamasi yang terkandung dalam madu (Jagathan & Mandal, 2009).
e. Agen Stimulasi Pertumbuhan Jaringan
Menurut Evans dan Flavin (2008) serta Molan (2005), madu efektif untuk menstimulasi proses penyembuhan dan pembentukan jaringan baru. Hal ini merupakan efek sekunder anti histamin pada madu yang dapat mengurangi oedema pada jaringan. Madu juga meningkatkan pembentukan fibroblast sehingga pembentukan jaringan baru menjadi lebih cepat. Hindogen peroksida selain berfungsi sebagai antimikroba, ternyata dapat juga meningkatakan aliran darah pada jaringan iskemik dan menstimulasi pembentukan sitokon oleh leukosit yang merupakan tanda proses penyembuhan (Evans & Flavin, 2008; Molan, 2005).
f. Agen Immunoactivating dan Immunosupressive
Beberapa penelitian menunjukkan bahwa madu dapat mengaktivasi sekaligus dapat mensupresi sistem imuan. Penelitian yang dilakukan oleh Al- Waili (2004) dalam Nurhidayatun (2012) menunjukkan bahwa konsumsi madu sekitar 1,2 g/kg BB selama dua minggu, terbukti dapat meningkatkan kadar serum besi sekitar 20% kadar limfosit dan eosinofil sebesar 50% dan kadar zinc, magnesium, hemoglobin dan volume packad cell. Penelitian yang dilakukan oleh Harfail, Orang dan Sheehada (2008), menunjukkan bahwa madu dapat meningkatkan proliferasi Limfosit B, Limfosit T dan neutrofil.
2.7 Pengaruh Madu Terhadap Disfungsi Rongga Mulut Akibat Kemoterapi Madu merupakan salah satu zat yang berperan penting dalam penanganan kanker. Sebuah systematic review yang dilakukan oleh Bardy, et al. (2008) membahas tentang penggunaan madu dan nilai potensinya dalam perawanan kanker.
Systematic review tersebut menyimpulkan madu memiliki pengaruh yang signifikan
terhadap penyembuhan luka, pengurangan angka infeksi, penurunan penggunaan antibiotik, penurunan scarring dan penurunan nyeri pada pasien kanker. Penelitian tersebut menunjukkan bahwa madu efektif digunakan dalam penanganan disfungsi rongga mulut akibat radioterapi, mengurangi jumlah mikroba di mulut pada pasien kanker kepala dan leher, ulserasi malignan dan infleksi akibat kanker pada anak.
Penelitian lain yang dilakukan oleh Mottalebnejad, et al. (2008) pada pasien dewasa dengan kanker kepala dan leher yang mendapatkan radioterapi dengan besar sampel sebanyak 40 sampel, penelitian ini menggunakan madu dalam melakukan perawatan mulut (kelompok intervensi) dan menggunakan normal salin 0,9% (kelompok kontrol), perawatan mulut dilakukan dengan cara menggunakan madu sebanyak 20 ml yang dilakukan 15 menit sebelum radioterapi, 15 menit dan 6 jam sesudah radioterapi. Hasil penelitian ini menunjukkan bahwa madu terbukti dapat menurunkan skor disfungsi rongga mulut secara signifikan (p<0,005).
2.8 Cara Penggunaan Madu untuk Disfungsi Rongga Mulut Akibat Kemoterapi
Menurut Evans & Flavin (2008), madu dapat digunakan untuk mencegah disfungsi rongga mulut akibat kemoterapi. Madu harus bersifat medical honey, yaitu madu murni, higenensi, diolah secara tepat, dan telah dilakukan pemeriksaan tidak mengandung zat berbahaya atau bakteri. Madu dapat diberikan sebagai agen topikal, yaitu dioleskan pada rongga mulut setelah menyikat gigi. Menurut penelitian Mottalebnejad, et al. (2008), jumlah madu yang dioleskan adalah sekitar 20 ml. Setelah dioleskan kemudian ditunggu selama 5 menit, agar madu dapat terabsorbsi oleh sel- sel kapiler mukosa, setelah itu madu boleh ditelan. Dalam rangka memastikan bahwa semua bagian mukosa mulut setelah terpapar dengan madu, maka madu juga diberikan sebagai cairan kumur. Cara pembuatan cairan kumur adalah dengan mengecerkan satu sendok (±15 ml) madu dengan 50 ml air minum, cairan ini siap digunakan sebagai mouthwasher (Cooksley, 2006). Berkumur dilakukan selama 30- 60 detik (Rashad, et al. 2008).
Menurut Nurhidayah (2011), systematic oral care menggunakan madu dilaksanakan selama lima hari. Pemilihan waktu lima hari dikarenakan terdapat alasan patobiologi. Menurut Cancer Care Nova Stovia (2008), proses terjadinya disfungsi rongga mulut terjadi dalam lima fase. Fase pertama terjadi beberapa jam setelah kemoterapi. Pada fase ini terjadi stres oksidasi sel akibat agen kemoterapi dan sel mukosa masih terlihat normal dan manifestasi klinis masih belum terlihat. Selanjutnya,pada fase kedua dan ketiga, terjadi aktivasi agen – agen pro inflamasi.
Pada fase ini terjadi perubahan biologis yang signifikan, tetapi biasanya belum menunjukkan perubahan yang nyata pada sel mukosa. Fase ini akan mulai hari pertama sampai ketiga setelah kemoterapi. Fase berikutnya adalah fase ulserasi dengan inflamasi. Pada fase ini seluruh agen – agen pro inflamasi aktif sehingga menyebabkan terjadinya inflamasi pada mukosa. Manifestasi kllinis perubahan mukosa seperti adanya ulserasi, eritema, oedema, dan nyeri. Fase terakhir adalah fase penyembuhan, fase ini dimulai setelah ada sinyal dari matrik ektraseluler. Sinyal ini akan memulai proliferasi sel epitel.
Madu yang digunakan dalam penelitian ini adalah madu murni yang diproduksi oleh Perum Perhutani, yaitu jenis madu hutan multiflora. Madu perhutani telah mendapatkan lisensi Standar Nasional Indonesia (SNI) dan telah diuji kualitasnya oleh Pusat Perlebahan Nasional Perhutani. Berikut ini disajikan hasil uji Madu Perhutani menurut persyaratan SNI :
Tabel 1. Hasil uji madu perhutani menurut persyaratan SNI
No Jenis Uji Satuan Hasil Uji Persyaratan
1 Aktivitas enzim diastase DN 11 Min. 3
2 Kadar air % 20 Max.22
3 Guka produksi (dihitung sebagai glukosa) %.b/b 79,7 Min. 60
4 Sukrosa %.b/b 1,46 Max. 10
5 Keasaman MI
N.NaOH/kg
30 Max. 40
6 Padatan yang tak larut %.b/b negatif Max. 0,5
7 Abu %.b/b 0,34 Max. 50
8 Hidroksimetilfurfural mg/kg 40 Max. 50
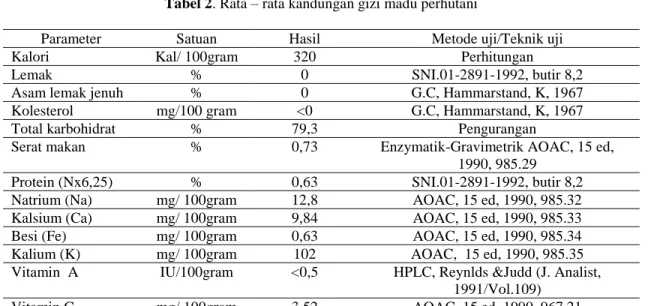
Tabel 2. Rata – rata kandungan gizi madu perhutani
Parameter Satuan Hasil Metode uji/Teknik uji
Kalori Kal/ 100gram 320 Perhitungan
Lemak % 0 SNI.01-2891-1992, butir 8,2
Asam lemak jenuh % 0 G.C, Hammarstand, K, 1967
Kolesterol mg/100 gram <0 G.C, Hammarstand, K, 1967
Total karbohidrat % 79,3 Pengurangan
Serat makan % 0,73 Enzymatik-Gravimetrik AOAC, 15 ed,
1990, 985.29
Protein (Nx6,25) % 0,63 SNI.01-2891-1992, butir 8,2
Natrium (Na) mg/ 100gram 12,8 AOAC, 15 ed, 1990, 985.32 Kalsium (Ca) mg/ 100gram 9,84 AOAC, 15 ed, 1990, 985.33
Besi (Fe) mg/ 100gram 0,63 AOAC, 15 ed, 1990, 985.34
Kalium (K) mg/ 100gram 102 AOAC, 15 ed, 1990, 985.35
Vitamin A IU/100gram <0,5 HPLC, Reynlds &Judd (J. Analist, 1991/Vol.109)
Vitamin C mg/ 100gram 3,52 AOAC, 15 ed, 1990, 967.21