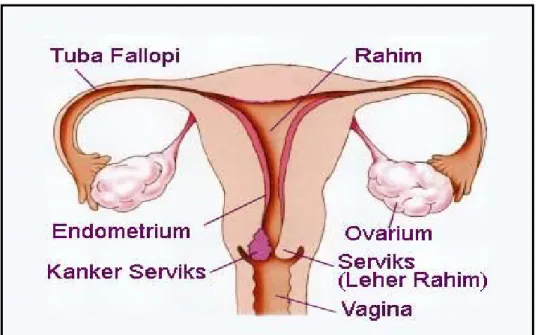
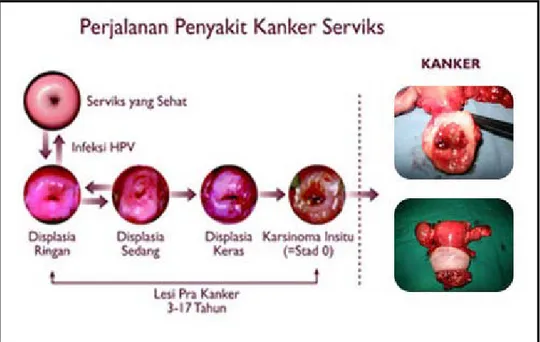
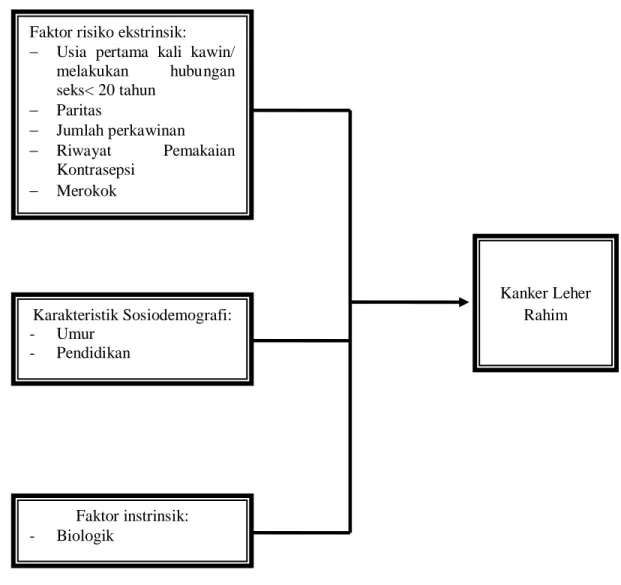
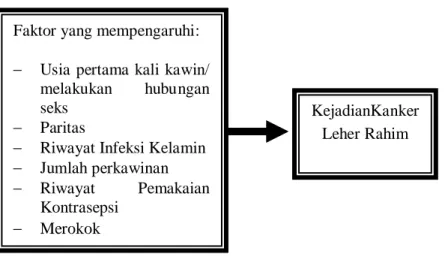
BAB 2 TINJAUAN PUSTAKA. yang dapat menyerang jaringan disekitarnya dan jika berlanjut dapat menyerang
Teks penuh
Gambar
Dokumen terkait
diibaratkan seperti teknologi penginderaan jarak jauh menggunakan citra satelit yang digunakan untuk mendeteksi potensi sumber daya alam di suatu titik lokasi,
sumur selama selang selama selang waktu gg waktu tertentu tertentu dengan dengan laju gg laju alir jj alir yang y g y g yang tetap tetap p p ,, kemudian.. kemudian menutup menutup
bedaan konsentrasi efektif dan interaksi per- lakuan konsentrasi efektif berbagai pelarut dengan lama waktu transportasi tidak ber- pengaruh nyata terhadap kelangsungan hi- dup
Obat dimakan ke dalam perut, tidak dapat dibedakan apakah obat herbal Cina atau obat barat, jadi “obat dapat mengobati penyakit, juga dapat menyebabkan penyakit”, adalah 2
Variabel yang digunakan dalam penelitian ini adalah uang saku, usia, nilai rata-rata UN SMA, banyak organisasi, lama mahasiswa dalam menggunakan internet, lama waktu
Jakarta Pusat, Arifin mengatakan, Jakarta Pusat Fair 2015, yang didanai APBD keberadaaannya harus bisa bermanfaat untuk pegawai dan warga. “Melalui kegiatan seperti ini,
Puji dan syukur penulis panjatkan kepada Allah SWT karena berkat rahmat dan karunia-Nya penulis dapat menyelesaikan penyusunan skripsi yang berjudul “Uji
Ditanya: (a) Jarak mendatar objek terhadap dasar laut dibawah towfish, (b) panjang objek dilapangan, (c) lebar objek dilapangan, dan (d) tinggi objek Dijawab:.. (a) Jarak