BAB II
TINJAUAN PUSTAKA 2.1 Tuberkulosis (TB) Paru
2.1.1 Definisi Tuberkulosis (TB) Paru
Tuberkulosis yang dulu disingkat dengan TBC karena berasal dari kata
tuberculosis adalah suatu penyakit infeksi menular yang disebabkan bakteri
Mycobacterium tuberculosis, yang dapat menyerang berbagai organ, terutama
paru-paru, namun saat ini lebih lazim disingkat dengan TB saja (Aditama, 1994).
TB Paru merupakan penyakit infeksi yang menyerang paru-paru yang secara khas
ditandai oleh pembentukan granuloma (tumor kecil) dan menimbulkan nekrosi
jaringan (kematian jaringan). Penyakit ini bersifat menahun dan dapat menular
dari penderita kepada orang lain yang disebabkan oleh kuman (Manurung dkk,
2015).
Tuberkulosis disebabkan oleh kuman dan karena itu tuberkulosis
bukanlah disebabkan oleh keturunan. Karena disebabkan oleh kuman, maka
tuberkulosis dapat ditularkan dari seseorang ke orang lain. Bila seorang penderita
tuberkulosis batuk-batuk, maka kuman tuberkulosis yang ada di dalam
paru-parunya tersebut akan ikut dibatukkan keluar atau ikut dikeluarkan, dan bila
kemudian terisap ataupun terhirup orang lain maka kuman tuberkulosis itu akan
ikut pula terhirup dan mungkin menimbulkan penyakit. Sekali batuk dapat
menghasilkan sekitar 3000 percikan dahak dan umumnya penularan terjadi dalam
ruangan dimana percikan dahak berada dalam waktu yang lama (Depkes RI,
2007). Perlu diketahui kuman tuberkulosis dari dalam paru tidak hanya keluar
berbicara, bahkan bernyanyi ataupun bersiul misalnya, yang keluar dalam bentuk
percikan dahak (droplet nuclei). Hanya saja perlu diketahui bahwa tidak semua
penderita tuberkulosis paru berpotensi menularkan penyakitnya kepada orang lain.
Banyak faktor yang berperan dalam penularan penyakit tergantung dari jumlah
kuman yang ada, tingkat keganasan kuman tersebut, dan daya tahan tubuh
seseorang yang ditulari (Aditama, 1994).
Sementara itu selain di paru, tuberkulosis adalah suatu penyakit infeksi
yang dapat mengenai berbagai alat tubuh manusia. Kita mengenal ada
tuberkulosis kulit, tuberkulosis ginjal, tuberkulosis usus, tuberkulosis tulang,
tuberkulosis selaput otak dan lain-lain. Semua jenis tuberkulosis ini sama-sama
disebabkan oleh Mycobacterium tuberculosis dan obatnya pun pada dasarnya
sama pula, hanya saja gejalanya yang berbeda. Namun tuberkulosis yang paling
sering ditemui adalah di paru. Hal ini terjadi karena penularan penyakit ini
terutama melalui udara yang mengandung kuman tuberkulosis dan terhirup oleh
penderita. Udara dan kuman yang terhirup tentunya akan masuk ke paru terlebih
dahulu (Aditama, 1994).
Kuman ini berbentuk batang, mempunyai sifat khusus yaitu tahan
terhadap asam pewarnaan. Oleh karena itu disebut juga sebagai Basil Tahan Asam
(BTA). Kuman Tuberkulosis cepat mati dengan sinar matahari langsung, tetapi
dapat bertahan hidup beberapa jam di tempat yang gelap dan lembab. Dalam
jaringan tubuh kuman ini dapat dormant, tertidur lama selama beberapa tahun
Aditama (2000) mengatakan bahwa, kuman ini berbentuk batang dan
salah satu sifat utama kuman tuberkulosis ini ialah bersifat tahan asam, sehingga
kuman ini disebut juga sebagai basil tahan asam (BTA). Maksudnya adalah bila
basil ini telah diwarnai makan warna tersebut tidak akan luntur walaupun diberi
bahan kimia yang sifatnya asam, misalnya H2SO4. Hal ini berbeda dengan
golongan basil yang lain, apabila diberikan warna maka warna tersebut akan
luntur dengan pemberian bahan bersifat asam. Kuman Tuberkulosis cepat mati
dengan sinar matahari langsung, tetapi dapat bertahan hidup beberapa jam di
tempat yang gelap dan lembab. Dalam jaringan tubuh kuman ini dapat dormant,
yang dapat tertidur lama selama beberapa tahun (Depkes RI, 2006).
Basil penyebab tuberkulosis ini ditemukan oleh seorang ilmuwan Jerman
yang bernama Robert Koch pada tahun 1882. Hasil penemuannya ini dilaporkan
kepada masyarakat ilmiah pada tanggal 24 Maret pada tahun 1882 juga, oleh
karena itu setiap tanggal 24 Maret setiap tahunnya diperinagti sebagai TB Day
(Hari Tuberkulosis) (Aditama, 1994).
2.1.2 Gejala Klinis TB Paru
Berdasarkan Depkes (2000) dalam Pedoman Nasional Penanggulangan
Tuberkulosis, gejala umum TB Paru adalah batuk lebih dari 4 minggu dengan atau
tanpa sputum, malaise, gejala flu, demam ringan, nyeri dada, batuk darah.
Pada stadium awal penyakit TB Paru tidak menunjukan tanda dan gejala
yang spesifik. Namun seiring dengan perjalanan penyakit akan menambah
kerusakan jaringan paru, sehingga dapat meningkatkan produksi sputum yang
pengeluaran dahak. Selain itu, penderita dapat merasa letih, lemah, dan di tandai
dengan berkeringat pada malam hari tanpa melakukan aktivitas dan mengalami
penurunan berat badan yang berarti. (Manurung dkk, 2015).
Gejala klinis TB dapat dibagi menjadi 2 golongan, yaitu gejala lokal dan
gejala sistemik. Bila organ yang terkena adalah paru maka gejala lokal ialah gejala
respiratorik (Aditama, 2002).
a. Gejala Respiratorik
Gejala respiratorik sangat bervariasi dari mulai tidak bergejala sampai gejala
yang cukup berat bergantung dari luas lesi. Gejala respiratorik terdiri dari:
Batuk ≥ 3 minggu
Batuk baru timbul apabila proses penyakit telah melibatkan bronkus.
Batuk mula-mula terjadi oleh karena iritasi bronkus; selanjutnya akibat
adanya peradangan pada bronkus, batuk akan menjadi produktif dengan
kata lain sifat batuk dimulai dari batuk kering (non produktif) kemudian
setelah timbul peradangan menjadi batuk produktif (sputum).
Batuk darah
Batuk darah terjadi akibat pecahnya pembuluh darah. Berat dan
ringannya batuk darah yang timbul, tergantung dari besar kecilnya
pembuluh darah yang pecah.
Sesak napas
Gejala ini ditemukan pada penyakit yang lanjut dengan kerusakan paru
yang cukup luas.
Gejala ini jarang ditemukan, gejala ini timbul apabila sistem persyarafan
yang terdapat di pleura (selaput paru) terkena sehingga menimbulkan
pleuritis. Gejala ini bersifat lokal.
b. Gejala Sistemik
Demam
Demam merupakan gejala pertama dari tuberkulosis paru, biasanya
timbul pada sore dan malam hari disertai dengan keringat mirip demam
influenza yang segera mereda. Tergantung dari daya tahan tubuh
penderita dan virulensi kuman. Serangan demam yang berikut dapat
terjadi setelah 3 bulan, 6 bulan, dan 9 bulan. Demam seperti influenza ini
hilang timbul dan semakin lama makin panjang masa serangannya.
Demam dapat mencapai suhu tinggi yaitu 40°−41°C.
Malaise
Karena tuberkulosis bersifat radang menahun. maka dapat terjadi rasa
tidak enak badan, pegal-pegal, nafsu makan berkurang, badan makin
kurus, sakit kepala, mudah lelah dan pada wanita kadang-kadang dapat
terjadi gangguan siklus haid.
2.2 Penatalaksanaan Penderita TB Paru 2.2.1 Penemuan Penderita TB Paru
Penemuan penderita Tb Paru dapat dilakukan secara pasif, artinya
penjaringan tersangka penderita dilaksanakan pada mereka yang datang
berkunjung ke unit pelayanan kesehatan (UPK). Penemuan secara pasif tersebut
didukung dengan penyuluhan secara aktif baik oleh petugas kesehatan maupun
biasanya dikenal dengan sebutan passive promotive case finding (Depkes RI,
2002).
Penemuan kasus bertujuan untuk mendapakan kasus TB Paru melalui
serangkaian kegiatan mulai dari penjaringan terduga penderita TB, pemeriksaan
fisik dan laboratories, menentukan diagnosis serta menentukan klasifikasi
penyakit dan tipe penderita TB sehingga dapat dilakukan pengobatan agar sembuh
dan tidak menularkan penyakitnya kepada orang lain (Kemenkes, 2014).
Kegiatan ini membutuhkan adanya penderita yang memahami dan sadar
akan gejala TB, akses terhadap fasililtas kesehatan dan adanya tenaga kesehatan
yang kompeten yang mampu melakukan pemeriksan terhadap gejaaa dan keluhan
tersebut. Penemuan penderita merupakan langkah pertama dalam kegiatan
tatalaksana penderita TB. Penemuan dan penyembuhan penderita TB menular.
secara bermakna akan dapat menurunkan kesakitan dan kematian akibat TB,
penularan TB Paru di masyarakat dan sekaligus merupakan kegiatan pencegahan
penularan TB yang paling efektif di masyarakat. Penemuan secara aktif dapat
dilakukan terhadap:
a. Kelompok khusus yang rentan terhadap atau berisiko tinggi sakit TB seperti
pada penderita HIV, diabetes mellitus (DM), dan malnutrisi.
b. Kelompok yang rentan karena berada di lingkungan yang berisiko tinggi
terjadinya penularan TB, seperti lapas/rutan, tempat pengungsian, daerah
kumuh, tempat kerja, asrama, serta panti jompo.
d. Kontak erat dan langsung dengan penderita TB dan penderita TB resisten
obat.
Selain itu, semua penderita TB Paru BTA positif dengan gejala yang
sama harus diperiksa spesimen dahaknya dalam waktu 2 hari berturut-turut, yaitu
Sewaktu-Pagi-Sewaktu (SPS).
2.2.2 Diagnosis TB Paru
Proses penegakan diagnosis diawali dengan anamnesis tentang
gejala-gejala yang ada kemudian dilanjutkan dengan pemeriksaan fisik. Setelah itu akan
dilakukan pemeriksaan dahak untuk mencari ada tidaknya kuman TB dalam
bentuk basil tahan asam (BTA) (CDC, 2011).
Keputusan Menteri Kesehatan Republik Indonesia tentang pedoman
penanggulangan tuberkulosis tahun 2010 yang menerangkan, diagnosis TB paru
ditegakkan mulai dari melakukan pemeriksaan semua terduga penderita TB
dengan mengumpulkan 3 spesimen dahak dalam waktu 2 hari kunjungan, yaitu
Sewaktu-Pagi-Sewaktu (SPS). Pada program TB Nasional, penemuan BTA
melalui pemeriksaan dahak mikroskopis merupakan diagnosis utama, karena
pemeriksaan mikroskopis sangat spesifik (98%) untuk TB Paru (WHO, 2002).
Pemeriksaan lain seperti foto toraks, biakan dan uji kepekaan dapat digunakan
sebagai penunjang diagnosis sepanjang sesuai dengan indikasinya. Tidak
dibenarkan mendiagnosis TB hanya berdasarkan pemeriksaan foto toraks saja.
Foto toraks tidak selalu memberikan gambaran yang khas pada TB Paru, sehingga
Pemeriksaan dahak berfungsi untuk menegakkan diagnosis, menilai
keberhasilan pengobatan dan menentukan potensi penularan. Pemeriksaan dahak
untuk menegakkan diagnosis dengan mengumpulkan 3 bahan dahak yang
dikumpulkan dalam 2 hari kunjungan yang berurutan yang dikenal dengan konsep
Sewaktu-Pagi-Sewaktu (SPS) (Aditama, 2000).
Sewaktu : Dahak dikumpulkan pada saat terduga penderita TB datang
berkunjung pertama kali ke UPK. Pada saat pulang, terduga
penderita membawa sebuah pot penampung dahak untuk
mengumpulkan dahak pada pagi hari kedua.
Pagi : Dahak dikumpulkan di rumah pada pagi hari kedua, segera setelah
bangun tidur. Pot penampung dibawa dan diserahkan sendiri ke
pada petugas UPK.
Sewaktu : Dahak dikumpulkan kembali di UPK pada hari kedua, saat terduga
penderita menyerahkan dahak pagi hari.
Untuk menghindari risiko penularan, pengambilan dahak dilakukan
ditempat terbuka dan jauh dari orang lain. Jika keadaan tidak memungkinkan,
gunakanlah ruangan terpisah yang mempunyai ventilasi cukup (Depkes RI, 2002).
Pemeriksaan dahak BTA lazimnya dilakukan 3 kali berturut-turut untuk
menghindari faktor kebetulan. Bila hasil pemeriksaan dahak minimal 2 kali
positif, maka penderita sudah dapat dipastikan sakit TB Paru (Hudoyo, 2008).
Untuk interpretasi pemeriksaan mikroskopis dahak pasien dapat dibaca dengan
skala IUATLD (rekomendasi WHO). Skala IUATLD (International Union
Tidak ditemukan BTA dalam 100 lapang pandang, disebut negatif
Ditemukan 1-9 BTA dalam 100 lapang pandang, ditulis jumlah kuman
yang ditemukan
Ditemukan 10-99 BTA dalam 100 lapang pandang disebut + atau (1+)
Ditemukan 1-10 BTA dalam 1 lapang pandang, disebut ++ atau (2+)
Ditemukan >10 BTA dalam 1 lapang pandang, disebut +++ atau (3+)
2.3 Pengobatan TB Paru
Pengobatan tuberkulosis bertujuan untuk menyembuhkan penderita dan
memperbaiki produktivitas serta kualitas hidup penderita, mencegah kematian
oleh karena TB dan dampak buruk selanjutnya, mencegah kekambuhan,
memutuskan rantai penularan dan mencegah terjadinya resistensi kuman terhadap
obat anti tuberkulosis (OAT) (Kemenkes RI, 2014). Mikrobakteri merupakan
kuman tahan asam yang sifatnya berbeda dengan kuman lain karena tumbuhnya
sangat lambat dan cepat sekali timbul resistensi bila terpajan dengan satu obat.
Umumnya antibiotika bekerja lebih aktif terhadap kuman yang cepat membelah
dibandingkan dengan kuman yang lambat membelah.
Pengobatan tuberkulosis terbagi menjadi 2 fase yaitu fase awal/intensif
(2-3 bulan) dan fase lanjutan 4 atau 7 bulan. Paduan obat yang digunakan terdiri
dari paduan obat utama dan tambahan (Perhimpunan Dokter Paru Indonesia/PDPI,
2011). Pengobatan TB merupakan salah satu upaya paling efisien untuk mencegah
penyebaran lebih lanjut dari kuman TB. Obat Anti Tuberkulosis (OAT) adalah
Berdasarkan Kemenkes (2014) dalam Pedoman Nasional Pengendalian
Tuberkulosis, pengobatan yang adekuat harus memenuhi prinsip:
Pengobatan diberikan dalam bentuk paduan OAT yang tepat yang
mengandung minimal 4 macam obat untuk mencegah terjadinya
terjadinya resistensi.
Diberikan dalam dosis yang tepat.
Ditelan secara teratur dan diawasi secara langsung oleh PMO
(Pengawas Menelan Obat) sampai selesai pengobatan.
Pengobatan diberikan dalam jangka waktu yang cukup terbagi dalam
tahap awal serta tahap lanjutan untuk mencegah kekambuhan.
Pengobatan tuberkulosis dilakukan dengan prinsip-prinsip sebagai
berikut:
OAT harus diberikan dalam bentuk kombinasi beberapa jenis obat,
dalam jumlah cukup dan dosis tepat sesuai dengan kategori
pengobatan. Jangan gunakan OAT tunggal (monoterapi). Pemakaian
OAT Kombinasi Dosis Tetap (OAT-KDT) lebih menguntungkan dan
sangat dianjurkan.
Untuk menjamin kepatuhan pasien menelan obat, dilakukan
pengawasan langsung (DOT: Directly Observed Treatment) oleh
seorang Pengawas Menelan Obat (PMO) (Depkes RI, 2007).
Pengobatan TB diberikan dalam 2 tahap yaitu tahap intensif dan
Pengobatan TB menurut Kemenkes (2014) dalam Pedoman Nasional
Pengendalian Tuberkulosis, harus selalu meliputi tahap intensif (awal) dan tahap
lanjutan dengan maksud:
a. Tahap Intensif (Awal)
Pada tahap intensif (awal) penderita diberikan pengobat setiap hari
dan perlu diawasi secara langsung untuk mencegah terjadinya
resistensi obat. Pada umumnya bila pengobatan tahap intensif
tersebut diberikan secara tepat dan teratur, biasanya daya penularan
penderita sangat menurun dalam kurun waktu 2 minggu. Pengobatan
pada tahap intensif semua pasien baru harus diberikan selama 2
bulan, sehingga sebagian besar penderita TB Paru BTA(+) menjadi
BTA(-) dalam 2 bulan (Depkes RI, 2007).
b. Tahap Lanjutan
Pengobatan pada tahap lanjutan merupakan tahap penting untuk
membunuh sisa-sisa kuman yang masih ada di dalam tubuh
khususnya kuman persister sehingga mencegah terjadinya
kekambuhan (Depkes RI, 2007). Pada tahap ini, penderita mendapat
jenis obat lebih sedikit, namun dalam jangka waktu yang lebih lama.
Obat Anti Tuberkulosis (OAT) yang digunakan dalam pengobatan TB
adalah sebagai berikut:
a. Isoniazid (H): dikenal dengan INH, dapat membunuh 90% populasi
kuman dalam beberapa hari pertama pengobatan. Sangat efektif
b. Rimfapisin (R): bersifat bakterisid, dapat membunuh kuman semi-dormant (persister).
c. Parazinamid (Z): bersifat bakterisid, dapat membunuh kuman yang
berada dalam sel dengan suasana asam.
d. Streptomisin (S): bersifat bakterisid.
e. Etambutol (E): bersifat bakteriostatik.
Jenis obat tambahan lainnya adalah:
a) Kanamisin
b) Kuinolon
c) Devirat rifamoisin
d) Obat lainnya masih dalam penelitian; makrolide, amoksilin + asam
klavulanat.
Paduan obat yang digunakan di Indonesia sesuai dengan rekomendasi
WHO yang digunakan oleh Kemenkes (2014) dalam Program Nasional
Pengendalian Tuberkulosis adalah:
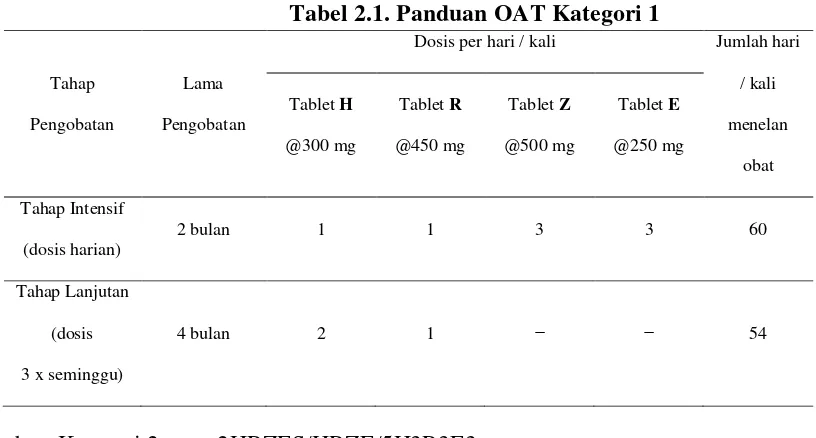
a. Kategori 1 : 2HRZE/4H3R3
Tahap intensif terdiri dari Isoniazid (H), Rifampicine (R), Pirazinamid (Z), dan Ethambutol (E) obat-obat tersebut diberikan setiap hari selama 2 bulan (2HRZE). Kemudian diteruskan dengan tahap lanjutan yang terdiri Isoniazid
(H) dan Rifampicine (R), diberikan 3 kali dalam seminggu selama 4 bulan (4H3R3).
Paduan OAT ini diberikan kepada:
Penderita TB Paru BTA(-) dan Rontgen(+) sakit berat
Penderita TB Ekstra Paru berat
Tabel 2.1. Panduan OAT Kategori 1
Tahap
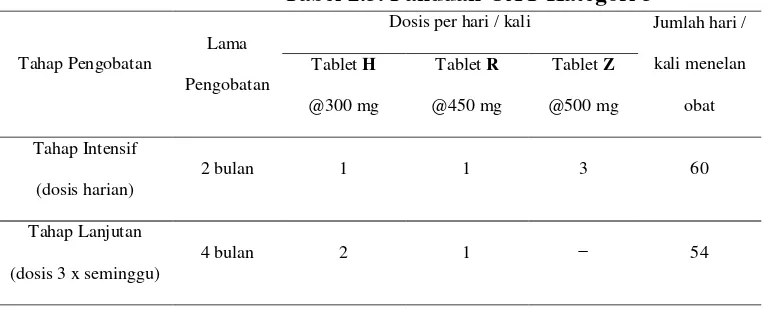
b. Kategori 2 : 2HRZES/HRZE/5H3R3E3
Tahap intensif diberikan selama 3 bulan, yang terdiri dari 2 bulan dengan
Isoniazid (H), Rifampicine (R), Pirazinamid (Z), dan Ethambutol (E), dan suntikan Streptomisin (S) setiap hari di UPK. Dilanjutkan 1 bulan dengan Isoniazid (H), Rifampicine (R), Pirazinamid (Z), dan Ethambutol (E), setiap hari. Setelah itu diteruskan dengan tahap lanjutan selama 5 bulan dengan
Isoniazid (H), Rifampicine (R), dan Ethambutol (E), yang diberikan 3 kali dalam seminggu. Perlu diperhatikan, suntikan Streptomisin (S) diberikan setelah penderita selesai menelan obat.
Paduan OAT ini diberikan kepada:
Penderita kambuh (relaps)
Penderita gagal (failure)
Tabel 2.2. Panduan OAT Kategori 2 dan Ethambutol (E) diberikan setiap hari selama 2 bulan (2HRZ). Kemudian diteruskan dengan tahap lanjutan terdiri dari Isoniazid (H), Rifampicine (R), diberikan selama 4 bulan diberikan 3 kali seminggu (4H3R3).
Paduan OAT ini diberikan kepada:
Penderita baru BTA(-) dan Rontgen(+) sakit ringan
Penderita Ekstra Paru ringan, yaitu TB Kelenjar Limfe, TB Kulit, TB
Tulang (kecuali tulang belakang), sendi, dan kelenjar adrenal
Tabel 2.3. Panduan OAT Kategori 3
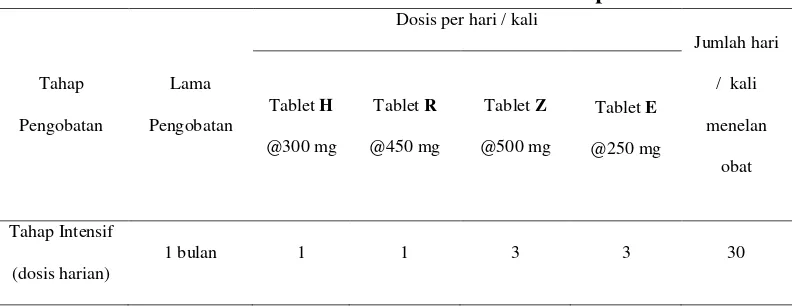
d. OAT Sisipan : HRZE
Bila pada akhir tahap intensif dari pengobatan dengan kategori 1 atau kategori
2, hasil pemeriksaan sputum masih BTA(+), maka diberikan obat sisipan
Isoniazid (H), Rifampicine (R), Pirazinamid (Z), dan Ethambutol (E) (HRZE) setiap hari selama 1 bulan.
Tabel 2.4. Panduan OAT Sisipan
Tahap
Dalam kegiatan pengobatan TB, harus selalu dilakukan pemantauan.
Pemantauan kemajuan dan hasil pengobatan dilaksanakan dengan pemeriksaan
ulang dahak secara mikroskopis (Kemenkes RI, 2014). Pemeriksaan dahak secara
mikroskopis lebih baik dibandingan dengan pemeriksaan radiologis dalam
memantau kemajuan pengobatan. Memantau kemajuan pengobatan dilakukan
dengan pemeriksaan spesimen sebanyak 2 kali (sewaktu dan pagi).
Hasil pemeriksaan dinyatakan negatif, bila kedua spesimen tersebut
negatif. Bila salah satu spesimen positif, maka hasil pemeriksaan ulang dahak
tersebut dinyatakan positif (Depkes RI, 2000).
Menurut Aditama (2004) kepada penderita harus selalu diberikan
beberapa obat anti tuberkulosis (OAT) sekaligus. Hal ini harus dilakukan untuk
penderita hanya diberikan satu macam obat saja, maka dalam waktu singkat
kuman tuberkulosis yang ada dalam tubuhnya akan kebal terhadap obat itu, dan
obat itu menjadi tidak mempan dan tidak dapat membunuh kuman yang ada. Oleh
karena itu, tuberkulosis tidak boleh diobati hanya dengan satu obat saja.
Selain itu, di dalam tubuh kuman tuberkulosis terbagi dalam empat
kelompok populasi kuman. Kelompok pertama, yang biasa disebut populasi A,
merupakan kuman yang sangat aktif membelah diri untuk berkembang biak; dan
kelompok kedua, populasi B, merupakan kuman yang tumbuhnya sangat lamban
dan lebih banyak hidup dalam lingkungan pH yang rendah yaitu suasana asam.
Sedangkan, kelompok ketiga populasi C, adalah kuman tuberkulosis yang berada
dalam keadaan dormant hampir sepanjang waktu, yang kadang-kadang diam
tenang dan kadang-kadang aktif membelah diri untuk memperbanyak diri; dan
terakhir populasi D adalah kuman yang disebut “dormant” karena sama sekali
tidak bisa dipengaruhi oleh obat anti tuberkulosis (OAT) yang hanya diam saja
dan tidak menimbulkan penyakit secara langsung, yang hanya bisa dimusnahkan
oleh mekanisme pertahanan tubuh manusia itu sendiri. Adanya empat kelompok
kuman ini menjadi salah satu alasan mengapa OAT diberikan dalam beberapa
macam sekaligus dan tidak bisa hanya dengan satu macam saja (Aditama, 2002).
2.3.1 Hasil Pengobatan TB Paru
Hasil pengobatan seorang penderita dapat dikategorikan sebagai sembuh,
pengobatan lengkap, meninggal, pindah (transfer out), lalai (default/DO), dan
a. Sembuh
Penderita dinyatakan sembuh bila penderita telah menyelesaikan
pengobatannya secara lengkap dan pemeriksaan ulang dahak (follow up)
paling sedikit 2 kali berturut-turut hasilnya negatif (yaitu pada AP dan/atau
sebulan sebelum AP, dan pada satu pemeriksaan follow up sebelumnya).
b. Pengobatan Lengkap
Penderita yang telah menyelesaikan pengobatannya secara lengkap tapi tidak
ada hasil pemeriksaan ulang dahak 2 kali berturut-turut negatif.
c. Meninggal
Penderita yang dalam masa pengobatan diketahui meninggal karena sebab
apapun.
d. Pindah
Penderita yang pindah berobat ke daerah kabupaten/kota lain.
e. Default/Drop Out
Penderita yang tidak mengambil obat selam 2 bulan berturut-turut atau lebih
sebelum masa pengobatannya selesai.
f. Gagal
Penderita BTA positif yang hasil pemeriksaan dahaknya tetap positif atau
kembali menjadi positif pada satu bulan sebelum akhir pengobatan atau akhir
pengobatan.
2.3.2 Efek Samping Obat Anti Tuberkulosis (OAT)
Menurut Kemenkes (2014) dalam Pedoman Nasional Pengendalian
mengalami efek samping OAT. Namun beberapa penderita dapat mengalami efek
samping yang merugikan ataupun berat, oleh karena itu pemantauan kemungkinan
terjadinya efek samping sangat penting dilakukan selama pengobatan.
Efek samping berat yaitu efek samping yang dapat menjadi sakit serius.
Dalam kasus TB Paru, maka pemberian obat harus dihentikan dan penderita harus
segera dirujuk ke UPK spesialistik.
Sedangkan efek samping ringan yaitu hanya menyebabkan sedikit
perasaan yang tidak enak. Gejala yang menyebabkan perasaan tidak enak tersebut
dapat ditanggulangi dengan obat sederhana. Dalam hal ini, pemberian OAT dapat
diteruskan.
1. Isoniazid (INH) / (H)
Efek samping berat berupa hepatitis. Sedangkan efek samping
ringan dapat berupa nyeri otot, kehilangan kesadaran, dan kelainan
kulit yang bervariasi, antara lain gatal-gatal.
2. Rifampicine (R)
Salah satu efek samping berat dari Rifampicine adalah hepatitis,
walaupun ini sangat jarang terjadi. Bila sesuai dosis yang
dianjurkan, Rifampicine jarang menimbulkan efek samping,
terutama pada pemakaian terus-menerus setiap hari. Efek samping
ringan yang terjadi adalah sindrom kulit seperti gatal kemerahan,
sindrom flu berupa demam, menggigil, dan nyeri tulang, serta
3. Pyrazinamid (Z)
Efek samping utama dari penggunaan Pyrazinamid dalah hepatitis
dan juga dapat menyebabkan nyeri sendi. Efek ringan nya berupa
terjadi reaksi hipersensitas misalnya demam, mual, dan kemerahan.
4. Streptomycine (S)
Efek samping utamanya adalah kerusakan syaraf kedelapan yang
berkaitan dengan keseimbangan dan pendengaran. Risiko efek
samping tersebut akan meningkat seiring dengan peningkatan dosis
OAT yang digunakan dan umur penderita. Efek samping sementara
dan ringan yang biasanya terjadi berupa reaksi setempat pada bekas
luka suntikan, rasa kesemutan pada sekitar mulut, dan telinga
mendengung yang dapat terjadi setelah suntikan.
5. Ethambutol (E)
Ethambutol dapat menyebabkan gangguan penglihatan berupa
berkurangnya ketajaman penglihatan dan buta warna untuk warna
merah dan hijau. Ethambutol sebaiknya jangan diberikan kepada
anak-anak.
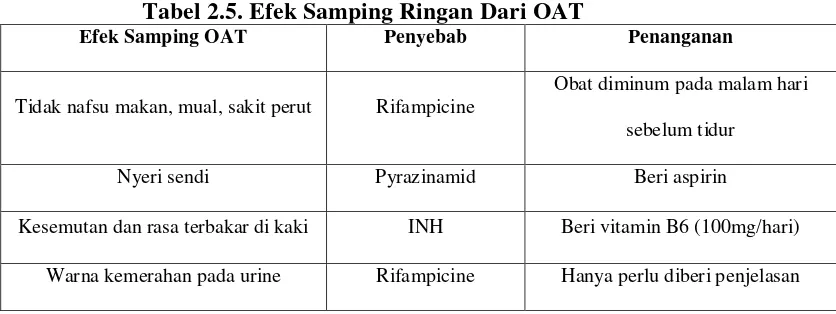
Tabel 2.5. Efek Samping Ringan Dari OAT
Efek Samping OAT Penyebab Penanganan
Tidak nafsu makan, mual, sakit perut Rifampicine
Obat diminum pada malam hari
sebelum tidur
Nyeri sendi Pyrazinamid Beri aspirin
Kesemutan dan rasa terbakar di kaki INH Beri vitamin B6 (100mg/hari)
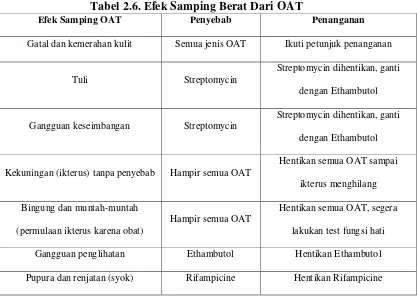
Tabel 2.6. Efek Samping Berat Dari OAT
Efek Samping OAT Penyebab Penanganan
Gatal dan kemerahan kulit Semua jenis OAT Ikuti petunjuk penanganan
Tuli Streptomycin
Kekuningan (ikterus) tanpa penyebab Hampir semua OAT
Hentikan semua OAT sampai
Gangguan penglihatan Ethambutol Hentikan Ethambutol
Pupura dan renjatan (syok) Rifampicine Hentikan Rifampicine
2.3.3 Pengawasan Menelan Obat (PMO)
Salah satu dari komponen DOTS adalah pengobatan panduan OAT
jangka pendek dengan pengawasan langsung. Untuk menjamin keteraturan
pengobatan diperlukan seorang PMO.
Nizar (2010) dalam buku Pemberantasan dan Penanggulangan
Tuberkulosis mengatakan bahwa, pengawas menelan obat atau disebut juga
dengan istilah PMO adalah bertugas menjamin keteraturan pengobatan hingga
sembuh. Oleh karena itu, Depkes merekomendasikan persyaratan menjadi PMO
adalah yang dikenal dan disetujui penderita maupun petugas kesehatan, selain itu
harus disegani dan di hormati oleh penderita itu sendiri, kemudian tempat teinggal
dekat dengan penderita dan bersedia membantu dengan sukarela, serta bersedia
RI, 2000). Selain itu, PMO harus memahami tanda dan gejala penyakit termasuk
cara penularannya, pengobatan, dan perawatnya (Center For Disease Control and
Prevention/CDC, 2011).
WHO dengan strategi DOTS menetapkan lima dasar prinsip pelaksanaan
DOTS, diantarnya adalah ketersediaan Pengawas Menelan Obat (PMO). Beberapa
penelitian melaporkan bahwa keberadaan PMO sangat signifikan mendukung
kepatuhan penderita TB Paru dalam pengobatan (Nizar, 2010).
2.3.3.1 Tugas Pengawas Menelan Obat (PMO)
Depkes menetapkan empat tugas pokok pengawasan menelan obat
(PMO) sebagaimana yang tertuang dalam buku Pedoman Nasional
Penanggulangan Tuberkulosis (2000) adalah sebagai berikut:
1) Mengawasi penderita TB agar menelan obat secara teratur sampai
selesai masa pengobatan;
2) Memberikan dorongan kepada penderita agar mau berobat secara
teratur;
3) Mengingatkan penderita untuk periksa ulang dahak pada
waktu-waktu yang telah ditentukan;
4) Memberi penyuluhan pada anggota keluarga penderita TB yang
mempunyai gejala-gejala tersangka TB untuk segera memeriksakan
diri kepada petugas kesehatan.
5) Membantu atau mendampingi penderita dalam pengambilan obat
2.3.3.2 Jenis Pengawasan Menelan Obat (PMO)
Mengadopsi pedoman nasional program penanggulangan tuberkulosis
dan hasil dari beberapa penelitian mengenai penyakit TB, sebaiknya PMO
berasal dari petugas kesehatan, misalnya Bidan di desa, Perawat, Pekarya,
Sanitarian, Juru Imunisasi, dan lain-lain. Bila tidak ada petugas kesehatan yang
memungkinkan, PMO juga dapat berasal dari Kader Kesehatan, Guru, Badan
Perangkat Desa (BPD), atau tokoh masyarakat lainnya ataupun anggota
keluarga.
2.4 Klasifikasi TB Paru
2.4.1 Klasifikasi Berdasarkan Lokasi Anatomi dari Penyakit
Berdasarkan Kemenkes (2014) dalam Pedoman Nasional
Penanggulangan Tuberkulosis, pembagian klasifikasi penyakit TB Paru
berdasarkan organ yang terkena adalah:
1. Tuberkulosis Paru
TB Paru adalah tuberkulosis yang menyerang jaringan paru, tidak
termasuk pleura (selaput paru).
2. Tuberkulosis Ekstra Paru
Tuberkulosis yang menyerang organ tubuh lain selain paru,
misalnya pleura, selaput otak, selaput jantung (pericardium),
kelenjar limfe, tulang, persendian, kulit, usus, ginjal, saluran
kencing, alat kelamin, dan lain-lain.
Bila seorang penderita TB Paru sekaligus juga menderita TB Ekstra Paru,
2.4.2 Klasifikasi Berdasarkan Hasil Pemeriksaan Dahak (BTA) 1. Tuberkulosis Paru BTA Positif
Sekurang-kurangnya 2 dari 3 pemeriksaan spesimen dahak
SPS hasilnya BTA positif.
Hasil pemeriksaan satu spesimen dahak SPS hasilnya BTA
positif dan foto rontgen dada menunjukkan gambaran
tuberkulosis aktif.
Hasil pemeriksaan satu spesimen dahak menunjukan hasil
BTA positif dan biakan positif.
2. Tuberkulosis Paru BTA Negatif
Hasil pemeriksaan dahak 3 kali menunjukkan BTA negatif,
gambaran klinik dan kelainan radiologik menunjukkan
tuberkulosis aktif.
Hasil pemeriksaan dahak 3 kali menunjukkan BTA negatif dan
biakan M. tuberculosis positif (Perhimpunan Dokter Paru
Indonesia/PDPI, 2011).
2.4.3 Klasifikasi Berdasarkan Tipe Penderita
Klasifikasi berdasarkan riwayat pengobatan sebelumnya dibagi menjadi
beberapa tipe penderita. Ada beberapa tipe penderita, yaitu:
a. Kasus Baru
Adalah penderita yang belum pernah diobati dengan OAT atau
sudah pernah menelan OAT kurang dari satu bulan (4 minggu; 30
b. Kasus Kambuh (Relaps)
Adalah penderita tuberkulosis yang sebelumnya pernah mendapat
pengobatan tuberkulosis dan telah dinyatakan sembuh atau
pengobatan lengkap, kemudian kembali lagi berobat dengan hasil
pemeriksaan dahak BTA positif dan saat ini didiagnosis TB
berdasarkan hasil pemeriksaan bakteriologis atau klinis (baik
karena benar-benar kambuh atau karena reinfeksi).
c. Kasus Pindahan (Transfer In)
Adalah penderita yang sedang mendapatkan pengobatan,
dipindahkan dari Puskesmas/Rumah Sakit antar kabupaten/kota
yang berbeda untuk melanjutkan pengobatannya dengan membawa
surat rujukan.
d. Kasus Lalai Berobat (Default/Drop Out)
Adalah penderita yang sudah berobat paling kurang 1 bulan dan
kembali berobat dengan hasil pemeriksaan dahak BTA positif
setelah putus berobat (drop out) 2 bulan atau lebih.
e. Kasus Gagal (Failure)
Adalah penderita TB yang pernah diobati dan dinyatakan
gagal pada pengobatan terakhir.
Adalah penderita BTA positif yang masih tetap positif atau
kembali menjadi positif pada akhir bulan ke-5 (satu bulan
Adalah penderita dengan hasil BTA negatif Rontgen positif
menjadi BTA positif pada akhir bulan ke-2 pengobatan
f. Kasus Lain
Adalah semua kasus yang tidak memenuhi ketentuan diatas, dalam
kelompok ini termasuk kasus kronik, yaitu penderita dengan hasil
pemeriksaan masih BTA positif setelah menyelesaikan pengobatan
ulang (Kemenkes RI, 2014).
2.5 Program Penanggulangan TB Paru
Sejak tahun 1995, WHO dan International Union Agains Tuberculosis
and Lung Disease (IUATLD) merekomendasikan pelaksanaaln penerapan strategi
DOTS (Directly Observed Treatment Shortcourse) secara bertahap di Puskesmas
dengan program Pemberantasan Tuberkulosis Paru yang telah terbukti sebagai
strategi penanggulangan yang secara ekonomis paling efektif (cost-efective)
(Depkes RI, 2007).
Fokus utama DOTS adalah penemuan dan penyembuhan penderita,
prioritas diberikan kepada penderita menular. Menemukan dan menyembuhkan
penderita merupakan cara terbaik dalam upaya pencegahan penularan TB. Dengan
menggunakan strategi DOTS, maka proses penyembuhan TB Paru dapat
berlangsung dengan cepat. DOTS bertujuan untuk memutuskan rantai penularan
di masyarakat dengan mengobati penderita BTA positif sampai sembuh (Depkes
RI, 2007). Komponen dalam strategi DOTS ada lima, yaitu:
1. Komitmen politik dari para pengambil keputusan termasuk
2. Diagnosis TB Paru dengan pemeriksaan dahak secara mikroskopis.
3. Pengobatan dengan panduan Obat Anti Tuberkulosis (OAT)
dengan pengawasan langsung oleh Pengawas Menelan Obat
(PMO).
4. Kesinambungan persediaan OAT dengan mutu yang terjamin.
5. Pencatatan dan pelaporan secara baku untuk memudahkan
pemantauan dan evaluasi program penanggulangan TB Paru.
Salah satu permasalahan dalam Program Penanggulangan TB Paru
adalah lamanya jangka waktu pengobatan yang harus dijalani penderita selama 6
sampai 8 bulan. Kegagalan proses pengobatan akibat ketidaktaatan penderita pada
instruksi dan aturan minum obat yang meliputi dosis, cara, dan waktu minum
obat, yang akan mengakibatkan terjadinya kekebalan terhadap semua obat
Multiple Drugs Resistance (MDR) dan mengakibatkan terjadinya kekambuhan
(Depkes RI, 2002).
2.6 Determinan Sosial Kesehatan (Social Determinant Of Health)
Determinan sosial kesehatan atau social determinant of health adalah
kondisi-kondisi yang memengaruhi kondisi kesehatan seseorang, mulai dari lahir,
tumbuh, bekerja dan menjadi tua, yang termasuk didalamnya kondisi sistem
kesehatan, seperti kemiskinan, kebijakan publik, ketahanan pangan, pekerjaan,
pendapatan, pendidikan, perumahan, transportasi, lingkungan dan jaringan sekitar
(Kemenkes RI, 2014).
Determinan sosial adalah faktor yang penting dan berpengaruh terhadap
akan memengaruhi kesehatan seseorang. Dengan adanya perbedaan determinan
sosial, masyarakat akan mempunyai faktor risiko yang lebih baik ataupun yang
lebih buruk yang akan membuatnya menjadi lebih rentan ataupun lebih kebal
terhadap penyakit menular TB Paru (Kemenkes RI, 2011).
Menurut Henrik L. Blum (1974) seperti dikutip Azwar (1983), terdapat
empat faktor yang memiliki pengaruh besar terhadap kesehatan yaitu faktor
lingkungan, faktor perilaku, faktor pelayanan kesehatan, dan faktor keturunan
yang saling memengaruhi. Faktor risiko determinan sosial TB Paru yang
dimaksud dalam penelitian ini adalah perilaku penderita, kondisi rumah, dan
kepadatan hunian yang memengaruhi kesembuhan penderita TB Paru.
2.7 Faktor-Faktor yang Memengaruhi TB Paru
Penyakit tuberkulosis banyak terjadi pada populasi yang memiliki
perilaku buruk, rendah nutrisi, rumah penuh hunian, ventilasi yang tidak baik, dan
perawatan yang tidak cukup. Genetik hanya berperan kecil dan dalam hal ini yang
berperan terhadap besarnya kejadian tuberkulosis dan rendahnya kesembuhan
tuberkulosis adalah faktor perilaku dan faktor lingkungan (Soejadi dkk, 2007).
2.8 Kesembuhan TB Paru
Suatu kondisi dimana individu telah menunjukan peningkatan kesehatan
dan memiliki salah satu indikator kesembuhan penyakit TB, diantaranya
menyelesaikan pengobatan secara lengkap dan pemeriksaan ulang dahak (follow
up) hasilnya negatif pada akhir pengobatan dan minimal satu pemeriksaan
2.8.1 Indikator Kesembuhan
Indikator merupakan alat yang digunakan untuk menilai seberapa jauh
program berjalan dan melihat sejauh mana tujuan telah dicapai. Salah satu
indikator kesembuhan penyakit TB, diantaranya perubahan berat badan dan perlu
dilakukan tes BTA terhadap sputum. Berikut merupakan indikator nasional yang
digunakan untuk menilai program penanggulangan TB Paru yang dijelaskan oleh
Depkes (2006), yaitu:
2.8.1.1 Angka Kesembuhan (Cure Rate/CR)
Angka kesembuhan merupakan angka yang menunjukkan persentase
penderita TB Paru positif sembuh setelah selesai masa pengobatan, diantara
penderita TB Paru BTA positif yang tercatat. Angka kesembuhan dihitung
tersendiri untuk penderita baru BTA positif yang mendapat pengobatan kategori I
atau penderita BTA positif pengobatan ulang dengan kategori II. Angka
kesembuhan dihitung untuk mengetahui keberhasilan pengobatan.
Angka minimal yang harus dicapai adalah 85%. Angka ini digunakan
untuk mengetahui keberhasilan pengobatan. Bila angka kesembuhan kurang dari
85%, maka harus ada informasi dari hasil pengobatan lainnya yaitu berapa yang
digolongkan sebagai pengobatan lengkap, default (drop out atau lalai), gagal,
meninggal, dan pindah keluar. CR =
Jumlah penderita BTA positif yang sembuh
Jumlah penderita BTA positif yang diobati
2.8.1.2 Angka Keberhasilan Pengobatan (Success Rate/SR)
Angka keberhasilan pengobatan adalah angka yang menunjukkan
persentase penderita TB Paru yang baru terkonfirmasi bakteriologis yang
menyelesaikan pengobatan (baik sembuh maupun pengobatan lengkap) diantara
penderita baru TB Paru terkonfirmasi bakteriologis yang tercatat. Dengan
demikian angka ini merupakan penjumlahan dari angka kesembuhan dan angka
pengobatan lengkap.
2.9 Perilaku
2.9.1 Pengertian Perilaku
Menurut Notoatmodjo (2003) bahwa perilaku manusia (human behavior)
pada hakikatnya adalah tindakan atau aktivitas dari manusia itu sendiri yang
mempunyai bentangan yang sangat luas seperti berjalan, berbicara, menangis,
tertawa, bekerja, membaca, dan sebagainya. Bahkan kegiatan dari dalam diri
(internal activity) seperti berpikir dan emosi juga merupakan perilaku manusia.
Oleh karena itu, perilaku manusia dapat diartikan sebagai semua kegiatan ataupun
aktivitas manusia, baik yang dapat diamati langsung maupun yang tidak dapat
diamati oleh pihak luar (Notoatmodjo, 2003).
Secara operasional perilaku manusia dapat diartikan sebagai suatu respon
terhadap stimulus dari luar. Respon ini ada dua macam, yaitu bentuk pasif dan
bentuk aktif. Respon pasif merupakan respon yang tidak dapat dilihat dari luar dan SR =
Jumlah penderita BTA positif (sembuh+pengobatan lengkap)
Jumlah penderita BTA positif yang diobati
terjadi didalam diri manusia (pengetahuan, persepsi, dan sikap), sedangkan respon
aktif merupakan respon yang dapat dilihat secara langsung seperti tindakan yang
nyata (tertawa, menangis, marah, dll) (Sujanto, 1993).
Menurut Skinner dalam Notoatmodjo (2003), perilaku adalah hasil
hubungan antara reaksi seseorang (respon) terhadap rangsangan (stimulus).
Skinner membedakan bahwa hubungan antara perangsang (stimulus dan respon)
dibedakan dalam dua respon yakni respondent response ialah tanggapan yang
timbul oleh rangsangan-rangsangan tertentu dan menimbulkan respon-respon
yang tetap dan operant response ialah tanggapan yang timbul dan berkembang
diikuti oleh perangsang tertentu yang memperkuat tanggapan yang telah dilakukan
(reinforcing stimulation).
2.9.2 Bentuk Perilaku
Dilihat dari bentuk respons terhadap rangsangan (stimulus) ini maka
Skinner dalam Notoatmodjo (2003) membedakan perilaku, yaitu:
1) Perilaku Terutup (Covert Behavior)
Respons seseorang terhadap rangsangan (stimulus) dalam bentuk
terselubung atau tertutup. Respons atau reaksi terhadap rangsangan
(stimulus) ini masih terbatas pada perhatian, persepsi, pengetahuan
atau kesadaran dan sikap yang terjadi pada seseorang yang
menerima rangsangan (stimulus) tersebut, dan belum dapat diamati
secara jelas oleh orang lain.
Respons seseorang terhadap rangsangan (stimulus) dalam bentuk
tindakan nyata atau praktik, yang dengan mudah dapat diamati atau
dilihat orang lain.
2.9.3 Determinan dan Perubahan Perilaku
Faktor penentu atau determinan perilaku manusia pada umumnya
melibatkan banyak faktor dan sulit untuk dibatasi karena perilaku merupakan
resultan dari berbagai faktor baik internal (respon dari dalam diri seseorang)
maupun eksternal (stimulus, seperti faktor lingkungan, faktor ekonomi, faktor
sosial budaya, dan sebagainya). Secara terperinci, perilaku manusia sebenarnya
merupakan refleksi dari berbagai gejala kejiwaan seperti pengetahuan, keinginan,
kehendak, minat, motivasi, persepsi, sikap, dan sebagainya (Notoatmodjo, 2010).
Bentuk perubahan perilaku sangat bervariasi, sesuai dengan konsep yang
digunakan oleh para ahli dalam pemahamannya terhadap perilaku. Menurut WHO
dalam Notoatmmodjo (2012) perubahan perilaku dikelompokkan menjadi tiga,
yaitu:
1. Perubahan Alamiah (Natural Change)
Perilaku manusia selalu berubah, sebagian perubahan itu
disebabkan karena kejadian alamiah. Apabila dalam masyarakat
sekitar terjadi suatu perubahan lingkungan fisik atau sosial budaya
dan ekonomi, maka anggota-anggota masyarakat didalamnya juga
mengalami perubahan.
Perilaku ini terjadi karena memang direncanakan sendiri oleh
subjek (penderita).
3. Ketersediaan untuk Berubah (Readiness to Change)
Apabila terjadi suatu inovasi atau program-program pembangunan
didalam masyarakat, maka yang sering terjadi adalah sebagian
orang sangat cepat menerima inovasi atau perubahan tersebut
(berubah perilakunya) dan sebagaian orang lagi sangat lamban
untuk menerima perubahan tersebut.
Setiap orang didalam suatu masyarakat mempunyai kesediaan yang
berbeda-beda untuk berubah, meskipun dalam kondisi yang sama
(Notoatmodjo, 2012).
WHO dalam Notoatmojo (2012) menganalisis penyebab seseorang
berperilaku dengan empat alasan pokok (determinan), antara lain:
1. Pemahaman dan Pertimbangan (Thoughts and Feeling)
Merupakan hasil pemikiran-pemikran dan perasaan-perasaan
seseorang atau lebih tepat diartikan sebagai
pertimbangan-pertimbangan pribadi terhadap objek atau stimulasi yang
merupakan modal awal untuk bertindak atau berperilaku.
2. Orang penting Sebagai Referensi (Personal Reference)
Di dalam masyarakat, dimana sikap paternalistik masih kuat maka
perubahan perilaku masyarakat tergantung dari perilaku acuan
(referensi), yang pada umunya adalah para tokoh masyarakat
3. Sumber Daya (Resources)
Sumber daya yang tersedia merupakan pendukung untuk terjadinya
perilaku seseorang atau masyarakat. Sumber daya ini sama
dengan enabling factors (sarana dan prasarana atau fasilitas).
4. Kebudayaan (Culture)
Merupakan faktor eksternal untuk terbentuknya perilaku seseorang.
Sosiobudaya setempat biasanya sangat berpengaruh terhadap
terbentuknya perilaku seseorang (Notoatmodjo, 2012).
2.9.4 Perilaku Kesehatan
Perilaku kesehatan merupakan semua aktivitas atau kegiatan seseorang
baik yang diamati (observable) maupun tidak dapat diamati (unobservable) yang
berkaitan dengan pemeliharaan dan peningkatan kesehatan. (Notoatmodjo, 2010).
Pemeliharaan kesehatan ini mencakup mencegah atau melindungi diri dari
penyakit dan masalah kesehatan lain, meningkatkan kesehatan, dan mencari
penyembuhan apabila sakit atau terkena masalah kesehatan.
Batasan perilaku kesehatan menurut Machfoedz, Ircham, dan Eko (2007)
dapat diklasifikasikan menjadi 3 kelompok yaitu:
1. Perilaku Pemeliharaan Kesehatan (Health Maintenance)
Adalah perilaku atau usaha-usaha seseorang untuk memelihara atau
menjaga kesehatan agar tidak sakit dan usaha untuk penyembuhan
bilamana sakit. Oleh sebab itu perilaku pemeliharaan kesehatan ini terdiri
a. Perilaku pencegahan penyakit, dan penyembuhan penyakit bila sakit, serta pemulihan kesehatan bilamana telah sembuh dari
penyakit.
b. Perilaku peningkatan kesehatan, apabila seseorang dalam keadaan sehat.
c. Perilaku gizi (makanan) dan minuman. Makanan dan minuman
dapat memelihara dan meningkatkan kesehatan seseorang, bahkan
dapat mendatangkan penyakit.
2. Perilaku Pencarian dan Penggunaan Sistem atau Fasilitas Pelayanan Kesehatan (Health Seeking Behavior).
Perilaku ini adalah menyangkut upaya atau tindakan seseorang pada saat
menderita penyakit atau kecelakaan. Tindakan atau perilaku ini di mulai
dari mengobati sendiri (self treatment) sampai mencari pengobatan ke
luar negeri.
3. Perilaku Kesehatan Lingkungan.
Adalah bagaimana seseorang merespons lingkungan, baik lingkungan
fisik maupun sosial budaya dan sebagainya, sehingga lingkungan tersebut
tidak memengaruhi kesehatannya.
Klasifikasi lain tentang perilaku kesehatan antara lain ;
1) Perilaku Hidup Sehat
Adalah perilaku-perilaku yang berkaitan dengan upaya atau kegiatan
seseorang untuk mempertahankan dan meningkatkan kesehatannya.
Menu seimbang
Olahraga teratur
Tidak merokok
Tidak minum-minuman keras dan narkoba
Istirahat yang cukup
Mengendalikan stress
Perilaku atau gaya hidup lain yang positif bagi kesehatan
2) Perilaku Sakit (Illness Behavior)
Mencakup respons seseorang terhadap sakit dan penyakit. Persepsinya
terhadap sakit, pengetahuan tentang penyebab dan gejala penyakit,
pengobatan penyakit, dan sebagainya. Perilaku peran sakit (the sick role
behavior) ini mencakup:
Tindakan untuk memperoleh kesembuhan
Mengenal atau mengetahui fasilitas atau sarana pelayanan atau
penyembuhan penyakit yang layak
Mengetahui hak (misalnya: hak memperoleh perawatan, pelayanan
kesehatan dan kewajiban orang sakit (memberitahukan penyakitnya
kepada orang lain terutama kepada dokter atau petugas kesehatan,
tidak menularkan penyakitnya kepada orang lain, dan sebagainya.
Perilaku kesehatan pada penderita TB Paru, yaitu:
a. Diupayakan cahaya matahari sebanyak mungkin masuk ke dalam rumah
b. Membuka jendela setiap hari
d. Menjaga jarak dengan lawan bicara
e. Penderita harus menutup mulut dengan sapu tangan, bila batuk atau
bersin
f. Perilaku membuang dahak berkaitan dengan proses penyembuhan
penyakit dan berdampak terhadap penularan penyakit
Untuk kepentingan kerangka analisis dalam penelitian ini dapat
dikatakan bahwa perilaku adalah apa yang dikerjakan atau dilakukan oleh
penderita TB Paru dalam menjalani pengobatan untuk mencapai tahap
kesembuhan, baik dapat diamati secara langsung atau secara tidak langsung.
2.10 Lingkungan Rumah 2.10.1 Pengertian Rumah Sehat
Pengertian rumah sehat menurut Depkes RI No. 829 tahun 1999 adalah
kondisi fisik, kimia, biologi didalam rumah, lingkungan rumah dan perumahan
sehingga memungkinkan penghuni atau masyarakat memperoleh derajat
kesehatan yang optimal.
Menurut Depkes RI No. 829/Menkes/SK/VII/1999 tentang Persyaratan
Rumah Sehat, ketentuan rumah yang memenuhi persyaratan kesehatan sebagai
berikut:
1. Bahan Bangunan
Tidak terbuat dari bahan yang dapat menjadi tempat tumbuh dan
berkembangnya mikroorganisme patogen.
2. Komponen dan Penataan Ruangan Rumah
Dinding rumah memiliki ventilasi, di kamar mandi dan kamar cuci
Ruang ditata sesuai dengan fungsi dan peruntukannya.
3. Pencahayaan
Pencahayaan alam dan/atau buatan langsung maupun tidak langsung
dapat menerangi seluruh ruangan dengan intensitas penerangan minimal
60 lux dan tidak menyilaukan mata.
4. Kualitas Udara
Suhu udara nyaman antara 18–30OC
Kelembaban udara 40–70%
Gas SO2 kurang dari 0,10 ppm/24 jam
Gas CO kurang dari 100 ppm/8 jam
5. Ventilasi
Luas lubang ventilasi alamiah yang permanen minimal 10% luas lantai.
6. Sarana Penyimpanan Makanan
Tersedia sarana penyimpanan makanan yang aman.
Kondisi rumah dan lingkungan yang tidak memenuhi syarat kesehatan
dapat disebut sebagai pemicu dan faktor risiko yang mampu membantu dalam
penyebaran penyakit TB Paru. Hal ini dikarenakan, sumber penularan penyakit
TB Paru sangat erat kaitannya dengan kondisi-kondisi sanitasi. Penyebaran
penyakit TB Paru sangat dipengaruhi oleh beberapa faktor seperti kelembaban,
suhu dan pencahayaan, keadaan jendela dan ventilasi, kepadatan hunian
(crowding), dan sosial ekonomi (Atmosukarto dan Soewasti, 2000).
Rumah yang tidak memiliki kelembaban yang memenuhi syarat
kesehatan akan membawa pengaruh bagi penghuninya. Kelembaban
udara yang memenuhi syarat kesehatan dalam rumah adalah 40−60%.
Rumah yang lembab merupakan media yang baik bagi pertumbuhan
mikroorganisme seperti bakteri dan virus. Mikroorganisme tersebut dapat
masuk ke dalam tubuh melalui udara. Selain itu, kelembaban yang tinggi
dapat menyebabkan membran mukosa hidung menjadi kering sehingga
kurang efektif dalam menghadang mikroorganisme.
M. tuberkulosis seperti halnya bakteri lain, akan tumbuh dengan
baik pada lingkungan dengan kelembaban tinggi karena air membentuk
lebih dari 80% volume sel bakteri dan merupakan hal yang essensial
untuk pertumbuhan dan kelangsungan hidup sel bakteri.
b. Suhu dan Pencahayaan
Suhu dalam rumah akan membawa pengaruh bagi penghuninya.
Suhu rumah yang tidak memenuhi syarat kesehatan akan meningkatkan
kehilangan panas tubuh dan tubuh akan berusaha menyeimbangkan
dengan suhu lingkungan melalui proses evaporasi. Kehilangan panas
tubuh ini akan menurunkan vitalitas tubuh dan merupakan predisposisi
untuk terkena infeksi terutama infeksi saluran nafas oleh agen yang
menular. M. tuberkulosis memiliki rentang suhu yang disukai, tetapi di
dalam rentang ini terdapat suatu suhu optimum saat mereka bertumbuh
pesat. M. tuberculosis merupakan bakteri yang tumbuh baik pada suhu
Cahaya matahari mempunyai sifat membunuh bakteri terutama
bakteri M. tuberculosis. Bakteri ini dapat mati oleh sinar matahari
langsung. Oleh sebab itu, rumah dengan standar pencahayaan yang buruk
sangat berpengaruh terhadap kejadian TB. Kuman tuberkulosis dapat
bertahan hidup pada tempat yang sejuk, lembab, dan gelap tanpa sinar
matahari sampai bertahun-tahun dan mati bila terkena sinar matahari,
karbol, dan panas api. Rumah yang tidak masuk sinar matahari
mempunyai risiko menderita tuberkulosis 3−7 kali dibandingkan dengan
rumah yang dimasuki sinar matahari.
c. Keadaan Jendela dan Ventilasi
Ruangan dengan luas ventilasi yang tidak memenuhi syarat
kesehatan akan membawa pengaruh bagi penghuninya. Salah satu fungsi
ventilasi adalah menjaga aliran udara di dalam rumah tersebut tetap
segar. Luas ventilasi rumah yang <10% dari luas lantai (tidak memenuhi
syarat kesehatan) akan mengakibatkan berkurangnya konsentrasi oksigen
dan bertambahnya konsentrasi karbondioksida yang bersifat racun bagi
penghuninya. Disamping itu, tidak cukupnya ventilasi akan
menyebabkan peningkatan kelembaban ruangan karena terjadinya proses
penguapan cairan dari kulit dan penyerapan.
Kelembaban ruangan yang tinggi akan menjadi media yang baik
untuk tumbuh dan berkembang biaknya bakteri-bakteri patogen seperti
M. tuberculosis. Fungsi kedua, ventilasi adalah untuk membebaskan
tuberculosis, karena disitu selalu terjadi aliran udara yang terus menerus.
Bakteri yang terbawa oleh udara akan selalu mengalir. Selain itu, luas
ventilasi yang tidak memenuhi syarat kesehatan akan mengakibatkan
terhalangngya proses pertukaran aliran udara dan sinar matahari yang
masuk ke dalam rumah, akibatnya basil TB Paru yang ada di dalam
rumah tidak dapat keluar dan ikut terhisap bersama udara melalui
pernafasan.
d. Sosial Ekonomi
Kejadian TB Paru biasanya berkaitan dengan faktor sosial
ekonomi. Menurut WHO (2011), 90% penderita TB Paru di dunia
menyerang kelompok sosial ekonomi rendah (miskin). Kemiskinan
(sosial ekonomi rendah) merupakan keadaan yang mengarah pada
kondisi kerja yang buruk, perumahan yang terlalu padat, lingkungan yang
buruk serta malnutrisi (gizi buruk) karena kurangnya kemampuan untuk
memenuhi kebutuhan hidup. Keadaan ini menyebabkan menurunnya
daya tahan tubuh sehingga memudahkan terjadinya infeksi TB Paru.
Tingkat sosial ekonomi ditentukan oleh unsur-unsur seperti
pendidikan, pekerjaan dan penghasilan. Hal ini dapat memengaruhi
berbagai aspek kehidupan termasuk pemeliharaan kesehatan. Tingkat
sosial ekonomi terutama dari segi penghasilan sangat berpengaruh pada
pemenuhan kebutuhan hidup seseorang dan keluarga. Sebuah keluarga
dengan kondisi perekonomian baik tentunya dapat memenuhi segala
dengan ekonomi rendah harus selektif dalam pengeluaran karena pada
umumnya mereka lebih mementingkan kebutuhan hidup sehari-hari
sehingga hal-hal yang turut mendukung kesehatan sering kali diabaikan.
Hal ini yang memicu munculnya penyakit di masyarakat termasuk TB
Paru dan menjadi penghambat dalam penyembuhannya (Atmosukarto
dan Soewasti, 2000).
Untuk kepentingan kerangka analisis dalam penelitian ini dapat
dikatakan bahwa lingkungan rumah (faktor lingkungan) merupakan faktor yang
berperan besar dalam penyebaran TB Paru dan dapat menjadi faktor yang
2.11 Kerangka Berpikir
Analisis faktor yang memengaruhi kesembuhan penderita TB Paru di
Puskesmas Aras Kabu, Kecamatan Beringin Kabupaten Deli Serdang dalam
penelitian ini dapat ditujukan dalam gambar berikut ini:
v
Gambar 2.1 Kerangka Berpikir Penelitian
Dukungan
Petugas
Kesehatan Kepatuhan
Meminum
OAT
Peran
PMO Lingkungan
Rumah
Kesembuhan
Penderita
TB Paru
Dukungan