BAB 2
TINJAUAN PUSTAKA
2.1 Tindakan (practice)
2.1.1 Definisi Tindakan (practice)
Suatu sikap belum otomatis terwujud dalam suatu tindakan (overt
behaviour). Untuk mewujudkan sikap menjadi suatu perbuatan nyata diperlukan
faktor pendukung atau suatu kondisi yang memungkinkan, antara lain adalah fasilitas. Disamping faktor fasilitas, juga diperlukan faktor dukungan (support) dari pihak lain, misalnya dari suami, istri, orang tua atau mertua dan lain-lain.
Setelah seseorang megetahui stimulus atau objek kesehatan, kemudian mengadakan penilaian atau pendapat terhadap apa yang diketahui, proses selanjutnya diharapkan ia akan melaksanakan atau mempraktikkan apa yang diketahui atau disikapinya (dinilai baik). Inilah yang disebut praktik (practice) kesehatan atau dapat juga dikatakan perilaku kesehatan (overt behaviour) (Notoatmodjo, 2007).
2.1.2 Klasifikasi Tindakan (practice)
Menurut Notoatmodjo (2007) tindakan atau praktik ini mempunyai beberapa tingkatan, yakni:
1. Persepsi (perception)
Mengenal dan memilih berbagai objek sehubungan dengan tindakan yang akan diambil adalah merupakan praktik tingkat pertama. Misalnya, seorang ibu dapat memilih makanan yang bergizi tinggi bagi anak balitanya.
2. Respon terpimpin (guided response)
Dapat melakukan sesuatu sesuai dengan urutan yang benar dan sesuai dengan contoh adalah merupakan indikator praktik tingkat dua. Misalnya seorang ibu dapat memasak sayur dengan benar, mulai dari cara mencuci dan memotong-motongnya, lamanya memasak, menutup pancinya dan sebagainya.
3. Mekanisme (mechanism)
Apabila seseorang telah dapat melakukan sesuatu dengan benar secara otomatis atau sesuatu itu sudah merupakan kebiasaan, maka ia sudah mencapai praktik tingkat tiga. Misalnya, seorang ibu yang sudah mengimunisasikan bayinya pada umur-umur tertentu, tanpa menunggu perintah atau ajakan orang lain.
4. Adopsi (adoption)
Adaptasi adalah suatu praktik atau tindakan yang sudah berkembang dengan baik. Artinya tindakan itu sudah dimodifikasinya tanpa mengurangi kebenaran tindakan tersebut. Misalnya, ibu dapat memilih dan memasak makanan yang bergizi tinggi berdasarkan bahan-bahan yang murah dan sederhana.
Pengukuran tindakan atau perilaku dapat dilakukan secara tidak langsung yakni dengan wawancara terhadap kegiatan-kegiatan yang telah dilakukan beberapa jam, hari atau bulan yang lalu (recall). Pengukuran juga dapat dilakukan secara langsung, yakni dengan mengobservasi tindakan atau kegiatan responden.
2.1.3 Praktik Keperawatan
Praktik keperawatan klinis ahli merupakan komitmen terhadap penerapan pengetahuan dan pengalaman klinis. Praktik professional meliputi pengetahuan sosial, tingkah laku, ilmu biologi dan fisiologi, serta teori keperawatan. Selain itu, keperawatan juga menyertakan nilai sosial, kewenangan professional, komitmen dan masyarakat serta kode etik (Potter&Perry, 2009).
2.1.4 Standar Praktik Keperawatan
Keenam standar praktik keperawatan ANA ( American Nurses Association) menggambarkan tingkat kompetensi dari pelayana keperawatan. Keenam standar praktik keperawatan ANA (2004) dijelaskan sebagai berikut (Potter&Perry, 2009):
1. Pengkajian : Perawat mengumpulkan data yang berhubungan dengan kesehatan dan kondisi klien.
2. Diagnosis : Perawat menganalisi data untuk menentukan diagnosis atau masalah.
3. Identifikasi Hasil : Perawat mengidentifikasi hasil yang diharapkan untuk perencanaan individual sesuai klien atau keadaan.
4. Perencanaan : Perawat merancang rencana yang berisi strategi dan alternative untuk mencapai hasil yang diharapkan.
5. Implementasi : Perawat mengimplementasikan rencana yang telah diidentifikasi.
6. Evaluasi : Perawat mengevaluasi kemajuan ke arah pencapaian hasil.
2.2 Dekubitus
2.2.1 Definisi Dekubitus
Istilah dekubitus ataupun luka tekan sering digunakan secara bergantian dalam pelayanan kesehatan. Dekubitus berasal dari bahasa latin “decumbere”, berarti berbaring (Revis, 2012). Dekubitus adalah kerusakan struktur anatomis dan fungsi kulit normal akibat dari tekanan eksternal yang berhubungan dengan penonjolan tulang dan tidak sembuh dengan urutan dan waktu yang biasa (Potter & Perry, 2006). Dekubitus juga merupakan area setempat dari jaringan lunak yang mengalami infark yang terjadi ketika tekanan diberikan pada kulit melebihi tekanan penutupan kapiler normal, sekitar 32 mmHg (Smeltzer&Bare, 2002).
2.2.2 Mekanisme Terjadinya Dekubitus
Tekanan yang diberikan pada kulit, jaringan lunak, otot, dan tulang dengan berat individu terhadap permukaan di bawahnya. Tekanan ini sering melebihi tekanan pengisian kapiler, sekitar 32 mm Hg. Jaringan memperoleh oksigen dan
nutrisi serta membuang sisa metabolisme melalui darah. Beberapa faktor yang mengganggu proses ini akan mempengaruhi metabolisme sel dan fungsinya serta kehidupan dari sel. Tekanan mempengaruhi metabolisme sel dengan cara mengurangi atau menghilangkan sirkulasi jaringan yang menyebabkan iskemi jaringan.
Iskemia jaringan adalah tidak adanya darah secara lokal atau penurunan aliran darah akibat obstruksi mekanika (Pires and Muller, 1991). Penurunan aliran darah menyebabkan daerah tubuh menjadi pucat. Pucat terlihat ketika tidak adanya warna kemerahan pada klien berkulit terang. Pucat tidak terjadi pada klien berkulit pigmennya gelap (Potter & Perry, 2006).
Kerusakan jaringan terjadi ketika tekanan mengenai kapiler yang cukup besar dan menutup kapiler tersebut. Tekanan penutupan kapiler adalah tekanan yang dibutuhkan untuk menutup kapiler, misalnya tekanan tersebut melebihi tekanan kapiler normal yang berada pada rentang 16 sampai 32 mmHg (Maklebust, 1987 dalam Potter & Perry, 2006).
Setelah periode iskemi, kulit yang terang mengalami perubahan satu atau dua perubahan hiperemia. Hiperemia reaktif normal atau kemerahan merupakan efek vasodilatasi lokal yang terlihat, respon tubuh normal terhadap kekurangan aliran darah pada jaringan di bawahnya, area pucat setelah dilakukan tekanan dengan ujung jari dan hiperemia reaktif akan menghilang dalam waktu kurang dari 1 jam. Kelainan hiperemia reaktif adalah vasodilatasi dan indurasi yang berlebihan sebagai respon dari tekanan. Kulit terlihat berwarna merah muda terang hingga merah. Indurasi adalah area edema lokal dibawah kulit. Kelainan
hiperemia reaktif dapat hilang dalam waktu antara lebih dari 1 jam hingga 2 minggu setelah tekanan dihilangkan (Pires & Muller, 1991 dalam Potter & Perry, 2006).
Ketika klien berbaring atau duduk maka berat badan berpindah pada penonjolan tulang. Semakin lama tekanan diberikan, semakin besar risiko kerusakan kulit. Tekanan menyebabkan penurunan suplai darah pada jaringan sehingga terjadi iskemi. Apabila tekanan dilepaskan akan terdapat periode hiperemia reaktif atau peningkatan aliran darah yang tiba-tiba ke daerah tersebut. Hiperemia reaktif merupakan suatu respon kompensasi dan hanya efektif jika tekanan di kulit dihilangkan sebelum terjadi nekrosis atau kerusakan.
2.2.3 Faktor Risiko Dekubitus
Berbagai faktor dapat menjadi predisposisi terjadi dekubitus pada klien (Potter & Perry, 2006), antara lain:
1. Gangguan Input Sensorik
Klien yang mengalami perubahan persepsi sensorik terhadap nyeri dan tekanan berisiko tinggi mengalami gangguan integritas kulit daripada klien yang sensasinya normal. Klien yang mempunyai persepsi sensorik yang utuh terhadap nyeri dan tekanan dapat mengetahui jika salah satu bagian tubuhnya merasakan tekanan atau nyeri yang terlalu besar. Sehingga ketika klien sadar dan berorientasi, mereka dapat mengubah posisi atau meminta bantuan untuk mengubah posisi.
Klien yang tidak mampu mengubah posisi secara mandiri berisiko tinggi terjadi dekubitus. Klien tersebut dapat merasakan tekanan tetapi tidak mampu mengubah posisi secara mandiri untuk menghilangkan tekanan tersebut. Hal ini meningkatkan peluang terjadi dekubitus. Pada klien yang mengalami cedera medulla spinalis terdapat gangguan motorik dan sensorik. Angka kejadian dekubitus pada klien yang mengalami cedera medulla spinalis diperkirakan sebesar 85% dan komplikasi ulkus ataupun yang berkaitan dengan ulkus merupakan penyebab kematian pada 8% populasi ini (Reuler dan Cooney, 1981 dalam Potter & Perry, 2006).
3. Perubahan Tingkat Kesadaran
Klien bingung, disorientasi atau mengalami perubahan tingkat kesadaran tidak mampu melindungi dirinya sendiri dari dekubitus. Klien bingung atau disorientasi mungkin dapat merasakan tekanan, tetapi tidak mampu memahami bagaimana menghilangkan tekanan itu. Klien koma tidak dapat merasakan tekanan dan tidak mampu mengubah ke posisi yang lebih baik. Selain itu pada klien yang mengalami perubahan tingkat kesadaran lebih mudah menjadi bingung. Beberapa contoh adalah pada klien yang berada di ruang operasi dan unit perawatan intensif dengan pemberian sedasi.
4. Gips, Traksi, Alat Ortotik dan Peralatan Lain
Gips dan traksi mengurangi mobilisasi klien dan ekstremitasnya. Klien yang menggunakan gips berisiko tinggi terjadi dekubitus karena adanya gaya
friksi eksternal mekanik dari permukaan gips yang bergesek pada kulit. Gaya mekanik kedua adalah tekanan yang dikeluarkan gips pada kulit jika gips terlalu ketat dikeringkan atau jika ekstremitasnya bengkak.
Peralatan ortotik seperti penyangga leher digunakan pada pengobatan klien yang mengalami fraktur spinal servikal bagian atas. Dekubitus merupakan potensi komplikasi dari alat penyangga leher ini. Sebuah studi yang dilakukan Plaiser dkk (1994) mengukur jumlah tekanan pada tulang tengkorak dan wajah yang diberikan oleh empat jenis penyangga leher yang beda dengan subjek berada posisi telentang dan upright (bagian atas lebih tinggi). Hasilnya menunjukkan bahwa pada beberapa penyangga leher, terhadap tekanan yang menutup kapiler.
Perawat perlu waspada terhadap risiko kerusakan kulit pada klien yang menggunakan penyangga leher ini. Perawat harus mengkaji kulit yang berada di bawah penyangga leher, alat penopang (braces) atau alat ortotik lain untuk mengobservasi tanda-tanda kerusakan kulit. Semua peralatan yang memberikan tekanan pada kulit klien menyebabkan terjadi dekubitus. Selang oksigen dan NGT juga merupakan dua contoh umum peralatam yang menyebabkan dekubitus (Potter & Perry, 2006).
2.2.4 Faktor yang Mempengaruhi Pembentukan Dekubitus
Gangguan integritas kulit yang terjadi pada dekubitus merupakan akibat utama tekanan. Tetapi, ada faktor-faktor tambahan yang dapat meningkatkan risiko terjadi dekubitus yang lebih lanjut pada klien. Termasuk di antaranya gaya
gesek dan friksi, kelembaban, nutrisi buruk, anemia, infeksi, demam, gangguan sirkulasi perifer, obesitas, kakeksia dan usia (Potter & Perry, 2006).
1. Gaya Gesek & Friksi
Gaya gesek adalah tekanan yang diberikan pada kulit dengan arah parallel terhadap permukaan tubuh (AHCPR, 1994 dalam Potter & Perry, 2006). Gaya ini terjadi saat klien bergerak atau memperbaiki posisi tubuhnya di atas tempat tidur dengan cara didorong atau digeser ke bawah saat berada pada posisi fowler yang tinggi. Jika terjadi gaya gesek maka kulit dan lapisan subkutan menempel pada permukaan tempat tidur dan lapisan otot serta tulang bergeser sesuai dengan arah gerakan tubuh. Tulang klien bergeser ke arah kulit dan memberi gaya pada kulit.
Kapiler jaringan yang ada di bawahnya tertekan dan terbebani oleh tekanan tersebut. Akibatnya, tidak lama setelah itu akan terjadi perdarahan dan nekrosis pada lapisan jaringan. Selain itu terdapat penurunan aliran darah kapiler akibat tekanan eksternal pada kulit. Lemak subkutan lebih rentan terhadap efek gesek dan hasil tekanan dari struktur tulang yang berada di bawahnya. Akhirnya pada kulit akan terbuka sebuah saluran sebagai ruang drainase dari area nekrotik. Perlu diingat bahwa cedera akibat gaya gesek biasa terjadi diatas tonjolan tulang seperti daerah sacral dan koksigeal. Cedera ini melibatkan lapisan jaringan bagian dalam dan paling sering dimulai dari rangka tulang yang berada di bawah jaringan rusak. Dengan mempertahankan tinggi bagian kepala tempat tidur dibawah 30 derajat dapat menghindarkan cedera yang diakibatkan gaya gesek (AHCPR, 1992, 1994
dalam Potter & Perry, 2006). Bryant, dkk (1992) dalam Potter & Perry (2006) mengatakan gaya gesek tidak mungkin tanpa disertai friksi.
Dimana friksi merupakan gaya mekanika yang diberikan saat kulit digeser pada permukaan kasar seperti alat tenun tempat tidur (AHCPR, 1994). Tidak seperti cedera akibat gaya gesek, cedera akibat friksi mempengaruhi epidermis atau lapisan kulit bagian atas, yang akan terkelupas ketika klien mengubah posisinya.
Sering kali terlihat cedera abrasi pada siku atau tumit (Wysocki dan Bryant, 1992 dalam Potter & Perry, 2006). Karena cara terjadi luka seperti ini, maka perawat sering menyebut “luka bakar seprei (sheet burns)” (Bryant dkk, 1992 dalam Potter & Perry, 2006). Cedera ini dapat terjadi pada pasien gelisah, klien yang pergerakanya tidak terkontrol, seperti kondisi kejang dan klien yang kulitnya diseret tidak diangkat dari permukaan tempat tidur selama perubahan posisi (Maklebust dan Sieggreen, 1991 dalam Potter & Perry, 2006). Tindakan keperawatan bertujuan mencegah cedera friksi antara lain sebagai berikut: memindahkan klien secara tepat dengan menggunakan teknik mengangkat yang benar, meletakkan benda-benda dibawah siku dan tumit seperti pelindung dari kulit domba, penutup kulit dan membran transparan atau balutan hidrkoloid untuk melindungi kulit dan menggunakan pelembab untuk mempertahankan hidrasi epidermis.
2. Kelembaban
Adanya kelembaban pada kulit dan durasinya meningkatkan risiko terjadi ulkus. Adanya kelembaban meningkatkan risiko pembentukan dekubitus sebanyak lima kali lipat (Reuler & Cooney, 1981 dalam Potter & Perry, 2006). Kelembaban menurunkan resistensi kulit terhadap faktor fisik lain seperti tekanan atau gaya gesek.
Klien immobilisasi yang tidak mampu memenuhi kebutuhan higienisnya sendiri, tergantung perawat untuk menjaga kulit klien tetap kering dan utuh. Untuk itu perawat harus memasukkan higienis ke dalam rencana perawatan. Kelembaban kulit dapat berasal dari drainase luka, keringat, kondensasi dari system yang mengalirkan oksigen yang dilembabkan, muntah dan inkontinensia. Beberapa cairan tubuh seperti urin, feses, dan drainase luka menyebabkan erosi kulit dan meningkatkan risiko terjadi luka akibat tekanan pada klien.
3. Nutrisi Buruk
Klien yang kurang nutrisi sering mengalami atrofi otot dan penurunan jaringan subkutan yang serius. Akibat perubahan ini maka jaringan yang berfungsi sebagai bantalan di antara kulit dan tulang menjadi semakin sedikit. Oleh karena itu efek tekanan meningkat pada jaringan tersebut. Malnutrisi merupakan penyebab kedua hanya pada tekanan yang berlebihan dalam etiologi, patogenesis dan dekubitus yang tidak sembuh. Klien yang mengalami malnutrisi mengalami defisiensi protein dan keseimbangan nitrogen negative dan tidak adekuat asupan vitamin C. status nutrisi buruk dapat diabaikan jika klien
mempunyai berat badan sama dengan atau lebih dari berat badan ideal. Klien dengan status nutrisi buruk biasa mengalami hipoalbuminemia (level albumin serum di bawah 3g/100 ml) dan anemia.
Albumin adalah ukuran variabel yang biasa digunakan untuk mengevaluasi status protein klien. Klien yang level albumin serumnya dibawah 3g/100 ml lebih berisiko tinggi mengalami luka daripada klien yang level albumin tinggi. Selain itu level albumin rendah sering dihubungkan dengan lambatnya penyembuhan luka (Hanan & Scheele, 1991 dalam Potter & Perry, 2006). Walaupun kadar albumin kurang cepat memperlihatkan perubahan protein viseral, tapi albumin merupakan prediktor malnutrisi yang terbaik untuk semua kelompok usia (Hanan & Scheele, 1991 dalam Potter & Perry, 2006).
Level total protein juga mempunyai korelasi dengan dekubitus. Level total protein di bawah 5.4 g/100 ml menurunkan tekanan osmotik koloid, yang akan menyebabkan edema intertisial dan penurunan oksigen ke jaringan (Hanan & Scheele, 1991 dalam Potter & Perry, 2006). Edema akan menurunkan toleransi kulit dan jaringan yang berada di bawahnya terhadap tekanan, friksi dan gaya gesek. Selain itu penurunan level oksigen meningkatkan kecepatan iskemi yang menyebabkan cedera jaringan.
Nutrisi buruk juga menyebabkan ketidakseimbangan cairan dan elektrolit. Pada klien yang mengalami kehilangan protein berat, hipoalbuminemia menyebabkan berpindahnya volume cairan ekstarsel ke dalam jaringan, sehingga terjadi edema. Edema dapat meninngkatkan risiko terjadi dekubitus di jaringan. Suplai darah pada jaringan edema menurun dan produk sisa tetap tinggal karena
terdapatnya perubahan tekanan pada sirkulasi dan dasar kapiler (Shekleton & Litwack, 1991 dalam Potter & Perry, 2006).
4. Anemia
Klien aniemia berisiko terjadi dekubitus. Penurunan level hemoglobin mengurangi kapasitas darah membawa oksigen dan mengurangi jumlah oksigen yang tersedia untuk jaringan. Anemia juga mengganggu metabolisme sel dan mengganggu penyembuhan luka.
5. Kakeksia
Kakeksia adalah penyakit kesehatan dan malnutrisi umum, ditandai dengan kelemahan dan kurus. Kakeksia biasa berhubungan dengan penyakit berat seperti kanker dan penyakit kardiopulmonal tahap akhir. Kondisi ini meningkatkan risiko dekubitus pada klien. Pada dasarnya klien kakeksia mengalami kehilangan jaringan adipose yang berguna melindungi tonjolan tulang dari tekanan.
6. Obesitas
Obesitas dapat mempercepat terjadinya dekubitus. Jaringan adiposa pada jumlah kecil berguna sebagai bantalan tonjolan tulang sehingga melindungi kulit dari tekanan. Pada obesitas sedang ke berat, jaringan adiposa memperoleh vaskularisasi yang buruk, sehingga jaringan adiposa dan jaringan lain yang berada di bawahnya semakin rentan mengalami kerusakan akibat iskemi.
7. Infeksi
Infeksi disebabkan adanya pathogen di dalam tubuh. Klien infeksi biasa mengalami demam. Infeksi dan demam meningkatkan kebutuhan metabolic tubuh, membuat jaringan yang telah hipoksia (penurnan oksigen) semakin rentan mengalami cedera akibat iskemi (Shekleton dan Litwack, 1991). Selain itu demam menyebabkan diaporesis (keringatan) dan meningkatkan kelembaban kulit, yang selanjutnya menjadi predisposisi kerusakan kulit klien.
8. Gangguan Sirkulasi Perifer
Penurunan sirkulasi menyebabkan jaringan hipoksia dan lebih rentan mengalami kerusakan iskemia. Gangguan sirkulasi terjadi pada klien yang menderita penyakit vascular perifer, klien syok atau yang mendapatkan pengobatan jenis vasopresor.
9. Usia
Lansia lebih sering terjadi dekubitus. Beberapa perubahan normal karena proses penuaan juga meningkatkan risiko terjadinya dekubitus pada lansia. Usia lanjut mempunyai potensi besar untuk terjadi dekubitus karena perubahan kulit berkaitan dengan bertambahnya usia antara lain:
a. Berkurangnya jaringan lemak subkutan. b. Berkurangnya jaringan kolagen dan elastin.
c. Menurunnya efesiensi kolateral kapiler pada kulit sehingga kulit menjadi lebih tipis dan rapuh.
2.2.5 Patogenesis Luka Dekubitus
Berdasarkan Potter & Perry (2006) tiga elemen yang menjadi dasar terjadi dekubitus, yaitu intensitas tekanan dan tekanan yang menutup kapiler (Landis, 1930), durasi dan besarnya tekanan (Koziak, 1959), toleransi jaringan (Husain, 1953).
Dekubitus terjadi sebagai hasil hubungan antara waktu dengan tekanan (Stotts, 1988). Semakin besar tekanan dan durasinya,maka semakin besar pula insiden terbentuknya luka. Kulit dan jaringan subkutan dapat mentoleransi beberapa tekanan. Tapi, pada tekanan eksternal terbesar daripada tekanan dasar kapiler akan menurunkan atau menghilangkan aliran darah ke dalam jaringan sekitarnya. Jaringan ini menjadi hipoksia sehingga terjadi cedera iskemi. Jika tekanan ini lebih besar dari 32 mmHg dan tidak dihilangkan dari tempat yang mengalami hipoksia, maka pembuluh darah kolaps dan thrombosis yaitu terjadi pembekuan darah (Potter & Perry, 2006).
Dengan terjadinya kolaps akan menghalangi oksigenasi dan nutrisi ke jaringan, selain itu area yang tertekan menyebabkan terhambatnya aliran darah. Dengan adanya peningkatan tekanan arteri kapiler terjadi perpindahan cairan ke kapiler, ini akan menyokong untuk terjadinya edema dan mengkontribusi untuk terjadi nekrosis di jaringan (Suriadi, 2004).
Jika tekanan dihilangkan sebelum titik kritis maka sirkulasi pada jaringan tersebut akan pulih kembali melalui mekanisme fisiologis hiperemia reaktif. Karena kulit mempunyai kemampuan yang lebih besar untuk mentoleransi iskemi dari otot, maka dekubitus dimulai di tulang dengan iskemi otot yang berhubungan
dengan tekanan yang akhirnya melebar ke epidermis (Maklebust, 1995 dalam Potter & Perry, 2006).
Pembentukan luka dekubitus juga berhubungan dengan adanya gaya gesek yang terjadi saat menaikkan posisi klien di atas tempat tidur. Area sacral dan tumit merupaka area yang paling rentan. Efek tekanan juga dapat ditingkatkan oleh distribusi berat badan yang tidak merata. Seseorang mendapatkan tekanan konstan pada tubuh dari permukaan tempatya berada karena adanya gravitasi. Jika tekanan tidak terdistribusi secara merata pada tubuh maka gradient tekanan jaringan yang mendapatkan tekanan akan meningkat dan metabolism sel kulit di titik tekanan mengalami gangguan.
2.2.6 Klasifikasi Dekubitus Tahap atau Warna
Salah satu yang paling dini untuk mengklasifikasikan dekubitus adalah dengan menggunakan sistem nilai atau tahapan. Sistem ini pertama kali dikemukakan oleh Shea (1975 dalam Potter & Perry, 2006) sebagai suatu cara untuk memperoleh metode jelas dan konsisten untuk menggambarkan dan mengklasifikasikan dekubitus. Sistem tahapan dekubitus berdasarkan gambaran kedalaman jaringan yang rusak. Ulkus yang tertutup dengan jaringan nekrotik sebut seperti eschar tidak dapat dimasukkan dalam tahapan hingga jaringan tersebut dibuang dan kedalaman dekubitus dapat diobservasi.
Ada beberapa sistem tahapan yang berbeda digunakan klinik (AHCPR, 1994 dalam Potter & Perry, 2006). Penting untuk dicatat setiap sistem tahapan ini menggunakan definisi yang berbeda. Oleh karena itu dekubitus yang sama dapat
mempunyai nomor tahapan yang berbeda, tergantung sistem tahapan yang digunakan.
Tahapan dibawah ini berasal dari NPUAP (1992) dan tahapan ini juga digunakan dalam Pedoman Pengobatan AHCPR (1994). Pada konfrensi konsensus NPUAP (1995) mengubah definisi untuk tahap I yang memperlihatkan karakterisktik pengkajian pasien berkulit gelap. Berbagai indikator selain warna kulit, seperti suhu, adanya pori-pori “kulit jeruk”, kekakuan atau ketegangan, kekerasan dan data laboratorium dapat membantu mengkaji pasien berkulit gelap (Maklebust & Sieggreen, 1991 dalam Potter & Perry, 2006).
Saat mengkaji klien berkulit gelap, memerlukan pencahayaan yang sesuai untuk mengkaji kulit secara akurat. Dianjurkan berupa cahaya alam atau halogen. Hal ini mencegah muncul warna biru yang dihasilkan dari sumber lampu pijar pada kulit berpigmen gelap, yang dapat mengganggu pengkajian yang akurat (Bennet, 1995 dalam Potter & Perry, 2006).
Berikut karakteristik klinis dekubitus dari derajat I sampai derajat IV (Potter & Perry, 2006):
I. Eritema tidak pucat pada kulit utuh, lesi ulkus kulit yang diperbesar. Kulit tidak berwarna, hangat, atau keras juga dapat menjadi indikator.
II. Hilangnya sebagian ketebalan kulit meliputi epidermis dan/atau dermis. Ulkus superficial dan secara klinis terlihat seperti abrasi, lecet atau lubang yang dangkal.
III. Hilangnya seluruh ketebalan kulit meliputi jaringan subkutan yang rusak atau nekrotik yang mungkin akan melebar ke bawah, tapi tidak melampaui
fascia yang berada di bawahnya. Ulkus secara klinis terlihat seperti lubang yang dalam dengan atau tanpa merusak jaringan sekitarnya.
IV. Hilangnya seluruh ketebalan kulit disertai destruksi ekstensif, nekrosis jaringan; atau kerusakan otot, tulang atau struktur penyangga (misal. Tendon, kapsul sendi dll).
Dekubitus tidak berkembang dari derajat I sampai ke derajat IV (NPUAP, 1995). Maklebust (1995) peringatan klinik untuk diingat walaupun sistem tahapan menggunakan urutan nomor untuk menggambarkan dekubitus, tetapi tidak berarti ada perkembangan tingkat keparahan dekubitus (Potter & Perry, 2006).
Luka nekrotik diklasifikasikan dengan luka hitam, disertai dengan eksudat dan debris berserat kuning, dan luka pada fase penyembuhan aktif dan bersih disertai dengan granulasi berwarna merah muda hingga merah dan jaringan epitel diklasifikasikan dengan luka merah. Luka dapat memiliki warna yang bercampur, contohnya 25% kuning dan 75% merah (Potter & Perry, 2006).
2.2.7 Pengkajian Dekubitus
Data dasar pengkajian yang terus menerus memberi informasi penting tentang integritas kulit klien dan peningkatan risiko terjadi dekubitus. Pengkajian dekubitus tidak terbatas pada kulit karena dekubitus mempunyai banyak faktor etiologi. Oleh karena itu, pengkajian awal pasien dekubitus memiliki beberapa dimensi (Potter & Perry, 2006).
1. Ukuran Perkiraan
Pada saat seseorang masuk ke rumah sakit perawatan akut dan rehabilitasi, rumah perawatan, program perawatan rumah, fasilitas perawatan lain maka pasien harus dikaji risiko terjadi dekubitus (AHCPR,1992). Pengkajian risiko dekubitus harus dilakukan secara sistematis. Sangat dianjurkan menggunakan alat pengkajian yang tervalidasi untuk jenis populasi klien tertentu.
Bila klien terindentifikasi berisiko maka intervensi yang tepat diberikan untuk mempertahankan intgritas kulit. Pengkajian ulang untuk risiko dekubitus harus dilakukan secara teratur.
2. Kulit
Perawat harus mengkaji kulit terus menerus dari tanda-tanda munculnya ulkus pada kulit klien. Klien gangguan neurologi, berpenyakit kronik dalam waktu lama, penurunan status mental. Dan dirawat di ruang ICU, berpenyakit onkologi dan terminal dan orthopedic berpotensi tinggi terjadi dekubitus.
Pengkajian indikator tekanan jaringan meliputi inspeksi visual dan taktil pada kulit. Pengkajian dasar dilakukan untuk menentukan karakteristik kulit normal klien dansetiap area yang potensial dan aktual mengalami kerusakan. Perawat member perhatian khusus pada daerah dibawah gips, traksi, balutan, tongkat penopang, penyangga leher atau peralatan ortopedi lain. Jumlah pemeriksaan tekanan tergantung jadwal pemakaian alat dan respon kulit terhadap tekanan.
Ketika hiperemia ada maka perawat harus mencatat lokasi, ukuran dan warna lalu mengkaji ulang area tersebut setelah satu jam. Apabila terlihat kelainan hiperemia reaktif maka perawat dapat menandai area tersebut denpidol agar pengkajian ulang menjadi lebih mudah. Tanda peringatan dini lain yang menunjukkan kerusakan jaringan akibat tekanan adalah lecet atau bintil-bintil pada area yang menanggun beban berat tubuh dan mungkin disertai hiperemia. Pires dan Muller (1991) melaporkan bahwa tanda dini akibat tekanan yang sering diabaikan pada klien yang tidak mengalami trauma adalah borok di area yang menanggung beban berat badan. Semua tanda-tanda ini merupakan indikator dini gangguan integritas kulit, tetapi kerusakan yang berada di bawahnya mungkin menjadi lebih progresif. Pengkajian taktil memungkinkan perawat menggunakan tehnik palpasi untuk memperoleh data lebih lanjut mengenai indurasi dan kerusakan kulit maupun jaringan di bawahnya.
Perawat melakukan palpasi pada jaringan disekitarnya untuk mengobservasi area hiperemi, mengkaji adanya pucat dan kembali ke warna kulit normal pada klien berkulit terang. Selain itu, perawat mempalpasi indurasi mencatat indurasi di sekitar are yang cedera dalam ukuran millimeter atau sentimeter. Perawat juga mencatat perubahan suhu di sekitar kulit dan jaringan (Pires & Muller, 1991 dalam Potter & Perry, 2006).
Perawat sering menginspeksi secara visual dan taktil pada area tubuh yang paling sering berisiko dekubitus. Jika pasien berbaring di tempat tidur atau duduk di atas kursi maka berat badan terletak pada tonjolan tulang tertentu. Permukaan
tubuh yang paling terbebani berat badan ataupun tekanan merupakan area berisiko tinggi terjadi dekubitus (Helt, 1991 dalam Potter & Perry, 2006).
3. Mobilisasi
Pengkajian meliputi pendokumentasian tingkat mobilisasi dan efek imobilisasi pada integritas kulit. Pengkajian mobilisasi juga harus memperoleh data tentang kualitas tonus dan kekuatan otot. Klien yang mempunyai rentang gerak yang adekuat untuk bergerak secara mandiri ke bentuk posisi yang lebih terlindungi.
Mobilisasi harus dikaji sebagai bagian dari data dasar. Jika pasien memiliki tingkat kemandirian mobilisasi maka perawat harus mendorong klien agar sering mengubah posisinya dan melakukan tindakan untuk menghilangkan tekanan yang dialaminya. Frekuensi perubahan posisi berdasarkan pengkajian kulit yang terus menerus dan dianggap sebagai perubahan data.
4. Status Nutrisi
Pengkajian nutrisi klien harus menjadi bagian integral dalam pengkajian data awal pada pasien berisiko ganggun integritas kulit. Pasien malnutrisi atau
kakeksia dan berat badan kurang dari 90% berat badan ideal atau pasien yang
berat badan lebih dari 110% berat bada ideal lebih berisiko terjadi luka dekubitus (Hanan & Scheele, 1991 dalam Potter & Perry, 2006). Walaupun persentase berat badan bukan indikator yang baik, tapi jika ukuran ini digunakan bersama-sama
dengan jumlah serum albumin atau protein total yang rendah makan persentase berat badan ideal klien dapat mempengaruhi timbulnya dekubitus.
5. Nyeri
Sampai saat ini, hanya sedikit tulisan atau penelitian yang dilakukan tentang nyeri dan dekubitus. AHCPR (1994) telah merekomendasikan pengkajian dan manajemen nyeri termasuk dalam perawatan klien dekubitus. Selain itu AHCPR menegaskan perlunya penelitian tentang nyeri pada klien dekubitus. Salah satu studi yang pertama kali menghitung pengalaman nyeri klien yang dirawat di rumah sakit karena luka dekubitus telah dilakukan oleh Dallan dkk (1995). Pada studi ini 59.1% klien melaporkan adanya nyeri dengan menggunakan skala analog visual, 68.2% melaporkan adanya nyeri akibat dekubitus dengan menggunakan skala urutan nyeri faces. Berlawanan dengan banyaknya nyeri yang dilaporkan, obat-obatan nyeri yang telah digunakan klien sebesar 2.3%. Beberapa implikasi praktik yang disarankan para peneliti adalah menambah evaluasi tingkat nyeri klien ke dalam pengkajian dekubitus, yaitu pengontrolan nyeri memerlukan pengkajian ulang yang teratur untuk mengevaluasi efektifitas dan bahwa program pendidikan dperlukan untuk meningkatkan sensitifitas pemberi pelayanan kesehatan terhadap nyeri akibat luka dekubitus.
2.2.8 Penatalaksanaan Dekubitus
Penatalaksanaan dekubitus memerlukan pendekatan holistik yang menggunakan keahlian pelaksana yang berasal dari beberapa disiplin ilmu
kesehatan. Beberapa aspek penatalaksanaan dekubitus antara lain perawatan luka secara lokal dan tindakan pendukung seperti gizi yang adekuat dan cara penghilang tekanan (Potter & Perry, 2006).
Selama penyembuhan dekubitus, maka luka harus dikaji untuk lokasi, tahap, ukuran, traktus sinus, kerusakan luka, luka menembus, eksudat, jaringan nekrotik, dan keberadaan atau tidak adanya granulasi maupun epitelialisasi. Dekubitus harus dikaji ulang minimal satu kali sehari. Dekubitus yang bersih harus menunjukkan proses penyembuhan dalam waktu 2-4 minggu (AHCPR,1994 dalam Potter & Perry, 2006).
Pada daerah kulit selain menghilangkan tekanan pada bagian tubuh dan menjaga tekanan pada bagian tersebut, kebersihan daerah ulkus dan seluruh permukaan kulit juga perlu diperhatikan. Kebersihan mungkin sangat sulit dipertahankan pada klien inkotinensia, demam atau bingung (Potter & Perry, 2006).
Kelembaban pada ataupun di sekitar daerah kulit yang rusak menyebabkan ulserasi dan infeksi yang lebih parah. Sebelum melaksanakan tindakan perawat harus mengkaji secara menyeluruh dekubitus pada klien dan menentukan jenis balutan yang tepat sesuai dengan taha perkembangan ulkus. (Potter & Perry, 2006).
1. Perawatan Luka dengan Debridemen
Beberapa prinsip perawatan luka secara lokal meliputi debridemen, pembersihan dan pemberian balutan. Ulkus dengan jaringan nekrotik atau eskar
atau telah menunjukkan tanda-tanda mengelupas harus dilakukan debridemen. Pada prinsip debridemen yang perlu diperhatikan adalah kondisi pasien dan kondisi luka (Suriadi, 2004).
Debridemen adalah pembuangan jaringan nekrotik sehingga jaringan sehat dapat beregenerasi (Potter & Perry, 2006). Pembuangan jaringan nekrotik diperlukan untuk menghilangkan ulkus yang menjadi sumber infeksi, agar lebih mudah terlihat bagian dasar luka sehingga dapat menentukan tahap ulkus secara akurat dan memberikan dasar yang bersih yang diperlukan untuk proses penyembuhan.
Beberapa metode debridemen antara lain debridemen mekanik, autolitik, kimiawi/enzimatik dan pembedahan. Debridemen mekanik menggunakan balutan tipis yang mengandung salin yang basah hingga kering. Balutan tersebut harus benar-benar kering sebelum perawat menarik balutan tipis yang telah menempel pada jaringan dekubitus. Metode ini merupakan metode yang tidak dipilih karena jaringan rusak maupun jaringan sehat akan ikut terangkat (Potter & Perry, 2006).
Debridemen autolitik menggunakan balutan sintetik yang diletakkan di atas luka agar eskar dapat lebih mudah dihancurkan oleh kerja enzim yang ada dalam cairan luka. Metode ini dapat dilaksanakan dengan menggunakan beberapa jenis balutan yang lebih baru terletak diatas dekubitus. Beberapa contoh balutan yang digunakan adalah balutan membran sintetik transparan atau balutan hidrokoloid. Balutan akan berinteraksi dengan permukaan jaringan dekubitus. Eskar akan semakin lunak karena jaringan rusak telah dihancurkan oleh enzim yang secara
normal ditemukan dalam cairan luka. Debridemen autolitik ini kontraindikasi dengan luka yang infeksi (Potter & Perry, 2006).
Debridemen enzimatik adalah penggunaan enzim debridemen topikal pada jaringan rusak yang berada di atas permukaan luka. Obat-obatan tersebut harus diresepkan dokter. Perlu diingat bahwa teknik yang digunakan dan khasiat tiap obat debridemen enzimatik berbeda. Dari semua obat debridemen enzimatik, hanya kolagenase (Santyl) yang disebutkan oleh AHCPR sebagai debridemen yang bersifat promotif dan meningkatkan pertumbuhan granulasi di jaringan (Potter & Perry, 2006).
Debridemen bedah adalah pembuangan jaringan rusak dengan merupakan metode paling cepat. Metode ini biasa dilakukan apabila klien mempunyai tanda-tanda selulitis atau sepsis. Balutan kering dan bersih harus digunakan dalam waktu 8 sampai 24 jam setelah debridemen karena perdarahan, kemudian jaringan lembab harus diganti untuk mempercepat penyembuhan luka (Potter & Perry, 2006).
2. Penyembuhan Luka dengan Kelembaban
Lingkungan penyembuhan luka yang lembab merupakan hal yang paling penting untuk penyembuhan luka karena lingkungan lembab mempengaruhi kecepatan epitelialisasi den pembentukan jumlah skar. Lingkungan penyembuhan luka yang lembab memberikan kondisi optimum untuk mempercepat proses penyembuhan. Winter (1962) menemukan bahwa pada saat epidermis hilang, maka luka terbuka dapat menjadi kering, desikasi dan dehidrasi. Kemudian sel
epidermal pindah ke bawah kulit kering atau borok dan pindah ke jaringan fibrosa yang akan menimbulkan “jalur resistensi terendah”. Karena perubahan rute sel epidermal kurang efisien dan dapat meningkatkan jumlah waktu yang diperlukan sel untuk pindah sebelum sel-sel tersebut sampai ke bagian tepi lain dari luka, sehingga penyembuhan luka berlangsung lebih lama. Barier, contohnya balutan, diletakkan di bagian atas luka (tertutup seluruh atau sebagian), maka permukaan luka akan tetap lembab karena cairan luka. Kondisi ini membuat sel epidermal mudah bermigrasi dengan segera dan cepat. Lingkungan luka yang lembab dapat ditingkatkan dengan penggunaan balutan yang tepat (Potter & Perry, 2006).
Setelah dekubitus berhasil dilakukan debridemen dan mempunyai bagian dasar granulasi bersih, maka tujuan perawatan luka lokal selanjutnya adalah memberikan lingkungan yang tepat untuk penyembuhan luka dengan kelembaban dan mendukung pembentukan jaringan granulasi baru. Luka harus dibersihkan dan balutan diganti secara teratur. Dekubitus hanya dibersihkan dengan menggunakan cairan pembersih luka seperti normal saline atau beberapa cairan pembersih luka komersial lainnya yang tidak merusak atau mematikan sel, seperti fibrolas dan jaringan yang sedang mengalami proses penyembuhan (Potter & Perry, 2006).
3. Menggunakan alas tidur yang empuk, kering dan kebersihan kulit dijaga jangan sampai kotor karena urin dan feses. Apabila klien dalam keadaan inkotinensia maka kulit harus dibersihkan segera tanpa melakukan friksi yang tidak perlu misalnya dengan menggosok kulit (Morison, 2004).
4. Terapi Diet
Defisiensi protein menyebabkan luka dengan pengurangan kekuatan regangan, sintesa kolagen mengalami gangguan bila terdapat defisiensi vitamin C. oleh karena itu, pengkajian status nutrisi segera setelah ia masuk rumah sakit merupakan hal yang sangat penting untuk dilakukan, dengan bantuan ahli diet, dilakukan koreksi pada setiap defisiensi. Pasien juga harus tetap dipertahankan hidrasinya dengan baik (Morison, 2004)
5. Mengurangi Tekanan
Tanpa memandang tahap dekubitus , tekanan pada area harus dihilangkan. Ulkus tidak akan sembuh sampai semua tekanan dihilangkan. Pasien tidak boleh duduk atau berbaring pada luka dekubitus, sekalipun hanya untuk beberapa menit.
Memindahkan beban berat badan memungkinkan darah untuk mengalir ke area iskemi dan membantu pemulihan jaringan dari efek tekanan. Dengan demikian pasien harus dibalik dan diatur kembali posisi dengan interval setiap 1-2 jam (Smeltzer&Bare, 2002).
6. Pembersihan (Wound Cleansing)
Pada setiap luka yang akan diganti selalu dibersihkan. Bahan-bahan yang perlu dihindari untuk membersihkan luka seperti povidone iodine, larutan sodium
hypochlorite, hydrogen peroxide, acetic acid karena bahan-bahan tersebut bersifat
cytotoxic. Yang paling sering digunakan untuk membersihkan luka dekubitus
menimbulkan cytotoxic. Dalam membersihkan luka perlu dilakukan irigasi dengan tekanan yang tidak terlalu kuat, dengan tujuan untuk membersihkan sisa-sisa jaringan yang nekrotik atau eksudat. Prinsip membersihkan luka adalah dari pusat luka ke arah luar luka dan secara hati-hati atau dapat juga dari bagial luar dulu kemudian bagian dalam dengan kasus yang berbeda (Suriadi, 2004).
7. Dressing
Dressing adalah suatu usaha untuk mempertahankan integritas fisiologi pada luka. Sebelum melakukan dressing atau balutan dan pengobatan luka diperlukan pengkajian pada kondisi luka halni adalah dengan menentukan tipe dressing atau balutan yang dibutuhkan. Perawatan luka pada dekubitus adalah berdasarkan pada derajat luka dekubitus, eksudat, sekeliling luka dan ada tidaknya infeksi.
Beberapa hal yang perlu diketahui pada balutan yaitu terdapat beberapa tipe balutan. Tipe balutan atau dressing tersebut adalah dressing yang sifatny kering, basah, basah-lembab atau basah-kering. Ada juga balutan untuk pelindung luka dan dressing yang sifatnya menyerap dan mengabsorbsi (Suriadi, 2004).
2.2.9 Jenis Balutan
Banyak jenis balutan yang tersedia. Pastikan untuk mengikuti instruksi dari pabriknya untuk balutan khusus yang digunakan. Jika luka tidak merespon satu jenis balutan, mempertimbangkan perubahan rencana pengobatan. Berikut ini jenis balutan menurut Fairview Health Services (2014) :
1. Moist Gauze membantu menjaga luka lembab dan menyerap kelebihan cairan. Kasa harus basah – tidak basah – dengan salin. Kasa terlalu basah dapat melemahkan jaringan sekitarnya.
2. Transparent Films tipis dan fleksibel dan membantu melindungi luka dari air
dan bakteri.
3. Hydrokoloid menyerap eksudat dan tahan air. Hal ini membantu menjaga lingkungan luka lembab. Hydrokoloid juga melindungi luka dari air dan bakteri. 4. Hidrogel adalah gel berbasis air yang membuat luka lembab. Hidrogel juga menenangkan dan dapat membantu meringankan rasa sakit.
5. Alginat adalah balutan dengan daya serap tinggi terbuat dari rumput laut. Ketika berikatan dengan eksudat dapat memnjadi gel yang membantu menjaga dekubitus tetap lembab.
6. Foam menyerap eksudat dan menjaga dekubitus tetap lembab. Mereka digunakan untuk menutup atau mengisi luka.
7. Kolagen menyerap eksudat dan membantu menjaga lingkungan dekubitus tetap lembab. Kolagen juga dapat meningkatkan pertumbuhan jaringan baru.
8. Antimikroba membantu mencegah dan mengobati infeksi. Balutan ini terdiri dalam berbagai bentuk.
2.2.10 Penatalaksanaan Dekubitus Berdasarkan Derajatnya
Penatalaksanaan untuk dekubitus berdasarkan derajatnya dijelaskan sebagai berikut:
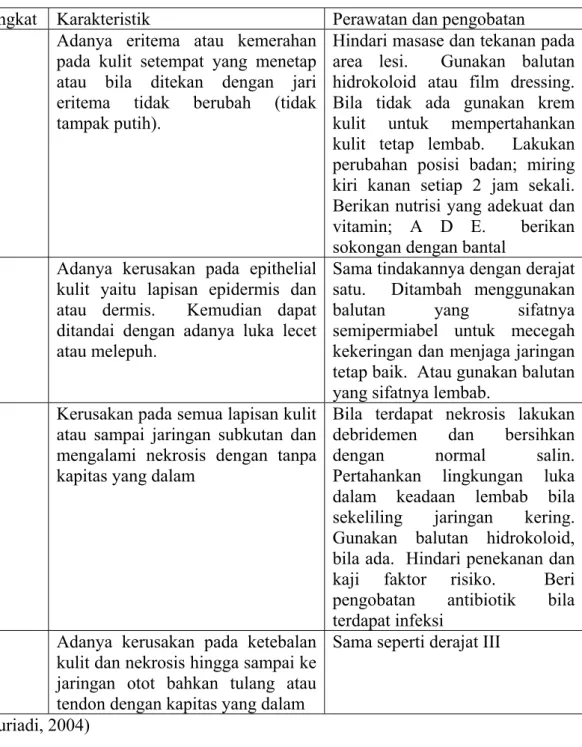
Tabel 2.1 Perawatan dan pengobatan luka dekubitus berdasarkan derajat Tingkat Karakteristik Perawatan dan pengobatan I Adanya eritema atau kemerahan
pada kulit setempat yang menetap atau bila ditekan dengan jari eritema tidak berubah (tidak tampak putih).
Hindari masase dan tekanan pada area lesi. Gunakan balutan hidrokoloid atau film dressing. Bila tidak ada gunakan krem kulit untuk mempertahankan kulit tetap lembab. Lakukan perubahan posisi badan; miring kiri kanan setiap 2 jam sekali. Berikan nutrisi yang adekuat dan vitamin; A D E. berikan sokongan dengan bantal
II Adanya kerusakan pada epithelial kulit yaitu lapisan epidermis dan atau dermis. Kemudian dapat ditandai dengan adanya luka lecet atau melepuh.
Sama tindakannya dengan derajat satu. Ditambah menggunakan balutan yang sifatnya semipermiabel untuk mecegah kekeringan dan menjaga jaringan tetap baik. Atau gunakan balutan yang sifatnya lembab.
III Kerusakan pada semua lapisan kulit atau sampai jaringan subkutan dan mengalami nekrosis dengan tanpa kapitas yang dalam
Bila terdapat nekrosis lakukan debridemen dan bersihkan dengan normal salin. Pertahankan lingkungan luka dalam keadaan lembab bila sekeliling jaringan kering. Gunakan balutan hidrokoloid, bila ada. Hindari penekanan dan kaji faktor risiko. Beri pengobatan antibiotik bila terdapat infeksi
IV Adanya kerusakan pada ketebalan kulit dan nekrosis hingga sampai ke jaringan otot bahkan tulang atau tendon dengan kapitas yang dalam
Sama seperti derajat III
(Suriadi, 2004)
2.2.11 SOP Perawatan Dekubitus
Tabel dibawah ini menunjukkan tindakan perawatan dekubitus dan rasionalnya untuk menjelaskan mengapa teknik khusus digunakan.
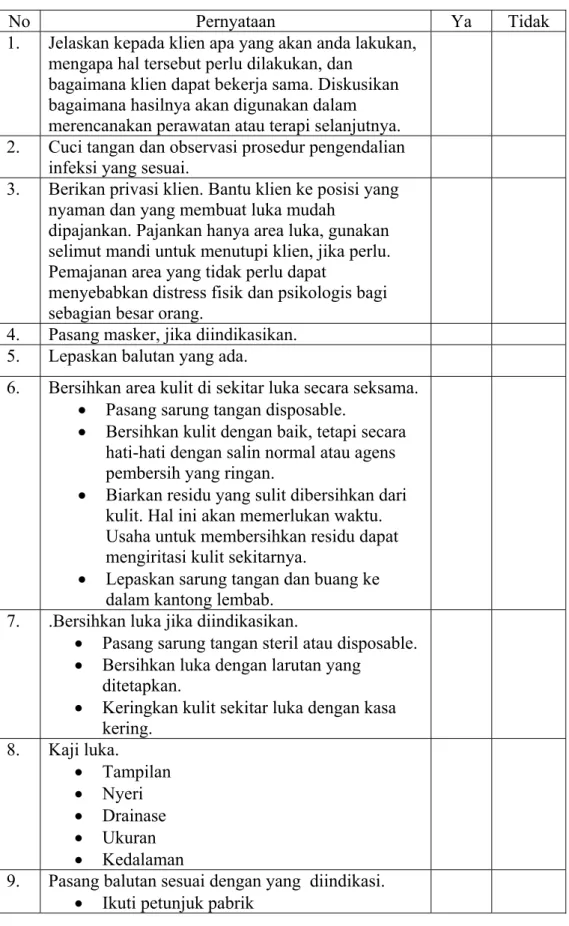
Tabel 2.2 SOP Perawatan Dekubitus
No Pernyataan Ya Tidak
1. Jelaskan kepada klien apa yang akan anda lakukan, mengapa hal tersebut perlu dilakukan, dan
bagaimana klien dapat bekerja sama. Diskusikan bagaimana hasilnya akan digunakan dalam merencanakan perawatan atau terapi selanjutnya. 2. Cuci tangan dan observasi prosedur pengendalian
infeksi yang sesuai.
3. Berikan privasi klien. Bantu klien ke posisi yang nyaman dan yang membuat luka mudah
dipajankan. Pajankan hanya area luka, gunakan selimut mandi untuk menutupi klien, jika perlu. Pemajanan area yang tidak perlu dapat
menyebabkan distress fisik dan psikologis bagi sebagian besar orang.
4. Pasang masker, jika diindikasikan. 5. Lepaskan balutan yang ada.
6. Bersihkan area kulit di sekitar luka secara seksama. Pasang sarung tangan disposable.
Bersihkan kulit dengan baik, tetapi secara hati-hati dengan salin normal atau agens pembersih yang ringan.
Biarkan residu yang sulit dibersihkan dari kulit. Hal ini akan memerlukan waktu. Usaha untuk membersihkan residu dapat mengiritasi kulit sekitarnya.
Lepaskan sarung tangan dan buang ke dalam kantong lembab.
7. .Bersihkan luka jika diindikasikan.
Pasang sarung tangan steril atau disposable. Bersihkan luka dengan larutan yang
ditetapkan.
Keringkan kulit sekitar luka dengan kasa kering. 8. Kaji luka. Tampilan Nyeri Drainase Ukuran Kedalaman
9. Pasang balutan sesuai dengan yang diindikasi. Ikuti petunjuk pabrik
Lepaskan dan buang sarung tangan 10. Fiksasi balutan dengan plester.
11. Dokumentasi