1
BAB II
ISI
2.1. Definisi1
Anestesi inhalasi adalah salah satu teknik anestesi umum yang dilakukan dengan jalan memberikan kombinasi obat anestesi inhalasi berupa gas dan atau cairan yang mudah menguap melalui alat atau mesin anestesi langsung ke udara inspirasi.
2.2. Mekanisme kerja anestesi inhalasi2
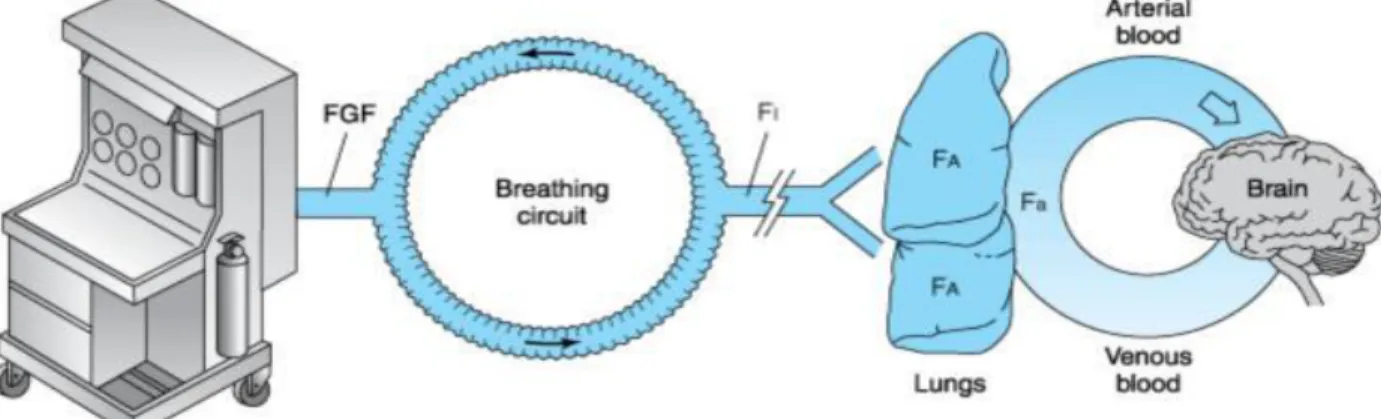
Pemberian anestesi inhalasi melalui pernafasan menuju organ sasaran yang jauh merupaan suatu hal yang unik dalam dunia anestesiologi. Sesuai dengan gambar berikut, terdapat beberapa langkah yang diperlukan zat anestetik inhalasi mulai dari vaporisasi di mesin anestesi hingga terdeposisi di jaringan otak.
2 a. Faktor-faktor yang mempengaruhi konsentrasi inspratori (Fi)
Gas segar yang keluar dari mesin anestesia bercampur dengan gas di sirkuit pernapasan sebelum dihirup oleh pasien. Oleh karena itu, pasien tidak serta-merta mendapatkan konsentrasi yang sesuai dengan pengaturan di vaporiser. Komposisi aktual campuran gas yang diinspirasi dipengaruhi oleh laju aliran gas segar, volume dalam sirkuit pernapasan, dan absorpsi mesin anestesia. Agen inhalasi yang terhirup akan semakin dekat dengan konsentrasi yang keluar dari mesin anestesia apabila laju aliran gas segar tinggi, volume sirkuit napas sedikit, dan absorpsi mesin rendah. Secara klinis, atribut-atribut demikian ditampilkan sebagai kecepatan induksi dan pemulihan
b. Faktor-faktor yang mempengaruhi konsentrasi alveolar (Fa) Ambilan gas oleh alveolus ditentukan oleh sifat fisiknya, : Ambilan oleh paru
Jika tidak ada ambilan (uptake) zat anestetik oleh tubuh, konsentrasi alveolar (FA) akan segera mencapai konsentrasi
inspiratori (FI). Karena agen inhalasi diambil oleh sirkulasi
pulmoner selama induksi, konsentrasi alveolar berkisar di bawah konsentrasi inspiratori (FA/FI < 1). Semakin besar ambilan,
semakin lambat peningkatan konsentrasi alveolar dan semakin rendah pula rasio FA:FI.
Karena konsentrasi suatu gas sebanding dengan tekanan parsialnya, maka tekanan parsial gas anestetik di alveolus juga lambat peningkatannya. Tekanan parsial alveolar ini penting karena turut menentukan tekanan parsial agen anestetik tersebut di darah dan lebih lanjut di otak. Kembali lagi, tekanan parsial gas anestetik di otak secara langsung memengaruhi konsentrasi zat di jaringan otak, yang menentukan efek klinis pada pasien. Jadi, semakin besar ambilan agen anestetik, semakin besar pula
3 perbedaan antara konsentrasi alveolar dengan konsentrasi inspiratori, dan semakin lambat kecepatan induksi.
Terdapat tiga hal yang dapat memengaruhi ambilan anestetik: solubilitas dalam darah, aliran darah alveolar, dan perbedaan tekanan parsial antara udara alveolar dan darah vena.
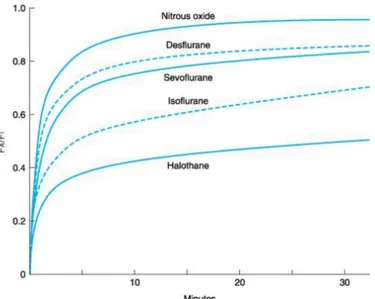
Zat yang insolubel seperti nitrous oksida diambil oleh darah lebih lambat daripada zat yang solubel seperti halotan. Akibatnya, konsentrasi alveolar nitrous oksida meningkat lebih cepat daripada halotan, dan induksinya lebih cepat. Solubilitas relatif dari anestetik dalam udara, darah, dan jaringan diekspresikan dalam koefisien partisi, seperti tampak pada tabel di atas. Masing-masing koefisien adalah rasio konsentrasi gas anestetik di dua medium saat terjadi kesetimbangan.
Tabel 1. Koefisien parsial anestetik inhalasi pada 37°C
Anestetik Darah/Udara Otak/Darah Otot/Darah Lemak/Darah
Nitrous oksida 0.47 1.1 1.2 2.3 Halotan 2.4 2.9 3.5 60 Isofluran 1.4 2.6 4.0 45 Desfluran 0.42 1.3 2.0 27 Sevofluran 0.65 1.7 3.1 48
Faktor lain yang ikut memengaruhi ambilan adalah aliran darah alveolar, yang kurang lebih sama dengan curah jantung. Seiring dengan meningkatnya curah jantung, ambilan anestetik turut meningkat, dan peningkatan tekanan parsial alveolar semakin melambat, dan induksi menjadi lebih lambat. Pengaruh mengubah
4 curah jantung kurang bermakna untuk anestetik insolubel, mengingat yang dapat terdifusi ke darah alveolar memang sedikit, baik aliran darah di sana lebih deras ataupun lebih tenang. Keadaan curah jantung yang sedikit merupakan berisiko mengakibatkan overdosis dengan anestetik sobulel, karena peningkatan konsentrasi alveolar yang terlalu cepat. Bahkan halotan, yang mempunyai efek depresi myokardial, apabila kadar alveolarnya lebih dari yang diharapkan akan semakin menurunkan curah jantung dan menciptakan umpan balik positif yang membahayakan pasien.
Satu faktor lagi yang memengaruhi ambilan anestetik oleh sirkulasi pulmoner adalah perbedaan tekanan parsial antara gas alveolar dan darah vena. Gradien ini bergantung pada ambilan oleh jaringan. Transfer anestetik dari darah ke jaringan ditentukan oleh tiga faktor yang analog dengan ambilan sistemik, yakni solubilitas agen di jaringan (koefisien partisi jaringan/darah seperti pada tabel halaman sebelumnya), aliran darah jaringan, dan perbedaan tekanan parsial antara darah arterial dengan jaringan.
Jaringan dapat digolongkan menjadi empat grup berdasarkan perfusi dan solubili-tasnya. Grup tinggi vaskularisasi (otak, jantung, liver, ginjal, dan organ endokrin) adalah yang pertama mengambil anestetik dalam jumlah yang signifikan. Grup otot (kulit dan otot) tidak mempunyai perfusi sebaik grup yang pertama, sehingga ambilannya lebih pelan. Kapasitasnya pun lebih besar; ambilan oleh grup kedua ini berlangsung dalam beberapa jam. Berlanjut ke grup berikutnya, perfusi di grup lemak kurang lebih sama dengan grup otot; tetapi solubilitas anestetik pada grup lemak yang luar biasa sekaligus volume jaringan yang relatif besar menghasilkan kapasitas total yang memerlukan beberapa hari untuk diisi. Grup terakhir beranggotakan jaringan perfusi minimal dengan vaskularisasi rendah (tulang, ligamen, gigi, rambut, dan
5 kartilago) hampir tidak memberi kontribusi terhadap ambilan anestetik.
Tabel 2. Klasifikasi jaringan berdasarkan perfusi dan solubilitas
Karakteristik Vessel
Rich
Otot Lemak Vessel
Poor
Persentase berat badan 10 50 20 20
Persentase curah
jantung
75 19 6 0
Perfusi (mL/min/100 g) 75 3 3 0
Solubilitas relatif 1 1 20 0
Ambilan anestesi meng-hasilkan kurva konsentrasi alveolar per waktu yang khas untuk masing-masing anestetik (diagram 1). Bentuk dari setiap grafik tersebut ditentukan oleh
ambilan jaringan sesuai dengan grupnya (diagram 2). Mula-mula konsentrasi alveolar meningkat tajam oleh karena pengisian alveolar melalui ventilasi. Peningkatan tersebut kemudian melambat seiring dengan ambilan jaringan, terutama oleh grup kaya vaskuler dan grup otot, hingga mencapai kapasitas totalnya.
Diagram 1. Laju peningkatan konsentrasi alveolar anestetik inhalasi
6 Ventilasi
Penurunan tekanan parsial alveolar oleh ambilan jaringan, dapat kembali ditingkatkan dengan ventilasi. Dengan kata lain, memberikan anestetik secara konstan dapat menstabilisasi konsentrasi alveolar. Meningkatkan ventilasi secara langsung akan meningkatkan rasio FA:FI untuk anestetik solubel. Berlawanan
dengan agen inhalasi yang mendepresi curah jantung, anestetik yang mendepresi ventilasi (misalnya halotan) akan menurunkan laju peningkatan konsentrasi alveolar dan justru menghasilkan umpan balik negatif.
Konsentrasi
Efek ambilan juga dapat dikurangi dengan peningkatan konsentrasi inspirasi (FI). Menariknya, meningkatkan konsentrasi
inspirasi tidak hanya meningkatkan konsentrasi alveolar, tetapi juga laju peningkatan tersebut (dengan kata lain meningkatkan FA:FI). Secara khusus, konsentrasi membawa dua fenomena yang
disebut efek konsentrasi (concentration effect). Mungkin agak membingungkan, fenomena yang pertama adalah efek pengonsentrasian (concentrating effect). Misalkan 50% dari gas anestetik diambil oleh sirkulasi pulmoner, maka konsentrasi inspiratori sebesar 20% (20 bagian anestetik per 100 bagian gas) akan menghasilkan konsentrasi alveolar sebesar 11% (10 bagian anestetik tersisa dari total 90 bagian gas). Di sisi lain, jika konsentrasi inspirasi ditingkatkan menjadi 80% (80 bagian anestetik per 100 bagian gas), konsentrasi alveolar menjadi 67% (40 bagian anestetik tersisa dari volume 60 bagian gas). Melihat dua sampel tersebut, konsentrasi inspiratori yang lebih tinggi akan menghasilkan konsentrasi alveolar yang lebih tinggi secara
7 disproporsional. Di contoh tadi, peningkatan 4 kali konsentrasi inspiratori akan menghasilkan 6 kali konsentrasi alveolar.
Fenomena yang kedua adalah efek aliran teraugmentasi (augmented inflow effect). Meneruskan contoh di atas, untuk mencegah kolapsnya alveoli, 10 bagian anestetik yang diabsorpsi oleh sirkulasi pulmoner harus digantikan oleh gas campuran dengan konsentrasi inspirasi 20%. Dengan demikian, konsentrasi alveolar menjadi 12% (10+2 bagian anestetik dari total 100 bagian gas). Lebih kontras, setelah absorpsi 50% anestetik dari gas 80% yang diinspirasi, perlu penggantian sebanyak 40 bagian menggunakan gas 80% pula. Dalam kasus ini akan diperoleh konsentrasi alveolar meningkat dari 67% menjadi 72% (40+32 bagian anestetik dari total volume 100 bagian gas).
Kedua fenomena yang termasuk efek konsentrasi di atas lebih dirasakan pada penggunaan nitrous oksida daripada agen inhalasi lainnya, karena anestetik tersebut dapat digunakan dalam konsentrasi yang jauh lebih tinggi. Sebagai tambahan, konsentrasi nitrous oksida yang tinggi akan teraugmentasi tidak hanya dipengaruhi oleh ambilan agen itu sendiri, melainkan juga oleh konsentrasi anestetik inhalasi lainnya. Fenomena yang satu ini disebut efek gas kedua (second gas effect) yang secara klinis tidak terlalu bermakna.
c. Faktor-faktor yang mempengaruhi konsentrasi arterial (Fa)
Hanya terdapat satu faktor yang memengaruhi konsentrasi arterial secara bermakna, yakni ketidakseimbangan ventilasi-perfusi. Normalnya, tekanan parsial anestetik di alveoli diasumsikan sama dengan darah arteri. Akan tetapi kenyataannya tekanan parsial arterial secara konstan kurang dari yang diperkirakan. Alasan di balik kejanggalan ini adalah pencampuran di darah vena, ruang rugi alveolar, dan distribusi gas di alveoli
8 yang tidak merata. Lebih lanjut, adanya ketidakseimbangan ventilasi-perfusi akan semakin meningkatkan perbedaan konsentrasi alveolar dengan arterial. Ketidakseimbangan ini dapat diasumsikan sebagai restriksi: meningkatkan tekanan di depan restriksi, menurunkan tekanan di belakang restriksi, dan mengurangi aliran di restriksi itu sendiri.
d. Faktor-faktor yang mempengaruhi eliminasi
Pemulihan pascaanestesia bergantung pada penurunan konsentrasi anestetik di jaringan otak. Anestetik dapat dieleminasi dengan biotransformasi, kehilangan transkutaneus, atau ekshalasi. Biotransformasi biasanya tidak terlalu berkontribusi terhadap penurunan tekanan parsial alveolar. Pengaruh terbesar metode ini adalah pada eleminasi anestetik solubel yang mengalami metabolisme ekstensif seperti metoksifluran. Biotransformasi halotan yang lebih tinggi daripada isofluran mengakibatkan eleminasi halotan lebih cepat daripada isofluran. Beberapa isoenzim sitokrom P-450 terutama CYP 2EI tampak memegang peran penting dalam eleminasi beberapa agen anestetik inhalasi. Sementara itu, difusi transkutaneus juga terhitung tidak terlalu signifikan.
Rute terpenting dalam eleminasi anestetik inhalasi adalah ekshalasi melalui alveolus. Banyak faktor yang mempercepat induksi rupanya juga mempercepat eleminasi: rebreathing, tingginya aliran gas segar, rendahnya volume sirkuit, rendahnya absorpsi oleh sirkuit dan mesin anestesia, rendahnya solubilitas, tingginya aliran darah serebral, dan besarnya ventilasi. Eleminasi nitrous oksida sangat cepat sedemikian sehingga oksigen dan CO2 alveolar menjadi terdilusi;
akibatnya terjadi hipoksia difusi. Risiko demikian dicegah dengan administrasi oksigen 100% selama 5–10 menit setelah menghentikan nitrous oksida. Laju pemulihan biasanya lebih cepat daripada induksi karena jaringan yang belum mencapai kesetimbangan akan terus
9 mengambil anestetik dari darah hingga tekanan parsial alveolar menjadi lebih rendah daripada tekanan parsial jaringan. Lebih konkret, jaringan lemak akan terus mengambil anestetik dan mempercepat pemulihan hingga tekanan parsial di sana sama atau lebih tinggi daripada di alveoli. Redistribusi demikian tidak terjadi setelah anestesia yang sudah berlangsung lama; jadi kecepatan pemulihan juga dipengaruhi oleh durasi anestesia.
2.3. Kadar Alveolus Minimal3
Kadar alveolus minimal atau minimal alveolar concentration (MAC) ialah kadar minimal zat tersebut dalam alveolus pada tekanan satu atmosfir yang diperlukan untuk mencegah gerakan pada 50% pasien yang dilakukan insisi standar. . MAC merupakan ukuran yang berguna karena merefleksikan tekanan parsial anestetik di otak, sehingga dapat membandingkan secara langsung potensi setiap anestetik sekaligus memberikan standar baku untuk penelitian Pada umumnya imobilisasi tercapai pada 95% pasien, jika kadarnya dinaikan diatas 30% nilai KAM.
Tabel 3. Kadar alveolus minimal gas inhalasi
Anestesi MAC (%atm) MAC
dengan 60% N2O (%atm) MAC-awake (%atm) MAC-Intubasi (%atm) MAC-BAR (% atm) Nitrit oksida 104 NA 66 >120 ND Xenon 71 ND 31 ND ND Desfluran 7,25 4,0 2,60 ND ND Sevoflurane 1,85 0,66 0,67 4,52 4,15 Isoflurane 1,15 0,50 0,37 1,76 1,50 Halotan 0,74 0,29 0,38 1,12 1,07
10 Dalam keadaan seimbang, tekanan parsial zat anesetik dalam alveoli sama dengan tekanan zat dalam darah dan otak tempat kerja obat. Konsentrasi uap anestetik dalam alveoli selama induksi ditentukan oleh, :
Konsentrasi inspirasi
Teoritis kalau saturasi uap anestetik di dlaam jaringan sudah penuh, maka ambilan paru berhenti dan konsentrasi uap inspirasi sama dnegan alveoli. Hal ini dalam praktek tak pernah terjadi. Induksi makin cepat kalau konsentrasi makin tinggi, asalkan tak terjadi depresi napas atau kejang laring. Induksi makin cepat jika disertai oleh N20.
Ventilasi alveolar
Ventilasi alveolar meningkat, konsentrasi alveolar makin tinggi dan sebaliknya
Koefisian darah/gas
Makin tinggi angkanya, makin cepat larut dalam darah, makin rendah konsentrasi dalam alveoli dan sebaliknya
Curah jantung atau aliran darah paru
Makin tinggi curah jantung makin cepat uap diambil Hubungan ventilasi perfusi
Gangguan hubungan ini memperlambat ambilan gas anestetik. Jumlah uap dalam mesin anesteti bukan merupakan gambaran yang sebenarnya, karena sebagian uap tersbeut hilang dalam tabung sirkuit anestesi atau ke atmosfir sekitar sebelum mencapai pernafasan
2.4. Klasifikasi Anestesi Inhalsi3,4
1. Dietil Eter 2,3
Sifatnya mudah menguap, mudah terbakar, dapat meledak, larut dalam air. Campuran uap eter dengan udara, O2 dan N2O mudah
11 terbakar, masing-masing dengan kadar; 1,85-36,5% (udara), 2 - 82% ( oksigen) dan 1,5- 24% (N2O). Uap eter lebih berat dari udara → terkumpul dilantai.
Ambilan dan distribusi
Koefisien kelarutan darah/gas tinggi (12) → keseimbangan antara gas alveolus dan kadar inspirasi lambat → induksi berkepanjangan dan pulih sadar juga lama.
Efek terhadap Sistem Organ Serebral
Mendepresi korteks serebri, induksi yang lambat memungkinkan stadium anestesi terlihat nyata. Anestesi eter dikaitkan dengan stimulasi sistem simpatoadrenal dan ↑ katekolamin dalam sirkulasi, kelumpuhan pusat nafas mendahului lumpuhnya pusat vasomotor.
Sistem kardiovaskular
Depresi langsung miokard, pada pemakaian ringan, terjadi perubahan ringan TD, CJ dan tahanan perifer, pada anestesi dalam terjadi depresi jantung dan kelumpuhan vasomotor serta pusat vital lainnya. Jarang menimbulkan gangguan irama jantung, tdk terjadi sensitisasi otot jantung terhadap katekolamin dalam sirkulasi.
Sistem pernafasan
Dietil eter merangsang jalan nafas dan menimbulkan batuk, sekresi kelenjar ludah dan bronkus yang berlebihan, dicegah dengan SA, eter menyebabkan iritasi jalan nafas dan tidak jarang menimbulkan spasme laring waktu induksi.
Sistem pencernaan
Peristaltik neuron ok rs serabut dilator dan depresi otot polos, mual dan muntah sering, tergantung lama dan dalamnya anestesi
12 Uterus dan plasenta
Uterus tidak terpengaruh pada anestesi ringan, tapi terjadi relaksasi pada stadium dalam, melewati palsenta sehingga terjadi depresi janin.
Otot rangka
Tonus otot menurun pada anestesi dalam Faal hati dan ginjal
Terjadi penurunan faal hati sblm beberapa hari dan tidak menetap, menurunkan aliran darah ginjal, kecenderungan utk terjadi oligur karena meningkatnya ADH (urin < 0,5 cc/ kgBB/jam.
Metabolisme
Minimal 15% eter akan dimetabolisme menjadi CO2 dan air, 4% dimetabolisme hati menjadi asetildehida dan metanol, hasil metabolisme tidak bersifat toksik. Merangsang glukoneogenesis → hiperglikemia.
2. Nitrous Oksida (N2O) 3,4
Merupakan gas yang tidak berbau, tidak berwarna, tidak berasa, lebih berat dari udara, serta tidak mudah terbakar dan meledak (kecuali jika dikombinasikan dengan zat anestetik yang mudah terbakar seperti eter). Gas ini dapat disimpan dalam bentuk cair dalam tekanan tertentu, serta relatif lebih murah dibanding agen anestetik inhalasi lain.
N2O diserap dengan cepat dalam tubuh, yaitu 1 liter/menit dalam menit pertama. Terdapat 3 fase pengambilan N2O berdasarkan saturasi arteri, yaitu pertama, dalam 5 menit mencapai 50% saturasi; kedua, dalam 30-90 menit mencapai 90% saturasi; dan dalam 5 jam mencapai saturasi penuh. Dalam 100 mL darah dapat terlarut 47mL N2O, dan hampir seluruhnya dikeluarkan kembali melalui paru. Pada akhir anestesi setlah N2O dihentikan, maka N2O akan cepat keluar mengisi alveoli, sehingga terjadi pengenceran
13 O2 dan terjadilah hipoksia difusi. Untuk menghindari terjadinya hipoksia difusi, berikan O2 100% selama 5-10 menit.
Efek terhadap Sistem Organ Kardiovaskular
Dapat menstimulasi sistem simpatis. Meski secara in vitro gas ini mendepresikan kontraktilitas otot jantung, namun secara in vivo tekanan darah arteri, curah jantung, serta frekuensi nadi tidak mengalami perubahan atau hanya terjadi sedikit peningkatan karena adanya stimulasi katekolamin, sehingga peredaran darah tidak terganggu (kecuali pada pasien dengan penyakit jantung koroner atau hipovolemik berat).
Respirasi
Peningkatan laju napas (takipnea) dan penurunan volume tidal akibat stimulasi Sistem Saraf Pusat (SSP). N2O dapat menyebabkan
berkurangnya respons pernapasan terhadap CO2 meski hanya diberikan
dalam jumlah kecil, sehingga dapat berdampak serius di ruang pemulihan (pasien jadi lebih lama dalam keadaan tidak sadar).
SSP
Peningkatan aliran darah serebral yang berakibat pada sedikit peningkatan tekanan intrakranial (TIK). N2O juga meningkatkan konsumsi
oksigen serebral. Efek terhadap neuromuskular tidak seperti agen anestetik inhalasi lain, di mana N2O tidak menghasilkan efek relaksasi otot, malah
dalam konsentrasi tinggi pada ruangan hiperbarik, N2O menyebabkan
rigiditas otot skeletal. Ginjal
Penurunan aliran darah renal (dengan meningkatkan resistensi vaskular renal) yang berujung pada penurunan laju filtrasi glomerulus dan jumlah urin. Efek terhadap hepar adalah penurunan aliran darah hepatik (namun dalam jumlah yang lebih ringan dibandingkan dengan agen
14 inhalasi lain). Efek terhadap gastrointestinal adalah adalanya mual muntah pascaoperasi, yang diduga akibat aktivasi dari chemoreceptor trigger zone dan pusat muntah di medula. Efek ini dapat muncul pada anestesi yang lama.
Biotransformasi dan Toksisitas
N2O sukar larut dalam darah, dan merupakan anestetik yang kurang kuat
sehingga kini hanya dipakai sebagai adjuvan atau pembawa anestetik inhalasi lain karena kesukarlarutannya ini berguna dalam meningkatkan tekanan parsial sehingga induksi dapat lebih cepat (setelah induksi dicapai, tekanan parsial diturunkan untuk mempertahankan anestesia). Dengan perbandingan N2O:O2 =
85:15, induksi cepat dicapai tapi tidak boleh terlalu lama karena bisa mengakibatkan hipoksia (bisa dicegah dengan pemberian O2 100% setelah N2O
dihentikan). Efek relaksasi otot yang dihasilkan kurang baik sehingga dibutuhkan obat pelumpuh otot. N2O dieksresikan dalam bentuk utuh melalui paru-[aru dan
sebagian kecil melalui kulit.
Dengan secara ireversibel mengoksidasi atom kobalt pada vitamin B12, N2O
menginhibisi enzim yang tergantung pada vitamin B12, seperti metionin sintetase
yang penting untuk pembentukan myelin, serta thimidilar sintetase yang penting untuk sintesis DNA. Pemberian yang lama dari gas ini akan menghasilkan depresi sumsum tulang (anemia megaloblastik) bahkan defisiensi neurologis (neuropati perifer). Oleh karena efek teratogeniknya, N2O tidak diberikan untuk pasien yang
sedang hamil (terbukti pada hewan coba, belum diketahui efeknya pada manusia).
Interaksi Obat
Kombinasinya dengan agen anestetik inhalasi lain dapat menurunkan MAC agen inhalasi tersebut sampai 50%, contohnya halotan dari 0,75% menjadi 0,29% atau enfluran dari 1,68% menjadi 0,6%.
15 3. Halotan3,4
Halotan merupakan anestetik umum inhalasi dengan nama IUPAC 2-bromo-2-kloro-1,1,1-trifluoroetan. Halotan memiliki karakter fisik bersih, tidak berwarna, tidak mudah terbakar, dan tidak iritatif. Titik didih 50,30C. Dekomposisi dapat terjadi setelah pemajanan sinar, dan untuk menghindari hal ini, halotan perlu ditambahkan timol 0,01%.. Untuk induksi anestesi, halotan diberikan dengan konsentrasi 2 – 4% v/v pada dewasa, dan 1,5–2 % v/v pada anak-anak, dan diberikan bersama oksigen atau campuran oksigen-nitrous oksida. Induksi dapat dimulai dengan konsentrasi 0,5% v/v dan secara bertahap dititrasi dengan meningkatkan dosis ke level tertentu. Untuk dosis pemeliharaan dewasa dan anak-anak adalah 0,5– 2 % v/v. Untuk orang tua, dosis dapat dikurangi.
Efek terhadap Sistem Organ Kardiovaskular
MAC dari halotan menghasilkan 50% penurunan tekanan darah dan curah jantung. Halotan dapat secara langsung menghambat otot jantung dan otot polos pembuluh darah serta menurunkan aktivitas saraf simpatis. Penurunan tekanan darah terjadi akibat depresi langsung pada miokard dan penghambatan refleks baroreseptor terhadap hipotensi, meski respons simpatoadrenal tidak dihambat oleh halotan (sehingga peningkatan PCO2 atau rangsangan pembedahan tetap memicu respons
simpatis). Makin dalam anestesia, makin jelas turunnya kontraksi miokard, curah jantung, tekanan darah, dan resistensi perifer. Efek bradikardi disebabkan aktivitas vagal yang meningkat. Automatisitas miokard akibat halotan diperkuat oleh pemberian agonis adrenergik (epinefrin) yang menyebabkan aritmia jantung. Efek vasodilatasi yang dihasilkan pada pembuluh darah otot rangka dan otak dapat meningkatkan aliran darah.
16 Respirasi
Pernapasan cepat dan dangkal. Peningkatan laju napas ini tidak cukup untuk mengimbangi penurunan volume tidal, sehingga ventilasi alveolar turun dan PaCO2. Depresi napas ini diduga akibat depresi medula
(sentral) dan disfungsi otot interkostal (perifer). Halotan diduga juga sebagai bronkodilator poten, di mana dapat mencegah bronkospasme pada asma, menghambat salivasi dan fungsi mukosiliar, dengan relaksasi otot maseter yang cukup baik (sehingga intubasi mudah dilakukan), namun dapat mengakibatkan hipoksia pascaoperasi dan atelektasis. Efek bronkodilatasi ini bahkan tidak dihambat oleh propanolol.
Serebral
Dengan mendilatasi pembuluh darah serebral, halotan menurunkan resistensi vaskular serebral dan meningkatkan aliran darah otak, sehingga ICP meningkat, namun aktivitas serebrum berkurang (gambaran EEG melambat dan kebutuhan O2 yang berkurang). Oleh karena itu halotan
tidak disukai untuk bedah otak. Efek terhadap neuromuskular adalah relaksasi otot skeletal dan meningkatkan kemampuan agen pelumpuh otot nondepolarisasi, serta memicu hipertermia malignan.
Ginjal
Penurunan aliran darah renal, laju filtrasi glomerulus, dan jumlah urin, semua ini diakibatkan oleh penurunan tekanan darah arteri dan curah jantung. Efek terhadap hati adalah penurunan aliran darah hepatik, bahkan dapat menyebabkan vasospasme arteri hepatik. Selain itu, metabolisme dan klirens dari beberapa obat (fentanil, fenitoin, verapamil) jadi terganggu.
Biotransformasi dan Toksisitas
Eksresi halotan utamanya melalui paru, hanya 20% yang dimetabolisme dalam tubuh untuk dibuang melalui urin dalam bentuk asam trifluoroasetat,
17 trifluoroetanol, dan bromida. Halotan dioksidasi di hati oleh isozim sitokrom P-450 menjadi metabolit utamanya, asam trifluoroasetat. Metabolisme ini dapat dihambat dengan pemberian disulfiram. Bromida, metabolit oksidatif lain, diduga menjadi penyebab perubahan status mental pascaanestesi. Disfungsi hepatik pascaoperasi dapat disebabkan oleh: hepatitis viral, perfusi hepatik yang terganggu, penyakit hati yang mendasari, hipoksia hepatosit, dan sebagainya. Penggunaan berulang dari halotan dapat menyebabkan nekrosis hati sentrolobular dengan gejala anoreksia, mual muntah, kadang kemerahan pada kulit disertai eosinofilia.
Kontraindikasi dan Interaksi Obat
Halotan dikontraindikasikan pada pasien dengan disfungsi hati, atau pernah mendapat halotan sebelumnya. Halotan sebaiknya digunakan secara hati-hati pada pasien dengan massa intrakranial (kemungkinan adanya peningkatan TIK). Efek depresi miokard oleh halotan dapat dieksaserbasi oleh agen penghambat adrenergik (seperti propanolol) dan agen penghambat kanal ion kalsium (seperti verapamil). Kombinasi dengan adrenalin sering menyebabkan disritmia, sehingga penggunaan adrenalisn ahrus dibatasi. Adrenalin dianjurkan dengan pengeceran 1:200.000. pada bedah sesar, halotan dibatasi maksimal 1 vol%, karena relaksasi uterus akan menimbulkan perdarahan. Halotan menghambat pelepasan insulin, meninggikan kadar gula darah. Penggunaannya bersama dengan antidepresan dan inhibitor monoamin oksidase (MAO-I) dihubungkan dengan fluktuasi tekanan darah dan aritmia. Kombinasi halotan dan aminofilin berakibat aritmia ventrikel.
4. Enfluran
Enfluran (etran) merupakan halogenisasi eter dan cepat populer setelah ada kecurigaan gangguan fungsi hepar oleh halotan pada penggunaan berulang. Pada EEG menunjukan tanda-tanda epileptik, apalagi disertai hipokapnia, karena itu hindari penggunaannya pada pasien dengan riwayat epilepsi, walaupun ada yang beranggapan bukan
18 kontraindikasi untuk dipakai pada kasus dengan riwayat epilepsi. Kombinasi dengan adrenalisn lebih aman 3 kali dibanding halotan.
Enfluran yang dimetabolisme hanya 2-8% oleh hepar menjadi produk non-volatil yang dikeluluarkan lewat urin. Sisanya dikeluarkan lewat paru dalam bentuk asli. Induksi dan pulih anestesia lebih cepat dibanding halotan. Vasodilatasi serebral antara halotan dan isofluran.
Efek depresi nafas lebih kuat dibanding halotan dan enfluran lebih iritatif dibanding halotan. Depresi terhadap sirkulasi lebih kuat dibanding halotan, depresi lebih jarang menimbulkan aritmia. Efek relaksasi terhadap otot lurik lebih baik dibanding halotan. Enfluran memiliki kontraindikassi absolut pada disfungsi ginjal, epilepsi dan tekanan intrakranial meninggi dan kontraindikasi relatif pada terapi beta blocker dan kardiovaskular tidak stabil. Enfluran memiliki keuntungan, yaitu relaksasi otot cukup baik, tidak iritasi dan sekresi, kardiovaskular relatif terjaga stabil, dan tidak mual/muntah, sedangkan kerugian-kerugiannya yaitu depresi miokardium, hipotensi, berbahaya pada penderita gangguan fungsi ginjal, dan iritasi susunan saraf pusat terutama bila hipokapnia.
5. Isofluran
Merupakan eter berhalogen yang tidak mudah terbakar. Memiliki struktur kimia yang mirip dengan enfluran, isofluran berbeda secara farmakologis dengan enfluran. Isofluran berbau tajam, kadar obat yang tinggi dalam udara inspirasi menyebabkan pasien menahan napas dan batuk. Karakteristik fisik isofluran antara lain titik didih 48,5 OC, nilai MAC 1,15 vol %. Setelah premedikasi, induksi dicapai dalam kurang dari 10 menit, di mana umumnya digunakan barbiturat intravena untuk mempercepat induksi. Tanda untuk mengamati kedalaman anestesia adalah penurunan tekanan darah, volume dan frekuensi napas, serta peningkatan frekuensi denyut jantung.
Mekanisme terkait sifat anestetik masih belum sepenuhnya dipahami, namun diduga terdapat interaksi isofluran dengan berbagai reseptor pada
19 transmisi sinaptik. Isofluran mengikat reseptor GABA, reseptor glutamat, dan reseptor glisin, serta menghambat konduksi kanal kalium. Penghambatan glisin akan membantu menghambat fungsi motorik. Aktivasi kalsium ATPase akan meningkatkan permeabilitas membran.
Efek terhadap Sistem Organ Kardiovaskular
Secara in vivo, isofluran menyebabkan depresi kardiak minimal, curah jantung dijaga dengan peningkatan frekuensi nadi. Stimulasi adrenergik meningkatkan aliran darah otot, menurunkan resistensi vaskular sistemik,dan menurunkan tekanan darah arteri (karena vasodilatasi). Dilatasi juga terjadi pada pembuluh darah koroner sehingga dipandang lebih aman untuk pasien dengan penyakit jantung (dibanding halotan atau enfluran), namun ternyata dapat menyebabkan iskemia miokard akibat coronary steal (pemindahan aliran darah dari area dengan perfusi buruk ke area yang perfusinya baik).
Respirasi
Depresi napas dan menekan respons ventilasi terhadap hipoksia, selain itu juga berperan sebagai bronkodilator. Isofluran juga memicu refleks saluran napas yang menyebabkan hipersekresi, batuk, dan spasme laring yang lebih kuat dibanding enfluran. Isofluran juga mengganggu fungsi mukosilia sehingga dengan anestesi lama dapat menyebabkan penumpukan mukus di saluran napas.
SSP
Saat konsentrasi lebih besar dari 1 MAC, isofluran dapat meningkatkan TIK, namun menurunkan kebutuhan oksigen. Peninggian aliran darah otak dan tekanan intrakranial ini dapat dikurangi dengan teknik anestesi hiperventilasi, sehingga isofluran banyak digunakan untuk bedah otak. Efek terhadap neuromuskular adalah merelaksasi otot skeletal
20 serta meningkatkan efek pelumpuh otot depolarisasi maupun nondepolarisasi lebih baik dibandingkan enfluran. Efek terhadap ginjal adalah menurunkan aliran darah renal, laju filtrasi glomerulus, dan jumlah urin. Efek terhadap hati adalah menurunkan aliran darah hepatik total (arteri hepatik dan vena porta), fungsi hati tidak terganggu.
Biotransformasi dan Toksisitas
Isofluran dimetabolisme menjadi asam trifluoroasetat, dan meski kadar fluorida serum meningkat, kadarnya masih di bawah batas yang merusak sel. Belum pernah dilaporkan adanya gangguan fungsi ginjal dan hati sesudah penggunaan isofluran. Penggunaannya tidak dianjurkan untuk wanita hamil karena dapat merelaksasi otot polos uterus (perdarahan persalinan). Penurunan kewaspadaan mental terjadi 2-3 jam sesudah anestesia, tapi tidak terjadi mual muntah pascaoperasi.
6. Desfluran
Merupakan cairan yang mudah terbakar tapi tidak mudah meledak, bersifat absorben dan tidak korosif untuk logam. Karena sukar menguap, dibutuhkan vaporiser khusus untuk desfluran. Dengan struktur yang mirip isofluran, hanya saja atom klorin pada isofluran diganti oleh fluorin pada desfluran, sehingga kelarutan desfluran lebih rendah (mendekati N2O) dengan
potensi yang juga lebih rendah (MAC 6,0%) sehingga memberikan induksi dan pemulihan yang lebih cepat dibandingkan isofluran (5-10 menit setelah obat dihentikan, pasien sudah respons terhadap rangsang verbal).
Desfluran lebih digunakan untuk prosedur bedah singkat atau bedah rawat jalan. Desfluran bersifat iritatif sehingga menimbulkan batuk, spasme laring, sesak napas, sehingga tidak digunakan untuk induksi. Desfluran bersifat ¼ kali lebih poten dibanding agen anestetik inhalasi lain, tapi 17 kali lebih poten dibanding N2O. Kelemahan desfluran adalah potensinya yang
21 takikardi dan iritasi saluran napas bila digunakan pada konsentrasi lebih dari 10%.
Efek terhadap Sistem Organ
Efek terhadap kardiovaskular desfluran mirip dengan isofluran, hanya saja tidak seperti isofluran, desfluran tidak meningkatkan aliran darah arteri koroner. Efek terhadap respirasi adalah penurunan volume tidal dan peningkatan laju napas. Desfluran merangsang jalan anfas atas, sehingga tidak digunakan untuk induksi anestesia. Secara keseluruhan terdapat penurunan ventilasi alveolar sehingga terjadi peningkatan PaCO2. Efek terhadap SSP adalah vasodilatasi
pembuluh darah serebral, sehingga terjadi peningkatan TIK, serta penurunan konsumsi oksigen oleh otak. Tidak ada laporan nefrotoksik akibat desfluran, begitu juga dengan fungsi hati.
Kontraindikasi dan Interaksi Obat
Desfluran memiliki kontraindikasi berupa hipovolemik berat, hipertermia malignan, dan hipertensi intrakranial. Desfluran juga dapat meningkatkan kerja obat pelumpuh otot nondepolarisasi sama halnya seperti isofluran.
7. Sevofluran
Sevofluran memiliki nama kimia fluorometil heksafluoroisopropil eter, merupakan agen anestesi inhalasi berbau manis, tidak mudah meledak, yang merupakan hasil fluorinasi metil isopropil eter. Sevofluran memiliki titik didih 58,6 oC dan nilai MAC 2 vol%. Penggunaan sevofluran dapat diberikan bersama oksigen dan N2O. Onset kerja obat sangat cepat, dan konsentrasinya dalam darah relatif rendah.
Sama halnya dengan desfluran, sevofluran terhalogenisasi dengan fluorin. Peningkatan kadar alveolar yang cepat membuatnya menajdi pilihan yang tepat untuk induksi inhalasi yang cepat dan mulus untuk pasien anak
22 maupun dewasa. Induksi inhalasi 4-8% sevofluran dalam 50% kombinasi N2O
dan oksigen dapat dicapai dalam 1-3 menit.
Efek terhadap Sistem Organ Kardiovaskular
Sevofluran dapat menurunkan kontraktilitas miokard, namun bersifat ringan. Resistensi vaskular sistemik dan tekanan darah arterial secara ringan juga mengalami penurunan, namun lebih sedikit dibandingkan isofluran atau desfluran. Belum ada laporan mengenai coronary steal oleh karena sevofluran. Agen inhalasi ini dapat mengakibatkan depresi napas, serta bersifat bronkodilator. Efek terhadap SSP adalah peningkatan TIK, meski beberapa riset menunjukkan adanya penurunan aliran darah serebral. Kebutuhan otak akan oksigen juga mengalami penurunan. Efeknya terhadap neuromuskular adalah relaksasi otot yang adekuat sehingga membantu dilakukannya intubasi pada anak setelah induksi inhalasi. Terhadap ginjal, sevofluran menurunkan aliran darah renal dalam jumlah sedikit, sedangkan terhadap hati, sevofluran menurunkan aliran vena porta tapi meningkatkan aliran arteri hepatik, sehingga menjaga aliran darah dan oksigen untuk hati.
Biotransformasi dan Toksisitas
Enzim P-450 memetabolisme sevofluran. Soda lime dapat mendegradasi sevofluran menjadi produk akhir yang nefrotoksik. Meski kebanyakan riset tidak menghubungkan sevofluran dengan gangguan fungsi ginjal pascaoperasi, beberapa ahli tidak menyarankan pemberian sevofluran pada pasien dengan disfungsi ginjal. Sevofluran juga dapat didegradasi menjadi hidrogen fluorida oleh logam pada peralatan pabrik, proses pemaketannya dalam botol kaca, dan faktor lingkungan, di mana hidrogen fluorida ini dapat menyebabkan luka bakar akibat asam jika terkontak dengan mukosa respiratori. Untuk meminimalisasi hal ini,
23 ditambahkan air dalam proses pengolahan sevofluran dan pemaketannya menggunakan kontainer plastik khusus.
Kontraindikasi dan Interaksi Obat
Sevofluran dikontraindikasikan pada hipovolemik berat, hipertermia maligna, dan hipertensi intrakranial. Sevofluran juga sama seperti agen anestetik inhalasi lainnya, dapat meningkatkan kerja pelumpuh otot.
Tabel 4. Gambaran fisik dan kimia anestetik inhalasi
Anestetik inhalasi N20 Halotan Enfluran Isofluran Desfluran Sevofluran
Berat molekul Titik didih (°C)
Tekanan uap (mmHg) Bau
Turunan eter
Koef partisi darah/gas MAC 44 -68 5200 Manis Bukan 0,47 104-105 197 50-50,2 243-244 Organic Bukan 2,4 0,75 184 56,6 172-174,5 Eter Ya 1,9 1,63-1,70 184 48,5 238-240 Eter Ya 1,4 1,15-1,20 168 22,8-23,5 669-673 Eter Ya 0,42 6,0-6,6 200 58,5 160-170 Eter Ya 0,65 1,80-2,0
Tabel 5. Farmakologi Klinis Anestesi Inhalasi Nitrous
Oxide
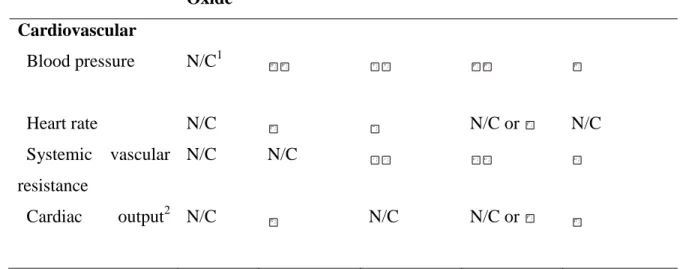
Halothane Isoflurane Desflurane Sevoflurane
Cardiovascular Blood pressure N/C1 Heart rate N/C N/C or N/C Systemic vascular resistance N/C N/C Cardiac output2 N/C N/C N/C or
24 Respiratory Tidal volume Respiratory rate PaCO2 Resting N/C Challenge Cerebral Blood flow Intracranial pressure Cerebral metabolic rate Seizures Neuromuscular Nondepolarizing blockade3 Renal
Renal blood flow Glomerular filtration rate Urinary output Hepatic Blood flow Metabolism4 0.004% 15–20% 0.2% < 0.1% 5%
2.5. Anestesi Umum dengan Inhalasi Sungkup Muka Indikasi
Pada operasi kecil dan sedang didaerah pemrukaan tubuh dan berlangsung singkat dnegan posisi terlentang, tanpa membuka orngga perut
25 Keadaan umum pasien cukup baik (status fisik ASA I atau II) Lambung dlaam keadaan kosong
Kontraindikasi
Operasi didaerah kepala dan jalan anfas