BAB II
TINJAUAN PUSTAKA
A.Penyakit Jantung Koroner (PJK) 1. Definisi
Penyakit jantung koroner (PJK) merupakan keadaaan arteri koroner yang menyempit dan tersumbat, sehingga menyebabkan aliran darah ke area jantung yang disuplai arteri tersebut berkurang (Black & Hawks, 2014). Penyakit jantung koroner terjadi ketika arteri yang mensuplai darah untuk dinding jantung mengalami pengerasan dan penyempitan (Saputra, 2014). Lemone, Burke, & Bauldoff (2015) menyatakan penyakit jantung koroner terjadi karena kerusakan aliran darah menuju miokardium. National Heart, Lung, and Blood Institute (NHLBI) (2015) menambahkan bahwa PJK adalah penyakit dengan keadaan plak yang menumpuk di dalam arteri koroner yang merupakan penyuplai darah yang kaya akan oksigen menuju ke otot jantung.
2. Etiologi & Faktor Risiko a. Etiologi
Penyakit jantung koroner biasanya disebabkan oleh ateroklerosis, sumbatan pada arteri koroner oleh plak lemak dan fibrosa. Penyakit jantung koroner ditandai dengan angina pectoris, sindrom koroner akut, dan atau infark miokardium (Lemone, Burke, Bauldoff, 2015). Penyebab primer penyakit arteri koroner adalah inflamasi dan pengendapan lemak di dinding arteri (Black & Hawks, 2014). Sherwood (2014) menambahkan spasme vaskular yang merupakan suatu konstriksi spastik abnormal yang secara transien
menyempitkan pembuluh koronaria dan spasme vaskular berkaitan dengan tahap awal penyakit arteri koronaria.
b. Faktor Risiko
Faktor risiko yang mencetuskan PJK dapat dikelompokkan dalam dua kategori yaitu faktor risiko yang dapat dimodifikasi dan tidak dapat dimodifikasi :
1) Faktor risiko yang dapat dimodifikasi a) Hipertensi
Hipertensi adalah hasil tekanan darah yang konsisten sistolik ≥ 140 mmHg atau diastolik ≥ 90 mmHg. Hipertensi merusak sel endotel arteri, kemungkinan disebabkan oleh kelebihan tekanan dan perubahan karakteristik aliran darah. Kerusakan ini dapat merangsang perkembangan plak ateroklerotik.
b) Diabetes
Diabetes mempengaruhi endotelium pembuluh darah, berperan pada proses ateroklerosis. Hiperglikemia dan hiperinsulinemia, perubahan fungsi trombosit, kenaikan kadar fibrinogen, dan inflamasi juga berperan pada perkembangan aterosklerosis pada orang diabetes. c) Hiperlipidemia
Hiperlipidemia adalah kadar lemak dan lipoprotein tinggi yang abnormal. Lipoprotein densitas rendah (LDL) adalah pembawa utama kolesterol. Kadar tinggi LDL meningkatkan ateroklerosis karena LDL menyimpan kolesterol pada dinding arteri. Kenaikan trigliserida juga berperan pada risiko pada PJK.
d) Merokok
Pria perokok mempunyai dua hingga tiga kali risiko mengalami penyakit jantung disbanding pria bukan perokok; wanita yang perokok mempunyai risiko hingga empat kalinya. Nikotin membuat kontriksi arteri, membatasi perfusi jaringan (pengiriman aliran darah dan oksigen). Lebih lanjut, nikotin mengurangi kadar HDL dan meningkatkan agregasi trombosit, meningkatkan risiko pembentukan thrombus.
e) Obesitas
Obesitas umumnya didefinisikan sebaga indeks massa tubuh (IMT) 30 kg/m2 atau lebih dan distribusi lemak yang mempengaruhi risiko PJK. Orang yang obes mempunyai risiko hipertensi, diabetes, dan hyperlipidemia yang lebih tinggi dibanding dengan yang nornal. f) Kurang aktifitas fisik
Kurang aktifitas fisik dikaitkan dengan risiko PJK yang lebih tinggi. Manfaat latihan pada kardiovaskular mencakup peningkatan ketersediaan oksigen ke otot jantung, penurunan kebutuhan oksigen dan beban kerja jantung, serta peningkatan fungsi miokardium dan stabilitas listrik. Efek positif lain dari aktifitas fisik teratur mencakup oenurunan tekanan darah, lemak darah, kadar insulin, agregasi trombosit, dan berat badan.
g) Diet
Diet adalah faktor risiko PJK terutama supan lemak dan kolesterol secara bebas. Diet banyak buah, sayur, gandum utuh, dan asam lemak
tidak jenuh tampak mempunyai efek perlindungan untuk mencegah penyakit PJK.
2) Faktor risiko yang tidak dapat dimodifikasi (Black & Hawks, 2014). a) Keturunan (termasuk ras)
Anak-anak dari orang tua yang memiliki penyakit jantung memiliki risiko PJK yang lebih tinggi. Peningkatan risiko ini terkait dengan predisposisi genetik pada hipertensi, peningkatan lemak darah, diabetes dan obesitas yang meningkatkan risiko PJK.
b) Pertambahan usia
Usia mempengaruhi risiko dan keparahan PJK. PJK simtomatis tampaknya lebih banyak pada orang berusia lebih dari 40 tahun, 4 dari 5 orang yang meninggal karena PJK berusia 65 tahun atau lebih. c) Jenis kelamin
Pria memiliki risiko yang lebih tinggi mengalami serangan jantung pada usia lebih muda, risiko pada wanita meningkat signifikan pada masa menopause, sehingga angka PJK pada wanita setelah menopause dua atau tiga kali lipat pada usia yang sama sebelum menopause.
3. Patofisiologi a. Aterosklerosis
Pada aterosklerosis, lemak menumpuk pada lapisan intima arteri. Muttaqin (2009) menambahkan bahwa penyakit arteriosklerosis disebabkan akibat kelainan metabolisme lipid, koagulasi darah, dan keadaan biofisika serta biokimia dinding arteri. Fibroblast di area tesebut merespons dengan
memproduksi kolagen dan sel otot polos berproliferasi, bersama-sama membentuk lesi kompleks yang disebut plak. Plak terdiri atas sebagian besar kolesterol, trigliserida, fosfolipid, kolagen, dan sel otot polos. Plak mengurangi ukuran lumen pada arteri yang terserang, mengganggu aliran darah. Selain itu plak dapat menyebabkan ulkus, menyebabkan pembentukan thrombus yang dapat menyumbat pembuluh secara komplet.
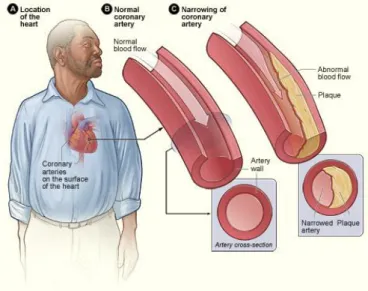
Gambar 1. Ateroklersosis:
Gambar A menunjukkan lokasi jantung dalam tubuh. Gambar B menunjukkan arteri koroner normal dengan aliran darah yang normal. Gambar C menunjukkan arteri koroner menyempit oleh plak. Penumpukan plak membatasi aliran darah yang kaya oksigen melalui arteri (NHLBI, 2015).
Plak yang menebal akan menghambat pertukaran nutrien bagi sel-sel yang terletak di dalam dinding arteri yang terkena sehingga terjadi degenerasi dinding di sekitar plak (Sherwood, 2014). Seiring waktu, plak dapat mengeras atau pecah (membuka). Plak mengeras akan mempersempit arteri koroner dan mengurangi aliran darah yang kaya oksigen ke jantung. Jika
ruptur plak, gumpalan darah dapat terbentuk di permukaannya, sehingga bekuan darah besar sebagian atau seluruhnya dapat memblokir aliran darah melalui arteri koroner. Jika aliran darah yang kaya oksigen ke otot jantung berkurang atau diblokir, angina atau serangan jantung bisa terjadi (NHLBI, 2015).
b. Angina Pektoris
Angina Pektoris adalah rasa nyeri yang timbul karena iskemia miokardium, ditandai dengan episode nyeri dada. Angina pektoris stabil memiliki tampilan klinis yang khas yaitu rasa tidak nyaman dan lokasi yang sulit ditunjuk didaerah dada atau lengan, dipicu oleh aktifitas fisik atau stress emosional dan membaik 5-10 menit. Sedangkan angina pektoris tidak stabil yaitu rasa tidak nyaman di dada terjadi saat istirahat atau aktivitas minimal, dan biasanya berlangsung lebih 20 menit, terkadang berkembang menjadi nyeri hebat dan terus menerus (Setiati, et. al, 2014). Ketika kebutuhan oksigen miokardium lebih besar disbanding yang dapat disuplai oleh pembuluh yang tersumbat sebagian, sel miokardium menjadi iskemik dan berpindah ke metabolisme anaerobik. Metabolisme anaerobik menghasilkan asam laktat yang merangsang ujung saraf otot, menyebabkan nyeri. Nyeri berkurang saat suplai oksigen kembali dapat memenuhi kebutuhan miokardium (Lemone, Burke, Bauldoff, 2015).
Tiga tipe angina (Lemone, Burke, Bauldoff, 2015) adalah :
1) Angina stabil adalah bentuk angina yang paling umum dan dapat diprediksi. Angina stabil terjadi pada jumlah aktivitas atau stress yang
dapat diprediksi dan merupakan manifestasi umum PJK. Angina stabil biasanya terjadi saat kerja jantung meningkat karena latihan fisik, terpajan dingin, atau stress.
2) Angina Prinzmetal (varian) adalah angina atipikal yang mendadak (tidak terkait dengan aktivitas) dan seringkali pada malam hari. Angina ini disebabkan oleh spasme arteri koroner dengan atau tanpa lesi aterosklerotik. Mekanisme pasti spasme arteri koroner tidak diketahui. Dapat terjadi akibat respons system simpatis hiperaktif, perubahan aliran kalsium dalam otot polos, atau penurunan prostaglandin yang meningkatkan vasodilitasi.
3) Angina tidak stabil terjadi pada peningkatan frekuensi, keparahan, dan durasi. Nyeri tidak dapat diduga dan terjadi pada penurunan tingkat aktivitas atau stres dan dapat terjadi pada saat istirahat. Pasien angina tidak stabil berisiko mengalami infark miokardium.
c. Infark miokardium
Infark miokardium terjadi saat obstruksi komplet arteri koroner mengganggu suplai darah ke area miokardium. Jaringan yang terkena menjadi iskemik dan akhirnya mati (infark) jika suplai darah tidak diperbaiki (Setiati, et. al, 2014). Area nekrotik dibatasi oleh area jaringan yang cedera atau rusak, yang pada gilirannya dikelilingi oleh area jaringan iskemik. Ketika sel miokardium mati, sel hancur dan melepaskan beberapa isoenzim jantung ke dalam sirkulasi. Kenaikan kadar kreatinin kinase (creatinin kinase, CK) serum serum dan troponin spesifik jantung adalah indicator spesifik infark miokardium (Lemone, Burke, Bauldoff, 2015).
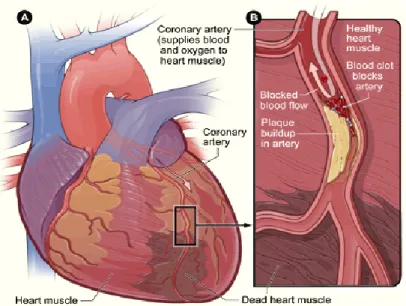
Gambar 2. Infark miokardium:
Gambar A adalah gambaran dari jantung dan arteri menunjukkan kerusakan koroner (otot jantung mati) yang disebabkan oleh serangan jantung. Gambar B adalah penampang arteri koroner dengan penumpukan plak dan bekuan darah (NHLBI, 2015).
Jika terjadi infark pada pembuluh darah yang lebih kecil, pasien berisiko lebih tinggi mengalami miokard infark yang dapat berlanjut menjadi miokard infark gelombang Q. sebuah miokard infark gelombang Q terjadi akibat berkurangnya aliran darah melalui salah satu arteri koroner yang menyebabkan miokardium mengalami iskemia, jejas, dan nekrosis (Saputra, 2014). Ketika suatu pembuluh koronaria tersumbat total, jaringan jantung yang dilayani oleh pembuluh tersebut segera mati akibat kekurangan O2 dan terjadi serangan jantung (Sherwood, 2014).
4. Respon Psikologis Dari Pasien PJK a. Denial (Penyangkalan)
Penyangkalan akan terjadi pada pasien PJK. Banyak orang berpikir jantung sebagai lokus hidup, masalah seperti angina mengingatkan orang akan
kematian dan suatu kenyataan yang menakutkan. Penyangkalan dapat menyebabkan ketidakinginan minum obat yang diprogramkan atau melakukan aktivitas yang akan memicu angina. Sebagian pasien dapat menjadi takut ikut dalam aktivitas karena nyeri dada yang mungkin terjadi. Ketidakefektifan tersebut akan mempercepat proses aterosklerosis dan menghambat pembentukan sirkulasi kolateral dan memperburuk angina (Lemone, Burke, Bauldoff, 2015).
b. Depresi
Depresi merupakan faktor risiko morbiditas dan mortalitas pada pasien dengan penyakit jantung koroner, terutama setelah sindrom koroner akut. Kebanyakan penelitian menunjukkan depresi sebagai gangguan penting yang mengarah ke peningkatan peristiwa penyakit kardiovaskular, rawat inap ulang di rumah sakit dan kematian karena PJK. Depresi telah ditemukan menjadi faktor risiko dalam etiologi PJK. Aterosklerosis merupakan mekanisme patofisiologi yang mendasari PJK, diketahui berkembang selama dekade sebelum gejala klinis pertama. Oleh karena itu, aterosklerosis dapat memfasilitasi gejala depresi bahkan sebelum gejala klinis PJK (Nekouei, et. al, 2012).
c. Kecemasan
Kecemasan memiliki dampak negatif terhadap prognosis pada pasien PJK. Roest et al. (2010) dalam Nekouei (2012) mempelajari hubungan antara kecemasan dan faktor-faktor risiko penyakit arteri koroner, dan menemukan
bahwa kecemasan merupakan faktor risiko independen untuk PJK dan kematian jantung.
d. Stres
Respon seseorang terhadap stress dapat berkontribusi terhadap perkembangan PJK dan dapat meningkatkan risiko PJK melalui efek pada faktor risiko utama seperti beberapa orang berespon stress dengan makan berlebihan atau dengan meningkatkan merokok, dan stress juga berhubungan dengan peningkatan tekanan darah (Black & Haws, 2014). Variabel-variabel yang biasa dianggap sebagai komponen dari stres meliputi: depresi dan kecemasan, isolasi sosial dan kurangnya dukungan sosial, peristiwa kehidupan akut dan kronis, karakteristik pekerjaan dan psikososial (Nekouei, et. al, 2012).
e. Isolasi sosial
Kurangnya dukungan sosial adalah diindikasikan sebagai prediktor onset dan prognosis PJK. Seseorang yang menderita penyakit ini untuk pertama kalinya akan mencari dukungan sosial dan cara menghadapinya (Nekouei, et. al, 2012).
5. Komplikasi
Sherwood (2014) menyatakan hasil akhir dari Infark Miokard Akut (serangan jantung) menunjukkan :
a. Kematian mendadak
1) Gagal jantung akut karena jantung terlalu lemah untuk memompa darah secara efektif untuk menunjang jaringan tubuh
2) Fibrilasi ventrikel fatal yang ditimbulkan oleh kerusakan jaringan penghantar khusus atau dipicu oleh kekurangan O2.
b. Kematian tertunda akibat penyulit
1) Ruptur mematikan dinding jantung yang mati dan mengalami degenerasi 2) Gagal jantung kongestif yang semakin parah karena jantung yang
melemah tidak mampu memompa keluar semua darah yang kembali pada jantung.
c. Pemulihan fungsional penuh
Daerah yang rusak digantikan dengan jaringan parut yang kuat disertai oleh pembesaran jaringan kontraktil yang tersisa untuk mengompensasi hilangnya otot jantung.
d. Pemulihan dengan gangguan fungsi
Menetapnya defek fungsional permanen, misalnya bradikardi atau blok hantaran, akibat kerusakan jaringan otoritmik atau penghantar yang tidak dapat diperbarui.
6. Penatalaksanaan
Manajemen medis pada pasien PJK adalah mengurangi dan mengendalikan faktor risiko serta mengembalikan suplai darah ke miokardium. Beragam teknik telah dikembangkan untuk membuka pembuluh darah dan mengembalikan aliran darah melalui arteri koroner seperti percutaneous coronary intervention (PCI), percutaneous transluminal coronary angioplasty (PTCA), dan tindakan bedah seperti coronary artery bypass graft (CABG) (Black & Hawks, 2014). Setelah terapi farmakologi dan tindakan bedah berhasil memperbaiki kondisi pasien, selanjutnya sesuai indikasi pasien untuk
mengikuti program rehabilitasi jantung untuk pemulihan , dan menyiapkan pasien secara bertahap kembali pada aktivitas sehari-hari pasien sebelum terkena PJK (Mertha, 2010).
B. Self-Esteem 1. Definisi
Self-esteem adalah perasaaan individu secara keseluruhan tentang harga diri atau pernyataan emosional dari konsep diri (Potter & Perry, 2010). Self-esteem adalah penilaian terhadap diri sendiri berdasarkan seberapa baik perilakunya cocok dengan ideal diri (Keliat & Pasaribu, 2016). Self-esteem merupakan kumpulan dari kepercayaan atau perasaan tentang diri atau persepsi terhadap diri sendiri tentang motivasi, sikap, perilaku, dan emosi yang mempengaruhi diri. Self-esteem merupakan sebuah struktur penting bagi perkembangan kemampuan yang lainnya (Fennel, 2009). Self-esteem menunjukkan keseluruhan sikap seseorang terhadap dirinya sendiri, baik positif maupun negatif (Bron, Byrne & Baranscombe, 2006 dalam Sarwono & Meinarno, 2009).
2. Etiologi gangguan self-esteem
Gangguan self-esteem dapat digambarkan sebagai perasaan negatif terhadap diri sendiri termasuk hilangnya percaya diri dan self-esteem. Low self-esteem dapat terjadi secara sittuasional (trauma) atau kronis (negatif self evaluasi yang telah berlangsung lama) dan dapat diekspresikan secara langsung atau tidak langsung (Muhith, 2015).
a. Situasional
Yaitu terjadi trauma yang tiba-tiba misalnya harus dioperasi, serangan jantung, kecelakaan, perceraian, PHK, perasaan malu karena sesuatu (korban perkosaan, dituduh KKN, dipenjara tiba-tiba).
Pada seseorang terjadi gangguan self-esteem karena:
1) Privacy yang kurang diperhatikan misalnya : pemeriksaan fisik yang sembarangan, pemasangan alat yang tidak sopan (pencukuran pubis, pemasangan kateter, pemeriksaan perianal).
2) Harapan akan struktur, bentuk, dan fungsi tubuh yang tidak tercapai karena dirawat/sakit/penyakit.
3) Perlakuan petugas kesehatan yang tidak menghargai dan berbagai tindakan tanpa persetujuan.
b. Kronik
Yaitu perasaan negative terhadap diri telah berlangsung lama sebelum dirawat karena penyakit. Seseorang mempunyai cara berpikir yang negatif, sehingga kejadian sakit dan dirawat akan menambah persepsi negatif pada diri sendiri. Kondisi ini dapat ditemukan pada pasien dengan gangguan fisik yang kronis atau pasien gangguan jiwa.
3. Tanda dan gejala gangguan self-esteem
a. Perasaaan malu terhadap diri sendiri dan akibat tindakan serta akibat penyakit. Misalnya malu dan sedih karena botak setelah menjalani kemoterapi.
b. Rasa bersalah terhadap diri sendiri, misalnya “ini tidak akan terjadi jika saya ke rumah sakit”, menyalahkan/mengejek dan mengkritik diri sendiri.
c. Merendahkan martabat, misalnya : “saya tidak bisa, saya tidak mampu, saya orang bodoh dan tidak tahu apa-apa”
d. Gangguan hubungan social seperti menarik diri. (Muhith, 2015).
4. Faktor-faktor yang mempengaruhi gangguan self-esteem
Self-esteem berasal dari dua sumber yaitu diri sendiri dan orang lain. Aspek utama adalah dicintai dan menerima penghargaan dari orang lain. Masalah kesehatan fisik dapat mengakibatkan low self-esteem (Keliat & Pasaribu, 2016).
Faktor yang mempengaruhi gangguan self-esteem : a. Perkembangan individu
Faktor predisposisi dapat dimulai sejak masih bayi, seperti penolakan orang tua menyebabkan anak merasa tidak dicintai dan mengakibatkan anak gagal mencintai dirinya dan akan gagal untuk mencintai orang lain. Pada saat anak berkembang lebih besar, anak mengalami kurangnya pengakuan dan pujian dari orang tua dan orang yang dekat atau penting baginya (Muhith, 2015). Faktor lain adalah kegagalan persaingan atau imitasi dari saudara atau orang tua, yang sering menciptakan rasa putus asa dan rendah diri (Keliat & Pasaribu, 2016).
b. Keluarga
Sikap orang tua yang terlalu mengatur dan mengontrol, membuat anak merasa tidak berguna (Muhith, 2015). Posesif, permisif dan kontrol yang berlebihan dari salah satu atau kedua orang tua dapat menciptakan perasaan tidak penting dan kurangnya harga diri pada anak (Keliat & Pasaribu, 2016).
c. Ideal diri tidak realistis
Seseorang yang kehilangan makna dan tujuan hidup gagal menerima tanggung jawab untuk kesejahteraan pribadi dan gagal untuk mengembangkan potensi. Ideal diri merupakan asumsi yang tidak diungkapkan, dan mungkin tidak segera menyadari. Hal ini direfleksikan dengan harapan yang tinggi dan tidak realistis. Orang yang menghakimi penampilan dengan standar yang tidak masuk akal dan tidak fleksibel tersebut tidak dapat hidup dengan cita-cita ini dan sebagai hasilnya adalah pengalaman rasa bersalah dan low self-esteem (Keliat & Pasaribu, 2016).
d. Stress
Stress berlebihan bisa menyebabkan respon maladaptif termasuk penyalahgunaan zat, menarik diri, dan kecemasan. Kemampuan seseorang untuk menangani stress sangat tergantung pada sumber daya pribadi. Stress dapat menempatkan klien beresiko dengan msalah self-esteem (Berman & Snyder, 2012).
e. Sejarah keberhasilan dan kegagalan
Orang yang memiliki riwayat kegagalan melihat diri sebagai kegagalan, sedangkan orang-orang dengan riwayat sukses akan memiliki self-esteem yang lebih positif cenderung menemukan kepuasan di tingkat keberhasilan yang diraih, sementara self-esteem yang negatif dapat menyebabkan melihat seseorang situasi kehidupan negatif (Berman & Snyder, 2012).
f. Penyakit
Penyakit dan trauma juga dapat mempengaruhi self-esteem. Orang menanggapi stres seperti sakit dan perubahan dalam fungsi yang terkait dengan penuaan dalam berbagai cara penerimaan, penolakan, penarikan, dan depresi adalah reaksi umum (Berman & Snyder, 2012). Proses patologis yang menyebabkan perubahan struktur dan fungsi tubuh seperti artrithis, multiple sclerosis, penyakit Parkinson, kanker, radang paru-paru dan penyakit jantung dapat mengancam persepsi diri seseorang (Keliat & Pasaribu, 2016).
Setiap orang menginginkan self-esteem yang positif, karena dapat membuat orang mengatasi kecemasan, kesepian, dan penolakan sosial (Sarwono & Meinarno, 2009). Self-esteem berkorelasi dengan kesediaan individu untuk berpartisipasi dalam strategi khusus dan mempengaruhi kemampuan beradaptasi dengan situasi kesehatan yang dihadapi (Ebrahimi, et. al, 2014). Self-esteem sebagai bagian dari pengembangan kepribadian bersama dengan perubahan sosial dan biologis seseorang yang menjelaskan peningkatan masalah psikologis seperti depresi dan kecemasan (Moksnes & Espnes, 2012).
5. Pengaruh PJK Terhadap Self-Esteem
Risiko penyakit jantung koroner (PJK) berhubungan dengan faktor risiko psikologis seperti stres yang dirasakan, kecemasan, dan depresi. Faktor tersebut memiliki dampak meningkatkan keparahan infark miokard (Lundgren, et. al, 2015). Kecemasan bisa timbul saat terjadinya angina pectoris yang menyebabkan perasaan tidak nyaman seperti nyeri, dan kecemasan akan meningkat saat serangan jantung (infark miokard akut) mendadak terjadi.
Saat seseorang pertama kali dinyatakan menderita penyakit jantung yang dalam hal ini dimaksud salah satunya adalah PJK, penyangkalan (denial) akan terjadi karena bagi banyak orang jantung sebagai lokus hidup, sehingga membuat penderita PJK merasa terancam akan mengalami kematian (Lemone, Burke, Bauldoff, 2015; Keliat & Pasaribu, 2016). Perkembangan gangguan psikologis selanjutnya akan berdampak depresi pada pasien PJK yang harus menjalani perawatan yang intensif, ditambah lagi dengan pembatasan aktifitas yang harus dijalani selama perawatan oleh pasien PJK yang menyebabkan interaksi sosial dan pengembangan potensi pasien menjadi terbatas (Nekouei, et. al, 2012; Keliat & Pasaribu, 2016).
Kondisi klinis yang dialami PJK menyebabkan pasien mengalami keterbatasan aktivitas sehari-hari (Activity Daily Living) dan pemenuhan aktifitas tersebut memerlukan bantuan perawat dan keluarga. Situasi ini dapat menganggu kepercayaan diri dan self-esteem pasien PJK. Tindakan yang melibatkan privasi seperti pemasangan kateter dan penggunaan pispot untuk BAB yang dilakukan di tempat tidur, hal seperti ini dapat membuat perasaan negatif terhadap diri
sendiri, dan menjadi low self-esteem (Muhith, 2015). Perubahan biologis & psikologis yang terjadi pada penderita PJK akan mempengaruhi stabilitas dan self-esteem (Moksnes & Espnes, 2012).
6. Pengukuran Self-Esteem
Dalam penelitian ini, alat ukur yang digunakan untuk mengukur self-esteem dengan menggunakan skala Rosenberg (Ebrahimi, 2014). Skala Rosenberg terdiri dari 10 pertanyaan tentang diri (Bron, Byrne & Baranscombe, 2006 dalam Sarwono & Meinarno, 2009), yaitu :
a. Saya merasa sebagai orang yang berguna, paling tidak sama seperti orang lain;
b. Saya merasa memiliki sejumlah kualitas yang baik;
c. Secara umum, saya cenderung merasa sebagai orang yang gagal;
d. Saya mampu melakukan hal-hal sebaik yang kebanyakan orang lakukan; e. Saya merasa tidak memiliki banyak hal untuk dibanggakan;
f. Saya merasa tidak memiliki sikap positif terhadap diri sendiri; g. Secara umum, saya puas dengan diri saya;
h. Saya berharap saya lebih menghargai saya sendiri; i. Saya sering kali merasa tidak berguna;
j. Saya sering kali berpikir saya sama sekali bukan orang yang baik.
Responden diminta untuk memberikan rating menyangkut kesesuaian pernyataan-pernyataan tersebut dengan dirinya (0= sangat tidak sesuai dengan diri saya; 1= tidak sesuai dengan diri saya; 2= agak sesuai dengan diri saya; 3= sesuai dengan diri saya; dan 4= sangat sesuai dengan diri saya). Penelitian yang
terkait self esteem dilakukan oleh Moksnes & Espnes (2012) yang menyimpulkan terdapat hubungan antara dukungan positif self-esteem dalam kesehatan emosional dan kesejahteraan remaja. Hasil studi Ebrahimi, et.al (2014) menyatakan bahwa supportive nursing care memiliki efek positif pada self-esteem pasien yang menerima electroconvulsive therapy. Kemudian Lundgren, et. al (2015) menunjukkan hasil studinya bahwa terdapat hubungan sumber daya psikologis dengan insiden penyakit jantung koroner (PJK), salah satu faktor psikologis yang diteliti, self esteem berpengaruh terhadap insiden tersebut.
7. Pengaruh perawat pada self-esteem pasien PJK
Perawat membantu klien yang memiliki self-esteem yang berubah harus membangun hubungan terapeutik. Perawat harus memiliki kesadaran diri dan keterampilan komunikasi yang efektif dengan teknik keperawatan dapat membantu klien menganalisis masalah dan meningkatkan self-esteem pasien (Berman & Snyder, 2012). Perawat memberikan pengaruh yang signifikan pada pasien dengan menunjukkan ketertarikan dan penerimaan yang tulus. Pendekatan pelayanan yang positif dan nyata akan memberikan contoh yang dapat diikuti pasien (Potter & Perry, 2009).
Perilaku nonverbal dapat membantu untuk menunjukkan tingkat keperawatan yang memperhatikan self-esteem pasien seperti perawat menggunakan sentuhan dan kontak mata untuk meningkatkan self-esteem pasien. Langkah-langkah preventif, identifikasi yang cepat, dan terapi yang sesuai pada pada pasien PJK akan meminimalkan intensitas stressor bagi self-esteem dan
efeknya bagi pasien (Potter & Perry, 2009). Kriteria hasil asuhan keperawatan yang harus dicapai adalah meningkatkan rasa percaya diri dan self-esteem pasien. Perawat harus menggabungkan dimensi responsive hubungan terapeutik (berorientasi wawasan) dan dimensi tindakan. Tindakan keperawatan yang lebih menekankan pada lima aspek yaitu memperluas kesadaran diri, eksploirasi diri, evaluasi diri, perencanaan yang realistis dan komitmen untuk bertindak (Keliat & Pasaribu, 2016).
C.Rehabilitasi Jantung 1. Definisi
Rehabilitasi jantung adalah proses aktif membantu klien dengan penyakit jantung dalam mencapai dan mempertahankan hidup yang vital dan produktif, namun tetap dalam batas-batas kemampuan jantung untuk merespon dalam meningkatkan aktivitas dan stres (Ignatavicius & Workman, 2006). Rehabilitasi jantung sebagai jumlah kegiatan yang dibutuhkan untuk mempengaruhi dan kondisi fisik, sosial dan mental pasien sebaik mungkin (Neelima, et. al, 2015).
2. Tim Rehabilitasi Jantung
Tim rehabilitasi jantung adalah dokter (dokter keluarga, dokter spesialis jantung, dan dokter bedah), perawat, fisioterapis, ahli gizi, dan psikolog atau spesialis kesehatan mental lainnya (NHLBI, 2015).
3. Tujuan
Rehabilitasi pada pasien PJK bertujuan untuk memulihkan kondisi fisik, mental, sosial serta vokasional seseorang seoptimal mungkin (setelah mendapat serangan jantung/operasi jantung), sehingga dicapai kemampuan diri sendiri untuk menjalankan aktifitas di rumah maupun pekerjaan (lingkungan) (Rokhaeni, Purnama, & Anna, 2001). Program rehabilitasi jantung dapat meningkatkan kesehatan dan mengurangi risiko masalah jantung di masa depan, termasuk serangan jantung (AHA, 2016).
4. Pasien Yang Mendapat Tindakan Rehabilitasi Jantung
NHLBI (2015) menyatakan rehabilitasi jantung dapat membantu pemulihan pada pasien yang telah memiliki :
a. Serangan jantung
b. Intervensi koroner perkutan
c. Bypass arteri koroner grafting (CABG) d. Perbaikan atau penggantian katup jantung
e. Transplantasi jantung atau transplantasi paru-paru f. Angina stabil
g. Gagal jantung
5. Manfaat
Rehabilitasi jantung merupakan program evaluasi medis, latihan fisik, modifikasi faktor risiko, edukasi, dan konseling jangka panjang yang dirancang untuk membatasi efek fisik dan psikologis sakit jantung dan memperbaiki mutu hidup pasien (Leon, et. al, 2005 dalam Lemone, Burke, Bauldoff, 2015).
Rehabilitasi jantung memiliki banyak manfaat (NHLBI, 2015):
a. Mengurangi risiko komplikasi, risiko masalah jantung di masa depan, dan risiko kematian akibat serangan jantung.
b. Penurunan nyeri dan kebutuhan obat-obatan untuk mengobati jantung atau nyeri dada.
c. Mengurangi kemungkinan rawat inap ulang dengan mengurangi faktor risiko untuk masalah jantung.
d. Meningkatkan kualitas hidup dan membuat mudah pasien untuk bekerja, dapat mengikuti kegiatan social dan berolahraga,
e. Mengurangi stress, membantu peningkatan keyakinan diri dan tetap independen.
Hasil studi Achttien, et. al (2013) menyatakan bahwa latihan berbasis rehabilitasi jantung terbukti efektif meningkatkan kualitas fungsi jantung. Penelitian yang dilakukan oleh Shiehotta, et. al (2005) dengan judul “ Long-Term Effects of Two Psychological Interventions on Physical Exercise and Self-Regulation Following Coronary Rehabilitation” menunjukkan hasil bahwa intervensi psikologis meningkatkan kepatuhan latihan fisik pada pasien yang menjalani rehabilitasi jantung koroner.
Hasil penelitian yang dilakukan oleh McGrady, et. al (2014) dengan judul “Effects of a Brief Intervention on Retention of Patients in a Cardiac Rehabilitation Program” menghasilkan peningkatan kualitas hidup dan penurunan kecemasan secara signifikan. Dalam penelitian tersebut menyatakan bahwa rehabilitasi jantung menghasilkan peningkatan fisiologis yang
signifikan dan bermanfaat pada psikologis pasien jantung. Selanjutnya Mertha (2010) menambahkan hasil penelitiannya terkait rehabilitasi jantung yang membuktikan bahwa latihan aktifitas rehabilitasi jantung fase 1 berpengaruh signifikan terhadap efikasi diri dan kecemasan pasien PJK.
6. Fase-fase rehabilitasi jantung
Menurut Leon, et. al (2005) dalam Lemone, Burke, & Bauldoff (2015) rehabilitasi jantung dibagi 3 fase :
a. Fase I merupakan fase rawat inap. Selama fase ini aktivitas berkembang dari tirah baring hingga penampilan independen aktivitas sehari-hari (ADL) dan ambulasi dalam fasilitas. Respons subjektif dan objektif terhadap peningkatan aktivitas di evaluasi. Rehabilitasi jantung fase 1dapat dilakukan 2 sampai 5 hari jika pasien tidak menjalani tindakan bedah atau operasi jantung (American College of Sports Medicine, 2010; Graham IM, et al, 2014). Beban latihan pada fase ini yaitu 2-3 mets.
b. Fase II merupakan fase rehabilitasi jantung rawat jalan segera, dimulai dalam 3 minggu setelah insiden jantung. Tujuan program rawat jalan adalah meningkatkan tingkat aktivitas, partisipasi, dan kapasitas, serta bantuan untuk penurunan faktor risiko. Beban latihan pada fase II adalah 3-6 mets. c. Fase III, rehabilitasi jantung ditujukan untuk transisi ke latihan mandiri dan
penatalaksanaan latihan. Selama fase akhir ini, pasien dapat kontrol (check up) setiap 3 bulan untuk evaluasi faktor risiko, mutu hidup, dan kebiasaan latihan. Beban latihan pada fase II adalah 6-8 mets.
Rehabilitasi jantung dimulai pada saat dirawat karena masalah jantung dimulai pada saat dirawat karena masalah jantung seperti infark miokard akut atau prosedur revaskularisasi (Lemone, Burke, & Bauldoff, 2015). Program rehabilitasi fase I merupakan program yang diberikan selama pasien dirawat di rumah sakit. Program dilaksanakan sesegera mungkin pada pasien setelah hemodinamik stabil sejak di ICCU (Intensive Cardio Care Unit), dan dilanjutkan setiap hari di ruang rawat inap hingga pasien pulang (Rokhaeni, Purnamasari, Rahayoe, 2001). Rehabilitasi jantung fase I juga mempunyai peranan yang penting untuk mengoptimalkan fungsi jantung, menghilangkan masalah psikologis, dan meningkatkan pengetahuan pasien untuk mengubah perilaku hidup sehat sehingga termotivasi untuk melanjutkan program rehabilitasi jantung fase II setelah keluar dari rumah sakit (Mertha, 2010).
7. Langkah-langkah rehabilitasi jantung fase 1
Berikut pedoman program rehabilitasi jantung fase 1 di RS Jantung dan Pembuluh Darah Harapan Kita (2001) sudah dibentuk dan dilaksanakan selama di ruang ICCU dengan stratifikasi risiko rendah dilakukan selama 7 hari, pasien yang diikutsertakan dalam program rehabilitasi adalah :
a. Pasien infark miokard akut tanpa komplikasi b. Pasien pasca operasi jantung
c. Pasien pasca PTCA
d. Pasien PJK dengan keluhan angina yang ringan
a. Hari ke-1: merawat diri dengan bantuan seperti makan sendiri, kaki berjuntai ke bawah, duduk di kursi 15 menit1-2 kali.
b. Hari ke-2: duduk di kursi 15-30 menit 3x/hari, merawat diri tanpa bantuan. c. Hari ke-3: duduk di kursi dengan waktu tak terbatas, pindah ruangan dengan
kursi roda, jalan di sekitar kamar.
d. Hari ke-4: sesuai dengan kemampuan kapan saja dapat meninggalkan tempat tidur, jalan ke kamar mandi, ruangan kelas, tetapi dengan pengawasan.
e. Hari ke-5: jalan ke ruang tunggu, jalan ke tempat telephone, jalan di gang rumah sakit.
f. Hari ke-6: mandi sendiri, dengan pengawas berjalan ke ruangan sendiri. g. Hari ke-7: melanjutkan aktifitas terdahulu dalam pengawasan.
Evaluasi terhadap pelaksanaan program dilakukan pada akhir fase. Tujuan evaluasi untu mengetahui tingkat keberhasilan/kegagalan program, sebagai panduan bagi dokter/perawat dalam memberikan nasehat bagi pasien/pasangannya, sehubungan dengan aktifitas selanjutnya termasuk kembali bekerja atau kembali pada aktifitas semula dan meningkatkan rasa percaya diri pasien maupun pasangannya.
Hal-hal yang perlu dievaluasi pada fisik seperti keluhan angina berkurang dan adanya perbaikan kapasitas fungsional. Nilai tekanan darah serta denyutnya di selama istirahat stabil dan tidak tinggi. Tidak ditemukan adanya komplikasi, lalu berat badan turun (bagi pasien dengan masalah kelebihan berat badan).
Pasien tampak lebih tenang dan tidak mudah cemas dan mampu bersosialisasi dengan baik.
8. Pelaksanaan Rehabilitasi Jantung Fase I Pada Penelitian
Pelaksanaan rehabilitasi jantung fase I di RSUD Dr. M. Yunus Bengkulu belum mempunyai protap. Sehingga dalam penelitian ini akan dilaksanakan sesuai dengan literatur yang didapat yaitu modifikasi pedoman rehabilitasi jantung fase I di di RS Jantung dan Pembuluh Darah Harapan Kita. Berdasarkan hasil survey awal di RSUD Dr. M. Yunus Bengkulu, lama hari rawat pasien PJK yang dirawat di ICCU maksimal 5 hari. Peneliti mempertimbangkan untuk pelaksanaan rehabilitasi jantung fase 1 akan dilakukan selama 4 hari. Respons patofisiologi dan klinis akan dipertimbangkan dalam pelaksaannya terhadap pasien PJK yang dirawat di ruang ICCU. Tahapan pelaksanaan rehabilitasi jantung fase I yang akan diterapkan sebagai berikut :
a. Hari ke-1 :
1) Duduk ditempat tidur dengan bantuan selama 5 menit dilakukan 2x sehari
2) ADL (makan, minum, mandi, menggosok gigi, berpakaian, BAB/BAK di bantu di tempat tidur).
b. Hari ke-2:
1) Duduk di tempat tidur secara mandiri selama 5 menit dilakukan 2x sehari.
2) Berdiri disamping tempat tidur dengan bantuan selama 3 menit dilakukan 2x sehari.
3) ADL (makan, minum, mandi, menggosok gigi, berpakaian, BAB/BAK di bantu di tempat tidur).
c. Hari ke-3:
1) Duduk dan berdiri secara independen selama 5 menit dilakukan 2 kali sehari
2) Berjalan lambat sekitar tempat tidur, atau sekitar ruang rawat dan ke kamar mandi dengan bantuan selama 5-10 menit dilakukan 2 kali sehari. 3) ADL (makan, minum, mandi, menggosok gigi, berpakaian, BAB/BAK di
bantu di tempat tidur). d. Hari ke-4:
1) Duduk dan berdiri secara independen selama 5 menit dilakukan 2 kali sehari.
2) Berjalan lambat sekitar tempat tidur, atau sekitar ruang rawat dan ke kamar mandi dengan bantuan selama 5-10 menit dilakukan 2 kali sehari. 3) Makan dan minum sendiri di tempat tidur.
4) BAB dan BAB di kamar kecil.
5) Mandi, menggosok gigi dan berpakaian sendiri di tempat tidur.
Selama pelaksanaan rehabilitasi jantung fase 1 dilakukan observasi respons klinis dari pasien. Respon subjektif dan objektif terhadap peningkatan tingkat aktivitas dievaluasi. Keletihan berlebihan, napas pendek, nyeri dada, takipnea, takikardi, atau kulit dingin dan lembap, mengindikasikan intoleransi aktivitas (LeMone, Burke, Bauldoff, 2015).
D.Konsep model Adaptasi Roy pada pasien PJK
Model Adaptasi Roy memandang orang sebagai sistem adaptif yang berfungsi sebagai keutuhan melalui interdepedensi dari bagian-bagiannya. Sistem terdiri dari input, proses pengendalian, output, dan umpan balik. Input merupakan stimuli dari lingkungan eksternal dan diri internal, termasuk informasi (stimuli). Proses pengendalian mencakup mekanisme koping biologis maupun psikologis. Output merupakan respon perilaku adaptif dan maladaptif dari seseorang. Umpan balik merupakan informasi mengenai respon perilaku yang ditunjukkan sebagai input dalam system (Alligood, 2014). Keperawatan dianggap sebagai ilmu dan praktik untuk meningkatkan adaptasi agar individu dapat berfungsi secara holistik (Christensen & Kenney, 2009).
Pasien PJK dipengaruhi oleh stressor yang disebut stimulus dari lingkungan yaitu stimulus fokal, kontekstual, dan residual. Stimulus fokal adalah suatu perubahan secara langsung yang terjadi yaitu faktor penyebab terjadinya PJK secara patofisiologis terjadinya ketidakseimbangan antara suplai oksigen dengan kebutuhan oksigen miokardium jantung. Stimulus kontekstual merupakan stimulus dari internal (seperti usia dan jenis kelamin) dan eksternal (lingkungan keluarga, masyarakat/sosial, lingkungan perawatan dan tenaga kesehatan) yang berkontribusi terhadap stimulus fokal yang menunjang kejadian PJK. Stimulus residual (keyakinan, sikap, atau sifat yang mempengaruhi situasi pasien PJK) memediasi dan membantu efek stimulus fokal/stressor dan menentukan tingkat stress atau adaptasi.
Model Adaptasi Roy menguraikan dua proses internal dasar yang digunakan dalam adaptasi, yaitu subsistem regulator berhubungan langsung dengan mode fisiologis yang mencakup kerja neural, kimia, dan system endokrin dan subsistem kognator yang mencakup proses persepsi/informasi, pembelajaran, penilaian, dan emosi. Stimulus yang dialami oleh pasien PJK yaitu pada masalah fisik seperti keluhan nyeri dada, sesak nafas, dan dada terasa berdebar, kemudian masalah psikologis yang muncul adalah kecemasan, efikasi diri, penilaian terhadap diri sendiri, dan sosial. Subsistem regulator dan kognator menghasilkan respon perilaku dalam empat model efektor yaitu fisiologis, konsep diri, fungsi peran, dan interdepedensi.
Pada penelitian ini mekanisme koping regulator adalah pemberian cardiac rehabilitation phase I pada pasien PJK dengan keadaaan status hemodinamik stabil dan fase akut sudah terlewati, sementara mekanisme koping kognator berupa pendidikan untuk perubahan perilaku gaya hidup sehat. Pemberian cardiac rehabilitation phase I pada pasien PJK akan mempengaruhi efektor pasien yaitu fungsi fisiologis, konsep diri, peran dan fungsi interdependensi. Respon perilaku pasien PJK menentukan apakah adaptif atau dalam kondisi maladaftif. Diharapkan dalam penelitian ini terjadinya peningkatan self-esteem pada pasien PJK. Aplikasi Model Adaptasi Roy dalam perawatan pasien PJK dapat terlihat dalam skema 2.1 dalam kerangka teori.
E. Kerangka Teori Penelitian
Berdasarkan uraian penjelasan konsep diatas, maka dapat dikembangkan kerangka teori penelitian seperti skema 2.1 yang menjadi panduan dalam tahapan penelitian.
Keterangan : aspek yang diteliti yang dicetak tebal dan miring Sumber :
Alligood (2014); LeMone, Burke, & Bauldoff (2015); Black & Hawk (2014); Christensen & Kenney (2009); Keliat & Pasaribu (2016).; Nekouei et. al (2012)
Stimulus Pasien PJK: 1. Fokal : (Hipertensi,
Hipelipidemia, DM, Obesitas, Merokok)
2. Konstektual:
a. Internal (jenis kelamin dan umur, keturunan)
b. Eksternal (lingkungan keluarga, teman, masyarakat, dan tenaga kesehatan)
3. Residual : penilaian diri, sikap, pengalaman masa lalu
Respon maladaptif : 1. Fisik (nyeri dada, sesak napas) 2. Psikologis (depresi, denial, stress, kecemasan, isolasi sosial, self-esteem menurun) Respon Adaptif: 1. Fisik
a. Nyeri dada hilang b. Sesak napas hilang 2. Psikologis a. Depresi menurun b. Denial hilang c. Stress menurun d. Kecemasan menurun e. Isolasi sosial hilang f. Self-Esteem meningkat Respon/gejala klinis: 1. Fisik : a. Nyeri dada b. Sesak napas 2. Psikologis a. Depresi b. Denial c. Stress d. Kecemasan e. Isolasi sosial f. Self-Esteem menurun Regulator : 1. Farmakologi 2. Cardiac rehabilitation phase 1 - Latihan fisik Kognator : Pendidikan kesehatan tentang gaya hidup
Umpan Balik
Skema 2.1. Kerangka teori penelitian dengan pendekatan Model Adaptasi Roy