BAB 2
TINJAUAN PUSTAKA
2.1 Pemeriksaan Kehamilan (Ante Natal Care = ANC)
Pada umumnya kehamilan berkembang dengan normal dan menghasilkan kelahiran bayi sehat cukup bulan melalui jalan lahir, namun ini kadang tidak sesuai dengan yang diharapkan. Sulit sekali diketahui sebelumnya bahwa kehamilan akan menjadi masalah. Oleh karena itu pelayanan antenatal/asuhan antenatal merupakan cara penting untuk memonitor dan mendukung kesehatan ibu hamil normal dan mendeteksi ibu dengan kehamilan normal (Kusmiyati, 2009).
2.1.1 Pengertian Ante Natal Care (ANC)
Ante Natal Care adalah sebagai salah satu upaya pencegahan awal dari faktor resiko kehamilan. Menurut WHO, Ante Natal Care untuk mendeteksi dini terjadinya resiko tinggi terhadap kehamilan dan persalinan juga dapat menurunkan angka kematian ibu dan memantau keadaan janin. Idealnya bila tiap wanita hamil mau memeriksakan kehamilannya, bertujuan untuk mendeteksi kelainan-kelainan yang mungkin ada atau akan timbul pada kehamilan tersebut lekas diketahui, dan segera dapat diatasi sebelum berpengaruh tidak baik terhadap kehamilan (Winkjosastro, 2006).
Ante Natal Care adalah cara penting untuk memonitor dan mendukung kesehatan ibu hamil normal dan mendeteksi ibu dengan kehamilan normal. Pelayanan antenatal atau yang sering disebut pemeriksaan kehamilan adalah pelayanan yang
diberikan oleh tenaga profesional yaitu dokter spesialisasi bidan, dokter umum, bidan, pembantu bidan dan perawat bidan. Untuk itu selama masa kehamilannya ibu hamil sebaiknya dianjurkan mengunjungi bidan atau dokter sedini mungkin semenjak ibu merasa dirinya hamil untuk mendapatkan pelayanan asuhan antenatal. Bidan melakukan pemeriksaan klinis terhadap kondisi kehamilannya. Bidan memberi KIE (Komunikasi, Informasi, Edukasi) kepada ibu hamil, suami dan keluarganya tentang kondisi ibu hamil dan masalahnya (Depkes RI, 2007).
Ketidakpatuhan dalam melakukan Ante Natal Care selama kehamilan dapat menyebabkan tidak diketahuinya berbagai komplikasi pada ibu dan janin. Apalagi ibu hamil tidak melakukan Ante Natal Care, maka tidak akan diketahui apakah kehamilannya berjalan dengan baik atau mengalami resiko tinggi dan komplikasi yang dapat membahayakan kehidupan ibu dan janinnya. Dan dapat menyebabkan morbiditas dan mortalitas yang tinggi (Indiarti, 2009).
2.1.2 Pelayanan Ante Natal Care
Pelayanan antenatal dilakukan oleh tenaga profesional seperti dokter spesialis kebidanan, dokter umum, bidan, pembantu bidan, dan perawat bidan. Perawatan antenatal dapat diberikan di ruang praktek dokter, klinik di rumah sakit, atau klinik bidan swasta. Ibu hamil harus diberikan kesempatan untuk memilih fasilitas yang disukainya (Liewellyn, 2001).
Perawatan yang ditujukan kepada ibu hamil, bukan saja bila ibu sakit dan memerlukan perawatan saja, tetapi juga pengawasan dan penjagaan wanita hamil agar
tidak terjadi kelainan sehingga mendapatkan ibu dan anak yang sehat (Mochtar, 1998).
Sasaran pelayanan antenatal adalah ibu hamil, dengan perhitungan bahwa sasaran ibu hamil baru setiap tahun adalah “Crude Birth Rate” (CBR) Propinsi/Kabupaten x Jumlah Penduduk x 1,1. Sedangkan target pelayanan antenatal adalah jumlah ibu hamil yang harus dicakup, yang perhitungan setiap tahunnya ditentukan oleh daerah tingkat I dan daerah tingkat II.
Standar pelayanan kehamilan yang bertujuan memantau kemajuan kehamilan untuk memastikan kesehatan umum dan tumbuh kembang janin, mengenali secara dini adanya ketidaknormalan atau komplikasi yang mungkin terjadi selama hamil, deteksi risiko tinggi (anemia, kurang gizi, hipertensi, penyakit menular seksual), memberikan pendidikan kesehatan serta mempersiapkan persalinan cukup bulan, melahirkan dengan selamat, ibu maupun bayinya dengan trauma seminimal mungkin (Depkes RI, 2002).
Perawatan antenatal pada ibu hamil mencakup: (a) Pengawasan kehamilan untuk melihat apakah segalanya berlangsung normal, untuk mendeteksi dan mengatasi setiap kelainan yang timbul juga antisipasinya. (b) Penyuluhan atau pendidikan mengenai kehamilan dan bagaimana cara-cara mengatasi gejalanya mengenai gaya hidupnya. (c) Persiapan, baik fisik maupun psikologis untuk persalinan nantinya. (d) Dukungan dan dorongan mental jika terdapat masalah-masalah sosial ataupun psikologis dalam kehamilan (Farrer, 2000).
Kesehatan ibu dan janin sangat penting dijaga, dengan melakukan pemeriksaan ke dokter, bidan atau puskesmas. Pemeriksaan kehamilan harus dilakukan minimal 4 kali selama kehamilan berlangsung, yakni pada trimester pertama, kedua dan ketiga. Namun, idealnya pemeriksaan dilakukan sebulan sekali pada bulan 1-6, dua kali pada bulan 7-8, dan seminggu sekali pada bulan ke-9 hingga bersalin (Indiarti, 2009).
Ante Natal Care bertujuan untuk memantau kemajuan kehamilan untuk memastikan kesehatan ibu dan tumbuh kembang bayi, meningkatkan dan mempertahankan kesehatan fisik, mental dan sosial ibu dan anak, mengenal secara dini ketidaknormalan atau komplikasi yang mungkin terjadi selama hamil, termasuk riwayat penyakit secara umum, kebidanan dan pembedahan, mempersiapkan persalinan cukup bulan, melahirkan dengan selamat, ibu dan bayinya dengan trauma seminimal mungkin, mempersiapkan ibu agar masa nifas berjalan normal dan pemberian ASI Eksklusif dan mempersiapkan peran ibu dan keluarga dalam menerima kelahiran bayi agar dapat tumbuh kembang secara normal.
2.1.3 Standar Pelayanan Ante Natal Care (ANC) a. Standar 1: Metode Asuhan
Asuhan kebidanan dilaksanakan dengan metode manajemen kebidanan dengan langkah : Pengumpulan data dan analisa data, penentuan diagnosa perencanaan, evaluasi dan dokumentasi.
b. Standar 2 : Pengkajian
Pengumpulan data tentang status kesehatan klien dilakukan secara sistematis berkesinambungan. Data yang diperoleh dicatat dan dianalisis.
c. Standar 3: Identifikasi Ibu Hamil
Bidan melakukan kunjungan rumah dan berinteraksi dengan masyarakat secara berkala untuk memberikan penyuluhan dan memotivasi ibu, suami dan anggota keluarganya agar mendorong ibu untuk memeriksakan kehamilannya sejak dini dan secara teratur.
d. Standar 4: Pemeriksaan dan Pemantauan Antenatal
Bidan memberikan sedikitnya 4x pelayanan antenatal. Pemeriksaan meliputi anamnesis dan pemantauan ibu dan janin dengan seksama untuk menilai apakah perkembangan berlangsung normal. Bidan juga harus mengenal kehamilan resiko tinggi/kelainan, khususnya anemia, kurang gizi, hipertensi, PMS (Penyakit Menular Seksual) / infeksi HIV (Human Immuno Deficiency Virus); memberikan pelayanan imunisasi, nasehat dan penyuluhan kesehatan serta tugas terkait lainnya yang diberikan oleh Puskesmas. Mereka harus mencatat data yang tepat pada setiap kunjungan. Bila ditemukan kelainan, mereka harus mampu mengambil tindakan yang diperlukan dan rnerujuknya untuk tindakan selanjutnya.
e. Standar 5: Palpasi Abdominal
Bidan melakukan pemeriksaan abdominal secara seksama dan melakukan palpasi untuk memperkirakan usia kehamilan; serta bila umur kehamilan bertambah,
memeriksa posisi, bagian terendah janin dan masuknya kepala janin ke dalam rongga panggul, untuk mencari kelainan serta melakukan rujukan tepat waktu.
f. Standar 6: Pengelolaan Anemia pada Kehamilan
Bidan melakukan tindakan pencegahan, penemuan, penanganan dan/atau rujukan semua kasus anemia pada kehamilan sesuai dengan ketentuan yang berlaku. g. Standar 7 : Pengelolaan Dini Hipertensi pada Kehamilan
Bidan menemukan secara dini setiap kenaikan tekanan darah pada kehamilan dan mengenali tanda serta gejala preeklamsi lainnya, serta mengambil tindakan yang tepat dan merujuknya.
h. Standar 8 : Persiapan Persalinan
Bidan memberikan saran yang tepat kepada ibu hamil, suami serta keluarganya pada trimester ketiga, untuk memastikan bahwa persiapan persalinan yang bersih dan aman serta suasana yang menyenangkan akan direncanakan dengan baik, disamping persiapan transportasi dan biaya untuk merujuk, bila tiba-tiba terjadi kadaan gawat darurat. Bidan hendaknya kunjungan rumah untuk hal ini (Sofyan, 1999).
2.1.4 Penatalaksanaan Ante Natal Care (ANC)
Pelayanan Ante Natal Care (ANC) adalah pelayanan kesehatan yang diberikan kepada ibu selama kehamilannya sesuai dengan standar pelayanan Ante Natal Care (ANC). Selengkapnya mencakup banyak hal yang meliputi anamnesis, pemeriksaan fisik baik umum dan kebidanan, perneriksaan laboratorium atas indikasi
serta intervensi dasar dan khusus sesuai dengan resiko yang ada. Namun dalam penerapan operasionalnya menurut Manuaba (2001) pada dasarnya, ada 7 standar minimal dalam melakukan asuhan kehamilan (Antenatal Care) yang disebut dengan 7 T yaitu:
1. (Timbang) berat badan
Berat badan ibu selama kehamilan haruslah bertambah. Pertambahan berat badan ibu selama hamil merupakan salah satu indikator penilaian status gizi, indikator tumbuh kembang janin. Pertambahan berat badan selama hamil rata-rata 0,3-0,5 kg per minggu. Dalam KMS ibu hamil selama trimester I kisaran pertambahan berat sebaiknya 1-2 kg (350-400gr/mg). Sementara trimester II dan III, sekitar 0,34-0,50 kg tiap minggu pertumbuhan janin, plasenta serta penambahan jumlah cairan amnion berlangsung sangat cepat selama trimester III.
Berat badan janin bertambah sebesar 5 gr sehari pada minggu ke 14-15 dan menjadi 10 gr pada minggu ke 20, kecepatan tumbuh sebesar 30-35 gr sehari berlangsung pada minggu ke 32-34 dan berubah menjadi 230 gr seminggu pada minggu ke 33-36. Pada akhir kehamilan pertambahan berat badan total sebanyak 12,5 kg (Arisman, 2007). Bila terdapat kenaikan berat badan yang berlebihan, perlu dipikirkan adanya kemungkinan preeklamsi, kehamilan kembar atau hidramnion. 2. Ukur (tekanan) darah
Tekanan darah diperiksa dan dicatät setiap kunjungan. Bila lebih tinggi dari sebelumnya, perlu diteliti dan harus diberitahukan apa yang harus dilakukan oleh penderita. Tekanan darah ibu hamil yang normal tidak boleh lebih dan 30 mmHg
systole dan 15 mmHg diastole. Bila lebih dan itu, hati-hati adanya preeklamsi untuk kehamilan lebih dari 20 minggu.
3. Ukur (tinggi) fundus uteri
Pengukuran tinggi fundus uteri mulai dari batas atas symsis dan disesuaikan dengan hari pertama haid terakhir. Tinggi fundus uteri diukur pada kehamilan >12 minggu karena pada usia kehamilan ini uterus dapat diraba dari dinding perut dan untuk kehamilan > 24 minggu dianjurkan mengukur dengan pita meter. Tinggi fundus uteri dapat menentukan ukuran kehamilan. Bila tinggi fundus kurang dari perhitungan umur kehamilan mungkin terdapat gangguan pertumbuhan janin, dan sebaliknya mungkin terdapat gemeli, hidramnion atau molahidatidosa (Depkes, 2007).
Pengukuran tinggi fundus uteri adalah merupakan pemeriksaan palpasi abdomen, pada pemeriksaan palpasi ini ada cara menurut Leopold (yang sering) I, II, III, IV dan atau cara Kenebel, Budin dan Ahfeld (Mochtar, 1998). Biasanya bila dilakukan pemeriksaan tinggi fundus uteri dengan cara Leopold I diteruskan dengan Leopold II, III, dan IV sekaligus perabaan gerakan janin dan pemeriksaan auskultasi untuk mendengarkan denyut jantung janin. Tujuan utama dari pemeriksaan ini adalah untuk mengetahui pertumbuhan janin dengan menilai besarnya tinggi fundus uteri yang tidak sesuai dengan usia kehamilan, atau penilaian terhadap janin yang tumbuh terlalu besar sehingga tinggi fundus uteri yang terlalu besar seperti pada kehamilan ganda (Depkes, 2007).
Menurut Spiegelberd dengan jalan mengukur tinggi fundus uteri dari simfisis, maka diperoleh :
- 22 – 28 minggu : 24 – 25 cm di atas simfisis. - 28 minggu : 26,7 cm di atas simfisis. - 30 minggu : 29,5 – 30 cm di atas simfisis. - 32 minggu : 29,5 – 30 cm di atas simfisis. - 34 minggu : 31 cm di atas simfisis. - 36 minggu : 32 cm di atas simfisis. - 38 minggu : 33 cm di atas simfisis. - 40 minggu : 37,7 cm di atas simfisis.
Menurut Sarwono (2008), pengukuran tinggi fundus uteri, kemudian hasil pengukuran dimasukkan dalam perhitungan dengan menggunakan rumus:
Berat badan janin = (Tinggi Fundus Uteri – 13) x 155 gram: untuk kepala janin yang masih floating.
Berat badan janin = (Tinggi Fundus Uteri – 12) x 155 gram: untuk kepala janin yang sudah memasuki pintu atas panggul.
Berat badan janin = (Tinggi Fundus Uteri – 11) x 155 gram: untuk kepala janin yang sudah melewati atas panggul.
Pengukuran tinggi fundus uteri juga dapat dilakukan pada posisi ibu tidur terlentang, ibu diminta untuk berkemih sehingga kandungan kemih dalam keadaan kosong. Titik 0 pada pengukurannya adalah tulang symphisis pubis. Pemeriksaan dimulai dengan pemeriksaan Leopold. Perut ibu disimetriskan, centimeter ditarik dari
titik 0 sampai setinggi umbulikus, kemudian ditambahkan dari hasil pengukuran yang kembali dimulai dari umbulikus ke fundus uteri (Henretty, 2006).
4. Pemberian Imunisasai (Tetanus Toxoid) TT lengkap
Tinjauan pemberian imunisasi TT (tetanus toxoid) adalah untuk melindungi ibu dan bayi dan infeksi tetanus neonatorum. Pemberian TT baru menimbulkan efek perlindungan bila diberikan sekurang-kurangnya 2 kali dengan variabel 4 minggu kecuali bila sebelumnya ibu telah mendapat TT 2 kali pada kehamilan yang lalu atau pada masa calon pengantin. Maka TT cukup diberikan satu kali saja (TT ulang). Bila ibu pernah mendapatkan suntikan TT 2 kali, diberikan suntikan ulang/boster 1 kali pada kunjungan antenatal yang pertama (Depkes, 2007).
Tabel 2.1 Jadwal Pemberian Imunisasi TT Antigen Interval (selang waktu
minimal)
Lama perlindungan Perlindungan TT 1 Pada kunjungan antenatal
pertama
- -
TT 2 4 minggu setelah TT 1 3 tahun 80
TT 3 1-6 bulan setelah TT 2 5 tahun 95
TT 4 1 tahun setelah TT 3 10 tahun 95
TT 5 1 tahun setelah TT 4 25 tahun / seumur hidup 99 Keterangan :Apabila dalam waktu tiga (3) tahun WUS tersebut melahirkan maka bayi yang dilahirkan
akan terlindungi dari tetanus neonatorum. 5. Pemberian Tablet Zat Besi
Tujuan pemberian tablet zat besi adalah untuk memenuhi kebutuhan Fe pada ibu hamil dan nifas, karena pada masa hamil volume darah ibu mengalami pengenceran hingga kira-kira 25%, sedangkan pada masa nifas terjadi banyak pendaharan sehingga membutuhkan Fe yang lebih banyak (Pusdiknakes, 2001).
Kebijakan program KIA di Indonesia saat ini menetapkan, pemberian tablet Fe (320 mg sulfas ferosis dan 0,5 mg asam folat) untuk semua ibu hamil sebanyak l x 1 tablet selama 90 hari. Jumlah tersebut mencukupi kebutuhan tambahan zat besi selama hamil yaitu 1000 mg. Bila ditemukan anemia pada ibu hamil diberikan tablet zat besi (Fe) dan dilakukan pemantauan Hb 1 kali dalam bulan.
Daya serap tubuh terhadap zat besi akan baik apabila dihindari mengkonsumsi tembakau, teh dan kopi untuk membantu penyerapan, dianjurkan mengkonsumsi makanan kaya protein dan vitamin C (Wastidar, 1999).
6. Tes terhadap Penyakit Menular Seksual
Tes penyakit menular seksual sangat penting karena banyak gejala asimtomatik penyakit menular seksual ini yang tidak diketahui seperti sipilis, gonorrhoe, clamidya trachomatis ataupun AIDS.
Tes penyakit menular seksual dapat dilakukan mulai dari:
a. Mengkaji riwayat penyakit terdahulu, riwayat obstetric, riwayat sosial dan lain-lain.
b. Melakukan pemeriksaan fisik mulai dan inspeksi seperti pada alat genitalia dan mungkin juga dibutuhkan palpasi. Bila ada indikasi maka perlu dilakukan pemeriksaan laboratorium, seperti pemeriksaan Torch, VDRI dan juga pemeriksaan AIDS.
7. Temu Wicara dalam Persiapan Rujukan
Kebanyakan ibu tampak sehat-sehat saja sampai waktu persalinan dan melahirkan. Meskipun sebagian besar ibu akan mengalami persalinan normal, namun
ada sekitar 10-15% dari mereka khususnya di Indonesia yang perlu dirujuk ke tempat pertolongan khusus seperti transfuse darah, tindakan-tindakan khusus (ekstraksi vakum, seksio secarea dan tindakan bedah obstetric). Karena itu seringkali ada suatu masalah yang muncul saat persalinan, seringkali sulit melakukan upaya rujukan dengan cepat. Penundaan dalam membuat keputusan dan pengiriman si ibu ke tempat rujukan akan menyebabkan tertundanya ibu mendapatkan penatalaksanaan yang diharapkan. Penundaan ini akan mempertinggi angka kesakitan dan kematian ibu dan bayi.
2.1.5 Cakupan Kunjungan Ante Natal Care (ANC)
Menurut Depkes RI, (2007), disebutkan kunjungan ibu hamil adalah kontak ibu hamil dengan tenaga profesional untuk mendapatkan pelayanan Ante Natal Care
(ANC) sesuai standar yang ditetapkan. Istilah kunjungan di sini tidak hanya mengandung arti bahwa ibu hamil yang berkunjung ke fasilitas pelayanan, tetapi adalah setiap kontak tenaga kesehatan baik di posyandu, pondok bersalin desa, kunjungan rumah dengan ibu hamil tidak memberikan pelayanan ANC sesuai dengan standar dapat dianggap sebagai kunjungan ibu hamil sebagaimana uraian dibawah ini: A. Kunjungan ibu hamil KI
Kunjungan baru ibu hamil adalah kunjungan ibu hamil yang pertama kali pada masa kehamilan. Pada kunjungan pertama suatu pelayanan antenatal, dilakukan pemeriksaan sebagai berikut:
1) Anamesis, yaitu pencarian riwayat kehamilan dan persalinan terdahulu seperti gangguan kehamilan atau penyulit persalinan yang pernah dialami.
2) Pengukuran tinggi badan yang dilakukan satu kali saja dan pengukuran berat badan (yang dilakukan setiap kali ibu memeriksakan diri). Rasio tinggi dan berat badan juga dapat dipakai sebagai pedoman kasar untuk melihat kekurangan gizi pada ibu.
3) Pengukuran tinggi fundus uteri untuk menaksir usia kehamilan, dilakukan dengan perabaan perut.
4) Pemeriksaan panggul, dilakukan dengan maksud:
a) Mendeteksi infeksi vagina atau alat reproduksi oleh kuman Neisseria atau kuman Gonnorhoea
b) Ada atau tidaknya tumor atau massa massif yang bukan janin
c) Mengetahui posisi spina ischidiea untuk memperkirakan besar panggul
d) Mengadakan pemeriksaan untuk membuktikan bahwa ibu itu benar-benar hamil.
5) Penghitungan detak jantung janin.
6) Penentuan perkiraan taksiran tanggal persalinan; dengan perhitungan paling lazim menggunakan rumus Naegele, yaitu tanggal haid terakhir dikurangi 7, bulan ditambah 3, dan tahun ditambah 1.
7) Pemeriksaan kesehatan secara umum, meliputi pengukuran tekanan darah dan denyut jantung ibu, dan pemeriksaan faal tubuh.
a) Pemeriksaan darah lengkap atau pemeriksaan kadar Hb atau perhitungan hematokrit untuk mengetahui kadar Hb di darah (kehamilan cenderung menimbulkan anemia fisiologis karena volume darah menjadi lebih banyak. Kadar Hb yang ditoleransi oleh WHO pada wanita hamil adalah 1 lg% atau lebih. Di bawah nilai tersebut, wanita hamil digolongkan anemis).
b) Pemeriksaan serologis untuk pendeteksian VDRL dan faktor Rhesus.
c) Pemeriksaan urine untuk menentukan kadar Folticle Stimulating Hormon
(FSH) sebagai indikator hamil atau tidak; pemeriksaan urine untuk memeriksa kadar albumin dan glukosa.
9) Pemeriksaan radiologis yang diadakan hanya bila ada indikasi yang kuat dan dihindari jika tidak diperlukan.
10)Penyuluhan kesehatan pada kehamilan, yang ditujukan kepada pemeliharaan kebersihan perorangan, pemeliharaan status gizi, perencanaan berkeluarga, dan persiapan pemeliharaan anak (menyusui).
11)Suplemen gizi dengan pemberian tablet besi, khususnya bagi negara-negara dengan prevalensi anemia ibu hamil tinggi.
12)Pemberian suntikan Tetanus Toksoid (TT) lengkap 2 kali untuk mencegah terjadinya tetanus neonatorum.
B. Kunjungan ulang
Kunjungan ulang adalah kontak ibu hamil dengan tenaga kesehatan yang kedua dan seterusnya, untuk mendapatkan pelayanan antenatal sesuai dengan standar selama satu periode kehamilan berlangsung. Pada kunjungan ulang ini, prosedur pada
kunjungan pertama dilakukan kembali. Bergantung kepada pendiagnosisan kesehatan maka frekuensi pemeriksaan dapat dipersering. Selanjutnya dapat dilakukan jenis-jenis pemeriksaan yang lebih spesifik.
C. Kunjungan ibu hamil K4
Kunjungan ibu hamil K4 adalah kontak ibu hamil dengan tenaga kesehatan yang ke empat atau lebih untuk mendapatkan pelayanan Ante Natal Care (ANC) sesuai standar yang ditetapkan dengan syarat:
1) Satu kali dalam trimester pertama (sebelum 14 minggu). 2) Satu kali dalam trimester kedua (antara minggu 14-28)
3) Dua kali dalam trimester ketiga (antara minggu 28-36 dan setelah minggu ke 36). 4) Pemeriksaan khusus bilä terdapat keluhan-keluhan tertentu
Upaya preventif program pelayanan kesehatan obstetrik untuk optimalisasi luaran maternal dan neonatal melalui serangkaian kegiatan pemeriksaan rutin selama kehamilan. Dalam program kesehatan ibu dan anak, kunjungan antenatal ini diberi kode angka K yang merupakan singkatan dari kunjungan. Pemeriksaan antenatal yang lengkap adalah K1, K2, K3, dan K4. Ini berarti, minimal dilakukan sekali kunjungan antenatal hingga usia kehamilan 28 minggu, sekali kunjungan antenatal selama kehamilan 28-36 minggu dan sebanyak dua kali kunjungan antenatal pada usia kehamilan di atas 36 minggu (Sarwono, 2008).
Pemeriksaan kesehatan secara periodik selama periode antenatal juga perlu untuk membangun hubungan dan kepercayaan antara ibu hamil dan petugas kesehatannya, pemberian pesan-pesan sebagai promosi kesehatan secara pribadi serta
untuk identifikasi dan penanganan bila ada faktor resiko dan komplikasi pada ibu. Cakupan pelayanan ANC lengkap (K4) berdasarkan Survei Kesehatan Rumah Tangga (SKRT) 1986 adalah 34,4% dan SKRT 1992 sebesar 38,2%, ada peningkatan namun sangat kecil dan terkesan sangat lambat, sedangkan berdasarkan hasil Survei Demografi dan Kesebatan Indonesia (SDKI) tahun 1991 adalah sebesar 55,54%.
2.1.6 Faktor-faktor yang Memengaruhi Ante Natal Care (ANC) a. Pengetahuan
Ketidakmengertian ibu dan keluarga terhadap pentingnya pemeriksaan kehamilan berdampak pada ibu hamil tidak memeriksakan kehamilannya pada petugas kesehatan,
b. Ekonomi
Tingkat ekonomi akan berpengaruh terhadap kesehatan, tingkat ekonomi keluarga rendah tidak mampu untuk menyediakan dana bagi pemeriksaan kehamilan, masalah yang timbul pada keluarga dengan tingkat ekonomi rendah ibu hamil kekurangan energi dan protein (KEK) hal mi disebabkan tidak mampunya keluarga untuk menyediakan kebutuhan energi dan protein yang dibutuhkan ibu selama kehamilan.
c. Sosial Budaya
Keadaan lingkungan keluarga yang tidak mendukung akan mempengaruhi ibu dalam memeriksakan kehamilannya. Perilaku keluarga yang tidak mengijinkan seorang wanita meninggalkan rumah untuk memeriksakan kehamilannya merupakan
budaya yang rnenghambat keteraturan kunjungan ibu hamil memeriksakan kehamilannya.
d. Geografis
Letak geografis sangat menentukan terhadap pelayanan kesehatan, ditempat yang terpencil ibu hamil sulit memeriksakan kehamilannya, hal ini karena transpontasi yang sulit menjangkau sampai tempat terpencil (Depkes RI, 2001).
2.2 Status Gizi Ibu Hamil 2.2.1 Definisi Gizi Ibu Hamil
Brozek (1966) dalam Moersintowati, 2005, mendefinisikan status gizi adalah sebagai status kesehatan yang dihasilkan oleh keseimbangan antara kebutuhan dan masukan nutrisi. Penelitian status gizi merupakan pengukuran yang didasarkan pada data antropometri serta biokimia dan riwayat diet.
Selama kehamilan dianjurkan mengkonsumsi beberapa makanan segar harus dikonsumsi setiap ibu, misalnya buah-buahan yang sudah matang seperti buah persik, aprikot, pear, jeruk ceri, nanas, anggur, plum, stroberi, dan lain-lain. Mengkonsumsi Gizi adalah suatu proses penggunaan makanan yang dikonsumsi secara normal oleh suatu organisme melalui suatu proses digesti, absorbsi, transportasi, penyimpanan, metabolisme dan mengeluarkan zat-zat yang tidak digunakan untuk mempertahankan kehidupan, pertumbuhan dan fungsi normal dari organ-organ serta menghasilkan energi. Makanan bergizi adalah makanan yang mengandung zat tenaga, zat pembangunan dan zat yang sesuai dengan kebutuhan gizi (Bandiyah, 2009).
teh, kopi, coklat, dan susu/kalsium memang bisa menghalangi penyerapan zat besi (gizi) dalam tubuh. Oleh karena itu, Samuel (dokter spesialis gizi klinik) menyarankan untuk memberi jarak waktu antara pemberian makanan atau suplemen zat gizi dengan konsumsi teh, kopi, cokelat, dan susu/kalsium sekitar 1,5 sampai dua jam (Ratih, 2008).
2.2.2. Lingkar Lengan Atas (LLA)
Masalah gizi dapat terjadi pada seluruh kelompok umur, bahkan dapat memengaruhi periode siklus kehidupan berikutnya. Masa kehamilan merupakan periode yang sangat menentukan kualitas SDM di masa depan karena tumbuh kembang anak sangat ditentukan oleh kondisinya saat masa janin di dalam kandungan. Akan tetapi perlu diingat bahwa keadaan kesehatan dan status gizi ibu hamil ditentukan juga jauh sebelumnya yaitu pada saat remaja atau usia sekolah.
Indikator untuk mengetahui status gizi ibu hamil adalah dengan mengukur lingkar lengan atas (LLA). Lingkat lengan atas kurang dari 23,5 cm merupakan indikator kuat untuk status gizi yang kurang/buruk, sehingga ibu berisiko untuk melahirkan anak dengan berat badan lahir rendah (BBLR). Bila hal ini ditemukan sejak awal kehamilan, petugas dapat memotivasi ibu agar lebih memperhatikan kesehatannya (Depkes RI, 2007)
2.3. Bayi Berat Lahir Rendah (BBLR)
Berdasarkan perkiraan organisasi kesehatan dunia World Health Organization
di negara berkembang). Lebih dari dua pertiga kematian itu terjadi pada periode neonatal dini. Umumnya karena berat badan lahir kurang dari 2.500 gram 17% dari 25 juta persalinan per tahun adalah BBLR dan hampir semua terjadi di negara berkembang. Kondisi tersebut berkaitan erat dengan kondisi kehamilan, pertolongan persalinan yang aman, dan perawatan bayi baru lahir (WHO, 1998).
Bayi Berat Lahir Rendah (kurang dari 2.500 gram) merupakan salah satu faktor utama yang berpengaruh terhadap kematian perinatal dan neonatal. BBLR dibedakan dalam 2 kategori, yaitu BBLR karena premature dan BBLR karena intrauterine growth retardation
1. Bayi Berat Lahir Rendah (BBLR)
(IUGR), yaitu bayi yang lahir cukup bulan tetapi berat badannya kurang (Kosim, 2003).
Bayi yang lahir dengan berat kurang dari 2.500 gram, tanpa memandang usia kehamilan disebutkan sebagai bayi berat lahir rendah. Bayi ini fungsi sistem organnya belum matur sehingga dapat mengalami kesulitan untuk beradaptasi dengan lingkungannya.
2. Bayi Berat Lahir Amat Rendah (BBLAR)
Bayi berat lahir amat rendah dengan berat lahir kurang dari 1001- 1.500 gram. BBLAR ini memiliki kondisi paru yang belum siap sepenuhnya untuk berfungsi sebagai organ pertukaran gas yang efektif. Hal ini merupakan faktor krisis dalam terjadinya sindrome gawat nafas. Kesiapan paru menjalankan fungsinya tersebut
terutama disebabkan oleh kekurangan surfaktan dapat menimbulkan ketidakseimbangan inflasi saat inspirasi dan kolaps alveoli saat ekspirasi.
3. Bayi Berat Lahir Amat Sangat Rendah (BBLASR).
BBBL amat sangat rendah dengan berat lahir kurang ≤ 1000 gram. Bayi prematur ini umumnya kurang mampu untuk bertahap hidup karena struktur anatomi atau fisiologi yang imatur dan fungsi biokimianya belum bekerja seperti bayi yang lebih tua terutama dalam disfungsi pernafasan, ketidakmampuan mempertahankan pengembangan paru ini dapat menyebabkan atelektasis dan kematian (Maulana, 2009).
2.3.1Pengertian Bayi Berat Lahir Rendah (BBLR)
Bayi Berat Lahir Rendah (kurang dari 2.500 gram) merupakan salah satu faktor utama yang berpengaruh terhadap kematian perinatal dan neonatal. BBLR dibedakan dalam 2 kategori, yaitu BBLR karena premature atau BBLR karena intrauterine growth retardation
Bayi berat lahir rendah (BBLR) adalah bayi yang beratnya kurang dari 2,5 kilogram saat dilahirkan. BBLR diketahui dengan menimbang bayi sebelum 30 menit setelah lahir. Bila penimbangan bayi tidak mungkin dilakukan, masih ada cara mengenal BBLR, yaitu dengan mengukur lingkar lengan atas bayi. Lengan atas bayi normal minimal 9,5 cm. Jika tubuhnya kurang berisi, ototnya lembek dan kulitnya mungkin keriput atau tipis serta lebih kecil dari bayi normal, bayi termasuk kategori BBLR (Indiarti, 2009).
(IUGR), yaitu bayi yang lahir cukup bulan tetapi berat badannya kurang (Surasmi, 2003).
Menurut Krisnadi (2009), berdasarkan usia kehamilan, bayi dengan berat badan lahir rendah dapat dibedakan menjadi 2 tipe yaitu:
1. Prematur yaitu bayi yang lahir lebih awal dari waktunya (kehamilan < 37 minggu); disebabkan oleh berat badan ibu yang rendah, ibu hamil yang masih remaja, kehamilan kembar, pernah melahirkan bayi prematur sebelumnya,
cervical imcompetence (mulut rahim yang lemah hingga tak mampu menahan berat bayi dalam rahim), perdarahan sebelum atau saat persalinan (antepartum hemorrhage), dan ibu hamil yang sedang sakit.
2. Bayi kecil masa kehamilan (KMK) yaitu bayi yang lahir cukup bulan tetapi memiliki berat badan kurang. Bayi KMK ini dapat dibagi tiga yaitu bayi kurang bulan (pre term), cukup bulan (aterm), lewat bulan (post term). Bayi ini sering dsebut juga dengan sebutan Small for Gestational Age (SGA) atau Small for Date
(SDA). Hal ini dikarenakan janin mengalami gangguan pertumbuhan di dalam uterus sehingga pertumbuhan janin mengalami hambatan. Beberapa penyebabnya seperti : ibu hamil kekurangan nutrisi, ibu memiliki hipertensi, preeklamsi, atau anemia, kehamilan kembar, kehamilan lewat waktu, malaria kronik, penyakit kronik, dan ibu hamil merokok. Bayi KMK dibagi atas:
a. Proportionate intra Uterine Growth Retardation (IUGR) adalah janin yang menderita distres yang lama, dimana gangguan pertumbuhan terjadi berminggu-minggu sampai berbulan-bulan sebelum lahir, sehingga berat, panjang kepala dan lingkar kepala dalam proporsi yang seimbang, akan tetapi keseluruhannya masih berada di bawah masa gestasi yang sebenamya.
b. Disproportionate Intra Uterine Growth Retardation, terjadi akibat distress sub akut. Gangguan terjadi beberapa minggu sampai beberapa hari sebelum janin lahir. Pada keadaan ini panjang dan lingkar kepala normal akan tetapi berat tidak sesuai dengan masa gestasi. Bayi tampak kurus dan lebih panjang dengan tanda-tanda sedikitnya jaringan lemak di bawah kulit, kulit kering keriput dan mudah diangkat.
2.3.2 Penyebab Bayi Berat Lahir Rendah (BBLR)
BBLR terjadi karena bayi lahir sebelum waktunya atau usia kelahiran belum mencapai 9 bulan, bayi lahir cukup bulan tetapi pertumbuhan ketika dalam kandungan tidak baik karena ibu kurang gizi, kurang darah, sering sakit, banyak merokok atau bekerja berat (Indiarti, 2009).
Penyebab BBLR sangat multifaktorial, seperti asupan gizi ibu sangat kurang pada masa kehamilan, gangguan pertumbuhan dalam kandungan (janin tumbuh lambat), faktor plasenta, infeksi, kelainan rahim ibu, trauma, dan lain sebagainya (Maulana, 2009).
Secara umum bayi BBLR ini berhubungan dengan usia kehamilan yang belum cukup bulan (prematur) disamping itu juga disebabkan dismaturitas, artinya bayi lahir cukup bulan (usia kehamilan 38 minggu), tapi berat badan (BB) lahirnya lebih kecil ketimbang masa kehamilannya, yaitu tidak mencapai 2.500 gram. "Biasanya hal ini terjadi karena adanya gangguan pertumbuhan bayi sewaktu dalam kandungan yang disebabkan oleh penyakit ibu seperti adanya kelainan plasenta, infeksi, hipertensi dan
keadaan-keadaan lain yang menyebabkan suplai makanan ke bayi jadi berkurang" (Widyastuti, 2009).
BBLR disebabkan oleh proses paling penting yaitu persalinan prematur atau pertumbuhan intra urine yang lambat atau kedua-duanya (Depkes RI, 2008) :
1. Persalinan prematur atau kurang bulan
Persalinan prematur atau kurang bulan adalah bayi lahir pada umur kehamilan antara 28 minggu sampai 36 minggu. Pada umumnya bayi kurang bulan disebabkan tidak mampunya uterus menahan janin, gangguan selama kehamilan, lepasnya plasenta lebih cepat dan waktunya atau rangsangañ yang memudahkan terjadinya kontraksi uterus sebelum cukup bulan. Bayi lahir kurang bulan mempunyai organ dan alat tubuh yang belum berfungsi normal untuk bertahan hidup di luar rahim. Semakin muda umur kehamilan, fungsi organ tubuh semakin kurang sempurna dan prognosisnya semakin kurang baik, kelompok BBLR ini sering mendapat penyulit atau komplikasi akibat kurang matangnya organ karena masa gestasi yang kurang (prematur).
2. Pertumbuhan intrauterine yang lambat atau bayi lahir kecil untuk masa kehamilan Pertumbuhan intrauterine yang lambat atau bayi lahir kecil untuk masa kehamilan karena ada hambatan pertumbuhan pada saat dalam kandungan (janin tumbuh lambat). Retardasi pertumbuhan intrauterine berhubungan dengan keadaan yang mengganggu sirkulasi dan efisiensi plasenta dengan pertumbuhan dan perkembangan janin atau dengan keadaan umum dan gizi ibu. Keadaan ini mengakibatkan kurangnya oksigen dan nutrisi secara kronik dalam waktu yang
lama untuk pertumbuhan dan perkembangan janin. Kematangan fungsi organ tergantung pada usia kehamilan walaupun berat lahirnya kecil.
2.3.3 Faktor-faktor yang Memengaruhi Terjadinya BBLR
Sulit untuk mengetahui secara pasti penyebab BBLR, namun ada beberapa faktor resiko yang erat hubungannya dengan kejadian BBLR. Menurut WHO (1998), adapun faktor-faktor resiko tersebut adalah
1. Karakteristik Ibu
a. Umur saat melahirkan
Umur ibu yang paling baik untuk melahirkan adalah berkisar antara 20-35 tahun, makin jauh umur ibu dan rentang waktu tersebut makin besar resiko bagi ibu maupun anaknya. Banyak penelitian yang menghubungkan antara umur ibu dengan kejadian BBLR 12,69 kali lebih besar dibandingkan dengan ibu yang berumur lebih dari 20 tahun (JNPKKR, 2004). Menurut Kramer (1987) yang dikutip oleh institute of medicine, secara umum ibu yang umurnya lebih muda akan mernpunyai bayi yang lebih kecil dibandingkan dengan ibu yang lebih tua. Penelitian menunjukkan angka kematian dan kesakitan ibu akan tinggi bila melahirkan terlalu muda atau terlalu tua, yaitu usia di bawah 20 tahun dan di atas 35 tahun.
Menurut SKDI 1994, proporsi ibu hamil berusia kurang dan 20 tahun sebesar 25,4% dan usia lebih dan 35 tabun sebesar 19,5%. Faktor usia pada wanita hamil di negara berkembang perlu diperhatikan, hal ini dikarenakan perkawinan pada masyarakat di pedesaan sering terjadi pada usia muda, yaitu sekitar usia menarche. Di
usia ini resiko untuk melahirkan BBLR sekitar 2 kali lipat dan yang hamil pada usia 2 tahun setelah menarche (Sutjiningsih, 1995).
Pada umur ibu yang masih muda perkembangan organ-organ reproduksi dan fungsi fisiologisnya belum optimal serta belum tercapai emosi dan kejiwaan yang cukup matang yang akhimya akan mempengaruhi janin yang dikandungnya. Di sisi lain pada umur yang tua akan banyak merugikan perkembangan janin selama periode dalam kandungan, hal ini disebabkan oleh karena penurunan fungsi fisiologik dan reproduksinya (Maulana, 2009).
b. Usia kehamilan saat melahirkan
Makin rendah usia kehamilan maka semakin kecil bayi yang dilahirkan, dan makin tinggi morbiditas dan mortalitasnya. Bayi yang dilahirkan prematur (< 37 minggu) belum mempunyai alat-alat yang tumbuh lengkap seperti bayi matur ( 37 minggu), oleh sebab itu ia memiliki lebih banyak kesulitan untuk hidup diluar uterus ibunya. Makin pendek umur kehamilannya makin kurang sempurna alat-alat dalam tubuhnya, yang mengakibatkan makin mudah terjadi komplikasi dan makin tinggi angka kematiannya. Dalam hal ini sebagian besar kematian neonatal terjadi pada bayi-bayi prematur.
c. Status bekerja
Ibu yang bekerja pada waktu bayi ada dalam kandungan tidak begitu memengaruhi keadaan bayi asalkan pada trimester pertama dan kedua saja. Bila ibu bekerja pada trimester ketiga maka angka prematuritas akan naik. Istirahat pada trimester ketiga adalah sangat penting untuk ibu dan calon bayi (Indiarti, 2009).
d. Tingkat pendidikan
Pendidikan ibu mencerminkan keadaan sosial ekonomi keluarga, variabel tersebut secara tidak langsung mempengaruhi terjadinya BBLR. Dengan pendidikan, seseorang dapat menerima lebih banyak informasi dan memperluas cakrawala berpikir sehingga mudah untuk mengembangkan diri, mengambil keputusan dan bertindak.
Secara konsisten penelitian menunjukkan bahwa tingkat pendidikan yang dimiliki ibu mempunyai pengaruh kuat pada perilaku reproduksi, kelahiran, kematian anak dan bayi, kesakitan, dan sikap serta kesadaran atas kesehatan keluarga. Latar belakang pendidikan itu mempengaruhi sikapnya dalam pemilihan pelayanan kesehatan dan pola konsumsi makan yang berhubungan juga dengan peningkatan berat badan ibu semasa hamil yang pada saatnya akan mempengaruhi kejadian BBLR. Ibu yang berpendidikan rendah sulit untuk menerima inovasi dan sebagian besar kurang mengetahui pentingnya perawatan pra kelahiran. Disamping itu juga mempunyai keterbatasan mendapatkan pelayanan antenatal yang adekuat, keterbatasan mengkonsumsi makanan yang bergizi selama hamil. Kesemuanya ini akan mengganggu kesehatan ibu dan janin, bahkan sering mengalami keguguran atau lahir mati (Varney, 2003).
e. Tinggi badan sebelum hamil
Tinggi badan selain ditentukan oleh faktor genetik juga ditentukan oleh status gizi pada masa kanak-kanak, keadaan ini dapat diartikan bahwa gangguan gizi waktu anak-anak pengaruhnya sangat jauh sampai dengan masa reproduksi (JNPKKR,
2004). Pengukuran tinggi badan ibu hamil sedapat mungkin dilaksanakan pada awal kehamilan, untuk menghindari kesalahan akibat perubahan postur tubuh.
Perubahan postur tubuh dapat mengurangi ukuran tinggi badan sepanjang 1 cm (institute of medicine, 1990). Ibu yang mempunyai tinggi badan kurang dan 144 cm akan melahirkan bayi yang lebih kecil dibandingkan ibu yang mempunyai tinggi badan normal. Penelitian Budiman di Garut (1996) menyebutkan bahwa ibu hamil yang mempunyai TB 145 cm akan melahirkan bayi dengan BBLR 3,06 kali lebih besar dan pada ibu yang tinggi badannya lebih dan 145 cm.
f. Berat badan sebelum hamil
Berat badan ibu merupakan parameter penting selama kunjungan ANC. BB selama kehamilan adalah indikator untuk menentukan status gizi ibu. Bila berat badan ibu pada kunjungan pertama ANC kurang dan 47 kg maka kemungkinan melahirkan bayi BBLR adalah 1,73 kali lebih besar bila dibandingkan dengan ibu yang berat badannya lebih atau sama dengan 47 kg (Kestler, 1991).
Berat badan ibu sebelum hamil dan kenaikan berat badannya selama hamil temyata dapat berpengaruh terhadap kesehatan serta pertumbuhan janin dalam kandungannya. Kesehatan dan pertumbuhan jamn sangat dipengaruhi oleh kesehatan ibunya., salah satu faktor penting untuk kesehatan ibu adalah pengaturan berat badan, yang sebaiknya dilakukan sejak si ibu merencanakan kehamilan. Indeks massa tubuh yang normal untuk wanita yaitu antara 19-23. Bila berat badan ibu sebelum hamil terlalu kurus atau terlalu gemuk, maka sebiknya diatur dulu agar berat badannya normal.
g. Pertambahan berat badan
Pertambahan BB kurang dan 210 gram per minggu akan memberikan resiko melahirkan BBLR 1,85 kali lebih besar bila dibandingkan dengan ibu yang penambahan BB nya lebih atau sama dengan 210 gram per minggu (Kestler, 1991), jadi pertambahan BB 8-13 kg selama kehamilan dianggap normal, sehingga pada akhir kehamilan minimal BB ibu adalah 55 kg.
Berikut ada beberapa hal yang perlu dipertimbangkan untuk pertambahan berat badan ibu selama kehamilan :
1) Bila berat badan ibu sebelum hamil adalah normal, maka kenaikan berat badan ibu sebaiknya antara 9-12 kg.
2) Bila berat badan sebelumnya adalah berlebih, maka kenaikan berat badannya cukup 6-9 kg saja.
3) Bila sebelum kehamilan berat badan ibu adalah kurang, maka kenaikan berat badannya sebaiknya 12-15 kg.
4) Jika ibu mengandung bayi kembar dua atau lebih, maka kebaikan berat badan selama kehamilan harus lebih banyak lagi, tergantung dan jumlah bayi yang dikandung.
h. LLA
Indikator untuk mengetahui status gizi ibu hamil adalah dengan menggunakan LLA. LLA adalah Lingkar Lengan Atas. LLA kurang dari 23,5 cm merupakan indikator kuat untuk status gizi yang kurang/buruk. Ibu berisiko melahirkan anak dengan Bayi Berat Lahir Rendah (BBLR). Dengan demikian, bila hal ini ditemukan
sejak awal kehamilan, petugas kesehatan dapat memotivasi ibu agar lebih mempertahankan kesehatannya (Supariasa, 2001).
i. Riwayat Keguguran
Riwayat abortus baik spontan maupun sengaja pada kehamilan sebelumnya dapat meningkatkan resiko kelahiran prematur pada persalinan berikutnya. Tindakan kuretase dan dilatasi akan menyebabkan trauma path serviks yang merupakan faktor predisposisi pada kelahiran berikutnya. Demikian juga ibu dengan riwayat melahirkan bayi lahir mati sebelumnya, memiliki resiko untuk melahirkan BBLR pada persalinan berikutnya, sebagian yang lahir mati tersebut adalah bayi prematur dan IUGR dan kecenderungan tersebut berulang pada persalinan berikutnya.
j. Paritas
Paritas adalah banyaknya ibu melahirkan anak selama masa reproduksi. Ibu dengan jumlah kehamilan yang lebih dan tiga mengalami kesulitan untuk pertambahan BB yang diharapkan.
2. Karakteristik Bayi
Beberapa penelitian ditemukan bahwa jenis kelamin bayi berpengaruh terhadap kejadian BBLR. Proporsi kejadian BBLR bayi laki-laki adalah lebih sedikit (46,44%) dibandingkan dengan bayi BBLR perempuan (53,56%) dan resiko melahirkan bayi laki-laki dengan BBLR ialah 0,82 kali lebih kecil dibandingkan dengan melahirkan bayi perempuan BBLR (Rosemary, 1997).
Bayi laki-laki saat lahir memiliki rata-rata berat lahir 150 gram lebih berat dan pada bayi perempuan, perbedaan ini paling nyata pada umur kehamilan 28 minggu.
Diduga hal ini akibat stimulasi hormone androgenic atau karena kromosom Y memuat materi genetik yang dapat meningkatkan pertumbuhan janin laki-laki.
2.4 Landasan Teori
Mulai dari pembuahan sampai saat bayi dilahirkan, ibu dan anak merupakan satu kesatuan yang tak dapat dipisahkan. Kesehatan ibu sangat berpengaruh terhadap pertumbuhan dan perkembangan janin yang dikandungnya (Kardjati, 1985).
Menurut WHO (1998), faktor resiko yang berpengaruh terhadap kejadian BBLR adalah:
1. Faktor biologis meliputi : umur ibu, paritas dan jarak kelahiran.
2. Status gizi ibu (LLA), tinggi badan, berat badan sewaktu melahirkan dan penambahan berat badan.
3. Komplikasi kesehatan.
4. Komplikasi kebidanan preeklampsia.
5. Pemanfaatan pelayanan kesehatan tidak pernah memeriksakan kehamilan (layanan antenatal) dengan Standar 7T yaitu timbang berat badan/tinggi badan, tekanan darah, pemberian imunisasi toxoid, tablet zat besi (Fe), tinggi fundus uteri, test PMS, dan temu wicara.
Beberapa penelitian telah membuktikan secara statistik bahwa terdapat hubungan antara layanan antenatal dengan kejadian bayi berat lahir rendah (BBLR). Wibowo (2001) pada penelitiannya di Ciawi, Bogor mengemukakan bahwa bayi yang dilahirkan dari ibu yang melaksanakan pelayanan antenatal yang tidak adekuat
mempunyai resiko 2 kali lebih besar dibandingkan dengan bayi dan ibu yang memanfaatkan layanan antenatal secara adekuat.
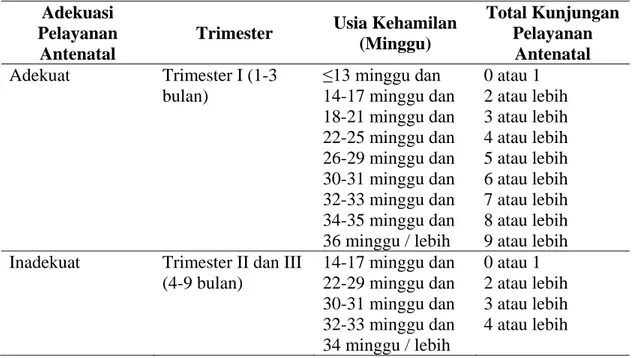
Pemanfaatan pelayanan antenatal dapat dibedakan menurut kuantitas dan kualitas layanan. Kuantitasnya sering kali dijabarkan dalam bentuk jumlah kunjungan pemeriksaan kehamilan yang secara popular disebut frekuensi pelayanan antenatal. Kualitas pelayanan antenatal lebih sulit diukur. Sejauh ini belum ada tolak ukur baku untuk mengukur kualitas pelayanan antenatal di Indonesia. Kestler (1991), di Amerika Serikat telah menyusun sebuah tabel indikator untuk pengukuran kualitas pelayanan antenatal, yang disebut adekuasi pemanfaatan pelayanan antenatal, yaitu: Tabel 2.2 Adekuasi Pemanfaatan Pelayanan Antenatal Sehubungan dengan
Waktu dan Total Kunjungan Adekuasi
Pelayanan Antenatal
Trimester Usia Kehamilan (Minggu) Total Kunjungan Pelayanan Antenatal Adekuat Trimester I (1-3 bulan) ≤13 minggu dan 14-17 minggu dan 18-21 minggu dan 22-25 minggu dan 26-29 minggu dan 30-31 minggu dan 32-33 minggu dan 34-35 minggu dan 36 minggu / lebih 0 atau 1 2 atau lebih 3 atau lebih 4 atau lebih 5 atau lebih 6 atau lebih 7 atau lebih 8 atau lebih 9 atau lebih Inadekuat Trimester II dan III
(4-9 bulan) 14-17 minggu dan 22-29 minggu dan 30-31 minggu dan 32-33 minggu dan 34 minggu / lebih 0 atau 1 2 atau lebih 3 atau lebih 4 atau lebih Sumber : Pedoman Pelayanan Antenatal di Tingkat Pelayanan Dasar (Depkes R1 1998)
Pemanfaatan disebut adekuat bila ibu harnil pertama sekali memeriksakan kehamilannya pada trimester satu, usia kehamilan cukup bulan (sama dengan atau di atas 37 minggu) dan total kunjungan pemanfaatan pelayanan antenatal 4 kali atau lebih. Pemanfaatan disebut tidak adekuat bila ibu hamil pertama sekali mulai memeriksakan kehamilannya sesudah trimester satu, usia kehamilan cukup bulan (sama dengan atau di atas 37 minggu) dan total kunjungan pemanfaatan pelayanan antenatal adalah kurang dari 4 kali (Depkes RI, 2007).
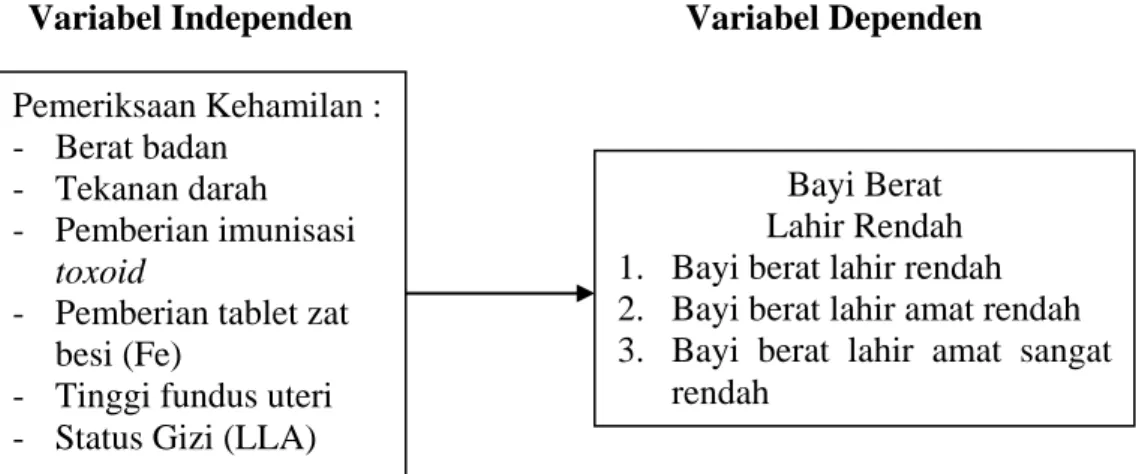
2.5. Kerangka Konsep
Berpedoman pada landasan teori, maka disusun kerangka konsep sebagai berikut:
Variabel Independen Variabel Dependen
Gambar 2.1 Kerangka Konsep Penelitian
Bayi Berat Lahir Rendah 1. Bayi berat lahir rendah 2. Bayi berat lahir amat rendah 3. Bayi berat lahir amat sangat
rendah Pemeriksaan Kehamilan : - Berat badan - Tekanan darah - Pemberian imunisasi toxoid
- Pemberian tablet zat besi (Fe)
- Tinggi fundus uteri - Status Gizi (LLA)