BAB II
TINJAUAN PUSTAKA
A. Diabetes Mellitus 1. Definisi
Diabetes mellitus (DM) merupakan suatu kelompok penyakit metabolik dengan karakteristik hiperglikemia yang terjadi karena kelainan sekresi insulin, kerja insulin, atau keduanya (Perkeni, 2011). Diabetes Mellitus (DM) merupakan suatu sindrom klinik yang ditandai dengan
peningkatan kadar glukosa darah atau hiperglikemia (glukosa puasa ≥ 126 mg/dl atau postpradial ≥ 200 mg/dl). Bila diabetes mellitus tidak segera
diatasi akan terjadi gangguan metabolisme lemak dan protein, dan resiko timbulnya gangguan mikrovaskular atau makrovaskular meningkat (Gunawan, 2008).
2. Patofisiologi
3. Jenis Diabetes Mellitus a. Tipe 1
Diabetes ini merupakan diabetes yang jarang atau sedikit populasinya, diperkirakan kurang dari 5-10% dari keseluruhan populasi penderita diabetes (Depkes RI, 2005). Pada DM tipe 1 disebabkan karena rusaknya sel-β pankreas dan seringkali terjadi pada pasien di bawah 15 tahun (Walker R, 2003). Namun ada pula yang disebabkan oleh bermacam-macam virus, diantaranya virus Cocksakie, Rubella, herpes dan lain sebagainya. Ada beberapa tipe autoantibodi yang dihubungkan dengan DM tipe 1, antara lain: ICCA (Islet Cell Cytoplasmic Antibodies), ICSA (Islet Cell Surface Antibodies), dan antibodi terhadap GAD (Glutamic Acid Decarboxylase) (Depkes RI, 2005).
b. Tipe 2
Diabetes Mellitus tipe 2 paling banyak menyerang orang dewasa. Penderita DM tipe 2 mencapai 90-95% dari keseluruhan populasi diabetes, yang umumnya berusia diatas 45 tahun, tetapi akhir-akhir ini DM tipe 2 di kalangan remaja dan anak-anak populasinya meningkat (Depkes RI, 2005). Pada DM tipe 2 lebih disebabkan karena faktor genetik dan obesitas (Walker R, 2003). Berbeda dengan DM tipe 1, pada penderita DM tipe 2 terutama yang berada pada tahap awal umumnya dapat dideteksi jumlah insulin yang cukup didalam darahnya, disamping kadar glukosa yang juga tinggi. Jadi, awal patofisiologis DM tipe 2 bukan disebabkan oleh kurangnya sekresi insulin tetapi karena sel-sel sasaran insulin gagal atau tidak mampu merespon insulin secara normal. Keadaan ini lazin disebut
sebagai “Resistensi insulin” (Depkes RI, 2005).
4. Komplikasi
a. Hipoglikemia
Sindrom hipoglikemia ditandai dengan gejala klinis penderita merasa pusing, lemas, gemetar, pandangan berkunang-kunang, pitam (pandangan menjadi gelap), keluar keringat dingin, detak jantung meningkat, sampai hilang kesadaran. Apabila tidak segera ditolong dapat terjadi kerusakan otak dan akhirnya kematian (Depkes RI, 2005). Pada hipoglikemia, kadar glukosa plasma penderita kurang dari 50 mg/dl, walaupun ada orang-orang tertentu yang sudah menunjukkan gejala hipoglikemia pada kadar glukosa plasma diatas 50 mg/dl. Kadar glukosa darah yang terlalu rendah menyebabkan sel-sel otak tidak mendapat pasokan energi sehingga tidak dapat berfungsi bahkan dapat rusak. Hipoglikemia lebih sering terjadi pada penderita diabetes mellitus tipe 1, yang dapat dialami 1-2 kali per minggu. Dari hasil survei yang pernah dilakukan di Inggris diperkirakan 2-4% kematian pada penderita diabetes mellitus tipe 1 disebabkan oleh serangan hipoglikemia. Pada penderita diabetes mellitus tipe 2, serangan hipoglikemia lebih jarang terjadi, meskipun penderita tersebut mendapat terapi insulin. Serangan hipoglikemia pada penderita diabetes umumnya terjadi apabila penderita:
1) Lupa atau sengaja meninggalkan makan (pagi, siang atau malam) 2) Makan terlalu sedikit, lebih sedikit dari yang disarankan oleh
dokter atau ahli gizi 3) Berolahraga terlalu berat
4) Mengkonsumsi obat antidiabetes dalam dosis lebih besar dari pada seharusnya
5) Minum alcohol 6) Stres
Disamping penyebab diatas, pada penderita DM perlu diperhatikan apabila penderita mengalai hipoglikemik, kemungkinan penyebabnya adalah :
1) Dosis insulin yang berlebihan 2) Saat pemberian yang tidak tepat
3) Penggunaan glukosa yang berlebihan misalnya olahraga anaerobik berlebihan
4) Faktor-faktor lain yang dapat meningkatkan kepekaan individu terhadaap insulin, misalnya gangguan fungsi adrenal atau hipofisis (Depkes RI, 2005)
b. Hiperglikemia
Hiperglikemia adalah keadaan dimana kadar gula darah melonjak secara tiba-tiba. Keadaan ini dapat disebabkan oleh stress, infeksi, dan konsumsi obat-obatan tertentu. Hiperglikemia ditandai dengan poliuria, polidipsia, polifagia, kelelahan yang parah (fatigue), dan pandangan kabur. Apabila diketahui dengan cepat, hiperglikemia dapat dicegah tidak menjadi parah. Hiperglikemia dapat memperburuk gangguan-gangguan kesehatan seperti gastroparesis, disfungsi ereksi, dan infeksi jamur pada vagina. Hiperglikemia yang berlangsung lama dapat berkembang menjadi keadaan metabolisme yang berbahaya, antara lain ketoasidosis diabetik (Diabetic Ketoacidosis = DKA) yang dapat berakibat fatal dan membawa kematian. Hiperglikmia dapat dicegah dengan kontrol kadar gula darah yang ketat (Depkes RI, 2005).
c. Komplikasi makrovaskular
Tiga jenis komplikasi makrovaskular yang umum berkembang pada penderita diebates adalah penyakit jantung koroner (coronary heart disease = CAD), penyakit pembuluh darah otak, dan penyakit
juga terjadi pada DM tipe 1, namun yang lebih sering merasakan komplikasi makrovaskular ini adalah penderita DM tipe 2 yang umumnya menderita hipertensi, dislipidemia dan atau kegemukan. Kombinasi dari penyakit-penyakit komplikasi makrovaskular dikenal dengan berbagai nama, antara lain: Syndrome X, Cardiac Dysmetabolic Syndrome, Hyperinsulinemic Syndrome, atau Insulin
Resistance Syndrome. Karena penyakit-penyakit jantung sangat besar
resikonya pada penderita diabetes, maka pencegahan komplikasi terhadap jantung sangat penting dilakukan, termasuk pengendalian tekanan darah, kadar kolesterol dan lipid darah. Penderita diabetes sebaiknya selalu menjaga tekanan darahnya tidak lebih dari 130/80 mmHg. Untuk itu penderita harus dengan sadar mengatur gaya hidupnya, termasuk mengupayakan berat badan ideal, diet dengan gizi seimbang, berolahraga secara teratur, tidak merokok, mengurangi stress dan lain sebagainya (Depkes RI, 2005).
d. Komplikasi mikrovaskular
ketat. Pengendalian intensif dengan menggunakan suntikan insulin multi-dosis atau dengan pompa insulin yang disertai dengan monitoring kadar gula darah mandiri dapat menurunkan resiko timbulnya komplikasi mikrovaskular sampai 60% (Depkes RI, 2005).
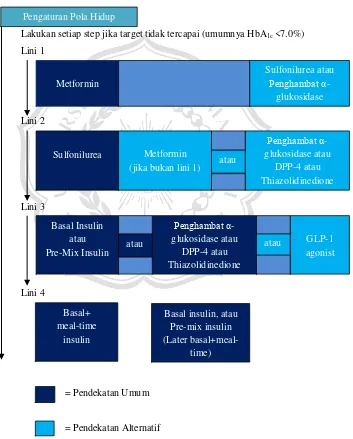
5. Penatalaksanaan DM Tipe 2
Lakukan setiap step jika target tidak tercapai (umumnya HbA1c <7.0%)
Lini 1
Lini 2
Lini 3
Lini 4
= Pendekatan Umum
= Pendekatan Alternatif
Gambar 1. Algoritma terapi DM 2 menurut International Diabetes Federation (IDF),
2012.
Penghambat α- glukosidase atau
DPP-4 atau Thiazolidinedione
Penghambat α- glukosidase atau
DPP-4 atau Thiazolidinedione Basal Insulin
atau
Pre-Mix Insulin atau
Pengaturan Pola Hidup
Metformin
Sulfonilurea atau Penghambat α-
glukosidase
Sulfonilurea Metformin (jika bukan lini 1)
GLP-1 agonist
Basal+ meal-time
insulin
atau atau
Basal insulin, atau Pre-mix insulin (Later
a. Terapi Farmakologi 1)Insulin
Insulin tergolong hormon polipeptida yang awalnya diekstraksi dari pankreas babi maupun sapi, tetapi kini telah dapat disintesis dengan teknologi rekombinan DNA menggunakan E. Coli. Hormon ini dimetabolisme terutama di hati, ginjal, dan otot (Depkes RI, 2000)
2)Obat Hiperglikemik Oral (OHO)
Secara umum, DM dapat diatasi dengan obat-obat antidiabetes yang secara medis disebut obat hipoglikemia oral (OHO). Obat ini tidak boleh sembarangan dikonsumsi karena dikhawatirkan penderita menjadi hipoglikemia. Pasien yang mungkin berespon terhadap obat hipoglikemik oral adalah mereka yang diabetesnya berkembang kurang dari 5 tahun. Pasien yang sudah lama menderita diabetes mungkin memerlukan suatu kombinasi obat hipoglikemik dan insulin untuk mengontrol hiperglikemiknya. Obat-obat hipoglikemik oral dibagi atas 5 golongan:
a) Golongan sulfonilurea
Sulfonilurea menstimulasi sel-sel beta dari pulau langerhans, sehingga sekresi insulin ditingkatkan. Disamping itu, kepekaan sel-sel beta bagi kadar glukosa darah juga diperbesar melalui pengaruhnya atas protein transport glukosa. Obat ini hanya efektif pada penderita diabetes mellitus tipe 2 yang tidak begitu berat, yang sel-sel betanya masih bekerja cukup baik. Ada indikasi bahwa obat-obat ini juga memperbaiki kepekaan organ tujuan bagi insulin dan menurunkan absorbsi insulin oleh hati (Tjay, 2007).
b) Golongan biguanide
efektif bila terdapat insulin endogen. Kelebihan dari golongan biguanid adalah tidak menaikkan berat badan, dapat menurunkan kadar insulin plasma, dan tidak menimbulkan masalah hipoglikemia (Depkes RI, 2000).
c) Golongan penghambat alfa glukosida
Obat ini merupakan obat oral yang biasanya diberikan dengan dosis 150-600 mg/hari yang menghambat alfa-glukosidase, suatu enzim pada lapisan sel usus yang mempengaruhi digesti sucrose dan karbohidrat kompleks. Obat ini efektif pada pasien dengan diet tinggi karbohidrat dan kadar glukosa plasma puasa kurang dari 180 mg/dl. Akarbose bekerja menghambat alfa-glukosidase sehingga memperlambat dan menghambat penyerapan karbohidrat (Depkes RI, 2000).
d) Thiazolidindion
Thiazolidindion merupakan obat baru yang efek farmakologinya berupa penurunan kadar glukosa darah dan insulin dengan jalan meningkatkan kepekaan insulin dari otot, jaringan lemak, dan hati. Zat ini tidak mendorong pankreas untuk meningkatkan pelepasan insulin seperti pada sulfonilurea (Tjay, 2007).
e) Meglitinida
b. Terapi Non Farmakologi
Pokok pangkal penanganan diabetes adalah makan dengan bijaksana atau diet. Semua pasien harus memulai diet dengan pembatasan kalori, terutama pada pasien dengan berat badan berlebih. Makanan perlu dipilih secara seksama terutama pembatasan lemak total dan lemak jenuh untuk mencapai normalitas kadar glukosa dan lipid darah (Tjay, 2007).
Bila terdapat resistensi insulin, gerak badan secara taratur (olahraga) dapat mengurangi permasalahan tersebut. Hasilnya insulin dapat dipergunakan secara baik oleh sel tubuh dan dosisnya pada umumnya dapat diturunkan (Tjay, 2007).
B. Drug Related Problems (DRPs)
Drug Related Problems (DRPs) merupakan suatu peristiwa atau keadaan
dimana terapi obat berpotensi atau secara nyata dapat mempengaruhi hasil terapi yang diinginkan (Bemt and Egberts, 2007; Pharmaceutical Care Network Europe Faoundation, 2010).
Klasifikasi DRPs menurut Pharmaceutical Care Network Europe Foundation (PCNE V 6.2).
Tabel 1. Klasifikasi dasar menurut PCNE V 6.2
Kode
V6.2 Domain utama
Masalah P1
P2 P3 P4
Efektifitas terapi
Reaksi yang tidak diinginkan Biaya pengobatan
Lainnya
Penyebab C1
C2 C3 C4 C5 C6 C7 C8
Pemilihan obat Bentuk obat Seleksi obat Durasi pengobatan
Pemakaian obat/ proses administrasi Logistik
Kode Sumber : Pharmaceutical Care Network Europe Foundation, 2010.
Tabel 2. Klasifikasi masalah DRPs menurut PCNE V 6.2
Domain utama Kode V6.2
Masalah
Efektifitas terapi P1.1 P1.2 P1.3 P1.4
Tidak ada efek terapi dari obat / kegagalan terapi. Efek terapi tidak optimal.
Efek yang tidak diinginkan dari terapi. Indikasi yang tidak ditangani.
Reaksi yang tidak diinginkan
P2.1 P2.2 P2.3
Kejadian yang tidak diinginkan (non alergi). Kejadian yang tidak diinginkan (alergi).
Toksisitas akibat reaksi obat yang tidak diinginkan. Biaya pengobatan P3.1
P3.2
Obat lebih mahal dari yang diperlukan. Obat yang tidak perlu.
Lain-lain P4.1
P4.2
Pasien tidak puas dengan terapi akibat hasil terapi dan biaya pengobatan.
Masalah atau keluhan yang tidak jelas. Klasifikasi lain diperlukan.
Sumber : Pharmaceutical Care Network Europe Foundation, 2010.
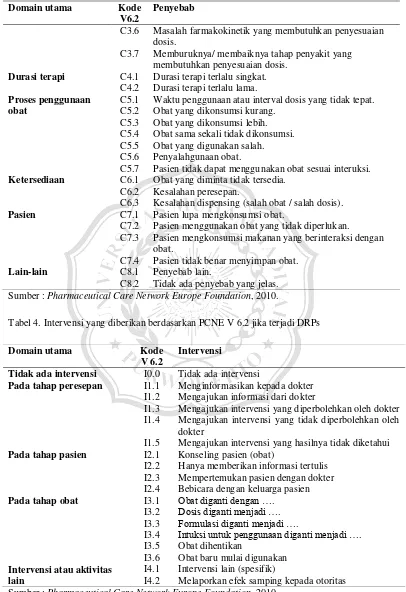
Tabel 3. Klasifikasi penyebab terjadinya DRPs menurut PCNE V 6.2
Domain utama Kode V6.2
Penyebab
Pemilihan obat C1.1 C1.2
Obat yang tidak tepat.
Pemberian obat tanpa indikasi.
Kombinasi yang tidak tepat atau adanya interaksi obat dengan makanan.
Adanya duplikasi obat pada terapi atau bahan aktif. Indikasi bagi penggunaan obat tidak ditemukan. Terlalu banyak obat yang diresepkan pada indikasi. Terdapat obat lain yang lebih cost effective.
Dibutuhkan obat yang sinergistik/pencegahan namun tidak diberikan.
Indikasi baru bagi terapi obat muncul. Bentuk sediaan obat
yang tidak tepat.
C2.1 Bentuk obat yang tidak sesuai.
Domain utama Kode V6.2
Penyebab
C3.6
C3.7
Masalah farmakokinetik yang membutuhkan penyesuaian dosis.
Memburuknya/ membaiknya tahap penyakit yang membutuhkan penyesuaian dosis.
Durasi terapi C4.1 C4.2
Durasi terapi terlalu singkat. Durasi terapi terlalu lama. Proses penggunaan
Waktu penggunaan atau interval dosis yang tidak tepat. Obat yang dikonsumsi kurang.
Obat yang dikonsumsi lebih. Obat sama sekali tidak dikonsumsi. Obat yang digunakan salah. Penyalahgunaan obat.
Pasien tidak dapat menggunakan obat sesuai interuksi. Ketersediaan C6.1
C6.2 C6.3
Obat yang diminta tidak tersedia. Kesalahan peresepan.
Kesalahan dispensing (salah obat / salah dosis).
Pasien C7.1
C7.2 C7.3
C7.4
Pasien lupa mengkonsumsi obat.
Pasien menggunakan obat yang tidak diperlukan. Pasien mengkonsumsi makanan yang berinteraksi dengan obat.
Pasien tidak benar menyimpan obat.
Lain-lain C8.1
C8.2
Penyebab lain.
Tidak ada penyebab yang jelas. Sumber : Pharmaceutical Care Network Europe Foundation, 2010.
Tabel 4. Intervensi yang diberikan berdasarkan PCNE V 6.2 jika terjadi DRPs
Domain utama Kode
V 6.2
Intervensi
Tidak ada intervensi I0.0 Tidak ada intervensi Pada tahap peresepan I1.1
I1.2 I1.3 I1.4
I1.5
Menginformasikan kepada dokter Mengajukan informasi dari dokter
Mengajukan intervensi yang diperbolehkan oleh dokter Mengajukan intervensi yang tidak diperbolehkan oleh dokter
Mengajukan intervensi yang hasilnya tidak diketahui Pada tahap pasien I2.1
I2.2 I2.3 I2.4
Konseling pasien (obat)
Hanya memberikan informasi tertulis Mempertemukan pasien dengan dokter Bebicara dengan keluarga pasien Pada tahap obat I3.1
Intuksi untuk penggunaan diganti menjadi ….
Obat dihentikan
Obat baru mulai digunakan Intervensi atau aktivitas
lain
I4.1 I4.2
Intervensi lain (spesifik)
Tabel 5. Hasil dari intervensi menurut PCNE V 6.2
Domain utama Kode
V 6.2
Hasil intervensi
Tidak diketahui O0.0 Hasil dari intervensi tidak diketahui Terselesaikan O1.0 Seluruh masalah terselesaikan Sebagian terselesaikan O2.0 Sebagian masalah terselesaikan Tidak terselesaikan O3.1
O3.2
O3.3
O3.4
Masalah tidak terselesaikan, karena pasien tidak kooperatif
Masalah tidak terselesaikan, karena dokter tidak kooperatif
Masalah tidak terselesaikan, karena intervensi yang dilakukan tidak efektif
Masalah yang tidak perlu atau tidak mungkin terselesaikan
Sumber : Pharmaceutical Care Network Europe Foundation, 2010.
*catatan: satu masalah (atau kombinasi intervensi) hanya dapat menyebabkan satu tingkat
pemecahan masalah (PCNE V 6.2).
C. Rumah Sakit
Rumah sakit adalah suatu organisasi yang kompleks, menggunakan gabungan alat ilmiah khusus dan rumit, dan difungsikan oleh berbagai kesatuan personal terlatih dan terdidik dalam menghadapi dan menangani masalah medik modern, yang semuanya terikat bersama-sama dalam maksud yang sama, untuk pemulihan dan pemeliharaan kesehatan yang baik ( Siregar, 2003).
Pada umumnya tugas rumah sakit adalah menyediakan keperluan untuk pemeliharaan dan pemulihan kesehatan. Menurut KEPMENKES RI Nomor : 983/Menkes/SK/XI/1992, Rumah Sakit mempunyai tugas memberikan pelayanan kesehatan perorangan secara paripurna. Untuk menjalankan tugas sebagaimana dimaksudkan, Rumah Sakit mempunyai fungsi :
1. Penyelenggaraan pelayanan pengobatan dan pemulihan kesehatan sesuai dengan standar pelayanan rumah sakit;
3. Penyelenggaraan pendidikan dan pelatihan sumber daya manusia dalamrangka peningkatan kemampuan pemberian pelayanan kesehatan; dan
4. Penyelenggaraan penelitian dan pengembangan serta penapisan teknologi bidang kesehatan dalam rangka peningkatan pelayanan kesehatan dengan memperhatikan etika ilmu pengetahuan bidang kesehatan.
D. Instalasi Farmasi Rumah Sakit (IFRS)
Instalasi farmasi rumah sakit (IFRS) adalah suatu unit/ bagian di rumah sakit yang melakukan pekerjaan kefarmasian dan memberikan pelayanan kefarmasian menyeluruh, khususnya kepada pasien, profesional kesehatan, rumah sakit, serta masyarakat pada umumnya, dipimpin oleh seorang apoteker yang sah, kompeten dan profesional (Siregar, 2004).
Kriteria penetapan prioritas penerapan fungsi dan pelayanan IFRS didasarkan pada berbagai hal berikut:
1. Fungsi yang memastikan tersedianya obat yang paling sesuai, efektif, aman, rasional, dan memadai.
2. Fungsi yang memastikan, langsung mempengaruhi penulisan serta penggunaan obat yang paling tepat dan rasional.
3. Fungsi yang memastikan upaya peningkatan keamanan dan kepatuhan pasien dalam penggunaan obat.
4. Fungsi dan pelayanan yang segera dapat dilakukan tanpa penambahan biaya yang besar.
5. Fungsi dan pelayanan yang menjadi keahlian serta keterampilanapoteker. 6. Fungsi dan pelayanan atas permintaan profesional kesehatan lainnya.
(Siregar, 2004).
E. Resep
Yang berhak menulis resep ialah : 1. Dokter
2. Dokter gigi, terbatas pada pengobatan gigi dan mulut. 3. Dokter hewan, terbatas pengobatan hewan.
Dalam resep harus memuat :
1. Nama, alamat, dan nomor izin praktek Dokter, Dokter gigi dan Dokter hewan
2. Tanggal penulisan resep (inscription)
3. Tanda R/ pada bagian kiri setiap penulisan resep. Nama setiap obat atau komposisi obat (invicatio)
4. Aturan pemakaian obat yang tertulis (signatur).
5. Tanda tangan atau paraf dokter penulis resep, sesuai denganperundang-undangan yang berlaku (subscriptio)
6. Jenis hewan dan nama serta alamat pemiliknya untuk resep Dokter hewan 7. Tanda seru dan paraf Dokter untuk resep yang mengandung obat yang
jumlahnya melebihi dosis maksimal (Anief, 1988).
F. Rekam Medik
Kegunaan Rekam Medik:
1. Digunakan sebagai dasar perencanaan dan keberlanjutan perawatan penderita.
2. Merupakan suatu sarana komunikasi antar dokter dan setiap profesional yang berkontribusi pada perawatan penderita.
3. Melengkapi bukti dokumen terjadinya/penyebab kesakitan penderita dan penanganan/pengobatan selama tiap tinggal di Rumah Sakit.
4. Digunakan setiap dasar untuk kaji ulang study dan evaluasi perawatan yang diberikan kepada penderita.
5. Membantu perlindungan kepentingan hukum penderita, rumah sakit dan praktisi yang bertanggung jawab.
6. Menyediakan data untuk digunakan dalam penelitian dan pendidikan. 7. Sebagai dasar perhitungan biaya dengan menggunakan data dalam rekam