SKRIPSI
Oleh
ELLA ANGGRAINI NIM. 161000099
PROGRAM STUDI S1 KESEHATAN MASYARAKAT FAKULTAS KESEHATAN MASYARAKAT
UNIVERSITAS SUMATERA UTARA
2021
FAKTOR-FAKTOR YANG BERHUBUNGAN DENGAN KEPATUHAN MINUM OBAT PADA PENDERITA
TUBERKULOSIS PARU DI WILAYAH KERJA PUSKESMAS MEDAN DELI TAHUN 2020
SKRIPSI
Diajukan sebagai Salah Satu Syarat untuk Memperoleh Gelar Sarjana Kesehatan Masyarakat
pada Fakultas Kesehatan Masyarakat Universitas Sumatera Utara
Oleh
ELLA ANGGRAINI NIM. 161000099
PROGRAM STUDI S1 KESEHATAN MASYARAKAT FAKULTAS KESEHATAN MASYARAKAT
UNIVERSITAS SUMATERA UTARA
2021
Telah diuji dan dipertahankan Pada tanggal: 02 September 2020
TIM PENGUJI SKRIPSI
Ketua : Sri Novita Lubis, S.K.M., M.Kes.
Anggota : 1. dr. Rahayu Lubis, M.Kes., Ph.D
Abstrak
Tuberkulosis (TB) paru adalah penyakit infeksi yang disebabkan oleh bakteri Mycobacterium tuberculosis. TB paru merupakan penyakit kronis dan membutuhkan waktu penyembuhan teratur serta waktu yang lama sehingga dapat mengakibatkan kebosanan yang akan membuat penderita putus berobat.
Puskesmas Medan Deli merupakan Puskesmas dengan jumlah penderita TB paru ke-tiga tertinggi di kota Medan tahun 2018 sebesar 131 kasus, dengan angka kesembuhan TB paru terkonfirmasi yang rendah <85% sebanyak 63 orang (48,1%), angka pengobatan lengkap TB paru di Puskesmas Medan Deli sebanyak 4,9%. Tujuan penelitian ini adalah untuk mengetahui faktor-faktor yang berhubungan dengan kepatuhan minum obat pada penderita TB paru di Puskesmas Medan Deli tahun 2020. Jenis penelitian ini adalah penelitian analitik dengan desain cross sectional. Populasi sebanyak 60 responden penderita TB paru yang sudah menjalani pengobatan minimal 3 bulan, dengan jumlah sampel sama dengan jumlah populasi. Instrumen penelitian yang digunakan yaitu kuesioner.
Data univariat dianalisis secara deskriptif, data bivariat dianalisis menggunakan uji chi-square. Hasil pengolahan data menunjukan proporsi kepatuhan minum obat sebesar 68,3%. Berdasarkan uji chi-square didapatkan hubungan yang bermakna antara pengetahuan (p=0,001), sikap pasien (0,025), motivasi pasien (0,001), dan dukungan keluarga (0,006) dengan kepatuhan minum obat, sedangkan umur, jenis kelamin, pendidikan, pekerjaan, dan dukungan petugas kesehatan tidak ada hubungan bermakna dengan kepatuhan minum obat. Kepada penderita TB paru untuk tetap patuh dalam mengkonsumsi obat secara teratur dengan jadwal yang sudah ditetapkan oleh petugas kesehatan. Kepada Puskesmas Medan Deli agar tetap rutin memberikan penyuluhan kepada pasien TB paru, memberikan edukasi melalui short message atau whatsapp group serta follow up kembali status kepemilikan PMO. Kepada peneliti selanjutnya agar diharapkan meneliti variabel lain seperti hubungan antara PMO dengan kepatuhan minum obat dan efek samping obat.
Kata kunci: TB paru, kepatuhan minum obat
Abstract
Pulmonary Tuberculosis is infectious disease usually caused by the bacteria Mycobacterium tuberculosis. Pulmonary tuberculosis is a chronic and require healing time with regular and a long time. Regular tretment with a long time can lead to boredom that will make sufferers seek treatment. Medan Deli Health Center was Health Center with the third highest number of pulmonary tuberculosis sufferers in Medan with 131 cases, with a low pulmonary tuberculosis cure rate of 48,1%, the complete pulmonary tuberculosis treatment rate was 4,9% (Dinkes Kota Medan, 2018). The purpose of this research was to determine factors to the incidence of pulmonary tuberculosis sufferers with drug drinking complience in the research area of Medan Deli Health Center in 2020.
This research is an analytic study with cross sectional design. The Population is 60 pulmonary tuberculosis respondents who had undergrone treatment for at least 3 months. Total sample of research equal to total population is 60 respondents.
Intrument used was questioner. Univariate data was analyzed by descriptive test, bivariate data was analyzed by chi-square test. The result showed that proportion of drug drinking complianceis 68,3%. According to chi-square test significant association beetween knwoladge (p=0,001), patient attitude(p=0,025), patient motivation (p=0,001), and family support (p=0,006), with the drug drinking complience. While, age, gender, education, profession, and health workers support there is no significant relationship with drug drinking complience.
Patients with pulmonary tuberculosis to remain compliant consuming drugs regularly with a shedule tha has been set by health workers. Medan Deli Health Center to keep routinely providing counseling to pulmonary tuberculosis patients, provide education from short message or whatsapp group and follow up again of treatment observer. The next researcher is expected to exam other variables such as the relationship between PMO and drug side effects with drug drinking complience.
Keywords : Pulmonary tuberculosis, drug drinking complience
Kata Pengantar
Puji dan syukur penulis ucapkan kepada Tuhan Yang Maha Esa Allah swt, oleh karena kasih karunia dan rahmat-Nya, penulis dapat menyelesaikan skripsi ini dengan judul Faktor-Faktor yang Berhubungan dengan Kepatuhan Minum Obat pada Penderita Tuberkulosis Paru di Wilayah Kerja Puskesmas Medan Deli Tahun 2020, guna memenuhi salah satu syarat untuk memperoleh gelar Sarjana Kesehatan Masyarakat.
Dalam penyusunan skripsi ini, penulis menerima banyak bantuan dan dukungan dari beberapa pihak, baik itu secara langsung maupun tidak langsung.
Oleh karena itu, penulis ingin menyampaikan ucapan terima kasih yang sebesar- besarnya kepada:
1. Dr. Muryanto Amin, S.Sos., M.Si., selaku Rektor Universitas Sumatera Utara.
2. Prof. Dr. Dra. Ida Yustina, M.Si., selaku Dekan Fakultas Kesehatan Masyarakat Universitas Sumatera Utara.
3. dr. Rahayu Lubis, M.Kes, Ph.D., selaku Ketua Departemen Epidemiologi Fakultas Kesehatan Masyarakat Universitas Sumatera Utara dan selaku Dosen Penguji I Skripsi, terimakasih untuk saran, bimbingan dan arahan kepada penulis dalam penulisan skripsi ini.
4. Sri Novita Lubis, S.K.M., M.Kes., selaku Dosen Pembimbing Skripsi yang
telah banyak memberikan bimbingan dan arahan kepada penulis dalam
penulisan skripsi ini.
5. Drs. Jemadi, M.Kes., selaku Dosen Penguji II Skripsi, terimakasih untuk saran, bimbingan dan arahan kepada penulis dalam penulisan skripsi ini.
6. Drh. Hiswani, M.Kes., selaku Dosen Pembimbing Akademik Penulis di FKM USU.
7. Seluruh Dosen FKM USU dan Staf FKM USU yang telah memberikan ilmu, bimbingan serta dukungan moral kepada penulis selama mengikuti perkuliahan di FKM USU.
8. Selaku Kepala Puskesmas Medan Deli yang telah memberikan izin kepada penulis, serta pegawai dan dokter dibagian TB yang juga turut membantu dalam proses pengumpulan data.
9. Teristimewa untuk orang tua penulis Mirjan (Bapak) dan Sulihastini (Ibu) serta adik penulis Muhammad Halim, Tiara Amanda, dan Yumna Naladhipa yang senantiasa memberikan do’a dan dukungan baik moril maupun materil bagi penulis sehingga penulis dapat menyelesaikan perkuliahan ini.
10. Sahabat penulis Widya Anastasyia Manao, Theresia Erim K.Sinulingga dan Dina Khairiyah yang telah banyak membantu, mendukung, dan memberi semangat serta doa demi penyelesaian skripsi ini.
11. Teman-teman Peminatan Epidemiologi 2016, Peminatan Epidemiologi 2015
dan Stambuk 2016 FKM USU yang telah banyak mendukung dan memberi
semangat serta doa dan semua pihak yang tidak bisa disebutkan satu persatu,
yang telah banyak membantu dan memberikan dukungan demi penyelesaian
skripsi ini.
Akhir kata, penulis menyadari bahwa skripsi ini masih jauh dari sempurna.
Maka dari itu penulis mengharapkan kritik dan saran yang membangun dari semua pihak dalam rangka penyempurnaan skripsi ini. Semoga skripsi ini dapat bermanfaat dan memberikan kontribusi positif bagi pembaca.
.
Medan, September 2020
Ella Anggraini
Daftar Isi
Halaman
Halaman Persetujuan i
Halaman Penetapan Tim Penguji ii
Halaman Pernyataan Keaslian Skripsi iii
Abstrak iv
Abstract v
Kata Pengantar vi
Daftar Isi ix
Daftar Tabel xii
Daftar Gambar xiv
Daftar Lampiran xvi
Daftar Istilah xvii
Riwayat Hidup xviii
Pendahuluan 1
Latar Belakang 1
Perumusan Masalah 5
Tujuan Penelitian 5
Tujuan umum 5
Tujuan khusus 5
Manfaat penelitian 6
Tinjauan Pustaka 8
Konsep Tuberkulosis 8
Definisi 8
Etiologi 8
Gejala Klinis 9
Patogenesis 10
Klasifikasi 14
Epidemiologi 16
Penularan 17
Penegakan diagnosis 19
Pengobatan 22
Upaya pencegahan 24
Konsep Karakteristik 25
Usia 25
Jenis kelamin 26
Pendidikan 26
Pekerjaan 27
Konsep Perilaku 27
Sikap 28
Tindakan 28
Konsep Motivasi 29
Teori motivasi 29
Faktor penggerak motivasi 30
Konsep Kepatuhan 30
Definisi 30
Faktor-faktor yang mempengaruhi kepatuhan 30
Variabel dalam kepatuhan 31
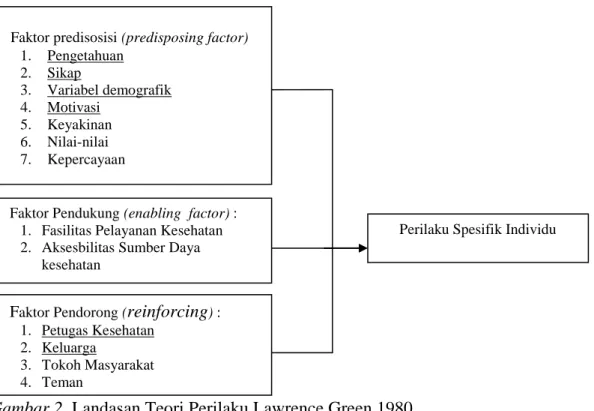
Landasan Teori 32
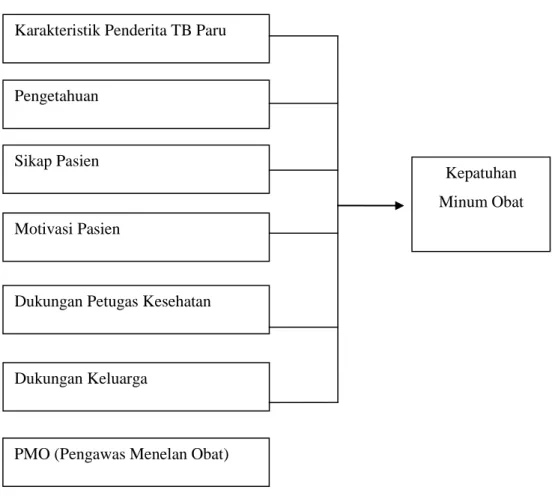
Kerangka Konsep 35
Hipotesis 35
Metode Penelitian 37
Jenis Penelitian 37
Lokasi dan Waktu Penelitian 37
Populasi dan Sampel 37
Variabel dan Definisi Operasional 38
Metode Pengumpulan Data 40
Metode Pengukuran 40
Metode Analisis Data 42
Hasil Penelitian dan Pembahasan 43
Gambaran Umum Lokasi Penelitian 43
Geografis 43
Demografis 43
Analisis Univariat 44
Kepatuhan minum obat 44
Karakteristik tidak patuh 44
Deskripsi karakteristik 45
Pengawas menelan obat 46
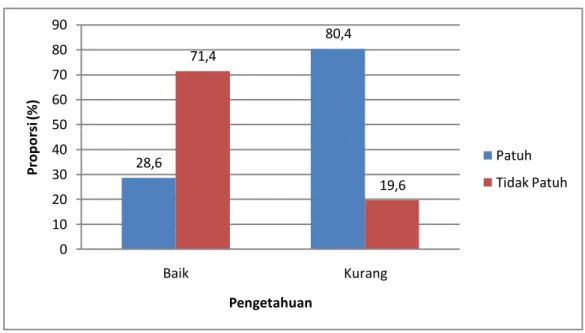
Pengetahuan 47
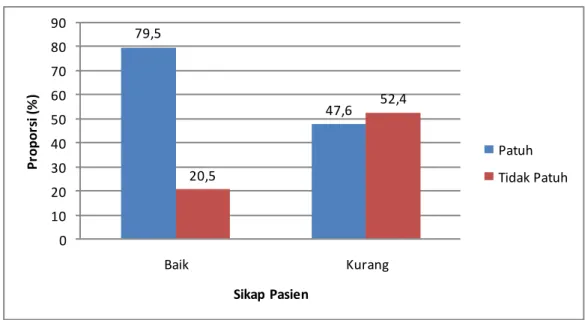
Sikap Pasien 48
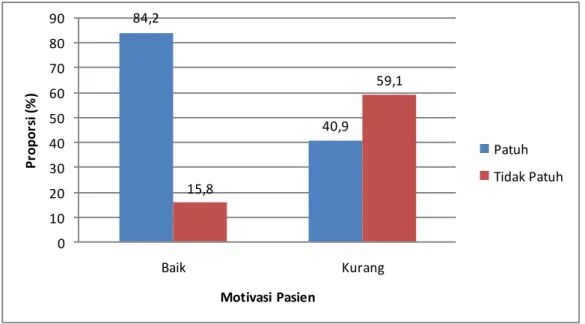
Motivasi pasien 48
Dukungan petugas kesehatan 49
Dukungan keluarga 49
Analisis Bivariat 50
Hubungan antara karakteristik dengan kepatuhan minum obat
50 Hubungan antara pengetahuan dengan kepatuhan minum
obat
51 Hubungan antara sikap pasien dengan kepatuhan minum
obat
52
Hubungan antara motivasi pasien dengan kepatuhan minum 53
Hubungan antara dukungan petugas kesehatan dengan kepatuhan minum obat
53 Hubungan antara dukungan keluarga dengan kepatuhan
minum obat 54
Pembahasan 56
Proporsi Kepatuhan Minum Obat TB Paru 56
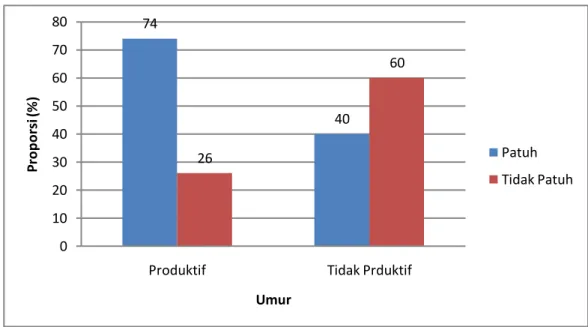
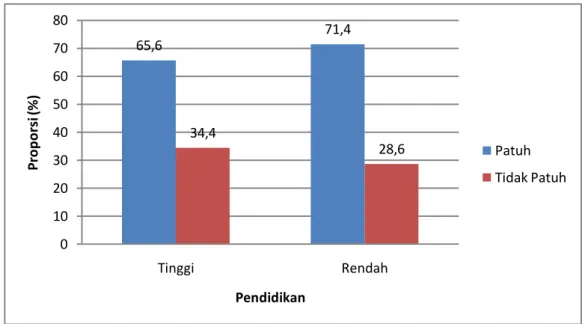
Hubungan antara Umur dengan Kepatuhan Minum Obat 57 Hubungan antara Jenis Kelamin dengan Kepatuhan Minum Obat 59 Hubungan antara Pendidikan dengan Kepatuhan Minum Obat 61 Hubungan antara Pekerjaan dengan Kepatuhan Minum Obat 63 Hubungan antara Pengetahuan dengan Kepatuhan Minum Obat 65 Hubungan antara Sikap pasien dengan Kepatuhan Minum Obat 67 Hubungan antara Motivasi Pasien dengan Kepatuhan Minum Obat 69 Hubungan antara Dukungan Petugas Kesehatan dengan
Kepatuhan Minum Obat
71 Hubungan antara Dukungan Keluarga dengan Kepatuhan Minum
Obat
Keterbatasan Penelitian
73 76
Kesimpulan dan Saran 77
Kesimpulan 77
Saran 78
Daftar Pustaka 79
Lampiran 85
Daftar Tabel
No Judul Halaman
1 Jenis Obat Anti Tuberkulosis Lini Pertama 23
2 Jenis Obat Anti Tuberkulosis Lini Kedua 23
3 Aspek Pengukuran Variabel Penelitian 40
4 Jumlah Penduduk menurut Jenis Kelamin di Wilayah Kerja Puskesmas Medan Deli Tahun 2020
43
5 Distribusi Proporsi Kepatuhan Minum Obat pada penderita TB Paru di Wilayah Kerja Puskesmas Medan Deli Tahun 2020
44
6 Distribusi Proporsi Karakteristik Tidak Patuh Minum Obat pada penderita TB Paru di Wilayah Kerja Puskesmas Medan Deli Tahun 2020
44
7 Distribusi Proporsi Penduduk Berdasarkan Karakteristik Responden yang Menderita TB Paru di Wilayah Kerja Puskesmas Medan Deli Tahun 2020
45
8 Distribusi Proporsi PMO pada Penderita TB Paru di Wilayah Kerja Puskesmas Medan Deli Tahun 2020
46
9 Distribusi Proporsi Pengetahuan pasien yang Menderita TB Paru di Wilayah Kerja Puskesmas Medan Deli Tahun 2020
47
10 Distribusi Proporsi Sikap Pasien yang Menderita TB Paru di Wilayah Kerja Puskesmas Medan Deli Tahun 2020.
48
11 Distribusi Proporsi Motivasi Pasien yang Menderita TB Paru di Wilayah Kerja Puskesmas Medan Deli Tahun 2020
48
12 Distribusi Proporsi Dukungan Petugas Kesehatan pada Penderita TB Paru di Wilayah Kerja Puskesmas Medan Deli Tahun 2020
49
13 Distribusi Proporsi Dukungan Keluarga pada Penderita TB Paru di Wilayah Kerja Puskesmas Medan Deli Tahun 2020
49
14 Tabulasi Silang antara Karakteristik dengan Kepatuhan Minum Obat pada Penderita TB Paru di Wilayah Kerja Puskesmas Medan Deli Tahun 2020
50
15 Tabulasi Silang antara Pengetahuan dengan Kepatuhan Minum Obat pada Penderita TB Paru di Wilayah Kerja Puskesmas Medan Deli Tahun 2020
52
16 Tabulasi Silang antara Sikap Pasien dengan Kepatuhan Minum Obat pada Penderita TB Paru di Wilayah Kerja Puskesmas Medan Deli Tahun 2020
52
17 Tabulasi Silang antara Motivasi Pasien dengan Kepatuhan Minum Obat pada Penderita TB Paru di Wilayah Kerja Puskesmas Medan Deli Tahun 2020
53
18 Tabulasi Silang antara Dukungan Petugas Kesehatan dengan Kepatuhan Minum Obat pada Penderita TB Paru di Wilayah Kerja Puskesmas Medan Deli Tahun 2020
54
19 Tabulasi Silang antara Dukunga Keluarga dengan Kepatuhan Minum Obat pada Penderita TB Paru di Wilayah Kerja Puskesmas Medan Deli Tahun 2020
54
Daftar Gambar
No Judul Halaman
1 Alur diagnosis TB paru 21
2 Teori perilaku Lawrence Green 33
3 Kerangka konsep 35
4 Diagram bar distribusi proporsi kepatuhan minum obat pada penderita TB paru di wilayah kerja Puskesmas Medan Deli Tahun 2020
56
5 Diagram bar tabulasi silang antara umur dengan kepatuhan minum obat pada penderita TB paru di wilayah kerja Puskesmas Medan Deli Tahun 2020
58
6 Diagram bar tabulasi silang antara jenis kelamin dengan kepatuhan minum obat pada penderita TB paru di wilayah kerja Puskesmas Medan Deli Tahun 2020
60
7 Diagram bar tabulasi silang antara pendidikan dengan kepatuhan minum obat pada penderita TB paru di wilayah kerja Puskesmas Medan Deli Tahun 2020
62
8 Diagram bar tabulasi silang antara pekerjaan dengan kepatuhan minum Obat pada Penderita TB paru di wilayah kerja Puskesmas Medan Deli Tahun 2020
64
9 Diagram bar tabulasi silang antara pengetahuan dengan kepatuhan minum obat pada penderita TB paru di wilayah kerja Puskesmas Medan Deli Tahun 2020
66
10 Diagram bar tabulasi silang antara sikap pasien dengan kepatuhan minum obat pada penderita TB paru di wilayah kerja Puskesmas Medan Deli Tahun 2020
68
11 Diagram bar tabulasi silang antara motivasi pasien dengan kepatuhan minum obat pada Penderita TB paru di wilayah kerja Puskesmas Medan Deli Tahun 2020
70
12 Diagram bar tabulasi silang antara dukungan petugas kesehatan dengan kepatuhan minum obat pada penderita TB paru di wilayah kerja Puskesmas Medan Deli Tahun 2020
72
13 Diagram bar tabulasi silang antara dukungan keluarga dengan kepatuhan minum obat pada penderita TB paru di wilayah kerja Puskesmas Medan Deli Tahun 2020
74
Daftar Lampiran
No Judul Halaman
1 Informed Consent 85
2 Kuesionel Penelitian 86
3 Master Data 92
4 Output Hasil Penelitian 97
5 Surat Permohonan Izin Penelitian 105
6 Surat Izin Penelitian 106
7 Surat Pelaksanaan dan Selesai Penelitian 107
8 Dokumentasi Penelitian 108
Daftar Istilah
AIDS Acquired Immuno Deficiency Syndrome BCG Bacillus Calmette Guerin
BTA Basil Tahan Asam
CNR Case Notification Rate
FASYANKES Fasilitas Pelayanan Kesehatan HIV Human Immunodeficiency Virus MDR Multi Drug Resistance
MOOT Mycobacterium Other Than Tuberculosis M.tb Mycobacterium tuberculosis
OAT Obat Anti Tuberkulosis
ODHA Orang Dengan HIV AIDS
PMO Pengawas Minum Obat
QA Quality Assurance
RO Resistan Obat
SP Sewaktu-Pagi
SR Success Rate
TB Tuberkulosis
TBC Tuberculosis
TCM Tes Cepat Molekuler
WHO World Helath Organization
XDR Extensively Drug Resistance
Riwayat Hidup
Penulis bernama Ella Anggraini berumur 22 tahun, dilahirkan di Medan pada tanggal 02 Februari 1998. Penulis beragama Islam, anak pertama dari empat bersaudara dari pasangan Bapak Mirjan dan Ibu Sulihastini.
Pendidikan formal dimulai di Pendidikan Sekolah Dasar (SD) Alwashliyah 25 Medan Tahun 2004-2010, sekolah menengah pertama di SMP Al-Washaliyah 26 Medan Tahun 2010-2013, sekolah menengah atas di SMA Laksamana Martadinata Medan Tahun 2013-2016, selanjutnya penulis melanjutkan pendidikan di Program Studi S1 Kesehatan Masyarakat Fakultas Kesehatan Masyarakat Universitas Sumatera Utara.
Medan, September 2020
Ella Anggraini
Pendahuluan
Latar Belakang
Tuberkulosis (TB) merupakan penyakit menular sebagai penyebab utama masalah kesehatan. TB adalah salah satu dari 10 penyebab utama kematian di seluruh dunia yang disebabkan oleh bakteri Mycobacterium Tuberculosis.
Seperempat penduduk dunia telah terinfeksi Mycobacterium Tuberculosis.
Diagnosis dan perawatan tepat waktu rutin minum obat anti tuberkulosis (OAT) selama enam bulan pertama pada penderita TB dapat disembuhkan dan penularan infeksi semakin menurun (WHO, 2019).
Epidemi penderita TB di dunia mencapai 10.000.000 orang terinfeksi TB pada tahun 2018. Tiga negara dengan kejadian TB terbesar adalah India sebesar (27%), Cina (14%), dan Federasi Rusia (9%). Secara geografis sebagian besar kasus TB tahun 2018 terbesar di Asia Tenggara sebanyak 44%, Afrika (24%), dan Pasifik Barat (18%), dengan persentase lebih kecil di Mediterania Timur (8%), Amerika (3%) dan Eropa (3%). Negara sebagai penyumbang dua pertiga dari total dunia adalah India sebesar (27%), Cina (9%), dan Indonesia (8%) (WHO, 2019).
Tuberkulosis paru adalah penyakit infeksi kronik yang disebabkan oleh bacillus mycobacterium tuberculosis, dengan menyebar saat orang yang sakit TB mengeluarkan bakteri ke udara melalui droplet dahak saat batuk atau bersin yang mempengaruhi paru-paru. Dari negara berpenghasilan tinggi yang melakukan tes diagnostik sensitif terdapat 80% kasus terkonfirmasi bakteriologis dari TB paru.
Ditemukan sekitar 70% orang dengan dahak BTA positif TB paru meninggal
dalam 10 tahun didiagnosis. Secara global pada tahun 2018 mengalami peningkatan dari TB paru terkonfirmasi secara bakteriologis dengan tes resisten rimfapisin menjadi 51% sebelumnya di tahun 2017 sebesar 41%. Menurut WHO, dari 7.000.000 kasus baru dan kambuh pada penderita TB paru tahun 2018 sebanyak 5,9 juta (85%) yang mengalami TB paru. Persentase kasus TB paru yang terkonfirmasi secara bakteriologis pada tahun 2018 dengan rata-rata di dunia sebesar 55%. Secara global diperkirakan 1,3 juta anak < 5 tahun kontak rumah tangga dari TB paru yang terkonfirmasi. Total kasus baru dan relapse sebesar 6.950.750 orang. Kasus TB menurut jenis kelamin laki-laki (58%) lebih tinggi dari perempuan (34%). Menurut jenis kelamin perempuan dengan kelompok umur tertinggi 15-24 tahun sekitar 500.000 orang menderita TB dan jenis kelamin laki- laki menurut kelompok umur tertinggi pada kelompok umur 25-34 tahun sekitar 750.000 orang (WHO Gobal Report, 2019).
Estimasi dengan beban TB di Asia Tenggara tahun 2018 untuk total kasus
baru sebesar 4.370.000 kasus dengan rate 220 per 100.000 penduduk. Kasus TB
terkonfirmasi pada tahun 2018 untuk kasus baru dan relapse sebesar 3.183.255
kasus. TB paru di Asia Tenggara sebesar 83% dengan terkonfirmasi bakteriologi
sebesar 56%, anak-anak berumur 0-14 tahun terkonfirmasi sekitar 7%, menurut
jenis kelamin laki-laki (58%) lebih besar dari perempuan (35%). Berdasarkan
jenis kelamin perempuan menurut umur tertinggi pada kelompok umur 15-24
tahun sebesar >200.000 orang dan jenis kelamin laki-laki menurut umur tertinggi
pada kelompok umur 45-54 tahun sebesar >300.000 orang (WHO, 2019).
Penderita TB di Indonesia pada tahun 2017 berjumlah 420.994 kasus (Infodatin, 2018). Pada tahun 2018 kasus TB berjumlah 845.000. Proporsi kasus tuberkulosis menurut kelompok umur pada tahun 2018 tertinggi pada kelompok umur 45-54 tahun sebesar 14,2% dan terendah pada kelompok umur ≥65 tahun sebesar 8,1%. Estimasi beban TB di Indonesia pada kasus baru sebesar 846.000 kasus dengan rate 316/100.000 penduduk. Kasus TB terkonfirmasi kasus baru dan relapse sebesar 563.879 kasus. TB paru di Indonesia terkonfirmasi sebesar 88%
dengan terkonfirmasi bakteriologi sebesar 50%. Pada anak usia 0-14 tahun sebesar 11% kasus. Jenis kelamin laki-laki (52%) lebih besar dari penderita berjenis kelamin perempuan (37%). Berdasarkan jenis kelamin menurut umur, laki-laki dengan kelompok umur tertinggi adalah 45-54 tahun sebesar >500.000 orang dan jenis kelamin perempuan adalah kelompok umur 15-24 tahun sebesar
>400.000 orang (WHO, 2019).
Penderita TB di Sumatera Utara berjumlah 26.361 kasus dengan proporsi sebesar 0,18% tahun 2017, dengan jumlah kasus terbanyak adalah kota Medan 8.192 kasus dengan proporsi sebesar 1,8% diikuti dengan Deli Serdang sebanyak 3.204 kasus (0,15%). Angka success rate TB menurut Kabupaten/Kota Provinsi Sumetera Utara Tahun 2017 yang SR-nya belum mencapai target nasional 85%
yaitu Kota Medan sebesar 84,113%, Nias Selatan (83,9%), Padang Sidempuan (79,47%), Kota Binjai (72,03%, Tanjung Balai (68,36%), dan Kabupaten Simalungun (63,22%) (Dinkes Sumut, 2017).
TB paru BTA (+) dengan angka case notification rate (kasus baru) di
Sumatera Utara sebanyak 104,3 per 100.000 penduduk. Angka keberhasilan
pengobatan TB (succes rate) tahun 2017 ditingkat provinsi menurun dari tahun sebelumnya sebesar 92,19% menjadi 91,31%. Persentase kesembuhan TB tahun 2017 sebesar 82,40% menurun dibandingkan pencapaiaan tahun 2016 sebesar 85,52% (Dinkes Provsu, 2017). Jumlah Penderita TB paru BTA (+) di Sumatera Utara sebesar 14.883 kasus. Jumlah penderita TB paru BTA (+) di kota Medan sebesar 3.207 kasus. Angka kesembuhan (cute rate) penderita TB paru di kota Medan sebesar 75,29%, Angka pengobatan lengkap sebesar 8,83% dan angka keberhasilan pengobatan (success rate) sebesar 84,13%.
Pada tahun 2018 kasus TB paru di Kota Medan sebesar 1.196 kasus.
Angka kesembuhan (cute rate) penderita TB paru di Kota Medan sebesar 88,2%, Angka pengobatan lengkap sebesar 37,6% dan angka keberhasilan pengobatan (success rate) sebesar 91,1% (Dinas Kesehatan Kota Medan, 2018).
Puskesmas Medan Deli merupakan Puskesmas dengan jumlah penderita TB paru ke-tiga tertinggi di kota Medan tahun 2018 sebesar 131 kasus, dengan angka kesembuhan TB paru terkonfirmasi yang rendah <85% sebanyak 63 orang (48,1%). Angka pengobatan lengkap TB paru di Puskesmas Medan Deli sebanyak 7 orang sebesar 4,9% (Dinas Kesehatan Kota Medan, 2018).
Dampak yang di peroleh penderita TB Paru jika tidak patuh minum obat
anti tuberkulosis adalah bakteri yang menginfeksi tubuh akan kuat dan kebal
terhadap obat anti tuberkulosis jika tidak mematuhi petugas kesehatan dalam
minum OAT sehingga penderita TB paru akan semakin menderita dengan beban
penyakit dan menjadi TB resistan obat seperti resistan terhadap rimfapisin, TB
MDR dan TB XDR .
Berdasarkan latar belakang diatas, perlu dilakukan penelitian tentang Faktor-faktor yang berhubungan dengan kepatuhan minum obat pada penderita TB paru di wilayah kerja Puskesmas Medan Deli Tahun 2020. Penelitan ini dilakukan untuk mengetahui faktor yang berhubungan dengan kepatuhan minum obat pada penderita TB Paru di Puskesmas Medan Deli.
Perumusan Masalah
Belum diketahui faktor yang berhubungan dengan kepatuhan minum obat pada penderita tuberkulosis paru di wilayah kerja Puskesmas Medan Deli tahun 2020.
Tujuan Penelitian
Tujuan umum. Mengetahui faktor yang berhubungan dengan kepatuhan minum obat pada penderita tuberkulosis paru di wilayah kerja Puskesmas Medan Deli tahun 2020.
Tujuan khusus. Tujuan khusus pada penelitian ini yaitu :
1. Mengetahui distribusi proporsi penderita tuberkulosis paru berdasarkan karakteristik (usia, jenis kelamin, pendidikan, dan pekerjaan), PMO (pengawas menelan obat), pengetahuan, sikap pasien, motivasi pasien, dukungan petugas kesehatan, dan dukungan keluarga di wilayah kerja Puskesmas Medan Deli tahun 2020 .
2. Mengetahui hubungan karakteristik (usia, jenis kelamin, pindidikan, dan
pekerjaan) dengan kepatuhan minum obat pada penderita tuberkulosis paru
di Puskesmas Medan Deli tahun 2020.
3. Mengetahui hubungan pengetahuan pasien yang menderita tuberkulosis paru dengan kepatuhan minum obat di wilayah kerja Puskesmas Medan Deli tahun 2020.
4. Mengetahui hubungan sikap pasien yang menderita tuberkulosis paru dengan kepatuhan minum obat di wilayah kerja Puskesmas Medan Deli tahun 2020.
5. Mengetahui hubungan motivasi pasien yang menderita tuberkulosis paru dengan kepatuhan minum obat di wilayah kerja Puskesmas Medan Deli tahun 2020.
6. Mengetahui hubungan dukungan petugas kesehatan dengan kepatuhan minum obat pada penderita tuberkulosis paru di wilayah kerja Puskesmas Medan Deli tahun 2020.
7. Mengetahui hubungan dukungan keluarga dengan kepatuhan minum obat pada penderita tuberkulosis paru di wilayah kerja Puskesmas Medan Deli tahun 2020.
Manfaat penelitian
1. Sebagai masukan, informasi, acuan perencanaan, dan kebijakan kesehatan pada penderita tuberkulosis paru bagi puskesmas Medan Deli dalam upaya kepatuhan dan keberhasilan pengobatan tuberkulosis paru.
2. Sebagai sarana menambah wawasan, pengetahuan dan pengalaman bagi
peneliti mengenai faktor yang berhubungan dengan kepatuhan minum obat
pada penderita tuberkulosis paru, menerapkan ilmu yang telah didapat
peneliti selama berada di Fakultas Kesehatan Masyarakat Universitas
Sumatera Utara, dan sebagai salah satu syarat dalam menyelesaikan pendidikan sarjana di Fakultas Kesehatan Masyarakat Universitas Sumatera Utara .
3. Sebagai bahan informasi untuk peneliti lain yang akan melakukan
penelitian selanjutnya yang berhubungan dengan kepatuhan minum obat
pada penderita tuberkulosis paru.
Tinjauan Pustaka
Konsep Tuberkulosis
Definisi. Tuberkulosis adalah penyakit menular yang disebabkan oleh bakteri Mycobacterium tuberculosis, yang juga dikenal sebagai bakteri tahan asam (BTA). MOTT (Mycobacterium Other Than Tuberculosis) merupakan kelompok bakteri Mycobacterium selain Mycobacterium tuberculosis yang bisa menimbulkan gangguan pada saluran pernafasan dan dapat mengganggu penegakan diagnosis pengobatan tuberkulosis (Kementerian Kesehatan, 2018).
Tuberkulosis paru merupakan penyakit infeksi saluran napas bagian bawah. Basil mikobakterium tuberkulosa tersebut masuk ke dalam jaringan paru melalui saluran napas (droplet infection) hingga ke alveoli, kemudian menjadi infeksi primer (ghon). Selanjutnya menyebar ke kelenjar getah bening dan membentuk primer kompleks (rangke). Penyebab tuberkulosis paru adalah mycobacterium tuberculosis menyebar saat penderita TB mengeluarkan bakteri ke udara dengan batuk dan mempengaruhi paru-paru (WHO, 2019).
Etiologi. Bakteri penyebab tuberkulosis adalah Mycobacterium tuberculosis berupa batang lurus dan tipis berukuran sekitar 0,4 × 3μm. Bakteri pada medium artifisial memiliki bentuk kokoid dan filamentosa yang terlihat dalam berbagai morfologi dari satu spesies ke spesies lain (Caroll, K.C., dkk, 2018).
Bakteri ini mempunyai sifat istimewa yaitu dapat bertahan terhadap
pencucian warna dengan asam klorida dan alkohol sehingga disebut basil tahan
Gejala klinis. Gambaran klinik TB dapat dibagi atas dua golongan yaitu gejala sistemik dan gejala respiratorik.
Gejala sistemik. Gejala sistemik yang dialami oleh penderita tuberkulosis berupa demam, malaise, berkeringat pada malam hari, anoreksia, dan berat badan menurun.
Demam. Demam yang menyerupai demam influenza berlangsung selama lebih dari tiga minggu. Demam dapat mencapai suhu 40-41
◦C. Serangan demam pertama dapat sembuh sebentar, tetapi kemudian dapat timbul kembali (Aditama, T.J., 2002).
Malaise. TB paru bersifat radang menahun sehingga dapat terjadi rasa tidak enak badan, nafsu makan berkurang, penurunan berat badan, sakit kepala, pegal-pegal, mudah lelah, dan pada beberapa wanita dapat terjadi gangguan siklus menstruasi.
Gejala respiratorik. Gejala respiratorik yang dialami oleh penderita tuberkulosis paru berupa batuk, sesak nafas, dan nyeri dada.
Batuk. Gejala batuk banyak ditemukan pada penderita tuberkulosis paru.
Batuk terjadi karena adanya iritasi pada bronkus. Batuk diperlukan untuk
membuang dampak dari radang keluar. Sifat batuk dimulai dari batuk kering (non
produktif) kemudian dengan timbul peradangan menjadi produktif (menghasilkan
sputum). Kondisi batuk yang lebih lanjut adalah batuk darah dengan terjadinya
pembuluh darah pecah. Batuk darah lebih sering terjadi pada kavitas tetapi dapat
juga terjadi pada ulkus dinding bronkus.
Sesak nafas. Pada penderita TB paru ringan (baru) belum dirasakan sesak nafas. Sesak nafas ditemukan saat penyakit sudah lanjut, yang infiltrasinya sudah mencapai setengah bagian paru-paru. Kondisi lainnya diikuti dengan wheeze atau mengi saat bernafas disebabkan oleh bronkitis tuberkulosis atau tekanan kelenjar limfe pada bronkus.
Nyeri dada. Keadaan ini jarang ditemukan pada tuberkulosis. Nyeri dada timbul jika infiltrasi radang sudah sampai ke pleura sehingga dapat menimbulkan pleuritis atau radang. Terjadi gesekan kedua pleura sewaktu penderita TB menarik atau melepaskan nafas
Patogenesis. Patogenesis tuberkulosis paru dapat dibagi menjadi dua yaitu tuberkulosis primer dan tuberkulosis pasca primer (Setiati,S., dkk, 2014).
Tuberkulosis primer. Penularan tuberkulosis terjadi karena bakteri keluar menjadi droplet nuklei melalui batuk atau bersin dalam udara sekitar kita. Bakteri ini dapat hidup dalam udara bebas selama satu sampai dua jam dan mati jika terkena sinar matahari. Dalam keadaan lembab dan gelap bakteri dapat hidup berhari-hari maupun berbulan-bulan. Bakteri masuk ke alveolar bila berukuran
<5 mikrometer. Bakteri pertama kali akan dihadapi oleh neutrofil kemudian makrofag. Bakteri akan lebih banyak mati atau dibersihkan oleh makrofag keluar melalui percabangan trakeobronkial bersama gerakan silia dan sekretnya.
Bila bakteri menetap di jarigan paru, berkembang biak dalam sitoplasma
makrofag, bakteri juga dapat terbawa masuk ke organ tubuh lainnya. Sarang
primer atau afek primer (ghon) merupakan tempat bakteri yang hidup di jaringan
paru akan membentuk sarang tuberkulosis pneumonia kecil. Sarang primer dapat
terjadi di setiap bagian jaringan paru. Jika bakteri menjalar sampai ke pleura maka terjadilah efusi pleura. Bakteri juga dapat masuk dari saluran gastrointestinal, jaringan limfe, orofaring, dan kulit, terjadi limfadenopati regional selanjutnya bakteri masuk ke dalam vena dan menyebar ke seluruh organ seperti paru, otak, ginjal dan tulang. Jika masuk ke arteri pulmonalis maka terjadi penjalaran ke seluruh bagian paru menjadi TB miller.
Dari afek atau sarang primer akan timbul peradangan saluran getah bening menuju hilus (limfangitis lokal), dan juga terjadi pembesaran kelenjar getah bening hilus (limfadenitis regional). Sarang primer limfangitis lokal bersamaan dengan limfadenitis regional akan menjadi kompleks primer (ranke), proses ini memakan waktu tiga sampai delapan minggu.
Kompleks primer selanjutnya dapat menjadi beberapa kriteria sebagai berikut:
1. Sembuh sama sekali tanpa meninggalkan cacat, hal ini yang sering terjadi.
2. Sembuh dengan memberi sedikit bekas berupa garis-garis fibriotik, klasifikasi di hilus, keadaan ini terdapat pada lesi pneumoni (radang paru- paru) dengan luasnya >5 mm dan ± 10% di antaranya dapat terjadi reaktivasi lagi karena bakteri yang dormant.
3. Berkompilasi menyebar secara perkontinuitatum yaitu menyebar ke
sekitarnya, secara beronkogen pada paru yang bersangkutan maupun paru di
sebelahnya, bakteri juga dapat tertelan bersama sputum dan ludah sehingga
menyebar ke usus, secara limfogen, ke organ tubuh lain, dan secara
hematogen ke organ tubuh lainnya.
Tuberkulosis pasca primer. Bakteri yang dormant pada tuberkulosis primer akan muncul bertahun-tahun kemudian menjadi infeks endogen menjadi tuberkulosis dewasa (tuberkulosis post primer, TB pasca primer, dan TB sekunder). Mayoritas reinfeksi mencapai 90%. Tuberkulosis sekunder terjadi karena daya tahan tubuh menurun seperti malnutrisi, mengkonsumsi alkohol berlebih, penyakit maligna, diabetes, AIDS, dan gagal ginjal. Tuberkulosis pasca primer dimulai dengan sarang dini yang bertempat di regio atas paru (bagian apikal posterior lobus superior atau inferior). Invansinya adalah ke bagian parenkim paru dan tidak ke nodus hiler paru.
Sarang dini awalnya berbentuk sarang pneumonia kecil. Dalam waktu tiga sampai sepuluh minggu sarang menjadi tuberkel yakni suatu granuloma yang terdiri dari sel-sel histiosit dan sel datia langhans (sel besar dengan banyak inti) yang dikelilingi oleh sel-sel limfosit dan berbagai jaringan ikat.
TB pasca primer dapat juga berasal dari infeksi eksogen yaitu usia muda
menjadi TB usia tua (elderly tuberculosis). Sarang dini dapat di reabsorbsi
kembali dan sembuh tanpa meninggalkan cacat, tergantung dari jumlah bakteri,
virulensinya dan imunitas pasien. Sarang yang mula-mula meluas, tetapi segera
menyembuh dengan serbukan jaringan fibrosis. Ada yang membungkus diri
menjadi keras, menimbulkan perkapuran. Sarang dini yang menyebar luas sebagai
granuloma berkembang menghancurkan jaringan ikat sekitarnya dan bagian
tengahnya mengalami nekrosis, menjadi lembek membentuk jaringan keju. Jika
jaringan keju keluar melalui droplet batuk maka akan terjadi kavitas. Kavitas
berdinding tipis yang kemudian menjadi menebal karena infiltrasi jaringan
fibroblas dalam jumlah besar, sehingga menjadi kavitas sklerotik (kronik).
Hidrolisi protein lipid dan nukleat oleh enzim yang di produksi oleh makrofag dan proses yang berlebihan sitokin dengan TNF-nya merupakan penyebab terjadinya perkijuan dan kavitas. Cryptic disseminate TB yang terjadi pada imunodefisiensi dan uisa lanjut merupakan bentuk perkujian lain yang jarang.
Pada keadaan ini lesi sangat kecil tetapi berisi sangat banyak bakteri.
Kavitas dapat:
1. Meluas kembali dan menimbulkan sarang pneumonia baru. Jika kavitas dalam peredaran darah arteri, maka akan terjadi TB milier. Kavitas juga dapat masuk ke paru sebelahnya atau tertelan masuk lambung dan selanjutnya ke usus jadi TB usus, Sarang ini kemudian mengikuti perjalanan seperti yang disebutkan terdahulu. TB endobronkial dan TB endotrakeal juga dapat terjadi bila ruptur ke pleura.
2. Memadat dan membungkus diri sehingga menjadi tuberkuloma.
Tuberkuloma dapat mengapur dan menyembuh atau aktif kembali menjadi cair dan kembali menjadi kavitas. Komplikasi kronik kavitas yaitu kolonisasi dari fungus seperti aspergillus dan selanjutnya menjadi mycetoma.
3. Open healed yaitu bersih dan menyembuh, dapat menyembuh dengan membungkus diri menjadi kecil. Beberapa berakhir sebagai kavitas yang terbungkus, menciut dan berbentuk seperti bintang disebut stellate shaped.
Secara keseluruhan akan terdapat tiga macam sarang yaitu, sarang yang
sudah sembuh, sarang bentuk ini tidak perlu pengobatan lagi, sarang aktif
eksudatif, sarang ini perlu pengobatan yang lengkap dan sempurna, dan sarang yang berada antara sembuh dan aktif kemudian sarang dapat sembuh secara spontan, tetapi kemungkinan menjadi eksaserbasi sehingga perlu diberi pengobatan yang sempurna.
Kalsifikasi tuberkulosis. Klasifikasi dan tipe penderita TB paru mengikuti klasifikasi baku untuk pasien TB berdasarkan Permenkes RI nomor 67 tahun 2016, terdiri atas :
Klasifikasi berdasarkan lokasi penyakit. Klasifikasi berdasrakan lokasi penyakit dibedakan berdasarkan paru dan ekstra paru.
Paru. Paru merupakan lokasi penyakit TB jika ditemukan kelainan ada di dalam parenkim paru, jika ditemukan kelainan di paru maka pasien di registrasi sebagai pasien TB paru dengan klsifikasi TB paru.
Ektsra paru. Ekstra parulokasi penyakit jika ditemukan kelainan ada pada organ di luar parenkim paru dengan dibuktikan dengan pemeriksaan bakteriologis resistan obat untuk sampel pemeriksaan yang diambil di luar parenkim paru.
Riwayat pengobatan sebelumnya. Riwayat pengobatan sebelumnya diklasifikasikan kedalam beberapa jenis, terdiri atas:
Pasien baru. Pasien baru adalah pasien yang belum pernah mendapatkan pengobatan dengan OAT atau pernah diobati menggunakan OAT kurang dari 1 bulan.
Pengobatan ulangan. Pengobatan ulangan adalah pasien yang
mendapatkan pengobatan ulang yang dikategorikan atas :
1. Kasus gagal pengobatan kategori 1 adalah pasien memperoleh pengobatan dengan panduan kategori 1 dengan hasil pemeriksaan dahaknya tetap positif atau kembali menjadi positif pada bulan kelima atau lebih selama pengobatan.
2. Kasus gagal pengobatan kategori 2 adalah pasien memperoleh pengobatan ulangan dengan panduan kategori 2 yang hasil pemeriksaan dahaknya positif atau kembali menjadi positif pada bulan kelima atau lebih selama pengobatan. Hal ini didukung dengan rekam medis dan riwayat pengobatan TB sebelumnya.
3. Kasus kambuh (relaps) adalah pasien TB yang sebelumnya pernah mendapatkan pengobatan TB dan telah dinyatakan sembuh atau pengobatan lengkap, didiagnosis kembali sebagai kasus TB rekuren berdasarkan hasil konfirmasi pemeriksaan bakteriologis dari pemeriksaan dahak mikroskopis, biakan atau tes cepat.
4. Default, Pasien kembali setelah loss to follow up, lalai berobat atau default adalah pasien yang kembali berobat setelah putus berobat atau loss to follow up paling sedikit dua bulan dengan pengobatan kategori-1 atau kategori-2 serta hasil pemeriksaan bakteriologis menunjukkan hasil terkonfirmasi.
5. Pernah diobati tidak diketahui hasilnya yaitu, pasien yang telah
mendapatkan pengobatan TB lebih dari satu bulan tetapi hasil
pengobatannya tidak diketahui.
6. Riwayat pengobatan lainnya adalah pasien TB yang riwayat pengobatan sebelumnya tidak jelas atau tidak dapat dipastikan.
Epidemiologi tuberkulosis paru. Epidemiologi TB paru dapat diketahui berdasarkan distribusi dan frekuensi yaitu,
Distibusi dan frekuensi tuberkulosis paru. Distribusi dan frekuensi TB paru terdiri dari orang, tempat dan waktu.
Berdasarkan orang. Berdasarkan global report WHO 2019 bahwa kasus TB paru di dunia menurut jenis kelamin laki-laki (58%) lebih tinggi dari perempuan (34%). Kasus TB paru di Asia tenggara menurut jenis kelamin laki- laki lebih tinggi dibanding perempuan sebesar 58% kasus berjenis kelamin laki- laki dan perempuan 35%. TB paru di Indonesia terkonfirmasi laki-laki lebih tinggi sebesar 52% dibanding perempuan sebesar 37%. Jumlah kasus baru TB di Indonesia berdasarkan jenis kelamin tahun 2017 lebih banyak laki-laki sebesar 245.298 kasus dan perempuan sebesar 175.696 kasus (Infodatin, 2018). Kasus TB paru di Sumatera Utara pada tahun 2018 menurut jenis kelamin lebih tinggi laki- laki sebesar 64,76% dan diikuti oleh perempuan 35,24% (Kementerian Kesehatan, 2018).
Proporsi kasus tuberkulosis menurut kelompok umur di Indonesia pada tahun 2018 tertinggi pada kelompok umur 45-54 tahun sebesar 14,2% dan terendah pada kelompok umur ≥ 65 tahun sebesar 8,1% (WHO, 2019)
Berdasarkan tempat. Proporsi TB tertinggi pada tiga negara dengan
bangsa terbesar dunia adalah India sebanyak 27%, Cina (14%), dan Federasi
Rusia (9%). Secara geografis sebagian besar kasus TB tahun 2018 terbesar di Asia
Tenggara sebanyak 44%, Afrika (24%), dan Pasifik Barat (18%), dengan persentase lebih kecil di Mediterania Timur (8%), Amerika (3%) dan Eropa (3%).
Negara sebagai penyumbang dua pertiga dari total dunia adalah India sebanyak (27%), Cina (9%), dan Indonesia (8%) (WHO, 2019).
Proporsi tertinggi di Indonesia pada provinsi Jawa Timur sebesar 15,75%
(Kementerian Kesehatan, 2018). Penderita TB di Sumatera Utara berjumlah 26.361 kasus dengan proporsi sebesar 0,18% tahun 2017, dengan jumlah kasus terbanyak adalah kota Medan 8.192 kasus dengan proporsi sebesar 1,8% diikuti dengan Deli Serdang sebanyak 3.204 kasus (0,15%) (Dinas Kesehatan Sumut, 2017).
Berdasarkan waktu. Jumlah kasus baru dan kambuh TB di dunia dari tahun 2000-2018 cenderung meningkat yaitu >50 per 100.000 penduduk hingga 100 per 100.000 penduduk per tahun. Total insiden TB di Asia Tenggara cenderung menurun dari tahun 2000-2018 dari 300 per 100.000 penduduk hingga
<300 per 100.000 penduduk. Kasus baru dan kasus kambuh cenderung meningkat dari tahun 2000-2018 dari <100 per 100.000 penduduk hingga 200 per 100.000 penduduk per tahun.
Penularan tuberkulosis paru. Menurut peraturan menteri kesehatan nomor 67 tahun 2016 penularan TB paru dikelompokan menjadi dua yaitu sumber penularan TB paru dan perjalanan alamiah TB pada manusia.
Sumber penularan. Sumber penularan yairu pasien TB khususnya dahak
pasien TB yang mengandung bakteri. Bakteri menyebar saat batuk atau bersin ke
udara dalam bentuk percikan dahak (droplet). Infeksi terjadi jika individu
menghirup udara yang terpapar dan mengandung bakteri Mycobacterium tuberculosis yang infeksius.
Perjalanan alamiah TB pada manusia. Perjalanan alamiah terdiri dari empat tahapan yaitu tahap paparan, infeksi, menderita sakit, dan meninggal dunia sebagai berikut:
Paparan. Paparan memiliki peningkatan peluang terkait dengan, jumlah kasus menular di masyarakat, peluang kontak dengan kasus menular, tingkat daya tular dahak sumber penularan, intensitas batuk sumber penularan, kedekataan kontak dengan sumber penularan, dan lamanya waktu kontak dengan sumber penularan.
Infeksi. Reaksi imunitas tubuh terjadi 6-14 minggu setelah infeksi. Lesi biasanya sembuh total tetapi bakteri dapat tetap hidup dalam lesi tersebut (dormant) dan akan aktif kembali sesuai dengan imunitas tubuh manusia.
Penyebaran melalui aliran darah atau getah bening dapat terjadi sebelum penyembuhan lesi.
Faktor risiko. Faktor risiko menjadi TB melalui, jumlah atau konsentrasi bakteri yang tehirup, lamanya waktu sejak terinfeksi, usia seseorang yang terinfeksi, tingkat imunitas yang rendah seperti ODHA (Orang Dengan HIV AIDS) dan malnutrisi atau gizi buruk.
Meninggal dunia. Faktor risiko kematian karena tuberkulosis sebab
keterlambatan diagnosis, pengobatan yang tidak adekuat, memiliki kondisi
kesehatan yang buruk dan penyakit penyerta, pada penderita TB tanpa pengobatan
dengan 50% mengalami kematian.
Penegakan Diagnosis TB Paru. Penetapan diagnosis TB paru melalui keluhan, anamnesis, pemeriksaan klinis, pemerikaan laboratorium, dan pemeriksaan penunjang lainnya.
Pemeriksaan klinis. Pemeriksaan klinis dilakukan dengan adaya tanda dan gejala pasien yaitu pada gejala utama penderita TB paru adalah batuk berdahak selama ≥2 minggu, batuk disertai dengan bercampur darah, sesak nafas, malaise, berat badan menurun, berkeringat pada malam hari, demam lebih dari satu bulan.
Gejala dapat dipertemukan pada penyakit paru selain tuberkulosis, seperti asma, bronkiektasis, bronkitis kronis, kanker paru, dan lain-lain. Tingginya prevalensi TB di Indonesia maka setiap pasien yang datang ke fasyankes dengan gejala tersebut dianggap sebagai suspek atau terduga TB, dan perlu dilakukan pemeriksaan dahak secara mikroskopis langsung.
Pertimbangan pemeriksaan dengan tanda gejala pada faktor risiko meliputi, kontak erat dengan pasien, tinggal di daerah padat penduduk, daerah pengungsian dan orang yang bekerja dengan bahan kimia berisiko menimbulkan paparan infeksi paru.
Pemeriksaan laboratorium. Pemeriksaan laboratorium dilakukan untuk menunjang penegakkan diagnosis TB secara bakteriologi, pemeriksan tes cepat molekuler dan pemeriksaan biakan. Pemeriksaan tersebut dilakukan pada sarana laboratorium yang terpantau mutunya.
1. Pemeriksaan dahak mikroskopis langsung, pemeriksaan ini berfungsi untuk
menegakkan diagnosis, menentukan potensi penularan, dan menilai
keberhasilan pengobatan. Pemeriksaan dahak dilakukan dengan dua sampel
uji dahak yang dikumpulkan berupa dahak Sewaktu-Pagi (SP). S (sewaktu) adalah pengambilan sampel dahak ditampung sewaktu berada di fasilitas pelayanan kesehatan. P (pagi) adalah pengambilan sampel dahak ditampung saat pagi setelah bangun tidur, dilakukan di rumah pasien atau di fasilitas kesehatan rawat inap.
2. Pemeriksaan tes cepat molekuler (TCM) TB pemeriksaan tes cepat molekuler menggunakan metode Xpert MTB/RIF. TCM adalah sarana untuk penegakkan diagnosis, tetapi tidak digunakan untuk evaluasi hasil akhir pengobatan.
3. Pemeriksaan biakan, pemeriksaan ini dilakukan dengan media padat (Lowenstein-Jensen), dan media cair (Mycobacteria Growth Indicator Tube) untuk mengidentifikasi Mycobacterium tuberculosis.
Pemeriksaan penunjang. Pemeriksaan penunjang lainnya dilakukan dengan foto toraks dan pemeriksaan hispatologi pada kasus TB dicurigai ekstra paru.
Pemeriksaan uji kepekaan obat. Uji kepekaan obat berfungsi untuk menentukan ada atau tidaknya resistensi M.tb kepada OAT. Uji kepekaan dilakukan pada laboratorium yang sudah lulus uji pemanfaatan mutu/Quality Assurance (QA) dan telah bersertifikat nasional maupun internasional.
Alur diagnosis. Alur diagnosis tuberkulosis dapat dilakukan berdasarkan
fasilitas yang sudah tersedia yaitu fasilitas kesehatan yang memiliki akses
pemeriksaan dengan alat tes cepat molekuler dan fasilitas kesehatan yang
mempunyai pemeriksaan mikroskopis dan tidak memiliki akses ke tes cepat molekuler. Berikut adalah alur diagnosis TB :
Pasien baru, tidak ada riwayat kontak erat dengan pasien TB RO, pasien dengan HIV (+) atau tidak diketahui status HIV nya
Pemeriksaan Klinis dan bakteriologis dengan mikroskop atau TCM TB
(- -)
(+ +) (+ -)
TB Terkonfirmasi
Gambaran Mendukung TB
Foto toraks
Suspek TB
Tidak memiliki akses untuk TCM
Pemeriksaan Mikroskopis BTA
Terapi antibioka non OAT
(+ -) Pengobatan TB Lini 1 Tidak mendukung
Tb, Bukan TB cari kemungkinan
penyakit lain TB
Terkonfirmasi klinis
Pengobatan TB Lini 1
Ada perbaikan klinis
Tidak ada perbaikan klinis, ada faktor
risiko TB dan pertimbangan dokter Bukan TB cari
kemungkinan
penyakit lain TB terkonfirmasi klinis
Pengobatan tuberkulosis. Pengobatan tuberkulosis bertujuan dalam penyembuhan pasien sehingga memperbaiki produktivitas serta kualitas hidup, mencegah kematian, mencegah kambuhnya penyakit, menurunkan risiko penularan tuberkulosis, dan mencegah TB RO.
Prinsip pengobatan. OAT merupakan bagian penting dalam pengobatan tuberkulosis sebagai upaya paling efisien mencegah penyebar bakteri TB.
Prinsip pengobatan TB yaitu diberikan dalam bentuk paduan OAT yang tepat yang terdiri dari empat jenis obat untuk mencegah terjadinya resistensi obat.
Dosis yang diberikan harus tepat, OAT konsumsi secara teratur yang diawasi oleh pengawas minum obat (PMO) hingga pengobatan selesai. Jangka waktu yang digunakan dalam pengobatan harus tepat terdiri atas dua bagian yaitu bagian awal dan lanjutan sebagai pengobatan untuk mencegah kekambuhan.
Tahapan pengobatan. Tahapan pengobatan terbagi atas dua bagian atau tahap yaitu tahap awal dan tahap lanjutan.
Tahap awal. Pada tahap ini pengobatan dilakukan setiap hari. Paduan obat dalam pengobatan ini untuk menurunkan dan meminimalisir jumlah serta pengaruh dari bakteri yang memiliki kemungkinan resistan saat sebelum penderita mendapat pengobatan. Pengobatan ini dilakukan selama dua bulan sampai tiga bulan dan kemampuan menularkan mulai menurun setelah pengobatan selama dua minggu pertama.
Tahap lanjutan. Pada tahap lanjutan dilakukan untuk membunuh bakteri
yang masih ada dalam tubuh. Pengobatan ini membutuhkan waktu empat atau
lima bulan pada tiga hari dalam satu minggu agar mencegah terjadinya kekambuhan.
Jenis obat anti tuberkulosis. OAT terbagi atas dua jenis, yaitu OAT lini pertama dan OAT lini kedua (Peraturan Menteri Kesehatan, 2016). Berikut jenis obat anti tuberkulosis :
a. Jenis OAT lini pertama Tabel 1
Jenis Obat Anti Tuberkulosis Lini Pertama
Jenis Sifat Efek samping
Isoniazid (H) Bakterisidal Gangguan saraf tepi, psikokis toksisk, kejang, gangguan fungsi hati.
Rifampisin (R) Bakterisidal Gejala influenza berat, gangguan gastrointestinal, gangguan fungsi hati, urine berwarna merah, trombosipeni, sesak nafas, anemia hemolitik, skin rash.
Pirazinamid (Z) Bakterisidal Gangguan fungsi hati, gout arthritis, gangguan gastrointestinal.
Streptomisin (S) Bakterisidal Terjadi nyeri pada bekas suntikan, ganguan keseimbangan dan pendengaran, renjatan anafilaktik, anemia, agranulositosis, trombositopeni Etambutol (E) Bakteriostatik Gangguan penglihatan, buta warna, dan
ganguan saraf tepi.
b. Jenis OAT lini kedua Tabel 2
Jenis Obat Anti Tuberkulosis Lini Kedua
Grup Golongan Jenis obat
A Florokuinolon
Levofloksasin (Lfx) Moksifloksasin (Mfx)
Gatifloksasin (Gfx)
(Bersambung)
Tabel 2
Jenis Obat Anti Tuberkulosis Lini Kedua
Grup Golongan Jenis Obat
B C
D
OAT suntik lini kedua OAT oral lini kedua
D1
Kanamisin (Km)
Amikasin (Am)*
Kapreomisin (Cm)
Streptomisin (S)**
Etionamid (Eto)/Protionamid (Pto)*
Sikloserin (Cs)/Terizidon (Trd)*
OAT lini 1
Pirazinamid (Z)
Etambutol (E)
Isoniazid (H) dosis tinggi D2
OAT baru
Bedaquiline (Bdq) Delamanid (Dlm)*
Pretonamid (PA-824)