8 BAB II
TINJAUAN PUSTAKA
2.1 Konsep Dasar Luka Bakar 2.1.1 Pengertian Luka Bakar
Luka bakar adalah suatu bentuk kerusakan atau kehilangan jaringan yang disebabkan kontak dengan sumber yang memiliki suhu yang sangat tinggi (misalnya api, air panas, bahan kimia, listrik, dan radiasi) atau suhu yang sangat rendah (Moenadjat, 2009:1). Luka bakar adalah luka yang dapat timbul akibat kulit terpajan suhu tinggi, syok listrik, atau bahan kimia (Corwin, 2001). Luka bakar disebabkan oleh pengalihan energi dari suatu sumber panas kepada tubuh melalui hantaran atau radiasi elektromagnetik (Smeltzer & Bare, 2002:1912)
2.1.2 Patofisiologi Luka Bakar
Luka bakar disebabkan oleh perpindahan energi dari sumber panas ke tubuh. Panas dapat dipindahkan melalui konduksi atau radiasi elektromagnetik. Kulit akan mengalami kerusakan pada epidermis, dermis, maupun jaringan subkutan tergantung faktor penyebab dan lamanya kulit kontak dengan sumber panas (Smeltzer & Bare, 2002). Kedalaman luka bakar mempengaruhi kerusakan integritas kulit dan kematian sel. Semakin dalam dan luas jaringan yang rusak, semakin berat kondisi luka bakar dan semakin jelek prognosisnya (Moenadjat, 2009:19). Agen cedera akan menyebabkan denaturasi protein sel. Sebagian sel akan mengalami nekrosis traumatik. Kehilangan ikatan kolagen juga terjadi bersama proses denaturasi sehingga timbul gradien tekanan osmotik dan
hidrostatik yang abnormal. Hal ini akan menyebabkan perpindahan cairan intravaskuler ke unit intersitisial. Cedera sel memicu pelepasan mediator inflamasi yang turut menimbulkan peningkatan permeabilitas kapiler secara lokal. Namun pada luka bakar yang berat, mediator inflamasi akan menyebabkan peningkatan permeabilitas kapiler secara sistemik (Kowalak, 2011:618).
Hipovolemia yang timbul berbeda dengan hipovolemia yang disebabkan oleh perdarahan. Sel darah merah dan sel lainnya tetap di dalam intravaskuler. Hanya cairan yang meninggalkan unit intravaskuler sehingga terjadi hemokonsentrasi. Hemokonsentrasi dan hipovolemia menyebabkan sirkulasi terganggu. Perfusi sel tidak terselenggara dengan baik. Kondisi ini dikenal dengan syok hipovolemia (Moenadjat, 2009:63).
Respon tubuh akibat gangguan perfusi meliputi respon sistemik. Respon Kardiovaskuler; curah jantung akan menurun sebelum perubahan yang signifikan pada volume darah terjadi. Curah jantung menurun maka tekanan darah menurun. Sebagai respon, sistem saraf simpatik akan melepaskan katekolamin yang meningkatkan resistensi perifer dan frekuensi denyut nadi. Selanjutnya vasokontriksi pembuluh darah perifer menurunkan curah jantung. Resusitasi cairan yang segera dilakukan memungkinkan dipertahankannya tekanan darah dalam kisaran normal yang rendah sehingga curah jantung membaik (Smeltzer & Bare, 2002:1913)
Respon pulmonal, paru yang merupakan organ sistem pernafasan yang menyelenggarakan pertukaran karbondioksida dengan oksigen mengadakan kompensasi dengan peningkatan frekuensi pernafasan. Dengan mekanisme
kompensasi ini, timbul hiperventilasi yang memiliki dampak terhadap
keseimbangan asam-basa dan metabolisme secara keseluruhan (Moenadjat, 2009 : 65).
Respon renalis, penurunan sirkulasi renal menyebabkan iskemia ginjal. Manifestasi awal yang tampak akibat kondisi iskemia ini adalah penurunan ekskresi urin mulai dari oliguria sampai dengan anuria. Hipoksia parenkim ginjal merupakan stimulasi dilepaskannya renin dan angiotensin oleh sel-sel juxtaglomerulusrenalis yang merangsang Anti Diuretic Hormone (ADH) dan kelenjar anak ginjal memproduksi hormon kortisol dan glukagon. Rangkaian selanjutnya adalah rangsangan pada hipofisis posterior untuk melepaskan Adeno Cortico Tropic Hormone (ACTH) yang merupakan stimulan bagi sistem saraf parasimpatik dan ortosimpatik dalam teori berkembangnya stres metabolisme. Bila tidak segera ditangani, terjadi akut tubular nekrosis dan berlanjut dengan acute renal failure (Moenadjat, 2009:69).
Respon gastrointestinal, terganggunya sirkulasi splangnikus, terjadi perubahan degeneratif bersifat akut pada organ-organ yang diperdarahi antara lain saluran cerna bagian atas. Gangguan perfusi menyebabkan terjadinya iskemia mukosa saluran cerna yang mengakibatkan integritasnya terganggu (disrupsimukosa). Dengan terjadinya disrupsi mukosa, lamina muskularis mukosa dan kapiler submukosa terpapar pada lumen. Kerapuhan dinding pembuluh kapiler menyebabkan pecahnya kapiler lambung. Perdarahan dapat terjadi sedemikian masif dan menyebabkan penderita jatuh kedalam syok (Moenadjat, 2009:68).
Pertahanan imunologik tubuh sangat berubah akibat luka bakar. Semua tingkat respon imun akan dipengaruhi secara merugikan. Kehilangan integritas kulit diperburuk dengan pelepasan faktor-faktor inflamasi yang abnormal. Perubahan kadar imunoglobulin serta komplemen serum, gangguan fungsi neutrofil, dan penurunan jumlah limfosit (limfositopenia). Imunosupresi membuat pasien luka bakar berisiko tinggi untuk mengalami sepsis (Smeltzer & Bare, 2002:1916) Hilangnya kulit juga menyebabkan ketidakmampuan tubuh untuk mengatur suhu. Karena itu pasien-pasien luka bakar dapat memperlihatkan suhu tubuh yang rendah dalam beberapa jam pertama pasca luka bakar. Namun setelah keadaan hipermetabolisme akan mengatur kembali suhu tubuh. Pasien luka bakar akan mengalami hipertermi selama sebagian besar periode pasca luka bakar meskipun tidak terdapat infeksi (Smeltzer & Bare, 2002:1916).
2.1.3 Derajat Luka Bakar
Derajat luka bakar berdasarkan kedalaman kerusakan jaringan menurut Moenadjat (2009) :
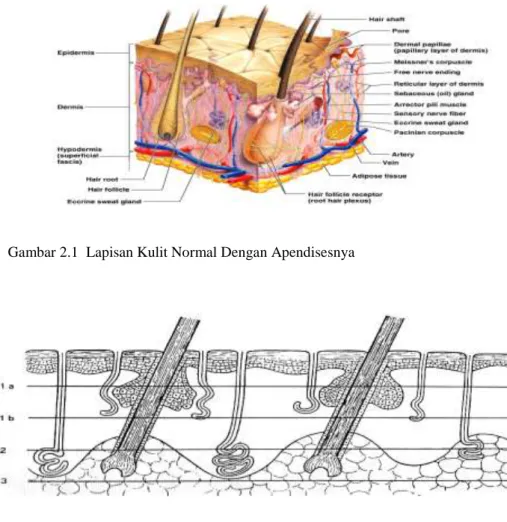
a. Luka bakar derajat I: kerusakan jaringan terbatas pada lapisan epidermis (superficial), kulit kering, hiperemik memberikan floresensi berupa eritema, tidak dijumpai bulae. Nyeri karena ujung-ujung saraf sensorik teriritasi. Penyembuhan terjadi secara spontan dalam waktu 5-7 hari. Karena derajat kerusakan yang ditimbulkannya tidak merupakan masalah klinik yang berarti dalam kajian terapetik, luka bakar derajat satu tidak dicantumkan dalam perhitungan luas luka bakar.
b. Luka bakar derajat II (partial thickness burn): kerusakan meliputi seluruh ketebalan epidermis dan sebagian superfisial dermis. Respon yang timbul berupa reaksi inflamasi akut disertai proses eksudasi. Nyeri karena ujung-ujung saraf sensorik teriritasi. Luka bakar derajat II dapat dibedakan menjadi dua:
1) Derajat II dangkal (Superficial partial thickness burn): kerusakan mengenai epidermis dan sepertiga bagian superfisial dermis. Dermal-epidermal junction mengalami kerusakan sehingga terjadi epidermolisis yang diikuti terbentuknya lepuh (bulae). Lepuh ini merupakan karakteristik luka bakar derajat II dangkal. Bila epidermis terlepas, terlihat dasar luka berwarna kemerahan, kadang pucat-edematus dan eksudatif. Apendises kulit (integumen, adneksa kulit) seperti folikel rambut, kelenjar keringat, kelenjar sebasea masih utuh. Penyembuhan terjadi secara spontan umumnya memerlukan waktu antara 10-14 hari.
2) Derajat II dalam (Deep partial thickness burn): kerusakan mengenai hampir seluruh (dua per tiga bagian superficial) dermis. Apendises kulit seperti folikel rambut, kelenjar keringat, kelenjar sebasea sebagian masih utuh. Sering dijumpai eskar tipis di permukaan. Penyembuhan terjadi lebih lama tergantung apendises kulit yang tersisa. Biasanya penyembuhan memerlukan waktu lebih dari dua minggu.
c. Luka bakar derajat III (Full thickness burn): Kerusakan meliputi seluruh tebal dermis dan lapisan yang lebih dalam.Organ-organ kulit seperti folikel rambut, kelenjar keringat, kelenjar sebasea mengalami kerusakan. Tidak dijumpai
bulae.Kulit yang terbakar berwarna pucat atau lebih putih. Terjadi koagulasi protein pada epidermis dan dermis yang dikenal sebagai eskar. Secara teoritis tidak dijumpai rasa nyeri bahkan hilang sensasi karena ujung-ujung serabut saraf sensorik mengalami kerusakan. Penyembuhan terjadi lama karena tidak ada proses epithelialisasi spontan baik dari tepi luka (membrane basalis), maupun dari apendises kulit yang memiliki potensial epithelialisasi.
Gambar 2.1 Lapisan Kulit Normal Dengan Apendisesnya
2.1.4 Kategori Penderita Luka Bakar
Menurut Moenadjat (2009:12), luka bakar dapat dikategorikan berdasarkan berat dan ringan luka bakar adalah:
a. Luka bakar ringan dengan kriteria luka bakar derajat II; derajat III<10% pada kelompok usia<10th >50th, luka bakar derajat II dan derajat III<15% pada kelompok usia lain, luka bakar derajat II dan derajat III<10% pada semua kelompok usia; tanpa cedera pada tangan, kaki, dan perineum
b. Luka bakar sedang atau moderat dengan kriteria luka bakar derajat II dan derajat III 10-20% pada kelompok usia<10th >50th; luka bakar derajat II dan derajat III 15-25% pada kelompok usia lain; luka bakar derajat 3<10% pada semua kelompok usia tanpa cedera pada tangan, kaki, dan perineum.
c. Luka bakar kritis atau luka bakar berat dengan kriteria luka bakar derajat II dan derajat III>20% pada kelompok usia<10 th dan >50th, luka bakar derajat II dan derajat III>25% pada kelompok usia lain, terjadi trauma inhalasi serta luka bakar akibat tegangan tinggi, luka bakar pada populasi resiko tinggi, luka bakar pada tangan, kaki, dan perineum.
2.1.5 Penatalaksaaan Luka Bakar
Menurut Syamsuhidayat dan Jong dalam septiningsih, (2008) penanganan dalam penyembuhan luka bakar antara lain mencegah infeksi dan memberi kesempatan sisa sisa sel epitel untuk berpoliferasi dan menutup permukaan kulit. Skin graft adalah salah satu prosedur pembedahan yang rutin dilakukan dalam suatu rangkaian pengelolaan pasien luka bakar. Tindakan ini memberi arti yang sangat
penting bila dilakukan sedini mungkin pasca trauma, sehingga prosedur ini sering disebut sebagai prosedure pembedahan dini pada luka bakar.
2.2 Konsep Dasar Skin Graft 2.2.1 Definisi
Skin graft yaitu tindakan memindahkan sebagian atau seluruh tebalnya kulit dari satu tempat ke tempat lain supaya hidup di tempat yang baru tersebut dan dibutuhkan suplai darah baru (revaskularisasi) untuk menjamin kelangsungan hidup kulit yang dipindahkan tersebut (Lubis, 2008). Skin graft merupakan teknik untuk melepaskan potongan kulit dari suplay darahnya sendiri dan kemudian memindahkannya sebagai jaringan bebas ke lokasi yang dituju (Sudarth dan Bruner, 2002).
2.2.2 Tujuan dilakukan skin graft (Bisono, 2008). a. Menutup luka yang tidak dapat ditutup secara primer
b. Menutup luka supaya penyembuhan luka tersebut lebih cepat.
c. Menutup luka secara permanen atau sementara (pada crush trauma untuk penilaian vitalitas atau mengontrol pertumbuhan bakteri).
2.2.3 Indikasi skin graft (Bisono, 2008) a. Luka yang luas
b. Luka dengan vaskularisasi yang adekuat
c. Luka tanpa infeksi yang jelas (atau hitung kuman kurang dari 1 x 100.000 koloni kuman/gram jaringan).
2.2.4 Klasifikasi Skin Graft
Menurut (Lubis,2008) skin graft dapat diklasifikasikan berdasarkan asal dan ketebalan.
a. Berdasarkan asal / spesies
1) Autograft : graft bersal dari individu yang sama (berasal dari tubuh yang sama)
2) Homograft : graft berasal dari individu lain yang sama spesiesnya (berasal dari tubuh lain).
3) Heterograft (Xenograft) : graft berasal dari makhluk lain yang berbeda spesiesnya.
b. Berdasarkan Ketebalan
1) Split Thickness Skin Graft (STSG) : graft ini mengandung epidermis dan sebagian dermis. Tipe ini dibagi 3 :
a. Thin Split Thickness Skin Graft, ukuran 8-12/1000 inci.
b. Intermediet (medium) Split Thickness Skin Graft, ukuran 14-20/1000 inci c. Thick Split Thickness Skin Graft, ukuran 22-28/1000 inci.
d. Full Thickness Skin Graft: graft ini terdiri dari epidermis dan seluruh ketebalan dermis.
2.2.5 Vaskularisasi dan Kehidupan Graft
Skin graft membutuhkan vaskularisasi yang cukup untuk dapat hidup sebelum terjadi hubungan yang erat dengan resipien. Setelah kulit dilepas dari donor akan berubah pucat karena terputus dari suplai pembuluh darah. Terjadi kontraksi
kapiler pada graft dan sel eritrosit terperas keluar. Setelah graft ditempelkan ke resipien tampak perubahan-perubahan sebagai berikut (Heriady, 2005) :
a. Proses Imbibisi Plasma (8-12 jam pertama)
1) Yaitu keadaan graft secara pasif menyerap nutrisi melalui lapisan fibrin (menyerap seperti spon).
2) Graft tampak udem, berat graft naik lebih kurang 40% dari berat awal. b. Proses Inoskulasi (22 jam – 72 jam berikutnya)
1) Proses terjadinya hubungan atau anastomosis langsung antara graft dengan pembuluh darah resipien.
2) Pertumbuhan pembuluh darah resipien kedalam saluran endothelial graft. 3) Penetrasi pembuluh darah resipien kedalam dermis graft yang akan
membentuk saluran endothelial baru.
4) Kulit lebih pink sampai merah cherri dan udem graft berkurang.
c. Proses Angiogenesis/ Revaskularisasi dan Maturasi (hari ke-4 sampai hari ke-9).
1) Epitel graft telah bisa mitosis sendiri.
2) Ketebalan kulit mulai meningkat (sampai 7x) dan ketebalan normal lagi mulai hari ke-10 setelah proses deskuamasi terjadi.
3) Graft mengalami maturasi komplit setelah hari ke-12
2.2.6 Perawatan Skin Graft
Menurut Bisono (2008) perawatan skin graft dapat dilakukan sebagai berikut: a. Bila hemostasis dan fiksasi resipien baik, balutan dibuka hari ke5-7, untuk
b. Bila ada hematom/seroma/bekuan darah, dilakukan penggantian kassa lebih sering dan drainase cairan .
c. Bila Take baik, ganti balutan tiap 2-3 hari, bersihkan graft dari debris dan krusta.
d. Bila graft telah matur, graft bisa diberi pelicin/pelunak dan pasien boleh mandi.
e. Mobilisasi jalan bisa dilakukan pada minggu ke-3-4
2.2.7 Syarat-syarat Skin Graft yang baik: a. Vaskularisasi resipien bed yang baik
b. Kontak yang akurat antara skin graft dengan resipien c. Hindari kontaminasi atau infeksi.
2.2.8 Sebab-sebab kegagalan Tindakan Skin Graft: a. Hematom dibawah skin graft.
b. Pergeseran skin graft c. Resipien bed tidak baik
2.3 Konsep Dasar Vacum Assisted closure (VAC) 2.3.1 Definisi
Vacum assisted closure (VAC) merupakan pengembangan yang canggih dari prosedur perawatan luka. Penggunaan vakum drainase membantu untuk menghilangkan darah atau cairan serosa (nanah) dari bagian luka. VAC digunakan untuk manajemen luka dengan menggunakan tekanan negatif atau tekanan sub-atmosfer di tempat luka (Muptadi, 2013)
2.3.2 Komponen Vacum Assisted Closure (VAC) menurut Muptadi 2013 yaitu:
a. Vaccum pump
Vaccum pump berfungsi untuk vakum drainase membantu untuk menghilangkan darah atau cairan serosa (nanah) dari bagian luka menggunakan tekanan negatif atau tekanan sub-atmosfer di tempat luka.
b. Disposable Canisters
Disposable Canisters berfungsi menampung darah atau cairan serosa (nanah) c. Drainage tubing
Drainage tubing berfungsi untuk mengalirkan tekanan negatif dari vaccum pump ke daerah luka dan mengalirkan darah atau cairan serosa (nanah) ke Disposable Canisters
d. Non-adherent wound contact layer or foam
Merupakan lapisan semipermeabel yang mampu ditembus darah atau cairan lain pada luka.
e. Antimicrobial gause Digunakan sebagai antibiotik f. Round or flat wound drain
Menghubungkan drainage tubing dengan luka g. Transparent occlusive dressing
Digunakan untuk menutup luka h. Barrier skin prep wipes Perekat transparant dressing
i. Steril Salin
Untuk irigasi sebelum memasang non-adherent wound contact layer j. Surgical tape
2.3.3 Cara Kerja VAC menurut (Muptadi 2013)
Pada dasarnya teknik ini sangat sederhana. Sepotong busa dengan struktur pori pori terbuka dimasukkan ke dalam luka dan menguras luka dengan perforasi lateral diletakkan di atasnya. Seluruh area kemudian ditutup dengan perekat membran transparan, yang tegas dijamin ke kulit sehat di sekitar tepi luka . Drainage tubbing dihubungkan ke sumber vakum, cairan diambil dari luka melalui busa ke dalam reservoir untuk pembuangan. Membran plastik mencegah masuknya udara dan cairan dari luar. Pastikan seluruh permukaan luka terkena efek tekanan negatif.
2.4 Aplikasi Metode Vac Dalam Perawatan Skin Graft Pada Pasien Luka Bakar
Sistem VAC adalah suatu alat membantu menutup luka, pertama kali dipublikasikan oleh Argenta dan Morykwas pada tahun 1997. Tekanan subatmosferik (tekanan negative) diaplikasikan pada suatu luka sulit sembuh dengan tujuan mempercepat pembentukan jaringan granulasi. Sistem VAC dapat dipakai sebagai terapi adjuvant sebelum atau setelah operasi atau sebagai alternative bagi pasien yang kondisinya tidak memungkinkan untuk pembedahan. Sistem VAC sudah terbukti efetktif untuk menangani luka akut maupun kronis, misalya ulkus kronis, kaki diabetic, ulkus diabetikus, mediastinis, juga dilaporkan
untuk meningkatkan keberhasilan prosedur skin graft pada lokasi yang sulit dan permukaan yang tidak beraturan.
Sistem ini merupakan salah satu cara mempercepat penyembuhan luka melalui mekanisme mengurangi edema jaringan, memacu pertumbuhan kapiler-kapiler sehingga meningkatkan aliran nutrisi yang dibutuhkan untuk metabolisme. Argenta dan Morywas mempostulasikan beberapa faktor mendasari kesuksesan teknik VAC yaitu : pembuangan cairan interstiil berlebih, peningkatan vaskularisasi dan penurunan kolonisasi bakteri dan respons jarinan sekitar luka terhadap gaya mekanik yang diberikan.
Metode ini menggunakan open cell foam steril dari bahan polyurethane atau polyvinyl alcohol di dalam defek, permukaan superficial disiolasi dengan pembungkus adhesive kemudian diberi tekanan subatmofer melalui suction tube pada luka tersebut. Tekanan atmosfer ini member gaya kontrol secara merata ke seluruh permukaan jaringan di bagian luka.
Mekanisme kerja VAC dalam mempercepat penyembuhan luka telah mulai dikembangkan, dan salah satu yang paling terkenal adalah teori model micro mechanical force. Saxena, et al (dalam Rini, 2005) dari Harvard Medical School melaporkan pengamatan tentang perubahan tingkat seluler akibat proses mekanis, dengan membuat suatu model simulasi komputer. Model ini memprediksi perubahan mikro (microdeformation) dasar luka dibandingkan dengan perubahan histologis pada luka secara klinis yang diberi sistem VAC dan dianalisis dengan komputer. Sesuai hipotesa, adanya kekuatan mekanis pada luka mampu mendorong perubahan tidak saja pada tingkat jaringan tetapi juga pada tingkat sel
meregang. Sel yang mampu meregang akan berpoliferasi dan secara signifikan merangsang angiogenesis untuk meningkatkan proses penyembuhan luka. Pada model hasil konversi dengan komputer tampak bahwa akibat adanya perbedaan tekanan dan perbedaan perbandingan elastisitas luka dan penopang busa menghasilkan gelombang pada permukaan luka dan tegangan secara mikroskopis. Aplikasi VAC setelah tujuh hari menunjukkan peningkatan undulasi dan vaskularisasi pada area luka yang sama, berbeda dengan permukaan luka yang tidak diberi sistem VAC.
Disimpulkan oleh Rini (2005) dengan efek dari terjadinya proses micromechanical force diantaranya adalah mampu menstimulai proliferasi sel, mempercepat penyembuhan luka. Mampu meningkatkan ketegangan jaringan 5 hingga 20%, tergantung dari stadium penyembuhan luka yang konsisten dengan tingkat peregangan sel merangsang proliferasi sel. Growth factor atau matriks protein ekstraseluler meskipun esensial tetapi tidak cukup menstimulasi proliferasi sel. Agar kedua unsur kimia ini dapat direspons, sel membutuhkan konteks fisik yang sesuai. Pada luka, struktur secara fisik sudah tidak beraturan/terputus – putus, sehingga proses peregangan sel dan tegangan isometric pada permukaan sel tidak berlangsung.
Modifikasi VAC yang pernah dilakukan di Negara lain, diantaranya Jepang pada tahun 2003 menggunakan drainage punch pada jaringan sekitar yang diundermind akibat tidak berfungsinya sponge akibat tersumbat oleh jaringan nekrotik yang banyak. Italia pada tahun 2001, sebuah botol drainage suction yang diberi tekanan awal 300 mmHg, kemudian pasien bisa pulang. Tekanan akan turun dalam 1
minggu menjadi 150 mmHg. Pasien datang lagi untuk menambah tekanan negatifnya menjadi 300 mmHg. Di Inggris pada tahun 2001 sebuah drainage suction tertutup konvensional dipasang melewati tepi luka abdomen, dengan trochart menembus kulit ditutup dengan tegaderm/opsite. Ujung kateter 3 mm suction drainage dihubungan dengan 40 ml compressed bellow reservoir untuk aplikasi tekanan negatif kemudian difiksasi dengan abdominal binder.