BAB 2
TINJAUAN PUSTAKA
2.1 Kanker Leher Rahim 2.1.1. Anatomi Leher Rahim
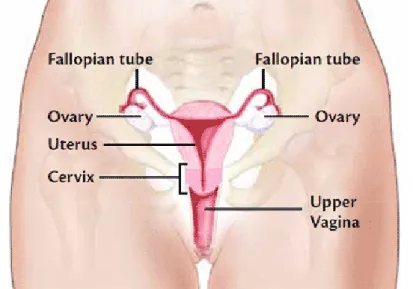
Leher rahim adalah bagian dari sistem reproduksi wanita.Lokasi leher rahim adalah di panggul.Leher rahim terletak di bagian bawah, manakala bagian sempit terletak di uterus (rahim).Leher rahim merupakan sebuah lorong di mana leher rahim menghubungkan rahim ke vagina.Selama periode menstruasi, darah mengalir dari rahim melalui leher rahim ke dalam vagina.Vagina mengarah ke luar tubuh.Leher rahim juga membuat lendir. Saat berhubungan seksual, lendir akan membantu sperma bergerak dari vagina melalui leher rahim ke dalam rahim. Selama masa kehamilan, serviks dalam keadaan tertutup rapat untuk membantu menjaga bayi di dalam rahim.Pada saat persalinan, serviks membuka untuk memungkinkan bayi untuk melewati vagina (National Cancer Institute, 2012).
2.1.2. Sel Kanker
Sebagian besar kanker serviks dimulai pada sel-sel yang melapisi leher rahim.Sel-sel ini tidak tiba-tiba berubah menjadi kanker.Sebaliknya, sel-sel normal dari leher rahim pertama secara bertahap mengembangkan perubahan pra-kanker yang berubah menjadi pra-kanker.Dokter menggunakan beberapa istilah untuk menggambarkan perubahan pra-kanker, termasuk neoplasia serviks intraepithelial (CIN), lesi squamous intraepithelial (SIL), dan displasia.Perubahan ini dapat dideteksi dengan tes Pap dan diobati untuk mencegah kanker dari berkembang.Ada 2 jenis utama kanker serviks karsinoma sel skuamosa dan adenokarsinoma.Sekitar 80% sampai 90% dari kanker serviks adalah karsinoma sel skuamosa.Di bawah mikroskop, kanker jenis ini terdiri dari sel-sel yang seperti sel-sel skuamosa. (American Cancer Society, 2013)
2.1.3 Definisi Kanker Leher Rahim
Kanker leher rahim adalah penyakit di mana sel-sel leher rahim menjadi abnormal dan mulai pertumbuhan tidak terkendali, dan membentuk tumor (Margaret,2002).
2.1.4 Epidemiologi
Estimasi American Cancer Society untuk kanker serviks di Amerika adalah untuk 2014 :
1. 12.360 kasus baru kanker serviks akan didiagnosis
2. 4.020 wanita akan meninggal akibat kanker serviks. Penelitian WHO tahun 2005 menyebutkan, terdapat lebih dari 500.000 kasus baru, dan 260.000 kasus kematian akibat kanker leher rahim, 90% diantaranya terjadi di negara berkembang.
Angka insidens tertinggi ditemukan di negara-negara Amerika bagian tengah dan selatan, Afrika timur, Asia selatan, Asia Tenggara dan Melanesia. The Cervical Cancer Crisis Card: Death Count mengungkapkan sejumlah besar perempuan yang meninggal di Asia. India sendiri merupakan 26,4% dari semua wanita meninggal karena kanker serviks di seluruh dunia, dengan China, Bangladesh, Pakistan, Indonesia dan Thailand juga menunjukkan kejadian kematian yang tinggi. Jumlah kematian di Indonesia adalah sekitar 7493 menurut The Cervical Cancer Crisis Card: Death Count. Angka kematian menekankan bahwa Afrika adalah tempat yang paling berbahaya untuk seorang wanita terpapar
dengan kanker serviks. Semua sepuluh negara dengan angka kematian kanker serviks tertinggi dapat ditemukan di Afrika. Menurut mortalitas dalam The Cervical Cancer Crisis Card: Death Count, Indonesia mencatat mortalitas sebanyak 700.000 dengan kedudukan ke-27 (Cervical Cancer Global Crisis Card, 2013).
2.1.5 Penyebab Kanker Rahim
Infeksi umum Human Papilloma Virus (HPV) merupakan penyebab sekitar 90% dari semua kanker leher rahim.Ada lebih dari 80 jenis Human Papilloma Virus (HPV).Sekitar 30 jenis ini dapat menular seksual, termasuk yang menyebabkan kutil kelamin (papiloma).Sekitar setengah dari Human Papilloma Virus (HPV) yang menular seksual yang berhubungan dengan kanker leher rahim.Human Papilloma Virus(HPV) "berisiko tinggi" menghasilkan protein yang dapat menyebabkan sel-sel epitel serviks tumbuh tak terkendali.Virus ini membuat protein kedua yang mengganggu penekan tumor yang diproduksi oleh sistem kekebalan tubuh manusia.Human Papilloma Virus (HPV)-16 galur diperkirakan menjadi penyebab sekitar 50% kanker leher rahim (Margaret,2002). 2.1.6 Faktor Risiko Kanker Rahim
Suatu faktor risiko adalah sesuatu yang mengubah kesempatan anda untuk mendapatkan penyakit seperti kanker.Kanker yang berbeda memiliki faktor risiko yang berbeda.Merokok merupakan faktor risiko berbagai jenis kanker. Tetapi memiliki faktor risiko, atau bahkan beberapa, tidak berarti bahwa anda akan mendapatkan penyakit ini. Beberapa faktor risiko meningkatkan kesempatan anda untuk mengembangkan kanker leher rahim.Wanita tanpa faktor risiko ini jarang mengembangkan kanker leher rahim.Ketika seorang wanita mengembangkan kanker leher rahim atau perubahan pra-kanker, hal itu mungkin tidak mungkin untuk mengatakan dengan pasti bahwa faktor risiko tertentu adalah penyebabnya. Dalam memikirkan faktor risiko, hal ini membantu untuk fokus pada mereka yang Anda dapat mengubah atau menghindari (seperti merokok atau infeksi human papilloma virus), daripada mereka yang anda tidak bisa (seperti usia dan riwayat keluarga). Namun, masih penting untuk mengetahui tentang faktor risiko yang tidak dapat diubah, karena itu lebih penting bagi wanita yang memiliki
faktor-faktor ini untuk mendapatkan Pap Smear secara teratur untuk mendeteksi dini kanker leher rahim (American Cancer Society,2013).
Human Papilloma Virus (HPV)
Human Papilloma Virus (HPV) dapat menginfeksi sel-sel pada permukaan kulit, dan mereka yang melapisi alat kelamin, anus, mulut dan tenggorokan, tapi bukan darah atau organ seperti jantung atau paru-paru.Human Papilloma Virus (HPV) dapat ditularkan dari satu orang ke orang lain selama kontak kulit - ke-kulit. Salah satu cara Human Papilloma Virus (HPV) menyebar melalui hubungan seks, termasuk hubungan seks vagina dan anus dan bahkan seks oral (American Cancer Society,2013).
Berbagai jenis Human Papilloma Virus (HPV) menyebabkan kutil di berbagai bagian tubuh. Beberapa menyebabkan kutil umum pada tangan dan kaki; orang lain cenderung menyebabkan kutil pada bibir atau lidah. Beberapa jenis Human Papilloma Virus (HPV) dapat menyebabkan kutil pada atau di sekitar alat kelamin perempuan dan laki-laki dan di daerah anal.Kutil ini mungkin nyaris tak terlihat atau mereka mungkin beberapa inci.Ini dikenal sebagai kutil kelamin atau kondiloma akuminata.Kebanyakan kasus kutil kelamin disebabkan oleh HPV 6 dan HPV 11.Mereka disebut tipe risiko rendah Human Papilloma Virus (HPV) karena mereka jarang berhubungan dengan kanker. Jenis Human Papilloma Virus (HPV) lain disebut jenis berisiko tinggi karena mereka sangat terkait dengan kanker, termasuk kanker leher rahim, vulva, dan vagina pada wanita, kanker penis pada pria, dan kanker anus, mulut, dan tenggorokan pada laki-laki dan perempuan . Jenis risiko tinggi termasuk HPV 16, HPV 18, HPV 31, HPV 33, dan HPV 45, serta beberapa orang lain. Mungkin ada ada tanda-tanda infeksi dengan Human Papilloma Virus (HPV) risiko tinggi sampai perubahan pra - kanker atau kanker berkembang.Dokter percaya bahwa seorang wanita harus terinfeksi Human Papilloma Virus (HPV) untuk mengembangkan kanker leher rahim.Meskipun hal ini dapat berarti infeksi dengan salah satu jenis risiko tinggi, sekitar dua - pertiga dari semua kanker leher rahim disebabkan oleh HPV 16 dan 18 (American Cancer Society, 2013).
Merokok
Ketika seseorang merokok, mereka dan orang-orang di sekitarnya yang terkena bahan kimia penyebab kanker yang mempengaruhi organ-organ selain dari paru-paru.Zat berbahaya ini diserap melalui paru-paru dan dibawa dalam aliran darah ke seluruh tubuh.Wanita yang merokok sekitar dua kali lebih mungkin sebagai bukan-perokok untuk mendapatkan kanker leher rahim.Tembakau oleh-produk telah ditemukan dalam lendir leher rahim wanita yang merokok.Para peneliti percaya bahwa zat ini merusak DNA dari sel-sel leher rahim dan dapat berkontribusi terhadap perkembangan kanker serviks. Merokok juga membuat sistem imun kurang efektif dalam melawan infeksi Human Papilloma Virus(HPV) (American Cancer Society, 2013).
Immunosuppression
Human immunodeficiency virus (HIV), virus penyebab AIDS, kerusakan sistem kekebalan tubuh dan menempatkan perempuan pada risiko tinggi untuk infeksi Human Papilloma Virus (HPV).Hal ini mungkin menjelaskan mengapa wanita dengan AIDS memiliki peningkatan risiko untuk kanker leher rahim.Sistem kekebalan tubuh adalah penting dalam menghancurkan sel-sel kanker dan memperlambat pertumbuhan dan penyebaran mereka.Pada wanita dengan Human Immunodeficiency Virus (HIV), sebuah pra-kanker leher rahim mungkin berkembang menjadi kanker invasif lebih cepat dari biasanya. Kelompok lain dari wanita berisiko kanker leher rahim wanita yang menerima obat untuk menekan respon kekebalan tubuh mereka, seperti yang sedang dirawat karena penyakit autoimun (dimana sistem imun melihat jaringan tubuh sendiri sebagai benda asing dan menyerang mereka, karena akan kuman ) atau mereka yang telah memiliki transplantasi organ (American Cancer Society, 2013).
Infeksi Chlamydia
Chlamydia adalah jenis yang relatif umum dari bakteri yang dapat menginfeksi sistem reproduksi.Hal ini menyebar melalui kontak seksual.Infeksi Chlamydia dapat menyebabkan peradangan panggul, yang menyebabkan infertilitas.Beberapa studi telah melihat risiko yang lebih tinggi dari kanker leher rahim pada wanita yang hasil tes darah menunjukkan bukti infeksi Chlamydia
masa lalu atau saat ini (dibandingkan dengan wanita yang memiliki hasil tes normal). Wanita yang terinfeksi Chlamydia seringkali tidak memiliki gejala Bahkan, mereka mungkin tidak tahu bahwa mereka terinfeksi sama sekali kecuali mereka diuji untuk Chlamydia selama pemeriksaan panggul (American Cancer Society, 2013)
Kontrasepsi Oral (Oral)
Ada bukti bahwa mengambil kontrasepsi oral (oral) untuk waktu yang lama meningkatkan risiko kanker leher rahim.Penelitian menunjukkan bahwa risiko kanker leher rahim naik semakin lama seorang wanita mengambil kontrasepsi oral, tapi risiko kembali turun lagi setelah kontrasepsi oral dihentikan. Dalam sebuah penelitian, risiko kanker leher rahim ditemukan dua kali lipat pada wanita yang mengambil pil KB lebih dari 5 tahun, tetapi risiko kembali normal 10 tahun setelah mereka dihentikan (American Cancer Society,2013).
The American Cancer Society percaya bahwa seorang wanita dan dokter harus mendiskusikan apakah manfaat menggunakan kontrasepsi oral lebih besar daripada potensi resiko. Seorang wanita dengan beberapa mitra seksual harus menggunakan kondom untuk mengurangi resiko nya penyakit menular seksual apa pun lainnya bentuk kontrasepsi dia menggunakan (American Cancer Society, 2013).
Intrauterine Device Use (IUD)
Sebuah penelitian baru menemukan bahwa wanita yang pernah digunakan alat kontrasepsi dalam rahim (IUD) memiliki risiko lebih rendah terkena kanker leher rahim.Efek pada risiko terlihat bahkan pada wanita yang memiliki IUD untuk kurang dari satu tahun, dan efek perlindungan tetap setelah IUD telah dihapus.Penggunaan IUD juga dapat menurunkan risiko endometrium (rahim) kanker.Namun, IUD memiliki beberapa risiko.Seorang wanita tertarik menggunakan IUD pertama harus mendiskusikan potensi risiko dan manfaat dengan dokter. Juga, seorang wanita dengan beberapa pasangan seksual harus menggunakan kondom untuk mengurangi resiko nya penyakit menular seksual apa pun lainnya bentuk kontrasepsi dia menggunakan (American Cancer Society, 2013).
Multiple Full-Term Pregnancies
Wanita yang telah memiliki 3 atau lebih kehamilan penuh panjang memiliki peningkatan risiko mengembangkan kanker leher rahim.Tidak ada yang tahu mengapa hal ini benar.Satu teori adalah bahwa para wanita harus memiliki hubungan seks tanpa kondom untuk hamil, sehingga mereka mungkin memiliki lebih banyak eksposur terhadap Human Papilloma Virus (HPV).Selain itu, penelitian telah menunjukkan perubahan hormonal selama kehamilan karena mungkin membuat wanita lebih rentan terhadap infeksi Human Papilloma Virus (HPV) atau pertumbuhan kanker. Pikiran lain adalah bahwa wanita hamil mungkin memiliki sistem kekebalan tubuh lemah, memungkinkan untuk infeksi Human Papilloma Virus (HPV) dan pertumbuhan kanker (American Cancer Society, 2013)
Dietilstilbestrol (DES)
Dietilstilbestrol (DES) adalah obat hormonal yang diberikan kepada beberapa wanita untuk mencegah keguguran antara tahun 1940 dan 1971. Perempuan yang ibunya mengambil Dietilstilbestrol (DES) (saat hamil dengan mereka) mengembangkan adenokarsinoma-sel jernih dari vagina atau leher rahim lebih sering daripada bisaanya akan diharapkan. Kanker jenis ini sangat jarang terjadi pada wanita yang belum terkena Dietilstilbestrol (DES). Ada sekitar 1 kasus kanker jenis ini di setiap 1.000 wanita yang ibunya mengambil Dietilstilbestrol (DES) selama kehamilan. Ini berarti bahwa sekitar 99,9% dari "Dietilstilbestrol (DES) daughters (putri)" tidak mengembangkan kanker ini. Dietilstilbestrol (DES) terkait adenokarsinoma sel jernih lebih sering terjadi pada vagina dari leher rahim.Risiko tampak tertinggi pada wanita yang ibunya mengambil obat selama pertama mereka 16 minggu kehamilan.Usia rata-rata perempuan ketika mereka didiagnosis dengan Dietilstilbestrol (DES) terkait adenocarcinoma-sel jernih adalah 19 tahun. Karena penggunaan Dietilstilbestrol (DES) selama kehamilan dihentikan oleh FDA pada tahun 1971, bahkan anak-anak perempuan Dietilstilbestrol (DES) termuda lebih tua dari 35 - melewati usiarisiko tertinggi. Namun, tidak ada usiacut-off pada perempuan aman dari kanker Dietilstilbestrol (DES)-terkait. Dokter tidak tahu persis bagaimana
perempuan lama akan tetap beresiko.Daughter's (Putri) Dietilstilbestrol (DES) juga mungkin menghadapi peningkatan risiko mengembangkan kanker sel skuamosa dan pra-kanker leher rahim terkait dengan Human Papilloma Virus (HPV) (American Cancer Society, 2013).
2.1.7 Patogenesis
Ada bukti molekuler pemasangan menghubungkan HPV dengan kanker pada kanker serviks umumnya dan pada khususnya.DNA HPV terdeteksi dengan teknik hibridisasi di lebih dari 95% dari kanker serviks. Tipe HPV tertentu yang berhubungan dengan kanker serviks (resiko tinggi) versus kondiloma (risiko rendah); rendah (termasuk tipe 6, 11, 42, 44, 53, 54, 62, dan 66) dan jenis berisiko tinggi (termasuk tipe 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58 , 59, dan 68).Data percobaan menunjukkan bahwa virus (E6 dan E7) gen HPV risiko tinggi dapat mengganggu siklus sel melalui pengikatan RB dengan up-peraturan cyclin E (E7) dan p16INK4 ; mengganggu jalur kematian sel dengan mengikat p53 (E6) ; menginduksi Sentrosom duplikasi dan ketidakstabilan genomik (E6, E7) ; dan mencegah penuaan replikatif dengan up-peraturan telomerase (E6) (Bab 7). HPV E6 menginduksi degradasi cepat p53 melalui ubiquitin - dependent proteolisis, mengurangi tingkat p53 oleh dua sampai tiga kali lipat.Kompleks E7 dengan hypophosphorylated (aktif) bentuk RB, mempromosikan proteolisis yang melalui jalur proteosome. Karena RB hypophosphorylated biasanya menghambat masuknya S - fase melalui mengikat faktor transkripsi E2F, dua onkogen virus bekerja sama untuk mempromosikan sintesis DNA sementara mengganggu pertumbuhan penangkapan p53 - dimediasi dan apoptosis sel yang diubah secara genetik. Dengan demikian, onkogen virus sangat penting dalam memperpanjang masa hidup sel- epitel komponen penting genital perkembangan tumor.Keadaan fisik virus berbeda pada lesi yang berbeda, yang terintegrasi ke dalam DNA inang pada kanker, dan hadir sebagai gratis (episomal) DNA virus dalam kondiloma dan lesi prakanker yang paling.Kelainan kromosom tertentu, termasuk penghapusan pada 3p dan amplifikasi dari 3q, telah dikaitkan dengan kanker yang mengandung spesifik (HPV-16) papillomaviruses. Paling menarik, data terakhir menunjukkan
bahwa vaksin ditujukan terhadap papillomaviruses dapat mencegah infeksi dan perkembangan gangguan prakanker (Kumar, 2005).
Intraepithelial Neoplasia Leher Rahim (CIN)
Kanker leher rahim bisaanya memakan waktu bertahun-tahun untuk berkembang. Sebelum itu terjadi, sel-sel pada leher rahim yang sering menunjukkan perubahan yang dikenal sebagai neoplasia leher rahim intraepithelial (CIN) atau, kurang umum, leher rahim intraepithelial neoplasia kelenjar (CGIN) (NHS choices, Cervical Cancer Causes, 2013)
CIN dan CGIN adalah kondisi pra-kanker. Kondisi pra-kanker tidak menimbulkan ancaman langsung terhadap kesehatan seseorang, namun mereka berpotensi dapat berkembang menjadi kanker di masa depan. Namun, bahkan jika anda mengembangkan CIN atau CGIN, kemungkinan itu berkembang menjadi kanker leher rahim sangat kecil dan jika perubahan itu ditemukan selama skrining serviks, pengobatan sangat sukses. Perkembangan dari terinfeksi dengan Human Papilloma Virus (HPV) untuk mengembangkan CIN atau CGIN dan kemudian mengembangkan kanker leher rahim sangat lambat, sering mengambil antara 10 dan 20 tahun (NHS choices, Cervical Cancer Causes, 2013).
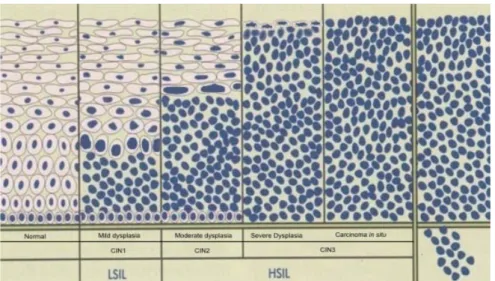
Studi histologis epitel serviks pada wanita dengan kanker skuamosa serviks telah menunjukkan bahwa kadang-kadang tahap peralihan dalam perkembangan kanker invasif dapat diidentifikasi.Ini disebut tahap microinvasive kanker serviks.Pada tahap ini, sel neoplastik individu atau kelompok kecil sel-sel neoplastik dapat dilihat dalam untuk membran basal membatasi lesi CIN.Hal ini dianggap sebagai bukti awal invasi.Sebagai tumor berkembang ke tahap invasif, lidah sel tumor memperpanjang dari epitel serviks jauh ke dalam stroma yang mendasari.Tumor dapat menginvasi cukup luas lokal tetapi untimately menyerang pembuluh darah dan saluran limfatik yang mengarah ke penyebaran metastasis. (Cervical Cytology, Leonardo da Vinci, 2013).
Gambar 2.2 Tampilan grafik dari tahapan perkembangan kanker kanker serviks skuamosa dan menunjukkan perkembangan dari epitel normal melalui CIN 1, CIN2 dan CIN3 untuk microinvasive dan kanker invasive (Cervical Cytology, Leonardo da Vinci, 2013)
Riwayat Keluarga Kanker Leher Rahim
Kanker leher rahim dapat berjalan dalam beberapa keluarga. Jika ibu atau saudara perempuan menderita kanker leher rahim, kemungkinan Anda terserang penyakit itu adalah 2 sampai 3 kali lebih tinggi daripada jika tidak ada orang dalam keluarga memilikinya. Beberapa peneliti menduga bahwa beberapa contoh dari kecenderungan keluarga ini disebabkan oleh kondisi warisan yang membuat beberapa wanita kurang mampu melawan infeksi HPV daripada yang lain. Dalam kasus lain, perempuan dari keluarga yang sama sebagai pasien yang sudah didiagnosis bisa lebih mungkin untuk memiliki satu atau lebih faktor risiko non-genetik lain yang sebelumnya diuraikan dalam bagian ini.(NHS choices, Cervical Cancer Causes,2013)
Kemiskinan
Kemiskinan juga merupakan faktor risiko untuk kanker serviks. Banyak perempuan berpenghasilan rendah tidak memiliki siap akses ke pelayanan perawatan kesehatan yang memadai, termasuk tes Pap smear. Ini berarti mereka mungkin tidak bisa diskrining atau dikerjakan untuk serviks pra-kanker (American Cancer Society, 2013).
2.1.8 Gejala Klinis
Tanda adalah sesuatu yang dapat diamati dan diakui oleh dokter atau profesional kesehatan (misalnya, ruam).Gejala adalah sesuatu yang hanya pada orang yang mengalami dapat merasa dan tahu (misalnya, rasa sakit atau kelelahan).Tanda-tanda dan gejala dari kanker serviks juga dapat disebabkan oleh kondisi kesehatan lainnya.Hal ini penting untuk memiliki gejala yang tidak bisaa diperiksa oleh dokter.Tanda-tanda dan gejala dari kanker serviks juga dapat disebabkan oleh kondisi kesehatan lainnya.Hal ini penting untuk memiliki gejala yang tidak bisaa diperiksa oleh dokter. Tanda dan gejala dari kanker serviks tidak normal vagina perdarahan, bercak atau keluarnya bernoda darah dari vagina antara periode, periode sangat panjang atau berat, perdarahan setelah hubungan seksual, pendarahan setelah douching perdarahan atau keluarnya berdarah dari vagina setelah menopause, nyeri selama hubungan seksual, jelas, cairan yang encer dari vagina, peningkatan jumlah keluarnya dari keluarnya vagina dan berbau amis dari vagina. Tanda-tanda lambat terjadi seperti kanker tumbuh lebih besar atau menyebar ke bagian lain dari tubuh, termasuk organ-organ lain nyeri di daerah panggul atau punggung bawah yang mungkin turun kaki, pembengkakan (edema) dari kaki, perubahan dalam kebisaaan kandung kemih, hilangnya kontrol kandung kemih (inkontinensia), darah dalam urin (hematuria), perubahan kebisaaan buang air besar, darah dalam tinja, sembelit, anemia, yang menyebabkan kelelahan, kekurangan energi dan sesak napas serta penurunan berat badan (Canadian Cancer Society,2013).
2.1.9. Gambaran Histopatologi
Organisasi Kesehatan Dunia (WHO) mengakui dua jenis histologis utama kanker invasive : Karsinoma skuamosa (yang merupakan sekitar 85% dari semua kasus) Adenokarsinoma (yang merupakan sekitar 10-12% dari semua kasus). (Cervical Cytology, Leonardo da Vinci, 2013).
Karsinoma Skuamosa
Karsinoma skuamosa diatur lebih lanjut yang diketik menurut apakah mereka keratinisasi atau non keratinisasi karsinoma.Keratinisasi Karsinoma
mungkin juga dibedakan atau cukup dibedakan dan terdiri dari sel-sel tumor yang besar.The karsinoma non keratinisasi (karsinoma buruk berdiferensiasi) mungkin sel besar atau jenis sel kecil (Cervical Cytology, Leonardo da Vinci, 2013).
Adenokarsinoma
Adenokarsinoma kurang sering ditemukan dan meskipun masing-masing jenis berbeda secara histologi tidak jarang untuk dua atau lebih bentuk histologis adenokarsinoma untuk hadir dalam tumor tunggal. Frekuensi kewujudan yang sering karsinoma kelenjar dan skuamosa menunjukkan bahwa mereka mungkin memiliki asal mula yang sama di sel cadangan(reserve) serviks serta etiologi umum. Jenis yang paling sering adenokarsinoma dapat ditemukan di leher rahim adalah jenis endoserviks adenokarsinoma mucinous.Tiga nilai karsinoma endoserviks diakui-baik dibedakan, cukup berdiferensiasi dan diferensiasi buruk - tergantung pada kesamaan sel tumor pada lapisan epitel kelenjar endoserviks (Cervical Cytology, Leonardo da Vinci, 2013).
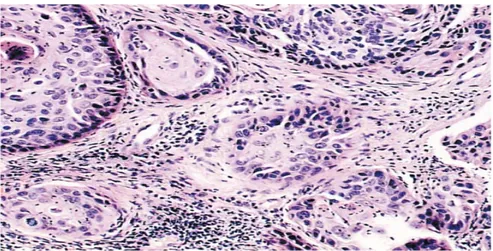
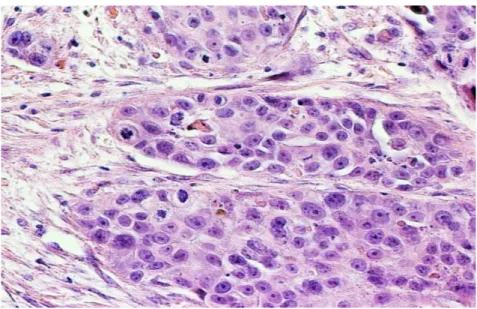
Gambar 2.3 Keratinizing invasif karsinoma sel skuamosa (histologi).Kelompok sel-sel kanker (->) menyerang stroma di mana sel-sel inflamasi yang terlihat (Cervical Cytology, Leonardo da Vinci, 2013).
Gambar 2.4 Karsinoma invasif diferensiasi sel skuamosa (histologi).Pandangan daya tinggi dari sekelompok sel-sel kanker.Catatan keratinisasi sel tumor di pusat (->) (Cervical Cytology, Leonardo da Vinci, 2013).
Gambar 2.5 Karsinoma invasif diferensiasi sel skuamosa (histologi).Pandangan daya tinggi dari sekelompok sel-sel kanker.Catatan fitur morfologi nuklir keganasan dan mitosis (->) (Cervical Cytology, Leonardo da Vinci, 2013).
Gambar 2.6 Nonkeratinizing karsinoma sel skuamosa invasif (histologi). (Cervical Cytology, Leonardo da Vinci, 2013).
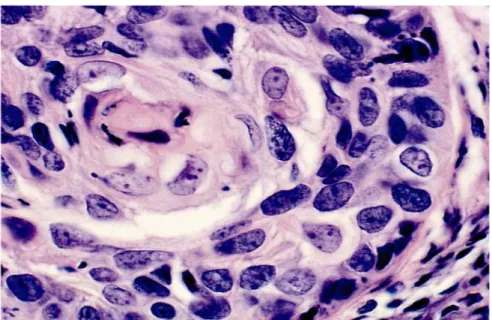
Gambar 2.7 Adenokarsinoma serviks - baik diferensiasi (histologi).Sel tumor catatan yang membentuk kelenjar.Kelenjar yang padat dan menembus luar stroma epitel serviks ke dinding fibromuskular serviks.Sel-sel tumor yang melapisi kelenjar yang menunjukkan hilangnya abnormal polaritas inti yang besar, hiperkromatik dan tidak teratur.Gambaran mitosis sering hadir(Cervical Cytology, Leonardo da Vinci, 2013).
2.1.10 Diagnosa
Pemeriksaan diagnostik untuk kanker serviks bisaanya dilakukan bila gejala kanker serviks hadir, seperti perdarahan vagina abnormal.Seterusnya, dokter mencurigai kanker serviks setelah berbicara dengan seorang wanita tentang kesehatan dan menyelesaikan pemeriksaan fisik. Akhir sekali, tes rutin (seperti tes Pap) menunjukkan perubahan abnormal pada sel-sel leher rahim (American Cancer Society,2013)
Pemeriksaan Diagnostik Riwayat medis dan pemeriksaan fisik
Tes Pap Smear Kolposkopi Biopsi Staging FIGO
2.1.11. Tes Pap Smear
Kanker serviks pertama kali terdeteksi dengan tes Pap yang dilakukan sebagai bagian dari pemeriksaan panggul rutin.Vagina tersebar dengan logam atau instrumen plastik yang disebut spekulum. Sebuah swab digunakan untuk menghilangkan lendir dan sel-sel dari leher rahim. Sampel ini dikirim ke laboratorium untuk pemeriksaan mikroskopis.Tes Pap adalah alat skrining daripada alat diagnostik.Hal ini sangat efisien dalam mendeteksi kelainan serviks.Bethesda System bisaanya digunakan untuk melaporkan hasil tes Pap.Sebuah tes yang negatif berarti tidak ada kelainan yang hadir dalam jaringan serviks.Sebuah tes Pap positif menggambarkan sel-sel serviks yang abnormal sebagai kelas rendah atau kelas tinggi SIL, tergantung pada tingkat displasia.Sekitar 5-10% dari tes Pap menunjukkan kelainan minimal ringan. Namun, sejumlah faktor lain selain kanker serviks dapat menyebabkan kelainan, termasuk peradangan dari bakteri atau infeksi jamur. Beberapa bulan setelah infeksi diobati, tes Pap diulang (American Cancer Society,2013).
Sitologi adalah cabang ilmu pengetahuan yang berhubungan dengan struktur dan fungsi sel. Hal ini juga mengacu pada tes untuk mendiagnosa kanker dan pra-kanker dengan melihat sel-sel di bawah mikroskop.Tes Pap (Pap smearatau) adalah prosedur yang digunakan untuk mengumpulkan sel dari leher
rahim untuk pengujian sitologi serviks. Terlebih dahulu, profesional perawat kesehatan memasukkan spekulum ke dalam vagina .Sebuah spekulum adalah logam atau instrumen plastik yang membuat vaginanya terbuka sehingga serviks dapat terlihat dengan jelas.Selanjutnya, dengan menggunakan spatula kecil, sampel sel dan lendir ringan dikorek dari exocervix (permukaan leher rahim yang paling dekat dengan vagina).Sebuah sikat kecil atau kapas-tipped kemudian dimasukkan ke dalam pembukaan serviks untuk mengambil sampel dari endoserviks (dalam bagian dari leher rahim yang terdekat dengan tubuh rahim). Sampel sel tersebut kemudian disusun sehingga mereka dapat diperiksa di bawah mikroskop di laboratorium.Hal ini dilakukan dalam 2 cara utama yaitu sitologi konvensional dan sitologi berbasis cairan (American Cancer Society,2013).
2.1.11.a. Sitologi Konvensional
Salah satu metode adalah untuk mengolesi sampel langsung ke slide mikroskop kaca, yang kemudian dikirim ke laboratorium. Semua sampel sitologi serviks ditangani dengan cara ini minimal 50 tahun. Metode ini bekerja dengan baik dan relatif murah, tetapi memiliki beberapa kekurangan. Satu masalah dengan metode ini adalah bahwa sel-sel dioleskan ke slide kadang-kadang menumpuk satu sama lain, sehingga sulit untuk melihat sel-sel di bagian bawah tumpukan. Selain itu, sel-sel darah putih (nanah), lendir meningkat, sel-sel ragi, atau bakteri dari infeksi atau peradangan dapat menyembunyikan sel-sel serviks. Masalah lain adalah bahwa jika slide tidak diobati (dengan pengawet) segera, sel-sel dapat mengering. Hal ini dapat membuat sulit untuk mengetahui apakah ada sesuatu yang salah dengan sel. Jika sel serviks tidak dapat dilihat dengan baik(karena salah satu masalah ini), tes ini kurang akurat, dan mungkin perlu diulang (American Cancer Society,2013).
2.1.11.b. Sitologi Berbasis Cairan
Cara lain adalah dengan menempatkan sampel sel dari leher rahim ke dalam cairan pengawet khusus (bukannya menempatkan mereka pada slide secara langsung). Botol yang berisi sel-sel dan cairan dikirim ke laboratorium. Teknisi kemudian menggunakan instrumen laboratorium khusus untuk menyebarkan beberapa sel dalam cairan ke slide kaca untuk melihat di bawah mikroskop.
Metode ini disebut sitologi berbasis cairan, atau tes Pap berbasis cairan.Cairan membantu menghilangkan beberapa lendir, bakteri, ragi, dan sel nanah dalam sampel. Hal ini juga memungkinkan sel-sel leher rahim yang akan menyebar lebih merata pada slide dan membuat mereka mengering dan menjadi terdistorsi. Sel disimpan dalam kaleng cair juga diuji untuk HPV.Dengan menggunakan pengujian berbasis cairan dapat mengurangi kemungkinan bahwa tes Pap perlu diulang, namun tidak menemukan lebih pra-kanker dari tes Pap teratur.Tes berbasis cairan juga lebih mungkin untuk menemukan perubahan sel yang tidak pra-kanker tetapi yang perlu diperiksa lebih lanjut - yang mengarah ke tes yang tidak perlu. Metode ini juga lebih mahal daripada tes Pap bisa (American Cancer Society,2013).
2.1.11.c. Bagaimana Hasil Tes Pap Dilaporkan
Sistem ini paling banyak digunakan untuk menggambarkan hasil tes Pap adalah The Bethesda System (TBS). Sistem ini telah direvisi dua kali sejak itu dikembangkan pada tahun 1988: pada tahun 1991 dan, terakhir, pada tahun 2001 Informasi berikut ini didasarkan pada versi 2001. The 3 kategori umum adalah: (American Cancer Society, 2013)
• Negatif lesi intraepitelial atau keganasan • kelainan sel epitel
• neoplasma ganas yang lain
Negatif untuk Lesi Intraepitelial atau Keganasan
Kategori pertama ini berarti bahwa tidak ada tanda-tanda kanker, perubahan pra-kanker, atau kelainan penting lainnya yang ditemukan.Beberapa spesimen dalam kategori ini muncul sepenuhnya normal. Orang lain mungkin memiliki temuan yang tidak berhubungan dengan kanker serviks, seperti tanda-tanda infeksi dengan ragi, herpes, atau Trichomonas vaginalis (parasit mikroskopis), misalnya. Spesimen dari beberapa kasus juga dapat menunjukkan perubahan sel reaktif, yang merupakan cara sel-sel serviks merespon infeksi atau iritasi lainnya (American Cancer Society,2013).
Kelainan sel epitel
Kategori kedua, kelainan sel epitel, berarti bahwa sel-sel yang melapisi leher rahim atau menunjukkan perubahan vagina yang mungkin kanker atau kondisi pra-kanker.Kategori ini dibagi menjadi beberapa kelompok untuk sel skuamosa dan sel-sel kelenjar. Kelainan sel epitel sel skuamosa disebut: (American Cancer Society, 2013).
• Sel skuamosa atipikal (ASC)
• Lesi squamous intraepithelial (SIL) • Karsinoma sel skuamosa
• Adenokarsinoma • Sel glandular atipikal
Sel skuamosa atipikal (ASC):
Kategori ini berisi sel-sel skuamosa atipikal uncertain significance (ASC-US) dan sel skuamosa atipikal, tidak bisa mengecualikan kelas tinggi skuamosa intraepitel lesi (ASC-H).ASC-US adalah istilah yang digunakan ketika ada sel-sel yang terlihat normal, tetapi tidak mungkin untuk mengatakan (dengan melihat sel-sel di bawah mikroskop) jika penyebabnya adalah infeksi atau iritasi, atau jika itu adalah kanker.Hampir sepanjang waktu, sel berlabel ASC-US tidak pra-kanker, tetapi lebih pengujian diperlukan untuk memastikan. Jika hasil tes Pap diberi label ASC-H, itu berarti bahwa SIL bermutu tinggi dicurigai. Hasil tes Pap dari kedua jenis ASC berarti bahwa pengujian lebih diperlukan.Hal ini dibahas dalam bagian, "Work-up dari hasil tes Pap abnormal" (American Cancer Society, 2013).
Lesi squamous intraepithelial (SIL):
Kelainan ini dibagi menjadi kelas rendah SIL (LSIL) dan bermutu tinggi SIL (HSIL).Di LSIL, sel-sel yang abnormal ringan, sementara di HSIL, sel-sel yang sangat abnormal.HSILs kurang mungkin dibandingkan LSILs pergi tanpa pengobatan.HSILs juga lebih mungkin untuk akhirnya berkembang menjadi kanker jika tidak diobati. Pengobatan dapat menyembuhkan sebagian SIL dan mencegah kanker benar dari berkembang (American Cancer Society,2013).
Karsinoma sel skuamosa:
Hasil ini berarti bahwa wanita cenderung memiliki invasif kanker sel skuamosa. Pengujian lebih lanjut akan dilakukan untuk memastikan diagnosis sebelum pengobatan dapat direncanakan. The Bethesda System juga menjelaskan kelainan sel epitel untuk sel glandular (American Cancer Society,2013).
Adenokarsinoma:
Kanker sel kelenjar dilaporkan sebagai adenokarsinoma. Dalam beberapa kasus, ahli patologi memeriksa sel dapat menyarankan apakah adenokarsinoma dimulai pada endoserviks, dalam rahim (endometrium), atau di tempat lain di dalam tubuh (American Cancer Society,2013).
Sel glandular atipikal:
Ketika sel-sel kelenjar tidak terlihat normal, tetapi memiliki fitur yang tidak mengizinkan keputusan yang jelas apakah mereka bersifat kanker, mereka disebut sel glandular atipikal.Pasien harus memiliki lebih banyak menguji apakah hasil sitologi serviksnya menunjukkan sel glandular atipikal (American Cancer Society, 2013).
2.1.11.d. Kolposkopi
Jika Anda memiliki gejala tertentu yang menunjukkan kanker atau jika tes Pap Anda menunjukkan sel-sel abnormal, Anda akan perlu untuk melakukan tes yang disebut kolposkopi. Anda akan berbaring di meja ujian seperti yang Anda lakukan dengan pemeriksaan panggul. Sebuah spekulum akan ditempatkan di vagina untuk membantu dokter melihat leher rahim. Dokter akan menggunakan kolposkop untuk memeriksa leher rahim. Colposcope adalah alat (yang tetap di luar tubuh) yang memiliki pembesar lensa (seperti teropong).Hal ini memungkinkan dokter melihat permukaan serviks dekat dan jelas. Dokter akan menerapkan solusi lemah asam asetat (mirip dengan cuka) ke leher rahim Anda untuk membuat area-area abnormal lebih mudah untuk melihat. Kolposkopi itu sendiri tidak menimbulkan ketidaknyamanan lebih daripada pemeriksaan spekulum lainnya.Ini tidak memiliki efek samping dan dapat dilakukan dengan aman bahkan jika Anda sedang hamil.Seperti tes Pap, lebih baik untuk tidak melakukannya selama periode menstruasi Anda. Jika area yang abnormal terlihat
pada leher rahim, biopsi akan dilakukan. Untuk biopsi, sepotong kecil jaringan akan dihapus dari daerah yang terlihat normal. Sampel dikirim ke ahli patologi untuk melihat di bawah mikroskop. Biopsi adalah satu-satunya cara untuk mengetahui secara pasti apakah suatu daerah abnormal pra-kanker, kanker benar, atau tidak. Meskipun prosedur kolposkopi bisaanya tidak menyakitkan, biopsi serviks dapat menyebabkan ketidaknyamanan, kejang, atau bahkan rasa sakit pada sebagian wanita (American Cancer Society, 2013).
2.1.11.e. Kolposkopi Biopsi
Untuk jenis biopsi, pertama serviks diperiksa dengan kolposkop untuk menemukan daerah yang abnormal. Menggunakan forsep biopsi, kecil (sekitar 1/8-inch) bagian dari area yang abnormal pada permukaan leher rahim akan dihapus. Prosedur biopsi dapat menyebabkan kejang ringan, nyeri singkat, dan beberapa perdarahan sedikit sesudahnya.Anestesi lokal kadangkala digunakan untuk mematikan leher rahim sebelum biopsi (American Cancer Society, 2013). Kuretase Endoserviks (Scraping Endoserviks):
Kadang-kadang zona transformasi (daerah berisiko terinfeksi HPV dan pra-kanker) tidak bisa dilihat dengan colposcope. Dalam situasi tersebut, hal lain yang harus dilakukan untuk memeriksa daerah tersebut untuk kanker. Ini berarti mengambil gesekan endoserviks dengan memasukkan instrumen sempit (disebut kuret) ke dalam kanalis endoserviks (bagian yang paling dekat leher rahim ke rahim).Kuret ini digunakan untuk mengikis bagian dalam kanal untuk menghapus beberapa jaringan, yang kemudian dikirim ke laboratorium untuk pemeriksaan. Setelah prosedur ini, pasien mungkin merasakan nyeri kejang, dan mereka juga mungkin memiliki beberapa perdarahan ringan (American Cancer Society,2013). Cone Biopsi:
Dalam prosedur ini, juga dikenal sebagai conization, dokter menghilangkan bagian berbentuk kerucut jaringan dari leher rahim.Dasar kerucut yang dibentuk oleh exocervix (bagian luar serviks), dan titik atau puncak kerucut adalah dari kanal endoserviks.Zona transformasi (perbatasan antara exocervix dan endoserviks) adalah daerah leher rahim di mana pra-kanker dan kanker yang paling mungkin untuk memulai, dan terkandung dalam spesimen kerucut. Kerucut
biopsi juga dapat digunakan sebagai pengobatan untuk menghapus banyak pra-kanker dan beberapa jenis pra-kanker yang dini.Setelah memiliki biopsi kerucut tidak akan mencegah sebagian besar wanita dari hamil, tetapi jika sejumlah besar jaringan telah dihapus, perempuan mungkin memiliki risiko lebih tinggi melahirkan prematur.Ada 2 metode yang umum digunakan untuk biopsi kerucut: Loop prosedur eksisi electrosurgical (LEEP, juga disebut lingkaran besar eksisi zona transformasi [LLETZ]) dan pisau dingin biopsi kerucut (American Cancer Society,2013).
• Loop Prosedur Electrosurgical (LEEP, LLETZ):
Dalam metode ini, jaringan akan dihapus dengan lingkaran kawat tipis yang dipanaskan oleh arus listrik dan bertindak sebagai pisau bedah. Untuk prosedur ini, anestesi lokal digunakan, dan dapat dilakukan di kantor dokter Anda. Yang dibutuhkan hanya sekitar 10 menit. Anda mungkin memiliki kejang ringan selama dan setelah prosedur, dan ringan sampai sedang perdarahan selama beberapa minggu (American Cancer Society, 2013).
• Cold Cone Knife Biopsy:
Metode ini menggunakan pisau bedah bedah atau laser bukannya kawat dipanaskan untuk menghilangkan jaringan. Anda akan menerima anestesi selama operasi (baik anestesi umum, di mana Anda sedang tidur, atau anestesi spinal atau epidural, di mana suntikan ke daerah sekitar saraf tulang belakang yang membuat Anda mati rasa di bawah pinggang) dan dilakukan di rumah sakit, namun tidak menginap diperlukan. Setelah prosedur, kejang dan perdarahan dapat berlangsung selama beberapa minggu (American Cancer Society, 2013).
2.1.12 Staging 1. FIGO
Informasi tentang tumor, kelenjar getah bening, dan setiap penyebaran kanker ini kemudian dikombinasikan untuk menetapkan stadium penyakit. Proses ini disebut tahap pengelompokan. Tahapan dijelaskan menggunakan angka 0 dan angka Romawi dari I sampai IV.Beberapa tahapan dibagi menjadi sub-tahap ditandai dengan huruf dan angka. Tahap FIGO adalah sama seperti tahap AJCC, kecuali stadium 0, yang tidak ada
dalam sistem FIGO.( J.L. Benedet, FIGO Committe on Gynecologic Oncology,2000)
Tahap 0 (Tis): Sel-sel kanker hanya dalam sel-sel pada permukaan serviks (lapisan sel yang melapisi leher rahim), tanpa tumbuh menjadi (menyerang) jaringan yang lebih dalam dari leher rahim. Tahap ini juga disebut karsinoma in situ (CIS) yang merupakan bagian dari serviks intraepithelial neoplasia kelas 3 (CIN3).Stadium 0 tidak termasuk dalam sistem FIGO.
Tahap I (T1): Pada tahap ini kanker telah tumbuh menjadi (menyerang) leher rahim, tetapi tidak tumbuh di luar rahim. Kanker belum menyebar ke kelenjar getah bening di dekatnya (N0) atau tempat yang jauh (M0).
Tahap IA (T1a): Ini adalah bentuk paling awal dari tahap I. Ada jumlah yang sangat kecil dari kanker, dan dapat dilihat hanya di bawah mikroskop. Kanker belum menyebar ke kelenjar getah bening di dekatnya (N0) atau tempat yang jauh (M0).
• Tahap IA1 (T1a1): Kanker kurang dari 3 mm (sekitar 1/8-inch) mendalam dan kurang dari 7 mm (sekitar 1/4-inch) lebar. Kanker belum menyebar ke kelenjar getah bening di dekatnya (N0) atau tempat yang jauh (M0).
• Tahap IA2 (T1a2): Kanker adalah antara 3 mm dan 5 mm (sekitar 1/5-inch) mendalam dan kurang dari 7 mm (sekitar 1/4-inch) lebar. Kanker belum menyebar ke kelenjar getah bening di dekatnya (N0) atau tempat yang jauh (M0).
Tahap IB (T1b): Ini termasuk stadium I kanker yang dapat dilihat tanpa mikroskop serta kanker yang hanya dapat dilihat dengan mikroskop jika mereka telah menyebar lebih dari 5 mm (sekitar 1/5 inci) ke dalam jaringan ikat leher rahim atau lebih lebar dari 7 mm. Kanker ini belum menyebar ke kelenjar getah bening di dekatnya (N0) atau tempat yang jauh (M0).
• Tahap IB1 (T1b1): Kanker dapat dilihat tetapi tidak lebih besar dari 4 cm (sekitar 13/5 inci). Ini belum menyebar ke kelenjar getah bening terdekat (N0) atau tempat yang jauh (M0).
• Tahap IB2 (T1b2): Kanker dapat dilihat dan lebih besar dari 4 cm. Hal ini tidak menyebar ke kelenjar getah bening terdekat (N0) atau tempat yang jauh (M0).
Tahap II (T2): Pada tahap ini, kanker telah tumbuh luar serviks dan uterus, namun belum menyebar ke dinding pelvis atau bagian bawah vagina.
Tahap IIA (T2a): kanker belum menyebar ke jaringan di samping leher rahim (disebut parametria tersebut). Kanker mungkin telah tumbuh menjadi bagian atas vagina.Ini belum menyebar ke kelenjar getah bening terdekat (N0) atau tempat yang jauh (M0).
• Tahap IIA1 (T2a1): Kanker dapat dilihat tetapi tidak lebih besar dari 4 cm (sekitar 13/5 inci). Ini belum menyebar ke kelenjar getah bening terdekat (N0) atau tempat yang jauh (M0).
• Tahap IIA2 (T2a2): Kanker dapat dilihat dan lebih besar dari 4 cm. Hal ini tidak menyebar ke kelenjar getah bening terdekat (N0) atau tempat yang jauh (M0).
Tahap IIB (T2b): Kanker telah menyebar ke jaringan di samping leher rahim (yang parametria). Ini belum menyebar ke kelenjar getah bening terdekat (N0) atau tempat yang jauh (M0).
Tahap III (T3): Kanker telah menyebar ke bagian bawah vagina atau dinding panggul. Kanker mungkin memblokir ureter (tabung yang membawa urin dari ginjal ke kandung kemih).Ini belum menyebar ke kelenjar getah bening terdekat (N0) atau tempat yang jauh (M0).
Tahap IIIA (T3a): Kanker telah menyebar ke sepertiga bagian bawah vagina namun tidak ke dinding panggul. Ini belum menyebar ke kelenjar getah bening terdekat (N0) atau tempat yang jauh (M0).
Stadium IIIB (T3b):
• Kanker telah tumbuh menjadi dinding panggul dan / atau telah memblokir salah satu atau kedua ureter (suatu kondisi yang disebut hidronefrosis), namun belum menyebar ke kelenjar getah bening atau tempat yang jauh.
ATAU
• Kanker telah menyebar ke kelenjar getah bening di panggul (N1) tapi tidak ke tempat yang jauh (M0). Tumor dapat menjadi ukuran dan mungkin telah menyebar ke bagian bawah vagina atau dinding panggul (T1-T3).
Stadium IV: Ini adalah tahap yang paling maju dari kanker serviks. Kanker telah menyebar ke organ terdekat atau bagian lain dari tubuh. Stadium IVA (T4): Kanker telah menyebar ke kandung kemih atau rektum, yang organ dekat dengan leher rahim (T4). Ini belum menyebar ke kelenjar getah bening terdekat (N0) atau tempat yang jauh (M0).
Tahap IVB (M1): Kanker telah menyebar ke organ jauh di luar daerah panggul, seperti paru-paru atau hati.
2.2 Pengobatan
Pengobatan untuk kanker serviks tergantung pada seberapa jauh kanker telah menyebar. Memutuskan pengobatan yang terbaik untuk Anda sering dapat membingungkan, itulah sebabnya mengapa rumah sakit menggunakan tim multidisiplin (MDTs) untuk mengobati kanker serviks. MDTs terdiri dari sejumlah spesialis yang berbeda yang bekerja sama untuk membuat keputusan tentang cara terbaik untuk melanjutkan dengan pengobatan Anda. Tim kanker Anda akan merekomendasikan apa yang mereka pikir pilihan pengobatan terbaik adalah, tapi keputusan akhir akan menjadi milik Anda (American Cancer Societ,2013)
Dalam kebanyakan kasus, rekomendasi akan :
• Kanker serviks awal - pembedahan untuk mengangkat beberapa atau seluruh rahim, radioterapi, atau kombinasi dari dua.
• Kanker serviks stadium lanjut - radioterapi dan / atau kemoterapi, meskipun operasi juga kadangkala digunakan.
2.2.1 Biopsi
Jika hasil pemeriksaan Anda menunjukkan bahwa Anda tidak memiliki kanker serviks tetapi ada perubahan biologis yang bisa berubah menjadi kanker di masa depan, sejumlah pilihan pengobatan yang tersedia. Ini termasuk: (American Cancer Society,2013).
• Besar lingkaran eksisi zona transformasi (LLETZ) - sel abnormal dipotong menggunakan kawat halus dan arus listrik.
• Cone biopsi - area jaringan abnormal akan dihapus selama operasi. • Terapi laser - laser digunakan untuk membakar diri sel-sel abnormal. 2.2.2 Operasi
Ada tiga jenis utama dari operasi untuk kanker serviks. Mereka adalah: (American Cancer Society,2013)
• Radikal trachelectomy - leher rahim, jaringan sekitarnya dan bagian atas vagina yang dihapus tetapi rahim yang tersisa di tempatnya.
• Histerektomi - leher rahim dan rahim akan dihapus; tergantung pada stadium kanker, mungkin juga diperlukan untuk menghapus ovarium dan tuba fallopi. • Pelvic exenteration - operasi besar di mana leher rahim, vagina, rahim,
kandung kemih, ovarium, saluran tuba dan rektum dihapus. 2.2.3 Radikaltrachelectomy
Sebuah trachelectomy radikal bisaanya hanya cocok jika kanker serviks didiagnosis pada tahap yang sangat awal.Hal ini bisaanya ditawarkan kepada wanita yang ingin mempertahankan potensi melahirkan anak mereka. Selama prosedur, dokter bedah akan membuat sejumlah potongan kecil (luka) dalam perut Anda. Instrumen yang didesain khusus akan melewati potongan dan digunakan untuk membuang serviks dan bagian atas vagina. Kelenjar getah bening dari panggul juga bisa dikeluarkan. Rahim kemudian akan disambungkan ke bagian bawah vagina (American Cancer Society, 2013).
2.2.4 Histerektomi
Sebuah histerektomi bisaanya dianjurkan untuk kanker serviks dini. Hal ini dapat diikuti oleh suatu program radioterapi untuk membantu mencegah kanker datang kembali (American Cancer Society,2013)
Dua jenis histerektomi yang digunakan dalam mengobati kanker serviks. Mereka adalah: (American Cancer Society,2013)
• Simple histerektomi - di mana leher rahim dan rahim dikeluarkan dan, dalam beberapa kasus, ovarium dan tuba falopi juga dihapus; ini hanya sesuai untuk tahap awal kanker serviks
• Radikal histerektomi - di mana leher rahim, rahim, jaringan di sekitarnya dan kelenjar getah bening, ovarium dan tuba fallopi semua dihapus; ini adalah pilihan yang disukai dalam stadium lanjut satu dan beberapa tahap awal dua kanker serviks.Komplikasi jangka pendek histerektomi termasuk infeksi, perdarahan, pembekuan darah dan luka karena kecelakaan ke ureter Anda, kandung kemih atau rektum. Risiko komplikasi jangka panjang adalah kecil tetapi mereka dapat mengganggu. Mereka termasuk:
• Vagina dapat menjadi pendek dan kering, yang dapat membuat seks menyakitkan.
• Inkontinensia urin.
• Pembengkakan tangan dan kaki disebabkan oleh penumpukan cairan (limfedema).
• Usus menjadi terhambat karena penumpukan jaringan parut - ini mungkin memerlukan operasi lanjutan untuk memperbaiki.
Sebagai rahim Anda akan dihapus selama histerektomi, Anda tidak akan lagi bisa memiliki anak (American Cancer Society).
2.2.5 Pelvic Exenteration
Pelvic exenteration adalah operasi besar yang bisaanya hanya dianjurkan ketika kembali kanker serviks setelah apa yang dianggap kursus yang sebelumnya sukses pengobatan. Hal ini ditawarkan jika kanker kembali ke panggul namun belum menyebar ke luar daerah ini.Pelvic exenteration melibatkan dua tahap pengobatan: (American Cancer Society, 2013)
• Kanker dihapus, ditambah kandung kemih, rektum, vagina dan bagian bawah usus Anda.
• Dua lubang disebut stoma dibuat di perut - lubang yang digunakan untuk buang air dan kotoran keluar dari tubuh ke dalam koleksi yang disebut kantong tas kolostomi.
Setelah Pelvic exenteration, vagina dapat direkonstruksi dengan menggunakan kulit dan jaringan yang diambil dari bagian lain dari tubuh Anda. Ini berarti bahwa Anda akan dapat melakukan hubungan seks setelah prosedur, meskipun mungkin beberapa bulan sampai Anda merasa cukup sehat untuk melakukannya (American Cancer Society, 2013).
2.2.6 Radioterapi
Radioterapi dapat digunakan sendiri atau dikombinasikan dengan operasi untuk tahap awal kanker serviks. Ini dapat dikombinasikan dengan kemoterapi untuk kanker serviks stadium lanjut, di mana dapat digunakan untuk mengontrol perdarahan dan nyeri (American Cancer Society,2013).
Ada dua cara yang radioterapi dapat disampaikan. Ini adalah: (American Cancer Society,2013)
• Eksternal - mesin balok gelombang energi tinggi ke panggul Anda untuk menghancurkan sel-sel kanker
• Secara internal - implan radioaktif ditempatkan di dalam vagina dan leher rahim
Efek samping dari radioterapi yang umum dan dapat termasuk: • Nyeri saat buang air kecil.
• Diare.
• Pendarahan dari vagina atau dubur. • Merasa sangat lelah (fatigue). • Merasa sakit (mual).
• Sakit kulit di daerah panggul mirip dengan sengatan matahari.
• Penyempitan vagina, yang dapat membuat hubungan seks menyakitkan. • Infertilitas.
• Kerusakan pada ovarium, yang bisaanya akan memicu menopause dini (jika belum mengalaminya).
2.2.7 Kemoterapi
Kemoterapi dapat dikombinasikan dengan radioterapi untuk mencoba untuk menyembuhkan kanker serviks, atau dapat digunakan sebagai satu-satunya pengobatan untuk kanker stadium lanjut untuk memperlambat perkembangan dan meredakan gejala (kemoterapi paliatif).Kemoterapi melibatkan baik menggunakan obat kemoterapi tunggal yang disebut cisplatin atau kombinasi obat kemoterapi yang berbeda untuk membunuh cells.Chemotherapy kanker bisaanya diberikan menggunakan infus pada pasien rawat jalan, jadi bisa pulang setelah menerima dosis .Seperti dengan radioterapi, obat-obat ini juga dapat merusak jaringan sehat. Efek samping karena itu umum dan bisa mencakup : (American Cancer Society,2013).
• Merasa sakit
• Menjadi sakit (muntah).
• Diare.
• Merasa lelah sepanjang waktu.
• Mengurangi produksi sel darah, yang dapat membuat Anda merasa lelah dan sesak napas (anemia) dan rentan terhadap infeksi karena kurangnya sel darah putih.
• Sariawan.
• Kehilangan nafsu makan.
• Rambut rontok - rambut Anda harus tumbuh kembali dalam waktu tiga sampai enam bulan tentu saja Anda.
• Kemoterapi diselesaikan, meskipun tidak semua obat kemoterapi menyebabkan rambut rontok.
• Dapat merusak ginjal. 2.2.8 Tindakan Lanjutan
Setelah perawatan telah selesai dan kanker telah dikeluarkan dari tubuh, pasien harus menghadiri pertemuan rutin untuk pengujian. Hal ini biasanya akan melibatkan pemeriksaan fisik vagina dan leher rahim, jika belum dihapus. Karena ada risiko kanker serviks kembali, pemeriksaan ini digunakan untuk mencari tanda-tanda ini.Jika sesuatu yang mencurigakan ditemukan, biopsi lebih lanjut
dapat dilakukan.Dalam kasus di mana kanker serviks tidak kembali, ini bisaanya terjadi sekitar 18 bulan setelah pengobatan telah selesai. Tindak lanjut janji bisaanya dianjurkan setiap empat bulan setelah perawatan telah selesai untuk dua tahun pertama, dan kemudian setiap enam sampai 12 bulan selama tiga tahun (American Cancer Society,2013).
2.2.9 Pencegahan a. Pencegahan Primer
Pencegahan primer adalah pencegahan terhadap penyebab penyakit.Pencegahan primer kanker leher rahim dapat dilakukan dengan menghindari berbagai faktor serta dengan pemberian vaksin pencegah infeksi dan penyakit terkait HPV.Vaksin HPV terbukti efektif dalam mencegah infeksi HPV tipe 16 dan 18.Pentingnya penggunaan vaksin sebagai suatu program pencegahan adalah berdasarkan kenyataan bahwa perempuan di negara berkembang tidak dapat melakukan skrining terhadap kanker leher rahim karena kurangnya akses terhadap pelayanan kesehatan (Komalasari 2012).
b. Pencegahan Sekunder
Pencegahan sekunder adalah penemuan dini, diagnosis dini dan terapi dini terhadap kanker leher rahim. Pencegahan sekunder termasuk skrining dan deteksi dini, seperti pap smear, kolposkopi, pap net, dan inspeksi visual dengan asam asetat (IVA) (Komalasari 2012).
c. Pencegahan Tersier
Pencegahan tersier berupaya meningkatkan angka kesembuhan, survival rate, dan kualitas hidup dalam terapi kanker.Perhatian terapi ditujukan pada penatalaksanaan nyeri, paliasi, dan rehabilitasi (Komalasari 2012).
2.2.9a Laki-laki Dianjurkan Bersunat
Karena HPV adalah penyebab utama kanker serviks dan pra-kanker, menghindari paparan HPV bisa membantu mencegah disease. HPV ini ditularkan dari satu orang ke orang lain selama kulit-ke-kulit kontak dengan area yang terinfeksi dari body. Walaupun HPV dapat menyebar saat berhubungan seks termasuk hubungan seks, hubungan seks anal, dan oral seks - seks tidak harus terjadi karena infeksi menyebar.Semua yang diperlukan adalah kulit-ke-kulit
kontak dengan daerah tubuh yang terinfeksi HPV.Ini berarti bahwa virus dapat menyebar melalui genital-to-genital kontak terinfeksi HPV.Ini berarti bahwa virus dapat menyebar melalui kontak genital-to-genital.Infeksi HPV tampaknya dapat menyebar dari satu bagian tubuh ke bagian lain. Ini berarti bahwa infeksi mungkin mulai pada leher rahim dan kemudian menyebar ke vagina dan vulva.Ini bisa sangat sulit untuk tidak terkena HPV. Dimungkinkan untuk mencegah infeksi HPV genital dengan tidak membiarkan orang lain untuk memiliki kontak dengan anal atau daerah genital, tetapi bahkan kemudian mungkin ada cara lain untuk menjadi terinfeksi yang belum jelas. Pada wanita, infeksi HPV terjadi terutama pada wanita muda dan kurang umum pada wanita yang lebih tua dari 30 .Alasan untuk hal ini tidak jelas. Beberapa jenis perilaku seksual meningkatkan risiko seorang wanita terkena infeksi HPV genital, seperti berhubungan seks pada usia dini dan memiliki banyak pasangan seksual. Wanita yang memiliki banyak pasangan seksual lebih mungkin untuk terinfeksi dengan HPV, tetapi wanita yang memiliki hanya satu pasangan seksual masih bisa mendapatkan infected.This lebih mungkin jika dia memiliki pasangan yang telah memiliki banyak pasangan seks atau jika pasangannya adalah laki-laki yang tidak disunat.Menunggu berhubungan seks sampai Anda tua dapat membantu Anda menghindari HPV.Hal ini juga membantu untuk membatasi jumlah partner seksual dan untuk menghindari berhubungan seks dengan seseorang yang telah memiliki banyak mitra seksual lainnya. Meskipun virus paling sering menyebar antara seorang pria dan seorang wanita, infeksi HPV dan kanker serviks terlihat pada wanita yang hanya berhubungan seks dengan lainnya women.HPV tidak selalu menyebabkan kutil atau gejala lainnya ; bahkan seseorang terinfeksi HPV selama bertahun-tahun mungkin tidak memiliki gejala. Seseorang dapat memiliki virus dan menyebarkannya tanpa menyadarinya (American Cancer Society, 2013).
2.2.9b HPV dan laki-laki
Untuk pria, faktor utama yang mempengaruhi risiko infeksi HPV genital adalah sunat dan jumlah pasangan seksual.Pria yang disunat (memiliki kulup penis dihapus) memiliki kesempatan yang lebih rendah untuk menjadi dan tetap terinfeksi HPV.Pria yang belum disunat lebih mungkin terinfeksi dengan HPV
dan menularkannya kepada pasangannya.Alasan untuk hal ini tidak jelas.Ini mungkin bahwa setelah sunat, kulit pada kepala penis (penis) pergi throughchanges yang membuatnya lebih tahan terhadap infeksi HPV. Teori lain adalah bahwa permukaan kulup (yang dihapus oleh sunat) lebih mudah terinfeksi oleh HPV. Namun, sunat tidak sepenuhnya melindungi terhadap infeksi HPV - pria yang disunat masih bisa mendapatkan HPV dan menyebarkannya ke risiko partners.The mereka terinfeksi HPV juga sangat terkait dengan memiliki banyak pasangan seksual (selama seumur hidup manusia) (American Cancer Society, 2013).
2.2.9c Kondom
Kondom ("karet") memberikan perlindungan terhadap HPV.Pria yang menggunakan kondom kurang mungkin terinfeksi dengan HPV dan menularkannya kepada pasangan perempuan mereka.Satu studi menemukan bahwa ketika kondom digunakan dengan benar mereka dapat menurunkan tingkat infeksi HPV pada wanita sekitar 70% jika mereka digunakan setiap kali mereka berhubungan seks.Salah satu alasan kondom tidak dapat melindungi sepenuhnya adalah bahwa mereka tidak mencakup setiap daerah terinfeksi HPV kemungkinan tubuh, seperti kulit dari daerah genital atau anal.Namun, kondom memberikan perlindungan terhadap HPV, dan mereka juga melindungi terhadap HIV dan beberapa penyakit menular seksual lainnya.Kondom (bila digunakan oleh pasangan laki-laki) juga tampaknya membantu infeksi HPV dan serviks pra-kanker pergi lebih cepat (American Cancer Society, 2013).
2.3 Pengetahuan 2.3.1. Pengetahuan
Menurut Saifuddin pengetahuan di defenisi sebagai suatu kompleks yang berada dalam pikiran manusia yang diperoleh dari suatu proses belajar. Pengetahuan pada dasarnya berasal dari sejumlah fakta dan teori yang memungkinkan seseorang untuk memecahkan masalah yang dihadapinya.Pengetahuan pengetahuan tersebut diperoleh baik dari pengalaman langsung maupun pengalaman orang lain (Puspasari, 2013).
2.3.2 Tingkat Pengetahuan
Pengetahuan atau konjuntif merupakan dominan terbentuknya suatu tindakan seseorang (over behaviors). Pengetahuan yang mencakup dalam dominan kognitif mempunyai 6 tingkat yaitu : (Puspasari, 2013)
1. Tahu (know)
Tahu diartikan sebagai mengingat suatu materi yang telah dipelajari sebelumnya.Termasuk di dalamnya mengingat (recall) terhadap suatu yang spesifik dari seluruh rangsangan yang diterima.Oleh sebab itu, “tahu” ini merupakan tingkat pengetahuan yang paling rendah. Kata kerja untuk mengukur bahwa orang tahu tentang apa yang dipelajari antara lain : menyebutkan, menguraikan, mendefenisikan, menyatakan, dan sebagainya. (Puspasari, 2013).
2. Memahami (comprehension)
Memahami diartikan sebagai suatu kemampuan menjelaskan secara benar tentang objek yang di ketahu, dan dapat menginterpretasikan materi tersebut secara benar.Orang yang telah paham terhadap objek atau materi harus dapat menjelaskan, menyebutkan contoh, menyimpulkan, meramalkan dan sebagainya sebagai objek yang dipelajari (Puspasari, 2013).
3. Aplikasi (application)
Aplikasi diartikan sebagai kemampuan untuk menggunakan materi yang telah dipelajari pada situasi dan kondisi real (sebenarnya). Aplikasi disini dapat diartikan aplikasi atau penggunaan hukum- hukum, rumus, metode prinsip, dan sebagainya dalam konteks atau situasi yang lain (Puspasari, 2013).
4. Analisis (analysis)
Analisis adalah kemampuan untuk menggambarkan materi atau suatu objek kedalam komponen- komponen, tetapi masih dalam satu struktur organisasi dan masih ada kaitannya satu sama lain. Kemampuan analisis ini dapat dilihat dari penggunaan kata- kata kerja : menggambarkan (membuat bagan), membedakan, memisahkan, mengelompokan, dan sebagainya (Puspasari, 2013).
5. Sintesis (syntesis)
Sintesis menujukkan kepada suatu kemampuan untuk meletakkan atau menghubungkan bagian- bagian didalam suatu bentuk keseluruhan yang baru. Dengan kata lain sintesis adalah suatu kemampuan untuk menyusun formulasi- formulasi yang ada. Misalnya dapat menyusun, merencanakan, meringkas, menyesuaikan, dan sebagainya, terrhadap suatu teori atau rumus- rumus yang telah ada (Puspasari, 2013).
6. Evaluasi (evaluation)
Evaluasi ini berkaitan dengan kemampuan untuk melakukan justifikasi atau penilaian terhadap suatu materi atau objek.Penilaian – penilaian itu berdasarkan suatu kriteria yang ditentukan sendiri, atau menggunakan kriteria- kriteria yang telah ada.Misalnya dapat membandingkan, menanggapi, menafsirkan dan sebagainya.Pengukuran pengetahuan dapat dilakukan dengan wawancara atau angket yang menanyakan tentang isi materi yang ingin diukur dari subjek penelitian atau responden (Puspasari, 2013).
2.3.3 Hal - Hal Yang Mempengaruhi Pengetahuan 1. Usia
Usia adalah lama seseorang hidup sampai ulang tahun terakhir, maka dengan bertambahnya usia pula pengalaman yang diperoleh dan semakin banyak pula yang diamati secara subjektif dan objektif (Puspasari, 2013).
2. Pendidikan
Pendidikan bertujuan untuk mengubah pengetahuan, pendapat dan konsep., mengubah sikap dan persepsi menanamkan tingkah laku kebiasaan yang baik. Pendidikan juga mempengaruhi pengetahuan terutama tentang kesehatan.Secara umum tingkat pendidikan sudah dapat menggambarkan tingkat pengetahuan responden. Pengetahuan yang kurang tentang vaksin HPV sebagai pencegahan kanker leher rahim menyebabkan seseorang tidak mengetahui bagaimana cara mencegah terjadinya penyakit tersebut (Puspasari, 2013).
3. Pekerjaan
Pekerjaan adalah jenis aktifitas yang dilakukan sehari- hari.Hal ini dapat dimengerti bahwa pekerjaan dapat mempengaruhi lingkungan soaial dimana seseorang berinteraksi. Kenyataan ini dapat dikaitan tingkat pendidikan dan jenis pekerjaan dimana seseorang yang mempunyai tingkat pendidikan yang lebih baik akan mendapat pekerjaan yang lebih baik, sehingga akan mempengaruhi terhadap tingkat penghasilan. Dengan tingkat penghasilan yang tinggi seseorang lebih dapat memikirkan kesehatan dibandingkan dengan orang yang berpenghasilan lebih rendah. Secara umum dapat juga dijelaskan bahwa seseorang yang lebih berpenghasilan besar akan memperoleh kesempatan untuk mendapatkan informasi berasaldari berbagai macam media. Seseorang dengan berpenghasilan rendah atau tidak mencukupi akan lebih memikirkan bagaimana menambah penghasilannya daripada mencari informasi yang kurang diperlukan (Puspasari, 2013).
4. Pendapatan Keluarga
Pendapatan adalah jumlah penghasilan seluruh anggota keluarga.Pendapatan berhubungan langsung dengan kebutuhan-kebutuhan keluarga, penghasilan yang tinggi dan teratur membawa damfak positif bagi keluarga karena keseluruhan kebutuhan sandang, pangan, papan dan transportasi serta kesehatan dapat terpenuhi. Namun tidak demikian dengan keluarga yang pendapatannya rendah akan mengakibatkan keluarga mengalami kerawanan dalam pemenuhan kebutuhan hidupnya yang salah satunya adalah pemeliharaan kesehatan (Puspasari, 2013).