BAB II
PENGELOLAAN KASUS
A. KONSEP DASAR NYERI 1. Defenisi Nyeri
Nyeri adalah perasaan yang tidak nyaman yang sangat subjektif dan hanya
orang yang mengalaminya yang dapat menjelaskan dan mengevaluasi perasaan
tersebut ( Long. 1996). Secara umum, nyeri dapat didefenisikan sebagai perasaan
tidak nyaman, baik ringan maupun berat (Priharjo.1992).
Nyeri (pain) adalah suatu konsep yang komplek untuk didefenisikan dan
dipahami. Melzack dan Casey (1968) mengemukakan bahwa nyeri bukan hanya
suatu pengalaman sensori belaka tetapi juga berkaitan dengan motivasi dan
komponen afektif individunya.
Nyeri dapat dibedakan menjadi nyeri akut dan kronis. Nyeri akut biasanya
berlangsung secara singkat, misalnya nyeri pada patah tulang atau pembedahan
abdomen. Pasien yang mengalami nyeri akut biasanya menunjukkan gejala-gejala
antara lain : perspirasi meningkat, percepatan jantung dan tekanan darah meningkat,
dan palor. Respon seseorang terhadap nyeri bervariasi. Nyeri kronis berkembang
lebih lambat dan terjadi dalam waktu lebih lama dan pasien sering sulit mengingat
sejak kapan nyeri mulai dirasakan.
Nyeri juga dinyatakan sebagai nyeri somatogenik atau psikogenik. Nyeri
somatogenik merupakan nyeri secara fisik, sedangkan nyeri psikogenik merupakan
nyeri psikis atau mental.
2. Sifat nyeri
Nyeri merupakan suatu kondisi yang lebih dari sekedar sensasi yunggal yang
disebabkan oleh stimulus tertentu. Nyeri bersifat subjektif dan sangat bersifat
individual. Stimulus nyeri dapat berupa stimulus yang bersifat fisik dan/atau mental,
sedangkan kerusakan dapat terjadi pada jaringan actual atu pada fungsi ego seorang
individu (Mahon, 1994). Menurut McCaffery (1980) :” nyeri adalah segala sesuatu
mengatakan bahwa ia merasa nyeri.” Mahon menemukan empat atribut pasti untuk
pengalaman nyeri, yaitu: nyeri bersifat individu, tidak menyenangkan, merupakan
suatu kekuatan yang mendominasi dan bersifat tidak berkesudahan (1994). Nyeri
melelahkan dan menuntut energy seseorang.
Nyeri dapat menganggu hubungan personal dan mempengaruhi makna
kehidupan (Mahon. 1994). Nyeri tidak dapat diukur secara objektif, seperti dengan
menggunakan sinar-X atau pemeriksaan darah. Walaupun tipe nyeri tertentu
menimbulkan tanda dan gejala yang dapat diprediksi, seringkali perawat hanya
mengkaji nyeri dengan mengacu pada kata-kata dan perilaku klien. Hanya klien yang
mengetahui apakah terdapat nyeri dan seperti apa nyeri tersebut.
Nyeri merupakan mekanisme fisiologis yang bertujuan untuk melindungi
nyeri. Apabila seseorang merasakan nyeri, maka perilakunya akan berubah. Misalnya,
seseorang yang kakinya terkilir menghindari aktivitas mengangkat barang yang
member beban penuh pada kakinya untuk mencegah cedera lebih lanjut. Nyeri
merupakan tanda peringatan bahwa terjadi kerusakan jaringan, yang harus menjadi
pertimbangan utama keperawatan saat mengkaji nyeri (Clancy dan McVicar, 1992).
Nyeri mengarah pada penyebab ketidakmampuan. Seiring dengan
peningkatan usia harapan hidup, lebih banyak orang mengalami penyakit kronik,
dengan nyeri merupakan suatu gejala yang umum.
3. Fisiologi Nyeri
Bagaimana nyeri merambat dan dipersepsikan oleh individu masih belum
sepenuhnya dimengerti. Akan tetapi, bisa tidaknya nyeri dirasakan dan hingga derajat
mana nyeri tersebut mengganggu dipengaruhi oleh interaksi antara system algesia
tubuh dan transmisi sistem saraf serta interpretasi stimulus.
Nyeri merupakan campuran reaksi fisik, emosi, dan perilaku. Stimulus
penghasil nyeri mengirimkan impuls melalui serabut saraf perifer. Serabut nyeri
memasuki medula spinalis dan menjalani salah satu dari beberapa rute saraf dan
akhirnya sampai di dalam massa berwarna abu-abu di medula spinalis. Terdapat
nyeri sehingga tidak mencapai otak atau ditransmisi tanpa hambatan korteks serebral.
Sekali stimulus nyeri mencapai korteks serebral, maka otak menginterpretasi kualitas
nyeri dan memproses informasi tentang pengalaman dan pengetahuan yang lalu serta
asosiasi kebudayaan dalam upaya mempersepsikan nyeri (McNair. 1990).
4. Klasifikasi Nyeri
Nyeri diklasifikasikan atas dua bagian, yaitu (1) nyeri akut dan (2) nyeri
kronis (Berger. 1992). Nyeri akut dapat dideskripsikan sebagai suatu pengalaman
sensori, persepsi dan emosional yang tidak nyaman yang berlangsung dari beberapa
detik hingga enam bulan, yang disebabkan oleh kerusakan jaringan dari suatu
penyakit seperti pada luka yang diakibatkan oleh kecelakaan, operasi, atau oleh
karena prosedur terapeutik (Lewis. 1983). Nyeri akut biasanya mempunyai
mempunyai awitan yang tiba-tiba dan umumnya berkaitan dengan cedera spesifik.
Nyeri akut mengindikasikan nahwa kerusakan atau cedera telah terjadi. Jadi
kerusakan tidak lama terjadi dan tidak ada penyakit sistematik, nyeri akut biasanya
menurun sejalan dengan terjadinya penyembuhan. Nyeri akut umumnya terjadi
kurang dari enam bulan dan biasanya kurang dari satu bulan. Cedera atau penyakit
yang menyebabkan nyeri akut dapat sembuh secara spontan atau memerlukan
pengobatan (Smeltzer & Bare. 2001).
Nyeri kronik merupakan nyeri berulang yang menetap dan terus menerus yang
berlangsung selama enam bulan atau lebih. Nyeri kronis dapat tidak mempunyai
awitan yang ditetapkan dengan tepat dan sering sulit untuk diobati karena biasanya
nyeri ini tidak memberikan respons terhadapa pengobatan yang diarahkan pada
penyebabnya. Meskipun tidak diketahui mengapa banyak orang menderita nyeri
kronis setelah suatu cedera atau proses penyakit, hal ini diduga bahwa ujung ujung
saraf yang normalnya tidak mentransmisikan nyeri menjadi mampu untuk
memberikan sensasi nyeri, atau ujung-ujung saraf yang normalnya hanya
mentransmisikan stimulus yang sangat nyeri menjadi mampu mentransmisikan
stimulus yang sebelumnya tidak nyeri sebagai stimulus yang sangat nyeri (Smeltzer
5. Teori Nyeri
Dari beberapa hasil penelitian, mekanisme respons nyeri yang tepat masih
merupakan misteri. Namun ada tiga teori yang dikemukakan, yaitu specificity theory,
pattern theory, dan gate control theory.
a. Teori Spesificity
Teori specificity menyatakan bahwa ada ujung saraf spesifik di tubuh yang
menerima rangsangan hanya dari rangsangan nyeri. Ketika reseptor nyeri
menerima stimulus, sebuah impuls ditransmisikan di sepanjang jalur nyeri
spesifik kemudian diterjemahkan di pusat nyeri, yaitu talamus (Berger. 1992;
Lewis. 1983).
b. Teori Dasar
Teori dasar mengasumsikan bahwa tipe teretentu dari stimulus pasa reseptor
yang nonspesifik akan menyampaikan sekumpulan impuls ke jalur neuron
untuk menghasilkan dasar yang diinterpretasikan oleh otak sebagai nyeri.
Rangsangan ini digabungkan dalam akar dorsal sumsum tulang belakang
untuk menghasilkan intensitas tertentu dari rangsangan nyeri (Berger. 1992;
Lewis. 1983).
c. Teori Gate-Control
Teori ini dikemukakan oleh Melzack & Wall (1965). Teori ini
menggambarkan bagaimana neuron akar dorsal dari sumsum tulang belakang
berperan sebagai gerbang yang mengatur penyampaian impuls nyeri ke otak
(Berger. 1992; Lewis. 1983).
Menurut Melzack & Wall (1965 dalam Berger. 1992), teori Gate-Control
mengasumsikan bahwa akar dorsal dari sumsum tulang belakang yang dikenal
sebagai substansi gelatinosa berperan sebagai pintu gerbang yang dapat
meningkatkan atau menurunkan rangsang nyeri dari saraf perifer ke otak.
kecil. Peningkatan aktivitas serabut saraf kecil akan membuka gerbang, dan
menyebabkan sensasi nyeri sampai ke otak. Sebaliknya, peningkatan aktivitas
serabut saraf besar akan menutup pintu gerbang sehingga sensasi nyeri tidak
sampai ke otak. Melzack & Wall (1965 dalam Berger. 1992) juga
menggambarkan pengaruh kognitif terhadap persepsi nyeri. Umur,
kecemsaan, pengalaman nyeri sebelumnya, perhatian, harapan, jenis
kelamain, latar belakang budaya, status sosial ekonomi, semuanya
mempunyai pengaruh terhadap persepsi nyeri (Berger. 1992). Persepsi nyeri
merupakan interpretasi individu terhadap stimulus nyeri, dimulai ketika
individu pertama sekali merasakan nyeri (Berger. 1992).
6. Faktor yang Mempengaruhi Nyeri
Nyeri merupakan suatu keadaan yang kompleks yang dipengaruhi oleh faktor
fisiologi, spiritual, psikologis, dan budaya. Setiap individu mempunyai pengalaman
yang berbeda tentang nyeri. Faktor-faktor yang dapat mempengaruhi nyeri adalah
sebagai berikut:
a. Faktor Fisiologi
Faktor fisiologi yang mempengaruhi nyeri terdiri dari (1) umur, (2) jenis
kelamin, (3) kelelahan, (4) gen dan (5) fungsi neurologi. Umur mempengaruhi
persepsi nyeri seseorang karena anak-anak dan orang tua mungkin lebih merasakan
nyeri dibandingkan dengan orang dewasa muda karena mereka sering tidak dapat
mengkomunikasikan apa yang mereka rasakan. Anak-anak belum mempunyai
perbendaharaan kata yang cukup sehingga mereka sulit untuk mengungkapkan nyeri
secara verbal dan sulit untuk mengekspresikannya kepada orang tua maupun perawat.
Pada orang tua, nyeri yang mereka rasakan sangat kompleks, karena mereka
umumnya memiliki berbagai macam penyakit dengan gejala yang sering sama sengan
bagian tubuh yang lain. Oleh karena itu, perawat harus teliti melihat di mana sumber
nyeri yang dirasakan pasien (Taylor. 1997; Potter & Perry. 2009).
Jenis kelamin secara umum, pria dan wanita tidak berbeda secara bermakna
saja yang merupakan suatu faktor dalam pengekspresian nyeri. Beberapa kebudayaan
yang mempengaruhi jenis kelamin (misalnya menganggap bahwa seorang anak
laki-laki harus berani dan tidak boleh menangis, sedangkan seorang anak perempuan
boleh mengangis dalam situasi yang sama).
Toleransi nyeri sejak lama telah menjdi subjek penelitian yang melibatkan
pria dan wanita. Akan tetapi, toleransi yterhadap nyeri dipengaruhi oleh faktor-faktor
biokimia dan merupakan faktor yang unik bagi setiap individu, tanpa memperhatikan
jenis kelmain (Potter & Perry. 2005).
Begitu juga dengan kelelahan, kelelahan meningkatkan persepsi nyeri. Rasa
kelelahan menyebabkan sensasi nyeri semakin intensif dan menurunkan kemampuan
koping. Hal ini dapat menjadi masalah umum pada setiap individu yang menderita
penyakit dalam jangka waktu lama. Apabila keletihan disertai kesulitan tidur, maka
persepsi nyeri bahkan dapat terasa lebih berat lagi. Nyeri seringkali lebih berkurang
setelah individu mengalami suatu periode tidur yang lelap diabandingkan pada akhir
hari yang melelahkan (Potter & Perry. 2005).
Penelitian kesehatan mengungkapkan bahwa informasi genetic yang
diturunkan oleh orang tua kemungkinan dapat meningkatkan atau menurunkan
sensitifitas nyeri. Genetic mempunyai kemungkinan untuk dapat menentukan ambang
batas nyeri seseorang atau toleransi seseorang terhadap nyeri (Potter & Perry. 2009).
Fungsi neurologi juga dapat mempengaruhi pengalaman nyeri seseorang. Ada
beberapa faktor yang mempengaruhi persepsi normal dari nyeri (seperti cedera spinal
cord, neuropati perifer, atau penyakit neurologi) sebagai efek kewaspadaan dan
respons pasien (Potter & Perry. 2009).
b. Faktor Sosial
Faktor sosial yang mempengaruhi nyeri terdiri dari (1) perhatian, (2)
pengalaman nyeri sebelumnya, dan (3) keluarga dan dukungan keluarga. Peningkatan
perhatian dihubungkan dengan peningkatan nyeri (Carrol & Seers. 1998 dalam Potter
mempengaruhi persepsi nyeri. Perhatian yang meningkat dihubungkan dengan nyeri
yang meningkat., sedangkan upaya pengalihan (distraksi) dihubungkan dengan
respons nyeri yang menurun (Gil. 1990). Konsep ini merupakan salah satu konsep
yang perawat terapkan diberbagai terapi untuk menghilangkan nyeri, seperti relaksasi,
teknik imajinasi terbimbing (guided imagery), dan masase.
Pengalaman nyeri sebelumnya juga berpengaruh terhadap persepsi nyeri
individu dan kepekaanya terhadap nyeri. Pengalaman nyeri sebelumnya tidak selalu
berarti bahwa individu tersebut akan menerima nyeri dengan lebih mudah pada masa
yang akan datang. Apabila individu sejak lama sering mengalami serangkaian episode
nyeri tanpa pernah sembuh dan menderita nyeri yang berat, maka ansietas dan bahkan
rasa takut dapat muncul. Sebaliknya apabila individu mengalami nyeri dengan jenis
yang berulang-ulang, tetapi kemudian nyeri tersebut dengan berhasil dihilangkan,
akan lebih mudah bagi individu tersebut untuk menginterpretasikan sensasi nyeri.
Akibatnya, klien akan lebih siap untuk melakukan tindakan-tindakan yang diperlukan
untuk menghilangkan nyeri (Potter & Perry. 2005).
Seorang yang merasakan nyeri sering bergantung kepada anggota keluarga
atau teman dekat untuk mendukung, menemani, atau melindunginya. Wlaupun nyeri
masih ada, kehadiran keluarga atau teman-teman dapat mengurangi rasa nyeri yang
dirasakan (Potter & Perry. 2009). Misalnya, individu yang sendirian, tanpa keluarga
atau teman-teman yang mendukungnya, cenderung merasakan nyeri yang lebih berat
dibandingkan dengan individu yang mendapat dukungan dari keluarga dan
orang-orang terdekatnya (Mubarak & Chayatin. 2007).
c. Faktor Spiritual
Spiritual membuat seseorang mencari tahu makna atau arti dari nyeri yang
dirasakannya, seperti mengapa nyeri ini terjadi pada dirinya, apa yang telah dia
d. Faktor Psikologis
Faktor psikologis yang mempengaruhi nyeri terdiri dari (1) kecemasan dan
(2) koping individu. Kecemasan dapat meningkatkan persepsi seseorang terhadap
nyeri. Ancaman yang tidak jelas asalnya dan ketidakmampuan mengontrol nyeri atau
peristiwa di sekelilingnya dapat memperberat persepsi nyeri. Sebaliknya, individu
yang percaya bahwa mereka mampu mengontrol nyeri yang mereka rasakan akan
mengalami penurunan rasa takut dan kecemasan yang akan menurunkan persepsi
nyeri mereka (Mubarak & Chayatin. 2007). Wall 7 Melzack (1999 dalam Potter &
Perry. 2009) mengemukakan bahwa stimulus nyeri yang aktif pada bagian sistem
limbik dipercayai dapat mengontrol emosi , slah satunya adalah kecemasan.
Hubungan antara nyeri dan ansietas bersifat kompleks. Ansietas seringkali
meningkatkan persepsi nyeri, tetapi nyeri juga dapat menimbulkan suatu perasaan
ansietas. Pola bangkitan otonom adalah sama dalam nyeri dan ansietas (Gil. 1990).
Sulit untuk memisahkan dua sensasi. Paice (1991) melaporkan suatu bukti bahwa
stimulus nyeri mengaktifkan bagian sistem limbik yang diyakini mengendalikan
emosi seseorang, khususnya ansietas. sistem limbik dapat memproses reaksi emosi
terhadap nyeri, yakni memperburuk atau menghilangkan nyeri.
Individu yang sehat secara emosional, biasanya lebih mampu mentoleransi
nyeri sedang hingga berat daripad individu yang memiliki status emosional yang
kurang stabil. Klien yang mengalami cedera atau menderita penyakit kritis, seringkali
mengalami kesulitan mengontrol lingkungan perawatan diri dapat menimbulkan
tingkat ansietas yang tinggi. Nyeri yang tidak kunjung hilang sering kali
menyebabkan psikosis dan gangguan kepribadian (Potter & Perry. 2005).
Koping mempengaruhi kemampuan seseorang untuk memperlakukan nyeri.
Seseorang yang mengontrol nyeri dengan lokus internal merasa bahwa diri mereka
sendiri mempunyai kemampuan untuk mengatasi nyeri. Sebaliknya, seseorang yang
mengontrol nyeri dengan lokus eksternal lebih merasa bahwa faktor-faktor lain di
dalam hidupnya seperti perawat merupakan orang yang bertanggung jawab terhadap
nyeri yang dirasakanya. Oleh karena itu, koping apsien sangat penting untuk
e. Faktor Budaya
Faktor budaya yang mempengaruhi nyeri terdiri dari (1) makna nyeri dan (2)
suku. Makna seseorang yang dikaitkan dengan nyeri mempengaruhi pengalaman
nyeri dan cara seseorang beradaptasi terhadap nyeri. Hal ini juga dikaitkan secara
dekat dengan latar belakang budaya individu tersebut. Individu akan mempersepsikan
nyeri dengan berbeda-beda, apabila nyeri tersebut memberi kesan ancaman, suatu
kehilangan, hukuman, dan tantangan. Misalnya seorang wanita yang sedang bersalin
akan mempersepsikan nyeri berbeda dengan seorang wanita yang mengalami nyeri
akibat cedera karena pukulan pasangannya. Derajat dan kualitas nyeri yang
dipersepsikan klien berhubungan dengan makna nyeri (Potter & Perry. 2005).
Begitu juga dengan kebudayaan, keyakinan dan nilai-nilai budaya
mempengaruhi cara individu mengatasi nyeri. Individu mempelajari apa yang
diharapkan dan apa yang diterima oleh kebudayaan mereka. Hal ini meliputi
bagaimana bereaksi terhadap nyeri ( Calvillo dan Flaskerud. 1991).
7. Efek Membahayakan dari Nyeri
Menurut Smeltzer & Bare (2001), efek membahayakan dari nyeri dibedakan
berdasarkan klasifikasi nyeri, yaitu nyeri akut dan nyeri kronis. Nyeri akut
mempunyai efek membahayakan di luar ketidaknyamanan yang disebabkannya.
Selain merasa ketidaknyamanan dan mengganggu, nyeri akut yang tidak reda dapat
mempengaruhi sistem pulmonary, kardiovaskular, gastrointestinal, endokrin, dan
immunologik (Benedetti dkk; Yeager dkk. 1987, 1984 dikutip dari Smeltzer & Bare,
2001). Pasien dengan nyeri hebat dan stes yang berkaitan dengan nyeri dapat tidak
mampu untuk nafas dalam dan mengalami penigkatan nyeri dan mobilitas menurun.
Nyeri kronis mempunyai efek yang membahayakan seperti supresi fungsi
imun berkaitan dengan nyeri kronis dapat meningkatkan pertumbuhan tumor. Nyeri
kronis juga sering mengakibatkan depresi dan ketidakmampuan. Pasien mungkin
tidak mampu untuk melanjutkan aktivitas dan melakukan hubungan interpersonal.
fisik sampai tidak mampu untuk memenuhi kebutuhan pribadi, seperti berpakaian
atau makan.
8. Penilaian Nyeri
Penilaian nyeri merupakan elemen yang penting untuk menentukan terapi
nyeri yang efektif. Skala penilaian nyeri dan keteranagan pasien digunakan untuk
menilai derajat nyeri. Intensitas nyeri harus dinilai sedini mungkin selama pasien
dapat berkomunikasi dan menunjukkan ekspresi nyeri yang dirasakan.
Hayward (1975) mengembangkan sebuah alat ukur nyeri (painometer)
dengan skala longitudinal yang pada salah satu ujungnya tercantum nilai 0 (untuk
keadaan tanpa nyeri) dan ujung lainnya nilai 10 (untuk kondisi nyeri paling hebat).
Untuk mengukurnya, penderita memilih salah satu bilangan yang menurutnya paling
menggambarkan pengalaman nyeri yang terakhir kali ia rasakan, dan nilai ini dapat
dicatat pada sebuah grafik yang dibuat menurut waktu. Intensitas nyeri ini sifatnya
subjektif dan dipengaruhi oleh banyak hal, seperti tingkat kesadaran, konsentrasi,
jumlah distraksi, tingkat aktivitas, dan harapan keluarga. Intensitas nyeri dapat
dijabarkan dalam sebuah skala nyeri dengan beberapa kategori.
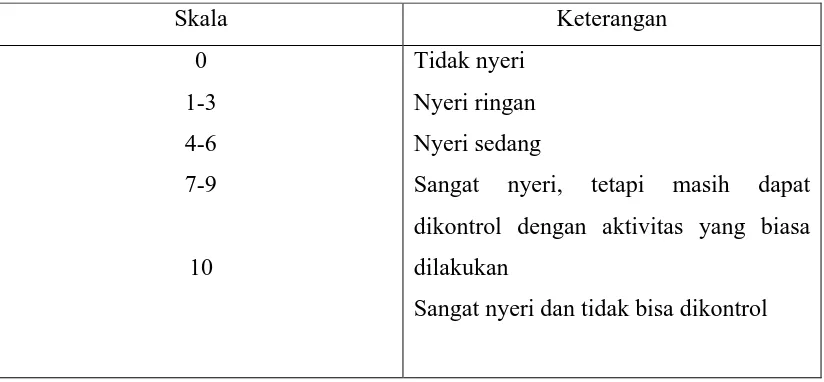
Tabel 2.1 Skala nyeri menurut Hayward
Skala Keterangan
0
1-3
4-6
7-9
10
Tidak nyeri
Nyeri ringan
Nyeri sedang
Sangat nyeri, tetapi masih dapat
dikontrol dengan aktivitas yang biasa
dilakukan
Sedangkan skala nyeri McGill (McGill scale) mengukur intensitas nyeri dengan
menggunakan liam angka, yaitu :
0 = tidak nyeri
1= Nyeri ringan
2= Nyeri sedang
3= Nyeri berat
4= Nyeri sangat berat
5= Nyeri hebat
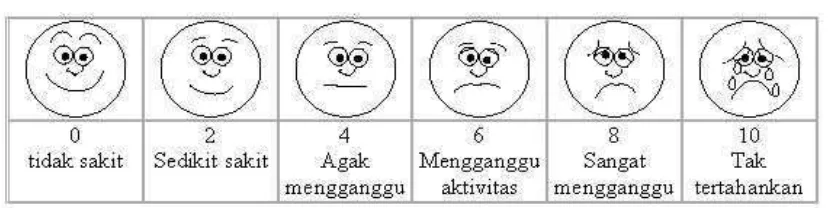
Selain kedua skala di atas, ada pula skala wajah, yakni Wong-Baker FACES
Rating Scale yang ditujukan untuk klien tidak mampu menyatakan intensitas nyerinya
melalui skala angka. Ini termasuk anak-anak yang tidak mampu berkomunikasi secara
verbal dan lansia yang mengalami gangguan kognisi dan berkomunikasi.
Gambar 2.1 Skala FACES
PROSES KEPERAWATAN DAN NYERI 1. Pengkajian Nyeri
Walaupun tidak dapat diketahui secara pasti bagaimana nyeri dirasakan oleh
klien, perawat harus mengerti tentang nyeri dan menggunakan pendekatan dalam
pengkajian nyeri, termasuk deskripsi verbal tentang nyeri. Klien merupakan penilai
terbaik dari nyeri yang dialaminya. Pengkajian nyeri yang dilakukan meliputi : data
subjektif dan data objektif.
a. Data Subjektif
1. Intensitas (skala) nyeri
Klien dapat diminta untuk membuat tingkatan nyeri pada skala verbal,
samapai 10. Di man 0 mengindikasikan adanya nyeri, dan 10
mengindikasikan nyeri yang sangat hebat.
2. Karakteristik nyeri, termasuk area nyeri yang dirasakan, durasi (menit, jam,
hari, bulan), irama (terus-menerus, hilang timbul, periode bertambah dan
berkurangnya intensitas atau keberadaan dari nyeri), dan kualitas (seperti
ditusuk, terbakar, sakit, nyeri seperti ditekan).
3. Faktor yang meredakan nyeri, misalnya gerakan, kurang bergerak,
pengerahan tenaga, istirahat, obat-obatan bebas, dan apa yang dipercaya
pasien dapat membantu mengatasi nyerinya.
4. Efek nyeri terhadap aktivitas kehidupan sehari-hari, misalnya tidur, nafsu
makan, konsentrasi, interaksi dengan orang lain, gerakan fisik, bekerja, dan
aktivitas-aktivitas santai.
5. Kekhawatiran klien tentang nyeri. Dapat meliputi berbagai maslah yang
luas, seperti beban ekonomi, prognosis, pengaruh terhadap peran dan
perubahan citra diri (Smeltzer & Bare. 2001).
b. Data Objektif
Data objektif didapatkan dengan mengobservasi respons pasien
terhadap nyeri. Menurut Taylor (1997), respons pasien terhadap nyeri
berbeda-beda, dapat dikategorikan sebagai (1) respons perilaku, (2) respons
fisiologik, dan (3) respons afektif.
Respons perilaku terhadap nyeri dapat mencakup pernyataan verbal,
perilaku vokal, ekspresi wajah, gerakan tubuh, kontak fisik dengan orang lain,
atau perubahan respons terhadap lingkungan. Respons perilaku ini sering
ditemukan dan kebanyakan diantaranya dapat diobservasi. Klien yang
mengalami nyeri akan menangis, merapatkan gigi, mengepalkan tangan,
melompat dari satu sisi ke sisi lain, memegang area nyeri, gerakan terbatas,
menyeringai, mengerang, pernyataan verbal dengan kata-kata. Perilaku ini
beragam dari waktu ke waktu (Berger. 1992).
Respons fisiologik antara lain seperti meningkatnya peranfasan dan
dilatasi pu[il, berkeringat, wajah pucat, mual dan muntah (Berger. 1992).
Respons fisiologik ini dapat digunakan sebagai pengganti untuk laporan
verbal dari nyeri pada klien tidak sadar (Smeltzer & Bare. 2001).
Respons afektif seperti cemas, marah, tidak nafsu makan, kelelahan,
tidak punya harapan, dan depresi juga terjadi pada klien yang mengalami nyei.
Cemas sering diasosiasikan sebagai nyeri akut dan frekuensi dari nyeri
tersebut dapat diantisipasi. Sedangkan depresi sering diasosiasikan sebagai
nyeri kronis (Taylor. 1997).
Untuk klien yang mengalami nyeri kronik, cara pengkajian yang paling baik
adalah dengan memfokuskan pengkajian pada dimensi perilaku, afektif, kognitif,
perilaku dari pengalaman nyeri dan pada riwayat nyeri tersebut atau konteks nyeri
tersebut (NIH. 1986; McGuire. 1992).
2. Diagnosa Keperawatan
Diagnosa keperawatan menurut NANDA yang dapat terjadi pada masalah nyeri
adalah :
1. Ansietas yang berhubungan dengan :
- Nyeri yang tidak hilang
2. Nyeri yang berhubungan dengan:
- Cedera fisik atau trauma
- Penurunan suplai darah ke jaringan
- Proses melahirkan normal
3. Nyeri kronik yang berhubungan dengan:
- Jaringan parut
- kontrol nyeri yang tidak adekuat
4. Ketidakberdayaan yang berhubungan dengan:
- Nyeri maligna kronik
5. Ketidakefektifan koping individu yang berhubungan dengan:
6. Hambatan mobilitas fisik yang berhubungan dengan:
- Nyeri musculoskeletal
- Nyeri insisi
7. Resiko cedera yang berhubungan dengan :
- Penurunan resepsi nyeri
8. Defisit perawatan diri yang berhubungan dengan:
- Nyeri muskuloskeletal
9. Disfungsi seksual yang berhubungan dengan :
- Nyeri artritis panggul
10.Gangguan pola tidur yang berhubungan dengan :
- Nyeri panggung bagian bawah
Saat menuliskan pernyataan diagnostik, perawat harus menyebutkan
lokasinya (mis., nyeri pada pergelangan tangan kanan). Lebih lanjut, karena nyeri
dapat mempengaruhi banyak aspek pada fungsi individu, kondisi tersebut dapat pula
menjadi etiologi untuk diagnosis keperawatan lain.
3. Perencanaan Tujuan:
1. Klien mengatakan merasa sehat dan nyaman
2. Klien mempertahankan kemampuan untuk melakukan perawatan diri
3. Klien mempertahankan fungsi fisik dan psikologis yang dimiliki saat ini
4. Klien menjelaskan faktor-faktor penyebab merasa nyeri
5. Klien menggunakan terapi yang diberikan di rumah dengan aman.
Rencana Tindakan:
1. Kaji faktor yang dapat menurunkan toleransi nyeri (ketidakpercayaan) orang lain,
kurang pengetahuan, keletihan, kehidupan yang monoton).
2. Kurangi atau hilangkan faktor yang dapat meningkatkan nyeri.
- Sampaikan penerimaan Anda atas respon klien terhadap nyeri
- Akui nyeri yang klien rasakan
- Jelaskan pada klien bahwa pengkajian nyeri dilakukan karena ingin memahami
nyeri yang klien rasakan dengan baik (bukan untuk emastikan bahwa nyeri
benar-benar terjadi)
- Jelaskan tentang konsep nyeri sebagai pengalaman yang sifatnya pribadi.
- Diskusikan alas an mengapa klien dapat mengalami peningkatan atau
penurunan nyeri (mis., keletihan [paningkatan] atau adanaya distraksi
[penurunan]).
- Dorong keluarga untuk memberikan perhatiannya, juga pada saat nyeri sedang
terjadi.
Kurang pengetahuan
- Jelaskan mengenai penyebab nyeri kepada klien, jika penyebabnya diketahui
- Jelaskan lamanya nyeri akan berlangsung, jika diketahui secara pasti
- Jelaskan tentang pemeriksaan diagnostik dan prosedur yang akan dilakukan
secara rinci dengan menyebutkan ketidaknyamanan dan sensasi yang akan
dirasakan.
Keletihan
- Tentukan penyebab keletihan (sedative, analgetik, gangguan tidur)
- Jelaskan bahwa nyeri dapat mendukung terjadinya stress, yang akan
meningkatkan keletihan)
- Berikan kesempatan klien untuk istirahat pada siang hari, dengan waktu tidur
yang tidak terganggu pada malam hari (harus istirahat saat nyeri berkurang)
- Konsultasikan dengan dokter untuk meningkatkan dosis obat pereda nyeri pada
waktu tidur
Kehidupan yang monoton
- Diskusikan bersama klien dan keluarga mengenai manfaat terapeutik dari
- Jelaskan bahwa distraksi biasanya akan meningkatkan toleransi nyeri dan
menurunkan intensitas nyeri, tetapi setelah distraksi selesai, kewaspadaan klien
terhadap nyeri dan keletihan akan meningkat.
- Variasi lingkungan jika memungkinkan
- Ajarkan beberapa metode distraksi selama periode nyeri akut (mis., menghitung
gambar, bernapas secara berirama, mendengarkan musik dan meningkatkan
volume bila nyeri meningkat)
3. Kolaborasikan bersama klien untuk menentukan metode mana yang dapat
digunakan untuk mengurangi intensitas nyeri.
- Pertimbangkan hal berikut sebelum memilih metode pereda nyeri yang spesifik,
yakni kemauan klien untuk berpartisipasi (motivasi), kemampuann
berpartisipasi (ketangkasan, penurunan sensorik), hal-hal yang disukai,
dukungan orang terdekat, kontraindikasi (alergi, masalah kesehatan), biaya yang
dibutuhkan, tingkat kerumitan, tindkan pencegahan, dan kenyamanan.
- Jelaskan berbagai metode pereda nyeri (mis., aplikasi panas atau aplikasi
dingin) berikut kewaspadaan yang diperlukan.
4. Beri pereda nyeri yang optimal bersama analgesik yang diresepkan
5. Kaji respons klien terhadap obat-obatan pereda nyeri
6. Bantu keluarga berespons positif terhadap pengalaman nyeri klien
7. Kaji penegtahuan keluarga dan responsnya terhadap nyeri.
- Beri klien kesempatan untuk mendiskusikan ketakutan, kemarahan, dan rasa
frustasinya secara pribadi.
- Libatkan keluarga dalam sejumlah prosedur untuk menurunkan nyeri.
8. Berikan informasi kepada klien setelah nyeri hilang atau berkurang
9. Dorong klien untuk mendiskusikan nyeri yang dialami
10.Beri pujian untuk kesabaran klien dan sampaikan padanya bahwa ia telah
mengatasi nyeri dengan baik, tanpa memperhatikan perilaku yang ditujukan klien.
11.Lakukan penyuluhan kesehatan, serta indikasi
- Diskusikan bersama klien dan keluarga mengenai metode nyeri noninvasif
- Ajarkan berbagai teknik pilihan pada klien dan keluarga
4.Implementasi
Tindakan Peredaan Nyeri Nonfarmakologis 1. Distraksi
Distraksi merupakan metode untuk menghilangkan nyeri dengan cara
mengalihkan perhatian pasien pada hal-hal lain sehingga klien akan lupa terhadap
nyeri yang dialami. Misalnya seorang klien sehabis operasi mungkin tidak merasakan
nyeri sewaktu melihat pertandingan sepakbola di televise. Cara bagaimana distraksi
dapat mengurangi nyeri, dapat dijelaskan dengan teori Gate Control. Pada spina cord,
sel-sel reseptor yang menerima stimuli nyeri peripheral dihambat oleh stimulus dari
serabut-serabut saraf yang lain. Karena pesanm-pesan nyeri menjadi lebih lambat
daripada pesan-pesan diversional maka pintu spinal cord yang mengontrol jumlah
input ke otak menutup dan pasien merasa nyerinya berkurang (Cummings 1981:62).
Beberapa teknik distraksi antara lain: bernafas secara pelan-pelan, masase
sambil bernafas pelan-pelan, mendengar lagu sambil menepuk-nepukkan jari-jari atau
kaki, atau membayangkan hal-hal yang inah sambil tutup mata.
2. Relaksasi
Relaksasi merupakan kebebasan mental dan fisik dari ketegangan dan stress.
Teknik relaksasi memberikan individu kontrol diri ketika terjadi rasa tidak nyaman
atau nyeri, stress fisik dan emosi pada nyeri. Ada tiga hal utama yang diperlukan
dalam relaksasi yaitu posisi yang tepat, pikiran beristirahat, lingkungan yang tenang.
Posisi tubuh disokong (mis., bantal menyokong leher), persendian fleksi, dan
otot-otot tidak tertarik (mis.,tangan dan kaki tidak disilangkan). Untuk menenangkan
pikiran pasien dianjurkan pelan-pelan memandang sekeliling ruangan misalnya
melintasi atap turun ke dinding, sepanjang jendela, dll. Untuk melestarikan wajah
Steward (1976:959) menjelaskan teknik relaksasi sebagai berikut:
1. Klien menarik nafas dalam dan mengisi paru-paru dengan udara
2. Perlahan-lahan udara dihembuskan sambil membiarkan tubuh menjadi kendor
dan merasakan betapa nyaman hal tersebut
3. Klien bernafas beberapa kali dengan irama normal
4. Klien bernafas menarik nafas dlam lagi dan menghembuskan pelan-pelan dan
membiarkan hanya kaki dan telapak kaki yang kendor. Minta klien untuk
mengkonsentrasikan pikiran klien pada kakinya yang terasa ringan dan hangat
5. Klien mengulang langkah 4 dan mengkonsentrasikan pikiran pada lengan,
perut, punggung dan kelompok otot-otot yang lain
6. Setelah klien merasa relaks, klien dianjurkan bernafas secara pelan-pelan. Bila
nyeri menjadi hebat, klien dapat bernafas secara dangkal dan cepat.
Efek Relaksasi:
- Penurunan nadi, tekanan darah, dan pernafasan
- Penurunan konsumsi oksigen
- Penurunan ketegangan otot
- Penurunan kecapatan metabolisme
- \peningkatan kesadaran global
- Kurang perhatian terhadap stimulus lingkungan
- Tidak ada perubahan posisi yang volunteer
- Perasaan damai dan sejahtera
- Periode kewaspadaan yang santai, terjaga, dan dalam
3. Hipnosis Diri
Hipnosis dapat membantu mengubah persepsi nyeri melalui pengaruh sugesti
positif. Suatu pendekatan kesehatan holistik, hipnosis diri menggunakan sugesti diri
dan kesan tentang perasaan yang rileks dan damai. Individu memasuki keadaan rileks
dengan menggunakan berbagai ide pikiran dan kemudian kondisi-kondisi yang
diri sama seperti dengan melamun . konsentrasi yang intensif mengurangi ketakutan
dan stress karena individu berkonsentrasi hanya pada satu pikiran.
4. Stimulasi Kulit
Stimulasi kulit dapat dilakukan dengan cara pemberian kompres dingin,
kompres hangat/panas, masase, dan stimulasi saraf elektrik transkutan (TENS).
Kompres dingin dapat memperlambat impuls-impuls motorik menuju otot-otot pada
area yang nyeri. Kompres dingin dan panas dapat menghilangkan nyeri dan
meningkatkan proses penyembuhan. Pilihan dengan terapi panas dengan terapi dingin
bervariasi menurut kondisi klien. Misalnya, panas lembab menghilangkan kekakuan
pada pagi hari akibat artritis, tetapi kompres dingi mengurangi nyeri akut dan sendi
yang mengalami peradangan akibat penyakit tersebut (Ceccio. 1990).
Masase dengan menggunakan es dan kompres menggunakan kantong es
merupakan dua jenis terapi dingin yang sangat efektif untuk menghilangkan nyeri.
Masase menggunakan es dilakukan dengan menggunakan sebuah balok es yang besar
atau sebuah cangkir kertas berukuran kecil, yang disisi dengan air dan dibekukan (air
keluar dari cangkir saat beku untuk menciptakan permukaan es yang lembut untuk
masase). Kompres dingi dapat dilakukan di dekat lokasi nyeri, di sisi tubuh yang
berlawanan tetapi berhubungan dengan lokasi nyeri, atau di lokasi yang terletak
antara otak dan lokasi nyeri. Hal ini memakan waktu 5 sampai 10 menit untuk
kompres dingin. Pengompresan di dekat lokasi aktual nyeri cenderung member hasil
yang terbaik. Seorang klien merasakan sensasi dingin, terbakar, dan sakit serta baal.
Apabila klien merasa baal, maka es harus diangkat.
Suatu bentuk lain stimulasi kutaneus yang kadang kala disebut stimulasi yang
berlawanan (counterstimulation), yaitu stimulasi saraf elektrik transkutaneus
(transcutaneous electrical nerve stimulation, TENS), dilakukan dengan stimulasi pada
kulit dengan menggunakan arus listrik ringan yang dihantarkan melalui elektroda
luar. Terapi ini dilakukan berdasarkan resep dokter. Unit TENS terdiri dari
transmitter bertenaga baterai, kabel timah, dan elektroda. Elektroda dipasang
langsung pada atau lokasi nyeri. Rambut atau bahan-bahan yang digunakan untuk
transmitter dan menimbulkan sensasi kesemutan atau sensasi dengung. Klien dapat
menyesuaikan intensitas dan kualitas stimulasi kulit. Sensasi kesemutan dapat
dibiarkan sampai nyeri hilang. TENS efektif untuk mengontrol nyeri pascabedah dan
mengurangi nyeri yang disebabkan prosedur pascaoperasi (mis., mengangkat drain
dan membersihkan serta kembali membungkus luka bedah) (Hargreaves dan Lander.
1989).
B. Terapi Nyeri Farmakologis 1. Analgesik
Analgesik merupakan metode yang paling umum untuk mengatasi nyeri. Walaupun analgesic dapat menghilangkan nyeri dengan efektif, perawat dan dokter
masih cenderung tidak melakukan upaya analgesic dalam penanganan nyeri karena
informasi obat yang tidak benar.
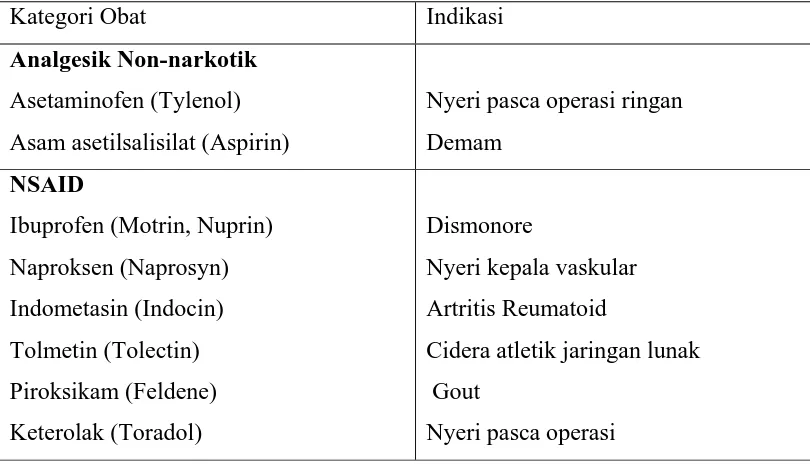
Ada tiga jenis analgesik, yakni : (1) non-narkotik dan obat antiinflamsi
nonsteroid (NSAID), (2) analgesik narkotik atau opiate, dan (3) obat tambahan
(adjuvant) atau koanalgesik.
Tabel 2.2 Analgesik dan Indikasi Terapi
Kategori Obat Indikasi
Analgesik Non-narkotik Asetaminofen (Tylenol)
Asam asetilsalisilat (Aspirin)
Nyeri pasca operasi ringan
Demam
NSAID
Ibuprofen (Motrin, Nuprin)
Naproksen (Naprosyn)
Indometasin (Indocin)
Tolmetin (Tolectin)
Piroksikam (Feldene)
Keterolak (Toradol)
Dismonore
Nyeri kepala vaskular
Artritis Reumatoid
Cidera atletik jaringan lunak
Gout
Nyeri traumatik berat
Analgesik Narkotik Meperidin (Demerol)
Metilmorfin (Kodein)
Morfin sulfat
Fentanil (Sublimaze)
Butofanol (Stadol)
Hidromorfon HCL (Dilaudid)
Nyeri kanker (kecuali meperidin)
Infark Miokard
Adjuvan
Amitriptilin (Elavil)
Hidroksin ( Vistaril)
Klorpromazin (Thorazine)
Diazepam (Valium)
Cemas
Depresi
Mual
Muntah
5.Evaluasi
Kriteria hasil untuk perawatan dengan gangguan nyeri tergantung pada diagnosa keperawatan.
Beberapa kriteria yang dianjurkan adalah:
1. Tidak merasakan nyeri post operatif
2. Dapat melakakukan latihan bernafas dan batuk tanpa mengeluh nyeri
3. Dapat melakukan aktivitas kerja tanpa nyeri punggung
4. Dapat berjalan ke ujung ruangan dan kembali lagi tanpa gangguan
5. Melakukan latihan relaksasi sesuai dengan yang dijadwalkan
B. Asuhan keperawatan kasus BIODATA
IDENTITAS PASIEN
Nama : Tn. A
Jenis Kelamin : Laki-laki
Umur : 44 Tahun
Status Perkawinan : Kawin
Agama : Islam
Pendidikan : SMA
Pekerjaan : Pegawai sewasta
Alamat : Jl.Hijrah Gosong Telaga Medan
Tanggal Masuk RS : 16 Juni 2013
No. Register : 00.56.34.33
Ruangan/kamar : Ra4
Golongan darah : -
Tanggal pengkajian : 18 Juni 2013
Tanggal operasi : 17 Juni 2013
Diagonsa Medis : Head Injury
I. KELUHAN UTAMA
Pada saat dikaji pasien mengatakan nyeri diseluruh bagian kepala.
II. RIWAYAT KESEHATAN SEKARANG A. Provocative/palliative
1. Apa penyebabnya :Kecelakaan lalu lintas
2. Hal – hal yang memperbaiki keadaan :
Pasien mengatakan hal yang dapat mengurangi gejala penyakitnya
adalah dengan cara istirahat dan diberi obat-obatan, sedangkan hal-hal
B. Quantity/Quality
1. Bagaimana dirasakan :
Pasien mengatakan nyeri yang sangat di kepala skala 7
2. Bagaimana dilihat :
Terlihat pasien meringis kesakitan dan sering memegang kepala
dibagian yang cedera
C. Region
1. Dimana lokasinya :
Bagiaan frontalis sampai ke temporalis
2. Apakah menyebar :
Pasien mengatakan gejala yang dirasakan hampir keseluruh bagian
kepala.
D. Saverity :
Nyeri yang dialami sangat mengganggu aktivitas pasien
E. Time :
Nyeri mulai dirasakan pasien setelah dilakukan operasi
III. RIWAYAT KESEHATAN MASA LALU A. Penyakit yang pernah dialami :
Cuma demam biasa
B. Pengobatan/tindakan yang dilakukan : Membeli obat yang dijual di apotik
C. Pernah dirawat/operasi :
Tidak pernah dirawat dan belum pernah dioperasi sebelumnya
D. Lamanya dirawat :
Tidak pernah
E. Alergi :
F. Imunisasi :
Ibu pasien mengatakan status imunisasinya tidak lengkap tapi ibu pasien
tidak tahu status imunisasi apa yang tidak lengkap.
IV. RIWAYAT KESEHATAN KELUARGA
A. Orang tua :
Kedua orang tua pasien masih hidup
B. Saudara Kandung :
Tidak ada riwayat penyakit
C. Penyakit keturunan yang ada : Tidak ada penyakit keturunan
D. Anggota keluarga yang meninggal : -
E. Penyebab meninggal :
-
V. RIWAYAT KEADAAN PSIKOSOSIAL A. Persepsi pasien tentang penyakitnya :
Pasien merasa sedih dengan apa yang terjadi dan berharap cepat sembuh
B. Konsep diri
- Gambaran diri :
Pasien menyukai seluruh tubuh nya
- Ideal diri :
Pasien berharap agar cepat sembuh
- Harga diri :
Pasien merasa bahagia karena keluarganya selalu disampingnya
- Peran diri :
Pasien sebagai seorang suami
- Identitas :
C. Keadaan emosi : Pasien tampak gelisah
D. Hubungan sosial
- Orang yang berarti :
Pasien mengatakan orang yang berarti bagi nya keluarga
- Hubungan dengan keluarga :
Pasien mengatakan hubungan dengan keluarga baik
- Hubungan dengan orang lain :
Pasien mengatakan hubungan dengan orang lain baik.
- Hambatan dalam berhubungan dengan orang lain :
Tidak ada hambatan dalam berhubungan dengan orang lain
E. Spiritual :
- Nilai dan keyakinan :
Percaya dengan ajaran agama islam
- Keigatan ibadah :
Sholat (Os melakukan ibadah di tempat tidur)
VI. PEMERIKSAAN FISIK A. Keadaan umum
Pasien mengalami penurunan kesadaran dan gelisah
B. Tanda-tanda vital
- Suhu tubuh : 37,6◦C
- Tekanan darah : 130/80 mmHg
- Nadi : 86x/menit
- Pernapasan : 24x/menit
- Skala nyeri : 7
- Tinggi badan : 167 cm
C. Pemeriksaan head to toe Kepala
- Bentuk : simetris dan oval
- Ubun- ubun : tepat ditengah
- Kulit kepala : kecoklatan dan bersih
Rambut
- Penyebaran dan keadaan rambut : merata, hitam keputih-putihan
- Bau : Tidak bau Cuma hanya bau keringat
- Warna kulit : kecoklatan
Wajah
- Warna kulit : sawo matang
- Struktur : oval, simetris
Mata
- Kelengkapan dan kesimetrisan : lengkap , normal, simetris.
- Palpebra : tidak prosis
- Konjungtiva dan sklera : konjuntiva(tidak anems) dan
sklera(tidak icterus)
- Pupil : ishokor
- Cornea dan iris : tidak ada pembengkakan dan edema
- Visus : visus terlihat bening
- Tekanan bola mata : tidak dikaji
Hidung
- Tulang hidung dan posisi septum nasi: normal dan simetris
- Lubang hidung : normal, simetris dan terdapat rambut hidung
- Cuping hidung : tidak perdapat pernafasan cuping idung
Telinga
- Bentuk telinga : normal, simetris
- Ukuran telinga : normal
- Ketajaman pendengaran : pasien dapat mendengar dengan
baik
Mulut dan faring
- Keadaan bibir : mukosa kering dan pucat
- Keadaan gusi dan gigi : gigi tampak kekuningan dan tidak ada bolong
- Keadaan lidah : cukup bersih
- Orofaring : tidak dikaji
Leher
- Posisi trachea : normal, simetris, tegak lurus terhadap dada
- Thyroid : tidak terdapat pembesaran kelenjar tyroid
- Suara : normal
- Kelenjar limfe : -
- Vena jugularis : Tidak ada distensi vena jugularis.
- Denyut nadi karotis : -
Pemeriksaan integumen
- Kebersihan : Bersih
- Kehangatan : Akral hangat
- Warna : Kecoklatan, sawo matang
- Turgor : < 2 detik
- Kelembaban : kering
- Kelainan pada kulit : Tidak da kelainan pada kulit
Pemeriksaan thoraks/dada
- Inspeksi thoraks : normal
- Pernafasan
Frekuensi : 24x/menit
Irama : teratur
- Tanda kesulitan bernafas : tidak ada
Pemeriksaan paru
- Palpasi getaran suara : merata, teraba keseluruh tangan
- Auskultasi (suara nafas,suara ucapan,suara tambahan)
Pemeriksaan jantung
- Inspeksi : tidak ada pembengkakan
- Palpasi : tidak ada kelainan
- Perkusi : dullness
- Auskultasi : bunyi jantung ( lup-dup) dan frekuensi
(86x/menit)
Pemeriksaan abdomen
- Inspeksi (bentuk, benjolan) : simetris, tidak ada benjolan
- Auskultasi : peristaltik usus 8x/menit, tidak ada
suara tambahan
Pemeriksaan kelamin dan daerah sekitarnya
- Genitalia( rambut pubis, lubang uretra ) : terdapat rambut pubis,
normal
- Anus dan perineum ( lubang anus , kelainan anus, perineum ) :
normal
Pemeriksaan muskuloskeletal/ekstremitas - Kesimetrisan otot : otot simetris ka/ki
- Kekuatan otot : 1
- Edema : terdapat edema pada ex. Bwah
Pemeriksaan neurologi - Nervus Olfaktoris/N I
Mampu mengidentifikasi bau dengan baik
- Nervus Optikus/ N I
Mampu membaca hingga jarak 1 meter
- Nervus Okulomotoris/N III, Trochlearis/N IV, Abdusen/N VI Mampu menggerakkan bola mata dengan baik
- Nervus Trigeminus/N V
- Nervus Fasialis/N VII
Mampu menggerakan otot wajah
- Nervus Vestibulocochlearis/N VIII Cukup mampu mendengar dengan baik
- Nervus Glossopharingeus/N IX, Vagus/N X Mampu menelan, mengunyah dan membuka mulut
- Nervus Asesorius/N XI
Mampu mengangkat bahu dan menoleh ka\ki
- Nervus Hipoglossus/N XII
Mampu mengulurkan/menggerakkan lidah
Fungsi motorik
Pasien harus dibantu ketika berjalan
Funsi sensorik
- Identifikasi sentuhan ringan
Mampu merasakan sentuhan ringan dengan objek kapas
- Tes tajam-tumpul
Mampu merasakan benda tajam dan tumpul dengan objek spuit dan
tutup pulpen
- Tes panas-dingin
Mampu membedakan panas dingin dengan objek air panas dan dingin
Refleks
- Reflek Bisep
Baik
- Relek Trisep
Baik
- Reflek Brachioradialis
Baik
- Reflek Patelar
- Reflek Tendon achiles
Baik
- Reflek Plantar
Baik
VII. POLA KEBIASAAN SEHARI-HARI A. Pola makan dan minum
- Frekuensi makan/hari : 3x/hari
- Nafsu/ selera makan : Nafsu makan pasien terganggu
- Nyeri ulu hati : tidak ada nyeri ulu hati
- Alergi : tidak ada alergi pada makanan
- Mual dan muntah : Pasien mual dan muntah saat makan
- Waktu pemberian makan : pagi(07.00), siang(12.00), sore(18.00)
- Jumlah dan jenis makanan : Porsi normal, M2( bubur )
- Waktu pemberian cairan/minum : pasien di infus untuk memenuhi
cairan tubuh
- Masalah makan dan minum : masalah kebutuhan nutrisi kurang dari
kebutuhan tubuh
B. Perawatan diri / personal hygiene
- Kebersihan tubuh : pasien sering dilap badannya oleh
keluarganya
- Kebersihan gigi dan mulut : gigi pasien tampak kekuningan dan
mulut tampak kering
C. Pola kegiatan/aktivitas
Kegiatan Mandiri Sebahagian Total
Mandi
Makan
BAB
BAK
Ganti pakaian
- Pasien ibadah di tempat tidur,meminta agar diberikan kesembuhan
D. Pola eliminasi 1. BAB
- Pola BAB : 1-2x/hari
- Karakter feses : encer, kuning, berbau khas
- Riwayat pendarahan : -
- BAB terakhir : -
- Diare : tidak ada riwayat diare
- Penggunaan laksatif : tidak
2. BAK
- Pola BAK : Tn A memakai kateter,
- Karakter urine : kuning, berbau khas
- Nyeri/rasa terbakar/kesulitan BAK : tidak
- Riwayat penyakit ginjal/kandung kemih : tidak ada riwayat penyakit
- Penggunaan diuretik : tidak
- Upaya mengatasi masalah : Tidak ada masalah
ANALISA DATA
NO DATA ETIOLOGI MASALAH
1
2
DS:Skala nyeri 7
DO:Lemah,
gelisah,wajah meringis
DS:Pasien tidak selera
makan dan mual
muntah
DO:Mukosa
pucat,kering
Pasien telihat lemah
makan sedikit ½ porsi
Head injury
↓
Cedera otak
sekunder
↓
Operasi pada luka
↓
Respon biologis
↓
PTIK(hematom dan
udema)
↓
Gelisah,wajah
meringis
↓
Nyeri
Haed injury
↓
Cedera otak sekuder
↓
Peningkatan tekanan
intrakranial
↓
Peningkatan sekresi
asam lambung
↓
Gangguan rasa nyaman
nyeri
Masukan nutrisi kurang
3
4
DS:Tidur tidak
nyenyak sering terjaga
DO:Mata cekung
TD:130/80 mmhg
DS:Pasien mengeluh
nyeri
DO:temperatu 37,03oC
Ada tanda-tanda
infeksi diareal luka
Mual muntah
↓
Asupan nutrisi
kurang
↓
Perubahan nutrisi
kurang dari
kebutuhan tubuh
Head injury
↓
Pembedahan kepala
↓
Penurunan
kesadaran
↓
Nyeri
↓
Gangguan pola tidur
Head injury
↓
Pembedahan
dikepala
↓
Ada luka jahitan
↓
Resiko infeks
Ganguan pola tidur
MASALAH KEPERAWATAN
1. Gangguan rasa nyaman nyeri
2. Masukan nutrisi kurang dari kebutuhan tubuh
3. Gangguan pola tidur
4. Resiko infeksi pada luka
DIAGNOSA KEPERAWATAN (PRIORITAS)
1. Nyeri berhubungan dengan cedera kepala ditandai dengan : pasien
mengatakan nyeri di seluruh bagian kepala, pasien mengatakan kepala terasa
pusing, wajah pasien meringis, pasien gelisah, tanda-tanda vital : TD : 130/80
mmHg, RR : 24x/i, Puls : 86x/i, Temp : 36,80C, luka lecet dibagian frontal 2,5
cm, bibir bengkaki,dan skala nyeri 7 (berat).
2. Perubahan nutrisi kurang dari kebutuhan tubuh berhubungan dengan mual dan
muntah ditandai dengan : pasien mengatakan mual dan muntah, pasien
mengatakan susah menelan, pasien tidak mau memakan diet yang disediakan.
3. Gngguan pola tidur berhubungan dengan rasa nyeri pada luka jahitan ditandai
dengan,wajah meringis,gelisah.
4. Resiko tinggi terhadap infeksi berhubungan dengan jaringan kulit
PERENCANAAN KEPERAWATAN DAN RASIONAL Hari/
tanggal
No. Dx Perencanaan Keperawatan
Rabu/ 19 Juni 2013
1. Tujuan dan Kriteria Hasil:
- Pasien akan menunjukkan tekhnik relaksasi secara
invidual yang efektif untuk mencapai kenyamanan.
- Pasien akan mempertahankan nyeri pada 5 atau kurang.
- Pasien akan mengenali factor penyebab dan
menggunakan tindakan untuk mencegah nyeri.
- Pasien akan melaporkan nyeri pada penyedia perawatan
kesehatan.
intervensi Rasional
1. Lakukan pengkajian nyeri
yang komprehensif
meliputi lokasi,
karakteristik, durasi,
frekuensi, kualitas,
intensitas atau keparahan
nyeri atau factor
presipitasinya.
2. Berikan informasi tentang
nyeri, seperti penyebab
nyeri, seberapa lama akan
berlangsung dan antisipasi
ketidaknyamanan dari
prosedur.
3. Gunakan tindakan
Membantu dalam
mengidentifikasi derajat
ketidaknyamanan dan
kebutuhan untuk/keefektifan
Analgesik. Jumlah jaringan,
otot dan system limfatik
diangkat dapat
mempengaruhi jumlah nyeri
yang dialami.
Pasien yang mendpat
penjelasan tentang nyeri,
akan lebih sedikit
mengalami stress
dibandingkan dengan pasien
yang tidak mendapatkan
penjelasan.
pengendalian nyeri
sebelum menjadi berat
4. Ajarkan penggunaan
tekhnik nonfarmakologi
(mis. Umpan balik
biologis, hypnosis,
relaksasi, imajinasi
terbimbing, terapi music,
distraksi, kompres hangat/
dingin, dan masase)
sebelum, setelah dan jika
memungkinkan, selama
aktivitas yang
menyakitkan; sebelum
nyeri terjadi atau
meningkat; dan selama
penggunaan tindakan
pengurangan nyeri yang
lain.
5. Berikan tindakan
kenyamanan dasar dan
aktivitas terapeutik.
6. Laporkan pada dokter jika
nyeri masih menunjukkan
tahap awal, baiknya berikan
langsung therapy awal
pengendalian nyeri (Mis.
Napas dalam)
Penggunaan metode pereda
nyeri nonfarmakologi dapat
meningkatkan efek
terapeutik pada obat-obat
pereda nyeri.
Dapat menurunkan
ketidaknyamanan terhadap
luka operasi.
Kamis / 20 juni 2013
2
tindakan tidak berhasil
atau jika keluhan saat ini
merupakan perubahan
yang bermakna dari
pengalaman nyeri pasien
di masa lalu.
7. Bantu pasien untuk
mengidentifikasi tindakan
memenuhi kebtuhan rasa
nyaman yang telah
berhasil dilakukannya
seperti distraksi, relaksasi,
atau kompres hangat/
dingin.
8. Kendalikan factor
lingkungan yang dapat
mempengaruhi respon
pasien terhadap
ketidaknyamanan
9. Bantu pasien dalam
menemukan posisi yang
nyaman.
10.Pantau tanda-tanda vital.
pemberian analgesic untuk
mendukung proses
pengurangan nyeri.
Akan mempermudah proses
perawatan selanjutnya.
Menurunkan reaksi terhadap
stimulasi dari luar dan
meningkatkan istirahat atau
realsasi.
Membantu menurunkan
ketidaknyamanan lebih
lanjut.
Nyeri yang berlanjut akan
berdampak pada
peningkatan tanda-tanda
vital.
Tujuan dan Kriteria Hasil :
Jum‘at 21 juni 2013
Sabtu 22 juni 2013
3
4
Meningkatkan nafsu makan
- Tidak ada mual dan muntah
Intervensi Rasional
1.Kaji status nutrisi secara
kontinnue
2.Dokumentasikan masukan
makanan selama 24 jam
3.Kolaborasi dengan ahli giz
1.Memberi kesempatan
mengobsevasi
penyimbangan
2.Mengindetifikasikan
kebutuhan nutrisi
3.Menambah nafsu makan
Klien dapat titur dengan nyenyak denagan kiteria hasil:
- Klien bisa tidur dengan pulas
- Klien tidak gelisah
- Klien tidak meringis kesakitan
Intervensi Rasional
1.Mengkaji pola tirur klien
2.Jelaskan pada klien penting
nya tidur di malam hari
3.Batasi lingkungan yang bising
1.Tidur malam ± 8 jam
2.Klien dapat menerti
pentingnya istirahat
3.Mengurangi kegaduhan
dan memberikan suasana
nyaman
Setelah diberikan asuhan keperwatan klien bebas dari infeksi.
Dengan kriteria hasil :
- Bebas dari tanda–tanda infeksi
meningkat serta fungsiolisa.
- Tanda – tanda vital dalam batas normal
Intervensi Rasional
1. Berikan pengertian dan
motivasi tentang infeksi
2. Kaji tanda – tanda infeksi
3. Monitor reukosit dan LED
4. Dorongan untuk nutrisi yang
optimal
5. Berikan perawatan luka
dengan teknik aseptic dan anti
septic
6. Bila perlu berikan antibiotik
sesuai advis.
1.Perawatan mandiri seperti
menjaga luka dari hal yang
septic tercipta bila klien
memiliki pengertian yang
optimal
Hipertemi, kemerahan,
purulent,
2. menunjukan indikasi
infeksi.
3. Leukositosis dan LED
yang meningkat
menunjukan indikasi
infeksi.
4.Mempertahankan status
nutrisi serta mendukung
system immune
5. Perawatan luka yang
tidak benar akan
menimbulkan pertumbuhan
mikroorganisme
6. Mencegah atau
membunuh pertumbuhan
PELAKSANAAN KEPERAWATAN Hari/
Tanggal
No. Dx Implementasi Keperawatan Evaluasi
(SOAP)
Rabu/
19 Juni
2013
1 1. Melakukan pengkajian nyeri
yang komprehensif meliputi
lokasi, karakteristik, durasi,
frekuensi, kualitas, intensitas
atau keparahan nyeri.
2. memberikan informasi
tentang nyeri, seperti
penyebab nyeri, seberapa
lama akan berlangsung dan
antisipasi ketidaknyamanan
dari prosedur.
3. melakukan tindakan
pengendalian nyeri sebelum
menjadi berat.
4. Meberikan pengajaran
terhadap penggunaan
tekhnik nonfarmakologi
sebelum, setelah dan jika
memungkinkan, selama
aktivitas yang menyakitkan;
sebelum nyeri terjadi atau
meningkat; dan selama
penggunaan tindakan
pengurangan nyeri yang
lain.
S= Pasien mengeluh
kesakitan
O= Skala nyeri : 7
Posisi nyaman :
supinasi
Pasien mendapatkan
informasi tentang nyeri
Pasien belum
mendapatkan tindakan
pengendalian nyeri
TD: 120/80mmHg
HR: 78x/i
RR: 24x/i
Temp: 36,50C
A= Masalah teratasi
sebagian
5. Memberikan tindakan
kenyamanan dasar dan
aktivitas terapeutik.
6. melaporkan pada dokter jika
tindakan tidak berhasil agar
pasien mendapat tindakan
medis selanjutnya.
7. Membantu pasien untuk
mengidentifikasi tindakan
memenuhi kebtuhan rasa
nyaman yang telah berhasil
dilakukannya seperti
distraksi, relaksasi, atau
kompres hangat/ dingin.
8. memberikan lingkungan yang
dapat mengurangi respon
pasien terhadap
ketidaknyamanan
9. membantu pasien dalam
menemukan posisi yang
nyaman.
10.Melakukan pemantauan