BAB II
TINJAUAN PUSTAKA
2.1 Definisi, Klasifikasi dan Komplikasi Sindroma Koroner Akut
SKA adalah istilah yang digunakan untuk mendeskripsikan simptom yang disebabkan oleh iskemik miokard akut. SKA yang menyebabkan nekrosis miokardium disebut infark miokard. Manifestasi SKA secara klinis dapat sebagai APTS, IMA NSTE atau IMA STE. ( Thygensen dkk, 2012 ; Bender dkk, 2011 ; Antmann, 2008 ; Van de Werf dkk, 2012)
Diagnosis IMA STE akut ditegakkan apabila dijumpai kriteria berikut, yaitu ; adanya nyeri dada khas angina (durasi nyeri biasanya lebih dari 20 menit, tidak respon sepenuhnya dengan nitrat, nyeri dapat menjalar ke leher, rahang bawah atau lengan kiri, dapat disertai dengan gejala aktivasi sistem syaraf otonom seperti mual, muntah serta keringat dingin), dijumpai elevasi segmen ST yang persisten atau adanya LBBB yang dianggap baru, peningkatan kadar enzym jantung akibat nekrosis miokard (CKMB dan troponin), serta dijumpainya abnormalitas wall motion
regional yang baru pada pemeriksaan ekokardiografi. (Van der Werf dkk, 2012) Nyeri dada khas angina yang tidak disertai dengan elevasi segmen ST digolongkan ke dalam APTS atau IMA NSTE. Apabila dijumpai peningkatan enzym jantung, maka penderita digolongkan ke dalam IMA NSTE. Sedangkan bila enzym
jantung normal maka kondisi ini disebut APTS. (Bender dkk, 2011; Antmann, 2008; Van de Werf dkk, 2012)
Komplikasi akibat IMA STE dapat berupa : infark ventrikel kanan, syok kardiogenik , gagal jantung, angina pasca infark , ventricular septal rupture,
2.2. Penatalaksanaan IMA STE
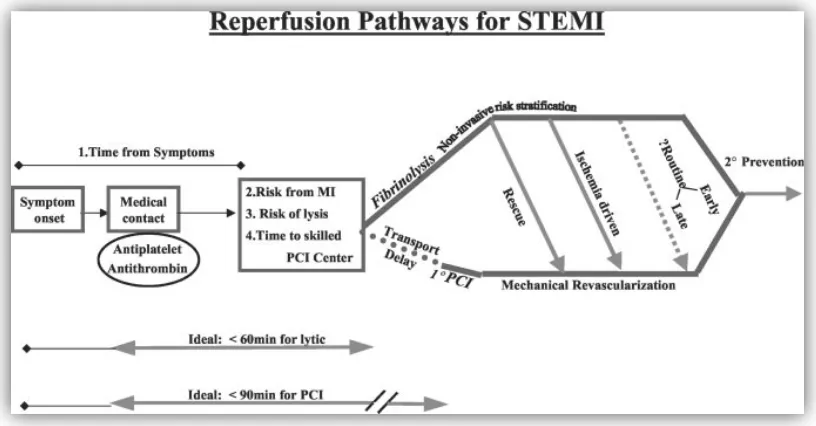
Penatalaksanaan pasien-pasien yang mengalami IMA STE dengan onset dibawah 12 jam berupa reperfusi mekanik yaitu IKP primer (intervensi koroner perkutan) ataupun reperfusi medikal yaitu trombolitik. Trombolitik merupakan suatu
metode reperfusi medikal yang digunakan secara luas pada pasien-pasien dengan IMA STE. Tujuan utama dari terapi trombolitik pada IMA STE adalah untuk mengembalikan kondisi perfusi arteri setelah terjadinya total oklusi arteri koroner. Terapi fibrinolitik dianjurkan dalam waktu 12 jam dari onset gejala pada pasien tanpa kontraindikasi jika primer IKP tidak dapat dilakukan oleh tim yang berpengalaman dalam 120 menit dari kontak pertama dengan medis .
gambar 1. Terapi pada pasien IMA STE
berpengalaman dalam 120 menit dari kontak pertama dengan medis (Suares) .
Seperti penelitian-penelitian sebelumnya juga menyatakan bahwa waktu juga
memegang peranan yang penting dalam angka keberhasilan trombolitik.
Namun, didapati angka kematian yang masih tinggi pada pasien-pasien yang mendapatkan terapi fibrinolitik dipengaruhi beberapa faktor pemberatnya antara lain usia, diabetes melitus, onset infark serta lokasi infarknya.
Dikatakan bahwa pada onset dibawah 3 jam, tidak ada perbedaan antara pemberian fibrinolitik atau dilakukannya primer IKP. Namun, jika onset lebih dari 3 jam, pedoman ini lebih menyarankan primer IKP dibandingkan dengan pemberian terapi fibrinolitik, asalkan primer IKP dapat dilakukan secara tepat waktu (chobanian).
Disebutkan juga, usia yang tua berhubungan dengan peningkatan angka mortalitas dan perdarahan intra serebral setelah fibrinolitik . Pada kenyataannya, usia diatas 65 tahun berhubungan dengan perdarahan intrakranial ( Odds ratio 2,2 dengan 95% CI 1,4-3,5) dibandingkan pada usia lebih muda . Dan persentase komplikasi perdarahan pada wanita lebih tinggi dibandingkan pada pria usia tua . Usia lanjut juga diketahui sebagai prediktor bebas angka mortalitas pada infark miokard akut .
Manfaat
trombolisis dini ditunjukkan pada studi GISSI‐1. Trombolisis dalam 1 jam pertama
sejak gejala muncul menghasilkan penurunan angka mortalitas sebesar 50% (Thygensen). Beberapa penelitian besar juga menyatakan bahwa pemberian streptokinase dapat menurunkan angka kematian sebesar 23 - 50 % dengan risiko perdarahan dan stroke yang minimal jika diberikan dalam 6 jam pertama sehingga dikenal istilah thrombolytic window Dikatakan juga, setelah 40 menit terjadinya oklusi, maka akan terjadi 38% jaringan miokard yang nekrosis, setelah 3 jam 57% dan setelah 6 jam terjadi 71% jaringan miokard yang nekrosis .
Diabetes Melitus (DM) juga merupakan faktor prediktor terhadap kejadian angka kematian pada pasien-pasien dengan infark miokard. Beberapa studi menunjukkan angka kematian rata-rata di rumah sakit pada pasien dengan diabetes
jelek dengan angka kematian rata-rata 2 kali dibandingkan pasien laki-laki yang
menderita diabetes (taki) . Pemberian streptokinase bermakna dalam mengurangi angka kematian pada pasien-pasien tanpa diabetes dibandingkan pada pasien-pasien dengan diabetes(WHO Monika) . Dilaporkan juga, pemulihan setelah pemberian intravena fibrinolitik lebih sedikit pada pasien-pasien dengan diabetes dibandingkan diabetes.
Pada literatur dikatakan juga, indikator klinis risiko tinggi pada pasien-pasien
yang dalam fase akut infark miokard antara lain adalah usia tua, denyut jantung yang cepat, peningkatan serum kreatinin, infark anterior, riwayat gagal jantung (taki). Dari penelitian ini didapati infark anterior septal mempunyai angka mortalitas yang tinggi ( 55,6%) dibandingkan infark dilokasi lainnya walaupun telah diberikan terapi fibrinolitik.
2.2.1.Proses koagulasi
Jika terdapat kerusakan pada lapisan endotel, maka akan terjadi aktivasi dari berbagai zat trombogenik seperti kolagen yang dapat mengaktivasi platelet dan faktor jaringan serta memulai kaskade koagulasi. Proses koagulasi darah terjadi melalui serangkaian konversi dari protein tidak aktif menjadi protease aktif. Kompleks faktor jaringan dan faktor VII plasma dihasilkan sel ketika darah berkontak dengan sel endotel yang rusak, mengkonversi faktor X menjadi faktor Xa (aktif). Selanjutnya, faktor Xa bersama dengan faktor Va dan fosfolipid (biasanya platelet yang teraktivasi), mengubah protrombin menjadi trombin. Trombin mengeluarkan peptida kecil dari
2.2.1 Mekanisme Kerja trombolitik
Gambar 2. Mekanisme kerja trombolitik
Obat fibrinolitik bekerja untuk mempercepat lisis trombus yang membuat oklusi total di intrakoroner, sehingga memperbaiki flow darah dan mencegah terjadinya kerusakan miokard . Saat ini obat-obat yang sering digunakan sebagai terapi fibrinolitic termasuk rekombinan jaringan -jenis aktivator plasminogen ( alteplase , TPA ) , reteplase ( RPA ) , dan tenecteplase ( TNK - TPA ) , streptokinase . Setiap fungsi obat dengan merangsang sistem fibrinolitik alami , mengubah prekursor plasminogen aktif menjadi protease plasmin aktif, yang lisis gumpalan-gumpalan fibrin . Pemberian obat fibrinolitik pada IMA STE akut secara dini dapat mengembalikan aliran darah sebesar 70% sampai 80% pada koroner yang mengalami oklusi dan secara signifikan dapat mengurangi kerusakan jaringan (ISIS).
dapat mencapai reperfusi komplit, hanya sekitar 60 – 80 %, oklusi koroner dan
re-infark dapat terjadi dalam 3 bulan berikutnya setelah pemberian fibrinolitik pada 20-30 % kasus, pemberian terapi streptokinase juga dapat menyebabkan berbagai type hipersensitivitas, termasuk syok anafilaktik yang fatal sehingga pemberian berulang pada pasien yang sama harus benar-benar berhati-hati, perdarahan juga merupakan
komplikasi yang sering didapati pada pasie-pasien yang mendapatkan terapi fibrinolitik.
2.2.3 Obat-obatan anti koagulan
Selain obat-obatan fibrinolitik, dalam menangani pasien-pasien dengan IMA STE juga diperlukan obat-obatan antikoagulan par enteral , yang bermanfaat untuk mencegah terjadinya proses koagulasi yang baru. Ada beberapa obat – obatan antikoagulan yang sering digunakan pada pasien-pasien dengan IMA yaitu low molekular weigh heparin (fondaparinux, enoxaparin), unfracional heparin (heparin) .
2.2.3.1 Unfractional heparin
Heparin yang berasal dari hewan dan merupakan polisakarida linear dengan residu glukosamin atau asam glukuronik. Heparin berikatan dengan antithrombin yang menghambat enzim ini dengan membentuk kompleks molar stabil terhadap residu yang spesifik. Heparin berikatan dengan antitrombin pada tempat yang kaya lisin, sehingga meningkatkan daya hambat, terutama pada faktor Xa dan trombin, tetapi juga IX dan XIIa dan trombin. Heparin tidak dapat diserap usus, keluar ke sistem
sirkulasi oleh sistem retikuloendotelial dan diekskresikan melalui ginjal dan hati. Efek samping yang serius yang sering terjadi adalah perdarahan. Tipe I HIT ( heparin Induced thrombocytopenia) biasanya ringan dan bersifar reversibel dalam 4 hari meskipun pengobatan dilanjutkan. Hal ini disebabkan interaksi direk antara heparin
terjadi HIT tipe II. Efek antikoagulasi unfractional heparin dapat dihentikan cepat
dengan protamin sulfat.
2.2.3.2 Low Molecular Weight Heparin
Faktor Xa memegang peranan penting dalam pembentukan trombin dan merupakan target dalam pengobatan trombosis arteri. Pada pemberian low molecular weight heparin, tidak diperlukan monitor aPTT, karena aktivitas antikoagulan Low Molecular Weight Heparin lebih dapat diprediksi dari pada unfractional heparin.
2.2.4 Anti platelet
Platelet bekerja pada endotel vaskuler yang rusak melalui hubungan dengan glikoprotein Ia reseptor dengan kolagen terekspos dan melalui hubungan Ib reseptor dengan faktor von Willenbrand, suatu faktor dalam sirkulasi yang mirip dengan faktor pembekuan VIII. Perlekatan platelet terhadap endotel vaskuler mengaktivasi platelet, menyebabkan sintesis dan pelepasan (degranulasi) berbagai mediator agregasi platelet. Termasuk thromboxan A2 (TxA2), adenosin diphosphate (ADP), dan 5-hydroxytryptamine (5HT, atau serotonin). Aspirin dan ticlopidine menghambat sintesis dan aktivitas mediator spesifik agregasi platelet, sedangkan abciximab menghambat glycoprotein IIb/IIIa reseptor.
2.2.4.1 Aspirin
Aspirin adalah non steroid anti-inlfamatory drug ( NSAID) yang mempunyai efek analgesk, antipiretik dan anti-inflamasi. Juga menghambat agregasi platelet dan mencegah terjadinya tromboemboli.
Aspirin dan NSADI lain menghambat sintesis prostaglandin dari asam arakidonat.
2.2.4.2.Dipiridamol
Sebagai antiplatelet, dipiridamol bekerja terutama menghambat adhesi platelet pada dinding pembuluh darah. Juga bekerja meningkatkan pembentukan cyclic adenosine monophosphat (cAMP) dan menurunkan kadar kalsium platelet.
2.2.4.3.Ticlopidin
Menghambat agregasi platelet yang bergantung pada ADP. Mula kerja lambat, butuh 3-7 hari mencapai efek maksimal dan bekerja melalui metabolit aktif. Efikasi dalam mengurangi kejadian stroke sama dengan aspirin tetapi mempunyai efek idosikratik seperti diskrasi darah (terutama neutropenia), yang membatasi penggunaan jangka panjang.
2.2.4.4. Clopidogrel
Secara struktural berhubungan dengan ticlopidin dan juga menghambat agregasi yang diinduksi ADP melalui metabolit aktifnya. Ticlopidin dan clopidogrel adalah prodrug, yang memerlukan metabolisme di hati untuk menjadi metabolit aktif sebelum bekerja menghambat reseptor P2Y12 secara ireversibel pada agregasi platelet yang diinduksi ADP. P2Y12 adalah G-protein coupled reseptor pada membrane.
2.2.4.5 Antagonis glikoprotein IIb/IIIa
Jalur akhir agregasi platelet adalah cross-linking platelet oleh fibrinogen yang
mengaktivasi komplek glikoprotein IIb/IIIa (GP IIb/IIIa) terhadap permukaan platelet. Komplek GP IIb/IIIa adalah suatu tipe integrin, suatu glikoprotein transmembrane berfungsi sebagai reseptor adhesi menghubungkan permukaan sel ke sitoskleton. Antagonis GP IIb/IIIa menghambat jalur akhir agregasi platelet melalui
2.9 Kerangka Teori
Perdarahan
Mortalitas Gagal Sukses
Trombolitik IKP Primer
IMA STE
Konservatif
‐ Perluasan infark
- Peningkatan mortalitas di rumah sakit
2.10 Kerangka Konsep
Variabel independen (variabel bebas)
Variabel dependen (variabel tergantung) IMA STE < 12 jam
Kelompok 1 IMA STE dengan terapi konservatif
Mortalitas kardiovaskular Di Rumah Sakit ( gagal jantung, stroke, perdarahan )
Kelompok 2
IMA STE dengan
fibrinolitik Konfonding :
faktor Resiko Kematian
Kardiovaskular :
1. Usia tua ( ≥65 tahun) 2. Jenis Kelamin wanita 3. Dislipidemia
4. Tekanan Darah pada saat masuk di rumah sakit