BAB 1
LAPORAN KASUS
1. IDENTITAS PASIEN
Nama : Tn. Ramadhan Saputra
Umur : 26 tahun
Jenis Kelamin : Laki-laki
Pekerjaan : Asisten rumah tangga
Agama : Islam
No RM : 20.83.35
Tanggal Pemeriksaan : 15 Desember 2018 Jam Pemeriksaan : 10.30 WIB
2. ANAMNESIS
a. Keluhan Utama
Ruam dengan rasa gatal dan panas di lengan.
b. Riwayat Penyakit Sekarang
Pasien datang ke UGD RSUD EF dengan keluhan muncul ruam putih di kulit pada kedua lengan yang disertai dengan rasa gatal dan panas sejak 5 bulan SMRS. Os juga mengatakan ruam bercak putih tersebut awalnya kecil dan kelama-lamaan membesar, dan juga awalnya ruam hanya satu lama kelamaan jumlahnya bertambah yang disertai dengan rasa gatal dan rasa panas pada ruam, kondisi ini semakin memberat saat pasien merasa cepat lelah dan banyak pikiran. Pasien juga mengeluhkan nyeri pada sendi tangan dan kaki, demam juga dirasakan yang hilang timbul dan rasa cepat lelah.
Os juga mengeluhkan mual (+) dan muntah (+), muntah sebayak 2 x/ hari, muntah berisi makanan yang di makan, muntah darah (-).
c. Riwayat Penyakit Dahulu
Pasien mengaku sebelumnya didiagnosis dengan morbus hansen pada tahun 2015 di Rumah Sakit Malaysia dan telah mendapat pengobatan disana tapi pasien tidak mengetahui secara detail.
Pasien menyangkal adanya riwayat sakit deiabetes melitus, hipertensi, penyakit jantung, keganasan, sakit kuning, sesak napas, asma, batuk lama dan alergi.
d. Riwayat Pemakaian Obat
Pasien sudah mengkonsumsi MDT dari RSUD BP secara teratur dan dinyatakan tuntas. Selain itu pasien juga mengkonsumsi parasetamol 500 mg dan metil prednisolon 8 mg selama kurang lebih 1 bulan dan keluhan masih dirasakan hilang timbul.
e. Riwayat Penyakit Keluarga f. Riwayat kencing manis :
-- Riwayat hipertensi : -- Riwayat asma :
-g. Riwayat Kebiasaan
Pasien mengaku sering mengkonsumsi makan yang asam dan cepat saji, dan jarang berolah raga.
. h. Riwayat Kebiasaan Sosial
Pasien sehari-hari bekerja sebagai petugas kebersihan.
3. PEMERIKSAAN FISIK
a. Status generalis
Keadaan umum: Tampak sakit sedang
- TD : 110/80 mmHg
- Nadi : 84x/menit teratur, kuat - RR : 20 x/menit teratur - Suhu : 36,20 C
- Spo2 : 100 %
b. Kepala dan Leher
Normocephali. Pupil isokhor 2/2 mm, reflek pupil direk +/+, reflek pupil indirek +/+, conjungtiva anemis -/-, sklera ikterik -/-. Bibir sianosis-, lidah kotor-. Pembesaran KGB tidak didapatkan. JVP tidak meningkat.
c. Thorax - Pulmo
Inspeksi : Bentuk normochest, dada kanan dan kiri simetris, tidak
ada ketinggalan gerak pernafasan, tidak ada retraksi otot bantu pernafasan.
Palpasi : Fremitus kanan dan kiri normal, krepitasi , nyeri -Perkusi : Sonor pada kedua lapangan paru.
Auskultas i
: Suara dasar vesikular +/+, wheezing , ronkhi - Cor
Inspeksi : Pulsasi, ictus cordis dan voussour cardiaque tidak terlihat.
Palpasi : Ictus cordis teraba di ICS V MCL kiri, tidak kuat angkat, thrill tidak teraba.
Perkusi : Batas kanan : ICS IV linea parasternal dextra Batas kiri : ICS Vlinea midclavicula sinistra Auskultas
i
: BJ I dan II reguler, murmur dan gallop tidak ada. d. Abdomen
Inspeksi : Simetris, distensi , sikatriks , venektasi -Auskultasi : Bising usus + normal.
Perkusi : Timpani di 4 kuadran, shifting dullness (-) e. Genitalia
Tidak dilakukan pemeriksaan
f. Ekstremitas
Atas : Akral hangat +/+, edema -/-, parese -/-, CRT <2” Bawah : Akral hangat +/+, edema -/-, parese -/-, CRT <2”
g. Pemeriksaan Fisik Kulit Status Dermatologis
Tanggal 15 Desamber 2018
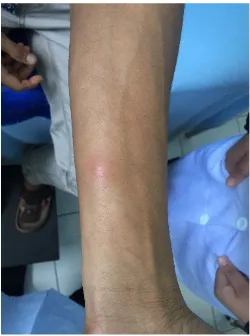
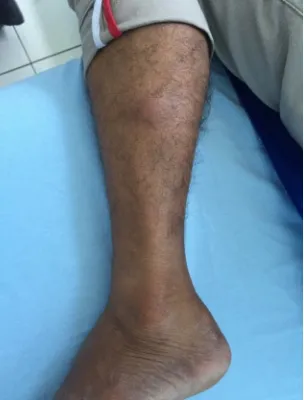
Gambar 2. Gambaran klinis pasien Deskripsi Lesi :
Tampak nodul eritematus, berbatas tidak tegas, tepi reguler, ukuran gutata, jumlah multiple, dan distribusi regional bilateral.
2.3.2 Pemeriksaan Saraf
Tabel 1. Pemeriksaan Pembesaran Saraf No. PemeriksaanNervus
Pembesaran/
Penebalan (kanan/
kiri) Nyeri Keterangan
1.
N. auricularis magnus
(dextra/sinistra)
Tidak ada/Menebal Nyeri Menebal
2. N. ulnaris(dextra/sinistra) Menebal/Tidak ada Nyeri Menebal
3.
N. proneus comunis/ Poplitea lateralis
(dextra/sinistra) Tidak ada/Tidak ada Nyeri Tidak menebal
4. N. tibialis posterior(dextra/sinistra) Tidak ada/ Tidak ada Nyeri Tidak menebal
Tabel. 2 Pemeriksaan Fungsi Saraf
Saraf Fungsi
Motorik Sensorik Otonom
kering maupun kulit retak
Ulnaris Tidak ada
kelumpuhan digiti 4 dan 5
Hipoestesi pada digiti 4 dan 5 pada kedua tangan
Medianus Tidak ada
kelumpuhan digiti 1,2, dan 3
Hipoestesi pada digiti 1, 2 dan 3 pada kedua tangan Radialis Drop hand (-)
Peroneus Drop foot (-)
Tibialis posterior Claw toes (-) Hipoetesi pada kedua kaki
4. PEMERIKSAAN PENUNJANG
a. Darah lengkap
Tanggal 15 Desember 2018 pukul 10.20 WIB
Pemeriksaan Angka Nilai Rujukan Satuan
Haemoglobin 9.0 11.5 – 16.5 g/dL
Leukosit 9.100 3500 – 10.000 109/L
Hematokrit 27 35.0 – 55.0 %
Eritrosit 2.8 3.5 – 5.5 1012/L
Trombosit 178 145 – 450 109/L
MCV 97 75.0 – 100.0 fL
MCH 31 25.0 – 35.0 Pg
MCHC 33 31.0 – 38.0 g/dL
Hitungan jenis lekosit
Basofil 0 0-1 %
Eosinofil 0 0-4 %
Netrofil Segment 87 46-73 %
Limfosit 8 17-48 %
Monosit 5 4-10 %
Golongan darah O RH+
Pemeriksaan Angka Nilai Rujukan Satuan
HbsAg Negatif
Anti HCV Negatif
HIV Non reaktif
Elektrolit
Elek. Clorida (Cl-) 90 95 – 108 mmol/L
Gambaran sel darah tepi
Eritrosit : Normokrom, anisositosis, spherosit (+), shicistocyte (+)
Leukosit : Kesan jumlah cukup, neutrofilia, morfologi dalam batas normal, sel mmuda (-)
Trombosit : Kesan jumlah cukup, big trombosit (+), morfologi dalam batas normal
Kesan : Anemia normokrom ec ? Dd 1. Anemia Hemolitik 2. Adakah perdarahan ? 3. Adakah riwayat transfusi ?
5. DIAGNOSIS Diagnosis Banding
1. Eritema Nodosum Leprosum + Anemia + dispepsia 2. Eritema Induratum + Anemia + dispepsia
3. Sarkoidosis + Anemia + dispepsia Diagnosa Klinis :
Eritema Nodosum Leprosum + Anemia + dispepsia
6. PLANNING
Usulan pemeriksaan penunjang : 1. Cek Darah rutin ulang 2. Foto thorak
7. TERAPI
-ceftriaxone 2 x i gr inj
- metilprednisolone 1x 62,5 mg inj - Ranitidin inj 2x1
- omz inj 40 mg 1x 1
- MDT pengobatan bulanan: hari pertama - Rifampisin 600 mg
- Lampren 300 mg - Dapson/DDS 100 mg
- MDT pengobatan harian: Hari ke-2 sampai 28 - Lampren 50 mg
- Dapson/DDS 100 mg -Antalgin 3 x1 mg tab -kalk 1x1 tab
- vit B com 1x1 tab -Asam folat 1x 1 tab
b. Non Medikamentosa
Menjaga higien tubuh, mandi menggunakan sabun anti septik dan menghindari
paparan langsung sinar Ultraviolet 8. EDUKASI
1. Menjelaskan kepada pasien dan keluarga mengenai penyakit pasien, terutama cara penularan dan pengobatannya
2. Menjelaskan kepada keluarga pasien untuk membantu mengawasi pasien minum obat sehingga pengobatan yang diberikan tuntas sesuai waktu pengobatan
3. Menjelaskan kepada pasien dan keluaga mengenai pentingnya asupan nutrisi dan istirahat yang cukup.
4. Menjelaskan kepada pasien upaya pencegahan kecacatan
9. PROGNOSIS
Quo ad functionam : bonam Quo ad sanationam : bonam
BAB 2
LANDASAN TEORI 2.1 Pendahuluan
diserang lalu kulit dan mukosa saluran napas atas kemudian dapat ke organ lain kecuali susunan saraft pusat. Meskipun cara masuk M. leprae ke dalam tubuh masih belum diketahui dengan pasti, beberapa penelitian telah memperlihatkan bahwa yang tersering ialah melalui kulit yang lecet pada bagian tubuh yang bersuhu dingin dan melalui mukosa nasal. Pengaruh M. leprae pada kulit bergantung pada faktor imunitas seseorang, kemampuan hidup M. leprae pada suhu tubuh yang rendah, waktu regenerasi yang lama, serta sifat kuman yang virulen, dan non-toksik. M. leprae merupakan parasit obligat intraseluler yang terutama terdapat pada sel makrofag di sekitar pembuluh darah superfisial pada dermis atau sel Schwann di jaringan saraf. Bila kuman M. leprae masuk ke dalam tubuh, maka tubuh akan bereaksi mengeluarkan makrofag (berasal dari sel monosit darah) untuk menfagositnya.
Penyakit lepra merupakan penyakit yang menyebar hampir di seluruh dunia, terutama di negara berkembang dengan insiden paling banyak di Afrika. Penyakit lepra berhubungan dengan kemiskinan dan daerah pedesaan. Angka insidens paling tinggi terjadi pada dekade 2 dan 3 dan yang paling sedikit angka insidensnya pada wanita dan anak-anak. Jumlah kasus kusta di seluruh dunia selama 12 tahun terakhir telah menurun 85 % di sebagian besar negara atau wilayah endemis. Kasus yang terdaftar pada permulaan tahun 1997 kurang lebih 890.000 penderita. Di Indonesia jumlah kasus kusta yang tercatat pada akhir tahun 1997 adalah 31.699 orang dengan prevalensi 1,57/10.000 penduduk.
Klasifikasi untuk kepentingan program kusta berdasarkan WHO (1981) dan modifikasi WHO (1988) adalah : (1) Morbus Hansen Pausibasiler (MH PB) dan (2) Morbus Hansen Multibasiler (MH MB). Gejala klinis yang khas (tanda Kardinal), yaitu : bercak kulit yang mati rasa, penebalan saraf tepi, dan ditemukannya kuman batang tahan asam.
2.2. Definisi kusta
luar. Bila tidak ditangani, kusta dapat sangat progresif, menyebabkan kerusakan pada kulit, syaraf-syaraf, anggota gerak, dan mata.
2.3 Penyebab kusta
Penyebab dari penyakit ini adalah kuman kusta yang berbentuk batang di kelilingi oleh membran sel lilin yang merupakan ciri dari spesies Mycobacterium, dan biasa berkelompok dan ada yang tersebar satu – satu dengan ukuran panjang 1-8 mic, lebar 0,2 - 0,5 mic yang bersifat tahan asam, Mycobacterium leprae juga merupakan bakteri aerobik, tidak membentuk spora. Sifat tahan asam Mycobacterium leprae disebabkan adanya asam mikolat dan komponen seperti lilin yang mengikat karbol fuksin.
Kuman Mycobacterium leprae dapat hidup di luar tubuh manusia antara 1 – 9 hari tergantung pada suhu dan cuaca dan di ketahui kuman kusta yang utuh yang dapat menimbulkan penularan.
Kuman Mycobacterium leprae menular kepada manusia melalui kontak langsung dengan penderita dan melalui pernapasan, kemudian kuman membelah dalam jangka 14 – 21 hari dengan masa inkubasi rata-rata dua hingga lima tahun. Setelah lima tahun, tanda-tanda seorang menderita penyakit kusta mulai muncul antara lain, kulit mengalami bercak putih, merah, rasa kesemutan bagian anggota tubuh hingga tidak berfungsi sebagaimana mestinya.
2.3 Klasifikasi kusta
Klasifikasi Ridley-Jopling, penyakit kusta dapat di klasifikasikan dalam tiga tipe, yaitu : Kusta tipe indetermnate (I), Tuberculoid (TT), Borderline Lepramatause (BL), dan Lepramatouse (LL). Sedangkan menurut WHO penyakit kusta di klasifikasikan dalam dua tipe yaitu : tipe Pausi Basiler (PB), dan tipe Multi Basiler (MB).
1. Klasifikasi Ridley- Jopling
Lesi kulit terdiri dari suatu makula yang pipih dan tunggal, biasanya sedikit hipopigmentasi ataupun sedikit erythematose, sedikit oval ataupun bulat dalam hal bentuk. Permukaannya rata dan licin, tidak di temukan tanda-tanda ataupun perubahan tekstur kulit. Pemeriksaan Basil Tahan Asam (BTA) pada umumnya negatif atau sedikit positif.
b) Penyakit Kusta Tipe Tubercoloid
Jenis Lesi ini pada umumnya bersifat stabil, lesi pada umumnya berwarna kemerah-merahan dan kecoklat-coklatan ataupun mengalami hipopigmentasi berbentuk oval atau bulat, berbatas tegas dari kulit yang normal di sekitarnya.
c) Penyakit Kusta Tipe Bordeline
Tipe ini sangat labil (tidak stabil), lesi-lesi kulit pada umumnya sukkulent atau eras, pleimorfik menebal secara seragam (uniform) atau pun dengan suatu daerah penyambuhan sentral.
d) Penyakit Kusta Tipe Bordeline Tuberculoid (BT)
Lesi kulit dapat ditentukan dari beberapa sampai banyak berwarna kemerah–merahan sampai kecoklat-coklatan atau hypochronik, dan ada lesi-lesi yang tersendiri yang dapat meninggi batasnya tampak dengan nyata apabila dibandingkan dengan kulit yang sehat di sekelilingnya. Syaraf–syaraf tepi kadang dapat terus menebal, dengan hasil pemeriksaan BTA positif yang ringan.
Lesi kulit bentuknya berbagai ragam, bervariasi dalam hal ukuran, menebal atau mengalami infitrasi, berwarna kemerah-merahan ataupun kecoklatan, sering banyak dan meluas. Hasil pemeriksaan BTA adalah positif.
f) Penyakit Kusta Tipe Lepramatouse (LL)
Pada tipe penyakit kusta Lepramatouse yang sub polar, lesi-lesi kulit sangat menyerupai lesi-lesi penyakit kusta Lepramatouse yang polar, namun masih dijumpai sejumlah kecil sisa lesi-lesi dari kusta yang asimetrik, juga kerusakan syaraf (tepi yang asimetrik dengan pembesaran syaraf dapat pula diperlihatkan pada tipe kusta ini.
Klasifikasi menurut WHO
Klasifikasi kusta menurut WHO dapat di golongkan dalam dua tipe yaitu
Tipe Pause Basiler (PB) tipe Multi Basiler (MB).
2.4 Cara Penularan
Mycobacterium leprae keluar dari tumbuh manusia melalui kulit dan mukosa hidung. Pada kasus lepramatouse menunjukkan adanya sejumlah organisme di dermis kulit dan di buktikan bahwa organisme tersebut dapat berpindah ke permukaan kulit. Walaupun terdapat laporan bahwa di temukannya bakteri tahan asam di epitel. Hal ini membentuk sebuah pendugaan bahwa organisme tersebut dapat keluar melalui kelenjar keringat. Jumlah dari bakteri dari lesi mukosa hidung di kusta lepramatouse antara 10.000 hingga 10.000.000 bakteri.18 Sebagian besar pasien lepramatouse memperlihatkan adanya bakteri di sekret hidung mereka dan mengindikasi bahwa sekret hidung dari pasien lepramatouse dapat memproduksi 10.000.000 organisme perhari.
Penyakit kusta dapat di tularkan dari penderita kusta tipe Multi Basiler (MB) kepada orang lain dengan cara penularan langsung. Timbulnya penyakit kusta bagi seseorang tidak mudah dan tidak perlu ditakuti tergantung dari beberapa faktor antara lain adalah penderita kusta tipe MB. Penderita Multi Basiler (MB) tidak akan menularkan kusta apabila berobat teratur.
2.5 Diagnosa Penyakit Kulit
Penyakit kusta dapat menunjukkan gejala yang mirip dengan banyak penyakit lain. Sebaliknya banyak penyakit lain dapat menunjukkan gejala yang mirip dengan penyakit kusta. Oleh karena itu dibutuhkan kemampuan untuk mendiagnosis penyakit kusta secara tepat dan membedakannya dengan berbagai penyakit yang lain agar tidak membuat kesalahan yang merugikan pasien. Diagnosis penyakit kusta didasarkan pada penemuan tanda kardinal (tanda utama), yaitu :
1.Lesi (Kelainan) kulit yang mati rasa
2. Penebalan saraf tepi yang disertai dengan gangguan fungsi saraf Gangguan fungsi saraf ini merupakan akibat dari peradangan kronis saraf tepi (neuritis perifer). Gangguan fungsi saraf bisa berupa gangguan fungsi sensorik seperti mati rasa, gangguan fungsi motoris seperti kelemahan otot (Parese) atau kelumpuhan (Paralise), gangguan fungsi otonom seperti kulit kering, retak, pembengkakan (edema) .
3.Basil tahan asam (BTA) positif
Bahan pemeriksaan BTA diambil dari kerokan kulit (skin smear), cuping telinga dan bagian aktif suatu lesi kulit. Untuk tujuan tertentu kadang diambil dari bagian tubuh tertentu (biopsi). Seseorang dinyatakan sebagai penderita kusta bilamana terdapat sekurang-kurangnya dua dari tanda-tanda kardinal diatas atau bila terdapat tanda (BTA positif) diambil dari bagian kulit yang dicurigai. Bilamana terdapat hanya salah satu dari empat tanda pertama 1-4, maka pemeriksaan laboratium diulangi lagi, terutama bila hanya terdapat tanda infiltrat. Dan apabila tidak adanya cardinal sign bisa dinyatakan tersangka (suspek) kusta.
a. Tanda-tanda tersangka (suspek) pada kulit. Tanda-tanda pada kulit
Kelainan kulit berupa bercak merah atau putih, atau benjolan -Kulit mengkilap
-Bercak yang tidak gatal
-Adanya bagian-bagian tubuh yang tidak berkeringat atau tidak berambut b. Tanda-tanda pada saraf
-Rasa kesemutan, tertusuk-tusuk, dan nyeri pada anggota badan atau bagian muka
-Gangguan gerak anggota badan atau bagian muka .
Anamnesis
-Dengan mencatat identitas penderita, riwayat tanda-tanda kulit/saraf yang dicurigai, riwayat kontak dengan penderita.
Pemeriksaan klinis
Dengan melakukan periksa raba pada kelainan kulit untuk mengetahui hilangnya rasa (dengan menggunakan kapas yang di runcingkan ujungnya, maupun dengan lidi, Periksa saraf tepi dengan perabaan, apakah ada penebalan atau nyeri raba. Untuk dapat membedakan dengan mudah apakah ada penebalan/pembesaran perbandingan dengan yang normal pada orang sehat. 2.6 Gejala – gejala Klinis
kusta meliputi :
1. Kehilangan perasaan
Kehilangan perasaan baik total maupun partial terhadap rasa sakit atau suhu, tanpa menifestasi pada kulit. selain pada penyakit lepra dapat terjadi pada penyakit-penyakit dari sistem saraf pusat atau tepi. Jika ini menunjukan gejala-gejala neurologis, sebaiknya dievakuasi oleh seseorang neurolog yang berkompeten.
2.Hipopigmentasi
Hipopigmentasi terdapat pada anak-anak dengan riwayat keluarga positif menderita lepra suatu waktu dapat dikacaukan dengan lesi-lesi karena fungsi, bakteri, alergi, dan kelainan-kelainan kongenital.
3.Impetigo furfurace
Terutama terdapat pada wajah atau pada sebagian dari tumbuh, dan terutama pada anak-anak disebabkan oleh sterpyococus, dan mempunyai gambaran yang khas, berupa makula.
4.Nevus anemicus
5.Depigmentasi (leukoderma atau vitiligo)
Leukoderma dapat merupakan keadaan sekunder dari penyakit kulit yang lebih dulu, sedangkan vitiligo merupakan suatu penyakit primer yang disebabkan karena ketidakmampuan untuk membentuk melanin. Kedua penyakit tersebut tidak anestetik, dan pemeriksaan laborat menunjukkan penemuan-penemuan yang negative.
6.Tinea sirsinata
Merupakan lesi bulat dan eritermatosa dengan atau tanpa cekungan atau tepi yang infiltratif sering diduga lesi leprae khususnya jenis tuberkuloid. Tinea sirsinata disebabkan karena suatu jamur dermatofit yang biasanya ditandai dengan sisik – sisik atau dibatasi vesikel – vesikel.
7. Erythema multiforme
Tipe ini merupakan suatu keadaan kulit yang akut yang menunjukkan pruritus atau lebih sakit dari anestetik bercak – bercak infiltrate terutama terdapat bilateral.
8.Dermatorniositis
Mulai muncul di wajah seperti udema, tetapi kelainan ini segera diikuti dengan nyeri otot khususnya pada daerah dada dan pelvic, kemudian berkembang menjadi atrofi.
9.Periarteritis nodosa
Ditandai adanya nodul-nodul sepanjang rute arteri yang mirip dengan Eritema Nodosum Leprosum sebab keduanya ada rasa sakit dan timbul secara berkelompok. Eritema Nodosum Leprosum terdapat pada beberapa penderita dengan penyakit leprae lepromatosa yang sebelumnya sudah ada infiltrasi yang menyeluruh atau oleh adanya nodul-nodul.
2.7 Faktor-faktor Risiko Yang Mempengaruhi Kejadian Kusta 1.Umur
meningkat sampai usia 20 tahun, kemudian mendatar antara 20-50 tahun dan setelah itu menurun.
Kejadian kusta lebih sering terjadi pada penderita orang tua dibandingkan pada anak-anak dan dewasa muda. terjadinya kecacatan kusta pada usia yang lebih tua tergantung pada kondisi fisik seseorang (daya tahan tubuh), terjadinya penurunan berbagai fungsi organ tubuh yang akan mempermudah kelompok usia tua jatuh dalam kondisi yang lebih parah dengan penyakit yang cenderung bersifat progresif dan irreversible.
2.Jenis Kelamin
Penyakit kusta dapat menyerang semua orang. Laki-laki lebih banyak terkena dibandingkan wanita. Perbandingan 2 : 1, walaupun ada beberapa daerah yang menunjukkan insiden ini hampir sama, bahkan ada daerah yang menunjukkan penderita wanita lebih banyak.
3.Tingkat pendidikan
Tingkat pendidikan dianggap sebagai salah satu unsur yang ikut menentukan pengalaman dan pengetahuan seseorang, baik dalam ilmu pengetahuan maupun kehidupan sosial.
4.Jenis lantai
Lantai merupakan dinding penutup ruangan bagian bawah, kontruksi lantai rumah harus kedap air dan selalu kering agar mudah dibersihkan dari kotoran dan debu. Keadaan lantai rumah perlu dibuat dari bahan yang kedap terhadap air seperti tegel, semen, keramik. Lantai yang tidak memenuhi syarat dapat dijadikan tempat hidup dan perkembangbiakan kuman dan vektor penyakit. Selain itu dapat menyebabkan meningkatnya kelembaban dalam ruangan.
5.Faktor Imunitas
pada usia tertentu akan mengalami penurunan. Respon imun tersebut tidak berbeda antara laki-laki dan wanita.21
6.Faktor Kuman Kusta
Dari hasil penelitian dibuktikan bahwa kuman-kuman kusta yang masih utuh kemungkinan dapat menimbulkan penularan, sedangkan bentuk yang tidak utuh tidak menular. Suatu kenyataan kuman bentuk utuh yang keluar dari tubuh yang sakit tidak banyak. Juga faktor lamanya kuman kusta di luar badan manusia memegang peranan pula dalam hal penularan ini, yaitu bila kuman keluar dari badan penderita maka kuman dapat bertahan 1-2 hari dan ada pula yang berpendapat 7 hari, hal ini tergantung dari suhu/cuaca di luar, maka panas cuaca di luar makin cepat kuman kusta akan mati.
7.Kelembaban
8.Ventilasi
Ventelasi adalah usaha untuk memenuhi kondisi atmosfer yang menyenangkan dan menyehatkan manusia. Berdasarkan kejadiannya, maka ventelasi dapat dibagi ke dalam dua jenis yaitu:31,32
a. Ventilasi alam.
Ventilasi alam berdasarkan pada tiga kekuatan, yaitu: daya difusi dari gas-gas, gerakan angin dan gerakan massa di udara karena perubahan temperatur. Ventilasi alam ini mengandalkan pergerakan udara bebas (angin). temperatur udara dan kelembabannya. Selain melalui jendela, pintu dan lubang angin, maka ventilasi pun dapat diperoleh dari pergerakan udara sebagai hasil sifat porous dinding ruangan, atap dan lantai.
b. Ventilasi buatan.
Pada suatu waktu, diperlukan juga ventilasi buatan dengan menggunakan alat mekanis maupun elektrik. Alat-alat tersebut diantaranya adalah kipas angin, exhauster dan AC (Air Conditioner).
Rumah dengan luas ventilasi yang tidak memenuhi syarat kesehatan akan membawa pengaruh bagi penghuninya. Ventilasi rumah mempunyai banyak fungsi yaitu:
1) Menjaga agar aliran udara di dalam rumah tetep segar / bersih, ini berarti keseimbangan oksigen yang diperlukan oleh penghuni rumah tersebut tetap terjaga. Kurangnya ventilasi akan menyebabkan kurangnya oksigen di dalam rumah yang berarti kadar CO2 yang bersifat racun bagi penghuni rumah akan meningkat. Disamping itu tidak cukupnya ventilasi akan menyebabkan kelembaban udara di dalam ruangan naik karena terjadinya proses penguapan cairan dari kulit.
3) Menjaga agar ruangan rumah selalu tetap di dalam kelembaban yang optimum.Tersedianya udara segar dalam rumah atau ruangan amat dibutuhkan manusia. Suatu ruangan yang tidak mempunyai ventilasi yang baik akan menyebabkan kadar oksigen yang kurang, kadar karbondioksida meningkat, ruangan akan berbau dan kelembaban udara akan meningkat.
Menurut indicator penghawaan rumah, luas ventilasi yang memenuhi syarat kesehatan adalah ≥10% luas lantai rumah dan luas ventilasi yang tidak memenuhi syarat kesehatan adalah < 10%luas lantai rumah (Depkes RI, 2005). Menurut Lubis (1989), luas ventilasi yang tidak memenuhi syarat kesehatan akan mengakibatkan terhalangnya proses pertukaran aliran udara dan sinar matahari yang masuk ke dalam rumah, akibatnya kuman kusta yang ada di dalam rumah tidak dapat keluar dan ikut terhisap bersama udara pernafasan.
9.Suhu
Rumah atau bangunan yang sehat haruslah mempunyai suhu yang diatur sedemikian rupa sehingga suhu badan dapat dipertahankan. Jadi suhu dalam ruangan harus dapat diciptakan rupa sehingga tubuh tidak terlalu banyak kehilangan panas atau sebaliknya tubuh tidak sampai kepanasan.
10.Kepadatan hunian
Kuman M.lepra sebagai penyebab penyakit kusta merupakan kuman yang hidup dengan baik di suhu 27-300C. Maka jika suhu di suatu rumah tidak memenuhi suhu normal (18-200C), rumah atau ruangan tersebut berpotensi untuk menularkan penyakit menular, seperti kusta. Ketidakseimbangan antara luas rumah dengan jumlah penghuni akan menyebabkan suhu didalam rumah menjadi tinggi dan hal ini dapat mempercepat penularan kusta. Tidak padat hunian (memenuhi syarat ) adalah jika luas >9 m2 per orang dan padat penghuni jika luas < 9 m2 per orang.
11.Riwayat Kontak dengan penderita
kusta utuh yang berasal dari penderita kusta, jadi penularan kusta lebih mudah terjadi jika kontak dengan penderita kusta langsung. Jumlah kontak serumah pada penderita lepramatouse sebesar 4 kali lebih banyak yang kemudian menderita kusta disbanding dengan tiap tuberkuloid dengan adanya hal tersebut dapat dipastikan bahwa kontak serumah merupakan kelompok yang paling terancam (high risk) untuk menderita penyakit kusta.
12.Lama kontak
Lama kontak adalah jumlah waktu kontak dengan penderita kusta. Penyakit kusta menular melalui kontak yang lama (2-5 tahun). penyakit kusta mempunyai masa inkubasi 2-5 tahun.
13.Personal hygiene
Personal hygiene (kebersihan perorangan) merupakan tindakan pencegahan yang menyangkut tanggung jawab individu untuk meningkatkan kesehatan serta membatasi penyebaran penyakit menular. Pencegahan penyakit kusta dapat dilakukan dengan meningkatkan personal hygiene, diantaranya pemeliharaan kulit, pemeliharaan rambut dan pemeliharaan kuku.
DAFTAR PUSTAKA
1. Eichelmann K, Salas-Alanis JC and Ocompo-Candiani J. 2013. Review: Leprosy. An Update: Definition, Pathogenesis, Classification, Diagnosis and Treatment. Elsevier DOYMA: 104 (7). p.555-63
2. World Health Organization. Weekly Epidemiological Report. Geneva : World Health Organization; 2014
dermato-venerology service. Malang, Indonesia : Universitas Brawijaya Press; 2014. P1-13.
4. Depkes RI. 2015. Riset Kesehatan Dasar. Jakarta : Badan Penelitian dan Pengembangan Kesehatan Kementrian Kesehatan RI.
5. Thomas, R, Robert, L. Leprosy. Fitzpatrick’s Dermatology in General Medicine. Eighth Edition, Vol.2, Chapter 189; 2012. hlm. 1786-1796.
6. Lambert, SM, et al. Comparison of Efficacy and Safety of Ciclosporin to Prednisolone in the Treatment of Erythema Nodosum Leprosum: Two Randomised, Double Blind, Controlled Pilot Studies in Ethiopia. PLOS Neglected Tropical Diseases | DOI:10.1371. 2016. p.2
7. World Health Organization. Leprosy: The Disease; 2017
8. Kosasih, A., Wisnu, I. M., Daili, E. S., Menaldi, S. L. Kusta. Ilmu penyakit kulit dan kelamin. Jakarta: Balai Penerbit Fakultas Kedokteran Universitas Indonesia; 2011. hlm. 73-88.
9. Tony Burns and Stephen Breathnach. Rook's textbook of Dermatology 9th edition volume 2. UK: Wiley-Blackwell; 2010.
10. Van Brakel, W. H., Saunderson, P., Shetty, V., Brandsma, J. W., Post, E., Jellema, R., McKnight, J. International workshop on neuropathology in leprosy—consensus report. Leprosy review. 2007; 78(4):416.
11. Natasja HJ, Van Veen, Diana NJ, Lockwood, Wim H, Van Brakel, et al. Interventions for erythema nodosum leprosum. Lepr Rev. 2009; 80(1):355-372.