SKRIPSI
FAKTOR RISIKO YANG BERHUBUNGAN DENGAN INFEKSI TBC PADA ANAK KONTAK SERUMAH DENGAN PENDERITA
TUBERKULOSIS PARU DEWASA DI PUSKESMAS KAWANGU KABUPATEN SUMBA TIMUR
Oleh
DORCE DAMALERO NIM. 1302115016
PROGRAM STUDI ILMU KEPERAWATAN FAKULTAS KEDOKTERAN
UNIVERSITAS UDAYANA DENPASAR
ii
FAKTOR RISIKO YANG BERHUBUNGAN DENGAN INFEKSI TBC PADA ANAK KONTAK SERUMAH DENGAN PENDERITA
TUBERKULOSIS PARU DEWASA DI PUSKESMAS KAWANGU KABUPATEN SUMBA TIMUR
Untuk Memenuhi Persyaratan Memperoleh Gelar Sarjana Keperawatan
Oleh
DORCE DAMALERO NIM. 1302115016
PROGRAM STUDI ILMU KEPERAWATAN FAKULTAS KEDOKTERAN
UNIVERSITAS UDAYANA DENPASAR
vi
KATA PENGANTAR
Puji dan syukur penulis panjatkan kepada Tuhan Yang Maha Esa, karena
atas berkat dan karuniaNya sehingga penulis dapat menyelesaikan skripsi berjudul
Faktor Risiko yang Berhubungan dengan Infeksi TBC pada Anak Kontak
Serumah dengan Penderita Tuberkulosis Paru Dewasa di Puskesmas Kawangu Kabupaten Sumba Timur.
Penulis mengucapkan terima kasih kepada semua pihak yang telah
membantu menyelesaikan skripsi ini. Ucapan terima kasih penulis berikan
kepada:
1. Prof. Dr .dr. Putu Astawa, Sp.OT (K), M.Kes sebagai Dekan Fakultas
Kedokteran Universitas Udayana.
2. Prof. Dr. Ketut Tirtayasa MS, AIF, sebagai Ketua Program Studi Ilmu
Keperawatan Fakultas Kedokteran Universitas Udayana.
3. N.L.K. Sulisnadewi, M.Kep. Ns.Sp.Kep.An, sebagai pembimbing utama
yang telah memberikan bantuan dan bimbingan sehingga dapat
menyelesaikan skripsi ini tepat waktu.
4. Ns. Kadek Eka Swedarma, S.Kep.M.Kes, sebagai pembimbing pendamping
yang telah memberikan bantuan dan bimbingan sehingga dapat
menyelesaikan skripsi ini tepat waktu.
5. Kepala Dinas Kesehatan Kabupaten Sumba Timur Propinsi Nusa Tenggara
Timur yang telah mengijinkan penulis untuk melakukan studi pendahuluan di
Puskesmas Kawangu dan membantu dalam menyediakan data sekunder yang
vii
6. Kepala Puskesmas Kawangu Kabupaten Sumba Timur yang telah membantu
dalam penyediaan data sekunder yang diperlukan dan menyediakan tempat
untuk melakukan penelitian ini.
7. Pengelola Program TB Paru Puskesmas Kawangu Kabupaten Sumba Timur
yang telah membantu dalam pelaksanaan penelitian ini.
8. Teman-teman seperjuangan yang telah banyak membantu serta memberikan
dorongan moril kepada penulis dalam menyelesaian penulisan skripsi.
9. Keluarga tercinta, Papa (alm), Mama, ketiga saudari saya Iche, Debi, Nita,
serta keponakan tersayang Jheremy, Christian dan Meychena yang telah
memberi semangat dan dukungan, pengertian dan kasih sayang selama ini.
10. Seluruh pihak yang telah membantu dalam menyelesaikan proposal ini.
Penulis menyadari bahwa penyusunan skripsi ini masih jauh dari sempurna,
oleh karena itu penulis membuka diri untuk menerima segala saran dan masukan
yang membangun.
Akhirnya, semoga skripsi ini dapat bermanfaat bagi yang membutuhkan.
Denpasar, Februari 2015
viii
ABSTRAK
Damalero, Dorce. 2015. Faktor Risiko yang Berhubungan dengan Infeksi TBC pada Anak Kontak Serumah dengan Penderita Tuberkulosis Paru
Dewasa di Puskesmas Kawangu Kabupaten Sumba Timur. Tugas Akhir,
Program Studi Ilmu Keperawatan, Fakultas Kedokteran, Universitas Udayana Denpasar. Pembimbing (1) N.L.K. Sulisnadewi, M.Kep. Ns.Sp.Kep.An; (2) Ns. Kadek Eka Swedarma, S.Kep.M.Kes
TBC anak sebagian besar berasal dari penderita dewasa. Selama penderita dewasa masih menjadi permasalahan, maka TBC anak tetap menjadi permasalahan karena penderita dewasa akan menjadi sumber penularan bagi lingkungannya. Risiko penularan tergantung dari derajat sputum Basil Tahan Asam (BTA) dewasa, lamanya kontak, dan status gizi anak. Penelitian ini bertujuan mengetahui hubungan derajat sputum BTA dewasa, lamanya kontak, status gizi anak dengan infeksi TBC anak serta faktor risiko yang dominan berhubungan dengan infeksi TBC anak. Penelitian ini menggunakan pendekatan cross sectional dengan sampel 36 orang penderita TBC paru dewasa kontak serumah dengan anak usia ≤ 14th. Pengumpulan data dengan kuisioner untuk mengetahui lamanya kontak, lembar observasi untuk mengetahui infeksi TBC anak, mengukur berat badan dan tinggi badan untuk mengetahui status gizi anak, Register TB-01 untuk mengetahui derajat sputum BTA dewasa. Hasil penelitian didapatkan 12 orang BTA negatif dan 24 orang BTA positif, 9 orang kontak < 8jam dan 27 orang kontak > 8jam, 21 orang gizi baik dan 15 orang gizi kurang, 20 anak tidak terinfeksi TBC dan 16 anak terinfeksi TBC. Uji chi-square mendapatkan hubungan yang bermakna antara derajat sputum BTA dewasa dengan infeksi TBC anak (p=0,018), tidak ada hubungan yang bermakna antara lamanya kontak dengan infeksi TBC anak (p=0,439), ada hubungan yang bermakna antara status gizi anak dengan infeksi TBC anak (p=0,025). Faktor risiko yang dominan berhubungan dengan infeksi TBC anak adalah derajat sputum BTA dewasa (OR=7,5) artinya derajat sputum BTA positif lebih berisiko menyebabkan infeksi TBC anak dibandingkan dengan derajat sputum BTA negatif. Derajat sputum BTA dewasa dan status gizi anak mempengaruhi infeksi TBC anak sebesar 69,4% dan 30,6% dipengaruhi oleh faktor lain.
ix
ABSTRACT
Damalero, Dorce.2015. The Risk of Factor Related Tubercolosis Infection in Children Household Contacts with Adult Pulmonary Tubercolosis Patients on Kawangu Health Centre, East Sumba. Final Project, Study Program of Nursing Science, Faculty of Medicine, Udayana University Denpasar. Supervisor (1) N.L.K. Sulisnadewi, M.Kep.Ns.Sp.Kep.An; (2) Ns. Kadek Eka Swedarma, S.Kep.M.Kes
Almost all tubercolosis in children derives from spreading of adult pulmonary tubercolosis. During the adult pulmonary tubercolosis is still being a problem, then the children tubercolosis remains a problem because them will be a source of spreading for their environment. The risk of spreading depends on degree of adult sputum acid-resistant bacilli, length of contact and children’s nutrient status. This research aims not only to know the relation between degree of adult sputum acid-resistant bacilli, length of contact, children’s nutrient status with tubercolosis infection in children but also to know the dominant risk factors related with tubercolosis infection in children. This research is including the type of corelational analysis with cross section approach. The sample amount to 36 pulmonary tubercolosis patients household contact with children age ≤ 14 years that selected by total sampling. The collection of data by questionnaire to knowing length of contact; observation sheet to knowing tubercolosis infection in children, measure of weight and height to knowing children’s nutrient status; and register TB-01 to knowing degree of adult sputum acid-resistant bacilli. The research results from 36 samples was obtained the 12 person negative acid-resistant bacilli and 14 person positive acid-acid-resistant bacilli, the 9 person contact < 8 hours and 27 person contact > 8 hours, the 21 children in good nutrition and 15 children in decrease nutrition, the 31 children not infected tubercolosis and 5 children infected tubercolosis. The result of chi-square test obtained that strength relation between degree of adult sputum acid-resistant bacilli and tubercolosis infection in children (p=0,018), there was not strenght relation between length of contact and tubercolosis infection in children (p=0,439), that strenght relation between nutrient status and tubercolosis infection in children (p=0,025). The result of multiply regretion obtained the dominant risk factors which related with tubercolosis infection in children that is degree of adult sputum acid-resistant bacilli (OR-7,5), it means positive degree of sputum acid-resistant bacilli more at risk to causes tubercolosis infection in children than negative. The degree of adult sputum acid-resistant bacilli and children’s nutrient status influence tubercolosis infection in children as big as 69,4% and 30,6% influenced by other factors.
x
BAB IV METODE PENELITIAN 4.1 Jenis Penelitian ... 38
4.2 Kerangka Kerja ... 39
xi
4.4 Populasi, Sampel dan Teknik Sampling Penelitian ... 40
4.5 Jenis dan Cara Pengumpulan Data ... 40
4.6 Pengolahan dan Analisa Data ... 45
4.7 Etika Penelitian ... 48
BAB V HASIL DAN PEMBAHASAN 5.1 Hasil Penelitian ... 49
5.2 Pembahasan Hasil Penelitian ... 54
5.3 Keterbatasan Penelitian ... 63
BAB VI PENUTUP 6.1 Kesimpulan ... 64
6.2 Saran ... 65
xii
DAFTAR TABEL
Halaman
Tabel 1. Sistem Skoring (scoring system) Gejala dan Pemeriksaan Penunjang
TBC di Fasyankes ... 22
Tabel 2. Paduan OAT ... 30
Tabel 3. Dosis Kombinasi pada TB Anak ... 32
Tabel 4. Definisi Operasional Variabel Penelitian ... 37
Tabel 5. Distribusi Frekuensi Responden Berdasarkan Derajat Sputum BTA Dewasa, Lamanya Kontak, Status Gizi Anak dan Infeksi TBC Anak .. 51
Tabel 6. Hubungan Derajat Sputum BTA Dewasa dengan Infeksi TBC Anak ... 52
Tabel 7. Hubungan Lamanya Kontak dengan Infeksi TBC Anak ... 53
Tabel 8. Hubungan Status Gizi Anak dengan Infeksi TBC Anak... 53
Tabel 9. Hasil Uji Interaksi ... 54
xiii
DAFTAR GAMBAR
Halaman
Gambar 1. Kerangka Konsep Penelitian ... 35
xiv
DAFTAR LAMPIRAN
Lampiran 1 : Jadwal Penelitian
Lampiran 2 : Pengantar Kuesioner
Lampiran 3 : Surat Persetujuan Menjadi Responden
Lampiran 4 : Kuesioner Pengumpulan Data
Lampiran 5 : Rencana Anggaran Dana Penelitian
Lampiran 6 : Standar Antropometri Penilaian Status Gizi
Lampiran 7 : Surat Permohonan Ijin Melakukan Pengambilan Data Penelitian
Lampiran 8 : Surat Izin Penelitian
Lampiran 9 : Surat Keterangan Selesai Penelitian
Lampiran 10 : Lembar Konsultasi
xv
DAFTAR SINGKATAN
BB : Berat Badan
BPMPP : Badan Penanaman Modal dan Pelayanan Perijinan
BTA : Basil Tahan Asam
DOTS : Directly Observed Treatment Shortcourse Chemoterapy
GF : Global Fund
IDAI : Ikatan Dokter Anak Indoneisa
INH : Isoniazid
OAT : Obat Anti Tuberkulosis
OAT-KDT : Obat Anti Tuberkulosis-Kombinasi Dosis Tetap
P2M : Program Pemberantasan Penyakit Menular
PAUD : Pendidikan Anak Usia Dini
PMO : Pengawas Menelan Obat
PRM : Puskesmas Rujukan Mandiri
PS : Puskesmas Satelit
SD : Sekolah Dasar
SLTA : Sekolah Lanjutan Tingkat Atas
SLTP : Sekolah Lanjutan Tingkat Pertama
SPS : Sewaktu Pagi Sewaktu
TB : Tinggi Badan
TBC : Tuberkulosis
TK : Taman Kanak-Kanak
UPK : Unit Pelayanan Kesehatan
1
BAB I PENDAHULUAN
1.1. Latar Belakang
Tuberkulosis (TBC) adalah penyakit infeksi menular yang disebabkan oleh
Mycobacterium Tuberculosis dan bersifat kronis serta bisa menyerang siapa saja
(laki-laki, perempuan, tua, muda, miskin, kaya, dan sebagainya) (Misnadiarly,
2006). Penyakit ini menyebar melalui droplet orang yang telah terinfeksi basil
tuberkulosis dan umumnya terjadi di dalam ruangan dimana droplet dapat tinggal
di udara dalam waktu lebih lama. Basil tuberkel dapat mati dengan cepat di bawah
sinar matahari langsung tetapi dalam ruangan yang gelap dan lembab dapat
bertahan sampai beberapa jam. Faktor penentu keberhasilan pemaparan
tuberkulosis pada individu baru yakni konsentrasi droplet dalam udara dan
panjang waktu individu bernapas dalam udara yang terkontaminasi tersebut di
samping daya tahan tubuh yang bersangkutan (Wahid dan Suprapto, 2014).
Sejak tahun 1993, World Health Organization (WHO) menyatakan bahwa TBC
merupakan kedaruratan global bagi kemanusiaan. Walaupun strategi Directly
Observed Treatment Shortcourse Chemoterapy (DOTS) telah terbukti sangat
efektif untuk pengendalian TBC, tetapi beban penyakit TBC di masyarakat masih
sangat tinggi. Dengan berbagai kemajuan yang dicapai sejak tahun 2003,
diperkirakan masih terdapat sekitar 9,5 juta kasus baru TBC, dan sekitar 0,5 juta
orang meninggal akibat TBC di seluruh dunia (Kepmenkes RI, 2009).
2
dunia, penyakit tuberkulosis tidak terkendali, hal ini disebabkan banyak penderita
yang tidak berhasil disembuhkan, terutama penderita menular (Wahid &
Suprapto, 2014). Indonesia termasuk ke dalam kelompok negara dengan risiko
tinggi, menempati urutan ketiga setelah India dan China (Kepmenkes RI, 2009).
India, Cina dan Indonesia berkontribusi lebih dari 50% dari seluruh kasus TBC
yang terjadi di 22 negara. Tahun 2010 Indonesia turun ke peringkat ke-5 dunia
dalam hal jumlah penderita TBC (WHO, 2010).
Jumlah kasus baru Basil Tahan Asam (BTA) positif yang ditemukan di Indonesia
pada tahun 2012 sebanyak 202.301 kasus. Jumlah tersebut sedikit lebih tinggi bila
dibandingkan kasus baru BTA (+) yang ditemukan tahun 2011 yang sebesar
197.797 kasus. Jumlah kasus tertinggi yang dilaporkan terdapat di propinsi
dengan jumlah penduduk yang tinggi yaitu Jawa Barat, Jawa Tengah, dan Jawa
Timur. Kasus baru di tiga propinsi tersebut sekitar 40% dari jumlah seluruh kasus
baru di Indonesia (Kemenkes RI, 2013).
Proporsi kasus TBC Anak di antara semua kasus TBC di Indonesia yang tercatat
dalam program TBC berada dalam batas normal yaitu 8-11%, tetapi apabila
dilihat pada tingkat propinsi sampai fasilitas pelayanan kesehatan menunjukkan
variasi proporsi yang cukup lebar yaitu 1,8-15,9%. Data TBC anak di Indonesia
menunjukkan proporsi kasus TBC Anak di antara semua kasus TBC pada tahun
2010 adalah 9,4%, kemudian menjadi 8,5% pada tahun 2011 dan 8,2% pada tahun
3
kasus TBC anak, sedangkan tahun 2011 naik menjadi 6,3% dan tahun 2012
menjadi 6% (Kemenkes RI, 2013).
Tuberkulosis anak adalah penyakit TBC yang terjadi pada anak usia 0-14 tahun
dan merupakan masalah khusus yang berbeda dengan TBC pada orang dewasa.
Tuberkulosis anak merupakan faktor penting di negara-negara berkembang karena
jumlah anak berusia kurang dari 14 tahun adalah 40−50% dari jumlah seluruh
populasi. Sekurang-kurangnya ada 500.000 anak di dunia yang menderita TBC
setiap tahunnya dan 70.000 anak meninggal setiap tahun akibat TBC (Kemenkes
RI, 2013). Tuberkulosis anak hampir selalu berasal dari penularan tuberkulosis
paru orang dewasa, dimana selama tuberkulosis paru dewasa masih menjadi
permasalahan, maka tuberkulosis anak akan tetap menjadi permasalahan karena
penderita tuberkulosis dewasa akan menjadi sumber penularan bagi keluarga dan
lingkungannya (Kuswantoro, 2002). Anak usia di bawah lima tahun mempunyai
risiko lebih besar mengalami progresi infeksi menjadi sakit TBC karena imunitas
selulernya belum berkembang sempurna (Ajis, 2009).
Faktor risiko penularan TBC pada anak berdasarkan banyak penelitian yang sudah
dilakukan diantaranya dipengaruhi oleh kepadatan hunian, pencahayaan, ventilasi,
kelembaban udara, kontak erat, status gizi, perilaku pencegahan, status imunisasi
BCG, status sosial ekonomi, kebiasaan merokok, dan pengetahuan (Diani, 2011).
4
paling mendasar tergantung dari tingkat penularan (derajat sputum BTA penderita
dewasa), lamanya kontak, dan status gizi anak.
Pasien TBC dengan BTA positif memberikan kemungkinan risiko penularan lebih
besar dari pada pasien TBC dengan BTA negatif, meskipun masih memiliki
kemungkinan menularkan penyakit TBC. Tingkat penularan pasien TBC BTA
positif adalah 65%, pasien BTA negatif dengan hasil kultur positif adalah 26%
sedangkan pasien TBC dengan hasil kultur negatif dan foto thoraks positif adalah
17% (Kemenkes RI, 2013). Semakin sering terpajan dan lama kontak, makin
besar pula kemungkinan terjadi penularan. Sumber penularan bagi bayi dan anak
yang disebut kontak erat adalah orangtuanya, orang serumah atau orang yang
sering berkunjung dan sering berinteraksi langsung.
Penularan TBC pada anak juga dipengaruhi oleh daya tahan tubuh anak. Daya
tahan tubuh adalah sesuatu yang dimiliki oleh semua orang yaitu kemampuan
yang dimiliki tubuh kita untuk melindungi diri dari berbagai serangan penyakit
dan serangan kuman. Akan tetapi yang membedakannya dari setiap orang adalah
daya tahan tubuh yang satu dengan yang lainnya berbeda dipengaruhi oleh nutrisi,
lingkungan, pola hidup dan genetik. Status gizi seseorang sangat erat kaitannya
dengan permasalahan individu, karena merupakan faktor predisposisi yang dapat
memperparah penyakit infeksi, juga dapat menyebabkan terjadinya gangguan
5
Keadaan malnutrisi atau kekurangan kalori, vitamin, protein, zat besi, dan
lain-lain akan mempengaruhi daya tahan tubuh seseorang sehingga rentan terhadap
penyakit termasuk tuberkulosis. Keadaan ini merupakan faktor penting yang
berpengaruh, baik pada orang dewasa maupun pada anak-anak. Berat badan
adalah salah satu parameter yang memberikan gambaran masa tubuh. Masa tubuh
sangat sensitif terhadap perubahan-perubahan yang mendadak seperti terkena
infeksi. Berdasarkan karakteristik ini, maka indeks berat badan dibagi umur
digunakan sebagai salah satu cara pengukuran status gizi. Gizi buruk akan
berpengaruh terhadap menurunnya daya tahan tubuh seseorang yang akhirnya
akan mempengaruhi seseorang menderita tuberkulosis (Depkes RI, 2000).
Program penanggulangan TBC dengan strategi DOTS di Kabupaten Sumba Timur
sudah dimulai sejak tahun 1995, namun pengelolaan program dengan dukungan
dana yang memadai baru dikembangkan pada tahun 2004 dengan bantuan Global
Fund (GF) yang menetapkan 6 Puskesmas Rujukan Mandiri (PRM) dan 15
Puskesmas Satelit (PS). Berdasarkan data 4 tahun terakhir (tahun 2010-2013),
ditemukan kasus TBC Paru sebanyak 1.521 orang dengan kasus TBC Anak
sebanyak 122 orang. Tahun 2012 ditemukan sebanyak 375 kasus TBC Paru dan
TBC anak sebanyak 31 kasus, tahun 2013 sebanyak 456 kasus TBC Paru dan
kasus TBC anak sebanyak 24 kasus. Kasus TBC anak tertinggi tahun 2013
terdapat di wilayah kerja Puskesmas Kawangu yaitu sebanyak 5 kasus dari total
24 kasus TBC anak Kabupaten dengan kasus TBC Paru dewasa sebanyak 49
6
41 orang dan kasus TBC anak sebanyak 16 orang (Dinas Kesehatan Kabupaten
Sumba Timur, 2014).
Melihat masih tingginya angka kejadian TBC Paru dewasa dan kejadian infeksi
TBC anak yang tinggal serumah dengan penderita dan faktor risiko yang
mempengaruhi terjadinya infeksi tersebut maka sangat diperlukan penanganan
yang tepat terkait dengan program penanggulangan infeksi TBC anak pada tinggal
serumah. Bertitik tolak dari permasalahan tersebut maka peneliti tertarik untuk
meneliti “Faktor risiko yang berhubungan dengan infeksi TBC pada anak yang
tinggal serumah dengan pasien Tuberkulosis Paru dewasa di Puskesmas Kawangu
Kabupaten Sumba Timur Nusa Tenggara Timur”
1.2. Rumusan Masalah
Berdasarkan uraian pada latar belakang diatas maka masalah penelitian dapat
dirumuskan yaitu “Faktor risiko apa yang berhubungan dengan infeksi TBC pada
anak kontak serumah dengan penderita Tuberkulosis Paru dewasa di Puskesmas
Kawangu Kabupaten Sumba Timur?”
1.3. Tujuan Penelitian 1.3.1. Tujuan Umum
Untuk mengetahui faktor risiko yang berhubungan dengan infeksi TBC pada anak
kontak serumah dengan penderita Tuberkulosis Paru dewasa di Puskesmas
7
1.3.2. Tujuan Khusus
a. Mengidentifikasi derajat sputum BTA penderita tuberkulosis paru dewasa.
b. Mengidentifikasi lamanya kontak penderita tuberkulosis paru dewasa dengan
anak yang terinfeksi kuman TBC.
c. Mengidentifikasi status gizi anak yang terinfeksi kuman TBC yang kontak
serumah dengan penderita tuberkulosis paru dewasa.
d. Menganalisis hubungan derajat sputum BTA terhadap infeksi TBC anak yang
kontak serumah dengan penderita tuberkulosis paru dewasa.
e. Menganalisis hubungan lamanya kontak penderita tuberkulosis paru dewasa
yang kontak serumah terhadap infeksi TBC anak.
f. Menganalisis hubungan status gizi terhadap infeksi TBC anak yang kontak
serumah dengan penderita tuberkulosis paru dewasa.
g. Menganalisis faktor risiko yang dominan berhubungan dengan infeksi TBC
anak kontak serumah dengan penderita tuberkulosis paru dewasa.
1.4. Manfaat Penelitian 1.4.1. Manfaat Praktis
a. Memberikan gambaran pada keluarga tentang gejala TBC pada anak serta
faktor risiko yang mempengaruhi timbulnya TBC pada anak.
b. Memberikan gambaran kepada pengelola program TBC Puskesmas dalam
8
c. Sebagai dasar pengambilan keputusan bagi Pemerintah Daerah Kabupaten
Sumba Timur dalam mencegah dan memberantas penyakit TBC di
Kabupaten Sumba Timur.
1.4.2. Manfaat Teoritis
a. Hasil penelitian ini dapat digunakan untuk mengembangkan ilmu
pengetahuan dibidang penyakit infeksi menular.
b. Hasil penelitian ini dapat digunakan sebagai data dasar untuk melaksanakan
penelitian lebih lanjut.
1.5. Keaslian Penelitian
Penelitian tentang faktor risiko yang yang berhubungan dengan infeksi TB pada
anak yang tinggal serumah dengan penderita tuberkulosis paru dewasa belum
pernah dilakukan di Puskesmas Kawangu, namun ada beberapa penelitian sejenis
yang pernah dilakukan:
1.5.1. Penelitian oleh Yulistyaningrum dan Dwi Sarwani Sri Rejeki (2010)
Hubungan riwayat kontak penderita Tuberkulosis paru (TB) dengan kejadian TB
paru anak di Balai Pengobatan Penyakit Paru-paru (BP4) Purwokerto. Penelitian
ini mencari hubungan riwayat kontak TB dengan kejadian TB paru anak dan
hubungan antara variabel perancu (status ekonomi, status imunisasi BCG dan
keberadaan perokok di dalam rumah) dengan variabel bebas (riwayat kontak TB)
dan variabel terikat (kejadian TB paru anak). Penelitian ini menggunakan metode
survei analitik dengan pendekatan Case Control Study. Penelitian dilakukan di
9
berjumlah 76 orang yaitu 38 sampel kasus dan 38 sampel kontrol. Analisis data
meliputi analisis bivariat dengan uji Chi-Square dan analisis berstrata dengan uji
Mantel Haenszel. Hasil penelitian didapatkan bahwa ada hubungan yang
bermakna antara riwayat kontak TB dengan kejadian TB paru anak di BP4
Purwokerto dan tidak dipengaruhi oleh variabel status ekonomi, status imunisasi
BCG dan keberadaan perokok di dalam rumah.
1.5.2. Nur Lina, Lilik Hidayanti, Eti Rahmawati (2008)
Beberapa faktor yang berhubungan dengan kejadian tuberkulosis pada anak di
kota Tasikmalaya (studi di Puskesmas Cigeureung, Cipedes, Bantarsari kota
Tasikmalaya). Penelitian ini mencari hubungan antara status imunisasi BCG,
status gizi, luas ventilasi rumah, adanya kontak dengan penderita, dan
pengetahuan ibu dengan kejadian tuberkulosis pada anak. Penelitian dilakukan
dengan metode survei, jenis penelitian adalah explanatory dengan pendekatan
cross sectional. Populasi penelitian adalah anak usia 3 bulan sampai dengan 14
tahun yang berobat ke Puskesmas Bantarsari, Cigeureung, Cipedes Kota
Tasikmalaya dari bulan April sampai dengan bulan September 2008 sebanyak 56
orang. Sampel penelitian merupakan total populasi. Analisis data dengan analisis
univariat dan analisis bivariat dengan uji statistik chi-square. Hasil penelitian
didapatkan ada hubungan bermakna antara status imunisasi BCG, status gizi, luas
ventilasi rumah, kontak dengan penderita batuk lama dan tingkat pengetahuan ibu
10
1.5.3. Anwar Musadad (2002)
Hubungan faktor lingkungan rumah dengan penularan TB paru kontak serumah.
Penelitian ini merupakan studi cross sectional. Populasi penelitian adalah seluruh
rumah tanggga yang didalamnya terdapat penderita TB paru dewasa dengan
sampel adalah seluruh rumah tangga yang didalamnya terdapat penderita TB paru
dan mempunyai balita. Analisis data dilakukan uji beda proporsi dengan
menggunakan chi-square. Dari penelitian ini disimpulkan bahwa angka kejadian
penularan TB paru kontak serumah sebesar 13%. Faktor yang berperan dalam
penularan kontak serumah tersebut adalah masuknyasinar matahari langsung ke
dalam rumah.
Berdasarkan penelitian yang telah dilakukan di atas, terdapat perbedaan dengan
penelitian yang akan dilakukan diantaranya variabel bebas yang akan diteliti yang
mana lebih difokuskan pada sumber penularan dan transmisinya (darajat sputum
BTA dan lamanya kontak) serta daya tahan tubuh anak (status gizi). Terdapat
perbedaan pula pada sampel yang diteliti serta waktu dan tempat penelitian yang
akan dilakukan. Mengingat keterbatasan peneliti dalam masalah kepustakaan,
tidak menutup kemungkinan bahwa variabel dan teknik pengukuran yang diteliti
11
BAB II
TINJAUAN PUSTAKA
2.1. Pengertian Tuberkulosis
Tuberkulosis adalah penyakit menular langsung yang disebabkan oleh kuman
TBC (Mycobacterium tuberculosis) (Kemenkes RI, 2013). Tuberkulosis adalah
penyakit infeksius, yang terutama menyerang parenkim paru. Sebagian besar
kuman TBC menyerang paru, tetapi dapat juga mengenai organ tubuh lainnya
termasuk meninges, ginjal, tulang, dan nodus limfe (Smeltzer & Bare, 2002).
Tuberkulosis merupakan infeksi bakteri kronik yang disebabkan oleh
Mycobacterium tuberculosis dan ditandai oleh pembentukan granuloma pada
jaringan yang terinfeksi dan oleh hipersensifitas yang diperantarai sel (
cell-mediated hypersensitivity) (Wahid dan Suprapto, 2014).
2.2. Penyebab Tuberkulosis
Penyakit tuberkulosis disebabkan oleh kuman Mycobacterium tuberculosis.
Kuman ini berbentuk batang, mempunyai sifat khusus yaitu tahan terhadap asam
pada pewarnaan. Oleh karena itu disebut pula sebagai Basil Tahan Asam (BTA)
(Depkes RI, 2008). Basil ini tidak berspora sehingga mudah dibasmi dengan
pemanasan, sinar matahari dan sinar ultraviolet (Nurarif dan Kusuma, 2013),
tetapi dapat bertahan hidup beberapa jam di tempat yang gelap dan lembab.
Dalam jaringan tubuh kuman ini dapat dormant, tertidur selama beberapa tahun
(Depkes RI, 2008). Ada dua macam mikobakteria tuberkulosis yaitu tipe human
12
tuberkulosis usus. Basil tipe human bisa berada di bercak ludah (droplet) di udara
yang berasal dari penderita TBC terbuka (Nurarif dan Kusuma, 2013).
2.3. Cara Penularan Tuberkulosis
Sumber penularan adalah penderita TBC BTA (+) yang ditularkan dari orang ke
orang oleh transmisi melalui udara. Pada waktu berbicara, batuk, bersin, tertawa
atau bernyanyi, penderita menyebarkan kuman ke udara dalam bentuk droplet
(percian dahak) besar (>100 µ) dan kecil (1-5 µ). Droplet yang besar menetap,
sementara droplet yang kecil tertahan di udara dan terhirup oleh individu yang
rentan (Smeltzer & Bare, 2002). Droplet yang mengandung kuman dapat bertahan
di udara pada suhu kamar selama beberapa jam dan orang dapat terinfeksi kalau
droplet tersebut terhirup kedalam saluran pernapasan.
Setelah kuman TBC masuk ke dalam tubuh manusia melalui pernapasan, kuman
TBC tersebut dapat menyebar dari paru ke bagian tubuh lainnya, melalui saluran
peredaran darah, sistem saluran limfe, saluran nafas, atau penyebaran langsung ke
bagian-bagian tubuh lainnya. Daya penularan dari seorang penderita ditentukan
oleh banyaknya kuman yang dikeluarkan dari parunya. Makin tinggi derajat
positif hasil pemeriksaan dahak, makin menular penderita tersebut (Depkes RI,
2008). Kemungkinan seseorang terinfeksi TBC ditentukan oleh tingkat penularan,
13
Infeksi HIV mengakibatkan kerusakan luas sistem daya tahan tubuh seluler,
sehingga jika terjadi infeksi oportunistik, seperti tuberkulosis, maka yang
bersangkutan akan menjadi sakit parah bahkan bisa mengakibatkan kematian. Bila
jumlah orang terinfeksi HIV meningkat, maka jumlah penderita TBC akan
meningkat, dengan demikian penularan TBC di masyarakat akan meningkat pula.
2.4. Pathogenensis Tuberkulosis 2.4.1. Infeksi Primer
Infeksi primer terjadi saat seseorang terpapar pertama kali dengan kuman TBC.
Droplet yang terhirup sangat kecil ukurannya, sehingga dapat melewati sistem
pertahanan mukosilier bronkus, dan terus berjalan sehingga sampai di alveolus
dan menetap disana. Infeksi dimulai saat kuman TBC berhasil berkembangbiak
dengan cara pembelahan diri di paru, yang mengakibatkan peradangan di dalam
paru. Saluran limfe akan membawa kuman TBC ke kelenjar limfe di sekitar hilus
paru, dan ini disebut sebagai kompleks primer. Waktu antara terjadinya infeksi
sampai pembentukan kompleks primer adalah sekitar 4-6 minggu. Adanya infeksi
dapat dibuktikan dengan terjadinya perubahan reaksi tuberkulin dari negatif
menjadi positif (Depkes RI, 2008).
Kelanjutan setelah infeksi primer tergantung dari banyaknya kuman yang masuk
dan besarnya respon daya tahan tubuh (imunitas seluler). Pada umumnya reaksi
daya tahan tubuh tersebut dapat menghentikan perkembangan kuman TBC.
14
atau dormant (tidur). Kadang-kadang daya tahan tubuh tidak mampu
menghentikan perkembangan kuman, akibatnya dalam beberapa bulan yang
bersangkutan akan menjadi penderita TBC. Masa inkubasi, yaitu waktu yang
diperlukan mulai terinfeksi sampai menjadi sakit, diperkirakan sekitar 6 bulan
(Depkes RI, 2008). Tanpa pengobatan, setelah lima tahun, 50% dari penderita
TBC akan meninggal, 25% akan sembuh sendiri dengan daya tahan tubuh tinggi,
dan 25% sebagai “kasus kronik” yang tetap menular (WHO, 1999).
2.4.2. Tuberkulosis Pasca Primer
Tuberkulosis pasca primer biasanya terjadi setelah beberapa bulan atau tahun
sesudah infeksi primer, misalnya karena daya tahan tubuh menurun akibat
terinfeksi HIV atau status gizi yang buruk. Ciri khas dari tuberkulosis pasca
primer adalah kerusakan paru yang luas dengan terjadinya kavitas atau efusi
pleura (Depkes RI, 2008).
2.5. Klasifikasi Penyakit Tuberkulosis 2.5.1. Tuberkulosis Paru
Tuberkulosis paru adalah tuberkulosis yang menyerang jaringan paru (parenkim
paru) tidak termasuk pleura (selaput paru). Berdasarkan hasil pemeriksaan dahak,
menurut Depkes RI (2008), TBC paru dibagi dalam :
a. Tuberkulosis Paru BTA Positif
Sekurang-kurang 2 dari 3 spesimen dahak SPS hasilnya BTA positif. Satu
spesimen dahak SPS hasilnya BTA positif dan foto rontgen dada menunjukkan
15
biakan kuman TBC positif. Satu atau lebih spesimen dahak hasilnya positif
setelah 3 spesimen dahak SPS pada pemeriksaan sebelumnya hasil BTA negatif
dan tidak ada perbaikan setelah pemberian antibiotika non OAT
b. Tuberkulosis Paru BTA Negatif
Pemeriksaan 3 spesimen dahak SPS hasilnya BTA negatif. Foto rontgen dada
menunjukkan gambar tuberkulosis aktif. TBC paru BTA negatif rontgen positif
dibagi berdasarkan tingkat keparahan penyakitnya, yaitu bentuk berat dan ringan.
Bentuk berat bila gambar foto rontgen dada memperlihatkan gambar kerusakan
paru yang luas dan/atau keadaan umum penderita buruk (Depkes RI, 2008). Tidak
ada perbaikan setelah pemberian antibiotika non OAT. Ditentukan
(dipertimbangkan) oleh dokter untuk diberi pengobatan.
2.5.2. Tuberkulosis Ekstra Paru
Tuberkulosis ekstra paru adalah tuberkulosis yang menyerang organ tubuh lain
selain paru, misalnya pleura, selaput otak, selaput jantung (pericardium) kelenjar
lymfe, tulang persendian, kulit, usus, ginjal, saluran kencing, alat kelamin dan
lain-lain.
TBC ekstra paru dibagi berdasarkan pada tingkat keparahan penyakit yaitu :
a. TBC Ekstra Paru Ringan
Misalnya TBC kelenjar limfe, pleuritis eksudativa unilateral tulang (kecuali tulang
16
b. TBC Ekstra Paru Berat
Misalnya meningitis, millier, perikarditis, peritionitis, pleuritis eksudativa duplex,
TBC tulang belakang, TBC usus, TBC saluran kencing dan alat kelamin (Depkes
RI, 2008).
2.6. Gejala Tuberkulosis
Gejala utama yang terjadi adalah batuk terus menerus dan berdahak selama tiga
minggu atau lebih. Gejala tambahan yang sering terjadi yaitu batuk darah atau
dahak bercampur darah, sesak nafas, nyeri dada, badan lemas, keletihan, nafsu
makan menurun, berat badan menurun, rasa kurang enak badan (malaise),
berkeringat malam walaupun tanpa aktifitas fisik, demam meriang lebih dari
sebulan.
Gejala umum TBC anak adalah sebagai berikut:
a. Berat badan turun selama tiga bulan berturut-turut tanpa sebab yang jelas atau
berat badan tidak naik dengan adekuat atau tidak naik dalam satu bulan
setelah diberikan upaya perbaikan gizi yang baik.
b. Demam yang lama (≥2 minggu) dan/atau berulang tanpa sebab yang jelas
(bukan demam tifoid, infeksi saluran kemih, malaria, dan lain-lain). Demam
umumnya tidak tinggi. Keringat malam saja bukan merupakan gejala spesifik
TBC pada anak apabila tidak disertai dengan gejala-gejala sistemik/umum
17
c. Batuk lama ≥3 minggu, batuk bersifat non-remitting (tidak pernah reda atau
intensitas semakin lama semakin parah) dan sebab lain batuk telah dapat
disingkirkan.
d. Pembesaran kelenjar limfe superfisialis yang tidak sakit, biasanya multipel,
paling sering di daerah leher, ketiak dan lipatan paha.
e. Nafsu makan tidak ada (anoreksia) atau berkurang, disertai gagal tumbuh
(failure to thrive).
f. Lesu atau malaise, anak kurang aktif bermain.
g. Diare persisten/menetap (>2 minggu) yang tidak sembuh dengan pengobatan
baku diare.
2.7. Diagnosis Tuberkulosis
2.7.1. Diagnosis Tuberkulosis Pada Orang Dewasa.
Diagnosis pasti TBC seperti lazimnya penyakit menular yang lain adalah dengan
menemukan kuman penyebab TBC yaitu kuman Mycobacterium Tuberculosis
pada pemeriksaan sputum, bilas lambung, cairan serebrospinal, cairan pleura
ataupun biopsi jaringan (Kemenkes RI, 2013). Diagnosis tuberkulosis ditegakkan
dengan mengumpulkan riwayat kesehatan, pemeriksaan fisik, rontgen dada, usap
BTA, kultur sputum, dan tes kulit tuberkulin (Smeltzer & Bare, 2002).
Pemeriksaan yang paling sering dilakukan adalah pemeriksaan 3 spesimen dahak
Sewaktu Pagi Sewaktu (SPS) yaitu:
a. Sewaktu (S): pengambilan dahak saat penderita pertama kali berkunjung ke
18
b. Pagi (P): pengambilan dahak pada keesokan harinya, yaitu pada pagi hari
segera setelah bangun tidur.
c. Sewaktu (S): pengambilan dahak saat penderita mengantarkan dahak pagi ke
tempat pengobatan.
Hasil pemeriksaan dinyatakan positif bila sekurang-kurang 2 dari 3 spesimen
dahak SPS hasilnya positif. Bila hanya 1 spesimen yang positif perlu diadakan
pemeriksaan lebih lanjut yaitu foto rontgen dada atau pemeriksaan dahak SPS
diulang. Bila hasil rontgen mendukung TBC, maka penderita didiagnosis
menderita TBC BTA positif, namun bila hasil rontgen tidak mendukung TBC,
maka pemeriksaan dahak SPS diulangi. Apabila fasilitas memungkinkan, maka
dapat dilakukan pemeriksaan biakan/kultur. Pemeriksaan biakan/kultur
memerlukan waktu yang cukup lama serta tidak semua unit pelaksana
memilikinya, sehingga jarang dilakukan (Depkes RI, 2008).
Saat ini di Indonesia, uji tuberkulin tidak mempunyai arti dalam menentukan
diagnosis TBC pada orang dewasa, sebab sebagian besar masyarakat sudah
terinfeksi dengan Mycobacterium Tuberculosis karena tingginya prevalensi TBC.
Suatu uji tuberkulin positif hanya menunjukkan bahwa yang bersangkutan pernah
terpapar dengan Mycobacterium Tuberculosis. Dilain pihak, hasil uji tuberkulin
dapat negatif meskipun orang tersebut menderita tuberkulosis, misalnya pada
penderita HIV/AIDS, malnutrisi berat, TBC milier dan morbili (Depkes RI, 2008).
2.7.2. Diagnosis Tuberkulosis Pada Anak.
TBC anak adalah penyakit TBC yang terjadi pada anak usia 0-14 tahun. Diagnosis
19
dari penderita. Tetapi pada anak hal ini sangat sulit dan jarang didapat, sehingga
sebagian besar diagnosis TBC anak didasarkan atas gambaran klinis, gambaran
foto rontgen dada dan uji tuberkulin. Selain melihat gejala umum TBC anak,
seorang anak harus dicurigai menderita tuberkulosis bila mempunyai sejarah
kontak erat (serumah) dengan penderita TBC BTA positif dan terdapat reaksi
kemerahan cepat setelah penyuntikan BCG (dalam 3-7 hari) (Depkes RI, 2008).
a. Uji Tuberkulin (Mantoux)
Uji tuberkulin dilakukan dengan cara Mantoux (pernyuntikan intrakutan) dengan
semprit tuberkulin 1 cc jarum nomor 26. Tuberkulin yang dipakai adalah
tuberkulin PPD RT 23 kekuatan 2 TU. Pembacaan dilakukan 48-72 jam setelah
penyuntikan. Diukur diameter transveral dari indurasi yang terjadi. Ukuran
dinyatakan dalam milimeter, uji tuberkulin positif bila indurasi >10 mm (pada gizi
baik ), atau >5 mm pada gizi buruk. Bila uji tuberkulin positif, menunjukkan
adanya infeksi TBC dan kemungkinan ada TBC aktif pada anak. Namun uji
tuberkulin dapat negatif pada anak TBC dengan anergi (malnutrisi, penyakit
sangat berat pemberian imunosupresif, dll). Jika uji tuberkulin meragukan
dilakukan uji ulang (Depkes RI, 2008).
b. Reaksi Cepat BCG
Saat penyuntikan BCG terjadi reaksi cepat (dalam 3-7 hari) berupa kemerahan dan
indurasi > 5 mm, maka anak tersebut dicurigai telah terinfeksi Mycobacterium
20
c. Foto Rontgen dada
Gambar rontgen TBC paru pada anak tidak khas dan interpretasi foto biasanya
sulit, harus hati-hati kemungkinan bisa overdiagnosis atau underdiagnosis. Paling
mungkin kalau ditemukan infiltrat dengan pembesar kelenjar hilus atau kelenjar
paratrakeal. Gejala lain dari foto rontgen yang mencurigai TBC adalah milier,
atelektasis/kolaps konsolidasi, infiltrat dengan pembesaran kelenjar hilus atau
paratrakeal, konsolidasi (lobus), reaksi pleura dan atau efusi pleura, kalsifikasi,
bronkiektasis, kavitas, destroyed lung. Bila ada diskongruensi antara gambar
klinis dan gambar rontgen harus dicurigai TBC. Foto rontgen dada sebaiknya
dilakukan PA (postero-anterior) dan lateral, tetapi kalau tidak mungkin PA saja
(Depkes RI, 2008).
d. Pemeriksaan mikrobiologi dan serologi
Pemeriksaan BTA secara mikroskopis langsung pada anak biasanya dilakukan
dari bilasan lambung karena dahak sulit didapat pada anak. Pemeriksaan BTA
secara biakan (kultur) memerlukan waktu yang lama. Cara baru untuk mendeteksi
kuman TBC dengan cara Polymery Chain Reaction (PCR) atau Bactec masih
belum dapat dipakai dalam klinis praktis. Demikian juga pemeriksaan serologis
seperti Elisa, Pap, Mycodot dan lain-lain masih memerlukan penelitian lebih
lanjut untuk pemakaian dalam klinis praktis (Depkes RI, 2008).
e. Diagnosis TB anak dengan Sistem Skoring
Pada waktu menegakkan diagnosis TBC anak, semua prosedur diagnostik dapat
dikerjakan, namun apabila dijumpai keterbatasan sarana diagnostik yang tersedia,
21
Sistem skoring tersebut dikembangkan diuji coba melalui tiga tahap penelitian
oleh Ikatan Dokter Anak Indoneisa (IDAI), Kemenkes dan didukung oleh WHO
dan disepakati sebagai salah satu cara untuk mempermudah penegakan diagnosis
TBC anak terutama di fasilitas pelayanan kesehatan dasar. Sistem skoring ini
membantu tenaga kesehatan agar tidak terlewat dalam mengumpulkan data klinis
maupun pemeriksaan penunjang sederhana sehingga diharapkan dapat
mengurangi terjadinya underdiagnosis maupun overdiagnosis TBC.
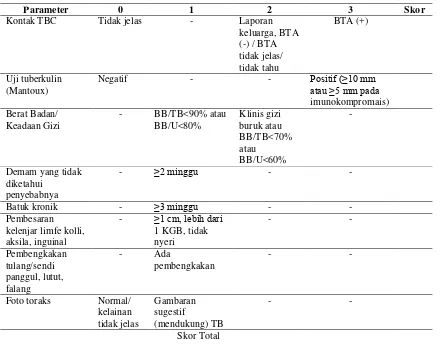
Penilaian/pembobotan pada sistem skoring dengan ketentuan sebagai berikut:
parameter uji tuberkulin dan kontak erat dengan pasien TBC menular mempunyai
nilai tertinggi yaitu 3, uji tuberkulin bukan merupakan uji penentu utama untuk
menegakkan diagnosis TB pada anak dengan menggunakan sistem skoring, pasien
dengan jumlah skor ≥6 harus ditatalaksana sebagai pasien TB dan mendapat OAT.
Diagnosis TB Anak ditegakkan oleh Dokter. Jika dijumpai skrofulderma, maka
langsung didiagnosis TBC. Setelah dinyatakan sebagai pasien TBC anak dan
diberikan pengobatan Obat Anti Tuberkulosis (OAT) harus dilakukan pemantauan
hasil pengobatan secara cermat terhadap respon klinis pasien. Apabila respon
klinis terhadap pengobatan baik, maka OAT dapat dilanjutkan sedangkan apabila
didapatkan respons klinis tidak baik maka sebaiknya pasien segera dirujuk ke
22
Tabel 1. Sistem Skoring (scoring system) Gejala dan Pemeriksaan Penunjang TBC di Fasyankes
Faktor risiko adalah hal-hal atau variabel yang terkait dengan peningkatan suatu
risiko dalam hal ini penyakit tertentu. Faktor risiko di sebut juga faktor penentu,
yaitu menentukan seberapa besar kemungkinan seorang yang sehat menjadi sakit.
Faktor penentu kadang-kadang juga terkait dengan peningkatan dan penurunan
risiko terserang suatu penyakit. Beberapa faktor risiko yang berperan dalam
23
2.8.1. Faktor Predisposisi
a. Umur.
Tuberkulosis dapat menyebabkan kematian pada kelompok anak-anak dan pada
usia remaja. Kejadian infeksi TBC pada anak usia dibawah 5 tahun mempunyai
risiko 5 kali dibandingkan anak usia 5-14 tahun. Di Indonesia diperkirakan 75%
penderita TB Paru adalah kelompok usia produktif yaitu 15-50 tahun (Depkes,
2008).
b. Pendidikan dan Pengetahuan
Tingkat pendidikan seseorang akan mempengaruhi pengetahuan seseorang
diantaranya mengenai rumah yang memenuhi syarat kesehatan dan pengetahuan
penyakit TB Paru, sehingga dengan pengetahuan yang cukup maka seseorang
akan mencoba untuk mempunyai perilaku hidup bersih dan sehat (Lina, 2009).
c. Perilaku
Perilaku seseorang yang berkaitan dengan penyakit TBC adalah perilaku yang
mempengaruhi atau menjadikan seseorang untuk mudah terinfeksi/tertular kuman
TB misalnya kebiasaan membuka jendela setiap hari, menutup mulut bila batuk
atau bersin, meludah sembarangan, merokok dan kebiasaan menjemur kasur
ataupun bantal. Perilaku dapat terdiri dari pengetahuan, sikap dan tindakan.
Pengetahuan penderita TBC Paru yang kurang tentang cara penularan, bahaya dan
cara pengobatan akan berpengaruh terhadap sikap dan perilaku sebagai orang
sakit dan akhirnya berakibat menjadi sumber penularan bagi orang disekelilingnya
24
d. Imunisasi
Proses terjadinya penyakit infeksi dipengaruhi oleh faktor imunitas seseorang.
Anak merupakan kelompok rentan untuk menderita tuberkulosis, oleh karena itu
diberikan perlindungan terhadap infeksi kuman tuberkulosis berupa pemberian
vaksinasi BCG pada bayi berusia kurang dari dua bulan. Pemberian vaksinasi
BCG belum menjamin 100% seseorang tidak akan terkena infeksi TBC namun
setidaknya dapat menghindarkan terjadinya TBC berat pada anak (Misnadiarly,
2006).
e. Status Gizi
Status gizi merupakan variabel yang sangat berperan dalam timbulnya kejadian
TBC Paru, tetapi hal ini sangat dipengaruhi oleh faktor-faktor yang lainnya seperti
ada tidaknya kuman TBC pada paru. Kuman TBC merupakan kuman yang dapat
“tidur” bertahun-tahun dan apabila memiliki kesempatan “bangun” dan
menimbulkan penyakit maka timbullah kejadian penyakit TBC Paru. Oleh sebab
itu salah satu upaya menangkalnya adalah dengan status gizi yang baik (Achmadi,
2005).
f. Kontak Penderita
Seseorang dengan BTA positif sangat berisiko untuk menularkan pada orang
disekelilingnya terutama keluarganya sendiri khususnya anak-anak. Semakin
sering seseorang melakukan kontak dengan penderita BTA positif maka semakin
besar pula risiko untuk tertular kuman tuberkulosis, apalagi ditunjang dengan
25
g. Status Sosial Ekonomi
WHO (2003) menyebutkan penderita TBC Paru didunia menyerang kelompok
sosial ekonomi lemah atau miskin. Walaupun tidak berhubungan secara langsung
namun dapat merupakan penyebab tidak langsung seperti adanya kondisi gizi
memburuk, perumahan tidak sehat, dan ekses terhadap pelayanan kesehana juga
menurun kemampuannya. Apabila status gizi buruk maka akan menyebabkan
kekebalan tubuh yang menurun sehingga memudahkan terkena infeksi TBC Paru.
Menurut perhitungan rata-rata penderita TBC kehilangan tiga sampai empat bulan
waktu kerja dalam setahun. Mereka juga kehilangan penghasilan setahun secara
total mencapai 30% dari pendapatan rumah tangga (Achmadi, 2005).
2.8.2. Faktor Pendukung
a. Kepadatan Hunian
Persyaratan kepadatan hunian untuk seluruh rumah biasanya dinyatakan dalam
m2/orang. Luas minimum per orang sangat relatif tergantung dari kualitas
bangunan dan fasilitas yang tersedia. Untuk rumah sederhana luasnya minimum
10 m2/orang. Untuk kamar tidur diperlukan luas lantai minimum 3 m2/orang.
Untuk mencegah penularan penyakit pernapasan, jarak antara tepi tempat tidur
yang satu dengan yang lainnya minimum 90 cm. Kamar tidur sebaiknya tidak
dihuni oleh lebih dari dua orang, kecuali untuk suami istri dan anak di bawah 2
tahun (Depkes RI, 2001).
Luas lantai bangunan rumah sehat harus cukup untuk penghuni di dalamnya,
26
penghuninya agar tidak menyebabkan overload. Hal ini tidak sehat, sebab
disamping menyebabkankurangnya konsumsi oksigen juga bila salah satu anggota
keluarga terkena penakit infeksi, akan mudah menularkan kepada anggota
keluarga yang lain ( Notoatmodjo, 2003).
b. Pencahayaan
Rumah yang sehat memerlukan cahaya yang cukup, tidak kurang dan tidak terlalu
banyak. Kurangnya cahaya yang masuk ke dalam ruangan rumah, terutama
cahaya matahari disamping kurang nyaman, juga merupakan media atau tempat
yang baik untuk hidup dan berkembangnya bibit-bibit enyakit. Sebaliknya, terlalu
banyak cahaya didalam rumah akan menyebabkan silau dan akhirnya dapat
merusakkan mata (Notoatmodjo, 2003). Cahaya ini sangat penting karena dapat
membunuh bakteri-bakteri patogen di dalam rumah, seperti basil TBC, karena itu
sangat penting rumah untuk mempunyai jalan masuk cahaya yang cukup.
c. Ventilasi dan Kelembaban Udara
Rumah yang sehat harus memiliki ventilasi untuk menjaga agar aliran udara
didalam rumah tersebut tetap segar, sehingga keseimbangan oksigen yang
diperlukan oleh penghuni rumah tersebut tetap terjaga. Kurangnya ventilasi juga
menyebabkan kelembaban di dalam ruangan meningkat. Kelembaban ini akan
menjadi media yang baik untuk pertumbuhan bakteri-bakteri patogen/bakteri
penyebab penyakit, misalnya kuman TBC. Kuman TBC Paru akan cepat mati bila
terkena sinar matahari langsung, tetapi dapat bertahan hidup selama beberapa jam
27
2.8.3. Faktor Pendorong
a. Ketinggian Wilayah
Ketinggian secara umum mempengaruhi kelembaban dan suhu lingkungan. Setiap
kenaikan 100 meter, selisih udara dengan permukaan air laut sebesar 0,5 oC.
Selain itu berkaitan juga dengan kerapatan oksigen, mycobacterium tiberculosis
sangat aerob, sehingga diperkirakan kerapatan pegunungan akan mempengaruhi
viabilitas kuman TBC (Achmadi, 2005).
Menurut Kemenkes RI (2013), faktor risiko penularan TBC pada anak yang
paling mendasar tergantung dari:
a. Tingkat penularan
Faktor risiko infeksi TBC anak salah satunya dipengaruhi oleh tingkat penularan
(derajat sputum BTA). Pasien TBC dewasa dengan BTA positif memberikan
kemungkinan risiko penularan lebih besar dari pada pasien TBC dengan BTA
negatif, meskipun masih memiliki kemungkinan menularkan penyakit TBC.
Tingkat penularan pasien TBC BTA positif adalah 65%, pasien BTA negatif
dengan hasil kultur positif adalah 26% sedangkan pasien TBC dengan hasil kultur
negatif dan foto thoraks positif adalah 17% (Kemenkes RI, 2013).
b. Lamanya kontak
Sumber penularan yang paling berbahaya adalah penderita TBC paru dewasa dan
orang dewasa yang menderita TBC paru dengan kavitas (lubang pada paru-paru).
Kasus seperti ini sangat infeksius dan dapat menularkan penyakit melalui batuk,
28
pula kemungkinan terjadi penularan. Sumber penularan bagi bayi dan anak yang
disebut kontak erat adalah orangtuanya, orang serumah atau orang yang sering
berkunjung dan sering berinteraksi langsung (Kemenkes RI, 2013).
c. Daya tahan tubuh anak.
Menurut WHO (1999), pencetus infeksi TBC anak yang berat adalah daya tahan
tubuh yang rendah, di antaranya infeksi HIV/AIDS dan malnutrisi (gizi buruk).
HIV merupakan faktor risiko yang paling kuat bagi yang terinfeksi TBC menjadi
sakit TBC. Infeksi HIV mengakibatkan kerusakan luas sistem daya tahan tubuh
seluler (cellular immunity), sehingga jika terjadi infeksi penyerta (oportunistic)
seperti tuberkulosis, maka yang bersangkutan akan menjadi sakit parah bahkan
bisa mengakibatkan kematian. Kekurangan gizi pada seseorang juga akan
berpengaruh terhadap kekuatan daya tahan tubuh dan respon immunologik
terhadap penyakit.
TBC menyebabkan keadaaan gizi anak memburuk dan merupakan salah satu
penyebab lingkaran sebab akibat dari kurang gizi dan infeksi. Pemenuhan gizi
yang seimbang berkorelasi langsung dengan pembentukan sistem imun tubuh
anak. Makin baik gizinya, makin baik pula imunitas tubuhnya. Berat badan adalah
salah satu parameter yang memberikan gambaran masa tubuh. Masa tubuh sangat
sensitif terhadap perubahan-perubahan yang mendadak seperti terkena infeksi.
Berdasarkan karakteristik ini, maka indeks berat badan dibagi umur digunakan
29
2.9. Pengobatan Penderita Tuberkulosis
Tujuan pemberian pengobatan menurut Kemenkes RI (2013) adalah:
menyembuhkan, mempertahankan kualitas hidup dan produktivitas pasien,
mencegah kematian akibat TBC aktif atau efek lanjutan, mencegah kekambuhan
TBC, menurunkan tingkat penularan TBC kepada orang lain, mencegah
perkembangan dan penularan resisten obat anti tuberkulosis (OAT).
Jenis OAT terdiri dari Isoniazid (H), Rifampisin (R), Pirazinamid (Z), Etambutol
(E) dan Streptomisin (S). Pengobatan TBC diberikan dalam dua tahap, yaitu tahap
intensif dan lanjutan. Pada tahap intensif (awal) penderita mendapat obat setiap
hari dan perlu diawasi secara langsung untuk mencegah terjadinya resistensi obat.
Bila pengobatan tahap intensif tersebut diberikan secara tepat, biasanya penderita
menular menjadi tidak menular dalam kurun waktu dua minggu. Sebagian besar
penderita TBC BTA positif menjadi BTA negatif (konversi) dalam dua bulan.
Pada tahap lanjutan penderita mendapat jenis obat lebih sedikit, namun dalam
jangka waktu yang lebih lama. Tahap lanjutan penting untuk membunuh kuman
persisten sehingga mencegah terjadinya kekambuhan.
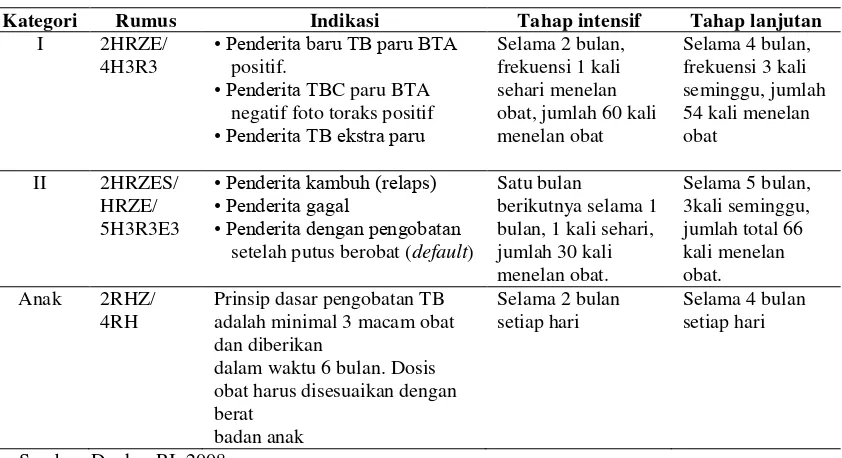
Paduan OAT yang digunakan oleh Program Nasional Penanggulangan
Tuberkulosis di Indonesia:
a. Kategori 1 : 2(HRZE)/4(HR)3.
b. Kategori 2 : 2(HRZE)S/(HRZE)/5(HR)3E3.
Disamping kedua kategori ini, disediakan paduan obat sisipan (HRZE)
30
Paduan OAT kategori 1 dan kategori 2 disediakan dalam bentuk paket berupa obat
kombinasi dosis tetap (OAT-KDT), yang terdiri dari kombinasi 2 atau 4 jenis obat
dalam satu tablet. Dosisnya disesuaikan dengan berat badan penderita. Paduan
OAT disediakan dalam bentuk paket, dengan tujuan untuk memudahkan
pemberian obat dan menjamin kelangsungan (kontinuitas) pengobatan sampai
selesai. Satu paket untuk satu penderita dalam satu masa pengobatan. Paket
kombipak adalah paket obat lepas yang terdiri dari Isoniasid, Rifampisin,
Pirazinamid dan Etambutol yang dikemas dalam bentuk blister. Paduan OAT ini
disediakan program untuk digunakan dalam pengobatan penderita yang
mengalami efek samping OAT KDT.
Tabel 2. Paduan OAT
Kategori Rumus Indikasi Tahap intensif Tahap lanjutan
I 2HRZE/
4H3R3
• Penderita baru TB paru BTA
positif.
setelah putus berobat (default)
Satu bulan
Paduan OAT Sisipan (HRZE), bila pada akhir tahap intensif pengobatan penderita
31
dengan kategori 2, hasil pemeriksaan dahak masih BTA positif, diberikan obat
sisipan (HRZE) setiap hari selama satu bulan (Depkes, 2008).
2.9.1. Paduan OAT Anak
Prinsip pengobatan TBC anak adalah OAT diberikan dalam bentuk kombinasi
minimal tiga macam obat untuk mencegah terjadinya resistensi obat dan untuk
membunuh kuman intraseluler dan ekstraseluler, waktu pengobatan TBC pada
anak 6-12 bulan. Pemberian obat jangka panjang selain untuk membunuh kuman
juga untuk mengurangi kemungkinan terjadinya kekambuhan. Pengobatan TBC
pada anak dibagi dalam 2 tahap yaitu tahap intensif, selama dua bulan pertama.
Pada tahap intensif, diberikan minimal tiga macam obat, tergantung hasil
pemeriksaan bakteriologis dan berat ringannya penyakit. Tahap Lanjutan, selama
4-10 bulan selanjutnya, tergantung hasil pemeriksaan bakteriologis dan berat
ringannya penyakit.
Selama tahap intensif dan lanjutan, OAT pada anak diberikan setiap hari untuk
mengurangi ketidakteraturan minum obat yang lebih sering terjadi jika obat tidak
diminum setiap hari. Pada TBC anak dengan gejala klinis yang berat, baik
pulmonal maupun ekstra pulmonal seperti TBC milier, meningitis TBC, TBC
tulang, dan lain-lain dirujuk ke fasilitas pelayanan kesehatan rujukan. Pada kasus
TBC tertentu yaitu TBC milier, efusi pleura TBC, perikarditis TBC, TBC
endobronkial, meningitis TBC, dan peritonitis TBC, diberikan kortikosteroid
(prednison) dengan dosis 1-2 mg/kg BB/hari, dibagi dalam 3 dosis. Dosis
2-32
4 minggu dengan dosis penuh dilanjutkan tappering off dalam jangka waktu yang
sama. Tujuan pemberian steroid ini untuk mengurangi proses inflamasi dan
mencegah terjadi perlekatan jaringan.
Paduan OAT untuk anak yang digunakan oleh Program Nasional Pengendalian
Tuberkulosis di Indonesia adalah kategori anak dengan 3 macam obat:
2HRZ/4HR dan kategori anak dengan 4 macam obat: 2HRZE(S)/4-10HR. Paduan
OAT Kategori Anak diberikan dalam bentuk paket berupa obat Kombinasi Dosis
Tetap (OAT-KDT). Tablet OAT KDT ini terdiri dari kombinasi 2 atau 3 jenis obat
dalam satu tablet. Dosisnya disesuaikan dengan berat badan pasien. Paduan ini
dikemas dalam satu paket untuk satu pasien. OAT untuk anak juga harus
disediakan dalam bentuk OAT kombipak untuk digunakan dalam pengobatan
pasien yang mengalami efek samping OAT KDT.
Tabel 3. Dosis kombinasi pada TB anak Berat badan
Cat: BB > 30 kg diberikan 6 tablet atau menggunakan KDT dewasa Sumber: Kemenkes RI, 2013
2.10. Program Penanggulangan TBC Paru di Puskesmas
Untuk dapat memberikan pelayanan kesehatan menyeluruh, puskesmas
menjalankan beberapa program pokok salah satunya adalah Program
33
Paru yang dilakukan dengan strategi DOTS dan Penyuluhan Kesehatan. Pada
tahun 1995, program nasional penanggulangan TB mulai menerapkan strategi
DOTS dan dilaksanakan di Puskesmas secara bertahap. Sejak tahun 2000 strategi
DOTS dilaksanakan secara Nasional di seluruh Unit Pelayanan Kesehatan (UPK)
terutama Puskesmas yang di integrasikan dalam pelayanan kesehatan dasar
(Depkes RI, 2008).
Fokus utama Directly Observed Treatment Shortcourse (DOTS) adalah penemuan
dan penyembuhan penderita, prioritas diberikan kepada penderita TBC tipe
menular. Strategi ini akan memutuskan penularan TBC dan dengan demikian
menurunkan insidens TBC di masyarakat. Menemukan dan menyembuhkan
penderita merupakan cara terbaik dalam upaya pencegahan penularan TBC. WHO
telah merekomendasikan strategi DOTS sebagai strategi dalam penanggulangan
TBC sejak tahun 1995. Bank Dunia menyatakan strategi DOTS sebagai salah satu
intervensi kesehatan yang paling efektif. Integrasi ke dalam pelayanan kesehatan
dasar sangat dianjurkan demi efisiensi dan efektifitasnya (Depkes RI, 2008).
Strategi DOTS terdiri dari 5 komponen yaitu:
a. Komitmen politik dari para pengambil keputusan termasuk dukungan dana.
b. Penemuan penderita dengan pemeriksaan dahak secara mikroskopis.
c. Pengobatan dengan paduan Obat Anti Tuberkulosis (OAT) jangka pendek
dengan pengawasan langsung oleh Pengawas Menelan Obat (PMO).
d. Jaminan tersedianya OAT jangka pendek secara teratur, menyeluruh dan tepat
34
e. Sistem pencatatan dan pelaporan yang mampu memberikan penilaian
terhadap hasil pengobatan penderita dan kinerja program secara keseluruhan.
2.11. Pencegahan Tuberkulosis
Pencegahan dapat dilakukan dengan cara:
a. Terapi pencegahan.
b. Diagnosis dan pengobatan TB paru BTA positif untuk mencegah
penularan.
c. Pemberian imunisasi BCG pada bayi usia 0-11 bulan untuk meningkatkan
daya tahan tubuh terhadap kuman tuberkulosis.
Pemberian proflaksis INH pada balita sehat yang memiliki kontak dengan
pasien TB dewasa dengan BTA sputum positif (+), namun pada evaluasi dengan
tidak didapatkan indikasi gejala dan tanda klinis TB.
Terapi pencegahan:
Kemoprofilaksis diberikan kepada penderita HIV atau AIDS. Obat yang
digunakan pada kemoprofilaksis adalah Isoniazid (INH) dengan dosis 5 mg/kg BB