6 BAB II
TINJAUAN PUSTAKA
A. Landasan Teori 1. HIV/AIDS
1.1. Definisi
Human Immunodeficiency Virus (HIV) adalah virus yang menyerang tubuh manusia. Sel tubuh manusia bekerja dengan melawan infeksi akibatnya orang tersebut menjadi lebih rentan terkena infeksi dan penyakit lain. HIV diidentifikasi pertama kali pada tahun 1981 dan menjadi penyebab timbulnya pandemi yang paling mematikan saat itu.
Acquired Immunodeficiency Syndrome (AIDS) merupakan stadium akhir penyakit HIV akibat rusaknya sistem kekebalan tubuh manusia (HIV.gov, 2020).
1.2. Genom
Virus yang berkaitan dengan HIV-1 ditemukan pada primata, bukan manusia. Beberapa meyakini bahwa sumber asli penularan HIV tipe 1 dan HIV tipe 2 adalah berasal dari manusia. Monyet yang terinfeksi virus ini mengalami imunodefisiensi. Agen infeksi ditemukan sebagai retrovirus dari genus lentivirus. Periode inkubasi virus tersebut adalah lambat. Retrovirus membawa informasi genetik dalam bentuk RNA.
Ketika virus masuk sel, RNA akan ditranskripsi menjadi DNA oleh enzim yang disebut dengan reverse transcriptase. Salinan DNA disebut provirus, selanjutnya akan diintegrasikan ke dalam genom dan direplikasi secara bersamaan. Proses lisisnya sel terjadi ketika provirus diekspresikan untuk membentuk partikel virus baru. Provirus akan laten di dalam sel sampai ada sinyal yang memicu proses pengekspresian tersebut. Setiap virion membawa 72 glikoprotein yang terdiri dari gp120 dan gp41. Gp41 merupakan molekul yang melewati lipid bilayer dari
7
envelop virus, sedangkan gp120 dikaitkan dengan gp41 untuk secara bersama-sama berinteraksi dengan CD4 sebagai reseptor target dan CXRC4/CCR5 sebagai koreseptor di sel inang. Envelop virus berasal dari sel inang dan mengandung membran protein sel inang termasuk MHC kelas I dan II. Envelop virus tersusun dari matriks p17 dan nukleokapsid p24. Genom HIV terdiri dari dua salinan RNA untai tunggal (ssRNA) yang berhubungan dengan reverse trankriptase, protease, integrase, molekul p10 dan p32. HIV dapat dilihat dengan menggunakan mikroskop elektron perbesaran 200.000 kali. Hasilnya yaitu adanya proyeksi glikoprotein sebagai “knob” di bagian perifer setiap virion (Owen et al., 2013).
1.3. Epidemiologi
Human Immunodeficiency Virus ditemukan sejak awal tahun 1980.
Jumlah penyakit ini meningkat sampai menjadi epidemi di seluruh dunia pada saat itu. Pada Desember 2011 terdapat sekitar 34 juta jiwa yang hidup dengan infeksi HIV (hal 607). Penularan HIV pada tahun 2011 diestimasikan terdapat 2.5 juta kasus infeksi baru atau 7000 infeksi baru setiap hari. Pada tahun 2011 juga terjadi penurunan jumlah penularan infeksi HIV sebesar 20% dibandingkan dengan tahun 2001, serta terjadi peningkatan distribusi obat secara signifikan yang berfungsi untuk meningkatkan angka harapan hidup masyarakat yang terinfeksi HIV positif (Owen et al., 2013).
Kasus AIDS pertama kali di Indonesia menginfeksi masyarakat berkewarganegaraan Belanda di Bali. Kasus AIDS ini secara resmi dilaporkan oleh Departemen Kesehatan pada tahun 1987. Jumlah pasien AIDS di Indonesia pada tahun 1985-1996 masih jarang ditemukan.
Kebanyakan pasien HIV pada saat itu berasal dari kelompok masyarakat homoseksual. Jumlah pasien HIV/AIDS mulai meningkat cukup signifikan pada pertengahan tahun 1999 yang disebabkan oleh narkotika suntik. Jumlah penduduk Indonesia pada tahun 2002 dengan kasus HIV
8
dan AIDS positif yang diperkirakan oleh Departemen Kesehatan Republik Indonesia adalah sebanyak 90.000 sampai 130.000 jiwa (Setiati et al., 2014).
Donor darah dapat digunakan sebagai indikator untuk memberi gambaran presentase pasien terinfeksi HIV/AIDS di seluruh lapisan masyarakat. Pada tahun 1990, Palang Merah Indonesia (PMI) mencatat belum ditemukannya donor darah yang tercemar HIV. Pada tahun berikutnya, tercatat banyaknya kantung darah yang telah tercemar oleh infeksi HIV meningkat sebanyak 0.002% pada tahun 1992/1993, 0.003%
pada tahun 1994/1995, 0.004% pada tahun 1998/1999, dan 0.016% pada tahun 2000 (Setiati et al., 2014).
Infeksi penyakit HIV dan AIDS pada era sekarang dapat mengenai seluruh lapisan masyarakat. Tidak hanya kelompok dengan berisiko tinggi, tetapi juga masyarakat umum. Pada awalnya, pasien HIV banyak berasal dari kelompok homoseksual. Namun, berdasarkan data penularan HIV/AIDS tercatat bahwa telah terjadi peningkatan pada kelompok heteroseksual dan pengguna narkotika. Penularan heteroseksual berisiko untuk menularkan HIV kepada bayi (Setiati et al., 2014).
1.4. Transmisi HIV/AIDS
Penularan HIV dapat berlangsung setelah adanya kontak dengan cairan tubuh tertentu dari seseorang yang terinfeksi HIV. Faktor penyebab paling banyak adalah adanya kontak hubungan seksual tanpa menggunakan alat pelindung seperti kondom atau obat HIV untuk mencegah penularan infeksi. Lalu juga disebabkan oleh penggunakan alat injeksi bersama yang berisikan obat (HIV.gov, 2020).
1) Penularan dari ibu ke anak
Penularan golongan ibu ke anak bersifat multifaktorial, seperti melalui plasenta selama awal atau akhir masa kehamilan. Angka penularan HIV melalui plasenta termasuk tinggi. Dampak infeksi HIV kepada anak dapat dilihat, seperti terjadinya prematuritas, berat
9
badan bayi lahir rendah, dan retardasi pertumbuhan intrauterine. Hal tersebut merupakan komplikasi pada bayi yang tertular HIV (Benali et al., 2019).
Pada tahun 2005, penularan HIV dari ibu ke anak tercatat sebanyak hampir 700.000 bayi (sesaat sebelum penerapan pengobatan profilaksis terstandar untuk ibu tertular HIV). Penyebab terbanyak penularan infeksi tersebut disebabkan oleh ibu yang telah terinfeksi HIV selama persalinan atau melalui penularan dari ASI selama menyusui (Owen et al., 2013).
2) Perilaku seksual
Epidemi sebesar 75% yang terjadi di seluruh dunia disebabkan oleh penularan HIV yang diakibatkan oleh hubungan seksual.
Penularan secara heteroseksual antara pria dan wanita menyumbang risiko dua kali lebih tinggi pada wanita untuk terjadi penularan HIV, sedangkan penularan seksual secara anal memiliki risiko lebih tinggi daripada secara pervaginal (Owen et al., 2013).
Saat terjadi epidemi akibat HIV di India diakibatkan oleh perilaku heteroseksual oleh laki-laki yang menggunakan jasa pekerja seks komersial. Penggunaan jasa komersial antara laki-laki dan wanita lebih tinggi risikonya dibanding antar sesama laki-laki.
Penularan infeksi HIV berisiko juga pada partner seksual multipel akibat jumlah populasi laki-laki yang tinggi (Arora et al., 2012).
Golongan orang berisiko tinggi yaitu partner seks tanpa alat pengaman, partner seks multipel, perilaku seks dengan pasien HIV positif, dan pekerja seks komersial (Ball et al., 2019).
3) Penggunaan jarum injeksi
Penularan HIV antar sesama pengguna narkoba dengan menggunakan jarum injeksi menyumbang angka penularan sebesar 9% terhadap kasus infeksi HIV baru secara global (Ball et al., 2019).
10 1.5. Patogenesis
1.5.1. Replikasi HIV
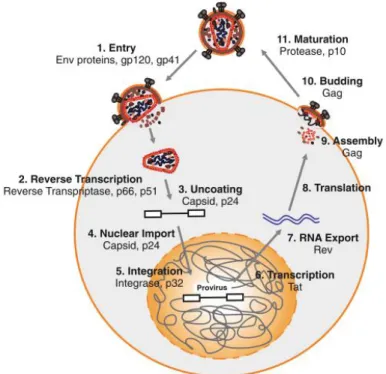
Siklus HIV bersifat kompleks, dibagi menjadi fase replikasi awal dan akhir. Fase awal ditandai dengan dimulainya penempelan virion pada permukaan sel dan diakhiri dengan integrasi provirus DNA ke dalam genom inang. Fase akhir replikasi dimulai dengan transkripsi provirus dan diakhiri dengan pelepasan duplikat virion yang infeksius.
Aktivitas sel T-CD4 yang sangat tinggi menandakan siklus hidup HIV berlangsung satu hingga dua hari dan terjadi kematian terprogram dari sel yang telah terinfeksi virus (Kirchhoff, 2016).
(1) Viral attachment
Virus HIV yang belum menempel pada sel dalam tubuh manusia yang telah terinfeksi memiliki waktu paruh hidup selama 20-30 menit. Oleh karena itu, virus harus mencari sel target baru untuk diinfeksi dalam waktu yang singkat. Reseptor target utama sebagai jalur masuknya HIV yaitu CD4, sedangkan CCR5 dan CXCR4 merupakan koreseptor. Fusi virion terjadi akibat adanya interaksi antara virion pada permukaan sel dengan CD4 dan koreseptor. Partikel virus akan menjebak reseptor pada permukaan sel yang berfungsi untuk menstabilkan reseptor dan memediasi transinfeksi pada sel T, misalnya menstimulasi sel dendritik untuk mengikat virion HIV di tempat pajanan lalu mengirimkannya ke limfonodi atau kelenjar getah bening sebagai media transinfeksi dan menstimulasi sel limfosit T untuk menghasilkan virus secara masif (Kirchhoff, 2016).
Human Immunodeficiency Virus mampu bereplikasi dengan kecepatan 109-1010 virus baru per hari yang akan menghasilkan sebanyak 108 mutan per hari. Sistem imun tubuh berusaha untuk membatasi infeksi HIV yang sangat besar. Replikasi cepat tersebut akan memicu sel B yang tidak stabil berikatan dengan epitopnya dan memproduksi antibodi dengan afinitas tinggi. Sel T sitotoksik
11
kurang mampu melawan akibat bergantung pada tipe HLA ikatannya terhadap epitope stabil (Chapel et al., 2014).
Penempelan virus sering tidak efisien sehingga infeksi penularan HIV menjadi terbatas. Beberapa reseptor seperti poliglikan dan lektin dapat berikatan dengan virion HIV secara nonspesifik. Hal ini dapat meningkatkan tingkat infeksi virus (Kirchhoff, 2016).
(2) Binding and fusion
Virus HIV memasuki sel yang rentan melalui ikatan antara envelop glikoprotein (gp120) dan reseptor spesifik pada permukaan sel. Selain itu, juga dapat melalui fusi antara viral lipid envelop dan membran sel target. HIV memiliki variasi cara dalam memilih jalur masuk virus yang utama. Varian limfotrofik menggunakan CD4 sebagai reseptor utama dan CXCR4 sebagai kofaktor. Sel makrofag dan dentritik dengan sedikit CD4 terinfeksi melalui reseptor kemokin dan CCR5. Sel glial dalam sistem saraf pusat dan sel epitel di usus serta serviks uterine memiliki reseptor untuk virus HIV yang berbeda dan lebih rentan. Pada permukaan mukosa terjadi kontak dengan virus HIV akibat sel mukosa sendiri atau sel dendritik intraepitel yang terinfeksi, lalu akan menularkan virus ke sel CD4 melalui fusi viral lipid envelope dan membrane sel target, serta memicu antibodi teraktivasi sebagai penetralisir (Chapel et al., 2014). Dalam perkembangan preklinis, obat yang memblokir koreseptor CCR5 atau mencegah fusi virus bertujuan untuk menghambat masuknya virus HIV sehingga dapat menurunkan infeksi (Kirchhoff, 2016).
(3) Reverse transcription
Genom HIV terdiri dari dua strand RNA yang diproteksi oleh nukleokapsid. Setelah proses fusi selesai, informasi genetik virus memasuki sel lalu RNA virus untai tunggal ditranskripsi menjadi
12
untai ganda DNA linier melalui proses reverse transcription (Kirchhoff, 2016).
(4) Uncoating and nuclear entry
Proses pelepasan terjadi segera setelah virus masuk. Matriks protein virus, VPR, dan integrase terlibat dalam masuknya virus ke inti sel. Proses pelepasan yang tidak tepat waktu menyebabkan terjadinya mutasi pada protein kapsid atau interaksi dengan tripartite motif 5-alpha protein (TRIM5a) sehingga dapat mengganggu proses infeksi virus (Kirchhoff, 2016).
(5) Integration
Setelah untai ganda linear DNA terbentuk dan melintasi membrane inti maka HIV mulai memasukkan genom ke dalam sel inang untuk ekspresi gen dan proses infeksi produktif. DNA virus dimasukkan ke dalam DNA sel inang oleh enzim integrase maka sel inang akan terinfeksi selama sisa masa hidupnya. DNA provirus akan direplikasi bersama sel inang karena kromosom sel inang sudah menjadi bagian dari provirus. Dengan demikian penyebaran infeksi dapat terjadi serta pembentukan sel baru yang mengandung DNA provirus (Kirchhoff, 2016).
Genom virus terintegrasi dapat berdiam diri selama bertahun- tahun dalam beberapa sel yang umurnya Panjang seperti sel T.
Genom virus ini disebut provirus. Provirus yang tidak aktif menjadi sulit dikenali oleh sistem kekebalan tubuh manusia sehingga tidak dapat dimusnahkan. Hal ini menjadi permasalahan utama dalam pemberantasan virus selama bertahun-tahun. Provirus akan menjadi aktif dan menghasilkan HIV yang infeksius dan merusak sistem kekebalan tubuh jika tidak diberikan terapi antiretroviral selama bertahun-tahun (Kirchhoff, 2016).
(6) Transcription
Provirus HIV terintegrasi sebagai template untuk proses transkripsi pembawa pesan virus dan genom RNA oleh cellular Pol
13
II polymerase. Awalnya hasil dari proses transkripsi hanya sedikit karena elongasi oleh proses transkripsi sangat tidak efisien.
Transaktivator Tat pada virus diperlukan supaya ekspresi gen virus efektif. Tat mengikat spesifik sekuens di regio R pada 5’ LTR yang disebut transacting response (TAR) untuk meningkatkan efektivitas proses transkripsi (Kirchhoff, 2016).
(7) Translation and Assembly
Splice RNA sepenuhnya berfungsi untuk menyandikan Tat, Rev, dan Nef. Tat meningkatkan proses transkripsi virus dan elongasi RNA. Rev untuk memediasi transport unspliced dan spliced RNA menuju sitoplasma sel. Nef pada dasarnya berfungsi untuk membuat sel yang terinfeksi kurang terlihat oleh sistem kekebalan tubuh dengan menurunkan modulasi beberapa reseptor permukan seperti MHC kelas 1 dan CD4. Perakitan virus adalah proses yang kompleks dan teratur (Kirchhoff, 2016).
(8) Budding
Pelepasan keturunan virion dari sel terinfeksi disebut dengan budding (Kirchhoff, 2016).
(9) Maturation
Partikel HIV dilepaskan dalam bentuk yang belum matang dan tidak menular ditandai dengan lapisan tepal pada prekursor Gag-Pol secara radikal (Kirchhoff, 2016).
14
Gambar 2.1. Replikasi HIV
1.5.2. Perkembangan HIV menjadi AIDS
AIDS merupakan bentuk imunodefisiensi yang disebabkan oleh beberapa varian retrovirus HIV yang berbeda. Retrovirus termasuk dalam kelompok lentivirus yang dapat menyebabkan perkembangan penyakit secara lambat. AIDS berasal dari virus RNA yang memiliki enzim reverse transcriptase untuk mensintesis untai ganda DNA spesifik dari genom RNA virus. DNA baru diintegrasikan ke dalam genom sel yang terinfeksi dan dapat tetap menjadi laten dalam sel tersebut. Saat diaktifkan, DNA virus digunakan sebagai template untuk RNA dalam memproduksi virus baru. Pelepasan virus terjadi di permukaan sel dengan budding atau bertunas. Envelop virus dibentuk dari membran sel inang dan dimodifikasi dengan memasukkan glikoprotein virus (Chapel et al., 2014).
Penyakit yang berkaitan dengan infeksi HIV memiliki karakteristik yaitu adanya defek imunitas diikuti dengan eliminasi sel CD4. Dalam keadaan normal, jika ada antigen yang masuk maka
15
limfosit T sel CD4 akan terstimulasi dan melepaskan limfokin, termasuk IL-2, interferon, dan sel B growth factor yang berhubungan dengan regulasi pertumbuhan, maturase, dan aktivasi sel T sitotoksik, makrofag, dan NK sel. Dampak dari HIV yang paling terlihat yaitu tanggapan yang dimediasi oleh sel T. Hal ini akan mempengaruhi sistem kekebalan tubuh, autoimunitas, dan keganasan baik limfoid maupun non limfoid yang mencerminkan hilangnya regulasi kekebalan akibat HIV (Chapel et al., 2014).
Menurut Aavani and Allen (2019), perkembangan infeksi HIV menjadi AIDS dibagi menjadi tiga tahap yaitu fase akut, asimtomatik, dan AIDS.
(1) Tahap pertama infeksi adalah fase akut. Infeksi terjadi setelah beberapa minggu tertular virus. Virus yang telah menginfeksi sel T CD4 akan meningkatkan viral load dalam darah secara eksponensial dalam tahap ini. Gejala seperti demam, kelelahan, penurunan berat bada, dan nyeri tubuh berlangsung satu sampai enam minggu setelah infeksi. Sel T-CD4 menurun secara signifikan, tetapi sel T-CD8 meningkat berfungsi untuk menurunkan tingkat replikasi sel virus dalam darah perifer.
Sejumlah besar antibody turut diproduksi untuk menurunkan jumlah virion yang meningkat drastis. Gejala rata-rata berlangsung selama kurang dari 14 hari (Aavani and Allen, 2019).
(2) Tahap kedua yaitu fase asimtomatik. Fase ini berlangsung lama yaitu 6-15 tahun dan ditandai dengan penurunan kadar sel T-CD4.
Secara klinis, biasanya pasien menunjukkan sedikit atau tidak ada gejala. Pada fase ini, jaringan limfoid secara aktif telah terinfeksi oleh HIV. Jaringan limfoid menjadi tempat untuk memproduksi HIV dan menginfeksi limfosit. Angka viral load umumnya diantara 10 3 dan 10 5 salinan per ml plasma dan berhubungan dengan sel T-CD4 yang banyak berkurang. Pada fase asimtomatik, viral load
16
meningkat dan sel T CD4 berkurang dalam kecepatan yang relative konstan (Aavani and Allen, 2019).
(3) Tahap ketiga yaitu fase AIDS. Pada fase ini terjadi deplesi sel Th2 dan pembentukan antibodi juga menurun secara drastis. Penurunan sel Th1 juga terjadi menyebabkan hilangnya fungsi sel T CD4 secara progresif. Akibatnya sel T-CD4 kadarnya sangat rendah dan tidak dapat berfungsi dengan baik untuk mengaktifkan kekebalan tubuh. Kadar sel limfosit T CD4 dalam darah jika di bawah 200 ini merupakan ciri dari stadium akhir AIDS. Fase ini memicu terjadinya Infeksi Oportunistik seperti karposi sarcoma. Apabila pasien telah terkena Infeksi Oportunistik maka akan terjadi peningkatan risiko kematian pada pasien AIDS (Aavani and Allen, 2019).
2. Marker Infeksi HIV 2.1. Kadar CD4
CD4 merupakan sel darah putih yang terspesialisasi untuk menghasilkan sistem kekebalan tubuh dan berperan dalam proses penghancuran HIV. Kadar CD4 didapat dengan mengukur kadar CD4 dalam darah pasien diduga terinfeksi HIV. Semakin tinggi jumlah CD4 maka semakin sehat sistem kekebalan tubuh individu. Jumlah CD4 pasien dewasa atau remaja yang tidak terinfeksi umumnya dalam keadaan sehat adalah sebesar 500-1600 sel/mm3. Jumlah virus dalam penyakit ini jika banyak dapat berakibat dalam proses penghancuran sel CD4 yang cukup tinggi. Dampaknya adalah jumlah sel CD4 berada di bawah angka 200 sel/mm3 atau dapat dikatakan individu tersebut telah memasuki fase ketiga yaitu AIDS yang merupakan stadium paling lanjut infeksi HIV. Jumlah CD4 merupakan ukuran yang baik untuk menilai risiko infeksi oportunistik (HIV.gov, 2017).
Kadar CD4 merupakan parameter terbaik untuk mengetahui adanya imunodefisiensi. Kadar CD4 berfungsi sebagai petunjuk dini
17
terhadap terjadinya suatu progresivitas penyakit dalam penilaian klinis.
Jumlah CD4 menurun dapat terlihat terlebih dahulu daripada kondisi klinis lainnya. Jumlah CD4 menjadi tolok ukur untuk dimulanya terapi pada pasien HIV atau penggantian obat jika hasil yang didapat tidak mencapai target. Namun, jumlah CD4 bersifat fluktuasi sehingga perlu dilakukan pemeriksaan CD4 sebanyak dua kali sebelum terapi ARV dilaksanakan (Kementerian Kesehatan Republik Indonesia, 2014).
Jumlah CD4 dipengaruhi oleh usia. Makin muda usia seseorang maka makin tinggi nilai CD4. Anak berusia lebih atau sama dengan dari 5 tahun dapat menggunakan jumlah CD4 absolut. Anak berusia kurang dari 1 tahun tidak dapat menggunakan jumlah CD4 sebagai indikator mortalitas (Kementerian Kesehatan Republik Indonesia, 2014).
Pengobatan dengan terapi antiretroviral (ART) direkomendasikan untuk semua orang HIV, tidak peduli jumlah CD4 tersebut tinggi atau rendah. Namun, jika jumlah CD4 di bawah 200/mm3 disebut rendah, artinya telah terjadi pensinyalan urgensi dimulainya terapi antiretroviral (HIV.gov, 2017).
Gambar 2.2. Jumlah CD4 terhadap Infeksi Oportunistik 2.2. Viral Load
Tes viral load juga disebut dengan tes HIV RNA yang dilakukan untuk memantau banyak partikel HIV dalam sampel darah pasien. Tes
18
viral load ini penting untuk melihat kadar HIV dalam darah sebelum dilakukan terapi pengobatan dan membantuk menentukan pilihan obat HIV, serta tes pengulangan viral load berfungsi untuk melihat respons terapi pengobatan yang sudah diberikan kepada pasien HIV (HIV.gov, 2017).
Tes ini digunakan untuk mengukur salinan HIV dalam satu milimeter darah. Sebagai retrovirus, HIV memiliki genom RNA dan tujuan ciral load untuk mengevaluasi keberadaan virus itu sendiri, bukan antibodi (Philip A Chan, 2020). Pengukuran tersebut meliputi sel virus bebas, virus dalam sel yang terinfeksi di semua kompartemen tubuh, dan provirus terintegrasi. Pengukuran viral load adalah pengukuran virus bebas dalam plasma individu yang terinfeksi. Pemantauan viral load HIV telah menjadi standard untuk memantau dan mengelola ART terhadap pasien terinfeksi HIV dalam perkembangannya menuju AIDS. Hasil tes viral load pada individu normal adalah tidak terdeteksi. Sensitivitas tes viral load yang tersedia tidak dapat mendeteksi jumlah salinan di bawah 20 per ml. Sampel viral load yang lebih kecil tidak digunakan dalam tahap pengujian. Pada bayi yang terinfeksi HIV dapat menggunakan tes viral load. Jika kadar viral load >100.000 kopi/ml dikatakan positif HIV. Batas yang disarankan untuk diagnosis HIV adalah viral load sebesar >10.000 kopi/ml (Welfare, 2014).
Pemeriksaan viral load berfungsi untuk mendeteksi kegagalan terapi ARV. Selain itu, dapat digunakan juga dalam pengambilan keputusan untuk penggantian terapi ARV untuk mencapai keluaran klinis pasien HIV menjadi lebih baik. World Health Organization merekomendasikan ambang batas viral load berada dalam batas angka 1000 kopi/ml sebagai penentuan kegagalan terapi penyakit ini.
Berdasarkan penelitian, pasien dengan viral load di bawah 1000 kopi/ml mendapatkan risiko transmisi dan progresi HIV yang rendah. Viral blip atau viremia kadar rendah berada pada angka 5-1000 kopi/ml. Pada angka tersebut kadang dapat terdeteksi, tetapi tidak menunjukkan adanya
19
kegagalan terapi dalam upaya penekanan infeksi virus. Pemeriksaan viral load rutin dilakukan pada bulan ke 6 dan ke 12 setelah memulai terapi ARV, kemudian setiap 12 bulan berikutnya (Kementerian Kesehatan Republik Indonesia, 2019).
2.3. NLR
Rasio Neutrofil-Limfosit (NLR) diperoleh dari jumlah neutrofil absolut dibagi jumlah limfosit absolut. NLR merupakan tes laboratorium yang bertujuan untuk menentukan ada tidaknya proses inflamasi. NLR merupakan marker yang baik untuk memprediksi bakteremia. NLR dapat berfungsi untuk membedakan tuberculosis dan pneumonia. NLR dikatakan fisiologis jika nilainya <5 dan patologis jika mengalami peningkatan >6. Neutrofil memiliki peran dalam reaksi inflamasi lokal dan memediasi kerusakan jaringan (Positif et al., 2017). NLR merupakan marker untuk infeksi bakteri pada paru yang bersifat akut.
NLR diperoleh dari total limfosit count dibagi total neutrophil count (Rizo-t et al., 2020). Semakin tinggi nilai NLR maka akan semakin rendah nilai CD4. Jumlah CD4 yang rendah pada infeksi HIV membuat pasien ODHA rentan terkena infeksi lainnya. Oleh karena itu, NLR merupakan parameter inflamasi untuk mendiagnosis HIV dan sebagai peringatan keparahan infeksi (Handayani et al., 2020).
3. Tata Laksana ARV 3.1 Definisi
Terapi antiretroviral kombinasi (cART) sudah dikenalkan di dunia sejak tahun 1996. HIV yang memiliki risiko morbiditas dan mortalitas tinggi secara signifikan dapat ditekan risikonya. Strategi terapi antiretroviral mencakup beberapa kombinasi obat berbeda yang bertujuan untuk mengurangi replikasi pada fase siklus hidup virus (Mladenovic et al., 2016).
Obat pertama untuk melawan infeksi HIV bekerja dengan menghambat reverse transcription. Pada saat ini terdapat dua kelas ART
20
yaitu Nucleoside Nucleotide Analog Reverse Transcriptase Inhibitors (NRTIs) dan Non-Nucleoside Reverse Transcriptase Inhibitors (NNRTIs). NRTIs bekerja dengan mencegah elongasi rantai DNA, sedangkan NNRTIs bekerja dengan mengikat enzim reverse transcription dan menjadikannya inaktif (Kirchhoff, 2016).
Penderita AIDS biasanya dapat bertahan selama 3 tahun jika tidak mendapatkan ART. Apabila didapatkan Infeksi Oportunistik dan tidak mendapatkan terapi ART maka angka harapan hidupnya akan berkurang 1 tahun. Pemberian terapi antiretroviral dapat membantu orang yang terinfeksi HIV dalam menurunkan angka kematian. Pasien ODHA yang memulai menggunakan ART segera setelah tertular HIV akan mendapatkan manfaat yang lebih besar sehingga tes HIV sangat penting untuk mendeteksi virus ini (HIV.gov, 2020).
3.2 Inisiasi Memulai Terapi ARV
Inisiasi terapi ARV berfungsi untuk meningkatkan harapan hidup, mencegah, dan menurunkan insiden infeksi HIV dalam suatu populasi.
Tabel 2.1. Rekomendasi Inisiasi Terapi ARV pada Anak dan Dewasa (Kementerian Kesehatan Republik Indonesia, 2014).
No Populasi Rekomendasi
1. Dewasa dan anak lebih dari atau sama
dengan 5 tahun
Inisiasi terapi ARV pada pasien dengan HIV stadium klinis 3 dan 4, atau jumlah sel T CD4 ≤ 350 sel per mm3.
Inisiasi terapi ARV tanpa melihat stadium klinis WHO dan berapapun jumlah CD4, jika ada :
1. Koinfeksi TB
2. Koinfeksi hepatitis B
3. Orang positif HIV, tetapi pasangannya HIV negatif (pasangan serodiskordan)
4. Ibu hamil dan menyusui dengan kasus terkonfirmasi HIV positif
21
5. Populasi umum yang berada dalam wilayah epidemi HIV
6. LSL, PS, waria, atau penasun 2. Anak < 5
tahun
Insiasi terapi ARV tanpa melihat stadium klinis WHO dan jumlah sel T CD4.
Keterangan: LSL, Lelaki Seks dengan Lelaki; PS, Pekerja Seks; Waria, Wanita Pria;
Penasun, Pengguna Narkoba Suntik.
Menurut Kementerian Kesehatan Republik Indonesia (2014), beberapa perihal tambahan terkait inisiasi terapi ARV :
1. Terapi ARV pasien Tuberculosis pada ODHA harus dimulai terlebih dahulu. Pengobatan dilakukan selama 2-8 minggu sejak memulai obat TB tanpa menghentikan terapi TB. Pada pasien HIV dan AIDS dengan angka sel T CD4 sebesar kurang dari 50 sel per mm3 maka ARV harus dimulai dalam 2 minggu setelah pengobatan Tuberculosis.
2. Pasien HIV disertai dengan penyakit meningitis kriptokokus maka terapi ARV dimulai setelah 5 minggu dari pengobatan kriptokokus.
3. Bayi berusia <18 bulan dengan kasus terkonfirmasi HIV positif harus segera dilakukan pengobatan ARV. Pemeriksaan ulang perlu dilakukan kembali pada bayi sebelum umur 18 bulan atau menunggu sampai umur 18 bulan untuk memastikan apakah anak terkonfirmasi positif HIV atau tidak.
3.3 Terapi ARV FDC (Fixed Dose Combination)
Kepatuhan jangka panjang terhadap penggunaan ART sangat penting untuk mencapai kondisi klinis yang optimal pada pasien HIV dan AIDS, serta menekan angka penularan ke pasangan yang tidak terinfeksi.
Kepatuhan buruk dapat memicu terjadinya resistensi obat, perkembangan penyakit, dan kematian akibat penekanan virus tidak optimal. Banyaknya obat ART yang dikonsumsi dapat menjadi penghalang dalam kepatuhan terapi sehingga diperkenalkan Fixed Dose
22
Combination (FDC) dalam bentuk satu pil yang berisi beberapa obat aktif. Hal ini dapat menyederhanakan penggunaan ART dan menekan ketidakpatuhan dalam kontrol ke rumah sakit (Maskew et al., 2018).
FDC yang banyak digunakan biasanya berisi tenofovir disoproxil fumarate (TDF) dan lamivudine (3TC) untuk pasien HIV. Kombinasi obat ini sudah terbukti sebagai obat esensial, serta masuk dalam daftar produk kesehatan oleh World Health Organization (WHO) pada tahun 2010 (Kurmi et al., 2020). Pedoman WHO sejak tahun 2016 adalah penggunaan FDC yang direkomendasikan berisi TDF/FTC + lamivudine (3TC) + efavirenz (EFV) sebagai regimen lini pertama yang diminum sebanyak satu kali sehari. Efaviren (EFV) merupakan golongan non- nucleoside reverse transcriptase inhibitor (NNRTI). FDC dari regimen tersebut telah banyak digunakan dan diminati (Bulteel et al., 2014)
Baik FTC dan 3TC merupakan analog substrat dari deoksinukleosida yang diperlukan untuk sintesis DNA HIV dan difosforilasi oleh kinase intraseluler menjadi metabolit trifosfat.
Meskipun struktur kimia antara FTC dan 3TC serupa, tetapi keduanya memiliki sifat farmakokinetik dan farmakodinamik yang berbeda. FTC telah terbukti berpotensi 4-10 kali lebih kuat daripada 3TC secara in vitro (Bulteel et al., 2014).
TDF dan 3TC merupakan golongan NRTIs. N(t)RTIs memblokir aksi reverse transcriptase sehingga mencegah sintesis DNA virus lebih lanjut yang mengakibatkan penghambatan replikasi HIV. N(t)RTIs digunakan sebagai prodrugs yang harus menjalani fosforilasi intraseluler menjadi bentuk aktifnya. N(t)RTI menghambat polimerase DNA manusia secara bervariasi untuk menunjukkan adanya perbedaan toksisitas pada mitokondria (Akanbi et al., 2013).
3.4 Mekanisme aksi FDC
Regimen ART yang digunakan terdiri dari NRTI dan NNRTI.
NRTI ada dua obat yaitu Tenofovir + Lamivudin/Emitricitabin,
23
sedangkan NNRTI yang digunakan adalah Efaviren. Menurut Akanbi et al. (2013), mekanisme aksi FDC sebagai berikut:
(1) Tenofovir (TDF)
Tenofovir merupakan golongan NtRTI yang analog adenosin.
Pada tahun 2001, tenofovir telah disetujui FDA dan menjadi NtRTI satu-satunya untuk pengobatan HIV. Tenofovir aktif sebagai difosfat untuk melawan sel virus yang bereplikasi maupun tidak bereplikasi.
TDF diberikan secara oral dengan bioavailabilitas 25% dan konsentrasi maksimum dapat dicapai dalam waktu satu jam. TDF dapat diminum saat atau tanpa adanya makanan. Bioavailabilitasnya meningkat dengan makanan berlemak tinggi. Tenofovir didistribusikan dengan baik ke seluruh tubuh dengan ikatan protein minimal. Tenofovir dapat menembus sawar darah plasenta dan cairan cerebrospinal secara efektif, tetapi memiliki keterbatasan dalam menembus sawar darah otak (Akanbi et al., 2013).
Waktu paruh intraseluler TDF yaitu lebih dari 60 jam sehingga pemberian dosis cukup sekali sehari. TDF dieliminasi dengan filtrasi glomerulus dan sekresi tubular secara aktif. Kira-kira 70-80% dari dosis obat ditemukan dalam urin. Pemberian secara intravena menyebabkan obat tidak berubah selama 72 jam (Akanbi et al., 2013).
(2) Lamivudin (3TC)
Lamivudin merupakan enansiomer negative dari analog sitidin. Pengobatan lamivudine telah dilakukan sejak tahun 1995 untuk pasien ODHA. Pemberian obat dilakukan secara oral dengan bioavailabilitas 86% dan mencapai konsentrasi maksimum dalam waktu 1.5 jam. 3TC dapat diberikan tanpa ada makanan. Lamivudine tidak terikat dengan protein secara luas yaitu hanya 36% yang berikatan. Distribusi obat bersifat luas ke seluruh tubuh, teutama antara sirkulasi darah ibu dan janin. Waktu paruh lamivudine panjang yaitu berkisar antara 9-32 jam sehingga pemberian dosis obat cukup
24
satu sampai 2 kali sehari. Lamivudine diekskresikan melalui ginjal.
Apabila terdapat insufisiensi ginjal maka pemberian dosisnya dapat dikurangi (Akanbi et al., 2013).
(3) Efaviren
Efaviren merupakan salah satu dari golongan non-nucleoside reverse transcriptase inhibitors (NNRTI) yang paling banyak digunakan dalam pengobatan ART di dunia dalam upaya untuk melawan infeksi HIV. Pada tahun 2016 diperkirakan ada 80% pasien dewasa dengan positif HIV mendapat terapi yang mengandung EFV.
Pasien ibu hamil yang terkonfirmasi positif infeksi HIV mendapatkan pengobatan EFV dengan dosis 400 mg setiap hari dan dikombinasikan dengan golongan NRTI sebagai regimen lini pertama pengobatan HIV (Huang et al., 2020).
3.5 Toksisitas aksi FDC
Tabel 2.2. Toksisitas ARV Lini Pertama pada Anak Usia Lima Tahun ke Atas dan Dewasa
No ARV Faktor Risiko Jenis Toksisitas
1. TDF Riwayat penyakit ginjal Usia lanjut
IMT < 18.5 atau BB < 50 kg DM tidak terkontrol
Hipertensi tidak terkontrol Penggunaan obat nefrotoksik bersamaan dengan obat HIV
Disfungsi tubulus renalis
Sindrom Fanconi
Riwayat osteomalsia Fraktur patologis Osteoporosis
Menurunnya kepadatan tulang
Penggunaan NRTI lama Obesitas
Asidosis laktat
Hepatomegali dengan steatosis
25
Toksisitas pada koinfeksi hepatitis B
Eksaserbasi akut hepatitis B
2. EFV Gangguan mental, depresi Toksisitas SSP (mimpi buruk, depresi, halusinasi, psikosis) Riwayat penyakit hati
Koinfeksi HBV dan HCV
Toksik pada hepar
Riwayat kejang Kejang
Tidak diketahui Hipersensitivitas obat Ginekomastia
Keterangan: IMT, Indeks Massa Tubuh normal adalah 18.5-24.9.
4. Infeksi Oportunistik 4.1. Definisi
Infeksi oportunistik (IO) pada pasien HIV merupakan infeksi yang lebih sering terjadi akibat terjadinya tingkat keparahan tinggi yang disebabkan oleh imunosupresi dari virus tersebut. Infeksi oportunistik adalah manifestasi klinis pertama yang menjadi tanda terjadinya AIDS.
Infeksi oportunistik rata-rata terjadi 7-10 tahun setelah terinfeksi HIV.
Lalu, terapi antiretroviral (ART) dikembangkan dan pasien dapat bertahan hidup umumnya 1-2 tahun setelah didapatkan manifestasi AIDS awal (Kaplan, 2020). Menurut WHO, pasien HIV stadium III dan IV lebih berisiko 9.4 dan 22.6 kali terkena Infeksi Oportunistik daripada pasien HIV stadium I (Damtie et al., 2013).
Pasien immunocompromised terjadi akibat dua hal. Pertama, pasien terinfeksi oleh patogen umum yang bertugas dengan menyerang sistem imun manusia meskipun dalam kondisi tubuh sehat. Kedua, adanya agen yang memiliki sifat oportunistik. Hal ini menyebabkan kerusakan sel saat sel inang dalam kondisi lemah. Agen oportunistik menyumbang sepertiga dari infeksi, tetapi menimbulkan risiko terjadinya kematian (Chapel et al., 2014).
26
4.2. Jenis Infeksi Oportunistik pada ODHA
Penyebab utama terjadinya infeksi oportunistik pada bulan pertama adalah bakteri yang berhubungan dengan luka operasi, infeksi paru-paru, atau pemasangan kanula permanen. Infeksi oportunistik pada bulan ke 1- 4 disebabkan oleh infeksi sitomegalovirus, infeksi jamur, virus, dan protozoa. Infeksi oportunistik yang terjadi setelah bulan ke 4 disebabkan oleh infeksi virus kronis, infeksi komunitas, atau occasional opportunistic (Chapel et al., 2014).
Virus kebanyakan dapat dieliminasi dalam jangka waktu tertentu, tetapi kejadian infeksi oportunistik tidak semuanya dapat diatasi.
Tuberculosis, penyakit pneumococcal, dan dermatomal zoster merupakan contoh penyakit menular yang terjadi pada insiden yang lebih tinggi pada orang dengan HIV terlepas dari jumlah CD4. (Kaplan, 2020).
Beberapa jenis Infeksi Oportunistik yaitu:
1) Candidiasis Mucotaneus
Kandidiasis orofaringeal dan esofagus sering ditemukan pada pasien terinfeksi HIV. Mayoritas penyebabnya adalah Candida albicans. Kandidiasis orofaringeal dan esofagus digunakan sebagai indikator untuk menilai sistem kekebalan tubuh yang sudah ditekan.
Paling sering terjadi pada pasien dengan jumlah sel limfosit T-CD4
< 200 sel/mm3. Kandidiasis esofagus biasanya timbul dengan nilai CD4 lebih rendah daripada kandidiasis orofaring (Kaplan, 2020).
Pada wanita terinfeksi HIV, biasanya dapat terjadi Kandidiasis vulvovaginitis ditandai dengan keputihan yang melekat di mukosa vagina. Gejala yang dirasakan yaitu vagina terasa seperti terbakar, gatal ringan sampai sedang, dan dapat kambuh secara sporadik. Pada wanita usia lanjut dengan imunosupresi dapat memperparah gejala dan lebih sering kambuh (Kaplan, 2020).
2) Hepatitis B Virus (HBV)
27
Secara global ditemukan sebuah pembuktian bahwa terdapat 10% pasien terinfeksi HIV positif dengan HBV kronis. Penularan virus pada perinatal dan anak usia dini memiliki risiko terjadinya HBV lebih besar di wilayah prevalensi tinggi dibanding penularan virus melalui hubungan seksual dan penggunaan jarum injeksi (Kaplan, 2020).
Infeksi HBV akut biasanya tidak bergejala pada 10% pasien dan <1% terjadi gagal hati fulminan. Gejala yang muncul dapat berupa nyeri perut kuadran kanan atas, mual, muntah, demam, dan artralgia dengan atau tanpa penyakit kuning (Kaplan, 2020).
3) Mycobacterium tuberculosis
TB merupakan penyebab utama morbiditas dan mortalitas pada pasien HIV di seluruh dunia. Pada tahun 2016, pada 1 juta pasien HIV dengan TB, sebanyak 374.000 pasien ODHA meninggal akibat TB. TB merupakan Infeksi Oportunistik (IO) yang dianggap penting di seluruh dunia. Tidak seperti Infeksi Oportunistik (IO) lainnya, TB dapat menular dari orang ke orang terutama orang yang telah terinfeksi HIV sebelumnya. Infeksi TB terjadi pada sel limfosit T-CD4 dan akan meningkat risikonya pada pasien dengan defisiensi imun progresif (Kaplan, 2020)
4) Toksoplasmosis Otak
Toksoplasmosis otak adalah penyakit yang disebabkan oleh Toxoplasma gondii. Penyakit ini menyerang sistem saraf manusia.
Kelainan yang dapat ditemukan yaitu ensefalitis (radang otak) atau abses. Penyakit ini merupakan reaktivasi dari focus laten. Gejala yang terlihat seperti penurunan kesadaran atau defek neurologis fokal, demensia, depresi, delirium, kulit kering, pruritus, decubitus, sesak napas, berat badan menurun, demam, banyak keringat, sesak napas, batuk, mual, diare, konstipasi, dan mulut kering (Kementerian Kesehatan Republik Indonesia, 2014)
5) Erupsi Papular Pruritik
28
Erupsi papular pruritik merupakan lesi popular pruritic. Lesi ini ditandai dengan adanya proses pigmentasi pasca inflamasi.
Biasanya banyak ditemukan pada anak yang tidak terinfeksi (Kementerian Kesehatan Republik Indonesia, 2014)
5. Hubungan Marker terhadap IO
Pasien HIV di Indonesia memiliki risiko lebih besar masuk ke stadium AIDS apabila mengalami Infeksi Oportunistik (IO). AIDS yaitu sindrom yang ditandai dengan penurunan jumlah sel TCD4 dan ketidakmampuan dalam mengontrol infeksi oportunistik. CD4 merupakan sel darah putih yang berperan dalam menjaga sistem kekebalan tubuh manusia. Ketika ada infeksi, sel TCD4 akan menggandakan diri karena HIV menyerang sel CD4. Jumlah sel TCD4 yang menurun disebabkan oleh infeksi virus tersebut yang merusak sel TCD4. Hal ini akan menyebabkan terjadinya penurunan sistem imun secara progresif karena semakin sedikit sel pertahanan yang terbentuk akibat rusaknya sistem informasi leukosit. Penurunan sel TCD4 semakin tajam pada stadium lanjut karena disebabkan oleh paparan dari bakteri dan jamur lebih mudah saat sistem kekebalan tubuh makin menurun. Angka normal sel T CD4 adalah sebesar 410-1.590 sel/mL darah. Pasien dikatakan AIDS jika jumlah sel T CD4 berada di bawah angka 350 dalam darah. Infeksi oportunistik akan mudah muncul apabila kadar sel T CD4 sebesar kurang dari 200 sel/mL. Oleh karena itu, jumlah sel T CD4 dapat digunakan sebagai penanda yang baik dalam menilai perkembangan HIV dan kemungkinan terjadinya infeksi oportunistik (Ladyani and Kiristianingsih, 2019).
Viral load merupakan indikator langsung dari jumlah sel yang dihasilkan oleh virus pada tubuh manusia yang telah terinfeksi HIV. Pengukuran viral load ini bertujuan untuk menilai progresivitas perjalanan infeksi HIV yang lebih baik daripada pengukuran jumlah sel TCD4. Jumlah Angka viral load yang tinggi akan mengakibatkan imunosupresi pada sel inang, serta meningkatkan virulensi kuman. Imun yang menurun pada pasien HIV tersebut dapat meningkatkan risiko terjadinya Infeksi Oportunistik karena
29
bakteri atau kuman yang awalnya bersifat dorman akan terjadi reaktivasi, serta menjadi lebih mudah terpapar oleh bakteri atau jamur dari luar tubuh (Baedowi et al., 2020).
NLR merupakan parameter inflamasi untuk mendiagnosis HIV dan sebagai peringatan keparahan infeksi. Neutrofil meruakan prekursor myeloid yang menjadi lini pertama dalam merespons infeksi dari patogen dan sebagai innate immune response. Neutrofil menghambat mikroorganisme, seperti bakteri atau jamur dengan cara fagositosis dan membunuh pathogen dengan NADPH oksigenase ata menghasilkan protein antibacterial di fagosom.
Limfosit merupakan prekursor limfoid yang berfungsi sebagai system imun adaptif. Apabila nilai NLR makin tinggi maka infeksi yang terjadi makin berat dan kemungkinan terjadinya infeksi oportunistik makin besar (Handayani et al., 2020).
6. Faktor Lain yang Berpengaruh terhadap IO
Beberapa faktor yang memicu penurunan kadar CD4 adalah sebagai berikut :
1) Merokok
Pemberian terapi ARV terhadap pasien HIV menjadi kurang efektif pada pasien HIV yang memiliki kebiasaan merokok dibandingkan yang tidak. Rokok dapat mempengaruhi kadar CD4 secara signifikan. Kadar CD4 menjadi lebih buruk yaitu di bawah angka 200 kopi/mL. Besarnya CD4 yang turun makin terlihat ketika pasien kontrol terapi ARV rutin setiap 12 bulan (Winhusen et al., 2019) 2) Alkohol
Penggunaan alkohol dalam jangka lama dengan tingkat keparahan infeksi pada pasien HIV memiliki keterkaitan satu sama lain.
Keparahan infeksi HIV menyebabkan penurunan kadar sel T CD4, serta menurunnya kemampuan kerja dari sel imunitas. Konsumsi
30
alkohol yang dikombinasi dengan kokain juga dapat menurunkan kadar sel T CD4 (Kowalski et al., 2011)
3) Status Psikologis
Kesehatan mental yang buruk, seperti depresi dapat menurunkan jumlah CD4 secara cepat dan memicu perburukan kondisi klinis pasien HIV meskipun telah mendapatkan pengobatan yang baik.
Depresi merupakan gangguan mental yang memiliki prevalensi sebesar 22-38% di antara pasien yang menderita HIV (Naoroibam, etal., 2016).
4) Penyakit Koinfeksi - Malaria
Penyakit malaria dapat memicu perburukan pasien HIV dengan mempengaruhi sel kekebalan tubuh dengan cara menekan jumlah sel T CD4 (Jegede et al., 2015).
- Hepatitis B
Infeksi virus hepatitis B menjadi penyebab utama terjadinya karsinoma hepatoseluler dan penyakit hati kronis. Komplikasi yang ditimbulkan dari penyakit ini dapat mempercepat proses penurunan jumlah sel T CD4 secara signifikan (Olawumi et al., 2014).
- Hepatitis C
Pasien HIV dengan koinfeksi hepatitis C dapat mempengaruhi kadar CD4, yaitu penurunan sel CD4 terjadi secara cepat sekitar 45 sel/mm3 per tahun (Palacios et al., 2007).
- Sifilis
Infeksi sifilis dikaitkan dapat menurunkan angka CD4 dalam darah meskipun kondisi imunitas tubuh pasien HIV pada awal terinfeksi masih baik (Palacios et al., 2007).
- HSV 2
Herpes simpleks tipe 2 memiliki dampak besar dalam menurunkan jumlah CD4 jika pasien HIV tidak mendapatkan
31
terapi ARV secara baik. Penurunan kadar CD4 terutama dapat terjadi jika jumlah CD4 awal pasien berada dalam angka di bawah 350 sel/mm3 (Tan et al., 2013).
- Infeksi Lain
Kadar CD4 yang turun dipengaruhi oleh beberapa virus, seperti Epstein Barr Virus, cytomegalovirus, dan HTLV-1. Selain itu, kadar CD4 juga dipengaruhi oleh infeksi bakteri, seperti TB (Li et al., 2021).
5) Kehamilan
Pada ibu hamil penurunan kadar sel T CD4 terjadi dengan rata-rata 47,7 sel/mm3. Hal ini dipengaruhi oleh kondisi fisiologis yang berubah pada saat kehamilan, seperti efikasi obat menurun akibat kemampuan absorbsi, distribusi, metabolism, dan ekskresi obat menurun. Kehamilan juga dapat berpengaruh pada regulasi sistem imun (Kourtis et al., 2017).
6) Anemia
Prevalensi anemia dalam pasien HIV adalah sebesar 48,09%.
Keparahan anemia memiliki hubungan yang bermakna dengan kekebalan tubuh penderita HIV. Anemia mampu menurunkan jumlah sel T CD4. Anemia banyak terjadi pada wanita (Sah et al., 2020).
7) Penyakit kritis
Sepsis merupakan salah satu dari penyakit kritis yang memiliki dampak besar dalam menurunkan sistem kekebalan tubuh. Sepsis menginduksi penurunan sel T CD4 dengan tig acara yaitu mengubah fungsi sel T CD4 pada efektornya, mengubah sel T CD4 pada bagian perifernya, dan pengubahan regulasi fungsi Treg (Perez, et al., 2014).
8) Kemoterapi
Pengobatan dengan radioterapi dan kemoterapi mampu mempengaruhi jumlah sel T CD4, terutama pada pasien HIV dengan
32
kanker. Kadar CD4 awal yang berada di bawah angka 350 sel/mm3 akan mengalami penurunan sebesar 45 sel/mm3. Kemoterapi mampu menurunkan kadar CD4 lebih besar daripada terapi dengan bedah atau pengobatan lain (Cowen, 2019).
9) Kanker
Pasien yang terinfeksi HIV dengan koinfeksi virus hepatitis B dapat menimbulkan risiko terjadinya karsinoma hepatoseluler (HCC) yang akan memicu penurunan kadar sel T CD4. Selain itu, sarcoma Kaposi, limfoma non Hodgkin, kanker serviks, kanker hati lainnya, dan kanker dubur juga memicu perburukan HIV untuk menjadi AIDS (Clifford dan Franceschi, 2009).
Beberapa faktor yang memicu peningkatan kadar CD4 adalah sebagai berikut :
1) Supelementasi selenium dan seng
Supelementasi selenium dan seng mampu menekan angka perkembangan infeksi oportunistik dengan cukup signifikan. Jumlah Jumlah CD4 yang diukur pada bulan ke 6 setelah diberikan suplementasi yang dikombinasikan dengan terapi ARV terbukti mengalami peningkatan (Ostovar et al., 2019).
2) Injeksi IL 17
Pasien HIV yang sudah mendapatkan terapi ARV, tetapi hasil yang didapatkan tidak maksimal dapat dibantu dengan diberikan suntik IL 17 secara berulang. IL 17 merupakan sitokin yang berperan dalam homeostasis sel T dengan menginduksi proliferasi sel T CD4 (Villain et al., 2018).
3) Peningkatan kesehatan mental
Tatalaksana HIV dapat dibantu dengan mengusahakan perbaikan status kesehatan mental pasien, terutama pasien dengan gangguan depresi atau cemas. Salah satu cara yang dapat membantu meningkatkan sel CD4 adalah yoga (Naoroibam et al., 2016).
33
Beberapa faktor yang mempengaruhi fluktuasi kadar Viral Load adalah sebagai berikut :
1) Usia tua
Pada wanita dan pria usia lebih tua mampu memicu terjadinya peradangan sistemik yang bersifat kronis pada pasien HIV.
Peradangan ini akan memicu sitokin inflamasi bekerja lebih tinggi, seperti IL 6, IL 13, IL 18, TNF alpha, CRP 19. Inflamasi yang tinggi ini akan meningkatkan viremia pada tubuh pasien HIV (Schnall et al., 2019).
2) Diare
Pasien terinfeksi HIV dengan diare memiliki risiko timbulnya perburukan lebih tinggi daripada yang tidak. Diare dapat memicu kerja sitokin IL-6 lebih tinggi. IL 6 memiliki dampak pada hilangnya nafsu makan, nyeri otot dan sendi (Schnall et al., 2019).
3) Jenis kelamin
Wanita memiliki risiko lebih besar terhadap tingkat keparahan infeksi HIV. Peradangan local akan dipicu ketika wanita memasuki masa menstruasi karena pada fase ini biasanya wanita mengeluh rasa nyeri hebat. Peradangan yang tinggi dapat memicu viral load meningkat (Schnall et al., 2019).
4) Nyeri otot
Nyeri otot berkaitan dengan peningkatan kada IL 6. Peradangan sistemik meningkat memiliki perbandingan lurus dengan peningkatan viral load (Schnall et al., 2019).
5) Penyakit koinfeksi
Faktor yang mempengaruhi peningkatan kadar NLR adalah infeksi, inflamasi, dan kanker.
Beberapa marker yang digunakan untuk menilai tingkat keparahan pasien HIV yang memicu terjadinya IO adalah sebagai berikut :
1) CRP, IP 10, dan neopterin
34
Peningkatan neopterin di atas 10 nmol/L dan CRP di atas 10 mg/L menunjukkan sensitivitas sama dan spesifitas berbeda, sedangkan CRP menunjukkan spesifisitas lebih tinggi daripada neopterin. CRP, IP 10, dan neopterin memiliki hubungan berbanding terbalik terhadap kadar CD4 dan hemoglobin sehingga marker tersebut dapat menunukkan risiko kematian pada pasien HIV (Ciccacci et al., 2019).
2) Sitokin level
IL-6, IL-10, dan G-CSF adalah marker yang dapat digunakan untuk menentukan prognosis dari pasien HIV dengan sepsis. Usia dan kadar IL-6 merupakan faktor risiko terjadinya kematian pasien HIV/AIDS (Amancio er al., 2013).
3) Total Lymphocyte Count (TLC)
Jumlah total limfosit dapat digunakan untuk mengetahui tingkat keparahan infeksi pada pasien HIV sehingga TLC dapat direkomendasikan sebagai dasar prioritas pengobatan pasien HIV.
TLC berhubungan juga dengan jumlah sel CD4 (Oedenhoven et al., 2011).
4) Antropometri
Lingkar pinggang, waist to hip ratio (WHR), dan waist to height ratio (WHtR) sebagai predictor risiko terjadinya penyakit jantung metabolik pada pasien HIV yang mendapat terapi ARV (Dimala et al., 2018).
5) Faktor Koagulasi
Uji faktor koagulasi seperti PT, aPTT, dan trombosit dapat digunakan sebagai tes skrining untuk menilai kondisi pasien HIV.
Marker tersebut memiliki hubungan erat dengan jumlah sel CD4 (Raman et al., 2016).
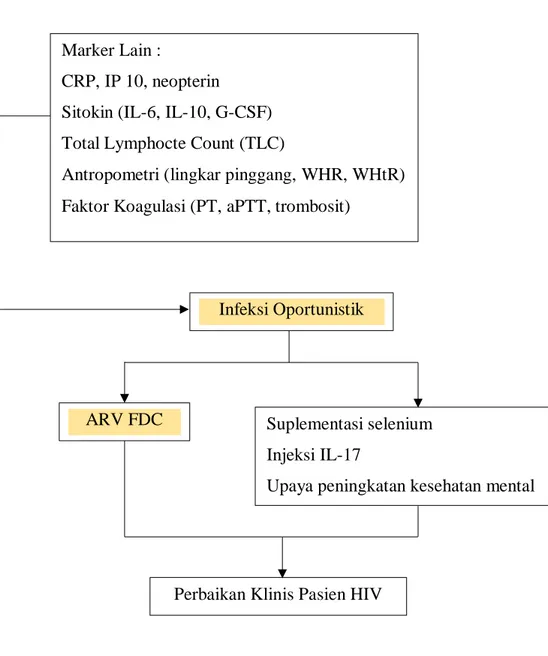
35 B. Kerangka Pemikiran
HIV stadium 3 dan 4
Kadar CD4 ↓
Marker
Merokok dan alcohol Status psikologis buruk Penyakit koinfeksi (malaria, hep B, hep C, sifilis, HSV 2, EBV, CMV, HTLV-1, TB) Kehamilan, anemia, sepsis Kemoterapi, kanker
>200 sel/mm3
<200 sel/mm3
Viral Load ↑
>1000 kopi/mm3
<1000 kopi/mm3
Infeksi Inflamasi Kanker Usia tua
Jenis kelamin wanita Nyeri otot
Diare
Penyakit koinfeksi
NLR ↑ >6
<5
36
Gambar 2.3. Kerangka Pemikiran Penelitian Keterangan :
= diteliti
= tidak diteliti
Suplementasi selenium Injeksi IL-17
Upaya peningkatan kesehatan mental Marker Lain :
CRP, IP 10, neopterin
Sitokin (IL-6, IL-10, G-CSF) Total Lymphocte Count (TLC)
Antropometri (lingkar pinggang, WHR, WHtR) Faktor Koagulasi (PT, aPTT, trombosit)
Infeksi Oportunistik
ARV FDC
Perbaikan Klinis Pasien HIV
37 C. Hipotesis
1. Ada pengaruh antara kadar CD4 terhadap kejadian IO pada pasien HIV/AIDS di Poliklinik VCT RSUD Dr. Moewardi Surakarta
2. pengaruh antara kadar viral load terhadap kejadian IO pada pasien HIV/AIDS di Poliklinik VCT RSUD Dr. Moewardi Surakarta
3. Ada pengaruh antara NLR terhadap kejadian IO pada pasien HIV/AIDS di Poliklinik VCT RSUD Dr. Moewardi Surakarta