REFERAT
PEMERIKSAAN NEUROLOGIS
PADA PASIEN KOMA
Pembimbing : Dr C Titik Nurwahyuni, sp.S Dr Jimmy Barus, sp.S Disusun oleh : Vanya Pratita S. 2009-061-115 Hendrawan Ariwibowo 2009-061-264 Raymond Young 2009-061-265
Bagian Ilmu Penyakit Saraf Kepaniteraan Klinik RS Atmajaya Jakarta
KATA PENGANTAR
Puji dan syukur kami panjatkan kepada Tuhan Yang Maha Esa, karena atas berkat rahmat-Nya penyusun dapat menyelesaikan referat ini tepat pada waktunya.
Adapun referat ini berjudul “Pemeriksaan Neurologis pada Pasien Koma” dan disusun untuk menyelesaikan salah satu tugas kepaniteraan klinik Ilmu Penyakit Saraf Rumah Sakit Atma Jaya Jakarta.
Harapan penyusun, referat ini dapat berguna sebagai bahan untuk pembelajaran bersama baik bagi mahasiswa tingkat preklinik maupun mahasiswa tingkat klinik yang ingin mengetahui lebih banyak tentang pemeriksaan neurologis yang penting pada pasien dengan penurunan kesadaran/koma dan semua hal yang berkaitan dengannya.
Penyusun ingin menyampaikan terima kasih kepada dr. Titik Nurwahyuni,sp.S dan dr. Jimmy Barus, sp.S selaku pembimbing yang telah banyak memberikan masukan dan arahan dalam pembuatan referat ini, dan juga kepada semua pihak yang terlibat dan mendukung proses penyusunan referat ini.
Referat ini tentulah masih banyak kekurangannya. Untuk itu penyusun mengharapkan ide, saran, kritik yang membangun dari para pembaca demi kelengkapan referat ini.
Besar harapan penulis referat ini dapat bermanfaat bagi pembaca dan dapat melengkapi wawasan pembaca terutama di bidang kedokteran pada umumnya, dan khususnya dalam bidang ilmu penyakit saraf.
Jakarta, Februari 2011 Tim penyusun
DAFTAR ISI
Kata Pengantar...i Daftar Isi...ii Daftar Gambar...iii Daftar Tabel...iv Bab I. Pendahuluan...1 I.1 Tujuan...1 I.2 Manfaat...2Bab II Tinjauan Pustaka...3
II.1 Definisi...3
II.2 Etiologi...4
II.3 Patofisiologi...7
II.4 Klasifikasi...12
II.5 Pemeriksaan umum...12
II.5.1Anamnesa pada pasien koma...12
II.5.2Pemeriksaan fisik umum pada pasien koma...12
II.5.3Pemeriksaan neurologis pada pasien koma...13
II.5.4Hal yang perlu dipikirkan ...29
II.5.5Pemeriksaan Penunjang...30
Bab III. Kesimpulan...32
Daftar Gambar
Gambar 1. Herniasi Otak...9
Gambar 2. Respon membuka mata (Eye opening)...14
Gambar 3. Reaksi pupil pada berbagai macam lesi...16
Gambar 4. Respon Okulosefalik dan Okulovestibular...22
Gambar 5. Jenis gangguan pernapasan berdasarkan letak lesinya...26
Gambar 6. Pergerakan spontan/ Postur...28
Daftar Tabel
Tabel 1. Tempat dan penyebab yang mungkin dari lesi struktural yang dapat menyebabkan
koma...4
Tabel 2. Penyebab Koma pada 500 Pasien yang Awalnya Didiagnosis sebagai ''Koma yang tidak diketahui penyebabnya''...5
Tabel 3. Contoh Penyebab Struktural Koma...7
Tabel 4. Berbagai jenis herniasi dan pengaruhnya...10
Tabel 5. Istilah yang digunakan untuk gangguan kesadaran...12
Tabel 6. Diagnosa bermakna pada pemeriksaan pupil...17
Tabel 7. Pergerakan mata spontan pada pasien yang tidak sadar...20
BAB I
PENDAHULUAN
Selama beberapa dasawarsa, ilmu pengetahuan serta teknologi kedokteran maju dan berkembang dengan pesat. Banyak alat dan fasilitas yang tersedia, dan memberikan bantuan yang sangat penting dalam mendiagnosis penyakit serta menilai perkembangan atau perjalanan penyakit. Disamping kemajuan yang pesat ini, pemeriksaan fisik serta mental masih tetap memainkan peranan penting.1
Meskipun ada keterbatasan yang jelas, pemeriksaan yang cermat terhadap pasien stupor atau koma dapat menghasilkan informasi yang cukup tentang fungsi sistem saraf. Sungguh luar biasa bahwa, dengan pengecualian fungsi kognitif, hampir semua bagian dari sistem saraf, termasuk saraf kranial, dapat dievaluasi pada pasien koma. Demonstrasi tanda-tanda penyakit serebral fokal atau batang otak atau iritasi meningeal ini terutama bermanfaat dalam diagnosis diferensial dari penyakit yang menyebabkan pingsan dan koma.3
Dalam rangka menegakkan diagnosis penyakit saraf terutama pada pasien dengan kesadaran menurun, diperlukan pemeriksaan anamnesis, pemeriksaan fisik , pemeriksaan neurologis dan laboratorium (penunjang) . Dalam referat ini akan dibahas mengenai pemeriksaan anamnesis , pemeriksaan fisik , pemeriksaan mental, pemeriksaan penunjang ( laboratorium ) pada umumnya dan pemeriksaan neurologis pada khususnya . Pemeriksaan neurologis meliputi : pemeriksaan kesadaran , rangsang selaput otak, saraf otak , sistem motorik , sistem sensorik refleks dan pemeriksaan mental ( fungsi luhur ) pada pasien dengan penurunan kesadaran atau koma. Pasien dalam keadaan penurunan kesadaran yang sedang atau berat dapat dikategorikan sebagai stupor atau koma.1
I.1 TUJUAN
Mengetahui berbagai pemeriksaan neurologis yang penting pada pasien yang tidak sadar
-Memberikan pengetahuan tenaga kesehatan mengenai cara pemeriksaan neurologis pada pasien yang tidak sadar
-Membantu tenaga kesehatan dalam mengintepretasi hasil yang diperoleh setelah pemeriksaan neurologis pada pasien tidak sadar
BAB II
TINJAUAN PUSTAKA
II.1 DEFINISI
Kesadaran adalah tahap dimana terdapat kewaspadaan penuh terhadap diri dan lingkungan sekitar.1 Pasien dalam keadaan penurunan kesadaran sedang atau berat dapat dikategorikan sebagai stupor atau koma. Koma menunjuk pada keadaan klinis di mana pasien tidak sadar dan tidak menanggapi rangsangan. Ini mungkin disebabkan oleh lesi struktural ke batang otak, talamus, atau belahan otak, dan kelainan metabolik.
Koma harus dibedakan dari keadaan stupor di mana pasien tidak responsif tetapi dengan rangsangan menunjukkan beberapa aktivitas. Koma harus dibedakan dari keadaan vegetatif persisten, sindrom dengan beberapa penyebab di mana pasien mengalami kerusakan otak yang parah, dan dimana koma telah maju ke keadaan sadar tanpa terdeteksi.
Kesadaran, kewaspadaan terhadap diri dan lingkungan, membutuhkan baik arousal maupun fungsi kognitif dimana struktur anatomi yang terlibat meliputi RAS dan korteks serebral. Koma merupakan keadaan tidak sadar yang berbeda dengan sinkope. Pengambilan oksigen oleh otak normal saat tidur atau meningkat selama terjadi rapid eye
movement namun pada koma CMRO2 (Cerebral metabolic rate of oxygen) ini
terganggu/mengalami penurunan. Koma secara klinis dipastikan dengan pemeriksaan neurologis terutama respon terhadap stimulus dari luar. 5
Letargi, stupor dan koma biasanya tergantung dari respon pasien terhadap stimulus verbal yang normal, teriakan, pergerakan atau rangsang nyeri. Sebutan ini tidak digunakan secara kaku dan berguna untuk mencatat respon serta stimulus yang menimbulkan respon tersebut. Terkadang tingkat kesadaran sulit atau tidak dapat ditentukan dengan pasti (contoh nya apabila terdapat katatonia, depresi berat, blockade neuromuscular, atau akinesia dan afasia). Confusional state dan delirium lebih menunjukkan adanya gangguan atensi, gangguan fungsi kognitif dan terkadang hiperaktivitas, dibandingkan menggambarkan adanya penurunan level kesadaran.5
II.2 Etiologi
Secara umum stupor dan koma dapat disebabkan menjadi tiga kategori besar :
1. Kelainan struktur intrakranial (33 %)
Kebanyakan kasus ditegakkan melalui pemeriksaan imajing otak computed tomography [CT] , magnetic resonance imaging [MRI] atau melalui lumbal punksi [LP].
2. Kelainan metabolik atau keracunan (66%) Dikonfirmasi melalui pemeriksaan darah.
3. Kelainan psikiatri (1%)
Tabel 1. Tempat dan penyebab yang mungkin dari lesi struktural yang dapat menyebabkan koma1
Stupor atau koma yang disebabkan oleh penyakit mempengaruhi kedua hemisfer otak atau batang otak. Lesi unilateral dari satu hemisfer tidak menyebabkan stupor atau koma kecuali massa tersebut besar hingga menekan hemisfer kontralateral atau batang otak. Koma yang disebabkan kelainan fokal di batang otak terjadi karena terganggunya reticular activating system. Kelainan metabolik dapat menyebabkan gangguan kesadaran karena efek yang luas terhadap formasio retikularis dan korteks serebral.
Kompresif Destruktif
Cerebral Hemisfer cerebral
Hematom subdural hematom Kortek ( akut anoksik injury )
Subkortikal white matter ( delayed anoxic injury )
Diensefalon Diensefalon
Thalamus ( perdarahan ) Thalamus ( infark ) Hipothalamus ( tumor pituitary )
Batang otak Batang otak
Otak tengah ( herniasi uncal ) Otak tengah, pons ( infark ) Cerebelum ( tumor, perdarahan, abses )
Tiga penyebab koma yang dapat cepat menyebabkan kematian dan dapat ditangani antara lain :
1. Herniasi dan penekanan batang otak :
space occupying lesion yang menyebabkan koma merupakan keadaan emergensi bedah saraf.
2. Peningkatan tekanan intrakranial (TIK) : peningkatan tekanan intrakranial dapat menyebabkan gangguan perfusi otak dan global hypoxic-ischemic injury.
3. Meningitis atau encephalitis : kematian akibat meningitis bakterialis atau herpes encephalitis dapat dicegah dengan terapi secepatnya.
Tabel 2. Penyebab Koma pada 500 Pasien yang Awalnya Didiagnosis sebagai ''Koma yang tidak diketahui penyebabnya''*1
I. Lesi Supratentorial 101
A. Rhinencephalic dan lesi subkortikal destruktif 2
1. Infark Thalamic 2
B. Massa lesi Supratentorial 99
1. Perdarahan 76 a. Intracerebral 44 (1) hipertensi 36 (2) Vascular anomali 5 (3) lainnya 3 b. Epidural 4 c. Subdural 26 d. Hipofisis pitam 2 2. Infark 9 a. Arteri oklusi 7 (1) trombotik 5 (2) embolik 2 b. Oklusi vena 2 3. Tumor 7 a. Dasar 2 b. Metastatis 5 4. Abses 6 a. Intraserebral 5 b. Subdural 1
5. Cedera kepala Tertutup 1
II. Lesi Subtentorial 65
A. Lesi Tekan 12
1. Cerebellar perdarahan 5
2. Fosa posterior subdural atau perdarahan ekstradural 1
4. Tumor Cerebellar 3
5. Abses Cerebellar 1
6. Aneurisma Basilar 0
B. Lesi iskemik 53
1. Perdarahn Pontin 11
2. Infark batang otak 40
3. Migrain Basilar 1
4. Demielinisasi Otak 1
III. Difus dan disfungsi metabolik otak 326
A. Gangguan otak intrinsik difus 38
1. Ensefalitis / encephalomyelitis 14
2. Perdarahan subarachnoid 13
3. Gegar otak, kejang, dan postictal 9
4. Gangguan saraf Primer 2
B. Ekstrinsik dan gangguan metabolik 288
1. Anoksia atau iskemia 10
2. Hipoglikemia 16
3. Gizi 1
4. Hepatik ensefalopati 17
5. Uremia dan dialisis 8
6. Penyakit Paru 3
7. Gangguan endokrin (Termasuk diabetes) 12
8. efek kanker jauh 0
9. Racun Obat 149
10. Ion dan gangguan asam-basa 12
11. Pengaturan Suhu 9
12. Campuran maupun spesifik koma metabolik 1
IV. “Koma” Psikiatri 8
A. Reaksi Konversi 4
B. Depresi 2
C. katatonik stupor 2
* Merupakan pasien untuk ahli saraf yang dikonsultasikan karena diagnosis awal yang pasti dan dalam sebuah diagnosis akhir ditentukan. Dengan demikian, diagnosis pasti seperti keracunan, meningitis, dan cedera kepala tertutup, dan kasus encephalopati metabolik campuran dimana suatu diagnosa etiologi spesifik tidak pernah ditentukan.
Tabel 3. Contoh penyebab struktural Koma1
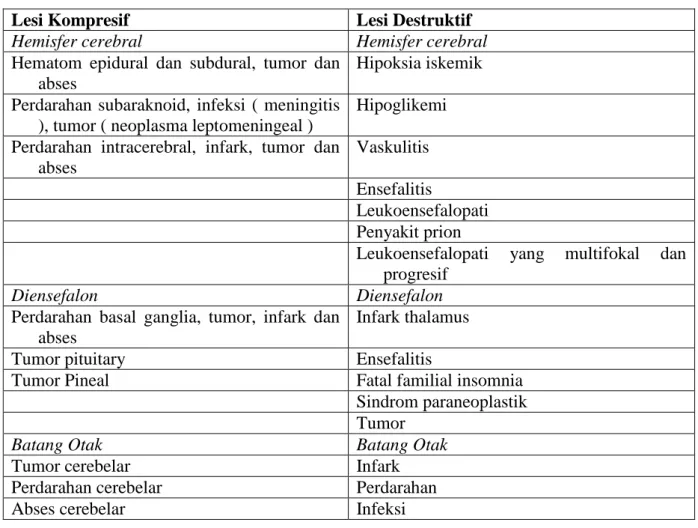
Lesi Kompresif Lesi Destruktif
Hemisfer cerebral Hemisfer cerebral
Hematom epidural dan subdural, tumor dan abses
Hipoksia iskemik
Perdarahan subaraknoid, infeksi ( meningitis ), tumor ( neoplasma leptomeningeal )
Hipoglikemi
Perdarahan intracerebral, infark, tumor dan abses
Vaskulitis
Ensefalitis
Leukoensefalopati Penyakit prion
Leukoensefalopati yang multifokal dan progresif
Diensefalon Diensefalon
Perdarahan basal ganglia, tumor, infark dan abses
Infark thalamus
Tumor pituitary Ensefalitis
Tumor Pineal Fatal familial insomnia
Sindrom paraneoplastik Tumor
Batang Otak Batang Otak
Tumor cerebelar Infark
Perdarahan cerebelar Perdarahan
Abses cerebelar Infeksi
II.3 Patofisiologi7
Mempertahankan kesadaran membutuhkan fungsi utuh dari kedua belahan otak dan mempertahankan mekanisme arousal dalam system aktivasi retikuler (Reticular Activating System -juga dikenal sebagai sistem ascending arousal), suatu jaringan nucleus yang luas dan serat yang saling berhubungan di atas pons, otak tengah, dan diencephalon posterior. Oleh karena itu, mekanisme gangguan kesadaran harus melibatkan kedua belahan otak atau disfungsi dari RAS.
Untuk dapat mengganggu kesadaran, disfungsi serebral harus bilateral; gangguan pada 1 sisi belahan otak tidak cukup, meskipun dapat menyebabkan defisit neurologis berat. Namun, jarang, sebuah lesi fokal unilateral besar (misalnya, stroke arteri serebral media kiri) merusak kesadaran jika sudah terkompensasi oleh belahan otak kontralateral.
Biasanya, disfungsi RAS dapat timbul dari suatu kondisi yang memiliki efek menyebar, seperti gangguan toksik atau metabolik (misalnya, hipoglikemia, hipoksia, uremia, overdosis obat). Disfungsi RAS juga dapat disebabkan oleh iskemia fokal (misalnya, infark batang otak),perdarahan, atau gangguan mekanik langsung.
Kondisi yang meningkatkan tekanan intrakranial dapat menurunkan tekanan perfusi otak, mengakibatkan iskemia otak sekunder. Iskemia otak sekunder dapat mempengaruhi RAS atau kedua belahan otak, dan merusak/mengganggu kesadaran.
Ketika kerusakan otak luas, herniasi otak memberikan kontribusi untuk kerusakan neurologis karena langsung mengkompresi jaringan otak, meningkatkan tekanan intrakranial, dan dapat menyebabkan hidrosefalus.
Herniasi otak
Karena tengkorak menjadi kaku setelah masa kanak-kanak, massa intrakranial atau edema dapat meningkatkan tekanan intrakranial, kadang-kadang menyebabkan tonjolan (herniasi) dari jaringan otak melalui salah satu sawar intrakranial yang rigid (lekukan tentorial, falx cerebri, foramen magnum). Bila tekanan intrakranial cukup meningkat, apapun penyebabnya, reflex Cushing dan gangguan otonom lainnya dapat terjadi. Refleks Cushing meliputi hipertensi sistolik, peningkatan tekanan nadi, dan bradikardi. Herniasi otak merupakan keadaan yang mengancam nyawa.
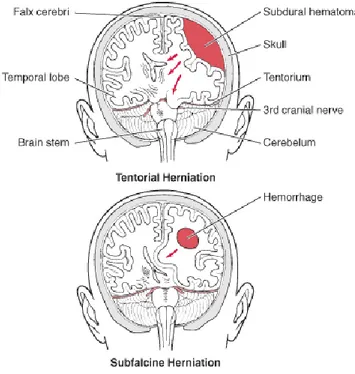
Herniasi Transtentorial: Lobus temporal medial ditekan oleh massa unilateral di bawah tentorium yang menyokong lobus temporal. Lobus yang herniasi menyebabkan kompresi pada struktur berikut:
1. saraf kranial III ipsilateral (seringkali yang paling pertama) dan arteri serebral posterior
2. pedunculus serebri ipsilateral (dengan semakin berkembangnya herniasi)
3. Pada sekitar 5% dari pasien, saraf cranial III kontralateral dan pedunkulus serebri
Herniasi Subfalcine: girus cingulata ditekan ke bawah cerebri falx oleh massa yang meluas pada hemisfer otak. Dalam proses ini, salah satu atau kedua arteri serebral anterior terjepit, menyebabkan infark dari korteks paramedian. Dengan meluasnya daerah infark, pasien beresiko mengalami herniasi transtentorial, herniasi sentral, atau keduanya.
Herniasi Sentral: Kedua lobus temporal mengalami herniasi karena efek massa bilateral atau edema otak difus. Pada akhirnya, kematian otak terjadi.
Herniasi transtentorial ke atas : Tipe ini dapat terjadi ketika massa infratentorial (misalnya, tumor, perdarahan cerebellum) mengkompresi batang otak, memuntir dan menyebabkan iskemia batang otak. Ventrikel ke-3 posterior menjadi terkompresi. Herniasi ke atas juga mendistorsi pembuluh darah mesencephalon, mengkompresi vena Galen dan Rosenthal, dan menyebabkan infark cerebellar superior karena oklusi arteri cerebellar superior.
Herniasi tonsil: Biasanya, penyebabnya adalah massa infratentorial yang meluas (misalnya, perdarahan cerebellum). Tonsil cerebellar, didorong melalui foramen magnum, menyebabkan kompresi batang otak dan menghambat aliran LCS.
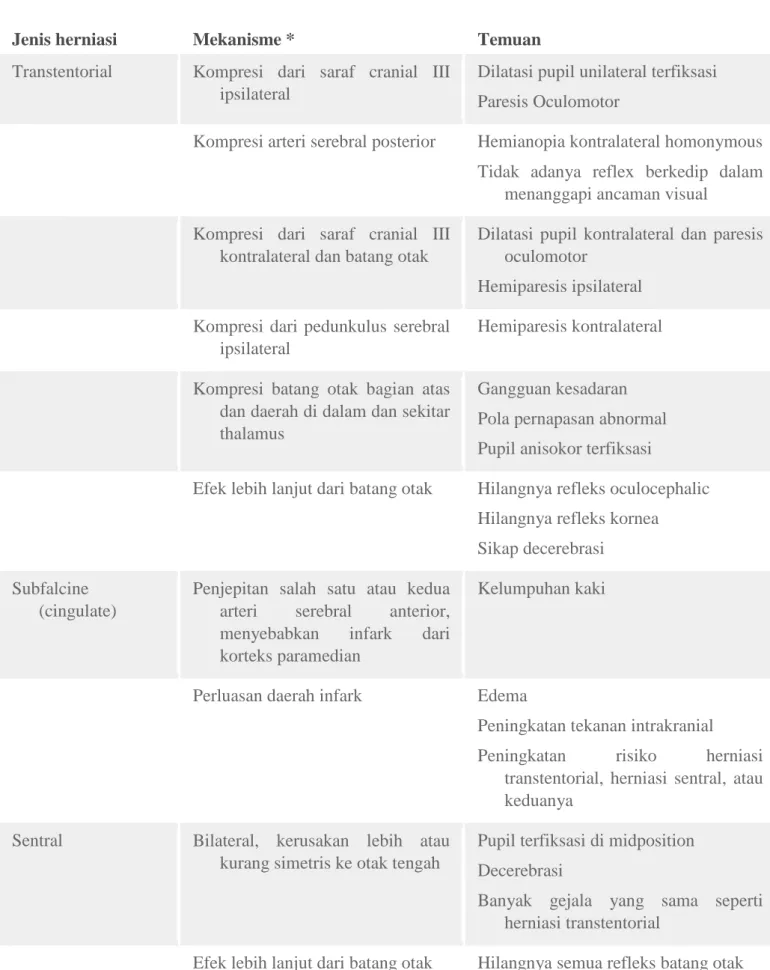
Tabel 4. Berbagai jenis herniasi dan pengaruhnya7
Jenis herniasi Mekanisme * Temuan
Transtentorial Kompresi dari saraf cranial III ipsilateral
Dilatasi pupil unilateral terfiksasi Paresis Oculomotor
Kompresi arteri serebral posterior Hemianopia kontralateral homonymous Tidak adanya reflex berkedip dalam
menanggapi ancaman visual Kompresi dari saraf cranial III
kontralateral dan batang otak
Dilatasi pupil kontralateral dan paresis oculomotor
Hemiparesis ipsilateral Kompresi dari pedunkulus serebral
ipsilateral
Hemiparesis kontralateral
Kompresi batang otak bagian atas dan daerah di dalam dan sekitar thalamus
Gangguan kesadaran Pola pernapasan abnormal Pupil anisokor terfiksasi
Efek lebih lanjut dari batang otak Hilangnya refleks oculocephalic Hilangnya refleks kornea Sikap decerebrasi
Subfalcine (cingulate)
Penjepitan salah satu atau kedua arteri serebral anterior, menyebabkan infark dari korteks paramedian
Kelumpuhan kaki
Perluasan daerah infark Edema
Peningkatan tekanan intrakranial Peningkatan risiko herniasi
transtentorial, herniasi sentral, atau keduanya
Sentral Bilateral, kerusakan lebih atau kurang simetris ke otak tengah
Pupil terfiksasi di midposition Decerebrasi
Banyak gejala yang sama seperti herniasi transtentorial
Hilangnya sikap decerebrate Penghentian respirasi
Kematian otak Ke atas transtentorial Kompresi dari ventrikel III
posterior
Hidrosefalus, yang meningkatkan tekanan intrakranial
Distorsi dari vaskular mesencephalon
Kompresi dari vena Galen dan Rosenthal
Infark cerebellar superior karena oklusi arteri cerebellar superior
Awal: Mual, muntah, sakit kepala bagian oksipital, ataksia
Kemudian: mengantuk, gangguan nafas, kehilangan refleks batang otak merata dan progresif
massa di Fossa posterior (misalnya, perdarahan cerebellum)
Ataxia
Progresi Somnolen
Gangguan respirasi
Hilangnya Refleks batang otak progresif
Tonsil Kompresi batang otak Obstruksi aliran CSF
Hidrosefalus akut (dengan kesadaran terganggu, sakit kepala, muntah, dan meningismus)
Dysconjugate gerakan mata
Kemudian, henti napas dan henti jantung
* Tidak semua mekanisme terjadi pada setiap pasien.
II.4 Klasifikasi
Tabel 5. Istilah yang digunakan untuk gangguan kesadaran1
Akut Subakut / Kronik
Berkabut Demensia
Delirium Hipersomnia
Obtundation Abulic
Stupor Akinetik mutism
Coma Minimal consciousness
Locked in ( bukan koma ) Vegetative Brain death
II.5 Pemeriksaan umum
II.5.1 Anamnesa ( dari keluarga, teman atau pengantar )1
Penyebab koma seringkali dapat ditentukan melalui anamnesis perjalanan penyakit melalui
keluarga, teman, personel ambulan, atau orang lain yang terakhir kontak dengan pasien dengan menanyakan :
4. Onset koma (mendadak, bertahap)
5. Keluhan sekarang ( sakit kepala, depresi, kelumpuhan fokal, vertigo) 6. Riwayat Trauma
7. Riwayat penyakit dahulu (diabetes, gagal ginjal, sakit jantung) 8. Riwayat kejiwaan
9. Riwayat penggunaan obat (sedatif, obat psikotropika)
II.5.2 Pemeriksaan Fisik Umum 1. Tanda vital
2. Tanda trauma
3. Tanda penyakit sistemik yang akut atau kronis
4. Tanda penggunaan obat (bekas jarum, nafas bau alkohol) 5. Kaku kuduk (pastikan tidak ada trauma servikal)
II.5.3 Pemeriksaan Neurologis pada pasien koma
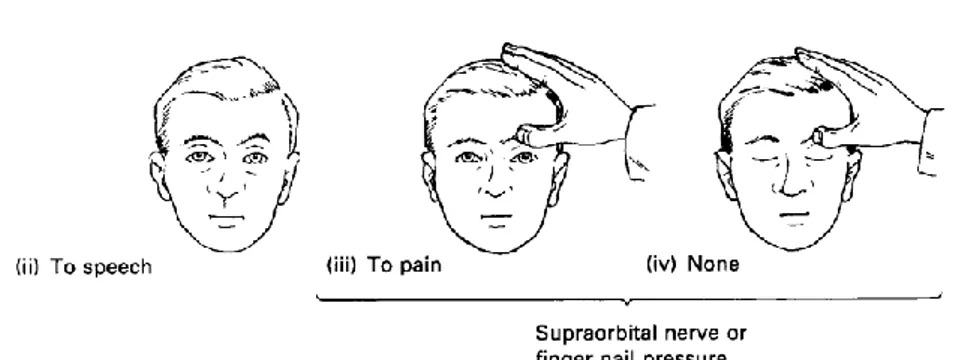
Pemeriksaan neurologis pada pasien koma sangatlah penting. Hanya dengan memperhatikan pasien untuk beberapa saat seringkali memberikan banyak informasi. Postur predominan dari tungkai dan badan, ada atau tidaknya gerakan spontan pada satu sisi, posisi kepala dan mata, serta frekuensi, kedalaman dan ritme napas sebaiknya diperhatikan. Status responsif kemudian diperkirakan dengan memperhatikan reaksi pasien saat namanya dipanggil, terhadap perintah sederhana, atau pada stimulus seperti penekanan pada supraorbital atau sternum, mencubit sisi leher atau bagian dalam dari lengan atau paha.
Dengan secara bertahap meningkatkan kekuatan stimulus ini, kita dapat memperkirakan tingkat ketidaksadaran dan perubahan setiap jamnya. Verbalisasi dapat menetap pada pasien stupor dan merupakan respon pertama yang hilang pada
pasien dengan koma. Grimacing dan deft avoidance movements dari bagian tubuh yang distimulasi ditemukan pada koma ringan, adanya tanda tersebut menggambarkan keutuhan dari jaras kortikobulbar dan kortikospinal.
Menguap dan pergerakan spontan posisi tubuh menunjukkan tingkat ketidaksadaran yang minimal. GCS dapat digunakan sebagai alat ukur yang cepat dan mudah untuk menilai tingkat kesadaran pasien dengan trauma otak yang berat, dapat juga digunakan untuk menentukan tingkat penyakit akut yang menyebabkan koma, namun kurang dapat digunakan untuk diagnosis. 3
1. Membuka mata
Kelopak mata yang tertutup pada pasien koma menunjukkan bahwa pons bagian bawah masih intak. Adanya reflex mengedip menunjukkan adanya peran RAS. Walaupun demikian, mengedip dapat muncul dengan atau tanpa gerakan spontan dari tungkai.5.
Gambar 2. Respon membuka mata (Eye opening)6
2. Funduskopi :
Papilloedema merupakan salah satu tanda tekanan intrakranial yang meningkat, tetapi tidak selalu muncul, terutama dalam situasi akut. Edema papil biasanya terjadi pada peningkatan TIK setelah lebih dari 12 jam Tidak adanya suatu edema papil menyingkirkan adanya peningkatan TIK. Pulsasi spontan dari vena sulit diidentifikasikan, tetapi bila kita temukan menandakan TIK yang normal. Perdarahan subhialoid yang berbentuk seperti globul bercak darah pada permukaan retina biasanya berhubungan dengan terjadinya suatu perdarahan subarakhnoid.1,2
3. Reaksi Pupil :
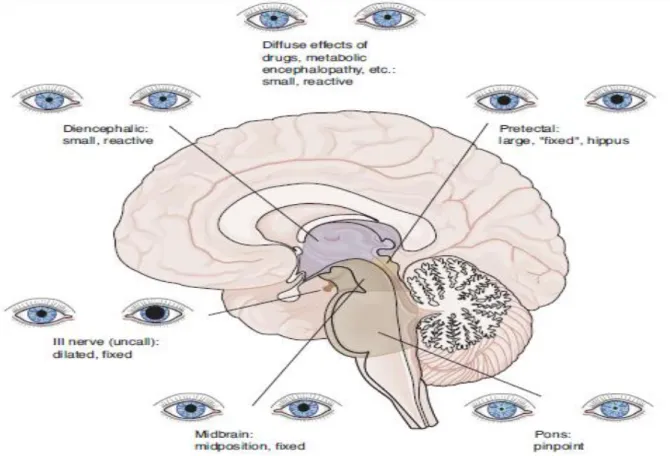
Ini merupakan pemeriksaan yang sangat penting pada pasien koma. Yang perlu diperhatikan adalah bentuk, ukuran dan kesimetrisan dari pupil. Sebuah cahaya yang kuat harus digunakan karena respon pupil mungkin menjadi lesu di bawah sadar pasien (cahaya optalmoskop tidak memadai). Reaksi cahaya yang negative sendiri biasanya menyebabkan pembesaran pada pupil. Sebagai fenomena transititional, pupil dapat menjadi oval atau pear shaped atau tampak lepas dari pertengahan karena differential loss of innervations of a portion of the papillary sphincter.
Pupil yang tidak bereaksi terhadap cahaya terus membesar hingga ukuran 6 – 9 mm dan kemudian secepatnya diikuti dengan deviasi ke luar yang ringan. Pada keadaan yang jarang, tanpa diketahui penyebabnya, pupil kontralateral dari massa mungkin membesar terlebih dahulu pada 10 % kasus hematoma subdural. Dengan berlanjutnya gangguan otak tengah, kedua pupil berdilatasi dan menjadi tidak reaktif terhadap cahaya mungkin sebagai akibat kompresi dari nucleus okulomotor pada rostral otak tengah. Langkah terakhir pada evolusi kompresi batang otak adalah reduksi ukuran pupil hingga 5-7 mm.2,3
1. Pupil yang simetris dengan bentuk dan ukuran yang normal dan reaktif terhadap rangsang cahaya menandakan midbrain dalam keadaan intak. Pupil yang reaktif tanpa disertai respon dari kornea dan okulosefalik menandakan suatu keadaan koma yang disebabkan kelainan metabolik. 2. Pupil yang semidilated/ Midposition (2-5 mm) terfiksir atau pupil
ireguler menandakan suatu lesi fokal di midbrain.
3. Pupil pinpoint yang reaktif menandakan kerusakan pada tingkat pons. Intoksikasi dari opiat dan kholinergik (pilokarpin) juga dapat menyebabkan pupil seperti ini. Lesi tegmentum pontin menyebabkan pupil sangat miosis (diameter<1 mm) dengan reaksi yang tidak terlalu Nampak jelas terhadap cahaya terang kuat : ini merupakan karakteristik dari fase awal perdarahan pontin.Opiat menyebabkan pinpoint pupil dengan konstriksi terhadap cahaya yang sangat tipis sehingga hanya bisa dilihat dengan kaca pembesar. Barbiturate dosis tinggi dapat bekerja serupa, namun diameter pupil cenderung 1 mm atau lebih.3
4. Pupil anisokor dan terfiksir terjadi pada kompresi terhadap saraf kranial III pada herniasi unkus. Ptosis dan eksodeviasi juga terlihat pada keadaan tersebut.
5. Pupil yang terfiksir dan dilatasi menandakan suatu herniasi sentral, iskemia hipoksia global, keracunan barbiturat, skopolamin, atau gluthethimide. Keracunan atropine atau obat-obatan dengan efek atropinik, terutama anti depressan trisiklik, menyebabkan dilatasi pupil yang lebar dan terfiksasi, gambaran ini dapat direverse secara parsial dengan fisostigmin.3
6. Pupil yang dilatasi/ membesar unilateral (diameter 5.5 mm) dan tidak responsif merupakan tanda awal adanya penarikan atau kompresi dari saraf ke III (okulomotor) dan menunjukkan adanya massa hemisfer ipsilateral. 2,3
7. Sindroma horner (miosis, ptosis, dan anhidrosis) dapat tampak ipsilateral dari lesi pada batang otak atau hipotalamus atau merupakan tanda diseksi dari arteri carotis interna. Pada sindroma ini pupil tampak kecil dan lambat untuk membesar.3
8. Hippus, atau ukuran pupil yang berfluktuasi, dikatakan sebagai karakteristik dari ensefalopati metabolik.3
Gambar 4. Reaksi pupil pada berbagai macam lesi.1
Tabel 6. Diagnosa bermakna pada pemeriksaan pupil.
Penemuan klinis pada pasien tidak sadar
Reaksi dan ukuran Agen metabolik dan toksik Lesi anatomi Dilatasi luas-tidak reaktif Bloker kolinergik kuat atau
obat simpatomimetik
Kegagalan otak tengah atau lesi nervus III bilateral Dilatasi luas dan reaktif Antikolinergik ringan
ditemukan adalam beberapa OTC tidur dan medikasi yang dingin,
Dapat berarti kegagalan otak tengah dini
vasopresor adrenergik Dilatasi ringan (4-6mm) atau
midposisi dan tidak reaktif
Glutetimide (Doriden®) Dapat berarti kelumpuhan keduanya simpatik dan parasimpatik , Sindrom Adie
Konstriksi pupil Tidur normal,anoksia, uremia ;obat glaukoma atau parasimpatomimetik yang lain
Interupsi dari jalur simpatik
Pinpoint tapi reaktif jika penggunaan dengan cahaya yang terang
Opiat Lesi pontine yang masif,
biasanya perdarahan yang mengganggu jalur simpatik mendatar
10. Pergerakan mata spontan, respon okulosefalik, dan respon okulovestibular
Pergerakan mata (gaze) dapat mengalami perubahan dalam berbagai cara. Pada koma ringan akibat penyakit metabolik, bola mata bergerak secara konjugat dari satu sisi ke sisi lain secara acak terkadang dalam keadaan istirahat dalam posisi eksentriak. Gerakan ini menghilang dengan bertambah dalamnya koma, dan mata kemudian tidak bergerak dalam posisi exotropik.
Deviasi salah satu bola mata ke lateral dan bawah menunjukkan adanya kelumpuhan nervus III dan deviasi ke medial menunjukkan kelumpuhan nervus VI. Dapat ditemukan adanya deviasi konjugat persisten ke satu sisi menjauhi sisi yang lumpuh dengan lesi serebral yang luas ( melihat kearah lesi) dan deviasi konjugat ke sisi yang lumpuh dengan lesi pontine unilateral ( melihat menjauhi lesi). 3
Adanya reflex gerak bola mata yang terganggu menunjukkan bahwa koma bukan disebabkan oleh kompresi atau dekstruksi dari otak tengah bagian atas. Melainkan terdapat disfungsi serebral, seperti yang timbul pada anoxia serebral atau supresi metabolic-toksik dari aktivitas kortikal. Walaupun begitu harus dicatat bahwa intoksikasi sedative atau antikonvulsan dapat menyebabkan koma yang mungkin dapat menutupi mekanisme batang otak untuk reaksi okulosefalik dan bahkan respon okulovestibuler pada kasus yang ekstrim. Asimetris yang ditimbulkan oleh pergerakan bola mata menjadi tanda adanya penyakit batang otak fokal. Pada koma akibat massa besar pada salah satu hemisfer serebral yang secara sekunder mengkompresi batang otak bagian atas, reflex okulosefalik biasanya terlihat, namun gerakan bola mata pada
sisi yang terdapat massa mungkin terhambat pada saat adduksi sebagai akibat paresis nervus ketiga.3
1. Perhatikan posisi saat istirahat :
1. Deviasi gaze menjauhi sisi yang hemiparesis menandakan suatu lesi hemisfer kontralateral dari sisi yang hemiparesis
2. Deviasi gaze ke arah sisi yang hemiparesis menunjukkan : 1. lesi di pons kontralateral hemiparesis
2. lesi di talamus kontralateral dari hemiparesis
3. aktivitas kejang pada hemisfer kontralateral dari hemiparesis Selama terjadi kejang satu sisi, bola mata bergerak/gaze ke arah yang kejang ( berlawanan dengan fokus iritatif).
3. Deviasi mata kearah bawah menandakan suatu lesi di tectum dari midbrain, disertai dengan gangguan reaktifitas pupil dan nistagmus refrakter dikenal sebagai sindroma parinoud
4. Mata dapat bergerak ke bawah dan dalam pada hematoma atau lesi iskemik dari thalamus dan otak tengah bagian atas( sebuah variasi dari Parinaud Syndrome)
5. Slow roving eye movement yang dapat konjugasi atau diskonjugasi tidak menunjukkan lokalisasi lesi yang berarti, berhubungan dengan disfungsi hemisfer bilateral dan aktifnya refleks okulosefalik
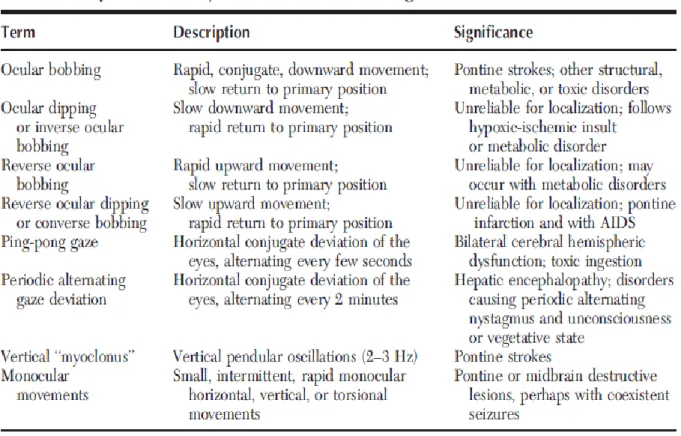
6. Ocular bobbing, yaitu terdapat reaksi cepat dari pergerakan bola mata
ke arah bawah yang kembali ke posisi semula dengan lambat menunjukkan kerusakan bilateral dari pusat gaze horisontal pada pons. 7. Retraksi dan nistagmus konvergen dan ocular bobbing muncul pada
lesi di tegmentum otak tengah dan pons.
8. Ocular dipping dimana bola mata bergerak ke bawah perlahan dan kemudian kembali dengan cepat ke meridian, dapat ditemukan pada koma akibat anoksia dan intoksikasi obat-obatan.
9. Saccadic eye movement tidak terlihat pada pasien koma dan
Tabel 7. Pergerakan mata spontan pada pasien yang tidak sadar1
2. Respon Oculocephalic (pastikan tidak ada trauma servikal)
Refleks okulosefalik (doll’s eye movement) dapat timbul dengan secara cepat membelokkan atau menengadahkan kepala. Respons yang intak terjadi pergerakan bola mata berlawanan dari arah pemutaran kepala. Bila refleks ini tidak terjadi menunjukkan disfungsi dari bilateral hemisfer serebri dan gangguan integritas dari struktur batang otak, yang sering terlihat pada koma metabolik.1,3
3. Respon Oculovestibular
Respon okulovestibular dinilai dengan tes kalori atau tes okulovestibular. Irigasi dilakukan pada masing-masing telinga dengan 10 mL
air dingin (atau air suhu ruang pada pasien tidak koma).3Respon yang normal terdiri dari deviasi tonik ke arah telinga yang diirigasi, diikuti dalam beberapa detik dengan nistagmus cepat ke arah kontralateral (menjauhi sisi yang dirangsang).1 Telinga diirigasi secara terpisah dengan selang waktu beberapa menit. Pada pasien koma, tahap korektif nystagmus komponen cepat hilang dan mata dibelokkan ke sisi yang diirigasi dengan air dingin atau menjauh dari sisi yang diirigasi dengan air hangat; posisi ini mungkin akan bertahan selama 2 sampai 3 menit.3
Ketiadaan gerakan mata dalam respon terhadap tes okulovestibular (refleks okulovestibular negatif/ menghilang) menandakan adanya koma yang dalam karena depresi fungsi batang otak.1 Hal ini juga dapat menunjukkan bahwa terjadi gangguan berat pada jalur tegmental otak di pons atau otak tengah atau, seperti yang disebutkan, adanya overdosis obat penenang atau obat bius. 3
1. Jika hanya satu mata yang abduksi dan yang lainnya adduksi, dapat disimpulkan bahwa fasciculus longitudinal medial telah terganggu (di samping kelumpuhan adduktor).
2. Fase tonik tanpa disertai respons fase cepat dari nistagmus menandakan koma disebabkan disfungsi bihemisfer
3. Abducens palsy, ditunjukkan dengan posisi esotropik saat istirahat dan berkurangnya deviasi kearah luar dari satu mata dengan reflex manuver.
4. Paresis konjugat dari gaze menandakan lesi unilateral hemisfer atau pons
Gambar 5.Respon Okulosefalik dan Okulovestibular1
11. Respon Kornea
Refleks kornea : menandakan intaknya batang otak setinggi saraf kranial V ( aferen) dan saraf kranial VII (eferen).1 Berkurangnya frekuensi dan hilangnya reflex berkedip spontan,kemudian hilangnya refleks berkedip terhadap respon sentuhan bulu mata, dan akhirnya kurangnya respon untuk sentuhan kornea adalah tanda yang paling dapat diandalkan pada koma yang dalam. Adanya asimetri yang nyata dalam respon kornea dapat menunjukkan adanya lesi hemisfer kontralateral atau, lebih jarang lagi, lesi ipsilateral di batang otak.3
Pola pernafasan yang abnormal dapat membantu kita menentukan lokalisasi dari koma. Diantaranya :
1. Cheyne-Stokes : disebabkan oleh pusat lesi meduler atau timbul dari
kardiovaskuler perifer, lesi bihemisfer atau ensefalopati metabolik.1,2 Setiap lesi supratentorial yang masif, lesi cerebral bilateral yang dalam, atau gangguan metabolisme dari otak dapat menimbulkan pola karakteristik pernapasan, di mana periode waxing dan waning hiperpnea teratur bergantian dengan periode apnea yang lebih pendek (Cheyne-Stokes, atau CSR). Fenomena ini berhubungan dengan adanya isolasi pusat pernapasan di batang otak dari sereberum(otak besar), membuat mereka lebih sensitif dari biasanya terhadap karbon dioksida (mendorong terjadinya hiperventilasi).
Hal ini menunjukkan bahwa sebagai akibat dari overbreathing, karbon dioksida darah menurun di bawah konsentrasi yang dibutuhkan untuk merangsang pusat pernafasan sehingga pernapasan secara bertahap berhenti. Karbondioksida kemudian terakumulasi kembali sampai melebihi ambang pernapasan, dan siklus itu berulang. Sebagai alternatif, CSR telah dikaitkan dengan efek stimulasi dari PO2 arteri yang rendah pada pusat pernapasan yang terdepresi/tertekan. Dalam kedua kasus, adanya CSR menandakan disfungsi bilateral struktur otak, biasanya di dalam hemisfer atau diencephalon, dan ini terlihat dengan keadaan yang tampak mengantuk atau stupor oleh berbagai penyebab. Coma dengan CSR biasanya karena intoksikasi atau gangguan metabolisme yang berat dan terkadang karena lesi bilateral, seperti hematoma subdural. CSR sendiri bukan merupakan tanda kearah kematian. Ini mungkin terjadi selama tidur pada orang tua dan dapat merupakan manifestasi dari gangguan paru-jantung pada pasien yang sadar.2,3
Sejumlah lain kelainan irama napas terjadi pada lesi batang otak tetapi hanya sedikit yang memiliki lokalisasi spesifik. aritmia pernapasan yang lebih mencolok berhubungan dengan lesi batang otak di bawah tingkat RAS dan karena itu ditemukan dalam tahap akhir kompresi batang otak atau dengan lesi batang otak besar seperti infark, perdarahan primer, atau tumor infiltratif.
Gangguan ini biasanya ditandai dengan peningkatan laju dan kedalaman pernapasan hingga terjadi alkalosis respiratorik. Lesi dari midbrain bagian bawah , tegmentum pontine bagian atas, baik primer atau sekunder terhadap herniasi tentorial, CNS limfoma dapat menimbulkan CNH. CNH dianggap mewakili pelepasan mekanisme refleks untuk kontrol pernafasan di batang otak yang lebih rendah. Ini harus dibedakan dari hiperventilasi yang disebabkan oleh penyakit medis, terutama pneumonia dan asidosis. Derajat ringan dari hiperventilasi biasa timbul setelah sejumlah peristiwa neurologis akut, terutama cedera kepala. Dasar neurologis dari CNH tidak pasti.
Hal ini telah diamati pada tumor pada medula, pons bagian bawah, dan otak tengah. Namun, North dan Jennett, dalam studi mengenai gangguan pernapasan pada pasien bedah saraf, tidak menemukan korelasi yang konsisten antara takipnea dan lokasi lesi. Hal ini juga dicatat bahwa limfoma otak primer tanpa keterlibatan batang otak telah muncul sebagai penyebab CNH yang ganjil/sulit dipahami. (Pauzner et al).1,3
3. Apneustic breathing
Lesi pontine bagian bawah, biasanya karena oklusi arteri basilaris, kadang-kadang menyebabkan pernapasan apneustic (jeda 2 sampai 3 detik dalam inspirasi penuh) atau yang disebut CSR siklus pendek, di mana beberapa napas yang dalam dan cepat bergantian dengan siklus apneu.3
4. Cluster breathing : kerusakan pons dan cerebelar1
5. Ataxic breathing : kerusakan pusat pernafasan medular (lesi di fossa posterior) Dengan lesi bagian dorsomedial medulla, irama pernapasan menjadi ireguler, menjadi terganggu dan setiap napas bervariasi tingkat dan kedalamannya (pernapasan Biot; juga disebut pernapasan ataxic). Pola ini berkembang menjadi salah satu intermittent prolonged inspiratory gasps yang dikenali oleh semua dokter sebagai agonal pada awalnya dan akhirnya menjadi apnea, bahkan, respiratory arrest adalah penyebab kematian kebanyakan pasien dengan penyakit sistem saraf pusat (SSP) yang berat.3
Tabel 8. Neuropathologic Correlates of Breathing Abnormalities1 Forebrain damage
Epileptic respiratory inhibition
Apraxia for deep breathing or breath holding „„Pseudobulbar‟‟ laughing or crying
Posthyperventilation apnea Cheyne-Stokes respiration Hypothalamic-midbrain damage
Central reflex hyperpnea (neurogenic pulmonary edema) Basis pontis damage
Pseudobulbar paralysis of voluntary control Lower pontin tegmentum damage or dysfunction
Apneustic breathing Cluster breathing
Short-cycle anoxic-hypercapnic periodic respiration Ataxic breathing (Biot)
Medullary dysfunction Ataxic breathing Slow regular breathing
Loss of autonomic breathing with preserved voluntary control
Gambar 6. Jenis gangguan pernapasan berdasarkan letak lesinya.1
8. Respon motorik
Merupakan indikator terbaik dalam menentukan dalam dan beratnya keadaan koma. Yang diperhatikan yaitu :
1. Pergerakan spontan : lihat adanya suatu asimetri
Gerakan gelisah dari kedua lengan dan kedua kaki, gerakan memegang atau menggenggam dan gerakan mengambil menandakan bahwa traktus kortikospinalis lebih intak atau kurang intak. Hambatan berlawanan yang bervariasi terhadap gerakan pasif (kekakuan / rigiditas paratonik), gerakan menghindar kompleks, dan gerakan pertahanan yang diskrit memiliki pengertian yang sama; jika gerakan ini bilateral, koma biasanya tidak dalam.
Terjadinya epilepsi fokal motorik menunjukkan bahwa traktus kortikospinalis yang berkaitan masih intak. Dengan dekstruksi masif dari hemisfer otak, seperti yang terjadi pada perdarahan hipertensi atau oklusi arteri karotis interna dan arteri serebral tengah, kejang fokal jarang terlihat di sisi yang lumpuh.
Walaupun begitu, aktifitas kejang mungkin hanya muncul pada tungkai ipsilateral, sedangkan anggota badan yang kontralateral dihalangi untuk terlibat oleh hemiplegia tersebut. Seringkali, bentuk-bentuk gerakan rumit semivolunter muncul pada sisi yang sehat pada pasien dengan penyakit / lesi yang luas dalam satu hemisfer; mereka mungkin mewakili beberapa jenis disekuilibrium atau disinihibisi pola pergerakan kortikal dan subkortikal. Gerakan koreik, atetotik, atau gerakan hemiballistik yang nyata menunjukkan adanya gangguan dari struktur basal ganglionik dan subthalamik, sama seperti yang terjadi atau muncul pada pasien yang sadar.3
2. Tonus otot : peningkatan tonus otot bilateral pada ekstremitas bawah merupakan tanda penting terjadinya suatu herniasi serebri.1
3. Induksi pergerakan melalui : 1. Perintah verbal : normal
2. Rangsang nyeri : dengan menggosokkan kepalan tangan pemeriksa pada sternum dan penekanan pada nailbed dengan menggunakan handel dari palu refleks.
Gambar 7. Pergerakan spontan atau postur1
Gambar 8. Berbagai metode untuk merangsang respon pada pasien yang tidak sadar1
9. Refleks :
a. Refleks tendon dalam : bila asimetris menunjukkan lateralisasi defisit motoris yang disebabkan lesi struktural
b. Refleks plantar : respon bilateral Babinski‟s menunjukkan koma akibat struktural atau metabolik.
II.5.4 Hal yang perlu dipikirkan
Dalam menangani pasien dalam keadaan stupor dan koma untuk pertama kali ada beberapa pertanyaan dalam benak kita sebagai pertimbangan yaitu :
1. Bagaimana tanda vital dari pasien tersebut ? 2. Apakah jalan napas baik ?
Pasien stupor dan koma berisiko tinggi untuk terjadinya aspirasi, yang disebabkan karena hilangnya refleks batuk dan muntah, hipoksia, yang terjadi karena hilangnya kemampuan bernafas. Pemasangan endotracheal tube (ETT) dengan intubasi merupakan cara yang paling efektif untuk menjaga jalan nafas baik dan oksigenasi yang adekuat.
Bila pasien dalam keadaan koma yang dalam atau adanya tanda gangguan respirasi lebih baik kita memanggil dokter Anestesi untuk melakukan intubasi. Pada pasien stupor dengan pernafasan yang normal dapat kita berikan 100 % oksigen dengan face mask sampai hipoksemia tidak kita temukan.
3. Apakah ada riwayat trauma, pemakaian obat-obatan, atau terpapar oleh toksin ?
Lakukan deskripsi pasien dengan cepat mengenai riwayat penyakit sekarang dan dahulu baik medis maupun neurologis.
4. Adakah orang yang dapat ditanyakan tentang keadaan pasien sebelumnya ? Kerabat, teman, personil ambulance, atau orang lain yang terakhir kali kontak dan mengetahui keadaan pasien sebaiknya kita suruh tunggu untuk menanyakan keadaan pasien sebelum kejadian.
Setelah keadaan umum pasien kita dapat langkah selanjutnya adalah memberikan terapi emergensi dan melakukan pemeriksaan penunjang yang diperlukan, antara lain :
5. Konsultasi ke anestesiologis bila diperlukan intubasi atau lakukan intubasi bila telah mendapat pelatihan dari Advance Trauma Life Support (ATLS) ataupun Advance Cardiac Life Support (ACLS).
6. Pasang jalur intravena (iv line)
7. Lakukan pemeriksaan kadar gula sewaktu dengan glucose stick. Hal ini harus dilakukan secepatnya, karena hipoglikemia merupakan kasus yang dapat ditangani
secara cepat sebagai penyebab stupor atau koma yang dapat disertai keadaan lain seperti sepsis, henti jantung, atau trauma
8. Lakukan pemeriksaan darah antara lain :
a. Kimia darah ( glukosa darah sewaktu, elektrolit, BUN atau ureum, kreatinin) b. Hitung darah lengkap
c. Analisa gas darah d. Kalsium dan magnesium
e. Protrombin time (PT) / partial thromboplastin time (PTT)
9. Bila etiologi dari koma tidak jelas lakukan pemeriksaan skrining toksikologi, tes fungsi tiroid, fungsi hepar, kortisol serum, dan kadar ammonia.
10. Lakukan pemasangan folley catheter
11. Lakukan pemeriksaan urinalisa, elektrokardiogram (EKG) dan rontgen thoraks.
II.5 Pemeriksaan Penunjang
Karena pentingnya penentuan diagnosis yang cepat pada etiologi pasien dengan koma karena dapat mengancam nyawa, maka pemeriksaan penunjang harus segera dilakukan dalam membantu penegakkan diagnosis, yaitu antara lain :
1. CT scan atau MRI kepala : pemberian kontras diberikan apabila kita curigai terdapat tumor atau abses. Dan mintakan print out dari bone window pada kejadian trauma kepala
2. Punksi Lumbal : dilakukan untuk menyingkirkan kemungkinan meningitis, ensefalitis, atau perdarahan subarachnoid bila diagnosis tidak dapat ditegakkan melalui CT atau MRI kepala.
3. EEG : bisa saja diperlukan pada kasus serangan epileptik tanpa status kejang, keadaan post ictal, koma metabolik bila diagnosis tidak ditegakkan melalui pemeriksaan CT scan dan lumbal pungsi.
Keadaan pseudokoma harus kita curigai bila semua pemeriksaan diagnostik telah kita lakukan dan masih tidak dapat menegakkan diagnosis penyebab dari koma tersebut. Diantaranya yaitu :
1. Koma psikogenik
2. Locked in syndrome : kerusakan pons bilateral
BAB III
KESIMPULAN
Koma adalah keadaan klinis di mana pasien tidak sadar dan tidak menanggapi rangsangan. Koma harus dibedakan dari keadaan stupor di mana pasien tidak responsif tetapi dengan rangsangan menunjukkan beberapa aktivitas. Etiologi koma secara umum disebabkan oleh kelainan struktur intrakranial seperti batang otak, talamus, dan hemisfer otak.
Koma juga dapat disebabkan kelainan metabolik, kelainan psikiatris dan kelainan metabolik. Pemeriksaan pada penderita koma dapat dimulai dari anamnesa yang dapat diperoleh dari keluarga, teman atau pengantar.
Dari anamnesa perjalanan penyakit dapat diketahui penyebab koma seperti dapat ditanyakan kapan onset dari koma , apakah ada trauma atau adakah penyakit sistemik atau penggunaan obat – obatan, dll. Pemeriksaan fisik umum tanda vital, tanda trauma, tanda penyakit sistemik yang akut atau kronis, tanda penggunaan obat dan kaku kuduk. Pemeriksaan neurologi yang terdiri dari respon verbal, membuka mata, funduskopi, refleks pupil, pergerakan mata spontan, respon okulosefalik, respon okulovestibular respon kornea, pola pernafasan, respon motorik, reflek.
Pemeriksaan penunjang penting untuk penentuan diagnosis yang cepat pada etiologi pasien dengan koma karena dapat mengancam nyawa, maka pemeriksaan penunjang harus segera dilakukan dalam membantu penegakkan diagnosis. Pemeriksaan penunjang yang dapat dilakukan seperti yang harus ditegakkan melalui pemeriksaan pencitraan otak melalui CT (Computed Tomography) , MRI ( Magnetic Resonance Imaging), LP (Lumbal punction) dan pemeriksaan darah.
Maka dari itu, sangatlah penting bagi tenaga kesehatan terutama dokter baik dokter umum maupun dokter spesialis untuk mengetahui pemeriksaan koma terutama pemeriksaan neurologis pada pasien koma untuk mengetahui kelainan - kelainan yang terjadi pada pasien koma itu sendiri.
DAFTAR PUSTAKA
1. PLUM AND POSNER‟S DIAGNOSIS OF STUPOR AND COMA Fourth Edition 2007
2. Jurnal Royal Society of Medicine Volume 92 Juli 1999
3. Ropper, Allan H.; Brown, Robert H. Adams & Victors' Principles of Neurology, 8th Edition. McGraw-Hill. 2005
4. William Demyer. Technique of the Neurologic Examination. 1994
5. Rowland, Lewis P. Merritt's Neurology, 11th Edition. Lippincott Williams & Wilkins.2005.
6. Lindsay
ALGORITMA PENATALAKSANAAN PASIEN KOMA/PENURUNAN KESADARAN
KOMA/KESADARAN MENURUN
Nilai ABC (Airway, Breathing, Circulation)
Imobilisasi vertebra servikal jika ada kecurigaan trauma servikal
Periksa kadar gula darah berikan Dekstrose 50% 20 cc jika kadar gula darah <70 mg/dL
Jika curiga overdosis opioid Nalokson 0,4 mg iv
LAKUKAN PEMERIKSAAN NEUROLOGIS
Derajat kesadaran
Pupil diameter, simetrisitas, reaksi terhadap cahaya
Refleks batang otak
Respons motorik
Pola pernafasan
TELUSURI RIWAYAT PENYAKIT SEKARANG, TERMASUK RIWAYAT PAPARAN OBAT-OBATAN ATAU ZAT KIMIA
LAINNYA
PEMERIKSAAN LABORATORIUM: DARAH PERIFER LENGKAP, KIMIA DARAH, FUNGSI KOAGULASI, ANALISIS GAS DARAH, TOKSIKOLOGI URIN, KADAR ALKOHOL DARAH, URINALISIS
DIAGNOSIS KERJA
0
1
2
3
4
5
PENJELASAN CURIGA LESI NON
STRUKTURAL
CURIGA
LESI STRUKTURAL KAUSA TIDAK JELAS
CT SCAN KEPALA TANPA KONTRAS
Hipoglikemia Krisis hiperglikemia Gangguan elektrolit Overdosis obat-obatan/drug abuse Ensefalopati anoksik Intoksikasi Endokrinopati Ensefalopati septic Ensefalopati hepatik Trauma kepala Stroke iskemik Perdarahan intraserebral Perdarahan subaraknoid Infeksi SSP Tumor otak/SOL Status epileptikus
KAUSA MASIH BELUM JELAS
CT SCAN KEPALA TANPA KONTRAS (JIKA BELUM DILAKUKAN)
EEG LP MRI KEPALA
6
7
8
9
10
11
12
Langkah 0
I. Tentukan tingkat responsif pasien
a. Observasi: mata tertutup, imobilitas, ekspresi wajah, reaksi terhadap stimulus b. Tentukan respon terhadap berbagai tingkat stimulus
i. Stimulus verbal ii. Stimulus taktil/raba
iii. Stimulus nyeri. Stimulus ini dilakukan dengan intens tetapi jangan sampai menyebabkan kerusakan jaringan tubuh. Manuver yang
direkomendasikan adalah manipulasi sternal, penekanan pada kuku jari, penekanan daerah supraorbita, atau aspek posterior ramus
mandibularis Langkah 1
II. ABC (Airway, Breathing, Circulation) dinilai dan dilakukan tindakan yang sesuai III. Lakukan pemeriksaan yang cepat terhadap kondisi kepala dan leher, toraks, abdomen,
dan ekstremitas. Lakukan imobilisasi vertebra servikal jika dicurigai adanya trauma servikal
IV. Lakukan pemeriksaan kadar gula darah secara bedside. Jika kadar gula darah <70 mg/dL berikan D50 25 cc. Berikan juga Tiamin 100 mg iv bersamaan dengan glukosa jika dicurigai adanya risiko defisiensi (pengguna alkohol, kondisi malabsorbsi)
V. Jika dicurigai adanya toksisitas opioid (riwayat pengguna obat-obatan terlarang, koma, bradipnea, konstriksi pupil), berikan nalokson 0,4 – 0,8 mg iv dan ulangi jika diperlukan
Langkah 2
VI. Assessment neurologis pada pasien dengan penurunan kesadaran terdiri dari 3 bagian penting:
a. Derajat kesadaran: dengan menggunakan Glasgow Coma Scale b. Pemeriksaan fungsi batang otak:
i. Bentuk, ukuran, dan reaktivitas pupil ii. Refleks kornea
iii. Refleks ancam
iv. Refleks okulosefalik (dilakukan hanya jika tidak ada kecurigaan trauma servikal)
v. Refleks vestibulo-okulosefalik (tes kalori) vi. Refleks muntah
vii. Refleks batuk
c. Fungsi motorik: nilai ada tidaknya postur/posisi otot spontan, respon terhadap perintah, respon terhadap stimulus nyeri. Pemeriksa harus membedakan aktivitas yang refleksif atau bertujuan (purposeful)
i. Aktivitas refleksif: fleksi/ekstensi/menghindar dari rangsang nyeri ii. Aktivitas bertujuan(purposeful): mengikuti perintah, melokalisir nyeri. VII.Pola pernafasan dapat menunjukkan lokasi utama kerusakan di batang otak pada pasien
koma
a. Hiperventilasi neurogenik sentral: lesi pons atau mesensefalon b. Cluster (Biot): pons
c. Tidak adanya reaksi nafas spontan, pernafasan ataksik, pernafasan cluster: lesi melibatkan medula oblongata
VIII. Anamnesis Riwayat perjalanan penyakit pasien dilakukan BERSAMAAN DENGAN UPAYA-UPAYA RESUSITASI. Data-data penyebab penurunan kesadaran diperoleh melalui keluarga atau pengantar pasien. Riwayat medis dan operasi, pengobatan, alkohol, dan penyalahgunaan obat-obatan, termasuk paparan terhadap substansi toksik lainnya
Langkah 4
IX. Pemeriksaan laboratorium. Selain penyebab penurunan kesadaran yang reversibel telah ditemukan dan ditatalaksana dengan sesuai, pemeriksaan laboratorium berikut PERLU DILAKUKAN SEGERA
a. Kimia darah: kadar Natrium, kalium, kreatinin, ureum, dan transaminase serum (SGOT/SGPT)
b. Panel hematologis: Hb/Ht, Jumah trombosit, jumlah leukosit c. Analisis gas darah
d. Kadar alkohol darah; skrining toksikologi melalui pemeriksaan urin, mancakup opioid, benzodiazepin
e. Urinalisis; kultur darah dan urin Langkah 5
X. Diagnosis kerja. Informasi yang didapatkan melalui langkah 1 – 4 digunakan untuk menegakkan diagnosis kerja, terutama (setidaknya) untuk menyimpulkan apakah penurunan kesadaran disebabkan oleh gangguan struktural susunan saraf pusat atau tidak, atau penyebab lain yang belum diketahui
Langkah 6
XI. Sampai terbukti tidak, koma selalu dipertimbangkan sebagai akibat dari kerusakan struktural SSP, sehingga sebaiknya segera dilakukan pemeriksaan CT Scan kepala, karena konsultasi bedah saraf cito mungkin diperlukan.
XII.Etiologi struktural perlu dipertimbangkan jika ditemukan
a. Riwayat: trauma kepala, gejala dan tanda dengan onset akut, AIDS, keganasan b. Pemeriksaan Fisik: asimetri nervi kraniales, asimetri respon motorik
c. Tidak ditemukannya atiologi toksik-metabolik
XIII. Pasien dengan kejang pertama kali, perubahan pada bentuk kejang, atau status epileptikus harus dievaluasi perihal kemungkinan adanya kausa struktural Langkah 7
XIV. Koma dengan kausa non-struktural ditandai dengan: a. Onset progresif
b. Adanya riwayat penggunaan obat-obatan tertentu, alkoholisme, atau paparan toksin/racun
c. Pemeriksaan saraf kranial dan motorik simetris Langkah 8
XV.Pada sejumlah pasien, etiologi penurunan kesadaran/koma belum dapat diidentifikasi melalui langkah 1 – 4. Untuk itu HARUS dilakukan pemeriksaan CT Scan kepala non
kontras (langkah 9) dan pemeriksaan lain, jika hasil CT Scan kepala normal (Langkah 12)
Langkah 9
XVI. CT Scan kepala non kontras harus segera dilakukan pada pasien koma dengan kecurigaan adanya lesi struktural SSP, dan pada pasien dengan kausa yang tidak jelas
XVII. Jika dicurigai adanya infeksi SSP, CT Scan kepala tanpa kontras juga diperlukan untuk mengevaluasi ada tidaknya abses, hidrosefalus, transformasi hemoragik, dan infark vaskulitis
Langkah 10
XVIII. Kausa nonstruktural termasuk ensefalopati anoksik-iskemik, gangguan metabolik, endokrinopati, infeksi sistemik, overdosis obat-obatan, alkohol dan obat-obatan terlarang, dan paparan toksin
XIX. Tatalaksana terkait kausa, untuk obat-obatan atau toksin diperlukan antidot yang sesuai, misalnya:
a. Overdosis opioid: nalokson
b. Overdosis asetaminofen: N-asetilsistein
XX. Pada kasus tertentu, misalnya gagal hati akut, ensefalopati metabolik yang terjadi dapat berkembang ke arah gangguan struktural, seperti udem serebri atau herniasi XXI. Kejang dan status epileptikus biasanya tidak disertai dengan adanya kelainan pada
pemeriksaan CT Scan kepala. Meski demikian, pada pasien dengan kejang pertama atau perubahan pada bentuk kejang harus dipertimbangkan lebih dahulu adanya lesi struktural
XXII. Infeksi SSP (misalnya meningitis bakterial) mungkin tidak disertai kelainan struktural pada pemeriksaan CT Scan Kepala tanpa kontras. Meski demikian pemeriksaan ini tetap diperlukan untuk menyingkirkan adanya abses
a. Jika dicurigai adanya meningitis bakterial, harus segera diberikan antibiotika spektrum luas dan kortikosteroid, tanpa menunggu hasil CT Scan atau LP Langkah 11
XXIII. Kausa struktural dari koma termasuk trauma, stroke iskemik/hemoragik. Tumor otak, dan infeksi SSP
XXIV. Penatalaksanaan sebaiknya dimulai bersamaan dengan konsultasi Neurologi dan/atau bedah saraf
Langkah 12
XXV. Jika ketidakpastian diagnosis masih terjadi meski telah dilakukan langkah 1 – 11, pemeriksaan tambahan perlu dilakukan
a. CT Scan kepala tanpa kontras dilakukan pada semua pasien koma yang etiologinya belum jelas
b. EEG, dilakukan untuk menyingkirkan status epileptikus non konvulsi c. Pungsi lumbal dilakukan jika ada kecurigaan infeksi SSP, inflamasi, infiltrasi
limfoma atau sel ganas, atau perdarahan subaraknoid yang tidak terdeteksi oleh CT Scan kepala. Sebelum dilakukan LP, adanya SOL harus disingkirkan dengan pemeriksaan CT Scan kepala
d. MRI kepala dilakukan jika dicurigai adanya stroke iskemik hiperakut, atau penyebab koma/penurunan kesadaran belum bisa dijelaskan melalui pemeriksaan-pemeriksaan yang telah dilakukan.
Diadaptasi dari: