PENDAHULUAN
Progam Keselamatan Pasien Rumah Sakit merupakan kegiatan yang cikal bakalnya telah lama ada, yakni dijaman Hippocrates 400 tahun sebelum Masehi, namun gerakan global baru dimulai oleh WHO tahun 2004 dengan di bentuk nya Global Alliance for Patient Safety. Dalam publikasinya tahun 2000 intitute of Medicine, A.S. yang bertopik too err is human, diperkirakan antara 44.000 – 98.000 kematian tiap tahun di Amerika Serikat disebabkan oleh kesalahan medis, ini membuktikan bahwa problem keselamatan pasien adalah nyata dan tersebar luas.
Non blaming culture (budaya tidak menyalahkan ) merupakan pendekatan baru dalam mencari akar masalah atas insiden/kejadian yang tak diharapkan pada pasien, penghayatan dan pengalaman prinsip seperti ini tidak selalu mudah dilakukan, perlu pendekatan komprehensif dari pimpinan rumah sakit untuk mengadakan perubahan menuju keselamatan pesien di rumah sakit untuk mengadakan perubahan menuju keselamatan pasien di rumah sakit seperti yang diharapkan.
LATAR BELAKANG
Pembentukan Komite Keselamatan Pasien Rumah Sakit (KKPRS) oleh PERSI dan Pencanangan Gerakan Keselamatan Pasien Rumah Sakit tahun 2005 oleh Menteri Kesehatan Republik Indonesia merupakan awal sejarah berdirinya Komite Keselamatan Pasien Rumah Sakit Budi Rahayu (KKPRS) pada tanggal 31 Agustus 2007.
TUJUAN UMUM
Untuk dipergunakan sebagai panduan kerja seggenap staf rumah sakit dalam mencapai tujuan, yakni memberikan asuhan pelayanan kesehatan yang lebih aman dan pencegahan cedera melalui progam keselamatan pasien rumh sakit.
TUJUAN KHUSUS
1. Sosialisasi progam KPRS secara aktif pada semua staf rumah sakit. 2. Mempermudah proses penanganan, pencatatan dan pelaporan insiden
keselamatan pasien rumah sakit.
3. Membantu staf/ karyawan rumah sakit supaya lebih mudah memahami cara mencegah Kejadian Tak Diharapkan agar tidak berkembang menjadi litigasi (tuntunan hukum).
RUANG LINGKUP
PENGERTIAN DAN ISTILAH
TABEL 1: ISTILAH-ISTILAH YANG SERING DI PAKAI DALAM PROGAM KESELAMATAN PASIEN RUMAH SAKIT
No Istilah Definisi / Penjelasan
1 Keselamatan / Safety Bebas / aman dari bahaya atau risiko 2 Hazard / Bahaya Suatu keadaan, perubahan atau tindakan
yang dapat meningkatkan risiko pada pasien a. Keadaan adalah semua faktor yang
berhubungan atau mempengaruhi suatu peristiwa keselamatan pasien b. Agent adalah substansi, obyek atau
sistem yang menyebabkan perubahan 3 Cedera Dampak yang terjadi akibat gangguan stuktur
atau penuruan fungsi tubuh, dapat berupa fisik, psikologis dan sosial.
Yang termasukcedera adalah : penyakit, cedera fisik/ psikologis/ sosial, penderitaan, cacad, dan kematian.
a. Penyakit: disfungsi fisik atau psikis b. Cedera: kerusakan jaringan yang
diakibatkan keadaan
c. Penderitaan: pengalaman atau gejala yang tidak menyenangkan termasuk nyeri, malaise, mual, muntah, depresi, ketakutan
d. Cacad: segala bentuk kerusakan struktur atau fungsi tubuh,
keterbatasan aktifitas dalam pergaulan sosial yang berhubungan dengan
cedera yang terjadi sebelumnya atau saat ini
4 Keselamatan pasien/
Patient safety Penurunan resiko sampai sekecil mungkin sampai batas yang bisa di terima bagi pasien, dari cedera yang tidak seharusnya terjadi atau cedera yang pontensial, terkait dengan pelayanan kesehatan (WHO-ICPS, 2009) 5 Keselamatan Pasien
Rumah Sakit (Hospital Pantient Safety)
pelaporan dan analisis insiden, kemampuan belajar dari insiden dan tindak lanjutnya serta implementasi solusi untuk meminimalkan timbulnya resiko. Sistem ini mencegah terjadinya cedera yang disebabkan oleh kesalahan akibat melaksanakan suatu
tindakan atau tidak mengambil tindakan yang seharusnya diambil
6 Insiden Keselamatan Pasien (IKP) / Patient Safety Incident
Setiap kejadian atau situasi yang dapat mengakibatkan atau berpotensi
mengakibatkan cedera yang tidak seharusnya terjadi, meliputi:
Diharapkan (KTD) Insiden yang mengakibatkan pasien cedera 8 Kejadin Nyaris Cedera
(KNC) Insiden belom sampai / terpapar ke paisen, pasien tidak cedera 9 Kejadian Tidak Cedera
(KTC) Insiden terpapar ke pasien, tetapib pasien tidak cedera 10 Kejadian Potensial
Cedera (KPC)/ reportable circumstance
Kondisi yang sangat potensial untuk menimbulkan cedera, tapi belum terjadi insiden.
Contoh :
Alat defibrilator standby di ICU tapi tidak berfungsi
11 KTD Tidak Dapat Dicegah
(Unpreventable adverce event)
Suatu KTD akibat komplikasi yang tidak dapat dicegah dengan pengetahuan yang mutakhir
12 KTD dapat dicegah (Preventable adverse event)
Suatu KTD yang tidak seharusnya terjadi
13 Kejadian Sentinel
(sentinel event) Suatu KTD yang mengakibatkan kematian atau cedera yang serius, biasanya dipakai untuk kejadian yang sangat tidak diharapkan atau tidak dapat di terima
14 Kesalahan Medis
(Medical error) Kesalahan yang terjadi dalam proses asuhan medis yang mengakibatkan cedera pada pasien.
Kesalahan termasuk gagal melaksanakan sepenuhnya suatu rencana atau
mencapai tujuannya.
Dapat akibat melaksanakan suatu tindakan atau tidak.
15 Pelapor Kejadian keselamatan pasien rumah sakit (incident report)
Suatu sistem untuk mendokumentasikan insiden / kejadian yang tidak di sengaja yang dapat mengakibatkan atau berpotensi
mengakibatkan cidera pada pasien.
Sistem ini juga mendokumentasikan kejadian-kejadian yang tidak konsisten dengan
operasional rutin rumah sakit atau asuhan pasien
16 Analisa akar masalah
(root cause analysis) Suatu proses untuk mengidentifikasi faktor penyebab atau faktor yang mempengarugi terhadap terjadinya penyimpangan
kinerja,termasuk KDT 17 Manajemen resiko (risk
management) Dalam hubungannya dengan operasional rumah sakit, istilah manajemen resiko dikaitkan kepada aktifitas perlindungan diri yang berarti mencegah ancaman yang nyata atau berpotensi nyata terhadap kerugian keuangan akibat kecelakan, cedera atau malpraktik medis
18 KKPRS (komite keselmatan Pasien Rumah Sakit)
Koimite yang bertanggung jawab mengelola asuhan pasien yang lebih aman di dalamnya termasuk assesmen risiko,identifikasi dan pengelolaan hal yang berhubungan dengan resiko pasien, pelaporan dan analisis insiden dari insiden dan tindak lanjutnya serta
implementasi solusi untuk meminimalkan timbulnya resiko.
19 Litigasi
(litigation,lawsuit) Tuntutan hukum , dalam kegiatan keselamatan pasien litigsi mencerminkan kegagalan komunikasi dengan
pasien/keluarga pasien pada insiden keselamatan pasien
SASARAN
CARA MENCAPAI SASARAN :
a. Pencatatan dan pelaporan semua insiden keselamatan pasien rumasakit.
b. Meninjau kembali insiden-insiden yang telah terjadi untuk mencari akar masalah kemudian memperbaiki sistem berdsar prioritas.
STANDAR KESELAMATAN PASIEN RUMAH SAKIT
Standar yang di pakai mengacu pada “Hospital patient safety standards” yang di keluarkan oleh joint commision of Acceditation of health organiszations, llinois , USA , tahun 2002, yang disesuaikan dengan kondisi perumasakitan kita, standar wajib di terapkan di rumah sakit serta dievaluasi sakit yang diselenggarakan oleh komite akreditasi rumah sakit (KARS)
Standar keselamatan pasien tersebut terdiri dari tujuh stndar, yaitu: 1. Hak pasien
2. Mendidik pasien dan keluarga
3. Keselamatan pasien dan kesinambungan pelayanan
4. Penggunaan metoda-metoda peningkatan kinerja untuk melakukan eveluasi dan program peningkatan keselamatan pasien
5. Peran kepemimpinan dalam meningkatkan keselamatan pasien 6. Mendidik staf tentang keselamatan pasien
7. Komunikasi merupakan kunci bagi staf untuk mencapai keselamatan pasien
TUJUH LANGKAH MENUJU KESELAMATAN PASIEN
RUMAH SAKIT
Berdasarkan standar keselamatan pasien yang harus dilaksanakan oleh rumah sakit, perlu di susun rancangan baru atau perbaikan dari pross/sistm yang ada , perancangan tersebut di sesuaikan dengan visi, misi dan kondisi rumah sakit, langkah-langkah dalam proses eprancangan tersebut disebut tujuh langkah menuju keselamatan pasien rumah sakit dengan uraian sebagai berikut :
1. Membangun kesadaran akan pentingnya (nilai) keselamatan pasien
2. Memimpin dan mendukung staf dalam melaksanakan program keselamatan pasien
3. Mengintegrasikan aktivitas pengelolaan risiko 4. Mengembangkan sistem pelaporan
5. Melibatkan serta berkomunikasi dengan pasien
6. Belajar dan berbagi pengalaman tentang keselamatan pasien 7. Mencegah cedera melalui implementasi sistem keselamatan
pasien
Uraian lebih lanjut tentang langkah-langkah di atas dapat dilihat pada kerangka acuan program KKPRS dan buku panduan nasional keselamatan pasien rumah sakit Depkes RI edisi-2 tahun2008.
PENANGANAN INSIDEN KESELAMATAN PASIEN
Insiden keselamatan pasin (IKP), harus di tangani , dicatat dan
dilaporkan dengan segera. Penanganan diutamakan untuk menyelamatkan pasien daari cidera lebih lanjut dan mencegah cedera selanjutnya.
Pihak yang bertanggung jawab menangani insiden adalah seluruh staf rumah sakit sesuai dengan bidang an kemampuannya.
TATA CARA PELAPORAN DAN PEMBAHASANINSIDEN KESELAMATAN PASIEN (IKP):
a. Apabila terjadi suatu insideen baik KTD (Kejadian Tidak Diharapkan), KNC (Kejadian Nyaris Cidera), KTC (Kejadian Tidak Cidera), maupun KPC (Kejadian Potensial Cidera) dirumah sakit, wajib segera di tindak lanjuti untuk mengurangi atau mencegah dampak/ akibat yang tidak
diharapkan.
b. Kejadian tersebut wajib segera dilaporkan dengan cara segera
membuat laporan insiden dengan mengisi Formulir Laporan tersebut dengan ketentuan paling lambat 2 X 24 Jam dan jangan menunda laporan.
c. Laporan yang telah selesai dibuat, di serahkan pada atasan langsung untuk di sepakati.
d. Atasan langsung akan memeriksa laporan dan melakukan grading resiko terhadap insiden yang di laporkan.
e. Hasil grading kan menentukan bentuk investigasi dan analisa yang akan dilakukan sebagai berikut :
f. Grade Biru : Investigasi sederhana oleh atasan langsung, waktu maksimal 1 minggu.
Grade Hijau : Investigasi sederhana oleh atasan langsung, waktu maksimal 2 minggu.
Grade Kuning : Investigasi Komprehensif/ Analisis akar masalah/ RCA oleh Tim ad hoc KKPRS, waktu maksimal 45 hari. Grade Merah : Investigasi Komprehensif/ Analisis akar masalah/ RCA oleh Tim ad hoc KKPRS, waktu maksimal 45 hari. g. Setelah selesai melakukan investigasi sederhana, laporan hasil
investigasi dan laporan insiden dilaporkan ke KKPRS.
h. Komite Keselamatan Pasien Rumah Sakit akan menganalisa kembali hasil investigasi dan laporan insiden untuk menentukan apakah perlu di lakukan investigasi lanjutan (RCA) dengan melakukan regrading. i. Bila dari hasil investigasi ternyata grading matriks nya kuning atau
merah, maka KKPRS akan melakukan analisis akar masalah Root Cause Analysis (RCA)
l. Rekomendasi untuk perbaikan dan pembelajaran diberikan umpan balik kepada unik kerja terkait.
m. Unit kerja membuat analisa dan trend kejadian disatuan kerjanya masing-masing
ANALISIS MATRIKS GRADING RESIKO
Penilaian matriks resiko adalah suatu metode analisa kualitatif untuk menentukan derajad resiko suatu insiden berdasarkan dampak dan probabilitasnya.
a. Dampak (consequences)
Penilaian dampak/akibat suatu insiden adalah seberapa berat akibat yang di alami pasien mulai dari tidak ada cidera sampai meninggal. b. Probabilitas/Frekwensi/Likelihood
Penilaian tingkat probabilitas/frekwensi risiko adalah seberapa seringnya insiden tersebut terjadi.
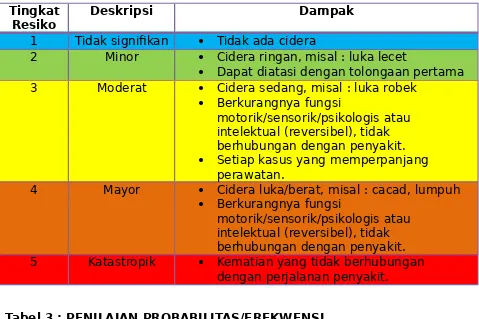
Tabel 2 : PENILAIAN DAMPAK KLINIS/KONSEKWENSI/SEVERITY Tingkat
Resiko Deskripsi Dampak
1 Tidak signifikan Tidak ada cidera
2 Minor Cidera ringan, misal : luka lecet
Dapat diatasi dengan tolongaan pertama 3 Moderat Cidera sedang, misal : luka robek
Berkurangnya fungsi
motorik/sensorik/psikologis atau intelektual (reversibel), tidak berhubungan dengan penyakit. Setiap kasus yang memperpanjang
perawatan.
4 Mayor Cidera luka/berat, misal : cacad, lumpuh Berkurangnya fungsi
motorik/sensorik/psikologis atau intelektual (reversibel), tidak berhubungan dengan penyakit. 5 Katastropik Kematian yang tidak berhubungan
dengan perjalanan penyakit.
Tabel 3 : PENILAIAN PROBABILITAS/FREKWENSI
Tingkat
Resiko Deskripsi
1 Sangat Jarang/Rare (> 5 thn/kali) 2 Jarang/Unlikely (> 2 – 5 thn/kali) 3 Mungkin/Posible (1 – 2 thn/kali) 4 Sering/Likely (beberapa kali/thn)
SKOR RESIKO
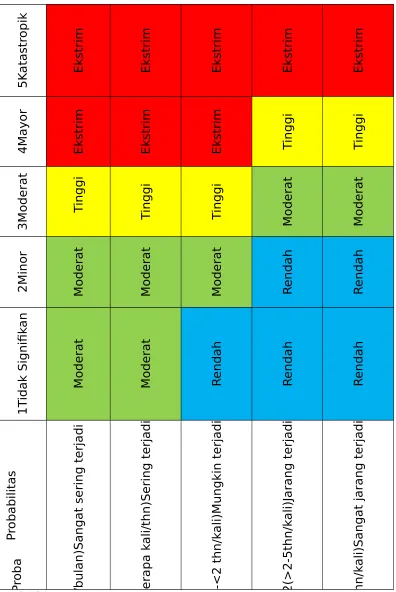
Setelah nilai dampak dan probabilitas diketahui, di masukkan dalam Tabel Matriks Gradik Resiko untuk menghitung skor resiko dan mencari warna Bands resiko.
Cara menghitung skor risiko :
Untuk menentukan skor risiko di gunakan matriks grading risiko (Tabel.4) : 1. Tetapkan Frekwensi pada kolom kiri.
2. Tetapkan Dampak pada baris kearah kanan.
3. Tetapkan warna bandsnya, berdasarkan pertemuan antara frekwesi dan dampak.
BANDS RISIKO
Bands risiko adalah derajad risiko yang digambarkan dalam empat warna yaitu : biru, hijau, kuning, merah. Warna bands akan menentukan ivestigasi yang akan dilakukan (Tabel 4).
Bands BIRU dan HIJAU : Investigasi sederhana
Bands KUNING dan MERAH : Investigasi Komprehensif/RCA
SKOR RESIKO = Dampak
X Probability
WARNA BANDS: HASIL PERTEMUAN
ANTARA NILAI DAMPAK YANG DI
URUT KE BAWAH DAN NILAI
PROBABILITASYANG DI URUT KE
Tabel 4: MATRIKS GRADING RISIKO
Level/ Bands Tindakan
Ekstrem (Sangat tinggi) Risiko ekstrim, dilakukan RCA paling lama 45 hari membutuhkan tindakan segera, perhatian sampai ke Direktur
High (tinggi) Risiko tinggi, dilakukan RCA paling lama 45 hari kaji dengan detail & perlu tindakan segera serta
membutuhkan perhatian Top Managemen
Moderate (sedang) Risiko sedang, dilakukan investigasi sederhana palinglama 2 minggu. Manager/ Pimpinan Klinis sebaiknya menilai dampak terhadap biaya dan kelola risiko
KOMUNIKASI DENGAN PASIEN/ KELUARGA BILA TERJADI INSIDEN Pihak yang paling berwenang memberitahu tentang terjadinya insiden adalah Dokter Penanggung Jawab Pelayanan (DPJP) sebagaimana diatur dalam kebijakan pimpinan rumah sakit.
BILA INSIDEN YANG TERJADI BERSIFAT SENTINEL/ KATASTROFIK/ FATAL
Sambil melakukan pertolongan kepada pasien, perawat paling senior di unit dimana insiden terjadi menerangkan tentang keadaan pasien dan
pertolongan pertama yang di lakukan, kemudian menghubungi DPJP untuk melaporkan insiden yang terjadi serta saran terapi sementara (darurat), DPJP diminta menerangkan secara langsung kepada pasien/keluarga pasien
tentang apa yang terjadi, baik secara tatap muka atau bila tidak memungkinkan sementara bisa lewat telepon.
Apabila terjadi kepanikan pada pasien/keluarga pasien, maka perawat di bantu staf rmah sakit yang lain menenangkan keluarga yang panik, dan melakukan usaha pencegahan agar insiden keselamatan pasien yang terjadi tidak berkembangmenjadi masalah medikolegal/litigasi.
Apabila keluarga pasien masih menghendaki litigasi (tuntutan hukum), staf rumah sakit (perawat senior/kepala ruangan/dokter) melaporkan ke manager on duty (MOD) atau manajer rawat inap untuk selanjutnya
diteruskan dke direksi rumah sakit secara langsung atau melalui costumer care dan manajer hospital relation.
BILA INSIDEN BERSIFAT KDT CEDERA RINGAN/KNC/KTC/KPC
Pihak yang mengetahui melaporkan ke perawat di unit setempat, perawat yang pertama mengetahui insiden kemudian meneruskan ke DPJP dan kepala ruangan/unit. Penjelasan insiden yang tidak bersifat sentinel kepada pasien/keluarga pasien hanya diberikan oleh DPJP secara langsung. DPJP menjelaskan insiden dengan cara berkomunikasi yang baik, serta
CARA MENCEGAH IKP/ KTD AGAR TIDAK MENJADI MASALAH MEDIKO LEGAL/ LITIGASI
DOKTER:
1. Dokter Penanggung Jawab Pelayanan/ DPJP selalu menjelaskan dan menuliskan rencana pelayanan medis yang diberikan kepada pasien dan atau keluarganya di berkas rekam medis yang tersedia (RM-1h) 2. Dalam menjelaskan rencana pelayanan selalu diungkapkan
kemungkinan terjadinya Kejadian Tak Diharapkan (KTD), baik yang dapat di cegah (medical error), maupun yang tidak dapat di cegah (mis. Efek samping obat, ketidakberhasilan pengobatan, dll.)
3. Dokter tidak menjanjikan hasil pelayanan yang terlalu optimistik diluar literatur atau pengetahuan berbasis bukti (evidence-based)
4. Memberi keleluasaan kepada pasien untuk ikut menentukan pelayanan yang di berikan sesuai dengan pengetahuan dan
kemampuan finansial pasien, hal ini dilakukan saat DPJP mendidik pasien/ keluarga pasien tentang kewajiban dan tanggung jawab pasien dalam asuhan pesien, dan dituliskan dalam berkas rekam medis yang ada (RM-1i)
5. Bila pasien dirawat lebih dari satu dokter, diusahakan pelayanan bersifat tim, tidak sendiri-sendiri dan penjelasan masing-masing berprofesi ditulis dilembar rencana pelayanan agar dapat di mengerti oleh DPJP utama (dokter primer menurut istilah lama).
6. Bila telah terjadi IKP/ KTD, Dokter Penanggung Jawab Pelayanan dapat memilih beberapa opsi dalam berkomunikasi dengan pasien atau keluarganya antara lain:
a. Full disclosure (menerangkan apa adanya)
b. Partial disclosure (menerangkan dengan cara di perhalus) c. No disclosure (menyamarkan causa prima dari KTD)
PERAWATAN / BIDAN:
1. Setiap rencana perawatan di jelaskan kepada pasien dan keluarganya, dan dituliskan di lembar perawatan yang ada 2. Setiap tindakan perawatan (suntik, ambil darah dll), didahului
komunikasi dengan dengan pasien sesuaidengan standar prosedur operasional yang ada
3. Apabila terjadi insiden, petugas yang pertama mengetahui harus bersikap tenang dan tidak memprovoksi kepanikan pasien/ keluarganya, serta tidak mengeluarkan komentar yang tidak perlu.
4. Apabila pasien/ keluarganya telah diduga sebelumnya akan banyak tuntutan dan komplain, semua rencana perawatan harus dimintakan persetujuan tertulis dari pihak pasien, termasuk bila pasien/ keluarga menolak rencana pelayanan yang diberikan. 5. Selalu mengingatkan DPJP agar mendidik pasien tentang
kewajibannya terhadap rumah sakit, dan mengisi form tentang hal itu (RM-1i)
6. Bila telah terjadi IKP/KTD, perawat diharapkan mengikuti metoda pilihan DPJP dalam berkomunikasi dengan pasien/ keluarga
pasien (full disclosure, partial disclosure, atau no disclosure) PEMBANTU KEPERAWATAN DAN STAF/ KARYAWAN LAIN:
1. Pembantu keperawatan (dulu disebut POS atau PP) dan staf non keperawatan lain dapat berperan serta mencegah berkembangnya IKP/ KTD menjadi ligitasi (tuntutan hukum) dengan selalu bersikap santun, berempati dan membantu meneruskan informasi/ keluhan dari pasien maupun keluarganya ke perawat atau dokter.
PENUTUP
Dengan semakin meningkatnya tuntutan masyarakat terhadap
pelayanan di rumah sakit maka kegiatan pelaksanaan kegiatan keselamatan pasien rumah sakit sangatlah penting. Melalui kegiatan ini terjadi
penekanan/ penurunan insiden sehingga dapat lebih meningkatkan kepercayaan masyarakat terhadap rumah sakit.
FORM LAPORAN
INSIDEN KESELAMATAN PASIEN (IKP)
IDENTITAS PASIEN
Nama*
Usia* th bln hri (kolom bln & hri untuk bayi)
Jenis kelamin* laki-laki perempuan
Alamat*
Nomor regestrasi/ No RM
nomor register nomor rekam medis rawat inap poli klinik UGD
lain-lain
KEJADIAN
Hari/ tanggal kejadian* Hari Tgl Bln Thn Jam kejadian* .
Lokasi kejadian
Jenis kejadian Kejadian Tidak Cedera Kejadian Potensial Cedera
Kejadian Nyaris Cedera Kejadian Tidak Diharapkan
Kronologi kejadian*
RAHASIA
Tidak boleh diperbanyak Terdiri dar dua halaman
Paling lambat dibuat dalam 2X 24 jam setelah kejadian
FORM LAPORAN
INSIDEN KESELAMATAN PASIEN (IKP)
Orang yang pertama mengetahui kejadian* Karyawan RSK
Pihak RSK non karyawan (Cleaning Service, Suster SSpS non karyawan, Konsultan RSK)
Pasien
Pengunjung (bukan orang tua, anak, atau saudara kandung pasien) Keluarga pasien
Suster jaga/ penuggu pasien (bukan orang tua, anak, atau saudara kandung pasien)
Dokter yang menangani (dokter yang merawat/ dokter jaga)
Akibat kejadian yang sudah diketahuisaat dilaporkan ke Komite Keselamatan Pasien* (boleh lebih dari satu)
Kematian Cedera
Perpanjangan perawatan Keluhan pasien atau keluarga Biaya tambahan
Tidak ada akibat
TINDAKAN SETELAH KEJADIAN (boleh dilanjutkan dihalaman tambahan) No
. Waktu Tindakan* Pelaksanaan* Hasil
Apakah laporan lisan 1 X 24 jam ke pengurus KKP sudah dilakukan? Ya/ Tidak
Tanggal Laporan diserahkan* Tanggal Laporan Diterima*
Nama Pembuat Laporan* NIK Nama Penerima Laporan*
Tanda Tangan Pembuat Laporan* Tanda Tangan Penerima Laporan
Diisi oleh KKP:
No.
FORM PEMBAHASAN
bermakna Tidak ada cederaKerugian keuntungan kecil
2 Minor Dapat diatasi dengan pertolongan pertama
Kerugian keuangan sedang 3 Moderate Berkurangnya fungsi motorik/
sensorik/ psikologis/ intelektualpermanen, tak berhubungan dengan penyakit Setiap kasus yang memperpanjang perawatan
4 Major Ceders luas
Kehilangan fungsi utama permanen (motorik/ sensorik/ psikologis/
intelektual), tak berhubungan dengan penyakit
Kerugian keungan besar 5 Catastrop
7. Probabilitas/ Frekuensi
8. Risk grading Biru Hijau Kuning Merah
9. Follow up Investigasi sederhana Analisis Akar Masalah
10. Rekomendasi
11. Jika investigasi sederhana,
penanggung jawab adalah Nama penanggung jawab
Unit NIK 12. Jika analisis akar masalah, panitia ad hoc adalah
1 Sangat jarang
terjadi Dapat terjadi sekali dalam lebih dari 5 tahun 2 Jarang terjadi Dapat terjadi sekali dalam 2-5
tahun
3 Mungkin terjadi Dapat terjadi sekali dalam 1-2 tahun
4 Sering terjadi Dapat terjadi beberapa kali dalam setahun
5 Sangat sering
terjadi Terjadi tiap minggu/ bulan
N
Tanggal pembahasan Tanggal persetujuan
Notulis Ketua Tim Pembahas Ketua Komite Keselamatan Pasien
No arsip pembahasan
Pengarsip NIK