Andy Luman,
Endang
Divisi Penyakit Tropik dan Infeksi – Departemen Ilmu Penyakit Dalam Fakultas Kedokteran Universitas Sumatera Utara/ RSUP H. Adam Malik Medan
ABSTRAK
Gigitan ular berbisa dan kematian yang diakibatkan merupakan masalah kesehatan
publik yang penting pada daerah pedesaan. Diperkirakan setidaknya 421.000 kasus
envenomasi (injeksi bisa terhadap korban melalui sengatan/ gigitan oleh hewan berbisa) dan
20.000 kematian timbul setiap tahunnya di seluruh dunia akibat gigitan ular. Korban gigitan
yang selamat mengalami sekuele fisik permanen akibat nekrosis jaringan lokal, dan sekuele
psikologis. Di Indonesia jenis famili ular berbisa dibagi dua yaitu Flavipiridae dan Elapidae.
Untuk negara-negara di Asia Tenggara, WHO memberikan perhatian-perhatian khusus yang
membagi atas dua kategori yaitu kategori 1 untuk kepentingan medis tertinggi dan kategori 2
untuk kepentingan medis sekunder. Tulisan ini dibuat untuk membahas patofisiologi,
diagnosis dan penatalaksanaan gigitan ular berbisa.
I. PENDAHULUAN
Ular berbisa dapat dijumpai di seluruh belahan dunia, kecuali pada beberapa
pulau, lingkungan dingin, dan terletak tinggi dari permukaan laut. Gigitan ular berbisa dan
kematian yang diakibatkan merupakan masalah kesehatan publik yang penting pada daerah
pedesaan. Populasi pada daerah ini memiliki morbiditas dan mortalitas yang tinggi karena
akses pelayanan kesehatan yang buruk, yang seringkali suboptimal dan pada beberapa
keadaan, kelangkaan antivenom, yang merupakan satu-satunya pengobatan spesifik. Korban
gigitan yang selamat mengalami sekuele fisik permanen akibat nekrosis jaringan lokal, dan
sekuele psikologis. Karena kebanyakan korban gigitan ular masih muda, maka pengaruh
terhadap ekonomi karena disabilitas mereka perlu dipertimbangkan. Disamping besarnya efek
terhadap populasi, gigitan ular tidak mendapat perhatian yang cukup dari pelayanan
kesehatan nasional dan internasional, dan dapat dikategorisasi sebagai penyakit tropikal yang
II. PEMBAHASAN
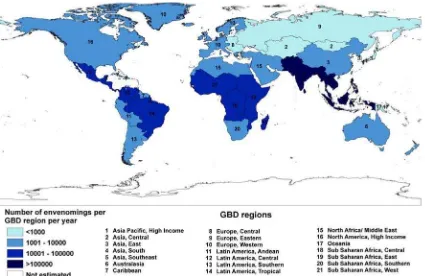
Diperkirakan setidaknya 421.000 kasus envenomasi (injeksi bisa terhadap korban
melalui sengatan/ gigitan oleh hewan berbisa) dan 20.000 kematian timbul setiap tahunnya di
seluruh dunia akibat gigitan ular. Sebagian besar perkiraan kejadian gigitan ular dijumpai di
Asia Selatan dan Asia Tenggara, Sub-Sahara Afrika, Amerika Tengah dan Amerika Selatan.
Kasus gigitan ular yang bervariasi secara geografik dan musiman, terutama pada daerah
pedesaan tropikal dimana pelaporan dan pendataan masih kurang, dan sifat pengobatan yang
masih dibagi kepada pengobatan tradisional yang kadang lebih dipilih dibandingkan
pengobatan Barat, berkontribusi terhadap kesulitan untuk mempelajari epidemiologi gigitan
ular (Kasturiratne et al. 2008). EPIDEMIOLOGI
Gambar 2. Perkiraan kematian akibat gigitan ular berdasarkan regional (Kasturiratne et al. 2008).
Epidemiologi gigitan ular di Asia Tenggara tidak diteliti secara adekuat dan data yang
dipublikasi, kebanyakan secara eksklusif berdasarkan laporan rumah sakit kepada
Kementerian Kesehatan, seringkali kurang dapat dipercaya dan menyebabkan kesalahan data.
Masalah mendasar yang dijumpai pada kebanyakan regional Asia adalah pengobatan gigitan
ular masih menganut paham tradisional dan herbal, maka sebagian besar korban gigitan ular
tidak tercatat pada rumah sakit (Warrell 2010).
Untuk negara-negara di Asia Tenggara, WHO memberikan perhatian-perhatian
khusus yang didefinisikan sebagai berikut:
- Kategori 1: Kepentingan medis tertinggi: Ular yang sangat berbisa yang sering atau
tersebar luas dan menyebabkan banyak kasus gigitan, menimbulkan tingginya
tingkat morbiditas, disabilitas, dan mortalitas.
- Kategori 2: Kepentingan medis sekunder: Ular yang sangat berbisa yang dapat
menyebabkan morbiditas, disabilitas, atau mortalitas, tetapi (a) kekurangan data
epidemiologis dan klinis yang pasti atau (b) lebih jarang berpengaruh karena sifat
alamiahnya, pilihan habitat atau dijumpai pada area yang jauh dari populasi besar
Beberapa jenis ular berdasarkan kategori WHO yang dapat dijumpai di Indonesia
(Warrell 2010):
- Daerah Sumatera, Jawa, Borneo, Sulawesi dan sebagian pulau-pulau Sunda tetapi terletak di
barat garis Wallace:
Kategori 1
-Elapidae: Bungarus candidus (Sumatera dan Jawa), Naja sputatrix (Jawa dan sebagian pulau-pulau Sunda), Naja sumatrana (Sumatera dan Borneo).
-Viperidae: Calloselasma rhodostoma (Jawa), Cryptelytrops albolabris, Daboia siamensis.
Kategori 2
-Elapidae: Bungarus fasciatus, Bungarus flaviceps (Sumatera dan Borneo),
Calliophis bivirgatus, Ophiophagus Hannah (Sumatera, Borneo dan Jawa).
-Viperidae: Cryptelytrops insularis, Cryptelytrops purpureomaculatus
(Sumatera).
- Daerah timur garis Wallace seperti Papua Barat dan Maluku:
Kategori 1 -Elapidae: Acanthophis laevis
Kategori 2 -Elapidae: Acanthophis rugosus, Micropechis ikaheka, Oxyuranus scutellatus,
Pseudechis papuanus, Pseudechis rossignolii, Psudonaja textilis.
Sekitar 15% dari 3.000 spesies ular yang dijumpai di seluruh dunia dipertimbangkan
berbahaya bagi manusia. Ular berbisa yang dapat dijumpai di dunia dapat dilihat ada tabel 1
(Gold, Dart & Barish 2002). KLASIFIKASI
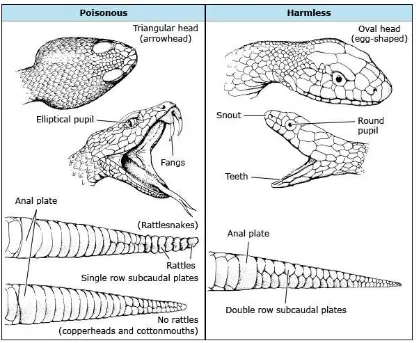
Diagnosis definitif keracunan bisa ular memerlukan identifikasi dari jenis ular dan
manifestasi klinis envenomasi. Pada penilaian laporan gigitan dari ular berbisa, harus
dibedakan gigitan dari ular yang tidak berbisa atau hewan lain. Perbandingan ular berbisa dan
ular tidak berbisa dapat terlihat pada gambar 3 berikut (Gold, Dart & Barish 2002).
Gambar 3. Perbandingan ular berbisa dan tidak berbisa di Amerika Serikat (Gold, Dart & Barish 2002).
WHO mengklasifikasi ular berbisa yang penting secara medis pada regional Asia
tenggara yaitu dijumpai tiga famili ular berbisa pada Asia Tenggara (Elapidae, Viperidae, dan
Colubridae) (Warrell 2010):
- Elapidae: memiliki gigi taring pendek di depan (proteroglyph). Famili ini meliputi kobra,
raja kobra, kraits, ular koral, ular Australia dan ular laut. Elapidae secara relatif merupakan
ular yang cukup panjang, kurus, memiliki warna seragam dengan sisik simetrikal besar halus
pada puncak kepala. Beberapa kobra, meninggikan bagian depan tubuhnya dari tanah dan
melebar dan merata dari leher untuk membentuk kerudung. Beberapa spesies kobra dapat
meludahkan bisanya hingga 1 meter atau lebih terhadap mata korbannya. Ular laut berbisa
- Viperidae: memiliki gigi taring yang cukup panjang (solenogyph) yang secara normal
terlipat rata terhadap rahang atas, tetapi saat menyerang akan menjadi tegang. Ada dijumpai
dua subfamili, viper tipikal (Viperinae) dan viper pit (Crotalinae). Crotalinae memiliki organ
khusus untuk mendeteksi korban berdarah panas yang terletak diantara hidung dan mata.
Viperidae merupakan ular yang relatif pendek, bertubuh tebal dengan banyak sisik kasar pada
puncak kepala dan pola warna yang khas pada permukaan dorsal tubuh.
- Colubridae: dua spesies penting yang telah diidentifikasi pada regional Asia Tenggara
adalah Rhabdophis subminiatus berleher merah dan Rhabdophis triginus. Piton besar
(Boidae), merupakan Python reticularis di Indonesia, pernah dilaporkan menyerang dan
menelan manusia, yang biasanya petani.
Komposisi bisa ular 90% terdiri dari protein. Masing-masing bisa memiliki lebih dari
ratusan protein berbeda: enzim (meliputi 80-90% bisa viperidae dan 25-70% bisa elapidae),
toksin polipeptida non-enzimatik, dan protein non-toksik, seperti faktor pertumbuhan saraf.
Enzim pada bisa ular meliputi hidrolase digestif, hialuronidase, dan aktivator atau inaktivator
proses fisiologis, seperti kininogenase. Sebagian besar bisa mengandung L-asam amino
oksidase, fosfomono- dan diesterase, 5`-nukleotidase, DNAase, NAD-nukleosidase,
fosfolipase A2, dan peptidase (Warrell 2010).
PATOFISIOLOGI & DIAGNOSIS
Envenomasi gigitan ular pada manusia memiliki banyak efek potensial, namun hanya
beberapa kategori yang memiliki klinis mayor yang signifikan, yaitu: (1) flasid paralisis; (2)
miolisis sistemik; (3) koagulopati dan perdarahan; (4) kerusakan dan gangguan ginjal; (5)
kardiotoksisitas; (6) kerusakan jaringan lokal pada daerah gigitan (White 2005).
Tabel 3. Ular dengan komponen bisa yang mempengaruhi platelet (White 2005)
Beberapa korban yang digigit oleh ular (atau dicurigai digigit) dapat mengalami
simptom dan gejala yang khas, bahkan saat tidak ada bisa yang diinjeksi. Hal ini diakibatkan
dari ketakutan yang tidak dipahami dari konsekuensi gigitan ular berbisa. Korban cemas
dapat hiperventilasi sehingga mengalami sensasi kebas dan ditusuk-tusuk pada ekstremitas,
spasme tangan dan kaki, dan pusing. Korban lainnya dapat mengalami syok vasovagal setelah
gigitan, dengan kolaps disertai penurunan denyut jantung yang berat. Tampilan klinis korban
gigitan ular bervariasi sesuai umur dan ukuran tubuh, spesies ular, jumlah dan lokasi gigitan,
dan kuantitas dan toksisitas bisa. Morbiditas dan mortalitas bergantung pada umur dan
Tabel 4. Faktor-faktor yang mempengaruhi keparahan dan hasil akhir gigitan ular (Ahmed et al. 2008)
Faktor Efeknya terhadap hasil akhir
Ukuran tubuh korban Semakin besar ukuran, hasil akhir semakin baik karena jumlah
toksin yang lebih sedikit per kg berat badan.
Komorbiditas Predisposisi terhadap efek membahayakan bisa ular.
Lokasi gigitan Gigitan pada tubuh, wajah, dan secara langsung ke aliran darah
memiliki prognosis buruk.
Latihan fisik Latihan fisik setelah gigitan ular memiliki hasil akhir buruk
karena peningkatan absorpsi sistemik toksin.
Sensitivitas individual Sensitivitas individual terhadap bisa mempengaruhi gambaran
klinis.
Karakteristik gigitan Jumlah; kedalaman; “gigitan kering”; gigitan melalui pakaian,
sepatu, atau perlindungan lain; jumlah bisa yang diinjeksi; kondisi gigi taring; dan durasi ular melekat pada korban mempengaruhi hasil akhir.
Spesies ular Spesies yang berbeda memiliki dosis, periode mematikan dan
agresifitas berbeda.
Infeksi sekunder Ada atau tidaknya organisme patogenik pada mulut ular.
Pengobatan Adanya bantuan dasar diberikan dan waktu yang berlalu
sebelum dosis pertama antivenom.
Tabel 5. Berbagai gigitan ular, dosis fatal, kuantitas bisa diinjeksi, dan waktu mematikan (Ahmed et al. 2008).
Ular LD50
Common krait (Bungarus
caeruleus) 0,09 mg/kg 6 mg 20 mg 18 jam
Viper Russell (Daboia
russelii) 0,1 mg/kg 15 mg 63 mg 3 hari
Viper bersisik gergaji
(Echis carinatus) 6,65 mg/kg 8 mg 13-40 mg 41 hari
Tabel 6. Penilaian keparahan envenomasi (Ahmed et al. 2008)
Derajat envenomasi Gejala dan tanda klinis
Tidak ada envenomasi Tanpa reaksi lokal atau sistemik; tanda gigitan (+/-).
Envenomasi ringan Tanda gigitan (+). Nyeri sedang, edema lokal minimal (0-15 cm),
eritema (+), ekimosis (+/-), tidak ada reaksi sistemik.
Envenomasi sedang
Tanda gigitan (+), nyeri hebat, edema lokal sedang (15-30 cm), eritema dan ekimosis (+), kelemahan sistemik, berkeringat, sinkop, nausea, muntah, anemia, atau trombositopenia.
Envenomasi berat
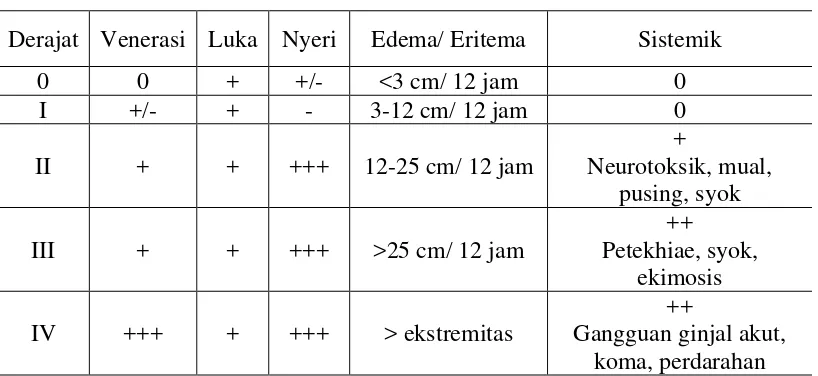
Tabel 7. Klasifikasi gigitan ular menurut Schwartz (Djunaedi 2009)
Derajat Venerasi Luka Nyeri Edema/ Eritema Sistemik
0 0 + +/- <3 cm/ 12 jam 0
I +/- + - 3-12 cm/ 12 jam 0
II + + +++ 12-25 cm/ 12 jam
+
Neurotoksik, mual, pusing, syok
III + + +++ >25 cm/ 12 jam
++ Petekhiae, syok,
ekimosis
IV +++ + +++ > ekstremitas
++
Gangguan ginjal akut, koma, perdarahan
Petunjuk adanya envenomasi berat oleh gigitan ular harus dipertimbangkan bila
dijumpai keadaan berikut (Ahmed et al. 2008):
1. Ular diidentifikasi sebagai sangat berbisa.
2. Ekstensi awal yang cepat dari pembengkakan lokal daerah gigitan.
3. Pembesaran awal kelenjar getah bening lokal, menandakan penyebaran bisa di sistem
limfatik.
4. Simptom sistemik awal.
5. Perdarahan sistemik spontan awal (terutama perdarahan gusi).
6. Adanya urine berwarna coklat-gelap.
Walaupun dijumpai gambaran klinis diakibatkan oleh bisa dari spesies ular berbeda
yang tumpang tindih, suatu “pendekatan sindrom” yang diklasifikasi WHO dapat berguna,
terutama ketika ular tidak dapat diidentifikasi dan hanya tersedia antivenom monospesifik
Klasifikasi “pendekatan sindrom” gigitan ular oleh WHO (Warrell 2010):
Pemeriksaan laboratorium memiliki nilai yang sangat kecil pada diagnosis
envenomasi ular, tetapi sangat berguna dalam menentukan prognostik dan pengambilan
keputusan untuk intervensi spesifik. Pemeriksaan laboratorium yang dapat dilakukan adalah:
a. Uji 20 menit pembekuan darah lengkap (20 WBCT): 20 WBCT merupakan pemeriksaan
koagulopati sederhana untuk mendiagnosa envenomasi viper dan menyingkirkan
kemungkinan gigitan elapidae. Pemeriksaan ini memerlukan tabung gelas kering dan
bersih serta belum pernah dicuci dengan detergen, kemudian beberapa milliliter darah
segar vena diambil dan diteteskan pada tabung lalu dibiarkan selama 20 menit; apabila
darah tetap cair setelah 20 menit di tabung, menunjukkan adanya koagulopati dan
mengkonfirmasi pasien telah digigit oleh viper. Kobra atau krait tidak menyebabkan
simptom antihemostatik ini. (Ahmed et al. 2008; Warrell 2010). Akan tetapi terdapat
perbedaan pendapat terhadap manfaat pemeriksaan ini pada beberapa studi. Pada studi
sederhana yang akurat (sensitivitas 83,3% dan spesifitas 90%) untuk membantu memandu
pengobatan setelah envenomasi ular, namun studi oleh Isbister et al. tahun 2013
menunjukkan 20 WBCT memiliki sensitivitas rendah (40%) untuk mendeteksi koagulopati
pada envenomasi ular dan tidak dapat menjadi patokan pemberian antivenom.
b. Enzyme linked immunosorbent assay (ELISA): Pemeriksaan ELISA dapat mengidentifikasi
spesies ular, berdasarkan antigen venom. Nmaun pemeriksaan ini mahal dan tidak selalu
tersedia, maka memiliki keterbatasan pada diagnostik. Saat ini, ELISA digunakan terutama
pada studi epidemiologi (Ahmed et al. 2008).
c. Konsentrasi hemoglobin/ hematokrit: Peningkatan mengindikasikan hemokonsentrasi
diakibatkan peningkatan permeabilitas kapiler (seperti pada gigitan viper Russell).
Penurunan mengindikasikan kehilangan darah yang diakibatkan hemolisis intravaskular
(Ahmed et al. 2008; Warrell 2010).
d. Hitung leukosit: leukositosis neutrophil merupakan penanda envenomasi sistemik dari
spesies ular (Warrell 2010).
e. Abnormalitas biokimiawi: Aminotransferase dan enzim otot (kreatin kinase, aldolase)
dapat meningkat bila dijumpai kerusakan otot lokal yang berat, atau terutama kerusakan
otot menyeluruh (pada gigitan ular laut, beberapa spesies krait, elapid Australia, viper
Russell Srilanka dan India Selatan). Disfungsi hpear ringan mencerminkan peningkatan
enzim serum lain. Bilirubin meningkat mengikuti ekstravasasi darah masif. Kalium,
kreatinin, urea atau nitrogen urea darah meningkat pada gangguan ginjal akut pada gigitan
viper Russell, hidung punuk Viper, dan ular laut. Hiperkalemia dapat dijumpai pada
rhabdomiolisis ekstensif pada gigitan ular laut. Bikarbonat dapat rendah pada asidosis
metabolik. Hiponatremia pernah dilaporkan pada korban gigitan krait di Vietnam utara
(Bungarus candidus dan B. multicinctus) (Warrell 2010).
f. Sistem koagulasi darah: PT dan APTT dapat memanjang pada gigitan viper. Fibrinogen
rendah dengan peninfkatan FDP (fibrin degradation product) dapat dijumpai pada
gangguan koagulasi akibat venom (Ahmed et al. 2008).
g. Urinalisis: Warna urine (merah jambu, merah, dan coklat gelap) harus diperhatikan, dan
urine diperiksa dengan dipstik untuk darah atau hemoglobin atau mioglobin. Pemeriksaan
Permasalahan utama penanganan gigitan ular adalah ketidak-tersediaan antivenom
yang spesifik dan ppendukung lainnya seperti faktor pembekuan dan krioprecipitat. Studi
oleh Fadare & Afolabi tahun 2012 selama 18 bulan menunjukkan penanganan gigitan ular di
Nigeria masih kurang dan memerlukan antivenom yang efektif dan aman yang terjangkau
untuk memperbaiki hasil akhir pasien. PENANGANAN
Panduan penanganan gigitan ular di Asia Tenggara oleh WHO adalah sebagai berikut
(Warrell 2010):
• Penanganan bantuan dasar
Bantuan dasar diberikan secepatnya setelah gigitan, sebelum pasien mencapai rumah sakit
atau penyedia kesehatan. Hal ini dapat dilakukan oleh korban gigitan ular sendiri atau
orang lain yang ada dan mampu. Metode bantuan dasar tradisional, popular, yang tersedia
dan terjangkau seringkali tidak bermanfaat atau bahkan membahayakan. Metode-metode
tersebut meliputi: insisi lokal, atau tusukan pada area gigitan, usaha untuk menghisap bisa
dari luka, mengikat erat tourniquet di sekitar gigitan, shock elektrik, penggunaan bahan
kimiawi atau topikal, tanaman atau es batu. Prinsip utama dari bantuan dasar adalah usaha
untuk memperlambat sistemik absorpsi bisa, menyelamatkan hidup dan mencegah
komplikasi sebelum pasien mendapat layanan kesehatan, memantau simptom awal bisa
yang membahayakan, mengatur transportasi pasien ke penyedia kesehatan, dan diatas
semua itu tujuan utama adalah tidak membahayakan/ melukai korban.
Studi oleh Albert set al. tahun 2004 menunjukkan penggunaan pompa untuk ekstraksi
darah dari luka simulasi gigitan ular berhasil membuang cairan darah, tetapi tidak
membuang bisa, yang menandakan ekstraksi/ penghisapan tidak menjadi pengobatan
efektif untuk mengurangi bisa dalam tubuh setelah gigitan ular berbisa.
• Transportasi ke rumah sakit
Korban harus secepatnya ditransfer ke penyedia kesehatan/ rumah sakit, tetapi dengan
sedapat mungkin aman dan nyaman. Pergerakan terutama pada daerah gigitan dikurangi
hingga seminimal mungkin untuk mencegah peningkatan absorpsi sistemik bisa. Kontraksi
otot dapat meningkatkan penyebaran bisa dari daerah gigitan. Bila mungkin, pasien
• Penilaian klinis dan resusitasi segera
Resusitasi kardiopulmonari dapat dilakukan, termasuk penggunaan oksigen dan
pemasangan akses intravena. Penanganan klinis dan resusitasi segera mengikuti
pendekatan ABCDE: Airway, Breathing, Circulation, Disabilitas sistem saraf, Exposure
dan kontrol lingkungan.
• Penilaian klinis mendetail dan diagnosis spesies
Riwayat gigitan ular dan progresi simptom dan tanda lokal dan sistemik sangat
penting. Petunjuk-petunjuk yang menandakan pasien dengan envenomasi berat,
pemeriksaan fisik di daerah gigitan, dan secara umum, tanda envenomasi neurotoksik
(paralisis bulbar dan pernapasan), rhabdomiolisis menyeluruh harus diperhatikan pada
pasien. Diagnosis terhadap spesies dapat dilakukan apabila ular dibawa untuk
diidentifikasi, misalnya ular yant telah mati; namun pada kondisi tanpa bukti ular,
identifikasi secara tidak langsung dari deskripsi pasien, bentuk luka gigitan, dan sindrom
klinis gejala dan tanda dapat dilakukan.
• Pemeriksaan laboratorium
Pemeriksaan 20 WBCT, dan pemeriksaan lainnya dapat membantu pada kasus gigitan
ular berbisa.
• Pengobatan antivenom
Antivenom merupakan satu-satunya pengobatan antidotum spesifik terhadap bisa ular.
Keputusan paling penting dalam penanganan gigitan ular adalah perlu atau tidaknya
memberikan antivenom. Dalam hal ini, antivenom hanya diberikan pada pasien dengan
mempertimbangkan manfaat melebihi resikonya, karena antivenom cukup mahal dan sulit
diperoleh dan resiko reaksinya harus turut dipertimbangkan.
Indikasi pemberian antivenom adalah apabila pasien dengan dugaan atau terbukti
gigitan ular mengalami satu atau lebih tanda berikut (Warrell 2010):
Envenomasi sistemik
- Abnormalitas hemostatik: perdarahan sistemik spontaneous (klinis); koagulopati (20
WBCT atau tes lain seperti PT), atau trombositopenia (<100.000) (laboratorium).
- Tanda neurotoksik: ptosis, optalmoplegia eksternal, paralisis (klinis).
- Abnormalitas kardiovaskular: hipotensi, syok, aritmia (klinis); abnormal EKG.
- Hemoglobin-/ Mioglobin-uria: urine coklat gelap (klinis), dipstick urine, tanda lain
hemolisis intravaskular atau rhabdomiolisis menyeluruh (nyeri otot, hiperkalemia) (klinis,
laboratorium).
- Tanda-tanda pendukung laboratorium adanya envenomasi sistemik.
Envenomasi lokal
- Pembengkakan lokal meliputi lebih dari setengah tungkai yang tergigit (tanpa tourniquet)
dalam 48 jam pertama. Pembengkakan setelah gigitan pada jari-jari.
- Ekstensi cepat pembengkakan (seperti dibawah pergelangan tangan atau kaki dalam
beberapa jam setelah gigitan pada tangan atau kaki).
- Dijumpai pembesaran kelenjar getah bening yang mendrainase tungkai yang tergigit.
Ada dua metode pemberian antivenom yang direkomendasikan (Warrell 2010):
1. Injeksi “push” intravena: Antivenom diberikan secara injeksi intravena lambat (tidak
lebih dari 2 mL/menit).
2. Infus intravena: Antivenom dilarutkan sekitar 5-10 mL cairan isotonik per kg berat
badan (seperti 250-500 mL saline isotonik atau dekstrosa 5% pada orang dewasa) dan
diinfus dengan kecepatan konstan diatas sekitar 1 jam.
Pasien yang diberikan antivenom harus secara ketat dipantau setidaknya selama 1 jam
setelah dimulai pemberian antivenom intravena, sehingga reaksi anafilaksis antivenom
dapat dideteksi dan diobati segera dengan epinefrin (adrenalin).
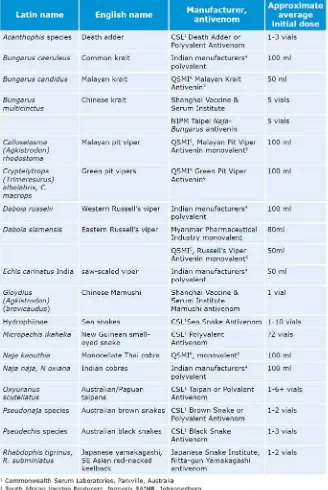
Dosis antivenom yang diberikan pada gigitan ular pada dewasa dan anak-anak adalah
sama, karena ular juga menginjeksikan bisa dengan dosis yang sama. Di Indonesia,
antivenom yang tersedia adalah serum antivenom polivalen (Calloselasma rhodostoma, B
fasciatus, N sputatrix) yang diproduksi oleh Bio Farma dengan sediaan ampul 5 mL. Dosis
awal antivenom yang disarankan dapat diberikan berdasarkan spesies ular.
Adapun pedoman lain dari terapi pemberian antivenom dapat mengacu pada Schwartz
dan Way (Djunaedi 2009):
• Derajat 0 dan I: tidak diperlukan antivenom, dilakukan evaluasi dalam 12 jam, bila
derajat meningkat maka diberikan antivenom. • Derajat II: 3-4 vial antivenom
• Derajat III: 5-15 vial antivenom
Tabel 8. Pedoman Terapi Antivenom Ular menurut Luck (Djunaedi 2009)
Derajat Beratnya
envenomasi
Taring atau gigi
Ukuran zona edema/ eritema
kulit (cm)
Gejala sistemik
Jumlah vial venom
0 Tidak ada + <2 - 0
I Minimal + 2-15 - 5
II Sedang + 15-30 + 10
III Berat + >30 ++ 15
IV Berat + <2 +++ 15
Pada sebagian proporsi pasien, lebih dari 10% mengalami reaksi terhadap pemberian
antivenom yang timbul awal (dalam beberapa jam) atau terlambat (5 hari atau lebih).
Beberapa reaksi terhadap antivenom adalah:
1. Reaksi anafilaksis awal: muncul dalam 10-180 menit setelah pemberian antivenom,
pasien mulai gatal dan urtikaria, batuk kering, demam, nausea, muntah, kolik abdomen,
diare, dan takikardi. Minoritas pasien mengalami anafilaksis berat (hipotensi,
bronkospasme, angioedema).
2. Reaksi pirogenik (endotoksin): muncul dalam 1-2 jam setelah pengobatan, gejala
meliputi kekakuan, demam, vasodilatasi, dan penurunan tekanan darah; reaksi ini
diakibatkan oleh kontaminasi pirogen selama proses produksi antivenom.
3. Reaksi terlambat (tipe serum sickness): muncul dalam 1-12 hari setelah pengobatan,
gejala meliputi demam, nausea, muntah, diare, gatal, urtikaria, atralgia, myalgia,
limfadenopati, pembengkakan periartikular, multipleks mononeuritis, proteinuria
dengan nefritis imun kompleks, dan jarang, ensefalopati. Pasien dengan reaksi awal dan
diobati dengan antihistamin dan kortikosteroid lebih jarang mengalami reaksi terlambat.
Studi oleh Premawardhena tahun 1999 menunjukkan penggunaan 0,25 mL dari
1:1.000 adrenalin yang diberikan secara subkutan segera sebelum pemberian antivenom
terhadap pasien dengan envenomasi setelah gigitan ular mengurangi kejadian reaksi efek
samping akut pada serum. Studi oleh de Silva et al. tahun 2011 menunjukkan pemberian
adrenalin dosis rendah memiliki penurunan resiko reaksi akut berat terhadap antivenom
sedangkan prometazin, dan hidrokortison tidak memberikan efek yang bermakna.
• Pemantauan respons antivenom
Bila dosis antivenom diberikan secara adekuat, maka respons terhadap antivenom
dapat dipantau adalah:
a. Umum: pasien mengalami perbaikan. Nausea, sakit kepala dan nyeri menyeluruh
berkurang secara cepat. Hal ini juga dapat sebagian peran dari efek plasebo.
b. Perdarahan sistemik spontaneous: biasanya berhenti dalam 15-30 menit.
c. Koagulabilitas darah: biasanya kembali normal dalam 3-9 jam. Perdarahan dari luka
baru dan lama biasanya berhenti lebih cepat.
d. Pada pasien syok: tekanan darah meningkat dalam 30-60 menit pertama dan aritmia
e. Envenomasi neurotoksik pada tipe post-sinaptik (tipe kobra) dapat dijumpai perbaikan
dalam 30 menit setelah antivenom, tetapi biasanya membutuhkan beberapa jam.
Envenomasi dengan toksin presinaptik (krait dan ular laut) tidak berespons.
f. Hemolisis dan rhabdomiolisis aktif dapat berhenti dalam beberapa jam dan urine
kembali menjadi warna normal.
• Menentukan apakah dosis lanjutan antivenom diperlukan
Kriteria pemberian antivenom dosis lanjutan adalah:
- Inkoagulabilitas darah menetap atau timbul setelah 6 jam atau perdarahan setelah 1-2
jam.
- Perburukan tanda-tanda neurotoksik atau kardiovaskular setelah 1-2 jam.
Apabila darah tetap inkoagulasi (diukur dengan 20 WBCT) 6 jam setelah dosis awal
antivenom, dosis yang sama diulangi. Pasien dengan perdarahan yang berkelanjutan dan
tanda-tanda perburukan neurotoksik dan kardiovaskular dapat diberikan dosis antivenom
ulangan dalam 1-2 jam.
• Penanganan supportif/ tambahan
Antivenom dapat menetralkan bisa yang bersirkulasi bebas, mencegah progresi
envenomasi dan memberikan kesembuhan, Namun, proses ini memerlukan waktu dan
pasien envenomasi berat memerlukan sistem pendukung kehidupan seperti pengobatan
syok, ventilator, dan dialisis ginjal hingga kerusakan berat organ dan jaringan mendapat
waktu untuk penyembuhan.
• Penanganan daerah gigitan
Infeksi bakteri dapat ditangani dengan pemberian antibiotik berupa antibiotik
spektrum luas (amoksisilin atau sefalosporin ditambah dosis tunggal gentamisin ditambah
metronidazol) dan profilaksis tetanus apabila dijumpai bukti adanya infeksi sekunder
bakteri, namun profilaksis antibiotik tidak terbukti bermanfaat.
Daerah gigitan dapat membengkak dan nyeri, dan harus ditempatkan dengan posisi
nyaman, tetapi tidak dalam kondisi elevasi berlebihan karena dapat mengurangi tekanan
perfusi arteri pada daerah bengkak yang tegang dan meningkatkan resiko iskemia
intrakompartemen. Kondisi tungkai yang imobile, membengkak tegang, dingin, dan tanpa
denyut dapat merupakan tanda peningkatan tekanan intrakompartemen yang
- Abnormalitas hemostatik telah dikoreksi (antivenom dengan atau tanpa faktor
pembekuan).
- Bukti klinis adanya sindroma intrakompartemen.
- Tekanan intrakompartemen >40 mmHg (pada dewasa).
Studi oleh Hall tahun 2001 terhadap intervensi bedah pada envenomasi Crotaline
merekomendasikan insisi area gigitan sebagai bantuan dasar, eksisi atau debridemen area
gigitan tidak direkomendasikan, fasiotomi hanya dilakukan pada kondisi sindrom
kompartemen terdokumentasi dengan peningkatan tekanan kompartemen yang gagal
respons terhadap pemberian antivenom adekuat sebelumnya, serta rehabilitasi awal yang
agresif dengan pergerakan pasif dan aktif pada gigitan di tangan dan jari-jari
direkomendasikan.
• Rehabilitasi
• Penanganan komplikasi kronik
III. KESIMPULAN
•
Envenomasi gigitan ular memiliki banyak efek potensial, namun hanya beberapakategori yang memiliki klinis mayor yang signifikan, yaitu flasid paralisis, miolisis
sistemik, koagulopati dan perdarahan, kerusakan dan gangguan ginjal,
kardiotoksisitas, kerusakan jaringan lokal pada daerah gigitan
.
• Petunjuk adanya envenomasi berat oleh gigitan ular harus dipertimbangkan bila
dijumpai keadaan ular diidentifikasi sebagai sangat berbisa, ekstensi awal yang cepat
dari pembengkakan lokal daerah gigitan, pembesaran awal kelenjar getah bening
lokal, menandakan penyebaran bisa di sistem limfatik simptom sistemik awal.
perdarahan sistemik spontan awal (terutama perdarahan gusi), dan adanya urine
berwarna coklat-gelap.
• Panduan penanganan gigitan ular di Asia Tenggara oleh WHO adalah penanganan
bantuan dasar, transportasi ke rumah sakit, penilaian klinis dan resusitasi segera,
penilaian klinis mendetail dan diagnosis spesies, pemeriksaan laboratorium,
pengobatan antivenom, pemantauan respons antivenom, menentukan apakah dosis
lanjutan antivenom diperlukan, penanganan supportif/ tambahan, penanganan daerah
Gambar 5. Algoritma Diagnosis dan Penatalaksanaan Gigitan Ular Berbisa (Warrell 2010). Pasien dengan riwayat gigitan ular TANPA bukti adanya
fisik ular dan sedikit/ tidak ada deskripsi ular
Tanda
Gigitan Viper green pit: beri antivenom spesifik/
Di Filipina Mialgia DAN/
urine hitam/
Darah tidak membeku stlh 6 jam dosis antivenom
Berikan antivenom
Viper green pit Pemantauan RS
DAFTAR PUSTAKA
Ahmed SM, Ahmed M, Nadeem A, Mahajan J, Choudhary A & Pal J. (2008) Emergency treatment of a snake bite: Pearls from literature. J Emer Trauma Shock 1(2):97-105.
Alberts MB, Shalit M & Logalbo F. (2004) Suction for venomous snakebite: A study of ”mock venom” extraction in a human model. Ann Emerg Med 43:181-186.
de Silva HA, Pathmeswaran A, Ranasinha CD, Jayamanne S, Samarakoon SB & Hittharage A. (2011) Low dose adrenaline, promethazine, and hydrocortisone in the prevention of acute adverse reactions to antivenom following snakebite: A randomised, double-blind, placebo-controlled trial. PLoS Med 8(5):e1000435.
Djunaedi D. (2009) Penatalaksanaan gigitan ular berbisa. Dalam: Buku Ajar Ilmu Penyakit Dalam, penyunting Sudoyo AW, Setiohadi B, Alwi I, Simadibrata MK, Setiati S. Edisi ke-5. InternaPublishing: Jakarta, p. 280-283.
Fadare JO & Afolabi OA. (2012) Management of snake bite in resource-challenged setting: A review of 18 months experience in a Nigerian hospital. J Clin Med Res 4(3):39-43.
Gold BS, Dart RC & Barish RA. (2002) Bites of venomous snake. N Engl J Med
347(5):347-356.
Hall EL. (2001) Role of surgical intervention in the management of crotaline snake envenomation. Ann Emerg Med 35:175-180.
Isbister GK, Maduwage K, Shahmy S, Mohamed F, Abeysinghe C, Karunathilake H, et al. (2013) Diagnostic 20-min whole blood clotting test in Russell`s viper envenoming delays antivenom administration. Q J Med. doi:10.1093/qjmed/hct102.
Kasturiratne A, Wickremasinghe AR, de Silva N, Gunawardena NK, Pathmeswaran A, Premaratna R, et al. (2009) The global burden of snakebite: A literature analysis and
modelling based on regional estimates of envenoming and deaths. PLoS Med
5(11):e218.
Premawardhena AP, de Silva CE, Fonseka MMD, Gunatilake SB & de Silva HJ. (1999) Low dose subcutaneous adrenaline to prevent acute adverse reactions to antivenom serum in people bitten by snake: randomised, placebo controlled trial. BMJ 318:1041-3.
Punguyire D, Iserson KV, Stotz U & Apanga S. (2012) Bedside whole blood clotting times: Validity after snakebites. J Emerg Med 44(3):663-667.
Sajevic T, Leonardi A & Krizaj I. (2011) Haemostatically active proteins in snake venoms.
Toxicon 57:627-645.
Warrell DA. (2010). Guidelines for the management of snake bites. World Health Organization Regional Office for South-East Asia. India. Cited 2013 October 14. Available from
White J. (2005) Snake venoms and coagulopathy. Toxicon 45:951-967.