Puji dan syukur kami panjatkan kepada Tuhan Yang Maha Kuasa atas rahmat dan hidayah Nya sehingga Petunjuk Teknis Penemuan Pasien TB - DM di Fasilitas Kesehatan Rujukan Tingkat Lanjut dapat diselesaikan tepat waktu.
Diabetes melitus adalah penyakit tidak menular yang bersifat kronis dan akan melemahkan sistem kekebalan tubuh sehingga menyebabkan penderitanya memiliki kemungkinan 3 kali lebih tinggi untuk menderita TB aktif. Hasil pengobatan TB pada penderita TB dengan komorbid DM akan lebih banyak mengalami kegagalan dibandingkan dengan yang tidak memiliki komorbid DM. Hal ini terjadi akibat adanya penundaan konversi dari kultur dahak, risiko kematian selama pengobatan TB dan risiko relaps paska pengobatan yang lebih tinggi pada penderita TB dengan komorbid DM.
Petunjuk Teknis ini direkomendasikan untuk menjadi pegangan petugas kesehatan di Fasililitas kesehatan Rujukan Tingkat Lanjut agar dapat mempermudah petugas kesehatan dalam menemukan Pasien TB-DM. Kami berharap petunjuk teknis ini dapat dimanfaatkan secara maksimal dalam menemukan pasien TB-DM di FKRTL. Kami juga menyadari bahwa Petunjuk Teknis ini masih jauh dari yang sempurna, untuk itu saran dan kritik yang membangun sangat diharapkan demi perbaikan dan penyempurnaan dimasa yang akan datang.
Akhirnya kami sampaikan terima kasih dan penghargaan kepada tim penyusun, narasumber dan semua pihak yang telah berkontribusi dalam penyusunan Petunjuk Teknis Penemuan Pasien TB-DM di FKRTL.
Jakarta, Juli 2015 Direktur Jenderal PP dan PL
Tim Pengarah
Lily. S. Sulistyowati (direktur PPTM) Sigit Priohutomo ( direktur P2ML)
Editor
Christina Widaningrum (Kasubdit TB Kemenkes RI) Dyah Erti Mustikawati (Kasubdit DM Kemenkes RI)
Penyusun
Adi Rahmat (BUKR) Andra Aswar (PERKENI)
Ariin Nawas (PDPI) Benyamin Sihombing (WHO) Eka Sulistiany (Subdit TB Kemenkes RI)
Em Yunir (PERKENI) Fathiya Isbaniah (PDPI) Firza Asneli Putri (KNCV)
Frida Soesanti (IDAI)
Masitah Sari Dewi ( Subdit DM Kemenkes RI) Mery Panjaitan ( Subdit DM Kemenkes RI)
Muhadi (PAPDI)
Novayanti R. Tangirerung (Subdit TB Kemenkes RI) Raini Fathyah ( Subdit DM Kemenkes RI) Sylviana Andinisari (Subdit DM Kemenkes)
Sulistyo (Subdit TB Kemenkes RI) Suwandi ( Subdit TB Kemenkes)
Telly Kamelia (PERPARI) Vanda Siagian (Subdit TB Kemenkes)
KATA PENGANTAR ... i
TIM PENYUSUN ...ii
DAFTAR ISI ...iii
DAFTAR SINGKATAN ...iv
BAB I. PENDAHULUAN ... 1
A. Latar Belakang ... 1
B. Tujuan ... 3
C. Sasaran ... 4
D. Landasan Hukum ... 4
E. Ruang Lingkup ... 4
F. Pengertian ... 5
BAB II. STRATEGI DAN POKOK-POKOK KEGIATAN TB - DM ... 7
A. Strategi Penanggulangan TB ... 7
B. Strategi Penanggulangan DM ... 9
C. Kolaborasi TB - DM ... 10
BAB III. PENEMUAN KASUS TB - DM ... 11
A. Penemuan Kasus TB Pada Penyandang DM ... 11
B. Penemuan DM Pada Pasien TB ... 14
C. Tatalaksana TB – DM ... 18
BAB IV. JEJARING TB – DM ... 19
A. Konsep Jejaring TB-DM ... 19
B. Jejaring Internal TB-DM ... 19
C. Jejaring Eksternal ... 20
D. Tatalaksana Rujukan Pasien TB-DM ... 20
BAB V SURVAILANS TB- DM ... 23
A. Monitoring dan Evaluasi ... 23
B. Supervisi ... 31
BAB VI. PENUTUP ... 32
DAFTAR PUSTAKA ... 33
LAMPIRAN 1 ... 34
LAMPIRAN 2 ... 35
Balitbangkes Badan Penelitian dan Pengembangan Kesehatan
BPOM Badan Pengawas Obat dan Makanan
BTA Basil/batang Tahan Asam
CNR Case Notiication Rate
DM Diabetes Mellitus
DMG Diabetes Mellitus Gestasional
DOTS Directly Observed Short-course Therapy
ECG Electrocardiography
e-TB Manager Electronic TB Manager (sistem pencatatan dan pelaporan TB Resistan Obat)
Faskes Fasilitas kesehatan
FKRTL Fasilitas Kesehatan Rujukan Tingkat Lanjutan
FKTP Fasilitas Kesehatan Tingkat Pertama
G 2 jam PP Gula Darah 2 jam Post Prandial
GDPT Glukosa Darah Puasa Terganggu
GDS Gula Darah Sewaktu
GFR Glomerulus Filtration Rate
HDL High Density Lipoprotein
HIV Human Immunodeiciency Virus
IDF International Diabetes Foundation
IDI Ikatan Dokter Indonesia
JKN Jaminan Kesehatan Nasional
KGB Kelenjar Getah Bening
KIA Kesehatan Ibu dan Anak
KIE Komunikasi Informasi dan Edukasi
LDL Low Density Lipoprotein
OAD Obat Anti Diabetes
OAT Obat Anti Tuberkulosis
Ormas Organisasi kemasyarakatan
PAPDI Perhimpunan Ahli Penyakit Dalam Indonesia
PPNI Persatuan Perawat Nasional Indonesia
PPOK Penyakit Paru Obstruktif Kronis
PSM Procurement and Supply Management
PTM Penyakit Tidak Menular
Riskesdas Riset Kesehatan Dasar
SIHA Sistem Informasi HIV-AIDS
SIKDA Sistem Informasi Kesehatan Daerah
SITT Sistem Informasi Tuberkulosis Terpadu
TB Tuberkulosis
TB RO Tuberkulosis Resistan Obat
TC Total Cholesterol
TemPO Temukan pasien TB, Pisahkan secara aman dan Obati dengan tepat
TG Trigliserida
TGT Toleransi Glukosa Terganggu
TIK Teknologi Informasi Komunikasi
TSR Treatment Success Rate
UKBM Upaya Kesehatan Bersumberdaya Masyarakat
BAB I
PENDAHULUAN
A. Latar Belakang
Menurut WHO Tahun 2013 diperkirakan kasus Tuberkulosis (TB) didunia sejumlah
11 juta diantaranya 9 juta adalah kasus baru, dan sekitar 1,1 juta meninggal. Di
Indonesia, berdasarkan Global TB Report 2013, diperkirakan 680.000 kasus TB
(di antaranya 460.000 adalah kasus baru) atau sekitar 272 kasus TB/100.000
penduduk (diantaranya 183 kasus TB/100.000 penduduk) dan masih tingginya
angka kematian akibat TB yaitu 64.000 sebanding dengan 25/100.000 penduduk.
Saat ini jumlah penyandang Diabetes Mellitus (DM) di seluruh dunia diperkirakan
sebanyak 285 juta orang, dan jumlah ini akan terus mengalami peningkatan
hingga paling sedikit mencapai 438 juta orang pada tahun 2030. Menurut hasil
survei kesehatan nasional 2013 dan International Diabetes Foundation (IDF)
2015, diperkirakan jumlah penyandang DM di Indonesia sebanyak sekitar 9,1 juta
orang. Kasus DM di Indonesia sendiri pada tahun 2030 diperkirakan akan
mencapai angka 21.3 juta orang. Berdasarkan riset kesehatan dasar pada tahun
2013, baru sekitar 30% dari penderita DM yang terdiagnosis di Indonesia
(Riskesdas 2013).
Diabetes Melitus merupakan faktor risiko penting untuk perkembangan TB aktif
(Stevenson et al. 2007; Jeon & Murray 2008; Dooley & Chaisson 2009; Ruslami et
al., 2010). Diabetes melitus adalah penyakit tidak menular yang bersifat kronis dan
akan melemahkan sistem kekebalan tubuh sehingga menyebabkan penderitanya
memiliki kemungkinan 3 kali lebih tinggi untuk menderita TB aktif. Hasil
pengobatan TB pada penderita TB dengan komorbid DM akan lebih banyak
mengalami kegagalan dibandingkan dengan yang tidak memiliki komorbid DM.
Hal ini terjadi akibat adanya penundaan konversi dari kultur dahak, risiko kematian
selama pengobatan TB dan risiko relaps paska pengobatan yang lebih tinggi pada
penderita TB dengan komorbid DM. Hampir 90% pasien TB-DM adalah
Sebanyak lebih dari 10% penderita TB merupakan penderita DM, sehingga
dengan semakin meningkatnya jumlah penderita DM, jumlah penderita TB juga
akan mengalami peningkatan yang sangat tinggi. Mengingat tingginya prevalensi
TB di Indonesia, yaitu 660 per 100.000 orang menurut hasil Survei Prevalensi TB
2013, berbagai strategi dan upaya telah dilakukan untuk menurunkan prevalensi
tersebut. Walaupun demikian, upaya pengendalian TB di Indonesia dapat
terhambat akibat terus meningkatnya jumlah penderita DM di Indonesia.
Hasil survei register TB – DM oleh Badan Penelitian dan Pengembangan
Kesehatan (Balitbangkes) tahun 2014 di 7 rumah sakit di indonesia, dari 740
kasus TB terdapat 110 penyandang DM (14,9%). Hasil pemeriksaan mikrobiologi
dari 110 Pasien TB-DM menunjukkan hasil BTA positif 82,7%, hasil BTA positif
pasien TB non DM 49,2%. Hasil kultur positf pada TB-DM 41,8% sedangkan hasil
kultur positif pada pasien TB non DM 21,3%. Pada pemeriksaan X-pert MTB/RIF
pada pasien TB-DM menunjukkan hasil 27,3% TB resistan obat sedangkan pada
pasien TB non DM menunjukkan hasil 9,4% TB resistan obat. Alisjahbana dkk
dalam penelitian TANDEM tahun 2013 mendapatkan hasil yang sama dengan
survai diatas.
Tahun 2011 Oleh WHO merekomendasikan bahwa ada keterkaitan TB dengan
DM yaitu:
1. Orang dengan diabetes mellitus memiliki 2 - 3 kali lebih tinggi berisiko sakit TB
dibandingkan dengan orang tanpa diabetes
2. Orang yang menderita TB dan DM berisiko 4 kali lebih tinggi terjadi kematian
selama pengobatan TB
3. Konsentrasi Obat Anti Tuberkulosis dalam plasma pasien TB dengan DM lebih
rendah dibandingkan dengan pasien TB tanpa DM. Hal ini menyebabkan risiko
gagal pengobatan atau resistensi OAT
4. TB dapat memicu timbulnya diabetes, dan memperburuk kontrol glikemik pada
penderita diabetes dimana obat TB dapat mengganggu pengobatan diabetes
melalui interaksi obat, dan diabetes dapat mengganggu aktivitas tertentu obat
Dengan adanya keterkaitan TB dan DM telah dilakukan uji coba di 3 (tiga) rumah
sakit ( H. Adam Malik, RSUP Dr Karyadi dan RSUD Labuan Baji) tahun 2014
menunjukkan hasil sbb:
1. RSUP H. Adam Malik :
a. Dari 50 penyandang DM yang diskrining TB sebanyak 24 pasien yang
didiagnosis TB dan terdapat 20 (40%) terkonfirmasi secara bakteriologis.
b. Dari 50 pasien TB, yang diskrining DM sebanyak 41 pasien TB dan
terdiagnosis DM 21 pasien (52%).
2. RSUP dr. Karyadi :
a. Dari 50 penyandang DM yang diskrining TB sebanyak 25 pasien positif
dan dirujuk untuk penegakan diagnosis 7 orang dan semuanya terdiagnosis
TB
b. Dari 50 pasien TB, yang diskrining DM sebanyak 17 pasien dan dirujuk
untuk penegakan diagnosis dan hasilnya 12 penyandang DM (70,6%).
3. RSUD Labuang Baji :
a. Dari 17 penyandang DM yang diskrining TB sebanyak 17 pasien positif
dan dirujuk untuk penegakan diagnosis 2 orang dan semuanya bukan TB.
b. Dari 24 pasien TB, yang diskrining DM sebanyak 4 pasien dan dirujuk untuk
penegakan diagnosis dan hasilnya 2 penyandang DM (50%).
Berdasarkan informasi diatas maka perlu disusun petunjuk teknis penemuan
kasus TB-DM di Fasilitas Kesehatan Rujukan Tingkat Lanjut (FKRTL).
B. Tujuan
Sebagai acuan penemuan kasus TB – DM di Fasilitas Kesehatan Rujukan Tingkat
Lanjut (FKRTL)
C. Sasaran
1. Petugas kesehatan yang menangani pasien TB dan DM di FKRTL
2. Penanggung jawab program TB dan PTM di dinas Kesehatan provinsi, kab/kota
D. Landasan Hukum
1. Undang-undang Nomor 4 Tahun 1984 tentang Wabah Penyakit Menular
(Lembaran Negara Tahun 1984 Nomor 20, tambahan Lembar Negara Nomor
3273);
2. Undang-undang nomor 29/2004 tentang Praktik Kedokteran (Lembaran
Negara RI Tahun 2004 Nomor 116, Tambahan Lembaran Negara Nomor
4431);
3. Undang-undang Nomor 36 Tahun 2009 tentang Kesehatan (Lembaran Negara
Tahun 2009 Nomor 144, Tambahan Lembaran Negara Republik Indonesia
Nomor 5063);
4. Undang-undang Nomor 24 Tahun 2011 tentang Badan Penyelenggara
Jaminan Sosial;
5. Peraturan Presiden Nomor 72 Tahun 2012 tentang Sistem Kesehatan
Nasional (Lembaran Negara RI Tahun 2012 Nomor 193);
6. Peraturan Presiden RI Nomor 12 Tahun 2013 tentang Jaminan Kesehatan
Nasional (Lembaran Negara RI Tahun 2013 Nomor 29);
7. Peraturan Menteri Kesehatan RI. Nomor 71 tahun 2013 tentang pelayanan
kesehatan pada jaminan kesehatan nasional;
8. Permenkes Nomor 82 Tahun 2014 tentang Penanggulangan Penyakit
Menular;
9. Peraturan Menteri Kesehatan RI Nomor 364/Menkes/SK/V/2009 tentang
Pedoman Pengendalian Tuberkulosis (TB);
10. Keputusan Menteri Kesehatan RI nomor 270/Menkes/SK/III/2007 tentang
Pedoman Manajerial Pencegahan dan Pengendalian Infeksi di RS dan
Fasyankes lainnya;
E. Ruang Lingkup
Dalam buku ini pembahasan meliputi :
1. Strategi dan pokok-pokok kegiatan TB-DM
2. Penemuan pasien TB-DM
3. Jejaring TB-DM
F. Pengertian
1. Penyakit TB
Tuberkulosis adalah suatu penyakit menular yang disebabkan oleh kuman yaitu Mycobacterium tuberculosis.
Secara umum sifat kumanTB (Mycobacterium tuberculosis) antara lain adalah
sebagai berikut:
Berbentuk batang dengan panjang 1–10 mikron, lebar 0,2–0,6 mikron.
Bersifat tahan asam dalam pewarnaan dengan metode Ziehl Neelsen.
Memerlukan media khusus untuk biakan, antara lain Lowenstein Jensen, Ogawa.
Kuman nampak berbentuk batang berwarna merah dalam pemeriksaan dibawah mikroskop.
Tahan terhadap suhu rendah sehingga dapat bertahan hidup dalam jangka waktu lama pada suhu antara 4°C sampai minus 70°C
Kuman sangat peka terhadap panas, sinar matahari dan sinar ultraviolet.
Paparan langsung terhadap sinar ultraviolet, sebagian besar kuman akan
mati dalam waktu beberapa menit.
Dalam dahak pada suhu antara 30–37°C akan mati dalam waktu lebih kurang 1 minggu.
Kuman dapat bersifat dormant (”tidur”/tidak berkembang)
2. Penyakit DM
Diabetes Melitus adalah suatu penyakit gangguan metabolik menahun yang
ditandai oleh kadar glukosa darah yang melebihi nilai normal yang terjadi
karena kelainan sekresi insulin, kerja insulin atau kedua duanya.
Klasifikasi Diabetes Melitus
Klasifikasi penyakit DM, yaitu:
a. Diabetes Melitus tipe 1
DM tipe 1 adalah kelainan sistemik akibat terjadinya gangguan metabolisme
glukosa yang ditandai oleh hiperglikemia kronik. Keadaan ini diakibatkan
oleh kerusakan sel-β pankreas baik oleh proses autoimun maupun idiopatik
Mycobacterium tuberculosis
Mycobacterium tuberculosis
β
b. Diabetes Melitus tipe 2
Diabetes Melitus tipe 2 adalah penyakit gangguan metabolik yang ditandai
oleh kenaikan kadar gula darah akibat penurunan sekresi insulin oleh sel
beta pankreas dan atau fungsi insulin (resistensi insulin), terutama pada
dewasa dan lansia.
c. Diabetes Melitus tipe lain
Diabetes Melitus tipe lain adalah penyakit gangguan metabolik yang ditandai
oleh kenaikan kadar gula darah akibat defek genetik fungsi sel beta, defek
genetik kerja insulin, penyakit eksokrin pankreas, endokrinopati, karena obat
atau zat kimia, infeksi, sebab imunologi yang jarang, sindrom genetik lain
yang berkaitan dengan DM.
d. Diabetes Melitus Kehamilan (Gestasional)
Diabetes Melitus Gestasional (DMG) adalah suatu gangguan toleransi
karbohidrat (TGT, GDPT, DM) yang terjadi atau diketahui pertama kali pada
saat kehamilan sedang berlangsung (Perkeni, 2006).
BAB II
STRATEGI DAN POKOK-POKOK KEGIATAN TB - DM
A. Strategi Penanggulangan TB.
1. Menggalakkan kampanye pencegahan TB untuk memutus rantai penularan
TB di masyarakat;
a. Meningkatkan pengetahuan masyarakat tentang cara pencegahan TB,
gejala TB dan akses layanan.
b. Advokasi kepada lintas sektor dan lintas program untuk meningkatkan
komitmen terhadap penanggulangan TB.
2. Meningkatkan komitmen pemerintah daerah dan pemangku kepentingan
dalam penanggulangan TB;
a. Memastikan komitmen politis di tingkat provinsi dan kabupaten/kota dengan
penegakan peraturan yang ada maupun membuat peraturan baru dan
pendanaan untuk mendukung penanggulangan TB.
b. Menginisiasi pendekatan inovatif untuk membangun interaksi yang
berkelanjutan di semua tingkatan, khususnya di tingkat kabupaten/kota
untuk menjamin hubungan yang kuat antara sektor publik dan swasta.
c. Meningkatkan koordinasi antara program penanggulangan TB terintegrasi
dengan HIV–AIDS dan Diabetes Melitus (DM) dengan lintas program dan
lintas sektor, di setiap jenjang untuk menurunkan beban TB di masyarakat.
d. Melibatkan cabang-cabang organisasi profesi tingkat provinsi dan
kabupaten/kota, khususnya Ikatan Dokter Indonesia (IDI) dengan
organisasi profesi terkait, Persatuan Perawat Nasional Indonesia (PPNI),
dan Ikatan Apoteker Indonesia (IAI) untuk mempromosikan penggunaan
obat rasional, terstandar dan dukungan kepatuhan berobat pasien untuk
meningkatkan keberhasilan pengobatan TB dan mencegah terjadinya
resistensi obat.
e. Melakukan penelitian/riset operasional untuk mengetahui besarnya beban
3. Meningkatkan cakupan dan mutu pelayanan penanggulangan TB;
a. Meningkatkan angka penemuan semua kasus TB melalui penjangkauan
dan edukasi mengenai TB terhadap masyarakat.
b. Meningkatkan keberhasilan pengobatan mencapai 90%.
c. Meningkatkan kualitas pelayanan TB di tingkat fasyankes.
d. Memperluas ketersediaan dari alat diagnostik baru untuk mendeteksi kasus
BTA negatif, TB ekstra paru, TB resisten obat pada dewasa maupun anak.
e. Melakukan ekspansi layanan pengobatan sesuai dengan peningkatan
kebutuhan termasuk penyediaan obat TB yang berkualitas, pengenalan
obat baru, sumber daya manusia terlatih, dan dukungan pengobatan yang
berpusat pada pasien.
f. Mengintegrasikan layanan skrining TB dengan layanan HIV-AIDS, DM, KIA,
Gizi, populasi rentan dan penyakit gangguan pernapasan lainnya (PPOK)
untuk intenstifikasi penemuan kasus TB.
g. Menerapkan strategi TemPO untuk penemuan kasus TB secepatnya di
fasyankes.
4. Mengembangkan Upaya Kesehatan Bersumberdaya Masyarakat (UKBM)
untuk penemuan dan pengobatan pasien TB sebanyak mungkin serta
mencegah TB resistan obat;
a. Melakukan pelacakan kontak serumah kasus TB paru secara sistematis.
b. Melaksanakan pelacakan kasus mangkir.
5. Meningkatkan akses masyarakat pada pelayanan TB;
a. Memperluas layanan TB dan TB Resistan Obat sehingga mudah dijangkau
oleh masyarakat.
b. Memperluas layanan TB dan TB Resistan Obat dalam skema Jaminan
Kesehatan Nasional (JKN) dengan menyediakan paket layanan
6. Meningkatkan kualitas manajemen penanggulangan TB.
a. Mengembangkan dan meningkatkan kualitas SDM untuk memastikan
kompetensi sehingga dapat melaksanakan penanggulangan TB dengan
baik.
b. Mengembangkan laboratorium rujukan nasional sesuai standar sertifikasi
WHO sehingga mampu membina laboratorium baik di tingkat fasyankes,
maupun Fasyankes laboratorium lainnya termasuk sistem pemantapan
mutu.
c. Pengadaan obat anti TB terutama obat lini kedua, reagen dan bahan
laboratorium dan perlengkapan lainnya dengan menggunakan proses PSM.
d. Melaksanakan pemantapan mutu obat anti TB secara nasional oleh BPOM.
e. Memperkuat sistem surveilens dengan mewajibkan semua Fasyankes
melaporkan kasus TB yang ditemukan termasuk untuk layanan praktik
mandiri (mandatory notification).
f. Mengintegrasikan Sistem Informasi Tuberkulosis Terpadu (SITT) dan
sistem pelaporan penyakit lainnya, termasuk Sistem Informasi HIV AIDS
(SIHA), Sistem Informasi Kesehatan Daerah (SIKDA), e-TB manager,
sistem informasi organisasi berbasis masyarakat (Ormas), dan JKN ke
dalam sistem informasi manajemen kesehatan nasional berbasis Teknologi
Informasi Komunikasi (TIK).
B. Strategi Penanggulangan Diabetes Melitus
1. Meningkatkan advokasi, kemitraan, kepemimpinan dan manajemen dalam
diabetes melitus
2. Meningkatkan promosi kesehatan dalam penurunan faktor risiko
3. Penguatan sistim kesehatan untuk diagnosis dini dan tatalaksana Diabetes
Melitus termasuk faktor risikonya
4. Penguatan riset, surveilans, monitoring dan evaluasi terhadap penanggulangan
mandatory notification
C. Kolaborasi TB- DM
1. Tujuan kolaborasi TB-DM adalah penurunan beban pasien TB pada
penyandang DM dan menurunkan beban DM pada pasien TB melalui sistim
jejaring dan kemitraan
2. Kegiatan kolaborasi TB-DM
Kegiatan TB DM dilaksanakan dengan mengacu pada penanggulangan TB dan
DM yang berlaku saat ini meliputi:
a. Perencanaan bersama antara program TB dan DM dalam menetapkan
peran dan tanggung jawab masing- masing program ditingkat pusat dan
daerah termasuk layanan kesehatan.
b. Surveilans dilakukan dengan menggunakan data rutin yang didapat dari
layanan yang sudah melaksanakan kegiatan kolaborasi TB-DM baik dari
layanan TB dan DM, maupun survey dan sentinel.
c. Penanganan pasien TB dan penyandang DM secara terpadu di dalam
fasilitas pelayanan kesehatan maupun antara fasilitas pelayanan kesehatan
dengan faslitas kesehatan lainnya.
d. KIE tentang TB-DM
e. Menerapkan prinsip-prinsip pencegahan dan pengendalian infeksi.
f. Monitoring dan evaluasi dengan melibatkan kolaborasi kedua program
g. Supervisi kegiatan TB-DM secara terpadu oleh kedua program.
BAB III
PENEMUAN KASUS TB-DM
A. Penemuan Kasus TB Pada Penyandang DM
1. Dewasa
Penapisan TB pada penyandang DM bertujuan untuk menjaring terduga pasien
TB. Penjaringan pasien TB pada penyandang DM terdiri dari:
a. Segera setelah penegakan diagnosis DM
b. Setiap kunjungan penyandang DM ke fasyankes
Penemuan terduga TB pada penyandang DM yaitu dengan melakukan:
a. Menemukan gejala dan tandapada penyandang DM, antara lain: Batuk, terutama batuk berdahak ≥ 2 minggu
Demam hilang timbul, tidak tinggi (subfebris) Keringat malam tanpa disertai aktivitas Penurunan berat badan
TB Ekstra paru antara lain; Pembesaran Kelenjar Getah Bening (KGB) Sesak, nyeri saat menarik napas, atau rasa berat di satu sisi dada
b. Pemeriksaan foto toraks mencari abnormalitas paru. Indikasi pemeriksaan
foto toraks ulang ditentukan oleh klinisi.
Bila terdapat salah satu gejala TB dan atau foto toraks mendukung TB maka
penyandang DM dilakukan penegakan diagnosis TB (sesuai alur diagnosis TB
dewasa). Bila dinyatakan TB, penyandang DM dirujuk ke poli DOTS untuk
penatalaksaaan selanjutnya.
Penapisan TB pada penyandang DM selanjutnya dilakukan pada setiap
kunjungan berikutnya dengan mencari gejala dan tanda TB (tanpa foto toraks).
Lihat alur penemuan pasien TB pada DM dibawah ini.
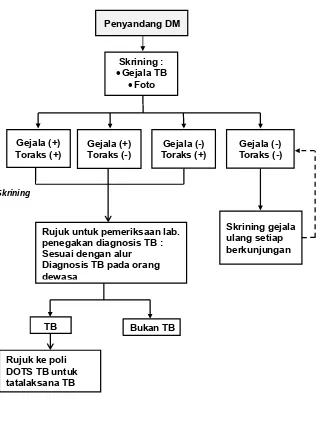
≥
Gambar 1. Alur Penemuan Pasien TB Pada Penyandang DM
Gejala (+) Toraks (+)
Gejala (+) Toraks (-)
Gejala (-) Toraks (+) Penyandang DM
Skrining :
Gejala TB
Foto
Gejala (-) Toraks (-)
Skrining
Skrining gejala ulang setiap berkunjungan Rujuk untuk pemeriksaan lab.
penegakan diagnosis TB : Sesuai dengan alur Diagnosis TB pada orang dewasa
Rujuk ke poli DOTS TB untuk tatalaksana TB
2. Anak
Penemuan pasien TB pada penyandang DM adalah dengan menanyakan
beberapa kondisi di bawah ini, yaitu:
A. Riwayat kontak dengan pasien TB dewasa aktif
B. Gejala dan tanda sugestif TB, yaitu:
Batuk lama atau persisten ≥ 3 minggu, batuk bersifat non-remitting (tidak pernah reda atau intensitas semakin lama semakin parah) dan penyebab
lain batuk telah disingkirkan.
Demam lama (≥ 2 minggu) dan/atau berulang tanpa sebab yang jelas (bukan demam tifoid, infeksi saluran kemih, malaria, dan lain-lain). Demam
umumnya tidak tinggi (subfebris) dan dapat disertai keringat malam.
Nafsu makan tidak ada (anoreksia) atau berkurang, disertai gagal tumbuh (failure to thrive).
Berat badan turun selama 2-3 bulan berturut-turut tanpa sebab yang jelas ATAU berat badan tidak naik dengan adekuat ATAU tidak naik dalam 1
bulan setelah diberikan upaya perbaikan gizi yang baik.
Lesu atau malaise, anak kurang aktif bermain.
Keringat malam dapat terjadi, namun keringat malam saja apabila tidak disertai dengan gejala-gejala sistemik/umum lain bukan merupakan gejala
spesifik TB pada anak.
Gejala spesifik TB terkait organ, antara lain pembengkakan sendi dan tulang belakang, skrofuloderma, dan lain lain.
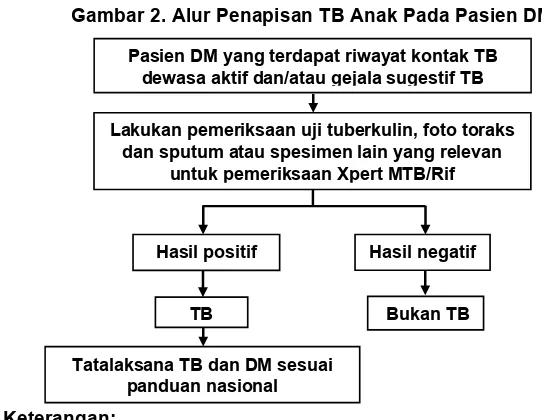
Bila menemukan salah satu kondisi di atas maka dilakukan pemeriksaan uji
tuberkulin, foto toraks, pemeriksaan sputum atau spesimen lain yang
relevan Xpert MTB/RIF untuk penegakan diagnosis.
≥
≥
failure to thrive
Gambar 2. Alur Penapisan TB Anak Pada Pasien DM
Keterangan:
Tatalaksana DM pada anak sesuai dengan konsensus DM tipe 1 dan DM tipe
2 IDAI, sedangkan tatalaksana TB pada anak sesuai dengan PNPK TB.
B. Penemuan DM Pada Pasien TB
1. Dewasa
Penapisan DM pada pasien TB di FKRTL adalah dengan pemeriksaan glukosa
plasma puasa (puasa adalah kondisi tidak ada asupan kalori minimal 8 jam)
atau pemeriksaan glukosa plasma 2 jam setelah Tes Toleransi Glukosa Oral
(TTGO) dengan beban 75 gram pada semua pasien TB. Pemeriksaan glukosa
dengan menggunakan metode ensimatik dengan spesimen darah vena.
Penapisan DM pada pasien TB adalah dengan memeriksa Gula Darah Plasma
Puasa (GDP) yaitu kondisi tidak ada asupan kalori minimal 8 jam atau
pemeriksaan glukosa plasma sewaktu (GDS) atau 2 jam setelah Tes Toleransi
Glukosa Oral (TTGO) dengan beban 75 gram pada semua pasien TB dengan
spesimen darah vena.
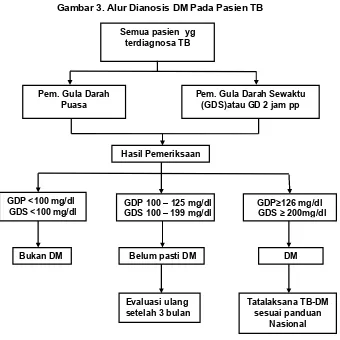
Penegakkan Diagnosis DM dengan kriteria :
a. Pemeriksaan glukosa plasma puasa ≥ 126 mg/dl, atau
b. Pemeriksaan glukosa plasma sewaktu ≥ 200 mg/dl dengan keluhan klasik, Pasien DM yang terdapat riwayat kontak TB
dewasa aktif dan/atau gejala sugestif TB
Lakukan pemeriksaan uji tuberkulin, foto toraks dan sputum atau spesimen lain yang relevan
untuk pemeriksaan Xpert MTB/Rif
TB Bukan TB
Hasil positif Hasil negatif
(keluhan klasik DM: Poliuria, polidipsi, polifagi, penurunan berat badan yang
tidak dapat dijelaskan sebabnya), atau
c. Pemeriksaan glukosa plasma sewaktu ≥ 200 mg/dl 2 jam setelah TTGO
dengan beban 75 gram, atau
d. Pemeriksaan HbA1c ≥ 6,5% dengan menggunakan metoda High Performance Liquid Chromatographi (HPLC) yang terstandarisasi oleh National Glycohaemoglobin Standarization Program (NGSP)
Catatan : Saat ini tidak semua laboratorium di Indonesia memenuhi standard
NGSP , sehingga harus hati-hati dalam membuat interprestasi terhadap hasil
pemeriksaan HbA1c. Pada kondisi tertentu seperti: anemia, hemoglobinopati,
riwayat tranfusi darah 2-3 bulan terakhir, kondisi-kondisi yang mempengaruhi
umur eritrosit dan gangguan fungsi ginjal maka HbA1c tidak dapat dipakai
sebagai alat diagnostik maupun evaluasi.
≥ ≥
High Performance Liquid Chromatographi
National Glycohaemoglobin
Standarization Program
≥
≥
≥ High
Performance Liquid Chromatographi
National Glycohaemoglobin Standarization Program
Gambar 3. Alur Dianosis DM Pada Pasien TB
Tatalaksana TB-DM sesuai panduan
Nasional Semua pasien yg
terdiagnosa TB
Pem. Gula Darah Puasa
Pem. Gula Darah Sewaktu (GDS)atau GD 2 jam pp
Belum pasti DM GDP 100 – 125 mg/dl GDS 100 – 199 mg/dl
DM GDP <100 mg/dl
GDS <100 mg/dl GDPGDS ≥≥126 mg/dl 200mg/dl Hasil Pemeriksaan
Bukan DM
Evaluasi ulang setelah 3 bulan
Catatan :
Jika fasilitas Kesehatan mempunyai pemeriksaan HbA1C dengan
menggunakan metoda
High Performance Liquid Chromatographi
(HPLC) yang terstandarisasi oleh
National Glycohaemoglobin
Standarization Program
(NGSP) lakukan bersamaan
pemeriksaan lainnya
Hasil:
≥
6,5 %
DM
2. Anak
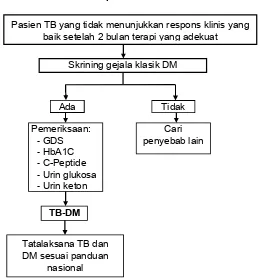
Penapisan DM untuk pasien TB dilakukan 2 bulan setelah ditegakkan
diagnosis dan diterapi secara adekuat namun tidak ada perbaikan secara
klinis dan laboratoris pada TB dan DM.
Penemuan DM tipe 1 pada pasien TB anak adalah dengan menanyakan
gejala klasik DM yaitu :
‐ Buang air kecil yang sering (poliuria)
‐ Sering haus dan minum berlebihan (polidipsia)
‐ Penurunan berat badan yang tidak jelas sebabnya
‐ Lemas
‐ Sering lapar (polifagi)
Jika ditemukan gejala-gejala di atas maka dilakukan pemeriksaan gula darah
sewaktu dengan darah kapiler atau vena dan atau urin rutin. Jika kadar gula
darah sewaktu ≥ 200 mg/dl dan/atau urin reduksi positif maka pasien dirujuk
RS yang memiliki pelayanan untuk DM.
Gambar 4. Alur Penapisan DM Pada Pasien TB anak
Tatalaksana TB dan DM sesuai panduan
nasional
Pasien TB yang tidak menunjukkan respons klinis yang baik setelah 2 bulan terapi yang adekuat
Skrining gejala klasik DM
Ada Tidak
Pemeriksaan:
‐GDS
‐HbA1C
‐C-Peptide
‐Urin glukosa
‐Urin keton
TB-DM
‐ ‐ ‐ ‐ ‐
≥
‐ ‐ ‐ ‐ ‐
C. Tatalaksana TB-DM
Pada Prinsipnya tatalaksana TB-DM sama dengan penatalaksanaan pasien TB
dan penatalaksanaan penyandang DM.
Penatalaksanaan DM sesuai dengan PNPK DM dan Penatalaksanaan TB sesuai
dengan PNPK TB.
BAB IV
JEJARING TB-DM
A. Konsep Jejaring TB-DM
1. Pengertian jejaring TB-DM adalah hubungan kerja timbal balik yang dibangun
baik di dalam maupun di luar Fasyankes dalam Tatalaksana TB-DM
2. Tujuan Jejaring TB-DM adalah agar setiap pasien TB maupun penyandang DM
mendapatkan kemudahan akses pelayanan TB dan DM yang berkualitas.
3. Jenis jejaring TB-DM
a. Jejaring internal TB-DM adalah hubungan kerja timbal balik antar semua unit
yang terkait dalam penanganan pasien TB dan DM di dalam Fasilitas
Kesehatan
b. Jejaring eksternal TB-DM adalah jejaring kerja yang dibangun antara
Fasilitas Kesehatan Tingkat Pertama (FKTP) dengan Fasilitas Kesehatan
Rujukan Tingkat Lanjutan (FKRTL).
B. Jejaring Internal TB-DM.
Jejaring Internal di FKRTL melibatkan semua unit pelayanan dalam tata laksana
pengobatan penyakit TB maupun penyakit DM adalah sbb:
1. Kesiapan masing masing unit (poli) terkait menerapkan strategi penanganan TB
dan penanganan DM.
2. Membangun alur koordinasi dan komunikasi antar unit pelayanan terkait,
meliputi unit poli, laboratorium, rekam medik, logistik, farmasi dll.
3. Menetapkan penanggung jawab untuk jejaring kerja TB – DM di masing-masing
unit.
4. Kebijakan dari pihak manajemen untuk mendukung kelancaran pelayanan,
maupun dukungan sarana prasarana guna optimalisasi pelaksanaan jejaring
internal.
5. Pertemuan jejaring secara rutin untuk membahas perkembangan dan masalah
yang terjadi.
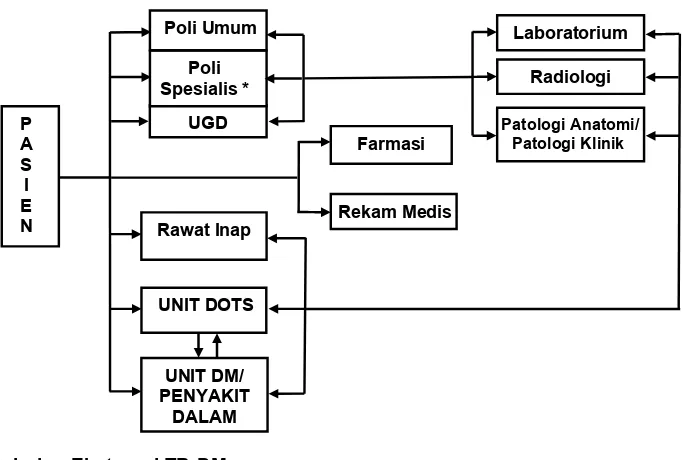
Gambar 5. Alur Jejaring Internal Dalam FKRTL
C. Jejaring Eksternal TB-DM.
Langkah-langkah membangun jejaring eksternal TB-DM, Institusi yang terkait
dalam penerapan jejaring kerja eksternal TB-DM meliputi: FKTP (DPM, PKM,
Klinik Pratama), FKRTL (Rumah Sakit, B/BKPM/BP4), yang dikoordinir dengan
Dinas Kesehatan Provinsi, Kabupaten/Kota setempat.
D. Tatalaksana Rujukan Pasien TB-DM
1. Penyandang DM dengan TB
Untuk mencegah penularan infeksi TB pada penyandang DM sebaiknya
penemuan pasien TB pada penyandang DM dilakukan di poli penyakit dalam
atau poli Endokrin. Bila pasien dinyatakan sakit TB, pasien tersebut dirujuk ke
poli DOTS untuk penanganan TB selanjutnya dan penanganan DM dilakukan di
poli Endokrin atau penyakit Dalam.
Penyandang DM yang terduga TB resistan Obat segera dirujuk ke FKRTL
rujukan TB resistan Obat. UGD Poli Spesialis *
Poli Umum
UNIT DOTS
Patologi Anatomi/ Patologi Klinik Laboratorium
Radiologi
Farmasi
Rekam Medis Rawat Inap
P A S I E N
UNIT DM/ PENYAKIT
2. Pasien TB dengan DM
Penemuan DM pada pasien TB dilakukan di poli DOTS. Bila pasien dinyatakan
DM, pasien tersebut dirujuk ke poli penyakit dalam atau poli Endokrin untuk
penanganan TB selanjutnya dan penanganan DM dilakukan di poli Endokrin
atau Penyakit Dalam.
Pasien TB anak terduga DM tipe 1 penegakkan diagnosisnya di FKRTL yang
mempunyai fasilitas pemeriksaan C-peptide.
3. Hal – hal yang perlu dipantau pada pasien TB-DM
TB memerlukan pengobatan selama 6 – 8 bulan dan dipantau pengobatannya.
Sedangkan Diabetus Melitus (DM) memerlukan pengobatan seumur hidup
sehingga dalam perjalanannya penyandang DM memiliki risiko untuk
mengalami komplikasi, penurunan fungsi organ dan keadaan gawat darurat.
Oleh karena itu perlu dipantau secara terencana dan berkesinambungan seperti
yang ada dalam tabel dibawah ini.
follow
up
Tabel 1. Hal – hal Yang Perlu Dipantau
Yang Dipantau Waktu Pemeriksaan
Tinggi dan BB Setiap kunjungan
BMI Setiap kunjungan
Pemantauan Setelah pengobatan TB bulan ke 2, ke 5 dan Akhir Pengobatan
Latihan jasmani Setiap 3 bulan
Diet Setiap kunjungan
HbA1 C Awal diagnosis Tiap 6 bulan sekali
Merokok Setiap kunjungan
GDP Setiap kunjungan
G 2 jam PP Setiap kunjungan
Periksa profil lemak (TC, HDL, TG and calculated LDL)
Awal diagnosis
Bila belum ada kelainan diulangi setiap tahunnya. Bila sudah ada dislipidemia dilakukan evaluasi ulang
setiap 3 bulan
Pemeriksaan mata
DM tipe 2 dilakukan saat diagnosa bila tidak ada kelainan diulang setiap 1-2 tahun sekali. Bila ditemukan kelainan maka interval follow up
ditentukan oleh spesialis mata sesuai dengan berat ringannya kelainan
Pemeriksaan proteinuria (mikroalbuminuria) dan serum kreatinin yg dikonversikan ke GFR.
DMTipe 2dilakukan saat diagnosa ditegakan bila tidak ada kelainan diulangi setiap tahun sekali
Ditemukan adanya kelainan interval follow up
ditentukan oleh spesialis penyakit dalam sesuai dengan berat ringannya kelainan
Pemeriksaan Neuropati
DM tipe 2 dilakukan saat diagnosa ditegakan kemudian bila tidak ada kelainan diulangi tiap 1-2 tahun sekali. Bila ditemukan adanya neuropati maka interval follow
up ditentukan oleh spesialis sesuai dengan berat ringannya kelainan
Pemeriksaan ECG Pemeriksaan ECG awal dan diulang tiap 1 tahun sekali Apabila ditemukan kelainan diulang setiap 6 bulan
BAB V
SURVEILANS
A. Monitoring dan Evaluasi
Monitoring dan evaluasi (monev) program TB DM merupakan salah satu fungsi
manajemen untuk menilai keberhasilan pelaksanaan kegiatan TB DM.
Monitoring dilakukan secara berkala sebagai deteksi awal masalah dalam
pelaksanaan kegiatan program sehingga dapat segera dilakukan tindakan
perbaikan. Evaluasi dilakukan untuk menilai sejauh mana pencapaian tujuan,
indikator, dan target yang telah ditetapkan. Evaluasi dilakukan dalam rentang
waktu lebih lama, biasanya setiap 6 bulan sampai dengan 1 tahun.
Pelaksanaan monev merupakan tanggung jawab masing-masing tingkat
pelaksana program, mulai dari fasilitas pelayanan kesehatan, Dinas Kesehatan
kabupaten/ kota dan provinsi, pusat. Seluruh kegiatan program harus dimonitor
dan dievaluasi dari aspek masukan (input), proses, maupun keluaran (output)
dengan cara menelaah laporan, pengamatan langsung dan wawancara ke
petugas kesehatan di fasilitas kesehatan maupun masyarakat.
1. Pencatatan dan Pelaporan
a. Pencatatan
Monitoring dan evaluasi dan kegiatan survailans, diperlukan suatu sistem
pencatatan dan pelaporan baku yang dilaksanakan dengan baik dan benar,
dengan tujuan untuk mendapatkan data yang valid yang dapat diolah,
dianalisis, diinterpretasi, disajikan dan disebarluaskan untuk dimanfaatkan
sebagai dasar perbaikan program. Data yang dikumpulkan harus memenuhi
standar yang meliputi:
Lengkap, tepat waktu dan akurat.
Data sesuai dengan indikator program
Jenis, sifat, format, basis data yang dapat dengan mudah diintegrasikan dengan sistim informasi kesehatan yang generik.
Data untuk program pengendalian TB diperoleh dari sistem pencatatan
input output
didukung dengan sistem informasi secara elektronik. Jenis-jenis formulir dan
untuk penggunaanya seperti dalam tabel dibawah ini.
Tabel 2. Jenis Dan Penggunaan Formulir TB
No Formulir Penggunaan
1 Daftar terduga TB
(TB.06) Mencatat daftar terduga TB
2
Form permohonan laboratorium TB untuk pemeriksaan dahak (TB.05)
Permohonan pemeriksaan dahak TB ke Laboratorium. Formulir tersebut dapat
digunakan untuk pemeriksaan laboratorium TB, termasuk TB RO
3
Kartu pengobatan pasien TB (TB 01) dan Kartu Pengobatan pasien TB MDR
Memonitor pengobatan pasien yang sakit TB termasuk TB RO. Kartu pengobatan pasien TB RO hanya digunakan oleh fasyankes yang menjadi sub rujukan atau satelit TB RO
4
Kartu identitas pasien TB (TB.02)
Berisi informasi dasar identitas pasien TB dan jadwal perjanjian untuk mengambil OAT dan pemeriksaan dahak ulang
5 RegisterTB Fasyankes (TB.03 Fasyankes)
Rekapitulasi pasien TB yang diobati di fasilitas pelayanan kesehatan
6 Formulir rujukan/pindah pasien (TB 09)
Merujuk pasien TB untuk melanjutkan pengobatan TB ke fasyankes lain. Bagi fasyankes yang menerima pasien rujukan wajib mengirimkan bagian bawah formulir rujukan.
7
Formulir hasil akhir pengobatan dari pasien TB pindahan (TB.10)
Digunakan oleh fasilitas pelayanan kesehatan bila menerima rujukan pasien TB dari tempat lain untuk memberikan informasi hasil
pengobatan TB DM kepada fasilitas pelayanan kesehatan asal pasien.
8
Register laboratorium TB (TB.04) dan/atau tes cepat
Digunakan oleh fasyankes yang melakukan pemeriksaan mikroskopis (PRM, PPM) atau tes cepat (memiliki GeneXpert)
b. Pelaporan
Fasilitas pelayanan kesehatan setiap triwulan melaporkan Laporan Triwulan
Program Pengendalian TB kepada Dinas Kesehatan Kabupaten/Kota.
Laporan tersebut dikirmkan paling lambat tanggal 5 setiap awal triwulan.
Dinas Kesehatan kabupaten/ kota membuat rekapitulasi laporan tersebut
dan melaporkan penemuan dan pengobatan kasus TB paling lambat tanggal
10 setiap awal triwulan melalui SITT (Sistem Informasi Tuberkulosis
Terpadu) dan Sistem Informasi Surveilan PTM yang berbasis web, baik
dilakukan mandiri atau dibantu oleh Puskesmas dan pengelola program TB
kabupaten /kota. Provinsi dapat secara langsung mengakses laporan
kabupaten/ kota untuk memantau pelaporan.
Penerapan sistem informasi TB secara elektronik di fasilitas pelayanan
kesehatan dilaksanakan secara bertahap dengan memperhatikan
ketersediaan sumber daya di wilayah tersebut.
2. Indikator
Indikator menjadi sebagai penanda sejauh mana program TB sudah
dilaksanakan oleh lapas dan rutan. Di Nasional, ada 2 indikator yang digunakan
untuk menilai kemajuan atau keberhasilan TB nasional, yaitu:
a. Angka notifikasi kasus TB (Case Notification Rate = CNR)
b. Angka keberhasilan Pengobatan TB (Treatment Success Rate = TSR)
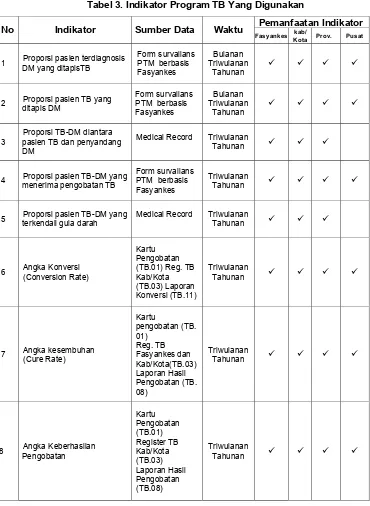
Tabel 3. Indikator Program TB Yang Digunakan
No Indikator Sumber Data Waktu Fasyankes Pemanfaatan Indikator kab/
Kota Prov. Pusat
1 Proporsi pasien terdiagnosis DM yang ditapisTB
Form survailans
2 Proporsi pasien TB yang ditapis DM
Proporsi TB-DM diantara pasien TB dan penyandang DM
Medical Record Triwulanan
Tahunan
4 Proporsi pasien TB-DM yang menerima pengobatan TB
Form survailans PTM berbasis Fasyankes
Triwulanan
Tahunan
5 Proporsi pasien TB-DM yang terkendali gula darah
Medical Record Triwulanan
Tahunan
Formula dan Analisa Indikator
1. Proporsi pasien terdiagnosis DM yang dilakukan penapisan TB
Adalah prosentase penyandang DM yang dilakukan penapisan TB diantara
penyandang DM, angka ini diharapkan mencapai 100% yang artinya setiap
penyandang DM dilakukan penapisan TB.
Rumus :
2. Proporsi pasien TB yang dilakukan penapisan DM
Adalah prosentase pasien TB yang dilakukan penapisan DM diantara pasien TB,
angka ini diharapkan mencapai 100% yang artinya setiap pasien TB dilakukan
penapisan DM
Rumus :
3. Proporsi pasien TB-DM diantara pasien TB dan Penyandang DM yang
dilakukan penapisan
Adalah prosentase pasien yang terkonfirmasi TB-DM diantara pasien yang
dilakukan penapisan baik dari penapisan pasien TB maupun dari penapisan
penyandang DM.
Rumus:
4. Proporsi pasien TB-DM yang menerima pengobatanTB
Adalah prosentase pasien TB dengan DM yang menerima pengobatan TB, angka
ini diharapkan mencapai 100%
rtin
Jumlah pasien Terdiagnosis DM yang dilakukan Penapisan TB
Jumlah Pasien Terdiagnosis DM X 100 %
rtin
Jumlah pasien TB yang dilakukan Penapisan DM
Jumlah Pasien TB X 100 %
rtin Jumlah pasien TB - DM
Jumlah Pasien Terdiagnosis TB dan BM yang dilakukan Penapisan X 100 %
High-Performance Liquid
Chromatography (HPLC) National
Glycohaemoglobin Standarization Program
Conversion Rate
Rumus :
5. Proporsi pasien TB-DM yang terkendali gula darah
Adalah prosentase pasien TB-DM yang terkendali gula darahnya, diantara semua
pasien TB-DM. Yang dimaksud terkendali gula darahnya adalah bila ke tiga
komponen dibawah ini terpenuhi yaitu:
HbA1c < 6.5% (menggunakan metode High-Performance Liquid Chromatography (HPLC) yang terstandarisasi oleh National Glycohaemoglobin Standarization Program (NGSP), saat ini tidak semua laboratorium di Indonesia memenuhi standard NGSP)
Gula darah puasa (GDP) < 126 mg/dl GDS < 200 mg/dl
Rumus:
6. Angka konversi (Conversion Rate)
Angka konversi adalah prosentase pasien baru TB Paru Terkonfirmasi
Bakteriologis yang mengalami perubahan menjadi BTA negatif setelah menjalani
masa pengobatan tahap awal.
Di fasyankes, indikator ini dapat dihitung dari kartu pasien TB.01, yaitu dengan
cara mereview seluruh kartu pasien baru TB Paru Terkonfirmasi Bakteriologis
yang mulai berobat dalam 3-6 bulan sebelumnya, kemudian dihitung berapa
diantaranya yang hasil pemeriksaan dahak negative, setelah pengobatan tahap
awal (2 bulan/ 3 bulan).
Di tingkat kabupaten, provinsi dan pusat, angka ini dengan mudah dapat dihitung
dari laporan TB.11. Angka minimal yang harus dicapai adalah 80%.
rtin
Jumlah pasien TB – DM yang menerima pengobatan TB
Jumlah Pasien TB- DM X 100 %
rtin
Jumlah pasien TB – DM yang terkendali gula darah
Rumus :
7. Angka Kesembuhan (Cure Rate)
Angka kesembuhan adalah angka yang menunjukkan prosentase pasien baru TB
Paru Terkonfirmasi Bakteriologis yang sembuh setelah selesai masa pengobatan,
diantara pasien baru TB Paru Terkonfirmasi Bakteriologis yang tercatat.
Untuk kepentingan khusus (survailans), angka kesembuhan dihitung juga untuk
pasien Paru Terkonfirmasi Bakteriologis pengobatan ulang (kambuh dan dengan
riwayat pengobatan TB sebelumnya) dengan tujuan:
Untuk mengetahui seberapa besar kemungkinan kekebalan terhadap obat
terjadi di komunitas, hal ini harus dipastikan dengan surveilans kekebalan obat.
Untuk mengambil keputusan program pada pengobatan menggunakan obat
baris kedua (second-line drugs).
Menunjukkan prevalens HIV, karena biasanya kasus pengobatan ulang terjadi
pada pasien dengan HIV.
Untuk perhitungan, digunakan rumus yang sama dengan cara mengganti
sebutan numerator dan denominator dengan jumlah pasien TB paru
pengobatan ulang.
Rumus :
rtin
Jumlah pasien baru TB Paru Terkonfirmasi Bakteriologis yang
hasil pemeriksaan BTA akhir tahap awal negatif
Jumlah pasien TB Paru Terkonfirmasi Bakteriologis yang diobati X 100 %
rtin
Jumlah pasien baru TB Paru
Terkonfirmasi Bakteriologis yang sembuh
Jumlah pasien TB Paru Terkonfirmasi Bakteriologis yang diobati X 100 %
lost to follow-up
lost to follow-up
lost to follow-up
Cure Rate
second-line drugs
f
Di fasyankes, indikator ini dapat dihitung dari kartu pasien TB.01, yaitu dengan
cara mereview seluruh kartu pasien baru TB Paru Terkonfirmasi Bakteriologis
yang mulai berobat dalam 9-12 bulan sebelumnya, kemudian dihitung berapa
diantaranya yang sembuh setelah selesai pengobatan.
Di Kabupaten, Provinsi dan Pusat, angka ini dapat dihitung dari laporan triwulan
program TB di bagian IV tentang Hasil Pengobatan Pasien TB. Angka minimal
yang harus dicapai adalah 85%. Walaupun angka kesembuhan telah mencapai
85%, hasil pengobatan lainnya tetap perlu diperhatikan, yaitu berapa pasien
dengan hasil pengobatan lengkap, meninggal, gagal, putus berobat (lost to follow-up), dan tidak dievaluasi.
Angka pasien putus berobat (lost to follow-up) tidak boleh lebih dari 10%, karena akan menghasilkan proporsi kasus pengobatan ulang yang tinggi
dimasa yang akan datang yang disebabkan karena ketidak-efektifan dari
pengendalian Tuberkulosis.
Menurunnya angka pasien putus berobat (lost to follow-up) karena peningkatan kualitas pengendalian TB akan menurunkan proporsi kasus
pengobatan ulang antara 10-20 % dalam beberapa tahun.
Sedangkan angka gagal untuk pasien baru TB paru BTA positif tidak boleh
lebih dari 4% untuk daerah yang belum ada masalah resistensi obat, dan tidak
boleh lebih besar dari 10% untuk daerah yang sudah ada masalah resistensi
obat.
8. Angka Keberhasilan Pengobatan (Treatment Success Rate = TSR)
Angka keberhasilan pengobatan adalah angka yang menunjukkan prosentase
pasien baru TB Paru Terkonfirmasi Bakteriologis yang menyelesaikan
pengobatan (baik yang sembuh maupun pengobatan lengkap) diantara pasien
baru TB paru Terkonfirmasi Bakteriologis yang tercatat. Dengan demikian angka
ini merupakan penjumlahan dari angka kesembuhan dan angka pengobatan
Rumus :
B. Supervisi
Supervisi merupakan bagian dari proses monitoring, yang bertujuan untuk
meningkatkan kinerja petugas, melalui suatu proses yang sistematis untuk
meningkatkan pengetahuan, keterampilan, sikap dan motivasi petugas. Supervisi
dilakukan secara berjenjang oleh Pusat, Provinsi dan Kabupaten/ Kota. Pada
saat melakukan supervisi diperlukan pelibatan Kementerian Kesehatan dan Dinas
Kesehatan terkait. Setiap institusi dapat menggunakan panduan supervisi sesuai
dengan kebutuhan program yang akan dilihat.
Hal-hal yang dilakukan selama supervisi adalah:
Observasi
Interview dan diskusi, termasuk mendiskusikan permasalahan yang ditemukan
Analisa pencatatan dan pelaporan
Manajemen interview
Stakeholder interview
Bantuan teknis
Mencari pemecahan permasalahan bersama-sama
Memberikan temuan, rekomendasi dan saran perbaikan
Unit terkait memanfaatkan hasil supervisi sebagai bahan untuk refleksi
keberhasilan dan perbaikan program, oleh karena itu seluruh catatan proses
supervisi disimpan dengan baik.
rtin
Jumlah pasien baru TB Paru
Terkonfirmasi Bakteriologis (sembuh + pengobatan lengkap)
Jumlah pasien baru TB Paru Terkonfirmasi
Bakteriologis yang diobati
X 100 %
BAB VI
PENUTUP
Dengan tersusunnya Petunjuk Teknis Penemuan Pasien TB-DM di Fasilitas
Kesehatan Rujukan Tingkat Lanjut, dapat digunakan sebagai acuan bagi petugas
kesehatan di FKRTL dalam meningkatkan penemuan pasien TB dan DM.
Petunjuk teknis ini tidak dapat dipisahkan dengan pedoman atau petunjuk teknis
yang lainya yang terkait dengan Fasilitas Kesehatan Rujukan Tingkat Lanjut
(FKRTL), Penanggulangan TB dan Penanggulangan DM.
Petunjuk Teknis ini akan terus disempurnakan dan diperbaharui sesuai dengan
perkembangan dan kemajuan ilmu pengetahuan dan teknologi.
DAFTAR PUSTAKA
1. Pedoman Nasional Pengendalian Tuberkulosis, Ditjen Pengendalian Penyakit dan Penyehatan Lingkungan, Kementerian Kesehatan RI, 2014
2. Pedoman Nasional Pelayanan Kedokteran Tatalaksana Tuberkulosis, Kementerian Kesehatan RI, 2013
3. Konsensus Pengendalian dan Pencegahan Diabetes Mellitus Tipe 2 di Indonesia, PB. PERKENI, Jakarta, 2011
4. Riset Kesehatan Dasar (RISKESDAS), Badang Penelitian dan Pengembangan, Kementerian Kesehatan RI, 2013
5. Alisjahbana, B., Van Crevel, R., Sahiratmadja, E., Den Heijer, M., Maya, A., Istriana, E., Van Der Meer, J. W. M. (2006). Diabetes mellitus is strongly associated with tuberculosis in Indonesia. International Journal of Tuberculosis and Lung Disease, 10, 696–700
6. Lönnroth, K., Roglic, G., & Harries, A. D. (2014). Improving tuberculosis prevention and care through addressing the global diabetes epidemic: from evidence to policy and practice. The Lancet. Diabetes & Endocrinology, 2(9), 730–9. doi:10.1016/S2213-8587(14)70109-3
7. WHO and the Union (2011). Collaborative Framework for Care and Control of Tuberculosis and Diabetes
8. WHO, ATS, KNCV, the Union, FHI 360, RIT/JATA, MSH (2014). International Standard for Tuberculosis Care, Diagnosis, Treatment and Public Health, 3rd Edition.
9. Departemen Ilmu Kedokteran Komunitas FKUI dan PERKENI (2013). Deteksi dini dan penatalaksanaan tuberkulosis & diabetes mellitus; panduan untuk pelayanan primer.
10. The Union, World Diabetes Foundation (2014). The Looming Co-Epidemic Of Tb-Diabetes:A Call To Action.
11. Ruslami R, Aarnoutse RE, Alisjahbana B, et al. Implicationsof the global increase of diabetes for tuberculosis control and patient care. Tropical Medicine and International Health 2010; 15: 1289-1299.
12. Jeon CY, Murray MB. 2008. Diabetes mellitus increasesthe risk of active tuberculosis: a systematic reviewof 13 observational studies. PLOS Medicine. S:e152.
13. Stevenson CR, Critchley JA, Forouhi NG, et al. 2007. Diabetesand the risk of tuberculosis: a neglected threat topublic health. Chronic Illness; 3: 228-245
14. Dooley KE, Chaisson RE. 2009. Tuberculosis and diabetes mellitus: convergence of two epidemics. Lancet InfectiousDiseases. 9: 737-746.
Belum pernah / kurang dari 1 bulan
Pernah diobati / lebih dari 1 bulan
Nama Faskes : ...
Kab/Kota : ...
No. Reg. Faskes : ...
Nomer Identitas kependudukan (NIK) : ...
inisiatif Pasien/keluarga
A. Gejala Ktaik DM
B. Faktor Resiko DM
Buang air kecil terus menerus(poliuria) serins Kaus dan marxtfn berlebtfun (poicipsia) Mudah lapar (polifagia)
Penurunan BB yang tidak jelas sebabnya Catatan :
1. Bila ditemukan 4 dari 4 gejala klasik, rujuk pasien ke poli DM / poli Endokrin untuk pemeriksaan lebih lanjut tanpa pemeriksaan GDS
2. Buila tidak ditemukan 4 dari 4 gejala klasik, tanyakan faktor resiko DM
Catatan :
Jika ditemukan salah satu faktor resiko, lakukan pemeriksaan GDS dengan spesimen darah vena
Bulan Tanggal No. Reg Lab
Hasil Pemeriksaan Darah Vena
GDS GDP TGT TTGO GPT HbA1C
IMT>25 Usia>45Tahun Riwaayat Hipertensi
RiwayatGangguan Lemak darah (kolesterol, HDL, LDL. Trigliserid) Riwayat DM pada keluarga
Riwayat melahirkan bayi > 4 kg / DM Gestasional Riwayat melahirkan BBLR
Riwayat sakit kardiovaskular (Jantung/stroke)
Riwayat penyakit kista ovarium/PCOS (Polycystic Ovary Syndrome Riwayat gula darah
KARTU PENG0BATAN PASIEN DM
Dirujuk Oleh Klasiikasi Pasien Berdasarkan
Riwayat Pengobatan Sebelumnya
36
Alamat PMO : Nama Faskes :
Alamat Lengkap : Kab/Kota :
Jenis Kelamin : L P No. Reg TB.03 Faskes :
Jika wanita usia subur : Hamil Tidak Hamil Tahun : Tanggal lahir : __/__/____ Umur : tahun bulan Provinsi : Berat badan : kg Tinggi badan : cm No. Reg TB.03 Kab/Kota : Parut BCG : Tidak ada Ada
Jumlah Skoring TB Anak: ……….………….…………..……… Tipe Diagnosis Klasifikasi berdasarkan lokasi anatomi
……….. Terkonfirmasi bakteriologis TB Paru
Terdiagnosis klinis TB Ekstraparu, Lokasi………..
Klasifikasi berdasarkan riwayat pengobatan sebelumnya
Baru Kambuh
Diobati setelah gagal Diobati setelah putus berobat (lost to follow up) Lain‐lain Riwayat pengobatan sebelumnya tidak diketahui
Klasifikasi berdasarkan status HIV
Positif Negatif Tidak diketahui
Dirujuk oleh : Inisiatif Pasien/Keluarga Anggota Masyarakat/Kader ……… Faskes………. Dokter Praktek Mandiri………...….
*) Tulislah 1+, 2+, 3+, scanty, atau Neg sesuai hasil pemeriksaan dahak Poli Lain………. Lain‐lain……….….
Pemeriksaan Lain‐lain Pindahan dari:
● Uji Tuberkulin: ……….. mm (Indurasi bukan eritema) Nama Faskes : ……… Kab/Kota : ………
Terapi DM OHO Inj. Insulin
Hasil Pemeriksaan Contoh Uji (Sesuai dengan TB.05)
Hasil pemeriksaan kontak*)
1 0
2
No. Reg Lab BTA*) Biakan
Nomor Induk
Kependudukan (NIK) :
Tes Cepat
Tipe Diagnosis dan Klasifikasi Pasien TB
Nama Faskes :_________________________ No. Telp. : _______________________ Nama Dokter Pengirim :_________________________
Nama Terduga / Pasien TB :_________________________ Umur : tahun Nomor Induk Kependudukan :
Jenis Kelamin : Laki-laki Perempuan
Alamat lengkap :___________________________________________________________ ___________________________________________________________
Jenis Terduga/ Pasien TB
Kabupaten/ Kota :____________________________ TB TB ANAK
Provinsi :____________________________ TB HIV TB RO
No. Identitas Sediaan (sesuai Daftar Terduga di TB.06 / TB 06 RO) Alasan Pemeriksaan :
……/………/………/……… Diagnosis TB Diagnosis TB RO
Tgl. Pengambilan contoh uji : ______________ Pemantauan Kemajuan pengobatan : Tanggal pengiriman contoh uji : ______________ Bulan ke :
Tanda tangan pengambil contoh uji : ______________ Pemeriksaan ulang pasca pengobatan :
Bulan ke :
Jenis & Jumlah Pemeriksaan Lokasi Anatomi
BTA x………. Paru No.Reg.TB/TB RO Faskes :
Tes cepat GX……… Ekstraparu No.Reg.TB/TB RO Kab/ Kota : ________ Tes Cepat LPA………. Lokasi :
Biakan x ……… Uji Kepekaan Lini 1…………..
Uji Kepekaan Lini 2………….. Secara visual dahak tampak (berilah √pada kotak)
Nanah lendir Bercak darah Air liur
Contoh Uji Sewaktu / Pagi
Dahak Sewaktu / Pagi
Lainnya ……… Sewaktu / Pagi
………, ………..20………..
(………..)
Nama jelas dokter pengirim
No. Register Lab. (sesuai Buku Register Lab TB.04/ TB.04 RO) : ………
Sewaktu/Pagi
Sewaktu/Pagi
Sewaktu/Pagi
Mengetahui
Tanda tangan pemeriksa Dokter PJ pemeriksaan Lab
(……….) (……….)
*) Diisi sesuai dengan kode huruf sesuai identitas sediaan/ waktu pengambilan dahak.
**) Beri tanda rumput pada hasil pemeriksaan/ tingkat positif yang sesuai. ***) Isi dengan jumlah BTA/ koloni yang ditemukan
****) Untuk kolom INH dan Rif diisi : R : resisten S : sensitif
Untuk kolom MTB diisi MTB:Mycobacterium Tuberculosis, NTM: Non TuberculKriteria Suspek MDR
Diisi R: resisten, S: Sensitif Sewaktu/Pagi
Neg Invalid Error No result
Hasil Biakan**)
HASIL PEMERIKSAAN BAKTERIOLOGIS TB
Contoh Uji*)
Hasil Pemeriksaan Mikroskopis (BTA/lainnya)**)
Hasil Tes Cepat Lain (LPA)****) Hasil Tes Cepat Xpert MTB/RIF**)
+++
Hasil Uji Kepekaan*****)
H