Informasi Dokumen
- Penulis:
- Dr. Ratna Dewi Puspita Sari, S.Ked., Sp.OG
- Dr. Arif Yudho Prabowo, S.Ked
- Pengajar:
- Dr.dr. Muhartono, S.Ked., M.Kes., Sp.PA
- Sekolah: Universitas Lampung
- Mata Pelajaran: Pendidikan Dokter
- Topik: Perdarahan Pada Kehamilan Trimester 1
- Tipe: Buku Ajar
- Tahun: 2018
- Kota: Bandar Lampung
Ringkasan Dokumen
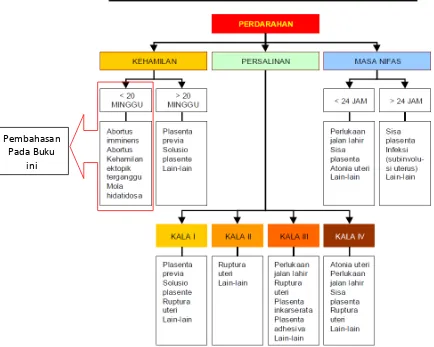
I. PERDARAHAN PADA KEHAMILAN TRIMESTER 1
Perdarahan pada kehamilan trimester pertama adalah masalah yang umum namun serius, yang berpotensi membahayakan kesehatan ibu dan janin. Dalam konteks pendidikan, pemahaman mengenai perdarahan ini sangat penting bagi mahasiswa kedokteran. Buku ajar ini bertujuan untuk memberikan pengetahuan mendalam tentang definisi, klasifikasi, dan penyebab perdarahan, sehingga mahasiswa dapat mengidentifikasi dan menangani kondisi ini dengan tepat. Dengan memahami topik ini, mahasiswa diharapkan dapat meningkatkan keterampilan klinis mereka dalam menangani kasus-kasus yang berkaitan dengan perdarahan pada kehamilan.
1.1 Definisi Perdarahan
Perdarahan pervaginam pada kehamilan muda didefinisikan sebagai perdarahan yang terjadi sebelum usia kehamilan 22 minggu. Buku ajar ini menjelaskan bahwa meskipun kehamilan normal tidak disertai perdarahan, banyak wanita mengalami perdarahan pada trimester pertama. Pemahaman ini penting untuk mahasiswa agar dapat membedakan antara kondisi normal dan patologis, serta untuk memberikan perawatan yang tepat kepada pasien.
1.2 Klasifikasi Perdarahan
Perdarahan pada kehamilan muda dapat diklasifikasikan menjadi beberapa kategori, termasuk abortus, kehamilan ektopik, dan mola hidatidosa. Klasifikasi ini membantu mahasiswa dalam memahami berbagai penyebab perdarahan dan implikasinya terhadap kesehatan ibu dan janin. Melalui pemahaman ini, mahasiswa dapat mengembangkan pendekatan diagnostik yang tepat dan merumuskan rencana perawatan yang efektif.
1.3 Penyebab Perdarahan
Penyebab perdarahan pada kehamilan trimester pertama meliputi abortus, kehamilan ektopik, dan mola hidatidosa. Buku ajar ini memberikan penjelasan mendetail tentang masing-masing kondisi, termasuk etiologi, gejala klinis, dan penanganan. Dengan memahami penyebab-penyebab ini, mahasiswa dapat lebih siap untuk menghadapi situasi darurat dan memberikan perawatan yang sesuai bagi pasien yang mengalami perdarahan.
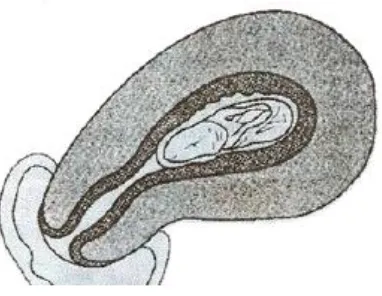
II. ABORTUS
Abortus merupakan pengeluaran hasil konsepsi sebelum janin dapat hidup di luar kandungan, dan menjadi salah satu penyebab utama perdarahan pada kehamilan trimester pertama. Buku ajar ini membahas definisi, etiologi, jenis-jenis abortus, dan penanganannya. Dengan memahami abortus, mahasiswa diharapkan dapat mengenali tanda-tanda dan gejala yang terkait, serta melakukan intervensi yang diperlukan untuk menjaga kesehatan ibu.
2.1 Definisi Abortus
Definisi abortus mencakup pengeluaran hasil konsepsi sebelum usia kehamilan 20 minggu. Buku ini menjelaskan batasan ini dan pentingnya diagnosis dini untuk mencegah komplikasi. Pemahaman ini sangat penting bagi mahasiswa untuk dapat memberikan informasi yang akurat kepada pasien mengenai risiko dan pilihan yang ada.
2.2 Etiologi Abortus
Abortus dapat terjadi karena berbagai faktor, termasuk kelainan kromosom, infeksi, dan masalah pada plasenta. Buku ajar ini menguraikan etiologi secara rinci, yang memungkinkan mahasiswa untuk memahami faktor risiko dan mengedukasi pasien tentang pencegahan. Pengetahuan ini juga penting dalam pengambilan keputusan klinis.
2.3 Penanganan Abortus
Penanganan abortus melibatkan pendekatan medis dan bedah, tergantung pada jenis dan tingkat keparahan kondisi. Buku ini memberikan panduan tentang penatalaksanaan yang tepat, yang membantu mahasiswa dalam merencanakan perawatan dan memberikan dukungan emosional kepada pasien. Hal ini sangat penting untuk meningkatkan hasil klinis dan kepuasan pasien.
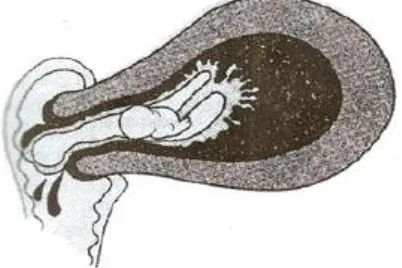
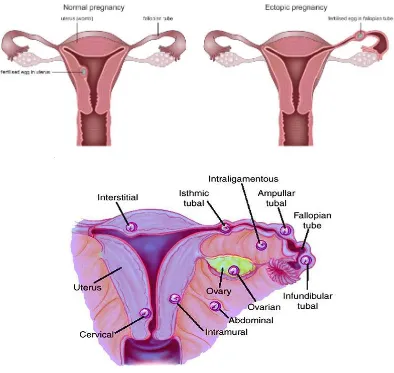
III. KEHAMILAN EKTOPIK
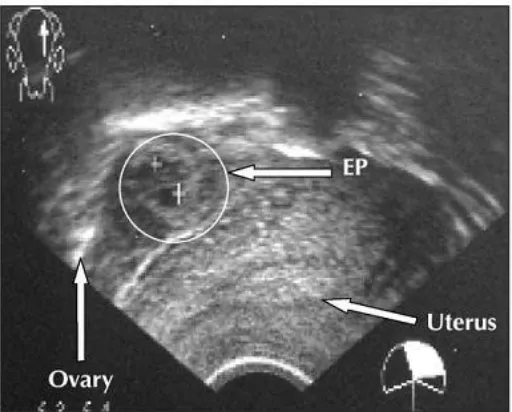
Kehamilan ektopik adalah kondisi serius di mana embrio berkembang di luar rahim, biasanya di tuba falopi. Buku ajar ini membahas definisi, epidemiologi, faktor risiko, dan penanganan kehamilan ektopik. Pemahaman tentang kehamilan ektopik sangat penting bagi mahasiswa untuk mengenali gejala dan melakukan diagnosis dini, yang dapat menyelamatkan nyawa pasien.
3.1 Definisi Kehamilan Ektopik
Kehamilan ektopik didefinisikan sebagai pertumbuhan embrio di luar rongga rahim. Buku ini menjelaskan lokasi umum terjadinya kehamilan ektopik dan pentingnya diagnosis cepat. Mahasiswa perlu memahami kondisi ini untuk dapat memberikan perawatan yang tepat dan mencegah komplikasi serius.
3.2 Epidemiologi dan Faktor Risiko
Buku ajar ini mencakup epidemiologi kehamilan ektopik serta faktor risiko yang terkait, seperti penggunaan kontrasepsi dan riwayat infeksi panggul. Pemahaman ini membantu mahasiswa dalam mengidentifikasi pasien yang berisiko dan melakukan tindakan pencegahan yang sesuai.
3.3 Penanganan Kehamilan Ektopik
Penanganan kehamilan ektopik sering kali memerlukan intervensi bedah. Buku ini memberikan panduan tentang prosedur yang tepat, termasuk laparotomi dan salpingektomi. Pengetahuan ini penting bagi mahasiswa untuk memahami langkah-langkah yang perlu diambil dalam situasi darurat.
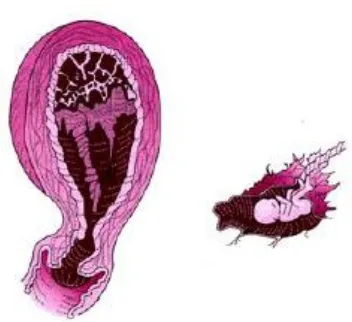
IV. MOLA HIDATIDOSA
Mola hidatidosa adalah kehamilan abnormal yang ditandai dengan pertumbuhan jaringan trofoblas yang tidak normal. Buku ajar ini menjelaskan definisi, jenis, dan penanganan mola hidatidosa. Dengan memahami kondisi ini, mahasiswa dapat mengenali gejala dan melakukan diagnosis yang tepat, serta merencanakan perawatan yang sesuai.
4.1 Definisi Mola Hidatidosa
Mola hidatidosa didefinisikan sebagai kehamilan yang tidak normal di mana tidak terdapat janin, dan seluruh vili korialis mengalami perubahan hidropik. Buku ini menjelaskan pentingnya diagnosis dini untuk mencegah komplikasi lebih lanjut. Mahasiswa perlu memahami definisi ini untuk dapat memberikan informasi yang akurat kepada pasien.
4.2 Penanganan Mola Hidatidosa
Penanganan mola hidatidosa biasanya melibatkan prosedur bedah untuk mengeluarkan jaringan abnormal. Buku ini memberikan panduan tentang penatalaksanaan yang tepat, yang membantu mahasiswa dalam merencanakan perawatan dan memberikan dukungan kepada pasien. Hal ini sangat penting untuk meningkatkan hasil klinis dan kepuasan pasien.
Referensi Dokumen
- Buku Saku Pelayanan Kesehatan Ibu di Fasilitas Kesehatan Dasar dan Rujukan Pedoman Bagi Tenaga Kesehatan Edisi Pertama ( Kementerian Kesehatan Republik Indonesia )
- Handbook of Obstetrics & Gynecology Tenth Edition ( Pernoll ML )
- Gynecology and Obstetrics. Current Clinical Strategies ( Paul DC, Johnson SM )
- Current Diagnosis & Treatment Obstetrics & Gynecology Tenth Edition ( DeCherney AH, Nathan L, Goodwin TM, Laufer N )
- Manajemen dan Rujukan Perdarahan Postpatum dalam Upaya Penurunan Morbiditas dan Mortalitas Maternal ( Hadijono S )