BAGIAN
BAGIAN RADIOLOGI RADIOLOGI REFERATREFERAT FAKULTAS
FAKULTAS KEDOKTERAN KEDOKTERAN Juli Juli 20172017 UNIVERSITAS HALU OLEO
UNIVERSITAS HALU OLEO
GAMBARAN RADIOLOGI KISTA, KAVITAS, BULLA, BLEB, DAN GAMBARAN RADIOLOGI KISTA, KAVITAS, BULLA, BLEB, DAN
PNEUMATOCELE PNEUMATOCELE
Oleh : Oleh :
I Putu Wira Putra Suherman, S.Ked I Putu Wira Putra Suherman, S.Ked
K1A1 13 081 K1A1 13 081
Pembimbing : Pembimbing :
dr. Albertus Varera, Sp.Rad dr. Albertus Varera, Sp.Rad
BAGIAN RADIOLOGI BAGIAN RADIOLOGI
RUMAH SAKIT UMUM PENDIDIKAN BAHTERAMAS RUMAH SAKIT UMUM PENDIDIKAN BAHTERAMAS FAKULTAS KEDOKTERAN UNIVERSITAS HALU OLEO FAKULTAS KEDOKTERAN UNIVERSITAS HALU OLEO
KENDARI KENDARI
2017 2017
HALAMAN PENGESAHAN HALAMAN PENGESAHAN
Judul
Judul : : Gambaran Gambaran Radiologi Radiologi Kista, Kista, Kavitas, Kavitas, Bulla, Bulla, Bleb Bleb dandan Pneumatocele
Pneumatocele Nama
Nama : I Putu Wira Putra Suherman, S.Ked: I Putu Wira Putra Suherman, S.Ked Stambuk
Stambuk : : K1A1 K1A1 13 13 081081 Bagian
Bagian : : RadiologiRadiologi Fakultas
Fakultas : : KedokteranKedokteran
Telah disetujui oleh: Telah disetujui oleh:
Pembimbing Penguji
Pembimbing Penguji
dr.
dr. Albertus Albertus Varera, Varera, Sp.Rad Sp.Rad dr. dr. Albertus Albertus Varera, Varera, Sp.RadSp.Rad NIP.
NIP. 19800229 19800229 200604 200604 1 1 004 004 NIP. NIP. 19800229 19800229 200604 200604 1 1 004004
Mengetahui, Mengetahui,
Kepala SMF-Bagian Radiologi, Kepala SMF-Bagian Radiologi,
dr. Metrila Harwati, M.Kes,. Sp.Rad dr. Metrila Harwati, M.Kes,. Sp.Rad
NIP. 19810828 200903 2 001 NIP. 19810828 200903 2 001
GAMBARAN RADIOLOGI KISTA, KAVITAS, BULLA, BLEB, DAN GAMBARAN RADIOLOGI KISTA, KAVITAS, BULLA, BLEB, DAN
PNEUMATOCELE PNEUMATOCELE
I Putu Wira Putra Suherman, Albertus Varera I Putu Wira Putra Suherman, Albertus Varera
I.
I. PENDAHULUANPENDAHULUAN
Paru adalah organ tubuh yang berperan dalam sistem pernapasan Paru adalah organ tubuh yang berperan dalam sistem pernapasan (respirasi) yaitu proses pengambilan oksigen (O2) dari udara bebas saat (respirasi) yaitu proses pengambilan oksigen (O2) dari udara bebas saat menarik napas, melalui saluran napas (bronkus) dan sampai di dinding alveoli menarik napas, melalui saluran napas (bronkus) dan sampai di dinding alveoli (kantong udara), O2 akan ditransfer ke pembuluh darah yang di dalamnya (kantong udara), O2 akan ditransfer ke pembuluh darah yang di dalamnya mengalir antara lain sel sel darah merah untuk dibawa ke sel-sel di berbagai mengalir antara lain sel sel darah merah untuk dibawa ke sel-sel di berbagai organ tubuh lain sebagai energi dalam proses metabolisme. Pada tahap organ tubuh lain sebagai energi dalam proses metabolisme. Pada tahap berikutnya
berikutnya setelah setelah metabolisme metabolisme maka maka sisa-sisa sisa-sisa metabolisme metabolisme itu itu terutamaterutama karbondioksida (CO2) akan dibawa darah untuk dibuang kembali ke udara karbondioksida (CO2) akan dibawa darah untuk dibuang kembali ke udara bebas
bebas melalui melalui paru paru pada pada saat saat membuang membuang napas. napas. Karena Karena fungsinya fungsinya itu itu dapatdapat dipahami bahwa paru paling terbuka dengan polusi udara yang diisap termasuk dipahami bahwa paru paling terbuka dengan polusi udara yang diisap termasuk asap rokok yang dihisap dengan penuh kesengajaan itu. Berbagai kelainan asap rokok yang dihisap dengan penuh kesengajaan itu. Berbagai kelainan dapat menganggu sistem pernapasan itu, antara lain udara berpolusi sehingga dapat menganggu sistem pernapasan itu, antara lain udara berpolusi sehingga kadar O2 sedikit, gangguan di saluran napas/paru, jantung atau gangguan pada kadar O2 sedikit, gangguan di saluran napas/paru, jantung atau gangguan pada darah. Secara umum gangguan pada saluran napas dapat berupa sumbatan pada darah. Secara umum gangguan pada saluran napas dapat berupa sumbatan pada jalan
jalan napas napas (obstruksi) (obstruksi) atau atau gangguan gangguan yang yang menyebabkan menyebabkan paru paru tidak tidak dapatdapat kembang secara sempurna (restriktif).
kembang secara sempurna (restriktif).(1)(1)
Kista adalah pertumbuhan abnormal berupa kantung (pocket, pouch) Kista adalah pertumbuhan abnormal berupa kantung (pocket, pouch) yang tumbuh abnormal di organ tubuh. Kista ada yang berisi udara, cairan, yang tumbuh abnormal di organ tubuh. Kista ada yang berisi udara, cairan, nanah, atau bahan-bahan lain. Para ahli memperkirakan adanya hubungan nanah, atau bahan-bahan lain. Para ahli memperkirakan adanya hubungan antara peran genetik pada pertumbuhan kista. Salah satu yang tersering adalah antara peran genetik pada pertumbuhan kista. Salah satu yang tersering adalah kista paru. Kista paru ditandai oleh adanya pertumbuhan jaringan abnormal kista paru. Kista paru ditandai oleh adanya pertumbuhan jaringan abnormal pada
pada paru-paru. paru-paru. Faktor Faktor pemicu pemicu kista kista saat saat ini ini banyak banyak sekali, sekali, di di antaranyaantaranya pencemaran
Asap kendaraan, misalnya, mengandung dioksin yang dapat memperlemah Asap kendaraan, misalnya, mengandung dioksin yang dapat memperlemah daya tahan tubuh, termasuk daya tahan seluruh selnya. Kondisi ini merupakan daya tahan tubuh, termasuk daya tahan seluruh selnya. Kondisi ini merupakan pemicu
pemicu munculnya munculnya kista. kista. Kalau Kalau dalam dalam satu satu keluarga keluarga ada ada kerabat kerabat dekat, dekat, sepertiseperti adik ibu, yang mengidap kista paru, maka gampang ditebak bahwa yang adik ibu, yang mengidap kista paru, maka gampang ditebak bahwa yang bersangkutan
bersangkutan punya punya bakat bakat kista di kista di parunya. parunya. Makanan Makanan yang mengandyang mengandung lemakung lemak tinggi pun bisa menja
tinggi pun bisa menjadi zat penyubur tumbuhnya kista. “Itu terjadi karenadi zat penyubur tumbuhnya kista. “Itu terjadi karena
adanya zat-zat lemak dalam makanan tersebut yang tidak dipecah dalam proses adanya zat-zat lemak dalam makanan tersebut yang tidak dipecah dalam proses metabolisme tubuh.
metabolisme tubuh. (2),(3) (2),(3)
Kavitas didefinisikan sebagai keadaan patologis dengan gambaran gas Kavitas didefinisikan sebagai keadaan patologis dengan gambaran gas yang mengisi ruang dalam zona konsolidasi paru atau dalam massa atau nodul, yang mengisi ruang dalam zona konsolidasi paru atau dalam massa atau nodul, yang terbentuk oleh ekspulsi bagian nekrotik pada lesi melalui cabang bronkus yang terbentuk oleh ekspulsi bagian nekrotik pada lesi melalui cabang bronkus dan secara radiologi akan tampak gambaran lusen dalam zona konsolidasi paru, dan secara radiologi akan tampak gambaran lusen dalam zona konsolidasi paru, massa atau nodul dengan area lusen dalam paru mungkin dapat berisi cairan massa atau nodul dengan area lusen dalam paru mungkin dapat berisi cairan dengan gambaran
dengan gambaranair-fluid level air-fluid level yang dikelilingi dinding dengan ketebalan yang yang dikelilingi dinding dengan ketebalan yang
bervariasi
bervariasi (>4 mm). (>4 mm). Kavitas biasKavitas biasanya disebabkan anya disebabkan oleh karoleh karsinoma bronkosinoma bronkogenik,genik, metastase paru, vaskulitis, dan penyakit infeksius seperti abses paru, septik metastase paru, vaskulitis, dan penyakit infeksius seperti abses paru, septik emboli,
emboli, tuberkulosis dan tuberkulosis dan infeksi infeksi jamur.jamur.(4)(4)
Bullae adalah ruang berisi udara (diameter mulai dari 1 cm sampai sangat Bullae adalah ruang berisi udara (diameter mulai dari 1 cm sampai sangat besar)
besar) dalam dalam parenkim parenkim paru-paru paru-paru yang yang terjadi terjadi karena karena adanya adanya deteriorasideteriorasi jaringan
jaringan alveolar. alveolar. Bulla Bulla mirip mirip dengan dengan bleb bleb yaitu yaitu pengumpulan pengumpulan udara udara didi subpleura, di antara lapisan-lapisan pleura viseral, yang disebabkan oleh subpleura, di antara lapisan-lapisan pleura viseral, yang disebabkan oleh rupturnya alveolus. Udara masuk melalui jaringan interstitial ke dalam lapisan rupturnya alveolus. Udara masuk melalui jaringan interstitial ke dalam lapisan fibrosa tipis pleura visera. Hal ini mirip dengan aneurisma yang terjadi pada fibrosa tipis pleura visera. Hal ini mirip dengan aneurisma yang terjadi pada dinding arteri. Biasanya timbul di bagian apikal paru-paru. Secara dinding arteri. Biasanya timbul di bagian apikal paru-paru. Secara histopatologis, bulla tampak mempunyai dinding fibrosa dengan trabekulasi histopatologis, bulla tampak mempunyai dinding fibrosa dengan trabekulasi yang dibentuk oleh sisa-sisa septum alveolar. Bulla paru-paru hampir selalu yang dibentuk oleh sisa-sisa septum alveolar. Bulla paru-paru hampir selalu multiple, tetapi berada dalam satu segmen atau lobus. Lokasi bulla tersering multiple, tetapi berada dalam satu segmen atau lobus. Lokasi bulla tersering adalah di lobus atas paru-paru. Bulla berukuran besar (lebih dari 50% adalah di lobus atas paru-paru. Bulla berukuran besar (lebih dari 50% hemitoraks) di lobus kanan paru-paru, yang biasa dijumpai pada pria usia muda hemitoraks) di lobus kanan paru-paru, yang biasa dijumpai pada pria usia muda
atau setengah baya, biasa disebut giant bullous emphysema atau vanishing lung syndrome, terutama bila bulla memenuhi hampir seluruh hemitoraks.(5 – 7)
Blebs paru adalah suatu ruang interstitial subpleural yang berisi udara, dengan ukuran diameter tidak lebih dari 1-2 cm. Dindingnya tebal kurang dari 1 mm. Jika pecah, dapat menyebabkan udara masuk ke ruang pleura sehingga menghasilkan pneumotoraks spontan. Bleb dianggap terjadi sebagai akibat pecahnya alveolar subpleural, karena kelebihan serat elastis. Bullae paru mirip seperti blebs, berupa ruang udara kistik yang memiliki dinding tipis (kurang dari 1 mm). Perbedaan antara blebs dan bullae umumnya dianggap ukurannya. Jika blebs menjadi lebih besar atau bersatu membentuk kista yang lebih besar, maka dapat menjadi bulla. Jika pneumotoraks tidak terjadi, atau bulla menjadi sangat besar, biasanya tidak ada gejala. Pasien dengan blebs biasanya memiliki emfisema.(8)
Pneumatocele merupakan kantong berbentuk kista berdinding tipis < 1 mm berisi gas yang terbentuk dari parenkim paru. Kejadiannya biasanya berhubungan dengan pneumonia akut. Merupakan emfisema interstitiel murni, dimana dindingnya terdiri dari tunika adventitia alveolus atau bronkiol yang menggembung karea desakan Biasanya ditemukan multiple pada basal paru. Pneumatocele bisa menjadi lesi emphysematous tunggal tapi lebih sering berlapis banyak, berdinding tipis, berventilasi air, seperti cavities. Paling sering, Pneumatocele terjadi sebagai sequela terhadap pneumonia akut, umumnya disebabkan oleh Staphylococcus aureus. Namun, pembentukan Pneumatocele juga terjadi pada agen lain, termasuk Streptococcus pneumoniae, Haemophilus influenzae, Escherichia coli, streptokokus grup A, Serratia marcescens, Klebsiella pneumoniae, adenovirus, dan tuberkulosis. Pneumatocele umumnya diamati segera setelah perkembangan pneumonia namun dapat diamati pada gambaran radiologi thoraks awal.(9,10)
II. INSIDENS DAN EPIDEMIOLOGI a. Kista
Kista paru merupakan salah satu penyakit yang cukup sering terjadi. Di kalangan perokok khususnya, penyakit ganas ini telah menjadi ancaman utama. Kista paru ditandai oleh adanya pertumbuhan jaringan abnormal pada paru-paru. Kelainan kongenital kista paru sering dijumpai secara tidak sengaja. Biasanya pada janin kelainan ini ditemukan pada pemeriksaan ultrasonografi. Gejala yang ditemukan intrauterin berupa hidrop fetalis, kelainan jantung, polihidramion dan adanya kelainan kongenital lain. Insiden secara pasti tidak diketahui, di duga sebesar 25% dari keseluruhan kelainan kongenital paru janin.(3)
b. Kavitas
Prevalensi kavitas dengan proses tertentu sangat bervariasi. Secara umum, proses tertentu cenderung membentuk kavitas lebih sering daripada yang lain. Misalnya Mycobacterium tuberculosis Umumnya kavitas
memiliki prevalensi tertinggi di antara penderita dengan penyakit paru-paru dari infeksi apapun, mungkin karena ini Patogen menyebabkan nekrosis kaseosa. Dalam kasus Mycobacterium tuberculosis, kecenderungan untuk
membentuk kavitas jelas menguntungkan penyebaran organisme karena kavitas mengandung sejumlah besar organisme, yang kemudian dapat di tularkan melalui udara secara efisien dan dikirim ke host rentan lainnya. Patogen lainnya, seperti Klebsiella pneumoniae terkait dengan nekrosis paru pyogenic ekstensif dan sering membentuk kavitas. Namun, organisme yang menyebabkan subakut atau Infeksi paru kronis (misalnya
Mycobacteria dan jamur) tampaknya lebih sering dikaitkan dengan kavitas
daripada organisme yang menyebabkan infeksi paru akut (mis., Virus Dan S. pneumoniae).(4,11)
c. Blebs dan bullae
Di Eropa dan Amerika Utara. Peran dari Blebs, bullae, atau emfisema dalam perubahan dan perkembangannya Pneumotorax spontan terus menjadi masalah kontroversi. Beberapa peneliti menggunakan teknik diagnostik modern, 75 sampai 100% Pasien dengan pneumotorax spontan tercatat memiliki blebs dan bulla paru. Peneliti rata-rata menggunakan CT-scan sebagai dasar diagnostik, untuk menentukan prevalensi blebs dan bulla paru.(5,7,8,12)
d. Pneumatocele
Kejadian pembentukan pneumatocele post infectious berkisar antara 2-8% dari semua kasus pneumonia pada anak-anak. Namun, frekuensinya bisa mencapai 85% pada pneumonia akibat golongan staphylococcal. Bayi yang berusia kurang dari 1 tahun menyumbang tiga perempat dari kasus pneumonia stafilokokus. Karena pneumatoceles umumnya berkembang sebagai komplikasi pneumonia staphylococcus, pneumatoceles lebih sering
ditemukan pada bayi dan anak kecil. Satu studi melaporkan bahwa 70% pneumatoceles terjadi pada anak-anak di bawah 3 tahun.(9 – 11)
III. ETIOLOGI a. Kista
Meskipun etiologi sebenarnya dari tumor jinak pada paru belum diketahui dengan pasti, namun kemungkinan penyebabnya adalah suatu respon hipersensitivitas, keturunan, infeksi maupun bahan kimia. Biasanya muncul pada usia 30-50 tahun dan sangat jarang ditemukan pada anak.(3,11)
b. Kavitas
Kavitas bisa terbentuk akibat keganasan, infeksi, pembengkakan atau kongenital:
Karsinoma bronkogenik primer (terutama karsinoma sel skuamosa) Kavitas pada metastase paru
- Karsinoma sel skuamosa
- Adenokarsinoma, mis. Saluran gastrointestinal, payudara - Sarkoma
2) Infeksi
Tuberkulosis paru
Abses dengan kavitas pada infeksi pneumonia paru Septic pulmonary emboli
Infeksi langka lainnya seperti: coccidioidomycosis pulmonary,
actinomycosis pulmonary, Nocardiosis pulmonary, melioidosis,
cryptococcosis pulmonary.(4,13)
c. Blebs dan Bulla
Etiologi blebs dan bullae dianggap dasarnya sama seperti pada Emfisema, dan telah dikaitkan dengan batuk kronis, hilangnya elastisitas, Bronkospasme, alergi, bronkial rekuren Infeksi, atau sekunder akibat dinding dada Perubahan tampaknya cukup besar. Jenis mekanisme check valve ada Pada beberapa waktu atau lainnya, dengan hasil peningkatan intrabronchiolar atau intra alveolar. Tekanan menyebabkan kista balon yang pada pembentukan berjalan dengan cepat dalam ukuran.(5,8)
d. Pneumatocele
Meskipun pneumatocel terlihat pada semua kelompok usia, mereka paling sering ditemui pada masa bayi Mayoritas pneumatoceles terjadi sebagai akibat pneumonia (pneumatocele post-menular). Agen penyebabnya meliputi: Staphylococcus aureus (paling umum), Streptococcus pneumoniae, Haemophilus influenzae, Escherichia coli ,Streptokokus grup A, Klebsiella pneumoniae, Adenovirus, dan Tuberkulosis paru primer.
diantaranya: Trauma: trauma biasanya tumpul Ventilasi tekanan positif, terutama pada neonatus prematur.(9,10,14)
IV. PATOFISIOLOGI a. Kista
Kista paru biasanya dialami oleh para lelaki yang merokok. Seperti yang kita ketahui, para perokok memiliki paru-paru yang abnormal. Kondisi nya sudah tidak lagi sama dengan keadaan semula.
Terbentuknya kista paru merupakan hiperinflasi udara kedalam parenkim paru melalui suatu celah berupa klep akibat suatu peradangan kronis. Kista paru dapat pula disebabkan kelainan congenital yamg secara radiologic tidak dapat dibedakan dengan kista paru didapat ( akibat peradangan ).(13)
Banyak jenis penyakit paru-paru mengarah ke pembentukan kista di paru-paru. Kelainan yang ditandai adanya udara dalam rongga dada bisa berkembang menjadi penyakit termasuk Langerhans sel histiocytosis, lymphaniomyomatosis, kista bronkiectasis, honeycombing dan confluent centrilobular empisema, paraseptal empisema dan bullae.
Berbagai mekanisme pembentukan kista susulan, termasuk penyumbatan pembuluh darah atau ischemic necrosis, dilatation bronchi, gangguan jaringan elastik paru, remodeling paru-paru, refractile fibrosis, dan check-valve effect stenosis bronchiolar. Perbandingan perubahan ukuran kista selama pernapasan, perlu untuk mem pertimbangkan apakah ekspirasi memadai, dan akhirnya, intrathoracic anteroposterior atau garis tengah melintang sudah teratur.(5,13)
Gambar 1. Gambaran Lung Cyst dengan dinding regular ukuran < 3 mm(13)
b. Kavitas
Kavitas merupakan hasil dari salah satu dari sejumlah proses patologis yang meliputi nekrosis supuratif (misalnya, abses paru piogenik), nekrosis kaseosa (misalnya, tuberkulosis), nekrosis iskemik (misalnya, infark paru), dilatasi kistik struktur paru (misalnya, obstruksi katup bola dan pneumonia pneumositis), atau perubahan jaringan paru oleh struktur kistik (misalnya, echinococcus). Selain itu, proses keganasan mungkin
membentukan kavitas terkait nekrosis akibat pengobatan. Kemungkinan bahwa proses pembentukan kavitas tergantung pada kedua faktor yaituhost
dan sifat dari proses patogenik yang mendasari.(4)
Secara umum, beberapa proses tertentu cenderung membentuk kavitas lebih sering dibandingkan yang lainnya. Sebagai contoh,
Mycobacterium tuberculosis umumnya memiliki prevalensi tertinggi
membentuk kavitas di antara beberapa penyakt infeksi lainnya. Mungkin dikarenakan patogen ini menyebabkan nekrosis kaseosa yang luas. Pada kasus tuberkulosis, kecenderungan untuk membentuk kavitas jelas
meningkatkan penyebaran organisme karena kavitas mengandung sejumlah besar organisme, dan kemudian dengan mudah ditularkan ke host lain yang
rentan. Patogen lain, seperti Klebsiella pneumoniae yang berhubungan
dengan nekrosis piogenik yang luas juga sering membentuk kavitas.(15)
Predileksi untuk membentuk kavitas nekrotik mungkin dikarenakan respon inflamasi yang mendasari bersamaan dengan aspirasi asam lambung atau faktor spesifik organisme, seperti endotoksin. Pada umumnya, organisme subakut atau infeksi paru kronis (misalnya, mikobakterium dan jamur) tampaknya lebih sering dikaitkan dengan terbentuknya kavitas dari pada infeksi paru akut (misalnya virus dan Streptococcus pneumoniae).
Aturan ini memiliki banyak pengecualian (misalnya, pneumonia nekrositis akibatStaphylococcus aureus dan K. Pneumonia).(13)
Gambar 2. Gambaran Histopatologi Kavitas dengan dinding tebal irreguler ukuran > 3 mm(13)
c. Bullae dan Blebs
Bulla adalah ruang berisi udara (diameter mulai dari 1 cm sampai sangat besar) dalam parenkim paru-paru yang terjadi karena adanya deteriorasi jaringan alveolar. Bulla mirip dengan bleb yaitu pengumpulan udara di subpleura, di antara lapisan-lapisan pleura viseral, yang disebabkan
oleh rupturnya alveolus. Udara masuk melalui jaringan interstitial ke dalam lapisan fibrosa tipis pleura visera. Hal ini mirip dengan aneurisma yang terjadi pada dinding arteri. Biasanya timbul di bagian apikal paru-paru. Bleb-bleb kecil dapat bersatu membentuk bleb yang lebih besar, atau tidak jarang bleb dapat pula multiple dan tersebar merata di permukaan atas paru- paru. Bleb terjadi saat udara meninggalkan paru, seperti pada alveoli yang
ruptur dan terkumpul diantara pleura visceralis dan parenkim paru. Ukuran diameter biasanya kurang dari satu hingga beberapa sentimeter. sedangkan bulla adalah rongga berisi udara di dalam parenkim paru yang disebabkan oleh penyatuan alveoli yang berdekatan akibat kerusakan septa jaringan ikat.(2,5)
Secara histopatologis, bulla tampak mempunyai dinding fibrosa dengan trabekulasi yang dibentuk oleh sisa-sisa septum alveolar. Bulla paru-paru hampir selalu multiple, tetapi berada dalam satu segmen atau lobus. Lokasi bulla tersering adalah di lobus atas paru-paru. Bulla berukuran besar (lebih dari 50% hemitoraks) di lobus kanan paru-paru, yang biasa dijumpai pada pria usia muda atau setengah baya, biasa disebut giant bullous emphysema atau vanishing lung syndrome, terutama bila bulla memenuhi hampir seluruh hemitoraks. Baik bleb maupun bulla, sama-sama dapat menyebabkan pneumotoraks spontan. (2,13)
Gambar 1. Gambaran Histopatologi Bleb dan Bulla
Mekanisme terbentuknya blebs dan bulla belum diketahui dengan pasti. Salah satu penjelasan yang menjadi perdebatan adalah terjadinya degradasi serat elastik paru yang dipicu oleh peningkatan masuknyaa neutrofil dan makrofag terkait dengan kebiasaan merokok. Degradasi ini menyebabkan ketidakseimbangan sistem protease-antiprotease dan oksidan-antioksidan. Setelah terbentuk bulla atau bleb, terjadi obstruksi saluran napas kecil yang disebabkan oleh proses inflamasiberkepanjangan sehingga terjadi peningkatan tekanan alveolar, yang menyebabkan udara merembes ke ruang instertitial paru-paru. Kemudian udara akan bergerak ke hilus, terjadilah pneumomediastinum. Dengan meningkatkan tekanan intra-mediastinum, timbul ruptur pleuraparietal di daerah mediastinum dan mengakibatkan terjadinya pneumotoraks.
Pemeriksaan histopatologi dan mikroskop elektron pada jaringan yang diambil intraoperatif tidak menunjukkan adanya defek pada pleura viseral yang memungkinkan terjadinya perembesan udara dari bula ke ruang pleura. Penyebab emfisema bula belum sepenuhnya diketahui, walaupun ditemukan adanya kaitanantara merokok dan difisiensi a1-antitripsin dengan terbentuknya bulla. Defisiensi a1-antitripsin merupakan faktor risiko berkembangnya gejala-gejala pada saluran napas, munculnyaemfisema dini dan obstruksi saluran napas. Faktor lingkungan seperti rokok dan paparanterhadap debu menjadi faktor risiko tambahan dan berhubungan dengan cepatnya penurunankondisi pasien. Faktor penderita juga seperti genetik dan usia juga mempengaruhi berkembangnya penyakit ini. Johnson dkk (2000) melaporkan kasus-kasus bula paru-paru yang terkait dengan kebiasaan merokok mariyuana. Namun pada pasien-pasien yang diamati pada laporan ini juga memilikiriwayat merokok yang cukup lama, sehingga hubungan signifikan antara kebiasaan merokok mariyuana saja tanpa riwayat merokok yang lama terhadap terjadinya bula paru-paru masih perlu diteliti lebih lanjut.(5,16,17)
d. Pneumatocele
Pneumatocele adalah bentuk kista berdinding tipis berisi gas yang terbentuk dari parenkim paru. Kejadiannya biasanya berhubungan dengan pneumonia akut. Merupakan emfisema interstitiel murni, dimana dindingnya terdiri dari tunica adventitia alveolus atau bronkiol yang menggembung karea desakan Biasanya ditemukan multiple pada basal paru
Sejak tahun 1950an, beberapa teori telah diajukan mengenai mekanisme pastinya pembentukan pneumatokel; Namun, mekanisme pastinya tetap kontroversial. Carrey menyarankan agar kejadian awalnya adalah peradangan dan penyempitan bronkus, yang menyebabkan terbentuknya katup bola endobronchial. Pada akhirnya, obstruksi bronkial ini menyebabkan dilatasi distal bronkus dan alveoli. Pada tahun 1951, Conway mengusulkan agar bentuk abses peribronchial dan kemudian memasukkan isinya ke dalam lumen bronkial. Hal ini juga bekerja sama dengan obstruksi bola katup di bronkus dan menyebabkan dilatasi distal. Pada tahun 1972, Boisset menyimpulkan bahwa pneumatoceles disebabkan oleh peradangan bronkial yang merusak dinding bronchiolar dan menyebabkan terbentuknya "saluran udara". Udara terperangkap di parenkim paru dan membentuk pneumatoceles. Pneumatocele traumatik memiliki patofisiologi yang berbeda dari tipe infeksius, berkembang dalam proses 2 langkah. Awalnya, paru-paru dikompresi oleh kekuatan eksternal trauma, diikuti dengan dekompresi yang cepat dari peningkatan tekanan intrathoracic yang negatif. Lesi trauma paru menjadi terdesak oleh udara saat inspirasi dan terperangkap sehingga menyebabkan pembentukan pneumatokel.(9,10)
V. ANATOMI DAN FISIOLOGI
Selama hidup paru kanan dan kiri lunak dan berbentuk seperti spons dan sangat elastic. Jika rongga thoraks di buka volume paru-paru segera mengecil sampai ukuran 1/3 atau kurang. Pada anak-anak, paru berwarna merah muda tetapi dengan bertambahnya usia paru menjadi gelap dan berbintik-bintik akibat inhalasi partikel-partikel debu yang akan terperangkap di dalam fagosit paru. Paru-paru terletak sedemikian rupa sehingga setiap paru-paru berada di samping mediastinum. Oleh karenanya, masing-masing paru-paru dipisahkan satu sama lain oleh jantung dan pembuluh-pembuluh besar serta struktur-struktur lain dalam mediastinum. Masing-masing paru-paru berbentuk konus dan diliputi oleh pleura viseralis. Paru-paru terbenam bebas dalam rongga pleuranya sendiri, dan hanya dilekatkan ke mediastinum oleh radiks pulmonalis. Masing-masing paru-paru mempunyai apeks yang tumpul, menjorok ke atas dan masuk ke leher sekitar 2,5 cm di atas klavikula; basis pulmonis yang konkaf tempat terdapat diaphragma; facies costalis yang
konveks yang disebabkan oleh dinding toraks yang konkaf; facies mediastinalis yang konkaf merupakan cetakan pericardium dan struktur mediastinum lainnya. Sekitar pertengahan permukaan medial, terdapat hilum pulmonalis, suatu cekungan tempat masuknya bronkus, pembuluh darah dan saraf ke paru-paru yang membentuk radiks pulmonalis masuk dan keluar dari paru. Margo anterior paru tipis dan meliputi jantung ; pada margo anterior pulmo sinister terdapat incisura cardiaca pumonis sinistri. Pinggir posterior tebal dan terletak di samping columna vertebralis.
Paru-paru kanan sedikit lebih besar dari paru-paru kiri dan dibagi oleh fisura obliqua dan fisura horisontalis menjadi 3 lobus, yaitu lobus superior, medius dan inferior. Sedangkan paru-paru kiri dibagi oleh fisura oblikua menjadi 2 lobus, yaitu lobus superior dan inferior.
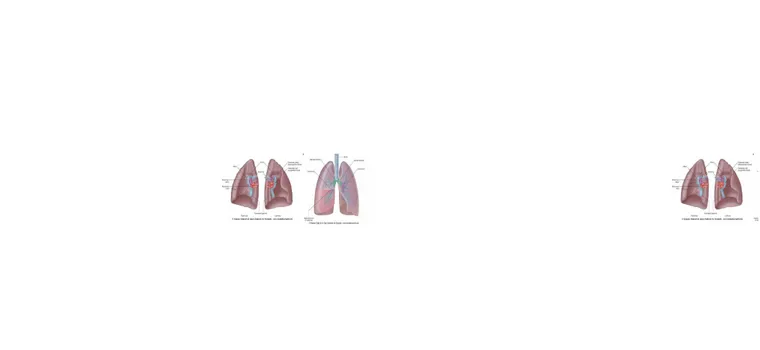
Gambar 4. Anatomi paru-paru dan bronchus(18)
Segmen bronchopulmonalis merupakan unit paru secara anatomi, fungsi dan pembedahan. Setiap bronkus lobaris, yang berjalan ke lobus paru-paru, mempercabangkan bronkus segmentalis. Setiap bronkus segmentalis yang masuk ke lobus paru-paru secara struktural dan fungsional adalah independen, dan dinamakan segmen bronkopulmonalis, dan dikelilingi oleh jaringan ikat Bronchus segmentalis diikuti oleh sebuah cabang arteri pulmonalis, tetapi pembuluh-pembuluh balik ke vena pulmonalis berjalan di dalam jaringan ikat di antara segmenta broncopulmonalia yang berdekatan. Masing-masing segmen mempunyai pembuluh limfe dan persarafan otonom sendiri.
Setelah masuk segmenta bronchopulmonaris, bronchus segmentalis segera membelah. Pada saat bronchi menjadi lebih kecil, cartilago berbentuk U yang ditemui mulai dari trachea perlahan-lahan diganti dengan cartilago ireguler yang lebih kecil
dan lebih sedikit jumlahnya. Bronchi yang paling kecil membelah dua menjadi bronchioli, yang diameternya kurang dari 1 mm. Bronchioli tidak mempunyai
cartilago di dalam dindingnya dan dibatasi oleh epitel silinder bersilia. Jaringan submucosa mempunyai lapisan serabut otot polos melingkar yang utuh.
Bronchioli kemudian membelah menjadi bronchioli terminals yang mempunyai kantong-kantong lembut pada dindingnya. Pertukaran gas yang terjadi antara darah dan udara terjadi pada dinding-dinding kantong tersebut, oleh karena itu kantong-kantong lembut dinamakan bronchiolus respiratorius. Brongchioli respiratorius berakhir dengan bercabang sebagai ductus alveolaris yang menuju kearah pembuluh-pembuluh berbentuk kantong dengan dinding yang tipis disebut saccus alveolars. Saccus alveolaris terdiri atas beberapa alveoli yang terbuka ke satu ruangan. Masing-masing alveolus dikelilingi oleh jaringan kapiler yang padat. Pertukaran gas yang terjadi antara udara yang terdapat di dalam lumen alveoli ke dalam darah yang ada di dalam kapiler di sekitarnya.
Ciri utama segmenta bronchopulmonalia dapat disimpulkan sebagai berikut: 1. Merupakan subdivisi lobus paru,
2. Segmen ini berbentuk piramid, mempunyai apeks yang menghadap ke atas kea rah radiks pulmonalis.
3. Tiap segmen dikelilingi oleh jaringan ikat
4. Mempunyai satu bronchus segmentalis, satu arteri segmentalis, pembuluh limfe dan saraf otonom.
5. Vena segmentalis terletak di antara segmenta bronchopulmonalia yang berdekatan.
6. Sebuah penyakit segmenta bronchopulmonalia dapat dibuang dengan pembedahan karena segmenta bronchopulmonalia merupakan sebuah
unit structural
Segmenta bronchopulmonalia utama adalah sebgai berikut Pulmo dexter
Lobus Superior: o Segmentum apical o Segmentum posterius o Segmentum anterius Lobus Medius o Segmentum Laterale o Segmentum Mediale Lobus Inferior o Segmentum superius
o Segmentum basale mediale o Segmentum basale
o Segmentum basale laterale o Segmentum basale posterius
Pulmo sinister
Lobus Superior:
o Segmentum apicoposterius o Segmentum anterius
o Segmentum lingulare superius o Segmentum lingulare inferius
Lobus Inferior
o Segmentum basale mediale o Segmentum basale anterus o Segmentum basale laterale o Segmentum basale posterius(3)
Serabut-serabut eferen simpatis mengakibatkan bronchodilatasi dan vasokontriksi. Serabut-serabut eferen parasimpatis mengakibatkan brongkokonstriksi, vasodilatasi, dan peningkatan sekresi kelenjar. Impuls aferen yang berasal dari mukosa bronchus dan dari reseptor regang pada
dinding alveoli berjalan ke susunan saraf pusat dalam saraf simpatis dan parasimpatis. Asinus adalah unit respiratori fungsional dasar, meliputi semua struktur dari bronkhiolus respiratorius sampai ke alveolus. Dalam paru-paru manusia, terdapat kira-kira 130.000 asini, yang masing-masing terdiri dari tiga bronkhiolus respiratorius, tiga duktus alveolaris dan 17 sakus alveolaris.
Alveolus adalah kantong udara terminal yang berhubungan erat dengan jejaring kaya pembuluh darah. Ukurannya bervariasi, tergantung lokasi anatomisnya, semakin negatif tekanan intrapleura di apeks, ukuran alveolus akan semakin besar. Ada dua tipe sel epitel alveolus. Tipe I berukuran besar, datar dan berbentuk skuamosa, bertanggungjawab untuk pertukaran udara. Sedangkan tipe II, yaitu pneumosit granular, tidak ikut serta dalam pertukaran udara. Sel-sel tipe II inilah yang memproduksi surfaktan, yang melapisi alveolus dan memcegah kolapnya alveolus.
Sirkulasi pulmonal memiliki aliran yang tinggi dengan tekanan yang rendah (kira-kira 50 mmHg). Paru-paru dapat menampung sampai 20% volume darah total tubuh, walaupun hanya 10% dari volume tersebut yang tertampung dalam kapiler. Sebagai respon terhadap aktivitas, terjadi peningkatan sirkulasi pulmonal.
Yang paling penting dari sistem ventilasi paru-paru adalah upaya terus menerus untuk memperbarui udara dalam area pertukaran gas paru-paru. Antara alveoli dan pembuluh kapiler paru-paru terjadi difusi gas yang terjadi berdasarkan prinsip perbedaan tekanan parsial gas yang bersangkutan.
Sebagian udara yang dihirup oleh seseorang tidak pernah sampai pada daerah pertukaran gas, tetapi tetap berada dalam saluran napas di mana pada tempat ini tidak terjadi pertukaran gas, seperti pada hidung, faring dan trakea. Udara ini disebut udara ruang rugi, sebab tidak berguna dalam proses pertukaran gas. Pada waktu ekspirasi, yang pertama kali dikeluarkan adalah udara ruang rugi, sebelum udara di alveoli sampai ke udara luar. Oleh karena itu, ruang rugi merupakan kerugian dari gas ekspirasi paru-paru. Ruang rugi
dibedakan lagi menjadi ruang rugi anatomik dan ruang rugi fisiologik. Ruang rugi anatomik meliputi volume seluruh ruang sistem pernapasan selain alveoli dan daerah pertukaran gas lain yang berkaitan erat. Kadang-kadang, sebagian alveoli sendiri tidak berungsi atau hanya sebagian berfungsi karena tidak adanya atau buruknya aliran darah yang melewati kapiler paru-paru yang berdekatan. Oleh karena itu, dari segi fungsional, alveoli ini harus juga
dianggap sebagai ruang rugi dan disebut sebagai ruang rugi fisiologis.
Pleura terbagi atas 2 lapisan, yaitu: pleura parietalis dan pleura visceralis. Pleura parietalis merupakan selaput tipis dari membrana serosa yang
melapisi rongga pleura. Pada daerah yang menghadap mediastinum, pleura ini beralih meliputi paru-paru sehingga disebut pleura visceralis atau pleura pulmonalis. Pleura visceralis ini membungkus paru-paru dan melekat erat pada permukaannya. Ruangan potensial antara kedua lapisan pleura ini disebut
cavitas pleuralis yang hanya berisi lapisan tipis cairan untuk lubrikasi.(1,18)
VI. DIAGNOSIS 1. Kista
Banyak penderita yang tidak menunjukkan gejala dan penyakitnya ditemukan pada saat menjalani pemeriksaan foto dada untuk keperluan lain. Jarang sampai terjadi gejala yang serus. Gejala kista paru tergantung kepada luas dan cara penyebarannya. Biasanya gejala utama adalah batuk yang menetap. Penderita kista paru seringkali menyadari bahwa batuknya semakin memburuk.
Jika kista tumbuh ke dalam dinding dada, bisa menyebabkan nyeri dada yang menetap. Gejala yang timbul kemudian adalah hilangnya nafsu makan, penurunan berat badan dan kelemahan. Kanker paru seringkali menyebabkan penimbunan cairan di sekitar paru-paru (efusi pleura), sehingga penderita mengalami sesak nafas. Jika kista menyebar di dalam
paru-paru, bisa terjadi sesak nafas yang hebat, kadar oksigen darah yang rendah dan gagal jantung.(13,18,19)
Gejala kista paru tergantung dari luasnya penyakit :
- Batuk - sesak nafas
- Rasa tidak enak badan
- Demam - luka di kulit - ruam kulit - sakit kepala - gangguan penglihatan - perubahan neurologis
- pembesaran kelenjar getah bening (benjolan di ketiak) - pembesaran hati
- pembesaran limpa - cepat lelah
- penurunan berat badan.
Alat utama untuk mendiagnosa kista paru adalah radiology, bronkoskopi dan sitologi. Jika seseorang mengalami batuk yang menetap
atau semakin memburuk atau gejala paru-paru lainnya, maka terdapat kemungkinan terjadinya kista paru-paru. Kadang petunjuk awalnya berupa ditemukannya bayangan pada rontgen dada dari seseorang yang tidak menunjukkan gejala. Rontgen dada bisa menemukan sebagian besar kista paru, meskipun tidak semua bayangan yang terlihat merupakan kista.
Adapun gambaran radiologi yang tampak adalah:
1. Bayangan rongga spheris dalam semua proyeksi kecuali karena letaknya sehingga harus terjepit menjadi pipih, misalnya dekat diafragma atau dinding thorax.
2. Bila berisi air dan penuh akan tampak bayangan radio-opaque spheris dan circumscript. Bila ruptur ke bronchus, sebagian terisi udara yang pada foto berdiri tampak sebagai bayangan bulat spheris dan circumscript dengan
fluid level.
3. Bila ada infeksi, dinding menjadi lebih tebal, batas tegas menghilang dan bergabung dalam paru.
4. Komunikasi yang intermiten dengan bronchus memberikan Crescentik Ai rshadow.
5. Letak sering di dekat carina, trachea atau bronchus utama. 6. Lesi kistik Multipel
7. Mendesak struktur sekitar (2,19)
Ada juga Penyakit hidatid paru adalah penyakit yang disebabkan infeksi oleh bentuk larva (kista hidatid) cacing pita genus Echinococcus dan
ditandai dengan berkembangnya kista yang meluas. Infeksi ini terjadi pada manusia dan hewan mamalia seperti sapi, domba, babi, kuda dan mamalia lainnya. Dua tipe dari infeksinya adalah alveolar dan unilocular. Nama lain dari penyakit kista hidatid adalah hidatidosis,echinococcus disesase danechinococcosis. Kista hidatid paru adalah stadium kista larva
a) Foto thorax
Gambar 5. Tampak bayangan radio-opaque spheris dan circumscript. Komunikasi yang intermiten dengan bronchus memberikan
Crescentik Airshadow (panah merah). Tampak multiple kista pada
paru (panah putih).(2) b) CT Scan
Gambar 6. Type I congenital cystic adenomatoid malformation (CPAM) in a 15-year-old girl. CT scan (lung window) shows air-filled, thin-walled spaces of varying size. Specimen demonstrates an expansile, septated, fluid-filled cystic mass(13)
Gambar 7. Intralobar pulmonary sequestration in a 9-year-old girl. (a) Chest radiograph shows soft tissue opacity (arrow) adjacent to the left hemidiaphragm. (b) Contrast-enhanced CT (mediastinal window) shows a heterogenous opacity with small cystic lesions (arrow) in the left lung. (c) Multi-detector CT angiography with maximum intensity projection reveals the presence of an abnormal artery (arrows) arising
from the thoracic descending aorta(13)
c) MRI
Gambar 8. Tampak gamabaran kista hidatidosa paru pada MRI yang tidak bisa didapatkan dengan Foto Thorax maupun CT Scan.(20)
d) Ultrasound
Gambar 9. Tampak kista dengan gambaran echogenik dengan ukuran 13 x 9,5 cm(2)
2. Kavitas
Penegakan diagnosis kavitas paru dilakukan dengan cara anamnesis, pemeriksaan fisik, dan pemeriksaan penunjang tergantung dari penyakit yang mendasarinya. Foto polos dada dan computed tomography (CT)
merupakan modalitas radiografi yang paling sering digunakan untuk gambaran dada pada kavitas paru. Ultrasound kurang optimal untuk
pencitraan parenkim paru karena buruknya transmisi suara melalui paru yang sebagian besar berisi udara. Pada magnetic resonance imaging (MRI)
gambaran paru akan terbatas dengan gerakan artefaak dan resolusi untuk menggambarkan ruang relatif rendah, sehingga modalitas ini umumnya tidak digunakan untuk memeriksa paru. CT jelas lebih sensitif dibandingkan dengan foto polos untuk mendeteksi kelainan paru, terutama pada pasien
immunocompromised (pasien dengan infeksi paru). Bagaimana pun, CT
dapat menunjukkan ukuran, bentuk dan ketepatan lokasi kavitas ketika lesi tidak tampak foto konvensional.(4,15)
a) Gambaran Thoraks untuk Menentukan Kavitas
Gambar 8. Gambaran Kavitas pada Beberapa Penyakit : (a) Gambaran kavitas besar (panah merah) dan perluasan infiltrat pada lobus superior dekstra yang disebabkan oleh tuberkulosis; (b) Gambaran kavitas besar (panah kuning) dengan dinding tebal lobus superior sinistra yang disebabkan sentral nekrosis pada karsinoma; (c) Gambaran lesi yang membentuk kavitas (panah biru) yang disebabkan Wegener granulomatosis.(4,15)
Gambar 9. Perbandingan Foto Polos denga CT Scan
(a) CT San dan (b) Foto polos; tampak pada gambar (a) CT scan lebih rinci memerikan gambaran keadaan patologis paru sehingga dapat mengidentifikasi setiap kelainan seperti adanya kavitas. Bentuk kavitas sebagai hasil dari infeksi atau penyakit yang mendasari.(4)
b) Gambaran yang digunakan untuk menbedakan diagnosis
Gambaran lesi kavitas kadang sangat berguna untuk membedakan diantara sekian banyak etiologi yang mendasari. Namun, tetap harus dikombinasikan dengan keadaan klinis dan data laboratorium untuk mendapatkan diagnosis yang akurat. Salah satu metode tradisional yang digunakan untuk menggolongkan lesi kavitas adalah dengan mengukur ketebalan dinding. Beberapa penyakit tertentu sering digambarkan dengan gambaran dinding yang tebal atau berdingding tipis. Tentu saja, pengukuran ini akan tergantung teknik pencitraan yang digunakan (foto polos atau CT scan).
Pada salah satu penelitian pengukuran ketebalan dinding kavitas pada 399.400 foto polos didapatkan bahwa pengukuan ketebalan ini lebih berguna untuk mempredeksikan apakah kavitas bersifat maligna atau tidak. Kavitas dengan ketebalan dinding maksimum 4 mm atau kurang biasanya disebabkan proses non maligna. Rongga dengan ketebalan maksimal 5-15 mm, sebesar 60% non malogna dan 40% maligna. Sedangkan, kavitas dengan ketebalan 15 mm atau lebih biasanya 90% maligna. Pada dua penelitian ini, lokasi lesi dan adanya air-fluid level tidak berkorelasi baik
dengan maligna atau non maligna. Tidak ada penelitian sistematik yang mendukung pengukuran ketebalan kavitas untuk membedakan etiologi pada kavitas akibat penyakit infeksi.
Walaupun pengukuran ketebalan masih banyak dipertanyakan, namun karakteristik radiogfrafi lain mungkin dapat memberikan petunjuk tambahan untuk mengetahui penyakit yang mendasari. Adanya kavitas di lobus superior mungkin dapat menunjukkan etiologi mikobakterium, sedangkan lesi terbatas hanya pada satu lobus dengan beberapa pembesaran kelenjar getah bening di mediatinum lebih dikaitkan dengan etiologi lain. Faktor non radiografi seperti usia 50 tahun dan riwayat keganasan juga dapat dihubungkan dengan etiologi non mikobaterium.
Aspergillosis
Gambar 10. Gambaran Foto thorax dan CT Scan pada (A) Staphylococcus Pneumonia dan (B) TB paru menunjukkan nodul dan kavitas yang berdinding tipis.(4)
A
Gambar 11. Gambaran Foto thorax dan CT Scan pada Squamous cell Lung carcinoma (SCLC) kavitas yang berdinding tebal dan irreguler .(4,13)
c) Ultrasonografi (USG)
Pemeriksaan USG jarang dianjurkan pada pasien dengan abses paru. Namun, USG juga dapat mendeteksi abses paru. tampak lesi hipoechic bulat dengan batas luar. Apabila terdapat kavitas, didapati adanya tambahan tanda hiperechoic yang dihasilkan oleh gas-tissue interface.
Gambar 12. Tampak cavitas Terletak dekat dengan dinding thoraks, proses di dalam paru kira-kira sebesar 2,5x2x2 cm (pointed angle between pleura and process) dengan dinding membran. Setelah
pengobatan, hanya terdapat sisa gambaran hipoechoic di tempat abses sebelumnya (setelah beberapa minggu)(4,13)
d) Blebs dan Bulla
Diagnosis blebs dan bulla paru ditegakkan berdasarkan anamnesis, pemeriksaan fisik dan penunjang. Pada anamnesis perlu ditanyakan
mengenai kebiasaan merokok dan riwayat penyakit dahulu, seperti asma, kelainan kongenital dan PPOK.Gejala klinis yang muncul tergantung dari ukuran, lokasi, jaringan yang tertekan di sekitar bulla, penurunan kapasitas vital paru-paru, perubahan-perubahan pada tekanan intrathorakal juga tebentuknya kista dan pneumothoraks Gejala klinis yang paling menonjol pada pasien bulla paru-paru adalah sesak napas, mulai dari derajat ringan sampai derajat berat, sesuai kriteria dari Hugh Jones. Tidak jarang, bila bulla cukup besar, pasien juga merasakan rasa nyeri lokal di bagian dada tertentu, sesuai lokasi bulla. Baik sesak napas maupun nyeri ini berhubungan dengan aktifitas. Dalam hal ini pemeriksaan radiologi digunakan untuk mengidentifikasi ukuran, lokasi dan penyebaran space occupying lession.
Selain itu, pemeriksaan ini juga berguna untuk menilai kondisi parenkim paru-paru di sekitar bulla yang bermanfaat untuk memprediksi meningkatnya fungsi paru-paru setelah operasi. Pemeriksaan radiologi yang dapat dilakukan dalam diagnosis bulla paru-paru antara lain adalah foto polos toraks, bronkografi, angiografi, CT Scan dan payaran ventilasi-perfusi
(ventilation-perfusion scanning ).(1)
a) Foto Thoraks
Pada foto polos toraks, diagnosis bleb dan bulla paru-paru dapat ditegakkan apabila ditemukan daerah hiperlusens, avaskular, berbatas tegas dengan dinding tipis. Perbedaan hanya berdasarkan letak, ukuran, dan ukuran ketebalan dinding dari dari bleb maupun bulla. Letak bleb adalah pada dinding pleura dan sub pleura dan paling sering di daerah apikal paru, sedangkan bulla dapat terjadi di semua parenkim paru. Dinding bleb dan
dasarnya bleb lebih tipis. Karena bulla akan memerangkap udara pada saat ekpirasi, ukurannya akan relatif lebih membesar selama ekspirasi, sedangkan bleb tidak tepengaruhi oleh aktivitas pernafasan. Gambaran toraks pada saat inspirasi dan ekspirasi seringkali juga diperlukan untuk membedakan emfisema difusa dengan bulla paru-paru yang lebih terlokalisasi. Pada emfisema difusa, ekspirasi tidak meningkatkan volume hemitoraks secara bermakna, sedangkan pada bulla, ekspirasi secara dramatis meningkatkan volume hemitoraks sebagai akibat dari deflasi yang terjadi di paru-paru normal di sekitar bulla.
Gambar 13. Tampak Bleb (panah biru) dan Bulla panah merah dan hitam) pada hemithoraks dextra Bulla yang besar pada lobus paru kanan
atas.(5)
Pada foto polos juga dapat dijumpai penekanan jaringan paru-paru oleh bulla disertai penekanan pada diafragma. Penekanan diafragma ini bersifat terlokalisir, dengan permukaan atas diafragma yang sedikit cekung ke bawah. Garis batas dinding bulla dapat terlihat di sisi lateral dari cekungan diafragma tersebut. Bulla amat jarang menekan trakea dan jantung walau terkadang dapat melebar sampai ke ruang retrosternal dan membentuk cekungan di paru-paru sisi kontralateralnya.(5,8)
b) CT Scan
Kriteria diagnosis radiologi giant bullous emphysema seperti disampaikan oleh Roberts dkk (1987) meliputi ditemukannya bulla raksassa di salah satu atau kedua lobus atas paru-paru, yang memenuhi setidaknya sepertiga hemitoraks sisi yang terkena disertai penekanan pada jaringan paru- paru normal di sekitarnya. Stern dkk (1994) mengemukakan gambaran khas CT scan giant bullous emphysema yang meliputi bulla besar multiple, berdiameter antara 1 - 20 cm, tanpa adanya salah satu bulla yang dominan.
Seiring dengan bertambahnya usia dan berlanjutnya kebiasaan merokok, kelainan yang ditemukan pada pemeriksaan foto toraks juga akan bertambah banyak, seperti dilaporkan oleh Kilburn dkk (1995): pada 497 pekerja galangan kapal yang menjalani pemeriksaan foto toraks, dijumpai bulla pada 10.3% perokok dan hanya 1,3% pada yang tidak merokok. Angka ini akan semakin besar apabila dilanjukan dengan pemeriksaan CT Scan, karena dengan CT Scan yang memiliki resolusi tinggi, kelainan struktural paru-paru akan terlihat dengan lebih jelas. Beberapa pasien dengan bulla yang terlihat pada CT Scan, sebelumnya tidak terdeteksi dengan pemeriksaan radiologi konvensional. (5,8,17,21)
Penggunaan pertama CT Scan untuk evaluasi bulla dilakukan oleh Fiore dkk (1982), yang menunjukkan bahwa CT Scan dapat digunakan untuk (1) membedakan bulla paru-paru dari pneumotoraks; (2) melihat keberadaan bulla paru-paru di tempat lain; dan (3) menilai kondisi paru-paru secara umum. Gambaran yang diperoleh dari CT Scan ini dapat menunjukkan ukuran, lokasi dan perluasan bulla yang lebih baik dibandingkan jenis pemeriksaan lain.4 Karenanya, sampai saat ini pemeriksaan CT Scan
dianggap sebagai pemeriksaan radiologis bulla paru-paru yang paling ideal. Pasien-pasien dengan giant bullous emphysema rentan terhadap terjadinya pneumotoraks spontan. Tanda-tanda spesifik yang dijumpai pada CT Scan sangat membantu dalam upaya membedakan kedua kelainan ini.
Namun demikian, pada kondisi-kondisi yang tidak memungkinkan dilakukannya pemeriksaan CT Scan, pemeriksaan foto polos tetap memegang peranan penting. Diagnosis pneumotoraks pada pemeriksaan foto polos dapat ditegakkan apabila terlihat gambaran garis pleura viseral. Bila gambaran ini sulit ditemukan, dapat dilakukan prosedur tambahan. Prosedur pertama, pasien difoto pada posisi tegak dan ekspirasi maksimal. Dengan cara ini, volume paru-paru akan berkurang tetapi volume udara dalam rongga pleura tetap sehingga permukaan pleura viseral yang berkontak dengan udara lebih kecil. Prosedur lain adalah dalam posisi lateral dekubitus dan arah sinar dari lateral. Pada prosedur ini, udara akan berada pada titik tertinggi dari hemitoraks sehingga dapat terlihat pada bagian atas jika dilihat dari sisi lateral dinding dada dan bukan di bagian atas dari apeks. Pada bulla, lokasi area hiperlusen avaskular tetap pada posisi foto apapun, dan justru mengalami pembesaran relatif pada saat ekspirasi maksimal. Diharapkan, kedua prosedur
ini dapat membantu membedakan pneumotoraks dan bulla paru-paru.(12,22)
Gambar 14. A CT scan (TAC) of the chest showing chest tubes in good position and several large blebs. Following the CT scan, thoracic
Gambar 15 CT dada di paru-paru jendela mengkonfirmasi bulla besar. Bulla yang lebih kecil juga diidentifikasi, kompatibel dengan emfisema bulosa.(8,12)
c) Angiografi
Pemeriksaan lain yang juga bermafaat apabila tidak ada CT Scan adalah angiografi, karena dengan alat ini area jaringan paru-paru yang masih berfungsi dapat diidentifikasi dengan baik. Adanya "blush" alveolar pada bagian perifer dari paru-paru adalah indikator utama masih adanya sirkulasi kapiler di paru-paru, yang menandakan bahwa bagian paru-paru tersebut masih fungsional. Dengan adanya CT Scan, maka gambaran angiografi ini lebih disempurnakan, yaitu menggunakan CT Scan dengan kontras. (1)
Gambar 16. Contoh gambaran angiografi paru-paru yang menunjukkan area tanpa pembuluh darah di dua per tiga inferior hemitoraks kiri. Pembuluh-pembuluh darah ini mengalami kompresi dan terdorong ke atas.(8,12)
d) Pemeriksaan Rasio Ventilasi-Perfusi
Pemeriksaan Rasio Ventilasi-Perfusi adalah jenis pemeriksaan yang digunakan terutama pada kasus-kasus dengan kelainan bilateral. Payaran ventilasi-perfusi memberikan gambaran fungsi sirkulasi paru yang akan menambah informasi mengenai gambaran struktur paru- paru yang didapat dari CT Scan. Scanning ventilasi perfusi ini dapat membantu menunjukkan area hipoperfusi relatif yang menjadi kandidat reseksi pada pembedahan Lung Volume Reduction. Jika reseksi yang direncanakan melibatkan bagian paru-paru yang memiliki sedikit pembuluh darah (hipoperfusi), fungsi paru-paru pascaoperasi tidak akan
mengalami perbaikan yang bermakna. Semakin besar area hipoperfusi, semakin buruk fungsi paru-paru pascaoperasi. (5,17)
Gambar 7. Contoh gambaran pemeriksaan ventilasi-perfusi paru-paru yang menunjukkan area tanpa uptake di area kanan atas paru-paru (5,17)
Asimetri fungsi kedua belahan paru-paru mengindikasikan dilakukan tindakan bedah pada sisi yang lebih parah dengan risiko yang lebih rendah dan kemungkinan perbaikan yang lebih tinggi. Gaensler dkk (1983) menunjukkan bahwa pemeriksaan ini bermanfaat untuk menentukan perbedaan fungsi kedua belahan paru-paru, tetapi tidak terlalu bermanfaat
dalam lokalisasi dan penentuan besarnya lesi, karena informasi semacam itu telah diperoleh dari pemeriksaan radiologi yang lain.
e) Pneumatocele
Manifestasi klinis yang didapatkan pada anak-anak dengan pneumatocele paru adalah mirip dengan ciri khas pneumonia, termasuk batuk, demam, dan gangguan pernapasan. Tidak ada temuan klinis yang membedakan pneumonia dengan atau tanpa pembentukan pneumatokel. Pada pemeriksaan fisik biasanya didapatkan distres pernapasan ringan, sedang, atau berat mungkin ada, dengan takipnea, retraksi, mendengus, dan sengatan hidung. Demam hampir selalu ada dan mungkin setinggi 40-41 °C. Temuan pemeriksaan paru bervariasi tergantung stadium pneumonia. Auskultasi dada menunjukkan suara nafas fokus atau bilateral. Ronkhi inspirasi sering terdengar. Saat pneumonia sembuh dan pneumatocele berlanjut, temuan
pemeriksaan paru bisa menjadi normal atau fokal berkurang pada suara nafas yang ada, tergantung dari ukuran pneumatocele. Pada kebanyakan anak dirawat di rumah sakit, waktu rata-rata mulai masuk ke perkembangan pneumatocele adalah 4-7 hari. Kadang-kadang, pneumatoceles hadir pada
gambaran radiologi awal.(5,9 – 11,17)
a) Foto Thorax
Gambar. Tampak gambaran Pneumatocele pada pasien post infeksi staphylococcus Pneumonia(10)
b) CT Scan
Gambar. Chest computed tomography on admission. A few thinwalled Pneumatocele with air-fluid levels in both lungs and pneumomediastinum(9)
VII. PENATALAKSANAAN 1. Kista
Kista biasanya diangkat melalui pembedahan karena bisa menyumbat bronki dan lama-lama bisa menjadi ganas. Kadang dilakukan pembedahan pada kanker selain karsinoma sel kecil yang belum menyebar. Sekitar 10-35% kanker bisa diangkat melalui pembedahan, tetapi pembedahan tidak selalu membawa kesembuhan. Sekitar 25-40% penderita tumor yang terisolasi dan tumbuh secara perlahan, memiliki harapan hidup sampai 5 tahun setelah penyakitnya terdiagnosis. Penderita ini harus melakukan pemeriksaan rutin karena kanker paru-paru kambuh kembali pada 6-12% penderita yang telah menjalani pembedahan.(2,24)
2. Kavitas
a) Antibiotik
Penisilin merupakan pilihan dengan dosis satu juta unit, 2-3 kali sehari intramuskular. Bila diperkirakan terdapat kuman gram negatif dapat ditambahkan kloramfenikol 500 mg empat kali sehari. Respons terapi yang baik akan terjadi dalam 2-4 minggu, dan selanjutnya bisa dilanjutkan dengan terapi antibiotik peroral. Pada terapi peroral diberikan:
- Penisilin oral 750 mg empat kali sehari.
- Apabila hasil terapi kurang memuaskan, terapi dapat dirubah
dengan:
o Klindamisin 600 mg tiap 8 jam, o Metronidazol 4x500 mg, atau
o Gentamisin 5 mg/kg BB dibagi dalam 3 dosis tiap hari.(25)
b) Drainase postural
Selalu dilakukan bersama dengan pemberian terapi antibiotik. Tubuh diposisikan sedemikian rupa sehingga drainase pun menjadi
lancar. Pada kebanyakan pasien, drainase spontan terjadi melalui cabang bronkus, dengan produksi sputum purulen.
c) Bronkoskopi
Penting untuk membersihkan jalan napas sehingga drainase pun menjadi lancar. Pada beberapa kasus, harus dikerjakan pula bronkoskopi untuk menilai daerah abses pada cabang-cabang bronkial.
d) Bedah
Sekarang ini intervensi bedah sangat jarang dilakukan pada pasien dengan kavitas paru. Tindakan bedah pada kavitas paru biasanya dilakukan pada kasus dengan komplikasi seperti haemoptisis masif, fistulla bronchopleural dan empiema.
Untuk kavitas abses akut, sebelum dilakukan upaya pembedahan harus dilakukan upaya medik lainnya terlebih dahulu. Tanda-tanda kemajuan pada pengobatan adalah pengurangan batuk, sputum, demam, toksisitas, infiltrasi, dan kavitasi pulmoner secara radiologik. Bila tidak ada tanda-tanda kemajuan setelah 3-6 minggu, dapat dilakukan tindakan pembedahan. Namun apabila tindakan bedah tidak memungkinkan akibat kondisi pasien yang buruk, tindakan bedah yang dapat dilakukan hanyalah pengaliran melalui reseksi iga. Abses kronik yang tak menunjukkan respon terhadap terapi medik, memerlukan reseksi ligamen atau lobus yang terkena.(4,13,25)
3. Bleb dan Bulla a) Pembedahan
Tujuan pembedahan pada bulla paru-paru adalah merubah status fungsional sisi paru-paru yang terkena, yaitu dengan:
1. menghilangkan gangguan restriksi paru-paru
2. meningkatkan komplians paru-paru dan diameter jalan napas 3. meningkatkan rasio ventilasi perfusi
Keempat tujuan ini lebih mudah dicapai pada pasien dengan bulla yang besar dan kelainan paru-paru minimal. Pembedahan juga diindikasikan pada bulla yang sudah mengalami komplikasi, berupa infeksi, pneumotoraks, hemoptisis, keganasan atau nyeri.(8)
Pembedahan akan memberikan manfaat pada pasien dengan
space occupying lesion atau parenkim non fungsional terlokalisasi
yang menekan jaringan paru-paru yang normal. Eksisi untuk mengangkat space occupying lesion akan dapat mengembangkan paru yang tadinya tertekan, sehingga ventilasi dan perfusi bagian paru- paru yang sehat dapat berjalan kembali, dan terjadi penurunan ruang rugi serta volume residual. Pembedahan yang dilakukan harus sedapat mungkin menpertahankan jaringan paru-paru yang masih berfungsi, antara lain dengan menghindari reseksi mayor seperti lobektomi. Prinsip ini penting, terutama pada pasien-pasien dengan penyakit paru- paru yang mendasari terjadinya bulla.
Teknik Operasi
Pembedahan dapat dilakukan dengan dua pendekatan, yaitu torakotomi terbuka (open thoracotomy) dan Video Assisted Thoracoscopic Surgery (VATS).
Drainase intrakaviter (Brompton)
Prosedur ini pertama kali diperkenalkan oleh Monaldi sebagai tekhnik dua tahap, untuk mengurangi risiko terjadinya pneumotoraks dan perlekatan pleura. Dilakukan dengan memasukkan iodine pack ekstrapleura, dilanjutkan dengan drainase bulla tiga minggu kemudian. Kemudian McArthur (1977) mengembangkan tekhnik satu tahap atau tekhnik Brompton. Sebagian kecil tulang iga di atas bulla dieksisi, dilakukan penjahitan purse-string di pleura parietal, mencakup pleura viseral dan dinding bulla. Setelah itu, pleura dan bulla dibuka di antara
jahitan dan kateter Foley dimasukkan. Balon kateter dikembangkan dengan udara, jahitan diperketat, kemudian ujung kateter dimasukkan ke water sealed. Sebagai tambahan, chest tube dipasang di ruang interkostal lain. Pleurodesis pada isi bulla dan rongga pleura dapat dilakukan untuk membantu terapi. (1, 12)
Gambar 8. Drainase intrakaviter Brompton(12)
Bulektomi
Indikasi umum yang diterima untuk operasi bullektomi elektif adalah dispneu yang berat walaupun telah mendapatkan penanganan medis pada pasien dengan emfisema dan bulla yang berukuran sekurang-kurangnya 30% dari hemithoraks . Seseorang dengan bulla berukuran kurang dari 30% dari hemitoraks tidak terlalu bermanfaat untuk dilakukan reseksi dan beberapa ahli merekomendasikan sekurang-kurangnya 50% akan lebih optimal.(13)
Reseksi Paru-paru (Lung Volume Reduction Surgery)
Reseksi paru-paru berupa lobektomi atau segmentektomi jarang dilakukan pada bulla paru-paru, tetapi mungkin menjadi prosedur pilihan apabila seluruh lobus atau segmen sudah diganti oleh bulla. Lobektomi dapat mengurangi risiko kebocoran udara
pascaoperasi namun seringkali bagian paru-paru yang setengah sehat pun masih bermanfaat untuk fungsi pernapasan paru-paru pascaoperasi. Tindakan ini dikenal juga dengan istilah Lung
Volume Reduction(5,6,8,12,17,21,26) b) Terapi Non Bedah
Penatalaksanaan paripurna untuk bulla paru-paru adalah dengan pembedahan. Kasus-kasus yang asimtomatik memang belum membutuhkan tindakan bedah. Pada keadaan semacam ini dilakukan terapi konservatif (non bedah). Terapi konservatif juga dilakukan pada pasien-pasien yang menolak untuk menjalani pembedahan atau yang
mempunyai kontraindikasi terhadap tindakan bedah.(1)
Pasien-pasien yang termasuk dalam kategori ini harus menjalani pemantauan berkala disertai perawatan profilaksis paru-paru yang ketat. Perawatan itu meliputi menghilangkan kebiasaan merokok, dan jika memungkinkan menghilangkan paparan terhadap bahan iritan paru-paru lain, pencegahan infeksi paru-paru, dan fisioterapi untuk meningkatkan kapasitas fungsional paru-paru. Jika gejala muncul, atau jika besar bulla sudah mencapai lebih dari 1/3 hemitoraks, perlu segera dilakukan evaluasi ulang untuk menilai perlunya dikerjakan terapi bedah.(8)
4. Pneumatocele
Perawatan medis untuk pneumatocele adalah perawatan kondisi yang mendasarinya. Dalam kebanyakan keadaan, ini melibatkan pemberian antibiotik spektrum luas untuk mengobati pneumonia. Terapi harus diarahkan terhadap organisme bakteri yang paling umum pada anak-anak, termasuk S. aureus dan S. pneumoniae. Ventilasi tekanan positif dapat
menyebabkan peningkatan ukuran dan ketegangan pneumatokel secara mendadak. Oleh karena itu, pemantauan yang cermat sangat penting pada
pasien yang mendapat ventilasi tekanan positif saat pneumatokel di dokumentasikan.
Pneumatocele baik akibat infeksi maupun traumatis adalah lesi jinak yang dihasilkan dari aktivitas infeksi pneumonia dan trauma tumpul dada, biasanya terjadi pada anak-anak dan dewasa muda. Pneumatocele hanya
membutuhkan pengobatan konservatif. Intervensi bedah dianjurkan hanya bila komplikasi seperti sepsis dan kondisi yang mengancam nyawa terjadi. Pemindaian CT adalah metode yang paling sensitif untuk mendeteksi pneumatoceles. Semua darurat Dokter harus terbiasa dengan diagnosis dan pengelolaan kondisi ini agar tidak perlu dilakukan Prosedur invasive.(9,10)
VIII. PROGNOSIS
1. Kista
Kista biasanya diangkat melalui pembedahan karena bisa menyumbat bronki dan lama-lama bisa menjadi ganas. Kadang dilakukan pembedahan pada kanker selain karsinoma sel kecil yang belum menyebar. Sekitar 10-35% kanker bisa diangkat melalui pembedahan, tetapi pembedahan tidak selalu membawa kesembuhan.(2,13)
2. Kavitas
Bila tidak terlambat ditangani prognosisnya baik. Lebih dari 90% dari kavitas paru sembuh dengan manajemen medis saja, kecuali disebabkan oleh obstruksi bronkial sekunder untuk karsinoma. Angka kematian yang disebabkan oleh abses paru terjadi penurunan dari 30 – 40 % pada era
preantibiotika dan sampai 15 – 20 % pada era sekarang.
Pada penderita dengan beberapa faktor predisposisi mempunyai prognosis yang lebih jelek dibandingkan dengan penderita dengan satu faktor predisposisi. Angka kematian untuk pasien dengan status yang mendasari kavitas paru adalah immunocompromised atau obstruksi bronkial yang
3. Bleb dan bulla
Saat ini telah berkembang berbagai pilihan pembedahan yang dapat dilakukan pada bulla paru-paru. Pemilihan tindakan operasi disesuaikan dengan kebutuhan klinis, ketersediaan alat, dan kebiasaan operator. Penanganan yang baik tentu saja akan memberikan hasil yang memuaskan, terutama dari segi peningkatan kualitas hidup pasien.(8)
4. Pneumatocele
Sebagian besar pneumatoceles sembuh total dalam beberapa minggu sampai bulan. Namun, pada beberapa anak sehat, pneumatoceles bertahan selama 16 bulan. Oleh karena itu, pemantauan rawat jalan terputus-putus radiografi dada sesuai sampai resolusi. Beberapa ahli merekomendasikan pencitraan CT scan setelah temuan pada radiografi foto polos jelas untuk memastikan resolusi lengkap. Namun, tidak ada tanda radiologis atau klinis yang jelas yang diketahui dapat membantu memprediksi perkembangan pneumatocele.(9)
DAFTAR PUSTAKA
1. Person A, Mintz ML. Anatomy and Physiology of the Respiratory Tract. 2013; 2. Boddu P, Parimi V, Taddonio M, Kane JR, Yeldandi A. Pathologic and
Radiologic Correlation of Adult Cystic Lung Disease : A Comprehensive
Review. 2017;2017.
3. Araki T, Nishino M, Gao W, Putman RK, Washko GR, Hunninghake GM, et al. Pulmonary cysts identified on chest CT: Are they part of aging change or of clinical significance? HHS Public Access. 2016;70(12):1156 – 62.
4. Gadkowski LB, Stout JE. Cavitary Pulmonary Disease. 2008;21(2):305 – 33.
5. Lajoie L. Bullous Lung Disease Clinical Case. 2013;
6. Çetinkaya EL, Özgül MA, Gül F, J HB, Cam E, Kamiloglu E, et al. Case Report Successful Treatment of Bulla with Endobronchial Valves. Vol. 2015. 2015. p. 4 – 7.
7. Amjadi K, Alvarez GG, Vanderhelst E. The Prevalence of Blebs or Bullae Among Young Healthy Adults. Chest [Internet]. 2007;132(4):1140 – 5.
Available from: http://dx.doi.org/10.1378/chest.07-0029
8. Blebs P, Welchons GA. PULMONARY BLEBS AND BULLAE. 2002;139. 9. Kesieme EB, Kesieme CN, Akpede GO, Okonta KE, Dongo AE, Gbolagade
AM, et al. Tension Pneumatocele due to Enterobacter gergoviae Pneumonia :
A Case Report. Vol. 2012. 2012. p. 5 – 7.
10. Hermanowicz A. Traumatic pneumatocele in an 11-year-old boy – report of a
rare case and review of the literature. cardio-thoracic Surg. 2017;(March). 11. Al RM et. A – Z of Chest Radiology. New York, USA: Cambridge University;
2007. 1-210 p.
12. Gelabert C, Nelson M. Bleb Point : Mimicker of Pneumothorax in Bullous
Lung Disease. 2015;XVI(May):447 – 9.
13. Rae N, Joungho K. Pathologic Review of Cystic and Cavitary Lung Diseases. 2012;407 – 14.
14. Kushaljit Singh. Background: Rapid lung MRI in children with pulmonary
infections : Time to change our diagnostic Rapid Lung MR I in Children with Pulmonary Infections : Time to Change Our Diagnostic Algorithms.
2015;(November).
15. Song Q, Zhang G, Jiang H, Ren Y, Lu X. Imaging Features of Pulmonary CT in Type 2 Diabetic Patients with Multidrug-Resistant Tuberculosis. 2016;1 – 11.
16. Agarwal R, Aggarwal AN. Teaching Case of the Month Bullous Lung Disease
or Bullous Emphysema ? 2006;(Table 2):532– 4.
17. Lee K, Cho S, Ryu SM, Park S, Yie KS, Han S. Fluid-filled Giant Bulla Treated with Percutaneous Drainage and Talc Sclerotherapy : A Modified
Brompton Technique. 2012;6516:134 – 7.
18. Setiadi. Anatomi dan Fisiologi Sistem Pernapasan. 2013;
19. Urvinderpal Singh et al. Complicated Hydatid Cyst and “ Air Bubble ” Sign :
A Stepping-Stone to Correct Diagnosis. 2015;20 – 4.
20. Kauczor H. MRI of the lung: state of the art. 2012;(March):344 – 53.
21. Orki A, Demirhan R, Ciftci H, Coskun T, Kutlu CA, Arman B. Videothoracoscopic approach to recurrence primary spontaneous
pneumothorax : using of electrocoagulation in small bulla / blebs.
2009;(February):19 – 22.
22. Garg MK, Sharma M, Gulati A, Gorsi U, Aggarwal AN, Agarwal R, et al. World Journal of Radiology © 2016. 2016;8(6):581 – 8.
23. Al-marhoon M. ABC of Reading Chest X-Ray.
24. Marrone G, Crino F, Caruso S, Mamone G, Carollo V, Milazzo M, et al. Multidisciplinary imaging of liver hydatidosis. 2012;18(13):1438 – 47.
25. Loukeri AA, Kampolis CF, Tomos P. Diagnosis , treatment and prognosis of lung abscess. Pneumon. 2015;28(March).
26. Bael K Van, Meir M La, Vanoverbeke H. Video-assisted Thoracoscopic
Resection of a Giant Bulla in Vanishing Lung Syndrome : case report and a