REFERAT
ANESTESI PADA PEDIATRIK
Disusun oleh: Dylan Hadi 07120120015
Dibimbing oleh: dr. Rosalia AD, SpAn, KIC
KEPANITERAAN KLINIK ILMU ANESTESI RUMAH SAKIT MARINIR CILANDAK
Kata Pengantar
Pertama – tama saya ingin mengucapkan terima kasih kepada Tuhan Yang Maha Esa karena bimbinganNya saya dapat membuat referat ini. Tugas referat dengan judul anestesi pada pediatrik ini dibuat guna menyelesaikan tugas kepaniteraan klinik ilmu Anestesi di Rumah Sakit Angkatan Laut Marinir Cilandak . Saya juga mengucapkan terima kasih kepada pembimbing saya dr.Rosalia Sp.An KIC atas kesediannya membimbing dan membantu saya dalam membuat referat ini. Tak lupa juga saya berterima kasih kepada semua teman seperjuangan saya dan kepada para perawat bagian bedah dan anestesi yang sudah membantu saya pada proses kepaniteraan klinik saya.
Saya sadar bahwa referat saya ini masih jauh dari sempurna dan masih banyak kekurangannya oleh karena itu saya mengharapkan saran dan kritik dari setiap pihak yang terlibat.
Jakarta, 20 Febuari 2016 Penyusun
DAFTAR ISI
Kata Pengantar... 2
BAB 1 Pendahuluan... 4
BAB 2 Anatomi dan Fisiologi Pasien Pediatrik...5
BAB 3 Anestesi Pediatrik...12
BAB 1 Pendahuluan
Pasien pediatrik bukan pasien dewasa dalam ukuran tubuh yang lebih kecil. Dalam dunia pediatrik sendiri terdapat perbedaan golongan antara umur pasien dan dijabarkan sebagai berikut1 .
Premature < 37 minggu
Neonatus 0 -1 bulan
Infants 1 -6 bulan
Older Infants 6 bulan – 2 tahun
Toddler 2 – 5 tahun
Child 5 -12 tahun
Adolescences 12 – 18 tahun
Seperti yang sudah dijelaskan di atas pasien pediatrik sangat berbeda dari pasien dewasa secara anatomis, fisiologis, psikologis dan secara biokimia. Secara anatomis jalur pernapasan anak-anak lebih sempit dan pendek sehingga pemasangan intubasi harus dilakukan dengan hati-hati, selain itu sekresi saliva lebih banyak sehingga penggunaan suction harus dipertimbangkan. Regulasi pernapasan pada anak-anak sama seperti orang dewasa yang dipengaruhi dan diatur oleh PH, PaCO2 namun anak-anak lebih rentan terhadap terjadinya desaturasi oksigen karena kebutuhan metabolic yang tinggi. Otot pernapasan pada anak-anak didominasi oleh otot diafragma dimana otot bayi diafragma mudah letih dan bila ada penyakit yang menyebabkan tekanan intra-abdomen meningkat maka proses ventilasi anak akan terganggu. Sistem kardiovaskuler anak-anak lebih aktif dari orang dewasa dengan nilai laju jantung 2-3x lipat di atas orang dewasa. Toleransi neonatus terhadap pemberian cairan dan garam lebih rendah karena laju filtrasi glomerulus yang rendah. Enzim untuk metabolisme obat pada hati bayi belum berkembang sepenuhnya sehingga pemberian obat-obatan harus diperhatikan. Bayi juga rentan terhadap hipoglikemi karena cadangan glikogen yang sedikit dan juga hipotermi karena permukaan tubuh yang lebih luas dibandingkan orang dewasa.
BAB 2 Anatomi dan Fisiologi Pasien Pediatrik
2.1 Anatomi Jalan Napas
Terdapat beberapa perbedaan anatomi pada jaluran napas anak-anak bila
dibandingkan dengan orang dewasa4. Perbedaan pertama adalah ukuran lidah anak-anak yang lebih besar dibandingkan orofaring sehingga meningkatkan resiko terjadinya obstruksi jalan napas dan kesulitan teknis lainnya pada saat melakukan laringoskopi4. Perbedaan kedua adalah lokasi larynx anak yang terletak lebih tinggi pada C4 bila dibandingkan dengan orang dewasa yang berada pada C6 dan letak Glottis pada anak-anak berada pada C2 dan lebih tinggi dibandingkan dengan orang dewasa pada C4 dan letak kartilago krikoid pada C4 dibandingkan dengan orang dewasa pada C6 sehingga pemasangan dengan blade yang lurus lebih direkomendasikan dibandingkan dengan blade yang bengkok2,4. Bentuk Epiglottis anak lebih pendek dan tebal dan terletak lebih dekat kepada laryngeal inlet sehingga visualisasi pita suara akan lebih sulit dan membutuhkan keterampilan penggunaan blade laringoskop yang lebih mahir4. Bentuk pita suara lebih bersudut sehingga pada saat memasukkan ETT (Endotracheal Tube) dapat tersangkut pada commisure anterior pita suara4. Larynx anak kecil mengalami penyempitan pada cincin krikoid sedangkan pada orang dewasa penempitan jalan napas berada di pita suara sehingga penggunaan ETT tanpa cuff disarankan untuk pasien pediatrik3,4.
Selain pada jalan napas terdapat beberapa perbedaan lain pada anak-anak yakni bagian kepala oksiput yang lebih besar akan menyulitkan untuk menempatkan pasien pada posisi sniffing untuk mengatasi hal tersebut dapat dibetikan ganjalan bahu3.
2.2 Sistem Respirasi
Perbedaan utama yang paling mendasar pada sistem pernapasan anak-anak adalah kebutuhan metabolik dan konsumsi oksigen yang lebih tinggi yaitu 6 ml/kg , 3 kali lipat lebih banyak dari orang dewasa, namun karena volume tidal pada anak-anak relatif sama dengan orang dewasa (6-8 ml/kg)4. bila dibandingkan dengan berat badan maka hal tersebut
dikompensasi melalui laju ventilasi yang lebih cepat (anak <1 tahun : 30-60x per menit, 1-3 tahun: 24-40x per menit , 3-6 tahun : 22-34x per menit , 6-12 tahun : 18-30x per menit , 12-18 tahun : 12-16x per menit)4. Perbedaan lainnya adalah closing volume yang didefinisikan seabagi volume udara yang terdapat pada paru-paru pada saat bronkioles respiratorius kolaps bila ditemukan pada anak-anak nilainya lebih tinggi daripada kapasitas residu fungsional sehingga rentan terjadi penutupan jalan napas pada akhir respirasi dimana kapasitas residu fungsional akan berkurang bila terjadi apnea dan pada anestesi , hal ini menuntut adanya pemberian ventilasi tekanan positif pada saat anestesi pasien anak-anak3,6. Resistensi jalan napas dapat dihitung berdasarkan hukum poiseuille dimana resistensi = 8 Ln/r4 . Radius memiliki peran yang sangat penting dalam menentukan resistensi, dimana pada anak-anak diameter saluran napas masih kecil mulai dari lubang hidung sampai bronkioles respiratorius sehingga resistensi pada anak-anak cenderung lebih tinggi daripada orang dewasa, hal ini dapat diatasi dalam pemberian beberapa obat anestesi yang memiliki efek untuk mendilatasi bronkus dan mengurangi resisten, namun bila terjadi edema sebanyak 1 ml saja dapat mengurangi jalan napas sebanyak 60% , hal ini menimbulkan pendapat bahwa sebaiknya terdapat sebuah bocoran disekitar ETT untuk mencegah trauma yang dapat menyebabkan edema subglottis3,4,6,7. Dinding dada anak kecil banyak mengandung jaringan tulang rawan sehingga lebih elastis dan menyebabkan compliance paru lebih tinggi, hal tersebut
memudahkan paru kolaps ketika ada peningkatan kerja ventilasi yang menuntut tekanan intra-thoracic yang lebih negatif2. Otot pernapasan bayi yang dominan adalah diafragma, dimana otot diafragma bayi pada usia di bawah 2 tahun didominasi oleh serat otot type 2 yang memiliki ketahanan terhadap beban berulang yang rendah dibandingkan serat otot type 1, hal ini menyebabkan diafragma bayi lebih mudah letih bila terdapat peningkatan laju
ventilasi sedangkan laju ventilasi anak-anak sendiri sudah lebih tinggi dari dewasa sehingga kemampuan untuk meningkatkan usaha ventilasi secara efektif akan terbatasi2,3. Kadar volume dead space pada anak kecil dan dewasa cenderung sama yaitu sekitar 33% bila dibandingkan dengan volume tidal namun penggunaan alat-alat anestesi dapat meningkatkan volume dead space dan menggangu ventilasi secara efektif sehingga penggunaan alat-alat anestesi harus diperhatikan dengan benar2 . Semua faktor tersebut akan memudahkan terjadinya gangguan pernapasan dan desaturasi pada anak kecil sehingga pengawasan kadar oksigen harus dilakukan secara ketat.
2.3 Sistem Kardiovaskular
Ventrikel kiri pada anak-anak lebih nonkomplians dan serat-serat kontraktil yang sedikit, namun kebutuhan metabolisme anak-anak tetap lebih tinggi dari orang dewasa sehingga cardiac output juga harus tinggi (anak-anak : 200 ml/kg/min , dewasa : 70
ml/kg/min) , Cardiac output ditentukan dari kadar volume kuncup dan detak jantung, karena kontraktilitas ventrikel kiri yang rendah pada anak-anak maka kompensasi dicapai melalui peningkatan detak jantung. Karena detak jantung yang tinggi pada anak-anak maka pada saat induksi anestesi dapat terjadi ventrikuler ekstra systole yaitu sebuah arritmia jantung yang dapat diatasi dengan memperdalam anestesi. Di sisi lain anak-anak rentan terhadap peningkatan tonus parasimpatis dan dapat dicetuskan oleh hypoxia ataupun stimulus menyakitkan seperti pemasangan laryngoskopi ataupun intubasi, hal tersebut dapat
menurunkan cardiac output secara dramatis, hal ini dapat diatasi dengan pemberian atropine, sedangkan bradycardia yang dicetus oleh hypoxia dapat diatasi dengan pemberian oksigen dan ventilasi yang baik2,3,4.
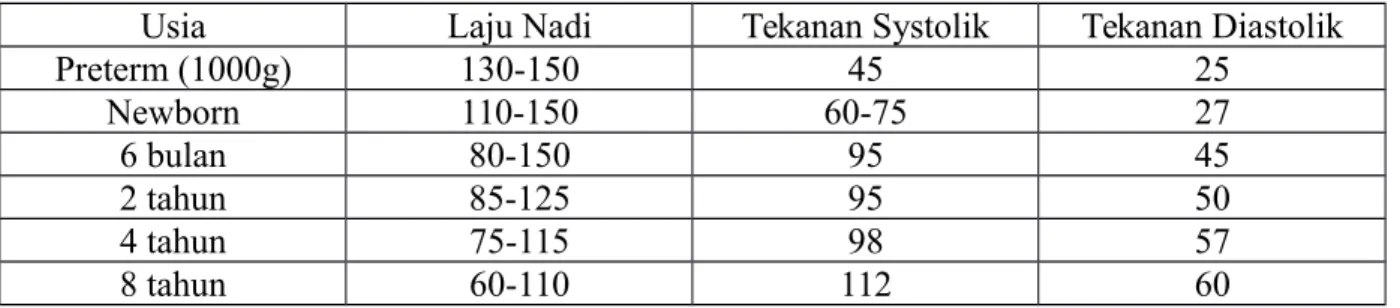
Usia Laju Nadi Tekanan Systolik Tekanan Diastolik
Preterm (1000g) 130-150 45 25 Newborn 110-150 60-75 27 6 bulan 80-150 95 45 2 tahun 85-125 95 50 4 tahun 75-115 98 57 8 tahun 60-110 112 60
Tabel 1. Variasi Laju Nadi dan Tekanan Darah pada Pasien Anak3 2.4 Sistem Hematologi
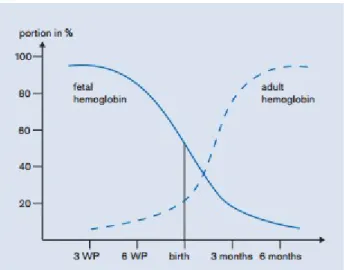
Neonatus memiliki kadar HbF 70-90% dimana HbF memiliki efek protektif terhadap anemia sel sabit, selain itu HbF memiliki afinitas yang tinggi sehingga mudah mengikat oksigen namun karena kadar 2,3 DPG rendah maka pelepasan oksigen ke jaringan lebih sulit dibandingkan dengan HbA, hal ini diatasi dengan kadar Hb bayi yang lebih tinggi yaitu sekitar 18-20 g/dL dengan hematocrit 0.6 . Seiring waktu akan terdapat penurunan kadar Hb yang tajam dan akan ditemukan anemia fisiologis pada usia 3 bulan , hal tersebut
menandakan transisi produksi hemoglobin Fetal menjadi menjadi hemoglobin Adult, setelah fase ini maka hemoglobin akan meningkat secara perlahan3,6,7.
Gambar 2. Proses Transisi HbF menjadi HbA pada Anak7
Usia Kadar Hb (g/dL) 1- 7 hari 16-20 1 – 4 minggu 11-16 2 – 3 bulan 10-12 1 tahun 10-12 5 tahun 11-13
Tabel 2. Kadar Hb pada Anak7
Volume darah pada bayi lebih tinggi daripada orang dewasa, hal tersebut akan mempengaruhi jumlah cairan atau darah yang harus ditransfusikan bila terjadi hypovolemia. Rumus ABL (Allowable Blood Loss) digunakan untuk mencari jumlah cairan yang
dibutuhkan dan dihitung dengan rumus ( ABL: EBV X Ht 1−Ht 2Ht 1 ) dengan EBV : Estimated Blood Volume , HT1 : Hematocrit (atau bisa hemoglobin) awal (normal pria: 42-52%, wanita : 37-47%), HT2 : Hematocrit (atau bisa hemoglobin) akhir 2
Gambar 3. Kadar Volume darah pada Anak dan Dewasa8
Sebelum Operasi disarankan dibuat perhitungan estimasi kehilangan darah pada saat intraop sebelum dilakukan operasi, dan bila mungkin dapat diberikan terapi preoperatif seperti supplemen besi. Bila pasien dengan anemia kronis tidak dapat menerima transfusi darah karena alasan tertentu atau memiliki penyakit ginjal dapat dibantu dengan pemberian EPO (Erythropoietin)2.
2.5 Cairan dan Elektrolit
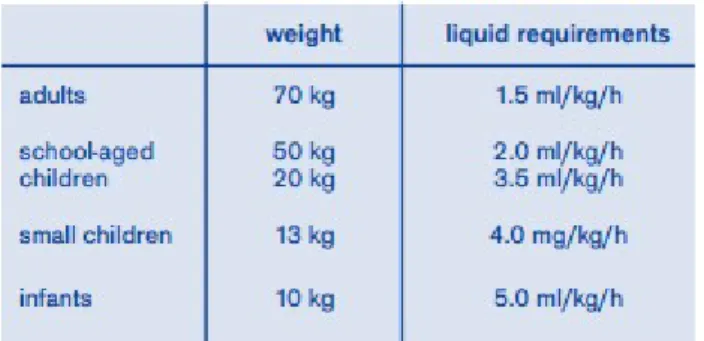
Anak kecil memiliki kadar air dalam tubuh yang lebih tinggi dibandingkan dengan orang dewasa , dengan kadar TBW (Total Body Water) pada bayi prematur 90% berat badan, bayi aterm 80% dan bayi berusia 6-12 bulan 60%3 . Hal tersebut memiliki 2 dampak, dampak pertama adalah peningkatan volume distribusi obat sehingga penggunaan beberapa obat anestesi seperti thiopental pada anak-anak harus dengan dosis 20-30% lebih besar dibandingkan dengan dewasa3. Dampak kedua adalah semakin banyak TBW maka akan semakin rentan terhadap terjadinya dehidrasi, anak-anak membutuhkan kadar TBW yang lebih banyak karena kadar metabolisme tubuh yang tinggi serta kemampuan laju filtrasi glomerulus(GFR) yang lebih rendah sehingga pengeluaran urin lebih banyak dari dewasa, waktu paruh obat yang dimetabolisme di ginjal akan meningkat serta toleransi yang rendah terhadap pemberian air dan garam (GFR saat lahir : 40 ml/min , usia 1 tahun : 100 ml/min, Dewasa : 130 ml/min)3,6,7,9 .
Gambar 4. Kebutuhan Cairan Dasar7 2.6 Sistem Hepatobilier
Pada Anak-anak maturitas
fungsional hati belum sepenuhnya terbentuk, sebagian besar enzim untuk metabolisme obat sudah diproduksi namun belum terstimulasi oleh obat tersebut. Seiring pertumbuhan anak-anak kemampuan untuk metabolisme obat akan meningkat secara drastis dan menjadi siap dalam usia beberapa bulan , hal tersebut disebabkan 2 hal, pertama adalah peningkatan aliran darah ke hati sehingga lebih banyak obat masuk ke dalam hati, dan sistem enzim yang diproduksi sudah dapat distimulasi oleh obat tersebut9,10. Kadar albumin dan beberapa protein yang dibutuhkan untuk berikatan dengan obat pada plasma lebih rendah di anak-anak
dibandingkan dewasa, kondisi tersebut akan mengakibatkan lebih banyak obat bebas beredar di sirkulasi karena tidak berikatan dengan albumin, selain itu hyperbilirubinemia dapat terjadi karena perpindahan bilirubin dari albumin yang disebabkan oleh obat sehingga pasien
menjadi ikterus3,11,12. 2.7 Sistem Endokrin
Neonatus memiliki cadangan glikogen yang sedikit sehingga mereka rentan terhadap terjadinya hypoglikemia, faktor resiko lain adalah bayi dari ibu yang menderita diabetes, prematur, stress perinatal dan sepsis. Untuk mengatasi hal tersebut maka bayi dengan faktor resiko dapat diberi dextrose 5-15mg/kg/menit3.
Fungsi koordinasi gerakan menelan dan bernapas pada bayi serta fungsi LES (Lower esophageal sphincter) belum sempurna sampai berusia 4-5 bulan sehingga menyebabkan insidense refluks gastroesophageal. Hal tersebut menimbulkan beberapa pendapat untuk mempuasakan bayi sebelum operasi namun kadar glukosa harus tetap diperhatikan ketat karena bayi rentan terhadap terjadinya hipoglikemia2,4.
2.9 Sistem Thermoregulasi
Bayi dan anak-anak memiliki luas permukaan yang lebih banyak dibandingkan dengan berat badan serta lemak subkutis yang sedikit. Hal tersebut mengakibatkan bayi lebih mudah mengeluarkan panas baik secara radiasi (pengaruh terbesar) , konduksi , konveksi, dan evaporasi sehingga rentan mengalami hipotermia. Bayi memiliki jaringan lemak coklat yang dapat digunakan sebagai kompensasi untuk menghasilkan panas karena bayi berusia dibawah 3 bulan tidak dapat menggigil. Suhu ruangan yang disarankan pada saat operasi adalah 34°C untuk bayi prematur, 32°C untuk neonatus, dan 28°C untuk remaja dan dewasa. Hipotermia pada anak-anak dapat menyebabkan depresi napas, acidosis, penurunan cardiac output, meningkatkan durasi efek obat, menurunkan kadar trombosit, dan meningkatkan resiko terjadinya infeksi. Terdapat beberapa langkah yang dapat diterapkan untuk mempertahankan suhu bayi3,6,7.
Memindahkan Neonatus pada inkubator Menggunakan pad pemanas
Menghangatkan ruangan operasi dengan suhu 26 – 30°C Membatasi durasi waktu anak tanpa selimut
Menggunakan warmer pada fase pre-operasi Menggunakan baby bonnet
Menutup ekstremitas bayi dengan selimut Mengawasi suhu tubuh secara ketat
Menghangatkan dan melembabkan gas pernapasan
Tabel 3. Langkah-langkah dalam mempertahankan suhu bayi7
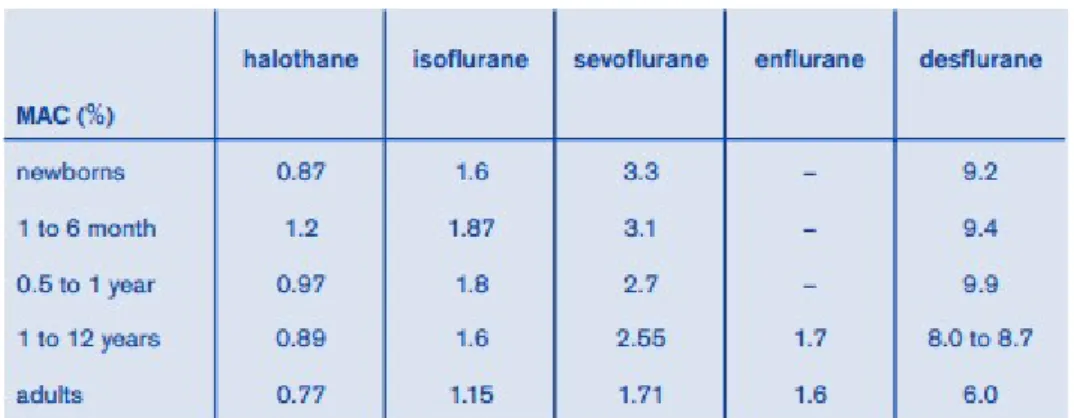
Bayi dan anak-anak memiliki tingkat ventilasi alveolar yang lebih tinggi serta koefisien distribusi gas-darah yang lebih rendah dari orang dewasa sehingga menyebabkan penyerapan obat
inhalasi lebih cepat. Nilai MAC (Mean Alveolar Concentration) untuk pasien anak sedikit lebih tinggi dari dewasa namun neonatus
membutuhkan MAC yang lebih rendah dari pasien dewasa, hal ini disebabkan karena immaturitas otak, level progesterone residual dari ibu, dan kadar endorphin yang tinggi sehingga ambang nyeri meningkat. Ketika NO (Nitrous Oxide) ditambahkan kepada gas anestesi lain, maka kadar MAC yang dibutuhkan akan berkurang karena efek second gas exchange dengan nilai sebagai berikut ; MAC sevoflurane berkurang 20-25% , halothane berkurang 60%, isoflurane 40% , dan desflurane 25%3,7. Selain pengambilan, eliminasi obat anestesi pada pasien pediatrik juga lebih cepat dibandingkan dengan orang dewasa , hal ini disebabkan karena tingginya laju napas dan cardiac output serta distribusi yang besar kepada organ dengan vaskularisasi banyak, di sisi lain hal ini menyebabkan mudahnya terjadi overdosis obat anestesi pada pasien pediatrik13,14. Fungsi hati pasien bayi belum sepenuhnya terbentuk sehingga hanya sedikit obat yang dimetabolisme di sana sehingga hepatitis yang disebabkan oleh halotan jarang pada anak (1:200.000 anestesi).
Gambar 5. Nilai MAC untuk anestesi sesuai golongan umur7
Pasien neonatus memiliki proporsi cardiac output yang mencapai otak yang lebih besar dibandingkan pasien anak sehingga dosis untuk induksi lebih kecil. Salah satu obat yang paling sering digunakan untuk anestesi intravena adalah propofol walau penggunaan dibawah umur 3 tahun belum
direkomendasikan. Dalam pemberian obat anestesi intravena perlu diketahui karena fungsi ginjal dan hati belum sempurna maka interval dosis pemberian obat perlu diperpanjang agar tidak terjadi toksisitas3. Dosis untuk anestesi intravena pada anak-anak harus disesuaikan karena massa otot dan lemaknya berbeda dari orang dewasa. Efek samping dari propofol yang dapat muncul adalah bradikardi dan hipotensi dimana insidensi bradikardia pada anak-anak 10-20% lebih tinggi daripada orang dewasa, hal ini penting dipertimbangkan karena pada pasien anak fungsi baroreceptor belum sempurna sehingga pengaturan cardiac output didominasi oleh peningkatan laju nadi. Selain propofol terdapat beberapa kombinasi obat yang dapat digunakan untuk anestesi intravena7.
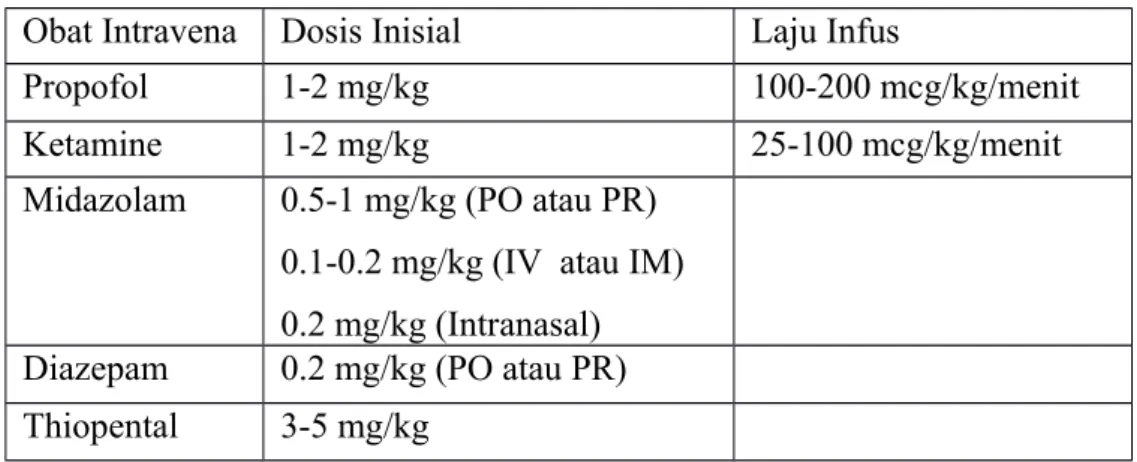
Obat Intravena Dosis Inisial Laju Infus
Propofol 1-2 mg/kg 100-200 mcg/kg/menit
Ketamine 1-2 mg/kg 25-100 mcg/kg/menit
Midazolam 0.5-1 mg/kg (PO atau PR) 0.1-0.2 mg/kg (IV atau IM) 0.2 mg/kg (Intranasal) Diazepam 0.2 mg/kg (PO atau PR) Thiopental 3-5 mg/kg
3.3 Obat pelumpuh otot
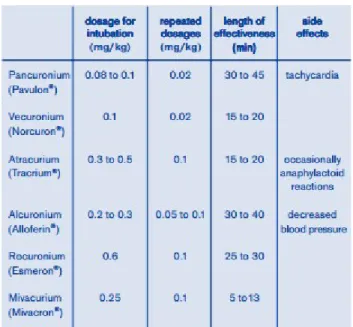
Anak-anak memiliki distribusi volume yang besar sehingga dosis yang diperlukan lebih tinggi untuk menimbulkan efek, namun di sisi lain karena fungsi hati dan ginjal belum sempurna maka eliminasi dan durasi efek obat akan lebih panjang. Suksinilkolin digunakan untuk intubati endotrakeal, dosis yang diperlukan untuk balita lebih tinggi daripada anak dewasa yakni infusi 2 mg/kg diberikan untuk anak-anak sedangkan pasien anak dewasa diberikan infusi 1.5 mg/kg. Efek samping suksinilkolin bila tidak diperhatikan dapat berakibat fatal, seperti bradycardia, asystole, otot kaku, myoglobinemia dan hipertermia malignant. Relaxan non depolarizing seperti pankuronium digunakan pada pasien pediatrik sebagai relaxan untuk intra operasi, dan pada beberapa kasus dipakai juga pada saat akan mengintubasi pasien namun anak-anak sangat sensitif terhadap obat-obat golongan ini sehingga mudah
overdosis7.
Gambar 7. Dosis penggunaan muscle relaxan pada anak7 3.4 Evaluasi Preoperatif
Anamnesis3
2) Masalah selama kehamilan dan persalinan serta skor APGAR 3) Riwayat Penyakit Sekarang
4) Riwayat Penyakit Dahulu
5) Kelainan kongenital atau metabolik 6) Riwayat pembedahan
7) Riwayat kesulitan anestesi pada keluarga dan pasien 8) Riwayat Allergi
9) Batuk , Episode Asma, ISPA yang sedang dialami 10) Waktu terakhir makan dan minum
Tabel 6. Pertanyaan yang diberikan pada saat anamnesis preoperatif3
Pemeriksaan Fisik3
Tabel 7. Pemeriksaan fisik yang dilakukan pada pasien preoperatif3 Pemeriksaan Laboratori7
Beberapa pemeriksaan penunjang disarankan bagi beberapa pasien anak dengan kondisi khusus. Pemeriksaan kadar Hb
dilakukan apabila diperkirakan akan ada banyak pendarahan pada saat operasi, bayi prematur, penyakit sistemik dan penyakit jantung kongenital.
Pemeriksaan kadar elektrolit dapat dilakukan bila terdapat penyakit ginjal ataupun metabolik lainnya dan pada kondisi dehidrasi. Pemeriksaan x-ray 1) Keadaan umum
2) Tanda-Tanda Vital : Tekanan darah, Laju nadi dan napas, Suhu 3) Data antropometrik : Tinggi dan berat badan
4) Adanya gigi yang lepas atau goyang 5) Sistem respirasi
6) Sistem Kardiovaskuler 7) Sistem Neurologi
jantung. Pemeriksaan penunjang lainnya dapat dilakukan sesuai penyakit pasien yang ditemukan
3.5 Puasa Pre-operatif
Usia Air bening ASI Susu Formula Makanan
Padat Neonatus – 6
bulan
2 jam 4 jam 4 jam
-6 – 3-6 bulan 2 jam 4 jam 6 jam 6 jam
>36 bulan 2 jam - 6 jam 8 jam
Tabel 8. Puasa Pre operatif pada pasien anak7
3.6 Anestesi Regional pada Pediatrik
Obat-obatan anestesi regional biasa berikatan dengan AAG (Alpha-1 Acid Glycoprotein) yang ditemukan pada plasma. Kadar AAG pada neonatus lebih rendah sekitar 30-40% dari orang dewasa, sehingga hal ini dapat
menyebabkan peningkatan kadar obat bebas dalam plasma dan meningkatkan resiko terjadinya toksisitas.
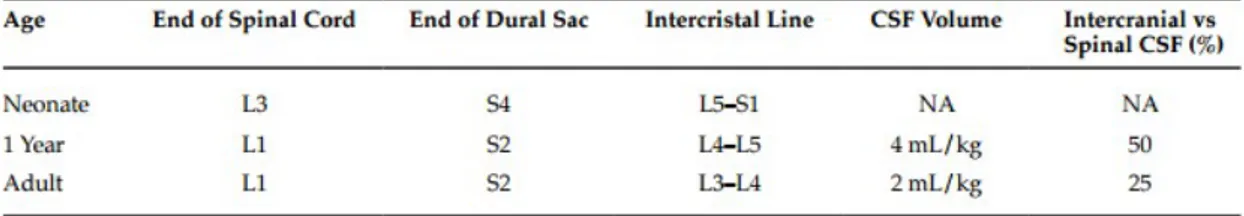
Proses Myelinasi pada manusia akan selesai pada usia 1 tahun. Myelinasi yang tidak sempurna akan memudahkan penetrasi pada anestesi regional dan meningkatkan onset obat anestesi. Jaringan sekitar saraf yang masih longgar juga menyebabkan penyebaran obat lebih ekstensif dari yang diharapkan, selain itu dapat menyebabkan durasi obat lebih cepat habis karena penyebaran yang lebih cepat ke tubuh. Selain itu jumlah volume likuor
serebrospinalis pada pasien anak lebih banyak daripada orang dewasa sehingga dosis obat anestesi yang dibutuhkan cenderung lebih tinggi.
Anestesi epidural pada anak biasa diindikasikan pada operasi abdomen dan ekstremitas bawah. Jarum yang digunakan adalah jarum berukuran 18G dan catheter yang digunakan berukuran 20G. Larutan Saline dapat digunakan untuk mengurangi tahanan pada saat injeksi. Kedalaman ruang epidural dapat diestimasi sebagai berikut : Neonatus 1 cm. Anak dengan berat badan 10-25kg : 1mm/kg. Dan anak dengan berat badan >25kg :[0.8 + (0.05 X BB)] . Obat yang paling sering digunakan pada teknik anestesi ini adalah Bupivacaine 0.25% dengan dosis injeksi tunggal 1 ml/Kg max 20ml dan dosis injeksi berulang 0.2-0.4 mg/Kg/jam.
Anestesi spinal/Sub-arachnoid block pada anak diindikasikan sama seperti pada anestesi epidural namun durasi operasi harus <90 menit.Jarum yang digunakan pada teknik ini lebih kecil daripada anestesi epidural dengan ukuran 22 atau 25 G dan dimasukkan pada L4-L5 ruang interspinalis. Obat yang biasa digunakan sama seperti pada teknik anestesi epidural yakni bupivacaine dengan dosis 1 mg/kg untuk anak berusia <1 tahun, 0.5 mg/kg untuk anak berusia 2-7 tahun dan 0.3 mg/kg untuk anak berusia >7 tahun. Perlu diketahui bahwa PPDH (Post Dural Puncture Headache jarang terjadi pada anak-anak namun perlu diperhatikan bahwa tidak disarankan untuk menyuruh anak mengangkat kaki sebagai cara uji keberhasilan anestesi karena dapat menyebabkan total spinal block17.
Terdapat beberapa kontraindikasi untuk dilakukan anestesi regional namun tidak ditemukan perbedaan pada pasien anak maupun dewasa. Kontraindikasi absolut yang ada adalah keadaan hipovolemia dan syok, koagulopati atau trombositopenia, dan peningkatan tekanan intrakranial. Kontraindikasi relatif yang terdapat adalah sepsis, infeksi di daerah pungsi,riwayat gangguan neurologi, riwayat pembedahan spinal, kelainan tulang belakang, dan kondisi jantung yang dipengaruhi oleh preload seperti stenosis aorta atau hipertrofik obstruktif kardiomiopati3.
3.7 Premedikasi
Tujuan pemberian premedikasi pada pasien anak sama dengan orang dewasa yakni untuk menurangi ansietas pasien, mengurangi rasa nyeri yang
napas, namun pemberian pre-medikasi pada anak dapat memfasilitasi perpisahan dengan orang tuaa dan memudahkan proses intubasi bila
dibutuhkan3. Beberapa obat pre-medikasi yang paling sering diberikan adalah midazolam dan ketamine7. Pemberian obat sedasi harus diberikan hati-hati bila pasien memiliki gangguan saluran napas dan pemberian harus dihindari bila pasien memiliki gangguan neurologis atau peningkatan tekanan intrakranial serta bila ada resiko besar terjadinya aspirasi atau regurgitasi di lambung3,7
Obat Dosis Keterangan
Midazolam 0.5 mg/kg (max 15 mg)
15-30 menit sebelum operasi dimulai
Dapat menghasilkan reaksi eksitasi berlebihan
Chloral Hydrate 50 mg/kg oral (max 1 gram)
Dapat menghasilkan reaksi eksitasi berlebihan
Ketamine 3-8 mg/kg oral 30-60 menit
sebelum operasi dimulai
Dapat meningkatkan tekanan darah
Temazepam 0.1-1 mg/kg oral
Clonidine 2-4 mcg/kg oral Dapat menurunkan tekanan
darah Tabel 9. Dosis Obat Premedikasi pada pasien anak7 3.8 Persiapan anestesia
STATIC :
Scope : Laringoskop apakah lampunya cukup terang atau tidak, serta Stethoscope.
Tubes : ETT dipersiapkan dengan ukuran sesuai dan satu ukuran dibawah dan diatasnya. Airway : alat untuk menahan lidah agar tidak jatuh yakni pipa orofaringeal Guedel atau pipa nasofaringeal.
Tapes : Plester untuk fiksasi ETT
Introducer : kawat untuk dimasukan ke dalam ETT] Connector : penghubung antara ETT dengan sirkuit nafas Suction : mesin pengisap untk membersihkan jalan napas.
Peralatan Elektronik :
Mesin anestesia
Mesin penghangat tempat tidur Infusion pump
Syringe pump Defibrilator
Sumber Gas : O2,N2O , Halothane, Isoflurane dan gas sejenis serta dipantau dengan penggunaan flowmeter
3.9 Induksi
Induksi dapat dilakukan baik dengan metode inhalasi maupun metode intravena. Metode inhalasi dapat digunakan apabila pasien takut terhadap jarum, tidak kooperatif atau sulit mencari akses vena, namun metode inhalasi merupakan teknik yang memerlukan 2 orang, orang pertama harus
mempertahankan jalan napas dan orang kedua mencari akses vena dan memasukan obat-obatan intravena sesuai indikasi. Obat-obatan inhalasi anestesi yang paling sering diberikan adalah halothane dan sevoflurane. Halothane memiliki bau yang manis sehingga mudah dihirup dan bila
ditambah dengan N2O dapat mempercepat induksi serta durasi obat yang lebih lama namun dapat menimbulkan arritmia sehingga penggunaanya sudah mulai ditinggalkan. Sevoflurane tidak bersifat irritatif dan memiliki onset yang lebih cepat dan durasi yang lebih pendek namun dapat menyebabkan delirium pada saat pasien sadar. Pilihan obat untuk induksi intravena adalah propofol, thiopental dan ketamine.
3.10 Intubasi
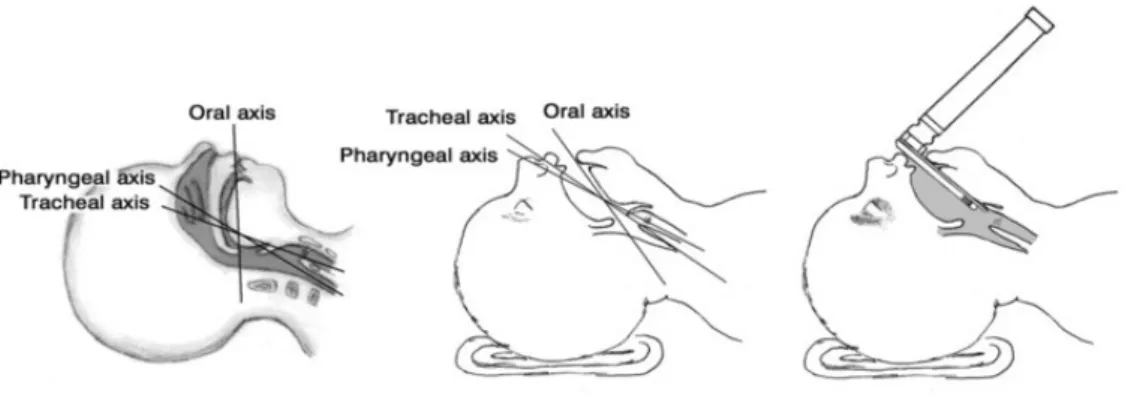
Sesuai anatomi jalan napas pasien anak, pada intubasi disarankan menggunakan blade lurus, namun blade bengkok dapat digunakan bila pasien memiliki berat 6-10 kg. Penggunaan ETT lebih disarankan jenis tanpa cuff pada pasien berusia dibawah 8 tahun, serta usahakan terdapat sedikit bocoran pada ETT. Ukuran ETT pada anak-anak dapat menggunakan rumus Modified Cole formula dan Khine Formula: [(Usia/4) + (4, bila tanpa cuff jadinya ditambah 3)]. Kedalaman ETT dapat diperkirakan dengan menggunakan rumus : [(Usia/2) + (12) bila pada anak berusia >2 tahun, bila usia anak <2 menggunakan rumus: (Ukuran ETT X 3)16. Kedalaman ETT dapat diperhitungkan dengan rumus namun tetap harus disesuaikan secara klinis dengan mendengarkan suara napas kedua paru pasien. Penggunaan LMA
Ukuran LMA Berat Badan 1 <5 kg 1.5 5-10 kg 2 10-20 kg 2.5 20-30 kg 3 >30 kg
Tabel 10. Panduan Penggunaan LMA untuk pasien anak7 3.11 Tatalaksana Jalan Napas Pediatrik
Pada saat induksi pasien sebaiknya ditempatkan dalam posisi bernafas yang pasien paling nyaman, namun pada saat sudah dipasang intubasi sebaiknya pasien ditempatkan dalam posisi sniffing untuk membuka jalan udara. Selain itu pasien diberikan ganjalan agar dapat membuka LA (Laryngeal Angle), OA (Oral Angle), dan PA (Pharyngeal Angle) agar memudahkan proses ventilasi. Pasien juga dilakukan jaw thrust agar mandibula dapat terangkat dan membuka glotis sehingga mulut laring dan faring akan lebih besar dan lebih mempermudah proses ventilasi3.
Gambar 9. Penggunaan Ganjalan untuk membuka jalan napas15 3.12 Terapi cairan perioperatif
Pemberian terapi cairan sangat penting mengingat tubuh pasien anak yang lebih banyak TBW nya serta mudah terjadi dehidrasi. Terdapat tiga tahapan pemberian cairan pada pasien perioperatif, dengan yang pertama untuk memberikan kebutuhan cairan
dari 4 gejala klinis yaitu : Pengisian kapiler >2 detik, tidak ada air mata, mukosa membran kering dan keadaan umum sakit berat, bila 2 dari 4 gejala tersebut terpenuhi maka pasien dehidrasi dan dapat diberikan cairan inisial sebanyak 10-20 ml/kg. Tahapan kedua adalah pemberian cairan rumatan menggunakan rumus holliday segar yaitu 4cc/kg/jam untuk 10 kg pertama dengan tambahan 2 cc/kg/jam untuk 10 kg berikutnya dan tambahan lagi 1 cc/kg/jam untuk setiap penambahan berat badan. Tahapan ketiga adalah pengganti kehilangan cairan intraoperatif dengan patokan 1cc/kg/jam untuk operasi superfisial, 4-7cc/kg/jam untuk operasi thorakotomi, dan 5-10cc/kg/jam untuk operasi abdomen.
BAB 4 Kesimpulan
Anestesi pada pasien pediatrik berbeda dengan anestesi padap pasien dewasa karena sistem anatomi dan fisiologi yang berbeda. Secara anatomis lokasi larynx, glotis dan kartilago krikoid pada pasien anak terletak lebih tinggi sehingga akan lebih mudah untuk melakukan intubasi dengan blade lurus, serta karena jalan napas yang sempit maka keterampilan dan kehati-hatian dokter anestesi sangat diutamakan. Secara fisiologis ambang batas tanda-tanda vital pasien anak berbeda dari orang dewasa sehingga pemantauan harus dilakukan dengan ambang batas yang sesuai. Pada Pasien anak terdapat volume distribusi obat yang besar serta sistem metabolisme obat yang masih belum sepenuhnya terbentuk sehingga pemberian obat harus disesuaikan dengan dosis yang berbeda dari pasien dewasa. Anak-anak memiliki proporsi TBW yang lebih tinggi serta mudah dehidrasi sehingga terapi cairan perioperatif harus diperhatikan dengan baik. Kebutuhan metabolisme anak lebih tinggi dari orang dewasa sehingga tingkat ventilasi pun tinggi karena itu pasien anak sangat mudah terkena hipoksia bila ada gangguan pada jalan napas sehingga selama proses operasi maupun saat pengawasan paska operasi harus dipantau secara ketat jalan napas dan kondisi saturasi oksigen pasien, salah satu cara untuk memastikan jalan napas pasien tetap terbuka adalah dengan
Daftar pustaka
1) American Academy of Pediatrics, Council on Child Health. Age limits of pediatrics. Pediatrics 1972 ; 49:463
2) Abdelmalak B, Abel M, Ali HH, Aronson S, Avery G, et al. Anesthesiology . 2nd Edition. McGrawHill 2012 : USA
3) Soenarto RF, Chandra S. Buku Ajar anestesiologi . Departemen Anestesiologi dan Intensive Care Fakultas Kedokteran Universitas Indonesia / RS Cipto Mangankusumo 2012 : Jakarta
4) Bansal T, Hooda S. Anesthetic Considerations In Pediatric Patients . JIMSA 2013 ; 26:2
5) Hines RL, Marschall KE. Stoelting’s Anaesthesia and co-existing disease. 4th Ed. 2004; 688
6) Macfarlane F. Pediatric Anatomy and Physiology and the Basis of Pediatric Anesthesia . Mater Children’s Hospital.
https://www.aagbi.org/sites/default/files/7-Paediatric-anatomy-physiology-and-the-basics-of-paediatric-anaesthesia.pdf . Access : 20 February 2016
7) Rupp K, Holzki J, Fischer T, Keller C. Pediatric Anesthesia . 1st Edition. Drager 1999 : Germany
8) Longnecker DE, Tinker JH, Morgan GE, et al, eds. Principles and Practice of Anesthesiology. Vol I, 2nd Edition. St. Louis, MO: Mosby; 1998.
9) Alcorn J, Mc Namara PJ. Ontogeny of hepatic and renal systemic clearance pathways in infants: part 1. Clin pharmacokinet 2002; 41: 959-98.
10) Besunder JB, Reed MD, Blumer JL. Principles of drug biodisposition in the neonate. A critical evaluation of the pharmacokinetic-pharmacodynamic interface (part II). Clin pharmacokinet 1988;14: 261-86.
11) Ehrnebo M, Agurell S, Jalling B, et al. Age differences in drug binding by plasma proteins: Studies in human foetuses, neonates and adults. Eur J Clin pharmacol 1971; 3: 189-93
12) Wood M. Plasma drug binding: Implications for anesthesiologists. Anesth Analg 1986; 65: 786-804
13) Lerman J, Schmitt Bantel BI, Gregory GA, et al. Effect of age on the solubility of volatile anesthetics in human tissues. Anesthesiology 1986; 65; 307-11
14) Lerman J, Gregory GA, Willis MM, et al. Age and solubility of volatile anesthetics in blood. Anesthesiology 1984; 61: 139-43.
15) Matsumoto T, Carvalho WB. Tracheal Intubation. J Pediatr 2007 ; 83: S83-90. 16) Esther Weathers. Neonatal And Pediatric Cuffed Endotracheal Tubes: Safety And
http://www.rcecs.com/MyCE/PDFDocs/course/V7099.pdf . Access : 28 February 2016
17) Chiles J, Buckenmainer A. Basic Pediatric Regional Anesthesia . Military Advanced Regional Anesthesia And Analgesia. http://www.dvcipm.org/files/maraa-book/chapt30.pdf . Access : 28 February 2016