EFEK PENAMBAHAN NATRIUM BIKARBONAT 1 mEq KEDALAM LIDOKAIN 40 MG INTRAVENA DIBANDINGKAN DENGAN LIDOKAIN
40 MG INTRAVENA UNTUK MENGURANGI NYERI PADA SAAT INDUKSI PROPOFOL MCT/LCT
TESIS
DODI ISKANDAR NIM. 097114006
PROGRAM MAGISTER KLINIK – SPESIALIS
DEPARTEMEN / SMF ANESTESIOLOGI DAN TERAPI INTENSIF FAKULTAS KEDOKTERAN UNIVERSITAS SUMATERA UTARA /
EFEK PENAMBAHAN NATRIUM BIKARBONAT 1 mEq KEDALAM LIDOKAIN 40 MG INTRAVENA DIBANDINGKAN DENGAN LIDOKAIN
40 MG INTRAVENA UNTUK MENGURANGI NYERI PADA SAAT INDUKSI PROPOFOL MCT/LCT
Oleh :
DODI ISKANDAR NIM. 097114006
Pembimbing I :
dr. YUTU SOLIHAT, SpAn,KAKV Pembimbing II :
dr. CHAIRUL M MURSIN, SpAn, KAO
Tesis
Penelitian Ini Diajukan Untuk Memenuhi Salah Satu Syarat Memperoleh Gelar Magister Klinik – Spesialis Anestesiologi Program Pendidikan Dokter
Spesialis Anestesiologi dan Terapi Intensif
PROGRAM MAGISTER KLINIK – SPESIALIS
DEPARTEMEN / SMF ANESTESIOLOGI DAN TERAPI INTENSIF FAKULTAS KEDOKTERAN UNIVERSITAS SUMATERA UTARA /
LEMBAR PENGESAHAN
JUDUL TESIS : EFEK PENAMBAHAN NATRIUM
BIKARBONAT 1 mEq KEDALAM LIDOKAIN 40 MG INTRAVENA DIBANDINGKAN DENGAN LIDOKAIN 40 MG INTRAVENA UNTUK MENGURANGI NYERI PADA SAAT INDUKSI PROPOFOL MCT/LCT
NAMA MAHASISWA : DODI ISKANDAR
PROGRAM MAGISTER : MAGISTER KEDOKTERAN KLINIK KONSENTRASI : ANESTESIOLOGI DAN TERAPI INTENSIF
Menyetujui:
dr Hasanul Arifin SpAn KAP KIC NIP : 195104231979021001 Ketua Program
Magister Fakultas Kedokteran Universitas Sumatera Utara
Prof. dr. Chairuddin P Lubis, DTM&H,SpA (K) NIP : 130365289
Dekan
Universitas Sumatera Utara
LEMBAR PENGESAHAN
Telah Diuji
Pada Tanggal : 22 Februari 2014 Panitia Penguji
Peguji I
Prof. dr. Achsanuddin Hanafie, SpAn, KIC, KAO NIP : 195208261981021001
Penguji II
dr. Asmin Lubis, DAF, SpAn, KAP, KMN NIP : 195301211979021001
Peguji III
DR. dr. Nazaruddin Umar, SpAn,KNA NIP : 195117121981031002
Pembimbing I
dr. Yutu Solihat, SpAn, KAKAV NIP : 195808111987111001
Pembimbing II
dr. Chairul M Mursin, SpAn, KAO NIP : 130605510
Ketua Departemen Anestesiologi dan Terapi Intensif
Prof. dr. Achsanuddin Hanafie, SpAn, KIC, KAO NIP : 195208261981021001
Ketua Program Studi Anestesiologi dan Terapi Intensif
KATA PENGANTAR
Bismillahirrahmanirrahim
Alhamdulillahirabbil ‘alamin, puji syukur saya sampaikan kehadirat Allah
SWT karena dengan rahmat dan karunia – Nya, saya berkesempatan
menyelesaikan penelitian ini sebagai salah satu syarat untuk memperoleh gelar
magister klinik spesialis dalam bidang Anestesiologi dan Terapi Intensif Fakultas
Kedokteran Universitas Sumatera Utara / RSUP H. Adam Malik Medan.
Saya menyadari bahwa tulisan ini masih jauh dari sempurna baik isi
maupun bahasanya, namun demikian saya berharap bahwa tulisan ini dapat
menambah perbendaharaan bacaan tentang efek penambahan Natrium Bikarbonat
1 mEq kedalam Lidokain 40 mg intravena dibandingkan dengan Lidokain 40 mg
intravena untuk mengurangi nyeri saat induksi Propofol MCT/LCT.
Dengan penuh rasa hormat saya mengucapkan terima kasih dan
penghargaan yang setinggi-tinginya kepada dr. Yutu Solihat, SpAn,. KAKV, dr.
Chairul M Mursin, SpAn, KAO, dr. Taufik Ashar, MKM sebagai pembimbing
proposal Tesis saya, yang telah banyak memberikan petunjuk, perhatian serta
bimbingan sehingga saya dapat menyelesaikan proposal Tesis ini.
Yang terhormat Prof.dr. Achsanuddin Hanafie, SpAn, KIC, KAO sebagai
Kepala Departemen/SMF Anestesiologi dan Terapi Intensif FK USU/RSUP
H.Adam Malik Medan, dr. Hasanul Arifin, SpAn, KAP, KIC sebagai Ketua
Program Studi Anestesiologi dan Terapi Intensif, dr. Akhyar H. Nasution, SpAn,
KAKV sebagai Sekretaris Program Studi Anestesiologi dan Terapi Intensif,
DR.dr.Nazaruddin Umar, SpAn, KNA sebagai Sekretaris Departemen
Anestesiologi dan Terapi Intensif yang telah banyak memberi petunjuk,
pengarahan serta nasehat dan keihklasan telah mendidik selama saya menjalani
penelitian ini.
Yang terhormat Guru saya dijajaran Departemen/SMF Anestesiologi dan
Terapi Intensif FK USU/RSUP H.Adam Malik Medan, dr. A.Sani P
Nasution,SpAn, KIC, dr. Chairul M Mursin, SpAn, KAO, dr. Asmin Lubis DAF,
KAKV, dr. Soejat Harto, SpAn, KAP, (Alm) dr. Muhammad AR, SpAN, KNA,
dr. Ade Veronica, SpAN, KIC,dr. Syamsul Bahri Siregar, SpAn, Dr.Walman
Sihotang, SpAn, dr. Tumbur, SpAn, dr. Nugroho Kunto Subagio, SpAn, dr.Dadik
W Wijaya, SpAn, dr.M.Ihsan, SpAn, KMN, dr.Guido M Solihin, SpAn, dr.Qodri
F.Tanjung, SpAn, KAKV, dr.RR Shinta Irina, SpAn, yang telah banyak
memberikan bimbingan dalam bidang ilmu pengetahuan di bidang Anestesioogi
dan Terapi Intensif, baik secara teori maupun keterampilan sehingga
menimbulkan rasa percaya diri baik dalam bidang keahlian maupun pengetahuan
umum lainnya yang kiranya sangat bermamfaat bagi saya di kemudian hari.
Sembah sujud, rasa syukur dan terima kasih yang tidak terhingga saya
sembahkan kepada kedua orang tua saya tercinta (alm) Prof. DR. H. Burhanuddin
Khatib, MPd, dan Ibunda Hj.Yohanizar Alwi, Spd yang dengan segala upaya telah
megasuh, membesarkan dan membimbing dengan penuh kasih sayang semenjak
kecil hingga saya dewasa agar menjadi anak yang berbakti kepada orang tua,
agama, bangsa dan negara. Dengan memanjatkan doa kehadirat Allah SWT
ampunilah dosa kedua orang tua saya serta sayangilah mereka sebagaimana
mereka menyayangi saya sewaktu kecil. Terima kasih juga saya tunjukan kepada
adik-adik saya, Muzarhandoli, ST, Emil Purnawan, ST, Feri Wira Setiawan, SPd,
Silvia Andarini, ST yang telah memberikan dorongan semangat selama saya
menjalani pendidikan ini.
Yang terhormat kedua mertua saya, (alm) Muhammad Said dan Tuty
Herawati Said, serta kakak-kakak, abang-abang dan adik ipar yang telah
memberikan dorongan semangat kepada saya selama pendidikan.
Kepada istriku tercinta Chalila Ansarita, SE, serta anak-anakku tersayang
Raffasya Fathan Iskandar, Raffandra Alkhalifi Iskandar yang selalu menyayangi
serta dengan penuh cinta kasih mendampingi saya selama ini. Tiada kata yang
lebih indah yang dapat diucapkan selain ucapan terima kasih yang
setulus-tulusnya atas pengorbanan, kesabaran, ketabahan dan dorongan semangat yang
tiada henti-hentinya sehingga ridho Allah SWT akhirnya kita sampai pada saat
Kepada seluruh kerabat dan handai taulan yang tidak dapat saya sebutkan
satu persatu, yang telah memberikan bantuan, saya ucapkan terima kasih yang
sebesar-besarnya.
Yang tercinta teman-teman sejawat peserta pendidikan keahlian
Anestesiologi dan Terapi Intensif khususnya dr. Rudi Gunawan, dr.Bastian Lubis,
dr.Fadly Armi Lubis, dr.Ariati Isabella Siahaan, dr.Yunita Dewani, dr. Jefri
Awaluddin Pane, dr.T. Andrian Firza, dr. M.Zulkarnain Bus, dr Vera Muharrami
yang telah bersama-sama baik dalam suka maupun duka, saling membantu
sehingga terjalin rasa persaudaraan yang erat dengan harapan teman-teman lebih
giat lagi sehingga dapat menyelesaikan studi ini. Semoga Allah SWT selalu
memberkahi kita semua.
Kepada paramedis dan karyawan Departemen/SMF Anestesiologi dan
Terapi Intensif FK USU/RSUP H.Adam Malik Medan, RS Haji Medan, RSUP
Pirngadi Medan, dan RS Kodam I Bukit Barisan Medan yang telah banyak
membantu dan banyak bekerjasama selama saya menjalani pendidikan dan
penelitian ini.
Akhirnya izinkanlah saya mohon maaf yang setulus – tulusnya atas
kesalahan dan kekurangan selama mengikuti pendidikan ini. Semoga segala
bantuan, dorongan, petunjuk yang diberikan kepada saya selama saya mengikuti
pendidikan kiranya mendapat balasan yang berlipat ganda dari Allah SWT, Yang
Maha Pengasih, Maha Pemurah dan Maha Penyayang. Amin, Amin ya
Rabbal’alamin.
Medan, Februari 2014
Penulis
Daftar Isi
KATA PENGANTAR ... i
DAFTAR ISI ... iv
ABSTRAK ... viii
BAB 1 PENDAHULUAN ... 1
1.1 Latar Belakang ... 1
1.2 Rumusan Masalah ... 6
1.3 Hipotesa ... 6
1.4 Tujuan Penelitian ... 6
1.4.1 Tujuan Umum ... 6
1.4.2 Tujuan Khusus ... 6
1.5 Manfaat Penelitian ... 6
1.5.1 Manfaat Akademis ... 6
1.5.2 Manfaat Pelayanan ... 7
1.5.3 Manfaat Penelitian ... 7
BAB 2 TINJAUAN PUSTAKA ... 8
2.1 Propofol ... 8
2.1.1 Struktur fisik dan kimia... 8
2.1.2 Propofol MCT/LCT ... 9
2.1.3 Sediaan Propofol ... 10
2.1.6.1 Sistem Saraf Pusat ... 11
2.1.6.2 Sistem Kardiovaskular ... 12
2.1.7 Nyeri Lokal Penyuntikan Propofol ... 12
2.2 Induksi Anestesi ... 14
2.2.1 Rumatan Anestesi ... 14
2.3 Lidokain ... 14
2.3.1 Farmakodinamik ... 16
2.3.2 Farmakokinetik ... 18
2.3.3 Efek Terhadap Diameter Serabut Saraf ... 18
2.3.4 Efek Samping ... 19
2.4 Natrium Bikarbonat... 20
2.4.1 Farmakologi ... 20
2.4.2 Mekanisme Kerja ... 20
2.4.3 Indikasi ... 20
2.4.4 Pengaruh Natrium Bikarbonat Terhadap Anestesi Lidokain ... 21
2.5 Nyeri... 22
2.5.1 Defenisi Nyeri ... 22
2.5.2 Nosiseptor ... 23
2.5.3 Mekanisme Nyeri ... 24
2.5.4 Fisiologi Sistem Saraf Pusat ... 24
2.5.5 Refleks Penghindar ... 27
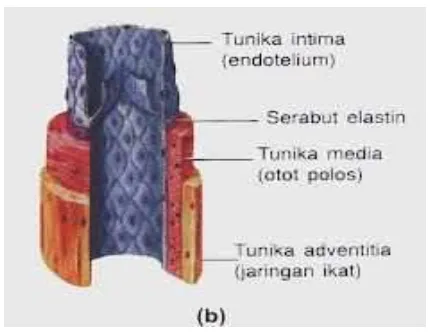
2.6 Vena ... 27
2.6.1 Inervasi ... 28
2.6.2 Nyeri Pada Vena ... 28
2.6.3 Anatomi, Inervasi vena, Fisiologi dan Nosiseptor ... 29
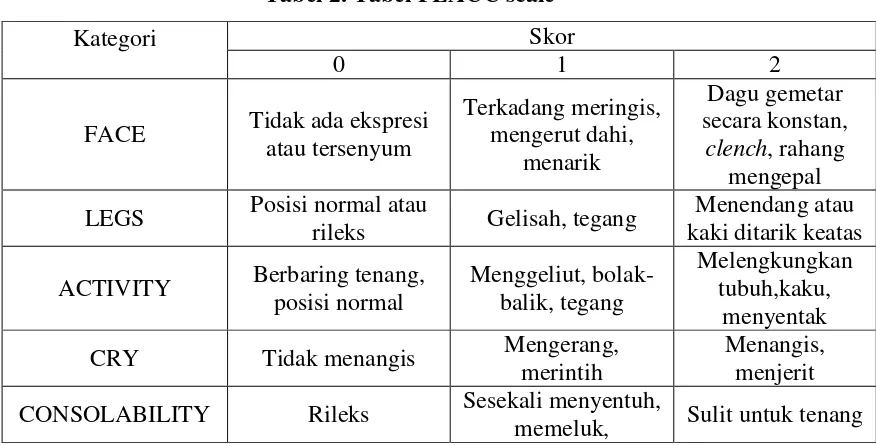
2.7.1 Skala Nyeri Berdasarkan Observasi Petugas Kesehatan ... 32
2.8 Kerangka Teori ... 35
2.9 Kerangka Konsep ... 36
BAB 3 METODE PENELITIAN ... 37
3.1 Desain Penelitian... 37
3.2 Tempat dan Waktu ... 37
3.3 Populasi dan Sampel Penelitian ... 37
3.4 Kriteria Inklusi, Eksklusi, dan Drop Out ... 38
3.5 Estimasi Besar Sampel ... 38
3.6 Informed Consent ... 39
3.7 Alat dan Bahan ... 39
3.7.1 Alat ... 39
3.7.2 Bahan ... 39
3.8 Cara Kerja ... 40
3.8.1 Persiapan Pasien dan Obat ... 40
3.9 Pelaksanaan Penelitian ... 41
3.10 Identifikasi Variabel ... 42
3.10.1 Variabel Bebas ... 42
3.10.2 Variabel Tergantung ... 42
3.11 Rencana Manajemen dan Analisa Data ... 42
3.12 Defenisi Operasional ... 43
3.13 Masalah Etika ... 45
4.1 Karakteristik Sampel Penelitian Pada Kedua Kelompok ... 48
4.2 Karakteristik Hemodinamik Pada Kedua Kelompok Penelitian ... 50
4.3 Karakteristik Hemodinamik Saat penyuntikan Propofol ... 51
4.4 Penilaian Skor CBNPS Pada Saat Penyuntikan Propofol ... 53
4.5 Derajat Nyeri Pada Saat Penyuntikan Propofol ... 54
BAB 5 PEMBAHASAN ... 56
BAB 6 KESIMPULAN DAN SARAN ... 61
6.1 Kesimpulan ... 61
6.2 Saran... 61
DAFTAR PUSTAKA ... 63
LAMPIRAN Lampiran 1 ... 68
Lampiran 2 ... 69
Lampiran 3 ... 70
Lampiran 4 ... 72
Lampiran 5 ... 73
Lampiran 6 ... 75
Lampiran 7 ... 76
Lampiran 8 ... 79
ABSTRAK
Pendahuluan : Nyeri merupakan efek samping yang sering terjadi akibat penyuntikan propofol MCT/LCT walaupun konsentrasi bebas dalam propofolnya lebih rendah dibandingkan dengan propofol tradisonal.
Tujuan : Tujuan penelitian ini menilai pengaruh pretreatment dengan natrium bikarbonat 1 mEq ditambahkan kedalam lidokain 40 mg menurunkan insiden dan tingkat keparahan nyeri selama induksi propofol pada anestesi umum.
Metode : Penelitian dengan uji klinis acak secara ganda terhadap 110 pasien, ASA I dan II yang menjalani operasi elektif dengan anestesi umum di RS H. Adam Malik Medan. Semua pasien mendapat premedikasi midazolam 2,5 mg dan fentanyl 50 µg dibagi menjadi dua kelompok : Grup A mendapat lidokain 40 mg (2 ml lidokain 2% + 8 ml normal salin), dan grup B menerima natrium bikarbonat 1 mEq + lidokain 40 mg (1 ml 8,4% NaHCO3 + 2 ml lidokain 2% + 7 ml normal salin). Obat penelitian diberikan secara bolus intravena 10 detik sebelum propofol MCT/LCT menggunakan penutupan vena dengan torniquet karet sesuai dengan tekanan sistolik selama 30 detik. Dilakukan penilaian nyeri menggunakan Colorado Behavioural Numeric Pain Scale.
Hasil : Insiden nyeri pada kelompok A (21,8%) dan grup B (3,7, p < 0,05), lebih lanjut skor nyeri dan insiden nyeri didapatkan perbedaan yang signifikan antara grup A dengan grup B (p= 0,015)
Kesimpulan : Pretreatment intravena dengan natrium bikarbonat 1 mEq ditambahkan dengan lidokain 40 mg lebih baik dalam menurunkan insiden nyeri selama penyuntikan propofol MCT/LCT.
ABSTRAK
Introduction : Pain is a common side-effect of propofol MCT/LCT injection altough free propofol concentration lower than tradisional propofol.
Objective : The aim of this study was determine wheter pretreatment with sodium bicarbonat 1 mEq mixtured wih lidocaine 40 mg reduce the incidence and severity of pain during propofol MCT/LCT induction in general anesthesia.
Methods : A- Randomised double blind clinical trial included 110 patients, American Society of Anesthesiologists physical status 1 and II patients undergoing elective surgery with general anesthesia in H. Adam Malik Hospital Medan. All patients were allowed to receive premedication with midazolam 2,5 mg and fentanyl 50µg intravena were randomly allocated to one of two groups : Group A received lidocaine 40 mg (2 ml lidocaine 2% + 8 ml normal saline), and group B received sodium bicarbonate 1mEq + lidocaine 40 mg (1 ml 8,4% NaHCO3 + 2 ml lidocaine 2% + 7 ml normal saline). All drugs were given as a bolus over 10 seconds before propofol MCT/ LCT administration using venous occlusion used torniquet with pressure equally systolic blood pressure over 30 seconds interval. Pain severity was assessed using Colorado Behavioural Numeric Pain Scale.
Result : The pain score an the incidence of pain in group A (21,8%) and group B (3,7%, P <0,05). In addition, the pain score and incidence of pain were found to be significantly different between group A and group B (P=0,015)
Conclusion : intravenous pretreatment with sodium bicarbonate mixtured with lidocaine more better in reducing incidence of the pain during propofol MCT/LCT injection
ABSTRAK
Pendahuluan : Nyeri merupakan efek samping yang sering terjadi akibat penyuntikan propofol MCT/LCT walaupun konsentrasi bebas dalam propofolnya lebih rendah dibandingkan dengan propofol tradisonal.
Tujuan : Tujuan penelitian ini menilai pengaruh pretreatment dengan natrium bikarbonat 1 mEq ditambahkan kedalam lidokain 40 mg menurunkan insiden dan tingkat keparahan nyeri selama induksi propofol pada anestesi umum.
Metode : Penelitian dengan uji klinis acak secara ganda terhadap 110 pasien, ASA I dan II yang menjalani operasi elektif dengan anestesi umum di RS H. Adam Malik Medan. Semua pasien mendapat premedikasi midazolam 2,5 mg dan fentanyl 50 µg dibagi menjadi dua kelompok : Grup A mendapat lidokain 40 mg (2 ml lidokain 2% + 8 ml normal salin), dan grup B menerima natrium bikarbonat 1 mEq + lidokain 40 mg (1 ml 8,4% NaHCO3 + 2 ml lidokain 2% + 7 ml normal salin). Obat penelitian diberikan secara bolus intravena 10 detik sebelum propofol MCT/LCT menggunakan penutupan vena dengan torniquet karet sesuai dengan tekanan sistolik selama 30 detik. Dilakukan penilaian nyeri menggunakan Colorado Behavioural Numeric Pain Scale.
Hasil : Insiden nyeri pada kelompok A (21,8%) dan grup B (3,7, p < 0,05), lebih lanjut skor nyeri dan insiden nyeri didapatkan perbedaan yang signifikan antara grup A dengan grup B (p= 0,015)
Kesimpulan : Pretreatment intravena dengan natrium bikarbonat 1 mEq ditambahkan dengan lidokain 40 mg lebih baik dalam menurunkan insiden nyeri selama penyuntikan propofol MCT/LCT.
ABSTRAK
Introduction : Pain is a common side-effect of propofol MCT/LCT injection altough free propofol concentration lower than tradisional propofol.
Objective : The aim of this study was determine wheter pretreatment with sodium bicarbonat 1 mEq mixtured wih lidocaine 40 mg reduce the incidence and severity of pain during propofol MCT/LCT induction in general anesthesia.
Methods : A- Randomised double blind clinical trial included 110 patients, American Society of Anesthesiologists physical status 1 and II patients undergoing elective surgery with general anesthesia in H. Adam Malik Hospital Medan. All patients were allowed to receive premedication with midazolam 2,5 mg and fentanyl 50µg intravena were randomly allocated to one of two groups : Group A received lidocaine 40 mg (2 ml lidocaine 2% + 8 ml normal saline), and group B received sodium bicarbonate 1mEq + lidocaine 40 mg (1 ml 8,4% NaHCO3 + 2 ml lidocaine 2% + 7 ml normal saline). All drugs were given as a bolus over 10 seconds before propofol MCT/ LCT administration using venous occlusion used torniquet with pressure equally systolic blood pressure over 30 seconds interval. Pain severity was assessed using Colorado Behavioural Numeric Pain Scale.
Result : The pain score an the incidence of pain in group A (21,8%) and group B (3,7%, P <0,05). In addition, the pain score and incidence of pain were found to be significantly different between group A and group B (P=0,015)
Conclusion : intravenous pretreatment with sodium bicarbonate mixtured with lidocaine more better in reducing incidence of the pain during propofol MCT/LCT injection
BAB I PENDAHULUAN
1.1 Latar belakang
Propofol adalah obat yang sering digunakan dalam tindakan anestesi, baik
untuk induksi maupun rumatan, karena propofol mempunyai onset yang cepat,
durasi yang singkat, dan waktu pulih sadar yang cepat.1
Penyuntikan popofol intravena menyebabkan nyeri sewaktu
penyuntikan1,2,3, insidennya bervariasi kurang dari 10% jika penyuntikan di vena
fossa antekubiti sampai 90% pada vena dorsum manus.4 Pada anestesi modern
nyeri penyuntikan propofol menempati urutan ke tujuh pada permasalahan klinis
yang paling utama.5 Propofol dosis induksi menyebabkan nyeri berkisar antara
28%-90% dengan intensitas nyeri ringan sampai dengan berat, bahkan sampai
tidak bisa ditoleransi.4,6 Penyebab nyeri akibat penyuntikan propofol masih belum
jelas. Beberapa mekanisme nyeri penyuntikan propofol seperti : nyeri vaskular
pada penyuntikan propofol disebabkan oleh karena efek iritasi dari obat tersebut
dipicu oleh kaskade kinin, stimulasi dari reseptor nosisepsi di ujung saraf bebas
(nerve ending) yang terletak antara lapisan intima dan media dari dinding vena,
dan efek dari pH dan konsentrasi propofol.6
Beberapa cara dan metode dilakukan untuk mencegah terjadinya nyeri
sewaktu penyuntikan propofol ini. Seperti penambahan lidokain kedalam
propofol, mendinginkan atau menghangatkan propofol, pretreatment dengan
lidokain, efedrin, ondansentron, metroklopramid, premedikasi dengan opioid dan
benzodiazepin, tiopental, ketamin, atau parasetamol.6,7
Penggunaan premedikasi opioid dan sedasi menurunkan insiden nyeri
sewaktu penyuntikan propofol. Pada suatu studi dilaporkan penggunaan
premedikasi oral tidak ditemukan perbedaan insiden nyeri penyuntikan propofol.
Namun studi yang menggunakan premedikasi atropin dan petidin intramuskular
serta premedikasi dengan opiod dan sedasi baik intravena maupun intramuskular
Tugas seorang ahli anestesi salah satunya adalah menghilangkan nyeri,
karena nyeri itulah seseorang menjadi takut untuk menjalani operasi. Untuk itu
sudah seharusnya rasa nyeri akibat pemberian propofol juga harus dihilangkan,
karena apabila sebelum operasi saja sudah mengalami rasa sakit maka akan
menambah perasaan takut tersebut dan kelak mungkin tidak mau lagi dioperasi.
Menurut Internasional Assosiation for Studi of Pain (IASP) defenisi nyeri adalah
pengalaman sensoris dan emosional yang tidak menyenangkan yang berhubungan
dengan kerusakan jaringan akut maupun kronis. Rasa sakit bisa berpengaruh
buruk terhadap sistem metabolik, endokrin, pernafasan serta kardiovaskuler
sehingga meningkatkan angka morbiditas.9
Insiden yang tinggi akibat penyuntikan propofol biasanya karena
pemakaian tradisional LCT (Long-Chain Trigyicerides) emulsi lemak yang
mengandung 10% minyak kacang kedelai, tapi sejak tahun 1995 propofol juga
tersedia dengan kandungan Medium-Chain Tryglicerides/Long-Chain
Trigyicerides (MCT/LCT) emulsi yang insiden nyeri akibat penyuntikannya lebih
sedikit. Intensitas nyeri lokal emulsi propofol MCT/LCT (Lipuro®) jauh lebih rendah ditemukan dibandingkan dengan propofol LCT standar (Diprivan®).4
Suatu studi yang dilakukan Larsen dan kawan-kawan tahun 2001 pada
total 184 pasien yang menjalani prosedur operasi elektif tanpa premedikasi
dengan insiden nyeri 37% pada grup propofol MCT/LCT-lipuro dibandingkan
64% pada grup standar propofol LCT-divprivan.10
Sundarathiti pada tahun 2007 melakukan studi terhadap total 110 pasien
(n=55) yang menjalani prosedur operasi minor obstetri dan ginekologi pada
anestesi umum intra vena (TIVA), insiden nyeri 98,2% pada grup propofol LCT
(p<0,001) dan 74,5% pada grup propofol MCT/LCT (p<0,001). Propofol
MCT/LCT lebih superior dibandingkan propofol-LCT dalam mengurangi nyeri
sewaktu penyuntikan propofol.11
Konsentrasi tinggi dari propofol bebas dalam fase air dalam emulsi
merupakan penyebab nyeri dari propofol.12 Masih belum tahu mekanisme
biokimiawi yang ikut terlibat dengan nyeri ini, walaupun aktivasi kinin kaskade
propofol bebas yang lebih rendah dibandingkan dengan propofol LCT. Walaupun
kedua emulsi mempunyai total konsentrasi propofol yang sama.4 Perubahan
propofol LCT kepada propofol MCT/LCT pada formula propofol mengurangi
konsentrasi propofol dalam fase air sebanyak 50% dan mengurangi nyeri sewaktu
penyuntikan. Propofol MCT/LCT-1% merupakan formulasi yang baru dengan
farmakokinetik dan efikasi yang sama dengan propofol LCT standar.,11 Namun
masih ada insiden nyeri akibat pemberian propofol MCT/LCT dengan insiden
28% sampai 67%.10,13 Pemberian propofol MCT/LCT sendiri tidak ada
keuntungan dalam mengurangi insiden nyeri penyuntikan bila dibandingkan
dengan propofol MCT/LCT dicampur dengan lidokain14,15 ataupun pretretment
dengan lidokain.15 Bahkan schaub dan kawan-kawan menemukan insiden nyeri
propofol menurun pada pemberian pretreatment lidokain 40 mg dengan propofol
LCT (24% ) dibandingkan jika diberikan propofol MCT/LCT tanpa pretreatment
(47%).17
Burimsittichai dan kawan-kawan pada tahun 2006 melakukan studi
terhadap 360 pasien (n=90) mendapatkan hasil pretreatment lidokain sebelum
penyuntikan propofol MCT/LCT insiden nyeri berkurang 46,7% dibandingkan
dengan 61,1% pada propofol LCT standar. Dengan intensitas nyeri yang hebat
5,6% pada grup propofol MCT/LCT, dibandingkan 15,6% pada grup propofol
LCT standar. Nyeri propofol MCT/LCT bisa dikurangi dengan pretreatment
lidokain pada pasien yang sudah ditornikuet pada lengannya selama 60 detik
sebelum penyuntikan propofol.16
Metode yang paling sering digunakan untuk mengurangi insiden dan
intensitas nyeri sewaktu penyuntikan propofol yaitu dengan memberikan lidokain.
Lidokain berfungsi menurunkan pH, menurunkan konsentrasi propofol dalam fase
air dan mungkin sebagai anestesi lokal pada pembuluh darah.18 Berkurangnya
rasa nyeri karena penggunaan lidokain akibat injeksi propofol diduga karena
efek-efek stabilisasi membran, mencegah vasospasme, menyababkan dilatasi vena
superfisial dan mencegah aktifitas kinin.3,19 Pemberian obat anestesi lokal secara
mekanisme modulasi sentral di kornu dorsalis oleh aktivitas sistem opioid
endogen.1
Sejauh penelusuran kepustakaan oleh penulis, pemberian lidokain berbagai
macam dosis dan cara pemberian. Picard dan Tramer pemberian lidokain pada
pasien yang sudah ditornikuet pada lengannya selama 30-120 detik sebelum
penyuntikan propofol lebih efektif dalam mengurangi insiden nyeri sewaktu
penyuntikan propofol.7
Jalota dan kawan-kawan melakukan suatu sistemik review dan meta
analisis pada tahun 2011, dan menyimpulkan bahwa metode intervensi yang
paling handal dalam mencegah nyeri akibat penyuntikan propofol adalah
penyuntikan propofol pada vena fossa antekubiti atau pretreatment lidokain
dengan penutupan vena (venous occlusion).Namun, pemasangan infus dijalur
vena fossa antekubiti tidak lazim dilakukan, karena jika terjadi hematom, maka
vena yang lebih distal tidak dapat berfungsi baik.20
Kaya dan kawan-kawan pada tahun 2007 melakukan studi perbandingan
efektifitas beberapa variasi waktu venous occlusion dengan lidokain 20 mg.
Dengan hasil lidokain 20 mg dengan venous occlusion selama 60 detik
menurunkan insiden nyeri yang signifikan. Dan dari 20 pasien terjadi insiden
nyeri pada 2 orang pasien (10%) (p=0.05).21
Liaw dan kawan-kawan tahun 1999 memakai 40 mg lidokain dengan
venous occlusion selama 60 detik dengan insiden nyeri 11% (4 dari 35 pasien).22
Massad dan kawan-kawan di arab saudi tahun 2006 memakai 40 mg
lidokain dengan venous occlusion selama 60 detik dengan insiden nyeri 14% (7
dari 50 pasien).23
Picard dan Tramer tahun 2000 mengadakan sebuah sistemik review dan
meta-analisis 56 penelitian evaluasi pencegahan nyeri sewaktu penyuntikan
propofol dan menyimpulkan lidokain 40 mg dilakukan dengan torniquet karet
(bier’s block) dengan tekanan 50-70 mmHg selama 30 sampai 120 detiksebelum
penyuntikan propofol. Dengan hasil 60 dari 100 pasien tidak nyeri. Atau dengan
kata lain 60 orang (Number Needed to be Treated- NNT 1.6) tidak akan merasakan
akibat penyuntikan lidokain sebagian besar bekerja sebagai anestesi lokal pada
vena.7
Pemberian obat lidokain secara sistemik dapat menghasilkan efek
analgesik.18 Penambahan sodium bikarbonat (NaHCO3) 1mEq terhadap 10 ml
obat anestesi lokal mempercepat difusi intraneural dan penetrasi anestesi lokal
kejaringan ikat disekitar saraf, sehingga meningkatkan kualitas blokade.24,25
McKay dan kawan-kawan pada tahun 1987 melakukan penambahan
sodium bikarbonat kedalam lidokain dengan atau tanpa adrenalin mengurangi
nyeri akibat infiltrasi kulit. Penambahan sodium bikarbonat dengan atau tanpa
adrenalin tersebut menurunkan nyeri secara signifikan.26
Ozgul dan kawan-kawan tahun 2013 melakukan studi pada pasien yang
menjalani operasi elektif tanpa premedikasi dengan menggunakan natrium
bikarbonat 84 mg kedalam lignokain 0.05 mL/kgBB untuk mencegah nyeri
sewaktu penyuntikan propofol dengan insiden nyeri pada penyuntikan propofol
sebanyak 6% (n=100).27
Nyeri penyuntikan propofol dapat dikurangi dengan premedikasi sedasi
dan opioid.7,8 Pemberian pretreatment lidokain dengan venous occlusion
merupakan metode yang paling efektif untuk mengurangi insiden nyeri induksi
propofol MCT/LCT. Dosis lidokain yang paling sering digunakan secara praktek
klinis 10-40 mg.6,7,13.
Berdasarkan sistemik review dan meta analisa yang dilakukan oleh Picard7
serta Jalota20 dan kawan-kawan diatas, metode yang paling efektif dalam
menurunkan nyeri akibat penyuntikan propofol adalah memberikan lidokain
dengan torniquet selama 30-120 detik28 sebelum penyuntikan propofol
(pretretment lidokain) dengan dosis lidokain 40 mg.8,20,23
Yang jelas bahwa penambahan sodium bikarbonat 1 mEq terhadap
lidokain akan mempercepat efek anestesi lokal dan hipotesa saya dapat
mengurangi nyeri sewaktu penyuntikan propofol MCT/LCT. Belum ada
penelitian mengenai penambahan natrium bikarbonat kedalam lidokain dengan
bikarbonat 1 mEq kedalam lidokain 40 mg dengan torniquet selama 30 detik
sebelum penyuntikan propofol MCT/LCT dengan premedikasi standar dapat
mengurangi nyeri akibat induksi propofol MCT/LCT.
1.2 Rumusan Masalah
Apakah ada perbedaan efek penambahan natrium bikarbonat 1 mEq
kedalam lidokain 40 mg intravena dibandingkan dengan lidokain 40 mg intravena
sendiri dalam hal mengurangi nyeri akibat penyuntikan propofol MCT/LCT?
1.3 Hipotesa
Hipotesa dalam penelitian ini adalah penambahan natrium bikarbonat 1
mEq kedalam lidokain 40 mg intravena lebih baik dari pada lidokain 40 mg
sendiri untuk mengurangi nyeri sewaktu penyuntikan propofol MCT/LCT.
1.4 Tujuan Penelitian Tujuan Umum
Mencari bukti objektif apakah dengan penambahan natrium bikarbonat 1
mEq kedalam lidokain 40 mg intravena lebih baik dari pada lidokain 40 mg
intravena untuk mengurangi nyeri sewaktu penyuntikan propofol MCT/LCT.
Tujuan khusus
1. Mendapat metode alternatif obat yang dapat mengurangi nyeri
sewaktu penyuntikan propofol.
2. Mengetahui efek tambahan natrium bikarbonat kedalam lidokain
dalam mengurangi nyeri sewaktu penyuntikan propofol.
1.5 Manfaat Penelitian Manfaat Akademik
Mendapatkan cara lain untuk mengurangi nyeri pada penyuntikan
Manfaat pelayanan
Meningkatkan kenyamanan dan keamanan pasien tanpa komplikasi
yang membahayakan.
Pengembangan penelitian
BAB II
TINJAUAN PUSTAKA
2.1 Propofol
Propofol, 2,6-di-isopropylphenol, diperkenalkan pada praktek klinis pada
awal tahun 1980 an. Saat ini propofol merupakan obat pilihan induksi dan sedasi
anestesi yang populer, berhubungan dengan waktu tidur yang cepat, waktu pulih
yang cepat, dan kejadian mual dan muntah paska bedah lebih sedikit.1,19
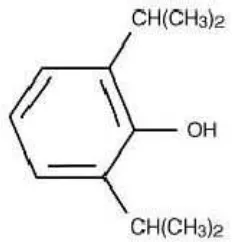
2.1.1. Struktur fisik dan kimia
Propofol, dengan struktur kimia C12H18O, terdiri dari cincin fenol dengan dua ikatan kompleks isopropil dengan stabilitas kimiawi yang tinggi dengan
biotoksisitas yang rendah. Perubahan pada panjang rantai ikatan mengubah
karakteristik dari potensi, induksi dan pemulihan.3,4 Bagaimanapun, seperti fenol
yang lain, propofol dapat mengiritasi kulit dan membran mukosa.4
Gambar 1. Rumus bangun propofol
Formula ini menyebabkan nyeri saat penyuntikan yang dapat dikurangi
dengan penyuntikan pada vena besar dan pemberian lidokain sebelum
2.1.2 Propofol MCT/LCT
Propofol merupakan gugus fenol yang mempunya berat molekul 178 Da.
Senyawa yang menyerap sinar ultraviolet dalam kisaran spektrum
elektromagnetik (λmax = 275nm) .6
Propofol pertama kali diperkenalkan dengan konsentrasi 2 % dalam 16 %
kremofor EL, namun karena kromofor menyebabkan reaksi alergi dan nyeri yang
hebat, maka komposisi ini diperbaharui dalam formula lemak emulsi yang
mengandung 10 % Long-Chain Triglycerides (LCT) minyak soybean, gliserol,
dan lesitin telur. Tetapi, sejak tahun 1995 propofol juga tersedia dalam bentuk
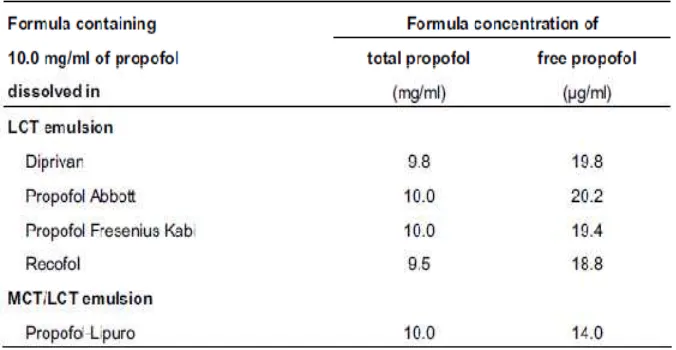
emulsi Medium-Chain Triglycerides / Long-Chain Triglycerides (MCT/LCT).
Konsentrasi propofol bebas dalam MCT/LCT formula 26% - 40% lebih rendah
dibandingkan dengan LCT formula, atau 0,2% - 0,14% dari total konsentrasi
propofol (lihat tabel 2.1).4,6 pH propofol 6-8.5 dan pKa dalam air adalah 11.6
Tabel 1. Distribusi propofol bebas dan total propofol
Walaupun plasma konsentrasi trigliserida selama sedasi tidak ada
perbedaan antara kedua formula propofol, tetapi ada kecenderungan eleminasi
setelah pemberian formula MCT/LCT lebih cepat dibandingkan dengan formula
2.1.3. Sediaan propofol
Sediaan propofol dipersiapkan secara asepsis untuk segera digunakan,
sejak emulsi larutan ini menyebabkan promosi profilerasi mikrobakterial yang
cepat setelah terkontaminasi bakteri.2,4
2.1.4 Mekanisme kerja
Propofol adalah modulator selektif dari reseptor gamma amino butiric acid
A (GABAA) dan tidak terlihat memodulasi saluran ion ligand lainnya pada konsentrasi yang relevan secara klinis. Propofol memberikan efek sedatif hipnotik
melalui interaksi reseptor GABAA. GABA adalah neurotransmiter penghambat utama dalam susunan saraf pusat. Ketika reseptor GABAA diaktifkan, maka konduksi klorida transmembran akan meningkat, mengakibatkan hiperpolarisasi
membran sel postsinap dan hambatan fungsional dari neuron postsinap. Interaksi
propofol dengan komponen spesifik reseptor GABAA terlihat mampu meningkatkan laju disosiasi dari penghambat neurotransmiter, dan juga mampu
meningkatkan lama waktu dari pembukaan klorida yang diaktifkan oleh GABA
dengan menghasilkan hiperpolarisasi dari membran sel.3
2.1.5. Farmakokinetik
Pemberian propofol 1.5 – 2.5 mg/kg IV (setara dengan tiopental 4-5 mg/kg
IV atau metoheksital 1.5 mg/kg IV) sebagai injeksi IV (<15 detik),
mengakibatkan ketidaksadaran dalam 30 detik. Sifat kelarutannya yang tinggi di
dalam lemak menyebabkan mulai masa kerjanya sama cepatnya dengan tiopental
(satu siklus sirkulasi dari lengan ke otak) konsentrasi puncak di otak diperoleh
dalam 30 detik dan efek maksimum diperoleh dalam 1 menit. Pulih sadar dari
dosis tunggal juga cepat disebabkan waktu paruh distribusinya (2-8) menit. Lebih
cepat bangun atau sadar penuh setelah induksi anestesia dibanding semua obat
lain yang digunakan untuk induksi anestesi intravena yang cepat. Pengembalian
kesadaran yang lebih cepat dengan residu minimal dari sistem saraf pusat (CNS)
adalah salah satu keuntungan yang penting dari propofol dibandingkan dengan
Konsentrasi dalam darah meningkat cepat setelah penyuntikan dosis bolus
intravena, sementara peningkatan konsentrasi serebral propofol sangat lambat
(T1/2 = 2,9 menit). Waktu untuk sadar ditentukan oleh jumlah dosis yang diberikan.4
Klirens propofol dari plasma melebihi aliran darah hepatik, menegaskan
bahwa ambilan jaringan (mungkin kedalam paru), sama baiknya dengan
metabolisme oksidatif hepatik oleh sitokrom P-450, dan ini penting dalam
mengeluarkan obat ini dari plasma. Dalam hal ini, metabolisme propofol pada
manusia dianggap bersifat hepatik dan ekstrahepatik. Metabolisme hepatik cepat
dan luas, menghasilkan sulfat yang tidak aktif dan larut dalam air serta metabolit
asam glukuronik yang diekskresikan oleh ginjal. Propofol juga menjalani
hidroksilasi cincin oleh sitokrom P-450 membentuk 4-hidroksipropofol yang
kemudian di glukuronidasi atau sulfat. Meskipun glukuronida dan konjugasi sulfat
dari propofol terlihat tidak aktif secara farmakologi, 4-hidroksipropofol memiliki
sepertiga aktivitas hipnotik dari propofol. Kurang dari 0.3% dari dosis yang
diekskresikan tidak berubah dalam urine.1,3,19
2.1.6. Farmakodinamik 2.1.6.1 Sistem saraf pusat
Seperti barbiturat, propofol berikatan dengan reseptor GABAA tetapi juga bekerja dengan mekanisme kerja yang melibatkan variasi reseptor protein yang
lain. Mempunyai efek serebral berupa sedasi.4 Propofol mengurangi laju
metabolik otak untuk oksigen (CMRO2), aliran darah ke otak (CBF), dan tekanan
intrakranial (ICP). Pemberian propofol untuk menghasilkan sedasi pada pasien
dengan SOL (space occupying lesion) intrakranial tidak meningkatkan ICP.
Autoregulasi serebrovaskular sebagai respon terhadap perubahan tekanan darah
sistemik dan reaktivitas aliran darah ke otak untuk merubah PaCO2 tidak
dipengaruhi oleh propofol. Dalam hal ini kecepatan aliran darah ke otak akan
berubah seiring dengan perubahan pada PaCO2 dengan adanya propofol dan
2.1.6.2Sistem kardiovaskular
Propofol menghasilkan penurunan tekanan darah sistemik yang lebih besar
dibandingkan dosis tiopental pada saat induksi. Pada keadaan dimana tidak ada
gangguan kardiovaskuler. Penurunan tekanan darah ini berhubungan dengan
perubahan curah jantung dan resistensi vaskular sistemik. Hal ini berhubungan
dengan relaksasi otot polos vaskular yang dihasilkan oleh propofol karena adanya
hambatan aktivitas saraf simpatis vasokonstriktor. Efek inotropik negatif dari
propofol dapat dihasilkan dari penurunan kalsium intraselular akibat hambatan
influks kalsium trans sarkolema. Efek tekanan darah akibat propofol dapat
diperburuk pada pasien hipovolemi, pasien lanjut usia dan pasien dengan
gangguan fungsi ventrikel kiri yang berkaitan dengan penyakit arteri koroner.
Propofol mendepresi refleks baroreseptor kontrol denyut jantung. Bradikardi dan
asistol juga telah diamati setelah induksi anestesia dengan propofol, meskipun
telah diberikan profilaksis antikolinergik.19
2.1.7. Nyeri lokal penyuntikan propofol
Nyeri penyuntikan beberapa obat sedasi dan hipnotik disebabkan oleh
karena formulasi nonfisiologi osmolaliti atau nilai pH. Larutan dengan osmolalitas
> 1,0 osmol kg -1 dan larutan asidik dan alkalin dapat menyebabkan nyeri pada nilai pH < 4 atau > 11.29 Formulasi generik propofol mempunyai nilai pH yang
rendah 6-8,5 hampir isotonis dan nonhiperosmolar, sehingga teori mengenai pH
propofol bukan merupakan penyebab nyerinya.6 Penyuntikan propofol intravena
menyebabkan rasa sakit di tempat suntikan, kejadian bervariasi dari kurang dari
10% pada fossa antecubital sampai 90% di bagian belakang tangan.4 Ukuran vena
merupakan faktor yang berpengaruh terhadap nyeri ini. Nyeri berkurang jika
penyuntikan di vena antecubital fossa. Hal ini dikarenakan efek iritasi
penyuntikan propofol dengan konsentrasi yang tinggi pada bagian dinding vena
yang sensitif. Nyeri sering dilaporkan berat atau bahkan tidak tertahankan.6
Tingginya angka kejadian nyeri pada saat penyuntikan adalah kerugian yang
relevan secara klinis khususnya yang berkaitan dengan formula LCT tradisional.
Kejadian trombosis atau plebitis setelah kanulasi intravaskular dianggap kurang
Isu bermasalah nyeri pada penyuntikan ini masih tetap dan belum pernah
diberantas secara konsisten. Mekanisme yang tepat dari nyeri ini tidak diketahui.
Rasa sakit vaskular langsung pada injeksi propofol dikaitkan dengan efek iritasi
langsung obat oleh stimulasi reseptor vena nosisepsi atau ujung saraf bebas
dengan transmisi impuls saraf pusat tipis, serat mielin A-delta.6,18 Efek ini
mungkin berhubungan terutama dengan konsentrasi bebas dari propofol. Obat
bebas dalam lipid dan 90% fase air emulsi propofol yang tersedia (lihat tabel 2.1)
dianggap terkait dengan sebagian besar rasa sakit di tempat suntikan
intravena.11,18 Rasa sakit yang terlambat dari penyuntikan propofol memiliki
onset 10-20 detikdan mungkin dimediasi oleh mekanisme lain.6 Dengan aksi yang
tidak langsung pada endotelium, propofol diyakini melepaskan aktivasi
bradikinin dengan mengaktivasi sistem kallikrein-kinin, yang akan merangsang
dilatasi dan hiperpermiabilitas vena, sehingga mungkin mempromosikan kontak
antara propofol bebas dan ujung saraf bebas dalam dinding pembuluh darah, yang
mengakibatkan rasa sakit. Ditemukan konsentrasi bradikinin lebih tinggi secara
signifikan ditemukan dalam darah ketika dicampur dengan propofol LCT dan
MCT / LCT dibandingkan dalam darah ketika dicampur dengan garam, lebih
lanjut menunjukkan bahwa bradikinin terlibat dalam induksi nyeri di tempat
suntikan propofol. 4
Selain faktor konsentrasi bebas dari propofol juga telah diduga untuk
mempengaruhi kejadian dan intensitas nyeri pada tempat suntikan propofol.
Faktor-faktor tersebut meliputi usia pasien, tempat injeksi termasuk ukuran vena,
suhu dan pH formula, interaksi formula dengan pelumas di dalam jarum suntik
plastik, pencampuran formula dengan darah, filtrasi rumus, kecepatan injeksi dan
infus cairan pembawa. Teknik yang berguna secara klinis diusulkan untuk
mengurangi rasa sakit propofol diinduksi terutama mengacu pada modifikasi
komposisi obat (Tabel 2.1) dan teknik administrasi selain seiring penggunaan obat
lain. Namun, mengurangi pH atau meningkatkan suhu formula berbeda dengan
pencampuran dengan lidokain atau pendinginan telah dilaporkan untuk
2.2. Induksi anestesi
Induksi anestesi adalah pemberian obat atau kombinasi obat pada saat
dimulainya anestesi yang menyebabkan suatu stadium anestesi umum atau suatu
fase dimana pasien melewati dari sadar menjadi tidak sadar. Tahap awal dari
anestesi umum adalah induksi anestesi yang dapat dilakukan dengan penyuntikan
agen induksi secara intramuskular, intranasal, intravena ataupun dengan agen
inhalasi. Idealnya induksi harus berjalan dengan lembut dan cepat, ditandai
dengan hilangnya kesadaran. Keadaan ini dinilai dengan tidak adanya respon
suara dan hilangnya reflek bulu mata dan hemodinamik tetap stabil.31
Dosis induksi dari propofol pada orang yang sehat adalah 1.5 hingga 2.5
mg/kgBB IV, dengan kadar darah 2-6 µg/ml yang menghasilkan ketidaksadaran
tergantung pada pengobatan dan pada usia pasien. Onset hipnosis propofol sangat
cepat (one arm-brain circulation) dengan durasi hipnosis 5-10 menit. Pasien sadar
biasanya terjadi pada konsentrasi propofol plasma 1,0 hingga 1,5 µg/ml.3
2.2.1 Rumatan anestesi
Dosis khusus dari propofol untuk pemeliharan anestesia adalah 100-300
µg/kgBB/menit IV, seringkali dikombinasikan dengan opioid kerja jangka
pendek. Anestesia umum menggunakan propofol mempunyai onset yang cepat
dan kesadaran yang lebih cepat dengan efek residual yang minimal.19
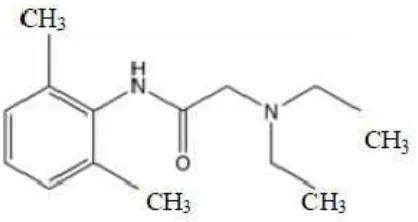
2.3 Lidokain
Lidokain merupakan obat anestesi golongan amida, selain sebagai obat
anestesi lokal lidokain juga digunakan sebagai obat antiaritmia kelas IB karena
mampu mencegah depolarisasi pada membran sel melalui penghambatan
Gambar 2. Struktur bangun lidokain
Pemakaian lidokain di klinik antara lain sebagai: anestesi lokal, terapi
aritmia ventrikuler, mengurangi fasikulasi suksinilkolin dan untuk mengurangi
gejolak kardiovaskuler serta menekan batuk pada tindakan laringoskopi dan
intubasi endotrakhea.32,33
Lidokain terdiri dari satu gugus lipofilik (biasanya merupakan cincin
aromatik) yang dihubungkan suatu rantai perantara (jenis amida) dengan gugus
yang mudah mengion (amine tersier). Anestesi lokal merupakan basa lemah.
Dalam penerapan terapetik, mereka umumnya biasanya dalam bentuk basa tak
bermuatan atau sebagai suatu kation. Perbandingan bentuk relatif dari dua bentuk
ini ditentukan oleh harga pKa nya dan pH cairan tubuh.34,35
Dosis yang diberikan pada terapi aritmia ventrikuler (takikardi ventrikel)
adalah 1-1,5 mg/kgBB bolus intravena kemudian diikuti infus 1-4
mg/kgBB/menit.32,33 Cara ini biasanya menghasilkan kadar dalam plasma 2-6
mg/L, bila tidak diikuti dengan infus, kadar dalam plasma akan menurun dalam 30
menit setelah dosis bolus. Hal ini memerlukan bolus lanjutan 0,5 mg/kgBB. Untuk
mengurangi gejolak kardiovaskuler pada tindakan laringoskopi biasanya diberikan
dosis 1-2 mg/kgBB bolus intravena sebelum tindakan. Efek ini sebagian
disebabkan oleh efek analgesik dan efek anestesi lokal dari lidokain. Sebagai obat
anestesi lokal lidokain dapat diberikan dosis 3-4 mg/kgBB, bila ditambahkan
adrenalin dosis maksimal mencapai 6 mg/kgBB. Lidokain menyebabkan
penurunan tekanan intrakranial (tergantung dosis) yang disebabkan oleh efek
2.3.1 Farmakodinamik
Sebagai obat antiaritmia kelas IB (penyekat kanal natrium) lidokain dapat
menempati reseptornya pada protein kanal sewaktu teraktivasi (fase 0) atau
inaktivasi (fase 2), karena pada kedua fase ini afinitas lidokain terhadap
reseptornya tinggi sedangkan pada fase istirahat afinitasnya rendah. Bila
resptornya ditempati maka ion Na+ tidak dapat masuk ke dalam sel.Lidokain
menempati reseptornya dan terlepas selama siklus perubahan konformasi kanal
Na+. Kanal sel normal yang dihambat lidokain selama siklus aktivasi-inaktivasi
akan cepat terlepas dari reseptornya pada dalam fase istirahat. Sebaliknya kanal
yang dalam keadaan depolarisasi kronis yaitu potensial istirahatnya (Vm) lebih
positif, bila diberi lidokain (atau penyekat kanal Na+ lainnya) akan pulih lebih
lama. Dengan cara demikian, maka lidokain menghambat aktivitas listrik jantung
berlebihan pada keadaan misalnya takikardi.33
Pada sistem kardiovaskuler lidokain merupakan stabilisator membran
dengan efek elektrofisiologinya meliputi pengurangan durasi aksi potensial,
periode refrakter efektif, respon dan otomatisasi membran sistem his-purkinje dan
otot ventrikel secara bermakna, tetapi kurang berefek pada atrium.
Sebagai obat anestesi lokal lidokain menstabilisasi membran sel saraf
dengan cara mencegah depolarisasi pada membran sel saraf melalui
penghambatan masuknya ion natrium. Saluran Na sendiri merupakan reseptor
spesifik untuk molekul anestesi lokal. Kemacetan pembukaan saluran Na oleh
molekul anestesi lokal sedikit memperbesar hambatan keseluruhan permeabilitas
Na+. Kegagalan permeabilitas saluran ion terhadap Na+, memperlambat
peningkatan kecepatan depolarisasi sehingga ambang potensial tidak dicapai dan
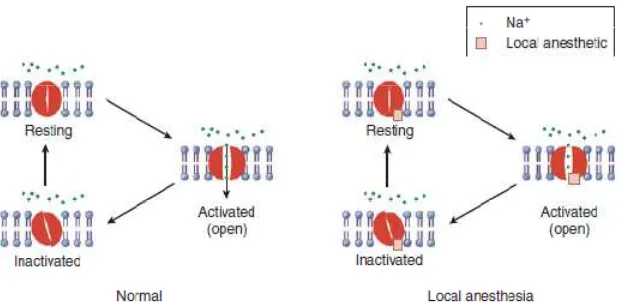
Gambar 3. Mekanisme kerja anestesi lokal
Seperti pada gambar 2.3 diatas saluran Na+ ada dalam keadaan
diaktivasi-terbuka, tidak diaktivasi tertutup dan istirahat- tertutup selama berbagai fase aksi
potensial. Pada membran saraf istirahat, saluran Na+ di distribusi dalam keseimbangan diantara keadaan istirahat–tertutup dan tidak diaktivasi-tertutup.
Dengan ikatan yang selektif terhadap saluran Na+ dalam keadaan tidak
diaktivasi-tertutup, molekul anestesi lokal menstabilisasi saluran dalam konfigurasi ini dan
mencegah perubahan mereka menjadi dalam keadaan istirahat-tertutup dan
diaktivasi-terbuka terhadap respon impuls saraf. Saluran Na+ dalam keadaan tidak diaktivasi-tertutup tidak permeable terhadap Na+ sehingga konduksi impuls saraf dalam bentuk penyebaran potensial aksi tidak dapat terjadi. Hal ini diartikan
bahwa ikatan obat anestesi lokal pada sisi yang spesifik yang terletak pada bagian
sebelah dalam saluran Na+ sebaik penghambatan saluran Na+ dekat pembukaan eksternalnya mempertahankan saluran ini dalam keadaan tidak diaktivasi-tertutup.
Bila konsentrasi yang meningkat dari suatu anestesi lokal diterapkan pada
suatu serabut saraf, maka nilai ambang eksitasi akan meningkat, konduksi impuls
lambat, kecepatan peningkatan potensial aksi menurun , amplitude potensial
berkurang, dan akhirnya kemampuan untuk membangkitkan potensial aksi akan
hilang. Efek progresif ini diakibatkan oleh adanya ikatan antara anestetik lokal
dengan saluran ion natrium yang semangkin meningkat. Pada setiap saluran ion,
tidak terjadi. Pada dosis minimum yang diperlukam untuk menghambat impuls,
potensial aksi tidak dipengaruhi secara berarti.36
Lidokain berdifusi menembus membran yang merupakan matriks
lipoprotein terdiri dari 90% lemak dan 10% protein masuk ke dalam aksoplasma
kemudian memasuki kanal natrium dan berinteraksi dengan reseptor di dalamnya.
Lidokain bekerja pada penghambatan transmisi (salah satu rangkaian proses
nyeri) yaitu proses penyaluran impuls nyeri melalui serabut A delta dan serabut C
tak bermielin dari perifer ke medula spinalis.32
2.3.2 Farmakokinetik
Lidokain efektif bila diberikan intravena. Pada pemberian intravena mula
kerja 45-90 detik. Kadar puncak plasma dicapai dalam waktu 3-5 menit dan waktu
paruh 30-120 menit. Pada pemberian peroral kadar lidokain dalam plasma sangat
kecil dan dicapai dalam waktu yang lama.
Lidokain hampir semuanya dimetabolisme dihati menjadi
monoethylglycinexylidide melalui proses dealkylation, kemudian diikuti dengan
hidrolisis menjadi xylidide. Monoethylglycinexylidide mempunyai aktivitas 80%
dari lidokain sebagai antidisritmia, sedangkan xylidide mempunyai aktivitas
antidisritmia hanya 10%. Xylidide diekskresi dalam urin sekitar 75% dalam
bentuk hydroxy-2,6-dimethylaniline. Lidokain sekitar 50% terikat dengan albumin
dalam plasma. Pada penderita payah jantung atau penyakit hati, dosis harus
dikurangi karena waktu paruh dan volume distribusi akan memanjang.32
2.3.3 Efek terhadap diameter serabut
Anestesi lokal terutama menghambat serabut-serabut kecil, karena jarak
dimana serabut-serabut ini dapat melakukan penyebaran impuls elektrik lebih
pendek. Selama permulaan anestesi lokal, dimana saat bagian saraf yang pendek
dihambat, serabut-serabut saraf yang berdiameter kecil merupakan serabut serabut
yang pertama sekali gagal dalam melakukan konduksi. Untuk saraf-saraf yang
mempunyai mielin, paling tidak dua atau tiga nodus berturut-turut harus dihambat
oleh anestesi lokal untuk menghentikan penyebaran impuls. Semakin tebal serabut
hal ini menjelaskan adanya resistensi yang lebih besar dalam penghambatan
serabut-serabut saraf besar. Saraf yang bermielin cenderung mengalami
penghambatan terlebih dahulu sebelum terjadinya penghambatan terhadap serabut
yang tidak bermielin dengan diameter yang sama. Karena hal ini, maka serabut
praganglionik B mengalami penghambatan terlebih dahulu sebelum
serabut-serabut C yang tidak bermielin yang lebih kecil.49
Panjang minimal serabut saraf yang bermielin harus dibuka dengan
konsentrasi obat anestesi lokal yang adekuat untuk terjadinya blokade konduksi
impuls saraf. Kedua tipe serabut konduksi (serabut bermielin Aδ dan tidak
bemielin C) diblok oleh konsentrasi anestesi lokal yang sama meskipun
serabut-serabut tersebut berbeda dalam diameter. Lidokain bekerja pada penghambat
transmisi (salah satu rangkaian proses nyeri) yaitu proses penyaluran impuls nyeri melalui serabut Aδ bemielin dan serabut C tak bermielin dari perifer ke medulla spinalis.34
Lidokain juga dipakai dalam intravena regional anestesi (IVRA), dimana
tehnik anestesi mengisolasi dari vena di lengan dengan torniquet dari sisa
sirkulasi. Menyajikan model yang berguna untuk mempelajari tindakan perifer
obat tanpa adanya efek sentral, sama dengan modifikasi Bier blok. Lidokain
sebagai anestesi lokal, menyebabkan blok yang reversibel jalur saraf perifer
melalui aksi pada rangsangan membran di lengan. Prinsip tempat kerja lidokain
pada intravena regional anestesi bergantung pada konsentrasi. Konsentrasi yang
rendah bekerja pada ujung saraf sensorik dan saraf kecil, sedangkan konsentrasi
yang tinggi bekerja diantara kedua batang saraf dan ujung saraf.37,38
2.3.4 Efek Samping
Lidokain terutama bersifat toksik pada susunan saraf pusat. Efek yang
terjadi akibat toksisitas dapat berupa pandangan kabur, mengantuk, disorientasi ,
agitasi, dan kejang. Kejang berlangsung singkat dan berespon baik dengan
pemberian diazepam. Dosis intra vena 2-4 mg/kgbb terhadap kontraktilitas
2.4 Natrium Bikarbonat 2.4.1 Farmakologi
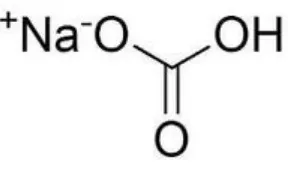
Natrium bikarbonat adalah senyawa kimia dengan rumus NaHCO3. Dalam
penyebutannya kerap disebut dengan bicnat. Senyawa ini merupakan kristal yang
sering terdapat dalam bentuk serbuk. Natrium bikarbonat larut dalam air dengan
pH 7,5-9,5.39
Gambar 4. Struktur Kimia Natrium Bikarbonat
2.4.2 Mekanisme kerja
Natrium bikarbonat merupakan zat pengalkali yang memberikan ion
karbonat. Dengan adanya ion hidrogen, natrium bikarbonat terpisah dari natrium
dan asam karbonat, asam karbonat bergiliran untuk mengambil ion bikarbonat
hidrogen dan kemudian menjadi air dan CO2, berfungsi sebagai buffer yang
efektif dan alkalinisasi darah seperti persamaan dibawah ini: 39
CO2 + H2O ß> H2CO2 <à H+ + HCO3-
2.4.3 Indikasi
Indikasi pemakaian natrium bikarbonat untuk mengobati asidosis
metabolik (hipoksia berat, henti jantung), hiperkalemia, keracunan obat golongan
trisiklik dan penobarbital,dan sebagai obat tambahan kenaikan pH anestetik lokal
menghasilkan mula kerja yang lebih cepat dengan ditingkatkannya kualitas dan
2.4.4 Pengaruh natrium bikarbonat pada anestesi lokal lidokain
Penambahan natrium bikarbonat kedalam lidokain secara signifikan akan
meningkatkan pH dari larutan tersebut yang dapat mempengaruhi blok anestesi
lokal. Ketika pH ekstraselular meningkat dengan penambahan natrium bikarbonat,
terjadi penurunan pH intraselular dengan jalan difusi dari karbondioksida
memegang peranan penting dalam merubah blok lokal anestesi dengan jalan
penambahan proton intraselular basa bebas lidokain (ion trapping) dan akan
meningkatkan konsentrasi gradien dari basa bebas lidokain yang melewati
membran plasma. Dengan penambahan ion natrium bikarbonat mungkin
menurunkan konduksi saraf secara non spesifik dan mempunyai efek anestesi
lokal langsung yang berikatan terhadap kanal natrium.40
Anestetik lokal yang sering digunakan umumnya mengandung asam
tersier dan sekunder, oleh karena itu tergantung dari pKa dan pH larutan akan
terbentuk amin tersier atau sekunder yang tidak bermuatan listrik. Dalam rangka
meningkatkan jumlah basa kelarutan dalam lemak lidokain yang dibutuhkan
untuk melewati membran saraf, bentuk basa lidokain akan meningkat dengan
peningkatan pH dari larutan lidokain tersebut mendekati nilai pKa nya.41
Lidokain yang biasa digunakan mempunyai pKa 7,9 dengan pH berkisar
6,5 (5,0 sampai 7,0) sehingga pada pH jaringan tubuh hanya didapatkan 5-20%
dalam bentuk basa bebas.38,42 Bagian ini walaupun kecil sangat penting, karena
untuk mencapai tempat kerjanya obat harus berdifusi melalui jaringan
penyambung dan membran sel lain, dan hal ini hanya mungkin terjadi dengan
bentuk amin yang tidak bermuatan listrik. Penambahan natrium bikarbonat
kedalam lidokain memperpendek mula kerja dari blokade saraf, mempertahankan
kedalaman blokade sensorik dan motorik, dan meningkatkan blokade epidural.
Kenaikan pH anestetik lokal menghasilkan mula kerja yang lebih cepat dengan
ditingkatkannya kualitas dan durasi blokade, dengan menambah natrium
bikarbonat kedalam lidokain akan meningkatan konsentrasi bentuk nonionisasi
obat sekitar 17%-33%,sehingga lebih banyak obat yang tersedia untuk melewati
barier seluler lemak sehingga akan mempercepat mula kerja dari blokade saraf
perifer dan blokade epidural menjadi 3 sampai 5 menit.38 Dosis natrium
bikarbonat yang digunakan yaitu 1 ml natrium bikarbonat (1mEq/ml)
ditambahkan tiap 10 ml obat anestesi lokal menjadi konsentrasi 0,1 mEq/ml.25,26
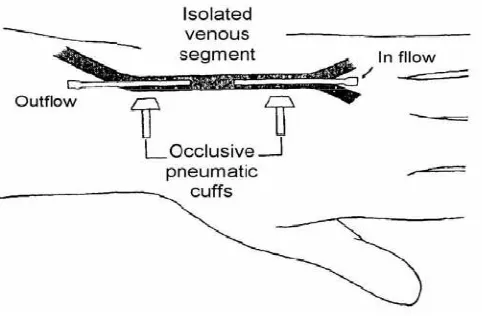
Penyuntikan intravena obat anestesi lokal kedalam ekstremitas yang
terisolasi dari sistem sirkulasi yang diistirahatkan oleh torniquet yang
menghasilkan onset anestesi dan relaksasi otot rangka yang cepat (Bier block/
intravena regional anestesi). Durasi anestesi tidak tergantung dari spesifik
anestesi lokal dan ditentukan oleh berapa lama torniquet tetap dikembangkan.
Mekanisme lokal anestesi menghasilkan anestesi regional intravena (IVRA)
Masih belum diketahui, tetapi diduga sebagai aksi obat tersebut pada ujung saraf
serta batang saraf. Sensasi normal dan otot rangka akan kembali dengan cepat
pada saat pelepasan torniquet, yang akan membuat aliran darah mengencerkan
konsentrasi dari anestesi lokal. Lidokain merupakan obat paling sering digunakan
untuk tehnik IVRA.38
2.5 Nyeri
2.5.1 Defenisi Nyeri
Menurut “The International Association for the Study of Pain”
mendefinisikan nyeri sebagai sebuah perasaan dan pengalaman emosional yang
tidak menyenangkan yang dihubungkan dengan kerusakan jaringan yang
sebenarnya (actual tissue damage) sebagai nyeri akut (pain with nociception) atau
potensial untuk merusak jaringan (nyeri fisiologis), yang fungsinya untuk
membangkitkan reflek penghindar (withdrawal reflex). Definisi ini dikenali
dengan saling mempengaruhi objektifitas, aspek fisiologis sensori nyeri dan
subjektifitasnya, emosional, dan komponen-komponen psikologi. Respon
terhadap nyeri sangat beragam diantara individu. Antara kerusakan jaringan
sebagai sumber rangsang nyeri, sampai dirasakan sebagai persepsi nyeri, terdapat
suatu rangkaian proses elektrofisiologis yang secara kolektif disebut nosisepsi.
Pada sebagian besar pasien, sensasi nyeri yang ditimbulkan oleh suatu
cedera atau rangsangan yang cukup kuat untuk berpotensi mencederai. Pada kasus
respon terhadap stress berupa penarikan, melarikan diri, atau immobilisasi bagian
tubuh (misalnya, menarik jari tangan dari rangsang sakit). Namun, apabila fungsi
protektif ini sudah selesai, nyeri yang berlanjut dapat memperlemah pasien,
kerena sering disertai oleh suatu respon stres berupa meningkatnya rasa cemas,
denyut jantung, tekanan darah dan frekuensi pernafasan.43
2.5.2 Nosiseptor
Nosiseptor adalah saraf aferen primer untuk menerima dan menyalurkan
rangsangan nyeri. Ujung-ujung saraf bebas nosiseptor berfungsi sebagai reseptor
yang peka terhadap rangsangan mekanis, suhu listrik atau kimiawi yang
menimbulkan nyeri. Distribusi nosiseptor bervariasi di seluruh tubuh, dengan
jumlah terbesar terdapat di kulit. Pengalaman sensoris pada nyeri akut disebabkan
oleh stimulus noksious yang diperantarai nosiseptor. Sistem ini berjalan mulai
dari perifer melalui spinalis, batang otak, thalamus, dan korteks cerebri.9,43
Saraf perifer terdiri dari tiga akson tipe neural yang berlainan: neuron
aferen atau sensorik primer, neuron motorik, dan neuron pascaganglionik
simpatis. Serat pascaganglionik simpatis dan motorik adalah serat eferen
membawa impuls dari medula spinalis ke jaringan dan organ efektor. Badan sel
dari neuron aferen primer terletak di akar dorsal (posterior) saraf spinalis. Serat
serat aferen primer diklasifikasikan berdasarkan ukuran derajat mielinisasi dan
kecepatan hantaran. Tipe A (alfa, beta, gamma, delta) dan tipe C. Ada dua saraf
yang peka terhadap stimulus noksius yakni serabut saraf A-delta yang bermielin
tipis (konduksi cepat) dan serabut saraf yang tidak bermielin (konduksi lambat).
Walaupun keduanya peka terhadap rangsang noksius, namun keduanya memiliki
perbedaan baik reseptor maupun neurotransmiter yang dilepaskan pada presinaps
dikornu posterior. Reseptor (nosiseptor) serabut A delta hanya peka terhadap
stimulus mekanik dan termal, sedangkan serabut C peka terhadap berbagai
stimulus noksius meliputi mekanik, termal dan kimiawi. Oleh karena itu reseptor
serabut C disebut juga polymodal nociceptors. Demikian pula neurotransmiter
paska bedah. Selama pembedahan trauma bedah merupakan stimulus noksius
yang akan diterima dan dihantar oleh kedua saraf tersebut, sedangkan paska bedah
(proses inflamasi) merupakan rangsang noksius yang hanya diterima dan
dihantarkan oleh serabut C. Dengan kata lain nyeri paska bedah akan didominan
oleh serabut C.43,44
2.5.3 Mekanisme Nyeri43
Antara stimulus cedera jaringan dan pengalaman subjektif nyeri, terdapat
empat proses tersendiri. Perjalanan dari nyeri termasuk proses neurofisiologis
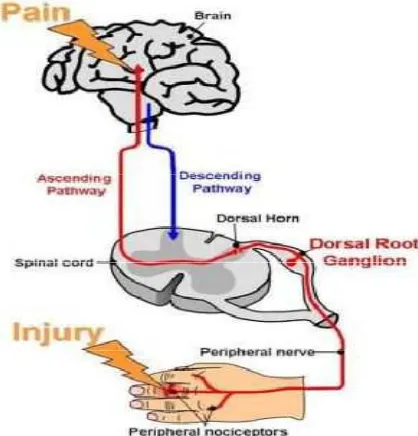
yang komplek yang merefleksikan 4 komponen yaitu tranduksi, transmisi,
modulasi dan persepsi.
A. Transduksi
Merupakan fase pertama dari stimulus noksius yang ditransformasikan
menjadi impuls berupa suatu aktifitas elektrik pada ujung bebas saraf sensorik.
B. Transmisi
Penghantaran impuls elektrik ke sistem saraf pusat, dengan koneksi utama
saraf ini berada di dorsal horn dari spinal cord dan talamus dengan proyeksi ke
cingulat, insular dan somatosensori korteks.
C. Modulasi
Proses perubahan transmisi nyeri. Seperti inhibisi dan eksitasi mekanisme
modulasi nyeri impulsnya ditransmisikan di sistem saraf perifer dan sistem saraf
pusat.
D. Persespsi
Persepsi nyeri terjadi di talamus, dengan bagian korteks berperan penting
dalam membedakan pengalaman sensorik spesifik.
2.5.4. Fisiologi sistem saraf pusat
Trasnmisi nyeri dari nosiseptor perifer ke spinal cord dan struktur yang
lebih tinggi dari sistem saraf pusat adsalah proses dinamik yang meliputi beberapa
jalur, reseptor, neurotransmiter dan second messenger. Fungsi dorsal horn sebagai
Serat-serat afferen primer dengan badan selnya pada dorsal root ganglion,
berhubungan dengan sel neuron kedua, yang berlokasi di dorsal horn dari batang
otak. Serat-serat afferen dan nosiseptor perifer masuk ke batang otak di dorsal
root dan naik atau turun beberapa segmen di traktus lissauer sebelum bersinap di
dorsal horn.
Dorsal horn terdiri dari enam lamina. Lamina I dan II tempat terahir
afferen serat C dan dua lamina ini disebut subtansia gelatinosa penting untuk
integrasi modulasi informasi nosisepsi yang masuk. Lamina V adalah
second-order wide dynamic range (WDR) dan saraf-saraf nosiseptif spesifik (NS) yang
menerima input dari saraf-saraf nosiseptif dan nonnosiseptif. Saraf-saraf NS
hanya merespon stimulus noksius pada daerah perifer, dimana saraf-saraf WDR
merespon terhadap stimulus yang tidak berbahaya dan noksius.
Dorsal horn dan lamina-laminanya bekerja sebagai tempat penerimaan
untuk aktifitas yang dimulai pada saat potensial aksi datang dari perifer dari
saraf-saraf afferen primer. Saraf-saraf-saraf afferen primer ini berakhir di dorsal horn dan
bersinap dengan saraf-saraf afferen sekunder. Saraf sekunder ini bekerja sebagai
sel gerbang yang menyediakan modulasi awal dari potensial aksi di dorsal horn.
Dua kelas utama dari neurotransmiter yang berhubungan dengan transmisi
nosiseptif afferent primer di dorsal horn-excitatory amino acid adalah glutamat
dan peptida neuron seperti substan P.43
Secara umum, ada dua cara bagaimana sensasi nosiseptif dapat mencapai
susunan saraf pusat, yaitu melalui traktus neospinotalamik untuk nyeri
cepat-spontan dan traktus paleospinotalamik untuk nyeri lambat.
Pada traktus neospinotalamik, nyeri secara cepat bertransmisi melalui
serabut A-delta dan kemudian berujung pada kornu dorsalis di medulla spinalis
dan kemudian bersinap ke dendrit pada neospinotalamik melalui bantuan suatu
neurotransmiter. Akson dari neuron ini menuju ke otak dan menyeberang ke sisi
lain melalui komisura alba anterior, naik ke atas dengan kolumna anterolateral
yang kontralateral. Serabut ini kemudian akan berakhir pada kompleks
Pada traktus paleospinotalamik, nyeri lambat dihantarkan oleh serabut C
ke lamina II dan III dari kornu dorsalis. Impuls kemudian dibawa oleh serabut
saraf yang berakhir pada lamina V, juga pada kornu dorsalis, bersinap dengan
neuron yang bergabung dengan serabut dari jalur cepat, menyebrangi sisi
berlawanan melalui kommisura alba anterior dan naik keatas melalui jalur
anterolateral. Neuron ini kemudian berakhir dalam batang otak, dengan
sepersepuluh serabut berhenti di talamus dan yang lainnya pada medulla, pons,
dan substansia grisea sentralis dari tectum mesencephalon.
Setelah meninggalkan dorsal horn dan naik melalui traktus spinotalamik
dan jalur-jalur nyeri lainnya, potensial aksi nosiseptif sampai ke pusat otak yang
lebih tinggi (reticular formation, midbrain , hipotalamus, korteks serebri). Setiap
area otak berperan dalam perkembangaan terjadinya nyeri dan reaksi terhadap
nyeri tersebut. Area ini akan bertindak agar individu tersebut menjadi waspada
terhadap nyeri dan bahaya-bahaya yang menyertainya, mengurangi nyeri melalui
modulasi nyeri dan mencegah cedera jaringan lebih lanjut. Sebagai tambahan,
fungsi autonomik, fungsi motor jalur modulasi desenden dari nyeri memberi
respon terhadap hasil aktivitas dari area sentral ini. Sepertinya sistem otak yang
banyak dan komplek berperan ketika sinyal nyeri sampai di otak.
Kira-kira tiga perempat sampai sembilan persepuluh dari semua serat sakit
akan berakhir di dalam formation retikularis dari medulla oblongata, pons dan
mesenphalon. Tempat berakhirnya tipe serabut saraf sakit yang cepat di dalam
batang otak dan thalamus. Dari daerah ini, neuron yang tingkatnya lebih tinggi
akan menjalarkan sinyal tadi menuju ke talamus, hipotalamus dan daerah-daerah
lainnya dalam diencephalon dan serebrum. Sinyal-sinyal yang menuju ke korteks
mungkin terutama untuk melokalisasi tempat sakit. Pada tipe serat saraf sakit
lambat hampir seluruhnya berakhir pada formatioretikularis. Serat ini akan
menghantarkan sensasi seperti terbakar dan dapat membangunkan seseorang dari