FAKTOR-FAKTOR YANG MEMPENGARUHI KEJADIAN TB MDR
DI POLI DOTS/MDR RSUP HAM MEDAN
Oleh :
DHIYANISA NADHIRA LUBIS 110100167
FAKULTAS KEDOKTERAN UNIVERSITAS SUMATERA UTARA
FAKTOR-FAKTOR YANG MEMPENGARUHI KEJADIAN TB MDR
DI POLI DOTS/MDR RSUP HAM MEDAN
Karya Tulis Ilmiah ini diajukan sebagai salah satu syarat untuk memperoleh kelulusan Sarjana Kedokteran
Oleh :
DHIYANISA NADHIRA LUBIS 110100167
FAKULTAS KEDOKTERAN UNIVERSITAS SUMATERA UTARA
LEMBAR PENGESAHAN
Faktor-faktor yang Memperngaruhi Kegagalan Pengobatan Lini Pertama pada Pasien TB MDR di Poli DOTS/MDR RSUP HAM Medan
NAMA : Dhiyanisa Nadhira L NIM : 100100167
Pembimbing Penguji I
dr. Isti Fujiati, M.Sc. CM-FM, M.Pd. Ked dr. Ariyati Yossi, Sp.KK NIP. 19670527 199903 2 001 NIP.197409062008012015
Penguji II
dr. T.Keumala Intan, MPd NIP. 196204241990032002
Medan, Januari 2015 Dekan Fakultas Kedokteran
ABSTRAK
Prevalensi TB di Indonesia saat ini menempati peringkat ke-5 dengan jumlah penderita TB di Indonesia pada tahun 2012 mencapai 328.824 penderita, dimana sebanyak 5.942 penderita (1.8%) tercatat sebagai kasus kekambuhan. Tingginya angka kegagalan pengobatan TB Paru menyebabkan semakin banyak ditemukan penderita TB Paru dengan BTA yang resisten dengan pengobatan standar sehingga penelitian ini bertujuan untuk mengetahui faktor yang mempengaruhi kejadian TB MDR di Poli DOTS/MDR RSUP HAM.
Penelitian ini dilakukan di Poli DOTS/MDR RSUP Haji Adam Malik
Medan menggunakan desain penelitian survey analitik dengan metode cross
sectional, dengan jumlah sampel sebesar 74 sampel yang terbagi dalam dua
kelompok menggunakan metode total sampling. Teknik pengambilan data
dilakukan dengan wawancara menggunakan kuesioner yang telah divalidasi dan melalui data rekam medis yang diperoleh dari bagian administrasi poli. Data dianalisis dengan uji Fischer.
Hasil penelitian dari 74 pasien TB MDR didapatkan 66.2% laki-laki, 55.4% pada usia 28-47 tahun, 83.8% dengan pendidikan SMA/Diploma/Sarjana, 51.4% merokok, 32.4% dengan penyakit penyerta DM atau HIV. Dari hasil analisis, faktor predisposisi yaitu pengetahuan dan sikap pasien memiliki nilai signifikansi 0.000, faktor pendorong
Berdasarkan hasil penelitian, dapat disimpulkan bahwa faktor predisposisi, yang terdiri dari pengetahuan dan sikap pasien, berpengaruh terhadap kejadian TB
MDR dengan nilai signifikansi atau p-value masing-masing sebesar 0.000,
sedangkan faktor pendorong yang terdiri dari petugas kesehatan dan PMO tidak
memiliki pengaruh yang signifikan terhadap kejadian TB MDR, dengan p-value
masing-masing 0.662 dan 0.252. Untuk faktor pendukung (fasilitas kesehatan dan ketersediaan OAT) tidak dilakukan uji selanjutnya oleh karena seluruh pasien menjawab bahwa fasilitas kesehatan dan OAT tersedia dengan kualitas yang baik.
ABSTRACT
The prevalenceof TBinIndonesiais currently ranked5thinthe numberof TB patientsinIndonesiain 2012reached328 824people, of which 5942patients(1.8%) was recordedasa caseof recurrence.The high rate of treatment failure of Lung TB causes morepatient foundwith pulmonary tuberculosisbysmearresistant to standard treatmen so that the purpose of this study is to determine factors that influence the incidence of MDR TB in DOTS/MDR Poly in RSUP HAM.
The study was conducted in DOTS/MDR Poly in Haji Adam Malik General Hospital Medan. The study was analytics survey with cross sectional study design, with asample sizeof74samplesweredividedintotwogroupswith atotal sampling method. Techniques of data collection was done by interviews used an interview guide and medical records from the administration of the poly. The data were analized using Fischer exact test.
The results ofthe studyof74patients withMDRTBobtained66.2% male, 55.4% at age28-47years, 83.8% with ahigh schooleducation/Diploma/Degree, 51.4% smoked, 32.4% withconcomitantdiabetes mellitusorHIVdisease.
From the analysis, predisposing factors, consist of knowledgeandattitudesof patientshavesignificant value of0.000, the reinforcing
factor
consistofhealth workersandthe PMOdoes nothaveinfluencesignificantly to theincidence ofMDRTB, with ap-valueof each0.662and0.252. Forenabling factors (health facilitiesandthe availability ofOAT) is notcarried outfurthertestsbecauseall patientsresponded thathealth facilitiesandOATis availablein good quality.
KATA PENGANTAR
Segala puji penulis panjatkan kehadirat Allah SWT yang telah
memberikan segala rahmat dan karunia-Nya sehingga Karya Tulis Ilmiah yang
berjudul “Faktor-faktor yang Mempengaruhi Kegagalan Pengobatan Lini
Pertama pada Pasien TB MDR di Poli DOTS/MDR RSUP HAM Medan”
berhasil diselesaikan. Semoga penelitian ini dapat bermanfaat untuk berbagai
pihak dalam bidang kesehatan.
Terima kasih yang tidak terhingga kepada kedua orang tua penulis, Ir.
Samsul Bahri L, MT dan dr. Junida Sinulingga, M.Kes yang telah membesarkan
dengan penuh kasih sayang dan tiada bosan-bosannya mendoakan serta
memberikan semangat kepada penulis dalam menyelesaikan karya tulis dan
pendidikan.
Penelitian ini bisa diselesaikan akhirnya atas dukungan dari banyak pihak,
kepada mereka penulis mengucapkan terima kasih sedalam-dalamnya,
diantaranya:
1. dr. Isti Fujiati, M.Sc. CM-FM, M.Pd. Ked selaku Dosen Pembimbing yang
telah memberi banyak arahan dan masukan kepada penulis sehingga karya
tulis ilmiah ini dapat terselesaikan dengan baik.
2. dr. Ariyati Yossi, Sp.KK dan dr. T.Keumala Intan, MPd selaku dosen
penguji yang telah memberikan banyak kritik dan saran yang membangun
terhadap penelitian ini
3. Pihak Poli DOTS/MDR RSUP H. Adam Malik yang telah membantu
dalam proses survey dan pengambilan data
4. Pihak RSUP H. Adam Malik yang telah memberikan izin untuk penelitian
ini
5. Adik penulis, Mahranisa Maraya Lubis, dan seluruh Keluarga Besar
Sinulingga untuk dukungan moril dan materiil serta semangat yang tak
6. Para sahabatKampretto Ocha, Eka, Nisa, Opi, Alen, Gita, Fiza, Dina,
Putri, Lala, Hafiz, Arief, Lutfi, Ramzi, dan Gusti yang selalu ada dalam
susah maupun senang serta menyemangati saya dengan semangat yang tak
pernah padam
7. Teman-teman penulis Desy Sahara, Radot, dan Albert Audrey yang telah
saling membantu dalam proses bimbingan penelitian
8. Semua pihak yang telah memberikan bantuan secara langsung maupun
tidak langsung
Akhir kata, penulis menyadari bahwa penelitian ini masih jauh dari
kesempurnaan. Oleh karena itu, dengan segala kerendahan hati, penulis
mengharapkan kritik dan saran yang membangun demi perbaikan penelitian ini.
Semoga penelitian ini bermanfaat bagi kita semua, memberi informasi dan
manfaat dalam pengembangan ilmu kedokteran.
Medan, Desember 2014
Penulis
DAFTAR ISI
Halaman
HALAMAN PERSETUJUAN ... i
ABSTRAK ... ii
ABSTRACT ... iii
KATA PENGANTAR ... iv
DAFTAR ISI ... vi
DAFTAR TABEL ... x
DAFTAR LAMPIRAN ... xii
DAFTAR SINGKATAN ... xiii
BAB 1 PENDAHULUAN ... 1
1.1. Latar Belakang ... 1
1.2. Rumusan Masalah ... 3
1.3. Tujuan Penelitian ... 3
1.3.1. Tujuann Umum ... 3
1.3.2.Tujuan Khusus... 3
1.4. Manfaat Penelitian ... 3
BAB 2 TINJAUAN PUSTAKA ... 4
2.1.TB Paru ... 4
2.1.1. Definisi ... 4
2.1.2.Klasifikasi Penyakit dan Tipe Pasien ... 4
2.1.3.Cara Penularan ... 6
2.1.4.Manifestasi Klinis ... 7
2.1.5.Diagnosis ... 7
2.1.7.Pemantauan dan Hasil Pengobatan ... 14
2.1.8.Strategi DOTS ... 19
2.2.TB MDR ... 20
2.2.1. Definisi TB MDR ... 20
2.2.2.Suspek TB MDR ... 20
2.2.3.Faktor-faktor yang Mempengaruhi terjadinya TB MDR ... 21
2.2.4.Diagnosis TB MDR ... 23
2.3.Teori Perilaku ... 23
2.4.Faktor-faktor yang Mempengaruhi Keberhasilan Pengobatan .... 25
2.4.1.Usia danJenis Kelamin ... 25
2.4.2.Pendidikan ... 26
2.4.3.Penyakit Penyerta ... 26
2.4.4. Merokok ... 27
2.4.5.Pengetahuan ... 28
2.4.6.Sikap ... 28
2.4.7.Pengawas Menelan Obat (PMO) ... 29
2.4.8.Petugas Kesehatan ... 30
2.4.9.Fasilitas Kesehatan ... 31
2.4.10.Ketersediaan Obat ... 31
BAB 3KERANGKA KONSEP DAN DEFINISI OPERASIONAL ... 32
3.1.Kerangka Konsep ... 32
3.2.Definisi Operasional... 33
3.3.Hipotesis ... 36
BAB 4 METODE PENELITIAN ... 38
4.1. Jenis Penelitian ... 38
4.2. Lokasi dan Waktu Penelitian ... 38
4.3. Populasi dan Sampel Penelitian ... 38
4.3.1. Populasi Penelitian ... 38
4.3.2. Sampel Penelitian ... 38
4.4. Metode Pengumpulan Data ... 39
4.4.1. Instrumen Penelitian ... 39
4.4.2. Uji Validitas dan Uji Reliabilitas ... 43
4.5.Ethical Clearence ... 44
4.6. Metode Pengolahan dan Analisis Data ... 45
4.6.1. Metode Pengolahan Data ... 45
4.6.2.Analisis Data ... 45
BAB 5HASIL DAN PEMBAHASAN ... 46
5.1.Hasil ... 46
5.1.1. Deskripsi Lokasi Penelitian ... 46
5.1.2. Deskripsi Karakteristik Pasien ... 46
5.1.3. Analisis Univariat ... 49
5.1.3.1.Pengetahuan Pasien ... 49
5.1.3.2.Sikap Pasien ... 51
5.1.3.3.Peran Petugas Kesehatan ... 52
5.1.3.4.Pengawan Menelan Obat (PMO) ... 53
5.1.3.5.Fasilitas Kesehatan ... 55
5.1.4. Analisis Bivariat ... 57
5.2. Pembahasan ... 58
5.2.1. Karakteristik Pasien... 58
5.2.2. Pengaruh Pengetahuan dengan Kegagalan Pengobatan Lini Pertama TB Paru ... 60
5.2.3.Pengaruh Sikap dengan Kegagalan Pengobatan Lini Pertama TB Paru ... 61
5.2.4.Pengaruh Petugas Kesehatan dengan Kegagalan Pengobatan Lini Pertama TB Paru ... 62
5.2.5.Pengaruh PMO dengan Kegagalan Pengobatan Lini Pertama TB Paru ... 62
5.2.6.Pengaruh Fasilitas Kesehatan dengan Kegagalan Pengobatan Lini Pertama TB Paru ... 64
5.2.7.Pengaruh Ketersediaan OAT dengan Kegagalan Pengobatan Lini Pertama TB Paru ... 64
BAB 6 KESIMPULAN DAN SARAN ... 65
6.1.Kesimpulan ... 65
6.2. Saran dan Keterbatasan Penelitian ... 65
DAFTAR TABEL
Nomor Judul Halaman
2.1. Dosis Paduan OAT KDT untuk Kategori 1 ... 10
2.2. Dosis Paduan OAT-Kombipak untuk Kategori 1 ... 11
2.3. Dosis Paduan OAT KDT untuk Kategori 2 ... 11
2.4. Dosis Paduan OAT Kombipak untuk Kategori 2... 12
2.5. Dosis Paduan KDT untuk Sisipan ... 13
2.6. Dosis Paduan Kombipak untuk Sisipan ... 13
2.7. Tindak Lanjut Hasil Pemeriksaan Ulang Dahak ... 15
2.8. Tatalaksana Pasien yang Berobat Tidak Teratur ... 17
3.1. Karakteristik Pasien : Usia, Jenis Kelamin, Pendidikan, Kebiasaan Merokok, Penyakit Penyerta ... 33
3.2. Faktor Predisposisi : Pengetahuan dan Sikap ... 35
3.3. Faktor Pendorong : Kebijakan Kesehatan, Petugas Kesehatan, Pengawas Menelan Obat (PMO) ... 35
3.4. Faktor Pendukung : Fasilitas Kesehatan dan Ketersediaan OAT ... 36
4.1. Kunci Jawaban Kuesioner Pertanyaan Pengetahua ... 40
4.2. Kunci Jawaban Kuesioner Pertanyaan Sikap ... 41
5.1. Distribusi Karakteristik Pasien ... 47
5.2. Distribusi Jawaban Pasiententang Pengetahuan ... 49
5.3. Distribusi Kategori Pengetahuan Pasiententang TB Paru ... 51
5.4. Distribusi Jawaban Pasiententang Sikap ... 51
5.5. Distribusi Kategori Sikap Pasien ... 52
5.6. Distribusi Jawaban Pasien tentang Peran Petugas Kesehatan ... 52
5.7. Distribusi Kategori Peran Petugas Kesehatan ... 53
5.8. Distribusi Jawaban Pasien tentang PMO ... 53
5.9. Distribusi Kategori PMO ... 55
5.10. Distribusi Jawaban Pasien tentang Fasiltas Kesehatan ... 55
5.11. Distribusi Kategori Fasilitas Kesehatan ... 56
5.13. Hasil Analisis Pengetahuan ... 57
5.14. Hasil Analisis Sikap ... 57
5.15. Hasil Analisis PMO ... 58
DAFTAR LAMPIRAN
Lampiran 1 : Daftar Riwayat Hidup
Lampiran 2 : Lembar Penjelasan
Lampiran 3 : Informed Consent
Lampiran 4 : Kuesioner
Lampiran 5 : Ethical Clearence
Lampiran 6 : Surat Izin Penelitian
DAFTAR SINGKATAN
AIDS : Acquired Immunodeficiency Syndrome
BTA : Bakteri Tahan Asam
DOT : Directly Observed Treatment
DOTS : Directly Observed Treatment Shortcourse
Fasyankes : Fasilitas Pelayanan Kesehatan
HIV : Human Immunodeficiency Virus
INH : Isoniazid
IUATLD : International Union Against Turberculosis and Lung
Disease
KDT : Kombinasi Dosis Tetap
KIE : Komunikasi Informasi Edukasi
MDR : Multidrugs Resistant
OAT : Obat Anti Tuberkulosis
ODHA : Orang Dengan HIV/AIDS
PAS : Para amino salisilat
PKK : Pemberdayaan dan Kesejahteraan Keluarga
PMO : Pengawas Menelan Obat
PPTI : Program Penanggulangan Tuberkulosis Indonesia
SPS : Sewaktu Pagi Sewaktu
TB : Tuberkulosis
WHO : World Health Organization
ABSTRAK
Prevalensi TB di Indonesia saat ini menempati peringkat ke-5 dengan jumlah penderita TB di Indonesia pada tahun 2012 mencapai 328.824 penderita, dimana sebanyak 5.942 penderita (1.8%) tercatat sebagai kasus kekambuhan. Tingginya angka kegagalan pengobatan TB Paru menyebabkan semakin banyak ditemukan penderita TB Paru dengan BTA yang resisten dengan pengobatan standar sehingga penelitian ini bertujuan untuk mengetahui faktor yang mempengaruhi kejadian TB MDR di Poli DOTS/MDR RSUP HAM.
Penelitian ini dilakukan di Poli DOTS/MDR RSUP Haji Adam Malik
Medan menggunakan desain penelitian survey analitik dengan metode cross
sectional, dengan jumlah sampel sebesar 74 sampel yang terbagi dalam dua
kelompok menggunakan metode total sampling. Teknik pengambilan data
dilakukan dengan wawancara menggunakan kuesioner yang telah divalidasi dan melalui data rekam medis yang diperoleh dari bagian administrasi poli. Data dianalisis dengan uji Fischer.
Hasil penelitian dari 74 pasien TB MDR didapatkan 66.2% laki-laki, 55.4% pada usia 28-47 tahun, 83.8% dengan pendidikan SMA/Diploma/Sarjana, 51.4% merokok, 32.4% dengan penyakit penyerta DM atau HIV. Dari hasil analisis, faktor predisposisi yaitu pengetahuan dan sikap pasien memiliki nilai signifikansi 0.000, faktor pendorong
Berdasarkan hasil penelitian, dapat disimpulkan bahwa faktor predisposisi, yang terdiri dari pengetahuan dan sikap pasien, berpengaruh terhadap kejadian TB
MDR dengan nilai signifikansi atau p-value masing-masing sebesar 0.000,
sedangkan faktor pendorong yang terdiri dari petugas kesehatan dan PMO tidak
memiliki pengaruh yang signifikan terhadap kejadian TB MDR, dengan p-value
masing-masing 0.662 dan 0.252. Untuk faktor pendukung (fasilitas kesehatan dan ketersediaan OAT) tidak dilakukan uji selanjutnya oleh karena seluruh pasien menjawab bahwa fasilitas kesehatan dan OAT tersedia dengan kualitas yang baik.
ABSTRACT
The prevalenceof TBinIndonesiais currently ranked5thinthe numberof TB patientsinIndonesiain 2012reached328 824people, of which 5942patients(1.8%) was recordedasa caseof recurrence.The high rate of treatment failure of Lung TB causes morepatient foundwith pulmonary tuberculosisbysmearresistant to standard treatmen so that the purpose of this study is to determine factors that influence the incidence of MDR TB in DOTS/MDR Poly in RSUP HAM.
The study was conducted in DOTS/MDR Poly in Haji Adam Malik General Hospital Medan. The study was analytics survey with cross sectional study design, with asample sizeof74samplesweredividedintotwogroupswith atotal sampling method. Techniques of data collection was done by interviews used an interview guide and medical records from the administration of the poly. The data were analized using Fischer exact test.
The results ofthe studyof74patients withMDRTBobtained66.2% male, 55.4% at age28-47years, 83.8% with ahigh schooleducation/Diploma/Degree, 51.4% smoked, 32.4% withconcomitantdiabetes mellitusorHIVdisease.
From the analysis, predisposing factors, consist of knowledgeandattitudesof patientshavesignificant value of0.000, the reinforcing
factor
consistofhealth workersandthe PMOdoes nothaveinfluencesignificantly to theincidence ofMDRTB, with ap-valueof each0.662and0.252. Forenabling factors (health facilitiesandthe availability ofOAT) is notcarried outfurthertestsbecauseall patientsresponded thathealth facilitiesandOATis availablein good quality.
BAB 1 PENDAHULUAN
1.1. Latar Belakang
Tuberkulosis (TB) Paru adalah penyakit menular langsung yang disebabkan
olehkuman TB (Mycobacterium Tuberculosis). Sebagian besar kuman
TBmenyerang paru, tetapi dapat juga mengenai organ tubuh lainnya.Sampai saat
ini, TB masih merupakan salah satu masalah kesehatan utama di dunia. Hal ini
dikarenakan TB merupakan penyebab ke-2 terbanyak dari kematian yang
disebabkan oleh penyakit infeksi setelah Human Immunodeficiency Virus (HIV)
(Pedoman Nasional Pengendalian Tuberkulosis, 2011).
Menurut World Health Organization (WHO), jumlah kasus baru TB di
dunia mencapai 8,6 juta kasus pada tahun 2012. Sekitar 1,3 juta orang meninggal
karena TB pada tahun 2012.Pada tahun 2012, mayoritas kasus di seluruh dunia
berada di Asia Tenggara (29%), Afrika (27%), dan Pasifik Barat (19%). India dan
Cina masing-masing memiliki persentase kasus sebesar 26% dan 12% dari total
kasus. Diperkirakan, masih ada 2,9 juta kasus yang tidak terlapor yaitu kasus yang
tidak didiagnosis atau didiagnosis tetapi tidak dilaporkan. 75% dari kasus tersebut
dilaporkan berada di 12 negara, termasuk Indonesia yang menempati posisi
kelima. Pada tahun 2012, jumlah penderita TB di Indonesia mencapai 328.824
penderita, dengan 322.882 tercatat sebagai kasus baru dan 5.942 tercatat sebagai
kasus kekambuhan (WHO, 2012).
Di Sumatera Utara, penemuan kasus baru TB Paru Bakteri Tahan Asam
(BTA) (+) sebesar 79,6% dari sasaran, dimana dari 33 kabupaten/kota, yang
memiliki angka penemuan kasus TB Paru BTA (+) tertinggi di Kab/Kota Palas
yaitu 144,9% dan terendah di Kab/Kota Nias Barat sebesar 12,9%. Berdasarkan
data dari Dinas Kesehatan Provinsi Sumatera Utara, angka keberhasilan (Succes
Rate) mencapai 93,9% dengan perincian persentase kesembuhan 90,6% dan
persentase pengobatan lengkap 3,6%. Succes rate pada tahun 2012 ini sudah
mencapai target nasional yaitu 85%. (Dinkes Provinsi Sumatera Utara, 2012).
Dalam memberantas penyakit TB, Indonesia mempunyai pedoman yaitu Program
Nasional Pemberantasan Tuberkulosis (National Tuberculosis Programme).
Prinsip pengobatan TB adalah menggunakan multidrugs regimen; hal ini
bertujuan untuk mencegah terjadinya resistensi basil TB terhadap obat. Obat
antituberkulosis dibagi dalam dua golongan besar, yaitu obat lini pertama (yang
terdiri dari isoniazid, etambutol, streptomisin, pirazinamid, rifampisin dan
tioasetazon) dan obat lini kedua (yang terdiri dari etionamide, sikloserin, PAS,
amikasin, kanamisin, kapreomisin, sirpofloksasin, ofloksasin, klofazamin, dan
rifabutin) (Djojodibroto, 2009).
Pada awal tahun 1995, WHO telah merekomendasikan strategi DOTS
(Directly Observed Treatment Shortcourse) sebagai strategi dalam penanggulangan TB dan telah terbukti sebagai strategi penanggulangan yang
secara ekonomis paling efektif (cost-efective). Pengembangan strategi DOTS telah
dilaksanakan di seluruh provinsi (33 provinsi) pada 497 kabupaten/kota yang ada.
Pada fasilitas pelayanan kesehatan, strategi DOTS telah dilaksanakan di
Puskesmas (96%) dan di Rumah Sakit (40%) baik Rumah Sakit Pemerintah dan
Swasta, BUMN, TNI-POLRI, B/BPKPM, dan RSTP (Kemenkes RI, 2012).
Besarnya angka ketidakpatuhan berobat pasien TB akan mengakibatkan
tingginya angka kegagalan pengobatan dan menyebabkan semakin banyak
ditemukan penderita TB paru dengan BTA yang resisten dengan pengobatan
standar. Hal ini akan mempersulit pemberantasan penyakit TB paru di Indonesia
serta memperberat beban pemerintah.
Beberapa faktor yang mempengaruhi keberhasilan pengobatan pasien TB
Paru meliputi faktor medis dan non-medis. Yang termasuk ke dalam faktor medis
antara lain keluhan pertama sebelum pengobatan, penyakit penyerta, efek samping
dan retensi obat, sedangkan yang termasuk ke dalam faktor non-medis anatara lain
umur, jenis pekerjaan, Komunikasi Informasi Edukasi (KIE), sikap petugas
semakin sulit pengobatannya oleh karena resistensi terhadap OAT (Obat Anti
Tuberkulosis).
1.2. Rumusan Masalah
Faktor-faktor apakah yang mempengaruhi kegagalan pengobatan lini
pertama pada pasien TB MDR di Poli DOTS/MDR RSUP HAM?
1.3. Tujuan Penelitian 1.3.1. Tujuan Umum
Untuk mengetahui faktor-faktor yang mempengaruhi kejadian TB MDR di
Poli DOTS/MDR RSUP HAM.
1.3.2. Tujuan Khusus
1. Untuk mengetahui pengaruh faktor predisposisi terhadap kejadian TB
MDR di Poli DOTS/MDR RSUP HAM
2. Untuk mengetahui pengaruh faktor pendorong terhadap kejadian TB
MDR di Poli DOTS/MDR RSUP HAM
3. Untuk mengetahui pengaruh faktor pendukung terhadap kejadian TB
MDR di Poli DOTS/MDR RSUP HAM
1.4. Manfaat Penelitian
Data atau informasi hasil penelitian ini dapat menjadi acuan bagi Poli
DOTS/MDR RSUP HAM dalam menanggulangi masalah kegagalan pengobatan
BAB 2
TINJAUAN PUSTAKA
2.1. Tuberkulosis Paru 2.1.1 Definsi
Tuberkulosis adalah penyakit radang parenkim paru yang disebabkan oleh infeksi
bakteri Mycobacterium tuberculosis. Sebanyak 80 % dari infeksi bakteri ini
menyerang organ paru, sedangkan 20% ekstrapulmonar (Djojodibroto, 2012).
2.1.2 Klasifikasi Penyakit dan Tipe Pasien
Menurut Kemenkes RI (2011), penentuan klasifikasi penyakit dan tipe pasien
tuberkulosis memerlukan suatu “definisi kasus” yang meliputi empat hal, yaitu:
• Lokasi atau organ tubuh yang sakit: paru atau ekstra paru;
• Bakteriologi (hasil pemeriksaan dahak secara mikroskopis): BTA positif
atau BTA negatif;
• Riwayat pengobatan TB sebelumnya, pasien baru atau sudah pernah
diobati
• Status HIV(Human Immunodeficiency Virus) pasien.
Tingkat keparahan penyakit: ringan atau berat. Saat ini sudah tidak
dimasukkan dalam penentuan definisi kasus.
a. Klasifikasi berdasarkan organ tubuh yang terkena
1) Tuberkulosis paru
Tuberkulosis paru adalah tuberkulosis yang menyerang jaringan
(parenkim) paru, tidak termasuk pleura (selaput paru) dan kelenjar pada
hilus.
2) Tuberkulosis ekstra paru
Tuberkulosis yang menyerang organ tubuh selain paru, misalnya pleura, selaput
b. Klasifikasi berdasarkan hasil pemeriksaan dahak secara mikroskopis,
terutama ditujukan pada TB Paru
1) Tuberkulosis paru BTA positif
a) Sekurang-kurangnya 2 dari 3 spesimen dahak SPS(Sewaktu Pagi
Sewaktu) hasilnya BTA positif.
b) 1 spesimen dahak SPS hasilnya BTA positif dan foto toraks dada
menunjukkan gambaran tuberkulosis.
c) 1 spesimen dahak SPS hasilnya BTA positif dan biakan kuman TB
positif.
d) 1 atau lebih spesimen dahak hasilnya positif setelah 3 spesimen dahak
SPS pada pemeriksaan sebelumnya hasilnya BTA negatif dan tidak
ada perbaikan setelah pemberian antibiotika non-OAT(Obat Anti
Tuberkulosis).
2) Tuberkulosis paru BTA negatif
Kasus yang tidak memenuhi definisi pada TB paru BTA positif. Kriteria
diagnostik TB paru BTA negatif harus meliputi:
a) Paling tidak 3 spesimen dahak SPS hasilnya BTA negatif.
b) Foto toraks abnormal sesuai dengan gambaran tuberculosis.
c) Tidak ada perbaikan setelah pemberian antibiotika non OAT, bagi
pasien dengan HIV negatif.
d) Ditentukan (dipertimbangkan) oleh dokter untuk diberi pengobatan.
c. Klasifikasi berdasarkan riwayat pengobatan sebelumnya
Klasifikasi berdasarkan riwayat pengobatan sebelumnya disebut sebagai
tipe pasien, yaitu:
1) Kasus baru
Adalah pasien yang belum pernah diobati dengan OAT atau sudah pernah
menelan OAT kurang dari satu bulan (4 minggu). Pemeriksaan BTA bisa
positif atau negatif
2) Kasus yang sebelumnya diobati
Adalah pasien tuberkulosis yang sebelumnya pernah mendapat
pengobatan tuberkulosis dan telah dinyatakan sembuh atau
pengobatan lengkap didiagnosis kembali dengan BTA positif (apusan
atau kultur).
b) Kasus setelah putus obat (Default)
Adalah pasien yang telah berobat dan putus berobat 2 bulan atau lebih
dengan BTA positif.
c) Kasus setelah gagal (Failure)
Adalah pasien yang hasil pemeriksaan dahaknya tetap positif atau
kembali menjadi positif pada bulan kelima atau lebih selama
pengobatan.
3) Kasus Pindahan (Transfer In)
Adalah pasien yang dipindahkan ke register lain untuk melanjutkan
pengobatannya.
4) Kasus lain
Adalah semua kasus yang tidak memenuhi ketentuan diatas, seperti yang
a) Tidak diketahui riwayat pengobatan sebelumnya.
b) Pernah diobati tetapi tidak diketahui hasil pengobatannya.
c) Kembali diobati dengan BTA negatif.
2.1.3 Cara Penularan
TB ditularkan melalui udara secara langsung, yaitu melalui hubungan dekat antara
penderita dengan orang yg tertular, misalnya berada di dalam satu ruangan kerja
atau kamar tidur. Droplet yang mengandung basil TB yang keluar bersamaan
dengan batuk, melayang di udara hingga kurang lebih dua jam, tergantung pada
kualitas ventilasi ruangan. Jika droplet tersebut terhirup oleh orang yang sehat,
droplet tersebut akan terdampar pada dinding sistem pernapasan. Droplet yang
2.1.4 Manifestasi Klinis
Gejala TB Paru bervariasi tergantung pada usia dan keadaan penderita saat
terinfeksi. Gejala umum berupa demam dan malaise. Gejala demam bersifat
hilang timbul, dimana timbul pada petang dan malam hari disertai dengan
berkeringat. Demam ini mirip dengan demam yang disebabkan oleh influenza
namun kadang-kadang dapat mencapai suhu 40°-41°C. Malaise yang terjadi
dalam jangka waktu panjang berupa pegal-pegal, rasa lelah, anoreksia, nafsu
makan berkurang, serta penurunan berat badan. Pada wanita dapat terjadi
amenorea (Djojodibroto, 2012).
Gejala respiratorik berupa batuk kering ataupun batuk produktif
merupakan gejala yang paling sering terjadi dan merupakan indikator yang
sensitif untuk penyakit tuberkulosis paru aktif. Batuk ini sering bersifat persisten
karena perkembangan penyakitnya lambat. Gejala sesak napas timbul jika terjadi
pembesaran nodus limfa pada hilus yang menekan bronkus, atau terjadi efusi
pleura, ekstensi radang parenkim atau miliar. Nyeri dada biasanya bersifat nyeri
pleuritik karena terlibatnya pleura dalam proses penyakit. Hemoptisis mulai dari
yang ringan sampai yang masif mungkin saja terjadi (Djojodibroto, 2012).
2.1.5 Diagnosis
Seseorang didiagnosa menderita TB Paru jika ditemukannya kuman TB pada
pemerikasaan dahak mikroskopis, yang merupakan program TB nasional dalam
penegakan diagnosa utama. Pemeriksaan dahak dilakukan dengan mengumpulkan
3 spesimen dahak yang dikumpulkan dalam dua hari kunjungan yang berurutan
berupa Sewaktu-Pagi-Sewaktu (SPS),
• S (Sewaktu) : dahak dikumpulkan pada saat suspek TB datang
berkunjung pertama kali. Pada saat pulang, suspek membawa sebuah pot
dahak untuk mengumpulkan dahak pagi pada hari kedua.
• P (Pagi) : dahak dikumpulkan di rumah pada pagi hari kedua, segera
setelah bangun tidur. Pot dahak dibawa dan diserahkan sendiri kepada
• S (Sewaktu) : dahak dikumpulkan di Fasyankespada hari kedua, saat menyerahkan dahak pagi.
Pemeriksaan lain seperti foto toraks, biakan dan uji kepekaan dapat
digunakan sebagai penunjang diagnosis sepanjang sesuai dengan indikasinya.
Pemeriksaan biakan dilakukan untuk menegakkan diagnosa pada pasien tertentu,
yaitu pasien TB ekstra paru, pasien TB anak, pasien TB BTA negatif.
Pada pasien dengan HIV/AIDS (Acquired Immunodeficiency Syndrome),
diagnosis TB Paru ditegakkan dengan sebagai berikut,
• TB Paru BTA Positif,yaitu minimal satu hasil pemeriksaan dahak positif.
• TB Paru BTA Negatif, yaitu hasil pemeriksaan dahak negatif dan
gambaran klinis dan radiologis mendukung TB atau BTA negatif dengan
hasil kultur TB positif (Kemenkes RI, 2011).
2.1.6 Pengobatan
Pengobatan tuberkulosis dilakukan dengan prinsip – prinsip, yaitu :
• OAT harus diberikan dalam bentuk kombinasi beberapa jenis obat, dalam
jumlah cukup dan dosis tepat sesuai dengan kategori pengobatan. Jangan
gunakan OAT tunggal (monoterapi). Pemakaian OAT-Kombinasi Dosis
Tetap (OAT-KDT) lebih menguntungkan dan sangat dianjurkan.
• Untuk menjamin kepatuhan pasien menelan obat, dilakukan pengawasan
langsung (DOT = Directly Observed Treatment) oleh seorang Pengawas
Menelan Obat (PMO).
• Pengobatan TB diberikan dalam 2 tahap, yaitu tahap intensif dan lanjutan.
- Tahap Awal (Intensif)
Pada tahap intensif (awal) pasien mendapat obat setiap hari dan perlu
diawasi secara langsung untuk mencegah terjadinya resistensi obat.
- Tahap Lanjutan
Pada tahap lanjutan pasien mendapat jenis obat lebih sedikit, namun
dalam jangka waktu yang lebih lama. Tahap lanjutan penting untuk
membunuh kuman persistensehingga mencegah terjadinya
kekambuhan.
Paduan OAT yang digunakan di Indonesia
1. Paduan OAT yang digunakan oleh Program Nasional Pengendalian
Tuberkulosis di Indonesia:
• Kategori 1 : 2(HRZE)/4(HR)3.
• Kategori 2 : 2(HRZE)S/(HRZE)/5(HR)3E3.
Disamping kedua kategori ini, disediakan paduan obat sisipan (HRZE)
• Kategori Anak: 2HRZ/4HR
• Obat yang digunakan dalam tatalaksana pasien TB resistan obat di
Indonesia terdiri dari OAT lini ke-2 yaitu kanamisin, sapreomisin,
levofloksasin, etionamide, sikloserin dan PAS, serta OAT lini-1, yaitu
pirazinamid and etambutol.
2. Paduan OAT kategori-1 dan kategori-2 disediakan dalam bentuk paket
berupa obat kombinasi dosis tetap (OAT-KDT). Tablet OAT KDT ini
terdiri dari kombinasi 2 atau 4 jenis obat dalam satu tablet. Dosisnya
disesuaikan dengan berat badan pasien. Paduan ini dikemas dalam satu
paket untuk satu pasien.
3. Paket Kombipak.
Adalah paket obat lepas yang terdiri dari isoniasid, rifampisin, pirazinamid
dan etambutol yang dikemas dalam bentuk blister. Paduan OAT ini
disediakan program untuk digunakan dalam pengobatan pasien yang
mengalami efek samping OAT KDT
Paduan OAT disediakan dalam bentuk paket, dengan tujuan untuk
pengobatan sampai selesai. Satu (1) paket untuk satu (1) pasien dalam satu (1)
masa pengobatan.
KDT mempunyai beberapa keuntungan dalam pengobatan TB:
1. Dosis obat dapat disesuaikan dengan berat badan sehingga menjamin
efektifitas obat dan mengurangi efek samping.
2. Mencegah penggunaan obat tunggal sehinga menurunkan resiko terjadinya
resistensi obat ganda dan mengurangi kesalahan penulisan resep
3. Jumlah tablet yang ditelan jauh lebih sedikit sehingga pemberian obat
menjadi sederhana dan meningkatkan kepatuhan pasien
a. Paduan OAT lini pertama dan peruntukkannya
1. Kategori-1 (2HRZE/ 4H3R3)
Paduan OAT ini diberikan untuk pasien baru:
- Pasien baru TB paru BTA positif.
- Pasien TB paru BTA negatif foto toraks positif
- Pasien TB ekstra paru
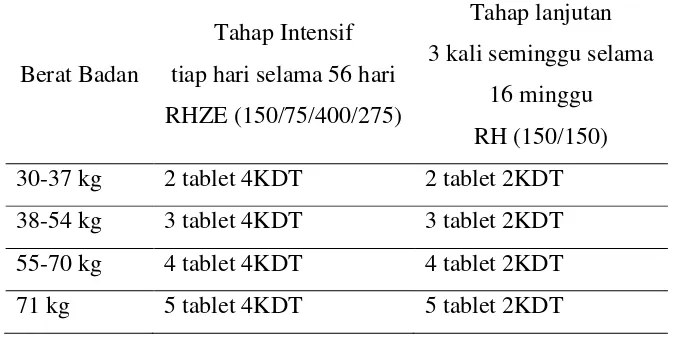
Tabel 2.1 Dosis Paduan OAT KDT untuk Kategori 1
Berat Badan
Tahap Intensif
tiap hari selama 56 hari
RHZE (150/75/400/275)
Tahap lanjutan
3 kali seminggu selama
16 minggu
RH (150/150)
30-37 kg 2 tablet 4KDT 2 tablet 2KDT
38-54 kg 3 tablet 4KDT 3 tablet 2KDT
55-70 kg 4 tablet 4KDT 4 tablet 2KDT
Tabel 2.2 Dosis Paduan OAT-Kombipak untuk Kategori 1
Tahap
Pengobatan
Lama
Pengobatan
Dosis per hari / kali
Jumlah hari/kali menelan obat Tablet Isoniazid @300 mg Kaplet Rifampisin
@ 450 mg
Tablet
Pirazinamid
@ 500 mg
Tablet
Etambutol
@250 mg
Intensif 2 bulan 1 1 3 3 56
Lanjutan 4 bulan 2 1 - - 48
2. Kategori -2 (2HRZES/ HRZE/ 5H3R3E3)
Paduan OAT ini diberikan untuk pasien BTA positif yang telah
diobati sebelumnya:
• Pasien kambuh
• Pasien gagal
• Pasien dengan pengobatan setelah putus berobat (default)
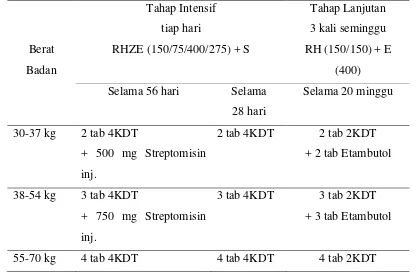
Tabel 2.3 Dosis Paduan OAT KDT untuk Kategori 2
Berat
Badan
Tahap Intensif
tiap hari
RHZE (150/75/400/275) + S
Tahap Lanjutan
3 kali seminggu
RH (150/150) + E
(400)
Selama 56 hari Selama
28 hari
Selama 20 minggu
30-37 kg 2 tab 4KDT
+ 500 mg Streptomisin
inj.
2 tab 4KDT 2 tab 2KDT
+ 2 tab Etambutol
38-54 kg 3 tab 4KDT
+ 750 mg Streptomisin
inj.
3 tab 4KDT 3 tab 2KDT
+ 3 tab Etambutol
+ 1000 mg Streptomisin
inj.
+ 4 tab Etambutol
71 kg 5 tab 4KDT
+ 1000 mg Streptomisin
inj.
5 tab 4KDT 5 tab 2KDT
+ 5 tab Etambutol
Tabel 2.4 Dosis Paduan OAT Kombipak untuk Kategori 2
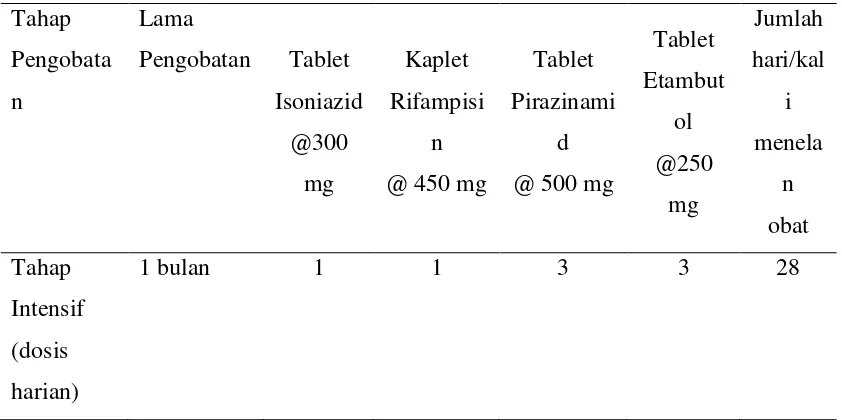
Tahap Pengob atan Lama Pengob atan Tablet Isoniazid @300 mgr Kaplet Rifamp isin @400 mgr Tablet Pirazin amid @500 mgr
Etambutol Strept
omisi n injeks i Jumlah hari/kal i menela n obat Tablet @ 250 mgr Tablet @ 400 mgr Tahap Intensif (dosis harian) 2 bulan
1 bulan 1
1 1 1 3 3 3 3 - - 0,75 gr - 56 28 Tahap Lanjuta n (dosis 3x seming gu) 4 bulan
2 1 - 1 2 - 60
3. OAT Sisipan (HRZE)
Paket sisipan KDT adalah sama seperti paduan paket untuk tahap
Tabel 2.5 Dosis Paduan KDT untuk Sisipan
Berat Badan Tahap Intensif tiap hari selama 28 hari
RHZE (150/75/400/275)
30-37 kg 2 tablet 4KDT
38-54 kg 3 tablet 4KDT
55-70 kg 4 tablet 4KDT
71 kg 5 tablet 4KDT
Tabel 2.6 Dosis Paduan Kombipak untuk Sisipan
Tahap
Pengobata
n
Lama
Pengobatan Tablet
Isoniazid @300 mg Kaplet Rifampisi n
@ 450 mg
Tablet
Pirazinami
d
@ 500 mg
Tablet Etambut ol @250 mg Jumlah hari/kal i menela n obat Tahap Intensif (dosis harian)
1 bulan 1 1 3 3 28
b. Penggunaan OAT lini kedua misalnya golongan aminoglikosida (misalnya
kanamisin) dan golongan kuinolon tidak dianjurkan diberikan kepada
pasien baru tanpa indikasi yang jelas karena potensi obat tersebut jauh
lebih rendah daripada OAT lini pertama. Disamping itu dapat juga
[image:30.595.113.534.301.511.2]2.1.7 Pemantauan dan Hasil Pengobatan
1. Pemantauan kemajuan pengobatan
Semua pasien harus dipantau untuk menilai respon pengobatan.
Pemantauan yang regular akan memfasilitasi pengobatan lengkap,
identifikasi dan tata laksana reaksi obat tidak diinginkan. Semua pasien,
PMO, dan tenaga kesehatan sebaiknya diminta untuk melaporkan gejala
TB yang menetap atau muncul kembali, gejala efek samping OAT atau
terhentinya pengobatan. Berat badan pasien harus dipantau setiap bulan
dan dosis OAT disesuaikan dengan perubahan berat badan.
Pemantauan kemajuan hasil pengobatan dilaksanakan pada akhir
bulan kedua dengan pemeriksaan ulang dahak secara mikroskopis.
Pemeriksaan dahak secara mikroskopis lebih baik dibandingkan dengan
pemeriksaan radiologis dalam memantau kemajuan pengobatan. Laju
Endap Darah (LED) tidak digunakan untuk memantau kemajuan
pengobatan karena tidak spesifik untuk TB. Untuk memantau kemajuan
pengobatan dilakukan pemeriksaan spesimen sebanyak dua kali (sewaktu
dan pagi). Hasil pemeriksaan dinyatakan negatif bila ke 2 spesimen
tersebut negatif. Bila salah satu spesimen positif atau keduanya positif,
Tindak lanjut hasil pemriksaan ulang dahak mikroskopis dapat
[image:32.595.122.505.173.746.2]dilihat pada tabel di bawah ini.
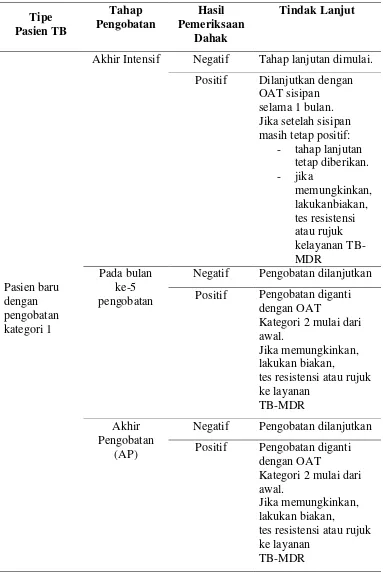
Tabel 2.7 Tindak Lanjut Hasil Pemeriksaan Ulang Dahak
Tipe Pasien TB Tahap Pengobatan Hasil Pemeriksaan Dahak Tindak Lanjut Pasien baru dengan pengobatan kategori 1
Akhir Intensif Negatif Tahap lanjutan dimulai.
Positif Dilanjutkan dengan
OAT sisipan selama 1 bulan. Jika setelah sisipan masih tetap positif:
- tahap lanjutan
tetap diberikan. - jika memungkinkan, lakukanbiakan, tes resistensi atau rujuk kelayanan TB-MDR Pada bulan ke-5 pengobatan
Negatif Pengobatan dilanjutkan
Positif Pengobatan diganti
dengan OAT
Kategori 2 mulai dari awal.
Jika memungkinkan, lakukan biakan,
tes resistensi atau rujuk ke layanan
TB-MDR
Akhir Pengobatan
(AP)
Negatif Pengobatan dilanjutkan
Positif Pengobatan diganti
dengan OAT
Kategori 2 mulai dari awal.
Jika memungkinkan, lakukan biakan,
tes resistensi atau rujuk ke layanan
Pasien paru BTA positif dengan pengobatan ulang kategori 2
Akhir Intensif Negatif Teruskan pengobatan
dengan tahap lanjutan.
Positif Beri Sisipan 1 bulan.
Jika setelah
sisipan masih tetap positif, teruskan pengobatan tahap lanjutan. Jika
setelah sisipan masih tetap positif:
- tahap lanjutan
tetap diberikan - jika memungkinkan, lakukanbiakan, tes resistensi atau rujuk kelayanan TB-MDR Pada bulan ke-5 pengobatan
Negatif Pengobatan
diselesaikan
Positif Pengobatan dihentikan ,
rujuk ke layanan TB-MDR Akhir Pengobatan (AP)
Negatif Pengobatan
diselesaikan
Positif Pengobatan dihentikan ,
rujuk ke
layanan TB-MDR Pengobatan
dihentikan , rujuk ke layanan TB-MDR Pengobatan dihentikan , rujuk ke
Apusan dahak BTA positif pada akhir fase intensif
mengindikasikan beberapa hal berikut ini:
- Supervisis kurang baik pada fase inisial dan ketaatan pasien yang
buruk.
- Kualitas OAT buruk.
- Dosis OAT dibawah kisaran yang direkomendasikan.
- Resolusi lambat karena pasien memiliki kavitas besar dan jumlah
kuman yang banyak.
- Terdapat komorbid yang mengganggu ketaatan pasien atau respons
terhadapn terapi OAT lini pertama
[image:34.595.133.505.463.747.2]2. Tatalaksana Pasien yang Berobat Tidak Teratur
Tabel 2.8 Tatalaksana Pasien yang Berobat Tidak Teratur
Tindakan pada pasien yang putus berobat kurang dari 1 bulan:
- Lacak pasien
- Diskusikan dengan pasien untuk mencari penyebab berobat tidak teratur
- Lanjutkan pengobatan sampai seluruh dosis selesai
Tindakan pada pasien yang putus berobat antara 1-2 bulan:
Tindakan-1 Tindakan-2
- Lacak pasien
- Diskusikan
dan cari masalah
- Periksa 3
kalidahak (SPS) dan lanjutkan pengobatan sementara menunggu hasilnya
Bila hasil BTA negatif atau Tb extra paru:
Lanjutkan pengobatan sampai seluruh dosis selesai
Bila satu atau lebih hasil BTA positif
Lama pengobatan sebelumnya kurang dari 5 bulan * Lanjutkan pengobatan sampai seluruh dosis selesai Lama pengobatan sebelumnya lebih dari 5 bulan
Tindakan pada pasien yang putus berobat lebih 2 bulan (Default)
- Periksa 3 kali
dahak SPS - Diskusikan dan cari masalah - Hentikan pengobatan sambil menunggu hasil pemeriksaan dahak.
Bila hasil BTA negatif atau Tb extra paru:
Pengobatan dihentikan, pasien diobservasi bila gejalanya semakin parah perlu dilakukan pemeriksaan kembali (SPS dan atau biakan) Bila satu atau
lebih
hasil BTA positif
Kategori-1 Mulai
kategori-2
Kategori-2 Rujuk, kasus
TB
resistan obat.
3. Hasil Pengobatan Pasien TB BTA positif
• Sembuh
Pasien telah menyelesaikan pengobatannya secara lengkap dan
pemeriksaan apusan dahak ulang (follow-up) hasilnya negatif pada AP
dan pada satu pemeriksaan sebelumnya.
• Pengobatan Lengkap
Adalah pasien yang telah menyelesaikan pengobatannya secara
lengkap tetapi tidak tidak ada hasil pemeriksaan apusan dahak ulang
pada AP dan pada satu pemeriksaan sebelumnya.
• Meninggal
Adalah pasien yang meninggal dalam masa pengobatan karena sebab
apapun.
• Putus berobat (Default)
Adalah pasien yang tidak berobat 2 bulan berturut-turut atau lebih
sebelum masa pengobatannya selesai.
• Gagal
• Keberhasilan pengobatan (Treatment success)
Jumlah yang sembuh dan pengobatan lengkap. Digunakan pada pasien
dengan BTA (+) atau biakan positif(Kemenkes RI, 2011).
2.1.8 Strategi DOTS
Sejalan dengan meningkatnya kasus TB, pada awal tahun 1990-an WHO dan
IUATLD (International Union Against Turberculosis and Lung Disease)
mengembangkan strategi pengendalian TB yang dikenal sebagai strategi DOTS
(Directly Observed Treatment Short-course). Strategi DOTS terdiri dari 5
komponen kunci, yaitu:
1) Komitmen politis, dengan peningkatan dan kesinambungan pendanaan.
2) Penemuan kasus melalui pemeriksaan dahak mikroskopis yang terjamin
mutunya.
3) Pengobatan yang standar, dengan supervisi dan dukungan bagi pasien.
4) Sistem pengelolaan dan ketersediaan OAT yang efektif.
5) Sistem monitoring pencatatan dan pelaporan yang mampu memberikan
penilaian terhadap hasil pengobatan pasien dan kinerja program.
WHO telah merekomendasikan strategi DOTS sebagai strategi dalam
pengendalian TB sejak tahun 1995. Bank Dunia menyatakan strategi DOTS
sebagai salah satu intervensi kesehatan yang secara ekonomis sangat efektif
(cost-efective).
Di Indonesia, strategi DOTS pertama kali dilakukan uji coba pada tahun
1995 dan kemudian diimplementasikan secara luas dalam sistim pelayanan
kesehatan dasar. Fokus saat ini adalah meningkatkan cakupan DOTS ke seluruh
penyedia pelayanan kesehatan di Indonesia disertai peningkatan mutu pelayanan.
Langkah awal dengan memperkuat jejaring puskesmas, lalu strategi inovasi
lainnya seperti perencanan spesifik daerah dalam upaya menjangkau populasi
yang sulit mendapatkan akses pelayanan (akibat sosial ekonomi maupun
TB di rumah tahanan/lembaga pemasyarakatan, penanganan kasus resisten serta
penanganan koinfeksi TB-HIV.
2.2. TB MDR (Multidrugs Resistant Tuberculosis) 2.2.1. Definisi TB MDR
Kebal obat atau resistensi terhadap obat berarti kuman TB (Mycobacterium
tuberculosis) tidak dapat lagi dibunuh oleh OAT yang dipakai saat ini. Resistensi
ini dimulai dari yang sederhana yaitu mono resistan sampai dengan Multidrugs
Resistant (MDR) dan eXtensive Drugs Resistant (XDR).Secara umum resitensi terhadap obat anti tuberkulosis dibagi menjadi :
a. Resisten primer ialah apabila pasien sebelumnya tidak pernah mendapat
pengobatan OAT atau telah mendapat pengobatan OAT kurang dari 1
bulan
b. Resisten initial ialah apabila tidak tahu pasti apakah pasien sudah ada
riwayat pengobatan OAT sebelumnya atau belum pernah
c. Resisten sekunder ialah apabila pasien telah mempunyai riwayat
pengobatan OAT minimal 1 bulan (Kemenkes RI, 2013).
Saat ini menurut WHO Indonesia menduduki peringkat ke delapan dari 27
negara dengan jumlah kasus MDR tertinggi. Survey resistensi OAT di provinsi
Jawa Tengah menunjukkan bahwa angka TB MDR pada pasien yang belum
pernah mendapat pengobatan OAT sebelumnya sekitar 2 % dan sekitar 16 % bagi
yang pernah mendapatkan pengobatan OAT sebelumnya. Faktor utama penyebab
terjadinya resistensi kuman terhadap OAT adalah ulah manusia, baik penyedia
layanan, pasien, maupun program/sistem layanan kesehatan yang berakibat
terhadap tatalaksana pengobatan pasien TB yang tidak sesuai dengan standar dan
mutu yang ditetapkan.
2. Pasien TB tidak konversi pada pengobatan kategori 2.
3. Pasien TB dengan riwayat pengobatan TB di Fasyankes Non DOTS.
4. Pasien TB gagal pengobatan kategori 1.
5. Pasien TB tidak konversi setelah pemberian sisipan.
6. Pasien TB kambuh.
7. Pasien TB yang kembali berobat setelai lalai/default.
8. Pasien TB dengan riwayat kontak erat pasien TB MDR
9. ODHA (Orang Dengan HIV/AIDS) dengan gejala TB-HIV(Kemenkes RI,
2013).
2.2.3. Faktor yang Mempengaruhi Terjadinya TB MDR
Kegagalan pada pengobatan poliresisten TB atau TB-MDR akan menyebabkan
lebih banyak OAT yang resisten terhadap kuman M. tuberculosis. Kegagalan ini
bukan hanya merugikan pasien tetapi juga meningkatkan penularan pada
masyarakat. TB resistensi OAT pada dasarnya adalah suatu fenomena buatan
manusia, sebagai akibat dari pengobatan pasien TB yang tidak adekuat yang
menyebabkan terjadinya penularan dari pasien TB-MDR ke.orang lain /
masyarakat. Faktor penyebab resitensi OAT terhadap kuman M. tuberculosis
antara lain :
1. Faktor Mikrobiologik
- Resisten yang natural
- Resisten yang didapat
- Amplifier effect
- Virulensi kuman
- Tertular galur kuman –MDR
2. Faktor Klinik
a. Penyelenggara kesehatan
- Keterlambatan diagnosis
- Pengobatan tidak mengikuti guideline
- Penggunaan paduan OAT yang tidak adekuat yaitu karena jenis
resitensi yang tinggi terhadap OAT yang digunakan misal
rifampisin atau INH
- Tidak ada guideline
- Tidak ada / kurangnya pelatihan TB
- Tidak ada pemantauan pengobatan
- Fenomena addition syndromeyaitu suatu obat yang ditambahkan
pada satu paduan yang telah gagal. Bila kegagalan ini terjadi
karena kuman tuberkulosis telah resisten pada paduan yang
pertama maka ”penambahan” 1 jenis obat tersebut akan menambah
panjang daftar obat yang resisten.
- Organisasi program nasional TB yang kurang baik
b. Obat
- Pengobatan TB jangka waktunya lama lebih dari 6 bulan sehingga
membosankan pasien
- Obat toksik menyebabkan efek samping sehingga pengobatan
komplit atau sampai selesai gagal
- Obat tidak dapat diserap dengan baik misal rifampisin diminum
setelah makan, atau ada diare
- Kualitas obat kurang baik misal penggunaan obat kombinasi dosis
tetap yang mana bioavibiliti rifampisinnya berkurang
- Regimen / dosis obat yang tidak tepat
- Harga obat yang tidak terjangkau
- Pengadaan obat terputus
c. Pasien
- PMO tidak ada / kurang baik
- Kurangnya informasi atau penyuluhan
- Kurang dana untuk obat, pemeriksaan penunjang dll
3. Program
- Tidak ada fasilitsa untuk biakan dan uji kepekaan
- Amplifier effect
- Tidak ada program DOTS-Plus
- Program DOTS belum berjalan dengan baik
- Memerlukan biaya yang besar
4. Faktor HIV-AIDS
- Kemungkinan terjadi TB-MDR lebih besar
- Gangguan penyerapan
- Kemungkinan terjadi efek samping lebih besar
5. Faktor Kuman
Kuman M. tuberculosis super strains
- Sangat virulen
- Daya tahan hidup lebih tinggi
- Berhubungan dengan TB-MDR
2.2.4. Diagnosis TB MDR
Diagnosis TB MDR dipastikan berdasarkan pemeriksaan biakan dan uji kepekaan
M.tuberculosis. Semua suspek TB MDR diperiksa dahaknya dua kali, salah satu
diantaranya harus dahak pagi hari. Uji kepekaan M.tuberculosis harus dilakukan
di laboratorium yang telah tersertifikasi untuk uji kepekaan. Sambil menunggu
hasil uji kepekaan, maka suspek TB MDR akan tetap meneruskan pengobatan
sesuai dengan pedoman pengendalian TB Nasional (Kemenkes RI, 2011).
2.3. Teori Perilaku
Perilaku adalah semua aktivitas atau kegiatan manusia, baik yang dapat diamati
langsung, maupun yang tidak dapat diamati oleh pihak luar. Menurut Skiner
dalam Notoatmodjo (2003), perilaku merupakan respons atau reaksi seseorang
terhadap stimulus (rangsangan dari luar). Oleh karena perilaku terjadi melalui
proses adanya stimulus terhadap organisme, dan kemudian organisme tersebut
Respons. Skiner membedakan adanya 2 respons, yaitu Respondent Respons atau
reflexive, yakni respons yang ditimbulkan oleh rangsangan (stimulus) tertentu atau
disebut juga eliciting stimulation karena menimbulkan respons-respons yang
relatif tetap dan Operant Respons atau instrumental respons, yakni respons yang
timbul dan berkembang kemudian diikuti oleh stimulus atau perangsangan
tertentu yang disebut juga sebagai reinforcing stimulation atau reinforcer karena
memperkuat respons, dimana sebagian besar perilaku manusia adalah operant
response.
Berdasarkan bentuk respons terhadap stimulus, perilaku dapat dibedakan
menjadi dua, yaitu
1. Perilaku tertutup (covert behavior)
Respons seseorang terhadap stimulus dalam bentuk tertutup (covert).
Respons ini masih terbatas pada perhatian, persepsi,
pengetahuan/kesadaran, dan sikap yang terjadi pada orang yang menerima
stimulus tersebut, dan belum dapat diamati secara jelas oleh orang lain.
2. Perilaku terbuka (overt behavior)
Respons seseorang terhadap stimulus dalam bentuk tindakan nyata dan
terbuka. Respons ini sudah jelas dalam bentuk tindakan atau praktik, yang
dengan mudah dapat diamati atau dilihat oleh orang lain.
Pemberian respons sangat bergantung pada karakteristik atau faktor-faktor
lain dari individu yang bersangkutan. Hal ini berarti meskipun diberikan stimulus
yang sama pada beberapa individu, namun respons dari tiap-tiap individu akan
berbeda. Faktor-faktor yang membedakan respons terhadap stimulus yang berbeda
disebut determinan perilaku. Determinan perilaku dapat dibedakan menjadi dua,
yaitu:
1. Determinan atau faktor internal, yakni karakteristik orang yang
bersangkutan, yang bersifat bawaan, misalnya : tingkat kecerdasan, tingkat
Beberapa teori yang mengungkap determinan perilaku dari analisis
faktor-faktor yang mempengaruhi perilaku, khususnya perilaku yang berhubungan
dengan kesehatan, salah satunya adalah teori Lawrence Green (1980).
• Teori Lawrence Green
Green menganalisis perilaku manusia dari tingkat kesehatan.
Kesehatan seseorang atau masyarakat dipengaruhi oleh 2 faktor pokok,
yakni faktor perilaku (behaviour causes) dan faktor diluar perilaku (
non-behaviour causes). Selanjutnya perilaku itu sendiri ditentukan atau terbentuk dari 3 faktor.
a. Faktor-faktor predisposisi (predisposing factors), yang terwujud
dalam pengetahuan,, sikap, kepercayaan, keyakinan, nilai-nilai, dan
sebagainya.
b. Faktor-faktor pendukung (enabling factors), yang terwujud dalam
lingkungan fisik, tesedia atau tidak tersedianya fasilitas-fasilitas atau
sarana-sarana kesehatan, misalnya puskesmas, obat-obatan, alat-alat
kontrasepsi, jamban, dan sebagainya.
c. Faktor-faktor pendorong (reinforcing factors) yang terwujud dalam
sikap dan perilaku petugas kesehatan atau petugas lain, yang
merupakan kelompok referensi dari perilaku masyarakat.
2.4. Faktor-faktor yang Mempengaruhi Keberhasilan Pengobatan 2.4.1. Usia dan Jenis Kelamin
Pada negara-negara industri, tingginya insidensi TB Paru terjadi pada usia dewasa
muda, dimana angka insidensinya sama pada jenis kelamin laki-laki, tetapi akan
menurun pada wanita diatas usia reproduktif. Pada wanita, TB Paru umunya
didapat setelah melahirkan. Menurunnya frekuensi penyakit bersamaan dengan
meningkatnya usia pasien TB. Kasus TB Paru lebih sering terjadi pada usia yang
lebih tua, baik pada jenis kelamin laki-laki maupun perempuan, tetapi lebih sering
terjadi pada laki-laki daripada perempuan, dikarenakan pada usia tua memiliki
kemungkinan yang lebih tinggi terinfeksi pada saat-saat tertentu di kehidupannya
menurun, sehingga sangat rentan terhadap berbagai penyakit, termasuk TB paru.
Makin tua usia akan terjadi perubahan fungsi secara fisiologik, patologik dan
penurunan sistem pertahanan tubuh dan ini akan mempengaruhi kemampuan
tubuh menangani OAT yang diberikan. Hal ini menyebabkan terjadinya
peningkatan risiko terinfeksi tuberkulosis sebesar 4-5 kali.
2.4.2. Pendidikan
Kesuksesan pengobatan penderita dipengaruhi oleh pendidikan pasien .
Pengetahuan sangat penting untuk terbentuknya tindakan seseorang, perilaku yang
didasari oleh pengetahuan akan lebih langgeng daripada perilaku yang tidak
didasari pengetahuan. Semakin tinggi tingkat pendidikan, maka semakin baik
penerimaan informasi tentang pengobatan dan penyakitnya sehingga akan
semakin tuntas proses pengobatan dan penyembuhannya, termasuk penyakit TB
paru. Fahrudda (2001) dalam Nainggolan (2013), mendapatkan hasil bahwa
tingkat pengetahuan penderita yang dikategorikan rendah akan berisiko lebih dari
2 kali untuk terjadi kegagalan pengobatan dibandingkan dengan penderita dengan
tingkat pengetahuan tinggi.
Tingkat pendidikan berpengaruh terhadap perilaku kesehatan individu atau
masyarakat dan perilaku terhadap penggunaan/sarana pelayanan kesehatan yang
tersedia. Tingkat pendidikan yang lebih tinggi akan memanfaatkan pelayanan
kesehatan yang lebih tinggi (Notoatmojo, 2003). Proporsi kejadian TB lebih
banyak terjadi pada kelompok yang mempunyai pendidikan yang rendah, dimana
kelompok ini lebih banyak mencari pengobatan tradisional dibandingkan
pelayanan medis (Desmon, 2006 dalam Nainggolan, 2013).
2.4.3. Penyakit penyerta
Jurnal Tuberkulosis Indonesia yang diterbitkan oleh Perkumpulan Pemberantasan
Menurut Wulandari dan Sugiri (2013), Diabetes Melitus (DM) meningkatkan risiko infeksi tuberkulosis (TB) aktif sebesar 3,11 kali. Dengan peningkatan pandemik DM yang 80% berada di daerah endemik TB, maka TB akan menjadi masalah besar di masa yang akan datang. Meskipun laju insidens TB mengalami penurunan tapi belum mencapai angka yang diharapkan, yaitu target laju insidens sebesar 1 kasus baru per 1 juta penduduk. Diabetes merupakan penyakit dengan dampak gangguan sistem imun, terutama sistem imun selular. Sistem ini berperan utama untuk menghambat terjadinya infeksi TB. Diabetes memberikan dampak manifestasi TB yang lebih buruk daripada penderita TB tanpa DM. Diabetes dapat menjadi faktor risiko ditemukannya BTApada sputum,
dengan konversi yang lebih lama dari pada penderita TB tanpa DM, sehingga meningkatkan risiko penularan dan risiko resistensi kuman. Diabetes juga mempengaruhi prognosis pada pengobatan TB, dalam hal ini dapat meningkatkan kematian, risiko kegagalan terapi dan relaps.
Infeksi HIV mengakibatkan kerusakan luas sistem daya tahan tubuh
seluler (cellular immunity) sehingga jika terjadi infeksi oportunistik seperti
tuberkulosis, maka yang bersangkutan akan menjadi sakit parah bahkan
mengakibatkan kematian. Bila jumlah orang terinfeksi HIV meningkat, maka
jumlah penderita tuberkulosis paru akan meningkat, dengan demikian penularan
tuberkulosis paru di masyarakat akan meningkat pula.
2.4.4. Merokok
Penurunan daya tahan tubuh dapat disebabkan oleh konsumsi rokok (Leung,
2010), sehingga dapat mempengaruhi kesembuhan pengobatan penderita TB paru.
Asap rokok mengandung ribuan bahan kimia beracun dan bahan‐ bahan yang
dapat menimbulkan kanker (karsinogen). Bahan berbahaya dan racun dalam
rokok tidak hanya mengakibatkan gangguan kesehatan pada orang yang merokok,
namun juga kepada orang disekitarnya yang tidak merokok. Perkembangan
bakteri mycobacterium akan lebih mudah jika sistim imun di paru melemah yang
2.4.5. Pengetahuan
Pengetahuan adalah hasil dari tahu dan terjadi setelah seseorang melakukan
penginderaan terhadap suatu objek, baik melalui indera penglihatan, pendengaran,
penciuman, rasa dan raba. Pengetahuan mempunyai 6 tingkatan. Tingkat yang
paling rendah ialah tahu, yaitu suatu keadaan dimana seseorang dapat mengingat
sesuatu yang telah dipelajari sebelumnya. Pada tingkat kedua ialah paham yang
diartikan sebagai suatu keadaan dimana seseorang mampu menjelaskan dengan
benar tentang objek yang diketahui dan dapat menginterpretasikan materi tersebut
secara benar. Tingkat ketiga ialah aplikasi yaitu kemampuan untuk menggunakan
materi yang telah dipelajari pada situasi atau kondisi yang sebenarnya. Tingkat
keempad adalah sintesis, yaitu suatu kemampuan untuk meletakkan atau
menghubungkan bagian-bagian di dalam suatu bentuk keseluruhan yang baru.
Tingkat pengetahuan tertinggi ialah evaluasi dimana seseorang sudah memiliki
kemampuan untuk melakukan penilaian terhadap suatu materi atau objek
(Notoatmodjo, 2003).
2.4.6. Sikap
Sikap merupakan reaksi seseorang terhadap suatu stimulus atau objek. Menurut
pendapat ahli, manifetasi sikap tidak dapat dilihat secara langsung, tetapi hanya
dapat diartikan dari perilaku yang tertutup. Sikap secara nyata menunjukkan
hubungan kesesuaian rekasi terhadap stimulus tertentu. Sikap belum merupakan
suatu tindakan, akan tetapi merupakan predisposisi tindakan suatu perilaku.
Sikap terdiri dari 3 komponen, yaitu yang pertama adalah kepercayaan,
ide, dan konsep terhadap suatu objek, yang kedua adalah kehidupan emosional
atau evaluasi terhadap suatu objek, dan yang ketiga adalah kecenderungan untuk
bertindak. Berdasarkan komponen diatas dapat diartikan bahwa sikap merupakan
kesiapan untuk bereaksi terhadap objek di lingkungan tertentu sebagai suatu
2.4.7. PMO
Salah satu komponen DOTS adalah pengobatan paduan OAT jangka pendek
dengan pengawasan langsung. Untuk menjamin keteraturan pengobatan
diperlukan seorang PMO.
a. Persyaratan PMO
- Seseorang yang dikenal, dipercaya dan disetujui, baik oleh petugas
kesehatan maupun pasien, selain itu harus disegani dan dihormati oleh
pasien.
- Seseorang yang tinggal dekat dengan pasien.
- Bersedia membantu pasien dengan sukarela.
- Bersedia dilatih dan atau mendapat penyuluhan bersama-sama dengan
pasien.
b. Siapa yang bisa jadi PMO
Sebaiknya PMO adalah petugas kesehatan, misalnya bidan di desa,
perawat, pekarya, sanitarian, juru immunisasi, dan lain lain. Bila tidak ada
petugas kesehatan yang memungkinkan, PMO dapat berasal dari kader
kesehatan, guru, anggota PPTI, PKK, atau tokoh masyarakat lainnya atau
anggota keluarga.
c. Tugas seorang PMO
- Mengawasi pasien TB agar menelan obat secara teratur sampai selesai
pengobatan.
- Memberi dorongan kepada pasien agar mau berobat teratur.
- Mengingatkan pasien untuk periksa ulang dahak pada waktu yang telah
ditentukan.
- Memberi penyuluhan pada anggota keluarga pasien TB yang mempunyai
gejala-gejala mencurigakan TB untuk segera memeriksakan diri ke
Fasilitas Pelayanan Kesehatan.
- Tugas seorang PMO bukanlah untuk mengganti kewajiban pasien
mengambil obat dari unit pelayanan kesehatan.
d. Informasi penting yang perlu dipahami PMO untuk disampaikan kepada
- TB disebabkan kuman, bukan penyakit keturunan atau kutukan
- TB dapat disembuhkan dengan berobat teratur
- Cara penularan TB, gejala-gejala yang mencurigakan dan cara
pencegahannya
- Cara pemberian pengobatan pasien (tahap intensif dan lanjutan)
- Pentingnya pengawasan supaya pasien berobat secara teratur
Kemungkinan terjadinya efek samping obat dan perlunya segera meminta
pertolongan ke Fasyankes.
2.4.8. Petugas Kesehatan
Peran petugas kesehatan adalah suatu sistem pendukung bagi pasien dengan
memberikan bantuan berupa informasi atau nasehat, bantuan nyata, atau tindakan
yang mempunyai manfaat emosional atau berpengaruh padaperilaku penerimanya
(Depkes, 2002). Dukungan emosional sehingga merasa nyaman,merasa
diperhatikan, empati, merasa diterima dan ada kepedulian. Dukungan kognitif
dimana pasien memperoleh informasi, petunjuk, saran atau nasehat.
Menurut Mukhsin (2006) dalam Nainggolan (2013), hubungan yang saling
mendukung antara pelayanan kesehatan dan penderita, serta keyakinan penderita
terhadap pelayanan kesehatan lanjutan merupakan faktor-faktor yang penting bagi
penderita untuk menyelesaikan pengobatannya. Pelayanan kesehatan mempunyai
hubungan yang bermakna dengan keberhasilan pengobatan pada penderita TB.
Pelayanan kesehatan mengandung dua dimensi, yakni (1) menekankan aspek
pemenuhan spesifikasi produk kesehatan atau standar teknis pelayanan kesehatan
(2) memperhatikan perspektif pengguna pelayanan yaitu sejauh mana pelayanan
yang diberikan mampu memenuhi harapan dan kepuasan pasien. Interaksi petugas
kesehatan dengan penderita TB terjadi di beberapa titik pelayanan yaitu poliklinik,
laboratorium, tempat pengambilan obat dan pada waktu kunjungan rumah.
tuberkulosis (Depkes, 2002). Penyuluhan tuberkulosis dapat dilaksanakan dengan
menyampaikan pesan penting secara langsung ataupun menggunakan media.
2.4.9. Fasilitas Kesehatan
Menurut Peraturan Presiden RI No. 12 Tahun 2013 tentang Jaminan Kesehatan,
tepatnya pada BAB I Ketentuan Umum Pasal 1 No. 14, disebutkan bahwa
pengertian fasilitas kesehatan adalah fasilitas pelayanan kesehatan yang
digunakan untuk menyelenggarakan upaya pelayanan kesehatan perorangan, baik
promotif, preventif, kuratif maupun rehabilitatif yang dilakukan oleh pemerintah,
pemerintah daerah, dan/atau masyarakat.
Menurut Erawatyningsih (2009), tidak ada pengaruh yang signifikan
antara kualitas pelayanan kesehatan terhadap ketidakpatuhan berobat pada
penderita TB paru dan juga tidak ada pengaruh yang signifikan antara jarak rumah
dengan fasilitas kesehatan terhadap ketidakpatuhan berobat pada penderita TB
paru.
2.4.10.Ketersediaan OAT
Salah satu strategi DOTS adalah jaminan ketersediaan OAT bahkan harus yang
bermutu untuk penanggulangan TB dan diberikan kepada pasien secara
cuma-cuma (Kemenkes RI, 2009). Dengan jaminan ketersediaan obat OAT, tidak terjadi
kegagalan pengobatan karena obat tidak dimakan secara rutin. Obat yang tersedia
tidak lengkap juga dapat mengakibatkan terjadi resistensi OAT dan akan
BAB 3
KERANGKA KONSEP PENELITIAN DAN DEFINISI OPERASIONAL
3.1. Kerangka Konsep
Faktor-faktor yang mempengaruhi kejadian TB MDR dapat dilihat berdasarkan
karakteristik dan 3 faktor, yaitu faktor predisposisi, faktor pendorong, dan faktor
pendukung. Berdasarkan tujuan penelitian diatas, maka kerangka konsep dalam
penelitian ini adalah :
Kegagalan
Pengobatan Lini
Pertama Faktor Predisposisi:
- Pengetahuan
- Sikap
Faktor Pendorong :
- Petugas
kesehatan
- Pengawas
Menelan Obat (PMO)
Karakteristik Pasien :
- Usia
- Jenis kelamin
- Pendidikan
- Kebiasaan
merokok
- Penyakit penyerta
Faktor Pendukung :
- Fasilitas
Kesehatan
- Ketersediaan
3.2. Definisi Operasional
1. Pengobatan lini pertama terdiri dari Kategori 1 dan Kategori 2,
dimana Kategori 1 diberikan pada pasien baru dan Kategori 2
diberikan pada pasien BTA positif yang telah diobati sebelumnya.
2. Pasien TB MDR adalah pasien yang resisten terhadap OAT rifampisin
dan isoniazid.
3. Kegagalan pengobatan ialah jika pasien tidak menyelesaikan
pengobatan dengan lengkap atau pasien yang hasil pemeriksaan
dahaknya tetap positif atau kembali menjadi positif pada bulan kelima
atau lebih selama pengobatan.
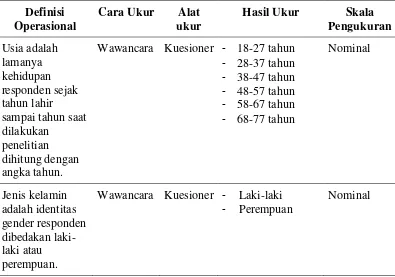
[image:50.595.116.511.398.675.2]3.2.1. Karakteristik Pasien
Tabel 3.1 Karakteristik Pasien : Usia, Jenis Kelamin, Pendidikan,
Kebiasaan Merokok, Penyakit Penyerta
Definisi Operasional
Cara Ukur Alat ukur
Hasil Ukur Skala Pengukuran Usia adalah lamanya kehidupan responden sejak tahun lahir sampai tahun saat dilakukan
penelitian dihitung dengan angka tahun.
Wawancara Kuesioner - 18-27 tahun
- 28-37 tahun
- 38-47 tahun
- 48-57 tahun
- 58-67 tahun
- 68-77 tahun
Nominal Jenis kelamin adalah identitas gender responden dibedakan laki-laki atau perempuan.
Wawancara Kuesioner - Laki-laki
- Perempuan
Pendidikan adalah jenis pendidikan formal yang terakhir yang diselesaikan responden.
Wawancara Kuesioner - Rendah
(SD,SMP)
- Tinggi (SMA,
Diploma, Sarjana) Ordinal Kebiasaan merokok adalah perilaku menghisap rokok dan atau pernah merokok,
minimal 1 tahun.
Wawancara Kuesioner - Merokok
- Tidak merokok
Nominal Penyakit penyerta adalah riwayat penyakit yang diderita responden berupa penyakit penyerta Diabetes Melitus
(DM) dan atau HIV-AIDS. Wawancara atau pengamatan Kuesioner atau rekam medis poli
- Tidak ada
- DM saja
- HIV saja
- DM dan HIV
Nominal
Kategori pasien adalah kriteria suspek pasien TB MDR.
Pengamatan Rekam medis poli
- Gagal
- Kambuh
3.2.2. Faktor Predisposisi
Tabel 3.2 Faktor Predisposisi : Pengetahuan dan Sikap
Definisi Operasional
Cara Ukur Alat ukur
Hasil Ukur Skala Pengukuran Pengetahuan adalah hal-hal yang diketahui pasien mengenai penyakit tuberkulosis.
Wawancara Kuesioner - Baik (>50%)
- Kurang (<50%)
Ordinal Sikap adalah penilaian atau pendapat pasien terhadap penyakit tuberkulosis.
Wawancara Kuesioner - Baik (>50%)
- Kurang (<50%)
Ordinal
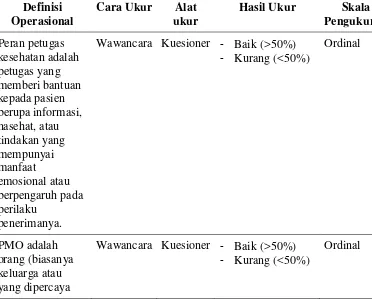
3.2.3. Faktor Pendorong
Tabel 3.3 Faktor Pendorong : Kebijakan Kesehatan, Petugas Kesehatan,
Pengawas Menelan Obat (PMO)
Definisi Operasional
Cara Ukur Alat ukur
Hasil Ukur Skala Pengukuran Peran petugas kesehatan adalah petugas yang memberi bantuan kepada pasien berupa informasi, nasehat, atau tindakan yang mempunyai manfaat emosional atau berpengaruh pada perilaku penerimanya.
Wawancara Kuesioner - Baik (>50%)
- Kurang (<50%)
Ordinal
PMO adalah orang (biasanya keluarga atau yang dipercaya
Wawancara Kuesioner - Baik (>50%)
- Kurang (<50%)
[image:52.595.120.492.449.748.2]penderita) yang ditunjuk sebagai pengawas menelan obat yang menjalankan tugas pokok dan fungsinya mengawasi penderita tuberkulosis paru dalam pengobatan.
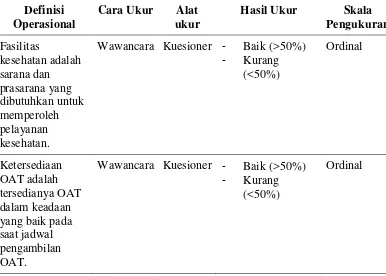
[image:53.595.118.504.373.649.2]3.2.4. Faktor Pendukung
Tabel 3.4 Faktor Pendukung : Fasilitas Kesehatan dan Ketersediaan OAT
Definisi Operasional
Cara Ukur Alat ukur
Hasil Ukur Skala Pengukuran Fasilitas kesehatan adalah sarana dan prasarana yang dibutuhkan untuk memperoleh pelayanan kesehatan.
Wawancara Kuesioner - Baik (>50%)
- Kurang
(<50%) Ordinal Ketersediaan OAT adalah tersedianya OAT dalam keadaan yang baik pada saat jadwal pengambilan OAT.
Wawancara Kuesioner - Baik (>50%)
- Kurang
(<50%)
Ordinal
H0 : Tidak ada pengaruh faktor predisposisi, faktor pendorong, dan faktor
pendukung dengan kejadian TB MDR.
BAB 4
METODE PENELITIAN
4.1. Jenis Penelitian
Penelitian ini merupakan jenis penelitian survey analitik dengan desain penelitian
cross sectionalatau potong lintang, dimana pengukuran variabel hanya dilakukan satu kali pengukuran, untuk mengetahui faktor-faktor yang mempengaruhi
keja