BADAN-BADAN KECIL BERBENTUK OVAL GELAP DI DALAM
KELOMPOKAN MAKROFAG DAN BERCAK-BERCAK GELAP : DUA STRUKTUR TERABAIKAN DALAM DIAGNOSIS
LIMFADENITIS TUBERKULOSIS
TESIS
HUMAIRAH MEDINA LIZA LUBIS
PROGRAM PENDIDIKAN DOKTER SPESIALIS DEPARTEMEN PATOLOGI ANATOMI
FAKULTAS KEDOKTERAN UNIVERSITAS SUMATERA UTARA
BADAN-BADAN KECIL BERBENTUK OVAL GELAP DI DALAM
KELOMPOKAN MAKROFAG DAN BERCAK-BERCAK GELAP : DUA STRUKTUR TERABAIKAN DALAM DIAGNOSIS
LIMFADENITIS TUBERKULOSIS
TESIS
HUMAIRAH MEDINA LIZA LUBIS
Diajukan untuk melengkapi persyaratan untuk mencapai Keahlian dalam bidang Patologi Anatomi pada Fakultas Kedokteran Universitas Sumatera Utara
PROGRAM PENDIDIKAN DOKTER SPESIALIS DEPARTEMEN PATOLOGI ANATOMI
FAKULTAS KEDOKTERAN UNIVERSITAS SUMATERA UTARA MEDAN
Judul Tesis : Badan-Badan Kecil Berbentuk Oval Gelap Di Dalam
Kelompokan Makrofag Dan Bercak-Bercak Gelap : Dua Struktur Terabaikan Dalam Diagnosis Limfadenitis Tuberkulosis
Nama mahasiswa : Humairah Medina Liza Lubis
Program Studi : Program Pendidikan Dokter Spesialis Konsentrasi : Patologi Anatomi
TESIS INI TELAH DIPERIKSA DAN DISETUJUI OLEH : Pembimbing I Pembimbing II
Prof.Dr.H.M.Nadjib Dahlan Lubis,Sp.PA(K) Dr.H.Delyuzar, Sp.PA(K) NIP. 130 318 033 NIP. 19630219 199003 1 001
Ketua Program Studi Ketua Departemen 00000000000000000000000000000000000000000000 Patologi Anatomi FK USU
Dr.H.Joko S.Lukito,Sp.PA Dr.H.Soekimin, Sp.PA NIP. 19460308 197802 1 001 NIP. 19480801 198003 1 002
PERNYATAAN
Judul Tesis : Badan-Badan Kecil Berbentuk Oval Gelap Di Dalam Kelompokan Makrofag Dan Bercak-Bercak Gelap : Dua Struktur Terabaikan Dalam Diagnosis Limfadenitis Tuberkulosis
Dengan ini saya menyatakan bahwa dalam tesis ini tidak terdapat karya yang pernah diajukan untuk memperoleh gelar kesarjanaan di suatu perguruan tinggi dan sepanjang pengetahuan saya juga tidak terdapat karya atau pendapat orang lain yang pernah ditulis atau diterbitkan oleh orang lain, kecuali yang secara tertulis diacu dalam naskah ini dan disebutkan dalam rujukan.
Yang Menyatakan, Peneliti
Dr. Humairah Medina Liza Lubis
Telah diuji pada
Tanggal : 9 Oktober 2010
PANITIA PENGUJI TESIS
UCAPAN TERIMA KASIH
Alhamdulillah, puji syukur kehadirat ALLAH SWT berkat rahmat dan ridho-Nya sehingga Penulis dapat menyelesaikan penelitian dengan judul “Badan-badan Kecil Berbentuk Oval Gelap di dalam Kelompokan Makrofag dan Bercak-bercak Gelap :
Dua Struktur Terabaikan dalam Diagnosis Limfadenitis Tuberkulosis.”
Tesis ini merupakan salah satu syarat yang harus dilaksanakan Penulis dalam rangka memenuhi persyaratan untuk meraih gelar Dokter Spesialis Patologi Anatomi pada Fakultas Kedokteran Universitas Sumatera Utara.
Dengan selesainya tesis ini, perkenankanlah Penulis mengucapkan terima kasih yang sebesar-besarnya kepada :
Rektor Universitas Sumatera Utara, Prof. Dr. dr. Syahril Pasaribu, DTM&H, M.Sc(CTM), Sp.A(K) dan seluruh jajarannya yang telah memberi kesempatan kepada Penulis untuk mengikuti pendidikan di Program Pendidikan Dokter Spesialis Patologi Anatomi Fakultas Kedokteran USU.
Dekan Fakultas Kedokteran USU, Prof. Dr. Gontar A.Siregar, Sp.PD(KGEH) atas kesempatan dan fasilitas yang diberikan kepada Penulis untuk mengikuti dan menyelesaikan pendidikan Program Pendidikan Dokter Spesialis di Fakultas Kedokteran USU.
perhatian dan kesabaran telah mengorbankan waktu untuk memberikan dorongan, bimbingan, semangat, bantuan serta sara-saran yang bermanfaat kepada Penulis, mulai dari persiapan penelitian sampai pada penyelesaian tesis ini.
Terima kasih yang sebesar-besarnya kepada Dr. H. Soekimin, Sp.PA; Dr. Sumondang M. Pardede, Sp.PA; Dr.Stephan Udjung, Sp.PA, Dr. Betty, Sp.PA
yang telah mengizinkan Penulis untuk mengambil sampel data pada laboratorium Patologi Anatomi yang dipimpin.
Terima kasih kepada Prof. Dr. Gani W. Tambunan, Sp.PA(K) dan Dr. H. Soekimin, Sp.PA yang telah bersedia untuk menguji tesis penelitian saya dan
tidak lupa saya mengucapkan terima kasih kepada Dr. H. Joko S. Lukito, Sp.PA dan seluruh staf pengajar di Departemen Patologi Anatomi Fakultas Kedokteran USU dan RSUP H. Adam Malik Medan yang telah membantu Penulis dalam menyelesaikan tesis ini.
Persembahan terima kasih tulus, rasa hormat dan sembah sujud kepada ayahanda dan ibunda tercinta (Prof. Dr. H. M.Nadjib Dahlan Lubis, Sp.PA(K) dan Hj. Sainah Lubis), yang telah membesarkan dengan susah payah dan penuh kasih sayang serta dengan jasa mereka inilah Penulis dapat menjalani pendidikan Program Pendidikan Dokter Spesialis ini. Semoga Allah SWT mengampuni dan selalu merahmati kedua ayahanda dan ibunda ini.
Kepada ayah dan ibu mertua (Anwar dan Masyithah Br Sitepu), suamiku tercinta Dr. H. Agussalim, ananda tersayang Qatrunnada Medina Salim; Muhammad
Muhammad Fardhan Al Zaidi Salim, tiada kata yang setara untuk mengutarakan terima kasih dan penghargaan yang setinggi-tingginya atas cinta, kasih sayang, pengertian, pengorbanan, kesabaran dan dorongan serta doa yang diberikan kepada Penulis. Abangda Dr. M.Riza Dahlan Lubis dan istri, Adinda M. Ryadh Ghozali Lubis, B.Ec(Hons), M.Ec dan istri, M. Roza Aulia Lubis, B.Ec(Hons), M.Si dan istri, Dr. M. Fachrul Rozi Lubis, SE dan istri, M. Munawar Iqbal Lubis, S.Ked dan istri serta keponakan terkasih Azhzhilla Izza Mora Lubis; Fara Fazilla Namira Lubis;
Mhd. Raudhi Dahlan Lubis; Nayla Shoha Reza Lubis; Namora Rika Lubis; Mhd. Nazif Idris Lubis; Balques Soraya Alya Lubis dan Reihana Inanta Iqfi Lubis
yang telah memberikan dorongan moral, doa dan selalu mengingatkan Penulis untuk dapat menjalani pendidikan sampai menyelesaikan tesis ini dengan baik.
Akhirnya, Penulis menyadari bahwa isi hasil penelitian ini masih perlu mendapat koreksi dan masukan untuk kesempurnaan. Oleh karena itu Penulis berharap adanya kritik serta saran untuk penyempurnaan tulisan ini. Semoga penelitian ini bermanfaat bagi kita semua. Amin.
Medan, 15 Oktober 2010 Penulis
DAFTAR ISI Halaman Lembar Persetujuan…….……….……..……. Daftar Isi……….. Daftar Gambar……… Daftar Tabel……… Abstrak……….. Abstract………..…. Bab 1. Pendahuluan………..….
1.1. Latar Belakang Penelitian………….………..….. 1.2. Rumusan Masalah……….… 1.3. Tujuan Penelitian………
1.3.1. Tujuan Umum……….. 1.3.2. Tujuan Khusus………. 1.4. Hipotesa………
1.5. Manfaat Penelitian……….. Bab 2. Tinjauan Pustaka………
2.1. Tuberkulosis……… 2.2. Epidemiologi……….…….. 2.3. Etiologi……….. 2.4. Patogenesis………..…… 2.5. Gambaran Klinis……….….
2.6. Gambaran Sitopatologi………. 2.7. Terapi……….. 2.8. Prognosis……….. 2.9. Sitologi Biopsi Aspirasi Jarum Halus……… 2.10. Imunositokimia……… 2.10.1. Mycobacterium tuberculosis antibody (ab905)……… 2.11. Diagnosis Ex juvantibus ……… 2.12. Kerangka Konsepsional……… Bab 3. Metodologi Penelitian………
3.1. Jenis dan Rancangan Penelitian……….. 3.2. Tempat dan Waktu Penelitian………..
3.2.1. Tempat Penelitian………. 3.2.2. Waktu Penelitian……… 3.3. Kerangka Operasional……… 3.4. Populasi, Sampel dan Besar Sampel Penelitian………..
3.4.1. Populasi……….. 3.4.2. Sampel……… 3.4.3. Besar Sampel Penelitian………
3.5. Kriteria Inklusi dan Eksklusi……….. 3.5.1. Kriteria Inklusi……….. 3.5.2. Kriteria Eksklusi……… 3.6. Variabel Penelitian dan Definisi Operasional………
3.6.1. Variabel Penelitian……….. 3.6.2. Definisi Operasional……… 3.7. Prosedur Penelitian……….
3.7.1. Pengambilan Sampel Sitologi……… 3.7.1.1. Prosedur Pengambilan Sediaan Sitologi……… 3.7.1.2. Prosedur Pewarnaan Sitologi dengan Diff-Quik
Stain Set………. 3.7.2. Prosedur Kerja Imunositokimia Mycobacterium Tuberculosis Antibody (ab905) pada Sediaan Hapus……….. 3.8. Alat-Alat Penelitian dan Bahan Penelitian………
3.8.1. Alat-Alat Penelitian……… 3.8.2. Bahan Penelitian……….. 3.9. Instrumen Penelitian……….. 3.10. Pengolahan Data……….. 3.11. Teknik Analisa Data………. 3.12. Masalah Etika………...
Bab 4. Hasil Penelitian dan Pembahasan………. 4.1. Hasil Penelitian……… 4.2. Pembahasan……… Bab 5. Kesimpulan dan Saran………
5.1. Kesimpulan……….. 5.2. Saran……….. Daftar Rujukan……….
DAFTAR GAMBAR
Gambar Halaman
Mycobacterium tuberculosis, dengan pewarnaan Ziehl-Neelsen, pembesaran 1000x………. Mycobacterium tuberculosis, gram positif, organisme obligat
aerob……… Jaringan dari individu asymptomatic terinfeksi yang
M menunjukkan M. tuberculosis………. Patogenesis tuberkulosis……….… Limfadenitis granulomatosa (tuberkulosis)……….
A. Kelompokan seperti granuloma dari histiosit epiteloid pada
latar belakang dari nekrosis kaseosa granular……… B. Material granular dari nekrosis kaseosa dengan inti mengalami
degenerating dan fragemented………. Formasi granuloma……….. Granuloma-loose aggregates dari histiosit epiteloid……….. Skema kerangka konsepsional………
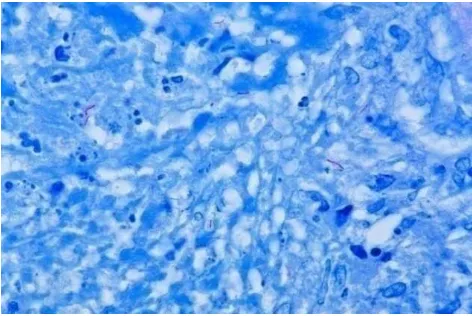
Skema kerangka operasional……….………. Badan- Badan-badan kecil berbentuk oval berwarna gelap di dalam kelompokan beberapa makrofag (MGG, 400x)……….
Aspirat dengan bercak-bercak gelap dengan massa amorf bergranula halus eosinofilik pada latar belakangnya (MGG,400x)…………..
DAFTAR TABEL
Tabel Halaman
4.1. Persentase diagnosis sitologi……….. 48 4.2. Tampilan imunositokimia ab905 pada sitologi limfadenopati…... 50 4.3. Tampilan imunositokimia *ab905 crosstabulation pada lesi
dengan badan-badan kecil berbentuk oval berwarna gelap di dalam kelompokan beberapa makrofag radang kronik non spesifik………
51 4.4. Tampilan imunositokimia *ab905 crosstabulation pada lesi
dengan bercak-bercak gelap dengan massa amorf eosinofilik dan
abses……… 52
4.5. Proporsi jumlah tampilan ab905 dan respons terapi anti tuberkulosis pada lesi badan-badan kecil berbentuk oval berwarna gelap di dalam kelompokan beberapa makrofag……… 53 4.6. Proporsi jumlah tampilan ab905 dan respons terapi anti
tuberkulosis pada lesi bercak-bercak gelap dengan massa amorf
DAFTAR SINGKATAN
AFB : Acid-fast bacilli
CD : Cluster of Differentiation FNAC : Fine needle aspiration cytology FNB : Fine needle biopsy
HE : Hematoxylin Eosin IFN- : Interferon –
IL : Interleukin
MGG : May Grunewald Giemsa MT : Mycobacterium tuberculosis
MTBC : Mycobacterium Tuberculosis Complex
MTSS : Mycobacterium Tuberculosis Species-Specific NRAMP1 : Natural resistance-associated macrophage protein 1 OAT : Obat Anti Tuberkulosis
PCR : Polymerase Chain Reaction PPD : Purified Protein Derivate TB : Tuberkulosis
ABSTRAK
BADAN-BADAN KECIL BERBENTUK OVAL GELAP DI DALAM KELOMPOKAN MAKROFAG DAN BERCAK-BERCAK GELAP:
DUA STRUKTUR TERABAIKAN DALAM DIAGNOSIS LIMFADENITIS TUBERKULOSIS
Humairah Medina Liza Lubis, Muhd Nadjib Dahlan Lubis, Delyuzar Departemen Patologi Anatomi, Fakultas Kedokteran Universitas Sumatera Utara,
Medan
Latar Belakang. Diagnosis sitologi limfadenitis tuberkulosis biasanya didasarkan pada dijumpainya sel-sel epiteloid dan (atau) sel-sel Langhans. Pada beberapa kasus dari aspirat kelenjar limfe yang diwarnai dengan May Grunewald Giemsa, dimana kedua jenis sel ini tidak dijumpai, tapi dijumpai dua struktur yang merupakan badan-badan kecil berbentuk oval gelap di dalam kelompokan makrofag dan bercak-bercak gelap, biasanya tidak dapat diobati dengan antibiotika biasa, namun berhasil diobati dengan obat-obat anti tuberkulosis. Untuk membuktikan bahwa kedua struktur ini merupakan produk dari tuberkulosis maka dilakukan pemeriksaan imunositokimia khusus tertuju pada kedua struktur tersebut.
Bahan dan Cara. Penelitian ini merupakan penelitian analitik dengan rancangan
cross sectional. Sampel penelitian sebanyak 100 kasus yang didiagnosis secara sitologi suspek limfadenitis tuberkulosis dengan gambaran badan-badan kecil berbentuk oval gelap di dalam kelompokan makrofag dan bercak-bercak gelap, yang kemudian dibandingkan dengan limfadenitis non spesifik berupa radang kronik dan abses yang jelas bukan merupakan infeksi tuberkulosis, diperiksa tampilan antigennya dengan menggunakan rabbit polyclonal to Mycobacterium tuberculosis antibody (ab905), Abcam
Kesimpulan. Badan-badan kecil oval berwarna gelap didalam kelompokan makrofag, dan bercak gelap merupakan dua struktur baru yang dapat dikenali untuk menegakkan diagnosa limfadenitis tuberkulosis.
ABSTRACT
DARK SHRUNKEN OVAL BODIES IN THE COLLECTIONS OF MACROPHAGES AND DARK SPECKS : THE TWO NEGLETED
STRUCTURES IN THE DIAGNOSIS OF LYMPHADENITIS TUBERCULOSIS
Humairah Medina Liza Lubis, Muhd Nadjib Dahlan Lubis, Delyuzar Department of Anatomical Pathology, Faculty of Medicine, University of North
Sumatera, Medan
Background. Cytological diagnose of tuberculous lymphadenopathy is usually based on finding of epitheloid cells and (or) Langhans cells. In some aspirates of lymph nodes stained with May Grunewald Giemsa being not identified the two kinds of the cells but observed dark shrunken oval bodies in the collections of macrophages, and dark specks, it is could not be treated with ordinary antibiotics, but with antituberculous drugs. It needs to investigate whether or not the collections and the dark specks contain tuberculous antigen. To prove that the two structures are the products of tuberculous, immunocytochemistry is performed particularly directed to the two structures.
Methods. This research constitute analytic research with cross sectional design. A hundred cases of cytologically suspected tuberculous lymphadenopathy with dark shrunken oval bodies in the collections of macrophages, and dark specks, which will then compared with non specific lymphadenitis include chronic inflammatory, and abscess, which clearly is not a tuberculous infection, the expression of their antigen will be examined by rabbit polyclonal to Mycobacterium tuberculosis antibody (ab905), Abcam.
Result. The expression of Mycobacterium tuberculosis is observed on 14 cases with dark shrunken oval bodies in the collections of macrophages, on 21 cases with dark specks, on 1 cases with non specific chronic inflammatory, and on 7 cases with abscess, by rabbit polyclonal to Mycobacterium tuberculosis antibody (ab905), Abcam. Diagnostic test for lesion with cytological feature as dark shrunken oval bodies in the collections of macrophages compared with gold standard is response of antituberculous therapy get sensitivity is 86%, specificity is 50%, posititive predictive value is 86%, negative predictive value is 50%, and prevalence is 78%. While for lesion with cytological feature as dark specks compared with response antituberculous therapy get sensitivity is 95%, specificity is 75%, positive predictive value is 95%, negative predictive value is 75%, and prevalence is 84%.
ABSTRAK
BADAN-BADAN KECIL BERBENTUK OVAL GELAP DI DALAM KELOMPOKAN MAKROFAG DAN BERCAK-BERCAK GELAP:
DUA STRUKTUR TERABAIKAN DALAM DIAGNOSIS LIMFADENITIS TUBERKULOSIS
Humairah Medina Liza Lubis, Muhd Nadjib Dahlan Lubis, Delyuzar Departemen Patologi Anatomi, Fakultas Kedokteran Universitas Sumatera Utara,
Medan
Latar Belakang. Diagnosis sitologi limfadenitis tuberkulosis biasanya didasarkan pada dijumpainya sel-sel epiteloid dan (atau) sel-sel Langhans. Pada beberapa kasus dari aspirat kelenjar limfe yang diwarnai dengan May Grunewald Giemsa, dimana kedua jenis sel ini tidak dijumpai, tapi dijumpai dua struktur yang merupakan badan-badan kecil berbentuk oval gelap di dalam kelompokan makrofag dan bercak-bercak gelap, biasanya tidak dapat diobati dengan antibiotika biasa, namun berhasil diobati dengan obat-obat anti tuberkulosis. Untuk membuktikan bahwa kedua struktur ini merupakan produk dari tuberkulosis maka dilakukan pemeriksaan imunositokimia khusus tertuju pada kedua struktur tersebut.
Bahan dan Cara. Penelitian ini merupakan penelitian analitik dengan rancangan
cross sectional. Sampel penelitian sebanyak 100 kasus yang didiagnosis secara sitologi suspek limfadenitis tuberkulosis dengan gambaran badan-badan kecil berbentuk oval gelap di dalam kelompokan makrofag dan bercak-bercak gelap, yang kemudian dibandingkan dengan limfadenitis non spesifik berupa radang kronik dan abses yang jelas bukan merupakan infeksi tuberkulosis, diperiksa tampilan antigennya dengan menggunakan rabbit polyclonal to Mycobacterium tuberculosis antibody (ab905), Abcam
Kesimpulan. Badan-badan kecil oval berwarna gelap didalam kelompokan makrofag, dan bercak gelap merupakan dua struktur baru yang dapat dikenali untuk menegakkan diagnosa limfadenitis tuberkulosis.
ABSTRACT
DARK SHRUNKEN OVAL BODIES IN THE COLLECTIONS OF MACROPHAGES AND DARK SPECKS : THE TWO NEGLETED
STRUCTURES IN THE DIAGNOSIS OF LYMPHADENITIS TUBERCULOSIS
Humairah Medina Liza Lubis, Muhd Nadjib Dahlan Lubis, Delyuzar Department of Anatomical Pathology, Faculty of Medicine, University of North
Sumatera, Medan
Background. Cytological diagnose of tuberculous lymphadenopathy is usually based on finding of epitheloid cells and (or) Langhans cells. In some aspirates of lymph nodes stained with May Grunewald Giemsa being not identified the two kinds of the cells but observed dark shrunken oval bodies in the collections of macrophages, and dark specks, it is could not be treated with ordinary antibiotics, but with antituberculous drugs. It needs to investigate whether or not the collections and the dark specks contain tuberculous antigen. To prove that the two structures are the products of tuberculous, immunocytochemistry is performed particularly directed to the two structures.
Methods. This research constitute analytic research with cross sectional design. A hundred cases of cytologically suspected tuberculous lymphadenopathy with dark shrunken oval bodies in the collections of macrophages, and dark specks, which will then compared with non specific lymphadenitis include chronic inflammatory, and abscess, which clearly is not a tuberculous infection, the expression of their antigen will be examined by rabbit polyclonal to Mycobacterium tuberculosis antibody (ab905), Abcam.
Result. The expression of Mycobacterium tuberculosis is observed on 14 cases with dark shrunken oval bodies in the collections of macrophages, on 21 cases with dark specks, on 1 cases with non specific chronic inflammatory, and on 7 cases with abscess, by rabbit polyclonal to Mycobacterium tuberculosis antibody (ab905), Abcam. Diagnostic test for lesion with cytological feature as dark shrunken oval bodies in the collections of macrophages compared with gold standard is response of antituberculous therapy get sensitivity is 86%, specificity is 50%, posititive predictive value is 86%, negative predictive value is 50%, and prevalence is 78%. While for lesion with cytological feature as dark specks compared with response antituberculous therapy get sensitivity is 95%, specificity is 75%, positive predictive value is 95%, negative predictive value is 75%, and prevalence is 84%.
BAB 1 PENDAHULUAN
1.1.Latar Belakang Penelitian
Tuberkulosis (TB) adalah suatu penyakit granulomatosa kronis menular yang disebabkan oleh Mycobacterium tuberculosis (MT).1 WHO memperkirakan TB menyebabkan 6% dari semua kematian di seluruh dunia, penyebab tersering kematian akibat infeksi bakteri tunggal dan pada masyarakat dengan sosioekonomi yang rendah.2,3,4
Pada negara berkembang seperti halnya Indonesia, TB masih menjadi masalah utama. Indonesia menjadi negara ketiga yang mempunyai kasus TB terbanyak di dunia setelah India dan Cina dengan jumlah penderita sekitar 10% dari total jumlah penderita TB di dunia dan menempati urutan ke empat penyebab kematian terbanyak di Indonesia.5,6
tuberkel yang digunakan untuk mendiagnosis memiliki sensitifitas dan spesifisitas yang kurang memuaskan dan dapat menjurus menjadi diagnosis yang berlebihan, terutama pada negara-negara dengan endemic rate tuberkulosis yang tinggi.7
Sampai sekarang diagnosis tuberkulosis didasarkan pada dijumpainya acid-fast bacilli (AFB) dengan pewarnaan tradisional Ziehl-Neelsen (ZN)7,8,9,10 , atau dengan isolasi MT dari kultur yang diperoleh dari spesimen biopsi atau aspirat yang diambil dengan aspirasi jarum halus.7,8 Pemeriksaan kultur yang membutuhkan waktu lama mulai ditinggalkan sebagai pemeriksaan diagnostik rutin, sensitifitas dan spesifisitasnya rendah dan sering memberikan hasil negatif.
Fine needle aspiration cytology (FNAC) merupakan teknik bermanfaat yang biasa digunakan untuk mendiagnosis extrapulmonary tuberculosis, seperti pada
lymph node, tulang dan cold abscess di lokasi manapun pada tubuh serta merupakan teknik yang sederhana, sensitif dan diagnosis dapat diperoleh pada hari yang sama. Limfadenopati merupakan bentuk dari extrapulmonary tuberculosis. Kasus ini sering datang ke praktek ahli sitologi hampir setiap hari.7,8
inflamasi granulomatosa klasik berupa sel-sel histiosit epiteloid pada latar belakang limfosit, multinucleated giant cells dari tipe foreign body atau
Langhans type giant cells dan dapat atau tidak menunjukkan adanya nekrosis.11
Apabila gambaran-gambaran khas diatas terlihat pada aspirat nanah yang diambil dari kelenjar limfe atau jaringan non limfoid lain, diagnosis TB mudah untuk ditegakkan. Tetapi apabila gambaran ini tidak dijumpai, sulit membedakan antara infeksi akut supuratif dengan infeksi tuberkulosis supuratif.12
Dalam praktek sehari-hari, pada beberapa kasus aspirat kelenjar limfe yang diwarnai dengan May Grunewald Giemsa (MGG), tidak dijumpai sel-sel epiteloid dan (atau) sel-sel Langhans tetapi dijumpai dua struktur:
1. Badan-badan kecil berbentuk oval berwarna gelap di dalam kelompokan beberapa makrofag, dan
2. Bercak-bercak gelap dengan massa amorf bergranula halus eosinofilik pada latar belakangnya.
Kasus-kasus seperti ini secara konvensional tidak dapat didiagnosis sebagai TB. Dalam studi pendahuluan kami dari bulan Januari 2008 hingga April 2009 terhadap 53 orang pasien yang secara sitologi menunjukkan dua struktur di atas, yang diberi pengobatan aspesifik, antara lain sefalosporin generasi pertama
hasil sebagaimana yang diharapkan, pembengkakan tersebut tidak mengecil. Namun bila diberi pengobatan spesifik anti tuberkulosis (rifampisin, isoniazid, ethambutol, pyrazinamid) menunjukkan hasil yang memuaskan.
Lubis dkk. dalam penelitiannya terhadap gambaran yang sama berupa bercak gelap dan materi nekrotik bergranula halus eosinofilik yang dikonfirmasi dengan kultur medium Kudoh 20% (modifikasi medium Ogawa) mendapatkan uji sensitifitas, spesifisitas, positive predictive value, akurasi dan prevalensi berturut-turut sebesar 97%, 81%, 83%, 89%, dan 48%.12
Berdasarkan hal-hal tersebut di atas, kami tertarik untuk melakukan penelitian terhadap badan-badan kecil berbentuk oval berwarna gelap di dalam kelompokan beberapa makrofag dan bercak-bercak gelap ini dan berasumsi bahwa mungkin dua struktur tersebut berhubungan dengan patogenesis tuberkulosis.
Sepengetahuan kami tidak ada literatur yang mengemukakan tentang struktur ini yang dihubungkan dengan timbulnya tuberkulosis.
Pada penelitian ini kami menggunakan pewarnaan imunositokimia. Dari literatur dan praktek sehari-hari, aplikasi imunositokimia pada sediaan-sediaan
rutin dilakukan untuk membantu menegakkan diagnosis.7 Kami mengharapkan bahwa dengan penelitian ini dapat diperoleh justifikasi bahwa imunositokimia dapat digunakan untuk menggantikan pemeriksaan kultur yang memerlukan waktu lama (sedikitnya 4 minggu) untuk memperoleh diagnosis tuberkulosis dan pemeriksaan ZN yang sering memberikan hasil negatif palsu.
Pewarnaan imunositokimia yang digunakan untuk mendeteksi MT adalah
rabbit polyclonal to Mycobacterium tuberculosis antibody (ab905), Abcam.Gold
standard yang digunakan pada penelitian ini adalah respons pemberian terapi anti tuberkulosis berdasarkan diagnosis ex juvantibus.
1.2.RumusanMasalah 000
1.3.Tujuan Penelitian
1.3.1. TujuanpUmum ooo
Mengemukakan kriteria diagnostik lain sebagai pelengkap terhadap kriteria konvensional untuk menegakkan diagnosis tuberkulosis.
1.3.2.Tujuan Khusus
1. Mendapatkan hubungan antara badan-badan kecil berbentuk oval gelap di dalam kelompokan makrofag dengan proses tuberkulosis.
2. Mendapatkan hubungan antara bercak-bercak gelap dengan massa amorf eosinofilik dengan proses tuberkulosis.
3. Melihat tampilan antigen (kelompokan basil) MT dengan menggunakan rabbit polyclonal to Mycobacterium tuberculosis antibody (ab905), Abcam, pada aspirat limfadenopatidengan gambaran dua struktur baru tersebut.
1.4.Hipotesa
Hipotesa nol penelitian ini adalah:
1. Tidak ada perbedaan proporsi jumlah tampilan imunositokimia positif pada lesi dengan badan-badan kecil berbentuk oval gelap di dalam kelompokan makrofag dan radang kronik non spesifik.
2. Tidak ada perbedaan proporsi jumlah tampilan imunositokimia positif pada lesi dengan bercak-bercak gelap dengan massa amorf bergranula halus eosinofilik dan abses.
1.5. Manfaat Penelitian
1. Penelitian ini dapat digunakan untuk identifikasi dan pengobatan kasus-kasus tuberkulosis yang sebelumnya tidak mendapat pengobatan yang tepat sehubungan dengan tidak terdiagnosis dengan benar.
2. Dapat mendiagnosis tuberkulosis dengan cepat, sederhana, spesifik dan sensitif.
BAB 2
TINJAUAN PUSTAKA
2.1.Tuberkulosis
Tuberkulosis (TB) adalah suatu penyakit granulomatosa kronis menular yang disebabkan oleh MT. Penyakit ini biasanya mengenai paru, tetapi dapat menyerang semua organ atau jaringan tubuh, misalnya pada lymph node, pleura
dan area osteoartikular. Biasanya pada bagian tengah granuloma tuberkel mengalami nekrosis perkijuan.1,2,13,14
2.2.Epidemiologi
TB merupakan penyebab kematian utama di seluruh dunia akibat infeksi bakteri. Diperkirakan di seluruh dunia 1,8 milyar orang terinfeksi oleh MT,
Infeksi HIV merupakan faktor resiko terjadi peningkatan tuberkulosis selain penyakit-penyakit immunosuppressive lain seperti diabetes dan juga pada orang-orang yang mendapat terapi kortikosteroid. Manusia berusia lanjut dengan daya tahan tubuh yang rendah juga berpotensi untuk terkena.16
Infeksi oleh MT biasanya menimbulkan reaksi hipersensitifitas tipe lambat, yang dapat dideteksi dengan uji tuberkulin (Mantoux). Sekitar 2-4 minggu setelah infeksi dimulai, penyuntikan intrakutan 0,1ml purified protein derivate (PPD) memicu terbentuknya indurasi yang terlihat dan dapat diraba dengan garis tengah minimal 5mm serta memuncak pada 48-72 jam. Uji tuberkulin positif mengisyaratkan hipersensitifitas tipe lambat terhadap antigen tuberkulosis.13
2.3.Etiologi
Kuman akan mati pada suhu 600C selama 15-20 menit, Pada suhu 300 atau 400-450C sukar tumbuh atau bahkan tidak dapat tumbuh. Pengurangan oksigen menurunkan metabolisme kuman.18
MT memiliki dinding sel waxy tebal yang bertanggung jawab terhadap pembentukan granuloma kaseosa tipikal pada tuberkulosis. Infeksi TB dimulai ketika mikobakterium sampai pada alveoli pulmonalis, dimana bakteri ini menginvasi dan berreplikasi di dalam makrofag-makrofag alveolar. Bakteri ditangkap oleh sel-sel dendritik kemudian akan membawa mereka menuju nodus-nodus limfatikus lokal. Bakteri dapat menyebar lebih lanjut melalui aliran darah ke organ-organ dan jaringan-jaringan yang lebih jauh dimana lesi-lesi TB sekunder dapat berkembang pada apeks paru, nodus-nodus limfatikus perifer, ginjal, otak dan tulang.20
Gambar 2.1. Mycobacterium tuberculosis, dengan pewarnaan Ziehl-Neelsen
[image:34.612.213.449.493.651.2]Gambar 2.2. Mycobacterium tuberculosis, gram positif, organisme obligat aerob22
Daya tahan kuman MT lebih besar dibandingkan dengan kuman lainnya karena sifat hidrofobik pada permukaan selnya. Kuman ini tahan terhadap asam, alkali dan zat warna malakit. Pada sputum yang melekat pada debu dapat tahan hidup selama 8-10 hari.15
MT hominis merupakan penyebab terbesar kasus tuberkulosis dengan
Diagnosis infeksi mikobakterium, terutama mikobakterium non tuberkulosis pada spesimen patologik masih merupakan tantangan dan pekerjaan yang sulit pada bagian mikrobiologi dan patologi. Infeksi mikobakterium non tuberkulosis menunjukkan gejala nonspesifik. Di samping itu, pemeriksaan kultur mikrobiologi menunjukkan sensitifitas rendah (50-60%) pada mikobakterium nontuberkulosis terutama pada limfadenitis tuberkulosis. Secara morfologi, granuloma kaseosa dan non kaseosa dapat dijumpai, dimana biasanya tidak menggambarkan perbedaan antara etiologi infeksi yang beragam dan reaksi hipersensitifitas. Pewarnaan ZN untuk AFB sering negatif. Kemudian dilakukan satu studi dengan menggunakan PCR untuk mendeteksi mikobakterium tuberkulosis dan non tuberkulosis dalam formalin-fixed paraffin-embedded tissue
yang menunjukkan suspicious granulomatous lesion, dimana dijumpai
Mycobacterium tuberculosis,Mycobacterium fortuitum complex, Mycobacterium
avium, Mycobacterium intracellulare, Mycobacterium gordonae,
Mycobacterium chelonae dan Mycobacterium rhodesiae.22
2.4.Patogenesis
Limfadenitis TB dijumpai seiring dengan infeksi tuberkulosis primer atau hasil dari reaktifasi fokus dorman atau akibat perluasan langsung dari contiguous focus . Pada tuberkulosis pulmonari primer, basili masuk ke dalam tubuh melalui inhalasi dan bakteremia. Hilus, mediastinal dan paratracheal lymph node adalah tempat pertama penyebaran infeksi dari parenkim paru.23
Infeksi menyebar melalui limfatik ke cervical lymph node yang terdekat. Keterlibatan supraclavicular lymph node merefleksikan rute drainase limfatik untuk penyakit mikobakterium parenkim paru. Limfadenitis TB cervical
menunjukkan penyebaran dari fokus primer infeksi ke dalam tonsil, adenoid, sinonasal atau osteomielitis dari tulang etmoid.23
Stadium awal dari keterlibatan lymph node superfisial, multiplikasi progresif dari basili tuberkel, onset hipersensitifitas tipe lambat diikuti dengan hiperemia dan swelling, nekrosis dan kaseosa pada sentral nodus. Kemudian diikuti dengan inflamasi perinodal, progressive swelling dan bersatu dengan nodus lain membentuk kelompokan. Adhesi pada lapisan kulit mungkin dijumpai.23
Sentral dari pembesaran massa menjadi lunak dan kaseosa, material ruptur ke dalam jaringan sekitarnya atau memasuki kulit dengan formasi sinus. Jika tidak diterapi discharging sinus tidak dapat disembuhkan hingga bertahun-tahun, tetapi jika sembuh akan menimbulkan scarring dan kalsifikasi. 23
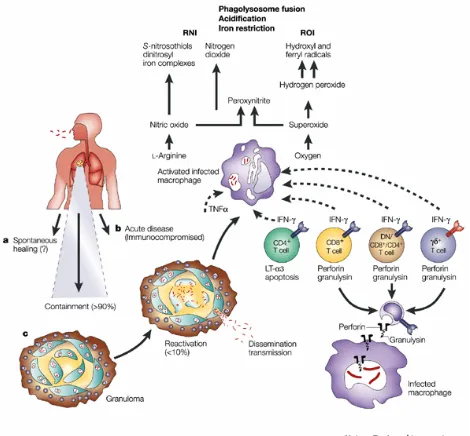
mengalami gejala mirip flu. Timbulnya imunitas seluler sekitar 3 minggu setelah terpajan, antigen mikobakterium yang telah diproses mencapai kelenjar getah bening regional dan disajikan dalam konteks histokompatibilitas mayor kelas II oleh makrofag ke sel THO CD4+ uncommitted yang memiliki reseptor sel Tα . Di bawah pengaruh IL-12 yang dikeluarkan oleh makrofag, sel THO ini mengalami “pematangan” menjadi sel T CD4+ subtype TH1 yang mampu mengeluarkan IFN- yang dikeluarkan oleh sel T CD4+ yang sangat penting untuk mengaktifkan makrofag.
Makrofag yang telah aktif mengeluarkan berbagai mediator yang mempunyai efek:
TNF berperan merekrut monosit yang pada akhirnya mengalami pengaktifan
dan berdiferensiasi menjadi “histiosit epiteloid” yang menandai respons granulomatosa.
IFN- bersama dengan TNF mengaktifkan gen inducible nitric oxide synthase
Gambar 2.3. Jaringan dari individu asymptomatic terinfeksi yang menunjukkan
M. tuberculosis pada lesi primer di dalam paru, dan juga area-area bebas lesi dari paru dan lymph nodes. Meskipun lesi primer dapat ditemukan pada bagian manapun
dari paru, penyakit post primary biasanya berkembang pada regio apex.
[image:41.612.215.450.418.636.2]2.5. Gambaran Klinis
Gambaran utama limfadenitis TB berupa massa palpable yang dijumpai sekitar 75% dari pasien tanpa gejala khas.Demam, penurunan berat badan dan keringat malam bervariasi pada 10% hingga 100% pasien. Lama timbulnya gejala sebelum terdiagnosis berkisar antara beberapa minggu hingga bulan.23
Pembesaran lymph node biasanya disertai rasa sakit disebabkan oleh karena periadenitis dan adhesi pada struktur jaringan sekitar yang dijumpai pada 50-70 kasus. Keterlibatan lokasi-lokasi multiple dijumpai lebih dari 20% pasien, termasuk inflamasi kulit, abscess formation atau cutaneous discharging sinus.23
Gambaran klinis limfadenitis mikobakterium non TB terlokalisasi pada lokasi terlibat dan tumbuh secara cepat, jarang berhubungan dengan manifestasi sistemik. Komplikasi terlokalisasi pada lokasi lymph node yang terlibat seperti inflamasi kulit, abscess formation dan discharging cutaneous sinus, yang lebih sering dijumpai dibandingkan dengan limfadenitis TB.23
2.6.Gambaran Sitopatologi
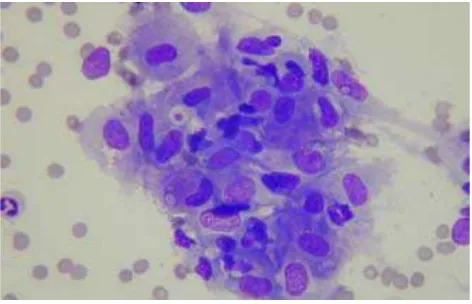
multinucleated giant cells tipe Langhans.Sel-sel epiteloid adalah tanda khas dari
[image:43.612.237.426.361.608.2]FNB smear. Inti berbentuk elongated, bentuk ini dideskripsikan mirip dengan tapak sepatu. Kromatin inti bergranul halus dan pucat dan sitoplasma pucat tanpa pinggir sel yang jelas. Sel-sel epiteloid limfadenitis granuloma membentuk gumpalan kohesif, beberapa kecil, beberapa besar, mirip granuloma pada pemotongan jaringan. Dapat dijumpai beberapa multinucleated Langhans giant cells dan terkadang tidak dijumpai. Dijumpai nekrosis sentral pada kelompokan yang besar, fibrinoid atau kaseosa. Material kaseosa bergranul dan eosinofilik pada smear.11,25
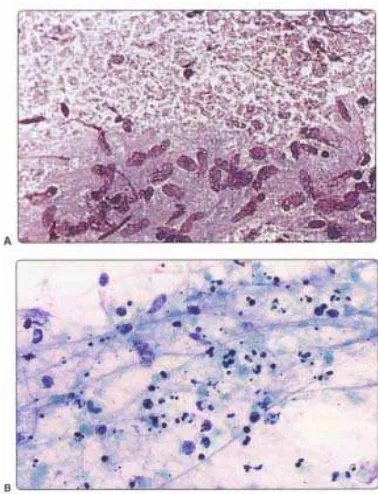
Gambar 2.5. Limfadenitis granulomatosa (tuberkulosis) (A) Kelompokan seperti granuloma dari histiosit histiosit epiteloid pada latar belakang dari nekrosis kaseosa granular (MGG); (B) Material granular dari nekrosis kaseosa dengan inti
Granuloma dengan nekrosis kaseosa merupakan tanda limfadenitis tuberkulosis. Dijumpai kelompokan seperti granuloma kohesif dari sel-sel epiteloid di dalam nekrosis dan pewarnaan dengan AFB perlu dilakukan pada semua kasus limfadenitis granulomatosa. AFB terlihat pada direct smear dan kultur dari aspirat. Smear dari lymph node tuberkulosis terkadang hanya menunjukkan polimorfisme dan debris nekrotik tanpa histiosit, terutama pada pasien immunocompromised.11,25
Untuk membedakan infeksi mikobakterium tuberkulosis dan mikobakterium non tuberkulosis menurut Kraus M et al mendapatkan empat kriteria yakni; adanya mikroabses, granuloma yang tidak jelas, granuloma non kaseosa dan
giant cell yang sangat sedikit.26
Khrisna K. Singh et al. menulis bahwa smear dikatakan positif TB jika dijumpai granuloma sel epiteloid, dengan atau tanpa multinucleated giant cell
dan nekrosis kaseosa atau jika acid-fast bacilli terlihat.27
Gambar 2.6. Formasi granuloma28
Gambar 2.7. Granuloma-loose aggregates dari histiosit epiteloid28
Iyengar et al. meneliti pada empat orang pasien immunocompromised (AIDS) dimana mikobakterium terlihat sebagai negative images pada FNA
[image:45.612.214.450.330.482.2]2.7.Terapi
Penatalaksanaan limfadenitis TB, prinsip dan regimen obatnya sama dengan tuberkulosis paru. Sekitar 25% penderita kelenjarnya makin membesar selama pengobatan, bahkan bisa timbul kelenjar baru dan sekitar 20% timbul abses dan kadang-kadang membentuk sinus. Bila ini terjadi, jangan mengubah pengobatan, karena kelenjar akan mengecil jika pengobatan masih kita lanjutkan.24
Hal yang perlu dipertimbangkan adalah bahwa kesembuhan penderita dipengaruhi oleh kepatuhan, dana, edukasi dan kesabaran dalam mengkonsumsi obat, serta dengan pengobatan yang efektifpun respon penyakit ini lebih lambat daripada TB paru.24
Pedoman internasional dan nasional menurut WHO menggolongkan limfadenitis TB dalam kategori III dan merekomendasikan pengobatan selama 6 bulan dengan regimen 2HRZ/4RH atau 2HRZ/4H3R3 atau 2HRZ/6HE.
American Thoracic Society (ATS) merekomendasikan pengobatan selama 6 bulan sampai 9 bulan sedangkan Perhimpunan Dokter Paru Indonesia (PDPI) mengklasifikasikan limfadenitis TB ke dalam TB di luar paru dengan paduan obat 2RHZE/10RH. British Thoracic Society Research Committee and Compbell
2.8.Prognosis
Prognosis umumnya baik jika infeksi terbatas di paru, kecuali jika infeksi disebabkan oleh strain resisten obat atau pasien berusia lanjut dengan debilitas atau mengalami gangguan kekebalan yang beresiko tinggi menderita tuberkulosis milier.2,13
2.9.Sitologi Biopsi Aspirasi Jarum Halus
Teknik biopsi aspirasi jarum halus, pertama kali dilakukan di Memorial Sloan-Kettering Cancer Center sekitar tahun 1930 an. Biopsi aspirasi jarum halus merupakan suatu tindakan cepat, noninvasif dan berguna pada lesi yang dapat diraba dengan nilai sensitifitas mencapai 87%, spesifisitas 100% dan
2.10. Imunositokimia
Imunositokimia merupakan suatu teknik pemeriksaan untuk mengidentifikasi selular atau jaringan yang mengandung antigen dengan melihat interaksi antigen-antibodi, pengikatan antibodi yang diidentifikasi dengan pemberian antibodi secara langsung dengan atau tanpa menggunakan antibodi sekunder. Digunakan istilah imunositokimia untuk pemeriksaan sediaan sitologi dan imunohistokimia untuk jaringan.32
dan ganas dengan sitokeratin berguna untuk menentukan apakah suatu tumor primer atau merupakan metastasis.25
2.10.1.Mycobacterium tuberculosis antibody (ab905)
MT merupakan penyebab paling umum TB. Infeksi primer dimulai dengan inhalasi 1-10 basil aerosol. Patogenisitas organisme ditentukan oleh kemampuannya untuk menghindari respon imun host serta menimbulkan delayed hypersensitivity. Makrofag alveolar menelan sel penyerang namun tidak mampu untuk membangun pertahanan yang efektif. Beberapa faktor virulensi bertanggung jawab atas kegagalan ini, terutama pada dinding sel mikobakterium seperti cord factor, lipoarabinomannan, dan 65 kD heat shock protein atau
HSP65.33
Heat-shock protein (HSP) merupakan sekelompok protein dimana ekspresinya meningkat bila sel-sel terpapar dengan temperatur tinggi. Berbagai keluarga HSPs seperti HSP90, HSP70, HSP65 dan HSP10 diketahui telah membangkitkan respon imun yang kuat tanggapan pada host selama infeksi TB. Diantara HSP ini, satu antigen tertentu yakni HSP 65kD(Rv0440) ditemukan dalam berbagai spesies MT dan immunodominant yang memunculkan respon imun selular dan humoral. Protein dihasilkan sebagai respon terhadap reaksi host
untuk kelas protein ini. HSP 65 kD memainkan peran ganda dalam sel, terutama sebagai molecular chaperones dan juga sebagai antigen immunodominant pada infeksi host. Satu penelitian menunjukkan bahwa level protein MT ini meningkat hingga 1%-10% di bawah kondisi stres yang kemungkinan akan terjadi selama infeksi TB.33 Penelitian lain yang dilakukan oleh Dan McWilliam et al., menyimpulkan bahwa ab905 muncul untuk mengikat antigen manusia pada sinovium yang meradang, dengan hipotesisnya bahwa ab905 merupakan heat-shock protein.33
2.11. Diagnosis Ex juvantibus
2.12. Kerangka Konsepsional
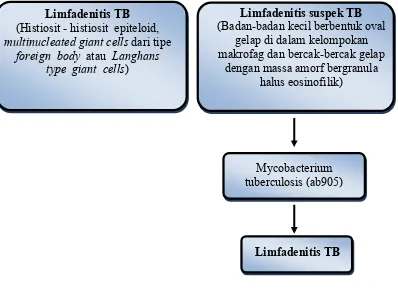
Limfadenitis TB (Histiosit - histiosit epiteloid,
multinucleated giant cells dari tipe
foreign body atau Langhans type giant cells)
Limfadenitis suspek TB (Badan-badan kecil berbentuk oval
gelap di dalam kelompokan makrofag dan bercak-bercak gelap
dengan massa amorf bergranula halus eosinofilik)
Mycobacterium tuberculosis (ab905)
[image:51.612.137.535.158.463.2]Limfadenitis TB
BAB 3
METODOLOGI PENELITIAN
3.1. Jenis dan Rancangan Penelitian
Penelitian ini merupakan penelitian analitik dengan rancangan cross sectional.
3.2. Tempat dan Waktu Penelitian 3.2.1. Tempat Penelitian
Penelitian ini dilakukan di Sentra Diagnostik Patologi Anatomi Fakultas Kedokteran Universitas Sumatera Utara bekerja sama dengan Laboratorium Patologi Anatomi RSUP H. Adam Malik dan praktek dokter spesialis Patologi Anatomi swasta di Medan.
3.2.2.Waktu Penelitian
3.3. Kerangka Operasional
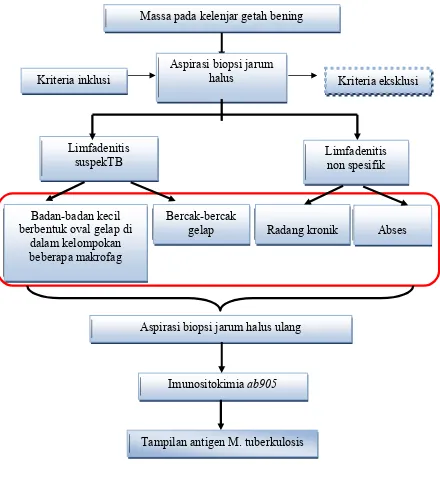
Massa pada kelenjar getah bening
Kriteria inklusi
Aspirasi biopsi jarum halus
Limfadenitis
suspekTB Limfadenitis non spesifik
Aspirasi biopsi jarum halus ulang
Imunositokimia ab905
Badan-badan kecil berbentuk oval gelap di
dalam kelompokan beberapa makrofag
Bercak-bercak gelap
Radang kronik
Abses
Tampilan antigen M. tuberkulosis
[image:53.612.115.555.153.634.2]Kriteria eksklusi
3.4. Populasi, Sampel dan Besar Sampel Penelitian 3.4.1. Populasi
Populasi target adalah penderita pembengkakan kelenjar getah bening di lokasi manapun pada tubuh yang akan didiagnosis sebagai limfadenitis TB.
Populasi terjangkau adalah penderita pembengkakan kelenjar getah bening di lokasi manapun pada tubuh yang akan didiagnosis sebagai limfadenitis TB yang datang berobat ke Sentra Diagnostik Patologi Anatomi Fakultas Kedokteran Universitas Sumatera Utara, Laboratorium Patologi Anatomi RSUP H. Adam Malik dan praktek swasta di Medan.
3.4.2. Sampel
Sampel adalah penderita pembengkakan kelenjar getah bening di lokasi manapun pada tubuh yang memenuhi kriteria inklusi dan sesuai besar sampel penelitian.
3.4.3. Besar Sampel Penelitian
Sejauh ini peneliti belum menemukan publikasi data-data penelitian mengenai jumlah penderita suspek TB dengan gambaran sitologi berupa badan-badan kecil berbentuk oval berwarna gelap di dalam kelompokan beberapa makrofag dan bercak-bercak gelap dengan massa amorf bergranula halus eosinofilik pada latar belakangnya, di Indonesia bahkan pada literatur internasional sekalipun. Oleh karena itu peneliti menggunakan nilai P (proporsi) = 0,50. Tingkat kemaknaan yang dipergunakan pada penelitian ini adalah 0,05 dengan interval kepercayaan 95%. Dari tabel didapat Zα = 1,96. Tingkat kesalahan adalah 10%.
Jumlah sampel dihitung dengan rumus : n = zα2. PQ
d2
Keterangan :
n = besar sampel P = proporsi penelitian Q = 100% - p
α = tingkat kemaknaan
Sehingga :
n = (1,96)2 (0,50) (0,50) (0,10)2
= 97
Jumlah sampel yang digunakan pada penelitian ini mencakup penderita dengan gambaran sitologi berupa badan-badan kecil berbentuk oval berwarna gelap di dalam kelompokan beberapa makrofag, bercak-bercak gelap dengan massa amorf bergranula halus eosinofilik pada latar belakangnya, radang kronik non spesifik dan abses sebanyak 97 sampel.
3.5. Kriteria Inklusi dan Eksklusi 3.5.1. Kriteria Inklusi
1. Penderita yang didiagnosis secara mikroskopik dengan adanya badan-badan kecil berbentuk oval berwarna gelap di dalam kelompokan beberapa makrofag, laki-laki maupun perempuan dan tanpa batasan umur.
2. Penderita yang didiagnosis secara mikroskopik dengan adanya bercak-bercak gelap dengan massa amorf bergranula halus eosinofilik pada latar belakangnya, laki-laki maupun perempuan dan tanpa batasan umur.
4. Penderita yang didiagnosis secara mikroskopik sebagai abses, laki-laki maupun perempuan dan tanpa batasan umur. Seluruh penderita dengan diagnosis limfadenitis suspek TB (kriteria 1 dan 2) bersedia diberikan terapi anti tuberkulosis.
5. Bersedia untuk mengikuti program penelitian ini sampai selesai, yang dinyatakan secara tertulis setelah mendapat penjelasan mengenai penelitian ini (informed consent).
3.5.2.Kriteria Eksklusi
1. Penderita dengan gambaran morfologi secara sitologi dijumpai histiosit-histiosit epiteloid pada latar belakang limfosit, multinucleated giant cells
dari tipe foreign body atau Langhans type giant cells dan dapat atau tidak menunjukkan adanya nekrosis.
2. Penderita limfoma, HIV positif, metastasis malignan dan diabetes melitus. 3. Penderita yang sebelumnya telah mendapat pengobatan anti tuberkulosis
dan kortikosteroid.
4. Penderita yang setelah didiagnosis limfadenitis suspek TB tidak bersedia diberikan terapi anti tuberkulosis.
3.6.Variabel Penelitian dan Definisi Operasional
3.6.1. Variabel Penelitian
Variabel yang menjadi perhatian di dalam penelitian ini yaitu :
Variabel bebas adalah badan-badan kecil berbentuk oval berwarna gelap di
dalam kelompokan beberapa makrofag, bercak-bercak gelap dengan massa amorf eosinofilik, radang kronik non spesifik dan abses.
Variabel terikat adalah limfadenitis tuberkulosis.
3.6.2.Definisi Operasional
Limfadenitis suspek TB berupa gambaran badan-badan kecil berbentuk oval
Gambar 3.2. Badan-badan kecil berbentuk oval berwarna gelap di dalam kelompokan beberapa makrofag (MGG, 400x)
[image:59.612.188.453.411.606.2] Limfadenitis non spesifik berupa radang kronik non spesifik dan abses.
Radang kronik non spesifik dengan gambaran morfologi sitologi terdiri dari
sel-sel radang limfosit, fibroblast dengan atau tanpa adanya nekrotik, tidak spesifik untuk tuberkulosis dan respons terhadap antibiotika biasa.
Abses dengan gambaran morfologi sitologi terdiri dari sel-sel radang PMN,
[image:60.612.198.444.307.483.2]tidak spesifik untuk tuberkulosis dan respons terhadap antibiotika biasa.
Gambar 3.4. Aspirat tanpa bercak-bercak gelap (MGG, 400x)
Tuberkulosis dengan gambaran morfologi sitologi terdiri dari:
histiosit-histiosit epiteloid pada latar belakang limfosit, multinucleated giant cells
Pemeriksaan imunositokomia merupakan suatu teknik pemeriksaan untuk
mengidentifikasi selular atau jaringan yang mengandung antigen dengan melihat interaksi antigen-antibodi, pengikatan antibodi yang diidentifikasi dengan pemberian antibodi secara langsung dengan atau tanpa menggunakan antibodi sekunder.
Mycobacterium tuberculosis antibody (ab905) adalah heat-shock protein
yang merupakan sekelompok protein dimana ekspresinya meningkat bila sel-sel terpapar dengan temperatur tinggi.
Hasil pulasan imunositokimia ab905 adalah tampilan antigen (kumpulan
basil) M. tuberculosis warna coklat pada kelompokan makrofag dan pada bercak-bercak gelap dengan massa nekrotik eosinofilik.
Diagnosis ex juvantibus adalah proses membuat kesimpulan tentang
penyebab penyakit berdasarkan respons penyakit tersebut terhadap pengobatan.
Hasil positif (+) apabila terdapat tampilan pulasan warna coklat pada
kelompokan makrofag dan massa nekrotik eosinofilik.
Hasil negatif (-) apabila tidak berhasil menampilkan warna coklat pada
3.7.Prosedur Penelitian
3.7.1. Pengambilan Sampel Sitologi
Peralatan dan lokasi pengambilan sampel sitologi
Peralatan yang digunakan adalah pistolet Comeco Swedia, spuit disposible 10ml, ukuran jarum 22–23G, panjang 30–50mm, kapas alkohol dan lokasi pengambilan pada lymph node leher dan pembengkakan lain di lokasi manapun pada tubuh.
3.7.1.1. Prosedur Pengambilan Sediaan Sitologi
1. Kulit didesinfeksi, tanpa menggunakan anestesi, nodul atau tumor difiksasi diantara jari tangan, sambil kulit di atasnya diregangkan. Pada posisi piston tabung suntik di bagian distal, jarum diinsersi ke dalam massa tumor.
2. Piston semprit cepat ditarik dan tekanan negatif akan menyebabkan materi tertarik ke dalam jarum.
3. Jarum digerakkan dengan cepat ke muka dan ke belakang supaya materi cukup terisap.
4. Supaya jarum ditarik dari lesi, tekanan dalam semprit harus dibuat sama dengan tekanan di luar semprit membiarkan/melepaskan piston kembali sendirinya pada posisi terdahulu.
6. Jarum dilepaskan dari semprit, piston ditempatkan pada bagian tengah semprit.
7. Jarum kembali diletakkan pada semprit dan aspirat yang ada di dalam ujung jarum disemprot/diteteskan ke atas kaca objek dengan menekan piston.
3.7.1.2. Prosedur Pewarnaan Sitologi dengan Diff-Quik Stain Set
1. Celupkan sediaan ke dalam larutan fiksatif selama 5 detik (5 kali celup masing-masing satu detik). Kelebihannya biarkan mengalir.
2. Celupkan sediaan ke dalam larutan I selama 5 detik (5 kali celup masing-masing satu detik). Kelebihannya biarkan mengalir.
3. Celupkan sediaan ke dalam larutan II selama 5 detik (5 kali celup) masing-masing satu detik). Kelebihannya biarkan mengalir.
4. Cuci sediaan dengan air destilasi atau air diionisasi. 5. Keringkan dan siap untuk dibaca.
3.7.2. Prosedur Kerja Imunositokimia Mycobacterium Tuberculosis Antibody
p(ab905) pada Sediaan Hapus
3. Bloking endogen peroksida (metanol + H2O2) selama 30 menit. 4. Cuci dalam air mengalir selama 5 menit.
5. Pretreatment dengan Working Citrate Solution pada microwave:
- Cook I, power level high selama 5 menit - Cook II, power level warm selama 5 menit
Dinginkan selama lebih kurang 45 menit
6. Cuci dalam PBS pH 7,4 sebanyak 3x, masing-masing selama 5 menit. 7. Tandai populasi sel dengan Pap pen.
8. Teteskan antibodi primer, diamkan selama 1 jam.
9. Cuci dengan PBS pH 7,4 selama 5 menit atau sampel bersih. 10. Teteskan Envision plus, diamkan selama 30 - 45 menit.
11. Cuci dengan PBS pH 7,4 + Twin 20 selama 5 menit atau sampai bersih. 12. Teteskan kromogen DAB, diamkan selama 10 menit.
13. Cuci dengan air mengalir selama 5 menit.
14. Counterstain dengan Hematoxylin Mayers selama 5–10 menit. 15. Cuci dengan air mengalir selama 5 menit.
16. Masukkan ke dalam larutan litium karbonat jenih (5% dalam akuades). 17. Birukan dalam air mengalir.
18. Dehidrasi (alkohol 80%, alkohol 96%, alkohol absolut) masing-masing selama 5 menit.
20. Mounting, tutup dengan entelan. 21. Sediaan siap untuk dibaca.
3.8. Alat-alat Penelitian dan Bahan Penelitian 3.8.1. Alat-alat Penelitian
Alat- alat yang diperlukan untuk penelitian ini adalah staining jar, rak object glass, rak inkubasi, pap pen, pipet mikro, timbangan bahan kimia, kertas saring, pengukur waktu, gelas Erlenmeyer, gelas beker, tabung sentrifuge 15 ml,
microwave, spin master, object glass, kaca penutup, entelan dan mikroskop cahaya.
3.8.2. Bahan Penelitian
Antibodi primer : rabbit polyclonal to Mycobacterium tuberculosis antibody
(ab905), Abcam, dengan pengenceran 200x.
Envision + Dual Link system-HRP (DAB+) 284 dari DakoCytomation,
terdiri dari
- 1 x 15 mL : Dual Endogenous Enzyme Block - 1 x 15 mL : Labelled Polymer-HRP
- 1 x 18 mL : DAB + Substrat Buffer - 1 x 1 mL : DAB + Chromogen
Larutan PBS pH 7,4
Natrium klorida / NaCl : 80 gram Kalium klorida : 2 gram
Na2HPO4 : 11 gram
KH2PO4 : 2 gram
Add aqua dest : 1 liter
Larutan litium karbonas
50 gram litium karbonas add akuades 1000 ml LarutanTris HCL buffer (0,05 M pH 7,6)
NaCl : 8,765 gram
Tris :06,10gram0
HCl pekat : 3cc
Add aqua dest : 1 liter
Larutan Working Citrate Solution
Citric citrate : 29,41 gram Add aqua dest : 1 liter
Sitrat Buffer (Stock 0,1 M Citric Acid)
Citric acid : 21,01 gram Add aqua dest : 1 liter
Diff-Quik Stain Set Larutan Diff-Quik Stain
Larutan fiksatif
Triarylmethane dye, 100% PDC
Methyl alcohol, dalam konsentrasi 0,002 g/liter
Larutan I
Xanthene dye, 100% PDC Buffer
Sodium azide, dalam konsentrasi 1,25 g/liter
Larutan II
3.9. Instrumen Penelitian
Instrumen penelitian yang digunakan adalah hasil pewarnaan imunositokimia
ab905 terhadap sampel sediaan sitologi dari kelenjar getah bening di lokasi manapun pada tubuh.
Penilaian terhadap pulasan imunositokimia ab905 adalah sebagai berikut : Kontrol positif : limfadenitis TB yang telah diketahui positif terhadap ab905.
Kontrol negatif : limfadenitis TB dengan antibodi primer yang digantikan
dengan serum normal.
Positif : warna coklat yang tertampil pada kelompokan makrofag dan massa
nekrotik eosinofilik.
Negatif : tidak berhasil menampilkan warna coklat pada kelompokan
3.10. Pengolahan Data
Pengolahan data hasil penelitian ini diformasikan dengan menggunakan langkah-langkah berikut:
1. Editing: untuk melengkapi kelengkapan, konsistensi dan kesesuaian antara kriteria yang diperlukan untuk menjawab tujuan penelitian.
2. Coding: untuk mengkuantifikasi data kualitatif atau membedakan aneka karakter. Pemberian kode ini sangat diperlukan terutama dalam rangka pengolahan data, baik secara manual maupun dengan menggunakan komputer.
3. Cleaning: pemeriksaan data yang sudah dimasukkan ke dalam program komputer guna menghindari terjadinya kesalahan pada pemasukan data.
3.11. Teknik Analisa Data
Data-data hasil pengamatan mikroskopis dari tampilan imunositokimia
Untuk menganalisa perbedaan tampilan imunositokimia ab905 antara badan-badan kecil berbentuk oval berwarna gelap di dalam kelompokan beberapa makrofag, bercak-bercak gelap dengan massa amorf bergranula halus eosinofilik pada latar belakangnya, radang kronik non spesifik dan abses, peneliti menggunakan uji Chi-square. Dengan uji Chi-square ini, peneliti juga melakukan uji diagnostik terhadap pemeriksaan diagnostik imunositokimia
ab905 dibandingkan dengan gold standard berupa respons terapi anti tuberkulosis berdasarkan diagnosis ex juvantibus.
Dipakai tabel 2 x 2 untuk analisa uji diagnostik, dan dari tabel ini dapat dihitung :
a. Sensitifitas = a : ( a + c ) b. Spesifisitas = d : ( b + d ) c. Nilai duga positif = a : ( a + b ) d. Nilai duga negatif = d : ( c + d )
e. Rasio kemungkinan positif = a / ( a + c ) : b / ( b + d ) = sensitifitas : ( 1 – spesifisitas ) f. Rasio kemungkinan negatif = c / ( a + c ) : d / ( b + d )
3.12. Masalah Etika
BAB 4
HASIL PENELITIAN DAN PEMBAHASAN
4.1. Hasil Penelitian
[image:72.612.135.532.460.574.2]Pada penelitian ini menggunakan 100 sampel yang memenuhi kriteria inklusi untuk dimasukkan sebagai sampel penelitian dengan keluhan pembesaran KGB di lokasi manapun pada tubuh. Adapun perincian terhadap sampel-sampel yang digunakan berdasarkan diagnosis mikroskopisnya dapat dilihat pada tabel 4.1.
Tabel 4.1. Persentase diagnosis sitologi
Diagnosis Sitologi Jumlah Persentase (%)
Badan-badan kecil berbentuk oval gelap di
dalam kelompokan makrofag 18 18
Limfadenitis
suspek TB Bercak-bercak gelap dengan massa amorf
eosinofilik 25 25 Radang kronik 26 26
Limfadenitis
non spesifik Abses 31 31
Jumlah 100 100
Pada pemeriksaan biopsi aspirasi jarum halus dengan pewarnaan MGG
TB berupa bercak bercak gelap dengan massa amorf eosinofilik 25 kasus (25%), limfadenitis non spesifik berupa radang kronik 26 kasus (26%) dan limfadenitis non spesifik berupa abses 31 kasus (31%). Dari analisa data memiliki nilai yang bermakna.
Tabel 4.2. Tampilan imunositokimia ab905 pada sitologi limfadenopati
Limfadenitis suspek TB Limfadenitis
non spesifik Jumlah
Persentase (%) Badan-badan kecil berbentuk oval berwarna gelap di dalam kelompokan beberapa makrofag Bercak-bercak gelap dengan massa amorf eosinofilik Radang
kronik Abses
n % n % n % n %
Positif 14 77,8 21 84,0 1 3,8 7 22,6 43 43 Imunositokimia
ab905 Negatif 4 22,2 4 16,0 25 96,2 24 77,4 57 57
Jumlah 18 100 25 100 26 100 31 100 100 100
Diagnosis ab905 berdasarkan crosstabulation menggunakan uji chi square
Tabel 4.3. Tampilan imunositokimia *ab905 crosstabulation pada lesi dengan badan-badan kecil berbentuk oval berwarna gelap di dalam kelompokan beberapa makrofag dan radang kronik non spesifik
Imunositokimia *p
Positif Negatif
n % n %
Jumlah Persentase (%)
Badan-badan kecil berbentuk oval gelap di dalam kelompokan
makrofag
14 93,3 4 13,8 18 40,9
0,001
Diagnosis Sitologi
Radang kronik
non spesifik 1 6,7 25 86,2 26 59,1 Jumlah 15 100 29 100 44 100 *tes chi square
Diagnosis ab905 berdasarkan crosstabulation menggunakan uji chi square
Tabel 4.4. Tampilan imunositokimia *ab905 crosstabulation pada lesi dengan bercak-bercak gelap dengan massa amorf eosinofilik dan abses
Imunositokimia *p
Positif Negatif
n % n %
Jumlah Persentase (%)
Bercak-bercak gelap dengan massa amorf eosinofilik
21 75,0 4 14,3 25 44,6 0,001
Diagnosis Sitologi
Abses 7 25,0 24 85,7 31 55,4
Jumlah 28 100 28 100 56 100
*tes chi square
Uji diagnostik dilakukan pada penelitian dengan uji chi square terhadap pemeriksaan diagnostik imunositokimia ab905 pada lesi dengan badan-badan kecil berbentuk oval gelap di dalam kelompokan makrofag dan bercak-bercak gelap dengan massa amorf eosinofilik dibandingkan dengan gold standard
berupa respons terapi anti tuberkulosis berdasarkan ex juvantibus diagnosis.
Tabel 4.5. Proporsi jumlah tampilan ab905 dan respons terapi anti tuberkulosis pada lesi badan-badan kecil berbentuk oval berwarna gelap di dalam kelompokan makrofag
Respons terapi anti tuberkulosis
Positif Negatif Jumlah
Positif 12 2 14
Imunositokimia
ab905 Negatif 2 2 4
Jumlah 14 4 18
Tabel 4.6. Proporsi jumlah tampilan ab905 dan respons terapi anti tuberkulosis pada lesi bercak-bercak gelap dengan massa amorf bergranula halus eosinofilik pada latar belakangnya
Respons terapi anti tuberkulosis
Positif Negatif Jumlah
Positif 20 1 21
Imunositokimia
ab905 Negatif 1 3 4
Jumlah 21 4 25
Sedangkan untuk lesi dengan gambaran mikroskopik berupa bercak-bercak gelap dengan massa amorf eosinofilik pada latar belakangnya, sensitifitas didapatkan sebesar 95%, spesifisitas 75%, nilai duga positif 95%, nilai duga negatif 75%, rasio kemungkinan positif 3,81%, rasio kemungkinan negatif 0,06% dan prevalensi 84%.
4.2. Pembahasan
Aspirat yang didapatkan untuk bercak-bercak gelap biasanya purulen yang sering kita salah mendiagnosis sebagai abses, sedangkan untuk badan-badan kecil oval gelap (TBC mikroskopik) sering didapatkan aspirat serous dengan atau tanpa darah yang mirip dengan radang kronik non spesifik. Bercak-bercak gelap mudah terlihat dengan MGG staining dibandingkan dengan pewarnaan
Papanicolaou dan Hematoxylin-Eosin (HE) dimana pada kedua pewarnaan ini batas dari bercak-bercak ini lebih kabur dan warnanya yang eosinofilik sering tidak terlihat oleh karena tidak begitu kontras dengan latar belakang hapusan.12 Sedangkan gambaran mikroskopik yang terlihat pada aspirat serous berupa sel-sel limfoid reaktif yang beberapa terkumpul di dalam kelompokan makrofag juga sulit terlihat pada HE dimana pada MGG kelompokan sel tersebut dominan berwarna basofilik.
Dari beberapa slide yang terkumpul (134 slide), 34 slide tidak representatif. Selain aspirat yang terlalu sedikit dan kemungkinan cara menghapus yang salah dapat mengakibatkan aspirat terlalu tipis dan slide tidak dapat dinilai. Hapusan yang baik adalah jangan terlalu ditekan terutama pada aspirat seropurulen.
meragukan warna coklat ini sebagai artefak pada slide, untuk itu sebelum memulai proses pewarnaan imunositokimia/imunohistokimia kita harus benar-benar yakin slide dalam keadaan bersih.
Gold standard yang kami gunakan pada penelitian ini adalah respons terhadap terapi anti tuberkulosis berdasarkan diagnosis ex juvantibus. Kami menggunakan diagnosis ini berdasarkan beberapa alasan: Pertama, walaupun
ZN staining yang sampai saat ini masih dianggap merupakan gold standard
untuk tuberkulosis namun ZN staining tidak kami pakai. Hal ini disebabkan karena dari penelitian pendahuluan terhadap 52 kasus yang dipulas dengan ZN, tidak satupun menunjukkan hasil positif. Hasil negatif ini kemungkinan akibat lamanya sediaan aspirat tersebut difiksasi dalam alkohol. Dalam prosedur umum pewarnaan ZN memang sebaiknya sediaan diproses secepatnya dalam keadaan
fresh oleh karena kuman TB akan cepat mati atau sukar tumbuh pada suhu 300 – 400.18 Sedangkan aspirat yang kami kumpulkan selama ini telah kami fiksasi dengan alkohol 96% dan dikerjakan beberapa bulan kemudian, kemungkinan besar kuman TB telah mati dan tidak dapat dideteksi dengan ZN staining.
penelitian Lubis dkk yang menemukan adanya basil TB pada kedua struktur di atas dan juga studi pendahuluan yang telah kami lakukan terhadap 53 orang pasien periode Januari 2008 hingga April 2009.
Kami melihat bahwa penderita dengan aspirat purulen (bercak-bercak gelap) menunjukkan respons terapi yang lebih cepat dibandingkan dengan penderita dengan aspirat serous (badan-badan kecil oval gelap). Hal ini mungkin disebabkan kuman-kuman tuberkulosis pada aspirat purulen (dengan bercak-bercak gelap) telah berada di luar sel makrofag akibat larutnya dinding makrofag, yang lebih memudahkannya untuk dipengaruhi oleh bahan-bahan obat tuberkulosis, dibandingkan dengan aspirat serous dimana kuman-kuman masih berada di dalam sel-sel makrofag yang relatif masih intak. Dalam perkembangan gambaran sitologinya terbangun suatu teori bahwa pada permulaan masuknya kuman tuberkulosis pada kelenjar limfe terbentuk reaksi berupa limfadenitis kronik, yang berubah menjadi reaksi dengan badan-badan kecil berbentuk oval berwarna gelap dan terakhir menjadi aspirat berupa abses dengan bercak-bercak gelap.
Kemampuan MT untuk menginduksi penyakit pada hewan percobaan menunjukkan hubungan terhadap mycosides (secara kovalen menghubungkan lipid kompleks dan karbohidrat) pada fraksi lipid bakteri. Salah satu derivat
sel basil, terutama wax D (glikolipid) dan muramyl dipeptide merupakan adjuvan yang sangat kuat (misalnya, ketika diinjeksikan dengan antigen akan meningkatkan induksi respons imun terhadap zat tersebut).13 Ini merupakan asumsi kami bahwa bercak-bercak gelap terbentuk sebagai kondensasi dari lipid kompleks dan karbohidrat sebagai hasil dari reaksi imunologi terhadap basil.12
Untuk membandingkan keempat stuktur di atas (badan-badan kecil oval gelap dengan radang kronik non spesifik dan bercak-bercak gelap dengan abses) dengan kejadian tuberkulosis diadapatkan hasil p=0,001, df=1 signifikan ada perbedaan proporsi jumlah tampilan imunositokimia positif pada lesi dengan badan-badan kecil berbentuk oval gelap di dalam kelompokan makrofag dan radang kronik non spesifik dan ada perbedaan proporsi jumlah tampilan imunositokimia positif pada lesi dengan bercak-bercak gelap dengan massa amorf bergranula halus eosinofilik dan abses. (Lihat tabel 4.3 dan 4.4).
BAB 5
KESIMPULAN DAN SARAN
7.1.Kesimpulan
1. Hasil penelitian ini yang telah diuji dengan Chi square dengan p value = 0,001, df = 1, ada perbedaan jumlah tampilan pemeriksaan imunositokimia
ab905 pada sediaan badan-badan kecil berbentuk oval gelap di dalam kelompokan makrofag dengan radang kronik non spesifik dalam hal diagnosis tuberkulosis.
2. Hasil penelitian ini juga telah diuji dengan Chi square dengan p value= 0,001, df=1, ada perbedaan jumlah bercak-bercak gelap dengan massa amorf eosinofilik dengan abses dalam hal diagnosis tuberkulosis.
3. Dari hasil penelitian ini, telah diperoleh tambahan informasi bahwa badan-badan kecil oval berwarna gelap di dalam kelompokan beberapa makrofag dan bercak-bercak gelap dengan massa amorf eosinofilik merupakan kriteria diagnostik untuk tuberkulosis, sehingga pengobatan dapat lebih terarah dan menghindarkan pemberian pengobatan yang tidak bermanfaat.
5.2. Saran
1. Sebaiknya kita lebih membiasakan menggunakan pulasan May-Grunewald Giemsa dalam pendiagnosaan limfadenitis suspek TB sehingga tidak terjadi kesalahan dalam menegakkan diagnosis.
2. Usahakan agar aspirat tidak terlalu ditekan sewaktu penghapusan terutama pada aspirat seropurulen sehingga hasilnya baik dan sesuai dengan yang kita harapkan.
3. Sebelum memulai proses pewarnaan imunositokimia/imunohistokimia kita harus benar-benar yakin slide dalam keadaan bersih agar kita tidak ragu membedakan dan menilai antara tampilan positif dengan artefak.
4. Pewarnaan Ziehl-Neelsen dapat dilakukan dan memberikan hasil positif jika aspirat yang kita ambil langsung kita proses, jangan menunda pemeriksaan karena dapat memberikan nilai negatif palsu.
DAFTAR RUJUKAN
1. Cotton R.E. Lecturer Notes on Pathology. Fourth Edition. Blackwell Scientific Publication, 1992. p. 374-77.
2. Kumar V, Cotran RS, Robbins SL. Robbins Basic Pathology. 7th Edition. Saunders, 2003. p. 484-90.
3. Marjorie PG,