7 A. KONSEP DASAR
1. Definisi
Berikut ini akan diuraikan beberapa pengertian Tuberculosis (TB paru) berdasarkan berbagai literatur, yaitu :
a. Tuberkulosis merupakan penyakit yang disebabkan oleh Mycobacterium tuberculosis yang merupakan kuman aerob yang dapat hidup terutama di paru atau berbagai organ tubuh lainnya yang mempunyai tekanan parsial oksigen yang tinggi (Rab, 2010).
b. Tuberkulosis merupakan penyakit menular yang di sebabkan oleh M. tuberculosis, suatu bakteri aerob tahan asam yang menginfeksi melalui udara dengan cara inhalasi partikel kecil (diameter 1-5 mm) yang mencapai alveolus, droplet tersebut keluar saat berbicara, batuk, tertawa, bersin, atau menyanyi (Black & Hawks, 2014).
c. Tubekulosis paru adalah suatu penyakit menular yang disebabkan oleh basil Mikrobakteri tuberkulosis. Tuberkulosis paru merupakan salah satu penyakit saluran pernafasan bagian bawah. Di Indonesia, penyakit ini merupakan penyakit infeksi terpenting setelah eradikasi penyakit malaria (alsagaff, 2010).
Berbagai pengertian diatas dapat disimpulkan bahwa Tuberculosis (TB Paru) merupakan penyakit menular yang disebabkan oleh basil Bakteri Mycobacterium Tuberculosa yang mempunyai sifat khusus yaitu tahan terhadap asam pada pewarnaan (Basil Tahan Asam) yang dapat menyerang ke semua organ tubuh. Salah satu organ tubuh yang sering terkena terjadi pada paru paru.
2. Klasifikasi
Sejak tahun 2010 WHO meperbarui klasifikasi berdasarkan : a. Klasifikais berdasarkan lokasi anatomi.
1) TB paru, TB yang melibatkan parenkim paru atau trakeo-bronkial, termasuk TB milier.
2) TB ekstra paru, TB yang terdapat di organ luar parenkim paru seperti : pleura, kelenjar getah bening, abdomen, genitio-urinaria, kulit, sendi-tulang, otak, dll.
b. Klasifikasi berdasarkan riwayat pengobatan.
1) Kasus baru,adalah pasien yang belum pernah dapat OAT sebelumnya atau riwayat mendapatkan OAT < 1 bulan.
2) Kasus dengan riwayat pengobatan sebelumnya, adalah pasien yang pernah mendapatkan OAT ≥ 1 bulan. Kasus ini diklasifikasikan lebih lanjut berdasarkan hasil pengobatan terakhir sebagai berikut :
a) Kasus kambuh, adalah pasien yang dulunya pernah mendapat OAT dan dinyatakan sembuh atau pengobatan lengkap pada akhir pengobatan dan pada waktu sekarang ditegakkan diagnosis TB episode rekuren. b) Kasus setelah pengobatan gagal, adalah pasien yang sebelumnya
pernah mendapatkan OAT ≥ 1 bulan dan tidak lagi meneruskan selama > 2 bulan berturut-turut atau dinyatakan tidak dapat dilacak pada akhir pengobatan.
c) Kasus dengan riwayat pengobatan lainnya, adalah pasien yang sebelumnya pernah mendapat OAT dan hasil pengobatannya tidak diketahui atau tidak didokumentasikan.
d) Pasien pindah, adalah pasien yang dipindah dari register TB untuk melanjutkan pengobatannya.
e) Pasien yang tidak diketahui riwayat pengobatan sebelumnya, adalah pasien yang tidak dapat dimasukkan dalam salah satu kategori diatas. c. Klasifikasi berdasarkan hasil bakteriologik dan uji resistensi obat.
1) Apusan dahak (sputum) BTA positif. Pada laboratorium dengan jaminan mutu ekternal, sedikitnya BTA positif pada 1 spesimen, sedangkan yang tanpa mutu jaminan ekternal sedikitnya BTA positif pada 2 spesimen.
2) Apusan dahak BTA negatif.
3) Hasil pemeriksaan apusan dahak BTA negatif, tetapi biakannya positif untuk M. tuberculosis.
4) Memenuhi kriteria secara klinik perlu diobati dengan anti TB lengkap, dan temuan radiologis sesuai dengan TB paru aktif, dan terdapat bukti kuat berdasarkan laboratorium, atau bila HIV negatif, tidak respon dengan anti-biotik spektrum luas (diluar quinolon).
d. Status HIV.
1) Kasus TB dengan HIV positif. 2) Kasus TB dengan HIV negatif.
3) Kasus TB dengan status HIV tidak diketahui.
3. Etiologi
Penyakit tuberkulosis disebabkan oleh bakteri Mycobacterium tuberculosis. Bakteri ini berbentuk batang dan memiliki panjang 1-4 µm dan tebal 0,3-0,6 µm. Kuman ini memiliki sifat terhadap asam karena dilapisi oleh lemak/lipid. Sifat lain dari kuman ini adalah aerob yang menyukai daerah yang banyak mengandung oksingen (Black & Hawks, 2014). Bakteri aerob adalah bakteri yang membutuhkan oksigen untuk hidupnya. Bila tidak ada oksigen, maka bakteri akan mati. Bakteri aerob menggunakan glukosa atau zat organik lainnya (misalnya etanol) untuk dioksidasi menjadi CO2 (karbon dioksida), H2O (air), dan sejumlah energi yang termasuk bakteri aerob antara lain Nitrosomonas, Nitrosococcus, Nitrobacter, Methanomonas (pengoksidasi metan), Hydrogenomonas, Thiobacillus thiooxidans, Acetobacter, dan Nocardia asteroides (penyebab penyakit paru-paru).
Sebagaian besar basil Mikrobakterium tuberculosis masuk kedalam jaringan paru melalui airbone infection dan selanjutnya mengalami proses yang dikenal sebagai focus primer dari Ghon. Pada stadium permulaan, setelah pembentukan focus primer, akan terjadi beberapa kemungkinan :
a. Penyebaran melalui saluran pernafasan b. Penyebaran melalui limpa
c. Penyebaran melalui darah
Keadaaan ini hanya berlangsung beberapa saat penyebaran akan berhenti bila jumlah kuman yang masuk sedikit dan telah berbentuk daya tahan tubuh yang spesifik terhadap basil tuberculosis. Tetapi bila jumlah basil tuberculosis yang masuk ke dalam saluran pernafasan cukup banyak, maka akan terjadi tuberculosis milier atau tuberculosis meningitis.
Kelanjutan proses tersebut, dapat terjadi penyebaran infeksi primer ke saluran getah bening dan kelenjar getah bening setempat (lokal) sehingga terbentuklah suatu primer kompleks yang disebut primer dari Ranke. Infeksi primer dari Ghon dan primer kompleks dari Ranke dinamakan tuberculosis primer. Dalam perjalanan.penyakit lebih lanjut sebagaian besar penderita tuberculosis primer (90%), akan sembuh sendiri dan (10%) akan mengalami penyebaran endogen.
4. Gangguan Pemenuhan Kebutuhan Dasar Pada Pasien TB
Kebutuhan dasar manusia merupakan unsur-unsur yang dibutuhkan oleh manusia dalam mempertahankan keseimbangan fisiologis maupun psikologis, yang tentunya bertujuan untuk mempertahankan kehidupan dan kesehatan. Kebutuhan dasar manusia menurut Abraham maslow dalam teori hierarki kebutuhan menyatakan bahwa setiap manusia memiliki lima kebutuhan dasar, yaitu fisiologis, keamanan, cinta, harga diri, dan aktualisasi diri (Alimul, 2014). Penderita TB Paru akan mengalami perubahan dan gangguan dalam memenuhi kebutuhan dasarnya yaitu :
a. Gangguan kebutuhan fsisiologis 1) Oksigenasi
Kebutuhan oksigen adalah salah satu komponen gas dan unsur vital dalam proses metabolisme untuk mempertahankan kelangsungan hidup seluruh sel-sel tubuh. Secara normal elemen ini diperoleh dengan cara menghirup Oksigen ruangan setiap kali bernafas. Pada klien dengan TB Paru akan muncul keluhan batuk berdahak dengan sputum berlebih, sesak nafas, pernafasan dangkal dan cepat dikarenakan penumpukan secret yang berlebih sehingga jalan nafas menjadi tidak efektif dan ventilasi menjadi
terganggu. Klien dengan TB Paru akan muncul keluhan sesak nafas, irama nafas tidak teratur, frekuensi sesak lalu pola nafas menjadi tidak efektif di karenakan menurunya ekspansi paru sekunder karena penumpukan cairan dalam rongga pleura.
2) Nutrisi
Nutrisi adalah elemen yang dibutuhkan untuk proses dan fungsi tubuh. Kebutuhan energi didapatkan dari berbagai nutrisi, seperti : karbohidrat, protein, lemak air, dan mineral. Zat gizi tersebut di metabolisme (pemecah). Beberapa zat gizi yang dibutuhkan oleh tubuh disimpan dalam jaringan. Pada kasus TB Paru akan muncul keluhan mual muntah dan tidak nafsu makan di karenakan efek dari obat yang terjadi di hati, biasanya terdapat penurunan BB 2 bulan berturut-turut pada pasien TB Paru.
3) Pola aktivitas
Penurunan kadar oksigen dalam darah menyebabkan suplai oksigen ke jaringan menurun yang mengakibatkan proses pembentukan ATP terhambat. Akibatnya energi yang dihasilkan sedikit, menyebabkan penderita TB Paru merasa lelah dan lemah.
b. Gangguan kebutuhan rasa aman
Kenyamanan atau rasa nyaman adalah suatu keadaan telah terpenuhi kebutuhan dasar manusia yaitu kebutuhan akan ketentraman (suatu kepuasan yang meningkat penampilan sehari-hari), kelegaaan (kebutuhan telah terpenuhi), dan transenden (keadaan tentang sesuatu yang melebihi masalah dan nyeri), pada klien yang menderita TB Paru akan mengeluh nyeri pada dada sebelah kiri, hal itu dikarenakan terjadi peradangan pada pleura, sewaktu klien inspirasi dan ekspirasi terjadi gesekan kedua pleura maka akan menimbulkan rasa nyeri di dada sehingga mengganggu kebutuhan aktivitas sehari-hari untuk kebutuhan rasa nyaman.
c. Kebutuhan rasa cinta serta memiliki dan dimiliki, antara lain memberi dan menerima kasih sayang, mendapatkan kehangatan keluarga, memiliki
sahabat, diterima oleh kelompok sosial, dan sebaginya. Dimana dapat membuat klien yang menderita TB Paru merasa dijauhi oleh lingkungan disekitarnya karena penyakit yang dideritanya dapat menularkan ke orang lain.
d. Gangguan kebutuhan harga diri ataupun perasaan dihargai oleh orang lain. Kebutuhan ini terjadi dengan keinginan untuk mendapat kekuatan, meraih prestasi, rasa percaya diri, dan kemerdekaan diri. Selain itu, orang juga memerlukan pengakuan dari orang lain. Karena merasa dirinya mempunyai penyakit yang dapat menularkan ke orang lain, sehingga dapat membuat dirinya merasa dijauhi dan merasa tidak dihargai oleh orang lain.
e. Perasaan tidak berharga karena tidak bisa melakukan peran dan fungsi akibat adanya sakit. Sehingga dapat membuat aktifitas penderita TB merasa terbatas untuk melakukan aktifitasnya, yang merasa membuat dirinya dapat menularkan penyakit TB tersebut ke orang lain.
f. Kebutuhan aktualisasi diri, merupakan kebutuhan tertinggi dalam hierakri Maslow, berupa kebutuhan untuk berkontribusi pada orang lain atau lingkungan serta mencapai potensi diri sepenuhnya.
5. Manifestasi Klinis
Keluhan yang dirasakan pasien TB Paru dapat bermacam-macam bahkan banyak pasien ditemukan TB Paru tanpa keluhan sama sekali, namun keluhan yang terbanyak adalah (Amin, H. 2015):
a. Demam
Adanya proses peradangan akibat infeksi bakteri pada paru sehingga timbul gejala demam. Dimana ketika Mycobacterium Tuberkulosis terhirup oleh udara ke paru-paru dan menempel pada bronkus atau alveolus untuk memperbanyak diri, terjadi reaksi inflamasi(peradangan), dan metabolisme meningkat, sehingga suhu tubuh meningkat, dan terjadinya demam.
b. Batuk/batuk berdahak
Gejala ini banyak ditemukan. Batuk terjadi karena adanya iritasi pada bronkus. Batuk ini diperlukan untuk membuang produk-produk radang
keluar. Karena terlibatnya bronkus pada setiap penyakit tidak sama, mungkin saja batuk baru ada setelah penyakit berkembang dalam jaringan paru yakni setelah berminggu-minggu atau berbulan-bulan peradangan bermula. Sifat batuk dimulai dari batuk kering (non-produktif) kemudian setelah timbul peradangan menjadi prokdutif (menghaislkan sputum). Keadaan yang lanjut adalah berupa batuk drah karena terdapat pembuluh darah yang pecah. Kebanyakan batuk darah pada TB Paru terjadi pada kavitas, tetapi dapat juga terjadi pada ulkus dinding bronkus.
c. Sesak nafas
Pada penyakit yang ringan (baru tumbuh) belum dirasakan sesak nafas. Sesak nafas akan ditemukan pada penyakit yang sudah lanjut, yang infiltrasinya sudah meliputi setengah bagian paru-paru.
d. Nyeri dada
Gejala ini agak jarang ditemukan. Nyeri dada timbul bila infiltrasi radang sudah sampai ke pleura sehingga menimbulkan pleuritis. Terjadi gesekan kedua pleura sewaktu pasie menarik/melepaskan nafasnya.
e. Malaise
Penyakit TB Paru ini bersifat radang yang menahun. Gejala malaise sering ditemukan berupa anoreksia tidak nafsu makan, berat badan menurun, sakit kepala, meriang, nyeri otot, keringat malam, dll. Gejala malaise ini makin lama makin berat dan terjadi hilang timbul secara tidak teratur.
f. Wheezing
Terjadi karen penyempitan lumen endobronkus yang disebabkan oleh secret, bronkostenosis, keradangan, jaringan granulasi, ulserasi, dll.
g. Dispneu
Merupakan late symptom dari proses lanjut TB Paru akibat adanya restriksi dan obstruksi saluran pernafasan serta loss of vascular bed/vascular thrombosis yang dapat meingkatkan gangguan difusi, hipertensi pulmonal dan korpulmona.
h. Menggigil
Dapat terjadi bila panas badan naik dengan cepat, tetapi tidak diikuti pengeluaran panas dengan kecepatan yang sama atau dapat terjadi sebagai suatu reaksi umum yang lebih hebat.
i. Keringat pada malam hari
Saat akteri penyebab TB Paru masuk kedalam tubuh, tubuh akan melakukan mekanisme pertahanan untuk melawan bakteri tersebut. Salah satunya adalah dengan memperbanyak pembentukan makrofag yang berasal dari monosit. Makrofag yang berasal dari monosit. Makrofag ini merupakan salah satu jenis sel darah putih yang ketika bekerja, ia akan memproduksi suatu molekul kimiawi yang disebut TNF-alfa (Tumor Necrosis Factor-alfa). Molekul inilah yang kemudia memberikan signal pada otak untuk meningkatkan set point termoregulator di hipotalamus. Karena peningkatan set point termoregulator ini, tubuh terpicu untuk meningkatan suhu tubuh yakni dengan cara memperkecil diameter pembulu darah (vasokontriksi) untuk mencegah kehilangan panas berlebih serta mengsignalkan respon untuk mengigil. Setelah set point ini tercapai, tubuh akan berusaha mengeluarkan kelebihan panas tubuh, salah satunya adalah dengan cara berkeringat.
j. Anoreksia
Anoreksia ada penurunan berat badan merupakan manifestasi toksemia yang timbul belakangan dan sering dikeluhkan bila proses progresif.
6. Komplikasi
Penyakit TB paru bila tidak ditangani dengan benar akan menimbulkan komplikasi. Menurut (Sudoyo, 2014) Komplikasi TB Paru dibagi atas komplikasi dini dan komplikasi lanjut :
a. Komplikasi dini : pleuritis, efusi pleura, empiema, laringitis, TB usus, Poncet's arthropathy.
b. Komplikasi lanjut : obstruksi jalan nafas (Sindrom Obstruksi Pasca TB), kerusakan parenkim berat (fibrosis paru), kor-pulmonal, amioloidosis paru,
sindrom gagal nafas dewasa (ARDS), TB milier, jamur, jamur paru (aspergil-losis) dan kavitas (Amin & Bahar, 2015).
7. Penatalaksanaan dan Therapi a. Penatalaksaan Farmakologis
Pengobatan TB Paru memerlukan waktu sekurang kurangnya 6 bulan agar dapat mencegah perkembangan resistensi obat. WHO telah menerapkan strategi DOTS (Direct Observed Treatment Shortcourse) dimana terdapat petugas kesehatan tambahan yang berfungsi secara ketat mengawasi pasien minum obat untuk memastikan tepat kepatuhannya. WHO juga telah menetapkan panduan pengobatan standard yang membagi pasien menjadi 4 kategori berbeda menurut definisi kasus TB Paru.
1) Kategori I
Pasien TB Paru dengan sputum BTA positif dan kasus baru. TB Paru bisa ada bersamaan dengan TB berat lainnya seperti TB milier, pleuritismasif atau bilateral, pericarditis, peritonitis, TB usus, saluran kemih, meningitis. Bisa juga TB dengan sputum negative tetapi kelainan parunya luas. Pengobatan pada fase awal (intensif) panduannya terdiri dari 2 HRZE (S), setiap hari selama 2 bulan. Sputum BTA yang awalnya positif, setelah 2 bulan terapi diharapkan jadi negative dan terapi TB diteruskan dengan fase lanjutan. Apabila sputum BTA masih tetap positif akhir bulan ke-2 fase awal, maka fase awal tersebut diperpanjang selama 4 minggu lagi.
2) Kategori II
Kategori ini diberikan pada kasus kambuh atau gagal dengan sputum BTA positif. Tetapi fase awalnya 2 HRZE/ HRZE, dimana HRZE diberikan setiap hari selama 3 bulan sedangkan S diberikan hanya di 2 bulan pertama. Bila sputum BTA menjadi negative di akhir bulan ke-3, maka fase lanjutan bisa segera dimulai. Tapi bila sputum BTA masih positif maka fase awal dengan HRZE diteruskan lagi selama 1 bulan.
Bila pada akhir bulan ke-4 sputum BTA masih tetap positif, lakukan kultur ulang sputum BTA dan obat lanjutan.
3) Kategori III
Disini terdapat TB Paru dengan sputum BTA negative, tetapi kelainan parunya tidak luas. Dulunya terapi cukup dengan paanduan 2 HRZ atau 2 H3R3Z3E3 dan kemudian diteruskan dengan fase lanjutan 2 HR atau H3R3. Dalam perkembangan ternyata panduan ini kurang baik karena masih berpeluang untuk terjadi kekambuhan sehingga panduan dirubah jadi sama dengan kategori 1 yakni 2 bulan fase awal dan diteruskan dengan 4 bulan fase lanjutan.
4) Kategori IV
Disini terjadi TB kronik dimana sputum BTA tetap positif walaupun sudah menjalani terapi lengkap selama 6 bulan. Pada kelompok ini mungkin sudah terjadi resistensi multi obat TB (Multi Drugs Resistant Tuberculosis/MDR-TB).
Menurut Kemenkes RI, 2014 pengobatan TB harus selalu meliputi pengobatan tahap awal dan tahap lanjutan :
1) Tahap awal
Pengobatan diberikan setiap hari. Panduan pengobatan pada tahap ini adalah dimaksudkan untuk secara efektif menurunkan jumlah kuman yang ada dalam tubuh pasien dan meminimalisir pengaruh dari sebagian kecil kuman yang mungkin sudah resisten sejak sebelum pasien mendapatkan pengobatan. Pengobatan tahap awal pada semua pasien baru, harus diberikan selama 2 bulan. Pada umumnya dengan pengobatan secara teratur dan tanpa adanya penyulit, daya penularan sudah sangat menurun setelah pengobatan selama 2 minggu.
2) Tahap lanjutan
Pengobatan tahap lanjut merupakan tahap yang penting untuk membunuh sisa-sisa kuman yang masih ada dalam tubuh khususnya
kuman persisster sehingga pasien dapat sembuh dan mencegah terjadinya kekambuhan.
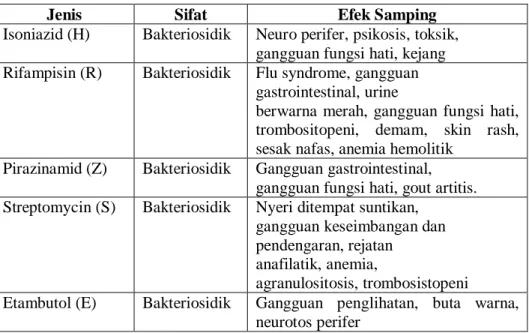
Tabel 2.1 Efek samping obat OAT
Jenis Sifat Efek Samping
Isoniazid (H) Bakteriosidik Neuro perifer, psikosis, toksik, gangguan fungsi hati, kejang Rifampisin (R) Bakteriosidik Flu syndrome, gangguan
gastrointestinal, urine
berwarna merah, gangguan fungsi hati, trombositopeni, demam, skin rash, sesak nafas, anemia hemolitik
Pirazinamid (Z) Bakteriosidik Gangguan gastrointestinal, gangguan fungsi hati, gout artitis. Streptomycin (S) Bakteriosidik Nyeri ditempat suntikan,
gangguan keseimbangan dan pendengaran, rejatan
anafilatik, anemia,
agranulositosis, trombosistopeni Etambutol (E) Bakteriosidik Gangguan penglihatan, buta warna,
neurotos perifer
Sumber : panduan Nasional Pelayanan Keperawatan Tuberkulosis Kemenkes RI, 2014
b. Penatalaksanaan Non-Farmakologis
Menurut Brunner & Suddart, 2013 beberapa penatalaksanaan pada pasien dengan TB ialah sebagai berikut :
1) Meningkatkan bersihan jalan nafas - Dorongan peningkatan asupan cairan
- Ajarkan tentang posisi terbaik untuk memfasilitasi drainase 2) Dukung kepatuhan terhadap regimen terapi
- Jelaskan bahwa TB merupakan penyakit menular dan bahwa meminum obat adalah cara palling efektif dalam mencegah transmisi - Jelaskan tentang medikasi, jadwal, dan efek samping obat anti-TB - Instruksikan tentang resiko resistensi obat jika regimen medikasi
tidak dijalankan dengan ketat dan berkelanjutan
- Pantau tanda-tanda vital dengan seksama dan observasi lonjakan suhu atau perubahan status klinis pasien
- Ajarkan pemberian asuhan bagi pasien yang tidak dirawat inap untuk memantau suhu tubuh dan status pernafasan pasien, laporkan setiap perubahan pada status pernafasan pasien ke tenaga kesehatan primer
3) Meningkatkan aktivitas dan nutrisi yang adekuat
- Rencanakan jadwal aktivitas progresif bersama pasien untuk meninggalkan toleransi terhadap aktivitas dan kekuatan otot.
- Susun rencana pelengkap (komplementer) untuk meningkatkan nutrisi yang adekuat. Regimen nutrisi makanan dalam porsi sedikit namun sering dan suplemen nutrisi mungkin bermanfaat dalam memenuhi kebutuhan kalori harian.
4) Mencegah penyebaran infeksi TB
- Jelaskan dengan perlahan kepada pasien tentang tindakan kebersihan yang penting dilakukan, termasuk perawatan mulut, menutup mulut dan hidung ketika batuk dan bersin, membuang tissue dengan benar, dan mencuci tangan.
- Laporkan setiap kasus TB ke departemen kesehatan sehingga orang yang pernah kontak dengan pasien yang terinfeksi selama stadium menular dapat menjalani skrining dan kemungkinan terapi, jika diindikasikan.
- Informasikan pasien mengenai resiko menular TB kebagian tubuh lain (penyebaran atau perluasan infeksi TB ke lokasi lain selain paru pada tubuh dikenal sebagai TB milier)
- Pantau pasien secara cermat untuk mengetahui adanya TB milier. Penanganan TB milier sama seperti penanganan untuk TB pulmonal
B. KONSEP DASAR ASUHAN KEPERAWATAN 1. Pengkajian Keperawatan
Pengkajian terfokus untuk pasien yang dicurigai menderita TB adalah sebagai berikut (Niman, 2013):
a. Data Pasien
Penyakit Tuberkulosis (TB) dapat menyerang manusia dari mulai anak anak sampai lansia. Penyakit ini biasanya banyak ditemukan pada pasien yang tinggal di daerah dengan tingkat kepadatan tinggi sehingga masuknya cahaya matahari kedalam rumah sangat minim.
1) Meliputi nama dan alamat 2) Jenis kelamin 3) Usia 4) Pekerjaan 5) Tipe keluarga 6) Agama 7) Aktivitas b. Riwayat Kesehatan
Keluhan yang sering muncul antara lain : 1) Demam : subfebris, febris (40-41°C)
2) Batuk : terjadi karena adanya iritasi pada bronkus, sebagai reaksi tubuh untuk membuang atau mengeluarkan produksi radang, dimulai dari batuk kering sampai batuk purulen (menghasilkan sputum) timbul dalam jangka waktu lama lebih dari 3 minggu.
3) Nyeri dada : jarang ditemukan, nyari timbul bila infiltrasi radang sampai ke pleura, shingga menimbulkan pleuritis.
4) Malaise : ditemukan berupa anoreksia, nafsu makan menurun, berat badan menurun, sakit kepala, nyeri otot dan keringat dimalam hari. 5) Atelektasis terdapat gejala berupa : sianosis, sesak nafas, dan kolaps.
Pada foto thorak tampak bayangan hitam pada sisi yang sakit dan diafragma menonjol ke atas.
6) Perlu ditanyakan dengan siapa klien tinggal, karena biasanya penyakit ini muncul bukan karena sebagai penyakit keturunan tetapi merupakan penyakit infeksi menular.
c. Pemeriksaan Fisik
1) Keadaan umum dan tanda tanda vital
Hasil pemeriksaan tanda-tanda vital pasien biasanya didapatkan peningkatan suhu tubuh secara signifikan, frekuensi nafas meningkatkan disertai sesak nafas, denyut nadi meningkat, dan tekanan darah biasanya sesuai dengan adanya penyakit penyulit seperti hipertensi.
2) Breathing a) Inspeksi
- Bentuk dada dan gerakan pernafasan : pasien dengan TB Paru biasanya terlihat kurus sehingga pada bentuk dada terlihat adanya penurunan proposi anterior-posterior dibanding proporsi diameter lateral.
- Batuk dan sputum : batuk produktif disertai adanya peningkatan produksi sekret dan sekresi sputum yang purulent. b) Palpasi
Gerakan dinding toraks anterior/ekskursi pernafasan. TB paru tanpa komplikasi pada saat dilakukan palpasi, gerakan dada biasanya normal dan seimbang bagian kiri dan kanan. Adanya penurun gerakan dinding pernafasan biasanya ditemukan pada pasien TB Paru dengan kerusakan parenkim paru yang luas. Pada pemeriksaan Taktil Premitus biasanya ada penurunan taktil premitus pada pasien TB Paru dengan komplikasi efusi pleura massif, sehingga hantaran suara menurun.
c) Perkusi
Pada pasien TB Paru tanpa komplikasi biasanya ditemukan resonan atau sonor pada seluruh lapang paru. Pada pasien dengan komplikasi efusi pleura didapatkan bunyi redup sampai pekak pada sisi yang sakit sesuai dengan akumulasi cairan.
d) Auskultasi
Pada pasien TB Paru bunyi nafas tambahan ronchi pada sisi yang sakit.
3) Brain (Kepala)
Kesadaran biasanya composmetis, ditemukan adanya sianosis perifer apabila gangguan perfusi jaringan berat. Pengkajian objektif, pasien tampak wajah meingis, menangis, merintih. Pada saat dilakukan pengkajian pada mata, biasanya didapatkan konjungtiva anemis pada pasien TB Paru yang hemaptoe, dan ikterik pada pasien TB Paru dengan gangguan fungsi hati.
4) Bledder
Pengukuran volume output urin berhubungan dengan intake cairan. Memonitor adanya oliguria karena hal terseut merupakan tanda awal syok.
5) Bowel
Pasien biasanya mengalami mual, muntah, penurunan nafsu makan, dan penurunan berat badan.
6) Bone
Aktifitas sehari-hari berkurang banyak pada psien dengan TB Paru. Gejala yang muncul antara lain kelemahan, kelelahan, insomnia, pola hidup menetap.
d. Pemeriksaan penunjang
Menurut Nurafif & Kusuma (2015) pemeriksaan penunjang pada pasien tb Paru meliputi :
1) Laboratorium darah rutin
LED normal/meningkat, limfositosis 2) Pemeriksaan sputum BTA
Untuk memastikan diagnostik paru, pemeriksaan ini spesifikasi karena pasien yang dapat didiagnosis TB Paru berdasarkan pemeriksaan ini.
3) Tes PAP (Peroksidase Anti Peroksidase)
Merupakan uji serologi imunosperoksidase memakai alat histogen staining untuk menentukan adanya IgG spesifik terhadap basil TB. 4) Tes Mantoux/Tuberkulin
Merupakan uji serologi imunoperoksidase memakai alat histogen staining untuk menentukan adanya IgG spesifik terhadap basil TB. 5) Teknik polymerase Chain Reaction
Deteksi DNA kuman secara spesifik melalui amplifikasi dalam meskipun hanya satu mikroorganisme dalam spesimen juga dapat mendeteksi adanya resistensi.
6) Becton Dikinson diagnostic instrument Sintem (BACTEC)
Deteksi Growth Indeks berdasarkan CO2 yang dihasilkan dari metabolisme asam lemak oleh mikrobakterium tuberculosis.
7) MYCODOT
Deteksi antibody memakain antigen liporabinomannan yang direkatkan pada suatu alat berbentuk seperti sisir plastik, kemudian dicelupkan dalam jumlah memadai maka warna sisir akan berubah.
8) Pemeriksaan Radiologi
Gambaran foto thorak yang menunjang didiagnosis TB Paru, yaitu : - Bayangan lesi terletak dilapangan paru atas satu segmen apical
lobus bawah
- bayangan berwarna (patchy) atau bercak nodular - adanya kavitas, tunggal atau ganda
- kelainan bilateral terutama dilapangan atas paru - adanya klasifikasi
- banyangan menetap pada foto ulang beberapa minggu kemudian - banyangan millie
2. Diagnosa Keperawatan
Diagnosa keperawatan adalah penilaian klinis tentang respons manusia terhadap gangguan kesehatan atau proses kehidupan, atau kerentanan respon dari seorang individu, keluarga, kelompok, atau komunitas (Herdman, 2015).
a. Bersihan jalan nafas tidak efektif berhubungan dengan paningkatan produksi sputum.
DS : klien mengatakan ''batuk berdahak, tidak bisa mengeluarkan dahak, auskultasi terdengar suara ronchi''
DO : klien tampak batuk, suara terdengar serak
b. Gangguan pertukaran gas berhubungan dengan ketidakseimbangan ventilasi-perfusi.
DS : klien mengatakan ''nafas terasa sesak, susah tidur, batuk-batuk''
DO : klien tampak sesak, takipnea, menggunakan alat bantu otot pernafasna, nafas cuping hidung
c. Ketidakseimbanngan nutrisi kurang dari kebutuhan tubuh berhubungan dengan intake yang tidak adekuat.
DS : klien mengatakan ''nafsu makan berkurang, mengeluh mual, badan terasa lemas''
DO : klien tampak makan tidak habis, mengalami penurunan BB, tampak lemah
d. Resiko penyebaran infeksi berhubungan dengan kurangnya pengetahuan untuk mencegah paparan dari kuman patogen.
DS : klien mengatakan ''sering kontak dengan orang lain, jika batuk didepan orang lain tidak menutup mulut, tidak menggunakan masker, membuang dahak pada plastic yang diikat dan dibuang ketempat sampah''
DO : hasil ronthen thorak positif, BTA positif, batuk didepan orang lain tanpa menutup mulut
e. Resiko gangguan harga diri berhubungan dengan image negatif tentang penyakit.
3. Perencanaan Keperawatan
Perencanaan keperawatan pada TB paru menurut Yasmara & Nursiswanti (2016):
a. Bersihan jalan nafas tidak efektif berhubungan dengan peningkatan produksi sputum.
Tujuan : jalan nafas efektif Kriteria Hasil :
- Pasien mengatakan bahwa batuk berkurang/hilanng, tidak ada sesak dan secret berkurang
- Suara nafas normal (vesikuler) - Fekuensi nafas 16-20 kali per menit - Tidak ada dyspnea
Rencana tindakan :
1) Kaji fungsi respirasi antara lain suara, jumlah, irama dan kedalaman napas serta catatan pula apabila menggunakan bantuan otot nafas tambahan.
Rasional : adanya perubahan fungsi respirasi dan penggunaan otot tambahan menandakan kondisi penyakit yang masih dalam kondisi penanganan penuh.
2) Catat kemampuan untuk mengeluarkan sekret/batuk secara efektif.
Rasional : ketidakmampuan mengeluarkan sekret menjadikan timbulnya penumpukan berlebihan pada saluran pernafasan.
3) Atur posisi tidur semi fowler, bantu berlatih batuk secara efektif dan tarik nafas dalam.
4) Rasional : posisi semi fowler/fowler memberikan kesempatan paru-paru berkembang secara maksimal akibat diafragma turun kebawah. Batuk efektif mempermudah ekspektorasi mukus.
5) Bersihkan sekret dari dalam mulut dan trakea, suction jika memungkinkan.
Rasional : dalam kondisi sesak cenderung untuk bernafas melalui mulut yang tidak ditindak lanjuti akan mengakibatkan stomatitis.
6) Berikan minum kurang lebih 2.500 ml/hari, anjurkan minum dalam kondisi hangat jika tidak ada kontraindikasi.
Rasional : air digunakan untuk menggantikan keseimbangan cairan tubuh akibat cairan banyak keluar melalui pernafasan. Air hangat akan mempermudah pengenceran sekret melalui proses konduksi yang mengakibatkan arteri pada area sekitar leher vasodilatasi dan mempermudah cairan dalam pembuluh darah dapat diikat oleh mukus/sekret.
7) Kolaborasi
a) Berikan O2 udara inspirasi yang lembab
Rasional : berfungsi meningkatkan kadar tekanan parsial O2 dan saturasi O2 dalam darah.
b) Berikan nukolitik, bronkodilator
Rasioanl : berfungsi untuk mengencerkan dahak, memperlebar saluran pernafasan.
b. Gangguan pertukaran gas berhubungan dengan ketidakseimbangan ventilasi-perfusi.
Tujuan : tidak terjadi gangguan pertukaran gas Kriteria Hasil :
- Tidak ada sianosis dan dispneu
- Tanda-tanda vital dalam rentan normal
- Menunjukkan perbaikan ventilasi dan oksigenasi jaringan adekuat AGD dalam rentang normal
Rencana tindakan :
1) Kaji dyspnea, takipnea, suara nafas abnormal, peningkatan upaya pernafasan keterbatasan ekspansi dinding dada keletihan.
Rasional : TB Paru meningkatkan efek luas pada paru dari bagian kecil bronkopneumonia sampai inflamasi difus yang luas, nekrosis, efusi pleura, fibrosis yang luas. Efeknya terhadap pernafasan bervariasi dari gejala ringan, dyspnea berat, sampai distress pernafasan.
2) Catat sianosis atau perubahan warna kulit, termasuk membrane mukosa dan bantalan kuku.
Rasional : akumulasi sekret dan berkurangnya jairngan paru yang sehat dapat mengganggu oksigenasi organ vital dan jaringan tubuh.
3) Demonstrasikan dan dorong pernafasan dengan mendorong bibir selama ekshalasi.
Rasional : membuat tahanan melawan udara luar untuk mencegah kolaps atau penyempitan jalan nafas, sehingga membantu menyebar udara melalui paru dan menghilangkan atau menurunkan nafas pendek.
4) Tingkatkan tirah baring, atau batasi aktivitas dan bantu aktivitas perawatan diri sesuai kebutuhan.
Rasional : menurunkan pernafasan dapat menurunkan beratnya gejala. 5) Kolaborasikan dengan pantau AGD dan oksimetri nadi, dan beri oksigen
sesuai kebutuhan.
Rasional : mencegah pengeringan membrane mukosa, membantu pengenceran sekret.
c. Ketidakseimbangan nutrisi kurang dari kebutuhan tubuh berhubungan dengan intake yang tidak adekuat.
Tujuan : nutrisi tidak kurang/seimbang Kriteria Hasil :
- Mual hilang/berkurang - Nafsu makan meningkat
- Berat badan tidak mengalami penurunan drastis dan cenderung stabil - Hasil analisis laboratorium dalam rentang normal
Rencana tindakan :
1) Dokumentasikan status nutrisi pasien, catat turgor kulit, berat badan saat ini, tingkat kehilangan berat badan, integritas mukosa mulut, nausea. Rasional : menjadi data fase focus untuk menentukan rencana tindakan selanjutnya.
Rasional : meningkatkan kenyamanan daerah mulut sehingga akan meningkatkan perasaan nafsu makan.
3) Anjurkan makan sedikit tapi sering dengan diet TKTP.
Rasional : meningkatkan intake makan dan nutrisi pasien, terutama kadar protein tinggi yang dapat meningkatkan mekanisme tubuh dalam proses penyembuhan.
4) Kolaborasikan.
a) Anjurkan kepada ahli gizi untuk menentukan komposisi diet. Rasional : menentukan kebutuhan nutrisi yang tepat bagi pasien. b) Monitor pemeriksaan laboratorium, misal : BUN, serum protein, dan
albumin.
Rasional : mengontrol keefektifan tindakan terutama dengan kadar protein darah.
5) Berikan vitamin sesuai indikasi.
Rasional : meningkatkan komposisi tubuh akan kebutuhan vitamin dan nafsu makan pasien.
d. Resiko penyebaran infeksi berhubungan dengan tidak adekuatnya mekanisme pertahanan diri, kurang pengetahuan.
Tujuan : penyebaran infeksi tidak terjadi selama perawatan. Kriteria Hasil :
- Tidak muncul tanda-tanda infeksi lanjutan
- Pasien dapat menunjukkan perilaku sehat (menutup mulut ketika batuk atau bersin)
- Tidak ada anggota keluarga/orang terdekat yang tertular penyakit seperti penderita.
Rencana tindakan :
1) Kaji patologi penyakit potensial penyebaran infeksi melalui droplet selama batuk, bersin, meludah, berbicara, tertawa.
Rasional : untuk mengetahui kondisi nyata dari maslah pasien fase indikasi tidak berarti tubuh pasien sudah terbebas dari kuman tuberculosis.
2) Identifikasi resiko penularan kepada orang lain seperti anggota keluarga dan teman dekat. Instruksikan kepada pasien jika batuk/bersin maka ludahkan ke tissue.
Rasional : mengurangi risiko anggota keluarga untuk tertular dengan penyakit yang sama dengan pasien.
3) Anjurkan menggunakan tissue untuk membuang sputum. Memreview pentingnya mengontrol infeksi, misalnya dengan menggunakan masker. Rasional : penyimpanan sputum pada wadah yang terdesinfeksi dan penggunaan masker dapat meminimalkan penyebaran infeksi melalui droplet.
4) Monitor suhu sesuai indikasi
Rasional : peningkatan suhu menandakan terjadinya infeksi sekunder. 5) Kolaborasi
a) Dalam pemberian agen antiinfeksi sesuai indikasi.
Rasional : kombinasi agen antiinfeksi digunakan contohnya 2 obat primer atau satu primer tambah 1 dan obat sekunder.
b) Awasi pemeriksaan laboratorium contoh hasil sputum.
Rasional : pasien yang mengalami 3 usapan negativ, perlu menanti program obat, dan simtomatik akan diklssifikasikan tidak menyebar.
e. Resiko gangguan harga diri berhubungan dengan image negatif tentang penyakit.
Tujuan : harga diri pasien dapat terjaga/tidak terjadi gangguan harga diri. Kriteria Hasil :
1) Pasien mendemonstrasikan /menunjukkan apek positif dari dirinya 2) Pasien mampu bergaul dengan orang lain tanpa merasa malu. Rencana tindakan :
1) Kaji ulang konsep diri pasien.
Rasional : mengetahui aspek diri yang negatif dan positif, memungkinkan perawat menentukan rencana lanjutan.
2) Berikan penghargaan pada setiap tindakan yang mengarahkan kepada peningkatan harga diri.
Rasional : pujian dan perhatian akan meningkatkan harga diri pasien. 3) Jelaskan tentang kondisi pasien.
Rasional :
Pengetahuan tentang kondisi diri akan menjadi dasar bagi pasien untuk menentukan kebutuhan bagi dirinya.
4) Libatkan pasien dalam setiap kegiatan.
Rasional : perlibatkan pasien dalam kegiatan akan meningkatkan mekanisme koping pasien dalam menangani masalah.
4. Pelaksanaan Keperawatan
Implementasi adalah pelaksanaan dari rencana intervensi untuk mencapai tujuan yang spesifik. Tahap implementasi dilakukan sesuai rencana menggunakan berbagai media dan sumber yang tersedia disekitar pasien. Setelah rencana intervensi disusun kemudian ditunjukan kepada perawat untuk membantu klien mencapai tujuan yang diharapkan. Oleh karena itu, rencana intervensi yang spesifik dilaksanakan untuk memodifikasi faktor-faktor yang mempengaruhi masalah kesehatan klien. Dalam pelaksanaan keperawatan TB terdapat beberapa tindakan prioritas yang dapat dilakukan menurut Kemenkes RI (2014) :
a. Meningkatkan/mempertahankan ventilasi
b. Mencegah penyebaran infeksi pada pasien lain, keluarga dan tenaga kesehatan lain termasuk perawat dan dokter.
c. Memberikan minum air hangat, latihan batuk efektif, latihan nafas dalam, inhalasi sederhana bisa produksi sputum banyak dan kental.
d. Memberikan nutrisi sesuai kebutuhan tubuh dan mengajarkan cara-cara memenuhi nutrisi sesuai kebutuhan tubuh.
e. Menciptakan lingkungan yang nyaman. f. Mengajarkan etika batuk.
g. Mendukung perilaku hidup sehat dan meningkatkan strategi koping efektif untuk mempertahankan kesehatan.
h. Memberikan informasi tentang penyakit/prognosis dan kebutuhan pengobatan.
i. Memastikan pengobatan tunas, memantau perkembangan pengobatan, mengidentifikasi efek samping obat dan memberikan alternative untuk mengatasi efek samping pengobatan.
j. Melakukan kolaborasi dalam pemberian obat dan OAT.
5. Evaluasi Keperawatan
Evaluasi dapat dilakukan pada tahap proses dan tahap akhir. Evaluasi menilai perubahan status kesehatan pasien sebagai hasil dari intervensi keperawatan. Indikator evaluasi tahap proses diantarannya tidak ada rochi, tidak sesak, perubahan kualitas makan, perubahan kualitas tidur, harga diri meningkat, sementara indikator evaluasi tahap akhir terjadi kenaikan berat badan, pasien patuh minum obat sesuai program, pasien tidak drop out, pasien sembuh dinyatakan dengan hasil ronthen thorak dan BTA negative. (Kemenkes RI, 2014)