6
BAB II
TINJAUAN PUSTAKA
A. Asma1. Definisi Asma
Asma adalah gangguan kronik pada saluran napas yang mengalami
peradangan kronik bersifat hiperresponsif bila terangsang oleh faktor
resiko tertentu sehingga membuat jalan napas terhambat dan membuat
aliran udara pun ikut terhambat karena adanya konstriksi bronkus, mukus,
dan adanya proses peradangan yang meningkat (Almazini, 2012).
Menurut data World Health Organization tahun 2021, penyakit asma
merupakan salah satu penyakit pernapasan tidak menular yang ditandai
dengan serangan sesak napas dan mengi yang berulang. Gejala dapat
terjadi beberapa kali dalam sehari atau minggu pada penderita. Ketika
terjadi serangan asma, saluran bronkial akan membengkak, sebingga
menyebabkan saluran udara akan mengalami penyempitan dan
mengurangi aliran udara yang masuk dan keluar dari paru-paru. Gejala
penyakit asma yang sering mengalami kekambuhan akan menyebabkan
seseorangan mengalami kesulititan untuk tidur, sehingga terjadi kelelahan
di siang hari yang akan mengakibatkan berkurangnya tingkat aktivitas,
serta memberikan efek untuk absen dari kegiatan di sekolah dan kerja.
Namun, demikian penyakit asma memiliki tingkat kematian yang tidak
terlalu tinggi jika dibandingkan dengan penyakit kronis lainnya. Faktor
risiko terbesar pada perkembangan penyakit asma adalah kombinasi dari
Menurut Global Initiative for Asthma (2020) penyakit asma
merupakan penyakit pernapasan kronis yang umum menyerang 1-18%
populasi di berbagai negara. Penyakit asma ditandai dengan berbagai
gejala mengi, sesak napas, dada, dan batuk, serta terbatasnya aliran
pernapasan.
Menurut Kementerian Kesehatan Republik Indonesia tahun 2018
penyakit asma merupakan kondisi peradangan kronik pada saluran napas
yang mengakibatkan menyempitnya saluran napas (hiperaktivitas
bronkus) sehingga terjadi gejala episodik berulang seperti mengi, sesak
napas, dada terasa berat, dan batuk terutama pada malam atau dini hari,
namun penyebab pasti dari penyakit asma belum diketahui.
2. Etiologi Penyakit Asma
Menurut National Heart, Lung and Blood Institute (NIH) (2020)
penyebab pasti penyakit asma tidak diketahui dan mungkin berbeda pada
tiap individu. Namun, penyakit asma sering kali menjadi respon dari
sistem imun terhadap paru-paru, secara normal sistem imun tubuh
memberikan respon terhadap zat yang terdapat di lingkungan atau yang
disebut dengan alergen. Ketika seseorang menghirup alergen, sistem imun
pada saluran pernapasan memberikan reaksi terhadap alergen dengan
menimbulkan peradangan. Peradangan menyebabkan saluran pernapasan
membengkak dan menyempit, serta mungkin menghasilkan lendir lebih
banyak, sehingga hal-hal tersebut dapat menyebabkan kesusahan
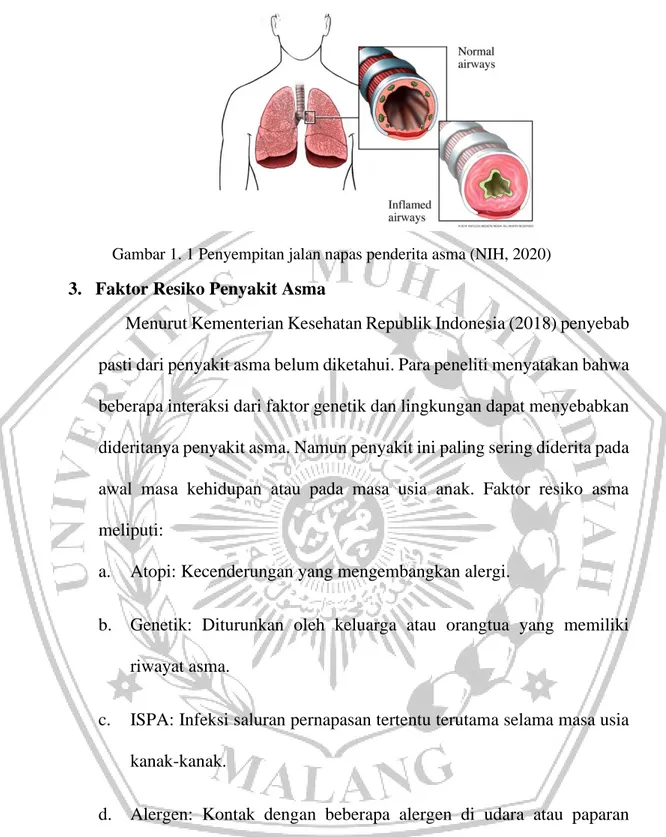
Gambar 1. 1 Penyempitan jalan napas penderita asma (NIH, 2020) 3. Faktor Resiko Penyakit Asma
Menurut Kementerian Kesehatan Republik Indonesia (2018) penyebab
pasti dari penyakit asma belum diketahui. Para peneliti menyatakan bahwa
beberapa interaksi dari faktor genetik dan lingkungan dapat menyebabkan
dideritanya penyakit asma. Namun penyakit ini paling sering diderita pada
awal masa kehidupan atau pada masa usia anak. Faktor resiko asma
meliputi:
a. Atopi: Kecenderungan yang mengembangkan alergi.
b. Genetik: Diturunkan oleh keluarga atau orangtua yang memiliki
riwayat asma.
c. ISPA: Infeksi saluran pernapasan tertentu terutama selama masa usia
kanak-kanak.
d. Alergen: Kontak dengan beberapa alergen di udara atau paparan
beberapa infeksi virus ketika sistem kekebalan tubuh sedang dalam
masa perkembangan.
Menurut National Heart, Lung, and Blood Institute (2020) penyakit
dialami ketika usia anak. Terkadang penyakit asma berkembang ketika
usia dewasa, terutama pada wanita. Meskipun demikian, faktor penyebab
munculnya penyakit asma antara lain adalah
a. Lingkungan
b. Riwayat keluarga atau genetik
c. Kondisi medis lain
d. Ras atau etnis
e. Jenis kelamin
4. Patogenesis dan Patofisiologi Penyakit Asma
Menurut Rahajoe et al., (2016) penyakit asma merupakan proses
perkembangan alergen-IgE spesifik di awal kehidupan dan menjadi faktor
resiko munculnya asma, di negara-negara maju. Terjadi karena inflamasi
kronik yang khas pada dinding saluran pernapasan, sehingga
menyebabkan reaktivitas saluran pernapasan dan mengakibatkan
terhambatnya aliran udara yang menyempit. Perubahan terjadi karena
adanya inflamasi pada saluran pernapasan berupa aktivitas sel mast,
eosinophil, magrofag, dan sel limposit T pada mukosa dan lumen dan bisa
terjadi meskipun asma tidak menunjukan gejala. Gambaran klinis tersebut
berkaitan dengan derajat keparahan asma. Dengan adanya inflamasi
kronik, perlukaan epitel bronkus merangsang proses reparasi saluran
pernapasan dan menyebabkan perubahan fungsional dan struktural atau
penebalan yang tidak normal di saluran pernapasan yang disebut
a. Patogenesis
1) Mekanisme Imunologi Inflamasi Saluran Pernapasan
Sebanyak 40% penderita asma umumnya dikaitkan dengan
atopi melalui mekanisme IgE-dependent. Terdapat dua macam
T-hyeper (Th1 dan Th2), limfosit subtype CD4+ dalam produksi
sitokin. Walau, limfosit T mensekresi interleukin-3 (IL-3) dan
granulocyte-macrophage colony-stimulating factor (GM-CSF),
Th1 memproduksi IL-2, IF-γ dan TNF ꞵ dan Th2 yang
memproduksi sitokin berperan terjadinya asma seperti 4,
IL-5, IL-9, IL-13, dan IL-16 bertanggung jawab terhadap reaksi
hipersensitivitas tipe fase lambat atau cell-mediated.
Awal terjadainya respon imun karena aktivitasi limfosit T
oleh antigen yang melibatkan molekul major histocompability
complex (MHC kelas II pada sel T CD4+ dan MHC kelas 1 di sel
T CD8+). Sel dendritik Antigen Presenting Cell (APC) dalam
saluran pernapasan, terbentuk oleh prekursornya sumsum tulang
belakang, membentuk jaringan luas dan sel yang saling terhubung
di epitel saluran pernapasan. Setelah itu, sel-sel berpindah ke
daerah sel limfoid berkumpul di bawah oleh pengaruh GM-CSF
adalah sitokin yang terjadi karena aktivitas sel epitel, fibroblast,
sel T, magrofag, dan sel mast. Kemudian antigen ditangkap, sel
limfosit. Di lokasi tersebut, karena adanya pengaruh sitokin yang
lainnya, sel dendritik matang sebagai APC efektif. Sel dendritic
mendorong polarisasi sel T naïve-Th0 ke Th2 mengkoordinir
sekresi sitokin yang masuk dalam cluster gen 5q31-33 (IL-4
genecluster).
Gambar 1. 2 Patogenesis asma (GINA, 2002; Raharjoe et al., 2016)
Karena eosinophil dan limfosit yang teraktivasi pada biopsi
bronkus pada pasien asma atopi dan non-atopi wheezing
mengindikasi ada interaksi sel limfosit T-eosinofil sangat penting
dan diperkuat adanya temuan sel yang mengekspresikan IL-5 pad
biopsy bronkus pada seseorang yang memiliki asma atopi.
Adanya jumlah mukosa pada saluran pernapasan berkaitan
dengan aktivitas sel limfosit T dan eosinophil (Rahajoe et al.,
2) Inflamasi Akut dan Kronik
Pasien dengan alergi yang terkena paparan alergen inhalasi
akan mengalami respon alergi fase cepat kemudian dapat
menimbulkan respon fase lambat. Respon fase cepat disebabkan
oleh aktifnya sel yang sensitive karena alergen IgE-spesifik
terutama pada sel must dan magrofag.
Penderita asma yang memiliki alergi kuat terhadap
munculnya asma, basophil juga turut berperan. Hubungan sel
dengan IgE menjadi reaksi biokimia serial yang mampu
menghasilkan sekresi preteolitik, enzim glikolitik, mediator
newly generated, heparin, dan histamine, seperti oksigen reaktif,
adenosine, leukotriene, prostaglandin. Sehingga menyebabkan
kontraksi yang terdapat pada otot polos saluran napas dan
menstimulus hipersekresi mucus, saraf aferen, kebocoran
mikrovaskuler, dan vasodilatasi.
Pada reaksi fase lambat selama terjadinya pajanan alergen,
aktivitas sel pada saluran pernapasan menghasilkan sitokin
menuju sirkulasi sehingga terjadinya rangsangan yang
menyebabkan lepasnya leukosit proinfalamasi terutama pada sel
prekursornya dan eosinophil dari sumsum tulang belakang
3) Remodelling Saluran Pernapasan
Suatu rangkaian yang mengakibatkan deposisi jaringan yang
menghubungkan dan merubah struktur di saluran napas melalui
suatu proses maturasi struktur sel dan diferensiasi. Kombinasi
kerusakan sel epitel, perbaikan epitel berlanjut, produksi yang
lebih faktor pertumbuhan profibrotik/transforming growth
factors (TGF-ꞵ), proliferasi serta diferensiasi fibroblast yang
berubah menjadi miofibroblas dipercaya menjadi proses
terpenting tejadinya remodelling.
Umumnya, saluran pernapasan pada penderita asma
menunjukan terjadinya perubahan stuktur yang bervariasi dan
menyebankan adanya penebalan dinding pada saluran
pernapasan. Asma dipercaya sebagai salah satu obstruksi saluran
pernapasan yang bersifat revesible. Reversibilitas yang
menyeluruh dapat dilihat dengan mengunakan spirometri pasca
terapi inhalasi steroid. Namun, terdapat beberapa pasien
penderita asma mengalami obstruksi saluran pernapasan residual
yang bisa terjadi dan tidak menunjukan gejala, ini menunjukan
adanya remodelling saluran pernapasan (Rahajoe et al., 2016).
b. Patofisiologis Asma
1) Obstruksi Saluran Pernapasan
Adanya inflamasi pada saluran pernapasan membuat
mengakibatkan penyumbatan pada saluran pernapasan sehingga
menyebabkan terbatasnya aliran udara yang mampu kembali,
baik secara spontan ataupun pasca pengobatan.
Faktor utama yang mempengaruhi obstruksi saluran
pernapasan disebabkan oleh kontraksi otot polos bronkus yang
terprovokasi oleh lepasnya agonis (tripatase, histamine,
leukotriene C4 dan prostaglandin D2 dari sel mast, asetikolin dari
saraf eferen postganglionic, dan neuroeotida dari saraf aferen)
dari sel inflamasi. Adanya penebalan dinding saluran pernapasan
memperkuat kontrasi otot polos yang terjadi karena edema akut,
hyperplasia, infiltasi sel inflamasi, remodelling dan hipertrofi
kronik otot polos, sel-sel sekretori, vascular, serta deposisi
matriks diding saluran pernapasan. Hambatan lainnya yang
disebabkan oleh sel goblet dan protein plasma, kelenjar
submukosa yang keluar melalui mikrovaskuler bronkus, dan
debris selular yaitu jumlah produksi secret yang berlebihan,
lengket, dan kental. Perubahan patologis pada bronkus terjadi di
saluran pernapasan. Penyebab timbulnya inflamasi terjadi karena
banyak faktor seperti stress, aktivitas fisik, alergen, dll (Rahajoe
et al., 2016).
2) Hiperreaktivasi Saluran Pernapasan
Mekanisme yang bertanggung jawab terjadinya reaktivitas
berhungungan dengan adanya perubahan pada otot polos saluran
pernapasan (hipertrofi dan hiperplasi) yang terjadi secara
sekunder dan menyebabkan terjadinya perubahan kontraktilitas.
Hal lain, adanya inflamasi di dinding saluran penapasan terutama
daerah peribronkial dapat memperparah penyempitan saluran
pernapasan selama terjadi kontraksi otot polos.
Hipereaktivitas bronkus dapat dites dengan stimulus aerosol
histamine atau metakolin dengan dosis ditinggikan secara
progresif dan setelah itu dilakukan pengukuran perubahan fungsi
paru (PFR atau FEV1). Jika hasilnya menunjukan adanya
penurunan FEV1 20% pada konsentrasi histamine kurang dari 8
mg% maka bisa dikatakan hiperreaktif (Rahajoe et al., 2016).
5. Manifestasi Klinis Asma
Menurut Padila (2013), manifestasi klinis yang dapat ditemui pada
penderita asma, antara lain:
a. Stadium Dini
1) Faktor-Faktor Hipersekresi Lebih Menonjol
a) Batuk berdahak baik disertai dengan pilek atau tidak
b) Wheezing belum tampak
c) Ronchi basah halus di serangan kedua atau ketiga yang
biasanya hilang timbul
e) Belum tampak kelainan bentuk thorax
f) BGA belum patologis
2) Faktor Spasme Bronchioles dan Edema yang Lebih Dominan
a) Munculnya sesak napas disetai atau tidak disertai sputum
b) Wheezing
c) Penurunan tekanan parsial O2
d) Ronchi basah bila terdapat hipersekresi
b. Stadium Lanjut/Kronik
1) Batuk, ronchi
2) Sputum lengket dan sulit dikeluarkan
3) Sesak napas berat dan dada seperti tertekan
4) Suara napas lemah bahkan tak terdengar (silent chest)
5) Thorax tampak barel chest
6) Sianosis
7) Terlihat tarikan otot stenorkleidomastoideus
8) BGA Pa O2 kurang 80%
9) Hipokapea dan alkalosis hingga asidosis respiratorik
6. Klasifikasi Asma
Adapun klasifikasi fenotip asma menurut Global Initiative of
Asthma (2018), sebagai berikut:
1) Asma non alergi
2) Asma alergi
3) Asma dengan obesitas
4) Asma dengan hambatan aliran udara yang menetap
5) Asma onset lambat
b. Klasifikasi Asma Berdasarkan Gambaran Klinis
Menurut Global Initiative of Asthma (2018) klasifikasi asma
berdasarkan gambaran klinis adalah sebagai berikut:
Tabel 2. 1 Klasifikasi derajat berat asma berdasarkan gambaran klinis (sebelum pengobatan) (GINA, 2018). Derajat Asma Gejala Gejala Malam Faal Paru I. Intermit-en Bulanan ▪ Gejala < 1 kali/minggu ▪ Tanpa gejala diluar serangan ▪ Serangan singkat ≤ 2 kali/bulan APE ≥ 80% ▪ VEP1 ≥ 80% nilai prediksi ▪ APE ≥ 80% nilai terbaik ▪ Variabilitas APE < 20% II. Persisten Ringan Mingguan ▪ Gejala > 1 kali/minggu, tetapi < 1 kali/hari ▪ Serangan dapat mengganggu < 2 kali/bulan APE ≥ 80% ▪ VEP1 ≥ 80% nilai prediksi ▪ APE ≥ 80% nilai terbaik ▪ Variabilitas APE 20-30%
aktivitas & tidur ▪ Membutuhkan bronkodilator setiap hari III. Persisten Sedang Harian ▪ Gejala setiap hari ▪ Serangan dapat mengganggu aktivitas & tidur ▪ Membutuhkan bronkodilator setiap hari >1kali/ming-gu APE 60-80% ▪ VEP1 60-80% nilai prediksi ▪ APE 60-80% nilai terbaik ▪ Variabilitas APE > 30% IV. Persisten Berat Kontinyu ▪ Gejala terus menerus ▪ Sering kambuh ▪ Aktivitas fisik terbatas Sering APE ≤ 60% ▪ VEP1 ≤ 60% nilai prediksi ▪ APE ≤ 60% nilai terbaik ▪ Variabilitas APE > 30%
Tabel 2. 2 Klasifikasi derajat asma dalam pengobatan (GINA, 2018) Gejala dan Faal Paru
dalam Pengobatan Tahap I Intermiten Tahap 2 Pesisten Ringan Tahap 3 Persisten Sedang Tahap I: Intermiten ▪ Gejala < 1 kali/minggu ▪ Serangan singkat ▪ Gejala malam <2 kali/bulan
▪ Faal paru normal di luar serangan
Intermiten Persisten Ringan Persisten Sedang
Tahap II: Persisten Ringan
Persisten Ringan
Persisten Sedang Persisten Berat
▪ Gejala > 1 kali/minggu, tetapi < 1 kali/hari ▪ Gejala malam > 2 kali/bulan, tetapi 1 kali/minggu ▪ Faal paru normal di
luar serangan Tahap III: Persisten Berat
▪ Gejala setiap hari ▪ Serangan
mempengaruhi aktivitas & tidur ▪ Gejala malam > 1 kali/minggu ▪ 60%<VEP1<80% nilai prediksi ▪ 60%<VEP1<80% nilai terbaik Persiten Sedang
Persisten Berat Persisten Berat
Tahapan IV: Persisten Berat
▪ Gejala terus menerus ▪ Serangan sering ▪ Gejala malam sering ▪ VEP1 ≤ 60% nilai
prediksi, atau APE ≤ 60% nilai terbaik
Persisten Berat
Persisten Berat Persisten Berat
7. Penatalaksanaan Asma
a. Prinsip Penatalaksanaan Asma
Menurut National Heart, Lung, and Blood Institute (2020)
penanganan yang dilakukan ditujukan untuk menangani dan
yang diberikan juga tergantung pada usia, tingkat penyakit asma yang
diderita, dan respon terhadap pemberian penanganan.
Penatalaksanaan asma menurut GINA (2002, dalam Yuliati &
Djajalaksana, 2017), yaitu
1) Medikasi/ Farmakologi (Obat-obatan)
a) Controllers (Pengontrol)
Diberikan kepada pasien guna mengontrol asma dalam
jangka panjang, diberikan setiap hari pada asma persisten.
Jenis-jenis controllers, antara lain:
(1) ICS (Inhaled Corticoseroids) untuk mengurangi respon
peradangan tubuh baik berupa hidup atau oral (pil)
(NHLBI, 2020).
(2) ICS/LABA (Long Acting Bronchodilator) guna menjaga
saluran udara tetap terbuka dengan mencegah adanya
penyempitan (NHLBI, 2020).
(3) LTRA (Leukotrine Receptor Antagonist) /Leukotrine modifiers. Bertujuan untuk mengurangi peradangan dan
menjaga saluran napas tetap terbuka.
(4) Anti-IgE
(5) Metilsantin (Teofilin)
(7) Long Acting Anticholinergic
b) Reliever (Pelega)
Berguna untuk dilatasi jalan napas melalui relaksasi otot
polos dan menghambat bronkokonstriksi yang berlebih
namun tidak memperbaiki adanya inflamasi, contohnya yaitu
SABA (Short Acting Beta Agonist), short acting
anticholinergic, adrenalin, kortikosteroid sistemik,
aminofilin (PDPI 2007; Yuliati & Djajalaksana, 2017).
2) Terapi Non-Farmakologi
a) Tidak merokok
b) Aktifitas fisik secara kontinyu
c) Mencegah terjadinya paparan alergen di lingkungan sekitar
(dalam ruangan ataupun luar ruangan)
d) Mencegah penggunaan obat yang akan memperparah kondisi
asma
e) Menurunkan berat badan atau diet sehat/ menjaga pola hidup
sehat
f) Mencegah/mengatasi terjadinya stres
B. Latihan Pernapasan
1. Definisi Latihan Pernapasan
Latihan pernapasan merupakan sebuah intervensi terapeutik yang
bertujuan mengatur pola pernapasan tertentu dan meningkatkan volume
paru-paru, membersihkan sekresi guna meningkatkan pertukan udara
sehingga mampu mengontrol sesak napas, meningkatkan kapasitas latihan,
mengurangi tekanan darah, obesitas, meredakan stress, serta mengontrol
rasa sakit ketika melahirkan (Solomen & Aaron, 2015).
Latihan pernapasan merupakan salah satu intervensi non-farmakologis
dalam pengobatan asma. Intervensi tersebut termasuk latihan pernapasan,
aktivitas fisik, dan strategi lain seperti berhenti merokok, menghindari
paparan alergen di lingkungan sekitar, penurunan berat badan, dan lain
sebagainya (GINA, 2018). Lebih lanjut, Holloway & Ram (2007, dalam
Warsono & Fahmi, 2016) menyatakan bahwa latihan pernapasan
merupakan salah satu teknik alternatif dalam teknik pernapasan pada asma
yang bertujuan untuk mengendalikan gejala asma, melatih teknik bernapas
dengan benar, mereleksasikan dan memperkuat otot-otot pernapasan, serta
mengefektikan ekspektorasi.
Latihan pernapasan dapat diklasifikasikan sebagai inspirasi dan
ekspirasi. Beberapa latihan pernapasan menekankan inspirasi sehingga
meningkatkan volume paru-paru, sedangkan yang lain menekankan pada
2. Jenis-Jenis Latihan Pernapasan
Menurut Thomas & Bruton (2014) latihan pernapasan untuk asma
secara garis besar terbagi menjadi 3 kelompok, yaitu latihan yang
ditujukan untuk memanipulasi pola pernapasan (latihan pernapasan
ulang), latihan yang ditujukan guna meningkatkan kekuatan dan atau daya
tahan otot pernapasan (latihan otot penapasan) dan latihan yang bertujuan
untuk meningkatkan kelenturan sangkar dada serta memperbaiki postur
tubuh (latihan muskuloskeletal).
Adapun beberapa latihan pernapasan yang bisa dilakukan oleh pasien
asma menurut antara lain adalah teknik pernapasan Buteyko, pernapasan
diafragma, metode Papworth, yoga, atau intervensi sejenis yang dapat
memanipulasi pola pernapasan (Bailey et al., 2016) pulasi pola
pernapasan.
a. Teknik Pernapasan Buteyko
Dikutip dari Asthma Respiratory Foundation NZ dan laman
healthline, teknik pernapasan Buteyko dikembangkan pertama kali
oleh seorang dokter dari Ukraina bernama Konstantin Buteyko pada
tahun 1950an. Metode napas terapeutik ini digunakan sebagai latihan
pernapasan berulang untuk mengendalikan kecepatan dan volume
napas yang membantu napas agar lebih pelan, tenang, dan efektif.
Teknik pernapasan ini berfokus pada pernapasan hidung, menahan
napas dan relaksasi. Teknik ini melatih pernapasan dengan cara
hidung atau diafargma normal. Hal ini ditujukan untuk menurunkan
volume menit pernapasan dan mengembalikan keseimbangan
metabolisme (Vagedes et al., 2020).
Manfaat dari teknik pernapasan ini adalah meningkatkan kontrol
pernapasan yang membantu untuk menghindari sesak napas dan
meningkatkan pola pernapasan yang lebih baik. Teknik ini dapat
memperbaiki dan mengelola berbagai kondisi termasuk penyakit
asma, gangguan kecemasan, dan masalah tidur.
b. Teknik Pernapasan Diafragma
Teknik pernapasan ini dapat membantu melatih penderita asma
untuk bernapas dengan memprioritaskan dan memaksimalkan
penggunaan otot perut ketika respirasi yang dapat meningkatkan
aliran udara yang keluar sehingga dapat meningkatkan puncak aliran
ekspirasi. Hal ini dapat meminimalkan CO2 yang terperangkap di
dalam alveoli yang menyebabkan difusi dan sesak napas. Selain itu,
teknik pernapasan diafragma tidak hanya memaksimalkan dan
meningkatkan aliran ekspirasi tetapi juga memaksimalkan hirupan
udara ketika inspirasi dengan penggunaan otot diafragma dan otot
perut agar proses ventilasi berjalan dengan lebih optimal (Wedri et al.,
2018). Manfaat dari teknik pernapasan ini adalah mengakibatkan
derajat keasaman (pH) menurun sehingga CO2 dalam arteri menurun
dan APE meningkat (Muttaqin, 2008; Kartikasari et al., 2019).
Imunoglobulin E (IgE) pada brokus serta menurunkan respon yang
berlebihan dari jalan napas (Widjanegara et al., 2015)
c. Teknik Pernapasan Papworth
Teknik pernapasan Papworth dikembangkan pertama kali pada
tahun 1960an. Teknik ini berfokus pada masalah disfungsional
pernapasan termasuk hiperventilasi dan hiperinflasi yang sering
dijumpai pada penderita asma. Siklus sesak napas dan mengi yang
sering kali disertai dengan kecemasan dan diperparah oleh mekanisme
fisiologis yang komplek. Teknik ini dapat mengurangi gejala asma,
kecemasan, dan gejala yang timbul akibat hipokapnia (Holloway &
West, 2007).
d. Yoga
Yoga merupakanteknik yang mengatur dan mengendalikan napas
(tarikan napas, hembusan napas, napas berhenti). Latihan yoga dapat
dilakukan secara duduk ataupun berbaring. Dalam latihan pernapasan
yoga (pranayama), seseorang hanya menghirup maupun
mengeluarkan napas melalui hidung, kecuali dalam situasi khusus.
Posisi/pose yang baik untuk melakukan latihan pernafasan yoga
(pranayama) adalah pose sukhasana, padmasana, sidhasana, dan
vajrasana. Dilakukan minimal 10-15 menit (Sindhu, 2015).
3. Prosedur Latihan Pernapasan
Latihan pernapasan pada dasarnya merupakan modifikasi dari pola
kehidupan sehari-hari atau ketika mengalami gejala asma dengan
membantu bagaimana cara bernapas dengan pola pernapasan yang lebih
baik. Prosedur latihan pernapasan biasanya memperhatikan volume tidal
dan menit, relaksasi hembusan, olahraga di rumah, modifikasi pola
pernapasan, pernapasan hidung, menahan napas, serta pernapasan rusuk
bagian bawah dan perut (Courtney et al., 2019).
Target dari perlakuan latihan pernapasan yang tepat adalah dimensi
biokimia, biomekanik, atau psikofisiologis dari gangguan pernapasan,
pengendalian asma, penggunaan obat-obatan, gejala gangguan
pernapasan, dan kualitas hidup dapat ditingkatkan. Dimensi biokimia dan
biomekanik dapat merespons latihan pernapasan ketika mereka mencapai
hiperventilasi, kontrol volume pernapasan, relaksasi otot pernapasan
hipertonik, dan mengajari pasien untuk mengadopsi pola pernapasan yang
lebih normal, serta apakah mereka mengalami dispnea atau tidak.
Mengenai dimensi psikofisiologis pernapasan disfungsional, latihan
pernapasan berulang dapat mencakup aspek-aspek penting yang
melibatkan teknik relaksasi, alat regulasi diri emosional dan mental untuk
mengurangi hiperarousal dan kecemasan (Courtney, 2017).
Berikut merupakan penjabaran prosedur dari beberapa teknik
pernapasan untuk penderita asma:
a. Teknik Pernapasan Buteyko
Dilakukan untuk menormalkan pola pernapasan saat istirahat dan
untuk mengontrol pernapasan serta membatasi hiperventilasi ketika
pada awal serangan asma atau disebut “pernapasan lambat” (Austin,
2013). Teknik pernapasan buteyko ini menggabungkan pernapasan
hidung, control pause, dan diafragma (Sutrisna et al., 2018).
Langkah 1: Tes pernapasan “control pause”
1) Duduk di kursi dengan posisi tegak dan memposisikan tubuh
dengan baik, merilekskan bahu dan sandarkan punggung ke
sandaran kursi.
2) Tidak mengubah pola pernapasan sebelum control pause. Tarik
napas perlahan (2 detik) dan keluarkan perlahan (3 detik). Tahan
hidung bila perlu pegang hidung untuk mencegah terjadinya
udara masuk ke saluran napas.
3) Hitung beberapa detik sampai dapat bertahan dengan nyaman
sebelum perlu mengambil napas kembali.
4) Hembuskan melalui hidung dan tarik kembali memalui hidung.
5) Tidak boleh menahan napas terlalu lama karena hal ini dapat
menyebabkan pasien mengambil napas dalam-dalam.
Langkah 2: Shallow Breathing/ Bernapas Dangkal
1) Duduk tegak
2) Pantau jumlah udara yang masuk melalui lubang hidung, dengan
meletakkan jari dibawah hidung secara horizontal. Jari harus
hingga mampu merasakan aliran udara, tetapi tidak terlalu dekat
dan membuat aliran udara tesumbat.
3) Sekarang, hirup sedikit udara dari lubang hidung. Contohnya,
Tarik napas yang cukup untuk mengisi saluran udara. Tarik napas
dalam sekejap (1 cm) dalam setiap napas.
4) Saat mengeluarkan napas, anggap jari anda seperti bulu. Udara
yang keluar dengan lembut ke jari sehingga membuat bulu tidak
bergerak
5) Saaat menghembuskan napas, semakin hangat udara yang
dirasakan itu lebih besar dari napas anda. Konsentrasi untuk
mengurangi jumlah yang keluar dan merasakan pada jari.
6) Saat mengurangi jumlah udara hangat ke jari, anda mulai
merasakan kebutuhan atau keinginan akan udara.
7) Usahakan untuk mempertahankan kebutuhan udara selama kurang
lebih 4 menit.
Langkah 3: Menyatukan step 1 dan 2
1) Lakukan control pause
2) Mengurangi napas selama 4 menit
3) Tunggu 2 menit dan lakukan control pause
4) Mengurangi napas selama 4 menit
6) Mengurangi napas selama 4 menit
7) Tunggu 2 menit dan lakukan control pause
8) Mengurangi napas selama 4 menit
9) Tunggu 2 menit dan lakukan control pause
b. Teknik Pernapasan Diafragma (Kartikasari et al., 2019)
1) Teknik pernapasan diafragma dimulai dengan mengatur posisi
terlentang yang nyaman dengan bahu rileks
2) Tangan kiri diletakkan di tengah dada dan tangan kanan diletakkan
diperut (tepat di bawah iga)
3) Tarik napas melalui hidung dan biarkan perut menonjol sebesar
mungkin dan rasakan pergerakan tangan kanan terdorong ke atas
4) Hembuskan napas melalui bibir yang dirapatkan (dengan bibir
dimonyongkan seperti meniup lilin) sambil merasakan tangan kanan
menekan ke arah dalam dan atas abdomen
Gerakan tersebut diulang selama 1 menit diikuti masa istirahat 2
menit dan mengulangi sebanyak 5 kali selama 15 menit. Latihan
pernapasan diafragma dilakukan 2 kali/hari di pagi setelah sholat
shubuh dan setelah sholat ashar selama 2 minggu berturut-turut
dengan pengawasan motivator. Motivator ditunjuk dari keluarga
atau orang yang tinggal dalam satu rumah dengan pasien. Pada
minggu ke-2 subjek penelitian baik kelompok intervensi maupun
c. Teknik Pernapasan Diafragma (Kartikasari et al., 2019)
1) Teknik pernapasan diafragma dimulai dengan mengatur posisi
terlentang yang nyaman dengan bahu rileks
2) Tangan kiri diletakkan di tengah dada dan tangan kanan diletakkan
diperut (tepat di bawah iga)
3) Tarik napas melalui hidung dan biarkan perut menonjol sebesar
mungkin dan rasakan pergerakan tangan kanan terdorong ke atas
4) Hembuskan napas melalui bibir yang dirapatkan (dengan bibir
dimonyongkan seperti meniup lilin) sambil merasakan tangan
kanan menekan ke arah dalam dan atas abdomen
Gerakan tersebut diulang selama 1 menit diikuti masa istirahat 2
menit dan mengulangi sebanyak 5 kali selama 15 menit. Latihan
pernapasan diafragma dilakukan 2 kali/hari di pagi setelah sholat
shubuh dan setelah sholat ashar selama 2 minggu berturut-turut
dengan pengawasan motivator. Motivator ditunjuk dari keluarga atau
orang yang tinggal dalam satu rumah dengan pasien. Pada minggu
ke-2 subjek penelitian baik kelompok intervensi maupun kelompok
kontrol diukur kembali APE dan frekuensi kekambuhan.
d. Teknik Pernapasan Papworth
Menurut Holloway & West (2007), merupakan teknik
pernapasan diafargma, terdiri atas beberapa jenis latihan pernapasan
secara perlahan, menghindari pernapasan terlalu dalam atau terlalu
cepat dari diafragma melalui hidung. Teknik pernapasan papworth
secara teknis mirip dengan pernapasan diafragma.
1) Duduk tegak dikursi
2) Tarik napas selama 4 detik (perut mengembang)
3) Tahan hingga tubuh rileks
4) Lalu hembuskan
e. Yoga
Dengan mengatur dan mengendalikan napas (tarikan napas,
hembusan napas, napas berhenti). Latihan yoga dapat dilakukan
secara duduk ataupun berbaring. Dalam latihan pernapasan yoga
(pranayama), seseorang hanya menghirup maupun mengeluarkan
napas melalui hidung, kecuali dalam situasi khusus. Posisi / pose yang
baik untuk melakukan latihan pernafasan yoga (pranayama) adalah
pose sukhasana, padmasana, sidhasana, dan vajrasana. Dilakukan
minimal 10-15 menit (Sindhu, 2015).
C. Kualitas Hidup
1. Definisi Kualitas Hidup
Kualitas hidup merupakan konsep yang sulit diukur dan didefiniskan,
namun secara umum dapat dipandang sebagai konsep multidimensi yang
menekankan mengenai persepsi diri dari keadaan pikiran individu saat ini.
secara luas meliputi bagaimana individu mengukur kebaikan dari berbagai
macam aspek dalam hidup. Hal ini mencakup reaksi emosional individu
terhadap kehidupan, disposisi, rasa kepuasan dan kepuasan hidup, serta
kepuasan dengan pekerjaan dan hubungan pribadi (Diener, et al., 1999
dalam Theofilou, 2013).
World Health Organization (2012) mendefinisikan kualitas hidup
merupakan presepsi seseorang tentang posisi mereka dalam kehidupan baik
dalam konteks budaya dan sistem nilai dimana mereka tumbuh dan hidup
yang berkaitan dengan tujuan, harapan, standar, dan kekhawatiran mereka.
Sedangkan menurut Post (2014) mengemukakan kualitas hidup merupakan
tingkatan kebutuhan dan kepuasan dalam bidang fisik, psikologi, sosial,
aktivitas, material, dan struktual.
Hakim et al., (2019), mengemukakan batasan kualitas hidup
berdasarkan definisi sehat jiwa, fisik, dan sosial kepada setiap individu yang
berbeda-beda karena dipengaruhi oleh kepercayaan, keinginan,
pengalaman, dan persepsi individu tersebut.
2. Dimensi-Dimensi Kualitas Hidup
Menurut Aaronson (1988, dalam Post, 2014), terdapat 4 dimensi
kesehatan yang sering dibahas dalam kualitas hidup, antara lain:
a. Kesehatan Fisik
Sensasi somatik, gejala penyakit, efek samping pengobatan.
Mulai dari perasaan sejahtera yang positif hingga bentuk-bentuk
non-patologis hingga gangguan kejiwaan yang dapat didiagnosis.
c. Kesehatan Sosial
Termasuk penilaian aspek kuantitatif dan kualitatif dari kontak dan
interksi sosial.
d. Kesehatan Fungsional
Termasuk fungsi fisik dalam hal perawatan diri, mobilitas, dan
tingkat aktivitas fisik, serta fungsi peran sosial dalam hubungannya
dengan keluarga dan pekerjaan.
Adapun pandangan lain menurut De Haan, et al., (2002, dalam
Rahmi, 2011), dimensi kualitas hidup yang berkaitan dengan kesehatan,
yaitu
1) Dimensi sosial yang mencakup aspek interaksi dan kontak sosial
secara kuantitatif dan kualitatif.
2) Dimensi fungsional yang mencakup mobilitas, perawatan diri, serta
tingkat aktivitas fisik seperti kapasitas untuk turut serta dalam
kehidupan di keluarga maupun pekerjaan.
3) Dimensi psikologis yang mencakup status emosi, presepsi
mengenai kebahagiaan, kesehatan, kepuasan hidup serta fungsi
kognitif.
4) Dimensi fisik yang berkaitan dengan gejala penyakit dan
3. Faktor yang Mempengaruhi Kualitas Hidup Penderita Asma
Menurut Afiani et al., (2017), fakor-faktor yang mempengaruhi kualitas
hidup antara lain adalah sebgai berikut:
a. Usia
Berdasarkan data statistik Center for Disease Control and
Prevention (CDC) dan Nation Center for Health Statistic (NCHS)
menyatakan bahwa pasien dengan usia diatas 18-64 tahun memiliki
prevalensi terbesar mengidap asma. Usia produktif memiliki rasio
kejadian asma tertinggi dibanding usia lanjut yang dihubungkan oleh
infeksi saluran napas, faktor merokok, tepaparnya pajanan alergen,
fluktuasi hormonal, inflamasi
b. Lama Menderita Asma
Tingkat kualitas hidup penderita asma akan semakin parah apabila
seseorang sudah lama menderita asma dan biasanya akan beradsaptasi
terhadap asma yang diderita sebagai gaya hidup sehingga merasa tidak
adanya gangguan pada aktivitas sehari-hari.
c. Derajat Keparahan Asma
Derajat keparahan sangat berpengaruh terhadap kualitas hidup
penderita asma. Semakin berat derajat penyakit asma yang diderita,
semakin kecil juga tingkat kualitas hidupnya atau semakin buruk.
Penderita asma yang memiliki tingkat kontol asma tidak terkontrol
akan memiliki kualitas hidup lebih buruk dibanding penderita asma
terkontrol. Sebab, bisa dikarenakan pasien asma memiliki tingkat
kepatuhan pengobatan yang rendah, mengakibatkan keparahan gelaja
asma dan meningkatkan masalah risiko kesehatan yang berpengaruh
pada kualitas hidup penderita asma.
e. Indeks Massa Tubuh (IMT)
Penderita asma yang memiliki IMT lebih berat dibanding penderita
asma IMT nomal akan memiliki derajat dan gejala asma lebih serta
terjadi penurunan aktivitas fisik yang berpengaruh terhadap kualitas
hidupnya. Peningkatan IMT juga dapat menyebabkan tekanan intra
thorax di sepanjang jalan pernapasan yang dapat menyebabkan
terjadinya peningkatan serangan asma.
4. Kuesioner Kualitas Hidup Pada Asma
a. Asthma Quality of Life Questionnaire (AQLQ)
Kuesioner Kualitas Hidup pada Pasien Asma atau Asthma Quality
of Life Questionnaire (AQLQ) merupakan kuesioner kualitas hidup
yang di kembangkan oleh Juniper yang terdiri dari 32 item dalam empat
domain kesehatan: batas aktivitas (11 item), gejala (12 item), fungsi
emosional (5 item) dan paparan lingkungan (4 item). Mengukur
kualitas hidup selama dua minggu, setiap item AQLQ memiliki bobot
yang sama (Alpaydin et al., 2012).
AQLQ-S didasarkan pada Asthma Quality of Life Questionnaire
(AQLQ) yang memilik 32 item instrumen, dibagi menjadi 4 domain:
gejala (12 item), batasan aktivitas (11 item), fungsi emosional (5 item),
dan paparan lingkungan (4 item). Ditujukan untuk orang dewasa,
membutuhkan waktu sekitar 4-15 menit untuk mengisi. AQLQ-S
didasarkan pada Asma Quality of Life Questionnaire (AQLQ) yang
dikembangkan sebelumnya oleh penulis yang sama, E.F. Juniper.
AQLQ-S berbeda dari AQLQ asli karena terdapat aktivitas standar
yang mungkin terbatas oleh asma. Selain itu, isinya identik dengan
AQLQ asli dan item kedua instrumen topik perhatian yang berasal dari
studi Kinsman, pasien asma dan kekhawatiran mereka, secara umum
mengukur kualitas hidup terkait masalah kesehatan, diskusi dengan
dokter, dan wawancara dengan pasien. Topik yang berisi seperti sesak
napas, ketidak mampuan untuk melakuakan aktivitas fisik, mengalami
gejala akibat terpapar asap rokok, ketakutan akan tidak tersedianya
obat-obatan, dan gangguan tidur karena asma (Wilson et al., 2012).
c. Mini-Asthma Quality of Life Questionnaire (Mini-AQLQ)
Mini-Asthma Quality of Life Questionnaire (Mini-AQLQ) yang
terdiri dari 15 poin instrument, membutuhkan waktu 3-4 menit untuk
menyelesaikannya. Mengukur kualitas hidup orang dewasa memiliki 4
domain; frekuensi gejala (5 item), skala aktivitas (4 item) untuk
mengukur sejauh mana asma membatasi kemampuan seseorang untuk
mencerminkan sejauh mana asma individu memicu perasaan frustasi,
takut atau perhatian, skala lingkungan (3 item) mencerminkan sejauh
mana individu terganggu dan harus menghindari rangsangan
lingkungan (debu, asap rokok, dan polusi udara). Mini-AQLQ
dikembangkan sebagai alternatif dari AQLQ original dan untuk
memenuhi kebutuhan uji klinis besar dan pemantauan jangka panjang
(Wilson et al., 2012).
5. Kriteria Instrumen Kualitas Hidup
Menurut Endarti (2015), untuk memperoleh instrumen kualitas hidup
yang digunakan ada beberapa kriteria yang dibutuhkan dan ditetapkan yaitu
a. Akseptabililtas (acceptability)
Penilaian yang digunakan dalam instrument kualitas hidup harus
bisa diterima oleh pasien/responden dan peneliti sesuasi dengan kondisi
yang ditentukan untuk digunakan dalam instrumen.
b. Reliabilitas (reliability)
Merupakan tingkat kebebasan instrumen/kuesioner dari random
error. Random error diakibatkan karena kelelahan, kurang teliti dan
kurang akurat alat yang berakibat pada hasil pengukuran yang menjadi
tidak sesuai pada nilai sesungguhnya. Dapat diartikan reliabilitas yaitu
kemampuan instrumen mendapatkan hasil konsisten pada pengukuran
berulang (berbeda responden, berbedawaktu pengukuran dan berbeda
c. Beban (burden)
Kriteria beban merupakan instrumen yang mengarah pada tingkat
konsentrasi dan kesulitan pasien/responden pada saat mengisi kuisioner.
Instrumen yang baik ialah instrumen yang mempunyai beban minimal
atau burden.
d. Validitas (validity)
Validitas merupakan suatu tingkatan kemampuan instrument
mengukur apa yang perlu diukur. Saat menguji validitas instrumen,
terdapat tiga jenis validitas yang diukur, yaitu validitas construct
(construct validity), validitas kriteria (criterion validity) dan validitas
konten (content validity).
e. Responsif (responsiveness)
Responsiveness atau responsif yaitu kemampuan instrumen untuk
mengetahui perubahan setiap saat atau sepanjang waktu. Pada kriteria
ini penting jika kualitas hidup diperlukan mengukur luaran pada uji
klinis. Umumnya suatu tingkat respon pada instrumen kualitas hidup
memiliki sifat generik yaitu lebih tinggi dari instrumen yang spesifik,
oleh karena itu sangat sesuai terhadap penilaian pada dampak intervensi,
menyederhanakan penilaian luaran dan mengurangi beban responden.
Berpengaruh terhadap kemampuan dalam mengambil keputusan,
diantarnya alokasi sumber, memformulasikan kebijakan klinis dan
pengaturan individu.
g. Kemampuan untuk diinterprestasikan (interpretability)
Merupakan suatu pemahaman terhadap skor yang diperoleh dan
dipengaruhi dari akumulasi bukti empiris dan pengalaman. Pada saat
memberi interpretasi harus mampu memberikan penjelasan megenai
besarnya perbedaan atau perubahan yang penting secara klinis. Tidak
ada batasan terkait baik atau buruknya kualitas hidup namun harus
dilihat konteks yang tekait norma berlaku pada konten/kriteria eksternal,