DIAGNOSIS DAN
PENATALAKSANAAN
PNEUMONIA KOMUNITI
DR. dr.Erlina Burhan MSc. Sp.P(K)
Bagian Pulmonologi & Ilmu kedokteran Respirasi
Pendahuluan
• Definisi pneumonia: suatu peradangan paru yang disebabkan oleh mikroorganisme
(bakteri,virus,jamur,parasit)
• SKRT (Survei Kesehatan Rumah Tangga 2001 : infeksi saluran napas penyebab kematian no. 2
• Angka kejadian pneumonia sukar diketahui dengan pasti
• Penyebab kematian tinggi di dunia • Di Amerika penyebab kematian ke 6
Faktor-faktor yang mempengaruhi
terjadinya pneumonia :
1. Mekanisme pertahanan paru
2. Kolonisasi bakteri di saluran
napas
3. Pembersihan saluran napas
terhadap bahan infeksius
Etiologi :
a. Bakteri
- tipik :
gram (+), gram (-) aerob maupun anaerob- atipik :
mycoplasma,legionella,clamydia,virus influenzae,SARS
b. Jamur
Patogenesis
• Masuknya mikroorganisme ke saluran napas bawah
1. Inhalasi langsung dari udara
2. Aspirasi bahan-bahan di nasofaring dan orofaring
3. Perluasan langsung dari tempat-tempat lain
Pembagian Pneumonia secara klinis
1. Community acquired pneumonia = (pneumonia komunitas)
2. Hospital acquired pneumonia =
pneumonia nosokomial = pneumonia di dapat di RS
3. Pneumonia in the compromised host= daya tahan tubuh rendah
Cara mendapatkan kuman penyebab
pneumonia :
• Dahak, darah • Cairan pleura
• Melalui bronkoskopi
sikatan bronkus , BAL, bilasan bronkus
• Transtorakal aspirasi • Transtrakeal aspirasi
dengan cara invasif pun hanya ditemukan kuman penyebab 50%
Pneumonia komunitas :
• Definisi : pneumonia yang didapat di luar RS /di masyarakat
• Etiologi : banyak disebabkan oleh kuman gram positif
Akhir-akhir ini banyak gram negatif
DIAGNOSIS PNEUMONIA
KOMUNITI
• Pada foto toraks terdapat infiltrat baru atau
infiltrat progresif ditambah dengan 2 atau lebih gejala dibawah ini
- batuk – batuk bertambah
- perubahan karakteristik dahak /purulen - suhu tubuh 380 C / riwayat demam
- pemeriksaan fisis; ditemukan tanda-tanda konsulidasi, suara napas bronkial dan ronki - Leukosit 10.000 atau < 4.500
Gambaran klinis :
• Tanda-tanda infeksi saluran napas akut • Demam, suhu tubuh meninggi
• Nyeri otot, sendi
• Batuk, sputum purulen/mukoid kadang-kadang ada darah
Pemeriksaan Fisis :
• Dada sakit tertinggal waktu
bernapas
• Suara napas bronkial atau menurun
• Ronki basah halus - ronki basah
Laboratorium
• Leukosit meningkat > 10,000/L • LED meninggi
• Hitung jenis lekosit bergeser ke kiri • Kultur darah (+) : 20-25% penderita • Ureum meninggi, kreatinin normal
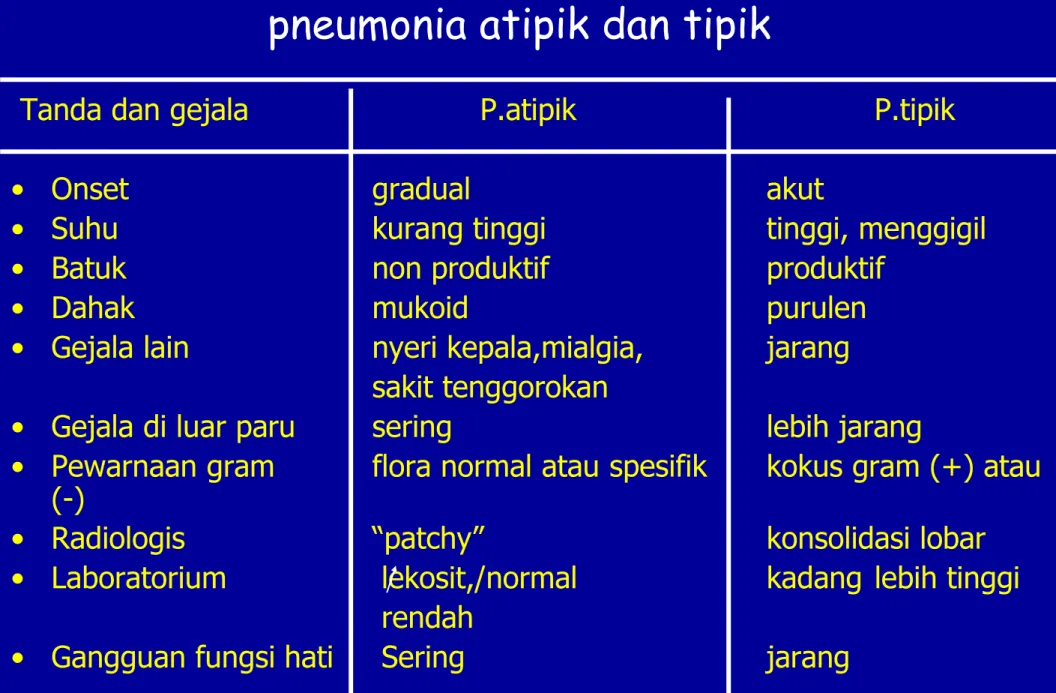
Tabel 1. Perbedaan gambaran klinis pneumonia atipik dan tipik
Tanda dan gejala P.atipik P.tipik
• Onset gradual akut
• Suhu kurang tinggi tinggi, menggigil
• Batuk non produktif produktif
• Dahak mukoid purulen
• Gejala lain nyeri kepala,mialgia, jarang
sakit tenggorokan
• Gejala di luar paru sering lebih jarang
• Pewarnaan gram flora normal atau spesifik kokus gram (+) atau (-)
• Radiologis “patchy” konsolidasi lobar
• Laboratorium lekosit,/normal kadang lebih tinggi
rendah
Pneumonia di masyarakat yang berat
Kriteria minor :
• Frekuensi napas > 30/menit • PaO2/FiO2 < 250 mmHg
• Rontgen paru : bilateral • Rontgen paru > 2 lobus
• Tekanan sistolik < 90 mmHg • Tekanan diastolik < 60 mmHg
Kriteria mayor :
• Membutuhkan ventilasi mekanik
• Infiltrat bertambah > 50%
• Membutuhkan vasopressor > 4
jam (septik shok)
Kriteria ICU :
• 1 atau 2 gejalah mayor
- Membutuhkan ventilasi mekanik - vasopressor > 4 jam
• 2 dari 3 gejala minor
- Pa O2 / F1 O2 < 250 mm Hg - Rontgen kelainan bilateral
INDIKASI RAWAT
1. Skor PORT > 70
2. Skor ≤ 70 bila salah satu dari : - Frekuensi napas > 30/ menit - PaO2/FiO2 < 250 mmHg
- Foto toraks kelainan bilateral
- Foto toraks melibatkan > 2 lobus - Tekanan sistolik < 90 mmHG
- Tekanan diastolik > 60 mmHg 3. Pneumonia NAPZA
PENATALAKSANAAN
• Terdiri atas antibiotik dan suportif
• Antibiotika sebaiknya sesuai dgn kuman penyebab dan uji resistensi
• Alasan empiris antara lain :
– Penyakit berat mengancam jiwa
– Bakteri patogen yg diisolasi bukan penyebab
Penderita pneumonia
komunitas dibagi menjadi :
1. Penderita rawat jalan
Pengobatan suportif/simptomatik
– Istirahat di tempat tidur
– Minum secukupnya untuk mengatasi dehidrasi – Bila panas tinggi perlu dikompres atau minum
obat penurun panas
– Bila perlu dapat diberikan mukolitik dan ekspektoran
2. Penderita rawat inap non ICU
Pengobatan suportif/simptomatik
– Pemberian terapi oksigen
– Pemasangan infus untuk rehidrasi dan koreksi kalori dan elektrolit
– Pemberian obat simptomatik
3. Penderita rawat inap di ICU
Pengobatan suportif/simptomatik
– Pemberian terapi oksigen
– Pemasangan infus untuk rehidrasi dan koreksi kalori dan elektrolit
– Pemberian obat simptomatik
Pengobatan antibiotika (sesuai bagan)
Bila ada indikasi penderita dipasang ventilator mekanik
Petunjuk terapi empiris menurut
PDPI
1. Rawat jalan
Pasien yang sebelumnya sehat atau tanpa riwayat pemakaian antibiotik 3 bulan sebelumnya
– Golongan laktam atau laktam ditambah anti laktamase (Level IV) ATAU
– Makrolid baru (klaritromisin, azitromisin )(Level I)
Pasien dengan komorbid atau mempunyai riwayat pemakaian antibitotik 3 bulan sebelumnya.
– Fluorokuinolon respirasi (levofloksasin 750 mg, moksifloksasin) (Level I) ATAU
– Golongan laktam ditambah anti laktamase (Level IV) ATAU
– laktam ditambah makrolid (klaritromisin, azitromisin ) (Level I)
Rawat Non ICU
• Fluorokuinolon respirasi levofloksasin 750 mg, moksifloksasin) (Level I)
ATAU
• laktam ditambah makrolid
Ruang rawat intensif (ICU) dan tidak ada faktor risiko infeksi pseudomonas:
– laktam (sefotaksim, seftriakson atau ampisilin sulbaktam)
ditambah makrolid baru (level II) atau Fluorokuinolon
respirasi iv (level I)
Pertimbangan khusus,Bila ada faktor risiko infeksi pseudomonas: • Antipneumokokal, antipseudomonas Beta Laktam
(piperacilin-tazobaktam, sefepime, imipenem atau meropenem) ditambah siprofloksasin atau levofloksasin 750 mg ATAU
• Beta Laktam seperti tersebut diatas ditambah aminoglikosida dan azitromisin ATAU
• Beta Laktam seperti tersebut diatas ditambah aminoglikosida dan antipneumokokal fluorokuinolon (untuk pasien yang alergi penisilin, beta-laktam diganti dengan aztreonam) (Level III)
Bila curiga disertai infeksi CA-MRSA Tambahkan vankomisin atau linezolid (level III)
Pengobatan pneumonia atipik
• Golongan tetrasiklin :
– tetrasiklin : 4 x 500 mg – doksisiklin : 2 x 100 mg
• Golongan makrolid : eritromisin : 4 x 500 mg
– makrolid baru : spiromisin 4 x 1 gr
klaritromisin 2 x 500 mg azithromisin 1 x 500 mg rokstrimisin 1 x 300 mg – Kuinolon
ZISTIC
(Azithromycin 500 mg)
Apa itu …
• Azithromycin dihidrat :
antibiotika golongan Macrolide.
•stabil thd as. lambung
•perbedaan profil farmakokineti •Mekanisme Kerja
– Menghambat sintesa protein bakteri dengan cara mengikat pd ribosom subunit 50 s dan mencegah translokasi peptida.
Indikasi
Infeksi ringan sampai sedang : • ISPA
• ISPB
• Community-Acquired Pneumoniae (CAP) • Infeksi kulit & jaringan lunak
• Penyakit Menular Seksual :
- NGU (Non Gonococal urethtitis) dan
servisitis karena Chlamydia trachomatis
Dosis
DEWASA
• 500 mg sekali sehari selama 3 hari
• 500 mg pada hari 1 lalu 250 mg hari 2 – 5 • NGU : dosis tunggal 1 gram
• Sifilis : dosis tunggal 2 gram
• Uncomplicated gonorrhoea : dosis tunggal 2 g • Typhoid : 500 mg sekali sehari selama 7 hari
• Granuloma inguinale : awal 1 g, dilanjutkan 500 mg/ hari sampai lesi sembuh
ANAK-ANAK
Studi Komparatif
Terapi Dosis Frekuensi Lama Terapi
Penderita dewasa : Zistic 500 mg od 3 hari Clarythromycin Roxithromycin 250 mg 150 mg bid bid 10 hari 10 hari Penderita anak :
Zistic 10 mg/kgBB/hari od 3 hari
Clarythromycin Roxithromycin 50 mg/kgBB/hari 50 mg/kgBB/hari tid tid 7 hari 7 hari
FEATURES BENEFIT
Azithromycin dihidrate Kelarutannya lebih bagus dibandingkan
Azithromycin monohidrat Dibuat dalam bentuk kapsul
dan captab salut film Tidak mual dilambung
Distribusi cepat dan luas Konsentrasi tinggi pada berbagai jaringan tubuh
: sinus, tonsil, paru, jar. Ginekologi & intra sel
Kadar tinggi pada jaringan Aktivitas baik thd patogen intraselluler
Terapi cukup 3 hari Bisa bertahan di jaringan samapai 10 hari
Cost Effektif Therapy Aktivitas invitro lebih tinggi
dibanding Erithromycin Lebih kuat terhadap M. avium, M. hominis
Kemampuan penetrasi lebih
baik dibanding Erithromycin Lebih aktif terhadap bakteri gram negatif
Bioavailabilitas oral tinggi Kadar tinggi pada jaringan
FEATURES BENEFIT
Stabil terhadap asam
Tidak dipengaruhi adanya makanan Bisa di minum tanpa atau bersama
makanan
Kombinasi dengan obat lain Untuk pengobatan Pelvic Inflammatory
Disease dengan Metronidaziole
Efek samping minimal Aman digunakan untuk pasien dengan
multiple drug therapy Angka MIC thd H. Influenza, M.
Catarrhalis dan bakteri gram negatif lainnya lbh rendah dibandingkan Erithromycin
Azithromycin jauh lebih aktif dibandingkan Erithromycin
Untuk pengobatan H. pylori Azithromycin 1 gr selama 3 hari
kombinasi dikombinasi dengan
Amoxycillin 1 g dan Omeprazole 20 mg selama 7 hari
Kemasan box 10 captab, kapsul Keleluasaan dokter dalam menuliskan