Pendarahan Masif Pada Sectio Cesarea Dengan Atonia Uteri
dr. Ida Bagus Gde Sujana,SpAn,MSi
DEPARTEMEN ANESTESIOLOGI DAN TERAPI INTENSIF FK UNUD/RSUP SANGLAH DENPASAR
2018
DAFTAR ISI
COVER ... i
DAFTAR ISI ... ii
BAB I Pendahuluan ... 1
BAB II Tinjauan Pustaka ... 3
2.1 Definisi ... 3
2.2 Epidemiologi ... 4
2.3 Etiologi ... 5
2.4 Patofisiologi ... 5
2.5 Penyebab Pendarahan ... 7
2.6 Manifestasi Klinis ... 8
2.6 Diagnosis ... 8
2.8 Penatalaksanaan ... 9
2.9 Managemen Anestesi ... 12
2.9 Pendarahan massif dan Tranfusi masif ... 12
BAB III Laporan Kasus ... 23
3.1 Identitas Pasien ... 23
3.2 Anamnesis ... 23
3.3 Pemeriksaan Fisik ... 24
3.4 Pemeriksaan Penunjang ... 25
3.5 Managemen Anestesi... 26
3.6 Folow up di ICU ... 29
BAB IV Pembahasan ... 34
BAB V Simpulan ... 37 DAFTAR PUSTAKA
BAB I
PENDAHULUAN
Perdarahan obstetrik adalah penyebab paling umum kematian ibu di seluruh dunia, dimana perdarahan postpartum adalah salah satu penyebabnya, pendarahan postpartum adalah perdarahan atau hilangnya darah sebanyak lebih dari 500cc yang terjadi setelah anak lahir baik sebelum, selama, atau sesudah kelahiran plasenta. Menurut waktu kejadiannya, perdarahan postpartum sendiri dapat dibagi atas perdarahan postpartum primer yang terjadi dalam 24 jam setelah bayi lahir, dan perdarahan postpartum sekunder yang terjadi lebih dari 24 jam sampai dengan 6 minggu setelah kelahiran bayi. Kematian ibu hamil dapat diklasifikasikan menurut penyebab mediknya sebagai obstetric “langsung” dan “tidak langsung”. Menurut laporan WHO (2008) bahwa kematian ibu di dunia disebabkan oleh perdarahan sebesar 25%, penyebab tidak langsung 20%, infeksi 15%, aborsi yang tidak aman 13%, eklampsia 12%, penyulit persalinan 8% dan penyebab lain 7% Atonia uteri menjadi penyebab lebih dari 90% perdarahan pasca persalinan. Lebih dari separuh jumlah seluruh kematian ibu terjadi dalam waktu 24 jam setelah melahirkan, sebagian besar karena terlalu banyak mengeluarkan darah. Walaupun seorang perempuan dapat bertahan hidup setelah mengalami perdarahan setelah persalinan, namun akan menderita anemia berat.
Insidensi perdarahan postpartum pada 3etabo maju sekitar 5% dari persalinan, sedangkan pada Negara berkembang 3eta mencapai 28% dari persalinan dan menjadi masalah utama dalam kematian ibu. Penyebabnya 90% dari atonia uteri, 7% robekan jalin lahir, sisanya dikarenakan retensio plasenta dan gangguan pembekuan darah. Di Indonesia diperkirakan ada 14 juta kasus perdarahan dalam kehamilan. Setiap tahunnya paling sedikit 128.000 perempuan mengalami perdarahan sampai meninggal. Perdarahan pasca persalinan terutama perdarahan postpartum primer merupakan perdarahan yang paling banyak menyebabkan kematian ibu. Perdarahan postpartum primer yaitu perdarahan pasca persalinan yang terjadi dalam 24 jam pertama kelahiran. Menurut WHO, Negara yang berkembang memiliki angka kematian ibu 25% kematian ibu itu disebabkan oleh Perdarahan Post Partum. Terhitung lebih dari 100.000 kematian maternal pertahun. Menurut bulletin “American Collage of Obstetrician and Gynecologists” menempatkan perkiraan 140.000 kematian ibu pertahun
Pada pasien dengan pendarahan 4etabo harus di tanggani secara cepat dan tepat untuk mencegah komplikasi bahkan kematian. Pada pendarahan 4etabo mungkin dapat dipertimbangkan untuk “ Transfusi Masif Protokol “.
BAB II
TINJAUAN PUSTAKA I. Definisi
Perdarahan pasca persalinan adalah perdarahan yang terjadi sesudah sesaat proses persalinan berlangsung dengan volume perdarahan melebihi dari 500 ml.
Kondisi dalam persalinan menyebabkan kesulitan untuk menentukan volume perdarahan yang terjadi karena tercampur dengan air ketuban, dan serapan pakaian atau kain alas tidur. Oleh sebab itu operasional untuk periode pasca persalinan adalah setelah bayi lahir. Sedangkan tentang jumlah perdarahan, disebutkan sebagai perdarahan yang lebih dari normal dimana dapat menyebabkan perubahan tanda vital, seperti; pasien mengeluh lemah, berkeringat dingin, menggigil, hiperpnea, sistolik <90 mmHg, nadi >100 x/menit, dan kadar Hb <8 g%.1,2
Perdarahan pasca persalinan adalah perdarahan yang terjadi setelah bayi lahir yang melewati batas fisiologis normal. Pada umumnya seorang ibu melahirkan akan mengeluarkan darah secara fisiologis sampai jumlah 500 ml tanpa menyebabkan gangguan homeostasis. Dengan demikian secara konvensional dikatakan bahwa perdarahan yang melebihi 500 ml dapat dikategorikan sebagai perdarahan pasca persalinan dan perdarahan yang secara kasat mata mencapai 1000 ml harus segera ditangani secara serius.1,2
Definisi baru mengatakan bahwa setiap perdarahan yang dapat mengganggu homeostasis tubuh atau mengakibatkan tanda 5etabolism5 termasuk dalam kategori perdarahan pasca persalinan. Perdarahan sebanyak lebih dari 1/3 volume darah atau 1000 ml harus segera mendapatkan penanganan. Perdarahan pasca persalinan dapat terjadi segera setelah janin lahir, selama pelepasan plasenta atau setelah plasenta lahir.1,2
Perdarahan 5etabolis dapat terjadi setiap saat, baik selama kehamilan, persalinan, maupun masa nifas. Oleh karena itu, setiap perdarahan yang terjadi
dalam masa kehamilan, persalinan dan nifas harus dianggap sebagai suatu keadaan akut dan serius, karena dapat membahayakan ibu dan janin.1,2
Berdasarkan waktu kejadiannya perdarahan pasca persalinan dibagi dua bagian, yaitu 1,2:
1. Perdarahan pasca persalinan dini (Early Post Partum haemorrhage, atau Perdarahan Pasca persalinan Primer, atau perdarahan pasca persalinan segera).
Perdarahan pasca persalinan primer terjadi dalam 24 jam pertama. Penyebab utama perdarahan pasca persalinan primer adalah atonia uteri, retensio plasenta, robekan jalan lahir.
2. Perdarahan masa nifas (PPH kasep atau Perdarahan Persalinan Sekunder atau perdarahan pasca persalinan lambat, atau Late PPH). Perdarahan pasca persalinan sekunder terjadi setelah 24 jam pertama. Perdarahan pasca persalinan sekunder sering diakibatkan oleh infeksi, penyusutan 6etab yang tidak baik, atau sisa plasenta yang tertinggal.
Faktor-faktor risiko yang dapat menyebabkan terjadinya perdarahan pasca persalinan adalah grandemultipara, jarak persalinan pendek kurang dari 2 tahun, dan persalinan yang dilakukan dengan tindakan yakni; pertolongan kala uri sebelum waktunya, pertolongan persalinan oleh dukun, persalinan dengan tindakan paksa dan persalinan dengan narkosa atau persalinan yang dilakukan dengan menggunakan anastesi yang terlalu dalam.
Sebagian besar kehilangan darah terjadi akibat arteriol spiral 6etabolism dan vena desidua yang sebelumnya dipasok dan didrainase ruang intervilus plasenta. Karena kontraksi pada 6etab yang sebagian kosong menyebabkan pemisahan plasenta, terjadilah perdarahan dan berlanjut hingga otot 6etab berkontraksi di sekitar pembuluh darah dan bekerja sebagai pengikat fisiologi-anatomi. Kegagalan kontraksi 6etab setelah pemisahan plasenta (atonia uteri) mengakibatkan perdarahan yang terlalu banyak di tempat plasenta .
III. Epidemiologi
Di Amerika Serikat, pendarahan Menyumbang 12,5% kematian terkait kehamilan (1,8 Kematian terkait kehamilan akibat perdarahan per 100.000 Kelahiran hidup) . Data dari Inggris menunjukkan Kematian akibat perdarahan peripartum terjadi pada 0,39 per 100.000 persalinan. Perdarahan adalah yang paling umum penyebab masuknya pasien obstetrik ke ruang perawatan intensif dan merupakan faktor risiko iskemia miokard dan Infark dan stroke.
Bukti menunjukkan tingkat perdarahan dan morbiditas berat karena perdarahan meningkat di amerika serikat dan 7etabo berkembang lainnya, terutama penyebab peningkatan pendarahan postpartum, bukan antepartum, Perdarahan postpartum terjadi berhubungan dengan Antonia uteri. Komplikasi Antonia uteri kira-kira, 4% dari kehamilan,mengakibatkan kejadian kematian pada ibu sebesar 0,9% dan 17% sampai 26% kejadian kematian perinatal.2
IV. Etiologi
Overdistensi uterus merupakan 7etabo resiko yang paling sering mengakibatkan terjadinya atonia uteri. Overdistensi uterus dapat disebabkan oleh kehamilan ganda, janin makrosomia, polihidramnion, abnormalitas janin, kelainan struktur uterus, atau distensi akibat akumulasi darah di uterus baik sebelum mapun sesudah plasenta lahir.
Pada kala III yang salah, dengan memijat-mijat dan mendorong uterus. Lemahnya kontraksi 7etabolism merupakan akibat dari kelelahan karena persalinan lama atau persalinan yang memerlukan tenaga yang banyak, umur yang terlalu muda dan terlalu tua, terutama apabila diberikan stimulasi pada ibu. Selain itu pengaruh obat-obatan yang dapat mengakibatkan inhibisi kontraksi seperti : Anastesi yang terhalogenisasi, nitrat, obat-obatan anti inflamasi nonsteroid, magnesium sufat dan nipedipin.1,9
Ibu dengan keadaan umum yang buruk, anemis, atau menderita penyakit yang menahun. Penyebab lain yaitu: plasenta letak rendah, partus lama (terlantar) toksin bakteri (korioamnionitis, endometritis, 7etabolism), hipoksia akibat hipoperfusi atau uterus couvelaire pada 7etabolis plasenta.1
V. Patofisiologi Perdarahan Pasca Persalinan
Pada dasarnya perdarahan terjadi karena pembuluh darah didalam uterus masih terbuka. Pelepasan plasenta memutuskan pembuluh darah dalam stratum spongiosum sehingga sinus-sinus maternalis ditempat insersinya plasenta terbuka.
Pada waktu uterus berkontraksi, pembuluh darah yang terbuka tersebut akan menutup, kemudian pembuluh darah tersumbat oleh bekuan darah sehingga perdarahan akan terhenti. Adanya gangguan retraksi dan kontraksi otot uterus, akan menghambat penutupan pembuluh darah dan menyebabkan perdarahan yang banyak. Keadaan demikian menjadi 8etabo utama penyebab perdarahan pasca persalinan.
Perlukaan yang luas akan menambah perdarahan seperti robekan servix, vagina dan perineum.1,2,3
Diagnosis yang dapat ditegakkan terhadap perdarahan pasca persalinan ditandai dengan :
a. Perdarahan banyak yang terus-menerus setelah bayi lahir.
b. Pada perdarahan melebihi 20% volume total, timbul gejala penurunan tekanan darah, nadi, dan napas cepat, pucat, ekstremitas dingin sampai terjadi syok.
c. Perdarahan sebelum plasenta lahir biasanya disebabkan retensio plasenta atau laserasi jalan lahir.
d. Perdarahan setelah plasenta lahir. Perlu dibedakan sebabnya 8etabo atonia uteri, sisa plasenta, atau trauma jalan lahir.
e. Riwayat partus lama, partus presipitatus, perdarahan antepartum atau penyebab lain.
Perdarahan pasca persalinan juga dapat disertai dengan komplikasi disamping dapat menyebabkan kematian. Perdarahan pasca persalinan memperbesar kemungkinan infeksi puerperal karena daya tahan tubuh penderita berkurang.
Perdarahan banyak, kelak 8eta menyebabkan sindrom Sheehan sebagai akibat nekrosis pada hipofisis pars anterior sehingga terjadi insufisiensi bagian tersebut.
Gejala-gejalanya adalah 9etaboli, hipotensi, anemia, turunnya berat badan sampai menimbulkan kakeksia, penurunan fungsi seksual dengan atrofi alat-alat genital, kehilangan rambut pubis dan ketiak, penurunan 9etabolism dengan hipotensi, amenorea, dan kehilangan fungsi laktasi.2,3
V. Penyebab Perdarahan Pasca Persalinan
Penyebab terjadinya perdarahan pasca persalinan adalah
• Atonia Uteri
Atonia uteri adalah suatu kondisi dimana myometrium tidak dapat berkontraksi dan bila ini terjadi maka darah yang keluar dari bekas tempat melekatnya plasenta menjadi tidak terkendali. Pada kehamilan cukup bulan aliran darah ke uterus sebanyak 500-800 cc/menit. Jika uterus tidak berkontraksi dengan segera setelah kelahiran plasenta, maka ibu dapat mengalami perdarahan sekitar 350-500 cc/menit dari bekas tempat melekatnya plasenta. Bila uterus berkontraksi maka miometrium akan menjepit anyaman pembuluh darah yang berjalan diantara serabut otot tadi
Beberapa faktor predisposisi yang terkait dengan perdarahan pasca persalinan yang disebabkan oleh atonia uteri adalah;
a) uterus membesar lebih dari normal selama kehamilan.
b) Kala I atau II yang memanjang.
c) Persalinan cepat (partus presipitatus).
d) Persalinan yang diinduksi atau dipercepat dengan oksitosin (augmentasi).
e) Infeksi intrapartum.
f) Multiparitas tinggi.
g) Magnesium sulfat digunakan untuk mengendalikan kejang pada pre- eklampsia/eklampsia
Seorang ibu dapat meninggal karena perdarahan pasca persalinan dalam waktu kurang dari 1 jam. Atonia uteri menjadi penyebab lebih dari 90%
perdarahan pasca persalinan yang terjadi dalam 24 jam setelah kelahiran bayi . Atonia uteri dapat terjadi sebagai akibat dari terjadinya ;
a) Partus lama.
b) Pembesaran uterus yang berlebihan pada waktu hamil; seperti pada kehamilan kembar, hidramnion atau janin besar.
c) Multiparitas.
d) Anestesi yang dalam.
e) Anestesi lumbal.
Atonia uteri juga dapat terjadi karena salah dalam penanganan kala III persalinan, dengan cara memijat uterus dan mendorongnya ke bawah dalam usaha melahirkan plasenta, sedang sebenarnya belum terlepas dari uterus.2,3,9
VI. Manifestasi Klinis
1. Uterus tidak berkontraksi dan lembek
2. Perdarahan segera setelah anak lahir (post partum primer) Tanda dan gejala atonia uteri yaitu 2,3 :
1. perdarahan pervaginam
Perdarahan yang sangat banyak dan darah tidak merembes. Peristiwa sering terjadi pada kondisi ini adalah darah keluar disertai gumpalan disebabkan tromboplastin sudah tidak mampu lagi sebagai anti pembeku darah
2. konsistensi rahim lunak
Gejala ini merupakan gejala terpenting/khas atonia dan yang membedakan atonia dengan penyebab perdarahan yang lainnya
3. fundus uteri naik
4. terdapat tanda-tanda syok yaitu :
a. nadi cepat dan lemah (110 kali/ menit atau lebih)
b. tekanan darah sangat rendah : tekanan sistolik < 90 mmHg c. pucat
d. keriangat/ kulit terasa dingin dan lembap
e. pernafasan cepat frekuensi30 kali/ menit atau lebih f. gelisah, binggung atau kehilangan kesadaran g. urine yang sedikit ( < 30 cc/ jam)
VII. Diagnosis
Perdarahan pasca persalinan ditandai juga dengan timbulnya perdarahan banyak dalam waktu pendek. Tetapi bila perdarahan sedikit dalam waktu lama, tanpa disadari penderita telah kehilangan banyak darah sebelum tampak pucat. Nadi serta pernapasan menjadi lebih cepat dan tekanan darah menurun. Seorang wanita hamil yang sehat dapat kehilangan darah sebanyak 10% dari volume total tanpa mengalami gejala- gejala klinik, gejala tersebut baru tampak pada kehilangan darah 20%. Jika perdarahan berlangsung terus, dapat timbul syok.1,2
Diagnosis perdarahan pasca persalinan dipermudah apabila pada tiap-tiap persalinan - setelah anak lahir, secara rutin diukur pengeluaran darah dalam kala III dan 1 jam sesudahnya.
Apabila terjadi perdarahan pasca persalinan dan plasenta belum lahir, perlu diusahakan untuk melahirkan plasenta dengan segera. Jikalau plasenta sudah lahir, perlu dibedakan antara perdarahan akibat atonia uteri atau perdarahan akibat perlukaan jalan lahir. Pada perdarahan karena atonia, uterus membesar dan lembek pada palpasi, sedangkan pada perdarahan akibat perlukaan, uterus berkontraksi dengan baik. Dalam hal uterus berkontraksi dengan baik perlu diperiksa lebih lanjut tentang adanya dan dimana letaknya perlukaan dalam jalan lahir.2,8
Pada persalinan di rumah sakit, dengan fasilitas yang baik untuk melakukan transfusi darah, seharusnya kematian karena perdarahan pasca persalinan dapat dicegah.
Tetapi kematian tidak selalu dapat dihindarkan, terutama apabila penderita masuk rumah sakit dalam keadaan syok karena sudah kehilangan darah banyak. Perdarahan pasca persalinan merupakan sebab utama kematian dalam persalinan.1,2,3
VIII. Penanganan Atonia Uteri
Anemia dalam kehamilan harus diobati karena perdarahan dalam batas-batas normal dapat membahayakan penderita yang sudah menderita anemia. Apabila sebelumnya penderita sudah pernah mengalami perdarahan pasca persalinan, persalinan harus berlangsung di rumah sakit. Kadar fibrinogen perlu diperiksa pada perdarahan banyak, kematian janin dalam uterus dan solusio plasenta.
Langkah berikutnya dalam upaya mencegah atonia uteri ialah melakukan penanganan kala tiga secara aktif, yaitu 1,2,3;
1) Menyuntikan Oksitosin; sebelum menyuntikkan oksitosin lakukakan terlebih dahulu pemeriksaan fundus uteri untuk memastikan kehamilan tunggal.
Selanjutnya suntikkan oksitosin 10 IU secara intramuskuler pada bagian luar paha kanan 1/3 atas setelah melakukan aspirasi terlebih dahulu.
2) Peregangan Tali Pusat Terkendali; peregangan tali pusat ini dilakukan dengan memindahkan klem pada tali pusat hingga berjarak 5-10 cm dari vulva atau menggulung tali pusat. Meletakan tangan kiri di atas simpisis menahan bagian bawah uterus, sementara tangan kanan memegang tali pusat menggunakan klem atau kain kasa dengan jarak 5-10 cm dari vulva. Saat uterus kontraksi, menegangkan tali pusat dengan tangan kanan sementara tangan kiri menekan uterus dengan hati- hati ke arah dorso-kranial.
Tindakan selanjutnya yang dapat dilakukan adalah dengan mengeluarkan plasenta; jika dengan penegangan tali pusat terkendali, tali pusat terlihat bertambah panjang dan terasa adanya pelepasan plasenta, minta ibu untuk meneran sedikit sementara tangan kanan menarik tali pusat ke arah bawah kemudian ke atas sesuai dengan kurve jalan lahir hingga plasenta tampak pada vulva.
Bila tali pusat bertambah panjang tetapi plasenta belum lahir, pindahkan kembali klem hingga berjarak ± 5-10 cm dari vulva. Bila plasenta belum lepas setelah mencoba langkah tersebut selama 15 menit, suntikkan ulang 10 IU Oksitosin intramuskuler. kemudian periksa kandung kemih dan lakukan kateterisasi bila penuh, tunggu 15 menit, bila belum lahir lakukan tindakan plasenta manual.
Setelah plasenta tampak pada vulva, teruskan melahirkan plasenta dengan hati-hati.
Bila terasa ada tahanan, penegangan plasenta dan selaput secara perlahan dan sabar untuk mencegah robeknya selaput ketuban.
3) Masase Uterus; segera setelah plasenta lahir, melakukan masase pada fundus uteri dengan menggosok fundus secara sirkuler menggunakan bagian palmar 4 jari tangan kiri hingga kontraksi uterus baik (fundus teraba keras).
Kemudian dilakukan pemeriksaan kemungkinan adanya perdarahan pasca persalinan; kelengkapan plasenta dan ketuban; kontraksi uterus dan perlukaan jalan lahir.
Atonia uteri terjadi jika uterus tidak berkontraksi dalam 15 detik setelah dilakukan taktil (masase) fundus uteri, maka sebaiknya segera lakukan langkah- langkah berikut :
a. Bersihkan bekuan darah dan/atau selaput ketuban dari vagina dan lubang serviks yang dapat menghalangi uterus berkontraksi dengan baik.
b. Pastikan bahwa kandung kemih kosong. Jika penuh dan dapat dipalpasi, lakukan katerisasi dengan menggunakan teknik aseptik sehingga uterus berkontraksi secara baik.
c. Lakukan kompresi bimanual internal selama 5 menit untuk memberikan tekanan langsung pada pembuluh darah dinding uterus dan juga merangsang miometrium untuk berkontraksi, jika kompresi bimanual tidak berhasil setelah 5 menit, maka diperlukan tindakan lain
d. Anjurkan keluarga untuk mulai membantu melakukan kompresi bimanual eksternal.
e. Keluarkan tangan perlahan-lahan.
f. Berikan ergometrin 0,2 mg secara intramuskular (kontraindikasi hipertensi) atau misoprostol 600-1000 mcg, sehingga dalam 5-7 menit kemudian uterus akan berkontraksi.
g. Pasang infus menggunakan jarum ukuran 16 atau 18 dan berikan 500 cc Ringer Laktat + 20 unit oksitosin. Habiskan 500 cc pertama secepat mungkin, sehingga dapat membantu memulihkan volume cairan yang hilang selama perdarahan dan merangsang kontraksi uterus.
h. Ulang kompresi bimanual internal agar uterus berkontraksi dengan baik.
i. Rujuk segera. Jika uterus tidak berkontraksi dalam waktu 1 sampai 2 menit, hal ini menunjukkan bukan atonia sederhana, sehingga ibu membutuhkan perawatan gawat darurat di fasilitas yang mampu melaksanakan tindakan bedah dan transfusi darah.
j. Dampingi ibu ke tempat rujukan dan teruskan melakukan kompresi bimanual internal.
k. Lanjutkan pemberian Ringer Laktat + 20 unit oksitosin dalam 500 cc larutan dengan laju 500/jam hingga tiba di tempat rujukan atau hingga menghabiskan 1,5 L infus. Kemudian berikan 125 cc/ jam.
IX. Manajemen anestesi
Manajemen anestesi memerlukan perencanaan pra operasi yang teliti. Faktor manajemen yang penting meliputi: optimalisasi hemoglobin, akses intravena yang memadai, ketersediaan infus yang cepat, pemantauan hemodinamik (termasuk arteri vena sentral dan perifer akses), ketersediaan produk darah yang cepat, stoking kompresi, bantalan dan posisi untuk mencegah kompresi saraf, dan penghindaran dan pengobatan hipotermia.9
Anestesi regional atau umum dapat digunakan tergantung pada kehilangan darah yang diantisipasi dan banyaknya pendarahan dan durasi prosedur. Anestesi regional dapat memberikan kontrol nyeri pascaoperasi yang lebih baik, mengurangi risiko aspirasi,
mengurangi perdarahan, memungkinkan ikatan ibu-bayi yang lebih baik, dan mengurangi paparan janin terhadap obat-obatan. Kekurangan mencakup risiko ketidakstabilan hemodinamik. Selain itu, pengelolaan jalan napas berpotensi secara simultan selama operasi jelas merupakan situasi yang tidak diinginkan.9
Anestesi umum memungkinkan kontrol ventilasi lebih baik serta stabilitas hemodinamik yang lebih baik jika terjadi perdarahan masif. Durasi histerektomi jauh lebih lama daripada operasi caesar, yang menyebabkan kegelisahan pasien, dan penarikkan sering menyebabkan rasa sakit, mual, dan muntah. Juga, viscera pelvis hyperemic memerlukan pembedahan yang hati-hati dengan lapangan operasi yang tenang dan relaksasi otot yang baik. Sebuah studi oleh Chestnut dkk menunjukkan bahwa histerektomi sesar elektif bukanlah kontraindikasi terhadap anestesi epidural kontinyu.1 Pada atonia uteri biasanya banyak terjadi pendarahan dari pembuluh darah rahim, sehingga penjepitan arteri rahim bisa mengendalikan perdarahan hebat. Namun, atonia uteri yang disebabkan karena rahim tidak berkontraksi secara maksimal yang dapat membuat risiko perdarahan hebat. Perdarahan semacam itu tidak dapat dikendalikan oleh ligasi arteri rahim ataupun dilakuakn histerektomi. Ini, bersamaan dengan kebutuhan akan pembedahan dan relaksasi otot yang berkepanjangan, membuat anestesi umum menjadi pilihan yang lebih baik daripada anestesi regional.9
X. Pendarahan Masif dan Transfusi Masif
Pendarahan masif adalah kehilangan satu volume darah dalam periode 24 jam, normalnya volume darah sekitar 7 % dari berat badan ideal pada dewasa dan 8-9 % pada anak-anak.
Defenisi alternatif lainnya adalah kehilangan 50 % volume darah dalam 3 jam atau rata- rata kehilangan 150 ml/menit.6 Definisi tersebut menekankan pentingnya pengenalan dini kehilangan darah dan kebutuhan utama untuk tindakan efektif untuk mencegah goncangan dan konsekuensinya. Prioritas manajemen adalah:
• Restorasi volume darah untuk menjaga perfusi jaringan dan oksigenasi
• Mencapai hemostasis dengan:
✓ Mengobati setiap sumber perdarahan bedah
✓ Memperbaiki koagulopati dengan penggunaan terapi komponen darah secara bijaksana
Hasil yang sukses memerlukan tindakan segera dan komunikasi yang baik antara spesialisasi klinis, laboratorium diagnostik, staf bank darah dan pusat darah lokal.
Dukungan komponen darah memerlukan waktu untuk mengatur dan pusat darah bisa sampai 2 jam dari rumah sakit. Konsultasi awal dengan bedah, anestesi dan hematologi dianjurkan, dan pentingnya komunikasi dan koorperasi yang baik dalam situasi ini tidak dapat terlalu ditekankan. Seorang anggota tim klinis harus dinominasikan untuk bertindak sebagai koordinator yang bertanggung jawab atas keseluruhan organisasi, penghubung, komunikasi dan dokumentasi. Ini adalah peran penting bagi anggota staf klinis permanen yang ditunjuk.6
Resusitasi
Syok hipovolemik yang berkepanjangan mengakibatkan tingkat kematian yang tinggi karena kegagalan organ dan koagulasi intravaskular diseminata. Restorasi volume sirkulasi pada awalnya dicapai dengan infus kristaloid atau koloid yang cepat melalui kanula perifer besar (14 Gauge atau lebih besar). Penggunaan albumin dan albumin non koloid versus kristaloid untuk penggantian volume baru-baru ini menjadi bahan perdebatan setelah dua meta-analisis kontroversial, dan penggunaan koloid tidak disarankan dalam koleksi.6
Transfusi cepat dalam volume besar produk darah diperlukan pada pasien dengan syok perdarahan yang dapat menyebabkan serangkaian komplikasi yang buruk. Baru-baru ini, pengelolaan berbasis protokol dari pasien yang menggunakan protokol transfusi besar telah menunjukkan hasil yang lebih baik.
Berbagai definisi transfusi darah masif (MBT) telah dipublikasikan dalam literatur medis seperti:10
➢ Penggantian satu seluruh volume darah dalam waktu 24 jam
➢ Transfusi> 20 unit PRBCs dalam 24 jam
➢ Transfusi> 4 unit PRBCs dalam 1 jam saat kebutuhan sedang berjalan dapat diperkirakan
➢ Penggantian 50% dari total volume darah (TBV) dalam 3 jam.
PRINSIP-PRINSIP MANAJEMEN TRANSFUSI DARAH MASIF Pengelolaan kehilangan volume intravaskular :10
➢ Ini adalah komponen vital pengelolaan kehilangan darah. Secara fisiologis, mekanisme kompensasi hemodinamik menjaga perfusi organ vital sampai sekitar 30%
kehilangan TBV, lebih dari itu ada risiko hipoperfusi kritis. Resusitasi yang tidak adekuat pada tahap ini menyebabkan syok.
➢ Penting untuk diingat bahwa resusitasi yang terlalu tinggi yang menyebabkan tekanan arteri dan vena tinggi mungkin mengganggu karena dapat menyingkirkan gumpalan- gumpalan hemostatik dan menyebabkan lebih banyak perdarahan.
Kerugian komponen darah selama kehilangan darah masif paling baik dilakukan dengan mengikuti protokol transfusi besar (mTP). Kehilangan darah ringan sampai sedang dapat dikelola dengan infus kristaloid atau koloid saja. Namun, dengan meningkatnya kehilangan darah, anemia dilusi dan koagulopati dilusi dapat terjadi. Selain itu, pengganti plasma mungkin memiliki efek langsung pada sistem koagulasi terutama jika digunakan dalam volume> 1,5 L. Dalam sebuah penelitian pada pasien bedah dengan faktor koagulasi normal, tingkat kritis hemostatik dari platelet (50 × 103 / mm3), fibrinogen (1,0 g / L) dan faktor koagulasi II, V dan VII masing-masing mencapai kehilangan darah>
200%, 150% dan 200%. Oleh karena itu, Umumnya dianjurkan agar penggantian komponen darah dipandu oleh tes laboratorium.10
Namun dalam situasi kehilangan darah besar, pendekatan uji coba berbasis laboratorium untuk penggantian faktor pembekuan dapat menyebabkan keterlambatan dalam pengenalan. Hal ini dapat menyebabkan perdarahan yang dahsyat. Oleh karena itu, penggantian empiris berbasis koagulasi berdasarkan mekanisme dianjurkan mengalami kerugian darah masif.10
Dengan pemahaman yang lebih baik tentang patofisiologi syok perdarahan, resusitasi pasien dengan perdarahan masif telah meningkat dari pengobatan reaktif dan suportif
dengan penggunaan indikator koagulasi berbasis kristaloid, PRBC, dan penggunaan protokol standar proaktif yang disebut MTP. “ Transfusi Masif Protokol “ dirancang untuk mengganggu tiga serangkai asidosis, hipotermia dan koagulopati yang berkembang dengan transfusi masif sehingga meningkatkan hasil. MTP menggambarkan proses pengelolaan kebutuhan transfusi darah pada episode perdarahan mayor, membantu interaksi dokter yang merawat dan bank darah dan memastikan penggunaan komponen darah dan darah secara bijaksana. Dengan mengembangkan panduan yang disepakati secara lokal dan spesifik yang mencakup tanggapan klinis, laboratorium, bank darah dan logistik, dokter dapat memastikan pengelolaan kehilangan darah secara efektif dan memperbaiki hasilnya.10
Penatalaksanaan agresif koagulopati terkait cedera telah dipromosikan dalam beberapa tahun terakhir dengan kehilangan darah secara masif. Studi telah menunjukkan peningkatan ketahanan hidup dengan menggunakan rasio FFP yang lebih tinggi terhadap transfusi RBC dibandingkan dengan pendekatan konvensional. Transfusi seluruh darah segar akan terasa ideal namun waktu yang dibutuhkan untuk melakukan tes keselamatan pada darah cukup lama sehingga menimbulkan signifikan Penipisan faktor koagulasi.
Oleh karena itu, pemberian sel darah merah, faktor koagulasi dan trombosit bersama-sama mempertahankan konstitusi fisiologis darah dan mencegah defisit satu atau lebih konstituen.
Protokol transfusi besar-besaran diaktifkan oleh seorang dokter dalam menanggapi perdarahan hebat. Umumnya ini diaktifkan setelah transfusi 4-10 unit. MTP memiliki rasio standar unit sel darah merah, FFP / kriopresipitat dan platelet (platelet donor acak) di setiap kemasan (misalnya rasio 1: 1: 1 atau 2: 1: 1) untuk transfusi.11,12 Begitu pasien berada dalam Protokolnya, bank darah memastikan penyampaian cepat semua komponen darah bersamaan untuk memfasilitasi resusitasi. Hal ini mengurangi ketergantungan pada pengujian laboratorium selama fase resusitasi akut dan mengurangi kebutuhan akan komunikasi antara bank darah, laboratorium dan dokter.
KOMPLIKASI TRANSFUSI MASIF Segera
Masalah sekunder akibat resusitasi volume10
➢ Resusitasi yang tidak adekuat: Hipoperfusi menyebabkan asidosis laktat, sindrom respons inflamasi sistemik (SIRS), koagulasi intravaskular diseminata dan disfungsi multiorgan. Ini juga meningkatkan ekspresi trombomodulin pada endotelium, yang kemudian kompleks dengan trombin, yang pada gilirannya menyebabkan jumlah trombin berkurang yang tersedia untuk menghasilkan fibrin dan meningkatkan konsentrasi protein antikoagulan aktif Anticoagulant, yang memperburuk koagulopati.
➢ Resusitasi yang berlebihan
Transfusi terkait sirkulasi berlebihan adalah kondisi yang terkenal yang terjadi karena transfusi darah atau produk darah yang cepat. Padahal ini terlihat biasa pada pasien lansia , anak kecil dan pasien dengan fungsi ventrikel kiri yang terganggu, juga dapat dilihat pada pasien yang membutuhkan transfusi masif. Pada pasien dengan syok hemoragik, kristaloid dan koloid digunakan untuk resusitasi awal. Ketika produk darah dan darah tersedia, pasien ditransfusikan dengan komponen yang dibutuhkan yang kemudian dapat menyebabkan kelebihan muatan peredaran darah.
Edema interstisial akibat peningkatan tekanan hidrostatik yang dapat menyebabkan sindrom kompartemen abdomen.
Masalah dilusi
➢ Koagulopati dilusi: Selama syok perdarahan, terjadi pergeseran cairan dari interstisial ke kompartemen intravaskular yang menyebabkan pengenceran faktor koagulasi. Hal ini semakin ditekankan saat darah yang hilang diganti dengan faktor pembekuan kekurangan cairan. Studi juga menunjukkan bahwa infus koloid dan kristaloid menginduksi koagulopati sampai batas yang lebih tinggi daripada yang dijelaskan dengan pengenceran sederhana.
➢ Tekanan onkotik koloid rendah menyebabkan edema interstisial
Masalah yang berkaitan dengan transfusi volume besar darah yang tersimpan:10 A. Toksisitas sitrat: 80 ml larutan adenin sitrat fosfat dekstrosa hadir dalam setiap kantong darah mengandung kira-kira 3 g sitrat. Orang dewasa yang sehat dapat memetabolisme beban ini dalam 5 menit. Namun, hipoperfusi atau hipotermia yang terkait dengan kehilangan darah secara besar-besaran dapat menurunkan tingkat metabolisme yang menyebabkan toksisitas sitrat. Sitrat tak jenuh kemudian dapat menyebabkan hypocalcaemia, hypomagnesemia dan memperburuk asidosis. Hipokalsemia dapat menyebabkan depresi miokard yang berawal lebih awal dari koagulopati hypocalcaemic. Hipotensi yang tidak merespons cairan harus mengingatkan dokter terhadap komplikasi ini. Suplemen kalsium dibutuhkan dalam kebanyakan kasus MBT.
B. Konsentrasi kalium di PRBCs dapat berkisar antara 7 sampai 77 mEq / L tergantung pada lama darah yang tersimpan. Perkembangan hiperkalemia akan tergantung pada fungsi ginjal yang mendasarinya, tingkat keparahan cedera jaringan dan laju transfusi. Pada tingkat transfusi melebihi 100-150 ml / menit, hiperkalemia transien sering terlihat. Juga, asidosis sekunder akibat hipoperfusi dapat memperburuk hiperkalemia. Efek jantung hiperkalemia ditandai dengan hypocalcaemia.
C. Hipotermia: Faktor yang berkontribusi terhadap hipotermia meliputi infus cairan dingin dan darah dan produk darah, pembukaan rongga abdomen dan penurunan produksi panas.
Hipotermia menyebabkan penurunan metabolisme sitrat dan pembersihan obat dan yang lebih penting, berkontribusi pada pengembangan koagulopati. Perlambatan aktivitas enzim dan penurunan fungsi trombosit secara individual telah terbukti berkontribusi terhadap koagulopati hipotermia pada suhu inti di bawah 34 ° C. Koagulopati karena hipotermia tidak tercermin dalam tes laboratorium karena sampelnya menghangat selama pemrosesan.
D. Hipomagnesemia: Sitrat juga mengikat magnesium dan dapat menyebabkan hypomagnesaemia yang dapat lebih menonjolkan efek hipokalsemia. Infus cairan magnesium dalam jumlah besar juga dapat menyebabkan hypomagnesemia.
E. Asidosis: Setelah 2 minggu penyimpanan, PRBC memiliki pH di bawah 7,0, dan setiap unit memiliki muatan asam sekitar 6 mEq. Salah satu mEq asam ini berasal dari fakta bahwa PRBCs dibuat dari darah vena dengan pH awal 7,35, mEq kedua diperoleh dalam buffer asam sitrat dalam antikoagulan, dan 4 mEq dihasilkan oleh glikolisis selama penyimpanan PRBC.
Asidosis secara langsung mengurangi aktivitas jalur koagulasi ekstrinsik dan intrinsik.
Penurunan pH dari 7,4 menjadi 7,0 mengurangi aktivitas FVIIa dan FVIIa / TF masing- masing lebih dari 90% dan 60%
Komplikasi terlambat 1. Kegagalan pernafasan
Transfusi terkait cedera paru akut (TRALI): Risiko TRALI meningkat dengan jumlah darah allogen dan produk darah yang ditransfusikan. Mekanisme patologis yang tepat dari TRALI belum dipahami secara jelas dan mekanisme imunologis dan nonimunologis telah disarankan
2. SIRS 3. Sepsis
4. Komplikasi trombolitik
Monitoring
Pemantauan klinis: Elektrokardiogram, capnometri, oksimetri nadi, tekanan darah arteri, suhu inti, dan keluaran urin.
Tekanan arteri invasif: Pengukuran tekanan arteri invasif memungkinkan pengukuran tekanan denyut ke denyut dan memiliki akurasi yang lebih tinggi daripada pengukuran berbasis cuff. Selain itu, kateter arteri memungkinkan pengambilan sampel darah arterial yang sering berguna dalam membimbing terapi. Banyak pemantau hemodinamik modern menghitung variasi tekanan nadi yang merupakan indikator responsif volume yang lebih
spesifik.10
Peranan pemantauan tekanan vena sentral: Kateter vena sentral, karena panjang dan resistansi tinggi, memungkinkan laju aliran infus daripada lubang bor lebar.Namun, mereka berguna untuk penilaian status hemodinamik, pemberian agen vasoaktif dan pengambilan sampel darah.10
Pemantauan laboratorium: Nilai laboratorium harus sering didapat. Tes laboratorium yang direkomendasikan meliputi Hb, jumlah trombosit, waktu protrombin, waktu tromboplastin parsial (PTT), fibrinogen, potasium, kalsium terionisasi, ABG untuk status dasar asam dan saturasi oksigen vena sentral / laktat sebagai indikator hipoperfusi jaringan.
Keterbatasan pengujian laboratorium konvensional: Jeda waktu antara pengumpulan sampel dan mendapatkan laporan adalah keterbatasan serius dalam utilitas mereka selama terjadi kehilangan darah yang cepat.
➢ Sasaran resusitasi dalam kehilangan darah masif
Tekanan arteri rata-rata (MAP) sekitar 60 mmHg, tekanan arteri sistolik 80-100 mmHg (pada pasien hipertensi seseorang mungkin perlu menargetkan MAP yang lebih tinggi):10
➢ Hb 7-9 g / dl
➢ INR <1,5; Diaktifkan PTT <42 s
➢ Fibrinogen> 1,5-2 g / L
➢ Platelet> 50 × 109 / L
➢ PH 7,35-7,45
➢ Suhu inti> 35,0 ° C
➢ Defisit dasar <3.0 / laktat <2 mEq / L.
BAB III LAPORAN KASUS A. EVALUASI PRAANESTESIA
Identitas
➢ Identitas : Ni Wayan Balik Budiasih
➢ Usia : 30 tahun
➢ Jenis Kelamin : Perempuan
➢ Nomor RM : 17048984
➢ Cara Pembayaran : BPJS
➢ Alamat : : Br. Tengkulak, Sukawati – Gianyar
➢ MRS : Pukul 14:13 Wita (14/11/2017)
➢ Diagnosa : G2P1000 Gemeli H-H (Letkep – Letsu) + Preeklampsia Berat + Partial HELLP syndrome + Antonia Uteri
➢ Tindakan : SC CITO + Histerektomy
Anamnesis
Pasien rujukan RS Premagana dengan usia kehamilan 38 – 39 minggu datang dengan keluhan nyeri perut hilang timbul sejak 2 jam SMRS. Keluhan keluar cairan dari jalan lahir disangkal.
Gerak anak dikatakan normal. Pasien diketahui gemeli sejak tanggal 6/5/2017 (usia kehamilan 12-13 minggu). Pasien diketahui tekanan darah tinggi sejak 13/11/2017 saat kontrol ke Sp.OG, dengan fluktuasi tekanan darah 130-140/70-80 diberikan terapi nifedipine 10 mg tablet tiap 24 jam..
Ini adalah kehamilan kedua pasien, HPHT: 19/2/2017, TP: 26/11/2017
Riwayat kehamilan : anak pertama persalinan spontan tahun 2012, perempuan, BBL 3200 gram, hidup
Riwayat alergi ampicillin.
Riwayat pemakaian KB suntik, berhenti menggunakan 1,5 tahun yang lalu.
Riwayat operasi tidak ada.
Riwayat diabetes mellitus, penyakit jantung, maupun asma tidak ada. Riwayat kebiasaan merokok, minum-minuman keras, maupun pemakaian obat-obatan terlarang tidak ada.
Makan dan minum terakhir pkl. 21.00 wita (14/11/2017)
Riwayat terapi di Triage Kebidanan, pasien mendapat terapi dari TS Obgyn : - IVFD NaCl 0.9% 20 tpm
- IVFD RL 500 cc + MgSO4 6 gram 28 tpm 1x/hari sejak tgl 14/11/2017 - Injeksi MgSO4 4 gram IV bolus 1x tanggal 14/11/2017
- Nifedipin 10 mg tablet tiap 8 jam bila MAP > 125 mmHg - Injeksi dexamethasone 10 mg tiap 12 jam IV
- Pasang dower catheter, produksi urin 3000ml/29 jam - Terminasi kehamilan dengan SC
- Transfusi TC (50ml) tgl 15/11/17 pk. 11.00 wita
- Transfusi TC apheresis (283,4 ml) tgl 15/11/2017 pk. 12.05 wita
Pemeriksaan Fisik:
Berat badan: 70 kg; Tinggi badan 160 cm; BMI : 27,3kg/ m2 ; NRS diam : 1/10 cm; NRS bergerak 2/10 cm; Tax 36,8 oC
• Sistem saraf pusat : GCS E4V5M6
• Respirasi : frekuensi nafas 20 kali permenit, tidak ada rhonki dan wheezing, saturasi oksigen perifer 98% room air
• Kardiovaskuler : tekanan darah 140/100 mmHg; nadi 92 kali permenit, Bunyi jantung 1 dan 2 tunggal, reguler, tidak ada murmur
• Abdomen : Bising usus positif normal, TFU sesuai usia kehamilan, DJJ bayi I 130 x / menit, DJJ bayi II 140 x / menit
• Urogenital : buang air kecil via DK
• Muskuloskeletal: Flexi dan deflexi leher normal, Mallampati II, gigi geligi utuh
Pemeriksaan Penunjang : Pemeriksaan Penunjang
Darah lengkap
14/11/2017 pukul 12:19
15/11/2017 pukul 01:24
15/11/2017 pukul 13:59 (pasca transfusi TC 2 kolf)
WBC 8.36 6.38 5.34
Hb 10.88 10.06 9.36
HCT 34.74 33.13 30.34
PLT 65.27 70 122.2
Faal Hemostasis (14/11/2017 pukul 12:19) - INR 1,0
- PPT 12.6 (10,8-14,4) detik - APTT 29.7 (24-36) detik Kimia darah (14/11/2017 pukul 12:19)
- SGOT 16.4 U/L (11-33) - SGPT 6.1 U/L (11-50) - Albumin 2.9 g/dL (3,4-4,8);
- GDS 58 mg/dL (70-140) - SC 0.48 SC mg/dL (0,7-1,2) - K 3.51 mmol/L (3,5-5,1) - Permasalahan actual pasien :
- Gravida + Gemeli + Preeklampsia Berat + Partial HELLP syndrome (HGB 9.36 g/dL;
HCT 30.34 %; PLT 122.20 x103µL pasca transfusi TC 2 kolf) Permasalahan pembedahan
Lokasi : Regio abdomen Durasi : 1-2 jam
Posisi : supine
Manipulasi : manipulasi pada usus
Permasalahan Potensial:
Pendarahan, Syok hipovolemik, Gangguan Hemodinamik Pasien disimpulkan dengan ASA IVE
B. PERSIAPAN PRAANESTESIA
➢ Informed consent mengenai tindakan operasi dan anestesi, resiko anestesi dan rencana anestesi yang akan dilakukan dan menandatangani surat perjanjian persetujuan operasi dan anestesi
➢ Persiapan fisik berupa puasa 8 jam untuk makanan dan 2 jam untuk puasa minum air putih
➢ Persiapan darah PRC 4 kolf , TC 10 kolf dan FFP 10 kolf
C. MANAJEMEN ANESTESIA - Pra anestesia :
Pasien disiapkan untuk dilakukan anestesi umum GA – OTT Rapid Sequence
Intubation (RSI) persiapan darah Packed Red Cell 4 kolf ( Cross match 2 kolf ) + Transfusi concentrate 10 kolf + Fresh Frozen Plasma 10 kolf. Packed Red Cell dibawa bersama pasien ke ruangan operasi.
- Di ruang persiapan :
Pukul 16.17 WITA pasien diterima masuk di ruang persiapan dan kemudian dilakukan vital sign Tekanan Darah : 114 / 67 mmHg, Heart rate : 92 x / menit, Respirasi rate: 18 x / menit, SpO2 : 99% dengan NRM 6 lter/ menit
- Di kamar operasi :
Pukul 17.15 WITA pasien tiba di ruang operasi dan dilakukan pemasangan monitor dengan vital sign Tekanan Darah : 112 / 55 mmHg, Heart rate : 101 x / menit, Respirasi rate: 18 x / menit, SpO2 : 99% room air. Pasien di posisi head up 30 O, diberikan premedikasi dexamethasone 10 mg IV, dipenhidramin 10 mg IV, ondansetron 8 mg IV. Pasien dilakukan preoksigenasi O2 100 % 8 lpm dengan sungkup selama 2 menit, lalu diberikan agen analgetika fentanyl 100 mcg. Bersamaan dengan itu operator melakukan desinfeksi lapangan operasi dan pemasangan duk operasi. Pasien dilakukan anestesia umum dengan teknik GA- OTT RSI dengan induksi propofol 100 mg dan dilakukan Sellick’s maneuver saat pasien sudah terhipnosis, lalu diberikan agen pelumpuh otot rocuronium 50 mg, ditunggu 1 menit sampai nafas spontan pasien hilang. Pasien dilakukan intubasi dengan tube 6,5 cuff dan level di bibir 20 cm. Operator mulai melakukan incisi laparotomy median. Medikasi lain di berikan asam tranexamat 1000 mg IV, Hemodinamik selama induksi TD: 118-124 / 76-84 mmHg, HR: 72-84 x / ment, SpO2 : 99% On bagging.
Pukul 17.25 WITA Pukul 17.27 WITA
Lahir bayi laki-laki I, BBL 2700 gram, PBL 45 cm, Apgar Score 7, perdarahan 500 cc, cairan masuk kristaloid 1000 cc.
Lahir bayi laki-laki II, BBL 2450 gram, PBL 47 cm, Apgar Score 7, perdarahan 1000 cc, cairan masuk kristaloid 2000 cc
Pukul 17.30-19.40 WITA: Tampak perdarahan aktif dari plasental bed, dilakukan hemostasis.
Kontraksi uterus tidak baik, dilakukan massage uterus namun kontraksi uterus tetap kurang.
Diberikan injeksi oxytocin intramural 4 ampul (40 IU), namun evaluasi ulang kontraksi uterus tetap kurang baik. Diberikan injeksi methergin 0.2 mg intramural, evaluasi ulang kontraksi uterus kurang baik, perdarahan 4000 cc. TS Obgyn konsultasi dengan chief jaga dan kemudian dilakukan ligase arteri uterina, evaluasi 10 menit, kontraksi uterus tetap kurang
baik. TD mulai turun < 100 mmHg, HR > 120 x / menit; resusitasi cairan kristaloid 2500 cc dan koloid 1000 cc, diberikan norepinefrin titrasi mulai dosis 0,2 mcg/kgbb/menit hingga tercapai MAP > 65 mmHg.
Karena kontraksi uterus tetap jelek, diputuskan oleh DPJP Obgyn untuk histerektomi, tampak perdarahan massif. Durante operasi diberikan transfusi darah PRC 1 kolf.
Durante operasi :
• Fluktuasi : TD 70-115 / 45-87 mmHg; HR 95-122 kali / menit, SpO2 98-99% on bagging
• Cairan : Kristaloid 5500 mL, Koloid 1000 mL, PRC 1 bag 250 ml
• Perdarahan : ± 6000 ml
• Urin : 150 ml
• Lama operasi : 2 jam 20 menit Laboratorium :
Darah lengkap
15/11/2017 pukul 18:34 (durante op)
15/11/2017 pukul 19:11 (durante op)
WBC 5.59 21.59
Hb 3.33 4.05
HCT 10.77 13.14
PLT 60.13 86.96
Pukul 19.40 WITA: Operasi selesai dan pasien dilakukan nafas kendali, dilakukan persiapan transport pasien dari OK IGD ke RTI Timur.
Pukul.19.45 WITA: Pasien dikirim ke RTI Timur dengan oksigen transport dan ventilasi dengan ambubag, dengan vital sign saat itu HR: 84 x / menit, TD 115 / 65 mmHg (dengan norepinefrin 0.4 µg / kgBB / menit), SpO2 99% on bagging
Pukul. 19.50 WITA: Pasien tiba di RTI Timur dan disambungkan ke mesin ventilator dengan mode PC-BIPAP dengan FiO2 55%, SatO2 99% on ventilator, diberikan analgetika pasca operasi Fentanyl 300 mcg dalam 50cc NaCl 0.9% kecepatan 2.1 cc / jam via syringe pump, Paracetamol 1 gr tiap 8 jam IV.
Pukul 21.00 WITA: dilakukan observasi ulang di RTI Timur, GCS: dalam pengaruh obat, HR: 95 kali / menit, terpasang ventilator dengan saturasi O2 98% mode PC-BIPAP.
Follow Up di Ruang Terapi Intensif Hari I
Status Fisik Terapi Laboratorium
BB 70 kg, TB 165 cm Susunan saraf pusat : DPO
Respirasi : On Ventilator mode PC BIPAP, FiO2 60%, Pinsp 14; Ti 1.4; RR 12; PEEP 5, ASB 10, Ves +/+, rh -/-, wh -/-
Kardiovaskular: TD 118-123 /62 - 72 mmHg; Nadi 110- 126 x/min;
S1 S2 tunggal, regular, murmur (-) Gastrointestinal : Distensi tidak ada.
Urogenital : BAK via DC Muskuloskeletal: Akral Hangat
CM 2429 mL
F: Ringer Fundin 1000 mL/24 jam.
A: Fentanyl 300 mcg/24 jam;
Paracetamol 1000 mg tiap 8 jam S: Midazolam titrasi, target RASS -2
T: -
H: Head up 30-45oC
U: Ranitidin 50 mg tiap 12 jam G: -
Terapi lain:
Cefotaxim 1 gram tiap 12 jam ( H1 )
Asam Tranexamat 1 gram tiap 8 jam
Darah Lengkap (15.11.17) : WBC 38.59; HB 3.7; HCT 12.65; PLT 91.98 Transfusi PRC II Faal Hemostasis (15.11.17) : PPT 21.6;
INR 1.97; APTT 34.7 Kimia Darah
(15.11.17) : SGOT 22.8
; SGPT 6.6 ; Albumin 1.6 ; BUN 11.8 ; SC 0.47 ; GDS 490.
AGD (15.11.17 pkl 22.21) (PC BIPAP,
CK 900 mL
IWL 262 mL / 9 jam BC + 1267 mL / 9 jam
Norpeinefrin titrasi, target MAP ≥ 65 mmHg
Transfusi PRC, target HB ≥ 10 g/dL
FiO2 80%, Pinsp 14, RR 12, PEEP 5, ASB 10) : pH 7.24 ; pCO2 33.3; pO2 291.7; BEecf -13.3; HCO3- 14.0;
SO2c 99.6; TCO2 15.1;
Na 134; K 3.34; Cl 121.
PC BIPAP, FiO2 50%, Pinsp 14, RR 12, PEEP 5, ASB 10
Hari ke 2
Status Fisik Terapi Laboratorium
BB 70 kg, TB 165 cm Susunan saraf pusat : DPO Respirasi : On Ventilator mode PC BIPAP, FiO2 60%, Pinsp 14; Ti 1.4; RR 12; PEEP 5, ASB 10, Ves +/+, rh -/-, wh -/-
Kardiovaskular: TD 132- 141/60- 78 mmHg; Nadi 123- 139 x/min;
S1 S2 tunggal, regular, murmur (-) Gastrointestinal : Distensi tidak ada.
Urogenital : BAK via DC Muskuloskeletal: Akral Hangat
CM 4751 mL CK 2865 mL
F: Ringer Fundin 1000 mL/24 jam.
A: Fentanyl 300 mcg/24 jam;
Paracetamol 1000 mg tiap 8 jam S: Midazolam titrasi, target RASS -2
T: -
H: Head up 30-45oC
U: Ranitidin 50 mg tiap 12 jam G: -
Terapi lain:
Cefotaxim 1 gram tiap 12 jam ( H2 )
Asam Tranexamat 1 gram tiap 8 jam
Norpeinefrin titrasi, target MAP ≥
AGD (16.11.17 pkl 8.46) (PC BIPAP, FiO2 50%, Pinsp 14, RR 12, PEEP 5, ASB 10) : pH 7.38; pCO2 30.2; pO2 86.9; BEecf -7.9;
HCO3- 17.3; SO2c 96.5;
TCO2 18.2; Na 143; K 4.06; Cl 101. PC BIPAP, FiO2 40%, Pinsp 10, RR 14, PEEP 5, ASB 8
Thorax PA (16.11.17 pkl 14.01) :
Cardiomegaly. Pulmo
IWL 700 mL BC +615 mL
65 mmHg
Transfusi PRC, target HB ≥ 10 g/dL
tak tampak kelaianan.
Terpasang CVC dengan tip terproyeksi setinggi CV Th 8 sisi kanan.
Terasang ETT dengan tip terproyeksi setinggi CV Th 4.
Darah Lengkap (16.11.17 pkl 15.04) : WBC 20.5; HB 5.69;
HCT 17.79; PLT 91.58
Transfusi PRC II
Transfusi FFP II
Faal Hemostasis (16.11.17 pkl 15.04) : PPT 17.0; INR 1.46;
APTT 29.6.
Kimia Darah (16.11.17 pkl 15.04) : BUN 13.0;
SC 0.61; LDH 609.
AGD (16.11.17 pkl 15.04) (PC BIPAP, FiO2 40%, Pinsp 10, RR 14, PEEP 5, ASB 8) : pH 7.46; pCO2 29.8; pO2 185.5; BEecf -2.8; HCO3- 21.0; SO2c 99.4; TCO2 21.9; Na
142; K 3.77; Cl 100. PC BIPAP, FiO2 40%, Pinsp 10, RR 14, PEEP 5, ASB 7
Thorax PA (16.11.17 pkl 14.01) Hari ke 3
Status Fisik Terapi Laboratorium
BB 70 kg, TB 165 cm
Susunan saraf pusat : Compos Mentis
Respirasi : Spontan Face Mask 6 Lpm; RR 14-16x/menit; Ves +/+, rh -/-, wh -/-
Kardiovaskular:
TD 158/69 mmHg; Nadi 80 x/min;
F: Ringer Fundin 1000 mL/24 jam.
A: Fentanyl 150 mcg/24 jam;
Paracetamol 1000 mg tiap 8 jam S: -
T: -
H: Head up 30-45oC
U: Ranitidin 50 mg tiap 12 jam
Darah Lengkap (17.11.17 Pkl 08.33) : WBC 19.05; HB 7.05;
HCT 21.45; PLT 91.03
Transfusi PRC I
AGD (17.11.17 Pkl
S1 S2 tunggal, regular, murmur (-) Gastrointestinal : Distensi tidak ada.
Urogenital : BAK via DC Muskuloskeletal: Akral Hangat
G: -
Terapi lain:
Cefotaxim 1 gram tiap 12 jam ( H3 )
Asam Tranexamat 1 gram tiap 8 jam
Norpeinefrin titrasi, target MAP ≥ 65 mmHg
Transfusi PRC, target HB ≥ 10 g/dL
Metylprednisolong 62.5 mg tiap 12 jam
Ca Gluconas 1 gram tiap 8 jam Nebulizer Ventolin tiap 8 jam Furosemid 20 mg tiap 12 jam Alinamin F 1 vial tiap 8 jam
08.33) (PC BIPAP, FiO2 40%, Pinsp 10, RR 14, PEEP 5, ASB 7) : pH 7.4; pCO2 36.1;
pO2 125.9; BEecf -2.7;
HCO3- 22.0; SO2c 98.5; TCO2 23.1; Na 136; K 3.66; Cl 118. T Piece 8 lpm.
Kimia Darah
(17.11.17 Pkl 08.33) : SGOT 31.7; SGPT 12.7; LDH 671; Mg 1.68
AGD (17.11.17 Pkl 14.52) T Piece 8 lpm:
pH 7.5; pCO2 29.8;
pO2 192.9; BEecf -0.8;
HCO3- 22.5; SO2c 99.4; TCO2 23.4; Na 133; K 3.27; Cl 121.
Spontan Face Mask 6 lpm
USG Oleh TS Obgyn :
Dilatasi usus, lain-lain dalam batas normal.
Hari ke 4
Status Fisik Terapi Laboratorium BB 70 kg, TB 165 cm
Susunan saraf pusat : Compos Mentis
Respirasi : Spontan Face Mask 6 Lpm; RR 14-16x/menit; Ves +/+, rh -/-, wh -/-
Kardiovaskular: TD 140- 158/61- 69 mmHg; Nadi 70- 80 x/min; S1 S2 tunggal, regular, murmur (-) Gastrointestinal : Distensi tidak ada.
Urogenital : BAK via DC Muskuloskeletal: Akral Hangat
F: Ringer Fundin 1000 mL/24 jam.
A: Fentanyl 150 mcg/24 jam;
Paracetamol 1000 mg tiap 8 jam S: -
T: -
H: Head up 30-45oC
U: Ranitidin 50 mg tiap 12 jam G: -
Terapi lain:
Cefotaxim 1 gram tiap 12 jam ( H3 )
Asam Tranexamat 1 gram tiap 8 jam
Norpeinefrin titrasi, target MAP ≥ 65 mmHg
Transfusi PRC, target HB ≥ 10 g/dL
Metylprednisolong 62.5 mg tiap 12 jam
Ca Gluconas 1 gram tiap 8 jam Nebulizer Ventolin tiap 8 jam Furosemid 20 mg tiap 12 jam Alinamin F 1 vial tiap 8 jam
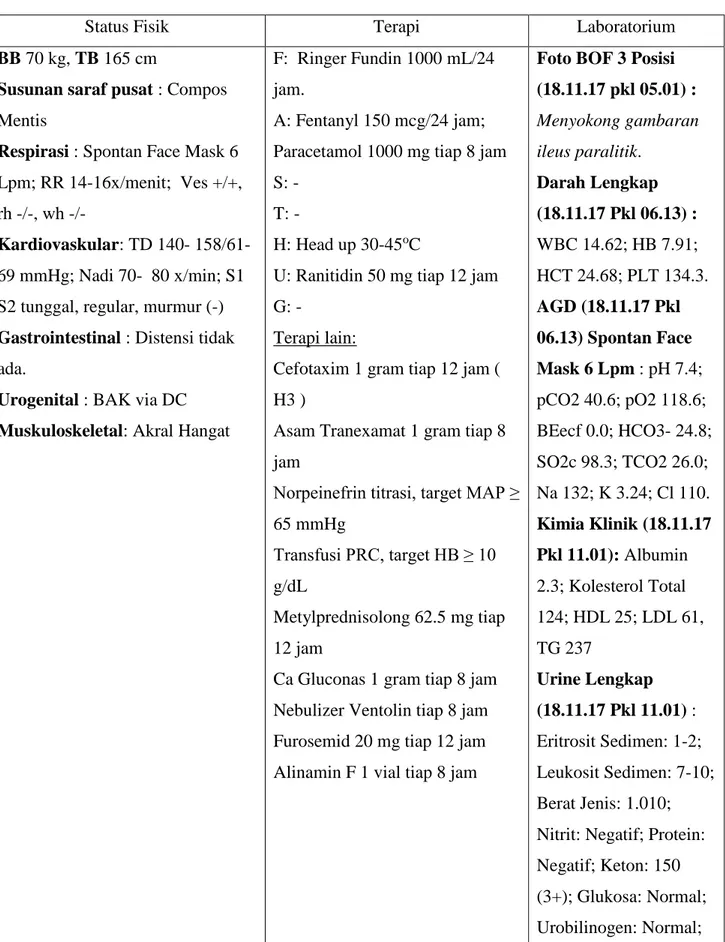
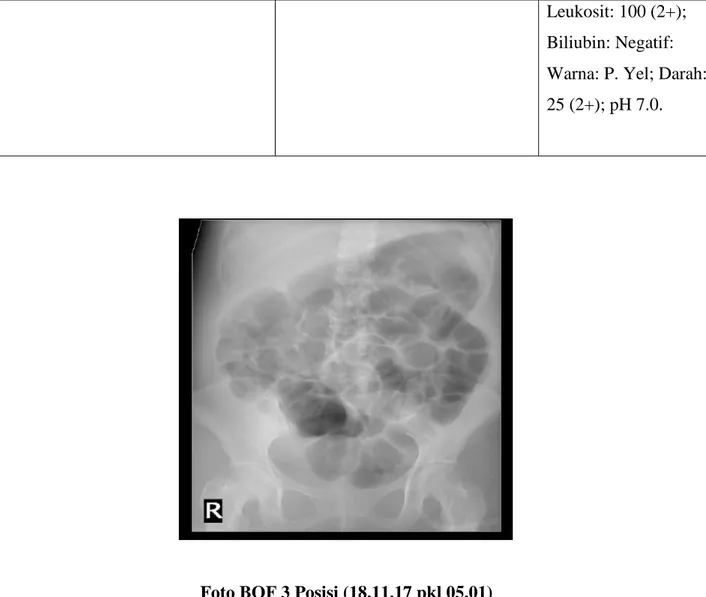
Foto BOF 3 Posisi (18.11.17 pkl 05.01) : Menyokong gambaran ileus paralitik.
Darah Lengkap (18.11.17 Pkl 06.13) : WBC 14.62; HB 7.91;
HCT 24.68; PLT 134.3.
AGD (18.11.17 Pkl 06.13) Spontan Face Mask 6 Lpm : pH 7.4;
pCO2 40.6; pO2 118.6;
BEecf 0.0; HCO3- 24.8;
SO2c 98.3; TCO2 26.0;
Na 132; K 3.24; Cl 110.
Kimia Klinik (18.11.17 Pkl 11.01): Albumin 2.3; Kolesterol Total 124; HDL 25; LDL 61, TG 237
Urine Lengkap (18.11.17 Pkl 11.01) : Eritrosit Sedimen: 1-2;
Leukosit Sedimen: 7-10;
Berat Jenis: 1.010;
Nitrit: Negatif; Protein:
Negatif; Keton: 150 (3+); Glukosa: Normal;
Urobilinogen: Normal;
Leukosit: 100 (2+);
Biliubin: Negatif:
Warna: P. Yel; Darah:
25 (2+); pH 7.0.
Foto BOF 3 Posisi (18.11.17 pkl 05.01)
Status Fisik Terapi Laboratorium
BB 70 kg, TB 165 cm
Susunan saraf pusat : Compos Mentis
Respirasi : Spontan nasal kanul 2 Lpm; RR 18x/menit;
Ves +/+, rh -/-, wh -/-
Kardiovaskular: TD 141/71 mmHg; Nadi 74 x/min; S1 S2
F: Ringer Fundin 1000 mL/24 jam.
A: Fentanyl 150 mcg/24 jam;
Paracetamol 500 mg tiap 6 jam po
S: - T: -
H: Head up 30-45oC
U: Ranitidin 50 mg tiap 12
Darah Lengkap (19.11.17 Pkl 08.17) : WBC 10.69; HB 7.91; HCT 24.4; PLT 206.7
AGD (18.11.17 Pkl 06.13) Spontan Face Mask 6 Lpm : pH 7.4; pCO2 40.6; pO2 118.6; BEecf 0.0; HCO3- 24.8; SO2c 98.3; TCO2 26.0;
tunggal, regular, murmur (-) Gastrointestinal : BU (+), Distensi tidak ada.
Urogenital : BAK via DC Muskuloskeletal: Akral Hangat
jam G: -
Terapi lain:
Cefotaxim 1 gram tiap 12 jam ( H5 )
Asam Tranexamat 1 gram tiap 8 jam
Transfusi PRC, target HB ≥ 10 g/dL
Metylprednisolon 62.5 mg tiap 12 jam
Ca Gluconas 1 gram tiap 8 jam
Nebulizer Ventolin tiap 8 jam Furosemid 20 mg tiap 12 jam Alinamin F 1 vial tiap 8 jam
Pasien BPD ODHU
Na 132; K 3.24; Cl 110.
BAB IV PEMBAHASAN
Masalah Pasien Teori
Atonia Uteri Tampak perdarahan aktif dari plasental bed, dilakukan hemostasis. Kontraksi uterus tidak baik, dilakukan massage uterus namun kontraksi uterus tetap kurang. Diberikan injeksi oxytocin intramural 4 ampul (40 IU), dan methergin 0.2 mg intramural, evaluasi ulang kontraksi uterus kurang baik, perdarahan 6000 cc dilakukan ligase arteri uterina, evaluasi 10 menit, kontraksi uterus tetap kurang histerektomi
Atonia uteri adalah suatu
kondisi dimana
myometrium tidak dapat berkontraksi dan bila ini terjadi maka darah yang keluar dari bekas tempat melekatnya plasenta menjadi tidak terkendali.
Pada kehamilan cukup bulan aliran darah ke uterus sebanyak 500-800 cc/menit. Jika uterus tidak berkontraksi dengan segera setelah kelahiran plasenta, maka ibu dapat mengalamiperdarahan sekitar 350-500 cc/menit dari bekas tempat melekatnya plasenta.
Persiapan Dua IV line bore besar Puasa 8 jam pra anestesi Perhitungan kebutuhan cairan
Persiapan Crossmatch Komponen Darah
Persiapan komponen darah
Premedikasi Loading Cairan 20 ml/kgBB Acute Normovolemic Hemodilution dan Acute Hypervolemic
Hemodilution dapat dilakukan pada operasi- operasi dengan resiko perdarahan 1200-1500 ml Antifibrinolitik Pemberian asam traneksamat
1000 mg IV
Dilanjutkan 500 mg setiap 8 jam post operasi hingga produksi drain minimal, dan tidak ada perdarahan dari luka operasi
Asam traneksamat menghambat fibrinolisis dengan mengikat
plasminogen dan plasmin, sehingga mengurangi penghancuran fibrin.
Asam traneksamat dengan loading dose 20 mg/kgBB diberikan selama 10 menit dilanjutkan maintenance 2 mg/kgBB/jam selama 8 jam
Pemberian cairan
Jumlah perdarahan 6000 ml dan produksi urin 150 ml (1
ml/kgBB/jam), dengan cairan Kristaloid 5500 mL, Koloid 1000 mL, PRC 1 bag 250 ml
Kebutuhan cairan 1 jam Pertama= 970 ml + perdarahan dan
Kebutuhan cairan jam 2 = 750 ml + perdarahan dan cairan jam 3= 750 ml + perdarahan
Pemberian Perdarahan 800 ml durante Estimated blood volume
PRC operasi
PRC diberikan 500 ml pada saat durante operasi, kemudian dilanjutkan di ruangan sesuai dengan target hemoglobin
70 ml x 35 kg = 2450 ml Allowed Blood Loss 15%
dari EBV = 367 ml Total PRC yang
diperlukan 2450 x (40-24) : 60 = 653 ml
Protokol transfusi massif
Tidak dilakukan protokol transfusi masif
Transfusi sel darah merah (PRC) sebesar 50% dari total volume darah (TBV) dalam 3 jam,
Transfusi PRC 100% dari volume darah total dalam 3 jam,
PRC transfusi lebih dari 10% dari total volume darah per menit
Pada pasien ini mengapa di pilih anestesi umum di bandingkan dengan anestesi regional karena pertimbangan efek anestesi umum lebih baik dibandingkan dengan anestesi regional dimana pada anestesi umum lebih menguntungkan karena kontrol ventilasi lebih baik serta hemodinamik yang lebih baik jika terjadi pendarahan massif, selain itu keuntungan lain menggunakan anestesi umum dimana kondisi pasien terhipnosis sehingga pasien tertidur tidak gelisah yang dapat menyebabkan demand oksigen menurun, kerja otot-otot pernafasan kita ambil alih sehingga dapat menyebabkan demand oksigen menurun, Oksigen dapat di optimalkan dengan mencukupi minute volum sehingga dapat meningkatkan fraksi oksigen, blockade simpatis untuk mencegah peningkatan pada demand yang diakibatkan dari stress pembedahan.
BAB V KESIMPULAN
Gravida dengan atonia uteri dapat memberikan kesulitan-kesulitan dan tantangan bagi seorang anestesiologis. Seorang dokter Anestesi harus dapat memberikan penangganan yang cepat dan tepat karena efek dari pendarahan masif yang mengancam jiwa dan komplikasi yang berat. Dokter anestesi harus Antisipasi terhadap masalah potensial perioperative dan komunikasi dengan ahli bedah, hematologi, laboratorium, bank darah dan petugas logistik adalah hal yang utama dalam menangani pasien tersebut. Oleh karena itu seorang dokter anestesi harus meberikan inform consent yang baik pada pasien dan keluarga pasien akan resiko dan komplikasi yang mungkin akan terjadi. Pada pendarahan masif yang di tanggani dengan tranfusi masif dapat memberikan hasil yang lebih baik pada pasien.
DAFTAR PUSTAKA
1. Chesnut David H, Wong Cynthia A,Tsen Lawrence C, Ngan Kee Warwick D,Beilin Yaakov,Mhyre Jill M,Obstetric Anesthesia Principles And Practice.Ed 5th.China:
Elsevier;2014. P 880-884;900-905
2. Cunningham, F. G. 2006. Wiliam Obstetrics 21th edition. Jakarta : EGC
3. Prawirohardjo,Sarwono.Pendarahan Antepartum.Ilmu Kandungan.Jakarta. 2005
4. Barash Paul G, Cullen Bruce F, Stoelting Robert K, Cahalan Michael K,Stock M Christine,Ortega Rafael, Hemostasis and Transfusion medicine. Obstetrical Anetshesia.
Clinical Anesthesia.Ed 7th .United States Of America:Lippincott Wiliams & Wilkin.2013.P 421-429,1159-1161
5. Miller Ronald D,Perioperative Fluid And Electrolyte Therapy.Anesthesia.Ed 8th .Canada:
Elsevier.2015. P 1844-1861
6. Hanadi M Aljedani, Farzal Anwar. Literature Reviem For Management Of Massive Hemorrhage.Hemato Transfusion International Journal: marc 2016
7. Stainsby D,Maclennan S, Hamilton P J. Management Of Massive Blood Loss : A Template Guideline. British Journal of Anesthesia volume 85 March 2000: P 487-491
8. Pei Shan Lim. Uterine Atony: Management Strategies.
https://www.researchgate.net/publication/221929161
9. Sivasankar Chitra. Perioperative Management of undiagnosed atonia uteri: Case Report and Management Strategies. International Journal of Women’s Health. Agustus 2012.P 451- 454 10. Guterrez M C, Goodnough L T, Druzin M, Butwick A J. Postpartum Hemorrhage Treated With A Massive Transfusion Protocol at a Tertiary Obstetric Center: A Restropective Study.
International Journal of Obstetric Anesthesia volume 21. 2012.P 230-235
11. Patil Vijaya, Shetmahaja Madhavi. Massive Transfusion and Massive transfusion Protocol.
Indian Journal Of Anesthesia.Sept 2014.P 590-595.
12. Nunez TC, Young PP, Holcomb JB, Cotton BA. Creation, implementation, and maturation
of a massive transfusion protocol for the exsanguinating trauma patient. J Trauma.
2010;68:1498–505.
13. O’Keeffe T, Refaai M, Tchorz K, Forestner JE, Sarode R. A massive transfusion protocol to decrease blood component use and costs. Arch Surg. 2008;143:686–90.
14. Flood Pamela, Rathmell James P, Shafer Stevent. Physiology and Management of Massive Transfusion. Pharmacology & Physiology in Anesthetic Practice Ed 5 th . United States Of America. 2015. P 661 - 667