KARYA ILMIAH AKHIR
PROFIL ANALGETIK PASCA OPERASI PADA PASIEN PEDIATRI YANG MENJALANI OPERASI ELEKTIF DI RSUD DR. SOETOMO
dr. Regina Agustantina Pembimbing:
Dr. dr. Elizeus Hanindito Sp. An. KIC KAP Dr. dr. Arie Utariani Sp. An. KAP
DEPARTEMEN / SMF ANESTESIOLOGI DAN REANIMASI FAKULTAS KEDOKTERAN UNIVERSITAS AIRLANGGA
RUMAH SAKIT DR. SOETOMO SURABAYA
2016
ABSTRACT
Background: Postoperative pain is an important issue after surgery. By giving proper analgetic(s), pain will be managed effectively and will accelerate patient recovery dan discharge from hospital. Pain management in children is often poorly managed due to presumption that children do not suffer from pain. However, pain is affected by several factors include anxiety.
Objective: To analyse analgetic profile used postoperatively in pediatric patients
Methods: After obtaining approval from ethics committee, 122 patients were the subjects, aged 0-18 years, undergoing elective surgery in Dr. Soetomo Hospital Surabaya. Observation started at premedication room which preoperative anxiety and pain scale measured. Patients were given analgetic postoperatively and observed at 30 minutes, 1 hour, 2 hours, 1 day and 2 days postoperative. Observations included pain scale, sedation scale and hemodynamic (respiration rate, pulse, blood pressure and saturation). The results were analysed statistically using t Test, Mann-Whitney and Chi square test.
Results: NSAID was the most used analgetic in general (54 patients) and the most used analgetic in group with 0 pain scale (no pain) in all times of pain scale evaluation. Combined analgetics had bigger pain scale compare to single analgetic in almost all times of pain scale evaluation except 2 days postoperative. However, statistically there was no difference between giving single and combined analgetics in almost all times of pain scale evaluation except 2 days postoperative. While preoperative anxiety statistically correlates with postoperative pain at 2 hours postoperative.
Conclusion: There was difference between giving single and combined analgetics at 2 days postoperative evaluation (p 0.035). Preoperative anxiety correlate with postoperative pain at 2 hours postoperative evaluation (p 0.046).
KATA PENGANTAR
Dengan menyebut nama Allah SWT yang Maha Pengasih lagi Maha Penyayang, segala puji syukur ke Hadirat Allah SWT atas rahmat dan karunia-Nya, saya dapat menyelesaikan Program Pendidikan Dokter Spesialis (PPDS) I Anestesiologi dan Reanimasi Fakultas Kedokteran Universitas Airlangga Surabaya serta dapat menyusun dan menyelesaikan penelitian “Profil Analgetik Pasca Operasi pada Pasien Pediatri yang Menjalani Operasi Elektif di RSUD Dr. Soetomo” sebagai salah satu persyaratan dalam menyelesaikan pendidikan keahlian di bidang Anestesiologi.
Karya akhir ini disusun dengan maksimal dan mendapatkan bantuan dari berbagai pihak sehingga dapat memperlancar pembuatan karya akhir ini. Saya mengucapkan terima kasih sebesar-besarnya kepada semua pihak, pribadi dan institusi yang telah merelakan hati, pikiran serta materi; mendukung dan mendorong saya dalam meniti hari demi hari perjalanan yang indah penuh warna ini dan sekarang telah berlalu. Semoga perjalanan tersebut akan selalu mewarnai perjalanan selanjutnya yang lebih indah. Tiada lain hanya ucapan terima kasih dan rasa hormat yang dapat saya sampaikan.
Tak lupa saya ucapkan terima kasih kepada Direktur BLUD RSUD Dr. Soetomo dan Dekan Fakultas Kedokteran Universitas Airlangga atas kesempatan yang diberikan sehingga saya dapat menjalani pendidikan dokter spesialis di bidang Anestesiologi dan Reanimasi.
Ucapan terima kasih sebesar-besarnya dan juga rasa hormat saya sampaikan kepada seluruh guru dan panutan saya di Departemen/SMF Anestesiologi dan Reanimasi atas segala bimbingan, bantuan, arahan dan nasihat kepada saya selama menempuh pendidikan. Ucapan terima kasih secara khusus saya sampaikan kepada pihak-pihak yang telah memberikan bantuan dalam menyusun karya akhir ini yaitu:
1. Dr. dr. Hamzah Sp.An. KNA sebagai Kepala Departemen Anestesiologi dan Reanimasi yang telah memberi kesempatan untuk menjadi peserta PPDS I Anestesiologi dan Reanimasi.
2. Dr. dr. Arie Utariani Sp.An. KAP sebagai Ketua Program Studi Anestesiologi dan Reanimasi yang layaknya seperti orang tua saya di Departemen Anestesiologi dan Reanimasi yang dengan sabar dan penuh kasih mendidik
saya selama menempuh masa pendidikan sekaligus menjadi pembimbing penelitian saya.
3. Dr. dr. Elizeus Hanindito Sp.An. KIC KAP sebagai guru dan pembimbing penelitian yang telah sabar dan berbaik hati memberikan sumbangan pikiran, tenaga dan waktu dalam membimbing saya menyelesaikan karya akhir ini. 4. dr. Agustina Salinding Sp.An. KIC sebagai dosen pembimbing saya yang telah
sabar membimbing, mendukung dan mendorong saya selama menempuh masa pendidikan.
5. Seluruh guru saya di Departemen Anestesiologi dan Reanimasi Fakultas Kedokteran Universitas Airlangga/RSUD Dr. Soetomo Surabaya atas kesediaan dan kesabaran dalam membimbing saya selama menempuh masa pendidikan.
6. Rekan-rekan sejawat PPDS I di RSUD Dr. Soetomo Surabaya khususnya rekan satu angkatan Juli 2011 yang telah menjadi teman dan saudara terbaik di Departemen Anestesiologi dan Reanimasi. Semoga kita dipertemukan dalam keadaan yang lebih baik.
7. Seluruh paramedis dan karyawan di lingkungan Departemen Anestesiologi dan Reanimasi Fakultas Kedokteran Universitas Airlangga/RSUD Dr. Soetomo Surabaya.
8. Seluruh pasien di RSUD Dr. Soetomo yang telah berperan selayaknya guru saya.
9. Kedua orang tua saya, Ir. Warsito dan Dra. Rin Retnowati MM, Ak. Atas segala pengorbanan, kesabaran, doa dan dukungan selama menempuh masa pendidikan.
10.Kakak dan adik saya, Eric Wisnuwardhana, BA dan dr. Winda Nirmala Sari yang telah memberikan dukungan, doa dan moril selama menempuh masa pendidikan.
Saya yakin masih terdapat banyak kekurangan dalam karya akhir ini. Oleh karena itu, saran dan kritik yang membangun saya harapkan untuk penyempurnaan karya akhir ini.
Akhir kata, saya sampaikan permohonan maaf kepada semua pihak atas segala kekhilafan baik yang disengaja maupun tidak. Semoga karya akhir ini dapat berguna bagi pengembangan ilmu dan menginspirasi lahirnya penelitian-penelitian baru.
Semoga Allah SWT senantiasa melimpahkan rahmat, taufik dan hidayahNya kepada kita semua. Amin.
Surabaya, 4 Desember 2016 Peneliti
DAFTAR ISI
DAFTAR ISI .……….. i
DAFTAR TABEL ..………. vii
DAFTAR GAMBAR ……….. x
BAB 1 PENDAHULUAN ……… 1
1.1. Latar Belakang ……… 1
1.2. Rumusan Masalah ………... 6
1.3. Tujuan Penelitian ……… 6
1.3.1. Tujuan Umum ……… 6
1.3.2. Tujuan Khusus ……… 6
1.4. Manfaat Penelitian ……….. 6
1.4.1. Bagi Pengembangan Ilmu ……….. 6
1.4.2. Bagi Pelayanan ………... 6
1.4.3. Bagi Penderita ……… 7
BAB 2 TINJAUAN PUSTAKA ………... 8
2.1. Nyeri ……… 8
2.2. Perkembangan Neurobiologi Nyeri pada Neonatus ……… 10
2.2.1. Maturasi dari Respon Lokal Sistem Saraf Perifer atau Transduksi ………... 11
2.2.2. Maturasi dari Proses di Saraf Spinal atau Transmisi dan Modulasi ……….. 13
2.2.3. Respon Lokal Saraf Spinal ……….. 13
2.2.4. Transmisi Ascending ………... 16
2.2.6. Proses Supraspinal dan Integrasi ………. 19
2.3. Jenis Pembedahan pada Pediatri ……….. 20
2.4. Penilaian Nyeri pada Pediatri ……….. 21
2.5. Tingkat Kecemasan pada Anak ………... 27
2.6. Sedasi dalam Mengatasi Kecemasan ………... 30
2.6.1. Midazolam ……….. 30
2.6.2. Nitrous Oxide (N2O) ………... 31
2.6.3. Obat-obat Lainnya ………... 32
2.7. Aspek Umum Perkembangan Farmakologi ………. 32
2.8. Pedoman Tatalaksana Nyeri Pasca Operasi Pada Anak ………….. 34
2.8.1. Nyeri akut pada anak akibat trauma pembedahan yang luas (disertai dengan kerusakan jaringan ringan) – NRS atau VAS pasca operasi < 4 ………. 36
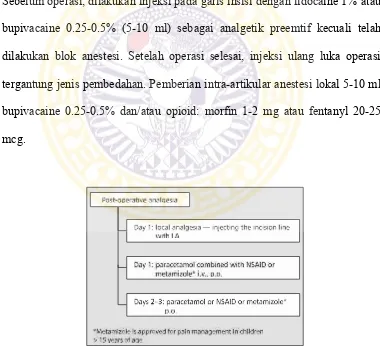
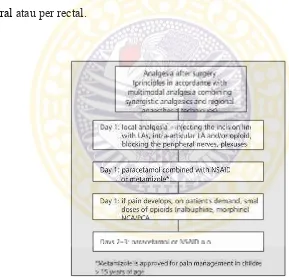
2.8.2. Prosedur operasi pada anak dengan kerusakan jaringan sedang – NRS atau VAS pasca operasi 4-6 dan durasi nyeri operasi < 3 hari ……….... 38
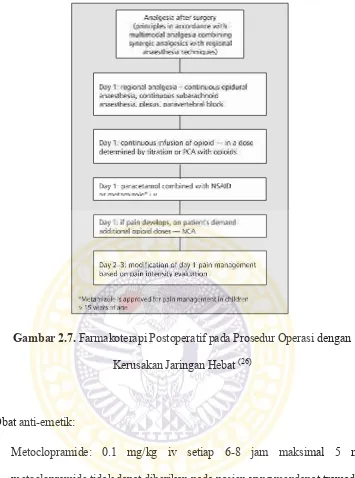
2.8.3. Prosedur operasi pada anak dengan kerusakan jaringan hebat – NRS atau VAS pasca operasi > 7 dan durasi nyeri pasca operasi > 3 hari ……… 39
2.9. Opioid ……….. 42
2.10. Efek Nyeri Pasca Operasi pada Anak ………... 44
2.10.1.Sistem Kardiovaskular ……… 45
2.10.2.Sistem Gastrointestinal ………... 45
2.10.3.Sistem Respirasi ………. 45
2.10.5.Sistem Muskuloskeletal ……….. 46
2.10.6.Sistem Imun ……… 47
2.10.7.Efek Psikologis dan Kognitif ……….. 47
2.10.8.Mual dan Muntah ……… 47
BAB 3 KERANGKA KONSEPTUAL ………. 48
BAB 4 METODOLOGI PENELITIAN ……… 51
4.1. Desain Penelitian ………. 51
4.2. Tempat dan Waktu Penelitian ………. 51
4.3. Populasi dan Sampel Penelitian ……….. 51
4.3.1. Kriteria Inklusi ……… 51
4.3.2. Kriteria Eksklusi ………. 51
4.3.3. Besar Sampel ……….. 51
4.3.4. Teknik Pengambilan Sampel ……….. 51
4.4. Kerangka Operasional ………. 52
4.5. Definisi Operasional ……… 52
4.6. Bahan dan Cara Kerja ………. 53
4.6.1. Bahan ……….. 53
4.6.2. Cara Kerja ………... 54
4.7. Analisa Statistik ………... 54
4.8. Jadwal Penelitian ………. 54
BAB 5 HASIL PENELITIAN ………... 56
5.1. Profil Pasien ………. 56
5.1.1. Karakteristik Berdasarkan Jenis Kelamin ………... 56
5.1.2. Karakteristik Berdasarkan Usia ……….. 57
5.1.4. Karakteristik Berdasarkan Jenis Operasi ……… 58
5.1.5. Karakteristik Berdasarkan Klasifikasi Operasi ………... 59
5.1.6. Karakteristik Berdasarkan Skala Nyeri Preoperatif …… 60
5.1.7. Karakteristik Berdasarkan Tingkat Kecemasan ……….. 61
5.1.8. Karakteristik Berdasarkan Teknik Anestesi ……… 62
5.2. Profil Analgetik ………... 63
5.2.1. Karakteristik Berdasarkan Jenis Analgetik ………. 63
5.2.2. Karakteristik Berdasarkan Jumlah Analgetik …………. 64
5.2.3. Karakteristik Analgetik Tunggal ………. 65
5.2.4. Karakteristik Analgetik Kombinasi ………. 65
5.3. Karakteristik Analgetik Tunggal dan Kombinasi ……… 66
5.4. Nyeri Pasca Operasi ……… 72
5.4.1. Skala Nyeri Pasca Operasi ……….. 72
5.4.2. Karakteristik Skala Nyeri pada Pemberian Analgetik Tunggal dan Kombinasi ……….. 74
5.4.3. Nyeri pada 30 Menit Pasca Operasi ……… 76
5.4.4. Nyeri pada 1 Jam Pasca Operasi ………. 78
5.4.5. Nyeri pada 2 Jam Pasca Operasi ………. 80
5.4.6. Nyeri pada Hari Pertama Pasca Operasi ………. 83
5.4.7. Nyeri pada Hari Kedua Pasca Operasi ……… 84
5.5. Tingkat Kecemasan ………. 86
5.5.1. Karakteristik Tingkat Kecemasan pada Pemberian Analgetik Tunggal dan Kombinasi ……….. 86
5.5.3. Uji Beda Tingkat Kecemasan Terhadap Skala Nyeri 30
Menit Pasca Operasi ……….... 89
5.5.4. Uji Beda Tingkat Kecemasan Terhadap Skala Nyeri 1 Jam Pasca Operasi ……….. 90
5.5.5. Uji Beda Tingkat Kecemasan Terhadap Skala Nyeri 2 Jam Pasca Operasi ……….. 91
5.5.6. Uji Beda Tingkat Kecemasan Terhadap Skala Nyeri Hari Pertama Pasca Operasi ……… 93
5.5.7. Uji Beda Tingkat Kecemasan Terhadap Skala Nyeri Hari Kedua Pasca Operasi ………... 94
5.6. Efek Sedasi Pasca Operasi ………... 95
5.6.1. Skala Sedasi Pasca Operasi ………. 95
5.6.2. Uji Beda Skala Sedasi Terhadap Skala Nyeri 30 Menit Pasca Operasi ……… 96
5.6.3. Uji Beda Skala Sedasi Terhadap Skala Nyeri 1 Jam Pasca Operasi ……… 98
5.6.4. Uji Beda Skala Sedasi Terhadap Skala Nyeri 2 Jam Pasca Operasi ……… 99
BAB 6 PEMBAHASAN ………... 101
BAB 7 KESIMPULAN DAN SARAN ………. 110
7.1. Kesimpulan ……….. 110
7.2. Saran ……… 110
DAFTAR PUSTAKA ……….. 111
Lampiran 1 Penjelasan Untuk Mendapat Persetujuan ………. 117
Lampiran 3 Lembar Pengumpul Data ………. 120
Keterangan Kelaikan Etik ………... 127
DAFTAR TABEL
Tabel 2.1. Skala FLACC (face, legs, activity, cry dan consolability) ……….. 24
Tabel 2.2. Skala NIPS (Neonatal Infant Pain Scale) ………... 25
Tabel 2.3. Intervensi pada Skala NIPS ………. 26
Tabel 2.4. Skala pengukuran CRIES (Crying, Requires O2 for SaO2 < 95%, Increased vital signs, Expressions, Sleepless) ………. 26
Tabel 2.5. Modified Yale Preoperative Anxiety Scale (mYPAS) ………. 28
Tabel 2.6. Tren Relevan Terkait Umur Terhadap Kerja Obat ……….. 32
Tabel 2.7. Dosis Analgetik Paracetamol pada Anak ………... 40
Tabel 2.8. Dosis Analgetik Metamizole pada Anak ………... 41
Tabel 2.9. Dosis Analgetik NSAID pada Anak ………... 41
Tabel 2.10. Dosis Analgetik Opioid pada Anak ………... 42
Tabel 2.11. Patient-controlled analgesia (PCA) ……… 42
Tabel 2.12. Nurse-controlled analgesia (NCA) ………. 42
Tabel 5.1. Karakteristik Berdasarkan Jenis Kelamin ……… 56
Tabel 5.2. Karakteristik Berdasarkan Usia ………... 57
Tabel 5.3. Karakteristik Berdasarkan PS ASA ………. 58
Tabel 5.4. Karakteristik Berdasarkan Jenis Operasi ………. 58
Tabel 5.5. Karakteristik Berdasarkan Klasifikasi Operasi ……… 59
Tabel 5.6. Karakteristik Berdasarkan Skala Nyeri Preoperatif ………. 60
Tabel 5.7. Karakteristik Berdasarkan Tingkat Kecemasan ………... 61
Tabel 5.8. Karakteristik Berdasarkan Teknik Anestesi ……… 62
Tabel 5.9. Karakteristik Berdasarkan Jenis Analgetik ……….. 63
Tabel 5.11. Karakteristik Berdasarkan Analgetik Tunggal ……… 65
Tabel 5.12. Karakteristik Berdasarkan Analgetik Kombinasi ……… 66
Tabel 5.13. Karakteristik Analgetik Tunggal dan Kombinasi ……… 70
Tabel 5.14. Skala Nyeri Pasca Operasi ………...……… 73
Tabel 5.15. Karakteristik Skala Nyeri Untuk Usia ≤ 12 tahun ……… 74
Tabel 5.16. Karakteristik Skala Nyeri Untuk Usia > 12 tahun ………75
Tabel 5.17. Nyeri pada 30 Menit Pasca Operasi ………...…….. 77
Tabel 5.18. Nyeri pada 1 Jam Pasca Operasi ………...………... 79
Tabel 5.19. Nyeri pada 2 Jam Pasca Operasi ………...………... 82
Tabel 5.20. Nyeri pada Hari Pertama Pasca Operasi ………... 84
Tabel 5.21. Nyeri pada Hari Kedua Pasca Operasi ………...….. 86
Tabel 5.22. Karakteristik Tingkat Kecemasan ………...………. 87
Tabel 5.23. Uji Beda Tingkat Kecemasan Terhadap Skala Nyeri Preoperatif … 88 Tabel 5.24. Uji Beda Tingkat Kecemasan Terhadap Skala Nyeri 30 Menit Pasca Operasi ………...………...………... 89
Tabel 5.25. Uji Beda Tingkat Kecemasan Terhadap Skala Nyeri 1 Jam Pasca Operasi ………...………...………... 91
Tabel 5.26. Uji Beda Tingkat Kecemasan Terhadap Skala Nyeri 2 Jam Pasca Operasi ………...………...………... 92
Tabel 5.27. Uji Beda Tingkat Kecemasan Terhadap Skala Nyeri Hari Pertama Pasca Operasi ………...………...…. 93
Tabel 5.28. Uji Beda Tingkat Kecemasan Terhadap Skala Nyeri Hari Kedua Pasca Operasi ………...………...………... 95
Tabel 5.30. Uji Beda Skala Sedasi Terhadap Skala Nyeri 30 Menit Pasca Operasi
………...………...……….… 97
Tabel 5.31. Uji Beda Skala Sedasi Terhadap Skala Nyeri 1 Jam Pasca Operasi
………...………...……….… 98
Tabel 5.32. Uji Beda Skala Sedasi Terhadap Skala Nyeri 2 Jam Pasca Operasi
DAFTAR GAMBAR
Gambar 2.1. Perjalanan Nyeri ……… 10
Gambar 2.2. Pengukuran Skala Nyeri: Visual Analogue Scale (VAS), Numerical Rating Scale (NRS) dan Facial Expressions Scale ………...23
Gambar 2.3. Ekspresi Wajah Akibat Rangsangan Nyeri ………... 26
Gambar 2.4. Farmakoterapi Preoperatif pada Prosedur Operasi dengan Kerusakan Jaringan Ringan – Analgetik Preemtif ……… 37
Gambar 2.5. Farmakoterapi Postoperatif pada Prosedur Operasi dengan Kerusakan Jaringan Ringan ……….. 37
Gambar 2.6. Farmakoterapi Postoperatif pada Prosedur Operasi dengan Kerusakan Jaringan Sedang ……….. 38
Gambar 2.7. Farmakoterapi Postoperatif pada Prosedur Operasi dengan Kerusakan Jaringan Hebat ……… 40
Gambar 5.1. Karakteristik Berdasarkan Jenis Kelamin ………. 56
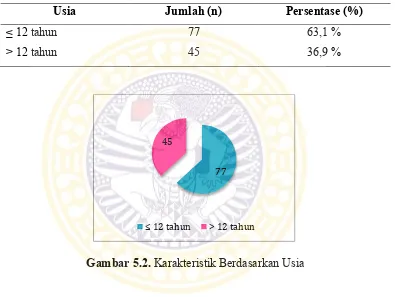
Gambar 5.2. Karakteristik Berdasarkan Usia ………. 57
Gambar 5.3. Karakteristik Berdasarkan PS ASA ……… 58
Gambar 5.4. Karakteristik Berdasarkan Jenis Operasi ………... 59
Gambar 5.5. Karakteristik Berdasarkan Klasifikasi Operasi ………. 60
Gambar 5.6. Karakteristik Berdasarkan Skala Nyeri Preoperatif ……….. 61
Gambar 5.7. Karakteristik Berdasarkan Tingkat Kecemasan ……… 61
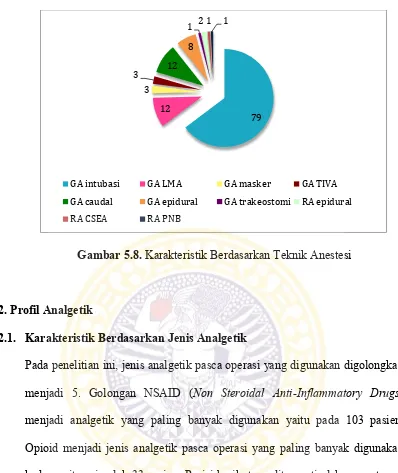
Gambar 5.8. Karakteristik Berdasarkan Teknik Anestesi ……….. 63
Gambar 5.9. Karakteristik Berdasarkan Jenis Analgetik ………... 64
Gambar 5.10. Karakteristik Berdasarkan Jumlah Analgetik ……… 64
Gambar 5.12. Karakteristik Berdasarkan Analgetik Kombinasi ………. 66
Gambar 5.13. Karakteristik Usia dan Berat Badan Terhadap Jumlah Analgetik 71
Gambar 5.14. Karakteristik Jenis Kelamin, PS ASA dan Usia Terhadap Jumlah Analgetik ……… 71
Gambar 5.15. Karakteristik Jenis Operasi Terhadap Jumlah Analgetik ……….. 71
Gambar 5.16. Karakteristik Klasifikasi Operasi dan Tingkat Kecemasan Terhadap Jumlah Analgetik ………... 72
Gambar 5.17. Skala Nyeri Pasca Operasi ………. 73
Gambar 5.18. Karakteristik Skala Nyeri (1) ………. 75
Gambar 5.19. Karakteristik Skala Nyeri (2) ………. 76
Gambar 5.20. Nyeri pada 30 Menit Pasca Operasi ………... 78
Gambar 5.21. Nyeri pada 1 Jam Pasca Operasi ……… 80
Gambar 5.22. Nyeri pada 2 Jam Pasca Operasi ……… 82
Gambar 5.23. Nyeri pada Hari Pertama Pasca Operasi ……… 84
Gambar 5.24. Nyeri pada Hari Kedua Pasca Operasi ……….. 86
Gambar 5.25. Karakteristik Tingkat Kecemasan ………. 87
Gambar 5.26. Uji Beda Tingkat Kecemasan Terhadap Skala Nyeri Preoperatif 88
Gambar 5.27. Uji Beda Tingkat Kecemasan Terhadap Skala Nyeri 30 Menit Pasca Operasi ……….. 90
Gambar 5.28. Uji Beda Tingkat Kecemasan Terhadap Skala Nyeri 1 Jam Pasca Operasi ……….. 91
Gambar 5.29. Uji Beda Tingkat Kecemasan Terhadap Skala Nyeri 2 Jam Pasca Operasi ……….. 92
Gambar 5.31. Uji Beda Tingkat Kecemasan Terhadap Skala Nyeri Hari Kedua
Pasca Operasi ……… 95
Gambar 5.32. Skala Sedasi Pasca Operasi ………... 96
Gambar 5.33. Uji Beda Skala Sedasi Terhadap Skala Nyeri 30 Menit Pasca Operasi
………. 97
Gambar 5.34. Uji Beda Skala Sedasi Terhadap Skala Nyeri 1 Jam Pasca Operasi
………. 99
Gambar 5.35. Uji Beda Skala Sedasi Terhadap Skala Nyeri 2 Jam Pasca Operasi
BAB 1 PENDAHULUAN
1.1. Latar Belakang
Manajemen nyeri yang memadai merupakan kebutuhan penting dan
universal dalam perawatan kesehatan. Di era modern seperti sekarang, implikasi
fisiologi dan psikologi nyeri yang merugikan tetap tidak teratasi dengan baik.
Manajemen nyeri yang tidak efektif pada anak dapat berakibat negatif terhadap
hasil klinis dan psikologis serta kualitas hidup pasien. Manajemen nyeri pasca
operasi yang inadekuat sebagian besar akan menyebabkan terjadinya chronic
persistent postsurgical pain (CPSP) dengan insiden hingga 50%. (1) Dampak
lainnya yaitu memperpanjang perawatan pasca anestesi, keterlambatan pasien
keluar rumah sakit, hingga tidak terantisipasinya pasien rawat jalan masuk rumah
sakit pasca operasi. (1) Sebuah studi oleh Power dkk menyebutkan bahwa terjadi
gangguan pola makan pada pasien pediatri yang tidak mendapat penanganan nyeri
yang baik pada 2 hari pertama pasca operasi, diikuti dengan kecemasan saat
berpisah dengan orang tua dan apatis. (2) Manajemen nyeri akut yang efektif akan
meningkatkan hasil luaran dan juga kepuasan pasien. Penelitian dan penerapan
terhadap pedoman tatalaksana nyeri mendokumentasikan adanya perbaikan
terhadap tatalaksana nyeri akut dan nyeri pasca operasi, namun kesadaran untuk
memberikan manajemen nyeri masih sangat kurang. Intervensi tertentu akan
meningkatkan sikap dan persepsi pasien terhadap nyeri. Penanganan nyeri secara
multidisiplin akan membawa perbaikan dalam manajemen nyeri pasien, edukasi
nyeri, hasil luaran serta tingkat kepuasan pasien.
Nyeri pasca operasi merupakan permasalahan penting setelah tindakan
operasi. Penanganan nyeri yang efektif dengan efek samping sedikit akan
mempercepat pemulihan dan kepulangan pasien dari rumah sakit. Kenyamanan
pasien merupakan salah satu hal penting sehingga analgetik yang adekuat sangat
dibutuhkan pada periode pasca operasi.
Stimuli nyeri yang terjadi berulang memberi dampak merugikan seperti
perubahan sensitivitas terhadap nyeri serta perubahan permanen neuroanatomi dan
perilaku, karena itu The American Academy of Pediatrics and The American Pain
Society mengatakan bahwa nyeri harus dikenali dan dirawat lebih agresif terutama
pada anak-anak. (3)
Anak-anak telah mendapat penanganan nyeri yang tidak adekuat dan
prosedur yang menyakitkan karena adanya stigma yang salah bahwa mereka tidak
menderita atau merasa sakit ataupun mengingat pengalaman yang tidak
menyenangkan seperti halnya pada dewasa. Patofisiologi nyeri pada anak juga
terdiri dari 4 proses yaitu transduksi, transmisi, persepsi dan modulasi. Proses
modulasi pada neonatus tidak berlangsung dengan baik karena jalur descending
yang imatur. (4) Kurangnya keamanan dan efektivitas analgetik disertai
kekhawatiran risiko yang mungkin terjadi seperti depresi nafas, menimbulkan
lebih banyak alasan sehingga penanganan nyeri pada anak tidak adekuat. Sebuah
dogma yang terkenal menyebutkan bahwa anak-anak tidak merasakan nyeri dan
sangat berbahaya untuk memberikan analgetik kuat karena adanya risiko
ketergantungan. (5) Penanganan nyeri pasca operasi yang tidak adekuat meskipun
pada bayi dan anak akan merangsang respon stres biokimia dan fisiologis serta
imunologi dan fungsi metabolik. (6) Finely dkk telah melaporkan bahwa berbagai
jenis pembedahan “minor” dapat menyebabkan nyeri yang signifikan pada anak,
dan terdapat kesalahpahaman pada orang tua tentang penanganan nyeri pada anak.
(7)
Manajemen nyeri pada anak tidak adekuat karena adanya morbiditas dan
juga mortalitas. Swaford dan Allen telah menyatakan bahwa “Paediatric patients
seldom need medication for relief of pain. They tolerate discomfort well…”
(pasien pediatri terkadang membutuhkan terapi untuk nyeri, karena mereka dapat
menahan rasa nyeri dengan baik). (8) Eland menemukan perbedaan signifikan
dalam manajemen nyeri pada anak dan dewasa. (9) Laporan insiden nyeri dan
pemberian analgetik akan bermunculan dalam beberapa tahun ke depan. Anand
dkk menggambarkan efek dari nyeri pada bayi karena anestesi minimal pada
artikelnya. (10) Artikel serupa juga diterbitkan pada jurnal medis utama. Setelah
artikel-artikel tersebut terbit, beberapa komite memberikan rekomendasi untuk
penatalaksanaan nyeri pada anak. The society of Paediatric Anaesthesia pada
pertemuan tahunan ke-15 di New Orleans, Lousiana tahun 2001 mengemukakan
bahwa bebas dari rasa nyeri merupakan hak asasi manusia, terlepas dari usia,
kondisi medis, pengobatan, ataupun lembaga medis yang menangani. (11)
Langlade dkk menyebutkan bahwa penanganan nyeri pasca operasi harus meliputi
rencana anestesi sebelum dilakukan induksi, mengutip ide „menangani nyeri
sebelum nyeri timbul‟. (12) Saat ini, manajemen nyeri pasca operasi merupakan
integral dari praktik anestesi pada anak di seluruh rumah sakit besar.
Nyeri akut adalah nyeri yang berhubungan dengan berbagai episode
bakar, atau trauma. Dalam studi Ganter dkk di sebuah rumah sakit di Zurich,
Switzerland menyebutkan bahwa pasien dengan nyeri pasca operasi yang tiba di
PACU (Post Anesthesia Care Unit) akan membutuhkan waktu lebih lama di
PACU sebelum pasien layak kembali ke ruang rawat inap. (11, 13) Friedrichsdorf
dkk mengatakan dalam studinya bahwa intensitas nyeri yang paling besar yang
didapatkan seorang anak saat berada di rumah sakit adalah karena trauma/cedera
diikuti dengan pembedahan. (14) Penelitian yang dilakukan oleh Kozlowski dkk di
sebuah rumah sakit anak tersier di Mid Atlantic juga menyebutkan bahwa sumber
nyeri paling banyak diakibatkan oleh prosedur pembedahan mayor seperti fusi
spinal, craniectomy dan colostomy. (15) Yang ironis adalah dari survei skala besar
dilaporkan bahwa 40% pasien pediatri yang menjalani pembedahan mengalami
nyeri pasca operasi sedang hingga berat dan 75% tidak mendapat analgetik yang
cukup. (16)
Hambatan yang terjadi terhadap penanganan nyeri pasca operasi yang baik
pada pasien pediatri dikarenakan penilaian nyeri terhadap anak sulit dilakukan
karena belum ada teknik penilaian nyeri yang ideal. (17) Metode yang dapat
digunakan untuk menilai nyeri pada anak antara lain self-report ataupun
pengamatan perilaku. Namun hal ini juga dihambat oleh adanya beberapa faktor
perancu seperti tingkat kecemasan preoperatif ataupun gangguan kognitif pada
anak.
Untuk mengatasi nyeri pasca operasi dapat dilakukan teknik farmakologi
dan non-farmakologi. Teknik farmakologi mencakup berbagai jenis obat yang
diberikan mulai dari per oral, intravena, rectal maupun regional. Sebuah studi
dan epidural caudal yang diberikan setelah induksi tidak jauh berbeda. (18)
Penelitian lain oleh Beyaz di sebuah rumah sakit pendidikan di Turki
menyebutkan bahwa efek analgetik preemtif antara obat analgetik intravena dan
blok caudal tidak berbeda secara signifikan. (19)
Pasien pediatri mempunyai farmakodinamik dan farmakokinetik obat
analgetik yang berbeda dari dewasa. Respon farmakodinamik terhadap opioid,
anestesi lokal, paracetamol dan obat antiinflamasi pada anak matur pada usia 2
tahun. Dan belum terdapat bukti kuat tentang efek analgetik dari paracetamol
ataupun nonsteroidal antiinflammatory drugs (NSAID) pada neonatus ataupun
bayi usia < 3 bulan. (20) Penelitian klinis tentang farmakodinamik dan
farmakokinetik pada populasi pediatri tidak dilakukan hingga tahun 1970an.
Penelitian sederhana mengemukakan bahwa parameter farmakokinetik seperti
waktu paruh, volume of distribution dan clearance plasma total sangat bervariasi
pada beberapa kelompok umur, meskipun berat badan hampir sama. (21) Hal ini
juga didukung oleh analisa populasi di berbagai rentang usia yang menyebutkan
bahwa usia, di samping ukuran tubuh, mempunyai peranan penting sebagai
parameter farmakokinetik pada populasi pediatri. (22)
Pembahasan tentang nyeri sangat luas, mulai dari pencegahan timbulnya
nyeri, penilaian nyeri di awal dan pasca operasi hingga komplikasi yang timbul
bila nyeri tidak diatasi dengan baik seperti bertambahnya waktu rawat di PACU.
Hal inilah yang mendasari saya membuat penelitian mengenai profil analgetik
pasca operasi pada pasien pediatri. Hambatan dari penelitian ini adalah sulitnya
menilai nyeri pada pediatri yang seringkali rancu dengan kecemasan. Oleh karena
itu, kedua aspek tersebut akan dinilai dalam penelitian ini.
1.2. Rumusan Masalah
Bagaimana pengelolaan nyeri pasca operasi pasien pediatri di Gedung
Bedah Pusat Terpadu (GBPT) RSUD Dr. Soetomo?
1.3. Tujuan Penelitian 1.3.1. Tujuan Umum
Menganalisa profil analgetik pasca operasi pasien pediatri di GBPT
RSUD Dr. Soetomo
1.3.2. Tujuan Khusus
1. Mengetahui jenis analgetik pasca operasi pasien pediatri di GBPT
RSUD Dr. Soetomo
2. Mengetahui intensitas nyeri pasca operasi pasien pediatri di GBPT
RSUD Dr. Soetomo
1.4. Manfaat Penelitian
1.4.1. Bagi Pengembangan Ilmu
Memberikan informasi tentang jenis analgetik pasca operasi pasien
pediatri di GBPT RSUD Dr. Soetomo
1.4.2. Bagi Pelayanan
Dengan mengetahui apakah pengelolaan nyeri pasca operasi pasien
pediatri saat ini sesuai pedoman, maka diharapkan manajemen nyeri pada
pediatri dapat diperbaiki
1.4.3. Bagi Penderita
Dengan adanya perbaikan manajemen nyeri pasca operasi pada pasien
pediatri maka diharapkan morbiditas pasien pediatri akibat nyeri dapat
menurun
BAB 2
TINJAUAN PUSTAKA
2.1.Nyeri
Nyeri menurut The International for the study of Pain (IASP) adalah suatu
pengalaman sensoris dan emosional yang tidak menyenangkan, berkaitan dengan
kondisi aktual atau potensial terjadinya kerusakan jaringan. Nyeri terdiri dari 2
komponen utama yaitu komponen sensoris (fisik) dan emosional (psikologis).
Berdasarkan tipe, nyeri terdiri dari nyeri nosiseptif yang disebabkan oleh aktivasi
nosiseptor (reseptor nyeri) sebagai respon terhadap stimuli berbahaya dan nyeri
neuropatik yang disebabkan oleh proses sinyal di sistem saraf perifer atau pusat yang
menggambarkan sistem saraf. (23)
Nyeri merupakan stresor yang dapat mengganggu homeostasis. Respon adaptif
terhadap stres meliputi perubahan fisiologis di mana pada fase awal berguna sebagai
life saving. Adaptasi perifer melibatkan perpindahan energi dari tempat penyimpanan
menuju aliran darah untuk mengatasi stresor. Ini juga mencakup respon analgetik,
respon reflek menghilang dan berbagai perubahan fisiologis yang diperantarai oleh
sistem nervus simpatis. Namun, jika respon stres dibiarkan berlanjut, berbagai efek
berbahaya mungkin terjadi dengan melibatkan beberapa sistem tubuh dan berpotensi
mengancam jiwa. Fisiologi nyeri meliputi:
1. Transduksi
Proses ini meliputi perubahan stimulus berbahaya di ujung saraf sensorik
menjadi impuls saraf. Nosiseptor (neuron aferen primer) adalah ujung
saraf dengan kapasitas untuk membedakan antara rangsangan berbahaya
zat termasuk prostaglandin, bradikinin, serotonin, substansi P dan histamin
dirilis untuk memudahkan pergerakan impuls nyeri dari perifer ke saraf
spinal.
2. Transmisi
Pergerakan impuls dari tempat transduksi ke otak. Transmisi terjadi pada 3
tahap: dari serat nosiseptor ke saraf spinal, dari saraf spinal ke batang otak
dan thalamus, dan terakhir dari thalamus ke cortex. Agar stimulus nyeri
dapat diubah menjadi impuls dan berpindah dari perifer ke saraf spinal,
maka potensial aksi harus terjadi, yaitu berpindahnya ion natrium dan
kalium dari cairan ekstraseluler ke dalam intraseluler dan sebaliknya.
Transmisi terjadi pada serat C dan serat delta A dan neurotransmiter
dibutuhkan di tiap sinaps agar impuls nyeri dapat menyebrang celah
sinaps.
3. Persepsi
Proses yang terlibat yaitu mengenali, mendefinisikan dan menanggapi rasa
sakit. Ini merupakan hasil dari aktivitas saraf dan di mana nyeri menjadi
pengalaman sadar. Persepsi berlangsung terutama cortex, tetapi sistem
limbik dan sistem retikuler juga terlibat.
4. Modulasi
Ini melibatkan aktivasi jalur desenden yang memberi efek penghambatan
pada transmisi nyeri. Serat desenden melepaskan substansi seperti opioid
endogen, serotonin, noradrenalin, asam gamma-aminobutyric dan
neurotensin yang mempunyai kapasitas untuk menghambat transmisi
Gambar 2.1. Perjalanan Nyeri
2.2. Perkembangan Neurobiologi Nyeri pada Neonatus (4)
Nyeri merupakan proses pendeteksi sensasi di perifer dan penghantaran
sensasi melalui saraf spinal, batang otak dan nukleus relay di thalamus menuju cortex
cerebri. Neuron nosisepsi sensitif terhadap suhu, mekanik ataupun rangsangan kimia
berbahaya. Rangsangan tersebut mempunyai neuropeptida yang dikeluarkan dan
sensitif terhadap hormon pertumbuhan tertentu yang terlibat dalam inflamasi
neurogenik (misal vasodilatasi dan leakage vaskular) dan regulasi neuroimun. Neuron
nosisepsi juga mempengaruhi kontraksi otot polos dan sekresi glandular ke dalam
saluran gastrointestinal dan urinari. Fisiologi nyeri pada neonatus ini dibagi menjadi 3
bagian yaitu:
Sistem saraf perifer lokal memproses atau proses transduksi terjadi saat
rangsangan diterjemahkan menjadi potensial aksi neuron pada
nosiseptor, yang merupakan ujung sensoris dari neuron aferen primer
perifer.
Proses di saraf spinal, disebut sebagai proses transmisi dan modulasi,
merupakan propagasi potensial aksi di sepanjang jalur ascending dari
tempat transduksi menuju sistem saraf sensoris di saraf spinal, yang
kemudian menuju batang otak; dan aktivasi jalur descending yang
memberi efek inhibisi pada transmisi sinaps dari rangsangan berbahaya.
Proses supraspinal dan integrasi nyeri atau proses persespsi yang
merupakan hasil dari proses nyeri yang meliputi pengenalan,
pengidentifikasi dan respon terhadap rangsangan berbahaya di otak.
2.2.1. Maturasi dari Respon Lokal Sistem Saraf Perifer atau Transduksi
Sistem saraf perifer, sebagai bagian dari sistem somatosensoris, terdiri dari 3
serat aferen primer, Aδ (bermielin tipis, reseptor nyeri mekanosensitif), Aβ,
dan serat C-polimodal (tidak bermielin, reseptor nyeri sensitif terhadap
rangsangan mekanik, kimia dan suhu). Saat usia kehamilan 6 minggu,
perkembangan sinaps antara serat sensoris dan interneuron di cornu dorsalis
dari saraf spinal mulai terjadi. Pada saat usia kehamilan 7 minggu, reseptor
sensoris di kulit muncul di area perioral. Pada usia kehamilan 11 minggu,
reseptor di kulit berkembang ke seluruh wajah, telapak tangan, telapak kaki;
pada usia kehamilan 15 minggu berkembang ke badan dan proximal dari
lengan dan kaki; dan pada usia kehamilan 20 minggu berkembang ke seluruh
permukaan kulit dan mukosa. Pada usia kehamilan 24 minggu, sistem saraf
perifer berkembang matur dan befungsi. Namun, berbeda dengan dewasa,
neonatus mempunyai densitas ambang nyeri Aδ yang lebih tinggi dan Aβ yang
lebih rendah yang respon terhadap frekuensi rangsangan lebih rendah.
Rangsangan taktil dan berbahaya membangkitkan withdrawal kulit anggota
gerak pada neonatus pada usia kehamilan 27 minggu.
Cedera jaringan memicu respon cascade di neuron perifer. Rangsangan
berbahaya yang diartikan sebagai aktivitas elektrik di ujung perifer dari serat
Aδ dan C-polimodal dan dikonduksikan dengan cepat menuju cornu dorsalis
saraf spinal. Kerusakan sel dan pembuluh darah akibat cedera disertai dengan
proses inflamasi dan adanya sel tumor, memicu pengeluaran mediator
biomekanik (bradikinin, ion kalsium dan kalium, substansi P dan
prostaglandin) yang mengaktivasi atau mensensitisasi nosiseptor aferen Aδ
dan C-polimodal yang mengirimkan impuls nyeri ke saraf spinal dan
menstimulasi timbulnya inflamasi lokal dan respon edema. Secara bersamaan,
substansi P dan prostaglandin meningkatkan inflamasi lokal jaringan dan
menyebabkan hiperalgesia lokal primer. Dengan kerusakan jaringan berulang,
proses inflamasi dan nyeri terkait dapat meluas ke jaringan di sekitar luka
sehingga menimbulkan allodynia dan menurunkan ambang reflek fleksor di
kulit hingga 50%.
Selain hiperalgesia, kerusakan jaringan pada awal kehidupan menyebabkan
penrkembangan dendrit secara mendalam dan persisten di saraf lokal sensoris
terminal. Dibanding dengan bayi yang lebih besar, perkembangan terjadi lebih
prominen jika kerusakan jaringan terjadi saat lahir atau beberapa saat
setelahnya. Studi perilaku menunjukkan bahwa hal tersebut menunjukkan
ambang mekanik dan hiperinervasi dari area luka yang menetap hingga
dewasa.
Dulu, kurangnya mielinisasi digunakan untuk mendukung argumen bahwa
sistem saraf pada bayi prematur adalah imatur sehingga bayi tidak mampu
merasakan nyeri. Namun, pada saraf perifer dewasa, impus nosisepsi
yang tidak sempurna memperpanjang velositas konduksi, namun
dikompensasi sepenuhnya dengan jarak interneuron dan neuromuskular yang
lebih pendek yang dilalui oleh impuls saraf. Jalur saraf nosisepsi sistem saraf
pusat dan saraf spinal bermielinisasi pada usia kehamilan trimester kedua dan
ketiga. Jalur nosisepsi ascenden menuju batang otak dan thalamus
bermielinisasi secara sempurna pada usia kehamilan 30 minggu; sedangkan
serabut saraf thalamocortical di kapsula interna bagian posterior dan corona
radiata bermielinisasi pada usia kehamilan 37 minggu.
2.2.2. Maturasi dari Proses di Saraf Spinal atau Transmisi dan Modulasi
Di awal kehidupan, sistem saraf spinal neonatus yang imatur berfungsi sebagai
unit independen. Karena jalur descenden imatur, cortex neonatus hanya dapat
sedikit mengontrol rasa nyeri. Respon nyeri bioperilaku berespon terhadap
rangsangan berbahaya merupakan reflek spinal dekortikasi berkelanjutan. Saat
cortex mengasumsikan waktu, pengalaman dan maturitas nyeri; terjadi
integrasi reflek imatur menjadi pola perilaku dewasa yang canggih.
Saraf spinal mempunyai 3 level fungsi penting nosisepsi: (1) respon lokal,
yang seringkali bersifat reflek protektif; (2) transmisi nyeri ascenden dan (3)
modulasi dari impus nosispsi melalui jalur descenden. Namun deskripsi lebih
jelas dari anatomi dan fisiologi sistem saraf pusat tidak tersedia.
2.2.3. Respon Lokal Saraf Spinal
Dalam saraf spinal, glutamat dan takikinin menstimulasi N-methyl-D-aspartat
(NMDA) dan reseptor takininin membantu proses mediasi nosisepsi. Reseptor
NMDA dianggap bertanggung jawab terhadap sensitisasi sentral atau “wind up
phenomenon” di mana input sensoris ke dalam sistem saraf pusat diperkuat,
nyeri. Semua lamina di cornu dorsalis pada neonatus merupakan NMDA yang
sensitif terhadap glutamat hingga usia 10-12 hari, di mana densitas tertinggi
terkonsentrasi di substansi gelatinosa. Peningkatan eksitabilitas dari resptor
nosisepsi di cornu dorsalis (“wind up”) juga menyebabkan hiperalgesia
sekunder pada jaringan normal di sekitar luka. Selain itu, input nosisepsi dari
tungkai berlawanan juga menyebabkan nyeri.
Reseptor NMDA dari cornu dorsalis pada neonatus lebih besar dari dewasa
hingga usia kehamilan 42 minggu, kemudian menurun menjadi sama dengan
ukuran dewasa pada usia kehamilan 43-44 minggu. Hal ini meningkatkan
ekspresi reseptor NMDA di cornu dorsalis saraf spinal yang menonjolkan
rendahnya ambang nyeri pada bayi prematur dan diduga berhubungan dengan
peningkatan kerentanan kerusakan eksitotoksis pada otak bayi yang baru lahir
yang menimbulkan nyeri yang lebih hebat dan lebih lama pada bayi. NMDA
yang bergantung serabut C membangkitkan depolarisasi sel saraf spinal dan
“wind up” sel pada stimulasi berulang serabut C telah terbukti pada usia muda
saraf spinal in vitro (8-14 hari) dan diobservasi pada neonatus prematur dan
aterm yang terpapar oleh prosedur menyakitkan berturut-turut.
Pada dewasa, γ-aminobutyric acid (GABA) menghambat aktivitas eksitatori
dari glutamat, namun pada bayi, GABA merangsang depolarisasi dependen, di
mana terdapat konsentrasi klorida intrasel. GABA lebih sensitif pada bayi
hingga usia 44 minggu. Reseptor NMDA yang besar dan level sinyal GABA
yang imatur berperan dalam hipersensitivitas nosisepsi pada bayi. Hasilnya
respon nyeri akan timbul dengan sedikit saja rangsangan invasif.
Respon saraf spinal memiliki efek besar terhadap respon bioperilaku neonatus
dewasa, bayi prematur mempunyai ambang nyeri lebih rendah dan mempunyai
respon reflek lebih sensitif terhadap rangsangan sentuhan. Penurunan ambang
nyeri membuat bayi lebih sensitif terhadap rangsangan berbahaya seperti
sentuhan di sekitar area luka yang dapat menimbulkan nyeri selama beberapa
hari atau minggu. Dengan adanya rangsangan berbahaya berulang, ambang
nyeri bahkan menurun lebih rendah akibat pengaruh NMDA dan GABA pada
eksitabilitas dari neuron sensoris saraf spinal. Variabilits signifikan dri respon
terhadap nyeri diamati pada neonatus untuk melihat penurunan nilai ambang
nyeri secara kontinyu dan peningkatan kepekaan neuron. Implikasi klinis pada
neonatus dibanding dewasa yaitu respon perilaku pada perawatan rutin akan
sama seperti respon perilaku pada prosedur invasif. Berdasarkan usia
kehamilan bayi, banyaknya pengalaman nyeri, perilaku bayi, atau penyakit
yang diderita, 1 rangsangan saja dapat menimbulkan respon nyeri yang
berlangsung beberapa menit ataupun tidak ada reaksi sama sekali.
Afinitas reseptor NMDA menurun seiring dengan usia postnatal. NMDA
sangat tinggi membangkitkan masuknya kalsium pada substansia gelatinosa
tikus pada minggu pertama postnatal kemudan menurun hingga sama seperti
dewasa pada usia 6-8 minggu postnatal. Jumlah reseptor NMDA yang imatur
lebih besar pada neonatus dibanding dewasa dan menurun seiring dengan usia
dan aktivitas sinaps. Hal ini disebabkan oleh perubahan komposisi subunit
reseptor NMDA. Sinaps glutamatergik mempunyai pola karakter maturasi dan
perkembangan. Pola ini termasuk perubahan gerakan reseptor NMDA dan
formasi “silent synapses” yang awalnya hanya menggambarkan arus NMDA
Hal ini memungkinkan jaringan fungsional beradaptasi akibat pengalaman
yang didapatkan.
2.2.4. Transmisi Ascending
Terdapat sejumlah studi besar yang menunjukkan bahwa bayi kecil mampu
berespon terhadap rangsangan berbahaya. Pada neonatus, jalur nosisepsi
ascenden akan matang pada usia kehamilan 20 minggu. Dan pada saat usia
kehamilan 30 minggu, jalur ascenden naonatus mempunyai fungsi yang sama
dengan dewasa.
Penelitian menetapkan bahwa ekspresi wajah dan gerakan tubuh berdasarkan
bukti merupakan variabel perilaku yang menunjukkan nyeri pada bayi. Alis
menonjol, gerakan bola mata, dan gerakan sudut bibir telah ada sejak usia
kehamilan 26 minggu dan terbukti sebagai respon nyeri. Ekspresi yang sama
pada dewasa, meskipun pada bayi dengan usia kehamilan kurang dari 30
minggu respon tidak sekuat pada dewasa. Denyut jantung, variabilitas denyut
jantung (heart rate variability-HRV), dan saturasi oksigen merupakan variable
fisiologis yang berhubungan dengan nyeri akut pada bayi. Respon autonom
protektif dan respon wajah tersebut dipicu oleh serabut nyeri ascenden yang
berhubungan dengan sistem aktivasi retikular dan area periaqueductal fray
(PAG) yang tidak tergantung pada input cortex.
2.2.5. Transmisi Descending, Modulasi Nyeri
Kontrol inhibisi descenden belum matang saat lahir. Jalur inhibisi descenden
berkembang mulai dari batang otak melalui funikulus dorsolateral saraf spinal
hingga cornu dorsalis pada masa fetus. Sekali transmisi dan persepsi nyeri
terjadi, serabut di traktus spinothalamicus menstimulasi area midbrain yang
jalur inhibisi ini terkadang tidak mempunyai kolateral di cornu dorsalis dan
tidak berfungsi efektif. Keterlambatan ini disebabkan oleh ekspresi
penangguhan dari serotonin dan noradrenalin atau imaturitas interneuron
penting. Maturasi interneuron di substansia gelatinosa sebagian besar terjadi
pada periode postnatal dan merupakan hal penting dalam proses modulasi.
Karena sistem analgesik endogen yang belum matang tidak dapat mengurangi
input berbahaya saat rangsangan memasuki sistem saraf pusat, sehingga input
berbahaya mempunyai efek lebih besar pada bayi dibanding dewasa.
Neurotransmiter merupakan komponen penting pada transmisi nyeri orang
dewasa dan neonatus. Transmisi nyeri orang dewasa dan neonatus terjadi pada
saraf spinal dimediasi oleh neurotransmiter substansi P, somatostatin,
calcitonin gene-related peptide, polipeptida vasoaktif intestinal dan glutamat.
Modulasi dari transmisi nyeri terjadi saat rilis opioid endogen, enkephalin atau
serotonin, norepinephirne, acetylcholine, neurotensin dan GABA, glisin dan
dopamin dari area PAG.
GABA mempunyai peranan penting dalam mencegah penyebaran aktivitas
eksitatori glutamat. Pada sara spinal orang dewasa, GABA merupakan asam
amino transmiter inhibisi yang menyebabkan hiperpolarisasi membran melalui
aktivasi reseptor GABAA dan GABAB post sinaps dan menekan aksi rilis
transmiter melalui reseptor GABAB. Namun pada neonatus, GABA secara
transien diekspresikan berlebih saat perkembangan saraf spinal. Pada 90%
neuron embrio cornu dorsalis yang dikultur hingga lebih dari 1 minggu, baik
GABA dan glisin merangsang peningkatan kalsium dan depolarisasi sel. Efek
ini menurun seiring dengan lamanya kultur sehingga pada hari ke-30 efek
postnatal pertama, ekspresi enzim sintesa GABA, glutamate decarboxylase
(GAD), menunjukkan 50% neuron adalah positif dan 20%
GABA-positif pada minggu ketiga postnatal. Fenomena di mana GABA berperan
dalam eksitatori pada otak yang belum matang juga terjadi pada area
supraspinal pada otak tikus postnatal.
Pada bayi prematur, dopamin dan norepinephrine tidak dapat memodulasi
aktivitas nosisepsi sebelum usia kehamilan 36-40 minggu. Terlebih lagi,
serabut inhibisi yang berkembang dari area PAG dan area lainnya di batang
otak tidak memicu rilis serotonin hingga sekitar 6-8 minggu setelah lahir.
Karena neurotransmiter aferen eksitatori nyeri cukup banyak saat lahir, dan
tidak diimbangi dengan neurotransmiter inhibisi descenden, bayi prematur
mempunyai keterbatasan dalam memodulasi nyeri. Imaturitas jalur descenden
memaparkan sensitivitas dan intensitas nyeri lebih besar pada neonatus
sebelum usia kehamilan 48 minggu dibanding dewasa dan bayi.
Maturasi sambungan sinaps serabut C di cornu dorsalis, perkembangan
interneuron di substansia gelatinosa dan perkembangan fungsi sistem inhibisi
descenden mulai dari pusat supraspinal terjadi postnatal pada tikus.
Mekanisme modulasi mencapai maturasi lebih akhir dibanding mekanisme
dasar eksitatori sehingga bayi baru lahir tidak mencapai respon puncak dari
rangsangan nyeri. Respon ini tidak selalu dapat diprediksi. Kurangnya inhibisi
berperan terhadap respon dasar dan respon berlebih terhadap input sensoris
dengan nilai ambang rendah maupun tinggi, di mana respon nyeri tertentu
membutuhkan input aferen konvergen yang berkembang dari waktu ke waktu
penting aktivitas neuron dan merupakan sinyal darurat matangnya respon nyeri
pada bayi.
2.2.6. Proses Supraspinal dan Integrasi
Pada usia kehamilan 8 minggu, neocortex fetus mulai berkembang dan pada
usia kehamilan 20 minggu masing-masing cortex telah mempunyasi seluruh
komplemen 109 neuron. Neuron aferen di thalamus memproduksi akson yang
ada di otak sebelum mid-gestasi. Serabut ini “berlama-lama” di bawah
neocortex hingga bermigrasi dan cortex neuron berakhir sempurna dan
perkembangan sambungan sinaps intracortex di sekitar usia kehamilan 20
minggu menjadi sempurna. Pada usia kehamilan 24-26 minggu, serabut
thalamocortical dan hubungan sinaps telah sempurna. Potensi somatosensoris
yang dibangkitkan sangat lambat dan sederhana sebelum usia kehamilan 29
minggu, namun, pada usia kehamilan 40 minggu, pola menjadi rumit. Cortex
cerebri secara fungsional matur (termasuk cortex sensorimotor, sistem limbik,
diencephalon, thalamus, area batang otak midbrain) pada usia kehamilan 22
minggu dan menjadi sinkron bilateral pada usia kehamilan 27 minggu.
Migrasi sel cortex dari lapisan germinal ventrikel di mana mereka berasal ke
lokasi spesifik di lempeng cortex sempurna pada usia kehamilan kira-kira 24
minggu. Struktur yang mendukung matriks germinal masih kaya akan
pembuluh darah setelah migrasi sel selesai hingga usia kehamilan 28 minggu,
mengakibatkan struktur tersebut berisiko terjadi perdarahan. Pada saat proses
migrasi dan diferensiasi, apopotosis atau kematian sel terprogram
menghilangkan neuron dalam jumlah besar dari area cortex cerebri yang
berbeda. Jumlah neurin cortex mencapai puncaknya pada usia kehamilan 28
minggu kemudian menurun hingga 70% sebelum lahir.
Pada usia kehamilan 20 minggu, electroencephalographic non spesifik secara
berkala muncul di kedua hemisfer otak. Mereka menetap pada usia kehamilan
22 minggu dan menjadi sinkron bilateral pada usia kehamilan 26-27 minggu.
Munculnya neuron non spesifik ini terjadi saat perkembangan neuron.
Hilangnya neuron tersebut memberi sinyal kegawatan terhadap potensial
spesifik dan maturasi sirkuit fungsi otak.
2.3. Jenis Pembedahan pada Pediatri
Seperti halnya pada dewasa, pembedahan pada pediatri juga dibagi menjadi 2
berdasarkan tingkat keparahan penyakit, bagian tubuh yang terkena, kompleksitas
operasi, dan waktu pemulihan yang diharapkan. Pembagian ini meliputi:
1. Operasi mayor
Meliputi operasi kepala, leher, dada dan beberapa operasi abdomen.
Waktu pemulihan dapat memanjang dan membutuhkan perawatan intensif
atau beberapa hari di rumah sakit. Terdapat risiko lebih tinggi untuk
komplikasi pada operasi tersebut. Beberapa jenis operasi mayor antara
lain:
Eksisi tumor
Koreksi malformasi tulang tengkorak
Repair penyakit jantung kongenital, transplantasi organ, repair defek
intestinal
Koreksi abnormalitas spinal dan terapi cedera serius
Koreksi masalah dalam perkembangan paru, intestinal, diafragma
atau anus
2. Operasi minor
Beberapa operasi pada anak termasuk operasi minor. Waktu pemulihan
pendek dan anak dapat segera kembali pada aktivitas biasa. Sebagian besar
operasi ini merupakan operasi poliklinis, dan anak dapat pulang ke rumah
di hari yang sama. Operasi-operasi ini meliputi:
Repair hernia
Koreksi patah tulang
Eksisi lesi kulit
Biopsi
2.4.Penilaian Nyeri pada Pediatri
Penilaian nyeri merupakan komponen manajemen nyeri yang paling penting
dan kritis. Menilai nyeri pada anak-anak adalah hal yang menantang serta merupakan
tugas yang sulit, karena tidak ada metode yang dapat diandalkan untuk mengukur
nyeri pada anak. Self report anak merupakan indikator yang dapat dipercaya dalam
mengukur skala nyeri pada anak. Aspek kognitif dan emosional ditambah dengan
mekanisme pertahanan psikologis adalah variabel penting dalam menilai nyeri pada
anak. (24) Sayangnya hal ini hanya berlaku pada anak dengan kemampuan kognitif dan
komunikasi yang baik. Pada bayi atau anak dengan kemampuan kognitif dan
komunikasi yang kurang, self report anak tidak selalu memungkinkan dilakukan dan
penilaian nyeri berdasarkan pengamatan terhadap tingkah laku dan biologis adalah
satu-satunya cara. Salah satu cara menilai nyeri adalah QUESTT yaitu:
Q: Question the child – (tanyakan pada anak)
U: Use pain rating scales – (gunakan skala nyeri)
S: Secure parent’s involvement – (libatkan orang tua)
T: Take cause of pain into account – (perhitungkan penyebab rasa nyeri)
T: Take earliest action (segera ambil tindakan awal) (25)
Question the child
Pernyataan verbal anak dan deskripsi nyeri adalah faktor penting dalam
menilai nyeri. Anak usia < 2 tahun dapat melaporkan dan melokalisir nyeri, meskipun
pada usia ini anak belum mampu menggambarkan kuantitas dari intensitas nyeri.
Bertanya pada anak harus sabar dan gunakan kata-kata yang familiar pada anak.
Berbicara dengan orang tua sebelum bertanya pada anak adalah cara pendekatan
terbaik dan kata-kata yang biasa digunakan dalam percakapan dengan keluarga harus
digunakan. Anak pada usia berapapun dapat menyangkal rasa nyeri jika penanya
adalah orang asing, atau karena mereka takut menerima sejumlah injeksi untuk
mengatasi nyeri.
Use pain rating scales
Pada anak usia < 4-5 tahun dapat digunakan pengukuran skala nyeri standar
dalam menilai nyeri. Penilai harus terlebih dulu memperkenalkan dan berdiskusi
tentang pengukuran skala nyeri tersebut pada orang tua dan pasien. Beberapa metode
pelaporan diri yang dapat digunakan antara lain Hester’s poker chip tool, Eland’s
colour scale, Visual Analog Scale (VAS), Smiley Analog Scale, Oucher Scale of
Beyer and Wells, dan Work Graphic Scale of Tesler dkk. Idealnya, tidak ada satu
pengukuran skala nyeri yang lebih baik dari lainnya.
Pada anak usia > 7-8 tahun dapat digunakan pengukuran skala nyeri dengan
angka (Numeric Rating Scale – NRS) ataupun skala VAS. Dengan menggunakan
skala tersebut, nyeri dapat dinilai untuk menentukan rencana terapi dan juga menilai
keberhasilan terapi yang diberikan.
Gambar 2.2. Pengukuran Skala Nyeri: Visual Analogue Scale (VAS), Numerical Rating Scale (NRS) dan Facial Expressions Scale
Evaluate child’s behavior and physiologic changes
Perilaku stres tertentu misal menangis, mengaduh, meringis, postur penjagaan
dan gerakan badan lainnya seringkali berhubungan dengan nyeri dan dapat digunakan
untuk mengevaluasi nyeri pada anak dengan keterbatasan kemampuan berkomunikasi.
Namun, sangat sulit untuk untuk membedakan perilaku tersebut disebabkan oleh nyeri
atau penyebab lainnya seperti lapar, takut ataupun cemas.
Banyak skala pengukuran perilaku telah dipublikasikan seperti Directly
Observed Children’s Hospital of Eastern Ontario Pain Scale (CHEOPS); Face, Legs,
Cry, Activity Concolability scale (FLACC); Toddler Preschool Post Operative Pain
Scale; Ten Item Post Operative Pain Score; CRIES scale; facial expression scale of
Wong dan Nurse or Parent rating of pain.
Skala FLACC awalnya digunakan untuk menilai nyeri postoperatif anak usia 2
bulan hingga > 12 tahun. Skala FLACC dibuat sebagai metode sederhana yang
digunakan perawat untuk mengidentifikasi, mendokumentasi, dan mengevaluasi nyeri
pada anak yang tidak mampu menyatakan nyeri dan intensintas nyeri secara verbal.
komponen tersebut diberi nilai 0-2, sehingga nilai total 0-10. Skala FLACC telah
digunakan dalam berbagai populasi dan usia termasuk perawatan di NICU, anak yang
belum bisa bicara, anak dengan gangguan kognitif dan juga sebagai penilaian nyeri
postoperatif. (26)
Tabel 2.1. Skala FLACC (face, legs, activity, cry dan consolability) (26)
Sama seperti perubahan perilaku, perubahan fisiologis juga tidak dapat
dibedakan antara respon fisik terhadap nyeri ataupun bentuk stres lainnya.
Kebanyakan studi pengukuran fisiologis dipakai untuk mengukur nyeri akut, namun
merupakan indikator yang tidak dapat diandalkan untuk mengukur nyeri yang
persisten. Misal perubahan fisiologis terhadap nyeri adalah denyut jantung meningkat,
laju nafas dan tekanan darah meningkat, menangis, berkeringat, saturasi oksigen
menurun, pupil dilatasi, wajah kemerahan, mual dan otot menegang. Denyut jantung
adalah tanda yang paling sederhana dan cocok. Rangsang vagal dan variabilitas
denyut jantung seperti saat bernafas telah digunakan untuk mengindikasikan nyeri dan
distres. Denyut jantung akan menurun dan kemudian naik sebagai respon terhadap
nyeri tajam yang akut.
Pembedahan juga memicu dikeluarkannya hormon stres (kortikosteroid,
katekolamin, glukagon dan hormon pertumbuhan). Kecuali dilakukan pemeriksaan
laboratoris dan penelitian lebih lanjut, pengukuran tersebut tidak berguna secara klinis
untuk menilai dan mengobati nyeri.
Neonatal Infant Pain Scale (NIPS) merupakan skala perilaku untuk
mengevaluasi nyeri yang dapat digunakan untuk pasien neonatus prematur maupun
aterm. Skala ini merupakan adaptasi dari skala CHEOPS dan indikasi adanya nyeri
ataupun distres. Skala ini terdiri dari 6 indikator yaitu: ekspresi wajah, tangisan, pola
nafas, postur tangan, postur kaki, dan kesadaran. Tiap indikator mempunyai nilai 0
atau 1 kecuali tangisan, mempunyai nilai 0, 1, dan 2. Bayi hendaknya diobservasi
selama 1 menit untuk setiap indikator. Nilai nyeri total antara 0-7.
Tabel 2.2. Skala NIPS(Neonatal Infant Pain Scale)
Kriteria Skor 0 Skor 1 Skor 2
Ekspresi wajah Rileks Merengut -
Tangisan Tidak ada Mengomel Menangis hebat Pernafasan Rileks Berbeda dengan
basal
-
Postur tangan Rileks Tertekuk/tegang - Postur kaki Rileks Tertekuk/tegang - Kesadaran Tidur/tenang Tertekuk/tegang -
Intervensi terhadap nilai nyeri berbeda untuk setiap nilai nyeri. Keterbatasan
penilaian nyeri yang bukan merupakan self report adalah hambatan membedakan
antara nyeri dan kecemasan, namun intervensi non-farmakologis dapat membedakan
antara kedua hal tersebut.
Tabel 2.3. Intervensi pada Skala NIPS
Level Nyeri Intervensi
0-2 = tidak nyeri/nyeri ringan
3-4 = nyeri ringan-sedang
>4 = nyeri hebat
Tidak ada
Intervensi non-farmakologis dengan penilaian
ulang dalam 30 menit
Intervensi non-farmakologis dan intervensi
farmakologis dengan penilaian ulang dalam 30
menit
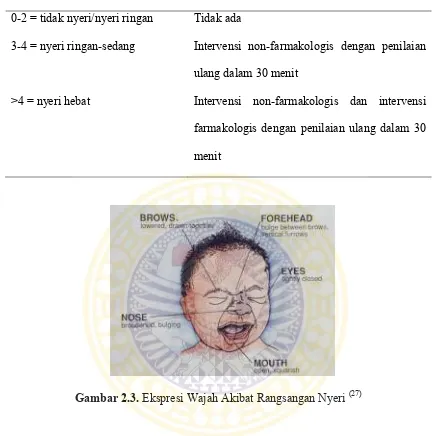
Gambar 2.3. Ekspresi Wajah Akibat Rangsangan Nyeri (27)
Tabel 2.4. Skala pengukuran CRIES (Crying, Requires O2 for SaO2 < 95%, Increased vital signs, Expressions, Sleepless)
Secure parent’s involvement
Orang tua harus diwawancara mengenai identifikasi awal dan perubahan
perilaku anak akibat nyeri. Mereka juga harus didorong untuk berpartisipasi secara
aktif dalam menilai nyeri, kemajuan dan juga strategi pengobatan nyeri anak mereka.
Take cause of pain into account
Etilogi dan jenis preosedur dapat memberikan gambaran intensitas dan jenis
nyeri yang dirasakan anak.
Take a quick action to relieve the pain
Temukan tingkat nyeri yang dapat ditolerir anak dan gunakan metode yang
sesuai untuk mengatasinya.
2.5. Tingkat Kecemasan pada Anak
Kecemasan merupakan salah satu perasaan paling menyedihkan dalam kondisi
preoperatif yang dapat mengganggu praktik medis sehingga menyebabkan pasien,
terutama anak, enggan berkomunikasi atau meminum obat, menolak pemasangan
infus ataupun memasuki ruang operasi. Sebuah penelitian oleh Fortier dkk
menyebutkan bahwa tingkat kenyamanan anak yang rendah dan kecemasan orang tua
yang tinggi berhubungan dengan kecemasan anak perioperatif. Tingkat kecemasan
dokter. (28) Kecemasan preoperatif ditandai dengan perasaan tegang, ketakutan,
kegelisahan, dan kekhawatiran. Faktor yang mempengaruhi kecemasan pada masa
preoperatif antara lain: mood anak sebelum operasi, kenyamanan yang kurang,
sosialisasi yang kurang, perilaku adaptif, impulsif, pengalaman pembedahan
sebelumnya, pengalaman rawat inap sebelumnya, perlakuan tidak baik dari staf dokter
anak, maupun adanya kecemasan anggota keluarga. (29) Saat mengevaluasi kecemasan
pada anak, sangatlah penting untuk menggunakan metode yang dikembangkan secara
khusus untuk usia kelompok tertentu yang memungkinkan evaluasi psikiatrik,
evaluasi klinis, evaluasi diri atau skala observasional dan evaluasi anggota keluarga.
Berbagai skala yang didisain untuk digunakan oleh klinisi, orang tua, guru ataupun
anak telah dikembangkan untuk mengevaluasi adanya kecemasan pada anak. Namun,
sebagian besar tidak cocok digunakan untuk mengevaluasi kecemasan pada anak
prasekolah di masa preoperatif. Untuk anak usia < 5 tahun, Kain dkk menyebutkan
bahwa skala YPAS, yang kemudian dimodifikasi menjadi mYPAS digunakan untuk
anak saat preanestetik dan induksi. mYPAS meliputi observasi 5 komponen yang
menggambarkan hubungan anak dengan lingkungannya (aktivitas dan gairah),
vokalisasi, ekspresi emosi dan interaksi dengan anggota keluarga.
Selain mYPAS, penilaian kecemasan dapat dilakukan dengan menggunakan
State-Trait Anxiety Inventory (STAI). STAI merupakan self report yang meliputi 2-20
komponen, skala penilaian meninjau ciri khas dan kondisi cemas. Ibu merespon pada
skala bernilai 4 dan skor total dari setiap kuisioner berkisar antara 20 hingga 80 di
mana nilai yang lebih besar menggambarkan kondisi cemas yang lebih besar. Korelasi
tes-tes ulang dari STAI adalah tinggi yaitu 0.73 hingga 0.86. Validitas instrumen
diperiksa dalam 2 studi di mana STAI dinilai dengan memberikan kondisi stres
rendah dan tinggi pada sampel murid yang cukup besar. Nilai r berkisar antara 0.83
hingga 0.94 menunjukkan validitas yang sangat baik. (30)
Sayangnya STAI pada anak hanya dapat digunakan untuk menilai kecemasan
anak usia 9-12 tahun. Skala ini terdiri dari 2 bagian yaitu anxiety state (A state) dan
trait state (T state). Meski disusun untuk anak usia 9-12 tahun, namun penilaian ini
juga dapat dilakukan pada anak lebih muda dengan kemampuan membaca rata-rata
ataupun di atas rata-rata dan anak lebih tua dengan kemampuan membaca di bawah
rata-rata. A state terdiri dari 20 pertanyaan yang menanyakan perasaan mereka pada
saat tertentu. Hal tersebut mengukur keadaan cemas sementara, yang secara subyektif
menanyakan perasaan mereka secara umum. Hal tersebut mengukur perbedaan
individu relatif dalam kecemasan rawan, yaitu perbedaan anak yang mempunyai
kecenderungan untuk mengalami cemas.
2.6.Sedasi dalam Mengatasi Kecemasan (31)
Lebih dari separuh anak-anak yang dijadwalkan operasi yang membutuhkan
anestesi umum akan mengalami stres dan ketakutan yang dapat menyebabkan
kurangnya kooperasi. Momen perpisahan anak dari orang tua saat memasuki kamar
operasi dapat menjadi momen yang paling sulit. Beberapa anak yang cemas akan
menunjukkan kecemasan dan ketakutan mereka baik secara verbal maupun nonverbal.
Berbagai teknik farmakologi dan nonfarmakologi telah digunakan untuk mengatasi
situasi ini. Metode nonfarmakologi lebih sering digunakan untuk mengurangi tingkat
kecemasan dan meningkatkan kerja sama. Sebagian anak mempunyai respon yang
baik saat menonton film kartun, bermain video games ataupun dihipnotis. Dokter
dengan kostum badut, stimulasi sensorik yang sedikit, ataupun terapi musik telah
dilakukan untuk membuat lingkungan lebih nyaman bagi anak. Meskipun metode
nonfarmakologi dapat meningkatkan kooperasi anak, namun metode ini tidak
menurunkan tingkat kecemasan secara konsisten.
Sedangkan metode farmakologi untuk mengatasi kecemasan pada anak antara
lain pemberian sedasi, anticemas, analgetik, dan anestesi. Pemberian sedasi secara
kontinyu tidak disarankan untuk dilakukan.
2.6.1. Midazolam
Dari beberapa studi, midazolam merupakan terapi pilihan dalam mengatasi
kecemasan proepratif pada anak. Midazolam dapat diberikan secara oral
maksimal 15 mg dan diberikan 15 hingga 30 menit sebelum prosedur. Dosis
intranasal yang diberikan adalah 0,2 mg/kg, maksimal 5 mg dan diberikan 5
menit sebelum prosedur. Pemberian midazolam preoperatif menunjukkan
tingkat stres yang lebih kecil dalam berbagai pengukuran. Sedikit efek
samping muncul. Midazolam dapat menyebabkan reaksi agitasi paradoksal
pada sebagian kecil anak. Reaksi ini telah ditunjukkan dalam laporan kasus
disertai dengan pemberian antidotum midazolam (flumazenil) baik pada anak
maupun dewasa. Ketamin, obat anestesi disosiatif, telah terbukti lebih efektif
mengatasi kecemasan daripada midazolam dengan dosis lebih besar ataupun
plasebo.
Efek amnesia tidak tergantung rute pemberian, karena tidak terdapat
perbedaan signifikan efek amnesia pada pemberian oral (0,45 mf/kg) dengan
intramuskular (0,2 mg/kg) pada anak. Midazolam terbukti memberikan
amnesia total atau parsial pada 90% anak yang menjalani aspirasi sumsum
tulang atau pungsi lumbal. (32)
Efek samping midazolam pada dosis tinggi yaitu hipoventilasi dan
hipoksemia. Depresi nafas dilaporkan terjadi pada dewasa namun hanya
terdapat sedikit laporan tentang depresi nafas pada anak. Depresi nafas
berbanding lurus dengan dosis yang diberikan, sehingga pemberian dosis
harus dipantau secara ketat.
2.6.2. Nitrous Oxide (N2O)
Dua studi mengevaluasi nitrous oxide dengan pemberian kontinyu 50% dan
70%. Pada studi yang dilakukan Keidan dkk dengan membandingkan 50%
nitrous oxide dengan 0,5 mg/kg midazolam oral menunjukkan bahwa tidak
terdapat perbedaan antara midazolam dan nitrous oxide.