KEDOKTERAN FISIK DAN REHABILITASI
Penerbit © 2012 Perdosri Cetakan i, mei 2012 isbn: 978-602-18310-0-7
PB PERDOSRI Jl. Cakalang raya 28 A Jakarta Pusat
(isi di luar tanggung jawab percetakan)
dilarang mengutip atau memperbanyak sebagian atau seluruh isi buku ini
tanpa izin tertulis dari penerbit.
Editor
Daftar isi
I.
ASESMEN KEDOKTERAN FISIK
DAN REHABILITASI
1.
Asesmen Fungsi sensori
2.
Asesmen Fleksibilitas dan lingkup
Gerak sendi
3.
Asesmen Kekuatan otot
4.
Asesmen Kontrol Postural
5.
Asesmen sensori-Persepsi dan
Praksis Pada Anak
6.
Asesmen Pola Jalan
7.
Asesmen Fungsi lokomotor
8.
Asesmen Kebugaran Kardiorespirasi
9.
Asesmen Gangguan berbahasa
10. Asesmen Fungsi luhur
11. Asesmen Fungsi eksekusi
12. Asesmen Fungsi menelan
13. Asesmen Aktivitas Kehidupan
sehari-hari
14. Asesmen Fungsi bladder
15. Asesmen Fungsi bowel
II. PROSEDUR KEDOKTERAN FISIK
DAN REHABILITASI
1. taping
2.
dry needling
3.
spray and stretch
4.
injeksi intramuskular
5.
injeksi botulinum toxin A
6.
injeksi intraartikular
7.
Peresepan dan Check-out orthosis
8.
Peresepan dan Check-out
salam sejawat,
seperti halnya ilmu kedokteran yang lain, ilmu Kedokteran Fisik dan rehabilitasi merupakan seni menggabungkan antara teori dan praktek yang diformulasikan dalam bentuk asesmen dan prosedur. Pedoman asesmen dan prosedur menjadi sangat penting, terkait peran dokter spesialis ilmu Kedokteran Fisik dan rehabilitasi dalam berbagai uji fungsi tubuh.
untuk itu, bertepatan dengan momentum perayaan ulang tahun ilmu Kedokteran Fisik dan rehabilitasi yang 25 dan Perhimpunan Kedokteran Fisik dan rehabilitasi yang ke-30, dengan bangga dan mengucap syukur , kami terbitkan buku Prosedur Kedokteran Fisik dan rehabilitasi sebagai wujud kesungguhan dan kesatuan pendapat dokter spesialis ilmu Kedokteran Fisik dan rehabilitasi dalam menjalankan perannya mengembalikan pasien pada fungsinya yang paling optimal.
Kami berterima kasih kepada semua pihak yang telah membantu, baik berupa materi, waktu, tenaga, dan pengetahuannya demi terbitnya buku ini. Pada edisi perdana ini, kami menyadari bahwa masih banyak kekurangan. Kami sangat mengharapkan masukan untuk perbaikan di masa yang akan datang, sehingga dalam perjalanannya buku ini benar-benar dapat menjadi pedoman yang bermanfaat bagi kita semua.
Dr Luh Karunia Wahyuni
Ketua Perdosri 2010 - 2013
ASESMEN KEDOKTERAN FISIK
DEFINISI
Asesmen fungsi sensori adalah pemeriksaan semua modalitas sensorik yaitu rasa raba, rasa posisi, suhu, tekan, nyeri, diskriminasi dua titik, stereognosis, kinesthesia, graphesthesia.
TUJUAN
• Memeriksa semua fungsi modalitas sensorik • Menentukan dermatomal gangguan fungsi sensorik
JENIS PROSEDUR
• Nottingham Sensory Assessment • Two-point discrimination test • Monofilament test
INDIKASI
semua gangguan sistem saraf pusat maupun perifer
KONTRAINDIKASI
tidak ada
EFEK SAMPING/KOMPLIKASI
tidak ada
PERESEPAN
• Dilakukan pada pasien yang kooperatif • Pasien tidak memiliki gangguan fungsi luhur
• Pasien tidak mengalami gangguan pemahaman bahasa
Asesmen
PROSEDUR
1. Persiapan peralatan: sesuai dengan metoda asesmen yang dipakai 2. Persiapan Pasien:
• Menjelaskan kepada pasien tujuan pemeriksaan • Menjelaskan tahapan pemeriksaan
• Menjelaskan efek samping dan komplikasi pemeriksaan 3. Pelaksanaan pemeriksaan
4. mendokumentasikan dan menyimpulkan hasil pemeriksaan.
DAFTAR PUSTAKA
• DeJong, RN 1979, The Neurological Examination, New York:Harper&Row, pp. 44-78. nottingham sensory Assessment
• Disadur dari: www.nothingham.ac.uk/iwho/documents/nasa_instrction_revised.pdf • British Columbia Provincial Nursing Skin and Wound Committee Procedure • Monofilament Testing for Loss of Protective Sensation in Adults & Children. Juni
LAMPIRAN 1
__________________________________________________________________
NOTTINGHAM SENSORY ASSESSMENT
A. Pemeriksaan Sensasi Taktil Alat yang dibutuhkan: • Kapas
• Neurotip
• Tabung kaca 2 buah, diisi air hangat dan air dingin • Penutup mata
Pemeriksaan:
Jika penderita mempunyai masalah komunikasi, tes dimulai dari rasa raba ringan, tekanan dan nyeri. selama pemeriksaan, mata pasien ditutup dengan penutup mata • Rasa raba ringan: Sentuh kulit pasien dengan kapas
• Tekanan: Tekan kulit dengan jari telunjuk sehingga merubah kontur kulit • Nyeri : Tusuk kulit dengan neurotip
• Temperatur: Sentuh kulit dengan tabung yang berisi air hangat dan dingin
Penilaian:
0 Tidak bisa mengidentifikasi tes 1 Mengidentifikasi tes tetapi tumpul 2 normal
9 tidak bisa dites
B. Pemeriksaan Sensasi Kinestetik/Proprioseptik Alat yang dipakai:
• Penutup mata
Pemeriksaan:
Pemeriksaan semua aspek gerakan yaitu arah gerakan dan posisi sendi. untuk pemeriksaan anggota gerak atas, pasien berada dalam posisi duduk, sedangkan untuk pemeriksaan anggota gerak bawah, pasien berada dalam posisi tidur telentang. selama pemeriksaan mata pasien ditutup dengan penutup mata.
Penilaian:
0 Absen, tidak mengidentifikasi adanya gerakan
1 Mengidentifikasi gerakan tetapi tidak mengetahui arah gerakan salah
2 Penderita dapat mengenal arah yang diberi contoh tetapi tidak mengenal posisi baru 3 normal
9 tidak dapat dites
• Sisir • Gunting • Gelas
Pemeriksaan:
suatu obyek diletakkan pada tangan penderita maksimal 30 detik. Penderita diminta untuk mengidentifikasi nama, bentuk, bahan material benda tersebut. Sisi tubuh yang sakit dites lebih dahulu.
Penilaian: 0 Absen
LAMPIRAN 2
__________________________________________________________________
TWO-POINT DISCRIMINATION TEST
Alat yang dibutuhkan:
• Benda dengan ujung lancip (klip, tusuk gigi) • Penggaris
Pemeriksaan:
• Pemeriksa mengatur alat periksa sehingga jarak kedua ujungnya antara 5mm, 10mm, 15mm, atau 20mm. Jangan beritahu jarak ini ke pasien.
• Pilih permukaan tubuh yang akan diuji, misalnya bagian belakang tangan, telapak tangan, lengan, siku, lutut, dan lainnya.
• Minta pasien menutup mata. Pemeriksa secara hati-hati dan mantap menempelkan kedua ujung runcing alat periksa ke kulit pasien, pastikan kedua ujung tersebut menyentuh kulit bersamaan.
• Tanyakan apakah pasien merasakan 1 titik atau 2 titik kontak. Ulangi tes pada beberapa tempat lain yang sudah ditentukan. Catat data yang didapat. • Ubah jarak antara kedua ujung runcing alat periksa dan ulangi tes. Ubah terus
jaraknya sampai menemukan jarak dimana pasien dapat membedakan antara 1 titik dengan 2 titik.
TWO POINT DISCRIMINATION FINDINGS
5 mm 1 or 2 points?
10 mm 1 or 2 points?
15 mm 1 or 2 points?
20 mm 1 or 2 points?
Fingertip
Palm
Inner Arm
Knee (cap)
Knee (behind)
Other:
Other:
Other:
LAMPIRAN 3
__________________________________________________________________
MONOFILAMENT TEST
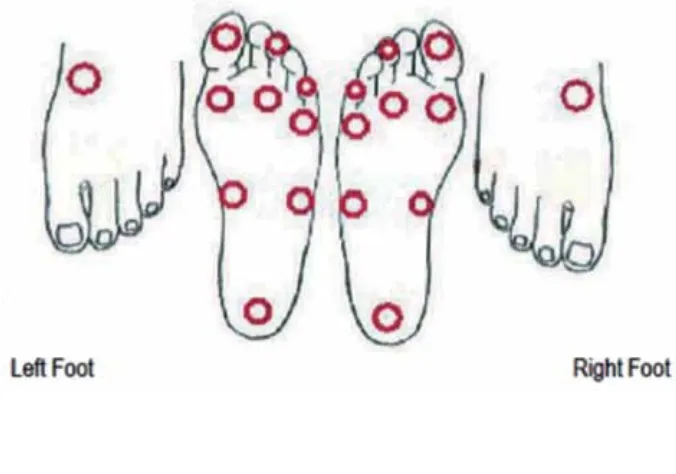
Tes monofilamen dilakukan pada pasien diabetes mellitus serta pasien yang memiliki gangguan sensorik pada kaki. Ketidakmampuan mendeteksi monofilamen ini menandakan pasien kehilangan sensasi proteksi pada kaki. hal ini merupakan faktor resiko utama untuk terjadinya ulkus diabetik/neuropatik pada kaki.
Alat yang dibutuhkan:
• Semmes – Weinstein 5.07 (10 – gram) monofilament • Sarung tangan (jika perlu)
Prosedur:
• Posisikan pasien pada posisi yang nyaman, minta pasien melepas sepatu serta kaos kaki/stocking.
• Pakai sarung tangan jika terdapat luka terbuka atau discharge pada area yang akan diperiksa
• Sentuhkan monofilament pada tangan/lengan pasien sehingga pasien mengerti rasa seperti apa yang akan dicari pada kaki.
• Minta pasien menutup mata dan menyebutkan jika merasakan “ya” monofilament pada kaki.
• Sentuhkan monofilamen pada 10 titik di setiap kaki seperti yang ditunjukkan pada diagram dibawah. Apabila terdapat ulkus, callus atau bekas luka pada kaki yang akan diperiksa, sentuhkan monofilament pada area di sekitar luka. Apabila kaki pasien sudah diamputasi, lakukan tes pada sebanyak mungkin titik yang tersisa. • Pegang monofilamen secara tegak lurus dengan permukaan kaki, dan sentuhkan
dengan mantap ke kaki sampai monofilamen tertekuk, dan tahan selama 2 detik • Ulangi tes sampai 3 kali pada area dimana pasien tidak dapat merasakan
monofilamen saat disentuhkan. • Cuci tangan saat sudah selesai.
Penilaian:
• Apabila keseluruhan area dapat di tes dan pasien dapat merasakan monofilamen pada seluruh area tersebut, maka nilainya adalah 10/10
• Apabila monofilamen tidak dapat dirasakan pada salah satu area kaki, hal ini menunjukkan adanya kehilangan sensasi protektif pada area tersebut. • Catat jumlah hasil positif dan jumlah area yang diperiksa, mis. 6/9 yang artinya
Gambar 1: Area pemeriksaan monofilament pada kaki kanan dan kiri
DEFINISI
tindakan mengukur kemampuan untuk menggerakkan sendi sepanjang lingkup geraknya.
TUJUAN
• Menilai kelentukan suatu persendian, yang dapat dilakukan sebagai upaya diagnostik kondisi klinis suatu gangguan pada persendian dan struktur yang mempengaruhinya
• Evaluasi keberhasilan suatu peresepan latihan peregangan.
JENIS PROSEDUR
• Pengukuran lingkup gerak sendi w inklinometer
w Goniometer
• Pengukuran fleksibilitas dengan: w schober test
w sit and reach test
w Shoulder flexibility test w tes sentuh jari kaki
INDIKASI
• Evaluasi kondisi yang berpotensi menyebabkan gangguan kelentukan, • Evaluasi kondisi keterbatasan lingkup gerak sendi
KONTRA INDIKASI
• Peradangan sendi akut • Fraktur di sekitar persendian • Pasien tidak kooperatif
EFEK SAMPING / KOMPLIKASI
tidak ada
PERESEPAN
• Pasien sudah memungkinkan untuk dilakukan asesmen
• Pemantauan hasil terapi dapat dilakukan setiap minggu atau tergantung kondisi pasien.
PROSEDUR
1. Persiapan peralatan: sesuai dengan metoda asesmen yang dipakai 2. Persiapan Pasien:
• Penjelasan pelaksanaan dan tujuan pemeriksaan pada pasien.
• Persiapan pasien: longgarkan atau lepaskan pakaian yang menutupi persendian atau bagian tubuh yang akan diperiksa.
• Pasien diminta melakukan pemanasan pada sendi yang akan diperiksa sebelum pemeriksaan dilakukan
3. Pelaksanaan asesmen (lihat lampiran)
4. mendokumentasikan pelaksanaan dan hasil asesmen
DAFTAR PUSTAKA
1. Kisner dan Colby. therapeutic exercise. Foundations and techniques, 2nd edition. FA davis: Philadelphia; 1990.
2. Khan dan brukner. Clinical sport medicine, 3rd edition. mcGraw hill: Australia; 2007 3. American College of sports medicine. ACsm’s Guidelines for exercise testing and
LAMPIRAN 1
__________________________________________________________________
PEMERIKSAAN LINGKUP GERAK SENDI
DENGAN INKLINOMETER DAN GONIOMETER
A. Inklinometer
inklinometri spinal: Pengukuran objektif dari posisi tulang belakang lumbal dan rentang/lingkup pergerakannya.
Prosedur dual inklinometer:
• Inklinometer pertama diletakkan diatas sakrum dan inklinometer lainnya diletakkan di atas prosesus spinosus vertebra t12-l1 ketika pasien berdiri pada postur tegak yang santai. Tehnik ini memerlukan indentifikasi letak tonjolan anatomis sehingga keakuratan pembacaan hasil dalam uji ini berkurang secara nyata pada pasien-pasien obesitas.
• Pembacaan/pengukuran sudut dilakukan dengan memegang kedua inklinometer pada tempatnya ketika pasien dalam posisi berdiri tegak yang santai.
• Pasien diinstruksikan untuk membungkuk ke depan semaksimal mungkin, dan pengukuran sudut diambil pada posisi membungkuk maksimal.
• Pasien diinstruksikan untuk terus membungkuk kedepan sampai pergerakan pelvis dibawah kisaran 20% dari posisi kaki yang lurus. Pengukuran ini digunakan untuk menentukan fleksibilitas hamstring.
• Pembacaan inklinometer yang terletak diatas mewakili gerakan kasar, sedangkan inklinometer yang dibawah mengukur pergerakan pelvis atau panggul. Pergerakan lumbar yang sebenarnya diwakili oleh perbedaan antara kedua pengukuran ini.
inklinometer tunggal: • Metode 1:
menggunakan teknik yang sama seperti diatas kecuali pengukuran inklinometer harus dibuat di masing-masing lokasi secara terpisah.
Sumber :
• Metode 2:
Kedua tangan pemeriksa mencakup kedua bagian krista iliaka posterior dan anterior untuk mengukur mobilitas pelvis. Jari telunjuk salah satu tangan pemeriksa diletakan pada puncak krista iliaka, paralel dengan lantai. tangan lainnya memegang inklinometer pada sela vertebra t12-l1. Pasien melakukan gerakan membungkuk kedepan yang sama setelah pembacaan awal. Pergerakan total dicatat dari inklinometer. lalu, inklinometer diletakkan diatas bidang yang menghubungkan ibu jari dan telunjuk untuk menentukan pergerakan pelvis. Perhitungan kontribusi sendi pelvis dan lumbar terhadap pergerakan sendi total lalu dikalkulasikan dengan cara yang sama dengan teknik dual inklinometer.
Perpanjangan lingkup gerak sendi lalu diukur dengan cara yang sama seperti disebutkan diatas kecuali pergerakan pasien dilakukan ke arah ekstensi.
B. Goniometer Prosedur:
• Tentukan aksis sendi yang akan diukur, lalu pasang lengan panjang goniometer pada bagian tubuh yang tidak bergerak dan lengan pendek goniometer pada bagian tubuh yang bergerak. lakukan pengukuran sepanjang lingkup gerak sendi.
• Catat hasil pengukuran, bandingkan kedua sisi dan nilai normal lingkup gerak sendi.
hasil pemeriksaan:
PEMERIKSAAN GAMBAR POSISI AWAL PENGUKURAN
Fleksi bahu • Terlentang
• Lengan berada di sisi dengan tangan pada posisi pronasi
• Bidang sagital • Subtitusi yang perlu
dihindari:
Punggung melengkung Punggung berputar • Goniometer: Aksis pada sisi lateral
sendi di bawah acromion
Kaki 1 paralel dengan midaksilaris badan Kaki 2 paralel dengan
garis tengah humerus
hiperekstensi bahu • Terlungkup
• Lengan pada sisi badan dan tangan pada posisi pronasi
• Bidang sagital • Subtitusi yang perlu
dihindari:
sendi di bawah acromion harus rotasi eksternal untuk mendapat hasil maksimum)
• Subtitusi yang perlu dihindari:
Gerakan badan ke lateral memutar badan • Goniometer: Aksis di anterior sendi
dan sejajar dengan acromion
Kaki 1 paralel dengan midline badan Kaki 2 paralel dengan
midline humerus
rotasi internal bahu • Terlentang
• Lengan diabduksi 90o dan siku diangkat dari meja • Siku difleksikan 90o dan tangan pada posisi pronasi • Lengan bawah
tegak lurus dengan lantai
• Bidang transversa • Subtitusi yang perlu
dihindari:
PEMERIKSAAN GAMBAR POSISI AWAL PENGUKURAN
rotasi eksternal bahu • Terlentang
• Lengan diabduksi 90o dan siku diang-kat dari meja • Siku difleksikan 90o
dan tangan pada posisi pronasi • Lengan bawah
tegak lurus dengan lantai
• Bidang transversa • Subtitusi yang perlu
dihindari: midline atau lengan bawah
Fleksi siku • Terlentang
• Lengan pada sisi badan dengan siku diluruskan • Tangan pada posisi
supinasi
• Bidang sagital • Goniometer:
hiperekstensi siku • Terlentang
• Lengan pada sisi badan dengan siku diluruskan • Tangan pada posisi
supinasi
• Bidang sagital • Goniometer:
• Duduk (atau berdiri) • Lengan pada
sisi dengan siku menempel pada badan
• Siku ditekuk 90o • Lengan bawah
pada posisi netral diantara pronasi dan supinasi
• Pergelangan tangan pada posisi netral • Pensi dipegang
tepat di lipatan tengah telapak tangan
• Bidang transversa • Subtitusi yang perlu
dihindari:
PEMERIKSAAN GAMBAR POSISI AWAL PENGUKURAN
supinasi lengan bawah
• Duduk (atau berdiri) • Lengan pada
sisi dengan siku menempel pada badan
• Siku ditekuk 90o • Lengan bawah
pada posisi netral diantara pronasi dan supinasi
• Pergelangan tangan pada posisi netral • Pensi dipegang
tepat di lipatan tengah telapak tangan
• Bidang transversa • Subtitusi yang perlu
dihindari:
pensil (pada sisi ibu jari)
Fleksi pergelangan
• Bidang sagital • Goniometer: Aksis diatas dorsum
pergelangan tangan (sejajar dengan tulang metacarpal ke 3) Kaki 1 pada
perten-gahan dorsum lengan bawah
• Bidang sagital • Goniometer:
Aksis pada permukaan ventral pergelangan tangan (sejajar dengan tulang metacarpal ke 3) Kaki 1 pada
pertenga-han permukaan ventral lengan bawah • Pergelangan tangan
pada posisi netral
• Bidang frontal • Goniometer:
Aksis diatas permukaan dorsum pergelangan tangan terpusat pada tulang midcarpal • Pergelangan tangan
pada posisi netral
• Bidang frontal • Goniometer:
PEMERIKSAAN GAMBAR POSISI AWAL PENGUKURAN
• Bidang frontal • Goniometer:
• Pergelangan tangan pada posisi netral
• Bidang sagital • Goniometer: • Sendi
interphalan-geal diekstensikan
• Bidang frontal • Goniometer:
interphalangeal 2, 3 dan 4
• Siku difleksikan
• Lengan bawah pada posisi pronasi • Sendi
interphalan-geal diekstensikan
• Bidang sagital • Goniometer: Aksis diatas sisi dorsal
sendi
Kaki 1 diatas pertenga-han dorsum phalang proksimal
Kaki 2diatas pertenga-han dorsum phalang distal
ekstensi panggul • Berbaring pada satu
sisi (atau terlentang) • Tungkai bagian
bawah ditekuk untuk support
PEMERIKSAAN GAMBAR POSISI AWAL PENGUKURAN
Fleksi panggul • Berbaring pada
salah satu sisi atau terlentang (lutut dapat difleksikan sedikit untuk support)
• Bidang sagital • Pindahkan trochanter
mayor dan gambar ulang garis C-d seperti yang disebutkan pada ekstensi panggul • Peletakan Goniometer
sama dengan pada ekstensi panggul
Adduksi panggul • Terlentang
• Tungkai diekstensikan dan pada posisi normal
• Bidang frontal • Tandai kedua spina
iliaca anterior-superior, dan gambar garis yang menghubungkan garis antara kedua spina iliaca
Kaki 2 di sepanjang femur
Abduksi panggul • Terlentang
• Tungkai diekstensikan dan pada posisi normal
• Bidang frontal • Tandai kedua spina
iliaca anterior-superior, dan gambar garis yang menghubungkan garis antara kedua spina iliaca
• Kaki 2 di sepanjang femur
rotasi internal panggul • Duduk atau
terlentang (catat posisi mana yang dilakukan saat pemeriksaan) • Lutut difleksikan 90o
• Bidang transversa • Subtitusi yang perlu
PEMERIKSAAN GAMBAR POSISI AWAL PENGUKURAN
rotasi eksternal panggul • Duduk atau
terlentang (catat posisi mana yang dilakukan saat pemeriksaan) • Lutut difleksikan 90o
• Bidang transversa • Subtitusi yang perlu
dihindari: tungkai bagian bawah
Fleksi lutut jika rektus femoris membatasi gerakan)
• Bidang sagital • Goniometer:
• Lutut difleksikan 90o • Kaki berada pada
posisi 90o terhadap tungkai
• Bidang sagital • Goniometer:
Aksis pada telapak kaki Kaki 1 sejajar dengan
fibula
Kaki 2 sejajar dengan tulang metatarsal ke 5
Plantarfleksi pergelangan kaki
• Duduk
• Lutut difleksikan 90o • Kaki berada pada
posisi 90o terhadap tungkai
• Bidang sagital • Goniometer:
Aksis pada telapak kaki Kaki 1 sejajar dengan
fibula
LAMPIRAN 2
__________________________________________________________________
PENGUKURAN FLEKSIBILITAS
A. Schober test Prosedur:
• Pasien diminta berdiri tegak dengan santai
• Identifikasi bagian puncak sakrum pada pertemuan antara garis horizontal diatas venus dimple dengan vertebra
• Tandai 10 cm diatas dan 5 cm dibawah puncak sakrum tersebut • Minta pasien untuk membungkuk ke depan secara maksimal • Ukur jarak antara titik atas dan titik bawah
• Hasil ini dikurangi 15 adalah hasil pengukuran fleksi lumbar
Hasil pemeriksaan:
Fleksibilitas lumbal dikatakan normal bila terjadi peningkatan jarak minimal 5 cm pada saat membungkuk.
lAKi-lAKi (Cm)
PeremPuAn (Cm)
super
> +27
> +30
excellent
+17 s/d +27
+21 s/d +30
baik
+6 s/d +16
+11 s/d +20
rata-rata
0 s/d +5
+1 s/d +10
sedang
-8 s/d -1
-7 s/d 0
B. Sit and Reach test Prosedur:
• Pasien duduk selonjor di lantai dengan sepatu dilepas, telapak kaki menempel pada bagian bawah kotak.
• Luruskan kedua lengan ke depan dengan kedua tangan saling menumpuk dan telapak tangan menghadap ke bawah.
• Tubuh condong ke depan sejauh mungkin untuk menyentuh skala pengukur tanpa menekuk lutut sedekat mungkin. ukurlah jarak antara kedua jari terdekat atau overlap yang terjadi antara kedua jari tersebut.
Hasil pemeriksaan:
bila ujung jari meraih jarak lebih pendek dari posisi jari kaki, maka skornya negatif, namun bila jari dapat meraih melebihi posisi jari kaki, maka skornya positif. besar skor ditentukan oleh posisi ujung jari pada skala pengukur.
C. Shoulder flexibility test Prosedur:
berdiri dan mengangkat lengan kanan di atas kepala, lalu tekuk siku kanan dan menyentuh belakang leher dang menyusur tulang punggung ke arah bawah. lengan kiri diarahkan ke belakang punggung dari arah bawah menyusur tulang punggung ke arah atas. dekatkan kedua tangan hingga jari-jari saling mendekat
Hasil pemeriksaan:
• Excellent = Jari-jari saling overlap • Baik = Ujung jari saling bersentuhan
• Rata-rata = Jarak antar kedua ujung jari kurang dari 2 inchi • Buruk = Jarak antar kedua ujung jari lebih dari 2 inchi
D. Tes Sentuh jari Kaki Prosedur:
Pasien berdiri diatas permukaan yang rata dan membungkuk ke depan sampai ujung jari tangan menyentuh ke jari kaki dengan lutut ekstensi. Pengukuran diambil dari ujung jari tangan ke permukaan panggung. nilai ini dapat positif atau negatif. nilai ini positif jika pasien dapat meraih melampaui permukaan lantai.
DEFINISI
Asesmen kekuatan otot adalah penilaian kekuatan otot menggunakan tangan/manual (mmt) atau peralatan khusus.
TUJUAN
• Untuk menilai adanya gangguan kekuatan otot. • Sebagai dasar untuk penentuan terapi. • Untuk mengevaluasi hasil terapi.
JENIS PROSEDUR
• Manual muscle testing
• Uji kekuatan otot dengan menggunakan peralatan khusus: w nK-table
w en-tree
w Cybex
w hand held dynamometer
w Pinchmeter
INDIKASI
• Pasien dengan kelemahan otot
• Pasien dengan gangguan muskuloskeletal • Pasien dengan gangguan neuromuskular
KONTRA INDIKASI
• Inflamasi dan pasca bedah akut pada sistem muskuloskeletal • Nyeri hebat
• Gangguan kardiorespirasi • Gangguan fungsi luhur
Asesmen
• Osteoporosis
• Pasien tidak boleh dalam keadaan kondisi lelah • Pasien harus mampu memahami instruksi
• Pemantauan hasil terapi dapat dilakukan setiap minggu atau tergantung kondisi pasien
PROSEDUR
1. Persiapan peralatan: sesuai dengan metoda asesmen yang dipakai 2. Persiapan Pasien:
• Menjelaskan kepada pasien tujuan pemeriksaan • Menjelaskan tahapan pemeriksaan
• Melakukan pemeriksaan tanda vital (TD, nadi, pernafasan, suhu) dan status generalis 3. Pelaksanaan asesmen
4. mendokumentasikan dan menyimpulkan hasil asesmen.
DAFTAR PUSTAKA
1. Jones K, barker K. strength, in: human movement explained. london: butterworth heinemann, 1996:196-223.
2. Wilder P. muscle development and function. in: Cech, martin. Functional movement developmental across the life span. Philadelphia : WB Saunders. 1995: 137 – 158. 3. liberman Js, Pugliese Gn, strauss ne. skeletal muscle: structure, chemistry and
function, in: Downey & Darling’s Physiological Basic of Rehabilitation Medicine. Boston : butterworth-heinemann, 2001: 67-80.
4. Powers sK, howley et. skeletal muscle, structure and function. in: Powers sK, howley et. exercise physiology. usA : mcGraw hill higher education. 2001: 129-156.
5. de lateur bJ, lehmann JF. therapautic exercise to develop strength and endurance. in : Kottke FJ, lehmann JF, editors. Krusen’s handbook of physical medicine and rehabilitation. usA : Wb sauders Company. 1990 : 480-519.
6. Ktzmarzyk Pt. Physical activity and chronic diseases. in: ACsm’s resources. Philadelphia : William & Wilkins. 2006 : 123-133.
7. Cole tm, barry dt, tobis Js. measurement of musculoskeletal function. in: Kottke FJ, lehmann JF, editor. Krusen’s handbook of physical medicine and rehabilitation, 4th ed. Philadelphia : Wb saunders. 1990 : 20-71.
8. bohannon rW. muscle strength testing with handheld dinamometry. in : louis r Amundsen (ed). muscle strength testing. instrumented and non instrumented systems. New York : Churchill Livingstone. 1990 : 89-12.
9. Sullivan SB, Schmitz TJ. Physical Rehabilitation Assesment & Treatment. 4th ed. 2001. 10. hislop hJ, montgomery J. daniels and Worthingham’s muscle testing techniques of
manual examination.7thed. 2002. Philadelphia: W.b. saunders.
dokter spesialis-1 ilmu Kedokteran Fisik dan rehabilitasi. Program studi ilmu Kedokteran Fisik dan rehabilitasi Fakultas Kedokteran universitas indonesia. 2010. 12. DeLisa, Joel A. Rehabilitation medicine, principles & practice. Philadelphia: JB
lippincott Co.,1988.
13. sport medical rehabilitation training. instalasi rehabilitasi medik rsuPn dr. Cipto mangunkusumo Jakarta. 23-25 Juli 2001
LAMPIRAN 1
__________________________________________________________________
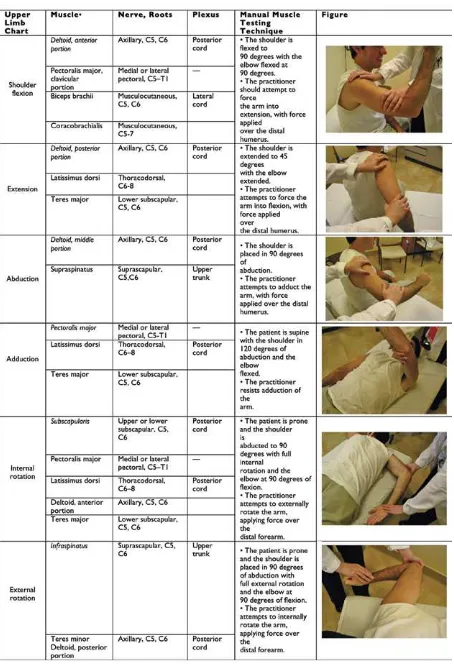
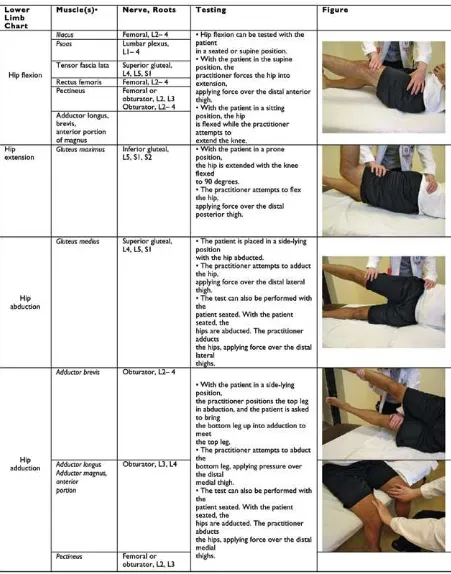
MANUAL MUSCLE TESTING (MMT)
PROSEDUR PEMERIKSAAN:
a. Jelaskan tujuan pemeriksaan kepada pasien
b. Prinsip pada pemeriksaan kekuatan otot: Pemeriksa dan pasien harus bekerja sama jika ingin mendapatkan hasil pemeriksaan yang tepat.
c. lingkungan selama pelaksanakan tes harus tenang dan suhu ruangan harus dibuat senyaman mungkin (tidak terlalu panas atau terlalu dingin).
d. Periksa apakah terdapat keterbatasan lingkup gerak sendi/ kontraktur, spastisitas atau nyeri yang dapat mengganggu hasil asesmen
e. Pemeriksaan dilakukan secara berurutan dari posisi duduk, supine, side lying kemudian prone.
f. Posisikan pasien dengan hati hati dan upayakan melakukan tes secara berurutan sehingga perubahan posisi selama dalam tes seminimal mungkin.
g. lakukan pemeriksaan mulai dari posisi melawan gravitasi. Jika pasien tidak mampu, rubah ke posisi anti-gravitasi. Jika pasien mampu melakukan, lanjutkan dengan memberikan tahanan. tahanan diberikan pada pertengahan gerakan.
h. Pada saat pemeriksaan fiksasi dilakukan pada bagian proksimal dari otot prime mover yang akan dinilai.
PERALATAN YANG DIBUTUHKAN:
• Fomulir dokumentasi tes kekuatan otot
PENILAIAN
• Grade 5 (normal)
Kemampuan otot bergerak melalui lingkup gerak sendi penuh melawan gravitasi serta dapat melawan tahanan maksimal.
• Grade 4 (good)
Kemampuan otot bergerak melalui lingkup gerak sendi penuh melawan gravitasi serta dapat melawan tahanan yang ringan sampai sedang.
• Grade 3 (fair)
Kemampuan otot bergerak melalui lingkup gerak sendi penuh melawan gravitasi namun tidak dapat melawan tahanan yang ringan sekalipun.
• Grade 2 (poor)
Kemampuan otot bergerak melalui lingkup gerak sendi penuh tetapi tidak dapat melawan gravitasi, atau hanya dapat bergerak dalam bidang horisontal.
• Grade 1 (trace)
otot tidak mampu bergerak melalui lingkup gerak sendi penuh dalam bidang horisontal, hanya terlihat gerakan otot minimal atau teraba kontraksi oleh pemeriksa.
• Grade 0 (zero)
LAMPIRAN 2
__________________________________________________________________
NK-TABLE
nK-table merupakan alat untuk penilaian kekuatan otot quadrisep dan hamstring dengan hasil akhir satuan kilogram.
Prosedur Pemeriksaan
a. Jelaskan tujuan pemeriksaan kepada pasien
b. Prinsip pada pemeriksaan kekuatan otot: Pemeriksa dan pasien harus bekerja sama jika ingin mendapatkan hasil pemeriksaan yang tepat.
c. lingkungan selama pelaksanakan tes harus tenang dan suhu ruangan harus dibuat senyaman mungkin (tidak terlalu panas atau terlalu dingin).
d. Periksa apakah terdapat keterbatasan lingkup gerak sendi / kontraktur, spastisitas atau nyeri yang dapat mengganggu hasil asesmen
e. sebelum dilakukan uji kekuatan otot dengan nK-table pasien harus melakukan pemanasan terlebih dahulu melalui latihan peregangan otot quadrisep dan hamstring selama 6 detik sebanyak 3 kali pengulangan untuk setiap otot.
f. minta pasien duduk pada nK-table, pastikan bagian posterior lutut terletak di ujung kursi
g. Kencangkan sabuk paha untuk fiksasi
h. Atur aksis mekanik pada lutut (di depan fulkrum lutut) dan pada pergelangan kaki (sedikit di atas maleolus lateralis)
i. Atur kunci pada kaki mekanik, sehingga lutut dapat bergerak ke arah ekstensi antara 90°- 30°
j. letakkan beban pada kaki mekanik sesuai dengan prosedur.
k. Tentukan beban 10 RM (repetisi maksimum) melalui proses trial & error. l. setelah uji kekuatan otot selesai, pasien harus melakukan pendinginan kembali
LAMPIRAN 3
__________________________________________________________________
EN-TREE
en-tree merupakan alat untuk penilaian kekuatan sekelompok otot secara dinamik dengan hasil akhir satuan kilogram.
Prosedur Pemeriksaan:
1. Jelaskan tujuan pemeriksaan kepada pasien
2. Prinsip pada pemeriksaan kekuatan otot: Pemeriksa dan pasien harus bekerja sama jika ingin mendapatkan hasil pemeriksaan yang tepat.
3. lingkungan selama pelaksanakan tes harus tenang dan suhu ruangan harus dibuat senyaman mungkin (tidak terlalu panas atau terlalu dingin).
4. Periksa apakah terdapat keterbatasan lingkup gerak sendi / kontraktur, spastisitas atau nyeri yang dapat mengganggu hasil asesmen
5. sebelum uji kekuatan otot, pasien harus melakukan pemanasan dengan latihan peregangan kelompok otot ekstensor dan fleksor sendi lutut selama 6 detik sebanyak 3 kali untuk masing-masing kelompok otot
6. nilai kekuatan 1 rm pada extremitas sisi sehat, dihitung dengan menggunakan diagram holten
7. nilai ekstremitas sisi sakit dimulai dari 25%, 50%, 70% dari 1 rm sehingga dicapai standar protocol
8. lakukan penilaian dengan membandingkan ekstremitas yang sakit dengan yang sehat
9. setelah uji kekuatan otot selesai, pasien harus melakukan pendinginan kembali dengan latihan peregangan otot kuadrisep dan hamstring selama 6 detik sebanyak 3 kali pengulangan untuk setiap otot.
berat beban : 4kg Waktu : 30 second
LAMPIRAN 4
__________________________________________________________________
CYBEX
Cybex merupakan alat untuk penilaian kekuatan otot individual secara isometrik dan isokinetik dengan hasil akhir satuan torque.
Pengoperasian alat:
1. Hubungkan stop kontak listrik, “on” kan tombol stabilisator, “on” kan tombol Hard disk komputer (depan dan belakang)
2. Nyalakan “on” komputer sampai timbul gambar “cybex norm”
3. Tunggu gambar “position calibration dialog box”. Dinamometer dalam posisi tegak lurus ke posisi huruf “Z” dibagian bawah dan atas menunjuk ke “titik merah”. Lalu klik tanda √ sampai keluar gambar “NORM APLICATION”
4. Klik dua kali pada system tools kemudian pada “position calibration” bila kita menghendaki kalibrasi (kalibrasi untuk speed, weight, tmC weight calibration) 5. Klik dua kali pada ‘NORM APLICATION” bila kita menghendaki “testing” ataupun
“latihan”
6. Klik “gambar orang” untuk memilih nama pasien yang dikehendaki atau pun menuliskan identitas pasien baru
7. Klik “gambar kaki berpanah” untuk memilih pola gerakan yang dikehendaki atau petunjuk “PATTERN SELECTION”
8. Klik lambang “right or left” untuk memilih sisi tubuh kanan atau kiri sesuai yang kita kehendaki
9. Klik “patient setup” untuk mengatur, melihat alat yang diperlukan dan memasang alat tersebut kepada pasien sesuai dengan petubjuk yang tertera pada monitor komputer tersebut kemudian klik √
10. Klik “set AZ”. Isi kolom yang ada atau posisikan ekstremitas pasien diposisi 0 derajat, kemudian klik √
11. “Set ROM” Untuk pengaturan ROM sesuai yang kita kehendaki, sampai kita mendapatkan “kunci” yang ditunjukkan dengan huruf, kemudian klik √
12. Klik “automat protocols window”, kemudian klik protocol di bagian bawah “data storage window”
13. Klik “STOP” untuk membuka (membuat program sesuai yang kita harapkan) 14. Klik “OPERATING MODE” untuk memilih jenis gerakan yang dikehendaki (CPM,
isokinetik, dll)
15. Klik “ACTION TYPE” untuk memilih cara kerja otot yang dikehendaki (misalnya concentric / eccentric)
16. Atur SPEED pada gerakan ekstensi dan fleksi
17. Klik “DISLAY TYPE” untuk memilih gambar grafik yang dikehendaki
18. Klik “SET TERMINATION” untuk memilih dan menentukan berapa kali atau berapa lama gerakan dilakukan dann seterusnya, kemudian klik √ bila semua sudah “OKE”
19. Klik gambar “Lampu Hijau” bila pasien dan alat siap bekerja sesuai program
Kalibrasi Cybex
w no. 1 sampai dengan no. 4 sama
klik “Calibration”
w No. 6 Tunggu sampai keluar gambar “NORM SYSTEM TOOLS MENU” lalu klik “WEIGHT CALIBRATION” atau “SPEED CALIBRATION” atau “TMC WEIGHT CALIBRATION” sesuai dengan kalibrasi yang kita kehendaki
w no. 7 selanjutnya ikuti petunjuk yang tertera pada layar komputer sesuai dengan kalibrasi yang kita kehendaki.
UPPER BODY
TRUNK & TORSO
LOWER BODY
CHEST PRESS
BACK EXTENSION
LEG EXTENSION ABDOMINAL
LEG PRESS
TORSO ROTATION
LAMPIRAN 5
__________________________________________________________________
HAND-HELD DINAMOMETER
Pengukuran dengan hand-held dinamometer dapat dilakukan melalui 2 macam cara yaitu: cara make-test dan break-test. make-test dilakukan dengan cara pemeriksa memegang dinamometer pada posisi yang tetap dan subyek menggerakkan anggota gerak melawan dinamometer. sedangkan break-test dilakukan dengan cara pemeriksa menekan dinamometer diatas anggota gerak subyek, sambil subyek melawan alat hingga melampaui kekuatan maksimal dan subyek menyerah. dimana diketahui make-test memiliki reliabilitas yang lebih tinggi.
Alat ini memiliki validitas yang baik sepanjang pemeriksa berada dalam kondisi yang lebih kuat daripada yang diperiksa. dibandingkan dengan alat lain, alat ini memiliki keunggulan dalam hal praktis mudah dibawa.
beberapa prinsip yang harus diperhatikan dalam pengukuran kekuatan otot dengan dinamometer jinjing adalah:
1. Penguji harus menggunakan posisi yang tepat dan tetap untuk tubuh, sendi dan dinamometer
2. Penguji harus melakukan stabilisasi alat dan subyek yang diuji untuk menghindari gerakan substitusi
3. Penguji harus memberikan keterangan yang jelas mengenai prosedur pemeriksaan dan memberikan kesempatan untuk pengenalan dan pasien berlatih sebelum pemeriksaan
4. Penguji harus memberikan feedback verbal yang konsisten dan subyek harus dapat melihat bagian tubuh yang diuji
5. sedapat mungkin pemeriksaan dilaksanakan oleh penguji yang sama.
Prosedur Pemeriksaan
1. Jelaskan tujuan pemeriksaan kepada pasien
2. Prinsip pada pemeriksaan kekuatan otot: Pemeriksa dan pasien harus bekerja sama jika ingin mendapatkan hasil pemeriksaan yang tepat.
3. lingkungan selama pelaksanakan tes harus tenang dan suhu ruangan harus dibuat senyaman mungkin (tidak terlalu panas atau terlalu dingin).
4. Periksa apakah terdapat keterbatasan lingkup gerak sendi/ kontraktur, spastisitas atau nyeri yang dapat mengganggu hasil asesmen
5. sebelum uji kekuatan otot, pasien harus melakukan pemanasan dengan latihan peregangan kelompok otot ekstensor dan fleksor sendi lutut selama 6 detik sebanyak 3 kali untuk masing-masing kelompok otot
6. Pasien duduk di bangku khusus (nK table) dengan sandaran yang disesuaikan sehingga posisi duduk tepat dengan panggul dan lutut fleksi 90 derajat, bagian belakang lutut tepat pada tepi bangku, paha difiksasi pada bangku. Kedua tangan memegang handle bangku
posisi fleksi lutut 90o sampai 60o sambil berusaha melawan tahanan dengan dinamometer pada posisi fleksi lutut 60 derajat
8. ujung dinamometer jinjing diletakkan tegak lurus pada permukaan ekstensor tungkai bawah tepat di proksimal malleolus
9. Pada setiap tungkai dilakukan satu kali percobaan dan tiga kali pengukuran kekuatan kontraksi isometrik otot quadrisep, diselingi istirahat 10 detik. nilai kekuatan otot kuadrisep adalah nilai tertinggi dari tiga kali pengukuran, kemudian dicatat sebagai kekuatan kontraksi isometric otot quadrisep
10. setelah uji kekuatan otot selesai, pasien harus melakukan pendinginan kembali dengan latihan peregangan otot kuadrisep dan hamstring selama 6 detik sebanyak 3 kali pengulangan untuk setiap otot.
LAMPIRAN 6
__________________________________________________________________
PINCHMETER
Pinchmeter adalah alat untuk menguji kekuatan otot-otot tip pinch, lateral pinch dan three-jaw chuck
Prosedur Pemeriksaan
Tip Pinch:
1. Pasien menjepit ujung pinch meter dengan ujung ibujari dan jari kedua, dan antara ujung ibu jari dengan ujung jari kedua dan jari ketiga
2. berikan instruksi kepada pasien dan lakukan contoh
3. Ucapkan : “Apakah anda siap? Jepit sekeras yang dapat anda lakukan “
4. Saat pasien melakukan gerakan menjepit, diberikan kata-kata seperti “Ayo, lebih keras lagi”
5. dilakukan 3 kali gerakan menjepit dan beristirahat diantaranya 6. rerata 3 trial dicatat.
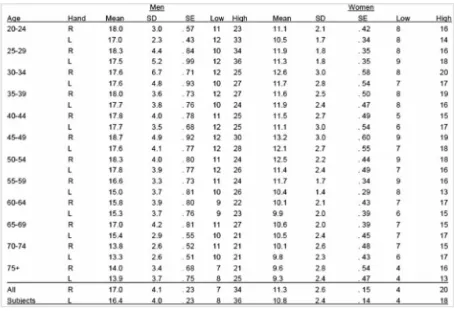
7. bandingkan dengan data normal (tabel 1)
Table 1. Average Performance of All Subjects on Tip Pinch (pounds)
Lateral Pinch:
1. Pasien menjepit pinchmeter diantara bantalan ibujari dan sisi lateral jari kedua 2. instruksi dan prosedur sama dengan saat uji tip pinch
3. bandingkan dengan data normal (tabel 2)
Tabel 2 Average Performance of All Subjects on Key Pinch (pounds)
Three Jaw Chuck:
1. Pasien menjepit pinchmeter diantara bantalan ibujari dan bantalan jari kedua dan ketiga.
2. instruksi dan prosedur sama dengan saat uji tip pinch 3. bandingkan dengan data normal (tabel 3)
Tabel 3 Average Performance of All subjects on three Jaw Chuck (pound)
Penilaian hasil pemeriksaan
1. skor dibandingkan dengan tangan yang normal atau dengan data normal untuk meyakinkan apakah pasien memiliki keterbatasan
2. skor pinch dianggap abnormal jika menyebabkan keterbatasan fungsi dan/atau memiliki sd + 3 dari mean.
Alat Ukur yang digunakan:
DEFINISI
istilah postur kontrol, balans, equilibrium merupakan sinonim dari suatu konsep mekanisme dari tubuh sendiri untuk menghindari jatuh atau kehilangan keseimbangan.
TUJUAN
menilai adanya disfungsi postur kontrol/masalah balans. Kontrol posisi tubuh mempunyai tujuan untuk stabilitas dan orientasi.
orientasi postural meliputi :
• Mempertahankan kesegarisan yang tepat antara segmen tubuh • Hubungan antara tubuh dengan lingkungan
• Perlu orientasi vertical untuk mengcounter gaya gravitasi • Menciptakan suatu persepsi dan respon terhadap stimulasi luar
• Stabilitas postural meliputi stability limits yaitu area dimana seseorang masih dapat mempertahankan posisi tubuh tanpa merubah base of support.
JENIS PROSEDUR
• Pediatric Balance Scale (PBS) • Berg Balance Scale
INDIKASI
• Disfungsi postur kontrol, misalnya pada: • Cerebral Palsy
• Gangguan muskuloskeletal • Gangguan neuromuskular • Gangguan sensoris • Gangguan balans
Asesmen
KONTRA INDIKASI
• Pasien dengan gangguan kesadaran • Pasien dengan afasia sensorik • Pasien dengan demensia
• Pasien dengan gangguan penglihatan yang tidak terkoreksi • Pasien yang tidak kooperatif
EFEK SAMPING/KOMPLIKASI:
Jatuh
PERESEPAN
• Pasien sudah memungkinkan untuk dilakukan asesmen
• Pemantauan hasil terapi dapat dilakukan tergantung kondisi pasien.
PROSEDUR
1. Persiapan peralatan: sesuai dengan metoda asesmen yang dipakai 2. Persiapan Pasien:
• Menjelaskan kepada pasien/keluarga tujuan pemeriksaan • Menjelaskan tahapan pemeriksaan
3. Pelaksanaan asesmen
4. mendokumentasikan dan menyimpulkan hasil asesmen.
DAFTAR PUSTAKA
• Mc Coy SW, Ph.D, Dept of Rehabilitation Medicine University of Washington, Seattle, WA, usA
LAMPIRAN 1
__________________________________________________________________
PEDIATRIC BALANCE SCALE
Persiapan peralatan
• Kursi yg bisa diatur tinggi-rendahnya, dengan sandaran punggung dan tangan serta meja anak
• Stopwatch • Dingklik 6 inci • Penggaris
Persiapan Pasien:
• Menjelaskan kepada pasien tujuan pemeriksaan
• Menjelaskan tahapan pemeriksaan serta efek samping pemeriksaan
Prosedur:
• Uji/tes PBS yang dilakukan : • Sit to stand & Stand to sit • Sit unsupported
• Transfers
• Stand unsupported, with eyes closed, with feet together, heel-to-toe • Stand on one foot
• Turn 360 0
• Turn to look behind • Retrieve object from floor • Place alternate feet on stool
• Reach forward with outstretched arm
Catatan : Pbs bisa dilakukan pada anak ≥ 5 tahun.
Mendokumentasikan dan menyimpulkan hasil asesmen. skor penilaian Pbs ;
0 tidak dapat mengerjakan
1 Kemampuan untuk menyelesaikan hanya sedikit 2 mampu menyelesaikan sebagian
LAMPIRAN 2
__________________________________________________________________
BERG BALANCE SCALE
Berg Balance Scale (BBS) digunakan untuk menilai keseimbangan pada orang dewasa atau otang tua yang memiliki gangguan pada fungsi keseimbangan dengan menilai performa dalam menjalankan tugas fungsional. bbs terdiri dari 14 penilaian.
Alat-alat yang diperlukan:
Penggaris, 2 kursi standar (1 dengan sandaran tangan, 1 tanpa sandaran tangan), dingklik, stopwatch, jalur jalan sepanjang 15 kaki/4,5 meter.
Penilaian:
Penilaian berupa skala 0-4, dengan 0 menandakan paling rendah, 4 menandakan fungsi paling tinggi. Nilai total = 56.
hasil penilaian:
41-56 = Resiko jatuh rendah 21-40 = Resiko jatuh sedang 00-20 = Resiko jatuh tinggi
untuk penilaian perkembangan fungsi diperlukan perbedaan hasil lebih dari 8 diantara dua pemeriksaan.
HAL YANG DINILAI
nilAi (0 - 4)
duduk ke berdiri
berdiri tanpa bantuan
duduk tanpa bersandar
berdiri ke duduk
berpindah tempat
berdiri dengan mata tertutup
berdiri dengan kaki dirapatkan
meraih dengan tangan penuh ke depan
mengambil barang dari lantai
berputar untuk melihat ke belakang
berputar 360
0bergantian menaruh kaki di dingklik
berdiri dengan satu kaki di depan
berdiri dengan satu kaki
Instruksi Umum
Catatlah setiap tugas dan beri instruksi sesuai yang tertulis. Ketika melakukan penilaian, catatlah respon terendah pada setiap pemeriksaan,
Pada hampir semua pemeriksaan, pasien diminta untuk bertahan dalam posisi tertentun untuk beberapa waktu. nilai berkurang jika:
• Waktu atau jarak yang diperlukan tidak terpenuhi • Pasien membutuhkan supervisi selama mengerjakan tes
• Pasien menyentuh support lain atau menerima bantuan dari pemeriksa.
Instruksi
w duduk ke berdiri
instruksi: Coba berdiri. usahakan tidak menggunakan tangan untuk support ( ) 4 dapat berdiri tanpa menggunakan tangan dan menstabilkan diri secara mandiri
( ) 3 dapat berdiri sendiri menggunakan tangan
( ) 2 dapat berdiri menggunakan tangan setelah mencoba beberapa kali ( ) 1 membutuhkan bantuan minimal untuk berdiri atau menstabilkan diri ( ) 0 membutuhkan bantuan sedang atau maksimal untuk berdiri
w berdiri tanpa bantuan
instruksi: Coba berdiri selama dua menit tanpa berpegangan ( ) 4 dapat berdiri dengan aman selama 2 menit
( ) 3 dapat berdiri selama 2 menit dengan pengawasan
( ) 2 dapat berdiri selama 30 detik tanpa bantuan dan pegangan
( ) 1 butuh beberapa kali percobaan untuk dapat berdiri selama 30 detik tanpa bantuan
( ) 0 tidak dapat berdiri selama 30 detik tanpa bantuan
w duduk tanpa bersandar tetapi kaki menapak pada tanah atau dingklik instruksi: Coba duduk dengan tangan dilipat di depan selama 2 menit ( ) 4 dapat duduk dengan aman stabil selama 2 menit
( ) 3 dapat duduk selama 2 menit dengan pengawasan ( ) 2 dapat duduk selama 30 detik
( ) 1 dapat duduk selama 10 detik
( ) 0 tidak dapat duduk tanpa sandaran selama 10 detik
w berdiri ke duduk instruksi: Coba duduk
( ) 4 duduk dengan aman dengan menggunakan tangan secara minimal ( ) 3 mengontrol duduk dengan menggunakan tangan
( ) 2 menempelkan bagian belakang kaki ke kursi untuk mengontrol duduk ( ) 1 dapat duduk sendiri, tetapi gerakan duduknya tidak terkontrol ( ) 0 butuh bantuan untuk duduk
w berpindah tempat
( ) 4 dapat berpindah dengan aman dengan penggunaan tangan secara minimal ( ) 3 dapat berpindah dengan aman dengan menggunakan tangan
( ) 2 dapat berpindah dengan bantuan verbal atau supervisi ( ) 1 butuh bantuan 1 orang
( ) 0 butuh 2 orang untuk membantu atau mengawasi agar aman
w berdiri dengan mata tertutup
instruksi: tolong tutup mata anda, dan berdiri tegak selama 10 detik ( ) 4 dapat berdiri dengan aman selama 10 detik
( ) 3 dapat berdiri selama 10 detik dengan pengawasan ( ) 2 dapat berdiri selama 3 detik
( ) 1 tidak dapat menutup mata selama 3 detik tetapi dapat berdiri dengan aman ( ) 0 butuh bantuan agar tidak jatuh
w berdiri dengan kaki dirapatkan
instruksi: rapatkan kaki anda dan berdiri tanpa berpegangan
( ) 4 dapat merapatkan kaki secara mandiri dan berdiri 1 menit dengan aman ( ) 3 dapat merapatkan kaki secara mandiri dan berdiri 1 menit dengan pengawasan
( ) 2 dapat merapatkan kaki secara mandiri tetapi tidak dapat bertahan selama 30 detik
( ) 1 butuh bantuan untuk mengambil posisi tetapi dapat berdiri selama 15 detik ( ) 0 butuh bantuan untuk mengambil posisi tetapi tidak dapat berdiri selama 15 detik
w meraih dengan tangan penuh ke depan saat berdiri
instruksi: Angkat lengan sampai 90o, buka jari2 dan berusaha meraih ke depan sejauh mungkin. (pemeriksa menaruh penggaris di ujung jari ketika tangan berada dalam posisi 90o. Jari tidak boleh menyentuh penggaris saat meraih ke depan. Jarak yang diukur adalah jarak jari ketika pasien berada di posisi sorong ke depan maksimal. Jika memungkinkan, minta pasien untuk menggunakan kedua lengan ketika meraih untuk menghindari putaran badan.)
( ) 4 dapat meraih ke depan dengan mantap sejauh 25cm ( ) 3 dapat meraih ke depan sejauh 12 cm
( ) 2 dapat meraih ke depan sejauh 5 cm ( ) 1 meraih ke depan tetapi butuh pengawasan
( ) 0 kehilangan keseimbangan saat mencoba/membutuhkan bantuan
w mengambil barang dari lantai dari posisi berdiri
instruksi: Ambil sepatu/sandal yang ada di depan kaki anda ( ) 4 dapat mengambil sandal dengan aman dan mudah ( ) 3 dapat mengambil sandal tetapi membutuhkan pengawasan
( ) 2 tidak dapat mengambil sandal namun mencapai 2-5cm dari sandal dan dapat menjaga keseimbangan.
( ) 1 tidak dapat mengambil sandal dan membutuhkan pengawasan selama mencoba
w berputar untuk melihat ke belakang selama berdiri
instruksi: lihatlah ke belakang melalui bahu kanan. ulangi melalui bahu kiri. (Pemeriksa dapat meletakkan barang untuk dilihat tepat di belakang pasien) ( ) 4 dapat melihat ke belakang dari kedua sisi dan merubah tumpuan dengan baik
( ) 3 dapat melihat ke belakang dari satu sisi saja, sisi yang lain peubahan tumpuannya kurang baik
( ) 2 hanya dapat melihat kesamping, namun keseimbangan tetap terjaga ( ) 1 membutuhkan bantuan untuk berputar
( ) 0 membutuhkan bantuan untuk menjaga keseimbangan dan mencegah jatuh
w berputar 360o
instruksi: berputar penuh 1 putaran, berhenti, kemudian berputar lagi 1 putaran penuh ke arah berlawanan.
( ) 4 dapat berputar penuh 360o dengan aman dalam 4 detik atau kurang ( ) 3 dapat berputar penuh 360o dengan aman hanya ke 1 sisi dalam 4 detik atau kurang
( ) 2 dapat berputar penuh 360o dengan aman tetapi lambat ( ) 1 butuh pengawasan ketat atau bantuan verbal
( ) 0 membutuhkan bantuan saat berputar
w bergantian menaruh kaki di dingklik
instruksi: letakkan setiap kaki secara bergantian diatas dingklik. lanjutakan sampai setiap kaki telah menyentuh dingklik sebanyak 4 kali.
( ) 4 dapat berdiri sendiri dan menyelesaikan 8 langkah dalam 20 detik dengan aman
( ) 3 dapat berdiri sendiri dan menyelesaikan 8 langkah dalam >20 detik ( ) 2 mampu menyelesaikan 4 langkah dengan supervisi tanpa bantuan ( ) 1 mampu menyelesaikan >2 langkah dan membutuhkan bantuan minimal ( ) 0 membutuhkan bantuan agar tidak jatuh/tidak mampu mencoba
w berdiri dengan satu kaki di depan
instruksi: (demonstrasikan ke pasien). letakkan satu kaki tepat di depan kaki lainnya. Apabila tidak dapat meletakkan tepat di depan kaki , coba untuk melangkah cukup jauh sehingga bagian tumit kaki yang melangkah berada di depan jari-jari kaki yang dibelakang (untuk dapat mencapai 3 poin, panjang langkah harus melebihi panjang kaki laiinya, dan lebar antara kedua kaki tidak lebih lebar dari posisi normal pasien tersebut saat berjalan.)
( ) 4 dapat meletakkan kaki tandem satu sama lain secara mandiri dan bertahan selama 30 detik
( ) 3 dapat meletakkan kaki di depan kaki lainnya secara mandiri dan bertahan selama 30 detik
( ) 2 dapat melangkah kecil secara mandiri dan bertahan selama 30 detik ( ) 1 butuh bantuan untuk melangkah tetapi dapat bertahan selama 15 detik ( ) 0 kehilangan keseimbangan saat melangkah atau berdiri
w berdiri dengan satu kaki
instruksi: berdiri dengan satu kaki selama mungkin tanpa berpegangan ( ) 4 dapat mengangkat kaki secara mandiri dan bertahan >10detik ( ) 3 dapat mengangkat kaki secara mandiri dan bertahan 5-10 detik ( ) 2 dapat mengangkat kaki secara mandiri dan bertahan ≥3 detik
( ) 1 mencoba mengangkat kaki tetapi tidak mampu bertahan selama 3 detik namun tetap berdiri secara mandiri
( ) 0 tidak mampu mencoba, membutuhkan bantuan untuk mencegah jatuh
DEFINISI
sensori integrasi adalah suatu proses neurologis yang mengintegrasikan sistem sensoris, visual, auditif, taktil, vestibular, dan proprioseptif sehingga timbul suatu persepsi yang memungkinkan seorang anak dapat beradapatasi secara optimal dengan lingkungannya. sedangkan praksis adalah kemampuan seseorang memberi respon terhadap persepsi sensoris yang diterimanya dengan merencanakan suatu aktivitas, tahapan geraknya, dan mampu melaksanakan apa yang telah direncanakan.
TUJUAN
• Menilai adanya gangguan sensori-persepsi • Menilai adanya gangguan praksis
JENIS PROSEDUR
• Pemeriksaan Klinis w romberg test
w heel to toe
w berdiri dengan satu Kaki
w Modified Postural Schilder’s Arm Extension Test w skipping
w series of Jumps
w high Kneeling
w Antigravity extension
w Pergerakan mata
w slow ramp movement
w sequential Finger
w diadokokinesis
w memproyeksikan tindakan dalam Waktu dan ruang
w Comfort with gravity
INDIKASI
• Kesulitan belajar • Gangguan perilaku • Autistic spectrum disorders
• Attention Deficit Hyperactive Disorders, Attention Deficit Disorder
• Kelainan bipolar, kelainan ansietas, psychosocial, post traumatic stress disorders
KONTRA INDIKASI
Anak yang mempunyai alergi terhadap bahan dan alat yang dipergunakan untuk test.
EFEK SAMPING/KOMPLIKASI
over stimulasi sehingga mempengaruhi perilaku yang ada.
PERESEPAN
tidak ada
PROSEDUR
1. Persiapan peralatan: sesuai dengan metoda pemeriksaan yang dipakai 2. Persiapan Pasien:
• Menjelaskan kepada pasien tujuan pemeriksaan • Menjelaskan tahapan pemeriksaan
• Menjelaskan efek samping dan komplikasi pemeriksaan 3. Pelaksanaan pemeriksaan
4. mendokumentasikan dan menyimpulkan hasil asesmen.
DAFTAR PUSTAKA
1. Ayres (1979). sensory integration and the child los Angeles, Western Psychologycal services
2. Ayres (1989). sensory integration and Praxis test los Angeles, Western Psychologycal services
3. Dunn W (1999). Sensory Profile, San Antonio, TX: the Psychological Corporation 4. Yack, Sutton, Aquilla (1998). Building Bridges through Sensory Integration. 5. William & Shellenberger (1996). How does your Engine Run: The Alert Program for
LAMPIRAN
__________________________________________________________________
OBSERVASI KLINIS
1. ROMBERG TEST
berdiri dengan kaki dirapatkan. Alat-alat:
stopwatch, busa lembut, dan formulir isian observasi klinis.
Deskripsi:
selama observasi pemeriksaan berdiri dengan kaki dirapatkan (standing with Feet together atau sFt) penilai mengukur kemampuan anak untuk mempertahankan posisi berdiri di atas permukaan yang keras dan lembut dengan mata terbuka dan tertutup.
Tujuan:
Posisi sFt mengukur kontrol postur anak dibawah empat kondisi:
• Mata terbuka, permukaan keras mengukur kontrol postur menggunakan petunjuk vestibular, somatosensoris dan visual.
• Mata tertutup, permukaan keras mengukur kontrol postur terkait pada petunjuk vestibular dan somatosensoris.
• Mata terbuka, permukaan lembut mengukur kontrol postur terkait pada petunjuk visual dan vestibular.
• Mata tertutup, permukaan lembut mengukur kontrol postur terkait pada petunjuk vestibular.
ASPEK-ASPEK KUANTITATIF Instruksi:
• Demonstrasikan semua aspek dari pemeriksaan, dan memotivasi anak berpartisipasi secara aktif.
• Mulai dengan kondisi permukaan lembut. Ketebalan permukaan lembut seharusnya antara 2-3 inci (alas tikar lembut diperbolehkan).
• Jarak antara kedua kaki tidak boleh melebihi 2 inci.
• Mulai menghitung waktu segera setelah anak mencapai posisi SFT dan berhenti segera setelah kaki anak tidak lagi berada dalam posisi sFt.
• Percobaan tidak perlu diulang jika nilai maksimal sudah dicapai pada percobaan pertama.
• Tes pada permukaan keras dilakukan jika anak tersebut tidak dapat menahan posisi sFt selama lebih dari 5 detik pada permukaan lembut.
• Catat waktu dalam detik
• Jika anak membutuhkan bantuan untuk mencapai posisi SFT, nilai pada percobaan pertama dianggap 0.
• Pergerakan pergelangan kaki yang halus masih diperbolehkan.
• Hentikan penghitungan waktu walau hanya terjadi sedikit pergeseran kaki yang menyebabkan anak tidak lagi berada dalam posisi sFt.
2. HEEL TO TOE
berdiri dengan satu kaki berada di depan kaki yang lainnya. Alat-alat:
stopwatch, busa lembut, dan formulir isian observasi klinis.
Deskripsi:
Posisi tumit bertemu ujung jari kaki mengukur kemampuan anak untuk
mempertahankan posisi berdiri dengan satu kaki berada di depan kaki yang lainnya dibawah empat kondisi.
Tujuan:
Pengamatan heel to toe telah dimanfaatkan sejak dulu sebagai alat pengukuran dari keseimbangan dan kontrol postur. dari sudut pandang postur, posisi heel to toe lebih sulit daripada posisi romberg. Kondisi mata terbuka, mata tertutup, permukaan kasar, dan permukaan lembut mengganggu kemampuan anak mengontrol postur melalui sistem visual, somatosensori dan vestibular.
ASPEK KUANTITATIF Instruksi:
• Demonstrasikan semua aspek dari pemeriksaan, dan memotivasi anak berpartisipasi secara aktif.
• Tungkai yang dominan harus berada di belakang, dengan jempol kaki menyentuh tumit dari kaki yang non-dominan / kaki yang berada di depan. • Catat waktu dalam detik, mulai penghitungan waktu segera setelah anak
mencapai posisi heel to toe dan hentikan penghitungan segera setelah kaki anak tidak lagi berada dalam posisi heel to toe.
• Jika anak membutuhkan banuan untuk mencapai posisi, nilai percobaan pertama dianggap 0.
• Pergerakan pergelangan kaki yang halus masih diperbolehkan.
• Hentikan penghitungan waktu walau hanya terjadi sedikit pergeseran kaki yang menyebabkan anak tidak lagi berada dalam posisi heel to toe.
PArAmAter
mAtA terbuKA
-WAKtu dAlAm detiK
mAtA tertutuP
-WAKtu dAlAm detiK
Romberg – permukaan lembut (I)
Romberg – permukaan lembut (II)
Nilai Romberg terbaik –
permukaan lembut
Catat waktu dalam detik
PArAmAter
mAtA terbuKA
-WAKtu dAlAm detiK
mAtA tertutuP
-WAKtu dAlAm detiK
Romberg – permukaan lembut (I)
Romberg – permukaan lembut (II)
Nilai Romberg terbaik –
permukaan keras
• Hentikan penghitungan waktu jika nilai maksimal tercapai (10detik).
• Percobaan tidak perlu diulang jika nilai maksimal sudah dicapai pada percobaan pertama.
• Tes pada permukaan keras dilakukan jika anak tidak dapat menahan posisi heel to toe lebih lama dari 5 detik pada permukaan lembut.
PArAmAter
mAtA terbuKA
-WAKtu dAlAm detiK
mAtA tertutuP
-WAKtu dAlAm detiK
Heal to toe – permukaan lembut (I)
Heal to toe – permukaan lembut (II)
Nilai Heal to toe terbaik –
permukaan lembut
Penilaian: Catat waktu dalam detik
PArAmAter
mAtA terbuKA
-WAKtu dAlAm detiK
mAtA tertutuP
-WAKtu dAlAm detiK
Heal to toe – permukaan lembut (I)
Heal to toe – permukaan lembut (II)
Nilai Heal to toe terbaik –
permukaan keras
JiKA KurAnG dAri 5 detiK, lAKuKAn tes PAdA PermuKAAn KerAs*
3. BERDIRI DENGAN SATU KAKI
Alat-alat:
stopwatch dan formulir isian observasi klinis
Deskripsi
tes berdiri dengan satu kaki menilai kemampuan anak untuk mempertahankan keseimbangan saat berdiri pada kaki kanan (r)/kiri (l) dengan mata terbuka dan tertutup.
Tujuan:
berdiri dengan satu kaki sejak lama sudah digunakan dalam megukur keseimbangan dan kontrol postur. tujuan dari pengamatan ini adalah untuk melengkapi
pengukuran lainnya dari kemampuan anak dalam mengontrol postur.
ASPEK KUANTITATIF Instruksi:
• Demonstrasikan semua aspek dari pemeriksaan, dan memotivasi anak berpartisipasi secara aktif.
• Catat waktu dalam detik, dimulai segera setelah anak mencapai posisi tes dan hentikan segera setelah kaki yang diangkat menyentuh lantai.
• Penilaian pada usaha pertama dianggap 0 jika anak membutuhkan bantuan. • Pergerakan pergelangan kaki yang halus masih diperbolehkan.
• Tidak boleh melompat
• Hentikan penghitungan jika anak kehilangan keseimbangan dan terjatuh. • Hentikan penghitungan jika nilai maksimal tercapai (10 detik). Tes dilakukan
untuk kedua kaki.
• Hentikan penghitungan jika anak merubah posisi kaki tumpuan.
• Percobaan tidak perlu diulang jika nilai maksimal sudah dicapai pada percobaan pertama.
PArAmAter
mAtA terbuKA
-WAKtu dAlAm detiK
mAtA tertutuP
-WAKtu dAlAm detiK
berdiri dengan kaki kanan(i)
berdiri dengan kaki kanan (ii)
nilai berdiri dengan kaki kanan
berdiri dengan kaki kiri(i)
berdiri dengan kaki kiri (ii)
total
Penilaian: Catat waktu dalam detik
PArAmAter
YA
tidAK
merubah posisi pergelangan kaki untuk mempertahankan
keseimbangan
memperlihatkan kesegarisan ekstremitas bawah yang adekuat
Total
Aspek Kualitatif dari ketiga penilaian postur Instruksi: Amati dan catat adanya parameter berikut :
(area ungu menunjukkan parameter yang diharapkan)
4. MODIFIED POSTURAL SCHILDER’S ARM EXTENSION TEST
Alat-Alat:
Formulir isian observasi klinis
Deskripsi:
Pada tes ini, anak diminta untuk mempertahankan posisi berdiri dengan lengan terulur ke depan dan penguji menggerakkan kepala anak dari satu sisi ke sisi lain.
Tujuan:
tes ini untuk menilai apakah anak dapat menggerakkan kepalanya dari satu sisi ke sisi lain secara independen dari gerakan badan dan ekstremitas atas atau gerakan asosiasi lainnya; hal ini mengindikasikan proses proprioseptif yang adekuat.
A. ASPEK QUANTITATIF Instruksi:
• Jarak antara kedua kaki tidak boleh lebih dari 2 inci.
• Katakan kepada anak, “ Saya akan menutup matamu dan akan menggerakkan kepalamu. Jangan gerakkan kedua lenganmu.”
• Letakkan kedua tangan di atas kedua mata anak dan gerakkan kepala 90° ke kanan, ke kiri, kemudian ulangi ke kanan dan ke kiri kembali.
• Perhatikan adanya rotasi pada batang tubuh dan ekstremitas atas.
rotAsi bAtAnG tubuh/ eKstremitAs AtAs (
0)
nilAi terbAiK
Penilaian: lingkari skor penilaian sesuai dengan rotasi pergerakan batang tubuh atau ekstremitas atasB. ASPEK KUALITATIF
PArAmAter
YA
tidAK
Gerakan choreoathetoid yang teramati (jari)
turunnya ekstremitas atas
Kehilangan keseimbangan
Adanya tahanan saat kepala digerakkan secara pasif
total
5. SKIPPING (LOMPAT)
Alat-Alat:
Penghitung waktu (5 detik) dan formulir isian observasi klinis
Deskripsi:
selama observasi ini, anak diminta untuk melompat ringan, dari satu kaki ke kaki lainnya. Penguji mencatat dan menilai kemampuan anak melompat dalam 5 detik.
Tujuan:
Pengamatan ini berhubungan dengan kemampuan anak untuk menghasilkan gerakan yang membutuhkan koordinasi motorik bilateral dan kemampuan praksis.
A. ASPEK KUANTITATIF Instruksi:
• Jangan lakukan tes ini pada anak di bawah 5 tahun.
• Lakukan seluruh aspek dalam tes ini dan memotivasi anak untuk berpartisipasi secara aktif.
• Catat jumlah lompatan, mulai menghitung ketika anak mulai melompat. • Hitung “1” ketika panggul atau lutut fleksi dalam lompatan pertama dan Instruksi: Observasi dan catat adanya parameter berikut ini (area ungu mengindikasikan
lanjutkan menghitung setiap kali kaki yang sama melakukan lompatan (tidak dalam urutan lengkap)
• Stop menghitung ketika anak mengalami hambatan saat melompat atau jika ada gerakan tidak lancar atau tidak berurutan (seperti melompat dua kali dengan kaki yang sama)
• Ulangi tes ini
PArAmAter
JumlAh lomPAtAn dAlAm 5 detiK
lompatan (i)
lompatan (ii)
Nilai terbaik
Penilaian: Catat jumlah lompatan dalam 5 detik
B. ASPEK KUALITATIF Instruksi:
Amati dan catat adanya parameter berikut ini (area ungu mengindikasikan parameter tipikal atau yang diharapkan)
PArAmAter
YA
tidAK
Gerakan lancar (selama gerakan)
Adanya gerakan berkelanjutan (di antara
gerakan melompat)
Total
6. SERIES OF JUMPS
Alat-Alat:
stopwatch (diatur untuk 5 detik) dan formulir isian observasi klinis
Deskripsi:
Pada tes ini, anak diminta untuk melakukan 3 jenis lompatan yang berbeda ( jumping jack, symmetrical stride jump , reciprocal stride jump) seperti yang dicontohkan oleh penguji.
Tujuan:
Pengamatan ini berhubungan dengan perencanaan gerak anak dan kemampuan koordinasi motorik bilateral.
A. ASPEK KUANTITATIF Instruksi:
• Jangan lakukan pada anak di bawah 6 tahun.
• Lakukan seluruh aspek dalam tes ini dan motivasi anak untuk berpartisipasi secara aktif. biarkan anak melakukan 3 kali percobaan untuk masing-masing jenis lompatan sebelum tes dimulai.
memulai lompatan
• Catat jika anak butuh bantuaan untuk diposisikan
• Untuk jumping jacks, penghitungan dilakukan saat tangan menyetuh tungkai-mulai hitung “1” setelah urutan pertama . Untuk stride jumps , hitung ‘’1’’ ketika lengan atau kaki mengayun ke depan dan lanjutkan hitung ketika lengan / kaki kembali pada posisi maju.
• Ulang percobaan untuk setiap lompatan
Parameter
JumlAh lomPAtAn dAlAm 5 detiK
nilai terbaik
Jumping Jacks (i)
Jumping Jacks (ii)
symmetrical stride jump (i)
symmetrical stride jump (ii)
reciprocal stride jump (i)
reciprocal stride jump (ii)
total
Penilaian : Catat jumlah lompatan dalam 5 detik
B. ASPEK KUALITATIF
PArAmAter
YA
tidAK
Pergerakan lancar
Gerakan serentak dari ekstremitas
atas dan bawah
Gerakan yang berkelanjutan
totAl
Petunjuk: Amati dan catat adanya parameter berikut: (area ungu mengindikasikan parameter yang diharapkan / parameter typical)
7. HIGH KNEELING
Alat-Alat:
bola tenis, matras (15 x15 persegi) dan formulir isian observasi klinis.
Gambaran:
Pada tes ini, anak diminta untuk berlutut dan menempatkan lengan pada posisi flexi 900 dan berputar 450 dari posisi garis tengah ke arah luar. Pada posisi ini, anak diminta untuk menggapai sebuah bola yang ditempatkan pada jarak tertentu dari jarinya.
Tujuan:
tujuan dari tes ini adalah menilai kemampuan anak untuk menggunakan