LAPORAN PENDAHULUAN PADA PASIEN DENGAN SKULL
DEFECT DI RUANG RAWAT INAP GARDENA
RUMAH SAKIT DR. SOEBANDI JEMBER
Oleh:
Putri Mareta Hertika, S.Kep. NIM 122311101014
PROGRAM STUDI ILMU KEPERAWATAN UNIVERSITAS JEMBER
JEMBER 2017
LEMBAR PENGESAHAN
Laporan Pendahuluan dpad Pasien dengan Skull Defect di Ruang Rawat Inap Gardena RSD dr. Soebandi Jember telah disetujui dan disahkan pada:
Hari, tanggal : ..., ... Januari 2017
Tempat: Ruang Gardena
Jember, Januari 2017
Mahasiswa
Putri Mareta Hertika, S.Kep. NIM 122311101014 Pembimbing Klinik Ruang Gardena RSD dr. Soebandi Jember (………..) NIP Pembimbing Akademik Stase Keperawatan Bedah PSIK Universitas Jember
(………..) NIP
A. Konsep Anatomi dan Fisiologi
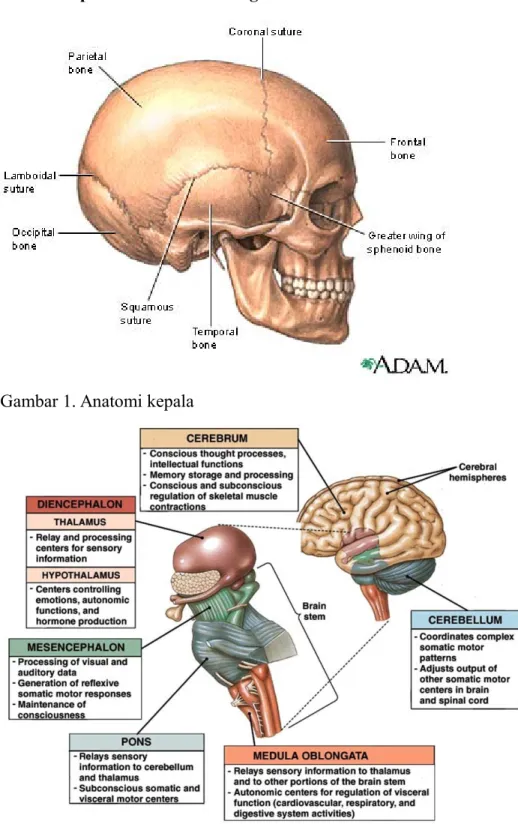
Gambar 1. Anatomi kepala
1) Tengkorak
Tulang tengkorak menurut Pearce (2008) merupakan struktur tulang yang menutupi dan melindungi otak, terdiri dari tulang kranium dan tulang muka. Tulang kranium terdiri dari 3 lapisan: lapisan luar, etmoid dan lapisan dalam. Lapisan luar dan dalam merupakan struktur yang kuat sedangkan etmoid merupakan struktur yang menyerupai busa. Lapisan dalam membentuk rongga/fosa; fosa anterior di dalamnya terdapat lobus frontalis, fosa tengah berisi lobus temporalis, parientalis, oksipitalis, fosa posterior berisi otak tengah dan sereblum.
Gambar 2. Lapisan cranium 1. Meningen
Pearce (2008) mengatakan bahwa otak dan sumsum tulang belakang diselimuti meningia yang melindungi struktur saraf yang halus itu, membawa pembuluh darah dan dengan sekresi sejenis cairan, yaitu: cairan serebrospinal yang memperkecil benturan atau goncangan. Selaput meningen menutupi terdiri dari 3 lapisan yaitu:
a) Dura mater
Dura mater secara konvensional terdiri atas dua lapisan yaitu lapisan endosteal dan lapisan meningeal. Dura mater merupakan selaput yang keras, terdiri atas jaringan ikat fibrisa yang melekat erat pada permukaan dalam dari kranium. Karena tidak melekat pada selaput arachnoid di bawahnya, maka terdapat suatu ruang potensial ruang subdural yang terletak antara dura mater dan arachnoid, dimana sering dijumpai perdarahan subdural. Pada cedera otak, pembuluh-pembuluh vena yang berjalan pada permukaan otak menuju sinus sagitalis superior di garis tengah atau disebut Bridging Veins, dapat mengalami robekan dan menyebabkan perdarahan subdural. Sinus sagitalis superior mengalirkan darah vena ke sinus transversus dan sinus sigmoideus. Laserasi dari sinus-sinus ini dapat mengakibatkan perdarahan hebat. Hematoma subdural yang besar, yang menyebabkan gejala-gejala neurologis biasanya dikeluarkan melalui pembedahan. Petunjuk dilakukannya pengaliran
perdarahan ini adalah: 1) sakit kepala yang menetap 2) rasa mengantuk yang hilang-timbul 3) linglung 4) perubahan ingatan 5) kelumpuhan ringan pada sisi tubuh yang berlawanan. Arteri-arteri meningea terletak antara dura mater dan permukaan dalam dari kranium ruang epidural. Adanya fraktur dari tulang kepala dapat menyebabkan laserasi pada arteri-arteri ini dan menyebabkan perdarahan epidural. Yang paling sering mengalami cedera adalah arteri meningea media yang terletak pada fosa media fosa temporalis. b) Selaput Arakhnoid
Selaput arakhnoid merupakan lapisan yang tipis dan tembus pandang. Selaput arakhnoid terletak antara pia mater sebelah dalam dan duramater sebelah luar yang meliputi otak. Selaput ini dipisahkan dari duramater oleh ruang potensial, disebut spatium subdural dan dari piamater oleh spatium subarakhnoid yang terisi oleh liquor serebrospinalis. Perdarahan subarakhnoid umumnya disebabkan akibat cedera kepala.
c) Pia mater
Pia mater melekat erat pada permukaan korteks serebri. Pia mater adalah membrana vaskular yang dengan erat membungkus otak, meliputi gyri dan masuk kedalam sulci yang paling dalam. Membrana ini membungkus saraf otak dan menyatu dengan epineuriumnya. Arteri-arteri yang masuk kedalam substansi otak juga diliputi oleh pia mater.
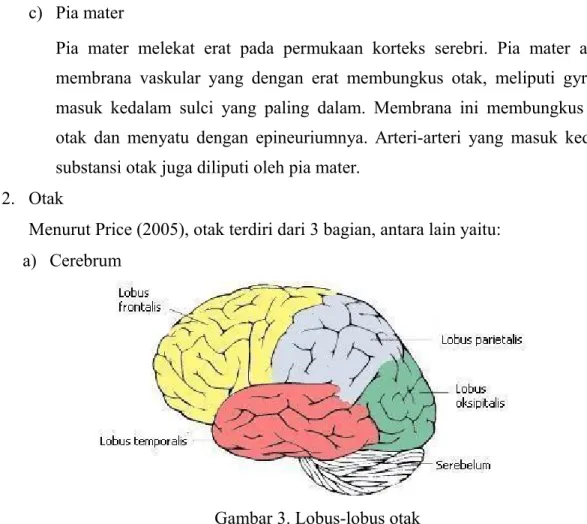
2. Otak
Menurut Price (2005), otak terdiri dari 3 bagian, antara lain yaitu: a) Cerebrum
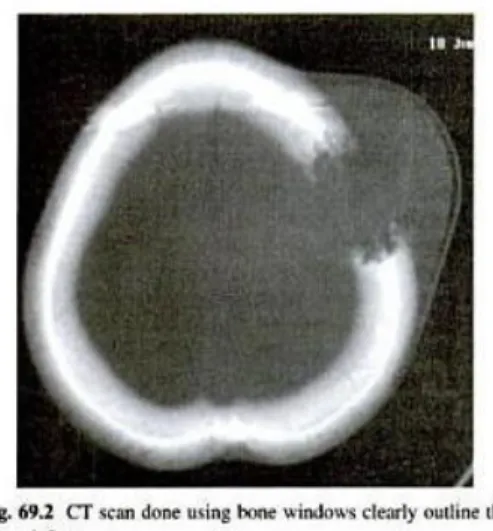
Gambar 3. Lobus-lobus otak
Cerebrum atau otak besar terdiri dari dari 2 bagian, hemispherium serebri kanan dan kiri. Setiap henispher dibagi dalam 4 lobus yang terdiri dari lobus frontal, oksipital, temporal dan pariental. Yang masing-masing lobus memiliki fungsi yang berbeda, yaitu:
1) Lobus frontalis
Lobus frontalis pada korteks serebri terutama mengendalikan keahlian motorik misalnya menulis, memainkan alat musik atau mengikat tali sepatu. Lobus frontalis juga mengatur ekspresi wajah dan isyarat tangan. daerah tertentu pada lobus frontalis bertanggung jawab terhadap aktivitas motorik tertentu pada sisi tubuh yang berlawanan. Efek perilaku dari kerusakan lobus frontalis bervariasi, tergantung kepada ukuran dan lokasi kerusakan
fisik yang terjadi. Kerusakan yang kecil, jika hanya mengenai satu sisi otak, biasanya tidak menyebabkan perubahan perilaku yang nyata, meskipun kadang menyebabkan kejang. Kerusakan luas yang mengarah ke bagian belakang lobus frontalis bisa menyebabkan apati, ceroboh, lalai dan kadang inkontinensia. Kerusakan luas yang mengarah ke bagian depan atau samping lobus frontalis menyebabkan perhatian penderita mudah teralihkan, kegembiraan yang berlebihan, suka menentang, kasar dan kejam. 2) Lobus parietalis
Lobus parietalis pada korteks serebri menggabungkan kesan dari bentuk, tekstur dan berat badan ke dalam persepsi umum. Sejumlah kecil kemampuan matematikan dan bahasa berasal dari daerah ini. Lobus parietalis juga membantu mengarahkan posisi pada ruang di sekitarnya dan merasakan posisi dari bagian tubuhnya. Kerusakan kecil di bagian depan lobus parietalis menyebabkan mati rasa pada sisi tubuh yang berlawanan. Kerusakan yang agak luas bisa menyebabkan hilangnya kemampuan untuk melakukan serangkaian pekerjaan keadaan ini disebut ataksia dan untuk menentukan arah kiri-kanan. Kerusakan yang luas bisa mempengaruhi kemampuan penderita dalam mengenali bagian tubuhnya atau ruang di sekitarnya atau bahkan bisa mempengaruhi ingatan akan bentuk yang sebelumnya dikenal dengan baik misalnya, bentuk kubus atau jam dinding. Penderita bisa menjadi linglung atau mengigau dan tidak mampu berpakaian maupun melakukan pekerjaan sehari-hari lainnya.
3) Lobus temporalis
Lobus temporalis mengolah kejadian yang baru saja terjadi menjadi dan mengingatnya sebagai memori jangka panjang. Lobus temporalis juga memahami suara dan gambaran, menyimpan memori dan mengingatnya kembali serta menghasilkan jalur emosional. Kerusakan pada lobus temporalis sebelah kanan menyebabkan terganggunya ingatan akan suara dan bentuk. Kerusakan pada lobus temporalis sebelah kiri menyebabkan
gangguan pemahaman bahasa yang berasal dari luar maupun dari dalam dan menghambat penderita dalam mengekspresikan bahasanya. Penderita dengan lobus temporalis sebelah kanan yang non-dominan, akan mengalami perubahan kepribadian seperti tidak suka bercanda, tingkat kefanatikan agama yang tidak biasa, obsesif dan kehilangan gairah seksual.
4) Lobus oksipital
Fungsinya untuk visual center. Kerusakan pada lobus ini otomatis akan kehilangan fungsi dari lobus itu sendiri yaitu penglihatan.
b) Cerebellum
Terdapat dibagian belakang sophag menepati fosa serebri posterior dibawah lapisan durameter. Cerebellum mempunyai aksi yaitu merangsang dan menghambat serta mempunyai tanggunag jawab yang luas terhadap koordinasi dan gerakan halus. Ditambah mengontrol gerakan yang benar, keseimbangan posisi dan mengintegrasikan input sensori.
c) Brainstem
Batang otak terdiri dari otak tengah, pons dan sophag oblongata. Otak tengah midbrain/ensefalon menghubungkan pons dan sereblum dengan hemisfer sereblum. Bagian ini berisi jalur sensorik dan motorik, sebagai pusat reflek pendengaran dan penglihatan. Pons terletak di depan serebelum antara otak tengah dan sophag, serta merupakan jembatan antara 2 bagian sereblum dan juga antara medulla dengan serebrum. Pons berisi jarak sensorik dan motorik. Medula oblongata membentuk bagian inferior dari batang otak, terdapat pusat-pusat otonom yang mengatur fungsi-fungsi vital seperti pernafasan, frekuensi jantung, pusat muntah, tonus vasomotor, reflek batuk dan bersin.
3. Syaraf-Syaraf Otak
Smeltzer (2001) mengatakan bahwa nervus kranialis dapat terganggu bila trauma kepala meluas sampai batang otak karena edema otak atau pendarahan otak. Kerusakan nervus yaitu:
a) Nervus Olfaktorius (Nervus Kranialis I)
Saraf pembau yang keluar dari otak dibawa oleh dahi, membawa rangsangan aroma (bau-bauan) dari rongga hidung ke otak.
b) Nervus Optikus (Nervus Kranialis II)
Mensarafi bola mata, membawa rangsangan penglihatan ke otak. c) Nervus Okulomotorius (Nervus Kranialis III)
Bersifat motoris, mensarafi otot-otot orbital (otot pengerak bola mata) menghantarkan serabut-serabut saraf para simpati untuk melayani otot siliaris dan otot iris.
d) Nervus Trokhlearis (Nervus Kranialis IV)
Bersifat motoris, mensarafi otot-otot orbital. Saraf pemutar mata yang pusatnya terletak dibelakang pusat saraf penggerak mata.
e) Nervus Trigeminus (Nervus Kranialis V)
Sifatnya majemuk (sensoris motoris) saraf ini mempunyaitiga buah cabang. Fungsinya sebagai saraf kembar tiga, saraf ini merupakan saraf otak besar, sarafnya yaitu:
1) Nervus oftalmikus: sifatnya sensorik, mensarafi kulit kepala bagian depan kelopak mata atas, selaput sopha kelopak mata dan bola mata.
2) Nervus maksilaris: sifatnya sensoris, mensarafi gigi atas, bibir atas, palatum, batang hidung, ronga hidung dan sinus maksilaris.
3) Nervus mandibula: sifatnya majemuk (sensori dan motoris) mensarafi otot-otot pengunyah. Serabut-serabut sensorisnya mensarafi gigi bawah, kulit daerah temporal dan dagu.
f) Nervus Abducens (Nervus Kranialis VI)
Sifatnya motoris, mensarafi otot-otot orbital. Fungsinya sebagai saraf penggoyang sisi mata.
g) Nervus Fasialis (Nervus Kranialis VII)
Sifatnya majemuk (sensori dan motori) serabut-serabut motorisnya mensarafi otot-otot lidah dan selaput sopha ronga mulut. Di dalam saraf ini terdapat
serabut-serabut saraf otonom (parasimpatis) untuk wajah dan kulit kepala fungsinya sebagai soph wajah untuk menghantarkan rasa pengecap.
h) Nervus Akustikus (Nervus Kranialis VIII)
Sifatnya sensori, mensarafi alat pendengar, membawa rangsangan dari pendengaran dan dari telinga ke otak. Fungsinya sebagai saraf pendengar. i) Nervus Glosofaringeus (Nervus Kranialis IX)
Sifatnya majemuk (sensori dan motoris) mensarafi faring, tonsil dan lidah, saraf ini dapat membawa rangsangan cita rasa ke otak.
j) Nervus Vagus (Nervus Kranialis X)
Sifatnya majemuk (sensoris dan motoris) mengandung saraf-saraf motorik, sensorik dan parasimpatis faring, laring, paru-paru, sophagus, gaster intestinum minor, kelenjar-kelenjar pencernaan dalam abdomen. Fungsinya sebagai saraf perasa.
k) Nervus Aksesorius (Nervus Kranialis XI)
Saraf ini mensarafi muskulus sternokleidomastoid dan muskulus trapezium, fungsinya sebagai saraf tambahan.
l) Nervus Hipoglosus (Nervus Kranialis XII)
Saraf ini mensarafi otot-otot lidah, fungsinya sebagai saraf lidah. Saraf ini terdapat di dalam sumsum penyambung.
B. Pengertian
Skull defect menjadi suatu masalah sejak awal periode kehidupan manusia.
Skull defect sudah dapat ditemukan pada jaman neolitikum. Skull defect adalah kelainan pada kepala dimana tidak adanya tulang cranium/tulang tengkorak. Skull
deffect adalah adanya pengikisan pada tulang cranium yang disebabkan oleh adanya pengikisan yang disebabkan massa ekstrakranial atau intrakranial, atau juga bisa berasal dari dalam tulang (Burgener & Kormano, 1997). Skull defect dapat terjadi dari lahir atau kongenital pada bayi yang biasanya disebut dengan anenchephaly dan juga
skull defect yang dilakukan secara sengaja untuk membantu pengeluaran cairan atau pendarahan atau massa yang ada di kepala atau otak.
C. Penyebab
Penyebab terjadinya skull defect adalah: 1) Fraktur kranium
2) Tumor
3) Penipisan tulang
4) Kelainan kongenital (enchephalocele)
5) Pengikisan massa ekstrakranial atau intrakranial 6) Post op trepanasi (Burgener & Kormano, 1997) 7) Trauma parah pada tengkorak dan tulang wajah 8) Reseksi tumor tengkorak
9) Hilangnya tulang akibat osteomyelitis (Ramamurthi, et al, 2007)
D. Patofisiologi
Berdasarkan patofisiologinya cedera kepala dapat digolongkan menjadi 2 proses yaitu cedera kepala primer dan cedera kepala sekunder. Cedera otak primer adalah cedera yang terjadi saat atau bersamaan dengan kejadian trauma dan merupakan suatu fenomena mekanik. Umumnya menimbulkan lesi permanen. Tidak banyak yang bisa dilakukan kecuali membuat fungsi stabil, sehingga sel-sel yang sedang sakit bisa mengalami proses penyembuhan yang optimal. Cedera primer, yang terjadi pada waktu benturan, mungkin karena memar pada permukaan otak, laserasi substansi alba, cedera robekan atau hemoragi karena terjatuh, dipukul, kecelakaan dan trauma saat lahir yang bisa mengakibatkan terjadinya gangguan pada seluruh sistem dalam tubuh.
Cedera otak sekunder merupakan hasil dari proses yang berkelanjutan sesudah atau berkaitan dengan cedera primer dan lebih merupakan fenomena metabolik sebagai akibat, cedera sekunder dapat terjadi sebagai kemampuan autoregulasi serebral dikurangi atau tak ada pada area cedera. Cidera kepala terjadi karena beberapa hal
diantanya, bila trauma ekstrakranial akan dapat menyebabkan adanya leserasi pada kulit kepala selanjutnya bisa perdarahan karena mengenai pembuluh darah. Karena perdarahan yang terjadi terus- menerus dapat menyebabkan hipoksia, hiperemi
peningkatan volume darah pada area peningkatan permeabilitas kapiler, serta
vasodilatasiarterial, semua menimbulkan peningkatan isi intrakranial, dan akhirnya peningkatan tekanan intrakranial (TIK), adapun, hipotensi namun bila trauma mengenai tulang kepala akan menyebabkan robekan dan terjadi perdarahan juga. Cidera kepala intrakranial dapat mengakibatkan laserasi, perdarahan dan kerusakan jaringan otak bahkan bisa terjadi kerusakan susunan syaraf kranial terutama motorik yang mengakibatkan terjadinya gangguan dalam mobilitas.
Mekanisme yang paling umum dari trauma tumpul dada yaitu kecelakaan mobil atau jatuh dari sepeda motor sedangkan untuk trauma tembus dada yaitu luka tusuk dan luka tembak. Cedera pada dada sering mengancam jiwa dan mengakibatkan satu atau lebih mekanisme patologi seperti hipoksemia akibat gangguan jalan nafas, cedera pada parenkim paru, sangkar iga, otot-otot pernapasan, kolaps paru, dan pneumothoraks. Hipovolemia juga sering timbul akibat kehilangan cairan masif dari pembuluh besar, ruptur jantung, atau hemothoraks. Gagal jantung akibat tamponade jantung yaitu kompresi pada jantung sebagai akibat terdapatnya cairan di dalam sakus perikardial. Mekanisme ini seringkali mengakibatkan kerusakan ventilasi dan perfusi yang mengarah pada gagal napas akut, syok hipovolemia, dan kematian (Smeltzer, 2001).
E. Tanda dan Gejala
Gejala yang nampak pada pasien skull defect dapat berupa: 1) Bentuk kepala asimetris
2) Pada bagian yang tidak tertutup tulang teraba lunak
3) Pada bagian yang tidak tertutup tulang dapat dilihat adanya denyutan atau fontanela
Sedangkan manifestasi klinis dari cedera kepala tergantung dari berat ringannya cedera kepala yaitu berupa:
1) Perubahan kesadaran adalah merupakan indicator yang paling sensitive yang dapat dilihat dengan penggunaan GCS (Glasgow Coma Scale). Pada cedera kepala berat nilai GCS nya 3-8
2) Peningkatan TIK yang mempunyai trias klasik seperti: nyeri kepala karena regangan dura dan pembuluh darah; papil edema yang disebabkan oleh tekanan dan pembengkakan diskus optikus; muntah seringkali proyektil.
3) Perubahan tekanan darah atau normal (hipertensi), perubahan frekuensi jantung (bradikardi, takikardia, yang diselingi dengan bradikardia disritmia).
4) Perubahan pola nafas (apnea yang diselingi oleh hiperventilasi), nafas berbunyi, stridor, terdesak, ronchi, mengi positif (kemungkinan karena aspirasi), gurgling.
F. Penatalaksanaan
Penatalaksanaan adanya skull defect yaitu dengan melakukan operasi kraniotomi yang kemudian dilakukan cranioplasty. Cranioplasty adalah memperbaiki kerusakan tulang kepala dengan menggunakan bahan plastik atau metal plate. Cranioplasty adalah perbaikan defek kranial dengan menggunakan plat logam atau plastik. Setelah dilakukan operasi cranioplasty perawatan selanjutnya adalah dengan pemberian antibiotik selama 3 hingga 5 hari, dan memonitor drain untuk membantu pengeluaran darah dan mencegah hematoma hingga cairan atau darah berkurang 2 hingga 3 cc. Instruksi penting selanjutnya adalah tidak melakukan dan tidak memberikan tekanan pada area yang telah dioperasi selama 3 sampai 4 minggu. Proses pembentukan dan penyambungan tulang akan terjadi selama 6 hingga satu tahun (Ramamurthi, et al, 2007).
G. Pemeriksaan Penunjang
Selain dari gejala-gejala klinik, keluhan pasien maupun dari hasil pemeriksaan fisik dan psikis, untuk keperluan skull defect perlu dilakukan pemeriksaan-pemeriksaan penunjang yaitu:
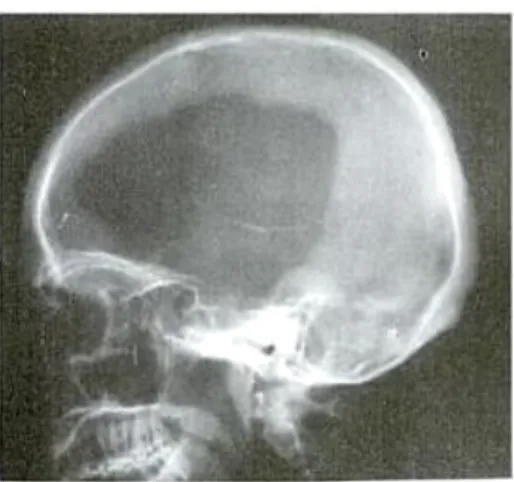
1) CT-Scan
Fungsi CT Scan ini adalah untuk mengidentifikasi luasnya lesi, perdarahan, determinan ventrikuler, dan perubahan jaringan otak. Untuk mengetahui adanya infark / iskemia jangan dilekukan pada 24 - 72 jam setelah injuri. Pada pasien dnegan skull defect diperoleh hasil CT scan sebagai berikut:
Gambar 4. CT scan skull defect
2) Foto polos kepala (X-ray)
Tidak semua penderita dengan cidera kepala diindikasikan untuk pemeriksaan kepala karena masalah biaya dan kegunaan yang sekarang makin dittinggalkan. Jadi indikasi pelaksanaan foto polos kepala meliputi jejas lebih dari 5 cm, luka tembus (tembak/tajam), adanya corpus alineum, deformitas kepala (dari inspeksi dan palpasi), nyeri kepala yang menetap, gejala fokal neurologis, gangguan kesadaran. Hasil yag diperoleh pada foto kepala pasien dengan skull defect adalah sebagai berikut:
Gambar 5. X-ray skull defect
3) MRI (Magnetik Resonance Imaging)
Digunakan sama seperti CT-Scan dengan atau tanpa kontras radioaktif. 4) EEG
(Elektroensepalogram) digunakan untuk melihat perkembangan gelombang yang patologis
H. Komplikasi
Komplikasi skull defect dapat meliputi: 1) Edema serebral
2) Perdarahan
3) Syok hipovolemik 4) Hydrocephalus
5) Ketidakseimbangan cairan dan elektrolit 6) Infeksi
J. Data yang Perlu Dikaji 1) Anamnesis
1) Identitas pasien
2) Riwayat penyakit sekarang
Umumnya pasien dengan skull defect yang terjadi sejak lahir (enchephalocele) tidak memiliki keluhan apapun, kecuali pada skull defect akibat trauma, tumor atau yang lainnya, biasanya pasien mengeluhkan nyeri bagian kepala hingga diikuti penurunan kesadaran.
3) Riwayat penyakit dahulu
Merupakan riwayat penyakit yang pernah diderita pasien dan berhubungan dengan sistem persarafan. Pasien dengan skull defect biasanya pernah mengalami craniopasty, tumor otak, atau penyakit infeksi otak.
4) Keluhan utama
Pada umumnya keluhan utama pada kasus skull defect adalah penurunan tingkat kesadaran (GCS 9-12), pusing, sakit kepala, gangguan motorik, kejang, gangguan sensorik dan gangguan kesadaran. Format PQRST dapat digunakan untuk mempermudah pengumpulan data, penjabaran dari PQRST adalah:
P (provokatif/paliatif): Apa yang menjadi hal-hal yang meringankan dan memperberat nyeri? Apa saja yang telah dilakukan untuk mengobati nyeri? Q (quality/quantity): Seberapa berat keluhan, bagaimana rasanya? Seberapa
sering terjadinya?
R (egio/radiasi) : Dimanakah lokasi keluhan? Bagaimana penyebarannya? S (skala/severity): Dengan menggunakan GCS untuk gangguan kesadaran,
skala nyeri untuk keluhan nyeri.
T (Timing) : Kapan keluhan itu terasa? Seberapa sering keluhan itu terasa? 5) Riwayat penyakit keluarga
Meliputi susunan anggota keluarga khususnya yang kemungkinan bisa berpengaruh pada kesehatan anggota keluarga yang lain penyakit infeksi yang pernah di derita ibu pasien ketika hamil, penyakit genetik seperti kanker.
2) Pemeriksaan fisik
Pada dasarnya dalam pemeriksaan fisik menggunakan pendekatan secara sistematik yaitu: inspeksi, palpasi, auskultasi dan perkusi.
1) Keadaan umum
Pada pasien skull defect yang disertai dengan cedera kepela biasanya pasien tidak sadar, apabila pasien sadar pasien akan mengeluhkan nyeri di bagian kepalanya.
2) Kesadaran
Skala Koma Glasgow (Glasgow Coma Scale, GCS) a) Respon membuka mata (E)
1. Membuka mata dengan spontan (4) 2. Membuka mata dengan perintah (3)
3. Membuka mat dengan rangsangan nyeri (2) 4. Tidak reaksi reaksi apapun (1)
b) Respon motorik (M) 1. Mengikuti perintah (6) 2. Melokalisir nyeri (5) 3. Menghindar nyeri (4) 4. Fleksi abnormal (3) 5. Ekstensi abnormal (2) 6. Tidak ada reaksi apapun (1) c) Respon verbal (V)
1. Orientasi baik dan sesuai (5) 2. Disorienasi tempat dan waktu (4) 3. Bicara kacau (3)
4. Mengerang (2)
5. Tidak ada reaksi apapaun (1)
Kesadaran pasien dengan skull defect tergantung dari seberapa berat cedera kepala yang dialaminya, GCS: 14-15 = CKR (Cidera kepala ringan), GCS: 9-13 = CKS (Cidera kepala sedang) dan GCS: 3-8 = CKB (Cidera kepala berat)
3) Pemeriksaan head to toe
a) Kepala dan rambut
Kepala pasien tidak simetris, pada bagian kepala yang tidak tertutup oleh tulang teraba lunak dan dapat dilihat adanya denyutan atau fontanel. Rambut bisa berdistribusi tidak rata apabila pasien telah mengalami operasi/ cranioplasty. b) Wajah
Wajah pasien dengan skull defect akibat trauma dapat tidak simetris dan bisa terdapat lesi pada wajah.
c) Mata
Apabila skull defect dikarenakan trauma, maka akan terjadi odema pada papil, rakun eyes, atau bahkan pupil anisokor.
d) Hidung
Pada skull defect dengan trauma bisa dijumpai perdarahan pada hidung, e) Telinga
Tidak ada gangguan pada telinga pasien dengan skul defect f) Mulut dan bibir
Mulut kering, bibir sianosis dikarenakan kekurangan cairan tubuh akibat muntah proyektil.
g) Gigi
Tidak ada kelainan pada gigi pasien dengan skull defect h) Leher
bisa terdapat jejas pada leher. i) Integumen
Meliputi warna, kebersihan, turgor, tekstur kulit, dan kelembaban, perubahan bentuk dan warna pada kulit. Pada pasien skull defect akibat trauma bisa terdapat odema, atau lesi pada kulit yang terkena.
j) Thorax
Dikaji kesemetrisannya, ada tidaknya suara redup pada perkusi, kesemetrisan ekspansi dada, ada tidaknya suara ronchi dan whezzing. Pada pasien dengan skull defect dengan cedera kepala bisa terjadi penyumbatan jalan nafas oleh
sekret sehingga apabila dilakukan auskultasi terdengar suara ronchi. k) Abdomen
Tidak ada lesi pada abdomen, dan terdapat rasa tidak nyaman pada bagian perut, biasanya keinginan untuk muntah.
l) Ektremitas atas dan bawah
K. Diagnosis Keperawatan
a. Risiko ketidakefektifan perfusi jaringan otak berhubungan dengan penurunan suplai darah ke otak
b. Ketidakefektifan pola napas berhubungan dengan ketidak efektifan suplai oksigen
c. Nyeri akut berhubungan dengan cidera fisik
d. Risiko infeksi berhubungan dengan pertahanan tubuh primer tidak adekuat e. Risiko syok berhubungan dengan perdarahan
f. Kerusakan Integritas kulit berhubungan dengan proses pembedahan g. Gangguan citra tubuh behubungan dengan penyakit
L. Intervensi Keperawatan
Diagnosa NOC NIC Rasional
Risiko
ketidakefektifan perfusi jaringan otak berhubungan dengan penurunan suplai darah ke otak
Setelah dilakukan tindakan keperawatan, masalah keperawatan risiko
ketidakefektifan perfsi jaringan otak tidak menjadi aktual, dengan kriteia hasil:
Perfusi jaringan Cerebral (0406):
1) Tidak ada tanda peningkatan TIK 2) Pasien mampu
bicara dengan jelas, menunjukkan konsentrasi, perhatian dan orientasi baik
3) Peningkatan tingkat kesadaran (GCS 15, tidak ada gerakan
involunter)
NIC:
Monitor Tekanan Intra Kanial (2590) 1. Pantau tanda dan gejala peningkatan
TIK yaitu mengkaji GCS pasien, tanda-tanda vital, respon pupil, dan catat adanya muntah, sakit kepala, perubahan tersebunyi (mis; letargi, gelisah, perubahan mental) 2. Hindarkan situasi atau manuever
yang dapat meningkatkan TIK (fleksi / rotasi leher berlebihan, stimulasi panas dingin, menahan nafas, mengejan, perubahan posisi yang cepat)
3. Monitor lingkungan yang dapat menstimulus peningkatan TIK
4. Berikan lingkungan yang tenang
1. Trias klasik meningkatan TIK yaitu muntah, nyeri kepala, dan papil edema
2. Fleksi / rotasi leher berlebihan, stimulasi panas dingin, menahan nafas, mengejan, perubahan posisi yang cepat, mengejan, batuk dapat meningkatkan tekanan intrakranial 3. Panas merupakan reflek dari
hipotalamus. Peningkatan kebutuhan metabolisme dan O₂ akan menunjang peningkatan TIK 4. Memberikan suasana yang tenang dapat mengurangi respon psikologis dan memberikan istirahat untuk mempertahankan TIK yang rendah
4) TTV dalam batas normal (TD: 120/80, RR 16- 20x/mnt, Nadi 80-100x/mnt, Suhu 36,5-37,5oC)
5. Kolaborasi pemberian obat sesuai indikasi seperti steroid dexametason
5. Steroid untuk mengurangi inflamasi dan mengurangi edema.
Ketidakefektifan pola napas berhubungan ketidak efektifan suplai oksigen Status Pernafasan
Setelah dilakukan tindakan keperawatan masalah
keperawatan ketidak efektifan pola nafas teratasi dengan kriteria hasil:
1) Penggunaan otit bantu pernafasan dan retraksi dinding dada (-)
2) Frekuensi pernafasan dan kedalaman inspirasi normal 3) Sianosis (-)
4) penggunaan otot bantuan pernafasan
Manajemen Jalan Nafas (3140)
1.Posisikan pasien untuk memaksimalkan ventilasi (semifowler)
2.Auskultasi suara nafas, catat area yang ventilasinya menurun atau tidak ada dan adanya suara nafas tambahan 3.Berikan O2 sebagai mana yang telah
dianjurkan
Monitor Pernfasan (3350)
1.Monitor kecepatan, irama, kedalaman dan kesulitan untuk bernafas
2.Catat pergerakan dada, ketidak simestrisan, pengunaan otot bantu pernafasan
1. Posisi semifowler akan mempermudah pengembangan paru
2. Mengkaji adanya secret pada jalan nafas 3. Memberikan bantuan oksigen pada
jaringan
1. Mengkaji keparahan sesak nafas
2. Penggunaan otot bantu pernafasan dan cuping hidung merupakan respon tubuh terhadap sesak nafas yang hebat
Nyeri akut berhubungan
dengan iritasi meningen.
setelah dlakukan tindakan keperawatan selama...x24 jam, nyer terkontrol dengan kriteria hasil :
a Pasien melaporkan adanya penurunan nyeri
b Wajah pasien tampak rileks c Rentang TTV normal
1 Kaji ulang nyeri klien (PQRST) 2 Usakan menciptakan lingkungan
yang aman dan tenang.
3 Lakukan metode penatalaksanaan nyeri : relaksasi progresif, distraksi, dan nafas dalam.
4 Lakukan latihan gerak aktif dan pasif sesuai kondisi dengan lembut dan hati-hati.
5 Kolaborasi: berikan analgetik
sesuai indikasi.
1 Memantau dan memberikan gambaran umum mengenai karakteristik nyeri klien dan indikator dalam melakukn intervensi selanjutnya.
2 Menurunkan reaksi terhadap rangsangan eksternal atau kesensitifan terhadap cahaya dan menganjurkan klien untuk beristirahat.
3 Membantu menurunkan stimulasi sensasi nyeri.
4 Membantu relaksasi otot-otot yang tegang dan dapat menurunkan nyeri/ rasa tidak nyaman.
5 Mungkin diperlukan untuk menurunkan rasa sakit. Catatan: narkotika merupakan kontraindikasi karena berdampak pada status neurologis sehingga menyulitkan pengkajian.
G. Evaluasi
a. Peningkatan perfusi serebral
5) Tidak ada tanda peningkatan TIK
6) Pasien mampu bicara dengan jelas, menunjukkan konsentrasi, perhatian dan orientasi baik
7) Peningkatan tingkat kesadaran (GCS 15, tidak ada gerakan involunter)
8) TTV dalam batas normal (TD: 120/80, RR 16-20x/mnt, Nadi 80-100x/mnt, Suhu 36,5-37,5oC)
b. Keefektifan pola napas
1) Suara nafas yang bersih, tidak ada sianosis dan dyspneu
2) Irama nafas, frekuensi pernafasan dalam rentang normal (16-20x/menit) 3) TTV dalam batas normal (TD: 120/80, RR 16-20x/mnt, Nadi
80-100x/mnt, Suhu 36,5-37,5oC)
c. Nyeri berkurang atu hilang
1) Mampu mengontrol nyeri (tahu penyebab nyeri, mampu menggunakan teknik nonfarmakologi untuk mengurangi nyeri)
2) Melaporkan bahwa nyeri berkurang dengan menggunakan manajemen nyeri
3) Mampu mengenali nyeri (skala, intensitas, frekuensi dan tanda nyeri) 4) Menyatakan rasa nyaman setelah nyeri berkurang
5) TTV dalam batas normal (TD: 120/80, RR 16-20x/mnt, Nadi 80-100x/mnt, Suhu 36,5-37,5oC)
H. Discharge Planning
Selama dirawat di rumah sakit, pasien sudah dipersiapkan untuk perawatan di rumah. Beberapa informasi penyuluhan pendidikan yang harus sudah dipersiapkan/diberikan pada keluarga pasien ini adalah:
a. Pengertian dari penyakit skull defect
b. Penjelasan tentang penyebab skull defect
d. Pasien dan keluarga dapat pergi ke rumah sakit/puskesmas terdekat apabila ada gejala yang memberatkan penyakitnya
e. Keluarga harus mendorong/memberikan dukungan pada pasien dalam menaati program pemulihan kesehatan
DAFTAR PUSTAKA
Bulechek, dkk. 2015. Nursing Intervension Classification. Jakarta: EGC.
Burgener, Francis A & Kormano, Martti. 1997. Bone And Joint Disorder. New York: Thieme.
Corwin, Elizabeth J. 2009. Patofisiologi: Buku Saku. Jakarta: EGC. Heather, Herdman. 2015. Diagnosa Keperawatan. Jakarta: EGC Moorhead, dkk. 2015. Nursing Outcomes Classification. Jakarta: EGC
Muttaqin, Arif. 2008. Buku Ajar Asuhan Keperawatan dengan Gangguan Sistem Persyarafan. Jakarta: Salemba Medika.
Price, Sylvia A. 2006. Patofisiologi: Konsep Klinis Proses-Proses Penyakit. Jakarta:
EGC.
Ramamurthi, Ravi, et al. 2007. Textbook of Operative Neurosurgery. New Delhi: BI Publications.