BAB II
TINJAUAN PUSTAKA
A. Masalah Hipertermi
Pada manusia, suhu tubuhnya cenderung berfluktuasi tiap saat. Ada banyak faktor yang menjadi penyebab fluktuasi suhu tersebut, agar suhu tubuh mampu dipertahankan secara konstan, maka diperlukan pengaturan (regulasi) suhu tubuh. Keseimbangan antara produksi panas dan kehilangan panas akan menentukan suhu tubuh. Keseimbangan tersebut dipengaruhi oleh karena kecepatan reaksi kimia bervariasi sesuai suhu, selain itu sistem enzim tubuh juga memiliki rentang suhu yang sempit agar berfungsi optimum, maka fungsi tubuh yang normal tergantung pada suhu badan yang relatif tetap (Sodikin, 2012).
Hipertermia adalah peningkatan suhu tubuh di atas rentang normal yang tidak teratur, dan disebabkan ketidakseimbangan antara produksi dan pembatasan panas. Interkulin-1 pada keadaan ini tidak terlibat. Hipertermia juga didefinisikan dengan suatu keadaan dimana suhu tubuh melebihi titik set, yang biasanya diakibatkan oleh kondisi tubuh atau eksternal yang menciptakan lebih banyak panas daripada yang dapat dikeluarkan oleh tubuh. Hipertermi dapat disebabkan karena sengatan panas, toksisitas aspirin, kejang dan hipertiroidisme. Pada keadaan hipertermia pusat pengaturan suhu di hipotalamus berada dalam keadaan normal. Karakteristik dari hipertermi adalah kejang (konvulsi), kulit
memerah, kulit hangat bila disentuh, kuku kebiruan, hipertensi dan muka pucat (Sodikin, 2012).
Deliana (2002) mengungkapkan kejang merupakan gangguan saraf yang sering terjadi pada anak. Insiden kejang demam 2.2-5% pada anak di bawah 5 tahun. Menurut Bahtera, Wibowo, dan Hardjojuwono (2009), sekitar 25%-50% pasien kejang demam pertama akan mengalami bengkitan ulang kejang demam. Terdapat hubungan antara faktor genetik dengan bangkitan ulang kejang demam. Faktor genetik adalah riwayat keluarga pernah menderita kejang demam pertama dengan riwayat keluarga (first degree relative) pernah menderita kejang demam mempunyai resiko 50%-100% terjadi bangkitan ulang kejang demam. B. Konsep Medis
1) Pengertian
Kejang demam merupakan kelainan neurologis yang paling sering ditemukan pada anak, hal ini terutama pada rentang usia 4 bulan sampai 4 tahun. Para peneliti telah membuat berbagai kesimpulan, bahwa bangkitan kejang demam berhubungan dengan usia, tingkatan suhu serta kecepatan peningkatan suhu, termasuk faktor hereditas juga memiliki peran terhadap bangkitan kejang demam dimana pada anggota keluarga penderita memiliki peluang untuk mengalami kejang lebih banyak dibandingkan dengan anak normal (Sodikin, 2012).
Kejang demam atau febrile convulsion adalah bangkitan kejang yang terjadi pada kenaikan suhu tubuh (suhu rektal diatas 38 C) yang
disebabkan oleh proses ekstrakranium. Kejang demam merupakan kelainan neurologis yang paling sering dijumpai pada anak, terutama pada golongan anak umur 6 bulan sampai 4 tahun. Hampir 3% dari anak yang berumur di bawah 5 tahun pernah menderita kejang demam (Ngastiyah, 2005).
Kejang demam sering terjadi pada anak dibawah usia satu tahun sampai awal kelompok usia 2 sampai 5 tahun, karena pada usia ini otak anak sangat rentan terhadap peningkatan mendadak suhu badan. Sekitar 10% anak mengalami sekurang-kurangnya 1x kejang. Pada usia 5 tahun sebagian besar anak telah dapat mengatasi kerentanannya terhadap kejang demam (Hidayat, 2008).
Kejang demam merupakan gangguan transien pada anak-anak yang terjadi bersamaan dengan demam. Keadaan ini merupakan salah satu gangguan neurologis yang paling sering dijumpai pada masa kanak-kanak yang menyerang sekitar 4% anak (Wong, 2008).
Jadi kejang demam dapat diartikan sebagai kejang yang diawali oleh suhu badan yang tinggi demam dengan suhu diatas 38 C yang disebabkan oleh gangguan neurologis proses peradangan ekstrakranium.
2) Etiologi
Menurut Sujono (2010), penyebab penyakit kejang demam meliputi : faktor-faktor perinatal, malformasi otak kongenital, faktor genetika, penyakit infeksi (ensefalitis, meningitis), demam, gangguan
metabolisme, trauma, neoplasma, toksin, gangguan sirkulasi dan penyakit degenerative susunan saraf.
Berdasarkan kondisi yang dapat menimbulkan kejang demam menurut Lumban Tobing (2005):
1. Demam itu sendiri, yang disebabkan oleh infeksi saluran pernafasan atas, otitis media, pneumonia, gastroenteritis dan infeksi saluran kemih, kejang tidak selalu timbul pada suhu yang tinggi. 2. Efek produk toksik daripada mikroorganisme respon alergik atau
keadaan umum yang abnormal oleh infeksi. 3. Perubahan keseimbangan cairan dan elektrolit.
4. Ensefalitis viral (radang otak akibat virus) yang ringan, yang tidak diketahui atau ensefalitis toksik sepintas.
3) Tanda dan Gejala
Menurut Eveline, IBCLC, Djamaludin (2010), tanda dan gejala anak yang mengalami kejang demam adalah sebagai berikut:
1. Demam
2. Saat kejang anak kehilangan kesadaran, kadang-kadang nafas dapat berhenti beberapa saat
3. Tubuh termasuk tangan dan kaki jadi kaku, kepala terkulai ke belakang, disusul munculnya gerakan kejut yang kuat
4. Warna kulit berubah pucat, bahkan tampak membiru dan bola mata naik ke atas
6. Nafas dapat berhenti dalam beberpa saat (kadang-kadang) 7. Anak tidak dapat mengontrol untuk buang air kecil atau besar Di sub bagian Anak FKUI RSCM Jakarta, Kriteria Livingstone dipakai sebagai pedoman membuat diagnosis kejang demam sederhana, yaitu: 1. Umur anak ketika kejang demam anatara 6 bulan sampai 4 tahun 2. Kejang berlangsung tidak lebih dari 15 menit
3. Kejang bersifat umum
4. Kejang timbul dalam 16 jam pertama setelah timbulnya demam 5. Pemeriksaan saraf sebelum dan sesudah kejang demam normal 6. Pemeriksaan EEG yang dibuat sedikitnya satu minggu sesudah
sahu normal tidak menunjukkan kelainan
7. Frekuensi kejang bangkitan dalam satu tahun tidak melebihi empat kali.
4) Anatomi dan fisiologi a. Anatomi
Gambar 2.1 anatomi otak
Menurut Setiadi (2007), otak merupakan alat tubuh yang sangat penting karena merupakan pusat computer dari semua alat tubuh. Bagian dari saraf sentral yang terletak di dalam rongga tengkorak (cranium) dibungkus oleh selaput otak yang kuat. Cranium (tengkorak) berkembang dari sebuah tabung yang mulanya memperlihatkan tiga gejala pembesaran otak awal.
1. Otak depan menjadi hemisfer serebri, korpus striatum, thalamus, serta hipotalamus
2. Otak tengah, otak ini menjadi tegmentum, krus serebri, korpus kuadrigeminus.
3. Otak belakang (pons), bagian otak yang menonjol yang tersusun dari lapisan fiber (berserat) dan termasuk sel yang terlibat dalam pengontrolan pernafasan, dimana pons ini terdiri atas pons varoli, Medulla oblongata dan Cerebelum. Otak dilindungi oleh kulit kepala, rambut, tulang tengkorak dan columna vertebrata serta Meningen (selaput otak).
Bagian-bagian otak secara garis besar terdiri dari cerebrum (otak besar), brain stem (batang otak) dan cerebelum (otak kecil) a) Cerebrum (otak besar)
Menurut Syaifuddin (2006), cerebrum atau otak besar merupakan bagian yang terluas dan terbesar dari otak, berbentuk telur, mengisi penuh bagian depan atas rongga, masing-masing disebut fosa kranialis anterior atas dan fosa
krainalis bawah. Kedua permukaan ini dilapisi oleh lapisan kelabu (zat kelabu) yaitu pada bagian korteks serebral dan zat putih terdapat pada bagian dalam yang mengandung serabut saraf.
Sedangkan menurut Setiadi (2007), permukaan cerebrum berasal dari bagian yang menonjol (gyri) dan lekukan (sulci). Cerebrum pada otak besar ditemukan beberapa lobus, yaitu: 1. Lobus frontalis adalah bagian dari cerebrum yang terletak
didepan sulkus sentralis
2. Lobus parientalis, terdapat didepan sulkus sentralis dan dibelakang oleh karako-oksipitalis
3. Lobus temporalis, terdapat dibawah lateral dari fisura dan didepan lobus oksipitalis
4. Lobus occipitalis yang mengisi bagian belakang dari cerebrum.
b. Batang otak
Menurut Pearce (2006), batang otak terdiri atas otak tengah (diensefalon) pons varoli dan medula oblongata. Otak tengah (diensefalon) merupakan bagian atas batang otak. Akuaduktus serebri yang menghubungkan ventrikel ketiga dan keempat melintas melalui otak tengah ini.
1. Diensefalon, bagian batang otak paling atas terdapat diantara serebelum dengan meansefalon. Kumpulan dari sel saraf yang terdapat dibagian depan lobus temporalis terdapat kapsula interna dengan sudut menghadap ke samping.
2. Meansefalon, atap dari mensefalon terdiri dari empat bagian yang menonjol ke atas. Dua di sebelah atas disebut korpus kuadrigeminus inferior. Serat saraf okulomotorius berjalan ke ventrikel bagian medial. Serat nervus troklearis berjalan ke arah dorsal menyilang garis tengah ke sisi lain.
3. Pons varoli, brakium pontis yang menghubungkan mensefalon dengan ponsvarolli dengan cerebellum, terletak di depan cerebellum diantara otak tengah dan medulla oblongata. Disini terdapat premotoksid yang mengatur gerakan pernafasan dan refleks.
4. Medula oblongata, merupakan bagian dari batang otak yang paling bawah yang menghubungkan pons varoli dengan medula spinalis, bagian bawah medulla oblongata merupakan persambungan medulla spinalis ke atas, bagian atas nedulla oblongata yang melebar disebut kanalis sentralis didaerah tengah bagian ventral medulla oblongata.
c. Cerebellum
Menurut Syaifuddin (2006), cerebellum atau otak kecil terletak pada bagian bawah dan bagian belakang tengkorak dipisahkan dengan
cerebellum oleh fisura transversalis oleh pons varoli dan diatas medulla oblongata. Organ ini banyak menerima serabut eferen sensoris. Sedangkan menurut Setiadi (2007), cerebellum mempunyai dua hemisfer yang dihubungkan oleh fermis, berat cerebellum lebih kurang 150 gram (85-90%) dari berat otak seluruhnya.
Bentuknya oval, bagian yang mengecil pada sentral disebut vermis dan bagian-bagian yang melebar pada lateral disebut hemisfer. Cerebellum berhubungan dengan batang otak melalui pendunkulus serebri inferior (korpus retiformi). Permukaan luar cerebellum berlipat-lipat menyerupai cerebellum tetapi berlipat-lipatannya lebih kecil dan lebih teratur. Permukaan cerebellum ini mengandung zat kelabu.
Menurut Setiadi (2007), setiap pergerakan memerlukan koordinasi dalam kegiatan sejumpal otot. Otot antagonis harus mengalami relaksasi secara teratur dan otot diperlukan oleh bermacam pergerakan. b. Fisiologis
Menurut Syaifuddin (2006), sisitem saraf pusat mengatur kegiatan yubuh yang cepat seperti kontraksi otot, peristiwa fiselar yang berubah dengan cepat menerima ribuan informasi dari berbagai organ sensoris dan kemudian menginterpretasikannya untuk menentukkannya untuk menentukkan reaksi yang harus dilakukan tubuh.
Membran sel bekerja sebagai suatu sekat pemisah yang amat efektif dan selektif antara cairan ekstra seluler dan cairan intra seluler.
Di dalam ruangan ekstra selelur, disekitar neuron terdapat cairan intraseluler terdapat kalium.
Bagian-bagian otak secara garis besar terdiri dari cerebrum (otak besar), brain stem (batang otak) dan cerebrum (otak kecil)
a. Menurut Syaifuddin (2006), fungsi cerebrum yaitu: 1) Mengingat pengalaman masa lalu
2) Pusat persyarafan yang menangani aktifitas mental, akal intelegensi, keinginan dan memori
3) Pusat menangis, buang iar besar dan buang air kecil
b. Menurut Setiadi (2007), cerebrum pada otak besar dibagi 4 lobus yaitu:
1) Lobus frontalis, .menstimulasi pergerakan otot yang bertanggung jawab untuk proses berfikir
2) Lobus parientalis, fungsinya merupakan area sensoris dariotak yang merupakan sensasi perabaan, tekanan dan sedikit menerima perubahan temperature
3) Lobus temporalis, mengandung area auditori yang menerima sensasi dari telinga
4) Lobus occipitalis yang mengisi bagian belakang dari cerebrum mengandung area visual yang menerima sensasi dari mata
Area khusus otak besar (cerebrum) adalah:
b. Broca’s area yang terlibat dalam kemampuan bicara 5) Patofisiologi
Hipertermia adalah peningkatan suhu tubuh diatas rentang normal yang tidak teratur, dan disebabkan ketidaksieimbangan antara produksi dan pembatasan panas. Interkulin-1 pada keadaan ini tidak terlibat. Hipertermia juga didefinisikan dengan suatu keadaan dimana suhu tubuh melebihi titikset, yang biasanya diakibatkan oleh kondisi tubuh atau eksternal yang menciptakan lebih banyak panas daripada yang dapat dikeluarkan oleh tubuh. Hipertermi dapat disebabkan karena sengatan panas, toksisitas aspirin, kejang, dan hipertiroidisme. Pada keadaan hipertermia pusat pengaturan suhu di hipotalamus berada dalam keadaan normal (Sodikin, 2012)
Kenaikan suhu 1 C akan mengakibatkan metabolisme basal 10-15% dan kebutuhan O2 meningkat 20%. Anak berumur 3 tahun sirkulasi otak mencapai 65% dari seluruh tubuh dibandingkan dengan orang dewasa (hanya 15%), oleh karena itu kenaikan suhu tubuh dapat mengubah keseimbangan dari membran sel neuron dan dalam waktu singkat terjadi difusi dari ion kalium dan natrium melalui membran listrik. Ini demikian besarnya sehingga meluas dengan seluruh sel dan membran sel sekitarnya dengan bantuan bahan yang tersebut neirotransmitter yang terjadi kejang. Anak dengan ambang kejang yang rendah, kejang dapat terjadi pada suhu 38 C dan anak dengan ambang kejang demam tinggi, kejang baru terjadi pada suhu 40 C atau lebih, kejang yang berlangsung lama (>15 menit)
biasanya disertai apnea. Meningkatnya kebutuhan O2 dan untuk kontraksi otot skelet yang akhirnya terjadi hipoksemia, hiperkapnia, denyut jantung yang tidak teratur dan makin meningkatnya suhu tubuh karena tingginya aktifitas otot dan selanjutnya menyebabkan metabolisme otak meningkat. Faktor terpenting adalah gangguan peredaran darah yang mengakibatkan hipoksia sehingga meningkatkan permeabilitas kapiler dan timbul edema otak yang mengakibatkan kerusakan sel neuron otal (Ngastiyah, 2005)
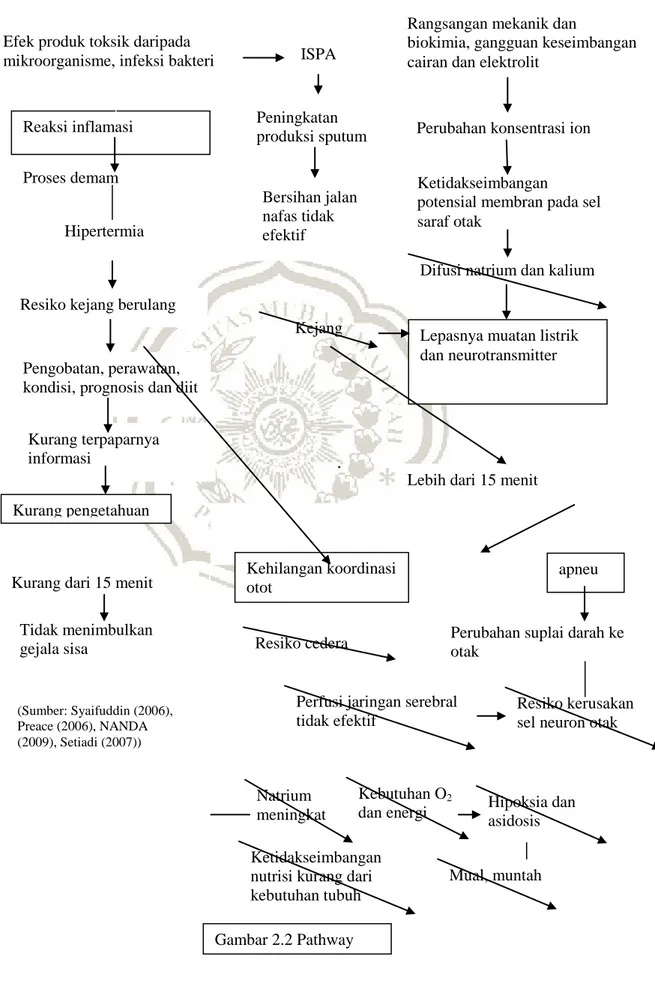
(Sumber: Syaifuddin (2006), Preace (2006), NANDA (2009), Setiadi (2007))
Gambar 2.2 Pathway Efek produk toksik daripada
mikroorganisme, infeksi bakteri
Rangsangan mekanik dan
biokimia, gangguan keseimbangan cairan dan elektrolit
Perubahan konsentrasi ion
Kurang dari 15 menit Kurang terpaparnya informasi
Pengobatan, perawatan, kondisi, prognosis dan diit Resiko kejang berulang
Hipertermia Proses demam Reaksi inflamasi
Ketidakseimbangan
potensial membran pada sel saraf otak
Kejang
Difusi natrium dan kalium
Lepasnya muatan listrik dan neurotransmitter
Lebih dari 15 menit
apneu
Perubahan suplai darah ke otak Kurang pengetahuan Tidak menimbulkan gejala sisa ISPA Peningkatan produksi sputum Bersihan jalan nafas tidak efektif Kehilangan koordinasi otot Resiko cedera Resiko kerusakan sel neuron otak
Ketidakseimbangan nutrisi kurang dari kebutuhan tubuh Hipoksia dan asidosis Mual, muntah Kebutuhan O2 dan energi Natrium meningkat
Perfusi jaringan serebral tidak efektif
6) Klasifikasi kejang
Menurut Hidayat (2006) kejang dibagi dalam dua kategori besar yakni yang bersifat lokal atau dinamakan kejang parsial dan kejang yang bersifat umum.
1. Kejang parsial (Fokal atau Lokal)
Kejang parsial terdiri atas dua yakni yang berifat sederhana dan kompleks. Kejang yang sederhana memiliki ciri sebagai beriku: kesadarannya tidak terganggu, adanya tanda seperti kedutan pada wajah, tangan atau salah satu bagian sisi tubuh, biasanya disertai dengan adanya muntah, berkeringat, muka merah, serta adanya dilatasi pada pupil dan adanya tanda keseimbangan terganggu seperti mau jatuh, adanya rasa takut.
Sedangkan gejala kejang parsial yang kompleks memiliki ciri sebagai berikut: adanya gangguan kesadaran meskipun pada awalnya sebagai gejala yang sederhana, gerakan, atau adanya gerakan tangan.
2. Kejang Umum (Konvulsif dan Nonkonvulsif)
Kejang umum dapat terdiri atas kejang absens, kejang mioklonik, kejang tonik-klonik, kejang atonik, status epileptikus. Kejang tersebut memiliki ciri yang berbeda-beda seperti berikut.
a. Kejang mioklonik memiliki ciri adanya kedutan pada daerah otot yang dapat terjadi secara mendadak; sedangkan kejang mioklonik lenjutan dapat terjadi pada orang sehat selama tidur dan bila
kondisi patologis dapat bersifat kedutan dan berlangsung kurang dari 5 detik serta kehilangan kesadaran hanya sesaat.
b. Kejang tonik-klonik dapat ditandai dengan hilangnya kesadaran, kaku pada otot ekstremitas, batang tulang dan wajah yang dapat terjadi kurang dari satu menit. Kemudian disertai hilangnya kontrol pada kandung kemih dan usus, adanya gerakan klonik pada ekstremitas atasdan bawah, serta adanya tanda letargi.
c. Pada kejang atonik dapat terjadi kehlangan tonus secara mendadak sehingga dapat menyebabkan kelopak mata menurun, kepala menunduk, dan dapat terjatuh ke tanah yang terjadi secara singkat tanpa adanya peringatan.
d. Status epileptikus dapat didahului dengan kejang tonik-klonik umum secara berulang, tidak sadar, dapat terjadi depresi pernafasan, hipotensi dan hipoksia.
Menurut Ngastiyah (2005) dan Standar Pelayanan Medis RS. Dr. Sardjito buku 2 (2005), klasifikasi kejang demam adalah:
1. Kejang demam sederhana
Adapun pedoman untuk mendiagnosa kejang demam sederhana dapat diketahui melalui kriteria Livingstone, yaitu:
a. Usia anak ketika demam pertama antara 6 bulan sampai 4 tahun
c. Kejang bersifat umum
d. Kejang timbul dalam 16 jam pertama setelah timbul demam e. Pemeriksaan saraf sebelum dan sesudah kejang normal
f. Pemeriksaan EEG yang dibuat sedikitnya 1 minggu sesudah suhu normal tidak menunjukkan kelainan
g. Frekuensi kejang bangkitan dalam 1 tahun tidak melebihi 4 kali
2. Kejang demam kompleks
Menurut Mansjoer, A. Dkk. (2000) biasanya dari kejang kompleks ditandai dengan kejang yang berlangsung lebih dari 15 menit, fokal atau multipel (lebih dari 1 kali dalam 24 jam). Disini untuk anak sebelumnya dapat mempunyai kelainan neurology atau riwayat kejang dalam atau tanpa kejang dalam riwayat keluarga.
C. Konsep Keperawatan
Pasien yang mempunyai ibu dengan riwayat kejang demam mempunyai risiko tiga kali untuk terjadi serangan kejang demam berulang, sedangkan pasien yang mempunyai keluarga (first degree relative) dengan riwayat kejang yang mempunyai risiko 2-3 kalki terjadi bangkitan kejang demam berulang ayah dan saudara kandung dengan riwayat kejang demam tidak bermakna sebagai faktor risiko untuk timbul bangkitan kejang berulang (Bahtera, Widiwo, & Hardjojuwono, 2009)
1. Pengkajian
Data yang perlu dikumpulkan saat pengkajian pada anak dengan kejang demam adalah:
a. Biodata/ Identitas pasien
Biodata pasien mencakup nama, umur, jenis kelamin. Sedangkan biodata orang tua perlu ditanyakan untuk mengetahui status sosial anak meliiputi nama, umur, agama, suku/ bangsa, pendidikan, pekerjaan, alamat.
b. Keluhan utama
Meliputi keluhan paling utama yang dialami oleh pasien c. Riwayat penyakit sekarang
1) Riwayat penyakit yang diderita sekarang tanpa kejang ditanyakan, apakah betul ada kejang. Diharapkan ibu atau keluarga yang mengantar memperagakan kejang yang dialami oleh anak.
2) Dengan mengetahui ada tidaknya demam yang menyertai kejang, maka diketahui apakah terdapat infeksi. Infeksi mempengaruhi penting dalam terjadinya bangkitan kejang pada anak.
3) Lama serangan
Seorang ibu yang anaknya mengalami kejang merasakan waktu berlangsung lama. Dari lama bangkitan kejang dapat kita ketahui respon terhadap prognosa dan pengobatan.
4) Pola serangan
Perlu diusahakan agar diperoleh gambaran lengkap mengenai pola serangan apakah bersifat umum, fokal, tonik atau klonik. Pada kejang demam sederhana kejang ini bersifat umum. 5) Frekuensi serangan
Apakah penderita mengalami kejang sebelumnya, umur berapa kejang terjadi untuk pertama kali dan berapa frekuensi kejang per tahun. Prognosa makin kurang baik apabila timbul kejang pertama kali pada umur muda dan bangkitan kejang sering terjadi.
6) Keadaan sebelum, selama dan sesudah serangan
Sebelum kejang perlu ditanyakan adakah aura atau rangsangantertentu yang dapat menimbulkan kejang, misalnya lapar, lelah, muntah, sakit kepala dan lain-lain. Dimana kejang dimulai dan bagaimana menjalarnya. Sesudahnya kejang perlu ditanyakan apakah penderita segera sadar, tertidur, kesadaran menurun, ada paralise, menangis dan sebagainya.
7) Riwayat penyakit sekarang yang menyertai
Apakah muntah, diare, trauma kepala, gagap bicara (khususnya pada penderita epilepsi), gagal ginjal, kelainan jantung, DHF, ISPA, OMA, Morbili dan lain-lain.
d. Riwayat penyakit dahulu
Sebelum penderita mengalami serangan kejang ini ditanyakan apakah penderita pernah mengalami kejang sebelumnya, umur berapa saat kejang terjadi untuk pertama kalinya. Apakah ada riwayat trauma kepala, radang selaput otak, OMA dan lain-lain. e. Riwayat penyakit keluarga
Adakah keluarga yang memiliki penyakit kejang demam seperti pasien ( 25 % penderita kejang demam mempunyai faktor turunan). Adakah anggota keluarga yang menderita penyakit saraf atau lainnya. Adakah anggota keluarga yang menderita penyakit seperti ISPA, diare atau oenyakit infeksi menular yang dapat mencetuskan terjadinya kejang demam.
f. Riwayat kehamilan dan persalinan
Kelainan ibu sewaktu hamil per trisemester, apakah ibu pernah mengalami infeksi atau sakit panas sewaktu hamil. Riwayat trauma perdarahan pervagina sewaktu hamil, penggunakan obat-obatan maupun jamu selama hamil. Riwayat persalinan ditanyakan apakah sukar, spontan atau dengan tindakan (forcep/ vakum), perdarahan ante partum, asfiksia dan lain-lain. Keadaan selama neonatal apakah bayi panas, diare, muntah, tidak mau netek dan kejang-kejang.
g. Riwayat imunisasi
Jenis imunisasi yang sudah didapatkan dan yang belumditanyakan serta umur mendapatkan imunisasi dan reaksi dari imunisasi. Pada umumnya setelah mendapat imunisasi DPT efek sampingnya adalah panas yang dapat menimbulkan kejang.
h. Riwayat perkembangan
Ditanyakan kemampuan perkembangan meliputi:
Personal sosial (kepribadian/ tingkah laku sosial): berhubungan dengan kemampuan mandiri, bersosialisasi, dan berinteraksi dengan lingkungannya.
Motorik halus: berhubungan dengan kemampuan anak untuk mengamati sesuatu, melakukan gerakan yang melibatkan bagian-bagian tubuh tertentu saja dan dilakukan otot-otot kecil dan memerlukan koordinasi yang cermat, misalnya menggambar, memegang suatu benda dan lain-lain.
Motorik kasar: berhubungan dengan pergerakan dan sikap tubuh. Bahasa: kemampuan memberikan respon terhadap suara, mengikuti perintah dan berbicara spontan.
i. Riwayat sosial
Untuk mengetahui perilaku anak dan keadaan emosionalnya perlu dikaji siapakah yang mengasuh anak. Abgaimana hubungan dengan anggota keluarga dan teman sebayanya.
j. Pola fungsional
Ditanyakan keadaan sebelum dan selama sakit. 1. Pola persepsi dan tatalaksanaan hidup sehat
Gaya hidup yang berkaitan denga kesehatan, pengetahuan tentang kesehatan, pencegahan dan kepatuhan pada setiap perawatan dan tindakan medis.
Bagaimana pandangan tehadap penyakit yang diderita, pelayanan kesehatan yang diberikan, tindakan apabila anggota keluarga yang sakit, penggunaan obat-obatan pertolongan pertama.
2. Pola nutrisi
Untuk mengetahui asupan kebutuhan gizi anak, ditanyakan bagaimana kualitas dan kuantitas dari makanan yang dikonsumsi oleh anak, makanan apa saja yang disukai dan yang tidak, bagaimana selera makan anak, berapa kali minum, jenis dan jumlahnya per hari.
3. Pola eliminasi
BAK : ditanyakan frekuensinya, jumlahnya, secara makroskopis ditanyakan bagaimana warna, bau, adan akaha terdapat darah, serta ditanyakan apakah disertai nyeri saat anak kencing.
BAB : ditanyakan kapan wkatu BAB, teratur atau tidak, bagaimana konsistensinya lunak, keras, cair atau berlendir.
4. Pola aktivitas dan latihan
Apakah anak senang bermain sendiri atau dengan teman sebayanya, berkumpul dengan keluarga sehari berapa jam, aktivitas apa yang disukai.
5. Pola tidur/ istirahat
Berapa jam sehari tidur, berangkat tidur jam berapa. Bangun tidur jam berapa, kebiasaan sebelum tidur, serta bagaimana dengan tidur siang.
Data obyektif
1. Pemeriksaan Umum
Pertama kali perhatikan keadaan umum vital : tingkat kesadaran, tekanan darah, respirasi, nadi dan suhu. Pada kejang demam sederhana akan didapatkansuhu tinggi sedang kesadaran setelah kejang akan kembali normal seperti sebelum kejang tanpa kelainan neurologi.
2. Pemeriksaan fisik a. Kepala
Adakah tanda-tanda mikro atau makrosepali, adakah dispersi bentuk kepala, apakah tanda-tanda kenaikan tekanan intrakranial, yaitu ubun-ubun besar cembung, bagaimana keadaan ubun-ubun besar menutup atau belum.
b. Rambut
Dimulai warna, kelebatan, distribusi serta karakteristiklain rambut. Pasien dengan malnutrisi energi protein mempunyai rambut yang jarang, kemerahan seperti rambut jagung dan mudah dicabut tanpa menyebabkan rasa sakit pada pasien
c. Muka/ Wajah
Paralisis fasialis menyebabkan asimetri wajah; sisi yang paresis tertinggal bila anak menangis atau tertawa, sehingga wajah tertarik ke sisi sehat. Adakah tanda rhisus sardonicus, opistotonus, trimus, apakah ada gangguan nervus cranial.
d. Mata
Saat serangan kejang terjadi dilatasi pupil, untuk itu periksa pupil dan ketajaman penglihatan. Bagaimana keadaan sklera, konjungtiva.
e. Telinga
Periksa fungsi telinga, kebersihan telinga serta tanda-tanda adanya infeksi seperti pembengkakan dan nyeri di daerah belakang telinga, keluar cairan dari telinga, berkurangnya pendengaran.
f. Hidung
Adakah ada pernafasan cuping hidung, polip yang menyumbat jalan nafas, apakah keluar sekret, bagaimana konsistennsinya, jumlahnya.
g. Mulut
Adakah tanda-tanda sardonicus, bagaimana keadaan lidah, adakah stomatitis, berapa jumlah gigi yang tumbah, apakah ada carries gigi.
h. Tanggorokan
Adakah tanda peradangan tonsil, adakah tanda-tanda infeksi faring.
i. Leher
Adakah tanda-tanda kaku kuduk, pembesaran kelenjar tyroid, adakah pembesaran vena jugularis.
j. Thorax
Pada infeksi amati bentuk dada klien, bagaimana gerak pernafasan, frekuensinya, irama, kedalaman, adakah retraksi dada. Pada auskultasi adakah suara nafas tambahan.
k. Jantung
Bagaimana keadaan dan frekuensi jantung serta iramanya, adakah bunyi tambahan, adakah bradicardi atau tachycardia.
l. Abdomen
Adakah distensi abdomen serta kekakuan otot pada abdomen, bagaimana turgor kulit dan peristaltik usus, adakah tanda meteorismus, adakah pembesaran lien dan hepar.
m. Kulit
Bagaimana keadaan kulit baik kebersihan maupun warnanya, apakah terdapat oedema, hemangioma, bagaimana keadaan turgor kulit.
n. Ekstremitas
Apakah terdapat kulit baik kebersihan maupun warnanya, apakah terdapat oedema, hemangioma, bagaimana keadaan turgor kulit.
o. Genetalia
Adakah kelainan bentuk oedema, sekret yang keluar dari vagina, tanda-tanda infeksi.
2. Diagnosa keperawatan
Menurut NANDA (NIC & NOC) (2009) masalah keperawatan yang mungkin ditegakkan pada kasus kejang demam, yaitu:
a. Hipertermi berhubungan dengan proses penyakit
b. Perfusi jaringan cerebral tidak efektif berhubungan dengan reduksi aliran darah ke otak
c. Bersihan jalan nafas tidak efektif berhubungan dengan produksi sekret berlebih
d. Ketidakseimbangan nutrisi kurang dari kebutuhan tubuh berhubungan dengan anoreksia
e. Resiko terhadap cidera berhubungan dengan aktivitas kejang f. Kurang pengetahuan orang tua tentang kondisi, prognosis,
penatalaksanaan dan kebutuhan pengobatan berhubungan dengan kurangnya informasi.
g. Ansietas berhubungan dengan ancaman atau perubahan pada status peran, fungsi peran, lingkungan, status kesehatan atau pola interaksi.
3. Intervensi Keperawatan
Rencana tindakan yang dilakukan menurut NANDA (NOC & NIC) (2009) dan Wilkinson (2007), antara lain:
a. Hipertermi berhubungan dengan efek langgsung dari sirkulasi endotoksin pada hipotalamus
1) Batasan karakteristik
Kenaikan suhu tubuh diatas rentang normal, serangan atau konvulsi (kejang), kulit memerah, pertambahan respirasi, takikardia, saat di sentuh tangan terasa hangat.
2) Tujuan : setelah dilakukan tindakan keperawatan suhu dalam rentang normal
Kriteria hasil:
a) Suhu tubuh dalam rentang normal b) Nadi dan respirasi dalam rentang normal
c) Tidak ada perubahan warna kulit dan tidak pusing 4) NIC: terperatur Regulation
Intervensi:
a) Monitor suhu minimal tiap 2 jam
b) Rencanakan monitor suhu secara kontinyu c) Monitor tanda-tanda hipertermi
d) Tingkatkan intake cairan dan nutrisi e) Monitor nadi dan respirasi
b. Perfusi jaringan cerebral tidak efektif berhubungan dengan reduksi aliran darah ke otak NANDA (NOC & NIC) (2009) Batasan karakteristik
Abonormalistas bicara, kelemahan ektremitas atau paralis, perubahan status mental, perubahan pada respon motorik, perubahan reaksi pupil, kesulitan untuk menelan, perubahan kebiasaan.
c. Tujuan: setelah dilakukan tindakan keperawatan selama proses keperawatan diharapkan suplai darah ke otak dapat kembali normal.
d. NOC: status sirkulasi Kriteria hasil:
a) Tekanan darah sistolik dalam batas normal b) Tekanan darah diastolle dalam batas normal c) Kekuatan nadi dalam batas normal
d) Tekanan vena sentral dalam batas normal e) Rata-rata tekanan darah dalam batas normal e. NIC I: monitor tanda-tanda vital
a) Monitor tekanan darah, nadi, suhu, respirasi rate b) Catat adanya fluktuasi tekanan darah
c) Monitor jumlah dan irama jantung d) Monitor bunyi jantung
e) Monitor TD pada saat klien berbaring, duduk, berdiri
NIC II: status Neurologis
a) Monitor tingkat kesadaran b) Monitor tingkat orientasi c) Monitor status tanda-tanda vital d) Monitor Gaslow Coma Scale
c. Bersihan jalan nafas tidak efektif berhubungan dengan produksi sekret berlebih, menurut NANDA (NOC & NIC) (2009) dan Wilkinson (2007)
1) Batasan karakteristik
Dispneu, penurunan suara nafas, ortopneu,sianosis, kelainan suara nafas (ronchi, rales, whezing), kesulitan
berbicara, batuk, mata melebar, produksi sputum, gelisah, perubahan frekuensi dan irama nafas.
2) Tujuan: setelah dilakukan tindakan keperawatan diharapkan bersihan jalan nafas kembali fektif.
3) NOC: respiratory status: Airway patency Kriteria hasil:
a) Mendemonstrasikan batuk efektif dan suara nafas yang bersih
b) Menunjukkan jalan nafas yang paten c) Mampu mengeluarkan sputum
d) Mampu mengidentifikasikan dan mencegah faktor penghambat jalan nafas.
4) NIC: Airway Management Intervensi:
a) Posisikan pasien untuk memaksimalkan ventilasi b) Lakukan fisioterapi dada bila perlu
c) Keluarkan sekret dengan batuk efektif atau suction d) Auskultasi suara nafas, catat adanya suara nafas
tambahan
e) Monitor respirasi dan status O2 f) Berikan bronkodilator bila perlu
d. Ketidakseimbangan nutrisi kurang dari kebutuhan tubuh berhubungan dengan anoreksia, menurut NANDA (NOC & NIC) (2009) dan Wilkinson (2007)
1) Batasan karakteristik
Berat badan 20% atau lebih dibawah ideal, membran mukosa dan konjungtiva pucat, tonus otot jelek, kelemahan otot yang digunakan untuk menelan atau mengunyah, dilaporkan atau fakta adanya kekurangan makanan, kram pada abdomen, nyeri abdominal dengan atau tanpa patologi, luka, inflamasi pada rongga mulut.
2) Tujuan: setelah dilakukan tindakan keperawatan tentang terapi nutrisi diharapkan kebutuhan nutrisi terpenuhi
3) NOC: Status nutrisi Kriteria hasil:
a) Lsporksn nutrisi adekuat
b) Masukan makanan dan cairan adekuat c) Energi adekuat
d) Massa tubuh normal e) Ukuran biokimia normal 4) NIC: Terapi Nutrisi
Intervensi:
a) Monitor msksnsn/ cairan yang dicerna dan hitung masukan kalori tiap hari.
b) Tentukan makanan kesukaan dengan mempertimbangkan budaya dan keyakinannya
c) Tentukan kebutuhan pemberian makan melalui NGT d) Dorong pasien untuk memilih makanan yang lunak e) Dorong masukan makanan tinggi kalsium
e. Resiko terhadap cidera berhubungan dengan aktivitas kejang, menurut NANDA (NOC & NIC) (2009) dan Wilkinson (2007) 1) Tujuan: setelah dilakukan tindakan keperawatan selama proses
keperawatan diharapkan resiko cedera dapat dihindari 2) NOC: Pengendalian Resiko
Krtiteria hasil:
a) Pengetahuan tentang resiko
b) Monitor lingkungan yang dapat menjadi resiko c) Kembangkan strategi efektif pengendalian resiko
d) Penggunaan sumber daya masyarakat untuk pengendalian resiko
3) NIC: Mencegah Jatuh Intervensi:
a) Identifikasi faktor kognitif atau psikis dari pasien yang dapat menjadikan potensial jatuh dalam setiap keadaan
b) Identifikasi karakteristik dari lingkungan yang dapat menjadikan potensial jatuh
c) Monitor cara berjalan, keseimbangan dan tingkat kelelahan dengan ambulasi
d) Instruksikan pada pasien untuk memanggil asisten jika akan bergerak
f. Kurang pengetahuan orang tua tentang kondisi, prognosis, penatalaksanaan dan kebutuhan pengobatan berhubungan dengan kurangnya informasi, menurut NANDA (NOC & NIC) (2009) dan Wilkinson (2007)
1) Batasan karakteristik
Keterbatasan kognitif, interpretasi terhadap informasi yang salah,kurangnya keinginan mencari informasi, tidak mengetahui sumber informasi
2) Tujuan: Setelah dilakukan tindakan keperawatan keluarga mengerti tentang kondisi pasien.
3) NOC: Knowledge: diease process Kriteria hasil:
a) Keluarga menyatakan pemahaman tentang penyakit kondisi prognosis dan program pengobatan.
b) Keluarga mampu melaksanakan prosedure yang dijelaskan secara benar.
c) Keluarga mampu menjelaskan kembali apa yang dijelaskan perawat/ tim kesehatan lainnya.
4) NIC: Mengajarkan Proses Penyakit Intervensi:
a) Berikan penilaian tentang penyakit pengetahuan pasien tentang proses penyakit yang spesifik.
b) Jelaskan patofisiologi dari penyakit dan bagaimana hal ini berhubungan dengan anatomi fisiologi dengan cara yang tepat.
c) Gambarkan tanda dan gejala yang biasa muncul pada penyakit, dengan cara yang tepat.
d) Identifikasikan kemungkinan dengan cara yang tepat. g. Ansietas berhubungan dengan ancaman atau perubahan pada
status peran, fungsi peran, lingkungan, status kesehatan atau pola interaksi.
1) Batasan karakteristik
Gelisah, insomnia, resah, ketakutan, sedih, fokus pada diri, kekhawatiran, cemas.
2) Tujuan: Setelah dilakukan tindakan keperawatan diharapkan cemas teratasi.
3) NOC: Anxiety control Kriteria hasil:
b) Menyingkirkan tanda kecemasan c) Monitor kecemasan personal
d) Mencari informasi untuk mengurangi kecemasan
e) Menggunakan teknik relaksasi untuk menurunkan kecemasan
4) NIC: Pengurangan cemas Intervensi:
a) Gunakan pendekatan yang menenangkan
b) Pada saat ansietas berat, damping pasien, bicara dengan tenang, dan berikan ketenangan serta rasa nyaman
c) Jelaskan semua prosedure dan apa yang dirasakan selama prosedure
d) Beri dorongan kepada pasien untuk mengungkapkan secara verbal pikiran dan perasaan untuk mengeksternalkan ansietas
e) Dampingi pasien (misalnya, selama prosedure) untuk meningkatkan keamanan dan mengurangi rasa takut
f) Sediakan pengalihan melalui telivisi, radio, permainan, serta terapi okupasi untuk menurunkan ansietas dan memperluas focus
g) Berikan penguatan positif ketika pasien mampu meneruskan aktifitas sehari-hari dan aktifitas kainnya meskipun mengalami ansietas
h) Yakinkan kembali pasien melalui sentuhan, dan sikap empatik secara verbal dan non verbal secara bergantian i) Singkirkan sumber-sumber ansietas jika memungkinkan j) Sediakan aktivitas untuk menurunkan ketegangan k) Berusaha memahami keadaan pasien dan keluarga
l) Temani pasien untuk mendukung keamanan dan menurunkan rasa takut.