BAB II
TINJAUAN PUSTAKA
2.1 Personal Hygiene dalam Perawatan Pasien 2.1.1 Pengertian Personal Hygiene
Menurut Potter dan Perry (2005), personal hygiene adalah suatu tindakan
untuk memelihara kebersihan dan kesehatan seseorang untuk kesejahteraan fisik
dan psikis. Kurang perawatan diri adalah kondisi dimana seseorang tidak mampu
melakukan perawatan kebersihan untuk dirinya.
Secara umum, hygiene pasien yang baik telah dianggap sebagai komponen
penting untuk mencegah penyebaran penyakit. Kulit merupakan pertahanan
pertama melawan penyakit dan terdapat bukti bahwa menjaga kebersihan kulit
dapat mengurangi jumlah mikroorganisme, misalnya bakteri yang dapat
menyebabkan penyebaran infeksi. Manfaat lain bagi pasien yang harus
dipertimbangkan yaitu terlihat dan merasa bersih sangat penting bagi perasaan
kesejahteraan dan kepercayaan diri pasien dalam berinteraksi sosial (Dingwall,
2013).
2.1.2 Macam-Macam Personal Hygiene
Menurut Potter dan Perry (2005), macam-macam personal hygiene dan
adalah :
1. Mandidapat menghilangkan mikroorganisme dari kulit serta sekresi tubuh,
menghilangkan bau tidak enak, memperbaiki sirkulasi darah ke kulit, dan
membuat pasien merasa lebih rileks dan segar.
2. Hygiene mulut membantu mempertahankan status kesehatan mulut, gigi,
makanan, plak, bakteri, memasase gusi, dan mengurangi ketidaknyamanan
yang dihasilkan dari bau dan rasa yang tidak nyaman.
3. Perawatan mata, hidung, dan telinga merupakan perhatian khusus
diberikan untuk membersihkan mata, hidung, dan telinga selama pasien
mandi.
4. Perawatan rambut yaitu menyikat, menyisir dan bersampo merupakan
dasar hygiene rambut untuk semua pasien. Pasien akan memiliki rambut
dan kulit kepala yang bersih dan sehat, pasien akan mencapai rasa nyaman
dan harga diri, dan pasien dapat berpartisipasi dalam melakukan praktik
perawatan rambut.
5. Perawatan kaki dan kuku kaki menjaga kebersihan kuku penting dalam
mempertahankan personal hygiene karena berbagai kuman dapat masuk
kedalam tubuh melalui kuku.
6. Perawatan genitalia merupakan bagian dari mandi lengkap. Pasien yang
paling butuh perawatan genitalia yang teliti adalah pasien yang beresiko
terbesar memperoleh infeksi.
2.2 Kewaspadaan Universal dalam Perawatan Pasien
Menurut Depkes RI (2000) dalam Zuidah (2007) Kewaspadaan Universal
yaitu suatu pedoman yang ditetapkan oleh Centers for Disease Control (CDC)
yang merupakan pedoman untuk meningkatkan pengetahuan dan keterampilan
petugas kesehatan dalam memenuhi standar pencegahan infeksi guna
meminimalkan resiko penularan penyakit kepada pasien dan diri mereka sendiri.
Petugas kesehatan mempunyai peran besar dalam rantai transmisi infeksi.
telah mengkampanyekan program keselamatan pasien salah satunya adalah
menurunkan risiko.Kegagalan untuk melakukan kebersihan dan kesehatan tangan
yang tepat dianggap sebagai sebab utama infeksi nosokomial yang menular di
pelayanan kesehatan dan penyebaran mikroorganisme multiresisten dan telah
diakui sebagai kontributor yang penting terhadap timbulnya wabah (Tietjen,
2004).
Menurut Septiari (2012), Kewaspadaan Universal meliputi :
1. Cuci tangan, setelah menyentuh darah, cairan tubuh, sekresi dan bahan
terkontaminasi, segera melepas sarung tangan, dan diantara sentuhan
dengan pasien.
2. Sarung tangan, apabila kontak dengan darah, cairan tubuh, sekresi dan
bahan yang terkontaminasi, apabila kontak dengan selaput lendir dan
kulit terluka.
3. Masker, kacamata dan masker muka untuk mengantisipasi apabila
terkena, melindungi selaput lendir mata, hidung, dan mulut pada saat
kontak dengan darah, dan cairan tubuh.
4. Baju pelindung untuk melidungi kulit dari kontak dengan darah, dan
cairan tubuh, dan mencegah pakaian tercemar selama tindakan klinik
yang dapat berkontak langsung dengan darah atau cairan tubuh.
5. Tangani kain tercemar, cegah dari sentuhan kulit atau selaput lendir,
jangan melakukan prabilas kain yang tercemar di area perawatan
6. Peralatan perawatan pasien, tangani peralatan yang tercemar dengan
baik untuk mencegah kontak langsung dengan kulit atau selaput lendir
dan mencegah kontaminasi pada pakaian serta lingkungan.
7. Pembersihan lingkungan yaitu perawatan rutin, pembersihan dan
desinfeksi peralatan, dan kelengkapan dalam ruang perawatan pasien.
8. Instrumen tajam, hindari memasang kembali jarum bekas, hindari
melepas jarum bekas dari semprit habis pakai, hindari
membengkokkan, mematahkan atau memanipulasi jarum bekas dengan
tangan.
9. Resusitasi pasien, usahakan gunakan kantong resusitasi atau alat
ventilasi yang lain untuk menghindari kontak langsung mulut dalam
resusitasi mulut ke mulut.
10. Penempatan pasien yaitu tempatkan pasien yang mengontaminasi
lingkungan dalam ruang pribadi atau ruang isolasi.
2.3 Rumah Sakit
2.3.1 Pengertian Rumah Sakit
Di Indonesia Rumah Sakit sebagai salah satu bagian sistem pelayanan
kesehatan secara garis besar memberikan pelayanan untuk masyarakat berupa
pelayanan kesehatan mencakup pelayanan medik, pelayanan penunjang medik,
rehabilitasi medik, dan pelayanan perawatan, pelayanan tersebut dilaksanakan
melalui unit gawat darurat, unit rawat jalan, dan unit rawat inap (Septiari, 2012).
Menurut Azwar (2010), jika ditinjau dari kemampuan yang dimiliki,
1. Rumah Sakit kelas A
Rumah Sakit kelas A adalah Rumah Sakit yang mampu memberikan
pelayanan kedokteran spesialis dan subspesialis luas. Oleh Pemerintah,
Rumah Sakit Kelas A ini telah ditetapkan sebagai tempat pelayanan rujukan
tertinggi (top referral hospital) atau disebut pula sebagai Rumah Sakit Pusat.
2. Rumah Sakit kelas B
Rumah Sakit adalah Rumah Sakit yang mampu memberikan pelayanan
kedokteran spesialis luas dan subspesialis terbatas. Direncanakan Rumah
Sakit kelas B didirikan disetiap ibukota Propinsi (provincial hospital) yang
menampung pelayanan rujukan dari Rumah Sakit Kabupaten.
3. Rumah Sakit kelas C
Rumah Sakit kelas C adalah Rumah Sakit yang mampu memberikan
pelayanan kedokteran spesialis terbatas. Pada saat ini ada empat macam
pelayanan spesialis ini yang disediakan yakni pelayanan penyakit dalam
pelayanan bedah, pelayanan kesehatan anak serta pelayanan kebidanan dan
kandungan.
4. Rumah Sakit kelas D
Rumah Sakit kelas D adalah Rumah Sakit yang bersifat transisi karena pada
saat akan ditingkatkan menjadi Rumah Sakit kelas C. Pada saat ini
kemampuan Rumah Sakit D hanyalah memberikan pelayanan kedokteran
umum dan kedokteran gigi.
5. Rumah Sakit kelas E
Rumah Sakit kelas E adalah Rumah Sakit khusus (special hospital) yang
ini banyak Rumah Sakit kelas E yang telah ditemukan. Misalnya Rumah
Sakit jiwa, Rumah Sakit kusta, Rumah Sakit paru, Rumah Sakit kanker,
Rumah Sakit jantung, Rumah Sakit ibu dan anak serta sebagainya yang
seperti ini.
2.3.2 Pelayanan Rawat Inap
Pelayanan rawat inap merupakan salah satu unit pelayanan di Rumah Sakit
yang memberikan pelayanan secara komprehensif untuk membantu
menyelesaikan masalah yang dialami oleh pasien, dimana unit rawat inap
merupakan salah satu revenew centerRumah Sakit sehingga tingkat kepuasan
pelanggan atau pasien bisa dipakai sebagai salah satu indikator mutu pelayanan
(Nursalam, 2001).
Rawat inap adalah pelayanan kesehatan perorangan yang meliputi
observasi, pengobatan, keperawatan, rehabilitasi medik dengan menginap di ruang
rawat inap pada sarana kesehatan Rumah Sakit pemerintah dan swasta, serta
puskesmas dan rumah bersalin yang oleh karena penyakitnya penderita harus
menginap dan mengalami tingkat transformasi, yaitu pasien sejak masuk ruang
perawatan hingga pasien dinyatakan boleh pulang (Muninjaya, 2004).
2.3.3 Sanitasi Rumah Sakit
Menurut Santoso (2015), sanitasi Rumah Sakit dianggap hanyalah upaya
pemborosan dan tidak berkaitan langsung dengan pelayanan kesehatan di Rumah
Sakit, sehingga seringkali kurangnya dana pembangunan dan pemeliharaan
Contohnya banyak Rumah Sakit besar yang tidak memiliki fasilitas pengolahan
air limbah dan sarana pembakar sampah (incinerator) serta fasilitas cuci tangan
yang tidak memadai atau sistem pembuangan sampahnya tidak saniter. Apabila
hal ini dibiarkan akan dapat membahayakan masyarakat, baik berupa terjadinya
infeksi silang di Rumah Sakit maupun pengaruh buruk terhadap lingkungan dan
masyarakat luas.
Sanitasi Rumah Sakit merupakan upaya pengawasan berbagai faktor
lingkungan fisik, kimia, dan biologis di Rumah Sakit yang menimbulkan atau
mengakibatkan pengaruh buruk pada kesehatan jasmani, rohani dan kesejahteraan
sosial bagi petugas, penderita, pengunjung dan masyarakat sekitar Rumah Sakit
(Santoso, 2015).
2.3.3.1 Tujuan Sanitasi Rumah Sakit
Menurut Santoso (2015), tujuan sanitasi Rumah Sakit memiliki tujuan
umum dan tujuan khusus :
a. Tujuan umum sanitasi Rumah Sakit yaitu terciptanya atau terwujudnya
kondisi lingkungan Rumah Sakit yang memenuhi persyaratan sanitasi dan
menjamin dalam pencegahan infeksi nosokomial dan membantu proses
pengobatan serta penyembuhan penderita.
b. Tujuan khusus sanitasi Rumah Sakit yaitu diperoleh tingkat sanitasi yang
baik, diperoleh tingkat pemelihara aspek rumah tangga di Rumah Sakit secara
optimal, perawatan berbagai aspek khusus sanitasi Rumah Sakit,
terselenggara proses dekontaminasi, desintesis, sterilisasi, dan terawasi
2.3.3.2 Fasilitas Sanitasi Rumah Sakit
Menurut Darmadi (2008), sebagian besar dari upaya pencegahan dan
pengendalian infeksi di ruangan/bangsal perawatan, keberadaan fasilitas sanitasi
penting sekali, terutama dalam mengelola ruangan/bangsal perawatan.
1. Kamar mandi dan WC penderita.
a. Jumlah ditentukan oleh jumlah tempat tidur dalam ruangan/bangsal, yaitu
setiap 15 tempat tidur diperlukan 1 kamar mandi atau WC.
b. Kamar mandi dan WC harus terpisah.
c. Lokasinya pada salah satu ujung ruangan atau bangsal.
2. Kamar mandi dan WC untuk petugas/keluarga penderita (penunggu) yaitu
lokasinya terpisah dengan kamar mandi dan WC penderita.
3. Tempat cuci tangan atau wastafel di tempatkan pada lokasi yang tepat.
4. Gudang tempat menyimpan alat-alat sanitasi, lokasi dekat dengan tempat
kegiatan administrasi.
5. Wadah atau kontainer sampah dan limbah, prosedur dan tindakan medis
maupun keperawatan akan menghasilkan sampah dan limbah, yaitu: sampah
domestik, sampah medis, dan klinis medis. Setiap jenis sampah dan limbah
ini harus ditampung dalam kontainer yang berbeda-beda.
6. Air bersih, kebutuhan air bersih harus terpenuhi serta lancar dan ini dapat
dibuktikan melalui air yang keluar dari kran-kran yang ada di wastafel,
2.3.3.3 Fasilitas Sanitasi Rumah Sakit Berdasarkan Permenkes RI Nomor 1204/Menkes/SK/X/2004
1. Penyediaan Air Minum dan Air Bersih
Harus tersedia air minum sesuai dengan kebutuhan, tersedia air bersih
minimum 500 liter/tempat tidur/hari, air minum dan air bersih tersedia pada setiap
kegiatan yang membutuhkan secara berkesinambungan.
Jumlah kebutuhan air bersih ditetapkan berdasarkan jumlah pasien, hal
ini dipakai sebagai perencanaan dan pengembangan pelayanan kesehatan yaitu
harus tersedia air bersih sesuai kebutuhan dan memenuhi syarat sesuai dengan
Keputusan Menteri Kesehatan Republik Indonesia Nomor
416/Menkes/PER/IX/1990 tentang syarat-syarat dan pengawasan kualitas air
bersih. Jumlah atau kuantitas air bersih tergantung pada kelas dan berbagai
pelayanan yang ada di Rumah Sakit makin banyak pelayanan yang ada di rumah
sakit, semakin besar jumlah kebutuhan atau jumlah yang umum dipakai untuk
kebutuhan di Rumah Sakit.
2. Fasilitas Toilet dan Kamar Mandi
Harus selalu terpelihara, dalam keadaan bersih, lantai terbuat dari bahan
yang kuat, kedap air, tidak licin, berwarna terang dan mudah dibersihkan. Pada
setiap unit ruangan harus tersedia toilet (jamban, peturasan dan tempat cuci
tangan) tersendiri. Pembuangan air limbah dari toilet dan kamar mandi dilengkapi
dengan penahan bau (water seal). Letak toilet dan kamar mandi tidak
berhubungan langsung dengan dapur dan ruang perawatan, harus terpisah toilet
3. Pengelolaan Limbah Padat
Limbah padat adalah semua limbah yang berbentuk padat sebagai akibat
kegiatan yang terdiri dari limbah medis padat dan non medis. Limbah medis padat
terdiri dari limbah infeksius, limbah patologi, limbah benda tajam, limbah
farmasi, limbah sitotoksis, limbah kimiawi dan limbah radioaktif.
Mengelola sampah secara aman, sehingga tidak membahayakan
kesehatan petugas, pasien, pengunjung, masyarakat dan lingkungan disekitarnya.
Misalnya sampah medis harus dimusnahkan dalam incinerator dan sampah
domestik harus diangkut oleh petugas Dinas kebersihan setiap hari.
Pengelolaan sampah yang aman harus diselenggarakan dengan cara
menyediakan wadah sebagai berikut :
a. Wadah harus kuat dan tidak mudah rusak
b. Tersedia lokasi atau tempat pengumpulan sampah sementara.
c. Sampah harus dipisahkan sesuai dengan jenisnya kedalam kantong plastik
dengan lambang dan warna yang telah ditetapkan.
d. Tempat sampah harus tersedia 1 (satu) buah di setiap ruangan dan setiap
radius 10 meter serta setiap jarak 20 meter pada ruang tunggu dan ruang
terbuka.
e. Lokasi atau tempat sampah sementara harus mudah dikosongkan, tidak
terbuat dari beton permanen, terletak di lokasi yang mudah dijangkau
kenderaan pengangkut sampah dan harus dikosongkan minimal satu kali
f. Sampah infeksius harus dimusnahkan dengan incinerator dalam suhu
10000°C. Sampah farmasi atau obat-obatan yang kadaluarsa atau rusak
harus dikembalikan kepada distributor.
g. Tempat sampah medis dan non medis harus mememenuhi syarat yaitu
tidak mudah berkarat, kedap air, bertutup, mudah dibersihkan dan mudah
dikosongkan.
h. Pengangkutan sampah dimulai dari mengambil sampah di tempat
penampungan yang ada pada setiap ruangan kemudian dibawa dan
dikumpulkan di TPS. Alat yang digunakan harus terpisah antara sampah
medis dan non medis.
i. Alat untuk mengangkut sampah dapat berupa gerobak atau trolly dengan
syarat permukaan bagian dalam harus rata dan kedap air, mudah
dibersihkan, mudah diisi dan dikosongkan.
Sampah yang akan diangkut oleh Dinas Kebersihan dikumpulkan pada
tempat penampungan sampah sementara dengan ketentuan mudah dijangkau oleh
kendaraan pengangkut sampah, tidak menjadi tempat bersarangnya tikus dan
serangga, jauh dari ruang perawatan dan dapur serta bebas dari kemungkinan
adanya banjir.
4. Pengelolaan Limbah Cair
a. Pengolahan Pendahuluan
Proses ini dilakukan dengan cara pembersihan agar mempercepat dan
memperlancar proses selanjutnya. Kegiatan berupa pengambilan benda
terapung dan pengambilan benda yang mengendap seperti pasir. Tahap ini
air limbah melalui saringan kasar sehingga benda-benda besar bisa
diambil.
b. Pengolahan Pertama
Pengolahan ini bertujuan untuk memisahkan lemak dan minyak yang
timbul dipermukaan kemudian dipisahkan untuk diambil. Kemudian air
yang telah dipisahkan dari benda-benda yang terapung dan minyak seperti
di atas dialirkan ke bak pengolahan kedua.
c. Pengolahan Kedua
Pengolahan ini dirancang untuk menguraikan bahan organik seperti yang
terkandung dalam ekskreta, limbah dapur, sabun dan deterjen melalui
mikroorganisme. Umumnya pengolahan ini bersifat aerob karena bakteri
membutuhkan oksigen untuk dapat menguraikan limbah.
d. Pengolahan Ketiga
Pengolahan ini digunakan apabila pada pengolahan petama dan kedua
masih banyak terdapat zat yang berbahaya untuk itu diperlukan
pengolahan secara khusus sesuai dengan kandungan zat yang ada di air
limbah.
e. Pembunuhan Bakteri
Pengolahan ini bertujuan untuk mengurangi atau membunuh bakteri
mikroorganisme patogen yang ada di air limbah contoh yang sering
digunakan adalah klorin yang dapat mematikan bakteri dengan cara
merusak atau menginaktifkan enzim utama sehingga terjadi kerusakan
f. Pengolahan Lanjut
Dari tahap pengolahan yang sudah dilakukan di atas maka hasilnya adalah
berupa lumpur yang perlu dilakukan pengolahan secara khusus agar dapat
dimanfaatkan untuk keperluan lain.
5. Pengelolaan Tempat Pencucian Linen (Laundry)
a. Suhu pencucian 700°C dalam waktu 25 menit atau 950°C dalam 10 menit.
b. Ditempat laundry tersedia air bersih dengan air yang memadai, air panas
untuk desinfeksi dan desinfektan.
c. Peralatan cuci diletakkan dekat dengan saluran pembuangan air limbah.
d. Tersedia ruangan dan mesin cuci yang terpisah untuk linen infeksius dan
non infeksius.
e. Dilengkapi saluran air limbah tertutup dilengkapi dengan pengolahan awal
sebelum dialirkan ke IPAL.
f. Tersedia ruang terpisah sesuai kegunaannya misalnya ruang linen kotor,
ruang linen bersih, ruang perlengkapan kebersihan, ruang perlengkapan
cuci, ruang kereta linen, kamar mandi dan ruang pengering.
g. Perlakuan yang ada yaitu pemilahan antara bahan infeksius dan non
infeksius, menghitung dan mencatat linen di ruangan, menimbang berat
linen sesuai kapasitas mesin cuci, deterjen dan desinfektan. Membersihkan
linen kotor dari tinja, urin, darah, muntahan dan merendam dengan
desinfektan. Kemudian mencuci berdasarkan tingkat kekotorannya.
Dilanjutkan pengeringan, penyetrikaan dan penyimpanan sesuai jenisnya
APD dan dilakukan pemeriksaan kesehatan secara berkala dan immunisasi
Hepatitis
6. Pengendalian serangga, tikus dan binatang pengerat lainnya
Pencegahan dengan pemberantasan sarang nyamuk dengan 3M
(mengubur, menguras, menutup), pembuangan air limbah dalam saluran tertutup,
pembersihan tanaman sekitar agar tidak menjadi tempat perindukan nyamuk,
pemasangan kawat kasa di seluruh ruangan. Menyimpan bahan makanan dan
minuman secara tertutup, pengelolaan sampah yang baik, menutup lubang atau
celah agar kecoa tidak masuk ke ruangan. Melakukan penutupan saluran terbuka,
lubang di dinding, plafon, pintu dan jendela agar tikus tidak masuk. Agar binatang
pengganggu lain tidak masuk perlu melakukan pengelolaan makanan dan
pengelolaan sampah dengan baik.
7. Dekontaminasi dengan disenfeksi dan sterilisasi
Desinfeksi adalah proses menurunkan jumlah mikroorganisme penyebab
penyakit atau yang berpotensi patogen dengan cara fisika atau kimiawi. Proses
disnfeksi harus didahului dengan proses dekontaminasi atau pencucian yang
memadai dengan menghilangkan sebagian besar kuman yang terdapat pada
permukaan benda. Sedangkan sterilisasi adalah suatu proses perlakuan terhadap
bahan atau barang dimana pada akhir proses tidak dapat ditunjukkan adanya
2.4 Perawat dan Bidan
2.4.1 Pengertian Perawat dan Bidan
Perawat merupakan salah satu profesi pelayanan kesehatan yang
tersediadalam 24 jam sehari untuk mengkoordinasi perawatan kompleks
yang dibutuhkan oleh klien atau pasien (Potter & Perry, 2005).
Bidan adalah seorang yang telah mengikuti dan menyelesaikan
pendidikan bidan yang telah diakui pemerintah dan lulus ujian sesuai
dengan persyaratan yang telah berlaku, dicatat (registrasi), diberi izin
secara sah untuk menjalankan praktek (Nazriah, 2009).
2.4.2 Karakteristik Perawat dan Bidan
Dalam Penelitian Ismael (2009), karakteristik merupakan salah satu aspek
kepribadianyang menggambarkan suatu susunan batin manusia yang nampak pada
kelakuan dan perbuatan.
Dalam penelitian ini, karakteristik yang diteliti adalah usia, tingkat
pendidikan, dan lama bekerja.
a. Usia
Usia perawat secara garis besar menjadi indikator dalam kedewasaan
dalam setiap pengambilan keputusan yang mengacu pada setiap pengalamannya.
Karakteristik seorang perawat berdasarkan umur sangatberpengaruh terhadap
kinerja dalam praktik keperawatan, dimana semakin tuau mur perawat maka
dalam menerima sebuah pekerjaan akan semakin bertanggung jawab dan
b. Tingkat Pendidikan
Perawat atau bidan dengan pendidikan yang cukup baikakan melakukan
praktik keperawatan atau kebidanan yang efektif dan efisien yang selanjutnyaakan
menghasilkan pelayanan kesehatan yang bermutu tinggi. Tingkat pendidikan yang
cukup akan memberikan kontribusi terhadap praktik keperawatan. Tingkat
pendidikan seorang perawat atau akan mempengaruhi dasar pemikiran dibalik
penetapan standar keperawatan (Smet, 2004).
Menurut Hasibuan (2005) mengungkapkan bahwa pengetahuanyang
didapatkan seseorang dalam pendidikan merupakan pengalaman yang berfungsi
untuk mengembangkan kemampuan dan kualitas keperibadian seseorang.
Semakin tinggi pendidikan seseorang, maka semakin besar pula keinginan untuk
memanfaatkan pengetahuan dan keterampilan. Pendidikan berpengaruh terhadap
pola pikir individu, sedangkan pola pikir berpengaruh terhadap perilaku
seseorang, dengan kata lain pola pikir seseorang yang berpendidikan rendah akan
berbeda dengan pola pikir seseorang yang berpendidikan tinggi. Pendidikan
keperawatan mempunyai pengaruh besar terhadap kualitas pelayanan
keperawatan.
c. Lama Bekerja
Lama bekerja adalah lama seorang perawat yang bekerja di Rumah
Sakitdari mulai awal bekerja sampai saat selesai seorang perawat atau bidan
berhenti bekerja. Semakin lama masa kerja seseorang dalam bekerja maka
semakin banyak pengetahuan dan pengalaman yang dimilikinya, hal ini dapat
dapat diketahui dari mulai awal perawat bekerja sampai saat berhenti atau masa
sekarang saat masih bekerja di Rumah Sakit (Smet, 2004).
Menurut Ismael (2009) menyimpulkan bahwa makin lama kinerja kerja
seseorang maka akan semakin terampil dan pengalaman menghadapi masalah
dalam pekerjaannya.
2.5 Infeksi Nosokomial
2.5.1 Pengertian Infeksi Nosokomial
Nosokomial berasal dari bahasa Yunani, dari kata nosos yang artinya
penyakit, dan komeo yang artinya merawat. Nosokomion berarti tempat untuk
merawat atau Rumah Sakit. Jadi infeksi nsokomial dapat diartikan sebagai infeksi
yang diperoleh atau terjadi di Rumah Sakit (Darmadi,2008).
Infeksi nosokomial adalah kejadian infeksi yang didapat atau timbul pada
waktu pasien berada dirawat di Rumah Sakit, akibatnya dapat menjadi penyebab
langsung kematian, pasien dirawat lebih lama dan pasien membayar lebih mahal
(Sabarguna, 2009).
Rumah Sakit sebagai tempat pengobatan, juga merupakan sarana
pelayanan kesehatan yang dapat menjadi sumber infeksi dimana orang sakit
dirawat. Infeksi nosokomial dapat terjadi pada penderita, tenaga kesehatan, dan
juga setiap orang yang datang ke Rumah Sakit. Infeksi yang ada di pusat
pelayanan kesehatan ini dapat ditularkan atau diperoleh melalui petugas
kesehatan, orang sakit, pengunjung yang berstatus karrier atau karena kondisi di
2.5.2 Batasan Infeksi Nosokomial
Menurut Septiari (2012), suatu infeksi pada penderita baru bisa dinyatakan
sebagai infeksi nosokomial apabila memenuhi beberapa kriteriaataubatasan
tertentu diantaranya :
1. Pada waktu penderita mulai dirawat di Rumah Sakit tidak didapatkan
tanda-tanda klinik dari infeksi tersebut.
2. Pada waktu penderita mulai dirawat di Rumah Sakit, tidak sedang dalam
masa inkubasi dari infeksi tersebut.
3. Tanda-tanda klinik infeksi tersebut timbul sekurang-kurangnya setelah
3x24 jam sejak mulai perawatan.
4. Infeksi tersebut bukan merupakan sisa dari infeksi sebelumnya.
5. Bila saat mulai dirawat di Rumah Sakit sudah ada tanda-tanda infeksi, dan
terbukti infeksi tersebut didapat penderita ketika dirawat di Rumah Sakit
yang sama pada waktu yang lalu, serta belum pernah dilaporkan sebagai
infeksi nosokomial.
Terjadinya infeksi nosokomial dipengaruhi oleh :
1. Banyaknya pasien yang dirawat dapat menjadi sumber infeksi bagi
lingkungan, dan pasien lainnya
2. Kontak langsung antara pasien yang menjadi sumber infeksi dengan
pasien lainnya
3. Kontak langsung antara petugas Rumah Sakit yang tercemar kuman
dengan pasien
2.5.3 Sumber Infeksi Nosokomial
Dalam penelitian Ginting (2002), sumber infeksi nosokomial dapat berasal
dari :
1. Petugas kesehatan yang merawat, merupakan sumber penting dalam
terjadinya infeksi pada penderita yang dirawatnya. Dalam hal ini perlu
diperhatikan kesehatan dan kebersihan tangan, pengetahuan tentang
aseptik dan keterampilan dalam menerapkan teknik perawatan.
2. Alat-alat yang terkontaminasi dengan penderita, perlu diketahui secara
mendalam bagaimana cara membersihkan alat, mensterilkan alat dan cara
menggunakan alat.
3. Kondisi pasien yaitu hygiene personal buruk, status gizi buruk dan
lingkungan Rumah Sakit yang buruk.
2.5.4 Faktor Resiko Terjadinya Infeksi Nosokomial pada Pasien
1. Infeksi secara langsung atau secara tidak langsung
Infeksi bisa terjadi karena kontak secara langsung atau tidak langsung.
Penularan infeksi ini dapat tertular melalui tangan, kulit dan baju, yang
disebabkan oleh golongan staphylococcus aureus. Cairan yang diberikan secara
intravena dan jarum suntik, peralatan serta instrumen kedokteran
bisamenyebabkan infeksi nosokomial. Makanan yang tidak steril, tidak dimasak
dan diambil menggunakan tangan yang menyebabkan terjadinya cross infection
2. Resistensi Antibiotika
Seiring dengan penemuan dan penggunaan antibiotika penicillin antara
tahun 1950-1970, kebanyakan penyakit yang serius dan fatal ketika itu dapat
diterapi dan disembuhkan. Bagaimanapun, keberhasilan ini menyebabkan
penggunaan berlebihan dan penyalahgunaan antibiotika.
Maka, banyak mikroorganisme yang kini menjadi lebih resisten.
Peningkatan resistensi bakteri dapat meningkatkan angka mortalitas terutama pada
pasien yang immunocompromised. Penggunaan antibiotika yang terus-menerus ini
meningkatkan multiplikasi serta penyebaran strain yang resisten. Penyebab
utamanya adalah penggunaan antibiotika yang tidak sesuai dan tidak terkontrol,
dosis antibiotika yang tidak optimal, terapi dan pengobatan menggunakan
antibiotika yang terlalu singkat serta kesalahan diagnosa (Ducel, G, 2002).
3. Faktor alat
Suatu penelitian klinis menujukkan infeksi nosokomial terutama
disebabkan oleh infeksi dari kateter urin, infeksi jarum infus, infeksi saluran
nafas, infeksi kulit, infeksi dari luka operasi dan septikemia. Penggunaan
peralatan non steril juga boleh menyebabkan infeksi nosokomial (Ducel, G,
2002).
2.5.5 Transmisi Infeksi Nosokomial
Menurut Hasyimi (2010) cara transmisi infeksi nosokomial terjadi dengan
beberapa macam, diantaranya :
1. Air born yaitu melalui udara, nebulizer, inhalasi dan lain-lain.
2. Selain itu, dapat pula terjadi secara contact spread yaitu melalui tangan,
3. Melalui fecal oral route yaitu melalui makanan, air, minuman, susu dan
lain-lain.
4. Melalui blood precautionyaitu melalui infuse set, jarum suntik, contoh
darah dan lainnya.
5. Wound precaution melalui perawatan luka poperasi, alat-alat untuk
tindakan invasif dan lainnya.
2.5.6 Mikroorganisme Penyebab Infeksi Nosokomial
Beberapa jenis bakteri yang dapat menyebabkan infeksi nosokomial antara
lain Staphylococcus sp., Proteus sp., Pseudomonas, E. Coli, Salmonella, Shigella,
Streptococcus sp. Kuman-kuman gram negatif maupun gram positif
Staphylococcus dan gram negatif E. Coli merupakan 2 jenis mikroba penyebab
infeksi nosokomial yang dominan sebagai agen pencemar lingkungan beberapa
Rumah Sakit. Distribusinya antara lain meliputi personil Rumah Sakitatau
perawat, makanan di Rumah Sakit, udara di berbagai ruangan perawatan.
Sedangkan distribusi E.coli antara lain yaitu beberapa jenis makanan, air dan
anggota tubuh atau tangan petugas Rumah Sakit/perawat. Beberapa jenis mikroba
lain yang terdeteksi sebagai agen pencemar di lingkungan Rumah Sakit adalah
Pseudomonas, Proteus, Sreptococcus, Klebsiella. Dari kelompok jamur antara
2.5.7 Dampak Infeksi Nosokomial
Berdasarkan pendapat Irianto (2103) yang mengutip pendapat para ahli
(Gisselquist, dkk. 2002), dapat disimpulkan bahwa Infeksi nosokomial dapat
memberikan dampak sebagai berikut :
1. Menyebabkan cacat fungsional, serta stress emosional, dan dapat
menyebabkan cacat yang permanen serta kematian.
2. Dampak tertinggi pada negara berkembang dengan prevalensi
HIV/AIDS yang tinggi.
3. Meningkatkan biaya kesehatan di berbagai negara yang tidak mampu,
dengan meningkatkan lama perawatan di rumah sakit, pengobatan
dengan obat-obat mahal, dan penggunaan pelayanan lainnya.
4. Mordibitas dan mortalitas semakin tinggi.
5. Adanya tuntutan secara hukum.
2.6. Pengendalian dan Pencegahan Infeksi Nosokomial 2.6.1. Pengendalian Infeksi Nosokomial
Menurut Septiari (2012), dalam mengendalikan infeksi nosokomial di
Rumah Sakit ada tiga hal yang perlu ada dalam program pengendalian infeksi
nosokomial di Rumah Sakit, diantaranya :
1. Adanya sistem survailans yang mantap
Perlu ditegaskan bahwa keberhasilan pengendalian infeksi nosokomial
bukanlah ditentukan oleh canggihnya peralatan yang ada, tetapi ditentukan
oleh kesempurnaan perilaku petugas dalam melaksanakan perawatan
petugas lapangan di garis paling depan mempunyai peran yang sangat
menentukan.
2. Adanya peraturan yang jelas dan tegas serta dapat dilaksanakan dengan
tujuan untuk mengurangi risiko terjadinya infeksi.
Peraturan-peraturan ini merupakan standar yang harus dijalankan setelah
dimengerti semua petugas. Standar ini meliputi standar diagnosis ataupun
standar pelaksanaan tugas tugas.
3. Adanya program pendidikan yang terus menerus bagi semua petugas
Rumah Sakit dengan tujuan mengembalikan sikap mental yang benar
dalam merawat penderita.
Menurut Sabarguna (2009), tujuan dari pengendalian infeksi nosokomial
adalah terciptanya lingkungan Rumah Sakit yang memenuhi persyaratan,
menjamin adanya pencegahan infeksi nosokomial dan membantu proses
penyembuhan pasien sehingga Rumah Sakit dapat meningkatkan mutu pelayanan,
efektif dan efisien.
2.6.2 Pencegahan Infeksi Nosokomial
Pencegahan dan pengendalian infeksi nosokomial tidak berbeda dengan
penyakit infeksi lainnya, yaitu dengan metode “memotong rantai penularan” agar
invasi mikroba patogen tidak terjadi.
Sasaran yang perlu diwaspadai dalam upaya ini ada tiga, yaitu :
1. Sumber penularan, seperti lingkungan Rumah Sakit, petugas,
keluarga/pengunjung dan penderita lainnya, terutama peralatan medis
2. Objek penularan, penderita yang sedang dalam asuhan keperawatan,
khususnya yang berada dalam kondisi rentan.
3. Cara perpindahan mikroba patogen, mekanisme transmisi mikroba
patogen dari sumber penularan ke objek penularan.
Menurut Irianto (2013), sebagian besar infeksi ini dapat dicegah dengan
strategi yang telah tersedia, secara relatif murah yaitu :
1. Mentaati praktik pencegahan infeksi yang dianjurkan, terutama kebersihan
dan kesehatan tangan serta pemakaian sarung tangan.
2. Memperhatikan dengan seksama proses yang telah terbukti bermanfaat
untuk dekontaminasi dan pencucian peralatan dan benda lain yang kotor,
diikuti dengan sterilisasi atau disenfeksi tingkat tinggi.
3. Meningkatkan keamanan dalam ruang operasi dan area berisiko tinggi
lainnya dimana kecelakaan perlukaan yang sangat serius dan paparan pada
agen penyebab infeksi sering terjadi.
2.7 Contoh-Contoh Kasus Infeksi Nosokomial 2.7.1 Infeksi Luka Operasi
Tindakan pembedahan (operasi) dalam ilmu bedah, berdasarkan pada
tingkat kontaminasi/risiko infeksi dibagi menjadi empat klasifikasi secara
bertingkat, yaitu:
a. Operasi bersih yaitu operasi pada keadaan prabedah tanpa adanya luka
atau operasi yang melibatkan luka steril dan dilakukan dengan
memerhatikan prosedur aseptik dan antiseptik. Sebagai catatan, saluran
dibuka. Contoh : hernia, tumor payudara, tumor kulit, tulang.
Kemungkinan terjadinya infeksi : 2-4%.
b. Operasi bersih terkontaminasi
Operasi seperti keadaan diatas dengan daerah-daerah yang terlibat
pembedahan seperti saluran napas, saluran kemih atau pemasangan
drain. Contoh : prostatektomi, apendiktomi tanpa radang berat,
kolesistektomi elektif. Kemungkinan terjadinya infeksi : 5-15%.
c. Operasi terkontaminasi
Operasi yang dikerjakan dengan daerah dengan luka yang telah terjadi
6-10 jam dengan atau tanpa benda asing, tidak ada tanda-tanda infeksi
namun kontaminasi jelas karena saluran napas, cerna atau kemih
dibuka. Contoh : operasi usus besar, operasi kulit (luka kulit akibat
rudapaksa). Kemungkinan terjadinya infeksi : 16-25%.
d. Operasi kotor
Operasi kotor adalah operasi-operasi yang dikerjakan karena tindakan
darurat, operasi ini melibatkan daerah dengan luka terbuka yang telah
terjadi lebih dari 10 jam, luka dengan tanda-tanda klinis infeksi dan
luka perforasi organ visera. Contoh : luka rudapaksa yang lama,
2.7.2 Infeksi Saluran Kemih (ISK) 2.7.2.1 Pengertian Infeksi Saluran Kemih
Infeksi saluran kemih dilaporkan 80% terjadi sesudah instrumentasi,
terutama oleh kateterisasi. Tindakan invasif lainnya seperti sitoskopi atau tindakan
operatif pada vagina (Septiari, 2012).
Menurut Darmadi (2008), bakteri masuk ke dalam kandung kemih melalui
batang kateter melalui meatus uretra eksternus, lumen kateter, persambungan
kateter dengan pipa penyalur urine, refluks urine dari kantong penampung urine.
Kebanyakan kejadian bakteriuria karena penggunaan kateter dalam jangka
pendek tidak menunjukkan gejala. Apabila gejala muncul, biasanya berupa
demam ringan, panas, ingin kencing terus dan nyeri. Gejala serupa mungkin
terjadi pada pasien yang menggunakan kateter dalam jangka waktu lama, tetapi
pasien tersebut juga akan mengalami obstruksi, batu saluran kencing, gagal ginjal
dan kanker kandung kemih. Pada ISK bagian atas yaitu nyeri panggul, demam,
darah dalam urine (hematuria) dan gejala-gejala khusus pada ISK kemungkinan
timbul. Tetapi, pasien usia lanjut dan dan lemah, tanda-tanda dan gejala-gejala
khusus pada ISK kemungkinan tidak ada (Irianto, 2013).
Memerhatikan besarnya kemungkinan terjadi infeksi nosokomial setelah
tindakan kateterisasi, maka perlu adanya upaya pencegahan infeksi dengan
memerhatikan hal-hal ini :
1. Pemasangan kateter dengan memerhatikan syarat dasar aseptik
2. Kateter menetap sedapat mungkin tidak dipakai dan hanya
digunakan atas dasar indikasi yang tegas
4. Bila kateter harus terpasang lama, maka diupayakan penggantian
kateter setiap 2-3 hari
5. Setiap akan melakukan tindakan kateterisasi, urine harus dibiakkan
(identifikasi) terlebih dahulu
6. Berikan antibiotik sebelum kateter dicabut untuk kasus
asimptomatik yang disertai bakteri dalam urine yang menunjukkan
kolonisasi.
2.7.2.2Prosedur pemasangan (Insersi), Pencabutan dan Penggantian Kateter Urine
1. Prosedur Pemasangan (Irianto, 2013).
Langkah 1 : Pastikan bahwa seluruh alat di bawah ini tersedia :
a. Kateter indwelling steril dengan sistem drainase kontiniu tertutup atau
disifeksi tingkat tinggi atau kateter lurus steril dan tempat pengumpulan
urine yang bersih.
b. Spuit yang telah didisinfeksi tingkat tinggi atau steril dengan air matang
atau steril untuk mengisi balon pada kateter indiwelling
c. Sepasang sarung tangan steril atau didesinfeksi tingkat tinggi.
d. Larutan antiseptik (klorheksidin glukonat 2% atau povidon iodin 10%)
e. Cunam dengan potongan kain kasa 2x2 cm atau kapas besar
f. Paket minyak pelumas
g. Mangkuk untuk air hangat bersih, sabun, handuk muka, dan handuk kering
bersih
h. Kantong plastik tahan bocor dan tempat sampah tertutup untuk
pembuangan benda-benda terkontaminasi.
a. Sebelum memulai prosedur anjurkan pasien membuka labianya dan
bersihkan dengan hati-hati bagian uretra dalam labia.
b. Anjurkan pasien laki-laki menarik kulupnya dan bersihkan dengan
hati-hati kepala penis dan kulup. Apabila pasien tidak mampu membersihkan
dirinya sendiri, sarung tangan bersih akan diperlukan.
Langkah 3: Bersihkan tangan dengan sabun dan air bersih dan keringkan
dengan handuk bersih.
Langkah 4: Kenakan sarung tangan steril atau yang telah didisinfeksi
tingkat tinggi pada kedua tangan.
Langkah 5: Gunakan kateter yang sesuai. Anak-anak no 8-10, perempuan
no 14-16 dan untuk laki-laki no 16 -18.
Langkah 6: Untuk petugas kesehatan yang bertangan kanan (tangan yang
dominan, berdiri di sebelah kanan pasien dan di sebelah kiri
jika bertangan kidal.
Langkah 7: Untuk pasien perempuan, pisahkan dan pegang labia terpisah
dengan tangan yang tidak dominan dan bersihkan uretra
sebanyak 2 kali dengan larutan antiseptik dengan
menggunakan kapas atau cunam potongan kasa.
Langkah 8: Untuk pasien laki-laki, tarik ke belakang kulup dan
pegangkepala penis dengan tangan yang tidak dominan,
kemudian bersihkan kepala penis dan saluran uretra
sebanyak dua kali dengan larutan antiseptik menggunakan
Langkah 9: Apabila pemasangan kateter lurus, genggam kateter sekitar 5
cm dari ujung kateter dengan tangan yang dominan dan
taruh ujung lainnya pada tempat pengumpulan urine.
Langkah 10: Untuk perempuan masukkan kateter dengan hati-hati kira-kira
5-8 cm atau sampai urine mengalir. Pada anak-anak
masukkan hanya 3 cm.
Langkah 11: Untuk laki-laki masukkan kateter dengan sangat hati-hati
kira-kira 18-22 cm atau sampai urine mengalir. Pada anak-anak
hanya kira-kira 5-8 cm.
Langkah 12: Pada kateter indwelling, tekan lagi sekitar 5 cm setelah urine
keluar dan hubungkan kateter ke tabung pengumpulan urine
jika tidak memakai sistem tertutup.
Langkah 13: Pada kateter indwelling, pompa balon, tarik secara hati-hati
agar penolakan terasa dan lepaskan kateter indwelling
dengan tepat pada paha (untuk perempuan) atau bagian
bawah abdomen (untuk laki-laki).
Langkah 14: Untuk kateter lurus (masuk dan keluar), biarkan urine keluar
dengan perlahan ke dalam kantong pengumpulan dan
kemudian cabut kateter.
Langkah 15: Taruh benda-benda kotor ke dalam kantong tahan bocor dan
tutup kantong sampah.
Langkah 16: Sebagai alternatif jika kateter lurus akan digunakan kembali,
taruh pada larutan klorin 0,5% dan rendam selama 10 menit
Langkah 17: Lepaskan sarung tangan dengan cara dibalikkan dan taruh
keduanya dalam plastik atau tempat sampah.
Langkah 18: Cuci tangan dengan sabun air,atau gunakan larutan antiseptik
berbahan dasar alkohol tanpa air.
Perhatian :
a. Dengan kateter indwelling, jangan melepas kateter dari tabung
pengeluaran.
b. Jangan melepaskan kateter jika terjadi penolakan.
c. Jika kateter secara tidak sengaja masuk ke dalam vagina, jangan
dicabut. Bersihkan daerah uretra dengan larutan aniseptik dan
masukkan kateter pada vagina.
2. Pencabutan atau Penggantian Kateterisasi (Irianto, 2013).
Langkah 1: Pastikan semua benda tersedia (seperti pada langkah 1 di atas
jika mengganti kateter indwelling).
Langkah2: Anjurkan pasien untuk membersihkan daerah uretra
(perempuan) atau kepala penis (pria) atau bantu mereka
membersihkannya dengan menggunakan sarung tangan yang
bersih.
Langkah 3: Bersihkan tangan atau gunakan cairan pembersih tangan.
Langkah 4: Gunakan sarung tangan yang bersih pada kedua tangan.
Langkah 5: Dengan menggunakan spuit kosong, keluarkan air dari
balonkateter.
Langkah 6: Untuk perempuan, pisahkan dan pegang labia terpisah
bagian uretra sebanyak dua kali dengan larutan antiseptik
dengan memakai kapas atau cunam dengan potongan kain
kasa dan lepaskan kateter secara hati-hati.
Langkah 7: Untuk pria, tarik ke belakang kulup dan pegang kepala penis
dan daerah dekat kateter sebanyak dua kali dengan larutan
antiseptik dengan menggunakan kapas atau cunam dengan
potongan kain kasa.
Langkah 8: Jika akan melepas kateter, ikuti langkah 15, 17, dan 18 pada
prosedur pemasangan.
Langkah 9: Jika akan mengganti kateter indwelling, ikuti langkah 5
sampai 18 pada prosedur pemasangan.
2.7.3 Febris Puerperalis
Febris puerperalis atau demam nifas merupakan infeksi yang muncul
pasca persalinan pervaginam. Tidak semua persalinan pervaginam berjalan
spontan. Diperkirakan 7-8% akan mengalami kesulitan atau distosia (patologis)
yang terjadi karena tidak proporsionalnya perpaduan antara tenaga dorong atau his
dari uterus (power), janin yang harus terdorong keluar (passenger), serta jalan
2.7.4 Phlebitis
2.7.4.1Pengertian Phlebitis
Vena menjadi sasaran phlebitis yaitu peradangan dinding vena yang dapat
disebabkan oleh infeksi atau perlukaaan. Trombophlebitis yaitu peradangan
dengan komplikasi penyumbatan oleh segumpal bekuan darah, dapat merupakan
akibat dari phlebitis (Pearce, 2009).
Menurut Darmadi (2008), tanda-tanda phlebitis yaitu pada daerah kateter
intravena terpasang, kulit tampak merah (rubor), bengkak (edema), panas (color)
disertai nyeri (dolor) dan kadang ditemukan demam dengan penyebab:
1. Pemasangan kateter intravaskuler sering kali gagal dan harus diulang
misalnya karena vena yang kecil dan dalam.
2. Kateter intravaskuler yang terpasang digunakan untuk beberapa hari.
Kedua hal di atas memperbesar peluang masuknya mikroba patogen ke
darah secara langsung.
Menurut Irianto (2013), alat dan larutan terkontaminasi juga memberi
jalan mikroorganisme memasuki pembuluh darah. Faktor-faktor yang
berhubungan dengan alat berikut meningkatkan risiko infeksi :
1. Sebelum pemasangan yaitu botol infus yang retak,lubang pada
kontainer plastik, penghubung dan cairan infus yang terkontaminasi
dan persiapan tidak steril pada cairan infus
2. Sewaktu pemakaian yaitu penggantian cairan intra vena dengan
menggunakan set infus yang sama, suntikan multiple dan sistem irigasi
Kontak orang ke orang juga meningkatkan risiko infeksi yang
berhubungan dengan alat intravaskuler. Hal ini meliputi :
a. Kontaminasi silang dengan daerah terinfeksi dari tubuh pasien
melalui pasien lain atau tangan petugas kesehatan
b. Kontaminasi silang dari pasien terinfeksi melalui tangan petugas
kesehatan
c. Kontaminasi silang dari pasien pada petugas sewaktu kontak
dengan pasien waktu pemasangan darah, perawatan waktu
pemasangan atau pencabutan kateter.
d. Teknik pemasangan atau mengganti balutan yang tidak baik.
Menurut Irianto (2013), mengurangi risiko infeksi nosokomial pada semua
jenis alat intravaskular yaitu :
1. Kebersihan Tangan dan Sarung Tangan
a. Cuci tangan sebelum memegang set intra vena (apabila tangan
mungkin tidak bersih, dapat didesinfeksi dengan antiseptik
yang terbuat dari etil atau isopropil alkohol 60-90% dan
emolien, seperti gliserin).
b. Sarung tangan bersih atau DTT dipakai sebelum menyentuh
tempat pemasangan atau pangkal jarum atau kateter.
c. Cuci tangan atau gunakan penggosok tangan antiseptik tanpa
air berdasar alkohol sesudah melepas sarung tangan.
a. Jika tempat pemasangan kateter tampak kotor, cuci dulu
dengan sabun dan air dan keringkan sebelum diberi antiseptik
kulit.
b. Jika memakai povidon-iodin sebagai antiseptik, biarkan kering
dulu atau tunggu 2 menit sebelum pemasangan.
c. Pemberian salep antimikrobial sekitar tempat pemasangan tidak
mengurangi risiko infeksi.
d. Penutupan luka yang langsung dan tembus pandang,
memungkinkan melihat jarum atau kateter, lebih
menyenangkan, tetapi mahal dan tidak ada bukti klinis dapat
mengurangi resiko infeksi dibandingkan denagn penutupan
dengan kasa steril atau bersih dan plester bedah.
e. Penutupan luka dapat dipertahankan 72 jam asal tetap kering
(jika basah, lembab atau lepas segera diganti).
f. Kasa dan plester penutup luka perlu diganti bila diperlukan.
g. Daerah tertanamnya kateter atau jarum harus diperiksa tiap hari
apakah ada rasa nyeri.
h. Tempat insersi perlu diperiksa jika pasien mengeluh nyeri atau
2.7.4.2Prosedur Pemasangan, Pemeliharaan dan Pengangkatan Infus
1. Prosedur Insersi Untuk Pemasangan Infus (Irianto, 2013).
a. Yakinkan semua perlengkapan tersedia
1. Cairan infus
2. Jarum lurus atau butterfly atau kateter plastik (jarum yang terbuat
dari logam ditutup oleh penutup plastik yang akan ditinggalkan di
tempat sesudah jarum dicabut
3. Set infus bayi dan anak memerlukan alat (pengontrol tetesan) dan
alat pengontrol isi.
4. Larutan antiseptik (misalnya klorheksidin 2, alkohol 60-90%, PVI
10%) dan kasa steril atau bersih ukuran 2x2 atau kapas.
5. Plester atau dressing transparan.
6. Torniket bersih
7. Penyangga tangan baru atau yang bersih.
8. Handuk untuk ditaruh di bawah lengan atau tangan
9. IV pole.
10.Sarung tangan pemeriksaan bersih (apabila sarung tangan
pemeriksaan tidak tersedia, dapat menggunakan sarung tangan
yang telah di DTT).
11.Ember berisi air hangat, sabun, kain lap dan handuk kering.
12.Kantong plastik atau kantong anti bocor, kontainer tertutup untuk
tempat pembuangan sampah yang terkontaminasi.
c. Identifikasi vena mana yang paling baik untuk pemasangan jarum intra
vena atau plastik kateter.
d. Jika tempat insersi tampak kotor, pertama-tama bersihkan dengan sabun
dan air, keringkan dengan handuk atau kain bersih.
e. Cuci tangan dengan sabun dan air bersih, keringkan dengan handuk
atau keringkan di udara (alternatif lain yaitu lakukan apabila
tanganterlihat kotor, usap tangan dengan 5ml larutan atau 1 sendok teh
antiseptik penggosok tangan pada kedua tangan dan usap seluruh
tangan dan sela-sela jari, biarkan kering).
f. Cek larutan intra vena (botol atau kantong plastik), yakinkan cairannya
betul dan aditif yang tepat seperti potasium sudah ditambahkan.
g. Buka set infus dan pasang bagian-bagiannya dengan teknik aseptik
(jangan pegang ujung tube).
h. Pasang set infus pada botol/kantong larutan
1. Lepas tutup botol atau kantong larutan tanpa menyentuh bukaannya.
2. Lepaskan tutup pelindung yang menutupi jarum jangan sampai
tersentuh, pegang gagang jarum dan masukkan jarum pada
penutup botol atau kantong larutan intra vena atau buka kantong
cairan infus.
3. Isi pipa infus
b. Lepaskan penutup pipa intra vena dan longgarkan klem agar
cairan dapat mengisi pipa, lalu eratkan klem kembali dan
ganti tutup pelindung.
i. Dengan lengan atas dan tangan tergantung, tempatkan torniket 10-12
cm di atas tempat pemasangan. Minta pasien mengepal dan
membuka tangan untuk memudahkan mendapat vena.
j. Dengan torniket di tempat dan vena terisi, taruh tangan dan lengan di
atas kain bersih di atas tempat tidur atau penyangga tangan.
k. Pakai sarung tangan pemeriksan pada kedua tangan.
l. Bersihkan tempat pemasangan dengan larutan antiseptik dengan
gerakan memutar ke arah luar dari tempat pemasangan. Jika
menggunakan povidon iodin, biarkan kering dahulu, kira-kira 2 menit,
karena ia hanya mengeluarkan iodin bebas, agar antiseptik aktif
perlahan-lahan.
m. Pasang jarum lurus atau jarung butterfly atau kateter plastik pada
semprit untuk mengecek dengan mengambil darah. Jika tidak, jarum
langsung hubungkan dengan ujung pipa intra vena steril.
n. Fiksasi vena dengan ibu jari dan gerakan berlawanan dengan ibu jari
dan raba kembali tempat pemasangan apakah sudah terpasang dengan
baik.
o. Pasang jarum atau kateter dengan tangan yang dominan. Perhatikan
apakah ada darah yang kembali ke dalam pipa, lalu dorong kembali
pangkal jarum. Setelah kateter telah terisi darah tekan jarum lalu
pasang plester penahan pada pangkal jarum.
p. Sambil melakukan stabilisasi jarum atau butterfly lepaskan torniket
dan longgarkan klem agar pipa intra vena terbuka dengan cukup
dapat mengalirkan cairan.
q. Pasang plester kecil di bawah gagang dengan bagian lengket di atas,
lalu silangkan plester di atas gagang. Kemudian taruh plester kecil
kedua langsung di atas plester silang sebelahnya jarum atau kateter.
r. Taruh kasa steril 2x2cm di atas tempat fungsi vena dan dengan 2
plester. Dapat juga dipakai penutup luka transparan di atas tempat
pemasangan.
s. Sebelum melepas sarung tangan buang semua sampah
terkontaminasi darah (kapas atau kasa) dalam kantong.
t. Cuci kedua sarung tangan dalam larutan klorin 0,5%, lepaskan
sarung tangan taruh dalam kantong plastik atau dalam kontainer anti
bocor.
u. Cuci tangan atau gunakan larutan antispetik penggosok tangan.
v. Fiksasi lengan atau sanggah lengan memakai papan penyangga yang
difiksasi dengan plester tidak langsung tapi harus menyilang. Untuk
mengurangi rasa tidak nyaman, bila mengganti penyangga tangan
dan akan menggunakan plester pada daerah tangan atau lengan,
pasang plester terbalik sehingga perekat akan bertemu perekat baru
dililitkan pada papan penyangga.
Perhatian : pakailah vena yang paling distal lebih dahulu, dan hindari pemasangan
infus pada tangan yang dominan, torniket sebaiknya dicuci dengan air sabun lalu
dikeringkan atau disapu dengan larutan klorin 0,5% atau alkohol 60-90%, catat
tanggal dan jam pemasangan infus dan ukuran jarum pada dressing plastik atau
kontainer anti bocor.
2. Pemeliharan Infus (Irianto, 2013).
a. Observasi pasien setiap 1 jam, nilai responnya terhadap terapi cairan, dan
periksa:
1. Infus terbuka atau lepas (apabila jarum lurus atau butterfly masih
terpasang, periksa adanya infiltrasi).
2. Periksa jumlah cairan yang diberikan sesuai dan kecepatan tetesan
(berapa tetes permenit) dipertahankan.
b.Cek setiap 8 jam apakah ada tanda-tanda phlebitis atau infeksi.
c. Pindahkan pemasangan infus setiap 72-96 jam untuk mengurangi phlebitis
atau infeksi lokal.
d. Set infus perlu diganti setiap 72 jam atau jika ada kerusakan.
e. Jika pipa tidak terhubung, bersihkan penghubung jarum atau plastik kateter
dengan alkohol 60-90% dan hubungkan dengan set infus baru.
3. Mengganti Larutan Intra Vena (Irianto, 2015).
a. Siapkan pengganti larutan botol atau kantong cairan sewaktu sisa cairan
tinggal sekitar 50ml.
d. Siapkan cairan baru. Bila menggunakan cairan dalam kantong plastik lepaskan tutup tempat menusukkanjarum. Bila dalam botol, buka penutup
logam, pelapis logam atau plastik. Jangan sentuh bagian tempat tusukan
pada botol atau kantong cairan infus.
e. Pantau klem untuk menghentikan aliran cairan.
f. Lepaskan larutan lama dari alat infus.
g. Cabut gagang jarum dari botol larutan atau dengan tidak menyentuhnya.
h. Gantung kantong atau botol baru dan buang yang lama sesuai dengan
kebijakan Rumah Sakit.
i. Cek apakah ada udara dalam pipa.
j. Yakinkan pengatur cairan terisi seluruhnya.
k. Atur tetesan sesuai kebutuhan.
l. Observasi keadaan pasien setiap jam untuk menentukan respons terapi cairan dan cek bahwa alat intravena tidak lepas atau terbuka, cairan
menetes dengan baik dan jumlah tetesan dapat dipertahankan.
m. Cek setiap 8 jam untuk melihat adanya phlebitis atau tanda infeksi.
4. Mengganti Pipa Intra Vena (Irianto, 2013).
a. Tentukan bahwa set infus yang baru diperlukan :
1. Pada pipa infus terdapat lubang
2. Pipa terkontaminasi
3. Infus macet (misal setelah pemberian darah, sel darah merah atau
4. Catatan menyatakan telah dipasang lebih 48 jam pada pemberian
darah, produk darah atau emulsa lemak atau 96 jam setelah
pemberian cairan infus.
b. Yakinkan semua tersedia :
1. Kantong plastik atau kantong tahan air, kontainer untuk sampah
terkontaminasi
2. Set infus
c. Jika penutupan luka baru diperlukan, tentukan :
1. Kasa bersih atau steril (2x2 cm) dan plester bedah atau steril, bisa juga
band aid
2. Larutan antiseptik (klorheksidin glukonat 2%, alkohol 60-90%, atau PVI 10%)
3. Kapas alkohol
4. Sepasang sarung tangan pemeriksaan bersih (bila sarung tangan
pemeriksaan bersih (bila sarung tangan tidak tersedia, sarung tangan
DTT bisa digunakan)
d. Cuci tangan atau pakai antiseptik penggosok tangan seperti di atas.
e. Buka set infus baru, jika perlu.
f. Buka pak kasa steril, taruh di tempat tidur dekat tempat penusukan.
g. Pindahkan klem ke posisi “off” pada pipa infus lama, pindahkan gagang
pipa ke kantong atau botol cairan baru, gantung setelah pipa diganti pipa
baru.
h. Segera lepaskan tutup gagang infus set baru, tusukkan dalam
i. Tekan dan isi pengatur tetesan setengah penuh.
j. Buka klem pengatur tetesan, pindahkan tutup dari adapter, pipa isi penuh,
pindahkan klem pada posisi “off” dan lepaskan tutup tanpa menyentuh
ujung pipa.
k. Pasang sarung tangan pemeriksaan pada kedua tangan.
l. Jika jarum jam atau kateter tidak tampak, pelan-pelan angkat penutup luka
buang di kantong plastik, kantong anti bocor atau kontainer sampah
tertutup.
m.Pertahankan jarum intravena atau kateter plastik, keluarkan dari pipa lama,
lepaskan segera penutup adapter jarum dan pipa baru, masukkan pipa ke
dalam gagang jarum atau kateter plastik.
n. Buka klem pengatur pada pipa baru, hitung tetesan sesuai dengan
kebutuhan.
o. Buang set lama dalam kantong plastik, kantong anti bocor atau kontainer
sampah tertutup.
p. Jika perlu, pakai penutup baru dengan kasa 2x2 cm di tempat tusukan dan
rekat dengan 2 potong plester di atas penutup tusukan (alternatif, pakai
penutup luka transparan pada luka tusukan.
q. Ganti sarung tangan, lepaskan sarung tangan, taruh dalam kantong plastik
atau kontainer sampah.
r. Cuci tangan atau pakai larutan antiseptik penggosok tangan seperti di atas.
1. Sepasang sarung tangan pemeriksaan bersih (bila sarung tangan
pemeriksaan tidak tersedia, bisa juga memakai sarung tangan
bedah yang didisenfeksi tingkat tinggi)
2. Larutan antiseptik (klorheksidin glukonat 2%, alkohol 60-90% atau
PVI 10%)
3. Kasa 2x2 cm dan plester bedah
4. Kontainer untuk benda-benda tajam bekas pemasangan di tangan
seperti jarum lurus atau jarum butterfly yang telah digunakan
5. Kantong plastik atau kantong anti bocor, kontainer sampah
terkontaminasi yang terutup.
b. Cuci tangan atau pakai larutan antiseptik penggosok tangan seperti di
atas.
c. Stop infus dengan menutup klem pengatur.
d. Pasang sarung tangan pemeriksaan pada kedua tangan.
e. Lepaskan alat lengan serta penutup luka, buang dalam kantong plastik
atau kontainer sampah.
f. Periksa tangan pasien apakah ada tanda phlebitis atau
tanda-tanda infeksi.
g. Hati-hati mencabut jarum atau plastik kateter dengan satu tangan,
tangan lain menutup tempat insersi dengan kasa steril ukuran 2x2 cm.
h. Tekan sekitar satu menit atau pasang 2 plester kecil di atas kasa secara
silang.
i. Bisa juga setelah ditekan dengan kasa, dilepas lalu pasang band aid
j. Sebelum melepas sarung tangan, buang jarum atau plastik kateter
dalam kontainer benda-benda tajam dan pipa infus dan beberapa
barang yang terkontaminasi darah (kapas atau kasa) buang ke dalam
kantong plastik atau kantong anti bocor, kontainer sampah yang
tertutup.
k. Lepaskan sarung tangan taruh dalam kantong plastik atau kantong anti
bocor, kontainer sampah yang tertutup.
l. Cuci tangan pakai antiseptik penggosok tangan seperti biasa
2.7.5 Infeksi Saluran Cerna
Seorang penderita dapat digolongkan terjangkit infeksi saluran cerna
apabila ditemukan gejala :
a. Adanya nyeri perut secara mendadak, kadang-kadang disertai nyeri kepala.
b. Nausea dan muntah-muntah yang diikuti dengan diare.
c. Dapat disertai atau tanpa demam.
Manifestasi klinik ini dapat muncul setelah beberapa saat penderita
mengonsumsi makanan atau minuman yang disajikan. Sebagai sindrom
gastroentrintis, penyebabnya dapat berupa virus, protozoa, bakteri, jamur atau
parasit. Namun penyebab tersering adalah bakteri atau toksinnya seperti
Salmonella,Vibrio Cholerae, Escheria Coli, sedangkan toksin berasal dari
Staphylococus Aureus, Clostridium Perfringens, Clostridium Botulinum.
Sebagai pedoman waktu memperkirakan penyebabnya adalah sebagai
berikut :
1. Bila < 1 jam, maka penyebabnya adalah bahan kimia
3. Bila > 8 jam, maka kontaminasi oleh bakteri enterik
Penting untuk dicatat adalah tidak termasuk sebagai sindrom
gastroentrintis nosokomial apabila manisfestasi klinis yang muncul sebagai akibat
keracunan oleh bahan kimia (Darmadi, 2008).
2.7.6 Hepatitis Virus Akut
Hepatitis virus akut muncul terutama disebabkan oleh hepatitis virus A
(HVA), hepatitis virus B (HVB) atau hepatitis virus non-A non-B (HVNANB).
Virus lainnya adalah Cytomegalovirus, virus Epstein-barr.
Manisfestasi klinis dari hepatitis virus dapat ikterik atau non ikterik. Pada
fase praikterik terdapat sedikit demam, anoreksia, mual, muntah dan nyeri perut
berlangsung beberapa hari sampai dua minggu. Fase ikterik biasanya muncul
sesudah gejala demam dan gejala gastroinstentinal mereda, sklera menjadi ikteri
dapat diikuti dengan urine berwarna gelap, pembesaran hati disertai rasa nyeri.
Untuk menetapkan diagnosis hepatitis virus akut nosokomial, digunakan
manifestasi klinis, gambaran laboratorium yang spesifik dan jika manifestasi
klinik muncul 2 minggu rawat inap yang merupakan masa inkubasi terpendek dari
salah satu virus.
Penularan virus hepatitis kepada penderita yang sedang menjalani proses
asuhan keperawatan melalui cara-cara berikut :
a. Cara peroral : melalui makanan/minuman, untuk virus hepatitis A
b. Cara parental : melalui kulit, untuk virus hepatitis B sedangkan virus
hepatitis NANB melalui suntikan, biopsi, infus/transfusi, hemodialisis,
Bila ada manifestasi klinis ditunjang oleh hasil pemerikaan laboratorik
yang spesifik muncul pada dua minggu pertama dalam masa asuhan keperawatan,
berarti masuknya virus hepatitis terjadi sebelum penderita masuk Rumah Sakit.
Sebaliknya sesuai dengan batasan waktu, maka diagnosis hepatitis virus akut
nosokomial dapat ditegakkan apabila manifestasi klinis serta hasil pemeriksaan
laboratorik yang spesifik muncul setelah dua minggu penderita menjalani asuhan
keperawatan, bahkan sampai penderita diizinkan pulang karena penyakit dasarnya
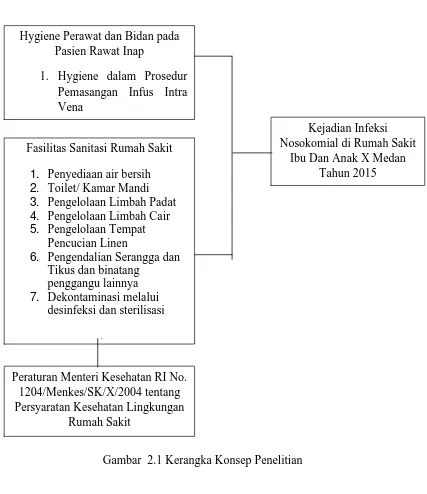
2.8 Kerangka Konsep
Gambar 2.1 Kerangka Konsep Penelitian Hygiene Perawat dan Bidan pada
Pasien Rawat Inap