BAB 2
TINJAUAN PUSTAKA
2.1. Jaminan Kesehatan Nasional
2.1.1. Definisi Jaminan Kesehatan Nasional
Jaminan kesehatan adalah jaminan berupa perlindungan kesehatan agar
peserta memperoleh manfaat pemeliharaan kesehatan dan perlindungan, dalam
memenuhi kebutuhan dasar kesehatan yang diberikan kepada setiap orang yang telah
membayar iuran atau iurannya dibayar oleh pemerintah. Jaminan Kesehatan Nasional
(JKN) merupakan bagian dari Sistem Jaminan Sosial Nasional (SJSN) yang
diselenggarakan dengan menggunakan mekanisme asuransi kesehatan sosial yang
bersifat wajib (mandatory). Berdasarkan Undang-Undang Nomor 40 Tahun 2004
tentang SJSN dengan tujuan untuk memenuhi kebutuhan dasar kesehatan masyarakat
yang layak yang diberikan kepada setiap orang yang telah membayar iuran atau
iurannya telah dibayar oleh pemerintah.(Kemenkes RI-JKN)
JKN sendiri merupakan salah satu kebijakan kesehatan (Health Policy) yakni
segala sesuatu untuk memengaruhi faktor-faktor penentu di sektor kesehatan agar
dapat meningkatkan kualitas kesehatan masyarakat, dan bagi seorang dokter
kebijakan merupakan segala sesuatu yang berhubungan dengan layanan kesehatan.
Kebijakan kesehatan memiliki peran strategis dalam pengembangan
pelaksanaan program kesehatan, sebagai panduan bagi semua unsur masyarakat
dalam bertindak dan berkontribusi terhadap pembangunan kesehatan. Melalui
perancangan dan pelaksanaan kebijakan kesehatan yang benar, diharapkan mampu
mengendalikan dan memperkuat peran stakeholders guna menjamin kontribusi secara
maksimal, menggali sumber daya potensial, serta menghilangkan penghalang
pelaksanaan pembangunan kesehatan.
2.1.2. Prinsip-prinsip Jaminan Kesehatan Nasional
Jaminan Kesehatan Nasional mengacu kepada prinsip-prinsip SJSN berikut
1. Prinsip Kegotongroyongan
2. Prinsip Nirlaba
3. Prinsip Keterbukaan, Kehati-hatian, Akuntabilitas, Efisiensi, dan Efektifitas
4. Prinsip Portabilitas
5. Prinsip Kepesertaan Bersifat Wajib
6. Prinsip Dana Amanat
7. Prinsip Hasil Pengelolaan Dana Jaminan Sosial
2.1.3 Kepesertaan Jaminan Kesehatan Nasional
Peserta dalam sistem ini adalah penerima bantuan iuran (PBI) JKN dan bukan
PBI JKN dengan rincian sebagai berikut :
a. Peserta PBI jaminan kesehatan adalah peserta jaminan kesehatan bagi fakir
miskin dan orang tidak mampu sebagaimana diamanatkan UU SJSN yang
iurannya dibayari pemerintah sebagai program jaminan kesehatan. Peserta PBI
adalah fakir miskin yang telah ditetapkan oleh pemerintah dan diatur melalui
b. Peserta bukan PBI adalah peserta yang tidak tergolong fakir miskin dan orang
tidak mampu terdiri atas :
1) Pekerja penerima upah dan anggota keluarganya, yaitu: pegawai negeri
sipil,anggota TNI, anggota POLRI, pejabat negara, pegawai pemerintah non
pegawai negeri,pegawai swasta, dan pekerja lain yang menerima upah.
2) Pekerja bukan penerima upah dan anggota keluarganya, yaitu: Pekerja diluar
hubungan kerja atau pekerja mandiri, Pekerja yang lain yang bukan penerima
upah, termasuk warga Negara asing yang bekerja di Indonesia paling singkat
6 bulan.
3) Bukan pekerja dan anggota keluarganya terdiri atas : Investor, Pemberi kerja,
Penerima pensiun, Veteran, Perintis kemerdekaan, Bukan pekerja yang tidak
yang mampu membayar iuran.
4) Penerima pensiun terdiri atas : Pegawai negeri sipil yang berhenti dengan hak
pensiun, Anggota TNI dan anggota Polri yang berhenti dengan hak pensiun,
Pejabat Negara yang berhenti dengan hak pensiun, Janda, duda atau anak
yatim piatu dari penerima pensiun yang mendapat hak pensiun.
5) WNI di Luar Negeri
a. Jaminan kesehatan bagi pekerja WNI yang bekerja di luar negeri
2.1.4. Pembiayaan
a. Iuran dalam jaminan kesehatan adalah sejumlah uang yang dibayarkan secara
teratur oleh peserta, pemberi kerja, dan/atau pemerintah untuk program jaminan
kesehatan (Pasal 16, Perpres No. 12/2013) tentang jaminan kesehatan.
b. Pembayar Iuran
a) Bagi peserta PBI, iuran dibayar oleh pemerintah
b) Bagi peserta penerima upah, iuran dibayar oleh pemberi kerja dan
pekerja
c) Bagi peserta pekerja bukan penerima upah dan peserta bukan pekerja
iuran dibayar oleh peserta yang bersangkutan
d) Besarnya iuran ditetapkan melalui peraturan presiden dan ditinjau ulang
secara berkala sesuai dengan perkembangan sosial, ekonomi, dan
kebutuhan dasar hidup yang layak.
c. Pembayaran Iuran
d. Setiap peserta wajib membayar iuran yang besarnya ditetapkan berdasarkan
persentase dari upah (untuk pekerja penerima upah) atau suatu jumlah nominal
tertentu (bukan penerima upah dan PBI).
e. Peserta pekerja bukan penerima upah dan peserta bukan pekerja wajib
membayar iuran pada setiap bulan yang dibayarkan paling lambat tanggal 10
2.1.5 Pelayanan Maternal dalam Jaminan Kesehatan Nasional
Adapun cakupan pelayanan Kebidanan/Maternal dalam Jaminan Kesehatan
Nasional terdiri dari pelayanan Antenatal Care (ANC), Persalinan, Pemeriksaan Bayi
baru lahir, Pemeriksaan pasca persalinan (PNC) dan pelayanan KB. (Perpres 12 tahun
2013, Peraturan BPJS Kesehatan no 1 Tahun 2014)
2.1.5.1 Pemeriksaan Kehamilan (ANC)
Antenatal care adalah pemeriksaan kehamilan yang dilakukan untuk
memeriksa keadaan ibu dan janin secara berkala, yang diikuti dengan upaya koreksi
terhadap penyimpangan yang ditemukan.
1. Tujuan pemeriksaan kehamilan (Antenatal Care)
a. Mempromosikan dan menjaga kesehatan fisik dan mental ibu dan bayi dengan
memberikan pendidikan gizi, kebersihan diri dan proses kelahiran bayi.
b. Mendeteksi dan penatalaksanaan komplikasi medis, bedah ataupun obstetri
selama kehamilan.
c. Mengembangkan persiapan persalinan serta rencana kesiagaan menghadapi
komplikasi.
d. Membantu menyiapkan ibu untuk menyusui dengan sukses, menjalankan
puerperium normal, dan merawat anak secara fisik, psikologi dan sosial
e. Mempersiapkan ibu agar masa nifas berjalan normal dan pemberian ASI
Ekslusif
f. Peran ibu dan keluarga dalam menerima kelahiran bayi agar dapat tumbuh
2. Dalam penerapan Pelayanan , dikenal standar minimal "14T" terdiri dari :
1) Timbang badan dan tinggi badan dengan alat ukur yang terstandar.
Penimbangan dilakukan setiap kali ibu hamil memeriksakan diri, karena
hubungannnya erat dengan pertambahan berat badan lahir bayi. Berat badan
ibu hamil yang sehat akan bertambah antara 10-12 Kg sejak sebelum hamil.
Tinggi badan hanya diukur pada kunjungan pertama. Ibu dengan tinggi
<145cm perlu diperhatikan kemungkinan panggul sempit sehingga
menyulitkan pada saat persalinan.
2) Mengukur tekanan darah dengan prosedur yang benar.
Pengukuran tekanan darah harus dilakukan secara rutin dengan tujuan untuk
melakukan deteksi dini terhadap terjadinya tiga gejala preeklamsi.
3) Mengukur Tinggi fundus uteri dengan prosedur yang benar.
Pengukuran tinggi fundus uteri dilakukan secara rutin untuk mendeteksi
secara dini terhadap berat badan janin. Indikator pertumbuhan janin
intrauterin, tinggi fundus uteri juga dapat digunakan untuk mendeteksi
terhadap terjadinya molahidatidosa, janin ganda atau hidramnion.
4) Pemberian Tablet tambah darah minimal 90 tablet selama kehamilan.
Pemberian tablet tambah darah dimulai setelah rasa mual hilang satu tablet
setiap hari, minimal 90 tablet.
5) Pemberian imunisasi tetanus toksoid (TT) lengkap (sesuai jadwal).Pemberian
imunisasi TT untuk mencegah terjadinya penyakit tetanus.
7) Pemeriksaan VDRL
8) Perawatan payudara
9) Senam hamil
10) Temu wicara dalam rangka persiapan rujukan
11) Pemeriksaan protein urine atas indikasi
12) Pemeriksaan reduksi urine atas indikasi
13) Pemberian terapi kapsul Yodium untuk daerah endemis gondok
14) Pemberian terapi anti malaria untuk daerah endemis malaria
3. Tata laksana pelayanan
a. Frekuensi pelayanan antenatal adalah minimal 4x selama kehamilan, dengan
ketentuan waktu minimal 1x pada trimester I, minimal 1x pada trimester II
dan minimal 2x pada trimester III (Depkes, 2006).
b. Pemeriksaan kehamilan (ANC) yang dibiayai oleh program ini mengacu pada
buku Pedoman KIA, dimana selama hamil, ibu hamil diperiksa sebanyak 4
kali disertai konseling KB dengan frekuensi 1 kali pada triwulan pertama, 1
kali pada triwulan kedua dan 2 kali pada triwulan ketiga. Pemeriksaan
kehamilan yang jumlahnya melebihi frekuensi diatas pada tiap-tiap triwulan
tidak dibayarkan lagi oleh JKN. Melainkan masuk ke kapitasi bersama
penyediaan obat-obatan, reagensia dan bahan habis pakai yang diperuntukkan
bagi pelayanan kehamilan, persalinan dan nifas, dan KB pasca salin serta
komplikasi yang mencakup seluruh sasaran ibu hamil,bersalin, nifas dan bayi
2.1.5.2 Penatalaksanaan Persalinan (Intra Natal Care) Persalinan dan kelahiran dikatakan normal jika:
1. Usia kehamilan cukup bulan (37-42 minggu)
2. Persalinan terjadi spontan
3. Presentasi belakang kepala
4. Berlangsung tidak lebih dari 18 jam
5. Tidak ada komplikasi ibu dan janin
1. Pelayanan yang dibrikan Pada persalinan normal , terdapat 4 bagian dengan
pelayanan yang berbeda di tiap fase yang disebut dengan kala yang lebih dikenal
dengan “58 langkah dalam APN”
a. Kala 1 : Memberi dukungan dan mendengar keluhan ibu, mengatur
posisi yang nyaman bagi ibu dan menjaga privasi ibu mengisi
partograf dan persiapan rujukan
b. Kala 2, 3 dan 4 : mengenali tanda bahaya kala 2, menyiapkan
pertolongan persalinan, memastikan pembukaan lengkap dan keadaan
janin baik, menyiapkan ibu dan keluarga untuk membantu proses
bimbingan meneran, mempersiapkan pertolongan kelahiran bayi,
membantu lahinya kepala, bahu,badan dan tungkai, penanganan bayi
baru lahir, manajemen aktif kala 3, menilai perdarahan, melakukan
2. Tatalaksana Pelayanan
a. Persalinan per vaginam yang meliputi persalinan per vaginam normal,
persalinan per vaginam melalui induksi, persalinan per vaginam dengan
tindakan, persalinan per vaginam dengan komplikasi dan persalinan per
vaginam dengan kondisi bayi kembar. Persalinan pervaginam dengan induksi,
dengan tindakan, dengan komplikasi serta pada bayi kembar dilakukan di
Puskesmas PONED dan/atau RS.
b. Penatalaksanaan Komplikasi Persalinan yaitu Perdarahan, Eklamsi, Retensio
plasenta, penyulit pada persalinan, infeksi, penyakit lain yang mengancam
keselamatan ibu bersalin
c. Lama hari inap minimal di fasilitas kesehatan yaitu persalinan normal dirawat
inap minimal 1 (satu) hari, persalinan per vaginam dengan tindakan dirawat
inap minimal 2(dua) hari. Pencatatan pelayanan pada ibu dan bayi baru lahir
tercatat pada registrasi ibu hamil dan pencatatan di Buku KIA, Kartu Ibu, dan
Kohort ibu (Peraturan Menteri Kesehatan Republik Indonesia No.
2562/MENKES/PER/XII/2011).
2.1.5.3 Pelayanan Nifas (Post Natal Care)
Masa nifas adalah dimulai setelah plasenta lahir dan berakhir ketika alat
kandungan kembali seperti sebelum hamil berlangsung kira-kira 6 minggu.
a. Pelayanan yang diberikan bidan antara lain
a. Melakukan kunjungan nifas setidaknya 4 kali yakni
2. Hari ke 3-hari ke 7 setelah persalinan
3. Hari ke 8 – hari ke 28 setelah persalinan
4. Hari ke 29-42 hari setelah persalinan
b. Memeriksa tekanan darah, perdarahan pervaginam, kontraksi uterus,
tinggi fundus uteri, fungsi pencernaan, penyembuhan luka dan
lain-lain
c. Persiapan rujukan bila diperlukan
d. Memberikan informasi mengenai kebersihan diri, istirahat, latihan,
gizi dan perawatan payudara serta KB
b. Tatalaksana pelayanan
Pelayanan nifas (PNC) sesuai standar yang dibiayai oleh program ini ditujukan
pada ibu dan bayi baru lahir yang meliputi pelayanan ibu nifas, pelayanan bayi baru
lahir, dan pelayanan KB pasca salin. Pelayanan nifas diintegrasikan antara pelayanan
ibu nifas, bayi baru lahir dan pelayanan KB pasca salin. Tatalaksana asuhan PNC
merupakan pelayanan Ibu dan Bayi baru lahir sesuai dengan Buku Pedoman KIA.
Pelayanan bayi baru lahir dilakukan pada saat lahir dan kunjungan neonatal.
Pelayanan KB pasca persalinan dilakukan hingga 42 hari pascapersalinan.
2.1.5.4 Pelayanan Keluarga Berencana (KB) 1) Pelayanan yang diberikan Ibu dalam KB adalah
a) Menjalin komunikasi yang baik dengan ibu
c) Memberikan informasi mengenai pilihan metode kontrasepsi yang dapat
digunakan ibu
d) Membantu ibu menentukan pilihan
e) Menjelaskan secara lengkap mengenai metode yang dipilih ibu
f) Malakuka rujukan bila diperlukan
2)Tatalaksana Pelayanan KB
Tatalaksana pelayanan KB mengacu kepada Pedoman Pelayanan KB dan
KIAyang diarahkan pada Metode Kontrasepsi Jangka Panjang (MKJP)atau
Kontrasepsi Mantap (Kontap) sedangkan ketersediaan alatdan obat kontrasepsi
(alokon) KB ditempuh dengan prosedur sebagai berikut :
a) Pelayanan KB di fasilitas kesehatan dasar dengan ketentuan bahwa alokon
disediakan oleh BKKBN terdiri dari IUD, Implant,dan suntik. Puskesmas
membuat rencana kebutuhan alat dan obat kontrasepsi yang diperlukan untuk
pelayanan KB di Puskesmas maupun dokter/bidan praktik mandiri. Selanjutnya
daftar kebutuhan tersebut dikirimkan ke SKPD yang mengelola program
keluarga berencana di Kabupaten/Kota setempat. Dokter dan bidan praktik
mandiri membuat rencana kebutuhan alokon untuk pelayanan keluarga
berencana dan kemudian diajukan permintaan ke Puskesmas yang ada
diwilayahnya. Puskesmas setelah mendapatkan alokon dari SKPD
Kabupaten/Kota yang mengelola program KB selanjutnya mendistribusikan
pelayanan KB diklaimkan pada BPJS. (Peraturan Menteri Kesehatan Republik
Indonesia No. 2562/MENKES/PER/XII/2011).
2.1.6 Pembiayaan Pelayanan Kebidanan dalam JKN
1. Pelayanan Pemeriksaan Kehamilan (ANC) dan Pemeriksaan Pasca Melahirkan
(PNC)
A. Pelayanan ANC dan PNC di Fasilitas Kesehatan Tingkat Pertama
(Puskesmas, RS Kelas D Pratama, klinik pratama, atau fasilitas kesehatan
yang setara):
1) Pelayanan ANC dan PNC oleh bidan di dalam gedung atau
menggunakan sarana Fasilitas Kesehatan Tingkat Pertama (Puskesmas,
RS Kelas D Pratama, klinik pratama, atau fasilitas kesehatan yang
setara) maka pembayarannya sudah termasuk dalam kapitasi.
2) Pelayanan ANC dan PNC oleh bidan jejaring di luar gedung atau tidak
menggunakan Fasilitas Kesehatan Tingkat Pertama (Puskesmas, RS
Kelas D Pratama, klinik pratama, atau fasilitas kesehatan yang setara)
maka pembayarannya ditagihkan per tindakan (fee for service) dan
penagihannya melalui Fasilitas kesehatan tingkat pertamanya.
3) Maksimal kunjungan ANC dan PNC yang bisa ditagihkan secara fee for
service adalah masing-masing sebanyak 4 (empat) kali. Kunjungan lebih
dari 4 (empat) kali tidak bisa ditagihkan kepada BPJS Kesehatan secara
B. Pelayanan ANC dan PNC di dokter praktek tingkat pertama yang
bekerjasama dengan BPJS Kesehatan.
1) Pelayanan ANC dan PNC oleh dokter praktek tingkat pertama yang
bekerjasama dengan BPJS Kesehatan maka pembayarannya sudah
termasuk dalam kapitasi
2) Pelayanan ANC dan PNC oleh bidan jejaring dokter praktek tingkat
pertama
3) yang bekerjasama dengan BPJS Kesehatan maka pembayarannya
adalah fee for service dan penagihannya melalui Fasilitas kesehatan
tingkat pertamanya.
A. Pelayanan Persalinan dan Kebidanan Lainnya di Fasilitas Kesehatan
Tingkat Pertama yang bekerja sama dengan BPJS Kesehatan
1) Besaran tarif persalinan merupakan tariff paket termasuk akomodasi
ibu/bayi dan perawatan bayi, Pasien tidak boleh ditarik iur biaya.
2) Besaran tarif paket termasuk akomodasi ibu/ bayi dan/atau perawatan bayi
sebagaimana point 1 adalah:
a) Persalinan per vaginam normal
3) Pengajuan klaim persalinan di Fasilitas kesehatan tingkat pertama dapat
dilakukan oleh Fasilitas kesehatan tingkat pertama yang memberikan
pelayanan (Puskesmas/Puskesmas PONED/ Klinik/Dokter praktek
perorangan dengan jejaring).
4) Jejaring Fasilitas kesehatan tingkat pertama berupa Polindes/Poskesdes
dan bidan desa/praktik mandiri mengajukan tagihan melalui Fasilitas
kesehatan induknya.
5) Kecuali pada daerah tidak ada Fasilitas kesehatan tingkat pertama
(ditetapkan melalui SK Kepala Dinas Kesehatan setempat), maka bidan
desa/bidan praktik mandiri dapat menjadi Fasilitas kesehatan tingkat
pertama yang bekerjasama langsung dengan BPJS Kesehatan dan
mengajukan klaim langsung ke BPJS Kesehatan.
No Jenis Pelayanan Tarif (Rp)
1 Pemeriksaan Kehamilan (ANC) 25.000
2 Persalinan Pervaginam Normal 600.000
3 Penanganan Perdarahan Paska Keguguran, Persalinan
Pervaginam Dengan Tindakan Emergensi Dasar 750.000 4 Pemeriksaan Paska Persalinan(PNC) 25.000 5 Pelayanan Tindakan Paska Persalinan(Mis:Placenta
Manual)
175.000
6 Pelayanan Prarujukan Pada Komplikasi Kebidanan Dan
Neonatal 125.000
7 Pelayanan /Pemasangan KB a. IUD/Implant b. Suntik
100.000 15.000 8 Penanganan Komplikasi KB Paska persalinan 125.000
B. Pelayanan Persalinan dan Kebidanan Lainnya di Fasilitas Kesehatan Tingkat
Lanjutan yang bekerja sama dengan BPJS Kesehatan
1) Persalinan normal diutamakan dilakukan di Fasilitas kesehatan tingkat pertama
2) Penjaminan persalinan normal di Fasilitas kesehatan rujukan tingkat lanjutan
hanya dapat dilakukan dalam kondisi gawat darurat
3) Yang dimaksud kondisi gawat darurat di atas adalah perdarahan, kejang pada
kehamilan, ketuban pecah dini, gawat janin dan kondisi lain yang mengancam
jiwa ibu dan bayinya
4) Biaya pelayanan kesehatan, termasuk pelayanan kebidanan dan persalinan
sesuai dengan tarif INA CBGs yang ditentukan oleh Kementerian Kesehatan
Republik Indonesia.
5) Pada kasus persalinan normal pervaginam dengan berat badan lahir bayi
normal/sehat (tidak ada masalah medis), maka:
a) Untuk pelayanan perawatan bayinya sudah termasuk ke dalam paket
persalinan ibu sehingga tidak perlu dibuatkan Surat Eligibilitas Peserta
(SEP) tersendiri.
b) Bagi peserta Pekerja Penerima Upah pada persalinan anak 1 sampai dengan
3, setelah kelahiran anaknya, orang tua harus segera melapor ke Kantor
Cabang/Kantor Operasional Kabupaten BPJS Kesehatan untuk mengurus
kartu peserta BPJS Kesehatan dengan membawa Surat Keterangan Lahir
c) Proses pendaftaran bayi menjadi peserta BPJS Kesehatan mengikuti
ketentuan penambahan anggota keluarga yang berlaku.
6) Pada kasus persalinan pervaginam normal atau dengan penyulit, ataupun
persalinan operasi pembedahan caesaria, bayi dengan Berat Badan Lahir
Rendah (BBLR) dan/ atau bayi tidak sehat (mempunyai masalah medis),
maka untuk perawatan bayinya dibuatkan SEP tersendiri.
a) Bayi peserta BPJS Kesehatan Pekerja Penerima Upah anak ke-1 sampai
dengan ke-3
1) Perawatan bayinya dapat langsung dijamin oleh BPJS Kesehatan dan
diterbitkan SEP tersendiri.
2) Segera setelah bayi lahir, orang tua melapor ke Kantor Cabang atau
Kantor Operasional Kabupaten BPJS Kesehatan untuk dapat diberikan
identitas nomor kartu peserta (kartu peserta tidak dicetak) dengan
melampirkan Surat Keterangan Kelahiran. Nama yang digunakan
untuk entry dalam masterfile kepesertaan adalah Bayi Ny... (nama
ibunya).
3) Identitas nomor kartu peserta ini berlaku maksimal 3 (tiga) bulan.
4) Orang tua bayi harus kembali ke Kantor Cabang BPJS Kesehatan
untuk mengurus kartu kepesertaan bayinya dengan melampirkan
salinan Akte Kelahiran atau Surat Keterangan Lahir atau Kartu
Keluarga dalam waktu maksimal 3 bulan (sesuai dengan ketentuan
5) Apabila setelah 3 bulan kartu BPJS Kesehatan bayi belum diurus maka
penjaminan untuk bayinya akan dihentikan sementara sampai
dilakukan pengurusan kartu.
b) Bayi peserta BPJS Kesehatan Pekerja Penerima Upah anak ke-4 dan
seterusnya, Pekerja Bukan Penerima Upah dan Bukan Pekerja (diluar
Penerima Pensiun PNS, Perintis Kemerdekaan dan Veteran), untuk semua
persalinan dengan kondisi bayi mempunyai masalah medis, maka:
1) Orang tua bayi diminta segera mendaftarkan bayi tersebut sebagai
peserta BPJS Kesehatan termasuk pembayaran iuran dan selanjutnya
melapor ke petugas BPJS Center untuk diterbitkan SEP. Proses
tersebut harus dilakukan dalam waktu maksimal 7 (tujuh) hari
kalender sejak kelahirannya atau sebelum pulang apabila bayi
dirawat kurang dari 7 hari.
2) Apabila pengurusan kepesertaan dan penerbitan SEP dilakukan pada
hari ke-8 dan seterusnya atau setelah pulang, maka biaya pelayanan
kesehatan bayi tidak dijamin BPJS Kesehatan.
2.1.7 Prosedur Pengklaiman Dana
Untuk prosedur Pelayanan Kebidanan/Maternal Non Kapitasi Di Fasilitas
Kesehatan Tingkat Pertama harus melalui :
a. Biaya pelayanan persalinan/maternal dan neonatal non kapitasi adalah tarif
b. Tarif pelayanan kebidanan yang dilakukan oleh dokter dan bidan hanya berlaku
di fasilitas kesehatan tingkat pertama yang bekerjasama dengan BPJS
c. Tarif persalinan adalah paket persalinan termasuk akomodosi. Pasien tidak boleh
ditarik iur biaya
d. Pengajuan klaim persalinan dan pelayanan maternal non kapitasi di FKTP dapat
dilakukan di FKTP yang member pelayanan (puskesmas/puskesmas
PONED/klinik/dokter praktek perorangan dengan jejaring)
e. Jejaring fasilitas kesehatan tingkat petama berupa polindes/poskesdes dan bidan
desa/praktik mandiri mengajukan tagihan melalui fasilitas kesehatan induknya.
f. Klaim diajukan secara kolektif setiap bulan kepada kantor cabang/kantor
operasional kabupaten/kota BPJS kesehatan dengan kelengkapan administrasi
umum sebagai berikut:
1. Rekapitulasi pelayanan
2. Nama penderita
3. Nomot identitas
4. Alamat dan telepon pasien
5. Tanggal pelayanan
6. GPA (Gravida, Partus, Abortus)
7. Jenis persalinan(tanpa penyulit/komplikasi)
8. Besaran tarif paket
g. Berkas pendukung masing masing pasien terdiri dari:
1. Salinan identitas peserta BPJS
2. Salinan lembar pelayanan pada buku KIA sesuai pelayanan yang diberikan
untuk pemeriksaan kehamilan, pelayanan nifas,termauk pelayanan bayi
baru lahir dan KB pasca salin
3. Partograf
4. Surat keterangan kelahiran
2.2 Faktor yang Memengaruhi Pelaksanaan Program Jaminan Kesehatan Nasional
JKN sebagai suatu kebijakan dipengaruhi oleh berbagai faktor, menurut salah
satu para ahli kebijakan yakni David C Korten. Korten membuat model kesesuaian
implementasi kebijakan atau program dengan memakai proses pembelajaran. Model
ini berintikan kesesuaian antara tiga elemen yang ada dalam pelaksanaan program
yaitu program itu sendiri, pelaksanaan program dan sasaran program. Korten
menyatakan bahwa suatu program akan berhasil dilaksanakan jika terdapat
kesesuaian dari tiga elemen tadi.
Dalam hal ini JKN melalui BPJS menjadi komponen pertama, Fasilitas
Kesehatan tingkat pertama sebagai komponen kedua dan peserta BPJS sebagai
komponen ketiga. BPJS kesehatan, FKTP dan peserta BPJS masing-masing memiliki
2.2.1 Badan Penyelenggara Jaminan Sosial (BPJS) Kesehatan 2.2.1.1 Pengertian BPJS Kesehatan
BPJS adalah badan hukum yang dibentuk untuk menyelenggarakan program
jaminan sosial. BPJS terdiri dari BPJS Kesehatan dan BPJS Ketenagakerjaan.
Sedangkan BPJS Kesehatan adalah badan publik yang menyelenggarakan program
Jaminan Kesehatan. Sedangkan BPJS Ketenagakerjaan adalah badan publik yang
menyelenggarakan program jaminan kecelakaan kerja, jaminan hari tua, jaminan
pensiun dan jaminan kematian.(UU no 40 tahun 2004 tentang SJSN)
2.2.1.2 Fungsi tugas dan Wewenang BPJS Kesehatan
Undang-undang BPJS menentukan bahwa BPJS Kesehatan berfungsi
menyelenggarakan program jaminan kesehatan dengan prinsip ansuransi sosial dan
prinsip ekuitas dengan tujuan menjamin peserta memperoleh manfaat pemeliharaan
kesehatan dan perlindungan dalam memenuhi kebutuhan dasar kesehatan.
A. Fungsi BPJS Kesehatan
yang diselenggarakan secara nasional berdasarkan prinsip asuransi sosial dan prinsip
ekuitas. Adapun tujuan dari fungsi ini adalah menjamin agar peserta BPJS Kesehatan
memperoleh manfaat pemeliharaan kesehatan dan perlindungan dalam memenuhi
kebutuhan dasar kesehatan.
B. Tugas BPJS Kesehatan
Dalam melaksanakan fungsi sebagaimana tersebut diatas BPJS bertugas
1. Melakukan dan/atau menerima pendaftaran peserta
2. Memungut dan mengumpulkan iuran dari peserta dan pemberi kerja
3. Menerima bantuan iuran dari Pemerintah
4. Mengelola dana jaminan sosial untuk kepentingan peserta
5. Mengumpulkan dan mengelola data peserta program jaminan sosial
6. Membayarkan manfaat dan/atau membiayai pelayanan kesehatan sesuai
dengan ketentuan program jaminan sosial dan
7. Memberikan informasi mengenai penyelenggaraan program jaminan sosial
kepada peserta dan masyarakat.
C. Wewenang BPJS Kesehatan
Dalam melaksanakan tugasnya sebagaimana dimaksud di atas BPJS
berwenang:
1. Menagih pembayaran Iuran.
2. Menempatkan dana jaminan sosial untuk investasi jangka pendek dan jangka
panjang dengan mempertimbangkan aspek likuiditas, solvabilitas,
kehati-hatian, keamanan dana, dan hasil yang memadai.
3. Melakukan pengawasan dan pemeriksaan atas kepatuhan peserta dan pemberi
kerja dalam memanuhi kewajibannya sesuai dengan ketentuan peraturan
perundang-undangan jaminan sosial nasional.
4. Membuat kesepakatan dengan fasilitas kesehatan mengenai besar pembayaran
fasilitas kesehatan yang mengacu pada standar tarif yang ditetapkan oleh
5. Membuat atau menghentikan kontrak kerja dengan fasilitas kesehatan.
6. Mengenakan sanksi administratif kepada peserta atau pemberi kerja yang
tidak memenuhi kewajibannya.
7. Melaporkan pemberi kerja kepada instansi yang berwenang mengenai
ketidakpatuhannya dalam membayar iuran atau dalam memenuhi kewajiban
lain sesuai dengan ketentuan peraturan perundang-undangan.
8. Melakukan kerjasama dengan pihak lain dalam rangka penyelenggaraan
program jaminan sosial.
Kewenangan menagih pembayaran Iuran dalam arti meminta pembayaran
dalam hal terjadi penunggakan, kemacetan, atau kekurangan pembayaran,
kewenangan melakukan pengawasan dan kewenangan mengenakan sanksi
administratif yang diberikan kepada BPJS memperkuat kedudukan BPJS sebagai
badan hukum publik.
2.2.2 Fasilitas Kesehatan Tingkat Primer (FKTP)
Fasilitas kesehatan yang termasuk FKTP adalah fasilitas pelayanan kesehatan
yang memberikan pelayanan kesehatan dasar. Sarana ini merupakan ujung tombak
dalam program JKN, karena semua pasien yang memerlukan pelayanan lanjutan
harus melalui FKTP.
Yang termasuk dalam FKTP antara lain :
1) Puskesmas
2) Praktik Dokter Umum
4) Klinik Umum
5) RS Kelas D Pratama (PERMENKES nomor 71 tahun 2013 tentang
Pelayanan Kesehatan pada JKN)
Fungsi Fasilitas Kesehatan Tingkat Pertama dalam Jaminan Kesehatan Nasional
adalah :
a. First Contact (Kontak pertama)
Fasilitas kesehatan tingkat pertama merupakan tempat pertama yang
dikunjungi peserta setiap kali mendapat masalah kesehatan, untuk
berkonsultasi dan menyampaikan keluhannya
b. Continuity (Kontinuitas pelayanan)
Hubungan Fasilitas kesehatan tingkat pertama dengan peserta dapat
berlangsung dengan kontinyu sehingga penanganan penyakit dapat berjalan
optimal
c. Comprehensiveness (Komprehensif)
Fasilitas kesehatan tingkat pertama memberikan pelayanan yang
komprehensif terutama untuk pelayanan promotif dan preventif
d. Coordination (Koordinasi) / petugas kesehatan sebagai “Care Manager”
Fasilitas kesehatan tingkat pertama berperan sebagai koordinator pelayanan
bagi peserta untuk mendapatkan pelayanan sesuai kebutuhannya.
2.2.3 Peserta Jaminan Kesehatan Nasional
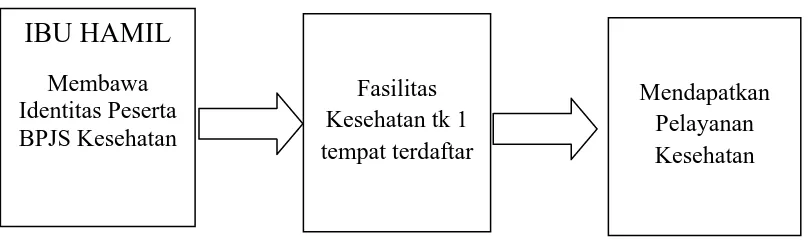
Untuk memperoleh pelayanan kesehatan dalam JKN, disamping membayar
BPJS. Yakni memenuhi persyaratan administrasi dan mengikuti alur pelayanan
maternal dapat kita lihat pada gambar 2.1
Gambar 2.1 Alur Pelayanan Maternal di Fasilitas Kesehatan Tingkat Pertama Sumber panduan praktis Pelayanan Kebidanan dan Neonatal (BPJS)
2.2.4 Kesesuaian Antara Faktor yang Memengaruhi Pelaksanaan JKN
Dalam pelaksanaan JKN, kesesuaian antara tiap komponen sangat penting,
antara BPJS sebagai penyelenggara JKN, ibu hamil bersalin dan nifas sebagai
pelaksana program, dan Puskesmas sebagai fasilitas kesehatan pertama milik
pemerintah.
2.2.4.1 Kesesuaian Antara Program JKN dengan peserta JKN
Artinya harus ada kesesuaian antara apa yang ditawarkan oleh program
dengan apa yang dibutuhkan sasaran. Program JKN yang mulai beroperasi sejak 1
januari menawarkan ansuransi yang bersifat sosial, dengan adanya jaminan tersebut
masyarakat memiliki payung yang melindungi mereka saat sakit. Tawaran itu sangat
dibutuhkan masyarakat sehingga sejak dilunjurkannya JKN, masyarakat menyambut
jiwa (10 juta jiwa diatas target BPJS) dan menjadikan Indonesia penyelenggara UHC
dengan jumlah penduduk terbesar.(Tjiong R 2014)
2.2.4.2 Kesesuaian Antara Program JKN dengan Fasilitas Kesehatan Tingkat Pertama(FKTP)
Program JKN menjadi tantangan besar bagi FKTP, karena dengan
meningkatnya demand terhadap layanan kesehatan, khususnya kebidanan karena
akses untuk layanan tersebut semakin baik. Masyarakat yang tadinya enggan berobat
ke fasilitas kesehatan karena keterbatasan biaya, dengan adanya JKN menjadi bisa
mengakses layanan. Terbukti dengan penelitian yang dilakukan Amiarno terhadap 73
orang dokter yang bekerja di Rumah sakit di Jakarta, menunjukkan jumlah kunjungan
rawat jalan meningkat dua kali lipat sejak adanya JKN. Sedangkan di Kabupaten
Bantul mengalami kenaikan 70% setelah adanya JKN (Linangkung E, 2015) dengan
meningkatnya jumlah kunjungan ke fasilitas kesehatan otomatis meningkatkan beban
kerja petugas kesehatan, dan ini harus diiringi dengan kepuasan kerja hingga
meningkatkan kinerja petugas tersebut. Beberapa hal yang berkontribusi menambah
beban kerja adalah belum berjalannya sistem rujukan yang baik, belum siapnya
fasilitas kesehatan, dan belum optimalnya sistem pengelolaan dana dan pengawasan
sehingga tenaga kesehatan tidak mendapatkan jasa seperti yang seharusnya.
2.2.4.3 Kesesuaian Antara peserta BPJS dengan Fasilitas Kesehatan Tingkat Pertama
Untuk mendapatkan pelayanan, masyarakat harus memenuhi syarat-syarat
yang telah ditetapkan JKN, khususnya dalam pelayanan maternal seorang ibu hamil
mengikuti prosedur yang telah ditetapkan. Jika tidak mengikuti prosedur, pelaksana
(Bidan) tidak dapat memberikan Pelayanan.
2.3 Landasan Teori
Secara garis besar pelaksanaan atau implementasi merupakan setiap kegiatan
yang dilakukan menurut rencana untuk mencapai tujuan yang telah ditentukan. Upaya
untuk memahami adanya perbedaan antara yang diharapkan dan fakta yang terjadi
dan menimbulkan kesadaran pentingnya pelaksanaan.
Model implementasi kebijakan David C. Korten yang lebih menekankan
sebagai cara untuk mendeliverykan layanan-layanan pemerintah kepada masyrakat.
Dalam model ini proses implementasi dipandang sebagai proses belajar sosial yang
bersifat kolaboratif antara birokrasi di tingkat lokal/daerah dengan kelompok sasarna
atau komunitas, dengan tujuan agar sasaran mampu mendorong dirinya sendiri.
Model ini menempatkan masyarakat sebagai fokus utama, bukan sekedar pemanfaat.
Secara pokok ada 3 komponen utama yang saling berinteraksi dalam proses
implementasi yakni masyarakat, program dan organisasi pelaksana program yang
harus saling berinteraksi secara kolaboratif untuk mencapai kesesuaian satu sama lain
Gambar 2.2 Model Implementasi Kebijakan menurut David C. Korten Sumber : Haedar Akib dan Antonius Tarigan (2000)
Korten menggambarkan model ini berintikan tiga elemen yang ada dalam
pelaksanaan program yaitu program itu sendiri, pelaksana program dan kelompok
sasaran program, dimana suatu program akan berhasil dilaksanakan jika terdapat
kesesuaian antara unsur – unsur tersebut.
2.4 Kerangka Pikir
Berdasarkan pola yang di kembangkan Korten, program JKN tidak akan
berhasil sesuai dengan apa yang diharapkan jika tidak terjadi kesesuaian antara 3
unsur implementasi. Yaitu unsur program (JKN), Pemanfaat (Masyarakat/Ibu), dan
organisasi (BPJS dan FKTP). Hal ini disebabkan apabila output (pelayanan
Kebidanan) tidak sesuai dengan Kebutuhan maka output tidak dapat dimanfaatkan.
Jika organisasi pelaksana tidak memiliki kemampuan melaksanakan tugas dalam hal Kompetensi
Putusan Tuntutan
Kebutuhan
PROGRAM
PEMANFAAT ORGANISASI
ini FKTP dan BPJS yang didalamnya termasuk Dokter dan Bidan, pengelola JKN,
dan staff BPJS maka organisasi tidak dapat menyampaikan output. Atau jika syarat
yang ditetapkan oleh organisasi pelaksana program tidak dapat dipenuhi sasaran,
maka kelompok sasaran tidak dapat memperoleh output. Secara singkat digambarkan
dalam gambar 2.3
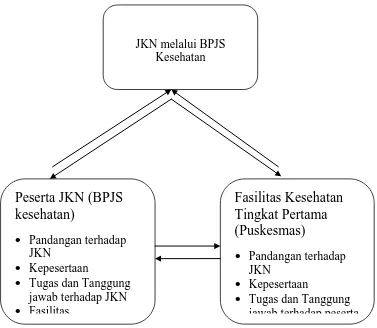
Gambar 2.3. Kerangka Pikir Penelitian
Peserta JKN (BPJS
kesehatan)
• Pandangan terhadap JKN
• Kepesertaan
• Tugas dan Tanggung jawab terhadap JKN • Fasilitas
Fasilitas Kesehatan
Tingkat Pertama
(Puskesmas)
• Pandangan terhadap JKN
• Kepesertaan
• Tugas dan Tanggung jawab terhadap peserta JKN melalui BPJS