ii
TESIS
USIA LEBIH DARI 45 TAHUN, JUMLAH LEKOSIT,
RIWAYAT KONSUMSI ALKOHOL DAN KONSUMSI OBAT
NSAID SEBAGAI FAKTOR RISIKO PADA ULKUS
PEPTIKUM PERFORASI DI BAGIAN BEDAH RSUP
SANGLAH
I KOMANG AGUS SETIAWAN
PROGRAM PASCASARJANA
UNIVERSITAS UDAYANA
i
TESIS
USIA LEBIH DARI 45 TAHUN, JUMLAH LEKOSIT,
RIWAYAT KONSUMSI ALKOHOL DAN KONSUMSI OBAT
NSAID SEBAGAI FAKTOR RISIKO PADA ULKUS
PEPTIKUM PERFORASI DI BAGIAN BEDAH RSUP
SANGLAH
I KOMANG AGUS SETIAWAN NIM 0914028201
PROGRAM MAGISTER
PROGRAM STUDI ILMU BIOMEDIK
PROGRAM PASCASARJANA
UNIVERSITAS UDAYANA
DENPASAR
ii
USIA LEBIH DARI 45 TAHUN, JUMLAH LEKOSIT,
RIWAYAT KONSUMSI ALKOHOL DAN KONSUMSI OBAT
NSAID SEBAGAI FAKTOR RISIKO PADA ULKUS
PEPTIKUM PERFORASI DI BAGIAN BEDAH RSUP
SANGLAH
Tesis untuk Memperoleh Gelar Magister
pada Program Magister, Program Studi Ilmu Biomedik Program Pascasarjana Universitas Udayana
I KOMANG AGUS SETIAWAN NIM 0914028201
PROGRAM MAGISTER
PROGRAM STUDI ILMU BIOMEDIK
PROGRAM PASCASARJANA
UNIVERSITAS UDAYANA
DENPASAR
iii
Lembar Persetujuan Pembimbing TESIS INI TELAH DISETUJUI PADA TANGGAL 13 APRIL 2016
Pembimbing I, Pembimbing II
dr. I Gede Suwedagatha, SpB(K) Trauma Prof. dr. N. Tigeh Suryadhi, MPH, PhD
NIP. 196207291989031004 NIP. 194302151969021001
Mengetahui,
Ketua Program Studi Ilmu Biomedik Direktur
Program Pascasarjana Program Pascasarjana Universitas Udayana Universitas Udayana
Dr. dr. Gde Ngurah Indraguna Pinatih, M.Sc, SpGK Prof. Dr. dr. A.A. Raka Sudewi, SpS(K)
iv
Lembar Penetapan Panitia Penguji Tesis Ini Telah Diuji pada
Tanggal 13 April 2016
Panitia Penguji Tesis Berdasarkan SK Rektor Universitas Udayana, Nomor : 1475/UN14.4/HK/2016 Tertanggal : 8 April 2016
Ketua : dr. I Gede Suwedagatha, SpB(K) Trauma Anggota :
v
KEMENTERIAN PENDIDIKAN DAN KEBUDAYAAN UNIVERSITAS UDAYANA
PROGRAM PASCASARJANA
PROGRAM MAGISTER ILMU BIOMEDIK Alamat :Sekretariat Pascasarjana Universitas Udayana,-Jl Panglima Sudirman Denpasar, Bali Telp. 0361-7475076, 7425201. Fax 0361-246656, 223797. Email. Csaam_fkunud@yahoo.com
SURAT PERNYATAAN BEBAS PLAGIAT
Nama : dr. I Komang Agus Setiawan NIM : 0914028201
Program Studi : Magister Ilmu Biomedik (Combine-Degree)
Judul : Usia Lebih Dari 45 Tahun, Jumlah Lekosit, Riwayat Konsumsi Alkohol Dan Konsumsi Obat NSAID Sebagai Faktor Risiko Pada Ulkus Peptikum Perforasi Di Bagian Bedah RSUP Sanglah.
Dengan ini menyatakan bahwa karya ilmiah Tesis ini bebas plagiat.
Apabila di kemudian hari terbukti terdapat plagiat dalam karya ilmiah ini, maka saya bersedia menerima sanksi sesuai peraturan Mendiknas RI No. 17 tahun 2010 dan Peraturan Perundang-Undangan yang berlaku.
Denpasar,……….. Yang membuat pernyataan,
vi
UCAPAN TERIMA KASIH
Pertama-tama Perkenankanlah penulis memanjatkan puji syukur kehadapan Tuhan Yang Maha Esa, karena atas karunia-Nya maka karya akhir ini dapat terselesaikan dengan baik. Penulis menyadari bahwa tanpa bimbingan, pengarahan, sumbangan pikiran, dorongan semangat dan bantuan lainnya yang sangat berharga dari semua piha karya akhir ini tidak akan terlaksana dengan baik dan lancar. Oleh karena itu, pada kesempatan ini penulis menyampaikan rasa terima kasih yang setulus-tulusnya dan penghargaan setinggi-tingginya kepada : Rektor Universitas Udayana, Prof. Dr. dr. Ketut Suastika, Sp.PD-KEMD dan Dekan Fakultas Kedokteran Universitas Udayana, Prof. Dr. dr. Putu Astawa, Sp.OT(K) yang telah memberikan kesempatan dan fasilitas pada penulis untuk mengikuti dan menyelesaikan program pendidikan dokter spesialis I di Universitas Udayana.
Direktur Program Pascasarjana Universitas Udayana, Prof. Dr. dr. A.A. Raka Sudewi, Sp.S(K), atas kesempatan yang telah diberikan pada penulis untuk menjadi mahasiswa program pasca sarjana, program studi kekhususan kedokteran klinik (combined degree)
Ketua Program Pascasarjana Kekhususan Kedokteran Klinik (combined
degree), Dr. dr. Gde Ngurah Indraguna Pinatih, M.Sc,Sp.GK yang telah
vii
Direktur RSUP Sanglah Denpasar, dr. Anak Ayu Sri Saraswati, M.Kes atas kesempatan dan fasilitas yang diberikan untuk melanjutkan pendidikan di Bagian/SMF Ilmu Bedah dan melakukan penelitian di RSUP Sanglah Denpasar. Kepala Bagian/SMF Ilmu Bedah Fakultas Kedokteran Universitas Udayana/RSUP Sanglah, Prof. Dr. dr. Sri Maliawan, SpBS(K), yang telah memberikan kesempatan penulis untuk mengikuti program pendidikan dokter spesialis I di Bagian/SMF Ilmu Bedah FK UNUD/RSUP Sanglah dan telah memberikan dukungan, semangat serta masukan selama pembuatan karya akhir ini.
Kepala SMF Bedah Umum FK UNUD/RSUP Sanglah Denpasar, dr. I.B. Darmaputra, SpB-KBD atas kesempatan yang telah diberikan dalam menyelesaikan karya akhir ini.
Ketua Program Studi Pendidikan Dokter Spesialis I (KPS PPDS-I) Bagian/SMF Ilmu Bedah FK UNUD/RSUP Sanglah, dr. I Ketut Wiargitha, SpB(K) Trauma, yang telah memberikan kesempatan, bimbingan dan dukungan sejak awal sampai akhir pendidikan penulis.
Pembimbing pertama dr. Suwedagatha Sp B (K) Trauma, yang telah banyak memberikan dorongan, semangat serta meluangkan waktu dan pemikiran dalam penyusunan karya akhir ini sehingga dapat diselesaikan dengan baik.
viii
Seluruh staf Bagian/SMF Ilmu Bedah Fakultas Kedokteran Universitas Udayana/RSUP Sanglah atas segala bimbingan dan dorongan saat penyusunan karya akhir ini.
Rekan sejawat PPDS I Bagian/SMF Ilmu Bedah Fakultas Kedokteran Universitas Udayana/RSUP Sanglah, atas pengertian, bantuan dan kerjasama yang baik selama penulisan karya akhir ini.
Bapak (alm) dan Ibu, I Ketut Rinda dan NI WayanYasnyan, yang tanpa lelah mengasuh dan mendidik saya, mendoakan dan memberikan dukungan sampai karya akhir dan pendidikan saya selesai.
Istriku Luh Putu Ayu TjahayaWati beserta anak-anak kami, Putu Della Reva Natasya, Kadek Bagus Arimbawa, Komang Devina Kurnia Sari, atas kesetiaan, dukungan dan doanya yang tak henti-hentinya diberikan kepada penulis.
ix
Penulis menyadari sepenuhnya bahwa karya akhir ini jauh dari sempurna. Dengan segala kerendahan hati, penulis mohon maaf apabila ada kesalahan dalam penulisan karya akhir ini.
Denpasar, April 2016
x ABSTRAK
USIA LEBIH DARI 45 TAHUN, JUMLAH LEKOSIT, RIWAYAT KONSUMSI ALKOHOL DAN KONSUMSI OBAT NSAID SEBAGAI FAKTOR RISIKO PADA ULKUS PEPTIKUM PERFORASI DI BAGIAN
BEDAH RSUP SANGLAH
LatarBelakang :Studi ini bertujuan untuk mencari faktor-faktor risiko yang berperan terhadap pasien dengan ulkus peptikum perforasi.
Metode : Penelitian ini adalah epidemiologis analitik observasional dengan studi case-control. Sampel didapatkan dari Bagian Bedah RSUP Sanglah dengan ulkus peptikum perforasi yang telah dilakukan tindakan operasi sebanyak 24 pasien dan dari Bagian Penyakit Dalam dengan gastritis sebanyak 24 pasien. Data sampel diambil dari rekam medis, mulai bulan januari 2015 sampai Desember 1,177-48,044; p-value 0,001< 0,05).
Kesimpulan: Faktor risiko usia ≥ 45 tahun, jumlah lekosit ≥ 20.000/mm³ dan NSAID merupakan faktor risiko terjadinya ulkus peptikum perforasi dan NSAID merupakan faktor risiko yang paling tinggi terjadinya ulkus peptikum perforasi.
xi ABSTRACT
THE AGE MORE THAN 45 YEARS, LEUKOCYTE COUNT, HISTORY CONSUMPTION OF ALCOHOL AND NSAID DRUG CONSUMPTION AS
RISK FACTORS IN PERFORATED PEPTIC ULCER AT THE SURGERY DEPARTMENT OF SANGLAH HOSPITAL
Background : The aim of this study is to find the risk factors of patients with perforated peptic ulcer.
Metode : This study is observational analytic epidemiology case- control study. The samples obtained from the Department of Surgery Sanglah Hospital with perforated peptic ulcer who had surgery performed as many as 24 patients and of the Department of Internal Medicine with gastritis as many as 24 patients. The sample data taken from medical records, beginning in January 2015 through December 2015. deskristif analysis was then performed, bivarian (chi square) and multivariate (logistic regression).
Results: The risk factors of age ≥ 45 years, OR 5.38 (95% CI 0.000; p-value
0.000 <0.05), the number of leukocytes ≥ 20,000 / mm³, OR 3.078 (95% CI 0.000;
p-value 0.018 <0 , 05), alcohol (p-value 0.149> 0.05), NSAIDs, OR 7.519 (95% CI 1.177 to 48.044; p-value 0.001 <0.05).
Conclusions:The risk factors of age ≥ 45 years, the number of leukocytes ≥ 20,000 / mm³ and NSAIDs are risk factors for peptic ulcer perforation and NSAIDs are the highest risk factors of peptic ulcer perforation.
xii
xiii
2.2. Epidemiologi Ulkus Peptikum ... 8
2.3. Patofisiologi Ulkus Peptikum ... 9
2.4. Manifestasi Klinis Ulkus Peptikum ... 11
2.5. Penatalaksanaan Ulkus Peptikum ... 13
2.5.1. Non – farmakologi ... 14
2.5.2. Farmakologi ... 15
2.5.3. Tindakan Operasi ... 18
2.6. Pemeriksaan Penunjang Pada Ulkus Peptikum ... 18
2.6.1. Endoskopi ... 18
2.6.2. Radiografi ... 19
2.7. Faktor Resiko Klinis Yang Dianggap Berperan Terhadap Terjadinya Ulkus Peptikum ... 19
2.7.1. Faktor demografi umur dan jenis kelamin ... 19
2.7.2. Lokasiulkus ... 20
2.7.3. Merokok ... 20
2.7.4. Konsumsi alkohol ... 20
2.7.5. Riwayat penyakit rheumatoid arthritis ... 21
2.7.6. Faktor psikologis ... 21
2.7.7. Konsumsi NSAID ... 21
2.7.8. Jumlah leukosit ... 22
BAB III KERANGKA BERFIKIR, KERANGKA KONSEP PENELITIAN DAN HIPOTESA PENELITIAN ... 24
xiv
4.4.1. Klasifikasi dan identifikasi variabel ... 33
xv
5.1. Karakteristik Data……….. 37
5.2. Uji Analisis Bivariat………. . 38
5.3. Uji Analisis Multivariat………. 42
BAB VI SIMPULAN DAN SARAN ... 46
6.1. Simpulan……… 46
6.2. Saran……….. 47
xvi
DAFTAR TABEL
Tabel 4.1 Tabel2 x 2 ... 27
Tabel 5.1 Karakteristik Data……… 37
Tabel 5.2 Uji Pearson Chi Square……… 38
Tabel 5.3 Dependent Variabel Enconding……….. 42
Tabel 5.4 Classification Tablea,b………. 42
Tabel 5.5 Omnibus Test of Model Coefficients……….. 43
Tabel 5.6 Homser and Lemeshow Test………... 43
Tabel 5.7 Classification Tablea………. 44
xvii
DAFTAR GAMBAR
Gambar 2.1. Peptic Ulcer ... 8
Gambar 3.1. Kerangka Konsep Penelitian ... 25
Gambar 4.1. Rancangan Penelitian Kelompok Kasus ... 29
Gambar 4.2. Rancangan Penelitian Kelompok Kontrol ... 30
xviii
DAFTAR LAMPIRAN
1
BAB I
PENDAHULUAN
1.1. Latar Belakang
Penyakit ulkus peptikum perforasi merupakan masalah kesehatan serius di dunia. Penyakit ini berhubungan erat dengan adanya infeksi Helicobacter pylori, asupan makanan yang dikonsumsi oleh manusia serta masalah psikologis yang dialami terutama faktor stres. Penyakit ulkus peptikum perforasi yaitu ulkus gaster dan ulkus duodenum merupakan penyakit yang masih banyak ditemukan terutama dalam kelompok usia di atas 45 tahun. Ulkus peptikum perforasi merupakan suatu defek mukosa atau submukosa yang berbatas tegas yang dapat menembus lapisan muskularis mukosa sampai lapisan serosa sehingga terjadi perforasi (Akil, 2006). Ulkus gaster merupakan suatu gambaran bulat atau semibulat/oval dengan ukuran lebih dari 5 mm dari kedalaman submukosa pada mukosa gaster akibat terputusnya kontinuitas/integritas mukosa gaster dengan dasar ulkus ditutupi debris (Tarigan, 2006).
Ulkus peptikum perforasi insidennya cukup tinggi di Amerika Serikat, dengan 4 juta penduduk terdiagnosis setiap tahunnya.Sekitar 20-30 % dari prevalensi ulkus ini terjadi akibat pemakaian Obat AntiInflamasi Non Steroid (OAINS) terutama yang nonselektif. OAINS digunakan secara kronis pada penyakit-penyakit yang didasari inflamasi kronis seperti osteoarthritis. Pemakaian kronis ini semakin meningkatkan risiko terjadi ulkus peptikum. Prevalensi infeksi
Helicobacter pyloridi negara berkembang lebih tinggi dibanding dengan negara
2
maju. Prevalensi pada populasi di negara maju sekitar30-40% sedangkan di negara berkembang mencapai 80-90%. Dari jumlah tersebut hanya sekitar10-20% yang akan menjadi penyakit gastroduodenal (Rani, 2001).
Di Inggris sekitar 6–20% penduduk menderita ulkus pada usia 55 tahun, sedangkan prevalensinya 2–4%. Di Amerika Serikat ada 4 juta pasien dengan gangguan asam–pepsin, prevalensinya adalah 12% pada pria dan 10% pada wanita dengan angka kematian pasien 15.000 per tahun dan menghabiskan dana 10 milyar dolar per tahun (Tarigan, 2006). Di Indonesia, khususnya di Makassar, ditemukan prevalensi ulkus duodenum sebanyak 14% dan ulkus duodenum disertai dengan ulkus gaster sebanyak 5%. Umur terbanyak yaitu antara umur 45-65 tahun dengan kecenderungan semakin tua umur, prevalensi semakin meningkat dengan didominasi pria lebih banyak dibandingkan dengan wanita. Dari waktu ke waktu, manajemen ulkus gaster lebih baik seiring dengan ditemukannya faktor-faktor penyebab yang ditunjang dengan kemajuan dalam bidang farmasi yang berhasil menemukan dan mengembangkan obat-obat yang sangat berpotensi untuk penyembuhan ulkus gaster (Akil, 2006).
3
Pada lambung normal, terdapat dua mekanisme yang bekerja dan mempengaruhi kondisi lambung, yaitu faktor pertahanan lambung dan faktor perusak lambung. Kedua faktor ini, pada lambung sehat, bekerja secara seimbang, sehingga lambung tidak mengalami kerusakan/luka. Faktor perusak lambung meliputi faktor perusak endogen yang berasal dari dalam lambung sendiri antara lain HCL, pepsin dan garam empedu; faktor perusak eksogen, misalnya (obat-obatan, alkohol dan bakteri). Faktor pertahanan lambung tersedia untuk melawan atau mengimbangi kerja dari faktor tersebut diatas. Faktor/sistem pertahanan pada lambung, meliputi lapisan pre-epitel, epitel, post epitel.Apabila terjadi ketidakseimbangan antara kedua faktor di atas, baik faktor pertahanan yang melemah ataupun faktor perusak yang semakin kuat, dapat mengakibatkan kerusakan pada sel-sel lambung, yang pada akhirnya akan membentuk ulkus lambung/peptikum. Pemberian paparan eksogen yang berlebihan seperti kortikosteroid, OAINS dan kafein dapat memicu terjadinya ulkus lambung. Lambung memiliki mekanisme penyembuhan ulkus sendiri. Mekanisme ini merupakan suatu proses kompleks yang melibatkan migrasi sel, proliferasi, reepitelisasi, angiogenesis dan deposisi matriks yang selanjutnya akan membentuk jaringan parut (Bas et al, 2008).
4
konsumsi aspirin sebagai faktor risiko terjadinya ulkus peptikum perforasi dengan hasil yang signifikan.
Bas et al, 2008 menyebutkan bahwa umur merupakan prediktor dari
morbiditas dimana pada pasien yang lebih tua didapatkan risiko lebih tinggi daripada umur yang lebih muda. Morbiditas lain pada ulkus peptikum perforasi yang berhubungan dengan riwayat penyakit, jumlah dari cairan abdomen, letak dari ulkus, riwayat dari penyakit ulkus, jumlah drain menunjukkan data yang tidak signifikan.
Di Rumah Sakit Umum Pusat Sanglah Denpasar, dari catatan rekam medik di bagian bedah khususnya, didapatkan data bahwa angka kejadian ulkus peptikum perforasi yang dilakukan tindakan operasi cukup tinggi. Pasien yang dioperasi 3 tahun terakhir yaitu tahun 2013 berjumlah 33 pasien, tahun 2014 berjumlah 45 pasien dan tahun 2015 berjumlah 32 pasien. Dari seluruh pasien yang dilakukan tindakan operasi, sampai saat ini sebab terjadinya ulkus peptikum perforasi belum diketahui dengan pasti. Berdasarkan latar belakang diatas penulis tertarik untuk mengadakan penelitian tentang faktor – faktor risiko pada pasien dengan ulkus peptikum perforasi.
1.2.Rumusan Masalah
Berdasarkan latar belakang diatas dapat dirumuskan masalah penelitian sebagai berikut:
5
2. Apakah ulkus peptikum perforasi lebih sering terjadi pada jumlah leukosit lebih dari atau sama dengan 20.000/mm3 ?
3. Apakah ulkus peptikum perforasi lebih sering terjadi pada pengkonsumsi alkohol lebih dari tiga kali seminggu?
4. Apakah ulkus peptikum perforasi lebih sering terjadi pada pengkonsumsi obat anti inflamasi non steroid selama lebih dari tiga bulan terakhir?
1.3.Tujuan Penelitian
1.3.1. Tujuan umum
Untuk mengetahui faktor-faktor risiko yang berperan terhadap pasien dengan ulkus peptikum perforasi di bagian bedah RSUP Sanglah Denpasar.
1.3.2. Tujuan khusus
1. Untuk mengetahui bahwa ulkus peptikum perforasi lebih sering terjadi pada usia lebih dari atau sama dengan 45 tahun.
2. Untuk mengetahui bahwa ulkus peptikum perforasi lebih sering terjadi pada jumlah leukosit lebih dari atau sama dengan 20.000/mm3.
3. Untuk mengetahui bahwa ulkus peptikum perforasi lebih sering terjadi pada pengkonsumsi alkohol lebih dari tiga kali seminggu.
6
1.4.Manfaat
1.4.1. Manfaat ilmiah
Hasil penelitian diharapkan dapat menambah pengetahuan dalam upaya mengetahui faktor - faktor risiko klinis pada ulkus peptikum perforasi di Bagian Bedah RSUP Sanglah.
1.4.2. Manfaat praktis
7
BAB II
TINJAUAN PUSTAKA
Ulkus peptikum merupakan suatu keadaan terputusnya kontinuitas mukosa yang meluas di bawah epitel atau kerusakan pada jaringan mukosa, submukosa hingga lapisan otot dari suatu daerah saluran cerna yang langsung berhubungan dengan cairan lambung asam/pepsin (Sanusi, 2011). Ulkus peptikum merupakan luka terbuka dengan pinggir edema disertai indurasi dengan dasar tukak tertutup debris (Tarigan, 2009). Ulkus peptikum merupakan erosi lapisan mukosa biasanya dilambung atau duodenum (Corwin, 2009).
Ulkus peptikum (peptic ulcer disease) adalah lesi pada lambung atau duodenum yang disebabkan oleh ketidakseimbangan antara faktor agresif (sekresi asam lambung, pepsin, dan infeksi bakteri Helicobacter pylori) dengan faktor pelindung mukosa (produksi prostagladin, gastric mucus, bikarbonat, dan aliran darah mukosa)(Berardi &Lynda, 2005; Tas et al, 2015). Ulkus peptikum merupakan keadaan kontinuitas mukosa lambung terputus dan meluas sampai di bawah epitel. Kerusakan mukosa yang tidak meluas sampai ke bawah epitel disebut erosi. Walaupun sering kali dianggap juga sebagai ulkus (misalnya ulkuskarena stres) (Wilson dan Lindseth, 2005).
2.1. Definisi Ulkus Peptikum Perforasi
Ulkus peptikum perforasi didefinisikan sebagai suatu defek mukosa atau submukosa yang berbatas tegas yang menembus lapisan muskularis mukosa sampai lapisan serosa sehingga terjadi perforasi (Akil, 2006). Ulkus gaster
8
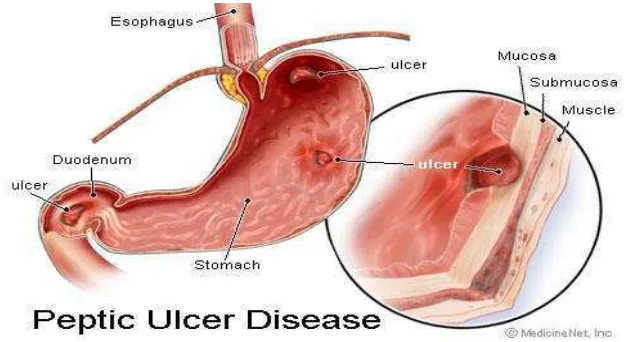
merupakan suatu gambaran bulat atau semibulat/oval dengan ukuran lebih dari 5 mm dari kedalaman submukosa pada mukosa gaster akibat terputusnya kontinuitas/integritas mukosa gaster dengan dasar ulkus ditutupi debris (Tarigan, 2006).
Gambar 2.1. Peptic Ulcer
2.2. Epidemiologi Ulkus Peptikum
9
Penyebab lain dari gastroduodenal perforasi seperti trauma, neoplasma, benda asing yang bersifat korosif dan hal ini terjadi akibat hasil dari diagnosis atau terapi intervensi (iatrogenic). Trauma pada lambung dan duodenum hanya 5.3% dari seluruh trauma tumpul hollow viscus organ tetapi berhubungan dengan komplikasi sekitar 27% to 28%. Perforasi yang terjadi karena keganasan/malignancy dapat berasal dari adanya obstruksi dan meningkatkan tekanan intralumen dan respon dari chemotherapy dan tumor transmural (Saverioet al, 2014).
Sekitar 4 juta penduduk terdiagnosis ulkus peptikum setiap tahunnya di Amerika Serikat dengan gangguan asam–pepsin, prevalensinya adalah 12% pada pria dan 10% pada wanita dengan angka kematian pasien 15.000 per tahun dan menghabiskan dana 10 milyar dolar per tahun. Di Inggris sekitar 6–20% penduduk menderita ulkus pada usia 55 tahun, sedangkan prevalensinya 2–4% (Tarigan, 2009).
2.3. Patofisiologi Ulkus Peptikum
10
Kelenjar pilorik mengandung mukus dan sel -sel endokrin(termasuk sel-sel gastrin) dan didapati di daerah antrum. Sel parietal juga dikenal sebagai sel oksintik biasanya didapati didaerah leher atau isthmus atau kelenjar oksintik. Sel parietal yang tidak terangsang, mempunyai sitoplasma dan kanalikuli intraseluler yang berisi mikrovili ukuran pendek sepanjang permukaan atas. Enzim H+, K+ -ATPase didapati didaerah membran tubulovesikel. Bila sel dirangsang, membran ini dan membran atas/apikal lainnya diubah menjadi jaringan padat dari kanalikuli intraseluler apikal yang mengandung mikrovili ukuran panjang (Tarigan, 2009).
Permukaan epitelium dari lambung atau usus rusak dan berulkus, hasil dari inflamasi menyebar sampai ke dasar mukosa dan submukosa. Asam lambung dan enzim pencernaan memasuki jaringan menyebabkan kerusakan lebih lanjut pada pembuluh darah dan jaringan disekitarnya (Keshav, 2004).
11
pembentukanasam. Stress emosi dapat juga memegang peranan dalam patogenesis ulkus peptikum, agaknya dengan meningkatkan pembentukan asam sebagai akibat perangsangan vagus. Sejumlah penyakit tampaknya disertai pembentukan ulkus peptikum yaitu sirosis hati akibatalkohol, pankreatitis kronik, penyakit paru kronik, hiperparatirioidisme dan sindrom Zollinger-Ellison (Wilson dan Lindseth, 2005).
Peningkatan sekresi asam-cairan peptik dapat turut berperan terhadap ulserasi. Pada kebanyakan orang yang menderita ulkus peptikum dibagian awal duodenum, jumlah sekresi asam lambung lebih besar dari normal, sering sebanyak dua kali normal. Walaupun setengah dari peningkatan asam ini mungkin disebabkan infeksi bakteri, percobaan pada hewan ditambah bukti adanya perangsangan berlebihan sekresi asam lambung oleh saraf pada manusia yang menderita ulkus peptikum mengarah kepada sekresi cairan lambung yang berlebihan untuk alasan apa saja (sebagai contoh, pada gangguan fisik) yang sering merupakan penyebab utama ulkus peptikum (Guyton dan Hall, 2007).
2.4. Manifestasi Klinis Ulkus Peptikum
12
lapar. Rasa nyeri berlangsung terus-menerus dengan intensitas ringan sampai berat biasanya terletak di bawah sternum. Kebanyakan orang yang menderita ulkus duodenum, nyeri biasanya tidak ada ketika bangun tidur tetapi timbul menjelang siang. Minum susu dan makan (yang menyangga keasaman PH lambung) atau meminum obat antasida mengurangi nyeri, tapi mulai timbul kembali setelah 2 atau 3 jam kemudian.
Gambaran klinis utama ulkus peptikum adalah kronik dan nyeri epigastrium. Nyeri biasanya timbul 2 sampai 3 jam setelah makan atau pada malam hari sewaktu lambung kosong. Nyeri ini seringkali digambarkan sebagai teriris, terbakar atau rasa tidak enak. Remisi dan eksaserbasi merupakan ciri yang begitu khas sehingga nyeri di abdomen atasyang persisten. Pola nyeri-makan-hilang ini dapat saja tidak khas pada ulkus peptikum. Bahkan pada beberapa penderita ulkus peptikum makanan dapat memperberat nyeri. Biasanya penderita ulkus peptikum akan mengalami penurunan berat badan. Sedangkan penderita ulkus duodenum biasanya memiliki berat badan yang tetap (Wilson dan Lindseth, 2005).
13
Penderita ulkus peptikum terutama pada ulkus duodenum mungkin dalam mulutnya merasa dengan cepat terisi oleh cairan terutama cairan saliva tanpa ada rasa. Keluhan inidiketahui sebagai water brash. Sedang pada lain pihak kemungkinan juga terjadi regurgitasi pada cairan lambung dengan rasa yang pahit (Akil, 2006). Secara umum pasien ulkus gaster mengeluh dispepsia. Dispepsia adalah suatu sindrom atau kumpulan keluhan beberapa penyakit saluran cerna seperti mual, muntah, kembung, nyeri ulu hati, sendawa atau terapan, rasa terbakar, rasa penuh ulu hati dan cepat merasa kenyang (Tarigan, 2009).
Nyeri yang dapat membangunkan orang ketika malam hari juga ditemukan. Seringkali nyeri timbul sekali atau lebih dalam sehari selama beberapa minggu dan hilang tanpa diobati. Namun, nyeri biasanya timbul kembali 2 tahun kemudian dan terkadang juga dalam beberapa tahun kemudian. Penderita biasanya akan belajar mengenai pola sakitnya ketika kambuh (biasanya terjadi ketika stres). Makan bisa meredakan sakit untuk sementara tetapi bisa juga malah menimbulkan sakit. Ulkus lambung terkadang membuat jaringan bengkak (edema) yang menjalar ke usus halus, yang bisa mencegah makanan melewati lambung. Blokade ini bisa menyebabkan kembung, mual, atau muntah setelah makan. (Keshav, 2004).
2.5. Penatalaksanaan Ulkus Peptikum
Beberapa faktor mempengaruhi penyembuhan ulkus dan kemungkinan untuk kambuh. Faktor yang reversibel harus diidentifikasi seperti infeksi
Helicobacterpylori, penggunaan NSAID dan merokok. Waktu penyembuhan
14
sembuh dalam waktu yang relatif sama jika terapinya efektif. Ulkus yang besar memerlukan waktu yang lebih lama untuk sembuh (Soll, 2009). Secara garis besar pengelolaan penderita dengan ulkus peptikum adalah sebagai berikut:
2.5.1. Non – farmakologi
1. Istirahat
Secara umum pasien ulkus dianjurkan pengobatan rawat jalan, bila kurangberhasil atau ada komplikasi baru dianjurkan rawat inap. Penyembuhan akan lebih cepatdengan rawat inap walaupun mekanismenya belum jelas, kemungkinan oleh bertambahnya jam istirahat, berkurangnya refluks empedu, stress dan penggunaan analgesik. Stress dan kecemasan memegang peran dalam peningkatan asam lambung danpenyakit ulkus (Tarigan, 2009).
2. Diet
15
3. Tidak merokok
Merokok menghalangi penyembuhan ulkus peptikum kronik, menghambat sekresi bikarbonat pankreas, menambah keasaman bulbus duodenum, menambah refluks duogenogastrik akibat relaksasi sfingter pilorus sekaligus meningkatkan kekambuhan ulkus (Tarigan, 2009).
2.5.2. Farmakologi
1. Antagonis Reseptor H2
Antagonis Reseptor H2 mengurangi sekresi asam lambung dengan cara berkompetisi dengan histamin untuk berikatan dengan reseptor H2 pada sel parietal lambung. Bila histamin berikatan dengan H2 maka akan dihasilkan asam. Dengan diblokirnya tempat ikatan antara histamin dan reseptor digantikan dengan obat-obat ini, maka asam tidak akan dihasilkan. Efek samping obat golongan ini yaitu diare, sakit kepala, kantuk, lesu, sakit pada otot dan konstipasi (Berardy and Lynda, 2005).Contoh obat seperti Simetidin, Ranitidine, Famotidin, Nizatidin (Lacy et al, 2008). Kemampuan antagonis reseptor H2 menurunkan asam lambung disamping dengan toksisitas rendah merupakan kemajuan dalam pengobatan penyakit. Hasil dari beberapa uji klinik menunjukkan obat-obat ini dapat menjaga gejala dengan efektif selama episode akut dan mempercepat penyembuhan ulkus duodenal (Ghosh dan Kinnear, 2003). 2. PPI (Proton Pump Inhibitor)
16
mengeluarkan asam dari kanalikuli serta parietal ke dalam lumen lambung. Pemakaian jangka panjang dapat menimbulkan kenaikan gastrin darah dan dapat menimbulkan tumor karsinoid pada tikus percobaan. Pada manusia belum terbukti gangguan keamanannya pada pemakaian jangka panjang (Tarigan, 2009). Penghambat pompa proton dimetabolisme dihati dan dieliminasi di ginjal. Dengan pengecualian penderita disfungsi hati berat, tanpa penyesuaian dosis pada penyakit liverdan penyakit ginjal. Dosis Omeprazol 20-40 mg/hr, Lansoprazol 15-30 mg/hr, Rabeprazol 20 mg/hr, Pantoprazol 40 mg/hr dan Esomeprazol 20-40 mg/hr (Lacyet al, 2008). Inhibitor pompa proton memiliki efek yang sangat besar terhadap produksi asam. Omeprazol juga secara selektif menghambat karbonat anhidrase mukosa lambung, yang kemungkinan turut berkontribusi terhadap sifat suspensi asamnya (Parischa danHoogerwefh, 2008). Efek samping obat golongan ini jarang, meliputi sakit kepala, diare, konstipasi, muntah, dan ruam merah pada kulit. Ibu hamil dan menyusui sebaiknya menghindari penggunaan PPI (Lacyet al, 2008).
3. Sulkralfat
17
(Parischa dan Hoogerwefh, 2008). Dosis sulkralfat 1gram 4x sehari atau 2gram 2x sehari. Efek samping yang sering dilaporkan adalah konstipasi, mual dan mulut kering (Berardi dan Lynda, 2005).
4. Koloid Bismuth
Mekanisme kerja melalui sitoprotektif membentuk lapisan bersama protein pada dasar ulkus dan melindungi terhadap rangsangan pepsin dan asam. Dosis obat 2 x 2 tablet sehari. Efek samping, berwarna kehitaman sehingga timbul keraguan dengan pendarahan (Tarigan, 2009).
5. Analog Prostaglandin : Misoprostol
Mekanisme kerja mengurangi sekresi asam lambung, menambah sekresi mukus, sekresi bikarbonat dan meningkatkan aliran darah mukosa. Biasanya digunakan sebagai penangkal terjadinya ulkus peptikum pada pasien yang menggunakan OAINS. Dosis 4 x 200mg atau 2 x 400 mg pagi dan malam hari. Efek samping diare, mual, muntah, dan menimbulkan kontraksi otot uterus sehingga tidak dianjurkan pada wanita yang bakal hamil (Tarigan, 2006). Misoprostol dapat menyebabkan eksaserbasi klinis (kondisi penyakit bertambah parah) pada pasien yang menderita penyakit radang usus, sehingga pemakaiannya harus dihindari pada pasien ini. Misoprostol dikontraindikasikan selama kehamilan, karena dapat menyebabkan aborsi akibat terjadinya peningkatan kontraktilitas uterus. Sekarang ini misoprostol telah disetujui penggunaannya oleh United States
Food and DrugAdministration (FDA) untuk pencegahan luka mukosa
18
6. Antasida
Pada saat ini antasida digunakan untuk menghilangkan keluhan nyeri dan obat dispepsia. Mekanisme kerjanya menetralkan asam lambung secara lokal. Preparat yang mengandung magnesium akan menyebabkan diare sedangkan aluminium menyebabkan konstipasi. Kombinasi keduanya saling menghilangkan pengaruh sehingga tidak terjadi diare dan konstipasi. Dosis: 3 x 1 tablet, 4 x 30 cc (3 kali sehari malam dan sebelumtidur). Efek samping diare, berinteraksi dengan obat digitalis, barbiturat, salisilat, dankinidin (Tarigan, 2009).
2.5.3. Tindakan Operasi
Tujuan utama dari terapi pembedahan pada ulkus peptikum perforasi adalah untuk menekan faktor agresif terutama sekresi asam lambung dan pepsin terhadap patogenesis ulkus peptikum dan untuk mengeluarkan tempat yang paling resisten di antrum dan mengoreksi statis di lambung (Akil, 2006). Indikasi operasi ulkus peptikum:
1. Gagal pengobatan.
2. Adanya komplikasi perforasi, pendarahan dan stenosis pilori. 3. Ulkus peptikum dengan sangkaan keganasan (Tarigan, 2009).
19
2.6. Pemeriksaan Penunjang Pada Ulkus Peptikum
Diagnosis ulkus peptikum ditegakkan berdasarkan pengamatan klinis, hasil pemeriksaan radiologi dan endoskopi, disertai biopsi untuk pemeriksaan histopatologi, tes CLO (Campylobacter Like Organism), dan biakan kuman
Helicobacter pylori. Secara klinis pasien mengeluh nyeri ulu hati kadang-kadang
menjalar ke pinggang disertai mualdan muntah (Tarigan, 2009). 2.6.1. Endoskopi
Endoskopi merupakan referensi standar untuk diagnosis dari ulkus peptikum. Endoskopi memungkinkan visualisasi dan dokumentasi fotografik sifat ulkus, ukuran, bentuk dan lokasinya dan dapat memberikan suatu dasar/ basis referensi untuk penilaian penyembuhan ulkus (Mc.Guigan, 2001). Salah satu kekurangan utamanya adalah biaya yang tinggi di beberapa negara seperti Amerika Serikat. Keputusan untuk melakukan endoskopi pada pasien yang diduga menderita ulkus peptikum didasarkan pada beberapa faktor. Pasien dengan komplikasi ulkus peptikum seperti pendarahan memerlukan evaluasi endoskopi untuk mendapatkan diagnosis yang akurat agar pengobatannya berhasil.
2.6.2. Radiografi
Pemeriksaan radiografi pada saluran gastrointestinal bagian atas juga bisa menunjukkan ulkus peptikum. Salah satu kekurangannya adalah paparan radiasi. Keuntungan endoskopi bisa melakukan biopsi mukosa untuk mendiagnosis
Helicobacterpylori, sedangkan radiografi terbatas dalam praktik dunia kedokteran
20
membuktikan adanya ulkus dalam lambung atau duodenum tetapi gejala-gejala tetap ada, maka ada indikasi untuk melakukan pemeriksaan endoskopi. Pemeriksaan kadar serum gastrin dapat dilakukan jika diduga ada karsinoma lambung atau sindrom Zolliger-Ellison (Wilson dan Lindseth,2005).
2.7. Faktor Risiko Klinis Yang Dianggap Berperan Terhadap Terjadinya
Ulkus Peptikum
2.7.1. Faktor demografi umur dan jenis kelamin
Umur merupakan prognostik faktor sesudah pembedahan pada peptic ulcer perforasi karena diikuti oleh penyakit penyerta seperti COPD, kelainan jantung maupun sepsis. Pada pasien yang usia lanjut yang diikuti penyakit penyerta memberikan hasil yang lebih buruk karena beberapa penyebab dan tingginya angka kematian. Nilai rata umur pasien yang meninggal sesudah pembedahan lebih signifikan pada pasien yang lebih tua dari pada pasien muda (65.02 ± 10.54) (p < 0.05) (Bas et al, 2008). Lebih dari setengah kasus adalah perempuan dan biasanya mengenai usia lanjut yang mempunyai lebih banyak risiko komorbiditas daripada laki-laki (Saverio et al, 2014).
2.7.2. Lokasi ulkus
Penelitian Tas et al, 2015 menyebutkan bahwa besarnya ukuran ulkus > dari 1 cm sebagai faktor resiko dari mortalitas pada ulkus peptikum perforasi. 2.7.3. Merokok
Bukti yang cukup kuat menunjukkan bahwa mengkonsumsi rokok merupakan
faktor yang cukup besar yang berhubungan dengan kejadian, lama kejadian, rekurensi
21
penelitian epidemiologi menunjukkan merokok meningkatkan risiko baik ulkus
duodenal maupun ulkus lambung dan risikonya tergantung pada jumlah rokok yang
dikonsumsi. Merokok memperlambat penyembuhan ulkus, menyebabkan rekurensi,
dan meningkatkan risiko komplikasi. Berhenti merokok sangat penting untuk
mencegah rekurensi dari ulkus duodenal (Tas et al, 2015).
2.7.4. Konsumsi alkohol
Konsentrasi tinggi dari alkohol menyebabkan kerusakan pembatas mukosa
lambung terhadap ion hidrogen dan berhubungan dengan lesi mukosa lambung akut
yang disebabkan pendarahan mukosa. Alkohol sendiri menstimulasi sekresi asam,
dan komposisi dari minuman beralkohol selain dari alkohol juga menstimulasi sekresi
asam (Luo et al, 2002).
2.7.5. Riwayat penyakit rheumatoid arthritis
Bas et al, 2008 menyebutkan bahwa riwayat penyakit Rheumatoid
Arthritis berhubungan dengan konsumsi obat obat NSAID yang secara signifikan menjadi faktor risiko terjadinya ulkus peptikum.
2.7.6. Faktor psikologis
22
juga dapat menurun sehingga mudah terinfeksi Helicobacter pylori yang dapat menyebabkan ulkus (Soll, 2009).
2.7.7. Konsumsi NSAID
Pengguna NSAID jangka panjang memiliki 2% sampai 4% risiko berkembangnya ulcer simtomatik, pendarahan GI atau bahkan perforasi (Berardy dan Lynda, 2005). Luo et al, 2002 menyebutkan dalam penelitiannya bahwa usia tua, merokok dan penggunaan nonspesifik cyclo-oxygenase inhibitors merupakan faktor risiko dari ulkus peptikum pada penyakit autoimmune dengan penggunaan kortikosteroid.
2.7.8. Jumlah leukosit
Leukosit adalah sel yang membentuk komponen darah. Sel darah putih ini berfungsi untuk membantu tubuh melawan berbagai penyakit infeksi sebagai bagian dari sistem kekebalan tubuh. Sel darah putih tidak berwarna, memiliki inti, dapat bergerak secara amoeboid, dan dapat menembus dinding kapiler/diapedesis. Dalam keadaan normalnya terkandung 4x109 hingga 11x109 sel darah putih di dalam seliter darah manusia dewasa yang sehat sekitar 7000-25000 sel per tetes. Dalam setiap milimeter kubik darah terdapat 6000 sampai 10000(rata-rata 8000) sel darah putih (Marisa et al, 2012).
23
sampah tubuh dengan memfagosit debris dari sel-sel yang mati atau cedera, penting dalam penyembuhan luka dan pembersihan jaringan (Guyton dan Hall, 2007).