Muhammad Zainul : Hubungan Kebiasaan Merokok Dengan Konversi Sputum Penderita Tb Paru Di Klinik Jemadi Medan, 2010.
HUBUNGAN KEBIASAAN MEROKOK DENGAN
KONVERSI SPUTUM PENDERITA TB PARU
DI KLINIK JEMADI MEDAN
Oleh :
MUHAMMAD ZAINUL 060100175
FAKULTAS KEDOKTERAN
UNIVERSITAS SUMATERA UTARA
Muhammad Zainul : Hubungan Kebiasaan Merokok Dengan Konversi Sputum Penderita Tb Paru Di Klinik Jemadi Medan, 2010.
HUBUNGAN KEBIASAAN MEROKOK DENGAN
KONVERSI SPUTUM PENDERITA TB PARU
DI KLINIK JEMADI MEDAN
Karya Tulis Ilmiah Ini Diajukan sebagai Salah Satu Syarat untuk Memperoleh Kelulusan Sarjana Kedokteran
Oleh :
MUHAMMAD ZAINUL 060100175
FAKULTAS KEDOKTERAN
UNIVERSITAS SUMATERA UTARA
Muhammad Zainul : Hubungan Kebiasaan Merokok Dengan Konversi Sputum Penderita Tb Paru Di Klinik Jemadi Medan, 2010.
LEMBAR PENGESAHAN
Hubungan Kebiasaan Merokok dengan Konversi Sputum Penderita TB Paru di
Klinik Jemadi Medan.
Nama : Muhammad Zainul NIM : 060100175
Pembimbing Penguji
(dr. Bintang Sinaga, Sp.P.)
NIP : NIP :
(dr.Alya Amila Fitrie, M.Kes.)
NIP :
(dr.Juliandi Harahap, M.A.)
Medan, 1 Desember 2009
Dekan,
Fakultas Kedokteran
Universitas Sumatera Utara
NIP : 19540220 198110 1 001
Muhammad Zainul : Hubungan Kebiasaan Merokok Dengan Konversi Sputum Penderita Tb Paru Di Klinik Jemadi Medan, 2010.
ABSTRAK
Tuberkulosis (TB) merupakan masalah kesehatan masyarakat yang penting di Indonesia dan dunia. Pada tahun 1992 WHO mencanangkan tuberkulosis sebagai “Global Emergency.” Pada tahun 2002 WHO menyebutkan bahwa terdapat 8,8 juta kasus baru tuberkulosis.
Merokok juga merupakan suatu masalah besar bagi kesehatan. Konsumsi tembakau yang terus-menerus dapat menjadi penyebab utama kematian di dunia yang sebenarnya dapat dicegah. Ada hubungan yang signifikan antara kebiasaan merokok, perokok pasif, dan polusi udara dari kayu bakar dan batu bara terhadap risiko infeksi, penyakit, dan kematian akibat TB.
Untuk mengetahui pengaruh merokok pada konversi sputum penderita TB paru, dilakukan penelitian kohort dengan kelompok kontrol selama dua bulan pengobatan dengan OAT kategori I. Sputum BTA dinilai pada bulan ke-0, ke-1, dan ke-2 pengobatan. Sampel berjumlah 77 orang diambil dengan menggunakan teknik consecutive sampling.
Dari 77 orang penderita TB paru, 62 orang (80,5%) adalah pria. Rerata usia penderita TB paru 37,42 + 13,62 tahun. Rerata berat badan adalah 50,18 + 11,03 kg.
Uji chi square menunjukkan bahwa ada perbedaan yang signifikan pada konversi sputum baik dalam pengobatan bulan ke-0 sampai ke-1 maupun pengobatan bulan ke-1 sampai ke-2 antara penderita TB paru yang merokok dan yang tidak merokok ( <0,05). Namun, secara keseluruhan tidak ada perbedaan yang signifikan pada konversi sputum setelah dua bulan pengobatan antara penderita TB paru yang merokok dan yang tidak merokok ( >0,05). Oleh karena itu, disimpulkan bahwa penderita TB paru yang merokok memerlukan waktu pengobatan lebih lama untuk mencapai konversi sputum yang setara dengan penderita TB paru yang tidak merokok.
Muhammad Zainul : Hubungan Kebiasaan Merokok Dengan Konversi Sputum Penderita Tb Paru Di Klinik Jemadi Medan, 2010.
ABSTRACT
Tuberculosis is an important public health problem in Indonesia and in the world. In 1992 WHO stated tuberculosis as “Global Emergency.” In 2002, WHO said that there were 8,8 milion new cases of tuberculosis.
Smoking is also a big problem for health. On going tobacco consumption could become the first leading cause of death in the world which should be able to be prevented. There was a significant relationship between smoking, passive smoker, and air pollution from fire-wood and charcoal with the risk for infection, disease, and death because of tuberculosis.
To know the relationship between smoking and sputum conversion in the pulmonary tuberculosis patients, a cohort study with control group was held for two month treatment with category one antituberculosis drugs (OAT). Sputum for acid fast bacilli was studied before the treatment, after one month, and after two months of the treatment. There were 77 pulmonary tuberculosis patients taken by using consecutive sampling technique. The data were analized descriptively and analitically using statistical package program.
In 77 pulmonary tuberculosis patients, there were 62 men (80,5%) and 15 women (19,5%). The mean age of pulmonary tuberculosis patients was 37,42 + 13,62 years old. The mean of body weight was 50,18 + 11,03 kg.
Chi square analysis showed that there were significant differences of sputum conversion both in 0-1 month treatment and in 1-2 month treatment
( < 0,05). But there was no significant difference of sputum conversion in 0-2 month treatment between the smoking and non-smoking pulmonary
tuberculosis patients ( > 0,05). It was concluded that the smoking pulmonary
tuberculosis patients took longer time to achieve the same sputum conversion as the non-smoking one.
Muhammad Zainul : Hubungan Kebiasaan Merokok Dengan Konversi Sputum Penderita Tb Paru Di Klinik Jemadi Medan, 2010.
KATA PENGANTAR
Puji dan syukur penulis ucapkan ke hadirat Allah SWT yang telah
melimpahkan rahmat-Nya sehingga KTI (Karya Tulis Ilmiah) ini dapat
diselesaikan. KTI ini disusun untuk memenuhi salah satu syarat kelulusan Sarjana
Kedokteran (S.Ked.) di Fakultas Kedokteran USU. Saya menyadari bahwa KTI
ini masih jauh dari sempurna. Namun, besar harapan saya kiranya tulisan ini dapat
bermanfaat dalam menambah perbendaharaan bacaan khususnya tentang:
“Hubungan Kebiasaan Merokok dengan Konversi Sputum Penderita TB Paru di Klinik Jemadi Medan.” Dengan selesainya KTI ini, perkenankanlah
saya menyampaikan rasa terima kasih dan penghargaan kepada yang terhormat:
1. Rektor USU Prof.dr. Chairuddin P.Lubis, DTM&H, SpA(K) dan Dekan FK
USU Prof.dr.Gontar Siregar, SpPD(K), KGEH yang telah memberikan
kesempatan kepada saya untuk mengikuti Program Pendidikan Dokter di FK
USU Medan.
2. Pembimbing penulisan KTI dr. Rina Amelia dan dr.Bintang, SpP, yang
dengan sepenuh hati telah mendorong, membimbing, dan mengarahkan
penulisan KTI ini sampai selesai.
3. Dosen penguji dr.Alya Amila Fitrie, M.Kes. dan dr.Juliandi Harahap. M.A.
yang telah memberi saran untuk menyempurnakan KTI ini.
4. Keluarga besar dr.H Zainuddin Amir Sp.P (K) yang telah mendukung dengan
luar biasa baik dalam hal moril maupu n hal materil.
5. Wina Yulinda, yang telah memberikan sumbangan berupa kritik maupun
saran yang positif.
6. Seluruh staf Klinik Jemadi yang telah membantu dalam pengumpulan data.
Akhir kata saya memohon maaf bila terdapat kesalahan dalam penulisan
pada KTI ini. Semoga Allah SWT senantiasa melimpahkan rahmat dan ridho-Nya
Medan, November 2009
Wassalam
Muhammad Zainul : Hubungan Kebiasaan Merokok Dengan Konversi Sputum Penderita Tb Paru Di Klinik Jemadi Medan, 2010.
DAFTAR ISI
Halaman
LEMBAR PENGESAHAN... i
ABSTRAK... ii
ABSTRACT... iii
KATA PENGANTAR... iv
DAFTAR ISI... v
DAFTAR TABEL... vi
DAFTAR GAMBAR... vii
DAFTAR LAMPIRAN... viii
BAB 1 PENDAHULUAN... 1
1.1Latar Belakang... 1
1.2Rumusan Masalah... 3
1.3Tujuan Penelitian... 3
1.4Manfaat Penelitian... 4
BAB 2 TINJAUAN PUSTAKA... 5
2.1 Tuberkulosis... 5
2.1.1 Definisi... 5
2.1.2 Faktor Risiko Stroke... 5
2.1.3 Patogenesis danPatologi TB Paru... 6
2.1.4 Diagnosis TB Paru... 9
2.1.5 Penatalaksanaan... 10
2.2 Merokok... 12
2.2.1 Definisi... 12
2.2.2 Komposisi... 12
Muhammad Zainul : Hubungan Kebiasaan Merokok Dengan Konversi Sputum Penderita Tb Paru Di Klinik Jemadi Medan, 2010.
2.3 Hubungan Merokok dan Tuberkulosis Paru... 16
BAB 3 KERANGKA KONSEP DAN DEFENISI OPERASIONAL 17 3.1 Kerangka Konsep ... 17
3.2 Definisi Operasional ... 17
3.3 Hipotesis... 17
BAB 4 METODE PENELITIAN... 18
4.1 Jenis Penelitian... 18
4.2 Waktu dan Tempat Penelitian... 18
4.3 Populasi dan Sampel... 18
4.4 Teknik Pengumpulan Data... 19
4.5 Pengolahan Data... 19
BAB 5 HASIL PENELITIAN DAN PEMBAHASAN... 21
5.1 Hasil Penelitian... 21
5.1.1 Deskripsi Lokasi Penelitian... 21
5.1.2 Deskripsi Karakteristik Penderita TB Paru... 21
5.1.2.1 Karakteristik Demografis Penderita TB Paru.. 22
5.1.2.2 Proporsi Jenis Kelamin Penderita TB Paru yang Merokok dan Tidak Merokok... 24
5.1.2.3 Proporsi Umur Penderita TB Paru yang Merokok dan Tidak Merokok... 24
5.1.2.4 Proporsi Berat Badan pada Penderita TB Paru yang Merokok dan yang Tidak Merokok... 25
5.1.2.5 Distribusi Frekuensi BTA Positif pada Pemeriksaan Sputum Penderita TB Paru... 25
Muhammad Zainul : Hubungan Kebiasaan Merokok Dengan Konversi Sputum Penderita Tb Paru Di Klinik Jemadi Medan, 2010.
Setelah Satu Bulan Pengobatan dengan OAT... 26
5.1.2.7 Proporsi Konversi Sputum Penderita TB Paru Bulan Pertama ke Bulan Kedua Pengobatan dengan OAT... 26
5.1.2.8 Proporsi Konversi Sputum Penderita TB Paru Setelah Dua Bulan Pengobatan dengan OAT... 27
5.1.3 Hasil Analisis Statistik... 27
5.1.3.1 Analisis Statistik Konversi Sputum Setelah Satu Bulan Pengobatan dengan OAT... 27
5.1.3.2 Analisis Statistik Konversi Sputum Bulan Pertama ke Bulan Kedua Pengobatan dengan OAT... 28
5.1.3.3 Analisis Statistik Konversi Sputum Setelah Dua Bulan Pengobatan dengan OAT... 29
5.2 Pembahasan... 29
5.2.1 Penderita TB paru... 29
5.2.2 Hubungn Merokok dengan Konversi Sputum Penderita TB paru... 31
BAB 6 KESIMPULAN DAN SARAN... 33
6.1 Kesimpulan... 33
6.2 Saran... 34
DAFTAR PUSTAKA... 35
Muhammad Zainul : Hubungan Kebiasaan Merokok Dengan Konversi Sputum Penderita Tb Paru Di Klinik Jemadi Medan, 2010.
DAFTAR TABEL
Nomor Judul Halaman
Tabel 5.1 Karakteristik demografis penderita TB paru di Klinik
Jemadi Medan
23
Tabel 5.2 Proporsi jenis kelamin pada penderita TB paru yang
merokok dan tidak merokok
24
Tabel 5.3 Proporsi umur pada penderita TB paru yang merokok
dan tidak merokok
25
Tabel 5.4 Proporsi berat badan pada penderita TB paru yang
merokok dan tidak merokok
25
Tabel 5.5 Distribusi frekuensi BTA positif pada pemeriksaan
sputum penderita TB paru sebelum pengobatan
26
Tabel 5.6 Proporsi konversi sputum penderita TB paru setelah
satu bulan pengobatan dengan OAT
26
Tabel 5.7 Proporsi konversi sputum penderita TB paru bulan
pertama ke bulan kedua pengobatan dengan OAT
27
Tabel 5.8 Proporsi konversi sputum penderita TB paru setelah
dua bulan pengobatan dengan OAT
27
Tabel 5.9 Uji chi-square konversi sputum setelah satu bulan
pengobatan dengan OAT antara penderita TB paru
yang merokok dan tidak merokok
28
Tabel 5.10 Uji chi-square konversi sputum bulan pertama ke
bulan kedua pengobatan dengan OAT antara penderita
TB paru yang merokok dan tidak merokok
28
Tabel 5.11 Uji chi-square konversi sputum setelah dua bulan
pengobatan dengan OAT antara penderita TB paru
yang merokok dan tidak merokok
Muhammad Zainul : Hubungan Kebiasaan Merokok Dengan Konversi Sputum Penderita Tb Paru Di Klinik Jemadi Medan, 2010.
DAFTAR GAMBAR
Nomor Judul Halaman
Muhammad Zainul : Hubungan Kebiasaan Merokok Dengan Konversi Sputum Penderita Tb Paru Di Klinik Jemadi Medan, 2010.
DAFTAR LAMPIRAN
Nomor Judul Halaman
LAMPIRAN 1 DAFTAR RIWAYAT HIDUP 38
LAMPIRAN 2 HASIL ANALISIS SPSS 39
Muhammad Zainul : Hubungan Kebiasaan Merokok Dengan Konversi Sputum Penderita Tb Paru Di Klinik Jemadi Medan, 2010.
BAB 1 PENDAHULUAN
1.1. Latar Belakang
Tuberkulosis (TB) adalah penyakit yang disebabkan oleh infeksi
Mycobacterium Tuberculosis Complex dan merupakan masalah kesehatan
masyarakat yang penting di Indonesia (Perhimpunan Dokter Paru Indonesia,
2006). Pada tahun 1992 WHO telah mencanangkan tuberkulosis sebagai “Global
Emergency”. Menurut laporan WHO, terdapat 8,8 juta kasus baru tuberkulosis
pada tahun 2002. Sebanyak 3,9 juta adalah kasus BTA (Basil Tahan Asam)
positif.
Sepertiga penduduk dunia telah terinfeksi kuman tuberkulosis dan menurut
regional WHO jumlah terbesar kasus TB terjadi di Asia Tenggara yaitu 33% dari
seluruh kasus TB di dunia, bila dilihat dari jumlah penduduk terdapat 182 kasus
per 100.000 penduduk (WHO, 2002a).
Penyebab peningkatan TB paru di seluruh dunia adalah ketidakpatuhan
terhadap program pengobatan, diagnosis, dan pengobatan yang tidak adekuat,
migrasi, infeksi human immunodeficiency virus (HIV).
Pada tahun 1995 WHO menganjurkan strategi DOTS (Directly Observed
Treatment Shortcourse), strategi komprehensif untuk digunakan oleh pelayanan
kesehatan primer di seluruh dunia untuk mendeteksi dan menyembuhkan
penderita TB, agar transmisi penularan dapat dikurangi di masyarakat (WHO,
2002).
Di Indonesia berdasarkan Survei Kesehatan Rumah Tangga (SKRT) pada
tahun 1992, TB merupakan penyebab kematian kedua, sedangkan pada SKRT
2001 menunjukkan TB merupakan penyebab kematian pertama pada golongan
penyakit infeksi (Aditama, 2004).
Hasil BTA sputum positif yang tidak dapat disembuhkan, pengobatan tidak
teratur, penggunaan obat antituberkulosis (OAT) tidak adekuat ataupun
pengobatan terputus menimbulkan kuman yang resisten terhadap OAT (Depkes
Muhammad Zainul : Hubungan Kebiasaan Merokok Dengan Konversi Sputum Penderita Tb Paru Di Klinik Jemadi Medan, 2010.
Merokok yang juga suatu masalah kesehatan pada masyarakat yang
merupakan suatu ancaman besar bagi kesehatan di dunia (Emmons, 1999).
Konsumsi tembakau terus-menerus dapat menjadi penyebab utama kematian di
dunia yang sebenarnya dapat dicegah. Saat ini, diperkirakan terdapat 1,1 milyar
penduduk dunia yang berusia 15 tahun atau lebih merupakan perokok, dan
kematian akibat dari penggunaan tembakau terdapat 4,9 juta orang per tahun. Jika
pola merokok ini tetap berlanjut, jumlah kematian akan meningkat menjadi
sepuluh juta orang per tahun pada tahun 2020, tujuh juta (70%) di antaranya akan
terjadi di negara berkembang di berbagai belahan dunia (WHO, 2003).
Kebiasaan merokok di Indonesia dan di berbagai negara berkembang
lainnya cukup luas dan ada kecenderungan bertambah dari waktu ke waktu,
sementara di negara maju kebiasaan merokok ini justru mulai ditinggalkan oleh
masyarakat luas yang telah sadar akan bahaya rokok pada kesehatan (Aditama,
1997).
Di India TB adalah salah satu penyebab utama kematian para perokok.
Sekitar 20% kematian akibat tuberkulosis di India berhubungan dengan kebiasaan
merokok mereka. Merokok diperkirakan mampu membunuh hampir satu juta
warganya di usia produktif pada tahun 2010. Penelitian itu juga menunjukkan,
kebiasaan tersebut menjadi penyebab utama kematian pada penderita TBC,
penyakit saluran pernapasan, dan jantung. Menurut penelitian tersebut juga
mengungkapkan tuberkulosis dan merokok merupakan dua masalah kesehatan
masyarakat yang signifikan, terutama di negara berkembang (Boon, 2007).
Penelitian Lin (2009) membuktikan hubungan signifikan antara kebiasaan
merokok, perokok pasif, dan polusi udara dari kayu bakar dan batu bara terhadap
risiko infeksi, penyakit, dan kematian akibat TB. Dari seratus orang yang diteliti,
ditemukan yang merokok dan menderita TB sebanyak 33 orang, perokok pasif
dan menderita TB 5 orang, dan yang terkena polusi udara dan menderita TB 5
orang.
Penelitian Aditama (2009) menunjukkan hubungan antara kebiasaan
Muhammad Zainul : Hubungan Kebiasaan Merokok Dengan Konversi Sputum Penderita Tb Paru Di Klinik Jemadi Medan, 2010.
terjadinya tuberkulosis paru pada dewasa muda, dan terdapat dose-response
relationship dengan jumlah rokok yang dihisap per harinya.
Secara umum, perokok ternyata lebih sering mendapat TB dan kebiasaan
merokok memegang peran penting sebagai faktor penyebab kematian pada TB.
Kebiasaan merokok membuat seseorang jadi lebih mudah terinfeksi tuberkulosis,
dan angka kematian akibat TB akan lebih tinggi pada perokok dibandingkan
dengan bukan perokok.
Di Indonesia, sejauh ini memang belum ada penelitian resmi yang
mengungkapkan hubungan antara rokok dan TB paru (Aditama, 2009).
Berdasarkan data di atas, peneliti tertarik untuk melakukan penelitian “Hubungan
Kebiasaan Merokok dengan Konversi Sputum Penderita TB Paru di Klinik Jemadi
Medan.”
1.2. Rumusan Masalah
Dari uraian latar belakang di atas dapat disimpulkan satu pertanyaaan pada
penelitian ini, yaitu: “Apakah ada hubungan antara kebiasaan merokok dengan
konversi sputum pada penderita TB paru?”
1.3. Tujuan Penelitian 1.3.1. Tujuan Umum
Untuk mengetahui hubungan antara kebiasaan merokok dengan konversi
sputum pada penderita TB paru.
1.3.2. Tujuan Khusus
1. Untuk mengetahui proporsi konversi sputum setelah sebulan pengobatan
dengan OAT pada penderita TB paru yang merokok dan tidak merokok.
2. Untuk mengetahui proporsi konversi sputum dari bulan pertama ke bulan
kedua pengobatan dengan OAT pada penderita TB paru yang merokok dan
tidak merokok.
3. Untuk mengetahui proporsi konversi sputum setelah dua bulan pengobatan
dengan OAT pada penderita TB paru yang merokok dan tidak merokok.
Muhammad Zainul : Hubungan Kebiasaan Merokok Dengan Konversi Sputum Penderita Tb Paru Di Klinik Jemadi Medan, 2010.
4. Untuk mengetahui adakah perbedaan yang bermakna pada konversi sputum
penderita TB paru yang merokok dan tidak merokok.
1.4. Manfaat Penelitian
1. Hasil penelitian ini dapat menjadi masukan bagi Klinik Jemadi Medan
mengenai lama pengobatan yang dibutuhkan pada penderita TB paru yang
merokok.
2. Hasil penelitian ini diharapkan memotivasi penderita TB paru-paru yang
merokok untuk berhenti merokok agar pengobatan TB-nya lebih cepat dan
efektif.
3. Hasil penelitian ini dapat menambah wawasan peneliti mengenai pengaruh
kebiasaan merokok terhadap konversi sputum penderita TB paru dan sebagai
salah satu tugas akhir mata kuliah Community Research Program (CRP) pada
Kurikulum Berbasis Kompetensi (KBK) di Fakultas Kedokteran Universitas
Sumatera Utara.
4. Hasil penelitian ini dapat digunakan sebagai dasar untuk penelitian lebih
lanjut mengenai hubungan merokok dengan penyakit TB paru serta
Muhammad Zainul : Hubungan Kebiasaan Merokok Dengan Konversi Sputum Penderita Tb Paru Di Klinik Jemadi Medan, 2010.
BAB 2
TINJAUAN PUSTAKA
2.1. Tuberkulosis 2.1.1. Definisi
Menurut WHO, TB adalah penyakit yang disebabkan oleh infeksi
mycobacterium tuberculosis complex (Perhimpunan Dokter Paru Indonesia,
2006).
2.1.2. Klasifikasi
Penentuan klasifikasi penyakit dan tipe pasien tuberkulosis memerlukan
suatu “definisi kasus” yang meliputi empat hal, yaitu (Depkes RI, 2007):
a. Lokasi atau organ tubuh yang sakit: paru-paru atau ekstrapulmonal;
b. Bakteriologi (hasil pemeriksaan dahak secara mikroskopis): BTA positif atau
BTA negatif;
c. Tingkat keparahan penyakit: ringan atau berat;
d. Riwayat pengobatan TB paru-paru sebelumnya: baru atau sudah pernah
diobati.
Beberapa istilah dalam definisi kasus:
1) Kasus TB paru: pasien TB paru yang telah dibuktikan secara mikroskopis
atau didiagnosis oleh dokter.
2) Kasus TB paru pasti (definitif): pasien dengan biakan positif untuk
Mycobacterium tuberculosis atau tidak ada fasilitas biakan,
sekurang-kurangnya 2 dari 3 spesimen dahak Sewaktu-Pagi-Sewaktu (SPS) hasilnya
BTA positif.
2.1.2.1. Klasifikasi Berdasarkan Organ Tubuh yang Terkena
a. Tuberkulosis paru
Tuberkulosis paru adalah tuberkulosis yang menyerang jaringan (parenkim)
Muhammad Zainul : Hubungan Kebiasaan Merokok Dengan Konversi Sputum Penderita Tb Paru Di Klinik Jemadi Medan, 2010.
b. Tuberkulosis ekstrapulmonal
Tuberkulosis yang menyerang organ tubuh lain selain paru, misalnya pleura,
selaput otak, selaput jantung (pericardium), kelenjar lymfe, tulang,
persendian, kulit, usus, ginjal, saluran kencing, alat kelamin, dan lain-lain.
2.1.2.2. Klasifikasi Berdasarkan Hasil Pemeriksaan Mikroskopis
a. Tuberkulosis Paru BTA Positif
1) Sekurang-kurangnya dua dari tiga spesimen dahak SPS hasilnya BTA positif.
2) Satu spesimen dahak SPS hasilnya BTA positif dan foto toraks dada
menunjukkan gambaran tuberkulosis.
3) Satu spesimen dahak SPS hasilnya BTA positif dan biakan kuman TB
paru-paru positif.
4) Satu atau lebih spesimen dahak hasilnya positif setelah tiga spesimen dahak
SPS pada pemeriksaan sebelumnya hasilnya BTA negatif dan tidak ada
perbaikan setelah pemberian antibiotika non-OAT.
b. Tuberkulosis Paru BTA Negatif
Kasus yang tidak memenuhi definisi pada TB paru BTA positif.
Kriteria diagnostik TB paru BTA negatif harus meliputi:
1) Paling tidak tiga spesimen sputum SPS hasilnya BTA negative
2) Foto toraks abnormal menunjukkan gambaran tuberkulosis.
3) Tidak ada perbaikan setelah pemberian antibiotika non-OAT.
4) Ditentukan (dipertimbangkan) oleh dokter untuk diberi pengobatan.
2.1.2.3 Klasifikasi Berdasarkan Tingkat Keparahan Penyakit
Pada TB paru BTA negatif foto toraks positif dibagi berdasarkan tingkat
keparahan penyakitnya, yaitu bentuk berat dan ringan. Bentuk berat bila
gambaran foto toraks memperlihatkan gambaran kerusakan paru yang luas
Muhammad Zainul : Hubungan Kebiasaan Merokok Dengan Konversi Sputum Penderita Tb Paru Di Klinik Jemadi Medan, 2010.
2.1.3. Patogenesis dan Patologi TB Paru 2.1.3.1. Patogenesis TB Paru Primer
Ketika seorang penderita TB paru batuk, bersin atau berbicara maka
droplet nukleus akan jatuh dan menguap akibat suhu udara yang panas, maka
kuman tuberkulosis akan berterbangan di udara dan berpotensi sebagai sumber
infeksi pada orang sehat. Hal ini yang sering disebut sebagai airborne infection.
Pada sekali batuk dikeluarkan tiga ribu droplet. Setelah melewati barrier
mukosilier saluran nafas, basil TB paru-paru akan mencapai bronkiolus distal atau
alveoli. Kuman mengalami multiplikasi di paru-paru dikenal sebagai focus Ghon.
Basil juga mencapai kelenjar limfe hilus melalui aliran limfe sehingga terjadi
limfadenopati hilus. Focus Ghon dan limfadenopati hilus akan membentuk
kompleks primer. Kompleks primer berlokasi di lobus bawah karena ventilasi
lebih baik di area tersebut. Ghon menemukan pendistribusian fokus primer yang
sama antara lobus atas dan lobus bawah, tetapi lebih sering pada paru kanan
(Fishman, 2002).
Respon imun seluler berupa hipersensitivitas tipe lambat terjadi pada
empat sampai enam minggu setelah infeksi primer. Banyaknya basil TB paru dan
kemampuan daya tahan tubuh akan menentukan perjalanan penyakit selanjutnya.
Pada kebanyakan kasus, respon imun tubuh dapat menghentikan multiplikasi
kuman dan sebagian kuman menjadi dorman (Lulu, 2004).
Berawal dari kompleks primer infeksi dapat menyebar ke seluruh tubuh
melalui berbagai jalan :
a. Secara Bronkogen
Menyebar ke paru yang bersangkutan atau melalui sputum ke
paru-paru sebelahnya dan dapat tertelan sehingga dapat menyebabkan TB paru-paru pada
gastrointestinal (Hopewell, 2005).
b. Secara Hematogen dan Limfogen
Vena pulmonalis yang melewati lesi paru dapat membawa material yang
Muhammad Zainul : Hubungan Kebiasaan Merokok Dengan Konversi Sputum Penderita Tb Paru Di Klinik Jemadi Medan, 2010.
aliran darah dan sistem limfatik. Penyebaran secara hematogen lebih sering terjadi
pada tempat dengan tekanan oksigen yang tinggi seperti pada otak, epifisis tulang
panjang, ginjal, tulang vertebra dan daerah apikal-posterior paru-paru. Reaktivasi
TB lebih cenderung berkembang di daerah apikal oleh karena PO2 yang lebih
tinggi sehingga cocok untuk pertumbuhan kuman. Daerah apikal-posterior juga
merupakan area yang defisiensi produksi limfe sehingga terjadi penurunan
drainase sehingga kuman TB sukar dieliminasi di area tersebut (Hopewell, 2005).
2.1.3.2. Patogenesis Reaktivasi Tuberkulosis
Banyak sebutan terhadap fase ini seperti penyakit kronik pasca TB
primer, reinfeksi atau TB progresif dewasa, endogen reinfeksi, reaktivasi terjadi
setelah periode laten (beberapa bulan atau tahun) setelah infeksi primer. Dapat
terjadi karena reaktivasi atau reinfeksi. Reaktivasi oleh karena kuman dorman
mengalami multiplikasi setelah beberapa bulan atau tahun setelah infeksi primer.
Reinfeksi diartikan sebagai infeksi ulang pada seseorang yang sebelumnya pernah
mengalami infeksi primer. TB paru-paru pos-primer dimulai dari sarang dini yang
umumnya pada segmen apikal lobus superior atau lobus inferior, yang awalnya
berbentuk sarang pneumonik kecil. Sarang ini dapat mengalami suatu keadaan,
direabsorsi dan sembuh tanpa meninggalkan cacat, sarang meluas, tetapi
mengalami penyembuhan berupa jaringan fibrosis dan perkapuran. Sarang dapat
aktif kembali membentuk jaringan keju dan bila dibatukkan menimbulkan kavitas.
Sarang pneumonia meluas membentuk jaringan keju yang bila dibatukkan akan
membentuk kavitas awalnya berdinding tipis kemudian menjadi tebal
(Hopewell, 2005).
Bentuk dari TB paru pos-primer dapat sebagai tuberkulosis paru seperti
adanya kavitas, infiltrat, fibrosis dan endobronkial TB, atau dapat sebagai TB
ekstrapulmonal seperti efusi pleura, limfadenopati, meningitis, TB tulang
Muhammad Zainul : Hubungan Kebiasaan Merokok Dengan Konversi Sputum Penderita Tb Paru Di Klinik Jemadi Medan, 2010.
2.1.3.3. Patologi TB Paru
Perubahan mendasar pada jaringan paru akibat infeksi kuman tuberkulosis
berupa lesi eksudatif, fibrinomacrophagic alveolitis, polymorphonuclear
alveolitis, kaseosa dan kavitas, tuberkuloma (Fishman, 2002).
2.1.4. Diagnosis TB Paru
Diagnosis TB paru ditegakkan berdasarkan gejala klinis, pemeriksaan
fisis, pemeriksaan bakteriologi, radiologi dan pemeriksaan penunjang lainnya.
Gejala klinis tuberkulosis dibagi menjadi dua golongan, yaitu gejala sistemik dan
gejala lokal. Gejala sistemik berupa demam, malaise, keringat malam, anoreksia,
dan berat badan menurun. Pada paru-paru akan timbul gejala lokal berupa gejala
respiratori. Norman Horne membuat daftar gejala dan tanda TB paru seperti
tidak ada gejala, batuk, sputum purulen, batuk darah, nyeri dada, sesak nafas,
“mengi” yang terlokalisir.Akan tetapi, tanda dan gejala ini tergantung pada luas
lesi. Pada pemeriksaan fisis, kelainan jasmani tergantung dari organ yang terlibat
dan luas kelainan struktur paru (Depkes RI, 2007).
Pada awal perkembangan penyakit sangat sulit menemukan kelainan paru
pada pemeriksaan fisis. Kelainan paru terutama pada daerah lobus superior
terutama apeks dan segmen posterior, serta apeks lobus inferior (Leitch, 2000).
Pada pemeriksaan fisis dapat ditemukan antara lain suara nafas bronkial,
amforik, suara nafas melemah, ronki basah, tanda-tanda penarikan paru-paru,
diafragma dan mediastinum.
Diagnosis yang paling baik adalah dengan cara mengisolasi kuman. Untuk
membedakan spesies mikobakterium satu dari yang lain harus dilihat sifat–sifat
koloni, waktu pertumbuhan, sifat biokimia pada berbagai media dan perbedaan
kepekaan terhadap OAT. Bahan pemeriksaan bakteriologi dapat berasal dari
sputum, cairan pleura, liquor cerebrospinal, bilasan bronkus, bronchoalveolar
lavage, urin, jaringan biopsi. Pada pemeriksaan bakteriologi yang menggunakan
sputum, cara pengambilannya terdiri dari tiga kali yaitu sewaktu (pada saat
kunjungan), pagi (keesokan harinya), sewaktu (pada saat mengantarkan dahak
Muhammad Zainul : Hubungan Kebiasaan Merokok Dengan Konversi Sputum Penderita Tb Paru Di Klinik Jemadi Medan, 2010.
Ada beberapa tipe interpretasi pemeriksaan mikroskopis. WHO
merekomendasikan pembacaan dengan skala International Union Against
Tuberculosis and Lung Disease (IUATLD):
a. Tidak ditemukan BTA dalam 100 lapang pandang, disebut negatif.
b. Ditemuka n 1-9 BTA dalam 100 lapang pandang, ditulis jumlah kuman yang
ditemuka n.
c. Ditemukan 10-99 BTA dalam 100 lapang pandang, disebut + (1+).
d. Ditemuka n 1-10 BTA dalam 1 lapang pandang, disebut ++ (2+).
e. Ditemukan > 10 BTA dalam 1 lapang pandang, disebut +++ (3+)
2.1.5. Penatalaksanaan
Sejarah pengobatan pada TB dimulai pada tahun 1943, dimana Wacksman
dan Schatz di New Jersey menemukan Streptomyces griseus yang dikenal sebagai
Streptomisin, merupakan OAT pertama yang digunakan. Penggunaan
Streptomisin sebagai obat tunggal terjadi sampai tahun 1949. Kemudian
ditemukan Para Amino Salisilat (PAS), sehingga mulai dilakukan kombinasi
antara keduanya, tetapi pada akhir 1946 pemakaian PAS sudah jarang
dipublikasikan. Pada tahun 1952 ditemukan Isoniazid (INH) yang kemudian
menjadi komponen penting dalam pengobatan TB, sejak saat itu durasi
pengobatan dapat diturunkan. Pada tahun 1972 mulai digunakan Rifampisin (R)
sebagai paduan obat dikombinasi dengan Etambutol (E) dan Pirazinamid
(WHO, 2002b).
Pengembangan pengobatan TB paru yang efektif merupakan hal yang
penting untuk menyembuhkan pasien dan menghindari MDR TB. Pengembangan
strategi DOTS untuk mengontrol epidemi TB merupakan prioritas utama WHO.
Pengobatan TB bertujuan untuk tiga hal yaitu (Departement Kesehatan RI, 2007):
a. Untuk mengurangi secara cepat jumlah dari basil mikobakterium, sehingga
dapat mengurangi durasi dari pengobatan.
b. Untuk mencegah resistensi obat. Pengobatan yang tidak adekuat dapat
menyebabkan resistensi obat dengan segera, sehingga dapat meningkatkan
Muhammad Zainul : Hubungan Kebiasaan Merokok Dengan Konversi Sputum Penderita Tb Paru Di Klinik Jemadi Medan, 2010.
yang bersangkutan, tetapi juga dapat menular pada seseorang yang
sebelumnya belum pernah terinfeksi.
c. Sterilisasi untuk mencegah kekambuhan dan mengurangi jumlah dan
kelangsungan hidup kuman.
2.1.5.1. Kombinasi Dosis Tetap (KDT)
Di Indonesia OAT KDT pertama kali digunakan pada tahun 1999 di
Sulawesi Selatan dengan hasil yang cukup memuaskan. Dari 172 penderita yang
diobati dengan KDT di enam belas Puskesmas, tidak ada yang menolak dengan
pengobatan KDT dan hanya 10% dengan efek samping ringan tanpa harus
menghentikan pengobatan dan hanya 0,6% yang mendapat efek samping berat
(Depkes RI, 2007).
OAT KDT adalah tablet yang berisi kombinasi beberapa jenis obat anti TB
dengan dosis tetap. Jenis tablet KDT untuk dewasa (Depkes RI, 2007):
a. Tablet yang mengandung empat macam obat dikenal sebagai empat KDT.
Setiap tablet mengandung: 75 mg INH, 150 mg Rifampisin, 400 mg
Pirazinamid, 275 mg Etambutol. Tablet ini digunakan setiap hari untuk
pengobatan setiap hari dalam tahap intensif dan untuk sisipan. Jumlah tablet
yang digunakan sesuai dengan berat badan penderita.
b. Tablet yang mengandung dua macam obat dikenal sebagai empat KDT.
Sertiap tablet mengandung 150 mg INH dan 150 mg Rifampisin. Tablet ini
digunakan untuk pengobatan intermiten tiga kali seminggu dalam tahap
lanjutan. Jumlah tablet yang digunakan sesuai dengan berat badan penderita.
Pada katagori I obat yang digunakan bila terdapat BTA (+) ialah
2RHZE/4RH.
Dasar perhitungan pemberian OAT KDT adalah :
1) Dosis sesuai dengan berat badan penderita
2) Lama dan jumlah dosis pemberian pada Kategori I adalah:
a. Tahap intensif adalah: 2 bulan x 4 minggu x 7 hari = 56 dosis.
Muhammad Zainul : Hubungan Kebiasaan Merokok Dengan Konversi Sputum Penderita Tb Paru Di Klinik Jemadi Medan, 2010.
Kombinasi empat komponen aktif OAT atau KDT akan mampu
mengurangi resistensi kuman TB terhadap obat TB karena penderita kecil
kemungkinannya untuk memilih salah satu dari obat TB yang akan diminum
(Aditama, 2004).
Efek samping dapat timbul pada penggunaan tablet KDT, apabila efek
samping timbul, maka tablet KDT harus diubah dalam bentuk OAT yang terpisah.
Reaksi efek samping biasanya terjadi hanya pada 3-6% pasien-pasien dalam
pengobatan TB. Reaksi efek samping lebih sering terjadi pada pasien dengan
ko-infeksi dengan HIV (khususnya Thioacetazone), bagaimanapun KDT tidak
dikontraindikasikan absolut pada pasien- pasien ini (Depkes RI, 2007).
KDT dapat digunakan pada beberapa kondisi khusus, misalnya pada gagal
ginjal, dosis rifampisin, INH dan Pirazinamid dapat digunakan dosis normal.
Pasien dengan gangguan fungsi ginjal dosis Etambutol harus dikurangi karena
ekskresi primer dari obat tersebut adalah melalui ginjal (Depkes RI, 2007).
2.2. Merokok
2.2.1. Definisi
Merokok adalah suatu perbuatan dimana seseorang menghisap rokok
(tembakau). Bahaya merokok bagi kesehatan telah dibicarakan dan diakui secara
luas. Penelitian yang dilakukan para ahli memberikan bukti nyata adanya bahaya
merokok bagi kesehatan si perokok dan bahkan pada orang di sekitarnya
(Aditama, 2009).
2.2.2. Komposisi
Kalau kita sadar, satu batang rokok yang hanya seukuran pensil sepuluh
sentimeter itu, ternyata ibarat sebuah pabrik berjalan yang menghasilkan bahan
kimia berbahaya. Satu batang rokok yang dibakar mengeluarkan sekira 4 ribu
bahan kimia. Terdapat beberapa bahan kimia yang ada dalam rokok. Di antaranya,
acrolein, merupakan zat cair yang tidak berwarna, seperti aldehyde. Zat ini sedikit
banyaknya mengandung kadar alkohol. Artinya, acrolein ini adalah alkohol yang
Muhammad Zainul : Hubungan Kebiasaan Merokok Dengan Konversi Sputum Penderita Tb Paru Di Klinik Jemadi Medan, 2010.
monoxide adalah sejenis gas yang tidak memiliki bau. Unsur ini dihasilkan oleh
pembakaran yang tidak sempurna dari unsur zat arang atau karbon. Zat ini sangat
beracun. Jika zat ini terbawa dalam hemoglobin, akan mengganggu kondisi
oksigen dalam darah.Nikotin adalah cairan berminyak yang tidak berwarna dan
dapat membuat rasa perih yang sangat. Nikotin ini menghalangi kontraksi rasa
lapar.
Ammonia merupakan gas yang tidak berwarna yang terdiri dari nitrogen
dan hidrogen. Zat ini sangat tajam baunya dan sangat merangsang. Begitu
kerasnya racun yang ada pada ammonia sehingga kalau disuntikkan (baca: masuk)
sedikit pun kepada peredaraan darah akan mengakibatkan seseorang pingsan.
Formic acid sejenis cairan tidak berwarna yang bergerak bebas dan dapat
membuat lepuh. Cairan ini sangat tajam dan menusuk baunya. Zat menimbulkan
rasa seperti digigit semut.
Hydrogen cyanide adalah sejenis gas yang tidak berwarna, tidak berbau
dan tidak memiliki rasa. Zat ini merupakan zat yang paling ringan, mudah
terbakar dan sangat efisien untuk menghalangi pernapasan.
Cyanide adalah salah satu zat yang mengandung racun yang sangat
berbahaya. Sedikit saja cyanide dimasukkan langsung ke dalam tubuh dapat
mengakibatkan kematian.
Nitrous oxide adalah sejenis gas yang tidak berwarna, dan bila terisap
dapat menyebabkan hilangnya pertimbangan dan mengakibatkan rasa sakit.
Nitrous oxide merupakan jenis zat yang pada mulanya dapat digunakan sebagai
pembius waktu melakukan operasi oleh para dokter.
Formaldehyde adalah sejenis gas tidak berwarna dengan bau yang tajam.
Gas ini tergolong sebagai pengawet dan pembasmi hama. Gas ini juga sangat
beracun keras terhadap semua organisme-organisme hidup.
Phenol merupakan campuran dari kristal yang dihasilkan dari distilasi
beberapa zat organik seperti kayu dan arang, serta diperoleh dari tar arang. Zat ini
beracun dan membahayakan, karena phenol ini terikat ke protein dan menghalangi
Muhammad Zainul : Hubungan Kebiasaan Merokok Dengan Konversi Sputum Penderita Tb Paru Di Klinik Jemadi Medan, 2010.
Acetol, adalah hasil pemanasan aldehyde (sejenis zat yang tidak berwarna
yang bebas bergerak) dan mudah menguap dengan alkohol. Hydrogen sulfide,
sejenis gas yang beracun yang gampang terbakar dengan bau yang keras. Zat ini
menghalangi oxidasi enzym (zat besi yang berisi pigmen). Pyridine, sejenis cairan
tidak berwarna dengan bau yang tajam. Zat ini dapat digunakan mengubah sifat
alkohol sebagai pelarut dan pembunuh hama.
Methyl chloride adalah campuran dari zat-zat bervalensi satu antara
hidrogen dan karbon merupakan unsurnya yang terutama. Zat ini adalah
merupakan compound organis yang dapat beracun. Methanol sejenis cairan ringan
yang gampang menguap dan mudah terbakar. Meminum atau mengisap methanol
dapat mengakibatkan kebutaan dan bahkan kematian. Dan tar, sejenis cairan
kental berwarna cokelat tua atau hitam. Tar terdapat dalam rokok yang terdiri dari
ratusan bahan kimia yang menyebabkan kanker pada hewan. Bilamana zat
tersebut diisap waktu merokok akan mengakibatkan kanker paru-paru (Aditama,
1997).
2.2.3. Pengaruh Merokok terhadap Paru
Rokok pada dasarnya merupakan pabrik bahan kimia. Sekali satu batang
rokok dibakar maka ia akan mengeluarkan sekitar empat ribu bahan kimia seperti
nikotin, gas karbon monooksida, nitrogen oksida, hydrogen cyanide, ammonia,
acrolein, acetilen, benzaidehyde, urethane, benzene, methanol,
coumarin,4-ethylcatechol, ortocresol, perylene dan lain-lain (Aditama, 1997).
Secara umum bahan-bahan ini dapat dibagi menjadi dua golongan besar
yaitu komponen gas dan komponen padat atau partikel, sedangkan komponen
padat atau partikel dibagi menjadi nikotin dan tar. Tar adalah kumpulan dari
ratusan atau bahkan ribuan bahan kimia dalam komponen padat asap rokok
setelah dikurangi nikotin dan air. Tar ini mengandung bahan-bahan karsinogen
(dapat menyebabkan kanker). Tembakau banyak dikunyah atau diisap melalui
mulut atau hidung, atau seperti kebiasaan menyusur di negara kita. Sementara itu,
nikotin adalah suatu bahan adiktif, bahan yang dapat membuat orang menjadi
Muhammad Zainul : Hubungan Kebiasaan Merokok Dengan Konversi Sputum Penderita Tb Paru Di Klinik Jemadi Medan, 2010.
sampai tiga persen nikotin. Setiap isapan asap rokok mengandung 1014 radikal bebas dan 10'6 oksidan, yang semuanya tentu akan masuk terisap ke dalam paru-paru. Jadi bila seseorang membakar kemudian mengisap rokok, maka ia akan
sekaligus mengisap bahan-bahan kimia yang disebutkan di atas.
Bila rokok dibakar, maka asapnya juga akan beterbangan di sekitar
perokok. Asap yang beterbangan itu juga mengandung bahan yang berbahaya, dan
bila asap itu diisap oleh orang yang ada di sekitar perokok maka orang itu juga
akan mengisap bahan kimia berbahaya ke dalam dirinya, walaupun ia sendiri tidak
merokok. Asap rokok yang diisap perokok disebut dengan "asap utama"
(mainstream smoke) dan asap yang keluar dari ujung rokok yang terbakar yang
diisap oleh orang sekitar perokok disebut "asap sampingan" (sidestream smoke).
Bahan-bahan kimia itulah yang kemudian menimbulkan berbagai
penyakit. Setiap golongan penyakit berhubungan dengan bahan tertentu. Kanker
paru misalnya, dihubungkan dengan kadar tar dalam rokok, penyakit jantung
dihubungkan dengan gas karbon monooksida, nikotin, dan lain-lain. Makin tinggi
kadar bahan berbahaya dalam satu batang rokok, maka semakin besar
kemungkinan seseorang menjadi sakit kalau mengisap rokok itu. Karena itulah di
banyak negara dibuat aturan agar pengusaha mencantumkan kadar tar, nikotin dan
bahan berbahaya lainnya pada setiap bungkus rokok yang dijual di pasaran. Yang
juga jadi masalah bagi kita adalah kenyataan bahwa rokok Indonesia mempunyai
kadar tar dan nikotin yang lebih tinggi daripada rokok-rokok produksi luar negeri.
Karena itu perlu dilakukan upaya terus-menerus untuk menghasilkan rokok
dengan kadar tar dan nikotin yang lebih rendah di Indonesia.
Setelah mengisap rokok bertahun-tahun, perokok mungkin menderita sakit
Makin lama ia punya kebiasaan merokok maka makin besar kemungkinan
mendapat penyakit. Tentu saja juga ada pengaruh buruk yang segera timbul dari
asap rokok, misalnya keluhan perih di mata bila kita berada di ruangan tertutup
yang penuh asap rokok. Penderita asma juga seringkali mengeluh sesak napas dan
batuk-batuk bila di sebelahnya ada orang yang menghembuskan juga akibat
paparan asap rokok dalam waktu lama. Ada juga penelitian yang menunjukkan
Muhammad Zainul : Hubungan Kebiasaan Merokok Dengan Konversi Sputum Penderita Tb Paru Di Klinik Jemadi Medan, 2010.
asma. Para perokok juga ternyata dapat lebih tersensitisasi terhadap
alergen-alergen di tempat kerja yang khusus.
Kebiasaan merokok juga dihubungkan dengan peningkatan kadar suatu
bahan yang disebut imunoglobulin E yang spesifik. Kadar antibodi terhadap
bahan ini ternyata bahkan dapat sampai empat sampai lima kali lebih tinggi pada
perokok bila dibandingkan dengan bukan perokok. Penelitian lain (melaporkan
pula peningkatan hitung jenis set basofil dan eosinosfil pada perokok. Jumlah sel
Goblet yang ada di saluran napas juga terpengaruh akibat asap rokok dan
mengakibatkan terkumpulnya lendir di saluran napas. Ada juga penelitian yang
mengemukakan bahwa "epithelial serous cells" di saluran napas dapat berubah
menjadi sel goblet akibat paparan asap rokok dan polutan lainnya
(Aditama, 1997).
2.3. Hubungan Merokok dan Tuberkulosis Paru
Kebiasaan merokok akan merusak mekanisme pertahanan paru yang
disebut muccociliary clearance. Bulu-bulu getar dan bahan lain di paru tidak
mudah "membuang" infeksi yang sudah masuk karena bulu getar dan alat lain di
paru rusak akibat asap rokok. Selain itu, asap rokok meningkatkan tahanan jalan
napas (airway resistance) dan menyebabkan "mudah bocornya" pembuluh darah
di paru-paru, juga akan merusak makrofag yang merupakan sel yang dapat
memfagosit bakteri patogen.
Asap rokok juga diketahui dapat menurunkan respons terhadap antigen
sehingga kalau ada benda asing masuk ke paru tidak lekas dikenali dan dilawan.
Secara biokimia asap rokok juga meningkatkan sintesa elastase dan menurunkan
produksi antiprotease sehingga merugikan tubuh kita. Pemeriksaan canggih
seperti gas chromatography dan mikroskop elektron lebih menjelaskan hal ini
dengan menunjukkan adanya berbagai kerusakan tubuh di tingkat biomolekuler
Muhammad Zainul : Hubungan Kebiasaan Merokok Dengan Konversi Sputum Penderita Tb Paru Di Klinik Jemadi Medan, 2010.
BAB 3
KERANGKA KONSEP DAN DEFINISI OPERASIONAL
3.1. Kerangka Konsep
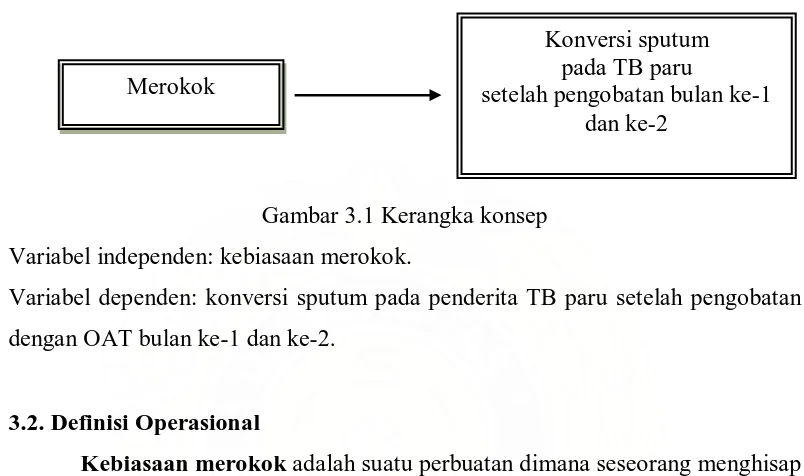
Gambar 3.1 Kerangka konsep
Variabel independen: kebiasaan merokok.
Variabel dependen: konversi sputum pada penderita TB paru setelah pengobatan
dengan OAT bulan ke-1 dan ke-2.
3.2. Definisi Operasional
Kebiasaan merokok adalah suatu perbuatan dimana seseorang menghisap
rokok (tembakau) minimal tiga batamg rokok per hari.
Konversi sputum adalah apabila jumlah bakteri pada pemeriksaan
mikroskopis sputum penderita TB paru dengan pewarnaan BTA mengalami
penurunan sesuai dengan kriteria WHO (dari + 3 menjadi +2 menjadi +1 atau
menjadi 0).
3.3. Hipotesis
1. Ada perbedaan konversi sputum setelah satu bulan pengobatan dengan OAT
pada penderita TB paru yang merokok dan tidak merokok.
2. Ada perbedaan konversi sputum dari bulan pertama ke bulan kedua
pengobatan dengan OAT pada penderita TB paru yang merokok dan tidak
merokok.
3. Ada perbedaan konversi sputum setelah dua bulan pengobatan dengan OAT
pada penderita TB paru yang merokok dan tidak merokok. pengobatan TB
pada penderita TB paru yang merokok dan tidak merokok. Merokok
Konversi sputum pada TB paru
Muhammad Zainul : Hubungan Kebiasaan Merokok Dengan Konversi Sputum Penderita Tb Paru Di Klinik Jemadi Medan, 2010.
BAB 4
METODE PENELITIAN
4.1. Jenis Penelitian
Desain penelitian ini adalah penelitian kohort atau prospektif
observasional dengan kelompok kontrol.
4.2. Lokasi Dan Waktu Penelitian
Penelitian ini dilakukan di Klinik Jemadi Medan karena Klinik Jemadi
Medan merupakan salah satu klinik tempat rujukan pengobatan TB paru di
Sumatera Utara, khususnya di Medan. Penelitian ini dimulai pada tanggal 16 Mei
2009 sampai 20 Juli 2009.
4.3. Populasi dan Sampel
Populasi adalah semua penderita TB paru di Klinik Jemadi Medan yang
sudah dilakukan pemeriksaan BTA. Kemudian sampel dipilih berdasarkan kriteria
inklusi dan eksklusi dan dikelompokkan menjadi kelompok studi (penderita TB
paru yang merokok) dan kelompok kontrol (penderita TB paru yang tidak
merokok). Pengambilan sampel dilakukan secara non-random dengan teknik
consecutive sampling.
Kriteria inklusi:
1. Diagnosis TB paru ditegakkan berdasarkan anamnesis, pemeriksaan fisik
paru-paru, pemeriksaan sputum dengan pewarnaan BTA., dan didukung oleh
pemeriksaan foto toraks
2. Pasien TB paru yang tergolong kategori I.
3. Pasien TB paru yang mempunyai kebiasaan merokok minimal tiga batang per
hari.
Muhammad Zainul : Hubungan Kebiasaan Merokok Dengan Konversi Sputum Penderita Tb Paru Di Klinik Jemadi Medan, 2010.
Kriteria eksklusi adalah:
1. Penderita TB paru dengan HIV/ AIDS, diabetes mellitus, penyakit paru
obstruktif kronis (PPOK).
2. Penderita TB paru yang tidak berobat secara teratur.
3. Penderita TB paru yang mengkonsumsi minuman beralkohol.
Besar sampel ditetapkan berdasarkan rumus (Soekidjo, 2008):
= N 1 + (d² N)
: jumlah sampel
N: jumlah populasi N = 310 orang (Rekam Medis Klinik Jemadi Medan 2008) d: tingkat ketepatan absolut yang dikehendaki d = 10%
Jumlah sampel minimal: 76 orang.
Jumlah di atas dibagi menjadi dua kelompok, 38 orang kelompok studi dan 38
orang kelompok kontrol.
4.4. Teknik Pengumpulan Data
Pengumpulan data dilakukan dengan teknik wawancara dan observasi.
Data yang digunakan dalam penelitian ini adalah sebagai berikut:
a. Data Primer
Data primer adalah data yang dikumpulkan secara langsung oleh peneliti.
Pada penelitian ini data primer adalah proporsi konversi sputum pada
penderita TB paru yang merokok dan tidak merokok.
b. Data Sekunder
Data sekunder adalah data yang diperoleh dari rekam medis atau dari
penelitian-penelitian sebelumnya. Pada penelitian ini data sekunder adalah
Muhammad Zainul : Hubungan Kebiasaan Merokok Dengan Konversi Sputum Penderita Tb Paru Di Klinik Jemadi Medan, 2010.
4.5. Pengolahan Dan Analisa Data
Data penelitian dianalisis dengan bantuan program komputer SPSS versi
10 dengan proses sebagai berikut (Wahyuni, 2007):
a. Editing: memeriksa ketepatan dan kelengkapan data pada kuesioner.
b. Coding: pemberian kode dan penomoran.
c. Entry: memasukkan data ke dalam komputer.
d. Cleaning: memeriksa semua data yang telah dimasukkan ke dalam komputer
untuk menghindari kesalahan dalam pemasukan data.
e. Saving: penyimpanan data.
f. Analysis data: menggunakan statistik deskriptif untuk melihat proporsi
konversi sputum pada penderita TB paru yang merokok dan tidak merokok
Muhammad Zainul : Hubungan Kebiasaan Merokok Dengan Konversi Sputum Penderita Tb Paru Di Klinik Jemadi Medan, 2010.
BAB 5
HASIL PENELITIAN DAN PEMBAHASAN
5.1 Hasil Penelitian
5.1.1 Deskripsi Lokasi Penelitian
Penelitian ini dilakukan di “Klinik Jemadi” Medan yang berlokasi di
Jl. Jemadi No. 8 Pulo Brayan Darat II - Medan Provinsi Sumatera Utara,
Indonesia. Di klinik ini terdapat beberapa praktek dokter spesialis salah satunya
adalah praktek dokter spesialis paru dan saluran pernapasan yang memiliki
beberapa 4 (empat) orang perawat dan 1 (satu) orang petugas laboratorium serta 2
(dua) orang petugas radiologi. Jumlah pasien TB baru yang datang berobat di
praktek ini setiap bulannya lebih dari 40 orang.
Klinik ini merupakan satu-satunya klinik swasta rujukan TB di Sumatera
Utara yang juga ditunjuk oleh World Health Organization (WHO) sebagai klinik
yang menggunakan system pengobatan Directly Observed Treatments (DOTS),
selama lebih dari 9 tahun.
Klinik ini melakukan pelayanan, pemeriksaan dan terapi TB selama enam
hari kerja, yaitu Senin, Selasa, Rabu, Kamis, jum’at dan Sabtu, mulai pukul 16.30
hingga pukul 22.00 WIB.
5.1.2 Deskripsi Karakteristik Penderita TB Paru
Selama periode pengambilan sampel, yaitu tanggal 16 Mei 2009 sampai
20 Juli 2009, terdapat 77 orang penderita TB paru yang telah memenuhi kriteria
inklusi dan eksklusi serta masuk ke dalam penelitian. Subjek penelitian dibagi
menjadi dua kelompok berdasarkan kebiasaan merokok. Sebanyak 39 orang
memiliki kebiasaan merokok (kelompok studi) dan 38 orang tidak memiliki
Muhammad Zainul : Hubungan Kebiasaan Merokok Dengan Konversi Sputum Penderita Tb Paru Di Klinik Jemadi Medan, 2010.
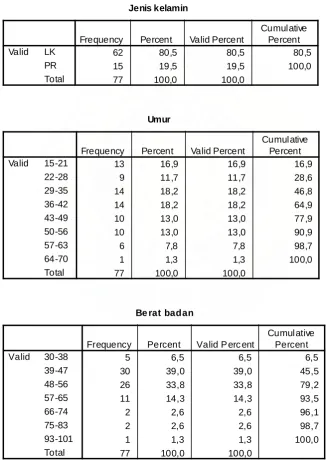
5.1.2.1 Karakteristik Demografis Penderita TB Paru
Tabel 5.1 menunjukkan bahwa dari 77 subjek penelitian, proporsi jenis
kelamin terbanyak adalah laki-laki, yaitu sebanyak 62 orang (80,5%), sedangkan
perempuan 15 orang (19,5%).
Rerata umur penderita TB paru adalah 37,42 + 13,62. Proporsi umur yang
paling banyak adalah 29-35 tahun dan 36-42 tahun yang merupakan usia
produktif, masing-masing 14 orang (17,9%). Umur 15-21 tahun 13 orang (16,7%),
umur 43-49 tahun dan 50-56 tahun masing-masing 10 orang (12,8%), umur 22-28
tahun 9 orang (11,5%), umur 57-63 tahun 6 orang (7,7%), dan umur 64-70 tahun 1
orang (1,3%).
Rerata berat badan adalah 50,18 + 11,03 kg. Proporsi berat badan yang
terbanyak adalah 39-47 kg yaitu 30 orang (39%). Berat badan 48-56 kg 26 orang
(33,8%), 57-65 kg 11 orang (14,3%), 30-38 kg 5 orang (6,5%), 66-74 kg dan
75-83 kg masing-masing 2 orang (2,6%), dan 93-101 kg 1 orang (1,3%).
Pekerjaan penderita TB pru bervariasi, proporsi pekerjaan terbanyak
adalah wiraswasta yaitu 16 orang (20,8%), mocok-mocok dan pegawai swasta 14
orang (18,2%), pelajar 7 orang (9,1%), supir 4 orang (5,2%), petani 3 orang
Muhammad Zainul : Hubungan Kebiasaan Merokok Dengan Konversi Sputum Penderita Tb Paru Di Klinik Jemadi Medan, 2010.
Tabel 5.1. Karakteristik demografis penderita TB paru di Klinik Jemadi Medan.
Karkteristik Subjek Frekuensi Persentase
Jenis Kelamin Laki-laki Perempuan 62 15 80,5 19,5 Umur 15-21 22-28 29-35 36-42 43-49 50-56 57-63 64-70
Mean = 37,42 SD = 13,62
13 9 14 14 10 10 6 1 16,7 11,5 17,9 17,9 12,8 12,8 7,7 1,3 Berat Badan 30-38 39-47 48-56 57-65 66-74 75-83 84-92 93-101
Mean = 50,18 SD = 11,03
5 30 26 11 2 2 0 1 6,5 39,0 33,8 14,3 2,6 2,6 0,0 1,3 Pekerjaan Supir Wiraswasta
Muhammad Zainul : Hubungan Kebiasaan Merokok Dengan Konversi Sputum Penderita Tb Paru Di Klinik Jemadi Medan, 2010.
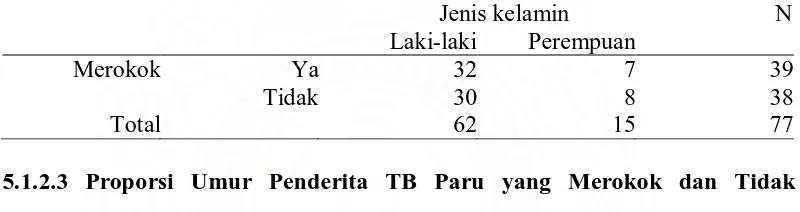
5.1.2.2 Proporsi Jenis Kelamin Penderita TB Paru yang Merokok dan Tidak Merokok
Tabel 5.2 memperlihatkan bahwa pada penderita TB paru laki-laki,
sebanyak 32 orang (51,61%) memiliki kebiasaan merokok, sedangkan 30 orang
(48,39%) tidak merokok. Pada penderita TB perempuan, sebanyak 7 orang
(46,66%) memiliki kebiasaan merokok, sedangkan 8 orang tidak merokok
[image:36.595.112.512.321.427.2](53,34%).
Tabel 5.2. Proporsi jenis kelamin pada penderita TB paru yang merokok dan tidak merokok.
Jenis kelamin N
Laki-laki Perempuan
Merokok Ya 32 7 39
Tidak 30 8 38
Total 62 15 77
5.1.2.3 Proporsi Umur Penderita TB Paru yang Merokok dan Tidak Merokok
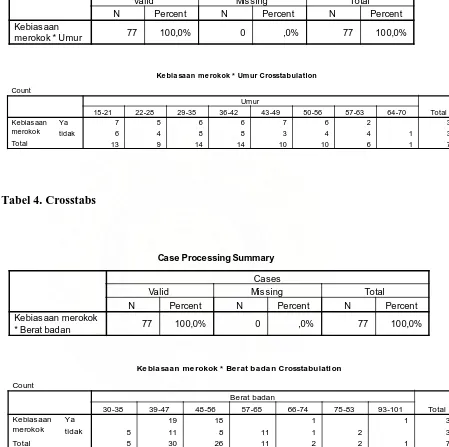
Tabel 5.3 memperlihatkan bahwa penderita TB paru yang merokok paling
banyak pada umur 15-21 tahun dan 43-49 tahun masing-masing 7 orang
(17,95%), sedangkan umur 29-35 tahun, 36-42 tahun, dan 50-56 tahun
masing-masing 6 orang (15,38%), umur 22-28 tahun 5 orang (12,82%). Pada penderita TB
paru yang tidak merokok, proporsi umur yang terbanyak adalah 29-35 tahun dan
36-42 tahun masing-masing 8 orang (21,05%), sedangkan umur 15-21 tahun 6
orang (15,79%), umur 22-28 tahun, 52-56 tahun, 57-63 tahun masing-masing 4
orang (10,53%), umur 43-49 tahun 3 orang (7,89%), dan umur 64-70 tahun 1
Muhammad Zainul : Hubungan Kebiasaan Merokok Dengan Konversi Sputum Penderita Tb Paru Di Klinik Jemadi Medan, 2010.
Tabel 5.3. Proporsi umur pada penderita TB paru yang merokok dan tidak merokok.
5.1.2.4 Proporsi Berat Badan pada Penderita TB Paru yang Merokok dan Tidak Merokok
Tabel 5.4 memperlihatkan bahwa penderita TB paru yang merokok paling
banyak memiliki berat badan 39-47 kg yaitu 19 orang (48,72%). Berat badan
48-56 kg 18 orang (46,15%), 66-74 kg dan 93-101 kg masing-masing 1 orang
(2,56%). Pada penderita TB paru yang tidak merokok, berat badan yang terbanyak
adalah 39-47 kg dan 57-65 kg masing-masing 11 orang (28,95%), 48-65 kg 8
orang (21,05%), 30-38 kg 5 orang (13,16%), 75-83 kg 2 orang (5,26%), 66-74 kg
1 orang (2,63%).
Tabel 5.4. Proporsi berat badan pada penderita TB paru yang merokok dan tidak merokok.
Berat badan yang dikelompokkan N 30-38 39-47 48-56 57-65 66-74 75-83 93-101
Merokok Ya 19 18 1 1 39
Tidak 5 11 8 11 1 2 38
Total 5 30 26 11 2 2 1 77
5.1.2.5 Distribusi Frekuensi BTA Positif pada Pemeriksaan Sputum Penderita TB Paru Sebelum Pengobatan
Tabel 5.5 memperlihatkan bahwa pada penderita TB paru, BTA 3+ lebih
banyak pada kelompok yang merokok, yaitu 19 orang, sedangkan yang tidak
merokok 14 orang. BTA 2+ lebih banyak pada kelompok yang tidak merokok,
Umur yang dikelompokkan N
15-21 22-28 29-35 36-42 43-49 50-56 57-63 64-70
Merokok Ya 7 5 6 6 7 6 2 39
Tidak 6 4 8 8 3 4 4 1 38
Muhammad Zainul : Hubungan Kebiasaan Merokok Dengan Konversi Sputum Penderita Tb Paru Di Klinik Jemadi Medan, 2010.
yaitu 21 orang, sedangkan yang merokok 20 orang. BTA 1+ hanya ditemukan
[image:38.595.112.514.222.280.2]pada kelompok yang tidak merokok.
Tabel 5.5. Distribusi frekuensi BTA positif pada pemeriksaan sputum penderita TB paru sebelum pengobatan.
Frekuensi BTA Positif (orang) N
3+ 2+ 1+
Merokok 19 20 - 39
Tidak Merokok 14 21 3 38
5.1.2.6 Proporsi Konversi Sputum Penderita TB Paru Setelah Satu Bulan Pengobatan dengan OAT
Tabel 5.6 memperlihatkan bahwa setelah sebulan pengobatan dengan
OAT, BTA 3+ yang mengalami konversi sputum lebih banyak pada kelompok
yang tidak merokok, yaitu 14 orang, sedangkan yang merokok 2 orang. BTA 2+
yang paling banyak mengalami konversi sputum adalah kelompok yang tidak
merokok, yaitu 20 orang, sedangkan yang merokok 2 orang. BTA 1 + tidak ada
yang mengalami konversi sputum, baik pada kelompok yang tidak merokok
maupun yang merokok.
Tabel 5.6. Proporsi konversi sputum penderita TB paru setelah satu bulan pengobatan dengan OAT.
Frekuensi BTA Positif (orang) N
3+ 2+ 1+
Merokok 2 2 - 4
Tidak Merokok 14 20 - 34
5.1.2.7 Proporsi Konversi Sputum Penderita TB Paru Bulan Pertama ke Bulan Kedua Pengobatan dengan OAT
Tabel 5.7 memperlihatkan bahwa setelah pengobatan bulan pertama ke
bulan kedua, BTA 3+ yang mengalami konversi sputum hanya pada kelompok
yang merokok, yaitu 17 orang. BTA 2+ yang paling banyak mengalami konversi
Muhammad Zainul : Hubungan Kebiasaan Merokok Dengan Konversi Sputum Penderita Tb Paru Di Klinik Jemadi Medan, 2010.
merokok 7 orang. BTA 1 + tidak ada yang mengalami konversi sputum baik pada
kelompok yang tidak merokok maupun yang merokok.
Tabel 5.7. Proporsi konversi sputum penderita TB paru bulan pertama ke bulan kedua pengobatan dengan OAT.
Frekuensi BTA Positif (orang) N
3+ 2+ 1+
Merokok 17 13 - 30
Tidak Merokok - 7 - 7
5.1.2.8 Proporsi Konversi Sputum Penderita TB Paru Setelah Dua Bulan Pengobatan dengan OAT
Tabel 5.8 memperlihatkan bahwa setelah sebulan pengobatan dengan
OAT, BTA 3+ yang mengalami konversi sputum lebih banyak pada kelompok
yang merokok, yaitu 18 orang, sedangkan yang tidak merokok 14 orang. BTA 2+
yang paling banyak mengalami konversi sputum adalah kelompok yang tidak
merokok, yaitu 21 orang, sedangkan yang merokok 15 orang. BTA 1 + tidak ada
yang mengalami konversi sputum, baik pada kelompok yang tidak merokok
maupun yang merokok.
Tabel 5.8. Proporsi konversi sputum penderita TB paru setelah dua bulan pengobatan dengan OAT.
Frekuensi BTA Positif (orang) N
3+ 2+ 1+
Merokok 18 15 - 33
Tidak Merokok 14 21 - 35
5.1.3 Hasil Analisis Statistik
5.1.3.1 Analisis Statistik Konversi Sputum Setelah Sebulan Pengobatan dengan OAT
Tabel 5.9 memperlihatkan bahwa setelah sebulan pengobatan dengan
OAT, penderita TB paru yang merokok lebih banyak yang tidak mengalami
konversi sputum, yaitu 35 orang (89,74%), sedangkan yang mengalami konversi
Muhammad Zainul : Hubungan Kebiasaan Merokok Dengan Konversi Sputum Penderita Tb Paru Di Klinik Jemadi Medan, 2010.
merokok lebih banyak yang mengalami konversi sputum, yaitu 34 orang
(89,47%), sedangkan yang tidak mengalami konversi hanya 4 orang (11,76%).
Dengan nilai P = 0,0001 pada uji chi-square (lampiran 1), ditunjukkan bahwa ada
perbedaan yang signifikan pada konversi sputum setelah satu bulan pengobatan
dengan OAT antara penderita TB paru yang merokok dan yang tidak merokok.
Tabel 5.9. Uji chi-square konversi sputum setelah satu bulan pengobatan dengan OAT antara penderita TB paru yang merokok dan tidak merokok.
Konversi Sputum Bulan 0-1 N Nilai P
Ya Tidak
Merokok 4 35 39
Tidak Merokok 34 4 38 0,0001
Total 38 39 77
5.1.3.2 Analisis Statistik Konversi Sputum Bulan Pertama ke Bulan Kedua Pengobatan dengan OAT
Tabel 5.10 memperlihatkan bahwa dari bulan pertama ke bulan kedua
pengobatan dengan OAT pada penderita TB paru yang merokok lebih banyak
yang mengalami konversi sputum, yaitu 30 orang (76,92%), sedangkan yang tidak
mengalami konversi sputum hanya 9 orang (23,07%). Sebaliknya pada penderita
TB paru yang tidak merokok lebih banyak yang tidak mengalami konversi
sputum, yaitu 31 orang (81,58%), sedangkan yang mengalami konversi sputum
hanya 7 orang (18,42%). Dengan nilai P = 0,0001 pada uji chi-square
(lampiran 1), ditunjukkan bahwa ada perbedaan yang signifikan pada konversi
sputum bulan pertama ke bulan kedua pengobatan dengan OAT antara penderita
Muhammad Zainul : Hubungan Kebiasaan Merokok Dengan Konversi Sputum Penderita Tb Paru Di Klinik Jemadi Medan, 2010.
Tabel 5.10. Uji chi-square konversi sputum bulan pertama ke bulan kedua pengobatan dengan OAT antara penderita TB paru yang merokok dan yang tidak merokok.
Konversi Sputum Bulan 1-2 N Nilai P
Ya Tidak
Merokok 30 9 39
Tidak Merokok 7 31 38 0,0001
Total 37 40 77
5.1.3.3 Analisis Statistik Konversi Sputum Setelah Dua Bulan Pengobatan dengan OAT
Tabel 5.11 memperlihatkan bahwa setelah dua bulan pengobatan dengan
OAT, penderita TB paru yang merokok lebih banyak yang mengalami konversi
sputum, yaitu 33 orang (84,62%), sedangkan yang tidak mengalami konversi
sputum hanya 6 orang (15,38%). Pada penderita TB paru yang tidak merokok juga
lebih banyak yang mengalami konversi sputum, yaitu 35 orang (92,11%),
sedangkan yang tidak mengalami konversi hanya 3 orang (7,89%). Dengan
nilai P = 0,481 pada uji Fishers exact (lampiran 1), ditunjukkan bahwa tidak ada
perbedaan yang signifikan pada konversi sputum setelah dua bulan pengobatan
[image:41.595.112.509.566.643.2]dengan OAT antara penderita TB paru yang merokok dan yang tidak merokok.
Tabel 5.11. Uji Fishers exact konversi sputum setelah dua bulan pengobatan dengan OAT antara penderita TB paru yang merokok dan tidak merokok.
Konversi Sputum Bulan 0-2 N Nilai P
Ya Tidak
Merokok 33 6 39
Tidak Merokok 35 3 38 0,481
Muhammad Zainul : Hubungan Kebiasaan Merokok Dengan Konversi Sputum Penderita Tb Paru Di Klinik Jemadi Medan, 2010.
5.2 Pembahasan
5.2.1. Penderita TB Paru
Populasi penelitian ini adalah penderita TB paru yang berkunjung ke
Klinik Jemadi Medan, yang diperiksa terlebih dahulu menggunakan anamnesis,
pemeriksaan fisik, pemeriksaan radiologi, mantoux test, serta pemeriksaan sputum
untuk diagnosa yang tepat agar mendapat terapi DOTS.
Setelah dipilih berdasarkan kriteria inklusi dan eksklusi didapat 77 orang
penderita TB yang masuk menjadi subjek penelitian. Penderita TB tersebut dibagi
menjadi dua kelompok, yaitu kelompok studi (penderita TB paru yang merokok)
sebanyak 39 orang (50,60%) dan kelompok kontrol (penderita TB paru yang tidak
merokok) sebanyak 38 orang (49,40%). Semua penderita mendapat OAT DOTS
kategori I. Subjek penelitian dievaluasi setelah pengobatan dengan OAT selama
empat minggu dan delapan minggu dengan cara memeriksa sputum dengan
pewarnaan Ziehl Nielsen. Hasil penelitian dianalisis secara statistik dengan cara
uji Chi - Square (X2).
Pada penelitian ini, umur penderita TB paru berkisar antara 15 – 65 tahun,
dengan rerata 37,42 + 13,62 tahun. Proporsi umur terbanyak adalah 29 – 35 tahun
dan 36 – 42 tahun masing-masing 14 orang (17,9 %).
Hasil penelitian ini sama dengan penelitian Gitawati (2002) pada 10
puskesmas yang ada di wilayah DKI Jakarta dari tahun 1996-1999 yang
menunjukkan bahwa jumlah penderita terbanyak adalah pada usia 13 – 40 tahun
(usia produktif). Sekitar 75% pasien TB adalah kelompok usia yang paling
produktif secara ekonomis (15-50 tahun). Diperkirakan seorang pasien TB
dewasa, akan kehilangan rata-rata waktu kerjanya 3 sampai 4 bulan.
Pada penelitian ini proporsi jenis kelamin penderita TB yang terbanyak
adalah laki-laki, yaitu sebanyak 62 orang (80,50%). Hasil penelitian ini sejalan
dengan data dari WHO (2006) melaporkan prevalensi tuberkulosis paru 2,3 lebih
banyak pada laki-laki dibanding wanita terutama pada negara yang sedang
berkembang karena laki-laki dewasa lebih sering melakukan aktivitas sosial.
Angka kejadian tuberkulosis pada laki-laki lebih tinggi diduga akibat perbedaan
Muhammad Zainul : Hubungan Kebiasaan Merokok Dengan Konversi Sputum Penderita Tb Paru Di Klinik Jemadi Medan, 2010.
bahwa perempuan memiliki rasio progresivitas dan case fatality rate lebih tinggi
daripada laki-laki. Perbedaan tersebut mungkin juga diakibatkan oleh perbedaan
perilaku dalam mencari perawatan kesehatan antara laki-laki dan perempuan
sehingga lebih banyak kasus tuberkulosis pada laki-laki yang dilaporkan.
Penelitian Rohani (2007) pada 62 orang penderita TB paru menunjukkan
bahwa laki-laki lebih banyak daripada perempuan (56,5% vs 43,5%). Penelitian
Masniari, dkk. (2005) di RS Persahabatan Jakarta menunjukkan bahwa penderita
TB laki-laki 61,7% dan wanita 38,3%. Penelitian Gitawati (2002) juga
menunjukkan bahwa penderita TB laki-laki lebih banyak daripada perempuan.
Pada penelitian ini berat badan penderita TB paru berkisar antara adalah
5 – 101 Kg, dengan rerata 50,18 + 11,03 Kg. Proporsi berat badan terbanyak
adalah 39 – 47 Kg , yaitu 30 orang (39 %). Hal ini menggambarkan bahwa lebih
dari sepertiga penderita TB paru memiliki status gizi kurang.
Penelitian Assagaf (2001) di BP4 Makasar, yang menunjukkan bahwa
rerata berat badan penderita TB adalah 36,71 Kg. Hal ini menguatkan pemikiran
bahwa penyakit yang berat dan kronis selalu disertai keadaan gizi yang buruk atau
sebaliknya keadaan gizi yang buruk akan mudah terkena penyakit yang akut
maupun kronis yang berat.
Pada penelitian ini proporsi pekerjaan penderita TB paru yang paling
banyak adalah wiraswasta, yaitu sebanyak 16 orang (20,8%), sedangkan
penelitian Gitawati (2002) menunjukkan bahwa 41,7% penderita tidak bekerja
dan PHK.
5.2.2 Hubungan Merokok dengan Konversi Sputum Penderita TB Paru
Pada penelitian ini dilaporkan bahwa setelah 1 bulan pengobatan dengan
OAT, telah terjadi konversi sputum pada kedua kelompok subjek penelitian. Pada
kelompok studi (penderita TB yang merokok) yang mengalami konversi sputum
sebanyak 4 orang (10,25%), sedangkan pada kelompok kontrol (penderita TB
yang tidak merokok) yang mengalami konversi sputum 34 orang (89,47%).
Muhammad Zainul : Hubungan Kebiasaan Merokok Dengan Konversi Sputum Penderita Tb Paru Di Klinik Jemadi Medan, 2010.
signifikan antara konversi sputum pada kelompok studi dengan kelompok kontrol
(nilai P = 0,0001, IK95%).
Sebaliknya setelah pengobatan bulan pertama ke bulan kedua, konversi
sputum pada kelompok studi ada 30 orang (76,93%), sedangkan pada kelompok
kontrol hanya 7 orang (18,42%). Analisis statistik dengan uji chi square
menunjukkan ada perbedaan yang signifikan antara konversi sputum pada
kelompok studi dengan kelompok kontrol (nilai P = 0,0001, IK95%).
Dari hasil penelitian di atas ditunjukkan bahwa pada 1 bulan pertama
pemeriksaan sputum konversi sputum terjadi secara bersamaan. Namun, pada
kelompok yang tidak merokok lebih banyak mengalami konversi sputum
dibandingkan dengan kelompok yang merokok. Sebaliknya dari bulan ke-1 ke
bulan ke-2 konversi sputum kelompok yang merokok lebih banyak daripada
kelompok yang tidak merokok. Penulis berasumsi bahwa hal ini karena pada
kelompok yang tidak merokok sebagian besar sudah mengalami konversi sputum
pada 1 bulan pertama pengobatan TB.
Namun, dari bulan ke-0 sampai bulan kedua pengobatan OAT, proporsi
konversi sputum pada kedua kelompok tidak jauh berbeda, yaitu 33 orang pada
kelompok studi dan 35 orang pada kelompok kontrol. Analisis statistik
menunjukkan bahwa tidak ada perbedaan yang signifikan pada konversi sputum
penderita TB yang merokok dengan yang tidak merokok setelah pengobatan
selama dua bulan (nilai P = 0,481, IK95%). Hal ini menunjukkan bahwa ada
hubungan antara kebiasaan merokok dengan konversi sputum penderita TB.
Penderita TB paru yang merokok membutuhkan waktu pengobatan yang lebih
lama untuk mencapai jumlah konversi yang setara dengan penderita TB paru yang
tidak merokok. Atau dengan kata lain merokok memperlambat konversi sputum,
tetapi tidak menggagalkan pengobatan TB. Pada akhir 2 bulan pengobatan TB
ditemukan bahwa sputum BTA masih positif pada ke-2 kelompok penelitian ini.
Penelitian Lin (2006) membuktikan hubungan signifikan antara kebiasaan
merokok, perokok pasif, dan polusi udara dari kayu bakar dan batu bara terhadap
Muhammad Zainul : Hubungan Kebiasaan Merokok Dengan Konversi Sputum Penderita Tb Paru Di Klinik Jemadi Medan, 2010.
Penelitian Boon (2007) menunjukkan bahwa sekitar 20% kematian akibat
tuberkulosis di India berhubungan dengan kebiasaan merokok.
Penelitian Aditama (2009) menunjukkan ada hubungan antara kebiasaan
merokok dengan aktif tidaknya penyakit tuberkulosis, serta faktor risiko
terjadinya tuberkulosis paru pada dewasa muda, dan terdapat dose-response
Muhammad Zainul : Hubungan Kebiasaan Merokok Dengan Konversi Sputum Penderita Tb Paru Di Klinik Jemadi Medan, 2010.
BAB 6
KESIMPULAN DAN SARAN
6.1 Kesimpulan
Proporsi konversi sputum setelah sebulan pengobatan OAT pada penderita
TB paru yang merokok dan tidak merokok berbanding terbalik dengan konversi
sputum setelah pengobatan bulan ke-1 sampai bulan ke-2. Setelah sebulan
pengobatan, proporsi konversi sputum pada yang merokok 4 orang, sedangkan
pada yang tidak merokok 34 orang. Sebaliknya proporsi konversi sputum dari
bulan ke-1 sampai bulan ke-2 pengobatan OAT pada yang merokok lebih besar
daripada yang