BAB II
TINJAUAN PUSTAKA
2.1 Posbindu PTM (Pos Pembinaan Terpadu Penyakit Tidak Menular) 2.1.1 Pengertian
Program adalah cara yang disahkan untuk mencapai tujuan. Program kesehatan diadakan sebagai realisasi dari rencana program kesehatan di bidang kesehatan yang akan memberikan dampak pada peningkatan kesehatan. Blum membedakan ruang lingkup penilaian program atas enam macam, yaitu: Pelaksanaan program, pemenuhan kriteria yang telah ditetapkan, efektivitas program dan efisiensi program. Penilaian pelaksanaan program memiliki pertanyaan pokok yang akan dijawab pada penilaian tentang pelaksanaan program ialah apakah program itu terlaksana atau tidak, bagaimana pelaksanaannya serta faktor-faktor penopang dan penghambat apakah yang ditemukan dalam pelaksanaan program (Azwar, 2010).
Pos Pembinaan Terpadu Penyakit Tidak Menular (Posbindu PTM) merupakan wujud peran serta masyarakat dalam kegiatan deteksi dini, monitoring dan tindak lanjut dini faktor risiko penyakit tidak menular secara mandiri dan berkesinambungan. Kegiatan ini dikembangkan sebagai bentuk kewaspadaan dini terhadap penyakit tidak menular mengingat hampir semua faktor risiko penyakit tidak menular tidak memberikan gejala pada yang mengalaminya. Faktor resiko penyakit tidak menular meliputi merokok, konsumsi minuman beralkohol, pola makan tidak sehat, kurang aktivitas fisik, obesitas, stress, hipertensi, hiperglikemi, hiperkolesterol, serta menindaklanjuti secara dini faktor resiko yang ditemukan melalui konseling kesehatan dan segera merujuk ke fasiitas pelayanan kesehatan dasar (Azwar, 2010).
Pos Pembinaan Terpadu Penyakit Tidak Menular (Posbindu PTM) merupakan salah satu upaya kesehatan masyarakat (UKM) yang berorientasi kepada upaya promotif dan preventif
perencanaan, pelaksanaan dan monitoring-evaluasi. Masyarakat diperankan sebagai sasaran kegiatan, target perubahan, agen pengubah sekaligus sebagai sumber daya. Dalam pelaksanaan selanjutnya kegiatan posbindu menjadi Upaya Kesehatan Bersumber Daya Masyarakat (UKBM), dimana kegiatan ini diselenggarakan oleh masyarakat sesuai dengan sumber daya, kemampuan, dan kebutuhan masyarakat (Kemenkes, 2012).
2.1.2 Tujuan
Meningkatkan peran serta masyarakat sehat, berisiko dan penyandang penyakit tidak menular berusia 15 tahun ke atas (Rahajeng, 2012).
2.1.3 Sasaran Kegiatan
Sasaran utama adalah kelompok masyarakat sehat, berisiko dan penyandang penyakit tidak menular berusia 15 tahun ke atas (Rahajeng, 2012).
2.1.4 Wadah Kegiatan
Pos Pembinaan Terpadu Penyakit Tidak Menular (Posbindu PTM) dapat dilaksanakan terintegrasi dengan upaya kesehatan bersumber masyarakat yang sudah ada, di tempat kerja atau klinik di perusahaan, di lembaga pendidikan, tempat lain dimana masyarakat dalam jumlah tertentu berkumpul/beraktivitas secara rutin, misalnya di mesjid, gereja klub olahraga, pertemuan organisasi politik maupun kemasyarakatan. Pengintegrasian yang dimaksud adalah memadukan pelaksanaan posbindu dengan kegiatan yang sudah dilakukan meliputi kesesuaian waktu dan tempat serta memanfaatkan sarana dan tenaga yang sudah ada (Pudiastuti, 2011).
2.1.5 Pelaku Kegiatan
Pelaksanaan Pos Pembinaan Terpadu Penyakit Tidak Menular (Posbindu PTM) dilakukan oleh kader kesehatan yang telah ada atau beberapa orang dari masing-masing kelompok/ organisasi/ lembaga/ tempat kerja yang bersedia menyelenggarakan posbindu, yang dilatih secara khusus, dibina atau difasilitasi untuk melakukan pemantauan faktor risiko penyakit tidak menular di masing-masing kelompok atau organisasinya. Kriteria kader
posbindu antara lain, berpendidikan minimal SLTA, mau dan mampu melakukan kegiatan berkaitan dengan posbindu (Pudiastuti, 2011).
2.2.6 Bentuk Kegiatan
Pos Pembinaan Terpadu Penyakit Tidak Menular (Posbindu PTM) meliputi 10 (sepuluh) kegiatan (Maryam, 2010) :
1. Kegiatan penggalian informasi faktor risiko dengan wawancara sederhana tentang riwayat penyakit tidak menular pada keluarga dan diri peserta, aktifitas fisik, merokok, kurang makan sayur dan buah, potensi terjadinya cedera dan kekerasan rumah tangga, serta informasi lainnya yang dibutuhkan untuk identifikasi masalah kesehatan berkaitan dengan terjadinya penyakit tidak menular. Aktifitas ini dilakukan saat pertama kali kunjungan dan berkala sebulan sekali.
2. Kegiatan pengukuran berat badan, tinggi badan, Indeks Masa Tubuh (IMT), lingkar perut, analisis lemak tubuh, dan tekanan darah sebaiknya diselenggarakan 1 bulan sekali. Analisa lemak tubuh hanya dapat dilakukan pada usia 10 tahun ke atas. Untuk anak, pengukuran tekanan darah disesuaikan ukuran mansetnya dengan ukuran lengan atas.
3. Kegiatan pemeriksaan fungsi paru sederhana diselenggarakan 1 tahun sekali bagi yang sehat, sementara yang beresiko 3 bulan sekali dan penderita gangguan paru dianjurkan 1 bulan sekali. Pemeriksaan fungsi paru sederhana sebaiknya dilakukan oleh tenaga kesehatan yang telah terlatih.
4. Kegiatan pemeriksaan gula darah bagi individu sehat paling sedikit diselenggarakan 3 tahun sekali dan bagi yang telah mempunyai faktor risiko penyakit tidak menular atau penyandang diabetes melitus paling sedikit 1 tahun sekali. Untuk pemeriksaan glukosa darah dilakukan oleh tenaga kesehatan (dokter/perawat/ bidan/analis laboratorium dan lainnya).
5. Kegiatan pemeriksaan kolesterol total dan trigliserida, bagi individu sehat disarankan 5 tahun sekali dan bagi yang telah mempunyai faktor risiko penyakit tidak menular 6 bulan sekali dan penderita dislipedemia/gangguan lemak dalam darah minimal 3 bulan sekali. Untuk pemeriksaan gula darah dan kolesterol darah dilakukan oleh tenaga kesehatan yang ada di lingkungan kelompok masyarakat tersebut.
6. Kegiatan pemeriksaan IVA (Inspeksi Visual Asam Asetat) dilakukan sebaiknya minimal 5 tahun sekali bagi individu sehat, setelah hasil IVA positif, dilakukan tindakan pengobbatan krioterapi, diulangi setelah 6 bulan, jika hasil IVA negatif dilakukan pemeriksaan ulang 5 tahun, namun bila hasil IVA positif dilakukan tindakan pengobatan krioterapi kembali. Pemeriksaan IVA dilakukan oleh bidan/dokter yang telah terlatih dan tatalaksana lanjutan dilakukan oleh dokter terlatih di puskesmas.
7. Kegiatan pemeriksaan kadar alkohol pernafasan dan tes amfetamin urin bagi kelompok pengemudi umum yang dilakukan oleh tenaga kesehatan(dokter, perawat/bidan/analis laboratorium dan lainnya).
8. Kegiatan konseling dan penyuluhan, harus dilakukan setiap pelaksanaan posbindu. Hal ini penting dilakukan karena pemantauan faktor risiko kurang bermanfaat bila masyarakat tidak tahu cara mengendalikannya.
9. Kegiatan aktifitas fisik atau olahraga bersama, sebaiknya tidak hanya dilakukan jika ada penyelenggaraan posbindu namun perlu dilakukan rutin setiap minggu.
10. Kegiatan rujukan ke fasilitas layanan kesehatan dasar di wilayahnya dengan pemanfaatan sumber daya tersedia termasuk upaya respon cepat sederhana dalam penanganan pra rujukan.
2.1.7 Pengelompokan Tipe Posbindu
Berdasarkan jenis kegiatan deteksi dini, pemantauan dan tindak lanjut yang dapat dilakukan oleh posbindu, maka dapat dibagi menjadi 2 kelompok tipe posbindu, yaitu (Maryam, 2010):
a. Pos Pembinaan Terpadu Penyakit Tidak Menular (Posbindu PTM) dasar meliputi pelayanan deteksi dini faktor risiko sederhana, yang dilakukan dengan wawancara terarah melalui penggunaan instrument untuk mengidentifikasi riwayat penyakit tidak menular dalam keluarga dan yang telah diderita sebelumnya, perilaku beresiko, potensi terjadinya cedera dan kekerasan dalam rumah tangga, pengukuran berat badan, tinggi badan, lingkar perut, Indeks Masa Tubuh (IMT), alat analisa lemak tubuh, pengukuran tekanan darah, pemeriksaan uji fungsi paru sederhana serta penyuluhan mengenai pemeriksaan payudara sendiri.
b. Pos Pembinaan Terpadu Penyakit Tidak Menular (Posbindu PTM) utama yang meliputi pelayanan Posbindu PTM Dasar ditambah pemeriksaan gula darah, kolesterol total dan trigliserida, pemeriksaan klinis payudara, pemeriksaan IVA (Inspeksi Asam Asetat), pemeriksaan kadar alkohol pernafasan dan tes amfetamin urin bagi kelompok pengemudi umum, dengan pelaksana tenaga kesehatan terlatih (Dokter, bidan, perawat kesehatan/tenaga analis laboratorium/lainnnya) di desa/kelurahan, kelompok masyarakat, lembaga/institusi. Untuk penyelenggaraan posbindu utama dapat dipadukan dengan pos Kesehatan Desa atau Kelurahan siaga aktif, maupun di kelompok masyarakat/lembaga/institusi yang tersedia tenaga kesehatan tersebut sesuai dengan kompetensinya.
2.1.8 Kemitraan
Dalam penyelenggaraan Pos Pembinaan Terpadu Penyakit Tidak Menular (Posbindu PTM) tatanan desa/kelurahan perlu dilakukan kemitraan dengan forum desa/kelurahan Siaga, industry, dan klinik swasta untuk mendukung implementasi dan pengembangan kegiatan. Kemitraan dengan forum desa/kelurahan siaga aktif, pos kesehatan desa/kelurahan serta klinik swasta bermanfaat bagi posbindu untuk komunikasi dan koordinasi dalam mendapatkan dukungan dari pemerintah daerah (Kemenkes, 2014).
Dukungan dapat berupa sarana/prasarana lingkungan yang kondusif untuk menjalankan pola hidup sehat misalnya fasilitas olahraga atau sarana pejalan kaki yang aman dan sehat. Melalui klinik desa siaga (jika sudah ada) dapat dikembangkan sistem rujukan dan dapat diperoleh bantuan teknis medis untuk pelayanan kesehatan. Sebaliknya bagi forum desa siaga penyelenggaraan posbindu merupakan akselerasi pencapaian desa/kelurahan siaga aktif (Kemenkes, 2014).
Kemitraan dengan industri khususnya industri farmasi bermanfaat dalam pendanaan dan fasilitas alat. Misalnya pemberian alat glukometer, tensimeter, sangat bermanfaat untuk pelaksanaan posbindu dengan standar lengkap. Sedangkan kemitraan dengan klinik swasta, bagi posbindu bermanfaat untuk memperoleh bantuan tenaga untuk pelayanan medis atau alat kesehatan lainnya. Bagi klinik swasta, kontribusinya dalam penyelenggaraan posbindu dapat meningkatkan citra dan fungsi sosialnya (Kemenkes, 2014).
2.2 Langkah-Langkah Penyelenggaraan Posbindu PTM 2.2.1 Persiapan
A. Kabupaten/Kota berperan untuk melakukan inisiasi dengan berbagai rangkaian kegiatan (Simbolon, 2016).
1. Langkah persiapan diawali dengan pengumpulan data dan informasi besaran masalah PTM, sarana-prasarana pendukung dan sumber daya manusia. Hali ini dapat diambil dari data RS
kabupaten/kota, puskesmas, profil kesehatan daerah, riskesdas atau hasil survey lainnya. Informasi tersebut dipergunakan oleh fasilitator sebagai bahan advokasi untuk mendapatkan dukungan kebijakan maupun dukungan pendanaan sebagai dasar perencanaan kegiatan posbindu.
2. Selanjutnya dilakukan identifikasi kelompok potensial, baik ditingkat kabupaten/kota maupun lingkup puskesmas. Klompok potensial antara lain kelompok/organisasi masyarakat, tempat kerja, sekolah, koperasi, klub olahraga, karang taruna dan kelompok lainnya. Kepada kelompok masyarakat potensial terpilih dilakukan sosialisasi tentang besarnya masalah penyakit tidak menular, dampaknya bagi masyarakat dan dunia usaha, strategi pengendalian serta tujuan dan manfaat posbindu. Hal ini dilakukan sebagai advokasi agar diperoleh dukungan dan komitmen dalam menyelenggarakan posbindu. Apabila jumlah kelompok potensial terlalu besar pertemuan sosialisasi dan advokasi dapat dilakukan beberapa kali. Dari pertemuan sosialisasi tersebut diharapkan telah teridentifikasi kelompok/ lembaga/ organisasi yang bersedia menyelenggarakan posbindu.
3. Tindak lanjut yang dilakukan pengelola program di kabupaten/kota adalah melakukan pertemuan koordinasi dengan kelompok potensial yang bersedia menyelenggarakan posbindu. Pertemuan ini diharapkan mengahasilkan kesepakatan bersama berupa kegiatan penyelenggaraan posbindu, yaitu:
a. Kesepakatan menyelenggarakan posbindu.
b. Menetapkan kader dan pembagian peran, fungsinya sebagai tenaga pelaksana posbindu. c. Menetapkan jadwal pelaksanaan posbindu.
d. Merencanakan besaran dan sumber pembiayaan. e. Melengkapi sarana dan prasarana.
g. Menetapkan mekanisme kerja antara kelompok potensial dengan petugas kesehatan pembinanya.
B. Puskesmas berperan untuk;
Dalam pelaksanaan posbindu, Puskesmas berperan untuk (Simbolon, 2016):
1. Memberikan informasi dan sosialisasi tentang PTM (termasuk DM), upaya pengendalian serta manfaat bagi masyarakat, kepada pimpinan wilayah misalnya camat, kepala desa/lurah.
2. Mempersiapkan sarana dan tenaga di puskesmas dalam menerima rujukan dari posbindu. 3. Memastikan ketersediaan sarana, buku pencatatan hasil kegiatan dan lainnya untuk kegiatan
posbindu di kelompok potensial yang telah bersedia menyelenggarkan posbindu. 4. Mempersiapkan pelatihan tenaga pelaksana posbindu.
5. Menyelenggarkan pelatihan bersama pengelola program di kabupaten/kota 6. Mempersiapkan mekanisme pembinaan.
7. Mengidentifikasi kelompok potensial untuk menyelenggarkan posbindu serta kelompok yang mendukung terselenggaranya posbindu, misalnya swasta/dunia usaha, PKK, LPM, koperasi desa, yayasan kanker, yayasan Jantung Indonesia, organisasi profesi seperti PPNI, PPPKMI, PGRI, serta lembaga pendidikan misalnya Fakultas Kedokteran, Fakultas Kesehatan Masyarakat, Fakultas Psikologi, Fakultas Keperawatan dan lainnya.
2.2.2 Pelatihan PTM Tenaga Pelaksana/Kader Posbindu PTM
a. Tujuan pelatihan penyakit tidak menular pada posbindu (Maryam, 2010):
1. Memberikan pengetahuan tentang penyakit tidak menular, faktor risiko, dampak, dan pengendalian penyakit tidak menular.
2. Memberikan pengetahuan tentang posbindu.
3. Memberikan kemampuan dan keterampilan dalam memantau faktor risiko penyakit tidak menular.
4. Memberikan keterampilan dalam melakukan konseling serta tindak lanjut 5. lainnya.
b. Materi pelatihan kader/pelaksana Posbindu
Tabel 2.1 Materi pelatihan kader/pelaksana Posbindu PTM
NO MATERI PELATIHAN
1 PTM dan faktor resiko
2 Posbindu PTM dan pelaksanaannya 3 Tahapan kegiatan posbindu PTM :
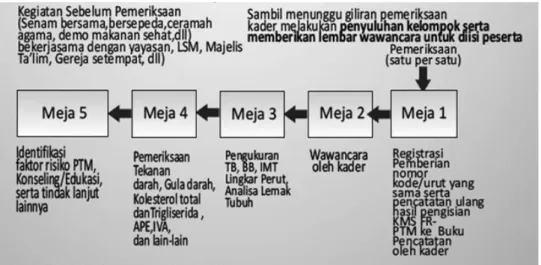
a. Meja 1 : pendaftaran, pencatatan b. Meja 2 : tehnik wawancara terarah
c. Meja 3 : pengukuran TB, BB, IMT, lingkar perut dan analisa lemak tubuh, tekanan darah
d. Meja 4 : pengukuran tekanan darah gula, kolestrol total dan trigliserida darah, pemeriksaan klinis payudara, uji fungsi paru sederhana, IVA, kadar alkohol pernafasan, dan tes amfetamin urin e. Meja 5 : konseling, edukasi, dan tindak lanjut lainnya
4 Cara pengukuran berat badan, tinggi badan, lingkar perut, IMT, analisa lemak tubuh, tekanan darah
5 Pengukuran kadar alkohol pernafasan dan tes amfetamin urin 6 Pemeriksaan glukosa darah
7 Pemeriksaan kolestrol dan trigliserida darah 8 Pemeriksaan uji fungsi paru sederhana
9 Pemeriksaan klinis payudara dan IVA (khusus dokter/ bidan) 10 Pencatatan
11 Rujukan dan respon cepat sederhana
Sumber: Kemenkes RI, 214c
c. Peserta pelatihan : Jumlah peserta maksimal 30 orang agar pelatihan berlangsung efektif. d. Waktu pelaksanaan pelatihan : selama 3 hari atau disesuaikan dengan kondisi setempat
dengan modul yang telah dipersiapkan.
e. Standar Sarana pos pelayanan terpadu penyakit tidak menular
Sarana dan peralatan yang diperlukan untuk menyelenggarkan posbindu adalah sebagai berikut:
a) Untuk standar minimal 5 set meja-kursi, pengukur tinggi badan, timbangan berat badan, pita pengukur lingkar perut, dan tensi meter serta buku pintar kader tentang cara pengukuran tinggi badan dan berat badan, pengukuran lingkar perut, alat ukur analisa lemak tubuh dan
pengukuran tekanan darah dengan ukuran maset dewasa dan anak, alat uji fungsi paru sederhana (peakflowmeter) dan media bantu edukasi.
b) Sarana standar lengkap diperlukan alat ukur kadar gula darah, alat ukur kadar kolesterol total dan trigliserida, alat ukur kadar pernafasan alkohol, tes amfetamin urin kit, dan IVA kit.
c) Untuk kegiatan deteksi dini kanker leher rahim (IVA) dibutuhkan ruangan khusus dan hanya dapat dilakukan oleh tenaga kesehatan yang telah terlatih dan tersertifikasi.
d) Untuk pelaksanaan pencatatan hasil pelaksanaan posbindu diperlukan kartu menuju sehat Faktor Risiko Penyakit Tidak Menular (KTMS FR-PTM) dan buku pencatatan.
e) Untuk mendukung kegiatan edukasi dan konseling diperlukan media KIE (Komunikasi, Informasi, dan Edukasi) yang memadai, seperti serial buku pintar kader, lembar balik, leafleat, brosur, model makanan (Food Model) dan lainnya.
Tabel 2.2 Standar sarana Posbindu PTM
Tipe Posbindu PTM Peralatan Deteksi Dini dan Monitoring
Media KIE dan Penunjang
Posbindu PTM Dasar Alat Ukur Lingkar Perut : 1 buah Alat Ukur Tinggi Badan : 1 buah Alat Analisa Lemak Tubuh : 1 buah
Tensimeter digital : 1 buah Peakflowmeter : 1 buah
Lembar balik : 1 buah Leaflet/brosur : 1 buah Buku panduan : 1 buah Buku Pencatatan : 1 buah Formulir Rujukan : 1 Buah
Posbindu PTM Utama
Alat Ukur Gula darah, : 1 buah Kolesterol Total dan Trigliserida Peralatan Posbindu PTM Plus : 1 paket
KMS FR-PTM : Sesuai kebutuhan
Kursi dan Meja : Sesuai kebutuhan
Alat Ukur Kadar Alkohol Pernafasan : 1 buah
Tes Amfetamin Urin : 1 buah Bahan IVA, alat kesehatan : 1 set dan penunjang lainnya
Kamar Khusus : 1 ( untuk pemeriksaan IVA)
Alat Tulis Kantor : 1 Paket
Sumber : Kemenkes RI, 2014c
2.2.3 Kegiatan Kader/Pelaksana Posbindu PTM
Setelah kader pelaksana dilatih langkah yang dilakukan:
1. Melaporkan kepada pimpinan organisasi/ lembaga atau pimpinan wilayah. 2. Mempersiapkan dan melengkapi saran yang dibutuhkan.
3. Menyusun rencana kerja.
4. Memberikan informasi kepada sasaran.
5. Melaksanakan wawancara, pemeriksaan, pencatatan dan rujukan bila diperlukan setiap bulan.
6. Melaksanakan konseling.
7. Melaksanakan penyuluhan berkala.
8. Melaksanakan kegiatan aktifitas fisik bersama. 9. Membangun jejaring kerja.
10. Melakukan konsultasi dengan petugas bila diperlukan.
2.3 Pelaksanaan Posbindu PTM 2.3.1 Waktu Penyelenggaraan
Posbindu PTM dapat diselenggarkan dalam sebulan sekali, bila diperlukan dapat lebih dari 1 kali dalam sebulan untuk kegiatan pengendalian faktor risiko PTM lainnya, misalnya olahraga bersama, sarasehan dan lainnya. Hari dan waktu yang dipilih sesuai dengan
kesepakatan serta dapat saja disesuaikan dengan situasi dan kondisi setempat (Pudiastuti, 2011).
2.3.2 Tempat
Tempat pelaksanaan sebaiknya berada pada lokasi yang mudah dijangkau dan nyaman bagi peserta. Posbindu PTM dapat dilaksanakan pada salah satu rumah warga, balai desa/ kelurahan, salah satu kios di pasar, salah satu ruang perkantoran/klinik perusahaan, ruangan khusus di sekolah, salah satu ruangan di dalam lingkungan tempat ibadah, atau tempat tertentu yang disediakan oleh masyarakat secara swadaya (Pudiastuti, 2011).
2.3.3 Pelaksanaan Kegiatan
Pos pelayanan terpadu penyakit penyakit menular dilaksanakan dengan 5 tahapan layanan yang disebut sistem 5 meja, namun dalam situasi kondisi tertentu dapat disesuaikan dengan kebutuhan dan kesepakatan bersama. Kegiatan tersebut berupa pelayanan deteksi dini dan tindak lanjut sederhana serta monitoring terhadap faktor risiko penyakit tidak menular, termasuk rujukan ke puskesmas. Dalam pelaksanaannya pada setiap langkah secara sederhana dapat diuraikan sebagai berikut (Kemenkes, 2013):
Pembagian peran kader posbindu idealnya sebagai berikut, namun sebaiknya setiap kader setiap kader memahami semua peranan tersebut, pelaksanaannya dapat disesuaikan dengan kesepakatan.
Tabel 2.3 Pembagian peran kader
No Peran Kriteria dan Tugas
1 Koordinator Ketua dari perkumpulan dan
penanggungjawab
kegiatan serta berkoordinasi terhadap Puskesmas dan
Para Pembina terkait di wilayahnya.
2 Kader Penggerak Anggota perkumpulan yang
aktif,berpengaruh dan
komunikatif bertugas menggerakkan masyarakat,
sekaligus melakukan wawancara dalam penggalian
informasi
3 Kader Pemantau Anggota perkumpulan yang aktif dan komunikatif
bertugas melakukan pengukuran Faktor risiko PTM
4 Kader Konselor/ Edukator
Anggota perkumpulan yang aktif, komunikatif dan
telah menjadi panutan dalam penerapan gaya hidup
sehat, bertugas melakukan konseling, edukasi,
motivasi serta menindaklanjuti rujukan dari Puskesmas
5 Kader Pencatat Anggota perkumpulan yang aktif dan komunikatif
bertugas melakukan pencatatan hasil kegiatan Posbindu PTM dan melaporkan kepada koordinator
Posbindu PTM
Sumber: Petunjuk Teknis Penyelenggaraan Posbindu PTM, 2013.
Peran Para Pihak: 1. Kader Posbindu ;
Dari sejumlah kader yang telah dilatih ditetapkan koordinator dan penanggung jawab untuk penggerak, pemantau, konselor/edukator serta pencatat.
Tugas yang dilakukan oleh kader Pada H-1, tahap persiapan:
a. Mengadakan pertemuan kelompok untuk menentukan jadwal kegiatan. b. Menyiapkan tempat dan peralatan yang diperlukan.
c. Membuat dan menyebarkan pengumuman mengenai waktu pelaksanaan. Pada hari H, tahap pelaksanaan :
a. Melakukan pelayanan dengan sistem 5 meja atau modifikasi sesuai dengan kebutuhan dan kesepakatan bersama.
b. Aktifitas bersama seperti olahraga bersama, demo masak, penyuluhan, konseling, sarasehan atau peningkatan keterampilan bagi para anggotanya termasuk rujukan ke puskesmas/klinik swasta/RS.
Pada H+1, Tahap Evaluasi
a. Menilai kehadiran(para anggotanya, kader dan undangan lainnya) b. Mengisi catatan pelaksanaan kegiatan.
c. Mengidentifikasi masalah yang dihadapi. d. Mencatat hasil penyelesaian masalah.
e. Melakukan tindak lanjut berupa kunjungan ke rumah bila diperlukan. f. Melakukan konsultasi teknis dengan Pembina posbindu..
2. Petugas Puskesmas
Puskesmas memiliki tanggung jawab pembinaan posbindu. di wilayah kerjanya sehingga kehadiran petugas puskesmas dalam kegiatan posbindu sangat diperlukan dalam wujud peran:
a. Memberikan bimbingan teknis kepada para kader posbindu dalam penyelenggaraannya. b. Memberikan materi kesehatan terkait dengan permasalahan faktor risiko PTM dalam
penyuluhan maupun kegiatan lainnya.
c. Mengambil dan menganalisa hasil kegiatan posbindu.
d. Menerima, menangani dan memberi umpan balik kasus rujukan dari posbindu. e. Melakukan koordinasi dengan para pemangku kepentingan lain terkait.
3. Para Pemangku Kepentingan (Para Pembina Terkait) a. Camat
Mengkoordinasikan hasil kegiatan dan tindak lanjut posbindu di wilayah kerjanya selaku penanggung jawab wilayah kecamatan serta melakukan pembinaan dalam mendukung
b. Lurah/kepala desa atau sebutan lainnya
Mengkoordinasikan hasil kegiatan dan tindak lanjut posbindu di wilayah kerjanya selaku penanggung jawab wilayah kecamatan serta melakukan pembinaan dalam mendukung kelestarian kegiatan posbindu.
c. Para pimpinan kelompok/ lembaga/instansi/organisasi
Mendukung dan berperan aktif dalam kegiatan posbindu sesuai dengan minat dan misi kelompok/lembaga/instansi/ organisasi tersebut.
d. Tokoh/penggerak masyarakat
Menggerakkan masyarakat untuk berpartisipasi secara aktif dan mendukung dengan sumberdaya yang dimiliki terhadap penyelenggaraan posbindu.
e. Dunia Usaha
Mendukung penyelenggaraan posbindu dalam bentuk sarana dan pembiayaan termasuk berperan aktif sebagai sukarelawan sosial.
2.3.4 Pembiayaan
Dalam mendukung terselengggaranya posbindu, diperlukan pembiayaan yang memadai baik dana mandiri dari perusahaan, kelompok masyarakat/lembaga atau dukungan dari pihak lain yang peduli terhadap persoalan penyakit tidak menular di wilayah masing-masing. Puskesmas juga dapat memanfaatkan sumber-sumber pembiayaan yang potensial. Pembiayaan ini untuk mendukung dan memfasilitasi Posbindu PTM, salah satunya melalui pemanfaatan Bantuan Operasional Kesehatan. Pembiayaan bersumber daya dari masyarakat dapat melalui Dana Sehat atau mekanisme pendanaan lainnya. Dana juga bisa didapat dari lembaga donor yang umumnya didapat dengan mengajukan proposal/usulan kegiatan (Rahajeng, 2012).
Pihak swasta dapat menyelanggarakan Posbindu PTM di lingkungan kerja sendiri maupun dapat berperan serta dalam Posbindu PTM di wilayah sekitarnya dalam bentuk kemitraan melalui CSR (Corporate Social Responsibility)/ Tanggung jawab Sosial Perusahaan.
Pemerintah Daerah setempat berkewajiban melakukan pembinaan agar Posbindu PTM tetap tumbuh dan berkembang melalui dukungan kebijakan termasuk pembiayaan secara berkesinambungan. Dana yang terkumpul dari berbagai sumber dapat dipergunakan untuk mendukung kegiatan Posbindu PTM seperti (Rahajeng, 2012);
a. Biaya operasional Posbindu PTM. b. Pengganti biaya perjalanan kader. c. Biaya penyediaan bahan habis pakai.
d. Biaya pembelian bahan Pemberian Makanan Tambahan ( PMT). e. Biaya penyelenggaraan pertemuan.
f. Bantuan biaya rujukan bagi yang membutuhkan.
g. Bantuan biaya duka bila ada anggota yang mengalami kecelakaan atau kematian.
2.3.5 Pencatatan dan Pelaporan
Pencatatan hasil kegiatan posbindu dilakukan oleh kader. Petugas Puskesmas mengambil data hasil kegiatan posbindu yang digunakan untuk pembinaan, dan melaporkan ke instansi terkait secara berjenjang. Untuk pencatatan digunakan (Pudiastuti, 2011):
1. Kartu Menuju Sehat (KMS) FR-PTM
Pada pelaksanaan pemantauan, kondisi faktor risiko PTM harus diketahui oleh yang diperiksa maupun yang memeriksa. Masing-masing peserta harus mempunyai alat pantau individu berupa Kartu Menuju Sehat (KMS) FR-PTM. Untuk mencatat kondisi faktor risiko PTM. Kartu ini disimpan oleh masing-masing peserta, dan harus selalu dibawa ketika berkunjung ke tempat pelaksanaan posbindu. Tujuannya agar setiap individu dapat melakukan mawas diri dan melakukan tindak lanjut, sesuai saran Kader/ Petugas. Sedangkan bagi Petugas dapat digunakan untuk melakukan tindakan dan memberi saran tindak lanjut yang diperlukan sesuai dengan kondisi peserta posbindu.
Format KMS FR-PTM mencakup nomor identitas, data demografi, waktu kunjungan, jenis faktor risiko PTM dan tindak lanjut. Pada KMS FR-PTM ditambahkan keterangan golongan darah dan status penyandang penyakit tidak menular yang berguna sebagai informasi medis jika pemegang kartu mengalami kondisi darurat di perjalanan. Hasil dari setiap jenis pengukuran/ pemeriksaan faktor risiko PTM pada setiap kunjungan peserta ke posbindu dicatat pada KMS FR-PTM oleh masing-masing kader faktor risiko. Demikian pula tindak lanjut yang dilakukan oleh kader.
2. Buku Pencatatan Hasil Kegiatan Posbindu PTM
Buku pencatatan diperlukan untuk mencatat identitas dan keterangan lain mencakup nomor, No KTP/ kartu identitas lainnya, nama, umur, dan jenis kelamin. Buku ini merupakan dokumen/file data pribadi peserta yang berguna untuk konfirmasi lebih lanjut jika suatu saat diperlukan. Melalui buku ini, dapat diketahui karakteristik peserta secara umum. Buku Pencatatan Faktor Risiko PTM diperlukan untuk mencatat semua kondisi faktor risiko PTM dari setiap anggota/peserta. Buku ini merupakan alat bantu mawas diri bagi koordinator dan seluruh petugas Posbindu dalam mengevaluasi kondisi faktor risiko PTM seluruh peserta.
Hasil pengukuran/pemeriksaan faktor risiko yang masuk dalam kategori buruk diberi tanda warna yang menyolok. Melalui buku ini kondisi kesehatan seluruh peserta dapat terpantau secara langsung, sehingga koordinator maupun petugas dapat mengetahui dan mengingatnya serta memberikan motivasi lebih lanjut. Selain itu buku tersebut merupakan file data kesehatan peserta yang sangat berguna untuk laporan secara khusus misalnya ketika diperlukan data kesehatan untuk kelompok usia lanjut atau data jumlah penderita PTM, dan juga merupakan sumber data surveilens atau riset/ penelitian secara khusus jika suatu saat diperlukan.
2.3.6 Tindak Lanjut Hasil Posbindu PTM
Tujuan dari penyelenggaran Posbindu PTM , yaitu agar faktor risiko PTM dapat dicegah dan dikendalikan lebih dini. Faktor risiko PTM yang telah terpantau secara rutin dapat selalu terjaga pada kondisi normal atau tidak masuk dalam kategori buruk, namun jika sudah berada dalam kondisi buruk, faktor risiko tersebut harus dikembalikan pada kondisi normal. Tidak semua cara pengendalian faktor risiko PTM, harus dilakukan dengan obat-obatan (Maryam, 2010).
Pada tahap dini, kondisi faktor risiko PTM dapat dicegah dan dikendalikan melalui diet yang sehat, aktifitas fisik yang cukup dan gaya hidup yang sehat seperti berhenti merokok, pengelolaan stres dan lain-lain. Melalui konseling dan/atau edukasi dengan kader konselor/edukator, pengetahuan dan keterampilan masyarakat untuk mencegah dan mengendalikan faktor risiko PTM dapat ditingkatkan. Dengan proses pembelajaran di atas secara bertahap, maka setiap individu yang mempunyai faktor risiko akan menerapkan gaya hidup yang lebih sehat secara mandiri (Maryam, 2010).
Tabel 2.4 Frekuensi dan Jangka Waktu Pemantauan Faktor Risiko PTM Faktor Risiko Orang sakit Faktor
Risiko
Penderita PTM
Glukosa darah puasa 3 tahun sekali 1 tahun sekali 1 bulan sekali Glukosa darah 2 jam 3 tahun sekali 1 tahun sekali 1 bulan sekali Glukosa darah sewaktu 3 tahun sekali 1 tahun sekali 1 bulan sekali Kolesterol darah total 5 tahun sekali 6 bulan sekali 3 bulan sekali Trigliserida 5 tahun sekali 6 bulan sekali 3 bulan sekali Tekanan darah 1 bulan sekali 1 bulan sekali 1 bulan sekali Indeks Masa Tubuh (IMT) 1 bulan sekali 1 bulan sekali 1 bulan sekali Lingkar Perut 1 bulan sekali 1 bulan sekali 1 bulan sekali Arus Puncak Ekspirasi 1 bulan sekali 3 bulan sekali 1 bulan sekali
IVA 1 tahun sekali
Cedera dan Kekerasan dalam rumah tangga
6 bulan sekali 3 bulan sekali 3 bulan sekali Kadar Alkohol Pernafasan dan tes
amfetamin urin
1 tahun sekali 6 bulan sekali 1 bulan sekali
a. Pada kunjungan pertama, semua faktor risiko peserta diperiksa. Untuk pemeriksaan Inspeksi Visual Asam Asetat (IVA) dilakukan pada perempuan telah berhubungan seksual/menikah usia >35 tahun/riwayat pernikahan>1 kali dan dilakukan oleh bidan terlatih.
b. Pada kunjungan berikutnya bagi peserta yang tidak beresiko dan berisiko faktor risiko PTM dilakukan pemantauan pada faktor risiko perilaku, BB, lingkar perut, IMT, Analisa Lemak tubuh, Tekanan darah setiap bulan.
c. Untuk peserta yang beresiko merokok dan gejala batuk dilakukan pemeriksaan arus puncak respirasi setiap tiga bulan.
d. Untuk peserta yang mempunyai faktor risiko dislipidemia, pemeriksaan kolesterol total dan trigliserida diperiksa setiap 6 bulan sekali.
e. Untuk peserta yang beresiko kegemukan, adanya riwayat keluarga dengan DM kadar gula darah diperiksa setiap tahun.
f. Untuk penyandang PTM, semua faktor risiko dipantau setiap bulan serta pemeriksaan kolesterol total dan trigliserida diperiksa setiap 3 bulan.
g. Pemantauan faktor risiko cedera dan tindak kekerasan dalam rumah tangga dilakukan setiap bulan, sementara untuk pemeriksaan kadar alkohol pernafasan dan amfetamin urin bagi kelompok pengemudi umum dilakukan setiap bulan bagi yang bernilai positif dan 6 bulan sekali yang beresiko.
2.3.7 Rujukan Posbindu PTM
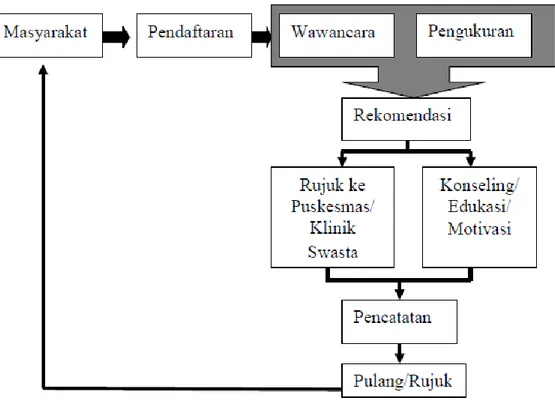
Apabila pada kunjungan berikutnya (setelah 3 bulan) kondisi faktor risiko tidak mengalami perubahan (tetap pada kondisi buruk), atau sesuai dengan kriteria rujukan, maka untuk mendapatkan penanganan yang lebih baik harus dirujuk ke puskesmas atau klinik swasta sesuai dengan kebutuhan dan keinginan yang bersangkutan. Meskipun telah mendapatkan pengobatan yang diperlukan, kasus yang telah dirujuk tetap dianjurkan untuk melakukan pemantauan faktor risiko penyakit tidak menular di posbindu (Kemenkes, 2014).
Gambar 2.2 Alur Tindak Lanjut dan Rujukan Hasil Deteksi Dini di Posbindu PTM
Pelaksanaan pospandu dimulai dengan layanan pendaftaran dilanjutkan dengan wawancara dan pengukuran faktor risiko penyakit tidak menular. Kader posbindu akan melakukan konseling dan edukasi terhadap permasalahan kesehatan yang dijumpai pada peserta posbindu termasuk melaksanakan sistem rujukan puskesmas bila diperlukan sesuai dengan kriteria. Hasil pelaksanaan posbindu tercatat secara tertib dan diberikan kepada petugas puskesmas atau unsur pembina lainnya yang memerlukan sebagai bahan informasi.(Kemenkes, 2013).
2.4 Penyakit Tidak Menular (PTM)
Penyakit Tidak Menular (PTM) merupakan masalah yang sangat substansual, mengingat pola kejadian sangat menentukan status kesehatan di suatu daerah dan juga keberhasilan peningkatan status kesehatan di suatu negara (Sudoyo, 2006). Penyakit tidak menular adalah jenis penyakit yang tidak menular seperti cacat fisik, gangguan mental, kanker, penyakit degeneratif, penyakit gangguan metabolisme, dan kelainan-kelainanorgan tubuh lain;
penyakit jantung, pembuluh darah, penyakit tekanan darah tinggi, penyakit kencing manis, berat badan lebih, osteoporosis, kanker usus, depresi dan kecemasan (Sutomo, 2010).
Aikins (2006) mendefinisikan penyakit tidak menular dengan sebutan
chronicnon-communicable disease (NCDs), yaitu penyakit non-infeksi yang berlangsung seumur hidup dan
membutuhkan pengobatan dan perawatan jangka panjang.
Secara global WHO (World Health Organization) memperkirakan penyakit tidak menular menyebabkan sekitar 60% kematian dan 43% kesakitan di seluruh dunia. Perubahan struktur masyarakat dari agraris ke industri dan perubahan pola fertilitas gaya hidup dan sosial ekonomi masyarat diduga sebagai hal yang melatar belakangi prevalensi penyakit tidak menular, sehingga kejadian penyakit tidak menular semakin bervariasi dalam transisi epidemiologi (Mirza, 2010).
Penyakit tidak menular saat ini yang banyal berkembang di masyarakat seperti hipertensi atau darah tinggi, diabetes melitus, hiperkolesterolemia, asam urat, penyakit jantung, paru-paru kronis, bahkan kanker. penyakit tidak menular dapat juga disebabkan kareana kecelakaan termasuk cedera, luka dan bennturan akibat kecelakaan (Sutomo,2010).
2.5 Hipertensi
Penyakit tekanan darah tinggi atau hipertensi adalah salah satu jenis penyakit pembunuh paling terbesar di dunia saat ini. Usia merupakan salah satu faktor risiko hipertensi. Lebih banyak dijumpai bahwa penderita penyakit tekanan darah tinggi atau hipertensi pada usia senja (Fauzi, 2014).
Hipertensi merupakan gangguan asimptomatik yang ditandai dengan peningkatan tekanan darah secara persisten, dimana diagnosa hipertensi pada orang dewasa ditetapkan paling sedikit dua kunjungan dimana lebih tinggi atau pada 140/90 mmHg (WHO 2011). Hipertensi didefinisikan sebagai peningkatan tekanan darah sistolik sedikitnya140 mmHg atau tekanan darah diastolik sedikitnya 90 mmHg (Price & Wilson, 2006). Peningkatan tekanan
darah yang berlangsung dalam jangka waktu lama dapat menyebabkan kerusakan pada ginja, jantung, dan otak bila tidak dideteksi secara dini dan mendapat pengobatan yang memadai (Kemenkes, 2013).
Hipertensi atau darah tinggi sangat bervariasi bergantung bagaimana seseorang memandangnya. Secara umum hipertensi adalah kondisi tekanan darah seseorang yang berada di atas batas-batas tekanan darah normal. Hipertensi disebut juga pembunuh gelap atau silent killer. Hipertensi dengan secara tiba-tiba dapat mematikan seseorang tanpa diketahui gejalanya terlebih dahulu (Susilo, 2011).
2.5.1 Klasifikasi Hipertensi
Hipertensi dapat dibedakan menjadi tiga golongan yaitu hipertensi sistolik, hipertensi diastolik, dan hipertensi campuran. Hipertensi sistolik (isolated systolic hypertension) merupakan peningkatan tekanan sistolik tanpa diikuti peningkatan tekanan diastolik dan umumnya ditemukan pada usia lanjut. Tekanan sistolik berkaitan dengan tingginya tekanan pada arteri apabila jantung berkontraksi (denyut jantung). Tekanan sistolik merupakan tekanan maksimum dalam arteri dan tercermin pada hasil pembacaan tekanan darah sebagai tekanan atas yang nilainya lebih besar (Udjianti, 2011).
Hipertensi diastolik (diastolic hypertension) merupakan peningkatan tekanan diastolik tanpa diikuti peningkatan tekanan sistolik, biasanya ditemukan pada anakanak dan dewasa muda. Hipertensi diastolik terjadi apabila pembuluh darah kecil menyempit secara tidak normal, sehingga memperbesar tahanan terhadap aliran darah yang melaluinya dan meningkatkan tekanan diastoliknya. Tekanan darah diastolik berkaitan dengan tekanan arteri bila jantung berada dalam keadaan relaksasi di antara dua denyutan. Hipertensi campuran merupakan peningkatan pada tekanan sistolik dan diastolik (Ruhyanudin, 2007).
Berdasarkan penyebabnya hipertensi dibagi menjadi dua golongan, yaitu (Udjianti, 2011):
1. Hipertensi esensial atau hipertensi primer yang tidak diketahui penyebabnya, disebut juga hipertensi idiopatik. Terdapat sekitar 95 % kasus. Banyak faktor yang mempengaruhinya seperti genetik, lingkungan, hiperaktivitas susunan saraf simpatis, sistem renin-angiotensin, defek dalam ekskresi Na, peningkatan Na dan Ca intraselular, dan faktor-faktor yang meningkatkan risiko, seperti obesitas, alkohol, merokok, serta polisitemia.
2. Hipertensi sekunder atau hipertensi renal. Terdapat sekitar 5% kasus. Penyebab spesifiknya diketahui, seperti penggunaan estrogen, penyakit ginjal, hipertensi vaskular renal, hiperaldosteronisme primer, dan sindrom Cushing, feokromositoma, koartasio aorta, hipertensi yang berhubungan dengan kehamilan, dan lain-lain.
2.5.2 Gejala Hipertensi
Hipertensi seringkali disebut sebagai pembunuh gelap (silent killer), karena termasuk penyakit yang mematikan, tanpa disertai gejala-gejalanya sebagai peringatan. Adapun gejala hipertensi yang muncul dianggap sebagai gangguan biasa, penderita juga mengabaikan dan terkesan tidak merasakan apapun atau berprasangka dalam keadaan sehat, sehingga penderita terlambat dan tidak mengetahui dirinya mengidap hipertensi. Gejala yang dirasakan bervariasi, bergantung pada tingginya tekanan darah (Russel, 2011).
Gejala-gejala hipertensi, yaitu: 1) sakit kepala
2) mimisan
3) jantung berdebar-debar
4) sering buang air kecil di malam hari 5) sulit bernafas
7) wajah memerah 8) telinga berdenging 9) vertigo
10) pandangan kabur
Keluhan yang sering dirasakan dan dijumpai adalah pusing yang terasa berat pada bagian tengkuk, biasanya terjadi pada siang hari (Lany Sustrani, dkk, 2011).
Menurut Elizabeth J. Corwin (2012), sebagian besar hipertensi tanpa disertai gejala yang mencolok dan manifestasi klinis timbul setelah mengetahui hipertensi bertahun-tahun berupa:
1. Nyeri kepala saat terjaga, kadang-kadang disertai mual dan muntah, akibat tekanan darah intrakranium
2. Penglihatan kabur akibat kerusakan retina karena hipertensi 3. Ayunan langkah tidak mantap karena kerusakan susunan syaraf
4. Nokturia karena peningkatan aliran darah ginjal dan filtrasi glomerolus
5. Edema dependen akibat peningkatan tekanan kapiler. peninggian tekanan darah kadang merupakan satu-satunya gejala, terjadi komplikasi pada ginjal, mata, otak, atau jantung.
2.5.3 Komplikasi Hipertensi
Tekanan darah tinggi dalam jangka waktu lama akan merusak endotel arteri dan mempercepat aterosklerosis. Komplikasi dari hipertensi termasuk rusaknya organ tubuh seperti (Sheps, 2005):
a. Penyakit Jantung Koroner dan Arteri
Ketika usia bertambah lanjut, seluruh pembuluh darah di tubuh akan semakin mengeras, terutama di jantung, otak dan ginjal. Hipertensi sering diasosiasikan dengan kondisi arteri yang mengerasini.
b. Payah Jantung
Payah jantung (Congestive heart failure) adalah kondisi dimana jantung tidak mampu lagi memompa darah yang dibutuhkan tubuh. Kondisi ini terjadi karena kerusakan otot jantung atau system listrik jantung.
c. Stroke
Hipertensi adalah factor penyebab utama terjadinya stroke, karena tekanan darah yang terlalu tinggi dapat menyebabkan pembuluh darah yang sudah lemah menjadi pecah. Bila hal ini terjadi pada pembuluh darah di otak, maka terjadi perdarahan otak yang dapat berakibat kematian. Stroke juga dapat terjadi akibat sumbatan dari gumpalan darah yang macet di pembuluh yang sudah menyempit.
d. Kerusakan Ginjal
Hipertensi dapat menyempitkan dan menebalkan aliran darah yang menuju ginjal, yang berfungsi sebagai penyaring kotoran tubuh. Dengan ada yang angguan tersebut, ginjal menyaring lebih sedikit cairan dan membuangnya kembali ke darah. Gagal ginjal dapat terjadi dan diperlukan cangkok ginjal baru.
e. Kerusakan Penglihatan
Hipertensi dapat menyebabkan pecahnya pembuluh darah di mata, sehingga mengakibatkan mata menjadi kabur atau kebutaan.
Hipertensi adalah faktor resiko utama untuk penyakit serebrovaskular (stroke, transient ischemic attack), penyakit arteri koroner (infark miokard, angina), gagal ginjal, demensia, dan atrial fibrilasi. Apabila penderita hipertensi memiliki faktor-faktor resiko penyakit kardiovaskular, maka terdapat peningkatan mortalitas dan morbiditas akibat gangguan kardiovaskular tersebut. Pasien dengan hipertensi mempunyai peningkatan resiko yang bermakna untuk penyakit koroner, stroke, penyakit arteri perifer, dan gagal jantung. Yang paling parah adalah efek jangka panjangnya yang berupa kematian mendadak (Dosh, 2011).
2.5.4 Upaya Pencegahan
Hipertensi merupakan kondisi yang dapat berjalan hingga menimbulkan suatu komplikasi, jumlah pasien yang semakin meningkat, dan besarnya biaya perawatan pasien penderita hipertensi yang terutama disebabkan oleh karena komplikasi, maka upaya yang paling baik adalah pencegahan. Upaya pencegahan pada penderita hipertensi ada 3 tahap, yaitu (Tjandra, 2012):
a. Pencegahan Primer :
1. Tidur yang cukup, antara 6-8 jam per hari.
2. Kurangi makanan berkolesterol tinggi dan perbanyak aktifitas fisik untuk mengurangi berat badan.
3. Kurangi konsumsi alkohol. 4. Konsumsi minyak ikan.
5. Suplai kalsium, meskipun hanya menurunkan sedikit tekanan darah tapi kalsium juga cukup membantu.
b. Pencegahan Sekunder 1. Pola makanam yamg sehat.
2. Mengurangi garam dan natrium di diet anda. 3. Fisik aktif.
4. Mengurangi Akohol intake. 5. Berhenti merokok.
c. Pencegahan Tersier
1. Pengontrolan darah secara rutin.
2.5.5 Upaya Pengendalian Hipertensi
Perlu diketahui bahwa beberapa kondisi memiliki hubungan signifikan dengan kejadian hipertensi, diantaranya adalah tingkat pendidikan dan status ekonomi rendah, kelebihan berat badan, obesitas perut, gangguan emosi yang tinggi kadar kolesterol dan gula yang tinggi dalam darah. Risiko terkena hipertensi dapat dikurangi dengan perilaku CERDIK (Depkes, 2013) yaitu :
a. Cek kesehatan secara berkala b. Jauhkan asap rokok
c. Rajin aktivitas fisik
d. Diet sehat dan kalori seimbang e. Istirahat yang cukup
f. Kendalikan stress
Pengendalian hipertensi bertujuan untuk mencegah terjadinya mortalitas dan morbidita sakibat komplikasi yang berhubungan dengan pencapaian dan pemeliharaan tekanan darah di bawah 140/90 mmHg. Perawatan dalam penanganan hipertensi diantaranya dalam ketaatan pengobatan meliputi perlakuan khusus mengenai gaya hidup seperti diet, istirahat dan olahraga serta konsumsi obat. Dalam upaya meningkatkan status kesehatan dengan cara meningkatkan kemampuan menyampaikan informasi yang jelas kepada penderita mengenai penyakit yang diderita serta pengobatan, keterlibatan dan cara pendekatan yang dilakukan.
Perlu diketahui bahwa penyakit hipertensi tidak dapat disembuhkan tetapi dapat dikendalikan menurut upaya pengendalian hipertensi meliputi:
1. Mengatur diet
2. Menjaga berat badan normal 3. Mengendalikan stress
5. Pemakaian obat-obatan penunjang
Gambaran umum yang dapat disimpulkan adalah upaya pengendalian hipertensi dilakukan dengan pengelolaan diri atau pengubahan gaya hidup sipenderita. Indikator keberhasilan pengendalian tekanan darah pada penderita hipertensi dapat diuraikan sebagai berikut.
1. Tekanan darah terkendali atau terkontrol 2. Tidak terjadi komplikasi pada penderita
3. Kualitas kesehatan hidup menjadi lebih baik dan tetap produktif
Menurut WHO tahun 2012, salah satu masalah utama dalam mengendalikan hipertensi adalah kemampuan pasien untuk patuh kepada instruksi tenaga kesehatan. Pada beberapa penderita, hipertensi dapat dikontrol dengan terapi non-farmakologi dan terapi farmakologi, terapi non farmakologi yakni dengan pengobatan pengubahan gaya hidup atau pengendalian perilaku pasien, terapi tersebut dapat berupa: mengurangi berat badan, berhenti merokok, mengurangi konsumsi garam, menjauhi alkohol, mengurangi kafein, melakukan aktivitas fisik, dan menerapkan pola makan teratur, mengurangi stress. Adapun pengendalian farmakologi yaitu digunakannya obat-obatan, terapi obat yang digunakan yaitu: pengahambat ACE, Antagonis Angiotensin, Antaginis CA, penyekat beta, diuretika. Secara umum, pengendalian hipertensi memang harus dilakukan pada diri sipenderita terlebih dahulu yaitu dengan perubahan gaya hidup atau perilaku.
2.6 Landasan Teori
Landasan teori adalah hal-hal yang berupa teori-teori itu sendiri dalam hal ini landasan teori sistem dan pendekatan sistem. Menurut Immegart dalam (Pidharta, 2009), sistem merupakan suatu keseluruhan yang memiliki bagian-bagian yang tersusun secara sistematis, bagian-bagian itu terelasasi satu dengan yang lain, serta peduli terhadap konteks lingkungannya. Menurut Hall
yang bersatu untuk mencapai tujuan yang sama. Sistem menurut (Miarso, 2012) adalah perpaduan antara sejumlah komponen yang masing-masing mempunyai fungsi sendiri, namun saling berkaitan untuk mencapai tujuan bersama dalam suatu lingkungan yang kompleks, dengan ciri-ciri : adanya tujuan yang telah ditentukan, adanya komponen, adanya keterpaduan antara suatu komponen, adanya keterbukaan, terjadinya transformasi,, adanya mekanisme kendalii yang mengatur kekompakan fungsi masing-masing komponen.
Menurut teori system David Easton atauy lebih dikenal dengan kedekatan system, system tercermin dalam segala sesuatu yang dibutuhkan dalam pelaksanaan disebut dengan masukan (input, langkah-langkah yang harus dilakukan untuk mencapai tujuan yang ditetapkan disebut dengan proses (process), dan hasil dari suatu pelaksanaan disebut keluaran (output), (Darry, 2013).
Dalam program kesehatan, komponen sebuah sistem terdiri dari masukan(input), proses (process), keluaran (output), effect dan out-come/impact (Muninjaya, 2011).
a. Masukan (input) dalam program kesehatan terdiri dari 6 M yaitu : Man (staf), Money (dana untuk kegiatan program), Material (peralatan yang dibutuhkan, termasuk logistik), Method (ketrampilan, prosedur kerja, peraturan, kebijaksanaan, dsb), Minute (jangka waktu pelaksanaan kegiatan program), Market (sasaran masyarakat yang akan diberikan pelayanan program serta persepsinya).
b. Proses (process) terdiri dari Perencanaan, Pengorganisasian, Penggerakan dan Pelaksanaan program, pengawasan dan pengendalian untuk kelancaran kegiatan dari program kesehatan. c. Keluaran (output) dapat berupa cakupan kegiatan program.
d. Effect yaitu perubahan pengetahuan, sikap dan perilaku masyarakat yang diukur dengan peran serta masyarakat untuk memanfaatkan pelayanan kesehatan yang tersedia.
e. Outcome (impact) merupakan dampak program yang diukur dengan peningkatan status
kematian spesifik berdasarkan sebab penyakit tertentu, serta indikator yang paling peka untuk menentukan status kesehatan di suatu wilayah (IMR dan MMR).
Beberapa keuntungan menerapkan pendekatan system dalam manjemen sdalah sebagai berikut (Azwar, 1996)
a) Jenis dan jumlah masukan dapat diatur dan disesuaikan dengan kebutuhan dengan demikian pemborosan sumber, tata cara, dn kesanggupan yang sifatnya selalu terbatas, akan dapat dihindari.
b) Proses yang dilaksana dapat diarahkan untuk mencapai keluaran, sehingga dapat dihindari pelaksanaan kegiatan yang tidak diperlukan.
c) Keluaran yang dihasilkan dapat lebih optimal serta dapat diukur secara tepat dan objektif.
d) Umpan balik dapat diperoleh pada setiap tahap pelaksanaan program.
2.7 Kerangka Pikir
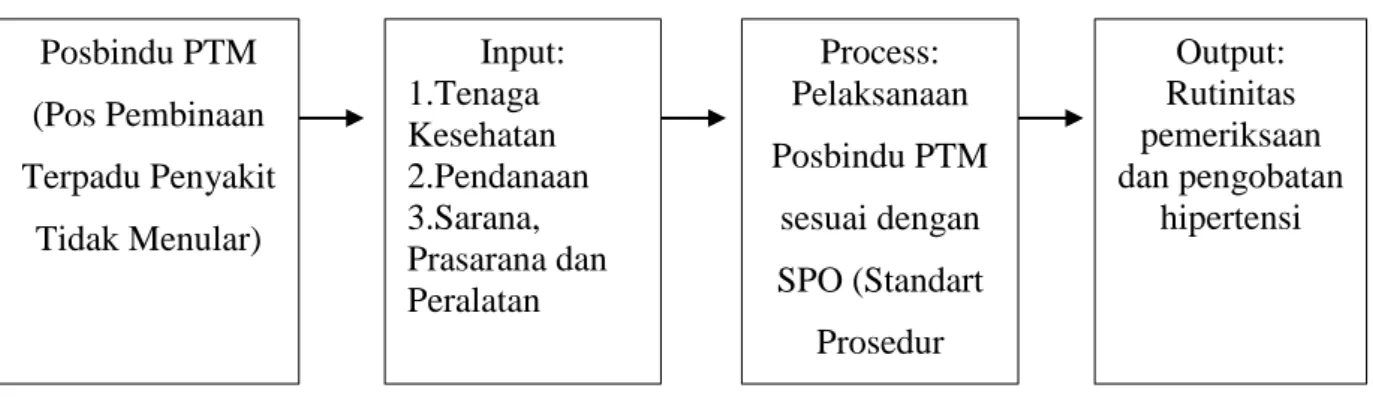
Keberhasilan pelaksanaan program posbindu dalam mencegah hipertensi dapat diukur melalui indikator masukan (input), proses (process) dan luaran (output). Oleh karena itu kerangka pikir dapat disusun sebagai berikut
Tabel 2.5 Kerangka Pikir
Posbindu PTM (Pos Pembinaan Terpadu Penyakit Tidak Menular) Process: Pelaksanaan Posbindu PTM sesuai dengan SPO (Standart Prosedur Operasional) Input: 1.Tenaga Kesehatan 2.Pendanaan 3.Sarana, Prasarana dan Peralatan Output: Rutinitas pemeriksaan dan pengobatan hipertensi
Berdasarkan gambar di atas, dapat dirumuskan definisi sebagai berikut:
1. Masukan (input) adalah segala sesuatu yang dibutuhkan dalam penatalaksanaan hipertensi dengan posbindu agar dapat berjalan dengan baik, meliputi: Tenaga Kesehatan; Pendanaan; Sarana, Prasarana dan Peralatan.
a. Tenaga adalah tenaga kesehatan yang telah mendapatkan pelatihan pelaksanaan posbindu dalam penatalaksanaan hipertensi.
b. Pendanaan adalah adanya materi dalam bentuk uang yang digunakan untuk pelaksanaan posbindu.
c. Sarana, prasarana dan peralatan termasuk di dalamnya yaitu: obat, peralatan pemeriksaan, KMS FR-PTM, dan perlengkapan pemeriksaan yang mendukung.
2. Proses (Process) adalah langkah-langkah yang harus dilakukan untuk mencapai tujuan yang ditetapkan Puskesmas Padang Bulan dalam melaksanakan Posbindu PTM sesuai dengan SPO (Standart Prsedur Operasional).
3. Keluaran (output) adalah hasil dari suatu penatalaksanaan hipertensi dengan posbindu, diharapkan penderita hipertensi rutin melakukan pemeriksaan dan pengobatan hipertensi.