BAB II
TINJAUAN PUSTAKA
A. Pengertian
Asma adalah Penyakit obstruksi jalan nafas yang dapat pulih dan intermiten, yang ditandai oleh penyempitan jalan nafas, mengakibatkan dispnea, batuk dan mengi (Burnner and Sudarth's, 2000).
Asma adalah keadaan klinik yang ditandai oleh masa penyempitan bronkus reversibel, dipisahkan oleh masa dimana ventrikasi mendekati keadaan normal (Price and Willson, 1995)
Asma adalah penyakit paru dengan karakteristik : (1) Obstruksi saluran nafas yang reversibel (tetapi tidak lengkap pada beberapa pasien) baik secara spontan maupun dengan pengobatan. (2) Inflamasi saluran nafas. (3) Peningkatan respon saluran nafas teradap berbagai rangsangan (Waspadji, 2001)
Asma Bronkhle adalah Suatu penyakit yang ditandai oleh seranpan intermiten spasme bronkhus, disebabkan oleh rangsangan alergik atau iritatif, (Himawan Sutrisna, 1998)
B. Anatomi Fisiologi
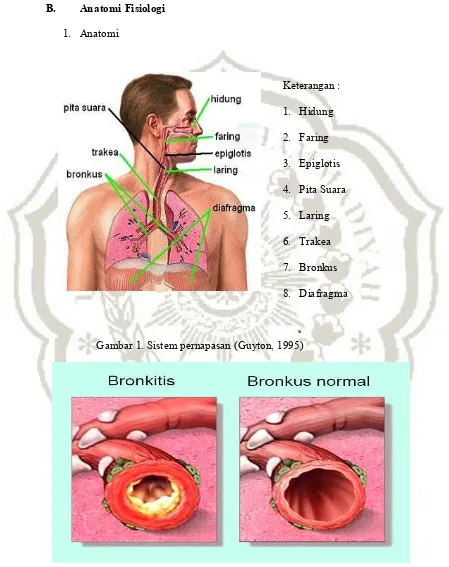
1. Anatomi
Keterangan : 1. Hidung 2. Faring 3. Epiglotis 4. Pita Suara 5. Laring 6. Trakea 7. Bronkus 8. Diafragma
Gambar 1. Sistem pernapasan (Guyton, 1995)
2. Fisiologi Pernafasan
Saluran penghantar udara hingga mencapai paru-paru adalah hidung, faring, trakea, bronkus dan bronkeolus. Saluran pernafasan dari hidung sampai bronkhiolus dilapisi oleh membran mukosa yang bersilia. Ketika udara masuk kedalam rongga hidung, udara tersebut disaring, dihangatkan dan dilembabkan. Ketiga proses ini merupakan fungsi utama dari mukosa respirasi yang terdiri dari epitel thoraks bertingkat, bersilia dan bersel goblet. Permukaan epitel diliputi oleh lapisan mukus yang disekresi oleh sell goblet dan kelenjar serosa. Paitikel-partikel debu yang kusam dapat disaring oleh rambut-rambut yang ada dalam lubang hidung, sedangkan partikel yang halus, akan terjerat dalam lapisan mukus. Gerakan silia mendorong mukus ke posteriar di dalam rongga hidung dan ke superior di dalam sistem pernafasan yang kaya akan pembuluh darah. Jadi udara inspirasi telah di sesuaikan sedemikian rupa sehingga bila udara mencapai faring hampir bebas debu, bersuhu mendekati suhu tubuh dan kelembabannya mencapai 100 % (Price & Willson, 1995)
Struktur trakea dan bronkus dianalogikan sebuah pohon, dan oleh karena itu dinamakan pohon trakheobronkiale. Tempat dimana trakea bercabang menjadi bronkhus utama kiri dan kanan dikenal sebagai karina. Karina memiliki banyak saraf dan dapat menyebabkan bronkospasme dan batuk yang kuat jika dirangsang. Cabang utama bronkus kanan dan kiri bercabang lagi menjadi bronkus lobaris dan bronkus segmentalis. Percabangan ini bercabang terus sampai bronkious terminalis, yaitu saluran udara terkecil yang mengandung alveoli atau kantong udara (Price & Wilson, 1995)
Setelah bronkhus terminalis terdapat asinus yang merupakan unit fungsional paru-paru, yaitu tempat pertukaran gas. Asinus terdiri dari : (1) Bronkialusrespiratorius, yang terkadang memiliki kantong udara kecil atau aliveoli pada dindingnya. (2) duktus alveolari, seluruhnya dibatasi oleh alveolus, dan (3) Sakus alveolaris terminaliss. Alveolus itu sendiri pada hakekatnya merupakan suatu gelembung gas yang dikelilingi oleh jaringan kapiler, maka batas antara cairan dan gas membentuk suatu tegangan purmukaan dan cenderung mencegah pengembangan pada waktu inspirasi dan cenderung kolaps pada waktu ekspirasi. Akan tetapi alveolus dilapisi oleh zat lipoprotein yang disebut surfaktan, yang dapat mengurangi tegangan permukaan dan mengurangi resistensi terhadap pengembangan pada waktu inspirasi dan mencegah kolaps pada waktu ekspirasi (Price & Wilson, 1995)
memusnahkan mikroorganisme dan partikel asing lainnya. Alveolar yang bersebelahan dipisahkan oleh salah satu lebih pori fungsinya untuk memelihara keseimbangan antara alveoli, terutama yang berasal dari bronkiolus lain, yang memungkinkan terjadinya kolateral bila salah satu bronkiolus tersumbat.
Tamboyang (2001) juga menjelaskan bahwa didalam paru-paru terdapat peredaran darah ganda. Darah yang miskin oksigen dari ventrikel kanan masuk ke paru melalui arteri pulmonalis, terdapat pula arteri bronkialis, yang berasal dari aorta, untuk memperdarahi jaringan bronkus dan jaringan ikat paru dengan darah kaya oksigen ventilasi paru (bernafas) melibatkan otot-otot pernafasan tambahan, seperti otot-otot perut.
C. Etiologi
Ada beberapa pendapat menyebutkan tentang penyebab terjadinya asma bronkhiale :
1. Menurut C. Long ( 1996)
a. Infeksi virus atau bakteri atau oleh alergen b. Perubahan suhu dan kelembaban
c. Uap yang mengiritasi d. Asap
e. Bau-bauan yang kuat f. Latihan fisik
a Obat-obatan aspirin, anti inflamasi non steroid b Pengawet makanan
3. Menurut Himawan Sutrisna (1998) :
Empat hal penting pada kejadian asma bronkhiale ialah :
a Kira-kira separuh penderita menderita alergi terhadap berbagai bahan yang diisap atau ditelan, misalnya debu, serbuk tumbuh-tumbuhan, bulu binatang, bahan makanan tertentu. Keadaan alergi ini dapat dibuktikan dengan percobaan kulit Spasme bronkitis itu dianggap merupakan reaksi alergi. Batuk asma semacam ini dinamai bentuk asma ekstrinsik.
b Bentuk asma intrinsik yang tidak menunjukan percobaan kulit positif terhadap alergen.
Pada penderita ini sering dapat ditemukan adanya infeksi persisten pada sinus paranasalis, tonsil atau saluran pernafasan bagian atas. c Faktor herediter memegang peranan penting, karena lebih dari separuh
penderita mempunyai sanak keluarga yang juga menderita berbagai bentuk penyakit alergik.
d Beberapa faktor lain yang penting dan dapat merangsang timbulnya serangan spasme ialah tekanan emosional, mengisap asap atau debu atau rangsangan lain dan keadaan badan terlalu lelah.
Menurut Long (1996) suatu serangan asma merupakan suatu akibat adanya reaksi antigen, antibody yang menyebabkan dilepaskannya mediator-mediator kimia yang meliputi histamin. Slow relasing of anaphylaksis (SRS-A), Eosinophilic Chemotetik Factor of Anaphyilaksis (ECF-A) menyebabkan timbul tiga reaksi utama :
1. Konteraksi otot-otot polos baik saluran nafas yang besar/kecil menimbulkan bronchospasme,
2. Peningkatan permeabilitas kapiler yang berperan dalam terjadinya edema mukosa yang menambah sempitnya saluran nafas lebih lanjut.
3. Peningkatan sekresi kelenjar mukosa dan peningkatan produksi mukus, mengakibatkan pasien yang mengalami serangan akan berubah benafas mulut. Yang mengakibatkan keringnya mukus, dan lebih lanjut akan menghambat saluran nafas.
Selama serangan akut, alveoli mengembang secara progresif seperti pada emfisema, sebenarnya terjadi emfisema akut. Bila reaksi bronkiolus tidak dapat dilakukan, oksigen yang tidak memadai melewati membran alveolar kapiler ke dalam-dalam (hipoksemia), dan pasien lebih bertambah sianosis. Pada waktu yang sama, penderita biasanya mengalami hiperventilasi dan mengeluarkan CO2 dan karenanya biasanya Pa CO2 berkurang bila Pa
CO2 menjadi meningkat dan penderita menjadi hiperkapnia, hal ini merupakan
ventilasi bantuan mungkin diperlukan. Penderita perlu diobservasi terus menerus dan dibantu segala sesuatunya yang ia butuhkan.
Pada dasarnya patologi asma adalah inflamasi jalan napas yang berkepanjangan dan reversibel inflamasi diduga karena obstruksi yang berlanjut pembengkakan membran jalan napas (mukosa edema), pengecilan, diameter jalan napas, kontraksi otot polos bronkus yang mengelilingi jalan napas, kontraksi otot polos bronkus yang mengelilingi jalan napas, menyebabkan penyempitan yang berkelanjutan dan peningkatan produksi mukus, yang mana menurunkan ukuran jalan napas dan mungkin menyebabkan keseluruhan bronkus tersumbat. Otot bronkus dan kelenjar mukus membesar tebal, produksi sputum lengket dan hipertetisl alveoli. Pada beberapa pasien mungkin mengalami fibrosis membran sub epitel jalan napas, yang kemungkinan menyebabkan penyempitan aliran udara yang irreversibel (Brunner & Suddath's, 1999).
F. Manifestasi Klinis
Ada beberapa pendapat mengemukakan bahwa asma ditandai dengan : Menurut Corwin (2000)
1. Dispnea berat 2. Retraksi dada 3. Nafas coping hidung
4. Peningkatan jelas usaha bernafas
6. Ekspirasi lama
Menurut Lemone and Burke (2000) 1. Retraksi dada
2. Dispnea (sesak nafas) 3. Wezzing (mengi) 4. Batuk
5. Takipnea (respirasi > 20x/menit) dan takikardi (denyut nadi > 100x/menit) 6. Cemas ketakutan
Menurut C. Long (1996)
1. Bronkospasme, dan penyempitan jalan nafas menyebabkan wheezing saat ekspirasi.
2. Pasien terbangun dan merasa tercekik. 3. Serangan sering, kali terjadi pada malam hari
4. Pasien menggunakan otot-otot tambahan untuk bernafas mungkin membungkuk ke depan unntuk bernafas lebih baik.
Menurut Himawan Sutrisna (1998) Pada serangan itu sering terjadi : 1. Spasme dinding bronkus 2. Lumen bronkus menyempit
F. Pemeriksaan Penunjang
Menurut Lemone & Burke (2000) cara untuk melakukan pemeriksaan penunjang pada penyakit asma bronkhiale adalah sebagai berkut:
1. ABGs (Analisis Blood Gas) atau analisa gas darah selama serangan akut menggambarkan untuk mengevaluasi ph darah, tekanan oksigen, dan menunjukkan hipoksemia karbon dioksida. ABGs awalnya menunjukkan hipoksemia dengan PO2 o1eh karenanya pasien takipnea.
Bila aliran udara dan ventilasi terjadi hipoxemia dan asidosis respiratory yang berarti (ph < 7,35 dan P CO2 > 42 mmHg). Gangguan respirasi
mengindikasikan kebutuhan venstilasi secara mekanik.
2. Pemeriksaan sputum pada klien asma menunjukkan adanya eosinofil yang banyak dan sel darah putih lainnya.
3. Percobaan klien mungkin dilakukan untuk mengidentifikasi alergen secara spesifik jika dicurigai alergi sebagai pencetus terjadinya serangan asma. 4. Tes fungsi paru digunakan untuk mengetahui derajat obstruksi jalan napas.
Test fangsi paru dilakukan sebelum dan sesudah penggunaan aerosol bronkodilator penting untuk menentukan reservibilitas obstruksi jalan napas.
5. Tes profokasi bronkial digunakan untuk mendapat diagnosis asma oleh karena hiperaktivitas jalan napas. Substansi seperti methacholine atau histamia inhaled, dan tes fungsi paru dilakukan untuk mengetahui responsivitas jalan nafas.
6. CBC dengan WBC differential sering menunjukkan tingginya hitung eosinofil. Peningkatan eosinofil mungkin berhubungan dengan serangan asma.
7. Sinar X dada : dapat menyatakan hiperinflasi paru-paru, peningkatan tanda bronkovaskuler (bronkhitis), hasil selama periode remisi dari Asma (Doenges, 1999).
G. Penatalaksanaan
1. Penatalaksanaan Umum
Mansyur (2001) penatalaksanaan umum dari asma antara lain: a. Menyembuhkan dan mengendalikan gejala asma b. Mencegah kekambuhan
c. Mengupayakan fungsi paru senormal mungkin serta mempertahankan
d. Mengupayakan aktivitas harian pada tingkat normal, termasuk melakukan exercise
e. Menghindari efek samping obat asma
Obat anti asma: a. Bronkodilator
1) Agonis B2
Obat ini mempunyai efek bronkodilatasi untuk aerosol dari inhalasi memberikan efek bronkodilasi yang sama dengan dosis yang jauh lebih kecil yaitu sepuluh dosis oral dan pemberiannya lokal.
2) Metilxantin
Teaktilin termasuk golongan ini. 3) Anti Koligenik
Golongan ini menurunkan tonus vagus intrinsik dari saluran nafas dan mempunyai efek supresi dan profilaksis.
b. Anti inflamasi
Anti inflamasi menghambat inflamasi jalannya nafas dan mempunyai efek supresi dan profilaksis:
1) Kartikosteroid
2) Natrium kromonin merupakan anti inflamasi non steroid.
Beberapa pendekatan terapi menurut Long, B.C. (1996) adalah sebagai berikut:
(1) Asma akut
(a) Moderat : dapat dengan aman dikelola secara rawat jalan bila tidak terdapat tanda-tanda yang membahayakan.
(i) Memberikan oksigen pernasal
(ii) Aminofilin IV sebagai dosis awal atau turbulatin subcutan atau kedua-duanya dapat diberikan secara bergantian. (iii)Monitor FEVI dan gejala-gejala, kapan membaik, kapan
dimulai terapi oral.
(iv) Observasi dengan cermat selama 48 jam dan monitor tanda-tanda kekambuhan.
(b) Serangan berat dengan satu atau lebih tanda bahaya : kapasitas vital < 1,0 1, FEVI < 0.5 1, PO2 di bawah 50 mm, PCO2
meningkat, kelelahan atau gangguan kesadaran.
(i) Rawat, berikan suplemen oksigen, intubasi bila perlu. (ii) Berikan steroid IV (100 mg hidrokortison atau yang
sebanding dengan setiap 6 jam untuk 4 dosis), mulai pemberian prednison 60 – 80 mg setiap jam sampai FEVI mencapai atau mendekati nilai terbaik sebelumnya, mulai dengan penggunaan beclomethason inhaler.
(iv) IPPB dapat digunakan untuk pemakaianobat adrenergik dan untuk mempermudah bronkodilatasi.
(2) Asma kronik
(a) Ringan sampai berat atau rekuren
(i) Senyawa teofilin : sodium kromolin dapat dicoba, berikan inhaler adrenergik sebagaimana dibutuhkan.
ii) Obat-obatan beta 2 adrenergik oral ditambahkan dalamdosis terbagi bila hal-hal di atas tidak efektif.
(b) Moderat : tambahan beclomethason inhaler pada point (1) dan (2) di atas.
Diagnosa Keperawatan - Perubahan suhu dan kelembaban -Latihan fisik
- Uap yang mengiritasi - Stres
emosional
- Asap
Obat-obatan aspirin anti inflamasi non steroid
- Bau-bauan
Infeksi saluran pernafasan
- Pengawet makanan - Faktor
herediter
Adanya reaksi Ig1
Pelepasan mediator-mediator kimia
Edema Bronskospasme Peningkatan
Produksi mukus Bersihan jalan napas tidak
efektif Sesak Nafas
- Kelelahan - Takipnea
- Batuk - Dispnea
- Keletihan - Kurang
- Gelisah - Retraksi dada
pertukaran Gangguan - Dispnea
gas
Pola nafas tidak efektif - Adanya sekret
- Spasme dinding bronkus - Lumen bronkus menyempit
Konsentrasi O2
kurang dari kebutuhan tubuh
- Peningkatan jelas
- Penurunan toleransi - Panik
Gangguan pola usaha bernafas
terhadap aktivitas tidur
- Wheezing
- Eekspirasi > lama
dari inspirasi
Intoleransi Ansietas
aktivitas
Sumber : Barbara C. Long (1991), Waspadji (2001), Himawan Sutrisna (1998) Corwin (2000), Doenges (1999), Carpenito (1998)
2. Fokus Intervensi
Menurut Doenges, 2000 adalah:
a) Bersihan jalan nafas tidak efektif berhubungan dengan bronchospasme peningkatan produktifitas sekret, sekret kental
Tujuan : Jalan nafas kembali efektif
KH : Mempertahankan jalan nafas paten dengan nafas bersih/jelas
Intervensi : - Auskultasi bunyi nafas, catat adanya wheezing, ronkhi
- Monitor frekuensi pernafasan
- Kaji pasien untuk posisi yang nyaman - Pertahankan polusi lingkungan yang minimal - Tingkatkan masukan cairan sampai 3000 ml/hari
sesuai toleransi jantung
- Kolaborasi pemberian nabulizer, fisioterapi dada dan sectioning
b) Gangguan pertukaran gas berhubungan dengan obstruksi jalan nafas oleh sekret
Tujuan : Memperbaiki ventilasi dan oksigenasi jaringan dekuat dengan GDA dalam rentang normal dan bebas gejala distres pernafasan.
Intervensi : - Kaji frekuensi pernafasan
- Tinggikan kepala tempat tidur, dorong nafas dalam perlahan
- Dorong pengeluaran sputum, pengisapan bila diindikasikan
- Auskultasi bunyi nafas
- Awasi tingkat kesadaran atau status mental - Evaluasi tingkat toleransi aktivitas, berikan
lingkungan tenang dan nyaman - Kolaborasi O2
c) Intoleransi aktivitas berhubungan dengan kelemahan umum ketidakseimbangan suplai O2 dan kebutuhan O2
Tujuan : Tidak ada kelemahan fisik
Intervensi : - Evaluasi respon pasien terhadap aktivitas - Beri suasana tenang dan batasi pengunjung - Jelaskan pentingnya istirahat dalam rencana
pengobatan
- Bantu pasien memilih posisi yang nyaman untuk tidur/istirahat
- Bantu aktivitas perawatan diri pasien d) Ansietas berhubungan dengan depresiasi oksigen
Tujuan : Ansietas tidak terjadi
Intervensi : - Kaji tingkat kelamahan pasien
- Bantu pasien untuk mengidentifikasi kemampuan koping
- Beri suport fisik dan emosional pasien
1998)
Tujuan : Kebiasaan tidur normal
Intervensi : - Biarkan klien tidur 2 jam tanpa gangguan - Hindari kafein seperti kopi
- Batasi jumlah pengunjung
- Pantau tanda-tanda vital sebelum dan sesudah aktivitas